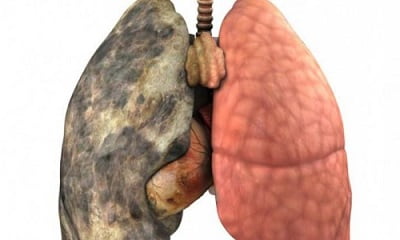
Абсцесс легкого определяется, как некроз легочной ткани с образованием полостей, содержащих некротические остатки тканей и жидкость – продукты жизнедеятельности микробной инфекции. Формирование многочисленных мелких (менее 2 см) абсцессов иногда называют некротической пневмонией или гангреной легких.
Обе этих патологии имеют весьма сходное проявление и патогенетическую картину. Отсутствие своевременного диагноза и лечения абсцесса легких связано с неблагоприятным клиническим исходом, чаще всего – смертью пациента.
Что это такое? Основной причиной абсцесс легкого является ситуация, при которой легочная ткань полностью теряет кислород. Больные очаговой пневмонией находятся в группе риска. Гнойно-некротические процессы в легочных тканях могут возникнуть по причине попадания в полости верхних дыхательных путей инородных тел, рвотных масс. Посторонние предметы, попадая в легкие, полностью закрывают бронх, препятствуя поступлению к нему воздуха в должном количестве. Именно в таком пространстве быстро развиваются гнойники.
Абсцесс легкого может стать последствием перенесенной бронхоэктатической болезни, сниженного иммунитета. Эти причины достаточно существенные для развития заболевания и возникновения последующих рецидивов. Гнойный воспалительный процесс может возникнуть, когда в кровеносную систему попадают определенные микробы из уже существующих очагов воспаления.
Абсцесс легкого может быть вызван болезненной микрофлорой у людей, страдающих воспалением десен. Болезнетворные бактерии из полости рта попадают в дыхательные пути, что провоцирует скоротечное развитие инфекции и воспаление легочных тканей. В дальнейшем без надлежащего осмотра врача и приема лекарств некроз прогрессирует и приводит к образованию абсцесса.
Абсцесс лёгкого в острой форме по статистике чаще поражает сильный пол в возрасте 20-50 лет. Правое лёгкое, из-за его больших параметров, воспаляется чаще. При этом абсцессы возникают в разных частях органа, хотя верхняя доля лёгких подвержена болезни сильнее.
Симптомы заболевания выявляемые в 1 период:
- Боль со стороны пораженного легкого, усиливающаяся в момент глубокого вдоха и при кашле.
- Сухой кашель.
- Увеличение частоты дыхания до 30 дыхательных движений в минуту и более.
- Повышение температуры до 39 °C и выше.
- Головная боль.
- Резкое снижение аппетита.
- Тошнота.
- Общая слабость.
Симптоматика, появляющиеся во 2 период:
- Влажный кашель.
- Выделение мокроты при кашле «полным ртом».
- Зловонный запах отделяемого (если инфекционным агентом выступила гнилостная микрофлора).
- От 1000 мл и более гнойного отделяемого в сутки (чем больше полостной процесс, тем выше объем отделяемого).
- Уменьшение температуры тела и общей интоксикации.
В зависимости от хода развития болезни и возможностей рецидива принято делить абсцесс на хронический и острый.
В случае когда гной прорвало в бронхи, но при этом инфекционный процесс получилось остановить, то у человека наступает стадия выздоровления. Если же больной не обратился за медицинской помощью, то его состояние значительно ухудшается и наступают осложнения абсцесса. Они выражены в виде:
- болевого шока;
- сепсиса;
- эмпиемы плевры;
- воспалительно-некротического очага;
- пиопневмотораксе;
- легочном кровотечении.
Как правило, именно легочное кровотечение является наиболее распространенным осложнением абсцесса легкого.
Возникает в том случае, если острый процесс не завершается за 2 месяца. Этому способствуют особенности самого абсцесса – большие размеры (больше 6 см в диаметре), плохой дренаж мокроты, локализация очага в нижней части легкого; ослабление организма – нарушение в работе иммунитета, хронические заболевания и так далее; ошибки при лечении острого абсцесса – неправильно подобранный антибиотик или слишком маленькие дозы, поздно начатое или недостаточное лечение.
При хроническом абсцессе больного мучают одышка, кашель с отделением зловонной мокроты, чередование ухудшения и нормализации состояния, повышенная утомляемость, слабость, истощение, потливость. Постепенно, из-за нехватки кислорода и постоянной интоксикации организма, развивается бронхоэктазия, пневмосклероз, эмфизема легких, дыхательная недостаточность и другие осложнения. Меняется внешний вид больного – грудная клетка увеличивается в размерах, кожные покровы бледные, цианотичные, конечные фаланги пальцев утолщаются, приобретают вид «барабанных палочек».
Диагноз ставится по результатам обследования пациента. Существует несколько методов проведения обследования больного. Одним из них является пальпация больного участка. При этом обнаруживается болезненность.
- При проведении рентгена и на КТ можно увидеть образование воспалительного инфильтрата, который характеризуется гомогенным затемнением. Если абсцесс прорывается в область бронхиального дерева, то обнаруживается гнойная мокрота в большом количестве, которая имеет неприятный запах, иногда имеется примесь крови.
- Чаще всего при прорыве абсцесса наблюдается облегчение состояния пациента, температура начинает понижаться. При этом на рентгене можно увидеть, что в легких образуется просветление. Большое значение имеет состояние пациента, развитие заболевания, а также данные, которые были получены в результате лабораторных, функциональных, иммунологических и рентгенологических исследований.
- Хронический абсцесс легкого очень часто имеет схожие симптомы с гангреной легких, поэтому различить их бывает достаточно сложно. Поэтому чаще всего диагноз ставится после проведения рентгенологического обследования. Большое значение имеет проведение КТ, которая позволяет определить степень поражения легочной ткани. Кроме того, при подозрении на полостные формы онкологии, необходимо пройти пункционную биопсию.
Абсцесс правого легкого нередко напоминает туберкулез.
В таком случае для уточнения необходимо сдать мокроту на посев палочки, а также иммунологическое обследование. Существуют похожие симптомы с эмфиземой и пневмотораксом, нагноившимися легочными кистами.
При возникновении абсцесса легкого начало лечения зависит от его причины, характера течения (острый, хронический), микроорганизма-возбудителя и его чувствительности к антибиотикам, наличия сопутствующих легочных заболеваний.
- Стандартно лечение начинают с назначения пенициллина по 500000—1000000 ЕД лучше внутривенно 6—8 раз в день (до 8000000—10000000 ЕД в сутки). При отсутствии эффекта после определения чувствительности бактериальной флоры к антибиотикам назначают наиболее эффективный препарат. Лечебный эффект могут дать морфоциклин, эритромицин, метициллин, левомицетин, сигмамицин, олеадомицин и другие антибиотики.
- Весьма эффективной бывает бронхоскопия с отсасыванием гнойного содержимого абсцесса и последующим введением в полость антибиотика, подобранного согласно антибиотикограмме. При этом пенициллин вводят по 300 000—800 000 ЕД каждые 2—3 дня (всего 15 введений), стрептомицин — по 500000 ЕД.
- Нередко бывает высокоэффективной комбинация антибиотиков с сульфаниламидами (сульфадиметоксин по 1 г в день, норсульфазол или сульфадимезин — по 1 г 6—8 раз в день). Назначают отхаркивающие средства. Большое значение имеет обеспечение дренажа, для чего больному (в зависимости от локализации абсцесса) придают определенное положение.
- При множественных двусторонних или центрально расположенных абсцессах, а также абсцессах, осложненных кровотечением, наряду с другими методами лечения применяют инфузию антибиотиков в легочную артерию. В качестве основы для приготовления смеси лекарственных препаратов обычно используют раствор хлорида натрия (1 л), в котором растворяют суточную дозу одного из антибиотиков, 5000—10000 ЕД гепарина, 1000 мг витамина С, 25— 30 мг гидрокортизона. Раствор вводят капельно непрерывно со скоростью 12—15 капель в минуту.
- Необходима общеукрепляющая терапия: повторные переливания крови (по 100—200 мл каждые 4—5 дней), витамины А, С, О и группы В, высококалорийная диета (3000—4000 калорий) с высоким содержанием белка.
Если в течение 1 1/2 — 2 мес консервативная терапия не дает эффекта, больного направляют на операцию.
Хирургическое лечение абсцесса легкого осуществляется несколькими методами:
- Путем дренирования абсцесса (торакоцентез, торакотомия и пневмотомия).
- С помощью резекции легкого.
Оно направлено на быстрое и максимально полное удаление гноя и омертвевших участков ткани легкого.
Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей.
Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник
Эмфизема легких — заболевание, характеризующееся избыточным содержанием воздуха в легких и увеличением их размеров.
Различают следующие виды эмфиземы:
1. Хроническая диффузная обструктивная
4. Первичная (идиопатическая) панацинарная
1. Хроническая обструктивная эмфизема — заболевание, обусловленное формированием хронической обструкции воздухоносных путей вследствие хронического бронхита и бронхиолита.
При хроническом бронхите в просвете мелких бронхов и бронхиол появляется слизистая пробка, которая выполняет роль вентильного механизма: при вдохе она пропускает воздух, но не дает ему возможности выйти при выдохе; воздух накапливается в ацинусе, расширяет его полость, что ведет к эмфиземе.
Заболевание связано с разрушением эластического и коллагенового каркасов легкого в связи с действием лейкоцитарных протеаз (эластазы, коллагеназы) при воспалении.
Решающим патогенетическим звеном является генетически обусловленный дефицит сывороточного ингибитора протеаз: 1 — антитрипсина.
Морфологическое исследование при хронической обструктивной эмфиземе выявляет расширение просветов респираторных бронхов и альвеол, истончение стенки и выпрямление альвеол, в них отмечается исчезновение эластических волокон; капиллярная сеть редуцируется, что приводит к развитию капиллярно-альвеолярного блока и нарушению газообмена (легочная недостаточность).
Как следствие склеротических изменений в легочных капиллярах и повышения давления в системе легочной артерии развивается легочное сердце.
2. Хроническая очаговая эмфизема обычно развивается вокруг старых рубцов, туберкулезных очагов и т.д.
3. Викарная (компенсаторная) эмфизема может быть острой или хронической. Наблюдается после удаления части легкого или другого легкого.
4. Первичная (идиопатическая) эмфизема встречается редко, этиология ее не выяснена.
5. Старческая эмфизема возникает в связи с возрастной инволюцией легочной ткани.
6. Межуточная эмфизема характеризуется поступлением воздуха в межуточную ткань легких при разрывах альвеол при кашле.
Слайд «Буллезная эмфизема легкого».
Развивается из острого и чаще локализуется во II, VI, IX и X сегментах правого легкого. Является источником бронхогенного распространения гнойного воспаления в легком.
Макроскопически абсцесс представляет собой полость, заполненную гноем и окруженную плотной капсулой.
Микроскопически наружные слои капсулы представлены соединительной тканью, внутренние — грануляционной тканью и гноем (пиогенная мембрана).
Слайд «Хроническая пневмония».
Характеризуется сочетанием многих патологических процессов в легких: участки карнификации и фиброза чередуются с полостями хронических абсцессов; в перибронхиальной и периваскулярной ткани развиваются хроническое воспаление и фиброз, что приводит к возникновению эмфиземы, которая поддерживается хроническим бронхитом; в сосудах отмечаются склеротические изменения.
Каждое обострение сопровождается появлением свежих очагов воспаления с увеличением площади поражения и усилением склеротических изменений, что приводит к пневмофиброзу и деформации легочной ткани.
Микропрепарат «Хроническая пневмония» (окраска гематоксилин-эозином) определяются участки карнификации и фиброза, которые сочетаются с полостями хронических пневмониогенных абсцессов. В стенках сосудов выражены воспалительные и склеротические изменения, полости отдельных сосудов облитерированы. Слизистая бронхов атрофирована, в отдельных бронхах — плоскоклеточная метаплазия, выражена воспалительная клеточная инфильтрация. Вдоль лимфатических сосудов в межлобулярных перегородках, в периваскулярной и перибронхиальной ткани — фиброз, хроническое воспаление, сочетающееся с очагами альвеолярной эмфиземы.
источник
• Хроническая обструктивная эмфизема легких — заболевание, характеризующееся формированием хронической обструкции воздухоносных путей вследствие хронического бронхита и/или эмфиземы легких.
Эмфизема легких — это синдромное понятие, обозначающее стойкое расширение воздухоносных пространств дистальнее терминальных бронхиол (от греч. emphysio — вздуваю), как правило, сопровождающееся нарушением целостности альвеолярных перегородок. Помимо хронической обструктивной эмфиземы легких, встречаются и другие виды эмфиземы легких: хроническая очаговая (перифокальная, рубцовая), викарная, старческая, идиопатическая, межуточная. По данным вскрытий, примерно у 2 /3 мужчин и V4 женщин выявляются различные виды эмфиземы легких.
Этиология.Причины хронической обструктивной эмфиземы легких те же, что и хронического бронхита, который в большинстве случаев ей и предшествует. Имеется определенная генетическая предрасположенность к развитию данной патологии, сцепленная с М-геном. У больных хронической обструктивной эмфиземой легких описаны два патологических фенотипа этого гена — PiZZ, PiSS, что обусловливает низкий уровень сывороточного а-антитрипсина — ингибитора протеаз, разрушающих соединительнотканный каркас альвеолярных перегородок. Основной источник а-антитрипсина — гепатоциты и клетки Клара терминальных бронхиол.
Патогенез и морфогенез.Пато- и морфогенез хронической обструктивной эмфиземы легких связан с относительной или абсолютной недостаточностью а-антитрипсина. Абсолютная недостаточность может носить врожденный или приобретенный характер.
При врожденной недостаточности ингибитора протеаз даже незначительная воспалительная инфильтрация легочной ткани гистиоцитами, полиморфно-ядерными лейкоцитами, плазмоци-тами и другими клетками, выделяющими эластазу и прочие про-теазы, локализованными на уровне респираторных отделов легкого, заканчивается лизисом эластических волокон альвеолярной перегородки и развитием эмфиземы.
Приобретенная недостаточность ингибитора может быть обусловлена как заболеваниями печени, так и хроническим бронхитом, при котором в результате метаплазии и бокаловиднокле-точной трансформации бронхиального эпителия резко снижается количество клеток Клара, синтезирующих а-антитрипсин и осуществляющих местную защиту альвеолярной перегородки от действия протеаз воспалительного инфильтрата. Относительная недостаточность ингибитора протеаз может возникать при чрезмерно высокой несбалансированной активности клеток воспалительного инфильтрата. Вентильный (клапанный) механизм патогенеза имеет место при выраженной бронхиальной обструкции.
Патологическая анатомия.Легкие увеличены в размерах, прикрывают своими краями переднее средостение, вздутые, бледные, мягкие, не спадаются, режутся с хрустом. Из просветов бронхов выдавливается слизисто-гнойный экссудат.
При микроскопическом исследовании выявляется характерное сочетание признаков хронического обструктивного бронхита, бронхиолита и эмфиземы легких. При этом можно выделить два основных морфологических варианта эмфиземы — центро-ацинарную и панацинарную.
Центроацинарная эмфизема обусловлена преобладанием расширения респираторных бронхиол и альвеолярных ходов, тогда как периферические отделы долек остаются относительно сохранными. Поскольку легкие обладают большими компенсаторными возможностями, то лишь вовлечение в патологический процесс абсолютного большинства долек легочной паренхимы сопровождается развитием вентиляционной недостаточности.
При панацинарной эмфиземе в процесс вовлекаются как центральные, так и периферические отделы ацинусов. В этом случае развивается блок аэрогематического барьера за счет спадения альвеолярных капилляров и склероза альвеолярных перегородок с быстрым развитием тяжелой вентиляционной недостаточности.
При микроскопическом исследовании отмечается расширение и уплощение альвеол, истончение альвеолярных перегородок с лизисом и фрагментацией эластической сети, гипертрофия и ги-перэластоз замыкальных пластинок, редукция альвеолярно-ка-пиллярного кровотока с развитием его блока и склероз. Нарушения микроциркуляции в малом круге кровообращения являются причиной легочной гипертензии, гипертрофии правого желудочка и развития легочного сердца.
Осложнениемхронической обструктивной эмфиземы легкого является прогрессирующая легочно-сердечная недостаточность, быстро приводящая больного к смерти при отсутствии оксигено-терапии и других современных методов лечения.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Эмфизема легких –(Emphysema pulmonum) – заболевание животных, характеризующееся патологическим расширением и увеличением объема альвеол или скоплением воздуха в межальвеолярной соединительной ткани.
Различают альвеолярную (острую и хроническую) эмфизему легких. При разрыве легочной ткани и проникновении воздуха в междольчатую соединительную ткань развивается интерстициальная эмфизему легких. Чаще всего альвеолярная эмфизема легких наблюдается у лошадей, охотничьих и ездовых собак , интерстициальную эмфизему регистрируют, как правило, у крупного рогатого скота.
Альвеолярная эмфизема легких (Emphysema pulmonum alveolarae) может быть участковой (местной), развивающейся как компенсаторное явление при абсцессах, бронхопневмониях и других поражениях легких, когда перерастягиваются здоровые участки их при усиленном дыхании, и общей, захватывающей все легкое.
Этиология. Острая альвеолярная эмфизема у животных возникает при чрезмерном перенапряжении альвеолярной ткани во время частого и усиленного дыхания, когда заполненные до предела воздухом легочные альвеолы сильно сжимаются во время выдоха.
Подобного рода перенапряжение бывает во время длительного бега лошадей на спортивных соревнованиях, при усиленной и длительной без отдыха работе рабочих лошадей, при чрезмерной эксплуатации ездовых и охотничьих собак, когда происходит ослабление эластических свойств легочной ткани, растяжение и увеличение альвеол. Легочная ткань при этом сохраняет свою структуру и только увеличивается в объеме.
Хроническая альвеолярная эмфизема развивается как продолжение острой эмфиземы, если не произошло полного выздоровления животного, а этиологические факторы продолжают действовать на легочную ткань. Наиболее часто хроническая альвеолярная эмфизема у животных развивается как вторичное заболевание при хронических диффузных бронхитах, перибронхитах и спазмах бронхов (астматический бронхит, бронхиальная астма). Заболевание регистрируется также при стенозах гортани, трахеи и бронхов, хронических пневмониях и плевритах. Определенную роль в возникновении и развитии альвеолярной эмфиземы легких играют аллергические факторы (вдыхание лошадьми спор плесневелых грибов, пыльцы растений собаками и др.).
Причиной интерстициальной эмфиземы является проникновение воздуха в междольковую соединительную ткань при разрывах стенок бронхов и каверн во время чрезмерных сильных физических нагрузках. У крупного рогатого скота она возникает при ранении легких инородными колющими предметами со стороны преджелудков (сетки).
Предрасполагающими причинами возникновения эмфиземы легких является: общее ослабление организма, переутомление, сердечно-сосудистая недостаточность, болезни почек и центральной нервной системы.
Развитию болезни способствует недостаток в организме витаминов, микроэлементов (кобальта, йода, марганца), углеводов, длительное отсутствие моциона, избыток в кормах никеля, окиси кремния.
Патогенез. Первичным в процессе является раздражение интеррецепторов бронхов инфекционными и микотическими факторами, холодом, химическими веществами. Данные раздражения, идущие со стороны интерорецепторов бронхов, особенно мелких, приводят к расстройству в них нервной регуляции, приводя к ряду функциональных нарушений со стороны нервно-мышечного аппарата бронхов и трофических процессов в легких. Возникающие функциональные нарушения в легких у животных особенно типичны для начальных форм эмфиземы и проявляются симптомами спазма мелких бронхов, приводя к уменьшению функциональной емкости легких, увеличению активности выдоха и, возможно, изменению выработки гистамина легочной тканью. При действии вышеуказанных факторов альвеолы могут расширяться в 5-15 раз больше по сравнению с их нормальным объемом. Действующие функциональные нарушения постепенно переходят в анатомические. В это время активность выдоха у больного животного еще более усиливается. Растянутые альвеолярные стенки, сдавливая заложенные в них капилляры, создают затруднения для кровообращения и газообмена в легких, приводя к застойным явлениям в малом кругу кровообращения, вызывая у животного застойный катар в бронхах. При хронической эмфиземе легких длительное растяжение стенок альвеол приводит к развитию в них атрофических процессов с глубокими морфологическими изменениями, вплоть до разрывов альвеол. Катаральные явления вызывают набухание слизистой оболочки бронхов, обуславливая ее отек и приводя к сужению просвета бронха. Все это еще больше затрудняет дыхание, усиливая у животного одышку. В случае разрыва стенок альвеол воздух может проникать в интерстициальную ткань и под кожу. Возникающие затруднения кровообращения в малом кругу приводят к гипертрофии правого желудочка сердца. В случае недостаточной компенсации со стороны правого желудочка сердца у животного могут наступить симптомы сердечной недостаточности. Таким образом, при эмфиземе легких происходит нарушение легочного дыхания, нарушаются окислительные и обменные процессы в организме больного животного. Клинически данные процессы проявляются снижением щелочного резерва крови. При хронической эмфиземе легких эти процессы в организме обычно необратимы.
Патологоанатомические изменения. При тотальной эмфиземе легкие увеличены в объеме, вздуты, пушисты, эластичность их понижена, бледно-розового цвета, занимает всю плевральную полость и на его поверхности можно видеть отпечатки ребер, при ощупывании слышен легкий треск (крепитация), ямка от надавливания долго не выравнивается, поверхность разреза сухая.
Хроническая альвеолярная эмфизема при вскрытии у павшего животного характеризуется пузырьками в легких, наполненных воздухом, иногда довольно крупных – до голубиного яйца (буллезная форма). Грудная клетка увеличена (бочкообразная). В сердце гипертрофия правого желудочка, а при декомпенсации – расширение его.
Интерстициальная эмфизема выражается скоплением воздуха в междольковой соединительной ткани и под плеврой. При вскрытии трупа обнаруживаем множественные тонкостенные воздушные пузыри или цепочки их, легко перемещающиеся при поглаживании или пальпации. Интерстициальная эмфизема чаще встречается у лошадей, крупного рогатого скота и собак.
В измененных бронхах содержаться слизисто – гнойные пробки.
Клинические признаки. У больных острой альвеолярной эмфиземой регистрируем быструю утомляемость даже после небольшой физической нагрузке. Характерна сильная одышка: во время дыхания визуально просматриваются резкие движения реберных стенок и брюшного пресса, у животного ноздри расширены, происходит выпячивание ануса при выдохе, иногда дыхание сопровождается стонами, собаки дышат с открытым ртом. При внимательном наблюдении можно подметить удлинение фазы выдоха. Небольшая прогонка животного резко усиливает эти признаки. При аускультации в передних отделах легких обычно прослушивают жесткое везикулярное дыхание, при выраженных бронхитах — усиленное, жесткое везикулярное дыхание и сухие певучие, реже влажные хрипы, а также смешанную одышку.
Часто отмечаем типичный для эмфиземы глухой, короткий и слабый кашель.
Перкуссия легочного поля дает громкий коробочный звук. Отмечаем характерный для альвеолярной эмфиземы симптом –смещение каудальной границы легких назад на 1-2 ребра, у отдельных больных животных эта граница заходит за последнее ребро. Область сердечного притупления уменьшается. Температура тела нормальная и в редких случаях субфебрильная.
У большинства больных животных регистрируем компенсаторное усиление сердечной деятельности: учащение пульса, усиление тонов сердца, особенно второго (диастолического) на легочной артерии. При благоприятном течении болезни после устранения физических напряжений животного и предоставления ему покоя симптомы острой альвеолярной эмфиземы могут исчезнуть за несколько дней.
При хронической альвеолярной эмфиземе происходит постепенное нарастание характерной выдыхательной (экспираторной) одышки. Выдох у больного животного становится напряженным и удлиненным. Происходит он в две фазы: сначала наступает быстрое спадение грудной клетки, а затем через короткий промежуток времени отмечаем мощное сокращение брюшной стенки. Во время выдоха заметно втягивание межреберий, на границе грудной и брюшной стенок четко выражена впадина (запальный желоб) и выпячивание ануса. Несмотря на напряженное дыхание, выдыхаемая животным струя воздуха слабая. У лошадей, длительное время болеющих хронической альвеолярной эмфиземой, грудная клетка приобретает бочкообразную форму. При перкуссии, по всему легочному полю, ясно определяется громкий коробочный звук, перкуторная граница легких отодвинута на 1-4 межреберных промежутка назад. При аускультации легких прослушивается ослабленное везикулярное дыхание, ослабление сердечного толчка, усиление диастолических тонов сердца, учащение пульса. После физической нагрузки симптомы экспираторной одышки у больного животного резко усиливаются.
Для интерстициальной эмфиземы характерно, как правило, острое и быстрое течение болезни. При проникновении воздуха в междольковую соединительную ткань у больного животного происходит резкое ухудшение общего состояния с нарастанием признаков асфиксии: появляется прогрессирующая одышка, цианоз слизистых, симптомы сердечно – сосудистой недостаточности. При аускультации легких прослушиваются мелкопузырчатые хрипы и звук крепитации. Под кожей в области шеи, груди, иногда спины и крупа при пальпации обнаруживаем крепитацию пузырьков воздуха (подкожная эмфизема). Тело приобретает одутловатые очертания.
Проведением ренгеноскопии легких устанавливаем просветление легочных полей и умеренную подвижность, смещенной назад диафрагмы. При эмфиземе с четкими явлениями перибронхита и пневмосклероза тень диафрагмы имеет в верхней части выпуклость, обращенную назад, а в нижней части – выпуклость обращенную вперед. Экскурсии диафрагмы неравномерно волнообразны, с наибольшими размахами в нижней выпуклой части. Хилусный рисунок усилен.
Диагноз ставят на основании данных анамнеза и клинических симптомов болезни. Рентгенологически устанавливают просветление легочного поля в эмфизематозных участках легких, усиление бронхиального рисунка, смещение назад купола диафрагмы. У лошадей часто регистрируют компенсаторное увеличение числа эритроцитов и количества гемоглобина крови, у отдельных животных – эозинофилию и моноцитоз.
Дифференциальный диагноз. При проведении дифференциальной диагностики ветспециалистам необходимо исключить пневмонию, плеврит, гидроторакс, гемоторакс и пневмоторакс.
Лечение. Животным больным острой альвеолярной эмфиземой необходимо предоставить покой и содержать их в чистых, хорошо вентилируемом помещении, в летнее время в тени на чистом воздухе. Рацион составляют из малообъемистых легкоусвояемых кормов. Для расширения просвета бронхов и уменьшения одышки ежедневно подкожно в течение 5-7 дней подряд вводят 0,1%-ный раствор атропина (лошади 10-15мл на инъекцию), 5%-ный раствор эфедрина (лошади 10-15 мл на инъекцию), или эуфиллин (по 0,1-0,2 г собаке на одну дачу). При наличии аллергических факторов необходимо вводить кальций хлорид, натрий и калий бромид, новокаин, аминазин, пропазин, супрастин, пипольфен. При проведении комплексного медикаментозного лечения больным животным применяют сердечные и общетонизирующие средства (кофеин, кордиамин,строфантин, глюкозу и др.).
При угрозе появления у животного отека легких, животному делают кровопускание.
Больных хронической альвеолярной эмфиземой, если они не представляют значительной племенной и декоративной ценности, выбраковывают или используют при минимальных физических нагрузках. Медикаментозное лечение должно быть направлено на ослабление или устранение последствий хронического бронхита, для чего назначают отхаркивающие средства, ингаляции, йодистые препараты, как при лечении хронического бронхита.
Лечение животных больных интерстициальной эмфиземой проводят, как и при острой альвеолярной эмфиземе. При этом основное лечение должно быть направлено на смягчение и устранение кашля с целью предотвращения дальнейшего проникновения воздуха в междольковую соединительную ткань легких и нормализации функции сердечно – сосудистой системы.
Профилактика эмфиземы легких состоит в правильном использовании тягловых животных (лошадей, волов) во время работы. У лошадей нельзя допускать длительных и быстрых аллюров; у транспортных животных тягловое усилие при возке тяжестей должно соответствовать состоянию здоровья их организма и их выносливости. Соблюдать установленные правила тренинга спортивных лошадей и собак. Во время проведения диспансеризации животных необходимо проводить тщательное обследование легких и бронхов; всех животных с начинающимися явлениями эмфиземы освобождают от нагрузок, лечат, а в дальнейшем переводят на легкую работу. Владельцам животных важно своевременно предупреждать появление бронхитов, так как они часто осложняются эмфиземой легких.
источник
Хронический абсцесс легкого – это хронический гнойно-деструктивный процесс, являющийся следствием неполной ликвидации острого гнойника в легком. Протекает с ремиссиями и обострениями; в острый период выражены кашель с большим количеством гнойной мокроты, боли в груди, высокая температура тела, гнойная интоксикация, дыхательная недостаточность. При постановке диагноза «хронический абсцесс легкого» ориентируются на анамнез, данные физикального, рентгенологического и эндоскопического обследования. Хирургическое лечение хронического абсцесса легкого осуществляется после тщательной предоперационной подготовки.
Хронический абсцесс легкого – длительно существующая полость нагноения в легком, ограниченная грубой фиброзной капсулой. Формированием хронического абсцесса легкого заканчивается 2,5-8% случаев острого абсцесса. Обычно о хроническом легочном нагноении говорят в том случае, если острый гнойно-деструктивный процесс не завершился в течение 2-3-х месяцев. Морфологическими критериями хронического абсцесса легкого служат необратимые изменения легочной паренхимы и бронхов. В клинической пульмонологии хронический абсцесс легкого нередко рассматривают как вариант течения хронической пневмонии, поэтому относят к группе ХНЗЛ. Хронический абсцесс легкого является серьезной хирургической патологией с высоким риском развития тяжелых осложнений и летальности.
Чаще всего хроническое нагноение является следствием неполной ликвидации острого инфекционного процесса или его возобновления в остаточной полости. Этому могут способствовать две группы факторов: первая – ошибки лечения острого абсцесса, вторая — особенности течения гнойно-деструктивного процесса и системной реакции организма.
К ошибкам лечения острого абсцесса легкого следует отнести позднее начало консервативной терапии или ранее ее завершение, неадекватный подбор противомикробных средств или использование низких дозировок, неэффективную санацию гнойной полости и др. Особенности развития патологического процесса, способствующие формированию хронического абсцесса в легком, могут включать большие (свыше 6 см) или множественные полости деструкции; наличие внутриполостных секвестров; плохое дренирование гнойной полости через бронх (при узком, извитом просвете бронха); нижнедолевую локализацию абсцесса; наличие плевральных сращений, препятствующих облитерации полости и т. д. Кроме локальных причин, имеет значение низкая резистентность организма, плохое питание, дефицит нутриентов, вредные привычки (курение, злоупотребление алкоголем, наркомания), пожилой возраст пациентов.
Иногда хронические абсцессы легких организуются вокруг инородных предметов в легочной паренхиме (фрагментов ребер, частиц одежды, осколков снарядов), попавших в результате проникающего ранения грудной клетки. К формированию хронического абсцесса легкого может привести длительное нахождение инородных тел в трахеобронхиальном дереве, сопровождающееся нарушением дренажа бронхов. Более редкими, но вполне вероятными причинами могут выступать деформирующий бронхит, сдавление бронха извне при бронхоадените. Среди этиологических микробных агентов, выявляемых при хроническом абсцессе легкого, лидером является патогенный стафилококк, за ним следуют кишечная палочка, протей, синегнойная палочка.
Патоморфологическую основу хронического абсцесса легкого составляют необратимые изменениям в легочной ткани. Стенка гнойника утолщена, представлена грубой фиброзной тканью. Каждое обострение инфекционного процесса ведет к распространению пневмосклероза в окружности абсцесса, деформации бронхов, тромбозу сосудов. Бронхогенное распространение инфекции обусловливает образование новых гнойников в легком. Аррозия стенки бронхиальных артерий может приводить к профузному легочному кровотечению, часто заканчивающемуся фатально.
В зависимости от происхождения (этиологических условий) различают хронические абсцессы легких: первичные (при неустановленном предшествующем заболевании), обтурационные, являющиеся исходом острого гнойно-деструктивного процесса и обусловленные инородными телами бронхов.
По количественным характеристикам легочные абсцессы бывают одиночными и множественными; по распространенности поражения — односторонними и двусторонними. С учетом фазы течения выделяют ремиссию и обострение. По критерию отсутствия/наличия осложнений хронические абсцессы легких классифицируются на неосложненные и осложненные (внелегочными или легочно-плевральными осложнениями).
Переход от острого абсцесса к хроническому может развиваться по двум сценариям. В первом случае стадия острого гнойника завершается значительным клиническим улучшением или выздоровлением больного. Нормализуется температура тела, рентгенологически в легком определяется сухая полость и локальный пневмосклероз. Обострение наступает после некоторого периода благополучия и удовлетворительного самочувствия. При втором варианте развития событий острый период сразу же перетекает в хронический, без затихания клинической симптоматики.
Проявления хронического абсцесса легкого зависят от фазы патологического процесса. Во время ремиссии жалобы минимальны. Большинство пациентов беспокоит кашель со слизисто-гнойной мокротой, боль в груди при глубоком вдохе, одышка при физической нагрузке, вечерний субфебрилитет, потливость по ночам. Иногда наблюдается упорное кровохарканье. Внешне больные пониженного питания, имеют бледные кожные покровы, умеренный цианоз губ, деформацию пальцев и ногтей («пальцы Гиппократа»).
Обострения хронического абсцесса легкого обычно возникают 2-3 раз в год, однако могут случаться и чаще (каждые 2-3 месяца). Обычно они инициируются переохлаждением или ОРВИ. Острая фаза характеризуется усилением кашля, заметным изменением количества и характера мокроты. В сутки больные хроническим абсцессом легкого могут откашливать до 500 и более миллилитров гнойной мокроты, иногда с примесью крови. При отстаивании мокрота разделяется на три слоя: верхний – бесцветная пенистая слизь; средний – мутная, желтовато-зеленоватая жидкость; нижний – непрозрачный гной желтого или зеленоватого цвета. Запах мокроты – неприятный, иногда гнилостный. Температура тела повышается до фебрильных значений, ее колебания сопровождаются ознобами и обильными потами. Резко снижается аппетит, усиливается недомогание, становятся более выраженными боли в груди и одышка. Обострение может длиться от 2—3 недель до 2-х месяцев и дольше.
На фоне тяжелой гнойной интоксикации у больных хроническим абсцессом легкого развивается гипертрофическая остеоартропатия. Массивные белковые потери становятся причиной кахексии. Нарушения функции почек приводят к появлению отеков лица, стоп, поясницы. Среди легочно-плевральных осложнений чаще всего встречаются аррозивные кровотечения, вторичные бронхоэктазы, пиопневмоторакс, эмпиема плевры. Внелегочные осложнения могут включать висцеральный амилоидоз, почечную недостаточность, абсцесс мозга, сепсис. Гибель больных хроническим абсцессом легкого может наступить как от перечисленных осложнений, так и от сердечно-легочной недостаточности.
Чаще всего в анамнезе больных хроническим абсцессом легкого имеется указание на перенесенное ранее гнойно-деструктивное воспаление. Кроме данных анамнеза, учитываются результаты физикального, рентгенологического, бронхологического и лабораторного обследования. При аускультации определяются хрипы различного калибра. В области патологического очага в легком заметно притупления перкуторного звука.
Исследование гемограммы выявляет анемию, лейкоцитоз со сдвигом формулы влево, повышение СОЭ, токсическую зернистость нейтрофилов. В моче определяется цилиндрурия, протеинурия. Для биохимических сдвигов при хроническом гнойном процессе типична гипопротеинемия, гипоальбуминемия при повышенном уровне иммуноглобулинов, гипокалиемия. Коагулопатические изменения связаны с увеличением уровня фибриногена. Решающим аргументом в постановке диагноза «хронический абсцесс» служат результаты рентгенографии легких. Типичная рентгенологическая картина – наличие в легком одной или нескольких полостей деструкции с толстыми неровными стенками и горизонтальным уровнем жидкости; вокруг гнойной полости определяются перифокальные изменения. Более детальную картину зоны патологического очага и окружающей абсцесс легочной ткани удается получить с помощью компьютерной томографии легких. Выявить деформированные бронхи и бронхоэктазы позволяет бронхография.
В процессе бронхоскопии уточняется характер изменений слизистой бронхов в зоне хронического абсцесса, осуществляется забор мокроты для проведения микроскопического и микробиологичесокго анализа. Данные спирометрии свидетельствуют о нарушениях внешнего дыхания по рестриктивному или смешанному типу. Дифференцировать хронический абсцесс легкого чаще всего приходится с полостной формой рака легких, туберкулезом, актиномикозом легкого.
Возможности консервативного лечения хронического абсцесса легкого ограничены: оно позволяет добиться кратковременного стихания острых воспалительных явлений, но не может устранить стойких патоморфологических изменений, поддерживающих гнойный процесс. Чаще всего консервативная терапия является лишь подготовкой к хирургическому вмешательству. Лечение хронических абсцессов легких производится торакальными хирургами в условиях специализированных отделений.
В предоперационном периоде больному назначается высококалорийная, витаминизированная диета. С целью максимального подавления инфекции в легочном очаге назначаются антибактериальные препараты с учетом чувствительности микрофлоры, как системно, так и местно (введение в очаг через дренаж или эндобронхиально). Для лучшего отхождения мокроты показаны отхаркивающие, бронхорасширяюшие средства, ферментные препараты, в т. ч. в виде ингаляций. Производится местная санация полости деструкции посредством лечебных бронхоскопий и аспирационных промываний полости абсцесса. Важной составляющей предоперационной подготовки является инфузионная терапия, направленная на восполнение белковых потерь, электролитных нарушений, уменьшение гнойной интоксикации, коррекцию анемии и реологических изменений.
Оперативные вмешательства, производимые по поводу хронического абсцесса, сводятся к резекции легкого в различных объемах. Чаще всего производится лобэктомия, билобэктомия или пульмонэктомия. Проведение пневмотомии нецелесообразно, поскольку не позволяет ликвидировать саму полость и окружающие изменения. Летальность после операции составляет 3-10%. Оперативное лечение противопоказано при низких функциональных резервах организма (тяжелой дыхательной и сердечной недостаточности), распространенном амилоидозе внутренних органов. В этих случаях продолжительность жизни больных хроническим абсцессом легкого невелика.
Хроническое течение абсцесса легкого чревато инвалидизацией и гибелью пациента от присоединившихся осложнений. В связи с этим больным требуется длительное, многоаспектное лечение, в т. ч. с применением хирургических методик. Профилактика хронических абсцессов легких диктует необходимость полноценного лечения острых абсцессов, наблюдения за пациентами с остаточными полостями, своевременного извлечения инородных тел бронхов и легочной ткани, отказа от вредных привычек.
источник
Этот вид эмфиземы встречается особенно часто.
Этиология и патогенез. Развитие этого вида эмфиземы связано с предшествующими ей хроническим бронхитом и бронхиолитом и их последствиями — множественными бронхоэктазами, пневмосклерозом. При эмфиземе поражается эластический и коллагеновый каркас легкого в связи с активацией лейкоцитарных протеаз — эластазы и коллагеназы. Эти ферменты ведут к недостаточности эластических и коллагеновых волокон, так как при эмфиземе имеется генетически обусловленный дефицит сывороточных антипротеаз. В условиях несостоятельности стромы легкого (особенно эластической) включается так называемый клапанный (вентильный) механизм. Он сводится к тому, что слизистая пробка, образующаяся в просвете мелких бронхов и бронхиол при хроническом диффузном бронхите, при вдохе пропускает воздух в альвеолы, но не позволяет ему выйти при выдохе. Воздух накапливается в ацинусах, расширяет их полости, что и ведет к диффузной обструктивной эмфиземе.
Существует несколько типов эмфиземы легких (рис. 1). Несмотря на то, что каждый тип имеет определенную анатомическую характеристику, обычно встречаются смешанные варианты, поэтому дать точную характеристику эмфиземы у конкретного больного не представляется возможным. Все формы эмфиземы приводят к деструкции паренхимы легких.
Рис.1 Классификация эмфиземы
Локализация расширения (выделено цветом) при различных типах эмфиземы.
Обозначения: (ТБ — терминальная бронхиола, РБ — респираторная бронхиола; А — альвеолы).
При центролобулярной эмфиземе поражаются воздушные пространства в центре дольки. Этот тип наиболее часто встречается у курильщиков, однако легкая степень ее может встречаться при антракозе. Наиболее часто она локализуется в верхней доле. Часто центролобулярная эмфизема сочетается с бронхиолитом и хроническим бронхитом. В расширенных пространствах часто обнаруживаются макрофаги, заполненные пылевыми частицами, и клетки хронического воспаления. Хотя патогенез до конца не изучен, предполагается, что причиной является воспаление дыхательных бронхиол, что приводит к локальному нарушению структуры стенок бронхиол и расположенного рядом эластина в интерстициуме.
При панлобулярной (панацинарной) эмфиземе поражаются все воздухоносные полости дистальнее терминальных бронхиол. Обычно поражаются нижние доли легких, причем базальные отделы — намного сильнее. Макроскопически легкие кажутся перерастянутыми. Этиология и патогенез мало изучены, однако у 70-80% больных с α1-антитрипсиновой недостаточностью к возрасту 50 лет развивается этот тип эмфиземы. α1-антитрипсин — это острофазовый белок сыворотки крови, который ингибирует активность коллагеназы, эластазы и других протеаз, включая трипсин. Этот белок также ингибирует ферменты, освобождающиеся после смерти нейтрофилов и макрофагов. Любые неблагоприятные воздействия, например, курение, которые приводят к увеличению количества клеток воспа-ления в легких, приводят к деструкции альвеолярной стенки у данных людей. Дефицит этого фермента передается по наследству по аутосомно-доминантному типу. Гомозиготность по данному гену наблюдается у 1 из 3630 кавказцев и практически отсутствует у американских негров.
При парасептальной (дистальной ацинарной) эмфиземе поражаются периферические участки долек, обычно, прилежащие к плевре. Часто наблюдается рубцевание пораженной ткани. Расширенные пространства могут значительно расширяться, до 10 мм в диаметре и более. Такие полости называют буллами. Наиболее часто поражаются верхние доли.
При смешанной эмфиземе поражаются различные участки дольки. Практически всегда имеется фиброз пораженных долек. Предполагается, что развитие эмфиземы связано с задержкой воздуха в ацинусе в результате фиброза. Наиболее часто этот тип встречается вокруг старых рубцов туберкулезной этиологии на верхушках легких.
Патологическая анатомия. Легкие увеличены в размерах, прикрывают своими краями переднее средостение, вздутые, бледные, мягкие, не спадаются, режутся с хрустом. Из просвета бронхов, стенки которых утолщены, выдавливается слизисто-гнойный экссудат. Слизистая оболочка бронхов полнокровная, с воспалительным инфильтратом, большим числом бокаловидных клеток; отмечается неравномерная гипертрофия мышечного слоя, особенно в мелких бронхах. Растяжение стенок ацинуса ведет к растяжению и истончению эластических волокон, расширению альвеолярных ходов, изменению альвеолярных перегородок. Стенки альвеол истончаются и выпрямляются, межальвеолярные поры расширяются, капилляры запустевают. Проводящие воздух дыхательные бронхиолы расширяются, альвеолярные мешочки укорачиваются. Вследствие этого происходит резкое уменьшение площади газообмена, нарушается вентиляционная функция легких. Капиллярная сеть в респираторной части ацинусов редуцируется, что приводит к образованию альвеолярно-капиллярного блока. В межальвеолярных капиллярах разрастаются коллагеновые волокна, развивается и интракапиллярный склероз. При этом наблюдается образование новых не совсем типично построенных капилляров, что имеет приспособительное значение. Таким образом, при хронической обструктивной эмфиземе в легких возникает гипертензия малого круга кровообращения, приводящая к гипертрофии правого сердца (легочное сердце). К легочной недостаточности присоединяется сердечная недостаточность, которая на определенном этапе болезни становится ведущей.
Хроническая очаговая эмфизема. Эта эмфизема развивается вокруг старых туберкулезных очагов, постинфарктных рубцов, чаще в I-II сегментах. Поэтому ее называют перифокальной, или рубцовой. Хроническая очаговая эмфизема обычно панацинарная. Возможно развитие буллезной эмфиземы.
Буллезная эмфизема. Это не отдельный тип эмфиземы, а термин, указывающий на наличие булл размером более 10 мм в диаметре. Буллы могут встречаться при всех четырех основных типах эмфиземы. Буллы часто разрываются, что приводит к развитию спонтанного пневмоторакса. Обычно буллы располагаются на верхушке легких субплеврально. Редукция капиллярного русла происходит на ограниченном участке легкого, поэтому при перифокальной эмфиземе не наблюдается гипертонии малого круга кровообращения.
Викарная (компенсаторная) эмфизема одного легкого наблюдается после удаления части его или другого легкого. Этот вид эмфиземы сопровождается гипертрофией и гиперплазией структурных элементов оставшейся легочной ткани.
Первичная (идиопатическая) панацинарная эмфизема встречается очень редко, этиология ее неизвестна. Морфологически она проявляется атрофией альвеолярной стенки, редукцией капиллярной стенки и выраженной гипертонией малого круга кровообращения.
Старческая (сенильная) эмфизема рассматривается как обструктивная, но развивающаяся в связи с возрастной инволюцией легких. Это неправильный термин, т.к. при данном типе не наблюдается деструкции альвеолярной стенки. При старении происходит снижение поверхности альвеол, прогрессирующее начиная с 30-летнего возраста, что приводит к повышению воздушности легких. Этот процесс является нормальной сенильной инволюцией легких и не является заболеванием. Поэтому ее правильнее называть эмфиземой у стариков.
Межуточная (интерстициальная) эмфизема принципиально отличается от всех других видов. Она возникает при попадании воздуха в интерстиций в результате травматического разрыва воздухоносных путей (при усиленных кашлевых движениях) или спонтанного разрыва буллы. Интерстициальная эмфизема может распространяться на средостение и под кожу. При надавливании на раздутые воздухом участки кожи слышен характерный хруст (крепитация).
Бронхиальная астма (от греч. аsthmа — удушье) — это заболевание легких, которое характеризуется повышенной возбудимостью бронхиального дерева, что проявляется пароксизмальными сужениями просвета воздухоносных путей, которые разрешаются спонтанно или под влиянием лекарственных веществ. Астма широко распространена в мире, однако причиной смерти является редко. Выделяют пять основных клинических типов астмы:
- атопическая;
- неатопическая;
- индуцируемая аспирином;
- профессиональная;
- аллергический бронхолегочной аспергиллёз.
Каждый тип имеет различные предрасполагающие факторы. Однако клинические признаки при всех типах схожи.
Атопическая астма. Атопическая астма характеризуется возникновением приступов при вдыхании различных веществ. Аллергенами могут быть пыль, пыльца растений, пищевые продукты, выделения и шерсть животных. Обычно этот тип астмы является наследственным. У данных больных могут развиваться и другие типы аллергических реакций, такие как сенная лихорадка и экзема.
Бронхоспазма возникает в результате реакций гиперчувствительности I типа. Медиаторами бронхоспазма, повышенной сосудистой проницаемости и гиперсекреции слизи являются гистамин и медленнореагирующая субстанция анафилаксии (МРС-А). В результате освобождения анафилактического фактора хемотаксиса эозинофилов (ECF-A) в бронхиальной стенке накапливается большое количество эозинофилов. Иногда приступ может затягиваться, тогда говорят об астматическом статусе.
В результате сложного механизма реакций происходят следующие патоморфологические изменения:
- сужение бронхов, что приводит к ателектазу или, наоборот, переполнению альвеол воздухом;
- закупорка бронхов вязкой мокротой;
- воспаление бронхов;
- появление спиралей Куршмана: спирали из слущенного эпителия и мокроты;
- появление кристаллов Шарко-Лейдена: кристаллы в агрегатах эозинофилов;
- гипертрофия слизистых желез;
- гипертрофия гладкой мышечной ткани бронхов;
- утолщение базальной мембраны.
Воспаление из бронхов может распространяться на бронхиолы, что приводит к локальной обструкции, что является причиной развития центролобулярной эмфиземы.
Неатопическая астма. Этот тип обычно наблюдается у больных с хроническим бронхитом. Механизм бронхоконстрикции не является иммунным. Кожные тесты с аллергенами отрицательные. Бронхоконстрикция предположительно возникает в результате местного раздражения бронхов, имеющих повышенную реактивность.
Индуцируемая аспирином астма. У больных с данным типом астмы часто встречается хронический ринит с полипами и кожные высыпания. Механизм до конца не выяснен, однако может иметь значение снижение выработки простагландинов и повышение секреции лейкотриенов, что приводит к повышению реактивности.
Профессиональная астма. Профессиональная астма возникает в результате гиперчувствительности к определенным веществам, вдыхаемым на работе. Эти вещества могут быть неспецифическими (действуют по неиммунным механизмам на бронхи с повышенной чувствительностью) или специфическими (действуют по иммунным механизмам с развитием гиперчувствительности I или/и III типа).
Аллергический бронхолегочной аспергиллёз. Аллергический бронхолегочной аспергиллёз проявляется астмой, причиной которой является постоянная ингаляция спор гриба Aspergillus fumigatus, в результате чего развивается гиперчувствительность I типа, а позднее — III типа. Слизистые пробки в бронхах содержат гифы аспергилл.
Патологическая анатомия. Изменения бронхов и легких при бронхиальной астме могут быть острыми, развивающимися в момент приступа, и хроническими, являющимися следствием повторных приступов и длительного течения болезни. В остром периоде (во время приступа) бронхиальной астмы в стенке бронхов наблюдается резкое полнокровие сосудов микроциркуляторного русла и повышение их проницаемости. Развиваются отек слизистой оболочки и подслизистого слоя, инфильтрация их лаброцитами, базофилами, эозинофилами, лимфоидными, плазматическими клетками. Базальная мембрана бронхов утолщается, набухает. Отмечается гиперсекреция слизи бокаловидными клетками и слизистыми железами. В просвете бронхов всех калибров скапливается слоистого вида слизистый секрет с примесью эозинофилов и клеток слущенного эпителия, обтуриру-ющий просвет мелких бронхов. При иммуногистохимическом исследовании выявляется свечение IgЕ на поверхности клеток, инфильтрирующих слизистую оболочку бронхов, а также на базальной мембране слизистой оболочки. В результате аллергического воспаления создается функциональная и механическая обструкция дыхательных путей с нарушением дренажной функции бронхов и их проходимости. В легочной ткани развивается острая обструктивная эмфизема, появляются фокусы ателектаза, наступает дыхательная недостаточность, что может привести к смерти больного во время приступа бронхиальной астмы. При повторяющихся приступах бронхиальной астмы с течением времени в стенке бронхов развиваются диффузное хроническое воспаление, утолщение и гиалиноз базальной мембраны, склероз межальвеолярных перегородок, хроническая обструктивная эмфизема легких. Происходит запустевание капиллярного русла, появляется вторичная гипертония малого круга кровообращения, ведущая к гипертрофии правого сердца и в конечном итоге — к сердечно-легочной недостаточности.
Хроническая пневмония характеризуется сочетанием многих патологических процессов в легких. Однако ведущим остается хронический воспалительный процесс в респираторных отделах. Ее клинические и морфологические проявления отличаются большим разнообразием. При хронической пневмонии участки карнифи-кации и фиброза сочетаются с полостями хронических пневмониогенных абсцессов. Вдоль лимфатических сосудов в межлобулярных перегородках, в периваскулярной и перибронхиальной ткани развиваются хроническое воспаление и фиброз, что ведет к эмфиземе легочной ткани, которая поддерживается хроническим бронхитом (панбронхит, деформирующий перибронхит). В стенках мелких и более крупных сосудов появляются воспалительные и склеротические изменения, вплоть до облитерации просвета. Хроническая пневмония обычно возникает в пределах сегмента или доли в связи с бронхогенным распространением, в процесс вовлекаются одно легкое или оба легких. Одной из особенностей хронической пневмонии является необычная склонность к обострениям, что связано с ослаблением дренажной функции бронхов и недостаточностью лимфатических сосудов, наличием бронхоэктазов и очагов нагноения. Каждое обострение сопровождается появлением свежих очагов воспаления, увеличением размеров очагов поражения, усилением склеротических изменений, приводящих к пневмофиброзу с деформацией легочной ткани, обструктивной эмфиземе, редукции капиллярного русла не только в очаге поражения, но и далеко за его пределами.
ИНТЕРСТИЦИАЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛЕГКИХ
Интерстициальные заболевания легких делятся на острые и хронические. При этих заболеваниях наблюдается два основных типа поражения: 1) первичное повреждение альвеол с последующим фиброзированием и 2) первичное поражение интерстициума с хроническим развитие фиброза.
ОСТРЫЕ ИНТЕРСТИЦИАЛЬНЫЕ ЗАБОЛЕВАНИЯ
Острые интерстициальные заболевания характеризуются острым началом и быстрым развитием симптомов (одышка, цианоз и др.) При этих заболеваниях наблюдается поражение альвеол с формированием экссудата, образование гиалиновых мембран и гипер-плазия пневмоцитов II типа. К этим заболеваниям относятся:
- респираторный дистресс синдром взрослых (РДСВ);
- реакции на токсины и лекарства;
- радиационный пневмонит;
- диффузные внутрилегочные кровоизлияния.
РЕСПИРАТОРНЫЙ ДИСТРЕСС-СИНДРОМ ВЗРОСЛЫХ
Респираторный дистресс синдром взрослых (РДСВ) является большой проблемой в настоящее время, т.к. он может развиваться в любом возрасте при следующих состояниях:
- шоке любой этиологии (геморрагическом, кардиогенном, септическом, анафилактическом и др.);
- травме, например, при прямой травме легких или при мультиорганной травме;
- инфекциях, например, при вирусной или бактериальной пневмонии;
- ингаляции некоторых газов, например, NO2, SO2, Cl2, табачного дыма;
- употреблении наркотиков, таких как героин и метадон;
- воздействии ионизирующего излучения;
- аспирации рвотных масс;
- синдроме диссеминированного внутрисосудистого свертывания (ДВС-синдром);
- токсическом повреждении кислородом.
Патогенез. При всех состояниях, описанных выше, происходит распространенное нарушение кровоснабжения легочной ткани, что приводит к развитию обширного повреждения альвеол. Во многих случаях полностью механизм повреждения не известен; однако в некоторых доказано повреждающее действие свободных радикалов, таких как супероксиды и пероксиды. Большое значение также имеют полиморфноядерные лейкоциты, которые могут выбрасывать энзимы, участвующие в патогенезе, и активировать комплемент.
Морфология. В острой стадии легкие отечные, местами очаги кровоизлияний. Гистологически определяются гиалиновые мембраны, выстилающие альвеолы, отек и диапедез эритроцитов. Разрешение происходит путем рассасывания экссудата, поглощения эритроцитов и гиалиновых мембран альвеолярными макрофагами; затем происходит регенерация пневмоцитов II типа, которые затем дифференцируются в пневмоциты I типа.
Исход. Около 50% больных погибают в течение суток, несмотря на интенсивную терапию. У большинства выживших наблюдается полное восстановление структуры и функции альвеол, однако, все же в небольшом проценте случаев встречается организация выпота с развитием фиброза.
ЛЕКАРСТВЕННЫЙ И ТОКСИЧЕСКИЙ АЛЬВЕОЛИТ
Некоторые цитотоксические препараты, например, блеомицин, являются причиной вялотекущего альвеолита, что приводит к постепенному фиброзированию и гиперплазии пневмоцитов II типа. При длительном применении этих лекарств среди гиперплазированных пневмоцитов появляются клетки с атипичными гиперхромными ядрами с хорошо определяемым ядрышком. Эти изменения характерны для заболеваний легких, которые вызываются цитотоксическими веществами.
Паракват — это сильнодействующий гербицид, который вызывает образование пероксидов и свободных радикалов. Поэтому после его попадания в организм развивается обширное поражение альвеол через 5-7 дней, в течение которых поддерживается довольно высокая концентрация его в легких. Заболевание быстро прогрессирует. Клинические симптомы и патологические изменения сходны с таковыми при РДСВ, однако, в дополнение к ним имеется выраженная фибробластическая пролиферация в альвеолах.
Клинический эффект после воздействия ионизирующего излучения зависит от его дозы. При воздействии больших доз морфологическая картина напоминает таковую при РДСВ в результате обширного поражения альвеол. При воздействии малых доз развивается прогрессирующий фиброз.
ДИФФУЗНЫЕ ВНУТРИЛЕГОЧНЫЕ КРОВОИЗЛИЯНИЯ
При синдроме Гудпасчера происходит повреждение легочной ткани с развитием кровоизлияний в результате действия антител, направленных против базальной мембраны капилляров альвеол и клубочков почек.
Также этот синдром развивается при идиопатическом легочном гемосидерозе — редком заболевании, которое наиболее часто встречается у детей. Клинически болезнь проявляется периодическими приступами, во время которых у больных наблюдаются кровохаркание, кашель и одышка, однако иногда болезнь протекает без явных проявлений, приводя к фиброзу легочной ткани. Морфологически определяется массивное повреждение альвеол с гиперплазией пневмоцитов II типа.
ХРОНИЧЕСКИЕ ИНТЕРСТИЦИАЛЬНЫЕ ЗАБОЛЕВАНИЯ
Хронические заболевания характеризуются относительно медленным развитием основных симптомов и длительным течением. Морфологически при этих заболеваниях наблюдаются интерстициальный фиброз, инфильтрация лимфоцитами и макрофагами, иногда — формирование микрокист. К данной группе относятся следующие заболевания:
- фиброзирующий альвеолит (идиопатический легочной фиброз);
- пневмокониозы;
- саркоидоз;
- гистиоцитоз Х;
- альвеолярный липопротеиноз.
Фиброзирующий альвеолит — это заболевание с невыясненной этиологией, основным признаком которого хронический фиброз легочной ткани. Некоторые авторы острый фиброзирующий альвеолит называют болезнью Хаммена-Рича. Идиопатический фиброзирующий альвеолит составляет 40-60% всех диффузных фиброзов легких. Наиболее часто заболевание развивается в возрасте между 45 и 65 годами. Проявляется оно нарастающей одышкой и сухим кашлем. В течение 5 лет заболевание прогрессирует с развитием легочной недостаточности и, иногда, легочного сердца. Истощение с быстрой потерей веса может привести к неправильной постановке диагноза злокачественной опухоли.
Этиология. Причина возникновения идиопатического фиброзирующего альвеолита не установлена, предполагается его вирусная природа.
Патогенез. Основное значение в патогенезе фиброзирующего альвеолита имеют иммунопатологические процессы. Они представлены иммунокомплексным повреждением капилляров межальвеолярных перегородок и стромы легких, к которому присоединяется клеточный иммунный цитолиз.
Патологическая анатомия. В легких определяются большие с неровными краями полости, содержащие воздух, разделенные толстыми фиброзными перегородками (легкие в виде медовых сот). Наиболее часто поражаются субплевральные отделы нижней доли. Гистологически выявляется интерстициальный фиброз с гиперплазией пневмоцитов II типа, выстилающих полости. Также в перегородках встречаются клетки хронического воспаления. Данная картина характерна для обычного интерстициального пневмонита. Иногда количество альвеолярных макрофагов может быть необычайно велико, причем интерстициальный фиброз выражен не сильно; этот тип гистологической картины описывается как десквамативный интерстициальный пневмонит. Еще одним типом является лимфоцитарный интерстициальный пневмонит (псевдолимфома). При этом типе наблюдается выраженная инфильтрация интерстициума лимфоцитами и плазматическими клетками. Поражение может быть диффузным и очаговым. При очаговом поражении может образовываться крупный узел, который можно спутать с опухолью (псевдолимфома). Определение типа пневмонита играет роль в правильном назначении лечения кортикостероидами. Маленькие полости могут заполняться грануляциями и рыхлой волокнистой соединительной тканью; в данном случае говорят об облитерирующем бронхиолите. Данные изменения определяются только при гистологическом исследовании и могут обнаруживаться и при других заболеваниях, например, при экзогенном аллергическом альвеолите, аспирационном пневмоните, некоторых вирусных инфекциях и коллагенозах.
Для проверки степени усвоения Вами материала «Болезни органов дыхания» просьба ответить на поставленные вопросы в нижеприведенных тестовых заданиях.
ТЕСТОВОЕ ЗАДАНИЕ №334
Выберите один правильный ответ. У больного с терминальной стадией хронической почечной недостаточности (мочевина крови — 70 моль/л, креатинин — 1.07 ммоль/л) в клинике появились симптомы затрудненного дыхания, кашель. При бронхоскопии слизистая оболочка бронхов полнокровная, набухшая, с наличием мелких кровоизлияний, изъязвлений. В просвете бронхов обилие слизи. Ваш диагноз:
ТЕСТОВОЕ ЗАДАНИЕ №335
Выберите один правильный ответ. Мужчина 60 лет на протяжении нескольких лет отмечал приступы кашля, отхождение серовато-желтоватой вязкой мокроты. При исследовании бронхобиоптата установлено наличие воспаления с атрофией слизистой оболочки, кистозным превращением желез, очаговой метаплазией покровного призматического эпителия в многослойный плоский, увеличением числа бокаловидных клеток; местами — в стенке бронха и особенно в слизистой оболочке резко выраженная клеточная воспалительная инфильтрация и разрастание грануляционной ткани, которая выбухает в просвет бронха в виде полипа. Ваш диагноз:
ТЕСТОВОЕ ЗАДАНИЕ №336
Выберите один правильный ответ. У мужчины 65 лет на протяжении нескольких лет отмечались постоянный кашель и отхождение мокроты с неприятным запахом, иногда с прожилками крови. Смерть наступила при явлениях легочно-сердечной недостаточности. На аутопсии в легких определяется расширение бронхов, микроскопически — их воспалительная инфильтрация, особенно полиморфноядерными лейкоцитами. Полость расширенных бронхов выстлана призматическим эпителием с очагами метаплазии в многослойный плоский, в стенке их эластические и мышечные волокна на значительном протяжении разрушены и замещены соединительной тканью, в просвете — гнойное содержимое. Ваш диагноз:
ТЕСТОВОЕ ЗАДАНИЕ №337
Выберите один правильный ответ. Смерть мужчины 65 лет наступила при явлениях легочно-сердечной недостаточности. На аутопсии в легких определяется расширение бронхов, микроскопически — их воспалительная инфильтрация, особенно полиморфноядерными лейкоцитами. Диагностирована бронхоэктатическая болезнь. Почки плотные, большие, «сальные», при нанесении йода и серной кислоты на поверхность разреза она окрашивается в коричневый цвет. Изменения в почках являются результатом:
ТЕСТОВОЕ ЗАДАНИЕ №338
Выберите один правильный ответ. Смерть мужчины 65 лет наступила при явлениях легочно-сердечной недостаточности. На аутопсии в легких определяется расширение бронхов. Полость расширенных бронхов выстлана местами многослойным плоским эпителием, в просвете — гнойное содержимое. Изменения в слизистой бронха это проявление:
ТЕСТОВОЕ ЗАДАНИЕ №339
Выберите один правильный ответ. Мужчина 19 лет умер при явлениях острой легочно-сердечной недостаточности. В течение двух последних дней жаловался на кашель со скудной «ржавой» мокротой, боль в грудной клетке справа, резко усиливающуюся при дыхании, повышение температуры до 39°С. На аутопсии нижние доли легких красные, плотные и безвоздушные, плевра покрыта нитями и пленками фибрина. Диагностирована двусторонняя нижнедолевая плевропневмония. Какая стадия развития пневмонии имела место?
1. большого пестрого легкого;
ТЕСТОВОЕ ЗАДАНИЕ №340
Выберите один правильный ответ. У мужчины 35 лет на протяжении 1,5 месяцев отмечался кашель с большим количеством зловонной мокроты. Умер при нарастающих явлениях легочно-сердечной недостаточности и интоксикации. На аутопсии в левой плевральной полости скопление 800.0 мл густой желтовато-зеленоватого цвета зловонной жидкости. Какое наиболее вероятное осложнение послужило причиной смерти?
1. Гангрена левого легкого.
2. Левосторонняя абсцедирующая пневмония.
3. Осумкованная эмпиема плевры слева.
ТЕСТОВОЕ ЗАДАНИЕ №341
Выберите один правильный ответ. В пульмонологическое отделение поступил больной с диагнозом хроническое неспецифическое заболевание легких (ХНЗЛ). Каким из нижеперечисленных заболеваний страдал больной?
2. гнойно-геморрагическая бронхопневмония;
3. бронхоэктатическая болезнь;
4. перибронхиальная коревая пневмония;
5. респираторный дистресс-синдром взрослых.
ТЕСТОВОЕ ЗАДАНИЕ №342
Выберите один правильный ответ. При морфологическом изучении легких диагноз хронического бронхита может быть поставлен, если в патологический процесс вовлечены:
1. мелкие бронхи и плевральные листки хотя бы одного легкого;
2. отдельные бронхи большого калибра (долевые и сегментарные);
3. все бронхи разного калибра обоих легких;
4. все бронхи разного калибра одного легкого;
5. только мельчайшие бронхи и бронхиолы.
ТЕСТОВОЕ ЗАДАНИЕ №343
Выберите один правильный ответ. При хроническом бронхите микроскопически в слизистой оболочке пораженных бронхов наиболее типичной картиной является:
1. нормальное строение покровного эпителия;
2. десквамация покровного эпителия в месте воспаления;
3. некроз покровного эпителия на большем протяжении;
4. очаговая метаплазия призматического эпителия в многослойный плоский;
5. очаговая «кишечная» метаплазия призматического эпителия.
ТЕСТОВОЕ ЗАДАНИЕ №344
Выберите один правильный ответ. При хроническом бронхите микроскопически в стенке пораженных бронхов наиболее типичной картиной является:
1. тотальный некроз стенки бронха в зоне воспаления;
2. гиперплазия слизепродуцирующих желез, склероз, инфильтрация лимфоцитами и макрофагами;
3. гипоплазия слизепродуцирующих желез;
4. склероз, резко выраженная инфильтрация нейтрофильными полиморфноядерными лейкоцитами;
5. интенсивная плазмоцитарная инфильтрация, атрофия слизепродуцирующих желез.
ТЕСТОВОЕ ЗАДАНИЕ №345
Выберите один правильный ответ. У женщины, длительное время страдавшей патологией органов дыхания, развилось «легочное» сердце с утолщением стенки правого желудочка до 0.7 см. Какое из нижеперечисленных заболеваний является наиболее вероятной причиной развития гипертензии в малом круге кровообращения:
2. центральный рак легкого;
ТЕСТОВОЕ ЗАДАНИЕ №346
Выберите один правильный ответ. При вскрытии трупа мужчины, умершего от хронической легочно-сердечной недостаточности, были обнаружены морфологические признаки гипертензии малого круга кровообращения. Наиболее характерным из них является:
1. наличие атеросклеротических бляшек в бронхиальных артериях;
2. гипертрофия стенки левого желудочка сердца;
3. гипертрофия стенки правого желудочка сердца;
4. гиалиноз стенок мелких артерий и артериол легких;
5. увеличение диаметра левого атрио-вентрикулярного отверстия.
ТЕСТОВОЕ ЗАДАНИЕ №347
Выберите один правильный ответ. При вскрытии трупа мужчины 60 лет, который длительное время болел хроническим бронхитом, обнаружено: легкие увеличены в объеме, не спадаются, повышенной воздушности, бледные, тестоватой консистенции, режутся с хрустом. При микроскопическом исследовании во всех участках легких проксимальные отделы ацинусов резко расширены, стенки альвеол истончены, капилляры в них малокровны. Такая морфологическая картина соответствует:
1. бронхоэктатической болезни;
4. хронической интерстициальной пневмонии;
ТЕСТОВОЕ ЗАДАНИЕ №348
Выберите один правильный ответ. При вскрытии трупа мужчины 45 лет, который длительное время болел хроническим бронхитом, обнаружены легкие, которые увеличены в объеме, не спадаются, повышенной воздушности, бледные, тестоватой консистенции, режутся с хрустом. При микроскопическом исследовании во всех участках легких проксимальные отделы ацинусов резко расширены, стенки альвеол истончены, капилляры в них малокровны. Какой клинико-морфологической форме эмфиземы соответствует такая морфологическая картина:
1. хроническая диффузная обструктивная;
ТЕСТОВОЕ ЗАДАНИЕ №349
Выберите один правильный ответ. При вскрытии трупа мужчины 60 лет, который длительное время болел хроническим бронхитом, обнаружены легкие, которые увеличены в объеме, не спадаются, повышенной воздушности, бледные, тестоватой консистенции, режутся с хрустом. При микроскопическом исследовании во всех участках легких проксимальные отделы ацинусов резко расширены, стенки альвеол истончены, капилляры в них малокровны. Укажите морфологический тип выявленной эмфиземы легких:
ТЕСТОВОЕ ЗАДАНИЕ №350
Выберите один правильный ответ. Женщина 38 лет на протяжении нескольких лет страдает атопической бронхиальной астмой. Наиболее вероятным патогенетическим механизмом в ее развитии является:
1. поступление в дыхательные пути органических соединений, газов, паров формальдегида с развитием реакции гиперчувствительности с участием IgG;
2. реакция гиперчувствительности с участием IgЕ;
3. воспаление слизистой оболочки бронха, вызванное вирусами парагриппа;
4. индукция лекарственными препаратами, в частности, аспирином;
5. повышение чувствительности рецепторов блуждающего нерва.
ТЕСТОВОЕ ЗАДАНИЕ №351
Выберите один правильный ответ. Женщина 38 лет, на протяжении нескольких лет страдавшая атопической бронхиальной астмой, внезапно погибла в автомобильной катастрофе в межприступный период. Какие морфологические изменения были выявлены при микроскопическом исследовании стенки бронхов:
2. истончение базальной мембраны эпителия бронхов;
3. утолщение базальной мембраны эпителия бронхов, отек и воспалительный инфильтрат с преобладанием эозинофилов, увеличение числа желез в подслизистом слое, гипертрофия мышечного слоя;
4. истончение базальной мембраны эпителия бронхов, отек и воспалительный инфильтрат с преобладанием нейтрофилов и макрофагов;
5. уменьшение числа желез в подслизистом слое, истончение мышечного слоя, гиперсекреция слизи.
Дата добавления: 2014-01-11 ; Просмотров: 1102 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник