Абсцедирующая пневмония по своей клинической картине не слишком отличается от других подвидов воспаления легких.
Характеризуется она появлением гнойных образований в области легких, остальная симптоматика будет зависеть от возбудителя.
При развитии этого заболевания прогнозы летального исхода повышаются до 15-25%, смертность от него самая высокая.
Состояние также называют «гнойная пневмония».
Относится оно к осложнениям по воспалению легких, может развиться, если неправильно лечить или вовсе игнорировать симптомы заболевания.
Абсцесс — некроз, отмирание тканей, множественные абсцессы вызывают гниение легкого.
Осложнение вызывается бактериями, распространяющимися в ротовой полости.
После того, как бактерии попадают в легочные области, начинается воспаление, которое за 7-14 дней может развиться до возникновения абсцессов в зависимости от степени ослабленности иммунитета пациента.
Треть пациентов, у которых обнаруживался гнойный абсцесс, до недавнего времени стабильно погибала.
После открытия антибиотиков эти показатели удалось снизить, но не до нулевого порога.
Потому при обнаружении симптомов заболевания необходимо отправиться к врачу, сдать анализы, определить возбудителя и начать соответствующую терапию.
Симптомы такого состояния могут быть весьма разнообразными.
Клиническая картина зависит от того, какая бактерия или вирус вызвали его.
Степень тяжести самого заболевания различаться будет в зависимости от сопутствующих недугов и функций иммунитета.
Чем более ослаблен иммунитет, тем неприятней проявляется воспаление легких с гнойными абсцессами.
- Кашель с неприятной по запаху и вкусу мокротой.
- Повышенная температура тела с потливостью в ночи.
- Отсутствие аппетита.
- Снижение веса на фоне отсутствия аппетита, развитие анорексии.
Мокрота в кашле при гнойной пневмонии будет выделяться.
Неприятный вкус и запах — основные признаки того, что надо поторопиться и обратиться к врачу за обследованием.
В мокроте могут наблюдаться частички крови, кровохаркание начинается именно из-за деструктивных процессов в области легкого.
Специалистами выделяется три разновидности осложненной абсцессом пневмонии по типу возбудителя заболевания:
Самыми распространенными возбудителями остаются золотистый стафилококк и палочка Фридлендера.
Все эти бактерии могут вызывать некроз тканей легкого, если не начать своевременную терапию.
Основным фактором развития заболевания будет наличие гнойных очагов в области легкого, которые будут в процессе развития недуга соединяться.
Абсцедирующая пневмония развивается благодаря инфекции, вызванной микроорганизмами анаэробного типа.
Также может развиваться из-за проникновения в дыхательные пути инородного тела.
Точную причину определить сможет только лечащий врач.
- Травма при родах.
- Недоношенность.
- Асфиксия.
- Прием антибиотиков, которые были неправильно назначены врачом.
У взрослых обычно отмечается как осложнение в процессе развития обычной пневмонии.
- Страдающие алкоголизмом.
- Принимающие наркотики.
- Имеющие продолжительный стаж курения с большим количеством ежедневно выкуриваемых сигарет.
- Страдающие эпилепсией.
- Пациенты, пережившие инсульт.
Пациенты с любыми нарушениями сознания относятся к потенциальной группе риска развития абсцессов при пневмонии.
У этих людей через ротовую полость может попадать большее количество секрета вредоносных микроорганизмов в легкие.
А при продолжительном злоупотреблении алкоголем и употреблении наркотиков функции иммунной системы снижаются.
Чтобы получить точный диагноз, потребуется записаться к пульмонологу.
Направление к нему выписывает терапевт после первичного осмотра и определения развития воспаления легких.
Специалист первоначально простукивает и прослушивает грудную клетку.
Он может выделить ослабленное дыхание при первичном обследовании, а также прослушать хрипы и определить тахикардию.
Далее назначаются анализы: пациент сдает кровь, общий анализ показывает все изменения в структуре лейкоцитов.
Далее начинается аппаратное обследование. Прежде всего назначается рентген грудной клетки, позволяющий определить наличие пневмонии у пациента.
Но не все повреждения в области легких можно будет выявить, просветив грудину рентгеном.
В некоторых случаях может назначаться дополнительная компьютерная томография.
Лечить заболевание на этом этапе уже достаточно сложно, в некоторых случаях может требоваться даже хирургическое вмешательство.
Лечение назначает исключительно специалист после того, как все диагностические процедуры пациентом были пройдены.
После того, как тип возбудителя был определен, специалист подбирает антибактериальные препараты для терапии.
Принимаются медикаменты от месяца и больше, могут быть скорректированы в процессе в зависимости от успешности терапии.
В самых запущенных случаях прием антибиотиков может затянуться на 4 месяца.
Без медикаментозного лечения на этой стадии уже не обойтись, самолечение народными методами приводит к летальному исходу в большинстве случаев!
Врачом назначаются дополнительные ингаляции, которые способствуют разжижению мокроты и более успешного выведения гноя из пораженных участков легкого.
Назначается бронхоскопия, чтобы прочистить очаги заболевания.
Больному потребуется специальная диета, также устанавливаемая специалистом.
Рацион пациента должен содержать продукты, обогащенные белком.
Важно обеспечить должный уход за пациентом.
Помещение, в котором он находится, должно регулярно проветриваться.
Должна соблюдаться чистота и гигиена, чтобы никакими новыми вирусами ситуация не осложнилась.
Голова относительно кровати в лежачем положении должна быть приподнята.
Пациенту необходимо будет часто промывать носовые пазухи и удалять скопившуюся мокроту.
Когда медикаментозное лечение не помогает, врач принимает решение о необходимости операции.
Смертность при гнойной пневмонии с осложнениями составляет 15-25%.
Это очень опасное для жизни пациента состояние, потому и нельзя откладывать поход ко врачу, если появились какие-то симптомы, напоминающие его клиническую картину.
Самые неблагоприятные прогнозы для взрослых составляются, если они уже достигли преклонного возраста или страдают нарушениями работы иммунной системы.
Процент смертности среди детей до двух лет тоже значительно повышается относительно средних показателей.
Осложнения могут вызывать сопутствующие заболевания. Может развиваться бронхиальная карцинома.
Терапия пневмонии с гнойными абсцессами должна проводиться в стационаре, где персонал может обеспечить правильный уход за больным на протяжении всего процесса медикаментозного лечения.
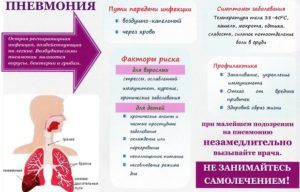
- Для взрослых старше 60 лет регулярно делать вакцинацию от стрептококка.
- Сделать прививку и ребенку, не отказываться от нее, когда врач предложит (но задать ему все интересующие вопросы).
- Постоянно мыть руки с мылом, не подносить грязные руки ко рту.
- Составить правильный рацион питания.
- Отказаться от курения, наркотиков и злоупотребления алкоголем.
Пневмония с абсцессом легкого в 85% случаев лечится, но могут возникать и осложнения.
источник
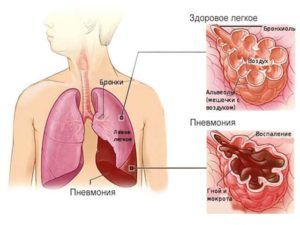
Пневмония – это группа инфекционных заболеваний, которые проявляются воспалительным процессом в легких. Возбудителями могут являться вирусы, бактерии, грибки. Гнойная пневмония характеризуется появлением одной или нескольких полостей (около 2 см) с гноем. Подобные полости называют абсцессами. Поэтому данную болезнь также называют абсцедирующей пневмонией. Чаще всего она протекает остро, с лихорадкой, затруднением дыхания, выраженной интоксикацией.
Основной причиной появления гнойной пневмонии принято считать анаэробные бактерии, которые попадают в легкие. При ослаблении иммунитета, наличии хронических заболеваниях и других неблагоприятных факторах патогенные микроорганизмы активизируются.
Гнойная абсцедирующая пневмония развивается на 7–14 день после попадания бактерий в легкие. Возникают первые симптомы:
- повышение температуры тела в пределах 38,5 °С;
- озноб, повышенная потливость особенно во время сна;
- слабость и сонливость;
- нарушения со стороны пищеварения;
- потеря аппетита и снижение веса;
- боль в груди;
- влажный кашель с большим количеством мокроты, иногда с кровью;
- ослабленное дыхание;
- после прорыва абсцесса – громкие хрипы в легких;
- характерный запах и вкус гниения после откашливания мокроты.
Выраженность симптоматики зависит от возраста, состояния здоровья пациента, разновидности инфекционного агента. Наиболее тяжело пневмония протекает у детей до года, а также пожилых людей старше 70 лет. У этих групп возможно быстрое развитие острой дыхательной и сердечной недостаточности.
Предрасполагающие факторы гнойного воспалении легких могут быть самые разнообразные. В основном болезнь развивается вследствие осложнения острой пневмонии, бронхитов, других респираторных заболеваний.
Патогенные микроорганизмы проникают в дыхательные пути через кровь из отдаленных очагов воспаления, через лимфатическую систему. Реже абсцесс образуется вследствие ранения, попадания инородного предмета в легкие.
К предрасполагающим факторам развития гнойной пневмонии у новорожденных детей относят:
- родовые травмы;
- внутриутробная гипоксия, асфиксия;
- пороки сердца и легких;
- недостаточная масса тела;
- наследственные иммунодефициты;
- муковисцидоз.
У взрослых и детей старшего возраста гнойное воспаление легких чаще всего развивается на фоне:
- хронического бронхита;
- эндокринных заболеваний;
- сердечной недостаточности;
- иммунодефицитного состояния;
- курения;
- алкоголизма;
- наркомании;
- длительного приема глюкокортикоидов, цитостатиков, иммунодепрессантов;
- вследствие перенесенной операции на брюшной полости или грудной клетке.
Что касается возбудителя гнойной пневмонии, то основными считаются кокковые инфекции: золотистый стафилококк, реже пневмококк и другие. Также заболевание может вызывать палочка Фридлендера и фузобактерии.
Все эти микроорганизмы при активизации приводят к некрозу легочных тканей. Без своевременного лечения гнойные очаги разрастаются, сливаются. Далее может наступить острая дыхательная, сердечная недостаточности, а затем смерть.
Для постановки точного диагноза требуется консультация пульмонолога. Однако воспаление легких обычно определяется уже при первичном осмотре терапевтом. При прослушивании и простукивании грудной клетки пациента выявляется ослабленное дыхание, тахикардия, хрипы.
Диагностика гнойной пневмонии включает в себя:
- общий анализ крови на предмет повышение уровня лейкоцитов. Это указывает на воспалительный процесс в организме;
- рентген или компьютерная томография.
Гнойную пневмонию важно дифференцировать от рака легких, туберкулеза, других заболеваний легких со схожей клинической картиной.
Лечить абсцедирующую пневмонию достаточно сложно. Основу лечения составляют антибиотики. Выбор препарата зависит от микроорганизма, вызвавшего пневмонию. Чаще всего применяют сочетание нескольких антибиотиков: цефалоспоринов или макролидов и защищенных пенициллинов. Реже для лечения используют препараты из группы карбапенемов и фторхинолонов.
Лечение – антибактериальное сроком от 1 до 4 месяцев. Реже прибегают к оперативному вмешательству. При своевременном лечении прогноз для жизни благоприятный. О выздоровлении свидетельствует зарастание полостей соединительной фиброзной тканью.
Антибактериальная терапия назначается на срок от 4 недель до 4 месяцев. Критерием успешного лечения считается нормализация температуры тела на 3 день от начала приема антибиотиков. Если пациент не идет на поправку в течение 6–8 недель, ему назначают хирургическое лечение, которое заключается в санации полости абсцесса.
Дополнительно при гнойной пневмонии назначают:
- бронхорасширяющие препараты;
- муколитики;
- кортикостероиды;
- витамины;
- препараты, повышающие общую сопротивляемость организма;
- внутривенные солевые растворы;
- физиопроцедуры: УФ-облучение, парафинотерапия, лечебная физкультура, вибромассаж.
Помещение, в котором находится больной, обязательно регулярно проветривается, проводится влажная уборка. Когда пациент находится в лежачем положении, его голова должна быть приподнята. Если абсцесс локализуется в нижних долях, приподымают ножной конец кровати (на 20–30 см). Питание рекомендуется высококалорийное, богатое витаминами и с высоким содержанием белка.
Антибактериальное лечение при гнойной пневмонии в 90% случаев позволяет добиться полного выздоровления. Полость абсцесса заполняется соединительной фиброзной тканью. На флюорограмме в дальнейшем у таких пациентов обнаруживаются рубцы, которые, как правило, на качество жизни никак не влияют.
источник
Если процесс воспаления в легких развивается из-за попадания в орган анаэробных бактерий – это опасная форма пневмонии, провоцирующая множество осложнений. Одно из них это абсцедирующая пневмония – когда патологический процесс сопровождается разрушением тканей легкого и образованием в них очагов нагноения.
В основном абсцедирующая форма пневмонии бывает спровоцирована следующими возбудителями:
- клебсиелла пневмонии;
- золотистый стафилококк;
- гемолитический стрептококк;
- анаэробные бактерии;
- пневмококки.
Каждый из перечисленных болезнетворных микроорганизмов становится причиной деструкции, некроза ткани в легких. Из-за этого происходит формирование очага нагноения. Основополагающий фактор, при влиянии которого возбудители проникают в легкие – поступление мокроты в большом количестве из глотки и образование гнойных очагов. Данная форма воспаления легких в первую очередь характерна для людей с наркотической и алкогольной зависимостью, для пациентов после инсульта, для больных эпилепсией, дисфагией и с нарушениями сознания.
Лимфогенная форма болезни может развиваться под влиянием:
- сепсиса;
- запущенного фурункулеза;
- остеомиелита;
- эндокардита.
Иногда абсцесс возникает в результате проникновения чужеродного тела в бронхи или формируется при онкологии легких. Абсцедирующее воспаление легких часто сопровождается патологиями крови, пародонтозом и сахарным диабетом. Важно вовремя диагностировать возбудителя, сдать анализы на его устойчивость к антибиотикам, чтобы назначить высокоэффективную терапию.
Случается, что целостность тканей легкого нарушается из-за влияния на них токсинов, ферментов стафилококков.
Острое течение абсцедирующей пневмонии можно разделить на 2 вида:
- Бурное течение, которое сопровождается высокой температурой до 40 градусов, недостаточностью дыхания и сильной интоксикацией. Обычно такое состояние характерно при поражении стафилококком или пневмококком.
- Медленное течение – возникает, как осложнение респираторно-вирусной инфекции. Сначала выявляется мелкоочаговое поражение бронхов, а гной начинает скапливаться только через 2 – 3 недели. После нагноения общее состояние становится намного хуже, увеличивается температура, проявляются сложности дыхательных процессов и недостаточность сердца и сосудов, кожа сильно бледнеет. При прослушивании легких диагностируются мелкопузырчатые всхлипы, а в зоне сердца тоны приглушаются. Из-за пареза кишечника, который сопровождает болезнь, происходит вздутие живота.
Классическое клиническое течение абсцедирующей пневмонии можно разделить на 3 стадии, каждая из которых имеет свои характерные признаки:
- Инфильтрация.
- Прорыв абсцесса в бронхах.
- Образование рубца на месте нагноения.
Первая стадия сопровождается выраженными симптомами абсцесса в легком:
- побледнение кожного покрова и посинение на щеке со стороны пораженного легкого;
- озноб и лихорадка;
- усиленное потоотделение;
- сухой кашель со скудным отхождением гнойной мокроты;
- боль в грудной клетке с пораженной стороны – она настолько сильная, что заставляет больного занимать вынужденную позу на боку на пораженной стороне;
- одышка и сложности дыхания;
- частый пульс.
Спустя 2 – 3 недели с момента заражения может начаться самопроизвольное разрешение абсцесса – вторая стадия пневмонии. У больного возникает сильный приступ откашливания, когда он заканчивается, отходит 100 – 500 мл мокроты. Впоследствии этот объем постепенно уменьшается, пока не наступит рубцевание. При правильном дренировании полости самочувствие пациента быстро улучшается уже после первого приступа отхождения мокроты симптоматика ослабевает.
Важно! При благополучном исходе болезнь длится в течение 6 – 8 недель. Своевременная постановка диагноза и выбор подходящей терапии дает возможность еще больше сократить эти сроки.
Заболевание может сопровождаться различными клиническими проявлениями, локализация гнойного очага тоже бывает разной, в связи, с чем выделяют такие формы абсцедирующей пневмонии:
- центральное воспаление – локализуется у корней легкого;
- периферическое воспаление – локализуется в легочной ткани, ближе к стенкам грудной клетки.
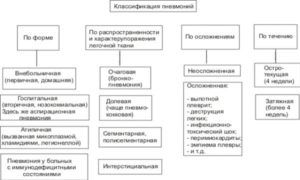
По распространенности воспаления заболевание тоже можно разделить на несколько видов:
Данные после физикального обследования врачом будут такими:
- ослабление дыхания;
- укорочение времени перкуторного звука;
- влажная хрипота;
- тахикардия;
- тахипноэ.
В анализах крови отмечается лейкоцитоз, увеличение СОЭ.
Важно! Главная роль для постановки верного диагноза отводится рентгенографии. Стандартное обследование помогает визуализировать некрупные полостные образования на фоне инфильтрации.
Также при подозрении на абсцедирующую пневмонию часто реализуется компьютерная томография. При абсцессе на снимках видно полостное образование с большой толщиной стенок, характерным содержанием газа и жидкости.
Для дифференциации с другими поражениями легких и формами пневмонии организуется трехкратное исследование состава мокроты на присутствие возбудителя туберкулеза и атипичных раковых клеток.
Чтобы правильно выделить патогенную флору и установить чувствительность микробов к антибиотикам проводится диагностика мокроты или промывных вод бронхов – бактериальный посев. В особо сложных ситуациях для установления причин заболевания проводится пункция чрезбронхиальная – диагностическая бронхоскопия.
Абсцедирующая пневмония плохо поддается лечению, это непростой процесс, который состоит из различных консервативных методов и оперативных способов устранения патологии. Главные действия должны быть направлены на купирование воспаления, уничтожение болезнетворных микробов и уменьшение симптоматики интоксикации.
Традиционное лечение абсцедирующего воспаления легких включает следующие терапевтические способы воздействия:
- Антибактериальная терапия препаратами, которые подбирает доктор после полноценной диагностики. Продолжительность курса лечение от 4 недель до 4 месяцев.
- Прием муколитиков, бронхолитиков, откашливающих медикаментов. Это необходимо для ускорения отхождения гнойной мокроты из сформированных в легком полостей.
- Жаропонижающие и противовоспалительные медикаменты – помогают противостоять воспалению и восстанавливать нормальную температуру.
- Реализация детоксикации для организма – нужна для выведения токсинов, полученных в результате распространения патогенной микрофлоры. В соответствии с тяжестью состояния этот способ включает: облучение крови ультрафиолетом, гемосорбцию, плазмофорез.
- Симптоматическое лечение – варианты его организации зависят от развивающихся осложнений. По показаниям требуются процедуры для восстановления кровообращения, для купирования симптомов дыхательной и почечной недостаточности, восстановления работы желудочно-кишечного тракта.
- Восстановление общего самочувствия. Оно заключается в улучшении функций иммунитета, восполнении витаминов и минералов, которые утрачиваются в период болезни.
Сочетать лекарства с народными средствами в терапии возможно. Главное – это не проводить лечение только по рецептам народной медицины. Самый действенный рецепт – мед с морковным соком. Также следует обратить внимание на рацион – включать больше белков, постараться на этапе лечения совсем отказаться от жирного.
Если консервативное лечение абсцедирующей пневмонии оказывается неэффективным, то врачи назначаются организацию операции – санации воспалительных очагов в легких. Производится дренирование или пункция абсцессов с целью выведения накопившегося гноя. Затем пораженная зона обрабатывается антисептиками, вводятся антибиотики. После вскрытия стенки полости чистятся от отмершей ткани, проводится дренаж, рана зашивается, ежедневно в нее вводятся антибиотики.
Если эффекта от описанной процедуры не окажется, то требуется операция по удалению части легкого, пораженной абсцессом. Она носит название пневмотомии – проводится только при гангренозных абсцессах или при отсутствии возможности реализации дренажа.
При своевременном проведении терапии гнойная пневмония отступает, отмечается благоприятный исход в 75 – 85% случаев. Плохие прогнозы болезни характерны для людей в преклонном возрасте или при дополнительных хронических патологиях, при иммунодефиците.
Инфекционные абсцессы плохо реагируют на лечение, поэтому в 15 – 25% случаев пациенты умирают из-за осложнений. Кроме того, становится невозможным полное выздоровление – развивается фиброз тканей, образуются хронические абсцессы. При заражении данной формой ребенка она протекает крайне тяжело, но благодаря юному возрасту и правильной работе защиты организма вероятность положительного исхода остается высокой.
Важно! Самая лучшая профилактика абсцедирующего воспаления у взрослых – ведение правильного образа жизни, пересмотр вредных привычек и коррекция рациона.
Важно не запускать заболевания органов дыхательной системы, чтобы иметь возможность предупредить серьезные осложнения, угрожающие жизни человека. Даже легкая простуда должна стать поводом обращения к врачу, особенно для маленьких детей, так как пневмония в их организме развивается в несколько раз быстрее. Патология не пройдет самостоятельно, только врач может своевременно выявить наличие абсцессов и принять меры для их устранения.
источник
Врачи ошарашены! Защита от ГРИППА и ПРОСТУДЫ!
Нужно всего лишь перед сном.
Абсцесс лёгкого — это гнойное воспаление в лёгочных тканях. Чаще всего болезнь возникает на фоне сильной пневмонии. Она представляет собой такое заболевание, при котором внутри организма формируются гнойники. При неблагоприятном течении эти новообразования закупоривают органы дыхательной системы своим содержимым.
- Механизм развития (патогенез) лёгочных абсцессов имеет разнообразную бактериальную природу. Чаще всего гнойники появляются из-за распространения в ходе пневмонии стрептококков, стафилококков, микоплазмы, грибков или клебсиеллы. Очаги нагноения образуются при попадании инфекций в лёгкие.
- Патогенез во многом определяется сопутствующими неблагоприятными факторами. Сюда относятся низкие иммунные функции, сбои в дыхательной деятельности, алкоголизм, длительный приём цитостатиков и СПИД.
- На патогенезе абсцессов сказывается реакция всего организма. Если она выражена слабо, то уже начало болезни имеет хроническое течение. В развитии острой формы играют значимую роль такие факторы, как нарушение системы кровообращения и вовлечение окружающих тканей в патологию.
Абсцесс лёгкого в острой форме по статистике чаще поражает сильный пол в возрасте 20-50 лет. Правое лёгкое, из-за его больших параметров, воспаляется чаще. При этом абсцессы возникают в разных частях органа, хотя верхняя доля лёгких подвержена болезни сильнее.
Симптомы абсцесса лёгкого принято разделять по развитию клинической картины. Первая фаза заболевания имеет следующие признаки:
На данном этапе происходит расплавление лёгочной ткани и инфильтрация гноем. Бронх ещё не поражен. Симптомы нарастают около полутора недель, после чего гнойник доходит до бронха и развивается вторая стадия острого течения. Симптомы абсцесса лёгкого в этой фазе несколько видоизменяются. В частности, во время кашля начинается сильное выделение мокроты.
- Мокрота при кашле является главным признаком второй стадии абсцесса. Когда абсцесс прорывает в бронх, кашель становится влажным.
- В день из организма может выходить до 1 литра гноя через ротоглотку. Мокрота при этом имеет резкий запах гноя, жёлто-зелёный цвет и содержит прожилки крови.
- Застоявшийся гной можно разложить на 3 слоя. Нижняя часть мокроты имеет густую консистенцию, средняя — водянистую с мутным цветом, а верхний слой отличается образованием пены.
- Анализ мокроты имеет большое значение для постановки диагноза абсцессов. Микроскопическое исследование выявляет в гное эритроциты, лейкоциты и патогенные микробы.
В зависимости от хода развития болезни и возможностей рецидива принято делить абсцесс на хронический и острый.
Острый абсцесс лёгкого встречается довольно часто. Болезнь имеет несколько стадий. На этапе формирования гнойника у человека возникают жар, мигрени, одышка, потеря аппетита. Этот период может длиться от недели до месяца. На стадии вскрытия гной попадает в дыхательные пути и состояние человека ухудшается, хотя признаки интоксикации ослабевают.
Острый абсцесс лёгкого нередко развивается на фоне таких болезней, как гриппозная пневмония, тромбофлебит, повреждения лёгочной ткани в ходе травм. Патология острого течения имеет несколько стадий тяжести.
- Лёгкая степень заболевания подразумевает абсцесс с одиночной полостью и слабой перифокальной реакцией. У людей с крепким здоровьем гнойники развиваются за 10 суток, а после их вскрытия в бронх или пневмонии начинается выздоровление.
- Средняя тяжесть отличается большой зоной перифокальной реакции вокруг абсцесса. Такие гнойники чаще образуются медленно, на фоне долгой пневмонии. При этом выход гноя в бронх не приводит к достаточному опорожнению абсцесса. Часто развиваются хронические гнойники.
- Тяжёлая степень абсцессов приводит к глубокой интоксикации с поражением сердца, почек и печени. Температура тела остаётся высокой на всех стадиях, мокроты становится всё больше. Для спасения таких больных требуется вмешательство хирурга.
Патология лёгких в случае отсутствия верного лечения в 10% случаев приводит к постоянным ремиссиям и обострениям. После 10 — 12 недель острой стадии развивается хронический абсцесс лёгкого. Его главный признак — развитие полости в лёгком и необратимые изменения бронхиального дерева и паренхимы. Наблюдаются пролиферация соединительных тканей, деформирующий бронхит и бронхоэктаз.
У больного могут развиться лёгочная гипертензия, иммунодефицит, нарушения обмена веществ и энергии. Внешний вид человека также изменяется, поскольку грудь становится больше, а кожа сильно бледнеет. Хронический абсцесс лёгкого вызван теми же возбудителями, что и острый: стафилококками, грамотрицательными палочками.
Помимо неверного курса лечения, его развитию способствуют множественные деструкции в отделе лёгкого, наличие в полости абсцесса секвестров (наполненных слизью кист) и образование плевральных сращений в поражённом сегменте.
Сегодня некоторые учёные склонны полагать, что абсцесс и гангрена в области лёгкого представляют собой разные стадии одинакового процесса. Нагноительный процесс протекает в лёгких неоднородно, поскольку большую роль играет реактивность организма. Большинство же специалистов сходятся во мнении, что абсцесс лёгкого — совершенно отличное от гангрены заболевание, у которого особенная картина развития и своя тактика лечения.
- Гангрена в области лёгких отличается обширным распространением из-за недостаточной защиты организма. Абсцесс, в свою очередь, имеет нагноение лишь в ограниченном очаге.
- Микрофлора мокроты при гангрене и абсцессах имеет общую природу в виде симбиоза гноеродных микробов. Однако абсцессы могут развиваться не только в результате осложнения пневмонии и стафилококковых инфекций. Гнойники появляются и при аспирации инородного тела, а также из-за закупорки бронхов частицами пищи и слизью. Спровоцировать абсцесс может эмболия сосудов лёгкого.
- Гангрена сопровождается омертвением лёгочной ткани. Поэтому признаки болезни отличаются от абсцессов: помимо грудных болей и мокроты, наблюдаются запах изо рта, дрожание голоса, хрипы, а также анемия.
- Осложнения после гангрены более локальные, чем от абсцессов. Первая болезнь может привести к прорыву гноя в плевру и кровотечениям, а после абсцесса лёгкого гнойники могут поражать ткани мозга.
Абсцедирующая пневмония (второе название болезни) представляет собой разновидность лёгочного воспаления и часто является причиной созревания абсцессов. Анаэробные бактерии являются основной причиной болезни, попадая в носоглотку и мокроту.
- Гнойная пневмония диагностируется на основе рентгена и компьютерной томографии лёгких. Основное отличие гнойника лёгкого от абсцедирующей пневмонии у взрослых — это размер полости с жидкостью. Абсцесс имеет диаметры больше 2 см, а при гнойной пневмонии наблюдаются мелкие и множественные очаги.
- Пневмония абсцедирующего типа распространяется воздушно-капельным путём. Поэтому даже кратковременного общения с больным бывает достаточно для попадания заражённой микрофлоры в организм здорового человека. Также возможен гематогенный путь — попадание возбудителей в лёгкие с кровотоком.
- Симптомы пневмонии зависят от типа патогена, вызвавшего болезнь. Анаэробная инфекция развивается в ходе нескольких недель или даже месяцев. Наблюдаются лихорадка, кашель с отхождением мокроты, потеря веса. Возможны плеврит и кровохарканье при грибковом поражении. Смешанная инфекция у взрослых проявляется как типичное бактериальное воспаление лёгких.
- Лечение пневмонии проходит на фоне приёма антибиотиков и иммуномодуляторов в течение 4 — 16 недель. Основными препаратами являются средства с клиндамицином и добавлением цефалоспоринов. Стартовая терапия предполагает лекарства с метронидазолом и аминопенициллинами.
На очаг инфекции у взрослых можно воздействовать с помощью бронхоскопии и торакоцентеза — прокалывания грудной клетки. Большую роль в ходе лечения играет удаление из крови всех токсинов — гемосорбция. В этих же целях проводят УФО крови и плазмафарез.
Частью клинического обследования больного с абсцессами является анализ по рентгенограмме. Он позволяет определить наличие полостей и их положение, инфильтрацию лёгочной ткани, зарождение плеврита и эмпиемы.
- На ранней стадии болезни сложно выявить гнойники рентгенологически. Пока не произошло прорыва в бронхи, абсцессы напоминают развитие очаговой пневмонии. На снимке виден участок с сильным затемнением лёгкого и неровными краями.
- После возникновения сообщения с бронхом картина меняется. На рентгенограмме видна полость с горизонтальным положением жидкости и газа, похожего на полукруг светлых оттенков. Абсцесс на снимке имеет овальную форму.
- Чтобы выяснить размеры полости, рекомендуют делать снимки на разных стадиях её заполнения гноем, например, до и после отхаркивания. Также можно делать рентген в нескольких проекциях.
- Явные признаки абсцесса при снимках в прямой и боковой проекциях — это круглые тени, большие лимфоузлы, толстые стенки гнойных очагов. Когда гнойник полностью прорывается в бронхи, стенки полости истончаются.
источник
Абсцедирующая пневмония – это деструктивный воспалительный процесс, сопровождающийся формированием множественных гнойных очагов в легочной ткани. Симптоматика варьирует в зависимости от возбудителя. Классические проявления абсцедирующей пневмонии включают фебрильную температуру, ознобы, тяжелую интоксикацию, кашель со зловонной мокротой, анорексию, потерю веса. Подтверждающими методами диагностики выступают рентгенография и КТ легких. В лечении абсцедирующей пневмонии сочетаются медикаментозные методы (антибиотики, инфузионная терапия, иммунотерапия), воздействие на очаг инфекции (санационные бронхоскопии, торакоцентез), экстракорпоральная гемокоррекция (УФО крови, гемосорбция).
Абсцедирующая пневмония – это осложнение пневмонии различной этиологии, характеризующееся образованием внутрилегочных гнойно-некротических полостей. В пульмонологии термином «абсцедирующая пневмония» обозначается период в течении воспаления легких, во время которого на фоне инфильтративных изменений определяются клинические и рентгенологические признаки деструкции легочной паренхимы.
Условным отличием абсцесса легкого от абсцедирующей пневмонии принято считать размер гнойной полости: в первом случае ее диаметр превышает 2 см. Если же в легочной ткани имеются мелкие и множественные очаги деструкции или солитарная полость диаметром менее 2 см, говорят об абсцедирующей пневмонии. Чаще всего нагноением осложняются бактериальные и аспирационные пневмонии.
В этиологии абсцедирующей пневмонии главенствующая роль принадлежит золотистому стафилококку, клебсиелле пневмонии (палочке Фридлендера) и другим энтеробактериям; несколько реже возбудителями становятся пневмококк и гемолитический стрептококк, анаэробные бактерии (фузобактерии, пептострептококки). Эти микроорганизмы способны вызывать деструкцию и некроз легочной ткани с последующим формированием ограниченной гнойной полости.
Основными факторами, способствующими попаданию возбудителей в легочную ткань, служат аспирация значительного количества секрета ротоглотки и наличие в организме гнойных очагов, контактирующих с кровеносным или лимфатическим руслом.
- Аспирационный механизм возникновения абсцедирующей пневмонии чаще всего наблюдается у лиц, страдающих алкоголизмом и наркоманией, эпилепсией, инсультом, нарушениями сознания, дисфагией, ГЭРБ и др.
- Метастатическое гематогенное или лимфогенное абсцедирование легких, как правило, является следствием тяжелого фурункулеза, эндокардита, остеомиелита.
- Возможными причинами абсцедирования могут быть инородные тела бронхов, опухоли легких.
У больных абсцедирующей пневмонией в анамнезе часто имеются указания на фоновую патологию (болезни крови, сахарный диабет, пародонтоз), длительное лечение глюкокортикоидами и цитостатиками.
В патогенезе абсцедирующей пневмонии наибольшее значение придается видовому классу возбудителя с его антигенным свойствам, чувствительности микроорганизма к антибиотикам, сопутствующим заболеваниям дыхательных путей и организма в целом, нарушающих местную и общую реактивность. Деструкция легочной ткани связана с тем, что патогены (в особенности стафилококк) вырабатывают большое количество ферментов и токсинов, обладающих цитолитическим действием и вызывающих некроз альвеолярных перегородок. Это приводит к образованию множественных полостей, заполненных воздухом и серозно-геморрагическим экссудатом, не имеющих четких границ вокруг очагов распада. В дальнейшем эти полости могут либо эволюционировать в крупный гнойный очаг (абсцесс легкого), либо сливаться, давая начало абсцедирующей пневмонии.
В большинстве случаев начало заболевания мало чем отличается от обычной очаговой пневмонии. Больного беспокоят кашель, лихорадка, боли в грудной клетке с тенденцией к усилению при дыхании; рентгенологически определяется очаговая инфильтрация в легких. У детей возможно присоединение абдоминального, нейротоксического или астмоидного синдромов.
При неблагоприятных условиях состояние быстро ухудшается и на следующем этапе развивается собственно абсцедирующая пневмония. Эта стадия сопровождается нарастанием признаков интоксикации (гипертермии до 40°С с ознобами, адинамии, анорексии) и дыхательной недостаточности (одышки с участием вспомогательной мускулатуры в акте дыхания, цианоза).
Поскольку в это время в легочной ткани уже формируются микроабсцессы, отмечается появление мокроты с гнилостным запахом, иногда с примесью крови. Больной адинамичен, заторможен; кожные покровы бледно-серой окраски; может отмечаться спутанность сознания. При дальнейшем развитии заболевания возникает абсцесс легкого, в течении которого различают стадии формирования и дренирования гнойника.
К числу местных гнойных осложнений, отягощающих исход абсцедирующей пневмонии, относятся эмпиема плевры, пиопневмоторакс, медиастинит. Метастазирование и генерализация инфекции приводят к развитию бактериального перикардита, гнойного артрита, сепсиса и др. Следствием частичной или полной обтурации бронха может явиться ателектаз легкого. При эрозировании сосудов существует риск возникновения легочного кровотечения. При крайне бурном и тяжелом течении септической пневмонии возможно развитие полиорганной недостаточности, требующей проведения интенсивной терапии.
Физикальные данные характеризуются ослаблением дыхания, укорочением перкуторного звука, наличием влажных хрипов, тахипноэ, тахикардии. В анализах крови – признаки выраженного системного воспаления (значительный лейкоцитоз, повышение СОЭ, СРБ). Основополагающую роль в установлении диагноза играют результаты рентгенологического обследования. Вместе с тем, стандартная рентгенография легких не всегда позволяет визуализировать небольшие полостные образования на фоне пневмонической инфильтрации. Поэтому при подозрении на абсцедирующую пневмонию целесообразно прибегать к проведению КТ грудной клетки. В случае формирования абсцесса легкого на снимках определяется толстостенное полостное образование с наличием характерного уровня жидкости и газа.
В рамках дифференциальной диагностики, исключения туберкулеза и рака легких проводится трехкратное исследовании мокроты на ВК (возбудители туберкулеза) и атипичные клетки. Для выделения патогенной флоры осуществляется бакпосев мокроты или промывных вод бронхов с определением антибиотикочувствительности. В ряде случаев для выяснения причин абсцедирующей пневмонии показано проведение диагностической бронхоскопии.
Абсцедирующая пневмония сложно поддается лечению и требует сочетания методов терапевтического и хирургического воздействия. Больным требуется тщательный уход, высококалорийное питание с восполнением потери белка.
- Антибиотикотерапия. Этиотропная терапия строится с учетом чувствительности выделенных патогенов к антибактериальным средствам. Ее длительность может составлять от 4-х недель до нескольких месяцев; вопрос о смене и комбинации препаратов решается пульмонологом индивидуально, с учетом клинико-рентгенологической динамики. Обычно в качестве стартовой терапии абсцедирующей пневмонии используются бензилпенициллин+ метронидазол, линкозамиды (клиндамицин, линкомицин), аминопенициллины (амоксициллин/клавулановая к-та, ампициллин/сульбактам) и др.
- Дополнительная терапия. С целью улучшения дренажа гнойного очага назначаются отхаркивающие, муколитические, бронхолитические препараты, лекарственные ингаляции. При подтвержденной стафилококковой этиологии абсцедирующей пневмонии эффективно введение гипериммунной антистафилококковой плазмы.
- Инфузионная терапия. При выраженной гипопротеинемии осуществляется парентеральное введение альбумина, плазмы. Одновременно проводится коррекция дыхательной недостаточности, гиповолемии, нарушений водно-минерального баланса.
- Экстракорпоральная гемокоррекция. В целях детоксикации используется гравитационная хирургия крови (плазмаферез, УФО крови, гемосорбция).
С целью санации гнойных очагов используются лечебные бронхоскопии, по показаниям проводится пункция или дренирование абсцесса с активной аспирацией гноя, промыванием полости антисептическими растворами, введением протеолитических ферментов и антибиотиков. В случае невозможности консервативного излечения абсцесса показана резекция пораженных отделов легкого.
Прогноз абсцедирующей пневмонии серьезный; летальность высокая 15–25%. При возникновении осложнений, наличии сопутствующих заболеваний и очагов гнойной инфекции процент неблагоприятных исходов существенно выше. Течение абсцедирующей пневмонии может заканчиваться выздоровлением, формированием фиброза легкого, хронического абсцесса легкого.
источник
Двухсторонняя пневмония легких считается довольно тяжелым заболеванием, которое часто становится причиной смерти больного. Она встречается среди больных разного возраста, но чаще всего поражает новорожденных и людей с ослабленным иммунитетом. Поэтому лечение данного заболевания должно выполняться комплексно в условиях стационара, что снизит риск появления нежелательных последствий.
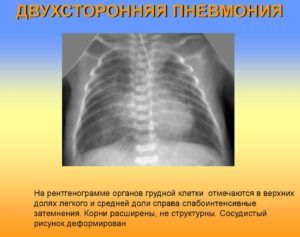
Данное заболевание может развиваться самостоятельно или являться осложнением других патологических состояний, спровоцированных различными инфекциями. Несмотря на достижения современной медицины, большой процент больных с двухсторонней пневмонией не выживает. Это связано с их ослабленным иммунитетом. Поэтому лечением и профилактикой заболевания должны заниматься квалифицированные врачи.
Двухстороннее воспаление легких может иметь две формы:
Тотальная пневмония встречается редко. При развитии данного заболевания в патологический процесс вовлекаются оба легких и все их ткани. Воспаление развивается стремительно, сопровождается ярко выраженными симптомами и чаще всего приводит к быстрому летальному исходу.
Очаговая форма двухсторонней пневмонии встречается чаще. Заболевание сопровождается поражением отдельных участков легких с двух сторон. В свою очередь, такая пневмония классифицируется на:
- верхнедолевую;
- нижнедолевую;
- полисегментарную.
Двухстороннее воспаление лёгких развивается по следующему плану:
- Прилив. Сосуды легких наполняются кровью.
- Красное опеченение. Происходит уплотнение тканей, в альвеолярной жидкости обнаруживаются эритроциты.
- Серое опеченение. Происходит распад красных телец, перемещение лейкоцитов в альвеолы.
- Разрешение. Легкие восстанавливают свою нормальную структуру.
Очаговая двухсторонняя пневмония или другая разновидность данного заболевания чаще всего поражает людей, имеющих следующие проблемы со здоровьем:
- аномалии строения легких, имеющие врожденный характер;
- сердечная недостаточность, сопровождающаяся застойными явлениями;
- любые иммунодефицитные состояния;
- длительное курение, чрезмерное употребление алкоголя;
- отсутствие миндалин, которые были удалены ранее;
- переохлаждение организма, что снижает его сопротивляемость к болезнетворным микроорганизмам;
- хронические заболевания легких и бронхов, что провоцирует патологические изменения в тканях;
- наличие аллергии;
- нездоровый образ жизни, неправильное питание, что приводит к снижению иммунитета;
- длительное нахождение в горизонтальном положении.
У детей фактором риска развития двухсторонней пневмонии является наличие катарального диатеза.
Возбудителями тотальной или очаговой пневмонии называют грамположительные микроорганизмы. Чаще всего данное заболевание провоцируют пневмококки (40–60%). В других случаях пневмония развивается на фоне поражения легочной ткани стафилококками и гемолитическими стрептококками. Лишь иногда к возбудителям воспаления относят хламидии, грибки, энтеробактерии, протей и прочие микроорганизмы.
Если двухсторонняя пневмония развивается первично, заражение происходит воздушно-капельным путем. Это происходит редко, поскольку воспаление легких чаще всего наблюдается на фоне других заболеваний, поразивших респираторную систему. Очаг инфекции может находиться в носоглотке – придаточных пазухах носа, миндалинах, ротовой полости. Воспаление легких происходит на фоне таких заболеваний, как грипп, ангина, ОРВИ, тонзиллит, гайморит, туберкулез.
Иногда наблюдают ситуацию, когда инфекция попадает в легкие с током крови из других органов – почек, брюшной полости, малого таза. У людей с сильно ослабленным иммунитетом развивается воспалительный процесс на фоне активного размножения условно-патогенной микрофлоры.
Двухсторонняя пневмония имеет и неинфекционную природу происхождения. Она развивается вследствие негативного воздействия на организм следующих факторов:
- токсические вещества;
- ионизирующее излучение;
- аллергены;
- травмы и оперативные вмешательства на грудной клетке;
- попадание инородных тел в легочную ткань.
Тотальная или полисегментарная двухсторонняя пневмония характеризуется наличием таких симптомов:
- Происходит резкое повышение температуры тела. Жар довольно тяжело сбивается обычными препаратами.
- Человек жалуется на выраженную головную боль.
- В груди появляются болезненные ощущения. Они существенно увеличиваются при глубоких вдохах.
- Больной ощущает слабость и недомогание.
- Наблюдается одышка даже в спокойном состоянии.
- Пациент жалуется на чрезмерную потливость.
- Больной страдает от озноба, мышечных болей.
- У человека полностью исчезает аппетит.
- Наблюдают тахикардию и признаки интоксикации организма.
- Иногда происходит отделение мокроты с кровянистыми примесями.
- Кожный покров приобретает бледность и синюшность, появляются высыпания.
Двухсторонняя пневмония относится к острым заболеваниям, поэтому характерная симптоматика развивается довольно быстро. После проникновения инфекции в дыхательные пути первые признаки проявляются в течение нескольких часов. Характер развития симптомов зависит от формы заболевания и общего состояния больного.
- дыхание обычно жесткое;
- наблюдаются шумы трения плевры;
- определяются мелкопузырчатые или среднепузырчатые хрипы;
- сердечные тона глухие;
- бронхофония усиливается.
Для постановки точного диагноза выполняется рентгенография легких. На снимке видны затемнения, которые занимают разную площадь. Наблюдают смещение плевральных листов, расширение синусов, в некоторых случаях усиление легочного рисунка.
Выполняется общий анализ крови. Он определяет повышение СОЭ и лейкоцитоз. Бакпосев смывов носоглотки и мокроты позволяет определить возбудителя пневмонии.
На заключительном этапе лечения выполняется контрольная рентгенография легких. На протяжении года больной находится на учете у пульмонолога, который постоянно контролирует состояние его легких. Еще некоторое время с профилактической целью проводится флюорография, анализ крови, бакпосев мокроты.
Лечение двухсторонней пневмонии осуществляется на основании развивающейся клинической картины, результатов диагностики и других факторов.
Двусторонняя пневмония приводит к тому, что организм человека недополучает кислород из-за легочной недостаточности. Поэтому врач назначает препараты, способные восстановить существующий дефицит и поднять показатели артериального давления.
На протяжении всего периода лечения больной должен соблюдать постельный режим. Врач назначает специальную диету, которая снижает нагрузку на ослабленный организм. Исключается воздействие всевозможных возбудителей, которые способны спровоцировать у пациента аллергическую реакцию. Помещение, где находится больной, должно быть чистыми и стерильными.
В перечень медикаментов, которые назначаются при двухсторонней пневмонии, входят:
- антибиотики. Сначала могут назначаться препараты широкого спектра действия, а потом те, что направлены на конкретного возбудителя;
- муколитические и отхаркивающие средства;
- витаминная терапия;
- бифидобактерии;
- антигистаминные средства;
- жаропонижающие препараты;
- противовоспалительные средства;
- иммуномодуляторы;
- оксигенотерапия и искусственная вентиляция легких выполняется при выраженной дыхательной недостаточности;
- глюкозо-солевые растворы для устранения признаков интоксикации.
Для укрепления ослабленного организма и ускорения выздоровления применяются различные физиотерапевтические процедуры. Кроме обязательной медикаментозной терапии, врачи рекомендуют проведение лечебного массажа. Он имеет расслабляющее и общеукрепляющее действие. Назначаются и другие процедуры:
- ультрафиолетовые ванны;
- электрофорез;
- лечебная физкультура;
- токи Беккера;
- магнитотерапия;
- УВЧ и другие.
После перенесенной двухсторонней пневмонии больному еще некоторое время рекомендуется заниматься дыхательной гимнастикой и лечебной физкультурой. Укрепить ослабленный организм помогут длительные и постоянные прогулки на свежем воздухе, специальная диета, богатая легкоусвояемыми белками, витаминами, минералами. Положительный результат показывает профилактическое санаторно-курортное лечение.
Двухсторонняя пневмония легких сопровождается такими осложнениями:
- развитие обструктивного синдрома;
- гангрена или абсцесс легких;
- острая дыхательная недостаточность;
- плеврит;
- острая сердечная недостаточность;
- токсический шок;
- менингит, менингоэнцефалит;
- воспаление, поражающее сердечную мышцу;
- анемия и прочее.
Чем раньше было начато лечение пневмонии, тем благоприятнее исход. Выздоровление обычно происходит на 3–4 неделе. После перенесенного заболевания 70% пациентов имеют полностью здоровую легочную ткань. У 20% больных наблюдают участки пневмосклероза. В 7% случаев в легких обнаруживают соединительную ткань. Если лечение воспаления не выполнено своевременно и эффективно, прогноз менее благоприятный. Возможен даже летальный исход или другие тяжелые осложнения.
Воспалительные процессы в легких, из-за которых в паренхиме образуются полости с гнойным содержимым, называют абсцедирующей пневмонией. В большинстве случаев абсцесс является следствием проникновения в орган стрептококков, стафилококков и других патогенных бактерий. Такое бывает при пневмонии, воспалении десен, миндалин. Также среди причин – попадание в паренхиму инородных тел, эмболов, инфаркт легкого, распад раковой опухоли.
Существуют разные классификации патологии. В зависимости от дислокации воспаленного участка, выделяют центральный и периферический виды абсцесса. По количеству очагов воспаления различают единичную и множественную формы. Кроме того, болезнь способна затронуть одно легкое или распространится на обе половины.
По характеру течения выделяют острую и хроническую формы. По силе проявления симптомов абсцедирующая пневмония подразделяется на легкую, среднетяжелую и тяжелую разновидности. В зависимости от силы поражения, выздоровление наступает спустя 1-3 мес. после начала заболевания. Если этого не происходит, наступает неблагоприятный исход: патология становится хронической.
При абсцессе легкого происходит «разъедание» пораженного участка с последующим образованием наполненных гноем полостей, отделенных от здоровой ткани фиброзной стенкой. Патология может сопровождаться некрозом, гниением и распадом поврежденной паренхимы (гангренозная форма).
Абсцесс легкого характеризуется яркими симптомами. Исключение составляют случаи, когда болезнь протекает на фоне хронического заболевания. Например, при алкоголизме боль почти не ощущается, температура повышается редко. Сопровождают абсцедирующую пневмонию следующие симптомы:
- кашель с выделением мокроты, сначала водянистой, затем гнойной;
- тахикардия (учащенный сердечный ритм);
- ослабление дыхания;
- тахипноэ (учащенное поверхностное дыхание);
- хрипы;
- при двустороннем поражении легких во время дыхания наблюдается асимметрия грудной клетки.
Заподозрить острую форму абсцесса можно по затянувшейся пневмонии, долго не спадающей температуре, стойкому лейкоцитозу (низкому уровню лейкоцитов). Тяжесть течения заболевания зависит от причины, спровоцировавшей абсцесс, своевременности и качества лечения, индивидуальных особенностей организма. Выделяют три стадии патологии:
- Этап инфильтрации. Формируется гнойник.
- Обострение. Происходит прорыв гнойника.
- Стадия исхода.
Этап инфильтрации длится от 7 до 10 дней, но известны случаи, когда прорыв капсулы начинался на 2-3 сутки после начала заболевания или затягивался на 2-3 недели. На этой стадии наблюдается острое гнойное воспаление, образование полости и разрушение паренхимы легкого. Гной находится внутри образованных пустот, прорыва не наблюдается. Стадия характеризуется следующими симптомами:
- непонятная боль в груди;
- слабость, головная боль, тошнота;
- потливость;
- озноб;
- одышка, кашель;
- температура;
- жажда;
- отсутствие аппетита.
Во время обследования с помощью выстукивания (перкуторно) на пораженном участке врач фиксирует притупление звука. Метод выслушивания (аускультативный) показывает наличие жесткого дыхания, небольшого количества влажных и сухих мелкопузырчатых хрипов.
На второй стадии абсцесса легких капсула прорывается и гной выходит в просвет бронхов. В большинстве случаев это происходит через 2-3 недели после начала заболевания. Период вскрытия характеризуют следующие симптомы:
- Большое количество гнойной мокроты. В зависимости от размеров капсулы при хорошем дренировании на протяжении суток выделяется от 1 до 1,5 л патологического секрета.
- Температура начинает спадать.
- Уменьшаются головные боли.
- Может прослушиваться гулкое дыхание со свистом.
Через три недели начинается стадия исхода. Кашель утихает, количество мокроты уменьшается, симптомы интоксикации организма снижаются, состояние больного начинает нормализоваться. Пустоты зарастают соединительной тканью, на участке воспаления может остаться ложная киста. Важно в этот период не бросать лечения, обеспечить хороший дренаж. Иначе гнойно-некротические процессы затянутся и спустя два-три месяца приобретут хроническую форму.
Ошибки во время лечения, отказ больного от терапии, хронические болезни приводят к тому, что последствия острого абсцесса до конца не устраняются. Из-за этого гной вновь и вновь наполняет полость легкого, – и болезнь приобретает хронический характер. Стенки капсулы становятся более плотными, вокруг нее начинает разрастаться соединительная ткань, появляются рубцы, из-за чего орган перестает нормально справляться со своей работой.
Хронический абсцесс легкого протекает волнообразно, с периодами ремиссии и обострения симптомов. Приступ случается 2-3 раза на протяжении года, но способен дать о себе знать чаще. Хроническую форму характеризуют следующие симптомы:
источник
Дж. В. Гиршман, Дж. Ф. Муррей (Jan V. Hirschman, John F. Murray)
Определение. Пневмония — это воспаление легочной паренхимы, т. е. части легких, локализованной дистально по отношению к конечным бронхиолам и включающей в себя бронхиолы, альвеолярные ходы и мешочки и сами альвеолы. Несмотря на то что воспаление может быть обусловлено разными причинами и варьирует по продолжительности, термин «пневмония» чаще всего используют для обозначения острой инфекции.
Патогенез. Микроорганизмы, вызывающие пневмонию, попадают в легкие одним из четырех путей: 1) вдыханием с воздухом; 2) аспирацией из носо-и ротоглотки (наиболее частая причина бактериальной пневмонии); 3) гематогенным распространением из отдаленного очага инфекции; 4) непосредственным распространением из соседнего инфицированного участка ткани или в результате проникающего ранения грудной клетки.
Легочные механизмы защиты. Несмотря на ингаляцию микроорганизмов и аспирацию содержимого ротоглотки (процессы, по-видимому, обычные даже для здоровых) воздухоносные пути, локализованные дистальнее гортани, в норме остаются стерильными или содержат небольшое количество бактериальной флоры, что обусловлено функционированием нескольких защитных механизмов. При аспирации какого-либо материала голосовая щель рефлекторно закрывается. Любые инородные вещества, достигшие трахеи или крупных бронхов, как правило, изгоняются из трахеобронхиальных путей в результате кашлевых движений. Воздухоносные пути между гортанью и конечными отделами дополнительно защищены слоем реснитчатого эпителия, покрытого слизью. Попавшие при вдохе инородные частицы выталкиваются ресничками из более мелких путей в более крупные, а затем удаляются при отхаркивании или глотании.
Еще один защитный механизм представлен иммуноглобулинами. Так, IgA в большом количестве содержится в верхних дыхательных путях и защищает легкие от вирусной инфекции. Несколько меньшее его количество в секрете, выделяемом нижними дыхательными путями, обеспечивает агглютинацию бактерий, нейтрализацию их токсинов и препятствует внедрению возбудителей в поверхность слизистой оболочки. Иммуноглобулин класса G сыворотки и нижних дыхательных путей агглютинирует и опсонирует бактерии, активирует комплемент, ускоряя хемотаксис гранулоцитов и макрофагов, нейтрализует бактериальные токсины и вирусы, лизирует грамотрицательные бактерии. Кроме того, на стенках альвеол находятся макрофаги, которые захватывают и убивают микроорганизмы, а также вещество, способное усиливать защитную функцию фагоцитов. Для борьбы с инфекцией из крови в легочную паренхиму мигрируют нейтрофилы, захватывающие и убивающие микроорганизмы, и лимфоциты, обеспечивающие гуморальный и клеточный иммунитет.
Предрасполагающие факторы. Пневмония может развиться у здорового человека, но обычно она бывает связана с условиями, которые ведут к повреждению одного из защитных механизмов. Нарушение сознания, например при алкогольном опьянении, мозговой травме, эпилепсии, наркозе, передозировке снотворными или наркотиками, заболевании сосудов головного мозга и при других заболеваниях, а также в старческом возрасте чревато угнетением кашлевого рефлекса и рефлекса, обеспечивающего спазм голосовой щели. Все эти состояния могут обусловить аспирацию содержимого ротоглотки. Боль, возникающая при травме, оперативные вмешательства на органах грудной клетки и верхнего отдела брюшной полости, слабость мышц из-за недоедания или нервно-мышечного заболевания, деформации грудной клетки (например, выраженный кифосколиоз) или тяжелого обструктивного заболевания легких могут сопровождаться сокращением объема вдоха и ослаблением выдоха, так необходимых для эффективного кашля. Эндотрахеальная трубка или трахеостома, препятствующие закрытию голосовой щели, также затрудняют продуктивный кашель.
Мукоцилиарный транспорт нарушается с возрастом, а также под влиянием алкоголя, курения, перенесенных вирусных респираторных инфекций, что может привести к развитию некроза и десквамации трахеобронхиального эпителия. Обструкция бронхов опухолью, инородным телом или др. ослабляет эффективность механизма очищения воздухоносных путей. Она снижается также при образовании при кистозном фиброзе и хроническом бронхите густой слизи. В действительности при хроническом бронхите трахеобронхиальные пути, как правило, обильно обсеменены микроорганизмами, особенно пневмококками и гемоглобинофильными бактериями (Haemophilus influenzae).
Предрасполагают к пневмонии и нарушения функции лимфоцитов, включая врожденный и приобретенный иммунодефицит, а также аномалии гранулоцитов (см. гл. 56, 84, 256). Легочная инфекция бывает обусловлена нарушением функции альвеолярных макрофагов в результате курения, гипоксии, голодания, анемии, отека легких или вирусной инфекции.
Микрофлора ротоглотки. Многие виды пневмонии развиваются в результате аспирации микрофлоры из ротоглотки, которая в норме представлена широким спектром аэробных и анаэробных бактерий. Какой из видов микроорганизмов вызывает пневмонию, по-видимому, зависит от их состава и количества аспирированного материала; Такие потенциально патогенные возбудители, как пневмококки, Н. influenzae, золотистый стафилококк и даже менингококк, очень часто обнаруживаются в ротоглотке у здоровых взрослых лиц. При попадании в альвеолы каждый из перечисленных микроорганизмов может вызвать пневмонию. Однако анаэробы, количество которых в полости рта в несколько раз больше, чем аэробов, сами по себе малопатогенны и обычно вызывают заболевание, взаимодействуя с другими микроорганизмами. Следовательно, эти микроорганизмы, по-видимому, вызывают развитие пневмонии, действуя как полимикробная инфекция, причем только в том случае, если поступают в легкие в относительно большом количестве.
В ротоглотке взрослого здорового человека иногда присутствуют такие колиформные бактерии, как кишечная палочка, палочка Фридлендера и протей. При определенных благоприятных условиях, особенно у госпитализированного больного, микрофлора начинает интенсивно размножаться. Длительное пребывание больного с тяжелым сопутствующим заболеванием в палате интенсивной терапии, а также трахеостома или эндотрахеальная трубка, загрязненное оборудование, лечение избирательно действующими противобактериальными препаратами особенно способствуют внутригоспитальному инфицированию. Некоторые болезни, например гранулоцитарный лейкоз, алкоголизм и сахарный -диабет, сопровождаются ростом колоний аэробных грамотрицательных бактерий в ротоглотке независимо от того, находится больной в клинике или вне ее.
Аспирационная пневмония. Поскольку большинство видов бактериальной пневмонии обусловлено аспирацией микрофлоры из ротоглотки и ее попаданием в паренхиму легких, они, строго говоря, представляют собой пример аспирационной пневмонии. Однако на практике этот термин означает аспирацию больших количеств содержимого ротоглотки главным образом больным, находящимся без сознания, с нарушенным актом глотания или ослабленным кашлем. В тех случаях, когда аспирация происходит у негоспитализированного больного, возбудителями инфекции, по-видимому, служат пневмококки или смесь аэробных и анаэробных микроорганизмов. У госпитализированных и лечащихся на дому больных эти микроорганизмы относятся к обычной патогенной флоре, но в связи с тем, что микрофлора ротоглотки у них часто изменяется, причиной пневмонии нередко бывают грамотрицательные палочки.
Термин «аспирационная пневмония» был также введен для обозначения заболевания, связанного с аспирацией в легкие желудочного содержимого больными, находящимися без сознания, с нарушенным опорожнением желудка, заболеваниями пищевода или в момент рвоты. Первичная реакция легких имеет не инфекционную природу, а представляет собой воспалительный процесс в ответ на раздражающее действие химических веществ, главным образом соляной кислоты желудочного сока, который обычно бывает стерильным или, если и содержит, то небольшое количество микрофлоры. Лечение противобактериальными препаратами проводят, если присоединяется суперинфекция, сопровождающаяся лихорадочным состоянием и отделением гнойной мокроты, в которой при микроскопическом и бактериологическом исследовании выявляют грамположительные микроорганизмы. При аспирации желудочного содержимого проводят в основном интенсивную физиотерапию, отсасывают содержимое дыхательных путей с помощью назотрахеального зонда и обеспечивают адекватную оксигенацию крови. Кортикостероиды неэффективны.
Клинические проявления. К основным симптомам пневмонии относятся разнообразные сочетания таких явлений, как кашель, лихорадочное состояние, боль в груди, одышка и отделение мокроты, которая может быть слизистой, гнои-ной или даже кровянистой. У некоторых больных превалируют внелегочные проявления, например спутанность сознания или дезориентация, но иногда, особенно у престарелых, а также лиц, страдающих алкоголизмом или при нейтропении, легочная симптоматика отсутствует. При сборе анамнеза важно получить данные о продромальном периоде, начале заболевания (внезапное или постепенное), наличии ригидности и плевральных болях, аналогичных заболеваниях у членов семьи или лиц, с которыми контактировал больной, о контактах с животными, недавних путешествиях.
Обычными физикальными признаками болезни служат лихорадочное состояние, тахикардия, учащенное дыхание. При выраженной гипоксии больные могут выглядеть цианотичными. При обследовании органов грудной клетки определяют сниженную экскурсию легких на стороне поражения из-за плевральных болей и притупление перкуторного звука, что обусловлено инфильтратом или плевральным выпотом. Из ранних аускультативных признаков следует отметить высокотональные хрипы в конце выдоха в результате заполнения альвеол жидкостью. Эти хрипы часто усиливаются при кашле или слышны только после него. Секреция жидкости в воздухоносных путях может проявляться низкотональными хрипами, которые слышны в начале или в середине вдоха. Инфильтрат, окружающий бронх, нередко обусловливает появление бронхиальных шумов. При этом удлиняется как инспираторная, так и экспираторная фаза дыхательного цикла. У некоторых больных, несмотря на явные изменения на рентгенограмме, при физикальном обследовании грудной клетки признаков заболевания не выявляется. При вторичной пневмонии, развившейся в результате гематогенного распространения инфекции, ее первичный очаг может оставаться неизвестным. Напротив, бактериемия, обусловленная пневмонией, может сопровождаться такими процессами, как менингит, септический артрит или гнойники на коже.
При анализе состава газов артериальной крови, как правило, выявляют гипоксию, а при отсутствии других заболеваний легких — гипокапнию и дыхательный алкалоз. Гипоксия обусловлена шунтированием крови справа налево из-за длительной перфузии невентилируемых отделов легкого.
Рентгенологические признаки. Бактериальная причина пневмонии не может быть точно установлена по рентгенологическим признакам, тем не менее некоторые из них более типичны для процесса, вызванного определенными микроорганизмами. Различают три типа пневмонии: 1) альвеолярную; 2) бронхопневмонию; 3) интерстициальную пневмонию (рис. 205-1). При альвеолярной пневмонии микроорганизмы вызывают образование воспалительного экссудата, который распространяется от одной альвеолы к другой через соединительные каналы, называемые порами Коча, и через каналы Ламбера. Сегментарные границы разрушаются, а бронхи, относительно интактные, сохраняют свою функцию. На рентгенограмме можно видеть несегментарное уплотнение с бронхоспазмом, что типично для пневмококковой пневмонии. Некоторые микроорганизмы вызывают бронхопневмонию, которая проявляется воспалением воздухоносных путей, особенно конечных и дыхательных бронхиол, а также ткани вокруг альвеол. Поскольку расстояние между альвеолами в периферических воздушных пространствах минимально, очаг пневмонии ограничивается сегментом легкого. В воспалительный процесс вовлекаются бронхи, вызывая иногда ателектаз. Бронхоспазм отсутствует. Примером может служить стафилококковая пневмония. Микоплазмы и вирусы часто вызывают интерстициальную пневмонию, проявляющуюся преимущественно воспалением межальвеолярных перегородок, в связи с чем на рентгенограмме появляется рисунок сетчатой структуры.
Рис. 205-1. Рентгенографические признаки пневмонии.
При воздушной бронхографии (а) можно видеть гомогенное несегментированное уплотнение в правой нижней доле. При интерстициальной пневмонии (б) линейные или сетчатые разные очаги видны в обеих нижних долях, больше справа. При бронхопневмонии (в) сегментарные инфильтраты без видимого воздуха в бронхах появляются в. левых нижних легочных полях.
Методы диагностики. Наиболее общепринятым методом определения этиологического фактора считают микроскопическое исследование мазка мокроты, окрашенной по Граму. На основании результатов только окрашивания невозможно точно определить вид бактерий, но оно помогает предположить его. Стандартный образец мокроты содержит слизь скорее из нижних дыхательных путей, нежели из ротоглотки, в которой при микроскопическом исследовании (х100) в поле зрения можно увидеть более 25 лейкоцитов. Кроме того, в ней определяются небольшое количество слущенных эпителиальных клеток и очень часто альвеолярные макрофаги. В мокроте, собранной с нарушениями требований, содержится главным образом слюна, поэтому она непригодна для дальнейшего микроскопического или микробиологического исследования. Правильно взятые образцы мокроты следует посеять на соответствующую питательную среду. Адекватное окрашивание мазков мокроты служит определяющим фактором для точной интерпретации результатов. Образец считают недокрашенным, если бактериальные клетки наряду с ядрами лейкоцитов выглядят красными. Если бактерии окрашены в синий цвет и локализуются рядом с грамотрицательными лейкоцитами, окрашивание считают адекватным. В том случае, если все клетки в поле зрения окрашены отрицательно по Граму (красного цвета), мазок, по-видимому, недокрашен, поэтому его следует подвергнуть дополнительной окраске. В обработанном мазке необходимо тщательно определить преобладающие микроорганизмы. Бактерии на слущенных эпителиальных клетках не учитывают.
Обычно для микроскопического и микробиологического исследования наиболее подходит мокрота, выделенная больным после интенсивного кашля. Если мокрота не отделяется, то кашель провоцируют ингаляцией распыленного ультразвуком солевого раствора или отсасывают содержимое задней части носоглотки катетером, введенным в нее через носовой ход. Поскольку мокрота, полученная при отхаркивании или с помощью катетера, неизбежно загрязняется микрофлорой ротоглотки, в которой в норме можно обнаружить анаэробные организмы, она непригодна для выделения анаэробных бактерий.
Другой метод получения мокроты состоит в транстрахеальной аспирации с помощью полиэтиленового катетера, введенного в трахею через крикотироидную мембрану. Он обычно не представляет опасности для больного, но если у него развилась гипоксия, ему следует назначить вдыхание кислорода. Метод противопоказан больным, находящимся без сознания, а также при нарушениях свертываемости крови или дефиците тромбоцитов. При этом методе мокрота не загрязняется микрофлорой ротовой полости, он позволяет получить подходящий образец мокроты для посева с целью выявить анаэробные микроорганизмы. В качестве альтернативного метода получения мокроты из нижних дыхательных путей предложена трансторакальная аспирация с помощью спинальной иглы, присоединенной к шприцу. При этом существует опасность пневмоторакса или легочного кровотечения. Мокроту можно также получить при бронхоскопии. Если при интубации трахеи не применять специальные катетеры, то попадание микрофлоры ротоглотки в мокроту практически неизбежно. В этих случаях полученная мокрота по качеству примерно соответствует отделяемой при отхаркивании.
У некоторых больных, особенно со сниженным иммунитетом, для уточнения диагноза и выбора метода лечения может потребоваться биопсия легких, которая обсуждается далее.
Поскольку пневмония иногда сопровождается бактериемией, для установления возбудителя можно произвести посевы крови, взятой из вены в двух разных участках тела. Точно так же инфицированную жидкость получают при торакоцентезе у больного с плевральным выпотом. Микробиологическому исследованию подлежат содержимое очагов инфекции на коже, внутрисуставной выпот и спинномозговая жидкость.
Несмотря на то что при посеве мокроты на соответствующую питательную среду можно получить рост вирусов, пневмококков, риккетсии Бернета, возбудителя туляремии и Legionella pneumophila, пневмонию, вызываемую ими, можно диагностировать с помощью серологического метода. Если в качестве возбудителя заболевания подозреваются эти микроорганизмы, то кровь на исследование необходимо получить в остром периоде болезни и в период выздоровления. Чувствительность метода при заражении L. pneumophila может продолжаться в течение 6 нед. Болезнь легионеров диагностируют также на основании данных иммунофлюоресцентного метода исследования мокроты (см. гл. 117).
Дифференциальная диагностика. Контагиозная пневмония. Чаще всего встречаются больные с пневмококковой пневмонией (см. гл. 93). Обычно она следует за инфекционным заболеванием верхних дыхательных путей и начинается с внезапного сильного озноба, повышения температуры тела, появления плевральных болей, влажного кашля с гнойной, нередко кровянистой, мокротой. У некоторых больных, особенно престарелых или с сопутствующей патологией (алкоголизм, хроническая обструктивная болезнь легких), пневмония протекает Менее бурно: постепенно усиливаются лихорадочное состояние, кашель, одышка, присоединяются внелегочные признаки (нарушение сознания, слабость). В крови, как правило, увеличивается число лейкоцитов с преобладанием незрелых клеток, но иногда оно может оставаться в пределах нормы или даже уменьшается. В окрашенном по Граму мазке мокроты в типичных случаях выявляют большое число нейтрофилов и грамположительных диплококков ланцетовидной формы. На рентгенограмме легких можно видеть односторонний гомогенный несегментарный инфильтрат, прилежащий к висцеральному листку плевры. Процесс может быть и двусторонним. У больных с эмфиземой инфильтрат может быть не однородным, а с множеством «полостей», что обусловлено чередованием плотных очагов с менее рентгеноконтрастными зонами. Каверны образуются редко в противоположность парапневмоническим плевральным выпотам, обычно небольшим, но объемным.
Пневмония, вызываемая пиогенным стафилококком (см. гл. 95), — очень редкое заболевание. Она может развиться вслед за фарингитом или вирусным заболеванием, особенно гриппом, или протекает в виде вспышек в ограниченных популяциях, например среди военнослужащих. В типичном случае болезнь начинается внезапно с множественной ригидности мышц, лихорадочного состояния, появления влажного кашля и плевральных болей. Часто присоединяется фарингит. Число лейкоцитов и их незрелых форм в крови увеличено. В мазке мокроты, окрашенном по Граму, определяется большое число нейтрофилов и грамположительных кокков, образующих цепочки. На рентгенограмме легких обычно различают большой плевральный выпот, который быстро прогрессирует после начала заболевания и затушевывает признак сопутствующей пневмонии.
Пневмония, вызываемая золотистым стафилококком (гл. 94), также относится к довольно редко встречающимся заболеваниям. Она развивается преимуще ственно после перенесенного гриппа и начинается, как правило, остро, протекает быстро на фоне лихорадочного состояния больного с множественной ригидностью мышц, отделением гнойной мокроты и плевральными болями. Число лейкоцитов в крови увеличено за счет незрелых форм. В мазке мокроты определяются нейтрофилы и сгруппированные грамположительные кокки. На рентгенограмме легких выявляются признаки бронхопневмонии, часто двусторонней, с кавернами и плевральным выпотом. У детей могут образоваться пневматоцеле и тонкостенные кисты.
Пневмония, вызываемая менингококком (см. гл. 103), встречается как спорадически, так и после перенесенной вирусной инфекции дыхательных путей или среди лиц закрытого контингента, особенно среди военнослужащих. Начинаться она может внезапно, что напоминает пневмококковую пневмонию, или постепенно и сопровождается кашлем, лихорадочным состоянием, ангиной и болью в грудной клетке. Иногда присоединяются признаки менингита и кожные проявления менингококкемии, но кровь обычно бывает стерильной. Для этого вида пневмонии типичен нейтрофильный лейкоцитоз. В мазке мокроты определяются грамотрицательные диплококки, причем очень часто они находятся в цитоплазме нейтрофилов. На рентгенограмме легких, преимущественно в их нижних долях, видны альвеолярные тяжи. Плевральные спайки и каверны относятся к редким находкам.
Пневмонией, вызываемой Н. influenzae (см. гл. 109), может заболеть здоровый молодой человек, но, как правило, ею заболевают лица в возрасте старше 50 лет, страдающие хроническим обструктивным заболеванием легких или алкоголизмом. Начаться она может внезапно, но чаще развивается постепенно. В основном больной жалуется на лихорадочное состояние, кашель с мокротой, высокую температуру тела, одышку, плевральные боли. В крови обычно обнаруживают нейтрофильный лейкоцитоз, в мазке мокроты — изобилие нейтрофилов и многочисленные виды грамотрицательных микроорганизмов: от кокковых форм до бацилл разных размеров. Микроорганизмы в основном находятся в цитоплазме клеток белой крови. Бациллы в отличие от кишечных форм утончены. На рентгенограмме легких отмечают признаки диффузной бронхопневмонии, чаще двусторонней, иногда — очаги уплотнения. Обычно в плевральной полости быстро появляется выпот, но абсцесс легкого образуется редко.
Пневмония, вызываемая клебсиеллами (см. гл. 105),—очень редкое заболевание. Обычно она развивается у лиц среднего возраста и престарелых, страдающих хроническими болезнями, особенно алкоголизмом и сахарным диабетом. Болезнь начинается внезапно, с повышения температуры тела, озноба, кашля с мокротой и одышки. В крови определяется нейтрофильный лейкоцитоз, иногда нейтропения. Мокрота может быть вязкой и кровянистой, в мазке можно видеть крупные грамотрицательные бациллы одинакового размера. На рентгенограмме выявляют очаг пневмонии, обычно в одной из верхних долей. Он часто осложняется абсцессом и плевральным выпотом. Объем воспалительного экссудата может быть настолько велик, что заполняет междолевые щели и расширяет их. Это типичный, но не патогномоничный признак.
Пневмония, вызываемая анаэробными микроорганизмами (см. гл. 102), встречается у лиц с болезнью периодонта, при которой увеличено число бактерий в ротовой полости, и у больных, склонных к аспирации содержимого ротовой полости из-за нарушения акта глотания, спутанности сознания и других причин. Она может начаться внезапно, но, как правило, начинается постепенно, когда в течение нескольких дней или недель у больного повышена температура тела, он худеет, у него появляется кашель с мокротой. Диагностическим признаком анаэробной инфекции служит гнилостный запах мокроты. В ее мазке находят большое число нейтрофилов и различных грамположительных и грамотрицательных микроорганизмов. Многие анаэробные бактерии имеют характерный вид. Так, актиномицеты, эубактерии и бифидобактерии располагаются в виде тонких нитевидных и разветвленных грамположительных палочек. Пептострептококки образуют тонкие цепочки из грамположительных кокков. Фузобактерии представлены длинными веретенообразными грамотрицательными палочками с окрашенными концами, тогда как бактероиды — полиморфными грамотрицательными бациллами, образующими длинные нитевидные структуры. Вполне понятно, что в аэробных культурах вырастить предполагаемый патогенный возбудитель не удается. На рентгенограмме легких видны очаги уплотнения в тех сегментах, где сила тяжести способствует продвижению аспирированных масс. Если в момент аспирации больной лежал на спине, то они находятся в задних сегментах верхних долей и верхних сегментах нижних долей. Если же аспирация произошла у больного в положении стоя, то такими сегментами окажутся базальные отделы нижних долей легкого. Очень часто определяются единичные или множественные участки с кавернами и плевральный выпот.
Пневмония, вызванная L. pneumophila (болезнь легионеров, см. гл. 117), встречается спорадически или в виде эпидемий. Вначале у заболевшего появляется мышечная и головная боль, за которой следуют повышение температуры тела, озноб, сухой кашель (иногда с небольшим количеством слизи), часто присоединяются диарея, боль в грудной клетке, в основном плеврального происхождения, и спутанность сознания. В мазке мокроты находят небольшое число лейкоцитов и отдельные бактерии. Сам возбудитель не виден, потому что не окрашивается по методу Грама. На рентгенограмме можно различить очаг уплотнения с нечеткими краями, окруженный областью затемнения, одно- или двусторонний. Плевральный выпот, если и присутствует, то незначителен, полости образуются редко.
Пневмония, вызываемая возбудителем туляремии (см. гл. 113), возникает после укуса клещами или контакта с инфицированными животными. Болезнь может сопровождаться кожной язвой и региональной лимфаденопатией. При тифоидной форме заболевания эти симптомы отсутствуют. Пневмония начинается внезапно, с повышения температуры тела, озноба, головной боли и сухого кашля. Число лейкоцитов в крови обычно находится в пределах нормы, но иногда увеличивается. В мазке мокроты определяют нейтрофилы, сам же взбудитель бывает виден редко, на рентгенограмме — признаки бронхопневмонии, часто с прикорневой аденопатией, явлением, редким при других формах бактериальной пневмонии. Иногда на рентгенограмме пневмонический очаг бывает представлен овальным гомогенным уплотнением. Обычно присоединяется плевральный выпот, но каверны образуются редко.
Чаще всего причиной контагиозной непиогенной пневмонии бывает М. pneumoniae (см. гл. 149). Заболевают в основном дети и лица молодого возраста, но иногда и лица более старшего возраста, особенно если в семье есть случаи заболевания. Оно во многом отличается от уже упомянутых бактериальных пневмоний. Начало бывает скорее постепенным, нежели внезапным, когда появляется сухой кашель, иногда с небольшим количеством слизистой мокроты. Плевральные боли, ригидность и кровохарканье нетипичны. Температура тела, как правило, не бывает выше 38,9°С. Наиболее выраженным симптомом является головная боль. Как и при других типах непиогенных пневмоний, в мазке мокроты обычно определяются одноядерные лейкоциты или нейтрофилы, но микроорганизмы, возбудители болезни, почти не видны, поскольку они не окрашиваются по методу Грама. Число лейкоцитов в крови остается в пределах нормы или несколько увеличено, их дифференциация не нарушена. На рентгенограмме видны признаки сегментарной бронхопневмонии, иногда признаки преимущественно интерстициальной пневмонии, в основном в нижних долях легкого. Процесс обычно бывает двусторонним, но в отличие от других типов бактериальной пневмонии очень редко появляется выпот в плевральной полости или образуются каверны. Рентгенологические признаки нередко свидетельствуют о более распространенном процессе, нежели клинические.
К другим контагиозным непиогенным пневмониям относят лихорадку Ку, пситтакоз и вирусную пневмонию. Лихорадка Ку (см. гл. 148) бывает обусловлена вдыханием аэрозольных частиц, содержащих риккетсии Бернета. Источником инфекции служат плацента, амниотическая жидкость, молоко, фекалии зараженного крупного рогатого скота и овец. У животноводов это заболевание бывает профессиональным. Оно начинается остро, с головной боли, озноба, мышечных болей, повышения температуры тела, затем присоединяются боль в грудной клетке, часто плеврального происхождения, и сухой кашель. Число лейкоцитов в крови обычно остается в пределах нормы, на рентгенограмме можно видеть сегментарное уплотнение, преимущественно в нижних долях легкого.
Пситтакоз (см. гл. 150) также относится к профессиональным заболеваниям при контакте с инфицированными птицами. Доминирующие симптомы представ лены лихорадочным состоянием, мучительной головной болью, миалгией, сухим кашлем. Иногда присоединяется редкая для других разновидностей пневмоний спленомегалия. Число лейкоцитов в крови остается в пределах нормы. На рентгенограмме появляется гомогенное или пятнистое уплотнение, которое может находиться в пределах сегмента или доли легкого. Иногда бывают видны узелковые или милиарные затемнения.
Вирусные пневмонии у взрослых городских жителей с нормальной иммунной системой явление довольно редкое. Диагноз следует ставить только на основании убедительных клинических и эпидемиологических данных, подтвержденных выделением культуры вируса и результатами серологических тестов. В большинстве случаев пневмония у взрослых не вирусного происхождения. Чаще всего возбудителем пневмонии бывает вирус гриппа (см. гл. 130). Он поражает преимущественно лиц с сопутствующим заболеванием сердца и легких. Пневмония начинается как типичный грипп на фоне лихорадочного состояния, миалгий и головной боли. Спустя 12—36 ч могут быстро присоединиться одышка и цианоз, что нередко ведет к летальному исходу. На рентгенограмме видны признаки диффузной пятнистой односторонней или двусторонней альвеолярной пневмонии. Даже при этой типичной клинической картине причиной пневмонии может оказаться бактериальная суперинфекция, особенно пневмококками или золотистым стафилококком, а не вирус.
Ветряная оспа (см. гл. 135) у взрослых может осложниться пневмонией. Она начинается через 2 — 3 дня после разрыва везикул. Основными симптомами служат лихорадочное состояние, кашель, одышка, кровохарканье и плевральные боли. На рентгенограмме видны пятнистые диффузные уплотнения, представленные грубыми узлами.
Коревая пневмония (см. гл. 132) обычно встречается среди взрослых, особенно среди военнослужащих. Она начинается обычно непосредственно перед высыпаниями на коже, одновременно с ними или после их исчезновения.
На рентгенограмме можно видеть диффузные сетчатые образования в том и другом легком.
Аденовирусной (см. гл. 131) пневмонией также заболевают преимущественно военнослужащие. Основными симптомами заболевания служат лихорадочные состояние, кашель, ринит и фарингит. На рентгенограмме обнаруживают очаги уплотнения главным образом в нижних отделах легкого.
В эндемичных регионах при дифференциальной диагностике контагиозной пневмонии следует учитывать таких возбудителей, как паразитический гриб рода Coccidioides immitis, дрожжеподобный Blastomyces dermatitidis и гистоплазму вида capsulatum (см. гл. 147).
Основными возбудителями хронических пневмоний, продолжающихся в течение нескольких недель и месяцев, бывают анаэробные бактерии, микобактерии, нокардии и разнообразные грибы. Одни грибы, например Cryptococcus neoformans и Sporotrix schenckii распространены повсюду, другие (Blastomyces dermatitidis, Coccidioides immitis, Histoplasma capsulatum и Paracoccidioides brasiliensis) встречаются не везде. В юго-восточных районах Азии одна из форм мелиоидоза, вызываемого бактерией Pseudomonas pseudomallei, представлена хронической пневмонией, поэтому при оценке больного очень важно знать о его поездках в ту или другую страну.
Внутрибольничная пневмония. Поскольку у госпитализированного больного микрофлора ротоглотки претерпевает изменения, его заболевание пневмонией в отличие от контагиозных форм является результатом развития аэробных грамотрицательных бактерий с разной чувствительностью к противобактериальным препаратам и реже—результатом заражения золотистым стафилококком, пневмококками и гемоглобинофильной палочкой. Иногда с помощью клинических или рентгенологических данных удается установить возбудителя пневмонии, вызываемой разными видами грамотрицательных палочек. Особенно ценным для выявления этиологии заболевания и назначения соответствующей противобактериальной терапии бывает исследование адекватно окрашенного по методу Грама мазка мокроты и ее микробиологическое исследование.
Чрезвычайно трудно поставить правильный диагноз пневмонии у госпитализированного больного с интубационными трубками или трахеостомами для искусственной вентиляции легких. В этом случае вскоре после интубации в трахеобронхиальных путях вегетируют микроорганизмы, в результате чего развивается гнойный бронхит. Даже несмотря на то что у больного отделяется гнойная мокрота, богатая микроорганизмами, лечение противобактериальными препаратами в отсутствие признаков пневмонии проводить не следует, чтобы не стимулировать устойчивость к ним возбудителя. Диагностируют пневмонию на основании признаков вовлечения в процесс паренхимы легких, отделения гнойной мокроты на фоне лихорадочного состояния, лейкоцитоза и вновь появляющихся прогрессирующих инфильтратов на рентгенограмме.
Лечение. Для подтверждения диагноза пневмонии и определения ее распространенности у больного с подозрением на нее необходима рентгенография органов грудной клетки. При легком течении болезни или болезни средней тяжести больного лечат амбулаторно. Диагноз в этих случаях подтверждают результатами определения числа лейкоцитов в крови. Обычные посевы крови и определение газового состава артериальной крови проводить необязательно. Выбор противобактериального препарата зависит от данных клинического и рентгенологического обследования, а также результатов исследования окрашенного по Граму мазка мокроты. В тех случаях, когда мокроту получить трудно, а результаты других исследований не позволяют поставить правильный диагноз, целесообразно назначить для приема внутрь 500 мг эритромицина. Он эффективен в отношении пневмо- и менингококков, наиболее частых возбудителей контагиозной пневмонии. Он оказывает удовлетворительное действие и при болезни легионеров, многих случаях гриппа и анаэробной пневмонии. Дополнительные методы лечения включают в себя адекватное потребление жидкости, использование анальгетиков для снятия плевральных болей, противокашлевых препаратов при изнурительном сухом кашле, что характерно для менингококковой пневмонии. Больным с видимым клиническим улучшением для рентгенологического подтверждения разрешения очага воспаления необходимо произвести повторную рентгенографию через 6 нед. Неразрешающийся процесс указывает на возможную бронхиальную обструкцию. В этих случаях следует произвести бронхоскопию.
Показаниями к госпитализации служат выраженная одышка или гипоксия; эмпиема или внеклеточные очаги инфекции, например менингит; шок; тяжелые сопутствующие заболевания, особенно кардиореспираторные, признаки тяжелых системных заболеваний (делирий, при котором с целью исключения менингита требуется спинномозговая пункция); социальные причины, по которым невозможно проводить лечение на дому. В этих случаях следует сделать посевы крови, взятой из двух разных участков, определить количественный состав форменных элементов крови, в том числе зрелых и юных форм лейкоцитов, при выраженных тахипноэ и одышке, нарушении сознания в результате гипоксии, цианоза или сопутствующих сердечно-легочных заболеваний — газовый состав артериальной крови. Выбор антибиотика должен быть основан на результатах клинического, рентгенологического обследования и особенно на данных исследования мазка мокроты, окрашенной по методу Грама. Поскольку в большинстве случаев контагиозные пневмонии, при которых требуется госпитализация больного, бывают пневмококковой природы, наиболее подходящим антибиотиком является пенициллин, вводимый внутримышечно или внутривенно в дозе 2 — 4 млн/ЕД/сут. Если мазок мокроты неинформативен или она не отделяется при кашле и ее невозможно получить с помощью назотрахеального зонда, показана транстрахеальная аспирация. В частности, это относится к больным с сопутствующими заболеваниями, такими как алкоголизм, когда наиболее вероятна пневмония, вызванная грамотрицательными бактериями.
У больных, у которых мокроту получить невозможно или приготовленный мазок неинформативен, пенициллин остается препаратом выбора во многих случаях, в том числе при подозрении на анаэробную инфекцию, обусловленную аспирацией большого количества содержимого ротоглотки. Разумной альтернативой служат клиндамицин (300 мг внутривенно через каждые 6 ч), цефазолин (500 мг парентерально через каждые 8 ч) или эритромицин (1 г внутривенно через каждые 6 ч), особенно при подозрении на болезнь легионеров, когда он служит препаратом выбора. Наиболее вероятным возбудителем пневмонии у больных наркоманией служит пневмококк или золотистый стафилококк. В этих случаях показан синтетический пенициллин, а именно оксациллин или нафциллин, в дозе 8—12 г/сут внутривенно. В качестве альтернативных препаратов можно назначить ванкомицин (2 г/сут внутривенно) или цефалотин (8— 12 г/сут внутривенно). У больных с хроническим бронхитом, осложненным острой пневмонией, наиболее частой причиной заболевания служат пневмококки или вирусы гриппа. В этих случаях, особенно если мокрота неинформативна, эффективен ампициллин в дозе 2 — 6 г/сут внутривенно. Альтернативой ему могут быть тетрациклин (2 г/сут), хлорамфеникол (2 г/сут) или цефамандол (2 г/сут), вводимые внутривенно.
К дополнительным методам лечения относят потребление адекватных количеств жидкости, вдыхание увлажненного кислорода, прием анальгетиков или нестероидных противовоспалительных препаратов для снятия плевральных болей, откашливающих средств. Периодическое вдыхание кислорода под повышенным давлением неэффективно. Постуральный дренаж следует проводить у больных с бронхоэктазами или абсцессом легкого. Искусственная вентиляция легких требуется в тех случаях, когда при обширной пневмонии или тяжело протекающих сопутствующих заболеваниях нарушается оксигенация крови при спонтанном дыхании через кислородную маску или носовые трубки.
Внутрибольничная пневмония. Поскольку спектр микроорганизмов, вызывающих внутрибольничную пневмонию, широк и к тому же их чувствительность очень варьирует, решающим в диагностике является тщательное бактериологическое исследование. Для этого необходимо сделать посевы крови и предпринять любые попытки, чтобы получить мокроту при кашле, назотрахеальном отсасывании или, при безуспешности этих попыток, путем транстрахеальной аспирации. Если в мазке мокроты преобладают грамотрицательные палочки, следует назначить препарат из группы аминогликозидов, эффективных в отношении синегнойной палочки, например гентамицин в сочетании с тикарциллином или карбенициллином. Если в мазке мокроты определяются грамположительные кокки, напоминающие золотистый стафилококк, назначают ванкомицин или пенициллиназоустойчивый пенициллин. В тех случаях, когда в мокроте содержатся и те и другие микроорганизмы или если ее невозможно получить, больного целесообразно лечить аминогликозидами в сочетании с пенициллиназоустойчивым пенициллином или цефалоспорином. Применение препарата должно быть основано на знании внутрибольничной микрофлоры и ее чувствительности к противобактериальным препаратам. Впоследствии, при выделении возбудителя и выяснении его чувствительности к противобактериальным препаратам, режим лечения может быть изменен. Если в мокроте выявлены пневмококки, анаэробные микроорганизмы или вирус гриппа, которые иногда вызывают пневмонию у госпитализированного больного, то лечение подбирают, исходя из информации, представленной в гл. 88.
Лечение больных с иммунодефицитом (см. также гл. 84). Вопросы лечения больных со сниженным иммунитетом требуют особого обсуждения. При выраженной нейтропении, обусловленной острым лейкозом или развившейся в результате лечения цитотоксическими препаратами, пневмонию, как правило, вызывают аэробные грамотрицательные бактерии. До тех пор пока они определяются в мазке мокроты, лечение должно проводиться аминогликозидами, эффективными в отношении синегнойной палочки, и тикарциллином или карбенициллином.
У больных при тяжелом состоянии иммунодефицита, но без нейтропении возможной причиной лихорадочного состояния и образования новых инфильтратов в легких служат многие факторы. Их подразделяют на 4 группы: 1) само по себе заболевание, например, легочная форма болезни Ходжкина; 2) эффект лечения, например, лучевая пневмония или интоксикация препаратами типа метотрексата; 3) инфекции; 4) разнообразные нарушения, такие как эмболия легких или внутрилегочное кровотечение. Возможными возбудителями инфекции служат не только бактерии, но и грибы, например, рода Candida или Aspergillus, вирусы, особенно цитомегаловирус, и простейшие, в частности Pneumocystic carinii (см. гл. 158). В этих случаях, несмотря на первоначальную оценку состояния больного, в том числе результатов исследования мазка мокроты, следует прибегать к помощи специальных методов диагностики и получить дополнительную информацию при бронхоскопической биопсии и лаваже, трансторакальной игольчатой аспирации или открытой биопсии легкого.
Для того чтобы обезопасить больного, все перечисленные процедуры, за исключением лаважа, проводят после коррекции выраженной тромбоцитопении и нарушенной свертываемости крови. Трансторакальная игольчатая аспирация рекомендуется при периферическом локализованном процессе, но, поскольку она не позволяет получить образец легочной ткани, ее нежелательно проводить у больных с диффузными инфильтратами, когда для постановки диагноза необходимо скорее гистологическое, нежели бактериологическое исследование. Пневмоторакс происходит примерно у 20% больных, причем в 10% случаев требуется наложение дренажной трубки, легочное кровотечение наступает у 5%. Противопоказаниями к игольчатой аспирации служат некорректируемая гипоксия, утрата больным сознания, буллезная форма болезни легких, искусственная вентиляция легких. При локализованных и диффузных заболеваниях рекомендуется фибробронхоскопия с промыванием и использованием стерильной щетки, а также трансбронхиальная биопсия. Однако количество полученной при этом ткани (особенно при диффузной форме болезни) невелико и может оказаться неадекватным. С помощью фибробронхоскопии удается поставить диагноз в 50% случаев. Пневмоторакс или интенсивное кровотечение встречаются в 5 — 10% случаев. Примерно половине больных с пневмотораксом накладывают дренажные трубки. К противопоказаниям относится гипоксия или неконтактность больного. Кровотечение чаще появляется у больных с уремией, однако она не служит абсолютным противопоказанием к проведению процедуры. При СПИДе (см. гл. 257) фибробронхоскопия почти всегда позволяет выявить диффузную пневмонию, с помощью открытой биопсии легкого получают достаточное количество ткани. Диагноз специфического воспаления удается поставить примерно у 70% больных с иммунодефицитом, но не страдающих СПИДом. У остальных 30% больных обнаруживают неспецифическое воспаление и фиброз легких. К ним относятся больные, причина заболевания которых неизвестна, соответственно отсутствует и эффективное лечение. Полученные таким способом данные позволяют врачу решить вопрос о продолжении лечения или замене препарата. Биопсия на открытом легком — процедура безопасная. Уровень смертности не превышает 1% и касается очень тяжелобольных. Она может быть произведена даже у больного, находящегося на искусственной вентиляции легких.
Если многие клиницисты обследование больных с иммунодефицитом, не страдающих СПИДом, начинают с этих инвазивных методов сразу же, как только убедятся, что результаты начальной оценки их состояния и исследования мазков мокроты неинформативны, то другие оставляют их на тот случай, если больной не реагирует на «эмпирическое» лечение, проведенное в течение 48 — 72 ч. Его начинают с введения аминогликозидов в сочетании с цефалоспорином, карбенициллином или тикарциллином. При выделении Р. carinii у больных с диффузными инфильтратами целесообразно добавить сульфаметоксазол — триметоприм (бактрим). В случае неэффективности лечения или невозможности использовать инвазивные методы диагностики дополнительно назначают амфотерицин В для воздействия на ограниченные инфильтраты. Особенно это относится к больным, которым недавно был проведен длительный курс лечения антибиотиками широкого спектра действия и у которых развилась лейкопения. Этот эмпирический подход обычно уступает специфической диагностике с помощью инвазивных методов. Больных со СПИДом или с подозрением на него с легочными осложнениями следует не лечить эмпирическим путем, а обследовать с помощью волоконно-оптического бронхоскопа.
Абсцесс легкого
Определение. Абсцесс легкого — это некротический очаг в легочной паренхиме с гнойным содержимым. Его этиологическая классификация представлена в табл. 205-1.
Патогенез. Изменения при абсцессе легкого почти идентичны таковым при пневмонии. Чаще всего они происходят в результате аспирации носо- и ротоглоточного содержимого. Образование вместо пневмонического очага абсцесса легкого зависит от способности микроорганизма вызвать некроз легочной ткани. Пневмококки, гемоглобинофильная палочка, менингококки и вирусы редко бывают ответственны за развитие некроза. Обычно это происходит при легочной инфекции К. pneumoniae, другими кишечными грамотрицательными бактериями и золотистым стафилококком. Анаэробные микроорганизмы служат наиболее частой причиной абсцесса легкого, образующегося в основном после аспирации большого количества содержимого ротоглотки при нарушениях сознания или акта глотания.
Таблица 205-1. Этиологическая классификация абсцесса легкого
источник