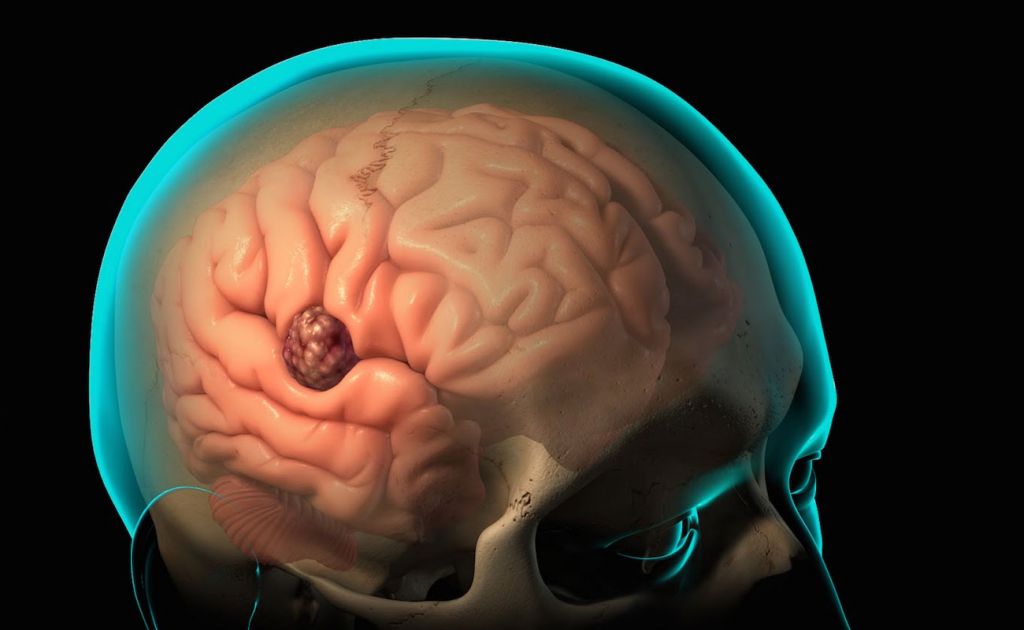
В переводе с латыни слово «абсцесс» означает «нарыв». Гнойное воспаление тканей может быть либо самостоятельным процессом, либо осложнением другого заболевания.
Абсцесс головного мозга отличается от других гнойных болезней тем, что всегда имеет вторичную природу, то есть он является осложнением травм головного мозга или возникает из-за гнойных воспалительных процессов, локализованных в других органах.
Первичные гнойные воспаления начинаются из-за попадания в организм гноеродных микроорганизмов, их очаг может быть расположен в мышцах, костях, подкожной клетчатке, во внутренних органах и полостях. Из первичного очага вместе с кровью и лимфой гноеродные агенты могут передислоцироваться в ткани мозга, где развивается вторичный гнойный процесс.
Таким образом, абсцесс головного мозга – это локальное скопление гноя в тканях головного мозга.
Возбудителем гнойной инфекции могут быть грибы, стафилококки, стрептококки, кишечные палочки, токсоплазмы и даже анаэробные бактерии.
Обычной защитной реакцией организма на гнойное воспаление становится капсулирование гноя в соединительной ткани. Однако в случае возникновения абсцесса головного мозга возможны два варианта развития патологического процесса: с формированием капсулы (интерстициальные абсцессы) или некапсулированные формы (паренхиматозные).
Поскольку капсула из соединительной ткани отделяет пораженную область мозга от здоровой ткани, интерстициальные абсцессы легче поддаются лечению и имеют благоприятный прогноз.
Паренхиматозные абсцессы опасны тем, что гнойное содержимое свободно контактирует со здоровыми тканями головного мозга. Такое течение заболевания крайне опасно ввиду невозможности проведения эффективного хирургического вмешательства. Также эта форма заболевания свидетельствует о низкой сопротивляемости организма к инфекции.
Контактный абсцесс головного мозга развивается вследствие образования гнойного очага в области головы. Так осложняется течение ангин, синуситов, гайморитов, гнойных воспалений среднего уха, евстахиитов.
При метастатическом механизме возникновения гнойного воспаления инфекция попадает в мозг из другого гнойного очага, расположенного в области шеи, лёгкого, стопы, бедра.
Иногда гнойное воспаление происходит непосредственно после травмы вследствие инфицирования. В некоторых случаях абсцесс травматического характера может развиться спустя довольно длительное время, если в рубце или гематоме сохранился очаг инфекции. При снижении сопротивляемости организма воспаление обостряется и ведет к развитиюабсцесса мозга.
В развитии гнойного воспаления выделяют четыре стадии: начальную, скрытую, явную и терминальную.
В начальном периоде на ограниченном участке поражаются оболочки мозга, с которых воспаление распространяется на прилежащие ткани. Начинает образовываться соединительнотканная капсула, ограничивающая очаг гнойника. Клинически эти процессы проявляются ухудшением общего состояния пациента с признаками интоксикации (повышается температура тела, появляется озноб). Это состояние сопровождается симптомами поражения мозговых оболочек. Общий анализ крови позволит обнаружить рост показателя СОЭ и гиперлейкоцитоз.
Через несколько суток развивается латентная стадия абсцесса головного мозга (скрытая), при которой полностью формируется капсула, отграничивающая зону воспаления. На этой стадии характерные болезненные симптомы пропадают, но пациенты могут жаловаться на общую слабость, снижение трудоспособности. Длительность этого периода может составлять несколько месяцев.
Неврологическая стадия (явная) развития абсцесса характеризуется отеком мозга, нарушением циркуляции спинномозговой жидкости. Повышается внутричерепное давление, возобновляются головные боли, которые могут носить постоянный характер и четкую локализацию. На фоне сильной головной боли может случаться рвота.
Если гной прорывается из очага абсцесса, в зависимости от расположения зоны поражения, могут наблюдаться такие симптомы, как:
- Изменения на глазном дне;
- Снижение частоты пульса;
- Психомоторное возбуждение.
На этой стадии могут проявляться общеинфекционные симптомы:
- Озноб;
- Повышение температуры;
- Повышение внутричерепного давления;
- Увеличение СОЭ.
Для уточнения диагноза проводится люмбальная пункция.
Явная стадия развивается стремительно. При отсутствии правильного лечения абсцесса головного мозга в течение недели может произойти прорыв гнойника и попадание гноя в желудочки мозга или подпаутинное пространство. Инфицирование вызывает гнойный вентрикулит или вторичный менингит. Гной распространяется в веществе мозга и приводит к поражению стволовых структур.
Терминальная стадия определяется нарушением функции дыхательного и сосудодвигательного центров продолговатого мозга, что чаще всего приводит к смерти.
При постановке диагноза решающее значение имеет сбор анамнеза, осмотр, инструментальные и лабораторные методы исследования.
При объективном обследовании следует обнаружить возможные очаги хронической инфекции в организме. Необходимо выявить общеинфекционные, общемозговые и локальные симптомы, характеризующие развитие абсцесса головного мозга.
Рентгенологические исследования черепа, эхоэнцефалография, МРТ, абсцессография, компьютерная томография – эти исследования позволяют определить не только локализацию очага инфекции, но также его форму и размеры.
Для лечения абсцесса головного мозга могут быть использованы консервативные и оперативные методы. Несмотря на то, что хирургическое вмешательство является единственно правильным способом лечения, в случаях, когда очаг воспаления не оформлен, приходится обращаться к лекарственной терапии.
Оперативное лечение абсцесса головного мозга однозначно показано в случае, если капсула сформирована. При обширном множественном абсцессе проводится трепанация черепа для удаления капсулы с гнойным содержимым. Операцию дополняют ударными дозами антибиотиков.
Если для лечения абсцесса был выбран метод дренирования, проводят дополнительное исследование с помощью компьютерной томографии.
При множественных неоперабельных гнойниковых поражениях абсцесса на стадии энцефалита или при глубоком расположении очага инфекции хирургические операции не проводятся, причина тому – высокий риск развития тяжелых осложнений.
В таких случаях лечение производится с помощью антибиотиков. Врач может назначить курс антибактериальной терапии длительностью от 6 до 8 недель. Если на начальной стадии терапии назначают препараты широкого спектра действия, то после люмбальной пункции по показаниям назначаются препараты более узкого спектра воздействия.
источник
Принципы минимально инвазивной нейрохирургии составляют основу хирургической тактики лечения ПА.
Анализ данных Института нейрохирургии позволил выработать дифференцированным показания к хирургическому лечению ПА. Абсолютное показанием к оперативному вмешательству является пребывание больных в фазах клинической декомпенсации с КТ-МРТ признаками масс-эффекта, сопровождаемого дислокационными проявлениями. В фазах клинической компенсации и субкомпенсации при небольших размерах абсцесса и отсутствии дислокационной симптоматики, наличии недостаточно сформированной капсулы, глубинно расположенных и множественных абсцессах — показания к хирургии являются относительными. При стабильном компенсированном состоянии или положительной динамике в условиях несформированных абсцессов проводится консервативная терапия.
В основу стратегии хирургического лечения посттравматических абсцессов заложены принципы безопасности и малоинвазивности метода. Приоритет принадлежит пункционному опорожнению и дренированию ПА. Наличие отграничительной капсулы и жидкостное содержание абсцессов по данным КТ-МРТ является оптимальными для применения данного метода в любой клинической фазе заболевания и во всех возрастных группах больных.
Использование прямых радикальных методов удаления ПА вместе с капсулой должно быть ограничено ситуациями наличия инородных тел в полости абсцесса, их локализацией связанной с па-раназальными синусами, сопутствующими остеомиелитами, а также при невозможности дренирования (многокамерные абсцессы, уплотнение и кальцификация капсулы и их содержимого и т.д.).
Четкая визуализация ПА с наличием сформированной капсулы по данным КТ-МРТ, их жидкостное содержимое являются основными показаниями для проведения пункционного опорожнения и дренирования (рис. 21-5).
Пункционный метод хирургии осуществляется с наложением фрезевого отверстия в проекции ПА (по данным КТ-МРТ), вскрытия ТМО, коагуляции места интрацеребрального введения катетера и последовательного проведения его в направлении абсцесса. По мере достижения капсулы абсцесса, как правило, отмечается пружинящее сопротивление, после преодоления которого катетер проникает в его полость. После удаления проводника по катетеру поступающее гнойное содержимое направляется на микробиологическое исследование и определение чувствительности микрофлоры к антибактериальным препаратам. Последовательно осуществляется удаление содержимого абсцесса с промыванием его полости растворами антисептиков (р-ры фурациллина и диоксидина). Послеоперационное дренирование осуществляется с использованием активных (асп и рацио иные дренажные системы типа Редона и Джексона-Пратта) и пассивных (периодическое промывание полостей) методов аспирации. Средние сроки дренирования составляют 2—3 сут.
Рис. 21-5. Стереотаксическая пункция посттравматического абсцесса с использованием стсреотаксического аппарата Riechert-Mundinger.
При глубинно расположенных абсцессах, особенно небольшого диаметра (до 2,0 см), показана стереотаксическая навигация при их пункции с предварительными КТ расчетами (рис. 21-6).
Тотальное удаление ПА показано при наличии инородных тел в их полостях, сопряжения их локализации с придаточными пазухами носа и остеомиелитом костей черепа, а также в ситуациях связанных с невозможностью дренирования (многокамерные абсцессы, уплотнение и кальцификация капсулы и их содержимого и т.д.) (рис. 21-7).
Техника удаления посттравматических абсцессов головного мозга проводится по общепринятым принципам. После проведения этапа трепанации, твердая мозговая оболочка вскрывается овальным или крестообразным разрезом. В проекции локализации абсцесса (данные КТ-МРТ) проводится его пункция. По достижению абсцесса и получению гнойного содержимого (забор для микробиологического изучения) проводится частичное его опорожнение с промыванием полости растворами антисептиков. По мере опорожнения абсцесса проводится щадящая энцефалотомия по направлению пункционного канала до достижения капсулы абсцесса. Выделение последней тщательно контролируется во избежания ее повреждения и попадания содержимого в рану. Последовательные этапы хирургии проводятся с использованием операционного микроскопа и микрохирургического инструментария. После удаления капсулы, гемостаза, образовавшаяся полость обрабатывается растворами антисептиков и дренируется. Твердая мозговая оболочка ушивается, костный лоскут фиксируется и проводится послойное ушивание раны. В послеоперационном периоде проводится антибактериальная терапия с учетом чувствительности микрофлоры.
Рис. 21-6. Пункционное дренирование посттравм этического абсцесса левой заднелобно-теменной области: 1. КТ спустя месяц после тяжелой ЧМТ (резекционная трепанация с удалением внутримозговой гематоты левой лобной доли); 2. 4 сутки после пунк-иионного дренирования; 3. 20 сутки после операции, гиподенсивная зона в области удаленного абсцесса.
Рис. 21-7. Тотальное удаление посттравматического абсцесса левой лобной доли (1. До операции; 2. Спустя 2,5 недели после операции).
Различные осложнения в раннем послеоперационном периоде после пункционного дренирования и тотального удаления посттравматических абсцессов часты и отмечаются у трети больных.
Послеоперационные интракраниальные осложнения, по данным Института нейрохирургии, наблюдаются у пятой части больных с ПА. Наиболее частым видом из них гнойно-воспалительные осложнения (менингоэнцефалит, вентрикулит). Клиническая картина этих осложнений типична и характеризуется развитием менингеального симпто-мокомплекса на фоне гипертермии, с ликворологическими изменениями — наличием цитоза в ликворе преимущественно нейтрофильного характера. Консервативное антибактериальное лечение осложнений лечение проводится с учетом результатов микробиологических исследований (посевы ликвора) и чувствительности микрофлоры.
Внечерепные осложнения наблюдаются реже, характер и развитие их зависят от преморбидного состояния больных, возраста, клинической фазы и ряда других факторов. Тщательный анамнез и учет соматического состояния позволяет корригировать и снизить количество возможных экстракраниальных осложнений
Летальные исходы при хирургическом лечение посттравматических абсцессов колеблются в широких пределах от 0 до 34 % и более. Летальность по мнению ряда авторов, находится в зависимости от исходного состояния больных и, в первую очередь, от угнетения сознания.
В наблюдениях Института нейрохирургии летальность при хирургическом лечение ПА составила 10 %. Основными причинами летальных исходов явилось сочетание экстра и интракраниальных факторов
Показаниями для проведения консервативного лечения ПА являются малые их размеры (до 2,0 см в диаметре), небольшие сроки после ЧМТ, недостаточно сформированная капсула абсцессов по данным КГ (рис. 21-8).
Консервативное лечение включает длительное применение антибактериальных препаратов широкого спектра действия (1 — 1,5 месяца), воздействующих на грамм-положительную и грамм-отрицательную флору (сочетание цефалоспоринов с аминогликозидами), а также использование кортикостероидов (дексазон 8 — 24 мг/сутки). Роль последних в лечение ПТА до конца не определена. При их применении наблюдается снижение перифокального отека, ответной выработки лейкоцитов, замедление инкапсуляции и улучшение условий проникновение антибиотиков, одновременно отмечается снижение контрастирования капсулы на КТ. Использование кортикостероидов показано в случаях, когда ПА сопровождаются выраженным перифокальным отеком.
Проведение консервативного лечения требует постоянного динамического КТ контроля.
Данные литературы свидетельствуют о сохраняющихся высоких цифрах летальности при лечении ПА (16, 55, 73, 81, 94, 106). Тенденция улучшения исходов связывается с использованием малоинвазивных и в ряде случаев консервативных методов лечения, о чем свидетельствуют результаты Института нейрохирургии. Детальное рассмотрение качества жизни, структуры летальных исходов выявляет преимущества малоинвазивного метода хирургии ПА. Более тяжелое предоперационное состояние, обусловленное менингоэнцефалитом, сопровождается достоверной разницей в исходах — в виде снижения частоты грубой инвалидизации после операции при дренировании по сравненинию с тотальным удалением абсцессов. Интракраниальные причины летальных исходов и их сочетание с экстракраниальными значительно реже присутствуют при пункционном методе хирургического лечения.
Исходы консервативного лечения ПА (хорошее восстановление у трети больных, отсутствие летальных исходов) позволяют расширить показания к его применению при небольших размерах абсцессов, малых сроках после ЧМТ в условиях недостаточно сформированных капсул по данным КТ.
В катамнезе увеличение хороших исходов чаше наблюдается у больных после пункционного дренирования.
Таким образом, малоинвазивная хирургия (по исходам лечения абсцессов в ближайшем и отдаленном периодах) лежит в основе современного подхода к лечению ПА.
Посттравматические абсцессы остаются наиболее сложными и опасными видами гнойно-воспалительных осложнений ЧМТ, о чем свидетельствуют наблюдения Института нейрохирургии и данные литературы. Анализ факторов риска развития абсцессов выявил, что основными из них являются характер ЧМТ (открытые проникающие травмы головы (р
К ушибам головного мозга относят возникшие в результате травмы очаговые макроструктурные повреждения его вещества.
По принятой в России единой клинической классификации ЧМТ очаговые ушибы мозга разделяют на три степени по тяжести: 1) легкие, 2) среднетяжелые и 3) тяжелые.
В большинстве случаев являются осложнением гипертонической болезни и атеросклероза. Реже обусловливаются болезнями клапанного аппарата сердца, инфарктом миокарда, выраженными аномалиями сосудов мозга, геморрагическим синдромом и артериитами. Выделяют ишемический и геморрагический инсульты, а также п.
источник
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые, субдуральные и эпидуральные. Симптомы абсцесса головного мозга зависят от его месторасположения и размеров. Они не являются специфичными и могут составлять клинику любого объемного образования. Диагностируется абсцесс головного мозга по данным КТ или МРТ головного мозга. При абсцессах небольшого размера подлежат консервативному лечению. Абсцессы, расположенные вблизи желудочков головного мозга, а также вызывающие резкий подъем внутричерепного давления, требуют хирургического вмешательства, при невозможности его проведения — стереотаксической пункции абсцесса.
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые (скопление гноя в веществе мозга); субдуральные (расположенные под твердой мозговой оболочкой); эпидуральные (локализованные над твердой мозговой оболочкой). Основными путями проникновения инфекции в полость черепа являются: гематогенный; открытая проникающая черепно-мозговая травма; гнойно-воспалительные процессы в придаточных пазухах носа, среднем и внутреннем ухе; инфицирование раны после нейрохирургических вмешательств.
Причиной образования гематогенных абсцессов головного мозга чаще всего являются воспалительные процессы в легких (бронхоэктатическая болезнь, эмпиема плевры, хроническая пневмония, абсцесс легкого). В таких случаях бактериальным эмболом становится фрагмент инфицированного тромба (из сосуда на периферии воспалительного очага), который попадет в большой круг кровообращения и потоком крови разносится в сосуды мозга, где и фиксируется в мелких сосудах (прекапилляре, капилляре или артериоле). Незначительную роль в патогенезе абсцессов могут играть хронический (или острый) бактериальный эндокардит, инфекции ЖКТ и сепсис.
В случае открытой проникающей черепно-мозговой травмы абсцесс мозга развивается вследствие прямого попадания инфекции в полость черепа. В мирное время доля таких абсцессов составляет 15-20%. В условиях боевых действий она возрастает в разы (минно-взрывные ранения, огнестрельные ранения).
При гнойно-воспалительных процессах в придаточных пазухах носа (синусит), среднем и внутреннем ухе возможны два пути распространения инфекции: ретроградный — по синусам твердой мозговой оболочки и мозговым венам; и непосредственное проникновение инфекции через твердую оболочку мозга. Во втором случае отграниченный очаг воспаления первоначально формируется в мозговых оболочках, а затем — в прилежащем отделе мозга.
Абсцессы мозга, формирующиеся на фоне интракраниальных инфекционных осложнений после нейрохирургических вмешательств (вентрикулиты, менингиты), возникают, как правило, у тяжелых, ослабленных больных.
Среди выделенных возбудителей гематогенных абсцессов головного мозга преобладают стрептококки, часто в ассоциации с бактериотидами (Bacteroides spp.). Для гематогенных и отогенных абсцессов характерны Enterobacteriaceae (в том числе Proteus vulgaris). При открытой проникающей черепно-мозговой травме в патогенезе абсцесса мозга преобладают стафилококки (St. aureus), реже Enterobacteriaceae. При различных иммунодефицитных состояниях (иммунодепрессивная терапия после трансплантации органов и тканей, ВИЧ-инфекция) из посева содержимого абсцесса головного мозга выделяют Aspergillus fumigatus. Однако идентифицировать возбудителя инфекции в содержимом абсцесса мозга довольно часто не представляется возможным, так как в 25-30 % случаев посевы содержимого абсцесса оказываются стерильными.
Формирование абсцесса мозга проходит в несколько этапов.
- 1-3 сутки. Развивается ограниченное воспаление мозговой ткани — энцефалит (ранний церебрит). На данном этапе воспалительный процесс обратим. Возможно как спонтанное его разрешение, так и под влиянием антибактериальной терапии.
- 4-9 сутки. В результате недостаточных защитных механизмов или в случае неверного лечения воспалительный процесс прогрессирует, в его центре полость, заполненная гноем, способная к увеличению.
- 10-13 сутки. На этой стадии вокруг гнойного очага формируется защитная капсула из соединительной ткани, которая препятствует распространению гнойного процесса.
- Третья неделя. Капсула окончательно уплотняется, вокруг нее формируется зона глиоза. В дальнейшем развитие ситуации зависит от вирулентности флоры, реактивности организма и адекватности лечебно-диагностических мероприятий. Возможно обратное развитие абсцесса мозга, но чаще увеличение его внутреннего объема или образование новых очагов воспаления по периферии капсулы.
На сегодняшний день патогномоничные симптомы абсцесса головного мозга не выявлены. Клиническая картина при абсцессах головного мозга схожа с клинической картиной объемного образования, когда клинические симптомы могут варьироваться от головной боли до тяжелейших общемозговых симптомов, сопряженных с угнетением сознания и выраженными очаговыми симптомами поражения головного мозга. В некоторых случаях первым проявлением болезни становится эпилептиформный припадок. Могут наблюдаться менингеальные симптомы (при субдуральных процессах, эмпиеме). Эпидуральные абсцессы головного мозга зачастую ассоциируются с остеомиелитом костей черепа. Наблюдается прогредиентное нарастание симптоматики.
Для диагностирования абсцесса головного мозга огромное значение имеет тщательный сбор анамнеза (наличие очагов гнойной инфекции, острое инфекционное начало). Наличие воспалительного процесса, сопряженного с появлением и усугублением неврологических симптомов — основание для дополнительного нейровизуализационного обследования.
Точность диагностирования абсцесса головного мозга с помощью КТ головного мозга зависит от стадии формирования абсцесса. На ранних стадиях заболевания диагностика затруднена. На этапе раннего энцефалита (1-3 сутки) КТ определяет зону сниженной плотности неправильной формы. Введенное контрастное вещество накапливается неравномерно, преимущественно периферических отделах очага, реже в центре. На более поздних этапах энцефалита контуры очага приобретают ровные округлые очертания. Контрастное вещество распределяется равномерно, по всей периферии очага; плотность центральной зоны очага при этом не меняется. Однако на повторной КТ (через 30-40 минут) определяется диффузия контраста в центр капсулы, а также наличие его и в периферической зоне, что не характерно для злокачественных новообразований.
Инкапсулированный абсцесс мозга на КТ имеет вид округлого объемного образования с четкими ровными контурами повышенной плотности (фиброзная капсула). В центре капсулы зона пониженной плотности (гной), по периферии видна зона отека. Введенное контрастное вещество накапливается в виде кольца (по контуру фиброзной капсулы) с небольшой прилежащей зоной глиоза. На повторной КТ (через 30-40 минут) контрастное вещество не определяется.
При исследовании результатов компьютерной томографии следует учесть, что противовоспалительные препараты (глюкокортикостероиды, салицилаты) в значительной степени влияют на скопление контраста в энцефалитическом очаге.
МРТ головного мозга — более точный метод диагностирования абсцесса головного мозга. При проведении МРТ на первых стадиях формирования абсцесса мозга (1-9 сутки) энцефалитический очаг выглядит: на Т1-взвешенных изображениях — гипоинтенсивным, на Т2-взвешенных изображениях — гиперинтенсивным. МРТ на поздней (капсулированной) стадии абсцесса головного мозга: на Т1-взвешенных изображениях абсцесс выглядит, как зона пониженного сигнала в центре и на периферии (в зоне отека), а по контуру капсулы сигнал гиперинтенсивный. На Т2-взвешенных изображениях центр абсцесса изо- или гипоинтенсивный, в периферической зоне (зоне отека) гиперинтенсивный. Контур капсулы четко очерчен.
Дифференциальная диагностика абсцесса головного мозга должна проводиться с первичными глиальными и метастатическими опухолями полушарий мозга. При сомнениях в диагнозе следует проводить МЗ-спектроскопия. В таком случае дифференциация будет основываться на различном содержании аминокислот и лактата в опухолях и абсцессах головного мозга.
Иные способы диагностики и дифференциальной диагностики абсцесса головного мозга малоинформативны. Увеличение СОЭ, повышенное содержание С-реактивного белка в крови, лейкоцитоз, лихорадка — симптомокомплекс практически любых воспалительных процессов, включая внутричерепные. Бакпосевы крови при абсцессах головного мозга в 80-90% стерильны.
Лечение абсцессов головного мозга может быть как консервативным, так и хирургическим и зависит от стадии развития абсцесса мозга, его локализации и размера.
На энцефалитической стадии абсцесса (анамнез – до 2 недель), а также в случае небольшого абсцесса головного мозга (до 3 см в диаметре) рекомендовано консервативное лечение, основой которого должна стать эмпирическая антибактериальная терапия. В некоторых случаях возможно проведение стереотаксической биопсии в целях окончательной верификации диагноза и выделения возбудителя.
Абсцессы, вызывающие дислокацию мозга и повышение внутричерепного давления, а также локализованные в зоне желудочковой системы (попадание гноя в желудочковую систему зачастую приводит к летальным исходам) — абсолютные показания к хирургическому вмешательству. Травматические абсцессы головного мозга, расположенные в зоне инородного тела также подлежат хирургическому лечению, так как данный воспалительный процесс не поддается консервативному лечению. Несмотря на неблагоприятный прогноз, грибковые абсцессы также являются абсолютным показанием к хирургическому вмешательству.
Противопоказанием к хирургическому лечению являются абсцессы мозга, расположенные в жизненно важных и глубинных структурах (зрительный бугор, ствол мозга, подкорковые ядра). В таких случаях возможно проведение стереотаксического метода лечения: пункция абсцесса мозга и его опорожнение с последующим промыванием полости и введением антибактериальных препаратов. Возможно как однократное, так и многократное (через установленный на несколько суток катетер) промывание полости.
Тяжелые соматические заболевания не являются абсолютным противопоказанием к проведению хирургического лечения, так как стереотаксическая операция может проводиться и под местной анестезией. Абсолютным противопоказанием к проведению операции может быть только крайне тяжелое состояние пациента (терминальная кома), так как в таких случаях любое оперативное вмешательство противопоказано.
Целью эмпирической (в отсутствии посева или при невозможности выделения возбудителя) антибактериальной терапии является покрытие максимально возможного спектра возбудителей.
В случае абсцесса головного мозга без черепно-мозговой травмы или нейрохирургического вмешательства в анамнезе показан следующий алгоритм лечения: ванкомицин; цефалоспорины III поколения (цефотаксим, цефтриаксон, цефиксим); метронидазол. В случае посттравматического абсцесса головного мозга метронидазол заменяют на рифампицин.
Возбудителем абсцесса головного мозга у пациентов с иммунодефицитными состояниями (кроме ВИЧ) чаще всего является Cryptococcus neoformans, реже Сandida spp или Aspergillius spp. Поэтому в данных случаях назначают амфоретицин В или липосомальный амфоретицин В. В случае исчезновение абсцесса (по данным нейровиуализационных исследований) назначают флуконазол в течение 10 недель, впоследствии дозу уменьшают вдвое и оставляют в качестве поддерживающей. У пациентов с ВИЧ возбудителем абсцесса головного мозга чаще всего является Toxoplasma gondii, поэтому эмпирическое лечение таких пациентов должно включать в себя сульфадиазин с пириметамином.
После выделения возбудителя из посева лечение необходимо изменить, учитывая антибиотикограмму. В случае стерильного посева следует продолжить эмпирическую антибактериальную терапию. Продолжительность интенсивной антибактериальной терапии — не менее 6 недель, после этого рекомендуется сменить антибиотики на пероральные и продолжить лечение еще 6 недель.
Назначение глюкокортикоидов оправдано только в случае адекватной антибактериальной терапии, так как только при положительном прогнозе глюкокортикоиды могут вызвать уменьшение выраженности и обратное развитие капсулы абсцесса головного мозга. В иных случаях их применение может вызвать распространение воспалительного процесса за пределы первичного очага.
Основными методами хирургического лечения внутримозговых абсцессов являются простое или приточно-отточное дренирование. Их суть заключается в установке в полость абсцесса катетера, через который осуществляется эвакуация гноя с последующим введением антибактериальных препаратов. Возможна установка второго катетера меньшего диаметра (на несколько суток), через который проводится инфузия раствора для промывания (чаще всего, 0,9 % раствора хлорида натрия). Дренирование абсцесса необходимо сопровождать антибактериальной терапией (сначала эмпирической, далее — с учетом чувствительности к антибиотикам выделенного патогена).
Стереотаксическая аспирация содержимого абсцесса без установки дренажа — альтернативный метод хирургического лечения абсцесса головного мозга. Главные его преимущества — снисходительные требования к квалификации медперсонала (для контроля над функционированием приточно-отточной системы необходимы пристальное внимание и специальные знания) и меньший риск вторичного инфицирования. Однако в 70% использования данного метода возникает необходимость повторных аспираций.
В случае множественных абсцессов головного мозга необходимо в первую очередь дренировать очаг, наиболее опасный в отношении осложнений (прорыв гноя в желудочковую систему, дислокация мозга), а также наиболее значимый в клинической картине. В случае эмпиемы или субдурального абсцесса головного мозга применяют дренирование, не используя приточно-отточную систему.
В прогнозировании абсцессов головного мозга большое значение имеет возможность выделить возбудителя из посева и определить его чувствительность к антибиотикам, только в этом случае возможно проведение адекватной патогенетической терапии. Кроме этого, исход заболевания зависит от количества абсцессов, реактивности организма, адекватности и своевременности лечебных мероприятий. Процент летальных исходов при абсцессах головного мозга — 10%, инвалидизации — 50%. Почти у трети выживших пациентов последствием заболевания становится эпилептический синдром.
При субдуральных эмпиемах прогнозы менее благоприятны из-за отсутствия границ гнойного очага, так это свидетельствует высокой вирулентности возбудителя, либо о минимальной сопротивляемости пациента. Летальность в таких случаях — до 50%. Грибковые эмпиемы в сочетании с иммунодефицитными состояниями в большинстве случаев (до 95%) приводят к летальному исходу. Эпидуральные эмпиемы и абсцессы головного мозга обычно имеют благоприятный прогноз. Проникновение инфекции через неповрежденную твердую мозговую оболочку практически исключено. Санация остеомиелитического очага позволяет устранить эпидуральную эмпиему.
Своевременное и адекватное лечение первичных гнойных процессов, а также полноценная первичная обработка ран при ЧМТ позволяют в значительной степени снизить возможность развития абсцесса головного мозга.
источник
В лечении абсцессов головного мозга имеются два основных направления – консервативная терапия и оперативное лечение. Выбор метода лечения абсцесса мозга зависит от вида, стадии развития заболевания, сопутствующих осложнений.
На начальных стадиях развития рассматриваемого заболевания, а именно – в стадии энцефалита (2-3 недели от начала заболевания) показано консервативное лечение, в частности – терапия антибиотиками.
Направление терапии может быть определено бактериологическим лабораторным анализом гноя (посредством пункции), а также стереотаксической биопсией.
Лекарственные препараты, применяемые для лечения абсцессов головного мозга:
- Антибиотики группы цефалоспоринов III поколения — цефтриаксон, цефотаксим, цефиксим.
- Ванкомицин.
- Метронидазол (или, при абсцессе вследствие травмы головы – рифампицин).
- При абсцессе головного мозга у больного с состоянием иммунодефицита часто назначают амфоретицинВ или липосомальныйамфоретицин В, дальше – флуконазол.
- У ВИЧ-инфицированных больных возбудителем абсцесса головного мозга чаще всего является токсоплазма, поэтому таким пациентам назначаются сульфадиазин, пириметамин.
Антибиотикотерапия выполняется в интенсивном режиме в течение полутора 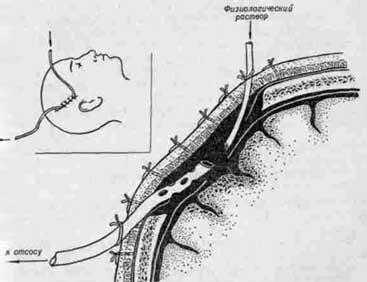
Глюкокортикоиды в терапии абсцесса головного мозга назначаются осторожно, и только в случае адекватной терапии с хорошими результатами, иначе эти препараты могут вызвать дальнейшее распространение инфицирования на другие участки мозга, нарушение капсулы абсцесса.
Оперативное лечение абсцесса головного мозга выполняется только в случае уже сформировавшегося абсцесса, имеющего капсулу, по результатам диагностики.
- Абсцесс ГМ, который находится в желудочковой зоне мозга.
- Абсцесс, являющийся причиной гипертензии мозга.
- Абсцесс ГМ, являющийся последствием проникающей открытой травмы, и расположенный вокруг инородного предмета.
- Абсцесс ГМ грибковой природы.
- Наличие инородного тела в веществе мозга.
- Отсутствие возможности дренировать абсцесс – показания для открытой операции.
- Несформировавшийся абсцесс ГМ на начальных стадиях заболевания (при начальном энцефалите).
- Расположение абсцесса в структурахГМ, которые являются жизненно важными – например, в стволе мозга, зрительном бугре, ядрах подкорки. В некоторых подобных случаях сохраняется возможность выполнения стереотаксического метода – то есть, пункции полости абсцесса с промыванием и введением лекарственных препаратов.
- Терминальная кома, крайне тяжелое состояние больного.
- Очень глубокое расположение абсцесса, когда не избежать опасных последствий.
- Несколько абсцессов ГМ одновременно, не подлежащие оперативному лечению.
Существует три основных метода оперативного лечения абсцесса головного мозга — приточно-отточное дренирование, стереотаксическая аспирация и удаление абсцесса классическим методом со вскрытием черепной коробки и оболочек мозга.
Выбор метода оперативного лечения зависит от вида и степени формирования абсцесса, а также от места его локализации и общего состояния больного.
- Осуществление простого приточно-отточного дренирования.
- Данное оперативное вмешательство чаще всего выполняют под местной анестезией тканей в месте установки дренажей, потому что вещество головного мозга к боли нечувствительно.
- В капсулу абсцесса вводится катетер, через который выполняется откачивания гноя из полости и дальнейшее введение лекарственных препаратов.
- Иногда, для наилучшего промывания капсулы абсцесса, вводят два дренажа, один из которых – для вливания лекарственного препарата (чаще всего –раствор хлорида натрия), другой – для аспирации содержимого.
- Катетер для дренирования может быть установлен на несколько дней, для повторных промываний полости абсцесса.
Дренирование абсцесса ГМ всегда сопровождается интенсивной консервативной терапией.
- Стереотаксическая аспирация гноя из полости абсцесса.
Выполняется так же, как и дренирование абсцесса, но – без установки катетера в полость.
- Открытая операция по удалению абсцесса головного мозга.
- Пациента вводят в общий наркоз. (Иногда операция может быть выполнена при местной анестезии – например, при небольшом разрезе). Голова пациента должна быть обрита в зоне доступа к абсцессу.
- Разрезаются мягкие ткани – кожа, мышцы — в зоне операции, разводятся в стороны расширителями. Снимается надкостница, покрывающая кость черепа.
- Хирургический доступ в кости черепа в большинстве случаев выполняют сверлом для хирургической трепанации. Твердая оболочка ГМ рассекается крестообразно.
- В полость абсцесса вводятся хирургические инструменты для аспирации гноя и удаления абсцесса вместе с капсулой. Производятся хирургические манипуляции.
- Хирургическую рану ушивают в обратном порядке, иногда оставляют катетер для аспирации гноя из раны и введения лекарственных средств.
Исход рассматриваемого заболевания зависит от многих факторов, прежде всего – от своевременности лечения и адекватности лечебных мероприятий, реактивности организма больного, от стадии, вида, количества абсцессов, сопутствующих заболеваний.
При абсцессах головного мозга:
- Летальный исход – в 10% случаев.
- Инвалидность – в 50% случаев.
- Сохраняющийся эпилептический статус – в 35% случаев у всех выживших больных.
- Субдуральные абсцессы, а также абсцессы грибковой природы, имеют больший процент летальности – от 50% до 95%.
При отсутствии осложнений послеоперационный период отмечается положительной динамикой в состоянии больного. Пациент и в послеоперационном периоде получает лечение антибиотиками.

источник
Абсцесс головного мозга (АГМ) – это очаговое поражение высшего отдела ЦНС со скоплением гноя в мозговом веществе, ограниченным капсулой. Гнойный компонент образуется в результате попадания в структуры головного мозга бактерий, грибковой инфекции, простейших микроорганизмов.
Распространенными возбудителями абсцесса являются такие формы патогенных агентов, как стафилококки, стрептококки, менингококки, протеи, эшерихия коли и др. Зачастую диагностируется одновременно две и более бактерии, а также комбинация анаэробных и аэробных инфекций. При этом абсцесс может быть одиночным и множественным. Проникновение в мозговые ткани гноеродного источника происходит контактным, травматическим, гематогенным путем.
Гнойное поражение мозга – явление достаточно редкое, но опасное. На 100 тыс. человек, госпитализированных в неврологический стационар, приходится 1 случай с данной патологией. Опасность прогрессирующего абсцесса состоит в развитии тяжелых осложнений: угнетение функций ЦНС, судорожные припадки, гидроцефалия (водянка головного мозга), воспаление костных вместилищ мозга и пр. Определяются очень высокие риски инвалидности и смертности.
Несмотря на факт широкого внедрения бактерицидных препаратов мощного действия, успехи микробиологической и тепловизионной диагностики, медико-статистический показатель уровня заболеваемости остается относительно константным.
- Патология может развиться на любом этапе жизни, но согласно статистике, средний возраст пациентов составляет от 35 до 45 лет.
- Распространенность случаев абсцесса головного мозга среди мужского и женского населения идет в соотношении 2:1. То есть, мужчины в 2 раза чаще подвержены заболеванию, чем женщины.
- Из 100% больных около 25% составляют дети и подростки, не достигшие 15 лет. Заболеваемость у малышей до двух лет на практике встречается крайне редко, преимущественно на фоне перенесенного менингита с грамположительной флорой.
- На почве перенесенного отита среднего уха болезнь достигает пика развития у детей и взрослых старше 40 лет.
- Последствия различных форм синуситов в виде АГМ в основном наблюдаются у людей 10-30 лет.
- Абсцессы головного мозга – преобладающий вид внутричерепных инфекционных процессов у ВИЧ-инфицированных больных. При ВИЧ чаще всего его возбудителем является токсоплазма (до 30% случаев).
К сожалению, вероятность летального исхода не исключена: смерть по причине АГМ наступает у 10% пациентов. Патология может угрожать и инвалидизацией, которая возникает у 50% больных, даже после лечения. У 1/3 оставшихся в живых пациентов, последствием АГМ становится эпилептический синдром.
Благоприятную почву для внедрения инфекции в мозг создает снижение иммунитета в сочетании с наличием патогенного источника в организме. На фоне угнетенной иммунной системы получить осложнение в виде внутричерепного абсцесса возможно даже от ангины, гайморита или отита. Акцентируем, острые воспаления среднего или внутреннего уха и придаточных пазух носа в 45% случаев являются виновниками абсцессов ГМ. Кроме того, часто источниками заражения выступают:
- хронические инфекции легких – бронхоэктатическая болезнь, пиоторакс, абсцедирующая пневмония;
- остеомиелит костей;
- холецистит;
- инфекционные патологии ЖКТ;
- инфекции органов малого таза.
Несколько реже причинными факторами являются осложнения следующих патологий:
- бактериальный эндокардит;
- наследственный геморрагический ангиоматоз;
- ВПС – врожденные пороки сердца;
- бактериальный менингит (традиционно осложняется абсцессом у детей, у взрослых в основном нет).
Также абсцессы головного мозга могут образоваться из-за развившегося гнойного осложнения после плановой нейрохирургической операции или тяжелой ЧМТ. Как правило, их обуславливает ауреус стафилококк. Постоперационные последствия составляют примерно 0,5%-1,5% в общей структуре абсцессов головного мозга. При пенетрирующих черепно-мозговых травмах, то есть при открытых ранениях черепа с нарушением целостности твердой мозговой оболочки, риск инфицирования с развитием гнойно-септического патогенеза крайне высокий.
Заражение мозга гноеродными бациллами может осуществляться по одному из механизмов:
- контактным путем – прямой перенос инфицированного материала через область, примыкающую к остеиту/остеомиелиту, или ретроградный через вены-эмиссарии (н-р, при ЛОР-инфекциях остеомиелитах челюсти и др.);
- гематогенным (метастатическим) путем – диссеминация возбудителя происходит через кровеносное русло из отдаленной (первичной) зоны локализации инфекции (как вариант, при эндокардитах, легочных поражениях, урогенитальных, кишечных инфекциях и т. д.);
- травматическим способом – заражение нервной ткани при непосредственном взаимодействии раневой поверхности с внешней средой (это – местное посттравматическое и послехирургическое инфицирование).
Особенно стоит подчеркнуть, что в значительной мере подвержены такой болезни ослабленные люди, имеющие сложные диагнозы: сахарный диабет, рак, наркомания, СПИД.
Патогистология заболевания складывается из отдельных 4 этапов, или стадий. Итак, что же происходит в тканях головного мозга, когда в них вселяется и активизируется коварный патоген?
- Первый этап – ранняя инфильтрация. В течение первых 3 суток после попадания болезнетворного агента формируется слабо отграниченный диффузный очаг воспаления с деструкцией мозговой ткани и отечностью вокруг.
- Второй этап – поздний церебрит. Центр очагового воспаления на 4-9 день претерпевает нагноение и некротизацию, что сопровождается образованием полости. Полость заполняет полужидкий гнойный экссудат. По внешней части скапливаются фибропласты.
- Третья стадия – зарождение глиозной капсулы. С 10-13 суток начинается закладываться защитная капсула абсцесса. Так, отмечается интенсификация роста слоя фибропластов, окаймленного ободком неоваскуляризации. Вместе с этим отмечается реактивный астрорцитоз.
- Последний этап (4 ст.) – окончательное формирование капсулы. Капсулярная составляющая вокруг заполненной гнойной полости полноценно уплотняется (в этом принимает участие реактивный коллаген). Некротический фокус приобретает четкие очертания.
Дальнейшие процессы на последнем этапе зависят от вирулентности болезнетворной флоры, пути распространения, иммунного статуса пациента, уровня гипоксии пораженных мозговых структур. Правильность диагностических и лечебных мероприятий не в меньшей мере повлияет на степень прогрессии АГМ. Регрессировать болезнь самостоятельно, как правило, не может. Без адекватной терапии в подавляющем большинстве внутренний объем абсцесса увеличивается, не исключается и появление новых по периферии капсулы инфицированных участков.
Клинические признаки абсцесса головного мозга могут быть выражены по-разному – от жуткой головной боли до целого симптомокомплекса церебральных расстройств. Поле концентрации болевого синдрома в голове напрямую связано с локализацией гнойника. Но, заметим, локальные признаки могут быть не столь выраженными, а то и вообще отсутствовать. Подобное стечение ситуации препятствует своевременной диагностике, быстрому принятию специализированных мер терапии, от скорости которых зависит прогноз исхода. Симптоматика, которая должна послужить стимулом для немедленного обращения к врачу:
- интенсивные головные боли, они преимущественно бывают распирающего, давящего, пульсирующего характера в определенном месте (часто обостряются по утрам);
- лихорадочные явления с интоксикацией – озноб, гипертермия тела, тошнота, рвота, головокружения, упадок сил;
- гиперестезии различного вида – неприятные ощущения при прикосновении к коже, ползание мурашек и покалывание, непереносимость яркого света и шума;
- расстройство остроты зрения, проптоз глаза, отечность века, отек лица;
- нарушения со стороны органов слуха в виде ощущения звуков в ушах, снижения или обострения звукового восприятия;
- симптом Кернинга – невозможность разгибания нижней конечности из согнутого положения под углом 90 градусов в ТБС и коленном суставе;
- симптом Брудзинского – при пассивном сгибании одной ноги противоположная нога рефлекторно сгибается или при пассивном приведении головы вперед конечности невольно сгибаются;
- резкие болевые феномены по ходу тройничного и затылочного нерва, при надавливании на наружную стенку слухового прохода или на область скуловой кости;
- ригидность шейных мышц, затрудняющих опускание головы к груди и ее запрокидывание кзади;
- необъяснимые мышечные боли в конечностях, судороги, эпилептические припадки;
- нарушение сердечного и дыхательного ритма (брадикардия, рефлекс Кушинга), повышение систолического (верхнего) давления;
- нарастающее угнетение сознания с возможным падением в обморок, проблемы с координацией, заторможенность мозговой деятельности.
Каждый должен понимать, что подобные симптомы – не норма для организма, тем более, если они имеют тенденцию к повторению. Поэтому, чем недоволноваться и получить инвалидизирующие осложнения или подвергнуть себя смертельному риску, лучше лишний раз поволноваться и пройти дифференциальную диагностику. Если болезнь подтвердится, неотложно требуется квалифицированная медицинская помощь.
Подозревая заболевание, больного подвергают тщательным обследованиям для опровержения или установления факта его наличия на аргументированных основаниях. Необходимо учесть, что в позднем периоде клиническая картина сходна с клиникой опухолей головного мозга. Огромную роль в диагностике играет принцип дифференцирования. Он базируется на данных анамнеза об инфекционно-воспалительных заболеваниях пациента и применении методов визуализационного исследования.
Компьютерная томография с контрастом – основополагающий метод, позволяющий отличить гнойный патогенез в мозговых тканях от внутричерепных новообразований, установить точное место локализации, размер, вид и множественность очага, перифокальные признаки. В качестве вспомогательных приемов диагностики для уточнения диагноза применяются:
- магниторезонансное исследование;
- эхоэнцефалография;
- церебральная ангиография;
- абсцессография.
Пациенту выписывают направления на общие лабораторные анализы, которые являются обязательной частью любой программы диагностики. Но, как обозначают специалисты, лабораторные тесты, в отличие от нейровизуализационных способов, ключевой роли не играют в постановке диагноза. Например, СОЭ, высокие значения С-реактивного белка, повышенное содержание лейкоцитов характеризуют множество состояний организма, связанных с воспалениями и инфекциями. То есть, это не конкретизированные, а общеинфекционные показатели. Более того, посевы на бактериемию в доминирующем количестве (почти у 90% пациентов) в итоге оказываются стерильными.
Данная патология относится к проблеме нейрохирургического профиля, почти всегда ее лечат хирургическим путем. Обязательно оперативное вмешательство должно сочетаться с антибиотикотерапией. Нейрохирурги в зависимости от тяжести медицинской проблемы, показаний и противопоказаний применяют 3 способа хирургического устранения мозгового абсцесса.
- Простое приточно-отточное дренирование гнойной полости. Хирургическое вмешательство подразумевает выведение гноя через установленное в капсулу катетерное устройство. Процедура проводится под местной анестезией. После откачивания патологической жидкости, промывания полости физраствором выполняется введение бактерицидных лекарств. Лечение может продолжаться несколько суток, поэтому дренажные элементы не убираются до завершения терапии.
- Стереотаксическая биопсия внутримозговых абсцессов. Оперативное вмешательство осуществляется по аналогии с малоинвазивной процедурой дренирования. Но в данном случае используется пункционный метод. Полость очага пунктируют, промывают раствором антисептика и/или антибиотиком в жидкой форме определенной концентрации. Процедура подходит людям с глубоко расположенным патогенезом или пациентам в критичном состоянии, нуждающимся в экстренной лечебной помощи. Пункционная аспирация может также выступать частью подготовки к открытой операции.
- Классическая открытая операция удаления гнойного образования. Это – радикальная операция под контролем интраоперационного микроскопа, включающая «выпиливание» костного лоскута в проекции области нагноения, рассечение твердой мозговой оболочки. Сеанс проходит под общим наркозом. Через созданный доступ гнойную каверну частично опорожняют от патологической субстанции. Далее выполняется щадящая энцефалотомия с последующим выделением и резекцией капсулы. После капсулотомии и проведенного гемостаза операционное поле промывают антисептиком и дренируют. Твердую мозговую оболочку ушивают, черепной дефект закрывают костным лоскутом, последний фиксируется. Рассеченные кожные покровы сопоставляются и послойно ушиваются.
Консервативная инъекционная, пероральная антибиотикотерапия в усиленном и продолжительном режиме уместна сугубо в начале развития инфекционного процесса, когда прошло не более 14 суток. При этом размеры очага не должны превышать 2 см в диаметре, максимум 3 см, а проблемный участок не должен иметь признаков формирования капсулы.
На практике, все же специалисты чаще имеют дело уже с запущенной болезнью, имеющей отграничительную капсулу. Безоперационный подход здесь нецелесообразен, с проблемой борются исключительно при помощи выше озвученных оперативных вмешательств.
Нейрохирургию мозга – технически сложнейшее вмешательство на самом уязвимом органе ЦНС – следует доверять проверенным специалистам высокого уровня. Россия имеет незавидные позиции в данном направлении. Увы. Предпочтительнее оперироваться за границей, в клиниках, безупречно оснащенных передовыми кадрами (нейрохирургами, анестезиологами, реабилитологами и пр.), высокотехнологичным оборудованием для диагностики и хирургии. Это позволит вам рассчитывать на минимизацию вероятности развития интра- и послеоперационных последствий: остеомиелита черепных костей, эпилепсии, гидроцефалии, мозговой гематомы, парализации тела и т. д.
Центральный Военный Госпиталь г.Прага.
Отличная нейрохирургическая база, что подтверждают мировые эксперты и отзывы пациентов, находится в Чехии. Чешские медучреждения признаны передовыми по оказанию оперативной помощи больным с разными поражениями нервной системы, включая операции по поводу абсцессов головного мозга любой локализации и тяжести.
В Чехии все услуги хирургии – это продуманные инновационные тактики, которые предполагают безопасный доступ, комфортное и безболезненное перенесение манипуляций, быструю реабилитацию и восстановление качества жизни до уровня здорового человека. Стоят здесь процедуры на мозге головы в 2 раза меньше, чем в Германии или Израиле, и это при не менее качественном исполнении лечебного процесса.
https://www.ncbi.nlm.nih.gov/books/NBK441841/
https://www.medicalnewstoday.com/articles/185619.php
https://cyberleninka.ru/article/v/abstsessy-golovnogo-mozga
https://cyberleninka.ru/article/v/abstsessy-golovnogo-mozga-epidemiologiya-etiologiya-patogenez-gistopatologiya-obzor-literatury
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
Абсцесс головного мозга (АМ) представляет собой ограниченное капсулой скопление гноя в паренхиме мозга. Развивается чаще всего в результате проникновения в мозговую ткань бактерий, грибов или простейших микроорганизмов.
Несмотря на появление сильнодействующих антибактериальных средств и достижения микробиологической и радиологической диагностики, заболеваемость АМ сохраняется на сравнительно стабильном уровне. Соотношение мужчин и женщин составляет 2:1 при том, что средний возраст заболевших 35 – 45 лет. В 25% случаев АМ развивается у детей и подростков моложе 15 лет. До 2-х лет встречается редко (последствие менингита, вызванного Citrobacter diversus или другой грамотрицательной флорой). Максимальные пики развития АМ после среднего отита, как правило, приходятся на детский возраст и после 40 лет, тогда как абсцессы после синуситов чаще встречаются в возрасте от 10 до 30 лет. В то же время АМ являются основным видом внутричерепных инфекций у больных с ВИЧ. Так, распространенность токсоплазмозного энцефалита среди больных ВИЧ составляет от 2,6 до 30,8%.
До широкого применения антибиотиков основными возбудителями АМ являлись золотистый стафилококк, стрептококки и коли-бактерии, а у 50% больных возбудитель вообще не определялся. Совершенствование диагностических методов привело к уменьшению числа “стерильных” абсцессов и выявило роль анаэробных бактерий в развитии АМ.
В настоящее время считают, что 30–60% АМ являются результатом смешанной инфекции. При этом аэробные бактерии выделяют в 61% случаев, а анаэробы – в 32%. Половину всех аэробных культур составляют аэробные или микроаэрофильные стрептококки, выделяемые у 70% больных с АМ. К наиболее часто выделяемым стрептококкам относят принадлежащие к группе Streptococcus intermedius (Streptococcus anginosus, Streptococcus constellatus, Streptococcus milleri и др.).
S. Aureus выделен у 15% больных, в большинстве – это люди с черепно-мозговой травмой (ЧМТ) или перенесшие нейрохирургическую операцию.
Аэробные грамотрицательные бациллы (Proteus sp., E. coli, Klebsiella sp., Enterobacter sp. и P. aeruginosa) были выделены у 23–33% больных; 5–10% случаев составляют виды Haemophilus, в основном Haemophilus aphrophilus.
Анаэробные культуры чаще всего выделяют при АМ у больных с инфекцией легких и хроническими отитами, к ним относятся Bacteroides sp. (включая Bacteroides fragilis), Fusobacterium sp., Prevotella sp., анаэробные стрептококки и Clostridium sp.
Локализация и источник образования АМ позволяют предположить вероятного возбудителя процесса. Например, синусит чаще вызывается представителем группы S. intermedius и является источником АМ, локализующегося в лобной доле мозга, при этом сфеноидальные синуситы чаще вызывают АМ. При хроническом синусите одновременно выявляют нескольких возбудителей в соотношении аэробов к анаэробам, равным 1:1,5. Стафилококки, как правило, являются возбудителями посттравматических и послеоперационных АМ.
Абсцесс височной доли чаще развивается как осложнение среднего отита и обусловлен смешанной инфекцией. Возбудителями острых средних отитов, осложненных развитием АМ, являются S. pneumoniae, H. influenzae и Moraxella catarrhalis. Другие стрептококки, грамотрицательные анаэробы (включая P. aeruginosa, анаэробные кокки и Bacteroides sp.), являются основными возбудителями хронических средних отитов и связанных с ними АМ у 33% больных.
В 85–95% случаев мозжечковые АМ обусловлены мастоидитами. У 10% больных АМ являются одонтогенными. Однако и у больных с “криптогенным” АМ часто выявляют периапикальные абсцессы.
Следует отметить, что пневмококки, менингококки и H. influenzae редко выделяют из АМ, даже при гнойных менингитах. Диагноз пневмококкового АМ требует немедленного обследования больного на наличие предрасполагающего фактора – вируса иммунодефицита.
У больных со сниженным иммунитетом возбудителями АМ могут стать грибы, а Toxoplasma gondii типична для АМ у больных СПИДом. При нейтропениях чаще выделяют аэробные грамотрицательные бактерии, Candida sp., Aspergillus sp. или zygomycosis. В 50% случаев АМ, развивающиеся после пересадки костного мозга, обусловлены Aspergillus sp. и сопровождаются высоким уровнем летальности. У больных с нарушениями клеточного иммунитета возбудителями АМ являются T. gondii, Nocardia asteroides, L. monocytogenes, Myco-bacterium sp. или Cryptococcus neoformans.
Обзор литературы за прошедшие полвека показал, что в 45% случаев развитие АМ было обусловлено контактным распространением (отиты или синуситы). При этом в последние 10 лет отмечается снижение числа отогенных АМ, связанное с применением современных антимикробных средств. Контактное распространение инфекции происходит в основном по одному из двух главных механизмов: при прямом распространении через зону, прилегающую к остеиту или остеомиелиту, или при ретроградном распространении по эмиссарным венам.
Бактериальный менингит у взрослых редко осложняется АМ, тогда как у новорожденных развитие АМ может осложнить течение грамотрицательного менингита, обусловленного Citrobacter или Proteus sp.
Гематогенный путь развития АМ типичен для 25% больных с этой патологией, особенно, когда источником являются легочные инфекционные заболевания.
Для гематогенного АМ характерны:
• локализация в бассейне средней мозговой артерии;
• локализация на границе серого и белого вещества мозга;
• плохое образование капсулы;
• высокий уровень летальности;
Если в докомпьютерный период множественные АМ встречались всего у 1–15% больных, с появлением КТ такой диагноз ставится в 10–50% случаев.
Предрасполагающими факторами для развития АМ являются хронические легочные инфекции (абсцессы, бронхоэктазы и эмпиема), остеомиелиты, холециститы, желудочно-кишечные инфекции и/или инфекционные процессы в малом тазе. Реже АМ встречается при осложнениях таких заболеваний, как бактериальные эндокардиты, наследственная геморрагическая телеангиэктазия (болезнь Рандю–Вебера–Ослера), врожденные пороки сердца.
Гнойно-воспалительные осложнения плановых нейрохирургических операций составляют 0,6–1,7%, и 10% из них – АМ. При проникающей ЧМТ АМ образуются значительно чаще, а фактором риска являются огнестрельное поражение мозга и проникновение в мозг костных отломков и поверхностных тканей.
Экспериментальные данные показывают высокую резистентность мозговой ткани к инфекции, поэтому образование АМ требует наличия в той или иной степени поврежденного участка головного мозга.
Полицитемия и гипоксия, которые встречаются у больных с врожденными пороками сердца и при наследственной геморрагической телеангиэктазии, повышают вязкость крови и снижают скорость кровотока в капиллярах мозга. Это приводит к появлению микроинфарктов или участков со сниженной оксигенацией, которые могут стать очагом последующей инфекции.
На экспериментальной модели было показано, что гистопатологическая картина АМ складывается из 4 стадий.
1. Ранний церебрит (неинкапсулированный очаг инфекционного поражения мозга) – плохо отграниченный очаг с диффузным воспалением, перифокальным отеком и деструкцией вещества мозга. Формируется в течение 1–3 сут после внутримозговой инокуляции.
2. Поздний церебрит – центральная часть очага нагнаивается и некротизируется с формированием полости, заполненной полужидким гноем. По периферии скапливаются фибробласты (4–9 сут).
3. Начало образования глиозной капсулы – увеличение слоя фибробластов с ободком неоваскуляризации и реактивным астроцитозом (10–13 сут).
4. Формирование глиозной капсулы – уплотнение капсулы с реактивным коллагеном (более 2 нед).
Необходимо отметить, что сроки развития и степень выраженности перечисленных стадий могут варьировать в зависимости от возбудителя, пути распространения и т.д. Так, например, при контактном распространении капсула абсцесса представляет собой более прочное и четкое образование, чем при гематогенном.
Таким образом, формирование АМ проходит от стадии церебрита до стадии четкого отграничения некротического фокуса. Степень выраженности последней стадии зависит от конкретного возбудителя, иммунного статуса больного и степени гипоксии в данном участке мозговой ткани.
Клиника АМ может варьировать от вялотекущей до молниеносной. Очаговые симптомы поражения головного мозга связаны с гибелью мозговой ткани и выпадением функции в зоне локализации абсцесса. Токсины гнойного воспаления обладают тропизмом к нейронам, вызывая их необратимые дистрофические изменения и гибель. Поэтому в большинстве случаев АМ проявляется очаговыми неврологическими нарушениями, а не симптомами системной инфекции.
В целом клиническая картина неспецифична, зависит от вирулентности микроорганизма, иммунного статуса больного, локализации абсцесса(ов), наличия или отсутствия сопутствующего менингита или вентрикулита. Лишь у части больных отмечается классическая триада, включающая лихорадку, головную боль и очаговые неврологические нарушения. Головная боль – наиболее частый клинический симптом – встречается у 70% больных. Лихорадка – только у 50% взрослых больных и 80% детей. Очаговые неврологические нарушения проявляются у 50% больных и включают как двигательные нарушения, так и нарушения со стороны черепно-мозговых нервов.
При абсцессе полушария мозжечка отмечают нистагм, атаксию, рвоту и дисметрию, а при абсцессе лобной доли – головную боль, сонливость и нарушения сознания, наряду с двигательными и речевыми нарушениями.
Эпилептические припадки (в основном генерализованные) возникают у 25–45% больных. Тошнота и рвота нередко манифестируют как проявления внутричерепной гипертензии (ВЧГ). Менингеальные симптомы доминируют у 25% больных. Абсцессы в области турецкого седла могут вызывать симптомы, характерные для поражения гипофиза: головную боль, дефекты полей зрения, эндокринные нарушения.
В связи с этим дифференциальный диагноз АМ проводят с опухолевым поражением, хроническим менингитом, хронической субдуральной гематомой и вирусным энцефалитом.
Обычные исследования крови и мочи, как правило, бесполезны в диагностике АМ. Лейкоцитоз встречается только у 40% больных. Концентрация С-реактивного белка может помочь только в дифференциальной диагностике АМ и опухолей мозга.
Люмбальная пункция при АМ опасна (риск вклинения составляет более 20%), а возбудитель в спинномозговой жидкости (СМЖ) обнаруживается редко. Исследование СМЖ позволяет исключить бактериальный менингит, хотя диагноз последнего может подтверждаться одной лишь совокупностью клинических симптомов.
Наиболее точными диагностическими методами в настоящее время являются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). КТ позволяет в 95% случаев установить локализацию абсцесса, определить наличие отека мозга, гидроцефалии и/или смещения срединных структур. АМ во время КТ выглядит как круглый очаг низкой плотности, окруженный тонким, с повышенным накоплением контраста, обычно ровным кольцом. Ограничения метода КТ обусловлены тем, что злокачественная опухоль или инфаркт мозга, окруженные ободком неоваскуляризации, на КТ выглядят сходно. В то же время только у 40–60% больных с АМ, получающих глюкокортикоидную терапию, на КТ обнаруживают характерное, накапливающее контраст кольцо. Рентгеновские методы используют и для обнаружения очагов инфекции – источников АМ, для чего на КТ внимательно исследуют сосцевидные отростки и придаточные пазухи, проводят рентгенографию грудной клетки.
Данные об использовании МРТ в диагностике АМ в настоящее время продолжают накапливаться. По оценкам специалистов, МРТ – такой же чувствительный метод, как и КТ, а в некоторых случаях даже превосходит его (выявление АМ на стадии церебрита).
Лечение АМ проводится комплексно и включает в себя медикаментозные (консервативные) и хирургические меры. Выбор оптимальных из них определяется гистопатологической стадией АМ по данным КТ (МРТ) исследования. На стадии церебрита эффективно медикаментозное лечение, а нейрохирургическое вмешательство не показано, тогда как при уже сформировавшемся абсцессе с плотной капсулой консервативная тактика не приносит успеха (см. врезку).
Медикаментозное лечение включает: антибиотикотерапию, противоотечную терапию, противосудорожные средства.
Антибиотикотерапия – основа медикаментозного лечения (рис. 1).
В течение последних четырех десятилетий наиболее распространенной схемой лечения было сочетание пенициллина G, 20–24 МЕ/сут внутривенно и хлорамфеникола 1–1,5 г/сут внутривенно (каждые 6 ч). Пенициллин был включен в схему, так как он активен против стрептококков (включая группу S. Intermedius) и большинства анаэробных бактерий, выделяемых у больных с АМ; эффективен при лечении АМ на экспериментальных моделях и значительно снизил смертность от АМ, начиная с 40-х годов.
Хлорамфеникол широко использовали в прошлом благодаря его способности хорошо растворяться в жировой ткани (концентрация в головном мозге нередко превышала концентрацию в плазме), а также активности против анаэробных бактерий, включая B. fragilis.
В настоящее время цефотаксим (Цефабол) в дозе 3 г внутривенно каждые 8 ч является приемлемым заменителем пенициллина, а вместо хлорамфеникола все чаще используется метронидазол.
Антибиотикотерапию начинают в предоперационном периоде (не позднее чем за 2 нед до операции). Общая продолжительность лечения составляет 6–8 нед, но не менее 4 нед после операции. Полученный в результате операции гной окрашивают по Граму и производят посевы на среды для выявления аэробных и анаэробных бактерий и грибов и определения их чувствительности к антибиотикам. Нет исследований, достоверно подтверждающих положительное влияние на исход заболевания введения антибиотиков внутрь абсцесса интраоперационно. Следует учитывать, что на стадии церебрита гематоэнцефалический барьер (ГЭБ) остается сохранным, поэтому приоритет отдается препаратам, которые хорошо проникают через него. Именно поэтому препаратом выбора является меропенем, а не имипенем, из-за его избирательной проницаемости через ГЭБ.
Вопрос о применении кортикостероидов с целью уменьшения отека в лечении АМ до сих пор остается спорным. Экспериментально доказано, что кортикостероиды ухудшают проникновение в абсцесс антибиотиков, препятствуют образованию капсулы абсцесса, а также снижают накопление контраста на КТ, что создает ложное впечатление о размерах и состоянии АМ в динамике. В исследованиях на животных использование кортикостероидов не оказало влияния на смертность от АМ, но нет и доказательств того, что они способствуют генерализации инфекции.
При внутричерепной гипертензии и угрозе дислокационного синдрома применяют маннитол (1–1,5 г/кг внутривенно в виде болюса в течение 20–30 мин).
Противосудорожные средства (например, фенитоин) показаны при наличии судорожных проявлений.
К наиболее эффективным методам хирургического лечения АМ в настоящее время относятся: дренирование абсцесса с помощью пункционной аспирации и полное удаление абсцесса.
Пункционную аспирацию целесообразно применять на начальных этапах лечения (одновременно с проведением антибиотикотерапии), особенно в стадии церебрита, при стабильном неврологическом состоянии больного, а также в случае глубокого расположения абсцесса (метод выбора) или при множественных абсцессах. Интраоперационное УЗИ и стереотаксическая биопсия под контролем КТ сделали безопасной аспирацию абсцесса практически в любой зоне мозга. Последующее лечение зависит как от клинических, так и от радиологических исследований. Ухудшение неврологического состояния, наличие воздуха в полости абсцесса или отсутствие изменений размеров абсцесса в динамике на КТ являются показаниями к немедленному хирургическому вмешательству (аспирация или удаление).
Удаление абсцесса позволяет устранить опасность рецидива АМ. Удаление абсцесса целесообразно проводить при поверхностных, легко доступных абсцессах с хорошо сформированной, плотной капсулой, а также в случае, если аспирация и/или антибиотикотерапия оказались неэффективными. После тотального, без нарушения целостности капсулы, удаления абсцесса (особенно при его поверхностном расположении), продолжительность антибиотикотерапии можно сократить до 3 сут.
Хорошее контрастирование на КТ при излеченном АМ может сохраняться от 4–10 нед до 6–9 мес. Примером может служить следующее наблюдение.
Больной З., в начале августа 1999 г. в течение 1 нед перенес ангину. Работу не прекращал, лечился самостоятельно. Через 2 нед, внезапно появилась слабость в правой руке и ноге, которая самостоятельно регрессировала спустя несколько часов и, вновь развившись через 2 дня, носила нарастающий характер, сопровождаясь быстрой утомляемостью, чувством недомогания. После госпитализации отмечено развитие приступа судорог в правой руке и ноге без потери сознания. На компьютерных томограммах в левой затылочной области определялась кольцевидной формы зона повышенной плотности с неровными, бугристыми контурами, негомогенной структурой размером 32 х 22 мм, окруженная зоной отека (рис. 2 а).
Обращали внимание отсутствие признаков ВЧГ, правосторонняя гомонимная гемианопсия, правосторонний гемипарез (сила – 2 балла), патологические рефлексы, гемигипестезия. Изменений со стороны внутренних органов выявлено не было, анализы крови и мочи в пределах нормы. С диагнозом объемное образование левой затылочной доли больному произведена операция, во время которой субкортикально на глубине около 5 мм обнаружен абсцесс с тонкой капсулой, разорвавшейся при попытке его удаления. В предварительно обложенную ватными тампонами операционную рану излилось около 15 мл густой желто-зеленой жидкости со зловонным запахом. Абсцесс был удален полностью вместе с капсулой. Образовавшаяся полость обработана 1%-ным раствором диоксидина. Бактериоскопия содержимого полости абсцесса выявила большое количество скоплений кокков. В послеоперационном периоде на фоне проводимого лечения отмечался полный регресс неврологической симптоматики: восстановилась сила в правой руке и ноге до 5 баллов, чувствительность правой ноги не нарушена, поля зрения в норме.
На контрольных томограммах спустя 2 нед (рис. 2, б) и 8 нед (рис. 2, в) после операции отмечена динамика послеоперационных изменений в виде небольшой зоны понижения плотности в левой затылочной доле.
До недавнего времени летальность от АМ оставалась на относительно стабильном уровне и составляла примерно 40–60% независимо от использования антибиотиков. И только с внедрением в практику такого метода, как КТ (МРТ), удалось снизить ее до 10% (по некоторым данным, до 11–20%). Примерно у 30–55% больных после выздоровления остается стойкий неврологический дефицит, в 29% случаев сохраняется гемипарез, а более чем у 70% выживших больных впоследствии отмечаются эпилептические припадки.
Наиболее предпочтительной остается тактика лечения, предупреждающая развитие АМ. Она включает в себя раннюю диагностику и эффективную антибиотикотерапию инфекционного заболевания, являющегося вероятным источником образования АМ. Сюда же можно отнести и применение антимикробных средств с целью профилактики хирургических инфекций. Терапия, направленная на улучшение кровоснабжения и оксигенации мозговой ткани, также является эффективной и показана для предупреждения АМ. Сочетание признаков системного воспаления с появлением оболочечной симптоматики, тем более с присоединением симтомов ВЧГ или(и) очагового поражения головного мозга, являются обязательным показанием для срочного КТ (МРТ) обследования больного с целью исключения АМ. При постановке диагноза АМ агрессивная медикаментозно-хирургическая тактика способна обеспечить успех лечения.
Список литературы Вы можете найти на сайте http://www.rmj.ru
Цефабол (торговое название)
Цефамабол (торговое название)
1. Яковлев С.В., Яковлев В.П.: Современная антибактериальная терапия в таблицах. Consilium Medicum 1999; 1(1): 18–36.
2. Chun C.H., Johnson J.D., Hofstetter M., Raff M.J.: Brain abscess. A study of 45 consecutive cases: Medicine (Baltimore) 1986 Nov; 65 (6): 415–31.
3. Ciurea V., Stoica F., Vasilescu G., Nuteanu L.: Neurosurgical management of brain abscesses in children: Acta Neuropathologica: 1998; 46: 3.
4. Dolan R.W., Chowdhury K.: Diagnosis and treatment of intracranial complications of paranasal sinus infections: J Oral Maxillofac Surg 1995 Sep; 53(9): 1080–7.
5. Hagensee M.E. et al.: Brain abscess following marrow transplantation: Experience at the Fred Hutchinson Cancer Research Center, 1984-1992. Clin Infect Dis, 1994; 19: 402.
6. Haimes A.B., Zimmerman R.D., Morgello S, et al.: MRimaging of brain abscesses. AJR Reviews MRI of brain abscesses and its differential diagnosis.1989; 152: 1073.
7. Levy R.M.: Brain abscess and subdural empyema. Curr Opin Neurol 1994; 7: 223.
8. Maniglia A.J., Goodwin W.J., Arnold J.E., et al.: Intracranial abscesses secondary to nasal, sinus, and orbital infections in adults and children. Arch Otolaryngol Head Neck Surg Association of sinus disease with brain abscesses is reviewed. 1989; 115: 1424.
9. Ostermann S., Schmal F.: Epidural hematoma with secondary penetration into the middle ear. An uncommon differential diagnosis of otogenic brain abscess: Acta Neuropathologica: 1999; 9: 3.
10. Patel K.S., Marks P.V.: Management of focal intracranial infections: Is medical treatment better than surgery? Discussion of the issue of nonsurgical management. J Neurol Neurosurg Psychiatry 1990; 53: 472.
11. Rosenfeld E.A., Bowley A.H.: Infectious complications of sinusitis, other than meningitis in children: 12 year review. Clin Infect Dis 1994; 18: 750.
12. Seydoux C.H., Francioli P.: Bacterial brain abscesses: Factors influencing mortality and sequel. Clin Infect Dis 1992; 15: 394.
13. Sjolin J et al: Treatment of brain abscess with cefotaxime and metronidazole: Prospective study of 15 consecutive patients. Clin Infect Dis 1993; 17: 857.
14. Stephens D.S., Farley M.M.: Pathogenetic events during infection of the human nasal pharynx with Neisseria meningitidis and Haemophilus influenzae. Rev Infect Dis 1991; 13: 22.
15. Takeshita M., Kagawa M., Izawa M., Takakura K.: Current Treatment Strategies and Factors influencing Outcome in Patients with Bacterial Brain Abscess: Acta Neuropathologica 1998; 12: 140.
16. Wispelwey B., Scheld W.M.: Brain abscess, in Infections of the Central Nervous System, 2d ed, WM Scheld et al (eds). New York, Lippincott-Raven, 1997; 463–94.
17. Yang S.Y., Zhao C.S.: Review of 140 patients with brain abscess. Surg Neurol Clinical features, bacteriology, imaging, and treatment discussed. 1993; 39: 290.
| Приложения к статье |
| Источники и факторы риска АМ 1. При контактном распространении: • отит и мастоидит (абсцессы височной доли и мозжечка); • синусит (абсцесс лобной доли); 2. При гематогенном распространении: • у взрослых: инфекционные заболевания легких (абсцессы, бронхоэктазы, эмпиема); • у детей: врожденные пороки сердца со сбросом крови справа налево (у 4–7% детей с этой патологией); • легочные артериовенозные фистулы, наследственная геморрагическая телеангиэктазия (у 5% больных с этой врожденной патологией); • бактериальный эндокардит (редко); • бактериемия, связанная с внечерепными очагами инфекции, в т. ч. при стоматологических и иных манипуляциях. В 15–20% случаев источник АМ выявить не удается. |
| Максимально эффективной медикаментозная терапия может быть в следующих случаях: 1. Лечение начато в стадии церебрита. 2. Абсцесс имеет небольшие (0,8–2,5 см) размеры. 3. Продолжительность симптомов не превышает 2 нед. 4. Отмечается явное клиническое улучшение в течение 1 нед после начала лечения. Консервативное лечение применяется: 1. При множественных или недоступных для хирургического вмешательства абсцессах. 2. При сопутствующем менингоэнцефалите. 3. При высоком риске хирургического вмешательства. источник |