Опасным осложнением острого аппендицита является аппендикулярный абсцесс. Он может возникнуть как перед хирургическими манипуляциями, так и в послеоперационном периоде. По статистике, серьезное осложнение появляется у 3 % пациентов и требует немедленного вмешательства хирургов.
Под абсцессом понимается воспаление тканей, характеризующееся образованием ограниченной гнойной полости. Зачастую возбудителем данного осложнения является кишечная палочка. Также причиной появления аппендикулярного абсцесса служит человеческий фактор:
- Неграмотно проведённая диагностика: многочисленные ошибки, допущенные в ходе выполнения исследований, способствующие развитию осложнений аппендицита.
- Затяжной выжидательный период, обусловленный стертой симптоматикой. Такая ситуация может возникнуть из-за наличия иных заболеваний с ярко выраженными симптомами, а также приема обезболивающих препаратов. Как правило, стёртость признаков отмечается у пациентов пожилого возраста.
- Неэффективная схема лечения.
- Несвоевременное обращение в медицинское учреждение.
На начальном этапе развития заболевания образуется инфильтрат – скапливаются и плотно соединяются между собой воспаленные клетки. Если, несмотря на проведённое консервативное лечение, уплотнение не рассасывается, а, наоборот, абсцедирует, показано экстренное хирургическое вмешательство. В противном случае гнойник может прорваться в брюшную полость, провоцируя её воспаление. Возможен переход патологического процесса в просвет кишки или забрюшинное пространство. Далее гнойный процесс быстро распространяется на близлежащие ткани.
Образование инфильтрата имеет признаки, которые обычно проявляются при остром аппендиците:
- общее недомогание;
- озноб;
- подъем температуры тела;
- повышенное потоотделение;
- боли в правой подвздошной области.
По мере развития аппендикулярного абсцесса появляются следующие симптомы:
- Становится невозможно совершать движения туловищем из-за приступов схваткообразной боли.
- Межкишечный абсцесс сопровождается умеренным вздутием живота и частичной непроходимостью кишечника.
- Наряду с пульсирующей болью появляется краснота и отёчность кожных покровов.
- При тазовом абсцессе аппендикулярного происхождения беспокоят боль и вздутие в нижней части живота. При дефекации больной также испытывает неприятные ощущения, а процесс выхода каловых масс сопровождается слизистыми выделениями. Отмечаются частые позывы к мочеиспусканию.
При постановке диагноза принципиальное значение имеет температура тела. Если при аппендиците она повышается незначительно (до 37,5 °С), то при аппендикулярном абсцессе термометр показывает 39-40 °С.
Клинические проявления осложнения схожи с признаками некоторых заболеваний, поэтому в первую очередь его необходимо с ними дифференцировать.
Кроме того, диагностика аппендикулярного абсцесса включает в себя следующие мероприятия:
- Осмотр и сбор анамнеза. Врач прощупывает правую подвздошную область для обнаружения инфильтрата. При глубокой пальпации скопление жидкости в большинстве случаев не обнаруживается. Как правило, инфильтрат плотный и неподвижный. Нередко проводится ректальная или вагинальная пальпация для выявления болезненного уплотнения, являющегося нижним полюсом абсцесса. Врач обращает внимание на язык пациента – при заболевании он влажный и обложен плотным налётом. В процессе дыхания можно заметить отставание живота в правой подвздошной области.
- Анализ крови. Важен для определения уровня лейкоцитов в крови. При аппендикулярном абсцессе наблюдается их резкое повышение.
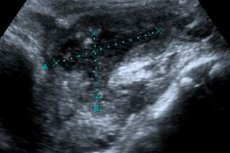
- УЗИ и рентгенография органов брюшной полости. С помощью данных видов диагностики определяется уровень жидкости в правой части живота, точная локализация и размер гнойного воспаления.
На стадии формирования инфильтрата хирургическое вмешательство исключено.
Лечение проводится в стационарных условиях и включает:
- соблюдение постельного режима;
- прикладывание к животу в первые трое суток холода, в последующие дни – тепла;
- введение раствора новокаина с целью обезболивания (приём наркотических веществ для уменьшения выраженности болевого синдрома исключён);
- специальная диета.
В случае успешного рассасывания инфильтрата спустя 2 месяца проводится плановая операция по удалению червеобразного отростка (аппендэктомия). Это обусловлено тем, что через некоторое время приступы боли и процесс образование инфильтрата могут повториться, увеличивая риск развития осложнений.
При установленном аппендикулярном абсцессе лечение подразумевает проведение экстренной операции. В процессе вскрывается и дренируется гнойник. Область доступа зависит от его локализации. Как правило, используют внебрюшинный доступ. Рана промывается антисептическим раствором, после чего устанавливаются дренирующие трубки.
Вскрытие аппендикулярного абсцесса осуществляется под общим наркозом. По решению врача аппендикс может быть удалён, что предпочтительнее.
Пациенту, перенёсшему операцию, показан строгий постельный режим. Дренаж требует особого ухода – проводится регулярное промывание раны. Трубки извлекаются только после того, как из полости прекратит отделяться гной. Рану после их удаления не зашивают, она затягивается самостоятельно. Показан приём антибиотиков и препаратов, устраняющих симптомы интоксикации. Одновременно проводится терапия, направленная на общее укрепление организма.
Если в процессе операции червеобразный отросток не был удалён, аппендэктомия проводится спустя 2 месяца после полного устранения воспалительного процесса.
При несвоевременном обращении за квалифицированной помощью может произойти самопроизвольное вскрытие аппендикулярного абсцесса, после чего появляется высокая вероятность развития следующих осложнений:
- гнойный перитонит – воспаление брюшины;
- инфекции мочевыводящих путей;
- флегмона – гнойный процесс, быстро распространяющийся на соседние ткани;
- параколит – воспалительные изменения в клетчатке забрюшинного пространства;
- абсцесс печени – разрушение здоровых тканей и образование гнойной полости;
- спаечная кишечная непроходимость;
- гнойный тромбофлебит – образование в венах тромбов и небольших очагов абсцесса;
- свищи брюшной стенки – каналы, соединяющие внутренние органы с поверхностью тела.
Что касается прогноза, он определяется степенью оперативности диагностики и хирургического вмешательства.
Для того чтобы предотвратить развитие опасного осложнения, пациент при первых признаках острого аппендицита должен вызвать бригаду скорой помощи. Оперативная диагностика и своевременное вмешательство помогут избежать абсцесса. Игнорирование признаков заболевания может привести к летальному исходу.
Аппендикулярный абсцесс – серьёзное осложнение, характеризующееся развитием воспалительного процесса гнойного характера. На начальной стадии проявляется симптоматика, схожая с признаками острого аппендицита. По мере развития воспалительного процесса у больного повышается температура тела до высоких отметок, становится невозможным совершать телодвижения из-за приступов схваткообразной боли. Важно немедленно вызвать бригаду скорой помощи во избежание опасных последствий.
источник
Термином «аппендикулярный инфильтрат» принято обозначать конгломерат рыхло спаянных между собой органов и тканей, располагающихся вокруг воспалённого червеобразного отростка. В его образовании принимает участие париетальная брюшина, большой сальник, слепая кишка и петли тонкого кишечника. Инфильтрат — своего рода защитная реакция организма на воспалительный процесс. Он отграничивает очаг воспаления от свободной брюшной полости. Аппендикулярный инфильтрат чаще всего развивается при флегмонозно-изменённом червеобразном отростке, однако иногда в центре конгломерата находится отросток, подвергшийся полной деструкции.
Аппендикулярный инфильтрат осложняет течение острого аппендицита в 1-3% случаев. Чаще всего это результат несвоевременного обращения больного к врачу и гораздо реже — результат диагностической ошибки на догоспитальном или стационарном этапе.
Типичная картина аппендикулярного инфильтрата развивается, как правило, спустя 3-5 дней от начала заболевания. Имевшиеся ранее самостоятельные боли в животе почти полностью стихают, самочувствие больных улучшается, хотя температура ещё остаётся субфебрильной. При объективном исследовании живота не удаётся выявить мышечного напряжения или других симптомов раздражения брюшины. В то же время в правой подвздошной области, где чаще всего локализуется инфильтрат, можно прощупать довольно плотное, малоболезненное и малоподвижное опухолевидное образование. Размеры инфильтрата могут быть различными, иногда он занимает всю правую подвздошную область. Нередко оказываются положительными симптомы Ровсинга и Ситковского. Лейкоцитоз, как правило, умеренный с наличием нейтрофильного воспалительного сдвига.
В диагностике аппендикулярного инфильтрата исключительно важную роль играет анамнез. Если появлению указанного образования в правой подвздошной области предшествовал приступ болей в животе с характерным для острого аппендицита симптомом Кохера-Волковича, однократной рвотой и умеренным повышением температуры тела, то можно быть уверенным в правильном диагнозе аппендикулярного инфильтрата.
При соответствующем анамнезе и типичной локализации инфильтрата в правой подвздошной области дифференциальная диагностика не вызывает трудностей. Пристального внимания заслуживает лишь дифференцирование аппендикулярного инфильтрата с опухолью слепой кишки, особенно у лиц пожилого возраста. Здесь также решающую роль играет анамнез: известно, что при остром аппендиците он короткий, боли носят острый характер и сопровождаются повышением температуры, тогда как для новообразования характерен длительный анамнез с постепенным развитием болевого синдрома без существенного повышения температуры тела. Кроме того, опухоль слепой кишки часто сопровождается анемией, нередко вызывает явления кишечной непроходимости, чего почти никогда не бывает при аппендикулярном инфильтрате. Наконец, при динамическом наблюдении за аппендикулярным инфильтратом можно заметить, что опухолевидное образование уменьшается в размерах, в то время как при истинной опухоли уменьшения её не происходит.
В последнее десятилетие при диагностике аппендикулярного инфильтрата с успехом используют УЗИ, при котором можно определить внутреннюю структуру образования, динамику воспалительных изменений с течением времени и под влиянием проводимого лечения, что позволяет правильно выбрать лечебную тактику.
Исходом аппендикулярного инфильтрата может быть либо его полное рассасывание, либо абсцедирование. Это обусловливает своеобразие хирургической тактики — она консервативно-выжидательная. Операция противопоказана при спокойном течении аппендикулярного инфильтрата, когда при динамическом наблюдении установлена явная тенденция к его рассасыванию.
Из лечебных мероприятий назначают постельный режим, холод на правую подвздошную область, легкоусвояемую диету, антибиотики. Одновременно ведут пристальное наблюдение за состоянием брюшной полости, характером температурной кривой и динамикой количества лейкоцитов, периодически выполняют УЗИ. Если инфильтрат рассасывается в результате консервативного ведения, то больным во избежание рецидива острого аппендицита настоятельно рекомендуют плановую аппендэктомию через 3-4 мес после выписки из стационара.
В том случае, когда у больного в процессе наблюдения в стационаре вновь появляются боли в правой подвздошной области, развивается системная воспалительная реакция (нарастает лейкоцитоз, а температурная кривая принимает гектический характер), увеличиваются размеры инфильтрата и появляется флюктуация, следует предположить абсцедирование аппендикулярного инфильтрата. Этот диагноз можно подтвердить с помощью УЗИ. Сформированный периаппендикулярный абсцесс представляет собой полостное образование округлой формы с однородным гипо- или анэхогенным содержимым и плотной пиогенной капсулой от 5 до 8 мм толщиной. В этом случае показано хирургическое вмешательство.
Вскрытие абсцесса производят под общей анестезией разрезом Волковича-Дьяконова. Желательно сделать это, не вскрывая свободную брюшную полость. Брюшину следует рассекать в зоне пальпаторно определяемого размягчения и флюктуации, нужно быть предельно внимательным, чтобы не повредить подлежащие инфильтрированные петли кишок. Эти петли и прилежащий к ним сальник разделяют, соблюдая максимальную осторожность, исключительно тупым путём до появления гноя. После этого также тупым путём расширяют образовавшееся отверстие в полость гнойника, эвакуируют гной, промывают полость раствором антисептика, устанавливают в ней трубчатый дренаж и перчаточно-марлевый тампон. Операционную рану ушивают до тампона. При латеральной локализации нагноившегося аппендикулярного инфильтрата целесообразно опорожнить гнойник внебрюшинным доступом. Для этого используют доступ Пирогова (разрез, проводимый более латерально, чем разрез Волковича-Дьяконова). После вскрытия апоневроза и тупого разведения мышц также тупым путём отодвигают брюшину кнутри вместе с пальпируемым инфильтратом. При появлении под пальцами участка флюктуации в этом месте осторожно вскрывают гнойник.
Необходимо помнить, что при вскрытии периаппендикулярного абсцесса ни в коем случае не следует стремиться к одновременной аппендэктомии, несмотря на вполне естественное желание удалить деструктивно-изменённый червеобразный отросток. Поиски отростка в гнойной ране среди инфильтрированных и легкоранимых кишечных петель не только разрушают тканевый барьер, отграничивающий гнойник, но и могут привести к непоправимым осложнениям: массивному кровотечению, ранению кишки с последующим образованием кишечного свища. Червеобразный отросток удаляют только в том случае, если это не сопровождается техническими трудностями (отросток свободно лежит в полости абсцесса). В послеоперационном периоде больным назначают дезинтоксикационную терапию и антибиотики широкого спектра действия.
Другие абсцессы брюшной полости, связанные с острым аппендицитом, чаще всего являются следствием аномального расположения червеобразного отростка и гораздо реже — внутрибрюшинных гематом, осумкования инфицированного выпота и несостоятельности швов в области культи червеобразного отростка.
Наиболее часто бывает тазовый абсцесс. Это обусловлено, прежде всего, анатомическими причинами, так как в пространстве малого таза — самом нижнем отделе брюшной полости — наиболее часто скапливается воспалительный экссудат. Более того, нередко в послеоперационном периоде больным специально придают наклонное положение в постели для того, чтобы выпот беспрепятственно стекал в полость малого таза, в котором обычно оставляют дренаж. Важно и то, что в этой зоне существуют лучшие условия для раннего осумкования выпота, а диагностировать и вскрыть абсцесс малого таза гораздо легче, чем абсцесс брюшной полости любой другой локализации.
Первыми признаками тазового абсцесса служат жалобы больных на тупые боли в нижних отделах живота и промежности, дизурические расстройства и учащённые ложные болезненные позывы к стулу (тенезмы). Обычно перечисленные жалобы возникают на 5-7-й день после операции на фоне вполне благополучного течения. К этому же времени вновь начинает повышаться температура тела и возрастает лейкоцитоз с характерным нейтрофильным сдвигом. Общее состояние больных в этот период страдает мало, но иногда наблюдают симптомы интоксикации: бледность кожного покрова, тахикардию. При объективном исследовании живота нередко удаётся выявить умеренный парез кишечника, болезненность и инфильтрат над лобком без симптомов раздражения брюшины.
Наиболее ценный диагностический приём в таких случаях — пальцевое ректальное исследование. У женщин помимо этого проводят вагинальное исследование. В начальных стадиях формирования тазового абсцесса в области заднего свода влагалища или передней стенки прямой кишки обнаруживают малоподвижный болезненный инфильтрат. При дальнейшем динамическом наблюдении удаётся заметить размягчение инфильтрата, а в случае абсцедирования — определить участок флюктуации.
Обнаружив плотный тазовый инфильтрат, больному сохраняют возвышенное положение головного конца кровати, назначают антибиотики широкого спектра действия и тёплые клизмы из ромашки. Если, несмотря на проводимое лечение, у больного нарастают симптомы системной воспалительной реакции, сохраняется парез кишечника, температурная кривая принимает гектический характер, а при ректальном или вагинальном исследовании в области инфильтрата выявляют флюктуацию, то это прямое показание к вскрытию гнойника.
Вскрытие абсцесса малого таза у женщин обычно производят через задний свод влагалища, а у мужчин — через переднюю стенку прямой кишки. Больного укладывают как для операции по поводу геморроя (старое название — «положение для камнесечения») и под общей анестезией специальными прямокишечными зеркалами широко раскрывают задний проход. Обычно при этом хорошо удаётся увидеть выбухающую переднюю стенку прямой кишки. Это образование пальпируют пальцем, отыскивая участок явной флюктуации, где производят пункцию с помощью шприца с толстой иглой. Появление гноя в шприце свидетельствует о попадании в полость абсцесса. Вслед за этим строго по средней линии по игле делают разрез скальпелем длиной около 1 см в продольном направлении по отношению к прямой кишке. Через разрез проводят толстую резиновую трубку и тщательно промывают полость гнойника раствором антисептика. Дренаж оставляют в полости абсцесса на 4-5 дней. Во избежание самопроизвольного выпадения трубку фиксируют одним швом к слизистой оболочке прямой кишки. В послеоперационном периоде больному назначают антибиотики и регулярно производят промывание полости абсцесса гидроксиметилхиноксилиндиоксидом (диоксидином).
Поддиафрагмальный абсцесс как следствие острого аппендицита бывает гораздо реже тазового. Непосредственной причиной его возникновения служит обычно высокое расположение червеобразного отростка, что создаёт известные трудности в диагностике, а это, в свою очередь, ведёт к запоздалой операции при выраженном деструктивном процессе. Более редкая причина — затекание под диафрагму инфицированного выпота в послеоперационном периоде вследствие неправильного положения больного.
Местные клинические проявления поддиафрагмального абсцесса не столь ярки, как абсцесса малого таза, хотя здесь также формирование гнойника начинается спустя 5-7 дней после операции. Нередко локальные симптомы поддиафрагмального абсцесса стёртые, несмотря на то что у больного наблюдается клиническая картина выраженной гнойной интоксикации. Это обусловило известный старый афоризм хирургов: «Если после аппендэктомии налицо клиника какого-то гнойника, который не удаётся отчётливо локализовать в брюшной полости, то нужно искать его под правым куполом диафрагмы».
Помимо общих признаков системной воспалительной реакции для поддиафрагмального абсцесса характерны тупые боли в нижних отделах грудной клетки справа, усиливающиеся при глубоком вдохе. Иногда к болям присоединяется сухой кашель, вызванный раздражением диафрагмы.
При осмотре грудной клетки нередко выявляют отставание при дыхании её правой половины, а в поздних стадиях поддиафрагмального абсцесса — выбухание нижних межреберий. В этой же области вследствие наличия реактивного выпота в плевральной полости выявляют притупление перкуторного звука, а при аускультации — ослабление дыхания. Указанные симптомы дают основание для установления диагноза правосторонней нижнедолевой плевропневмонии, но она носит содружественный характер и не служит главной причиной ухудшения состояния больного.
В диагностике поддиафрагмального абсцесса исключительная роль принадлежит рентгенологическому исследованию, ультразвуковому сканированию, КТ. При обзорной рентгенографии чаще всего удаётся заметить высокое стояние правого купола диафрагмы и его малоподвижность, мнимое увеличение печёночной тени. В половине всех случаев поддиафрагмальный абсцесс содержит газ, и тогда при рентгеноскопии или на рентгенограмме хорошо виден надпечёночный уровень жидкости с чёткой полоской купола диафрагмы над ним и содружественным выпотом в правой плевральной полости. При УЗИ поддиафрагмальный абсцесс визуализируют в виде скопления жидкости под диафрагмой, кроме того, можно обнаружить выпот в правом плевральном синусе.
Вскрытие поддиафрагмального абсцесса — довольно тяжёлое вмешательство для больного, ослабленного длительной гнойной интоксикацией. В настоящее время при наличии соответствующих условий предпочтительнее пункционное чрескожное вскрытие и дренирование абсцесса под контролем УЗИ или КТ. Если это невозможно, прибегают к прямой операции после предварительной подготовки больного в течение 1-2 дней. С этой целью проводят интенсивное инфузионное и антибактериальное лечение.
Для вскрытия поддиафрагмального абсцесса ранее были предложены 2 категории доступов: чресплевральные и внеплевральные.
При чресплевральном доступе больного укладывают на левый бок и производят разрез по ходу VIII или IX ребра от лопаточной до средней подмышечной линии. Затем производят резекцию обнажённого ребра в пределах несколько меньших, чем длина кожного разреза. В большинстве случаев поддиафрагмального абсцесса рёберно-диафрагмальный синус облитерирован, в чём нетрудно убедиться после резекции ребра. Если париетальная плевра плотна на ощупь, белесовата и сквозь неё не виден край смещающегося при дыхании лёгкого, то можно с уверенностью приступить к непосредственному вскрытию гнойника. Предварительно толстой иглой со шприцем делают прокол облитерированного синуса и диафрагмы, а после получения гноя по игле делают разрез длиной 4-5 см. Пальцем производят ревизию гнойной полости, вскрывая по необходимости мелкие гнойники при ячеистом строении абсцесса. Вслед за этим промывают полость абсцесса антисептиком, затем вводят один или два марлевых тампона и дренажную трубку для промывания полости абсцесса антисептическими растворами. Трубку и тампон фиксируют швами к диафрагме. Операционную рану, как правило, не зашивают. Лишь в некоторых случаях накладывают по одному шёлковому шву на углы раны.
При свободном рёберно-диафрагмальном синусе поддиафрагмальный абсцесс вскрывают в 2 этапа ввиду опасности инфицирования плевры и возникновения содружественной эмпиемы. В этом случае, убедившись после резекции ребра в том, что синус не облитерирован, прекращают вмешательство и рану туго заполняют тампонами со спиртом, вызывающим асептическое воспаление и способствующим плотному слипанию рёберной и диафрагмальной плевры. Спустя 2 сут происходит полная облитерация синуса. Больного берут в операционную, где после пункции производят окончательное вскрытие и дренирование поддиафрагмального абсцесса по описанной выше методике.
Внеплевральные доступы технически выполнить труднее, однако их легче переносят больные, так как плевральная полость при этом остаётся интактной и у больного в послеоперационном периоде сохраняется полноценное дыхание. При заднем внеплевральном доступе производят резекцию X и XI рёбер и вслед за этим тупым путём отслаивают диафрагму от прилежащего дна плеврального синуса кпереди. Обычно при этом хорошо удаётся подойти к нижнему полюсу гнойника через ложе резецированного ребра. В дальнейшем поступают так же, как и при чресплевральном доступе, т.е. после пункции производят вскрытие и дренирование гнойника. Боковой внеплевральный доступ применяют при сочетанном гнойном процессе под диафрагмой и в боковом канале, что нередко бывает при ретроцекальном расположении червеобразного отростка. В этом случае производят разрез, параллельный рёберной дуге, протяжённостью от задней подмышечной до среднеключичной линии через все слои брюшной стенки, включая брюшину. Отведя нижний край печени медиально, проникают под диафрагму, а приподняв нижний край раны, — в боковой канал. Эвакуируют гной и промывают полости абсцессов. Вслед за этим в боковом канале и под диафрагмой оставляют перчаточно-марлевые тампоны и дренажные трубки для введения антисептиков. Верхний угол раны зашивают одним или двумя шёлковыми швами через все слои брюшной стенки. Внеплевральные доступы создают лучшие условия для оттока гноя и быстрейшего заживления поддиафрагмального абсцесса, но ввиду их технической сложности они могут быть рекомендованы только опытным хирургам.
При ведении больного после вскрытия поддиафрагмального абсцесса необходимо помнить, что полностью удалять тампоны можно не ранее чем через 2 нед после операции, а до тех пор нужно производить периодическую их замену и частые промывания полости абсцесса антисептиками.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Острый аппендицит – это очень распространенная хирургическая патология. Такое заболевание требует срочного оперативного вмешательства, иначе могут развиться серьезные и угрожающие для жизни осложнения. Одним из таких осложнений считается аппендикулярный абсцесс – нагноение в области воспаленного аппендикса.

Аппендикулярный абсцесс диагностируют относительно редко: примерно у 0,1-2% больных с острым аппендицитом.
Как правило, аппендикулярный абсцесс развивается в первые трое суток от начала острого воспалительного процесса в червеобразном отростке, либо возникает в виде осложнения инфильтрата (через несколько суток или несколько недель после его формирования).

Развитие аппендикулярного абсцесса происходит лишь тогда, когда отсутствует правильное или своевременное лечение острого аппендицита. К сожалению, заранее предсказать острое воспаление в аппендиксе невозможно. К тому же, патологию часто ошибочно принимают за другие виды воспалительных процессов в брюшной полости. Затягивание времени и неправильная диагностика приводят к разрушению воспаленных тканей червеобразного отростка, с развитием перитонита или аппендикулярного абсцесса. Существуют отдельные факторы риска, наличие которых повышает опасность несвоевременного выявления аппендицита, и, как следствие, формирования аппендикулярного абсцесса:
- Нетипичная локализация аппендикса может привести к постановке изначально неправильного диагноза – воспаления почек, матки, яичников, энтероколита, холецистита. В результате пациенту предлагают лечение других заболеваний, вместо срочного оперативного вмешательства. В данном случае диагноз аппендицита становится понятен только при формировании гнойника.
- Сильное антибактериальное лечение в момент начального воспаления в аппендиксе может привести к понижению воспалительной реакции и формированию так называемого «холодного» абсцесса – вялотекущего процесса, который может иметь место в течение нескольких лет, не беспокоя больного.
- Запоздалое обращение за медицинской помощью по поводу острого аппендицита часто приводит к развитию аппендикулярного абсцесса.

Выделяют первичный абсцесс, который возникает непосредственно возле аппендикса, и вторичный, который развивается на некотором расстоянии. Формированию абсцесса предшествует появление аппендикулярного инфильтрата – своеобразного ограждения воспаленного аппендикса от пространства брюшной полости.
Образование инфильтрата – это следствие выпота фибрина и спаечного соединения пораженного сальника, кишечника, брюшной стенки и аппендикса.
После стихания воспаления в аппендиксе происходит рассасывание инфильтрата. Но в случае, когда гнойный процесс расходится за пределы червеобразного отростка, инфильтрат нагнаивается.
Расположение аппендикулярного абсцесса зависит от местонахождения аппендикса. Более благоприятно для больного, если абсцесс образуется в подвздошной зоне на фоне латерального расположения отростка: именно в таком положении наблюдается максимальное отгораживание воспаленного участка от брюшной полости.
Вторичный аппендикулярный абсцесс формируется несколько иначе. Гнойный процесс, распространяясь на здоровые ткани, затрагивает область брыжейки тонкого кишечника, зону возле печени, диафрагмы и правой почки. По аналогичной схеме формируются вторичные аппендикулярные абсцессы после резекции аппендикса при деструктивном воспалении.

Начало развития аппендикулярного абсцесса по характеру клинического течения мало отличается от острого аппендицита.
Первые признаки могут выглядеть следующим образом:
- больного тошнит, возможно появление рвоты;
- появляется сильная слабость;
- боль в животе пульсирующая, она нарастает и становится невыносимой;
- наблюдается вздутие живота, усиленное газообразование;
- повышается температура тела.
При пальпации живота пациент ощущает сильные боли, однако симптомов перитонита нет. Температура тела высокая (до 40°C), сопровождается ознобом.
Перечисленные симптомы могут сохраняться 2-3 суток.

В течении аппендикулярного абсцесса у детей врачи выделяют несколько стадий, по аналогии с перитонитом:
- Реактивная стадия – продолжается около суток от начала воспаления. Стадия характеризуется появлением у ребенка общих признаков воспалительной реакции. Это может быть перемена настроения, рвота, учащение сердцебиения, фебрильная температура. Нарастает боль в области живота, мышцы брюшной полости при пальпации напряженные.
- Токсическая стадия – продолжается 1-3 суток. Налицо симптоматика выраженной интоксикации и обезвоживания: кожа ребенка бледная, глаза блестят, приступы рвоты становятся постоянными.
- Терминальная стадия – обнаруживается на 3 сутки и характеризуется поражением всего организма. В первую очередь, страдают внутренние органы, возникают признаки дыхательной и сердечно-сосудистой недостаточности.
По истечении реактивной стадии состояние ребенка может ошибочно улучшиться – боль станет менее выраженной. Однако через время самочувствие малыша резко становится хуже. При этом наблюдается тенденция: чем старше ребенок, тем продолжительнее может быть период ложного улучшения.

При развитии аппендикулярного абсцесса огромное значение имеет то, насколько скорой была медицинская помощь – именно от этого факта в первую очередь зависит тяжесть последствий.
Если медицинскую помощь не оказали вообще, либо оказали, но слишком поздно, то может наступить гибель пациента.
Своевременное и квалифицированное врачебное вмешательство предоставляет все шансы на полное выздоровление пациента.
Наиболее вероятными осложнениями аппендикулярного абсцесса могут стать:
- сепсис – системная воспалительная реакция;
- гангренозное поражение внутренних органов;
- спаечный процесс;
- перитонит;
- печеночная недостаточность.
В большинстве своем осложнения аппендикулярного абсцесса представляют серьезную опасность не только для здоровья, но и для жизни пациента. Причина этому – гнойная инфекция, которая за короткое время распространяется по всему организму.

При первых признаках аппендицита больного необходимо немедленно доставить в лечебное учреждение. Доктор в обязательном порядке осмотрит больного, прощупает область живота и оценит состояние пациента в целом.
Диагностические мероприятия при подозрении на аппендикулярный абсцесс всегда включают в себя анализы крови, мочи.
Анализ крови укажет на наличие выраженного воспалительного процесса: обнаруживается нарастающий лейкоцитоз со сдвигом лейкоцитарной формулы влево, ускоренная СОЭ.
Инструментальная диагностика может быть представлена ультразвуковым исследованием брюшной полости, рентгенологическим обследованием, а в сложных случаях – диагностической пункцией, лапароцентезом (проколом брюшины с удалением жидкости) и лапароскопией.
Сонографическим признаком аппендикулярного абсцесса является наличие анэхогенного образования с неправильными очертаниями, с обнаружением в его просвете детрита. Если абсцесс некрупный, то его сложно отличить от петель кишок. Для уточнения диагноза проводят ультразвуковое исследование в динамике, чтобы определить четкую конфигурацию кишечника.

Дифференциальная диагностика аппендикулярного абсцесса сложна и проводится со следующими заболеваниями:
- с пищевым отравлением (в особенности с поражением стафилококковой инфекцией);
- с преперфоративным состоянием язвенной болезни желудка и 12-перстной кишки;
- с перфорацией язвы желудка;
- с острым приступом холецистита;
- с печеночной коликой при желчнокаменной болезни;
- с острым воспалением поджелудочной железы;
- с острым энтероколитом;
- с острым илеитом (неспецифическим воспалением кишечника);
- с дивертикулитом и его перфорацией;
- с острой кишечной непроходимостью;
- с острым воспалительным процессом в матке и/или придатках, с внутриматочной беременностью;
- с пельвиоперитонитом;
- с правосторонней почечной коликой или правосторонним пиелонефритом.
Промедления в лечении аппендикулярного абсцесса быть не должно, иначе абсцесс может прорваться, что неизменно приведет к развитию перитонита. Категорически нельзя при аппендикулярном абсцессе пить слабительные, противовоспалительные и обезболивающие препараты, а также прикладывать теплую грелку к животу. На догоспитальном этапе больному следует обеспечить покой с обязательным постельным режимом. Можно прикладывать к животу холод.
Единственно верным и адекватным лечением аппендикулярного абсцесса является срочное оперативное вмешательство, которое состоит из удаления гнойника с последующей постановкой дренажа. Во время операции хирург удаляет омертвевшие ткани и вычищает гнойную полость.
В период после операции назначают антибиотикотерапию и промывание раны антисептическими растворами сквозь установленные дренажи.
Вводят внутривенно, в течение 20 минут, при исходной дозе от 500-1000 мг каждые 12-24 часа. После нормализации состояния пациента переходят на прием таблеток в количестве 500 мг каждые 12 часов. Во время приема препарата возможно появление диспепсии, сонливости, болей в голове.
Обычно Цефепим вводят по 1-2 г внутривенно через каждые 12 часов, иногда – с последующим введением метронидазола. При появлении выраженных побочных явлений в виде кожной сыпи, диспепсии, лихорадки возможно изменение дозировки препарата.
Принимают внутрь по 0,125-0,5 г дважды в сутки, в течение 5-15 суток. Ципрофлоксацин обычно воспринимается организмом хорошо, однако не следует исключать возможность развития аллергических реакций.
Назначают по 1-2 г ежедневно. Продолжительность лечения устанавливается индивидуально. Иногда во время лечения Цефтриаксоном появляется расстройство желудка, изменяется картина крови. Как правило, такие явления проходят после отмены препарата.
После операции, на протяжении реабилитационного периода, для ускорения заживления и восстановления кишечной флоры врач обязательно назначит витамины. Для поддержания организма специалисты советуют пить компоты из сухофруктов, настой из шиповника и т. д. Дополнительно можно принимать витамины группы B, аскорбиновую кислоту, витамин A.
Быстрому восстановлению после операции способствует прием витаминно-минеральных комплексных препаратов:
- Витрум – это поливитаминное комплексное средство, которое наиболее подходит для улучшения состояния организма в послеоперационном периоде, а также при интенсивном лечении антибиотиками и другими сильнодействующими препаратами. Витрум принимают сразу после приема пищи, по 1 таблетке ежедневно на протяжении нескольких месяцев.
- Алфавит – поливитаминное и полиминеральное средство, которое отлично восполняет повышенную потребность в минералах и витаминах в критический для организма период. В сутки принимают три таблетки разного цвета, выдерживая временной промежуток между приемами в 4 часа. Алфавит принимают во время еды, на протяжении не менее одного месяца.
- Супрадин – препарат, рекомендуемый врачами во время болезней и реабилитации. Супрадин прекрасно усваивается в организме, благодаря шипучей форме – ежедневно достаточно принимать 1 шипучую таблетку, предварительно растворив её в 100 мл воды.
- Перфектил – витаминно-минеральный комплексный препарат, ускоряющий регенерацию клеток, нормализующий клеточный метаболизм, обладающий ранозаживляющей, антиоксидантной и дерматопротекторной способностью. Перфектил принимают по 1 капсуле ежедневно, после приема пищи, желательно в первой половине суток.
После операции по поводу аппендикулярного абсцесса используют ряд эффективных методов физиотерапии, что способствует ускорению реабилитации пациентов. При этом физические процедуры, обладающие тепловым воздействием, применяют крайне осторожно.
В первую очередь, физиотерапевтические процедуры должны быть направлены на стимуляцию процесса заживления в зоне оперативного вмешательства:
- инфракрасное лазерное лечение;
- ультразвуковое лечение;
- пелоидетерапия;
- низкочастотная магнитотерапия;
- ДМВ-лечение.
Если целью является устранение болей, то применяют низкочастотную электротерапию, гальванизацию и медикаментозный электрофорез.
В дальнейшем показано санаторно-курортное лечение, бальнеолечение, гидротерапия.
Народные рецепты пригодятся в период послеоперационного восстановления. Проверенные годами средства помогут наладить пищеварение, устранить запоры и диарею, восстановить аппетит, укрепить иммунитет, а также стимулируют скорое заживление раны.
- Корень имбиря и свежие дольки чеснока – это эффективные продукты для устранения последствий воспаления и для нормализации пищеварительных процессов. Если добавлять в небольших количествах тертый имбирь и чеснок в еду 1-2 раза в сутки, то можно быстро восстановиться после тяжелых заболеваний и операций.
- Огромную пользу для организма принесет смесь на основе сока лимона и свежего меда. Такая смесь наладит пищеварение, укрепит иммунную защиту. Ежедневно достаточно употреблять 2-3 стакана тепло кипяченой воды с добавлением 2-х чайных ложек лечебной смеси.
- Если пить чай из репейника 3-4 раза в сутки, то можно предупредить развитие воспалительного процесса и улучшить общее самочувствие после перенесенного заболевания. Репейник можно сочетать с одуванчиком, но только в случае, если больной не принимает медикаменты, понижающие артериальное давление.
В ежедневный рацион рекомендуется вводить свежевыжатые соки, особенно из свеклы, моркови, шпината или огурца, а также пить достаточное количество теплой чистой воды – это поможет предупредить запоры, которые крайне нежелательны в период реабилитации после аппендикулярного абсцесса.

Для того чтобы устранить последствия воспалительного процесса и облегчить боль, можно применить лечение лекарственными растениями. Настои и отвары на основе трав – это хорошее и доступное средство, которое принесет неоценимую пользу для организма.
- Настойка полыни может помочь на любой стадии воспаления: утром до завтрака и на ночь следует принимать по 20 капель настойки в 100 мл воды.
- Траву клевера в количестве 1 ст. л. залить 300 мл кипящей воды и настоять в течение 20 минут. Пить три раза в сутки по 100 мл после приема пищи.
- Приготовить лекарственную смесь из одинаковых частей листьев земляники, малины и тысячелистника. Заварить 2 ст. л. смеси в 1 л кипящей воды, настоять в течение четверти часа и пить на протяжении дня.
Обезболивающим и успокаивающим эффектом обладают также чаи на основе мяты, чабреца, тмина, ромашки. Такие чаи заваривают вместо обычного черного или зеленого чая и пьют понемногу в течение дня. Подобное лечение можно продолжать до нескольких недель подряд.
После оперативного вмешательства к лечению можно подключить гомеопатические препараты:
- Ляхезис – 6-сотенное разведение, по 2 гранулы на протяжении 10 суток;
- Беллис Перренис – при сильной послеоперационной боли, в низких и средних разведениях, в зависимости от тяжести состояния больного;
- Гиперикум – при резких послеоперационных болях и парестезиях, 6 или 30-сотенное разведение, в зависимости от тяжести состояния пациента;
- Гепар Сульфур – для ограничения гнойного воспаления и улучшения эвакуации гноя, 3 или 6-сотенное разведение, в зависимости от индивидуальных особенностей пациента.
Конечно, гомеопатия не может и не должна заменять традиционную медицину, однако она эффективно дополняет её, способствуя скорому восстановлению организма, без излишней нагрузки и побочных проявлений.
Особенности хирургического лечения аппендикулярного абсцесса определяются в зависимости от его локализации.
Чаще всего кожный разрез примерно 10 см делается над правой паховой связкой возле подвздошного гребня и верхне-передней подвздошной кости. Рассекается кожа, подкожная клетчатка, фасция и наружная косая мышца живота. По волокнам разделяется внутренняя косая и поперечная мышца.
При помощи пальца исследуются объем и локализация абсцесса. Аппендикс удаляется лишь при его абсолютной доступности, так как существует риск попадания гноя внутрь брюшной полости.
Гнойная полость очищается и дренируется путем постановки трубки, обернутой марлевым тампоном, для предупреждения образования пролежня на стенке воспаленной слепой кишки. Трубка фиксируется к коже, преимущественно в поясничной зоне.
После операции лечение направляется на предотвращение возможных осложнений и активацию защитных сил организма.
Как правило, аппендикулярный абсцесс вскрывают с применением внебрюшинного доступа по Пирогову, либо по Волковичу-Дьяконову.
Вскрытие по Пирогову применяют при абсцессе, расположенном в глубине правой подвздошной области. Хирург проводит рассечение передней брюшной стенки до слоя париетальной брюшины, по направлению сверху вниз и справа налево, примерно на 10 мм медиальней верхней горизонтальной ости подвздошной кости, либо на 20 мм латеральней разреза по Волковичу-Дьяконову. После этого париетальную брюшину отделяют от внутренней области подвздошной кости, обнажая наружную сторону гнойника.
Вскрытие по Волковичу-Дьяконову проводят при прилегании аппендикулярного абсцесса к передней брюшной стенке.
После того, как абсцесс вскрывают и санируют, при обнаружении в нем аппендикса его удаляют. В гнойную полость устанавливают тампон и дренаж. Брюшную стенку ушивают до дренажной трубки.

источник
ТХПОФААИПАП Тактика хирурга при осложненных формах острого аппендицита, аппендикулярного ифильтрата, периаппендикулярного абсцесса, перитонита.
Аппендикулярный инфильтрат наблюдается у 2-4% больных острым аппенди
цитом при позднем обращении, при самолечении с применением антибактериальных и
противовоспалительных препаратов и преимущественно у лиц старше 60 лет. Под
аппендикулярным инфильтратом подразумевают конгломерат неплотно сращенных
между собой органов и тканей (петель кишок, сальника, париетальной брюшины),
отграничивающий от свободной брюшной полости воспаленный червеобразный отро
сток. Аппендикулярный инфильтрат, как правило, развивается на 3-5 сутки от начала
приступа. При этом острая боль в животе стихает, она становится тупой, тянущей.
Общее состояние больного улучшается, симптомы, характерные для аппендицита, ста
новятся маловыраженными. Температура тела остается субфебрильной или может быть
нормальной. В правой подвздошной области определяется плотное, болезненное об
разование с нечеткими контурами. На остальном протяжении живот мягкий, безболез
ненный. Симптомы раздражения брюшины отсутствуют или слабо выражены. В крови
отмечается умеренный лейкоцитоз с незначительным сдвигом влево, ускоренная СОЭ.
При ретроцекальном аппендиците инфильтрат располагается глубоко, иногда
забрюшинно, поэтому не всегда четко определяется при пальпации и нередко диагно
стируется только во время операции, особенно у пациентов с ожирением.
Если течение болезни благоприятное, то аппендикулярный инфильтрат вскоре
отграничивается. Начиная же с 7-8 дня заболевания, размеры инфильтрата постепен
но уменьшаются и, примерно, через 3-5 недель он перестает определяться.
Если, несмотря на лечение, отмечается увеличение или стабильность размеров
инфильтрата, а также слишком медленное его рассасывание, то с достаточно большой
долей вероятности можно думать об образовании периаппендикулярного абсцесса или
об опухолевой природе пальпируемого образования.
Периаппендикулярный абсцесс. При абсцедировании аппендикулярного инфиль
трата общее состояние больных резко ухудшается: боль в правой половине живота
усиливается, при пальпации в проекции инфильтрата отмечается интенсивная боль,
напряжение мышц брюшной стенки, температура повышается до 39-40°С и сопровож
дается ознобом. Лейкоцитоз резко возрастает, появляется значительный сдвиг лейко
цитарной формулы влево. Диагноз абсцесса подтверждают с помощью ультразвуко-
вого исследования. Больные подлежат срочному оперативному вмешательству. Если
позволяют технические возможности периаппендикулярный абсцесс дренируют под
Оперативный доступ зависит от локализации гнойника. Вскрытие гнойника про
изводят под наркозом. При локализации гнойника в правой подвздошной области
применяется типичный косой разрез по Волковичу — Дьяконову; при расположении
гнойника более латерально, у крыла правой подвздошной кости производится вне-
брюшинный доступ по Пирогову; при ретроцекальной локализации разрез производят
в поясничной области. Полость абсцесса освобождают от гноя; при расположении его
в малом тазу — абсцесс опорожняют через прямую кишку и дренируют до полного
стихания воспалительных явлений. Поиск червеобразного отростка и аппендэктомия
при вскрытии параппендикулярного абсцесса не производятся.
Перитонит аппендикулярного происхождения, как правило, не представляет труд
ностей для диагностики и характеризуется тяжелым общим состоянием больного, про
грессированием синдрома эндогенной интоксикации. Клинические проявления пери
тонита зависят от его распространенности, давности заболевания и реактивности орга
низма больного. Отмечаются положительные симптомы раздражения брюшины.
Лечение аппендикулярного инфильтрата. При, так называемом, плотном аппен
дикулярном инфильтрате больным показано консервативное лечение в условиях хи
рургического стационара: постельный режим, антибиотики, местные тепловые проце
дуры. Вместе с тем, прежде чем применять физиотерапевтические процедуры, следует
убедиться в том, что пальпируемое образование не является опухолью. Особенно это
касается больных пожилого возраста. Контроль за эффективностью консервативной
терапии осуществляют с помощью сонографического мониторинга. Пациенты нахо
дятся в хирургическом отделении практически до полного исчезновения инфильтрата.
В сомнительных случаях, когда нельзя полностью исключить опухолевую природу
образования, больных выписывают только после эндоскопического или рентгеноло
гического исследования желудочно-кишечного тракта.
Всем больным, у которых консервативная терапия оказалась эффективной, реко
мендуется аппендэктомия через 4-6 недель после выписки из стационара.
Если во время операции хирург сталкивается с рыхлым инфильтратом, возможно
выполнение аппендэктомии в сочетании с обязательным дренированием правой под
Показаниями к экстренному оперативному лечению при аппендикулярном ин
фильтрате являются: абсцедирование инфильтрата и острая кишечная непроходимость.
При абсцедировании аппендикулярного инфильтрата лапаротомия осуществля
ется небольшим разрезом в правой подвздошной области, максимально латерально к
подвздошной кости через точку, наиболее близко расположенную к периаппендику-
лярному абсцессу. Операции предшествует неотложная сонография подвздошной ямки.
Если после вскрытия брюшной полости или в ходе ревизии подвздошной ямки
вскрывается полость отграниченного абсцесса, его содержимое опорожняют путем
аспирации. Аппендэктомия выполняется в том случае, если легко находят червеоб
разный отросток, а его удаление не сопряжено с трудностями. Ни в коем случае не
следует нарушать защитный воспалительный барьер вокруг полости абсцесса, пре
дохраняющий свободную брюшную полость от инфицирования.
При хорошо отграниченном аппендикулярном абсцессе, независимо от того, уда
лен ли червеобразный отросток или нет, в полость абсцесса вводят эластичную дре
нажную трубку; рану брюшной стенки сужают несколькими швами. После очищения
полости абсцесса дренаж удаляют, как правило, через 6-8 дней после операции.
Если при вскрытии брюшной полости обнаруживается разлитой гнойный перито
нит, операцию через латеральный доступ прекращают и выполняют средне срединную
лапаротомию. В дальнейшем вступают в силу правила хирургического лечения пери-
тонитов: устранение источника перитонита, санация и адекватное дренирование брюш
Техника резекции желудка.
Резекция желудка является одной из наиболее частых операций при заболеваниях желудка и двенадцатиперстной кишки.
Принцип операции состоит в иссечении пораженной части желудка и восстановлении непрерывности желудочно-кишечного тракта путем наложения анастомоза между культей желудка и двенадцатиперстной или тощей кишкой.
Различают два основных способа резекции желудка, Первый способ (Бильрот I) заключается в циркулярном иссечении пилоричеекого и антрального отделов желудка и наложении анастомоза между двенадцатиперстной кишкой и нижней частью культи желудка по типу конец в конец.
Для устранения одного из наиболее опасных осложнений этой операции — плохой герметичности анастомоза на стыке трех швов — было предложено много различных модификаций: Кохера (Koсher), Габерера (Habarer), Гопеля-Бебкока (Gopel-Babсock), Финстерера (Finsterer) и др.
В настоящее время при соединении культи желудка с кишкой по типу конец в конец наиболее часто применяют способ Бильрот I и его модификацию Габерера II.
При операции Бильрот I — Габерера после мобилизации и резекции 2/3 желудка просвет его суживают гофрирующими швами до ширины просвета двенадцатиперстной кишки. После этого между двенадцатиперстной кишкой и желудком накладывают соустье.
Второй способ — Бильрот II — отличается от первого тем, что после резекции желудка культю его зашивают наглухо и восстановление непрерывности желудочно-кишечного тракта осуществляют путем наложения переднего или заднего гастроэнтероанастомоза.
Способ Бильрот II, так же как и способ Бильрот I, имеет много модификаций. Особенно большое распространение получили модификации Гофмейстера — Финстерера (Hoffmeister — Finsterer), Райхель — Полиа (Reichel — Polya), Кронлайна — Бальфура (Kronlein — Balfour) и некоторые другие. Различия между ними в основном заключаются в методике закрытия культи желудка, подшивания петли тощей кишки к желудку и в способе расположения ее по отношению к поперечной ободочной кишке.
Суть операции Бильрот II в модификации Гофмейстера — Финстерера заключается в резекции 2/3 — 3/4 желудка, ушивании верхней трети культи его и наложении анастомоза между короткой петлей тощей кишки и оставшимся просветом желудка. Приводящее колено петли кишки при этом способе подшивают несколькими узловыми швами к культе желудка выше анастомоза.
Модификация Райхель — Полиа заключается в наложении позадиободочного анастомоза между короткой петлей тощей кишки и оставшейся культей желудка на всю ее ширину.
Выбор способа резекции зависит от вида патологического процесса (язва, рак и т. д.), локализации его и размеров удаляемого участка желудка.
Различают абсолютные и относительные показания к резекции желудка. К абсолютным показаниям относятся: злокачественные новообразования, подозрение на злокачественное перерождение язвы, повторные язвенные кровотечения, стеноз привратника; к относительным — длительно незаживающие язвы желудка и двенадцатиперстной кишки (особенно у пожилых людей), перфоративные язвы при хорошем состоянии больного, поступившего в первые 6 часов после прободения.
Техника резекции желудка при язвенной болезни и злокачественных новообразованиях имеет свои особенности. Если резекция производится по поводу язвенной болезни, то во избежание рецидива стремятся резицировать 2/3 — 3/4 тела желудка вместе с пилорическим отделом. При поражениях желудка злокачественной опухолью производят более обширную резекцию, кроме того, удаляют большой и малый сальник вместе с регионарными лимфатическими узлами.
При неудалимых язвах двенадцатиперстной кишки производят резекцию для выключения по Финстереру. Операция заключается в резекции 2/3 желудка с оставлением язвы в культе двенадцатиперстной кишки
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
источник
Аппендикулярный абсцесс – отграниченный участок гнойного воспаления брюшины, возникший вследствие деструкции червеобразного отростка. Проявляется на 5-6 сутки после клиники острого аппендицита резким обострением лихорадки и болевого синдрома, тахикардией, интоксикацией, диспепсическими явлениями. Диагноз устанавливают после изучения анамнеза, проведения общего анализа крови, УЗИ и рентгенографии органов брюшной полости. Показана экстренная операция — вскрытие и дренирование гнойника. Назначается антибактериальная и дезинтоксикационная терапия; в последующем производится аппендэктомия.
Аппендикулярный абсцесс является серьезным и опасным осложнением деструктивного острого аппендицита — его флегмонозной, апостематозной, флегмонозно-язвенной или гангренозной форм. Аппендикулярный абсцесс может возникать в позднем периоде заболевания до операции при нагноении аппендикулярного инфильтрата или в послеоперационном периоде вследствие отграничения воспалительного процесса при перитоните. По данным специалистов в сфере абдоминальной хирургии, частота развития аппендикулярного абсцесса при остром аппендиците составляет 1-3% случаев.
Аппендикулярный абсцесс обычно бывает вызван ассоциацией кишечной палочки, неклостридиальной анаэробной микрофлоры и кокков. Нагноению аппендикулярного инфильтрата с развитием абсцесса способствуют позднее обращение больного за медицинской помощью, несвоевременная диагностика острого аппендицита. После аппендэктомии к развитию аппендикулярного абсцесса могут приводить снижение иммунологической реактивности организма, высокая вирулентность микроорганизмов и их устойчивость к применяемым антибиотикам, иногда — дефекты оперативной техники.
Формирование аппендикулярного инфильтрата обычно происходит на 2-3 день после появления первых признаков острого аппендицита. Воспаление аппендикса не распространяется на всю брюшную полость благодаря защитной физиологической функции брюшины. Отграничение первичного воспалительного очага в слепом отростке от окружающих органов происходит за счет образования фибринозного экссудата, развития спаечного процесса и сращивания самого отростка с петлями толстого кишечника, участком слепой кишки, большим сальником и париетальной брюшиной.
Сформировавшийся аппендикулярный инфильтрат при затухании воспаления в слепом отростке (например, после консервативной терапии) может постепенно рассосаться; при деструкции аппендикса и распространении инфекции за его пределы – нагноиться с образованием абсцесса. Расположение аппендикулярного абсцесса в брюшной полости зависит от локализации слепого отростка: чаще — в правой подвздошной ямке, также может быть ретроцекальное (ретроперитонеальное) или тазовое расположение гнойника.
Начало заболевания проявляется клиникой острого аппендицита с типичным болевым синдромом и повышением температуры тела. Через 2-3 суток от начала приступа в результате отграничения воспаления в слепом отростке острые явления стихают, болевые ощущения приобретают тупой, тянущий характер, снижается температура, отмечается нормализация общего состояния. При пальпации брюшная стенка не напряжена, участвует в дыхательном акте, в правой подвздошной области определяется незначительная болезненность и наличие малоподвижного уплотнения без четких контуров – аппендикуллярного инфильтрата.
Развитие аппендикулярного абсцесса на 5–6 сутки заболевания проявляется ухудшением общего состояния больного, резкими подъемами температуры (особенно вечером), ознобом и потливостью, тахикардией, явлениями интоксикации, плохим аппетитом, интенсивным болевым синдромом пульсирующего характера в правой подвздошной области или внизу живота, нарастанием болей при движении, кашле, ходьбе.
При пальпации отмечаются слабовыраженные признаки раздражения брюшины: брюшная стенка напряжена, резко болезненна в месте локализации аппендикулярного абсцесса (положительный симптом Щеткина-Блюмберга), отстает при дыхании, в правом нижнем квадранте прощупывается болезненное тугоэластичное образование, иногда с размягчением в центре и флюктуацией.
Язык обложен плотным налетом, наблюдаются диспепсические явления: нарушение стула, рвота, вздутие живота; при межкишечном расположении аппендикулярного абсцесса — явления частичной кишечной непроходимости, при тазовом — учащенные позывы на мочеиспускание и опорожнение кишечника, боли при дефекации, выделение слизи из ануса. При прорыве аппендикулярного абсцесса в кишечник отмечается улучшение самочувствия, уменьшение болей, снижение температуры, появление жидкого стула с большим количеством зловонного гноя.
Вскрытие аппендикуллярного абсцесса в брюшную полость приводит к развитию перитонита, сопровождается септикопиемией – появлением вторичных гнойных очагов различной локализации, нарастанием признаков интоксикации, тахикардией, лихорадкой. Среди осложнений встречаются забрюшинные или тазовые флегмоны, гнойный параколит и паранефрит, абсцесс печени, поддиафрагмальный абсцесс, гнойный тромбофлебит воротной вены, спаечная кишечная непроходимость, инфекции мочевых путей, свищи брюшной стенки.
В распознавании аппендикулярного абсцесса важны данные анамнеза, общего осмотра и результаты специальных методов диагностики. При вагинальном или ректальном пальцевом исследовании абдоминальному хирургу иногда удается пропальпировать нижний полюс абсцесса как болезненное выпячивание свода влагалища или передней стенки прямой кишки. Результаты общего анализа крови при аппендикулярном абсцессе показывают нарастание лейкоцитоза со сдвигом лейкоцитарной формулы влево, значительное увеличение СОЭ.
УЗИ брюшной полости проводится для уточнения локализации и размера аппендикулярного абсцесса, выявления скопления жидкости в области воспаления. При обзорной рентгенографии органов брюшной полости определяется гомогенное затемнение в подвздошной области справа и небольшое смещение петель кишечника в сторону срединной линии; в зоне аппендикулярного абсцесса выявляется уровень жидкости и скопление газов в кишечнике (пневматоз). Аппендикулярный абсцесс необходимо дифференцировать с перекрутом кисты яичника, разлитым гнойным перитонитом, опухолью слепой кишки.
На стадии инфильтрата экстренная операция по поводу острого аппендицита противопоказана, его лечат консервативно в условиях стационара: назначается строгий постельный режим, в первые 2-3 суток холод на живот, затем – тепло, щадящая диета, антибиотикотерапия. Слабительные и наркотические препараты исключены. Иногда с целью рассасывания инфильтрата назначаются паранефральные новокаиновые блокады. При полном рассасывании аппендикулярного инфильтрата через 1-2 месяца проводят плановую аппендэктомию, так как возможны повторные приступы острого аппендицита, развитие инфильтрата, абсцесса и тяжелых осложнений.
Лечение сформировавшегося аппендикуллярного абсцесса – оперативное: гнойник вскрывают и дренируют, доступ зависит от локализации гнойника. В некоторых случаях при аппендикулярном абсцессе может выполняться его чрескожное дренирование под контролем УЗИ с использованием местной анестезии. Оперативное вскрытие и опорожнение гнойника проводится под общим наркозом правосторонним боковым внебрюшинным доступом.
При тазовом аппендикулярном абсцессе его вскрывают у мужчин через прямую кишку, у женщин – через задний свод влагалища с предварительной пробной пункцией. Гнойное содержимое аппендикулярного абсцесса аспирируют или удаляют тампонами, полость промывают антисептиками и дренируют, используя двухпросветные трубки. Удаление слепого отростка предпочтительно, но если нет такой возможности, его не удаляют из-за опасности распространения гноя в свободную брюшную полость, травмирования воспаленной кишечной стенки, образующей стенку аппендикулярного абсцесса.
В послеоперационном периоде проводится тщательный уход за дренажем, промывание и аспирация содержимого полости, антибиотикотерапия (сочетание аминогликозидов с метронидазолом), дезинтоксикационная и общеукрепляющая терапия. Дренаж остается до тех пор, пока из раны отделяется гнойное содержимое. После удаления дренажной трубки рана заживает вторичным натяжением. Если не была произведена аппендэктомия, ее выполняют планово через 1-2 месяца после стихания воспаления.
При отсутствии лечения аппендикуллярный абсцесс может самопроизвольно вскрыться в просвет кишки, брюшную полость или забрюшинное пространство, иногда в мочевой пузырь или влагалище, очень редко через брюшную стенку наружу. Прогноз серьезный, исход заболевания определяется своевременностью и адекватностью оперативного вмешательства. Профилактика аппендикулярного абсцесса заключается в раннем распознавании острого аппендицита и проведении аппендэктомии в первые 2-е суток.
источник