Флегмоны и абсцессы челюстно-лицевой области – это один из самых частых диагнозов в хирургической стоматологии. В последнее десятилетие отмечается рост заболеваемости именно этими недугами, которые протекают в тяжелой форме и иногда заканчиваются опасными для жизни состояниями (сепсис, медиастенит и тромбоз сосудов головы).
Абсцессы и флегмоны челюстно-лицевой области представляют собой ограниченный или разлитой гнойный процесс. Они, преимущественно, локализируются в одной или в нескольких анатомических областях.
При этом для флегмоны более характерно бурное течение. По статистике абсцесс встречается в четыре раза чаще, чем разлитое воспалительно-гнойное поражение.
Абсцесс и флегмона челюстно-лицевой области делятся на несколько категорий в зависимости от расположения патологического процесса, клинической картины и источника инфекции.
Хирурги-стоматологи выделяют следующие формы флегмон и абсцессов:
- одонтогенные – этиология заболевания заключается в распространении патологических микроорганизмов из больного корня зуба;
- интраоссальные как последствия нагноения кист, гайморита, периостита и остеомиелита;
- гингивальные – гнойный процесс берет начало в воспаленных деснах и мягких околозубных тканях;
- муко-стоматологенные в виде трансформации стоматитов и воспалений языка;
- саливаторные, гнойно-воспалительное повреждение слюнных желез;
В клинической практике врачи-стоматологи часто используют деление на одонтогенные и неодонтогенные патологии.
По принципу локализации отека специалисты идентифицируют следующие заболевания:
- гнойное поражение в области верхней челюсти (глазная, скуловая, височная часть лица и зона твердого и мягкого неба);
- нижнечелюстные гнойники (подбородочный, жевательный, щечной, околоушной и крылонебный участок лица);
- абсцессы и флегмоны дна полости рта;
По тяжести клинического течения гнойные поражения бывают:
- легкой степени, гнойник располагается в одной анатомической зоне;
- средней степени, флегмона захватывает несколько частей лица;
- тяжелая степень, заболевание проявляется значительным отеком мягких тканей шеи, дна полости рта или половины лицевых тканей.
Большинство гнойных поражений челюстно-лицевой области носят одонтогенный характер. Это означает, что заболевание формируется из-за распространения инфекции из воспаленного корня или пародонта. В таких случаях стрептококки и стафилококки из первичного очага через лимфатические сосуды проникают в глубокие слои мягких тканей лица.
Огромное значение в развитии гнойного процесса имеет состояние иммунитета. Снижение защитных способностей организма является мощным предрасполагающим фактором нагноения тканей.
На начальных стадиях абсцессы, флегмоны, прилежащие к нижней челюсти, проявляются уплотнением и прогрессирующим отеком мягких тканей лица. Кожные покровы над гнойным очагом часто гиперемированы. Ключевым симптомом нагноения служит флюктуация – ощущение наличия жидкости в замкнутом пространстве.
Течение флегмон сопровождаются общей интоксикацией, при которой пациент предъявляет следующие жалобы:
- недомогание и чувство хронической усталости;
- увеличение температуры тела;
- быструю утомляемость и боль в суставах.
Абсцессы, как правило, не вызывают подобной симптоматики вследствие ограниченности патологического процесса.
Абсцесс, флегмона челюстно-лицевой области у детей характеризируется острым и тяжелым течением заболевания. Разлитое гнойное поражение мягких тканей формируется в результате несовершенства детской иммунной системы.
Установление диагноза при острых одонтогенных инфекциях включает проведение следующих мероприятий:
- Сбор анамнеза болезни. Врач выясняет жалобы пациента и общее состояние больного.
- Внешний осмотр челюстно-лицевой области и пальпация региональных лимфатических узлов. Большинство воспалительно-гнойных процессов вызывают увеличение и болезненность лимфоузлов.
- Инструментальный осмотр ротовой полости, во время которого врач обнаруживает хронические очаги одонтогенной инфекции.
- Рентгенография в прямой и боковой проекции.
- Лабораторный анализ крови, в котором наблюдается увеличение показателей СОЕ, лейкоцитов и уменьшение концентрации эритроцитов и гемоглобина.
Каждый врач, приступая к лечению одонтогенного процесса в челюстно-лицевой области, руководствуется в своих действиях следующими принципами:
- Зуб, ставший причиной развития флегмоны, удаляется.
- Своевременная диагностика очень важна из-за особенностей данной области, откуда инфекция может распространиться, вызывая тяжелейшие последствия (в частности, медиастинит)
- Необходимо ликвидировать распространение инфекции, то есть своевременно провести вскрытие очага и ликвидировать воспалительный экссудат, снять напряжение тканей.
- От качества эвакуации всех продуктов распада из раны зависит скорость стихания воспаления, то есть необходима тщательная послеоперационная обработка раны.
- Комплексное лечение патологии с использованием всех средств и методов, доступных в данном лечебном учреждении.
- Содружественное ведение пациента с коллегами из других областей, вовремя назначение консультаций всех специалистов при сочетанных поражениях.
- Часто происходят видимые внешние изменения, не всегда приятные пациенту, что особенно болезненно переносится именно в зоне лица. Поэтому есть острая необходимость организации работы с пациентами медицинского психолога уже на ранних этапах после операции, особенно если есть значимый видимый дефект.
- Правильное этапное лечение, организация медицинской реабилитации, направление в соответствующее отделение с полной информацией о пациенте.
- Полное информирование родственников и пациента о нарушении значимых функций ЧЛО, если таковые имеются.
- По выходу из стационара пациент должен иметь четкие дальнейшие рекомендации, особенно при необходимости продолжить лечение амбулаторно.
Хирургическое лечение при флегмоне ЧЛО проводится в специализированном стационаре, где имеется все необходимое оборудование, инструментарий, квалифицированные врачи и другой медицинский персонал, операционные, палата интенсивной терапии. В стационаре можно качественно провести саму операцию и организовать грамотное ведение пациента после операции, его комплексное лечение.
Операцию проводят под местной или общей анестезией. Выбор вида анестезии определяется:
- степенью самого воспаления;
- распространенностью процесса;
- общим состоянием больного;
- плановая ли операция или экстренная;
- наличием противопоказаний к общему наркозу.
Все оперативные вмешательства при этой патологии условно можно разделить на две большие группы: при флегмоне нижней челюсти или при флегмоне верхней челюсти, однако более удобно описывать флегмону соответствующей зоны, на которые принято делить данную область. В зависимости от особенностей расположения очага, наличия подкожной клетчатки, иннервации и кровоснабжения даже разрезы в ходе операций по поводу вскрытия будут своеобразны, везде по определенной линии.
Протяженность разрезов кожи и слизистой оболочки при вскрытии воспалительного очага определяется его размерами. Слизистую, кожу и подлежащие ткани, вплоть до фасции, разрезают скальпелем или электроскальпелем, далее ткани расслаивают, обращаясь с ними максимально щадяще. При гнилостно-некротических поражениях приходится проводить иссечение погибших тканей, то есть некрэктомию.
Затем организуется дренирование раны одним из возможных для этого способов:
- введение в рану различных приспособлений для дренирования (специальные трубочки из полиэтилена, резиновые полоски и др.);
- промывание раны или диализ, который уменьшает интоксикацию, нормализует показатели крови, ускоряет образование грануляций;
- катетеризация раны — с помощью введенного через дополнительный разрез-прокол катетера, к которому возможно подсоединение вакуума.
Если нет необходимости в пребывании в палате интенсивной терапии, после операции пациента переводят в обычную палату. В дальнейшем больному делают перевязки, минимум один раз в сутки или по мере необходимости, строго руководствуясь инструкциями врача. Очищение раны после операции происходит одновременно с процессом ее грануляции.
По мере стихания в связи с этим острых явлений пациенты начинают кушать, спать. Облегчаются боли, температура снижается до субфебрильной, прекращается отделяемое из раны. Как раз в этот период больному для ускорения и улучшения заживления раны накладывают первично-отсроченные и вторичные швы.
Пациента выписывают из стационара после нормализации температуры тела, показателей крови, возможно более полного восстановления основных функций ЧЛ области. Даются все необходимые рекомендации на последующие этапы лечения, назначают комплекс ЛФК на дом.
Для лечения пациентов с флегмонами ЧЛО используются следующие основные средства:
- Противовоспалительные средства (НПВП)
- Антибиотики (широкого спектра действия, а также влияющие преимущественно на гноеродную флору).
- Гипосенсибилизирующие препараты (супрастин, тавегил, фенкарол, цетрин).
- Средства для дезинтоксикационной терапии (физиологический раствор, реополиглюкин, гемодез).
- Витамины (витамины группы В, витамин С, никотиновая кислота).
- Адаптогены, общеукрепляющие средства (родиола розовая, женьшень, элеутерококк, аралия, золототысячник, лимонник, облепиха, имбирь и др.).
- Стрептококковый анатоксин.
- Средства для нормализации иммунитета (Т-активин, тимолин, интерфероны).
В условиях современности ограничением к использованию того или иного препарата зачастую является в том числе и его цена, поэтому так важно обратиться за специализированной помощью, а не выбирать себе лекарства в аптеке по собственному разумению.
Врач в стационаре подберет необходимые лекарства чтобы вылечить, а не временно приостановить болезнь. Самолечение в случае гнойного воспаления может иметь самые плачевные последствия, вплоть до развития септического заражения крови.
Особо хочется отметить такой метод, как введение стафилококкового анатоксина, который является достаточно эффективным и имеет многие преимущества. Так как основное число больных с флегмонами — экстренное, им вводят анатоксин как средство экспресс-иммунизации троекратно: в день поступления, на 3-й день, а также на 6-7-й день в возрастающей дозе — 0,3 мл, затем 0,8 мл и 1 мл соответственно.
Физиотерапевтическое лечение назначается пациенту на нескольких этапах лечения, а именно:
- в ранний период после операции — для ускорения эвакуации экссудата и грануляции раны, для снижения симптомов интоксикации (УВЧ-терапия, ультразвук, СМВ-терапия, лазерное облучение местное, внутривенное лазерное облучение крови, УФО);
- в более поздние сроки — для ускорения заживления раны, для общего укрепления организма (лазерное облучение местное, внутривенное лазерное облучение крови, УФО, КВЧ-терапия);
- на этапе восстановительного лечения — для полного выздоровления пациента (ультразвук, лазерное облучение, водо- и теплолечение, гипербарическая оксигенация, аэроионотерапия, магнитотерапия).
Гнойные поражения челюстно-лицевой области могут осложняться такими патологиями:
- Сепсис – это тяжелое состояние организма, которое вызвано проникновением бактериальной инфекции в кровеносную систему. Лечение такого осложнения сложное из-за развития устойчивости организма к антибиотикотерапии. Сепсис часто выступает причиной летальных исходов.
- Медиастенит в виде гнойного воспаление клетчатки средостения, где находятся сердце, легкие и бронхи.
- Менингит. Воспалительное поражение мозговых оболочек развивается в результате распространения гнойной инфекции по лимфатическим и кровеносным сосудам головы.
Прогноз одонтогенных абсцессов и флегмон, как правило, благоприятный. Позитивный результат лечения наблюдается при своевременном указании полноценной хирургической помощи. В таких случаях пациент подлежит госпитализации в специализированный медицинский стационар.
Летальные исходы при гнойном поражении мягких тканей челюстно-лицевой области связаны с поздней обращаемостью больного и системным угнетением его иммунитета.
Профилактика заболевания достигается такими способами:
- санация ротовой полости, во время которой врач-стоматолог осуществляет лечение всех кариозных, пульпитных и периодонтитных зубов;
- строгое соблюдение пациентов правил личной гигиены и регулярная чистка зубов;
- прохождение регулярных профилактических осмотров у стоматолога, с периодичностью не менее двух раз в год;
- своевременное обращение к врачу при обнаружении симптомов стоматологических заболеваний.
Каждый человек должен помнить, что цена профилактики намного ниже стоимости лечения. А в некоторых случаях санация ротовой полости может предупредить развитие тяжелых осложнений, которые сопровождаются высокой смертностью пациентов.
источник
Ланец И.В., врач-ординатор отделения челюстно-лицевой хирургии (гнойное) «УЗ 11-ая городская клиническая больница».
Удельный вес больных с гнойно-воспалительными процессами лица и шеи достигает 30-40% среди всех стоматологических пациентов, требующих стационарного специализированного лечения. Среди них одонтогенные абсцессы и флегмоны челюстно-лицевой области и шеивстречаются у 28-30% больных (в их структуре 70-79% приходится на долю абсцессов; 21-30% — на долю флегмон (в том числе 1-2% медиастинитов)).
Абсцесс – ограниченный в виде полости гнойный очаг, возникающий в результате гнойного расплавления тканей клетчаточного пространства, в том числе: подслизистой, подкожной, межмышечной, межфасциальной клетчатки, лимфоузлов, мышечной ткани. Формирование абсцессов в челюстно-лицевой области и шее преимущественно происходит в окружающих челюсти мягких тканях. Отграниченость абсцесса связана с образованием вокругнего стенки из слоягрануляционной ткани, формирующейся в ответ на воспаление.
Флегмона – разлитое гнойное воспаление клетчаточного пространства (или нескольких клетчаточных пространств), с возможным вовлечением в процесс клетчатки, расположенной под кожей, слизистой оболочкой, между мышцами и фасциями.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Ряд факторов имеет существенное значение для развития и характера течения гнойно- воспалительных процессов челюстно- лицевой области и шеи, которые также нужно учитывать в диагностике абсцессов и флегмон лица и шеи и для профилактики возможных более тяжелых осложнений:
— у 80 – 95 % всех больных с абсцессами и флегмонами челюстно-лицевой области источники инфекции имеют одонтогенную природу (т.е. входными воротами для инфекции в ткани служат зубы с очагами острой или хронической инфекции вокруг их корней в виде различных форм периодонтитов и их осложнений в виде периоститов и остеомиелитов челюстей);
— в силу таких особенностей причинной микрофлоры одонтогенные гнойно- воспалительные процессы могут протекать быстро с развитием тяжелых осложнений уже на 3- 5 сутки;
— топографо- анатомические особенности строения челюстно- лицевой области и шеи, наличие множества клетчаточных пространств, сообщающихся между собой фасциальными отрогами и сосудисто- нервными пучками, создают возможность для быстрого распространения гнойно- воспалительного процесса контактным путем; а наличие хорошо развитой сети лимфатических и кровеносных сосудов может привести к распространению инфекции по ним (вплоть до сепсиса);
— близкое расположение жизненно важных органов и систем организма (головной мозг, органы дыхания, зрения, слуха, речи, обоняния) может привести к их вовлечению в гнойно- воспалительный процесс, что усугубляет тяжесть болезни и реально может угрожать жизни пациентов;
— интенсивное кровоснабжение тканей челюстно- лицевой области и шеи при адекватно проводимом комплексном лечении позволяет создавать оптимальные условия для заживления раны после купирования острых явлений гнойно- воспалительного процесса и ускорить процесс реабилитации пациентов.
Для возникновения и дальнейшего развития одонтогенных абсцессов и флегмон челюстно- лицевой области и шеи необходимо сочетание местного и общего факторов.
Основным местным фактором является аэробная и анаэробная одонтогенная инфекция (см. табл.1, 2). Значительную роль при этом играют патогенные свойства самого микробного возбудителя, и чаще всего им являются гноеродные стрептококки или стафилококки.Одонтогенная инфекция, являясь по своей сущности представителем микрофлоры полости рта, в значительной степени адаптирована против защитных сил организма, что вызывает дополнительные сложности при лечении одонтогенных гнойно-воспалительных процессов.
Таблица 1. Частота встречаемости грам-положительных микроорганизмов, выделенных у больных с одонтогенными гнойно-воспалительными заболеваниями челюстно-лицевой области и шеи из очага воспаления.
(по данным Бондаровец А..А., Тесевич Л.И., 2008 г.)
| Возбудитель | Частота встречаемости микроорганизма |
| Staphylococcus aureus | 5% |
| Staphylococcus epidermidis | 24% |
| Streptococcus spp. | 21% |
| Staph. aur. + Staph. epid. | 1% |
| Staph. epid. + Str.spp. | 4% |
| Нормальная микрофлора полости рта | 8% |
| Гр(+) палочки | 2% |
| Staph. aur. + E. coli; Staph. aur. + бациллы; Staph. epid. + бациллы; Staph. epid. + Гр(+) палочки; Str.spp. + нейссерии ; Зеленящий стрептококк; Str. pneum.; Str. hemol. | 7% |
Таблица 2.Частота встречаемости грам-отрицательных микроорганизмов, выделенных у больных с одонтогенными гнойно-воспалительными заболеваниями челюстно-лицевой области и шеи из очага воспаления.
(по данным Бондаровец А..А., Тесевич Л.И., 2008 г.)
| Возбудитель | Частота встречаемости микроорганизма |
| Enterobacter aerogenes | 25% |
| Enterobactercloacae | 25% |
| Klebsiella pneumoniae | 50% |
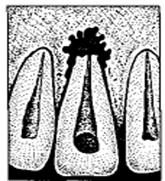
В ткани вокруг корня зуба инфекция может попадать несколькими путями (рис.1).






Общими факторами являются: снижение иммунологических защитных реакций организма (клеточного и гуморального иммунитетов), расстройство регуляции центральной нервной системы, наличие сопутствующих заболеваний организма (сердечно-сосудистой системы, органов дыхания, эндокринных органов, печени и др.).
Все выше перечисленное определяет характер воспалительной реакции: нормальный, повышенный, пониженный.
При бурном развитии воспалительного процесса с распространением на окружающие ткани и сосудистый бассейн с образованием тромбозов, разлитых отеков, с вовлечением в процесс лимфатических сосудов, узлов и развитием не только обширной местной, но и тяжелой общей реакции организма – речь идет о повышенной реакции, когда, несмотря на своевременное и рационально проводимое лечение, может иметь место летальный исход.
У другой группы пациентов процесс развивается медленнее. При этом воспалительный инфильтрат вовлекает меньший объем тканей. Общая реакция организма выражается в незначительном повышении температуры, изменения состава периферической крови имеют адекватный характер. Такая нормальная реакция на гнойную одонтогенную инфекцию и местный гнойный процесс легче ликвидируется своевременно начатым и адекватно проводимым лечением.
У некоторых пациентов местное гнойное заболевание протекает при слабо выраженных местной и общей реакциях. Воспаление у таких больных ограничивается только локализованным абсцессом, отек окружающих тканей незначительный, лимфангоита, лимфаденита, тромбоза не наблюдается, температура повышается незначительно. Такие процессы со слабо выраженной местной и общей реакциями протекают по пониженному типу.
Гнойный флегманозный процесс может располагаться поверхностно в тканях и, распространяясь по подкожной клетчатке, может вызвать разлитую эпифасциальную флегмону с отслоением и деструкцией значительных участков кожных покровов лица или шеи. Вовлечение в гнойный процесс глубжележащих тканей на значительном протяжении приводит к формированию распространенной межмышечной флегмоны челюстно-лицевой области.
Результатом местной реакции макроорганизма на проникшие в него микроорганизмы является развитие защитных барьеров. Вначале формируется лейкоцитарный вал, отграничивающий очаг инфекции от окружающих тканей организма; такими же барьерами являются и лимфатические сосуды и лимфатические узлы. В процессе развития тканевой реакции вокруг гнойного очага и размножения клеток соединительной ткани образуется грануляционный вал, который надежно отграничивает гнойный очаг. При длительном существовании ограниченного гнойного процесса из окружающего его грануляционного вала образуется плотная соединительнотканная пиогенная оболочка, которая является барьером, ограничивающим дальнейшее распространение инфекции.
При наличии высокопатогенной инфекции и слабой реакции макроорганизма, защитные барьеры вступают в реакцию медленно, что может приводить к попаданию инфекции в кровеносное русло и развитию генерализации инфекции (сепсису).
Одновременно с местной реакцией на внедрившиеся микробы отмечается общая реакция организма, степень которой определяется рядом условий. Степень выраженности такой реакции зависит от количества бактериальных токсинов и продуктов распада тканей, проникших в организм из очага поражения, сопротивляемости организма. Развивающаяся интоксикация приводит к нарушению функции кроветворения в костном мозге, в результате чего наступают быстрая анемизация и значительное изменение состава белой крови. Основным отличием общей реакции организма на гнойный процесс от сепсиса является то, что все симптомы ее резко ослабевают или исчезают при проведении хирургической обработки гнойного очага и создании адекватного оттока для раневого отделяемого. При сепсисе симптомы воспалительной реакции после этого почти не изменяются. Определение степени общей реакции организма на местную гнойную одонтогенную инфекцию имеет существенное значение для правильной оценки состояния больного, возможного прогнозирования развития осложнений, составления плана комплексного лечения.
ДИАГНОСТИКА ОДОНТОГЕННЫХ АБСЦЕССОВ И ФЛЕГМОН ЛИЦА И ШЕИ.
Для диагностики гнойно-воспалительных процессов челюстно-лицевой локализации врач хирург-стоматолог или челюстно-лицевой хирург должен:
1. Провести обследование пациента:
А. Уточнить жалобы: общая слабость, вялость, сонливость, головная боль, нарушение сна, плохой аппетит, наличие функциональных нарушений со стороны органов и систем челюстно-лицевой области и их связь с динамикой воспалительного процесса челюстно-лицевой локализации. Уточнить наличие жалоб, связанных с органами дыхания, головного мозга, сердца, слуха, зрения, печени, почек, поджелудочной железы, селезенки и их связь с воспалительным процессом.
Б. Собрать анамнез воспалительного заболевания: появление первых признаков, развитие настоящего заболевания с акцентом на выявление осложнений, затяжного течения и характера температурной реакции организма, проводимое лечение и его эффект, возможный прием иммуномодуляторов и их эффективность.
В. Собрать анамнез жизни с уточнением перенесенных и сопутствующих хронических заболеваний легких, верхних дыхательных путей, печени, почек, рецидивирующих форм гнойно-воспалительных, вирусных заболеваний и микозов (особенно в полости рта), длительного субфибрилитета неясной этиологии, лимфоаденопатий, проведения курсов R-терапии и химиотерапии, наличия опухолевых процессов, перенесенных ранее оперативных вмешательств и характер послеоперационного заживления ран, наличия ранее перенесенных воспалительных заболевания челюстно-лицевой области и их осложнений, аллергологический статус, применение иммунодепрессантов и глюкокортикоидов в лечебных целях.
Г. Выяснить характер работы и профессиональные вредности, связанные с действием химикатов и канцерогенов, облучением, тяжелые травмы и ожоги.
Д. Выявить общие и местные проявления воспаления, провести обследование органов и систем организма пациента. При необходимости привлекать для консультации врачей других специальностей при наличии у больного сопутствующих заболеваний других органов и систем: невропатолога, окулиста, оториноларинголога, терапевта, кардиолога, эндокринолога, гематолога и др.
Выявлять несоответствия характера, локализации, тяжести воспалительного процесса с характером клинико-лабораторных проявлений в организме пациента. На основании полученных данных провести дифференциальную диагностику гнойно-воспалительных заболеваний смежных областей.
Дополнительные методы обследования: общие анализы крови, мочи, рентгенография (производство обзорных рентгенограмм нижней или верхней челюсти и придаточных пазух носа, дентальных рентгенограмм, по показаниям рентгенокомпъютерная томография), УЗИ –диагностика; исследование гнойного экссудата на микрофлору и ее чувствительность к антибиотикам. По показаниям проводятся: биохимические анализы крови, определение кислотно-щелочного состава крови, лабораторно-иммунологическую оценку иммунного статуса пациентов.
Рентгенографическое исследование помогает уточнить одонтогенную причину развития гнойного процесса (выявляет зубы с очагами периодонтитов) (см. рис. 2).
Рис. 2. Хронические формы периодонтитов зубов: фиброзная, гранулирующая и гранулематозная соответственно.
Все одонтогенные абсцессы и флегмоны лица и шеи по локализации подразделяют на: расположенные в околочелюстных тканях верхней челюсти или нижней челюсти; языка; шеи (см. рис. 3, табл.3 и 4).






Таблица 3. Клинико-анатомическая характеристика абсцессов и флегмон околочелюстных тканей области верхней челюсти
| Локализация | Основные источники и пути распространения инфекции | Жалобы больного | Местные признаки проявления заболевания | Пути дальнейшего распространения инфекции |
| Абсцесс и флегмона подглазничной области | очаги одонтогенной инфекции в области 15, 14, 13, 12, 22, 23, 24, 25 зубов, инфекционно-воспали-тельные поражения, инфицированные раны кожи подглазничной области, по протяжению (из щечной области, бокового отдела носа). | сильная, пульсирующая боль в подглазничной области, иррадиирующая в глаз, зубы верхней челюсти. | резко выраженная асимметрия лица за счет инфильтрации тканей подглазничной области, отека век. Носогубная складка сглажена. Кожа над инфильтратом гиперемирована, напряжена. Пальпация болезненна, может определяться флюктуация. Переходная складка свода преддверия рта сглажена, слизистая оболочка гиперемирована | щечная, скуловая области, подвисочная ямка, глазница. В случае распространения в полость черепа–тромбоз пещеристого синуса, менингит, энцефалит |
| Абсцесс и флегмона скуловой области | очаги одонтогенной инфекции в области 16, 15, 14, 24, 25, 26 зубов, инфекционно-воспалительные поражения кожи, инфицированные раны скуловой области. Вторичные поражения в результате распространения инфекционно- воспалительного процесса из соседних областей: подглазничной, щечной, околоушной, околоушно-жеватель-ной. | боли в скуловой области | асимметрия лица за счет инфильтрации тканей скуловой области. Кожа над инфильтратом напряжена, гиперемирована, пальпация болезненна, может определяться флюктуация, а при распространении процесса на передний отдел жевательной мышцы – ограничение открывания рта. | подглазничная, щечная, околоушно-жевательная, височная области, глазница. |
| Абсцесс и флегмона глазницы | очаги одонтогенной инфекции в области 15, 14, 13, 23, 24, 25 зубов, инфекционно-воспалительные поражения кожи век, распространение инфекционного процесса по протяжению из верхнечелюстного синуса, подглазничной, скуловой областей, подвисочной и крылонебной ямок. | Головная боль, боль в глубине глазницы, усиливающаяся при давлении на глазное яблоко. | выраженный отек век и конъюнктивы (хемоз), экзофтальм, ограничение подвижности глазного яблока, диплопия. | венозные синусы твердой мозговой оболочки, оболочки головного мозга, головной мозг, подвисочная, крылонебная ямки |
| Абсцесс и флегмона щечной области | очаги одонтогенной инфекции в области 18, 17, 16, 15, 14, 24, 25, 26, 27, 28, 38, 37, 36, 35, 34, 44,45, 46, 47, 48 зубов, инфекционно-воспали-тельные поражения кожи, слизистой оболочки щеки, выводного протока околоушной слюнной железы, распространение по протяжению из подглазничной, скуловой и околоушно-жевательной областей. | боль в щечной области умеренной интенсивности, усиливающаяся при открывании рта, жевании | Поверхностное клетчаточное пространство (между кожей и щечной мышцей): резко выраженная асимметрия лица за счет воспалительного инфильтрата тканей щеки. Кожа напряжена, гиперемирована, пальпация болезненна, флюктуация. Глубокое клетчаточное пространство (между слизистой оболочкой и щечной мышцей): асимметрия лица за счет припухлости щеки. Кожа физиологической окраски. Со стороны полости рта- слизистая оболочка щеки напряжена, гиперемирована. Пальпация болезненна, флюктуация, возможно ограничение в открывании рта. | околоушно-жевательная, поднижнечелюстная, подглазничная, скуловая области, |
| Абсцесс и флегмона подвисочной ямки | очаги одонтогенной инфекции в области 18, 17, 27, 28, инфицирование во время проведения туберальной анестезии, вторичное поражение в результате распространения инфекции по протяжению из крыловидно-нижнечелюстного пространства, из височной, щечной, околоушно-жевательной областей. | наболь в глубине бокового отдела головы с широкой зоной иррадиации в височную область, глаз, зубы верхней челюсти. | В полости рта сглаженность заднего отдела свода преддверия полости рта, гиперемия слизистой оболочки. Пальпируется болезненный инфильтрат за бугром верхней челюсти. Открывание рта умеренно ограниченно. | височная, околоушно-жевательная области, крыловидно-нижнече-люстное и окологлоточное пространства, глазница, основание черепа. |
| Абсцесс и флегмона височной области | гнойно-воспали-тельные заболевания кожи, инфицированные раны, гематомы височной области, флегмоны смежных областей: подвисочной, скуловой, лобной, околоушно-жевательной. | на боль пульсирующего характера в височной области. | асимметрия лица за счет припухлости тканей височной области, гиперемия кожных покровов, болезненность при пальпации. При локализации процесса в подкожно-жировой клетчатке воспалительный инфильтрат часто не имеет четких границ и может распространяться в соседние анатомические области (лобную, околоушно-жевательную, скуловую, окологлазничную область), тогда как воспалительный инфильтрат при абсцессе, флегмоне подапоневротического, подмышечного клетчаточного пространства вверху строго ограничен пределами височной области- линией прикрепления височного апоневроза. При абсцессе межапоневротического пространства воспалительный инфильтрат занимает нижний отдел височной области и имеет четко очерченную границу по скуловой дуге, наблюдается ограничение в открывании рта. | подвисочная, лобная, околоушно-жевательная области, глазница, твердая мозговая оболочка и ее синусы. |
| Флегмона крыловидно-небной ямки | очаги одонтогенной инфекции в области 18, 17, 16, 26, 27, 28 зубов, контактным путем из подвисочной и крылонебной ямок. | боль в области верхней челюсти с иррадиацией в глаз, висок, головная боль. | припухлость тканей, инфильтрация и болезненность в нижнем отделе височной области, открывание рта ограниченно, гиперемия слизистой оболочки верхнего свода преддверия полости рта, отечность, инфильтрация. | глазница, полость черепа. |
Таблица 4. Клинико-анатомическая характеристика абсцессов и флегмон околочелюстных тканей области нижней челюсти
| Локализация | Основные источники и пути инфицирования | Местные признаки болезни | Функциональные нарушения | Пути дальнейшего распространения инфекции |
| Абсцесс и флегмона околоушно- жевательной области | Очаги одонтогенной инфекции в области верхних моляров и нижних третьих моляров, инфекционно-воспалительные поражения, инфицированные раны кожи околоушно-жевательной области. Вторичное поражение в результате распространения инфекции по протяжению из щечной, височной областей, подвисочной ямки, околоушной слюнной железы, а также лимфогенным путем. | При поверхностной локализации процесса резко выраженная припухлость тканей околоушно-жевательной области. При глубокой – умеренная припухлость тканей. | Затрудненное жевание, ограничение открывания рта. | Позадичелюстная, поднижнечелюстная, щечная, скуловая и височная области, окологлоточное пространство. |
| Абсцесс и флегмона позадичелюстной области | Вторичное поражение в результате распространения инфекции из околоушно-жевательной, поднижнечелюстной областей, крыловидно-жевательного пространства. | Выраженная припухлость тканей позадичелюстной области, мочка уха на стороне поражения приподнята | Затрудненное жевание и глотание из-за боли, воспалительная контрактура челюстей | Поднижнечелюстная область, окологлоточное пространство, влагалище сосудисто-нервного пучка шеи |
| Абсцесс и флегмона крыловидно-нижнечелюстного пространства | Воспалительные процессы в области 48, 47,46,38,37,36 зубов, реже в области 16,17,18, 26,27,28 зубов, иногда гнойный процесс распространяется из подъязычной области, поднижнечелюстного треугольника, дна полости рта, околоушно-жевательной области, инфицирование во время проведения анестезии | Гиперемия и отек слизистой оболочки в области крыловидно-нижнечелюстной складки, небно-язычной дужки зева, реже распространение инфильтрации на слизистую оболочку боковой стенки глотки и дистальный отдел подъязычной области, регионарный лимфаденит | Ограниченное открывание рта, нарушение акта глотания из-за боли | Окологлоточное, позадичелюстное пространство, щечная, поднижнечелюстная области, подвисочная и височная ямки |
| Абсцесс и флегмона поднижнечелюстной области | 44 – 47 , 34 – 37 зубы, по протяжению вторичное поражение в результате распространения инфекции из подъязычной и подбородочной областей, крыловидно-нижнечелюстного пространства, лимфогенным путем | Инфильтрация тканей в поднижнечелюстной области | Воспалительная контрактура I степени | В подъязычную, подподбородочную области, в окологлоточное пространство (возможно в заднее средостение), в позадичелюстную ямку, в фасциальное влагалище сосудисто-нервного пучка шеи (возможно в переднее средостение), глубокие зоны бокового отдела лица |
| Флегмона дна полости рта | Очаги одонтогенной инфекции в области зубов нижней челюсти, инфекционно-воспалительные поражения и инфицированные раны слизистой оболочки полости рта, кожных покровов над- и подъязычного отделов шеи. Часто инфекция проникает лимфогенным путем. | Лицо одутловатое. Плотный разлитой болезненный инфильтрат в обоих поднижнечелюстных областях и подподбородоч-ном треугольнике. При вовлечении в процесс крыловидно-нижнечелюстных пространств ограничение открывания рта, рот полуоткрыт. Язык увеличен в размерах, приподнят к небу, сухой и покрыт грязно-коричневым налетом. Подъязычные складки инфиль-трированы, выбухают выше коро-нок зубов. Бахромчатые складки отечны, часто покрыты фибринозным налетом, видны отпечатки зубов. | Ограничение открывания рта, затруднение дыхания и речи, невозможность глотания, вынужденное сидячее положение. | Клетчаточное пространство корня языка, поднижнечелюстные области. |
| Абсцесс и флегмона подбородочной области. | Очаги одонтогенной инфекции в области 43, 42, 41, 31, 32, 33 зубов, гнойно-воспалительные заболевания кожи (фолликулит, фурункул, карбункул), инфицированные раны, гематомы, вторичное поражение в результате распространения инфекционно-воспалительного процесса из смежных областей (нижней губы, подподбородочной области). | Припухлость тканей подбородочной области, гиперемия кожных покровов, инфильтрат | Затрудненное жевание и глотание из-за боли | По протяжению на смежные анатомические области: на подподбородочную, щечную, на нижнююю губу. |
| Абсцесс и флегмона поджевательного пространства | Очаги одонтогенной инфекции в области 48, 47, 46, 36, 37, 38 зубов, вторичное поражение в результате распространения инфекции по протяжению из щечной, подвисочной областей, околоушной слюнной железы. | Умеренная асимметрия лица за счет большего контурирования жевательной мышцы и коллатерального отека мягких тканей. Кожные покровы нормальной окраски. Глубокая пальпация жевательной мышцы снаружи и со стороны преддверия полости рта вызывает боль. | Резкое ограничение открывания рта, исключающее возможность жевания. | Щечная, околоушная, подвисочная области, подкожная клетчатка околоушно-жевательной области, ветвь нижней челюсти |
| Абсцесс и флегмона окологлоточного пространства | Небные миндалины по протяжению. Ранения стенки глотки. Вторичное поражение в результате распространения инфекции из крыловидно-челюстного пространства, подчелюстной и околоушно-жевательной области. | Умеренно выраженная припухлость тканей верхнезаднего отдела поднижнечелюстной области. Кожные покровы обычной окраски. При глубокой пальпации под углом нижней челюсти определяется инфильтрат. Боковая стенка глотки смещена к средней линии, покрывающая ее слизистая оболочка гиперемирована. | Боль при глотании, резко затрудняющая или исключающая прием пищи, жидкости, проглатывание слюны. | Во влагалище основного сосудисто-нервного пучка шеи и далее по периваскулярной клетчатке в переднее средостение; вдоль боковой и задней стенок глотки в заднее средостение; в подъязычную и поднижнечелюстную области. |
| Абсцесс и флегмона подподбородочной области | 33, 32, 31, 41, 42, 43 зубы, вторичное распространение из поднижнечелюстной области, подъязычной области. | Выраженная припухлость тканей и гиперемия кожи подподбородочной области. | Затруднение жевания и глотания из-за боли. | В подъязычную и поднижнечелюстную области, корень языка, на переднюю поверхность шеи |
| Абсцесс и флегмона корня языка | Зубы нижней челюсти. Вторичное поражение в результате распространения инфекции из окологлоточного пространства, подъязычной и подподбородочной области. | Умеренная припухлость тканей подподбородочной области. выраженная припухлость тканей подъязычной области, увеличение объема и приподнятость языка. Слизистая языка и подъязычной области гиперемирована. | Резкое нарушение жевания и глотания из-за боли. Возможно нарушение дыхания. | В подподбородочную область, окологлоточное пространство, на ткани дна полости рта и шеи. |
При этом необходимо обращать внимание на возможную связь между проявлением воспалительного процесса и возможным причинным зубом: наличие предшествующих болей в зубе, болезненное накусывание на него, появление свищей на десне или гноетечение из зубодесневого кармана, наличие травмы (особенно когда надо дифференцировать одонтогенную и неодонтогенную причину процесса).
При наличии сопутствующих хронических заболеваний органов и систем организма необходимо проводить контроль за их состоянием, т.к. при гнойно-воспалительных процессах челюстно-лицевой области и шеи имеет место синдром взаимного отягощения (на фоне сопутствующих общесоматических заболеваний – гнойно-воспалительные процессы протекают более тяжело и могут вызывать декомпенсацию функций больных органов).
ЛЕЧЕНИЕ ОДОНТОГЕННЫХ АБСЦЕССОВ И ФЛЕГМОН ЛИЦА И ШЕИ.
Лечение одонтогенных абсцессов и флегмончелюстно-лицевой области и шеи проводится в специализированных отделениях гнойной челюстно-лицевой хирургии в как можно более ранние сроки от момента заболевания и его выявления. Оно должно быть комплексным и включает в себя хирургические и медикаментозные методы лечения.
В отношении очага гнойного воспаления челюстно-лицевой области или шеи применяется его хирургическая обработка, которая включает в себя ряд этапов (см рис. 4- 13).
Выбор адекватного обезболивания (от местного (инфильтрационное, проводниковое) до общего (внутривенного, интубационного наркоза)), который зависит от распространенности процесса и состояния организма, нередко приходиться накладывать превентивную трахеостому, чтобы обеспечить наркоз и снизить риск послеоперационных осложнений.
Разрезы проводятся с учетом анатомии области (для каждого клетчаточного пространства в челюстно-лицевой области и на шее определен свой оперативный доступ), распространенности гнойного процесса и эстетических особенностей лица. Разрезы на лице и шее должны быть настолько большими, насколько это необходимо (так как речь идет о спасении жизни пациента), и настолько малыми, насколько это возможно (с учетом эстетических функций лица человека). При этом необходимо учитывать ход сосудов, нервов и протоков больших слюнных желез. Разрезы (по возможности) должны приближаться к естественным складкам кожи, но при этом должны обеспечивать адекватный отток гноя из очага воспаления.Применяются как внутриротовые (при некоторых абсцессах), так и внеротовые разрезы (при поверхностных абсцессах и при флегмонах).В дальнейшем ткани раздвигаются тупо с использованием специальных инструментов.
ревизию гнойного очага мануально или с помощью специального инструмента, чтобы убедиться, что гнойник вскрыт и опорожнен полностью и нет затеков гноя.
Раны промывают растворами водных антисептиков и дренируют их. Обеспечение хорошего дренирования гнойного очага создает благоприятные условия для быстрой эвакуации гнойного содержимого и профилактики дальнейшего распространения инфекции. Для этого используются активные или пассивные методы дренирования.
Операция хирургической обработки гнойного очага с использованием внеротового оперативного доступа завершается наложением асептичесекой марлевой повязки с бинтовой или лейкопластырной фиксацией.
В последующем осуществляют ежедневные перевязки (при необходимости 2-3 раза в сутки) пациента с промыванием ран водными растворами антисептиков. По показаниям проводится и постоянное промывание гнойных очагов антисептиками с использованием специальной методики диализа гнойных ран. После купирования острых воспалительных явлений в ране и прекращении гноевыделения из них, на раны накладывают мазевые повязки, обеспечивающие заживление ран. При необходимости, на этой стадии возможно наложение вторичных швов, которые позволяют ускорить процесс заживления раны.
В случаях разлитой одонтогенной флегмоны (особенно у больных с ослабленными защитными силами организма или с сопутствующим тяжелым общесоматическим заболеванием) для спасения жизни хирургическую обработку гнойного очага иногда приходится проводить повторно из-за дальнейшего распространения инфекции на другие клетчаточные пространства лица или шеи.
Дата добавления: 2017-01-28 ; просмотров: 1689 | Нарушение авторских прав
источник
Тимофеев 1-3 том / том 1 / 09. ОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ МЯГКИХ ТКАНЕЙ / 9.4. АБСЦЕССЫ И ФЛЕГМОНЫ
Основным источником инфицирования этой области служит патологический процесс в больших и малых коренных зубах нижней челюсти. Вторичное поражение наблюдается при распространении воспалительного процесса из подъязычной и подбородочной областей, позадичелюстной ямки, крылочелюстного и окологлоточного пространств, поднижнечелюстной железы. Часто наблюдается проникновение инфекции по лимфатическим путям.
Клиника. Больные, как правило, жалуются на боль в области припухлости, которая усиливается при движении челюсти, глотании, разговоре. Имеется припухлость мягких тканей соответствующего отдела этой области, которая особенно выражена при поверхностной локализации процесса. Кожа над припухлостью может быть гиперемированной. Вначале она свободно собирается в складку, но затем становится все более напряженной. Инфильтрат болезнен при пальпации, определяется флюктуация. Открывание рта несколько ограничено из-за болезненности, возникающей на почве сдавления вышеупомянутого инфильтрата краем нижней челюсти. При распространении воспалительного процесса на соседние клетчаточные пространства клиническая картина заболевания изменяется соответственно локализации гнойного очага. Воспалительная реакция со стороны слизистой оболочки дна полости рта почти не определяется, в некоторых случаях на стороне поражения можно обнаружить отек и гиперемию слизистой оболочки подъязычной области. Гнойно- воспалительные процессы данной локализации могут осложняться передним медиастинитом. Для дифференциальной диагностики абсцессов этой области и субмаксиллита необходимо тщательно собрать анамнез, определить состояние выводного протока и характер выделяющейся из него слюны.
Лечение. Оперативное вмешательство при абсцессах и флегмонах осуществляют в поднижнечелюстной области. Разрез длиной 5-6 см выполняют, отступив на 2 см ниже края нижней челюсти, чтобы не повредить краевую ветвь лицевого нерва. Послойно рассекают кожу, подкожную клетчатку, платизму и поверхностный листок собственной фасции шеи. Производят пальцевую ревизию гнойника, объединяя при этом затеки и отроги в одну общую полость. При значительной инфильтрации и отеке мягких тканей этой области анатомическое взаимоотношение краевой ветви лицевого нерва и лицевой артерии нарушается. Поэтому в качестве основного ориентира для проведения разреза мы используем линию, соединяющую точки, расположенные на границе верхней и средней трети длины грудино-ключично-сосцевидной мышцы и верхнего края щитовидного хряща. Дренирование гнойного очага сдвоенным трубчатым перфорированным дренажем.
♦ Абсцессы и флегмоны подподбородочной области
Границами подподбородочной области являются: спереди и сверху — нижний край подбородочного отдела нижней челюсти; сзади — челюстно- подъязычная мышца; снаружи — передние брюшки правой и левой двухбрюшной мышцы; снизу — подъязычная кость. Данное клетчаточное пространство располагается между глубоким листком собственной фасции шеи, покрывающей нижнюю поверхность челюстно- подъязычной мышцы, и поверхностным листком этой фасции. В переднем отделе клетчаточного пространства и у подъязычной кости находятся лимфатические узлы. По данным ГА. Васильева и Т.Г. Робустовой (1981), в подподбородочной области расположены две группы лимфатических узлов: 2-4 узла позади нижнего края подбородочного отдела тела нижней челюсти и 1-2 — у подъязычной кости.
Не следует путать вышеупомянутую и подбородочную области. Подбородочная область -это нижняя часть лица, ограниченная сверху подбородочно- губной бороздой, снизу — нижним краем нижней челюсти, с боков — линиями, опущенными вниз от углов рта.
Инфекция в подподбородочное клетчаточное пространство чаще проникает лимфогенным путем, вызывая развитие лимфаденита, периаденита, а затем и аденофлегмоны. Другим источником инфицирования служат патологические очаги, расположенные в области резцов и клыков, воспалительные заболевания слизистой оболочки и кожи нижней губы, альвеолярного отростка нижней челюсти.
Клиника. Клиническое течение абсцессов и флегмон подподбородочной области обычно средней тяжести. Больного беспокоит боль, которая усиливается при движении нижней челюсти. При осмотре имеется припухлость мягких тканей, лицо удлинено. Пальпаторно определяется плотный болезненный инфильтрат, который располагается симметрично по отношению к средней линии тела. Кожа над ним гиперемирована, напряжена, в складку не собирается. В центре инфильтрата часто можно определить флюктуацию. Открывание рта свободно. Язык слегка приподнят, в размерах не увеличен. Движения его болезненны, так как мышцы корня языка прикрепляются к подъязычной кости, которая находится в непосредственном контакте с воспалительно- измененными тканями. Слизистая оболочка переднего отдела подъязычной области может быть гиперемированной.
Лечение. Хирургическое вмешательство заключается во вскрытии гнойного очага со стороны кожных покровов. Линия выполняемого разреза должна идти от подбородочного отдела нижней челюсти к подъязычной кости или параллельно краю нижней челюсти. Послойно рассекают кожу, подкожную клетчатку и подкожную мышцу соответственно протяженности воспалительного инфильтрата. К гнойному очагу проникают при помощи кровоостанавливающего зажима. Дренирование раны осуществляют сдвоенным активным трубчатым дренажем.
♦ Абсцесс и флегмона крыловидно — нижнечелюстного пространства
Границами крыловидно-нижнечелюстного пространства являются : снаружи — внутренняя поверхность ветви нижней челюсти и нижний отдел височной мышцы; внутри, сзади и снизу — наружная поверхность медиальной крыловидной мышцы; сверху — наружная крыловидная мышца; спереди — крылочелюстной шов, к которому прикрепляется щечная мышца (рис. 9.4.3).
Крыловидно- нижнечелюстное пространство сообщается с позадичелюстной, подвисочной и крылонёбной ямками, щечной областью, окологлоточным пространством и может переходить на наружную поверхность ветви нижней челюсти.
Основными источниками инфицирования являются патологический процесс в нижних зубах мудрости, а также осложнения после проведения проводниковой анестезии нижнего луночкового нерва. Воспалительный процесс может распространяться в эту область по протяжению и из других клетчаточных пространств.
Клиника. Местными признаками развития воспалительного процесса является прогрессирующее ограничение открывания рта, усиливающаяся боль при глотании, парестезия соответствующей половины губы и подбородка. При осмотре больного припухлость лица обычно не определяется. Цвет кожи не изменен, она легко собирается в складку. Подтверждением диагноза является наличие болевой точки на внутренней поверхности угла нижней челюсти в области прикрепления к кости сухожилия медиальной крыловидной мышцы. Надавливание на эту точку вызывает сильную боль в проекции крыловидно- нижнечелюстного пространства. Боковые движения нижней челюсти в «здоровую» сторону ограничены из-за воспалительной контрактуры наружной крыловидной мышцы. Открывание рта резко ограничено. Имеется инфильтрация и гиперемия в области крылочелюстной складки, пальпация в этом месте вызывает резкую боль. Абсцессы и флегмоны крыловидно-нижнечелюстного пространства сопровождаются выраженной интоксикацией организма больного.
Лечение. Хирургическое вмешательство при гнойно- воспалительных процессах крыловидно- нижнечелюстного пространства проводят как со стороны полости рта, так и со стороны кожных покровов. При ограниченных гнойных очагах в верхнем отделе этого пространства разрез делают со стороны полости рта по слизистой оболочке крылочелюстной складки. Чаще приходится выполнять внеротовой разрез (длиной 5-6 см), окаймляя при этом угол нижней челюсти и продолжая его в поднижнечелюстную область. Послойно рассекают кожу, подкожную клетчатку, поверхностный листок собственной фасции шеи, а затем скальпелем отсекают часть сухожилия медиальной крыловидной мышцы и тупо проникают к гнойному очагу. Дренирование раны осуществляют активным сдвоенным трубчатым дренажем.
♦ Абсцесс и флегмона окологлоточного пространства
Границами окологлоточного пространства служат: снаружи — медиальная крыловидная мышца, глоточный отросток околоушной слюнной железы; внутри — боковая стенка глотки и мышцы, поднимающие и натягивающие мягкое нёбо; спереди — крылочелюстной шов; сзади -боковые фасциальные отроги, идущие от предпозвоночной фасции к стенке глотки (рис. 9.4.2). Мышцы, которые отходят от шиловидного отростка (риоланов пучок) к языку, глотке, подъязычной кости, и окружающие их фасциальные футляры образуют диафрагму Жонеско, разделяя окологлоточное пространство на передний и задний отделы. Передний отдел этого пространства выполнен рыхлой жировой клетчаткой, а к верхней его части прилегает крыловидное венозное сплетение. Данный отдел сообщается с крылонёбной ямкой, крыловидно- нижнечелюстным пространством, задними отделами поднижнечелюстной и подъязычной областей, а также корнем языка. В.заднем отделе расположены внутренняя сонная артерия, внутренняя яремная вена, черепно-мозговые нервы, верхний шейный симпатический узел и лимфатические узлы. Этот отдел сообщается с задним средостением. Указанная диафрагма Жонеско препятствует проникновению гноя из переднего отдела окологлоточного пространства в задний .
Источником поражения чаще служат инфицированные нёбные миндалины, а также травматические повреждения глотки. Гнойно- воспалительный процесс может возникнуть в результате распространения инфекции из рядом расположенных клетчаточных пространств.
Клиника. Больные жалуются на боль при глотании, а иногда и затрудненное дыхание. Может наблюдаться небольшая асимметрия лица, возникающая за счет припухлости мягких тканей поднижнечелюстной области. Цвет кожи обычно не изменен, она легко берется в складку. Открывание рта затруднено. При осмотре полости рта обнаруживается гиперемия и отек нёбных дужек и язычка, выбухание боковой стенки глотки к средней линии. Общее состояние больных средней тяжести или тяжелое. Выражены симптомы интоксикации организма. Тяжесть состояния усугубляется вовлечением в воспалительный процесс надгортанника, что сопровождается затрудненным дыханием. Гнойно- воспалительные процессы окологлоточного пространства могут осложняться задним медиастинитом.
Лечение. Абсцессы окологлоточного пространства в начальной стадии можно вскрывать внутриротовым вертикальным разрезом длиной до 1,5-2 см. Разрез выполняют в месте наибольшего выпячивания. Во избежание повреждения сосудов мягкие ткани рассекают на глубину 2-3 мм, а затем тупо расслаивают их, придерживаясь внутренней поверхности медиальной крыловидной мышцы. Флегмоны окологлоточного пространства вскрывают также и через кожные покровы. Разрез делают со стороны заднего отдела поднижнечелюстного треугольника. Послойно рассекают кожу, подкожную клетчатку, подкожную мышцу, поверхностный листок собственной фасции шеи. Придерживаясь внутренней поверхности медиальной крыловидной мышцы, тупо проникают к центру гнойного очага. Дренируют рану сдвоенным перфорированным трубчатым дренажем с последующим активным орошением ее антисептическими растворами.
♦ Абсцессы и флегмоны подъязычной области
Границами подъязычной области являются: сверху — слизистая оболочка дна полости рта; снизу — челюстно- подъязычная мышца; снаружи — внутренняя поверхность тела нижней челюсти; внутри — подъязычно-язычная и подбородочно- язычная мышцы; сзади — мышцы, отходящие от шиловидного отростка височной кости, заднее брюшко двухбрюшной мышцы и подъязычно-язычная мышца. Клетчаточное пространство подъязычной области сообщается с челюстно- язычным желобком, поднижнечелюстным треугольником, корнем языка, крыловидно- нижнечелюстным и окологлоточным пространствами и клетчаткой подъязычной области. В данной области находятся язычные лимфатические узлы, которые принимают лимфу от языка. Они расположены по ходу язычной артерии и вены на уровне подбородочно-язычной мышцы.
Основными источниками инфицирования считают пораженные патологическим процессом малые и большие коренные зубы нижней челюсти, инфицированные раны слизистой оболочки дна полости рта, калькулезные и некалькулезные сиалодохиты.
Клиника. Заболевание развивается остро и характеризуется тяжелым состоянием больных, выраженной интоксикацией организма. Больного беспокоит резкая боль при глотании, разговоре, усиливающаяся при движении языком. Для абсцессов и флегмон подъязычной области характерен внешний вид больного: рот полуоткрыт, нередко наблюдается слюнотечение. Открывание рта ограничено из-за боли, а при распространении воспалительного процесса в задние отделы подъязычной области наблюдается воспалительная контрактура нижней челюсти. Язык приподнят за счет отека мягких тканей этой области, сухой и покрыт налетом, не увеличен. Слизистая оболочка подъязычной области гиперемирована, отечная, ткани инфильтрированы. Речь больного невнятная, голос хриплый. Может наблюдаться затрудненное дыхание из-за отека надгортанника. При распространении гнойно-воспалительного процесса на другие клетчаточные пространства клиническая симптоматика заболевания усугубляется.
Лечение. Оперативный доступ к гнойному очагу может быть как внутриротовым, так и внеротовым. Разрез проводят со стороны полости рта, параллельно внутренней поверхности нижней челюсти. Длина его должна равняться 3 см. Скальпелем рассекают только слизистую оболочку дна полости рта, а глубже проникают тупым путем во избежание повреждения язычной артерии. К гнойному очагу проникают, тупо расслаивая подлежащие мягкие ткани. При разлитом гнойно- воспалительном процессе разрез проводят в поднижнечелюстной области, с рассечением части волокон челюстно- подъязычной мышцы, а дренирование гнойной раны осуществляют активным сдвоенным трубчатым дренажем.
♦ Абсцессы челюстно- язычного желобка
Границами челюстно- язычного желобка являются: сверху — слизистая оболочка дна полости рта; снизу — задний отдел челюстно- подъязычной мышцы; снаружи — внутренняя поверхность тела нижней челюсти на уровне больших коренных зубов; внутри — мышцы корня языка; сзади — мышцы шиловидной группы; спереди челюстно- язычный желобок свободно открывается в подъязычную область. Челюстно- язычный желобок является частью подъязычной области.
Источником инфицирования могут быть пораженные малые и большие коренные зубы нижней челюсти, затрудненное прорезывание нижнего зуба мудрости, инфицированные раны слизистой оболочки дна полости рта, калькулезные и некалькулезные сиалодохиты.
Клиника. Воспалительный процесс развивается быстро и характеризуется состоянием средней тяжести. Больного беспокоит боль при глотании, которая усиливается при движении языком. Открывание рта ограничено. Во время осмотра можно выявить припухлость заднебокового отдела дна полости рта, слизистая оболочка гиперемирована, отечна. Челюстно- язычный желобок сглажен, определяется флюктуация. Дальнейшее распространение гнойного процесса на крыловидно- нижнечелюстное, окологлоточное и поднижнечелюстное клетчаточные пространства значительно усугубляет клиническое течение заболевания.
Лечение. Оперативный доступ при абсцессах челюстно-язычного желобка внутриротовой. Разрез слизистой оболочки производят со стороны полости рта по дну ротовой полости параллельно внутренней поверхности тела нижней челюсти (по месту наибольшего выбухания слизистой оболочки). Длина разреза не должна быть меньше 3 см. После рассечения слизистой оболочки гнойный очаг вскрывается. Если этого не произошло, то к гнойнику проникают, тупо расслаивая подлежащие мягкие ткани, дренируют рану. Следует ежедневно промывать образовавшуюся полость с помощью шприца с тупой иглой теплым раствором антисептика.
♦ Абсцессы и флегмоны языка
Гнойные процессы языка могут возникать как в собственных мышцах подвижной части языка, так и в клетчаточных пространствах его корня. Абсцессы подвижной части языка чаще возникают в результате инфицирования ран, а также при внедрении в язык инородных тел пищевого характера, чаще всего рыбных косточек. Больной жалуется на резкую боль при глотании и движении языком. При пальпации языка имеется болезненный инфильтрат, который располагается чаще на боковой, реже на тыльной поверхности. Флюктуация обычно не определяется из-за локализации гнойного очага в мышечных слоях. Вскрытие абсцессов подвижной части языка проводится продольными разрезами по месту наибольшего выпячивания.
Границами корня языка являются: сверху — собственные мышцы языка; снизу — челюстно- подъязычная мышца; снаружи — подбородочно-язычная и подъязычно-язычная мышцы правой и левой стороны. На глоточной поверхности корня языка располагается язычная миндалина, которая входит в состав лимфоидного кольца глотки Пирогова- Вальдейера (нёбные, трубные, глоточная и язычная миндалины).
Основным источником инфицирования могут быть инфицированные раны языка. Гнойно- воспалительный процесс, развивающийся в области корня языка, может распространяться с язычной миндалины, из подъязычного, подподбородочного и поднижнечелюстного клетчаточного пространств. Реже источником инфицирования являются очаги одонтогенной инфекции, находящиеся в области больших коренных зубов нижней челюсти. Не следует забывать о нагноении врожденных кист языка.
Клиника. При абсцессах и флегмонах языка больные жалуются на сильную боль в области его корня, которая иррадиирует в ухо. Глотание слюны и жидкости резко болезненно, а иногда даже невозможно. При попытке сделать глоток, жидкость попадает в дыхательные пути и вызывает мучительный кашель. Как правило, из-за отека надгортанника появляется нарушение дыхания, иногда в результате евстахиита понижается слух.
Клиническое течение флегмон корня языка тяжелое. Язык резко увеличен в размерах, не умещается в полости рта, подвижность его резко ограничена. Рот приоткрыт, изо рта выделяется густая слюна, нередко с неприятным запахом. При пальпации выявляется равномерная отечность и плотность языка, надавливание на спинку его (по средней линии) вызывает резкую боль. Слизистая оболочка языка гиперемирована, синюшная. Флюктуация обычно не определяется, так как гнойный очаг расположен между мышцами. Спинка языка покрыта сухим гнойным налетом. Инфильтрат можно прощупать в глубине подподбородочной области над подъязычной костью.
Лечение. Оперативный доступ при гнойно- воспалительных процессах корня языка внеротовой. Разрез длиной 4 см производят со стороны кожных покровов по средней линии или в подподбородочной области. Мы считаем более рациональным выполнение разреза по средней линии. Раздвинув крючками края раны, рассекают по шву челюстно- подъязычные мышцы. Тупо раздвигают мягкие ткани, проникают к гнойному очагу. Дренирование последнего проводят активным сдвоенным трубчатым дренажем. Иногда при нарастающих явлениях гипоксии возникает необходимость в образовании трахеостомы.
Дно полости рта следует разделять на два этажа. Границами верхнего этажа являются: сверху — слизистая оболочка дна полости рта; снизу — челюстно- подъязычная мышца; спереди и снаружи — внутренняя поверхность нижней челюсти; сзади — основание языка. Границами, нижнего этажа являются: сверху — челюстно- подъязычная мышца, передненаружная -внутренняя поверхность нижней челюсти; сзади — мышцы, прикрепляющиеся к шиловидному отростку и заднее брюшко двухбрюшной мышцы; снизу — кожа правой и левой поднижнечелюстной и подподбородочной областей. По существу, это флегмоны подъязычной и поднижнечелюстной областей, которые распространяются на одноименные анатомические области противоположной стороны, вовлекая в воспалительный процесс клетчаточные пространства, располагающиеся между ними. К флегмонам дна полости рта следует отнести воспалительные процессы, которые захватывают верхний и нижний этажи одной стороны.
Очаги инфицирования могут располагаться в области зубов нижней челюсти, а также на слизистой оболочке дна полости рта. Инфекция может распространяться по протяжению из рядом расположенных клетчаточных пространств. Причиной могут быть также воспалительные процессы в лимфатических узлах, развивающиеся при ангинах и тонзиллитах.
Клиника. Клиническое течение флегмон дна полости рта тяжелое. Больной предъявляет жалобы на боль при глотании, разговоре, движении языком. Из-за механического сдавления гортани отеком окружающих мягких тканей или при отеке надгортанника возникает затрудненное дыхание. Заболевание протекает с выраженными явлениями интоксикации и сопровождается высокой температурой тела. Положение больного вынужденное — он сидит, наклонив голову вперед. Вид страдальческий. Речь невнятная, голос хриплый. За счет припухлости мягких тканей подподбородочной и поднижнечелюстной областей возникает удлинение лица. При вовлечении в воспалительный процесс подкожной клетчатки кожа становится гиперемированной, отечной, напряженной, лоснится, в складку не собирается. Пальпаторно определяется плотный, резко болезненный инфильтрат. Может наблюдаться флюктуация. Рот больного полуоткрыт, из него исходит неприятный запах. Язык сухой, покрыт налетом грязно- серого цвета, движения его ограничены. Язык выступает из полости рта. Слизистая оболочка дна полости рта гиперемирована, отечна. Отмечается резкий отек тканей подъязычной области.
Рис. 9.4.4. Внешний вид больной анаэробной флегмоной мягких тканей дна полости рта и
шеи, осложненной сепсисом и медиастинитом.
Клиническая симптоматика анаэробной флегмоны дна полости рта (ранее ее именовали ангиной Жансуля-Людвига) отличается особой тяжестью. К общим проявлениям заболевания следует отнести желтушность кожных покровов и субиктеричность склер, значительную интоксикацию организма, высокую температуру тела, тахикардию, анемию, резкий лейкоцитоз и высокие цифры СОЭ. К местным признакам анаэробной инфекции относятся: обилие некротических масс в гнойных очагах; грязно- серый цвет гнойного содержимого; наличие в нем пузырьков воздуха и включений капелек жира; резкий (неприятный) запах экссудата; мышцы имеют вид вареного мяса; ткани могут окрашиваться в темно- бурый цвет. Применение антибактериальных препаратов дает слабый эффект. По клинической картине далеко не всегда удается отличить инфекцию, которая возникает в результате действия анаэробной микрофлоры, от гнилостной аэробной инфекции, вызванной кишечной палочкой, протеем, гемолитическим стрептококком и другими микроорганизмами анаэробной микрофлоры, от гнилостной аэробной инфекции, вызванной кишечной палочкой, протеем, гемолитическим стрептококком и другими микроорганизмами.
Флегмоны дна полости рта часто осложняются сепсисом, медиастинитом (рис. 9.4.4), тромбозом вен лица и синусов головного мозга, пневмонией, абсцессами головного мозга и другими заболеваниями. Особенно часто эти осложнения наблюдаются в последние годы.
Лечение. При флегмоне дна полости рта делают разрезы в поднижнечелюстных областях справа и слева, оставляя между ними кожную перемычку шириной до 1-2 см. Если отток гнойного содержимого из подподбородочной области затруднен, то дополнительно проводят разрез по средней линии этой области. Мы считаем более целесообразно делать воротникообразный разрез, линия которого идет параллельно верхней шейной складке с последующим активным дренированием гнойного очага сдвоенным перфорированным трубчатым дренажем и наложением на рану первично- отсроченных швов.
Особенностью течения флегмон челюстно- лицевой области в детском возрасте является то, что у детей чаще наблюдается аденофлегмоны и несколько реже — одонтогенные флегмоны. В некоторых случаях флегмоны возникают у детей на фоне простудных заболеваний, острых отитов. Клиническое течение флегмон у детей обусловлено особенностями формирования зубочелюстной системы. Несовершенство иммунной системы у детей раннего возраста способствует более агрессивному течению воспалительного процесса.
Локализация флегмон, пути распространения гноя у лиц пожилого и старческого возраста такие же, как и у лиц молодого возраста. Но у первых флегмоны развиваются значительно позже от начала развития предшествующего заболевания, а расплавление воспалительных инфильтратов происходит медленнее, возможность их самостоятельного рассасывания практически исключается, и поэтому выжидательная тактика в лечении этих заболеваний не оправдана. Аденофлегмоны — также редкое осложнение; они носят ограниченный характер, напоминая осумковавшийся абсцесс. При вскрытии таких флегмон необходимо удалить гнойно расплавленную лимфоидную ткань узла.
источник