Классификация местных и общих осложнений раневого процесса. Ранняя диагностика и принципы лечения столбняка.
Развитие гнойной инфекции отмечается в первые 3—7 дней после ранения. Первыми признаками являются повышение общей температуры тела, ознобы, учащение пульса.
Местные проявления соответствуют пяти классическим признакам острого воспаления:
— calor — локальная гипертермия;
— rubor — локальная гиперемия;
— functio laesa — нарушение функции.
Боли в ране носят пульсирующий, распирающий характер. При осмотре определяется покраснение краев раны, в ней могут быть видны фибринозно-гнойные сгустки. В окружности раны — отечность, гиперемия кожи, болезненность при пальпации.
Развивающиеся инфекционные осложнения проявляются в виде околораневых абсцессов, околораневых флегмон, гнойных затеков, свищей, тромбофлебитов, лимфангиитов и лимфаденитов. При генерализации инфекции может развиться сепсис.
Околораневой абсцесс, как правило, имеет сообщение с раневым каналом, но может и не быть связан с ним. Вокруг него формируется соединительнотканная капсула. При формировании абсцесса отмечается усиление болей в окружности раны.
Околораневая флегмона возникает в результате диффузного воспаления тканей вблизи раневого канала. В отличие от абсцесса, флегмона не имеет четких границ и распространяется в неповрежденные участки путем диффузии по межтканевым щелям. При поверхностной локализации флегмоны определяются выраженная гиперемия и припухлость кожи над гнойным очагом, постепенно переходящая на непораженные ткани. Флегмона может привести к образованию абсцесса
Гнойный затек образуется при затрудненном оттоке из раны гнойного экссудата, накапливающегося в раневой полости. При этом гнойные массы могут проникать в межмышечные, паравазальные, параневральные и околокостные пространства, в жировую клетчатку. Наиболее часто гной скапливается в заднемедиальных отделах сегментов конечностей по ходу фасциальных влагалищ и межфасциальных щелей.
Свищи формируются на более поздних этапах раневого процесса, когда раневой дефект закрывается грануляциями, а в глубине раны при этом остается очаг хронической инфекции (костные отломки, инородные тела). Тромбофлебит —гнойный тромбофлебит является поздним (через 1—2 мес) осложнением и обусловлен развитием микрофлоры в тромбе с последующим воспалением венозной стенки.
Лимфангиит и лимфаденит возникают только при наличии недостаточно полноценно обработанных ран.
— это неспецифическое инфекционное заболевание, вызываемое различными возбудителями (чаще всего стафилококком) и протекающее на фоне резкого угнетения защитных сил организма. Нарушение иммунитета, помимо сопутствующих факторов (гиповолемия, лучевое поражение, алиментарные факторы и др.), может быть вызвано и непосредственно раневым процессом.
Для острого сепсиса характерна стабильно высокая температура (40—41°С). Состояние тяжелое, кожные покровы бледные. Возможно развитие желтухи. Больные раздражительны, их мучает бессонница. При выраженной тахикардии пульс слабого наполнения и напряжения, снижается артериальное давление. Нарушение микроциркуляции в тканях и малоподвижность пациента часто приводят к образованию пролежней. Нарастают анемия, белковая недостаточность. Изменяется и течение раневого процесса: значительно уменьшается количество отделяемого из раны, она становится сухой; грануляции выглядят бледными, покрыты фибринозно-некротическим налетом; признаки краевой эпителизации отсутствуют.
— гектические размахи температуры;
— наличие метастатического гнойного очага.
Если через 1—2 мес на фоне проводимого лечения острые явления стихают (уменьшается лихорадка, снижается интоксикация, перестают появляться пиемические очаги), однако не наступает выздоровления, говорят о подостром сепсисе.
по клинике. Головная боль, чувство раздражительности, повышенная потливость, фибриллярные подергивания мышц в области «входных ворот». Триада: тризм, дисфагия, ригидность затылочных мышц. Сардоническая улыбка, тонические и клонические судороги.
Общее лечение включает в себя:
- Специфическую серотерапию, включающую введение противостолбнячной сыворотки и столбнячного анатоксина. Общая суточная доза ПСС составляет не более 200 000 ME: половину дозы вводят внутривенно, половину — внутримышечно. ПСС вводится с целью нейтрализации нейротоксина в первые двое суток заболевания. Столбнячный анатоксин вводят в остром периоде болезни троекратно по 1 мл.
- Противосудорожную терапию начинают с введения нейролептиков, внутримышечного введения барбитуратов. При отсутствии эффекта вводят нейроплегическую смесь (растворы аминазина 2,5% — 2,0 мл; омнопона 2% — 1,0 мл; промедола 2%— 1,0 мл; димедрола 2% —2,0 мл; скополамина 0,005% — 0,5 мл). При неэффективности противосудорожной лекарственной терапии применяют миорелаксанты с переходом на управляемое дыхание.
- Вспомогательную терапию, направленную на устранение действия эндотоксина на различные органы (лечение пневмонии, нормализация сердечной деятельности, ликвидация последствий гемолиза).
Местное лечение заключается в ликвидации первичного очага столбнячной инфекции — от вторичной хирургической обработки раны до ампутации конечности.
источник
Паратонзиллярный абсцесс – это воспалительное заболевание, при котором патологический процесс локализуется в околоминдалинной клетчатке. Чаще всего заболевание диагностируется у детей, а также у подростков и у лиц молодого возраста.
Паратонзиллярный абсцесс возникает на фоне воспалительного процесса в ротоглотке (часто является осложнением ангины, реже развивается на фоне стоматологических и прочих заболеваний).
К факторам риска развития паратонзиллярного абсцесса относятся:
Инфекционными агентами при паратонзиллярном абсцессе часто являются стафилококки, стрептококки группы А (также возможно участие непатогенных и/или условно-патогенных штаммов), несколько реже – гемофильная и кишечная палочки, дрожжеподобные грибы рода Candida и пр.
Заболевание может быть односторонним (чаще) или двусторонним.
В зависимости от локализации патологического процесса паратонзиллярный абсцесс подразделяют следующим образом:
- задний (поражается область между небно-глоточной дужкой и гландой, существует высокая вероятность перехода воспаления на гортань);
- передний (наиболее распространенная форма, воспалительный процесс локализуется между верхним полюсом гланды и небно-язычной дужкой, часто вскрывается самостоятельно);
- нижний (локализуется у нижнего полюса гланды);
- наружный (наиболее редкая форма, воспалительный процесс локализуется снаружи гланды, существует вероятность прорыва гноя в мягкие ткани шеи с последующим развитием серьезных осложнений).
Чаще всего паратонзиллярный абсцесс диагностируется у детей, а также у подростков и у лиц молодого возраста.
Симптомы паратонзиллярного абсцесса, как правило, появляются через 3–5 дней после перенесенного инфекционного заболевания, в первую очередь, ангины.
Обычно пациенты предъявляют жалобы на выраженную боль в горле, которая обычно локализуется с одной стороны и может иррадиировать в зубы или ухо. Одним из характерных признаков заболевания является тризм жевательных мышц, т. е. ограничение движений в височно-нижнечелюстном суставе – затруднение или невозможность широко открыть рот. Кроме того, больные могут ощущать наличие в горле инородного предмета, что приводит к затруднению глотания, принятия пищи. Лимфатические узлы под челюстью увеличиваются, по причине чего движения головой становятся болезненными. Указанные симптомы у больных паратонзиллярным абсцессом сопровождаются общей слабостью, головными болями, повышением температуры тела до фебрильных значений (39-40 ˚С). С прогрессированием патологического процесса дыхание затрудняется, возникает одышка, появляется неприятный запах изо рта, нередко меняется голос (становится гнусавым). Миндалины больного на стороне поражения гиперемированы, отечны.
В случае самостоятельного вскрытия абсцесса происходит спонтанное улучшение общего самочувствия, общие и местные симптомы обычно исчезают на протяжении 5-6 дней. Однако заболевание склонно к рецидивированию.
Диагностика паратонзиллярного абсцесса базируется на данных, полученных в результате проведения сбора жалоб и анамнеза, а также фарингоскопии и лабораторных исследований. При осмотре глотки наблюдаются гиперемия, выпячивание и инфильтрация над гландой или на других участках небных дужек. Задняя дужка миндалины смещена к средней линии, подвижность мягкого неба обычно ограничена. Проведение фарингоскопии (особенно у детей) может быть затруднено из-за тризма жевательных мышц.
Назначается бактериологический посев патологического отделяемого с определением чувствительности инфекционного агента к антибиотикам.
В общем анализе крови у пациентов с паратонзиллярным абсцессом отмечается лейкоцитоз (около 10–15×10 9 /л) со сдвигом лейкоцитарной формулы влево, значительное повышение показателя скорости оседания эритроцитов.
С целью подтверждения диагноза могут быть применены ультразвуковое исследование и магниторезонансная томография.
В зависимости от тяжести течения заболевания лечение проводится в амбулаторных условиях или же в условиях оториноларингологического стационара.
На начальных этапах лечение паратонзиллярного абсцесса обычно консервативное. Назначаются антибактериальные препараты группы цефалоспоринов или макролидов.
При прогрессировании патологического процесса консервативные методы оказываются недостаточными. В таком случае наиболее эффективным методом лечения является хирургическое вскрытие паратонзиллярного абсцесса. Оперативное вмешательство, как правило, проводится под местной анестезией (анестетик наносится путем смазывания или пульверизации), общий наркоз применяется у детей или у тревожных больных. Хирургическая операция может проводиться следующими методами:
- пункция паратонзиллярного абсцесса с изъятием гнойного инфильтрата;
- вскрытие абсцесса скальпелем с последующим дренированием;
- абсцесстонзиллэктомия – удаление вскрытие паратонзиллярного абсцесса путем удаления пораженной миндалины.
При вскрытии паратонзиллярного абсцесса разрез делается в участке наибольшего выбухания. Если такой ориентир отсутствует, разрез обычно производится в участке, где отмечается частое самопроизвольное вскрытие паратонзиллярного абсцесса – в месте пересечения линии, которая идет по нижнему краю мягкого неба со здоровой стороны через основание язычка, и вертикальной линии, которая идет вверх от нижнего конца передней дужки пораженной стороны. Далее через разрез вводятся щипцы Гартмана для лучшего дренирования полости абсцесса.
При паратонзиллярном абсцессе наружной локализации вскрытие его может быть затруднено, самопроизвольного вскрытия такого абсцесса обычно не происходит, поэтому в таком случае показана абсцесстонзиллэктомия. Кроме того, показаниями к проведению абсцесстонзиллэктомии могут быть рецидивы паратонзиллярного абсцесса в анамнезе, отсутствие улучшения состояния больного после вскрытия абсцесса и выведения гнойного содержимого, развитие осложнений.
Рецидивы паратонзиллярного абсцесса отмечаются примерно у 10–15% пациентов, 90% рецидивов возникает на протяжении года.
Помимо хирургического лечения паратонзиллярного абсцесса пациенту назначаются антибактериальные препараты, анальгетические, жаропонижающие и противоотечные средства.
Основное лечение дополняется полосканиями горла антисептическими растворами и отварами лекарственных трав. В некоторых случаях при паратонзиллярном абсцессе может применяться физиотерапия, в первую очередь, УВЧ-терапия.
После выписки из стационара пациентам с паратонзиллярным абсцессом показано диспансерное наблюдение.
При развитии паратонзиллярного абсцесса существует вероятность попадания гноя в более глубокие ткани шеи с последующим развитием заглоточного абсцесса, разлитого гнойного воспаления мягких тканей шеи (флегмона окологлоточного пространства), воспаления средостения (медиастинит), значительного уменьшения или полного закрытия просвета гортани (острый стеноз гортани), некроза близлежащих тканей, сепсиса. Все эти состояния несут угрозу жизни.
При своевременной диагностике и адекватном лечении прогноз благоприятный. Рецидивы отмечаются примерно у 10–15% пациентов, 90% рецидивов возникает на протяжении года.
С целью профилактики паратонзиллярного абсцесса рекомендуется:
- своевременное и адекватное лечение заболеваний, которые способны приводить к развитию паратонзиллярного абсцесса, отказ от самолечения;
- укрепление иммунитета;
- отказ от вредных привычек.
Видео с YouTube по теме статьи:
источник
Раневой инфекцией называют осложнение в процессе заживления раны. Существует несколько видов такой патологии и целый ряд неприятных последствий. Избежать их можно с помощью своевременного обнаружения проблемы и грамотного лечения.
Раневая инфекция является воспалительным процессом. Вызывают его патогенные микроорганизмы. Попадание микробов может быть первичным либо вторичным. В первом случае микроорганизмы попадают в пораженный участок в момент ранения, во втором случае заражение происходит уже в процессе лечения.
Когда бактерии попадают в рану, то им достаточно нескольких часов, чтобы начать отравлять и разрушать ткани. Этот процесс вызывает воспаление.
Микробы могут попасть в рану разными способами. Выделяют следующие возможные пути:
- Прямое попадание. Это означает, что микробы проникают в момент ранения. Такой вариант называют также первичным обсеменением.
- Контактный. Заражение вызывает контакт с инфицированным человеком.
- Имплантационный. Микробы проникают в рану через дренаж, турунду, салфетку и прочие подобные приспособления.
- Воздушно-капельное инфицирование. Проводником микроорганизмам служат дыхательные пути.
- Эндогенное заражение. Такое происходит при наличии очагов хронической инфекции – микробы в рану могут попасть и из них. Проводником для микроорганизмов в этом случае служат лимфатические или кровеносные сосуды. Соответственно заражение бывает лимфогенным или гематогенным. Источником инфекции чаще бывает кожа или желудочно-кишечный тракт.
Прямое, контактное, имплантационное и воздушно-капельное инфицирование называют экзогенным. Это означает, что причиной стали внешние факторы. Более подробную информацию об экзогенной инфекции вы найдете здесь.
Попадание микробов в рану неизбежно, но раневую инфекцию они вызывают не всегда. У каждого человека есть предельно возможная концентрация микробов, при которой организм с ними справляется своими силами. В здоровом состоянии этот предел составляет более 100 тысяч микроорганизмов на 1 г ткани. Допустимый порог может снижаться, если состояние человека ухудшилось. В любом случае при превышении возможного предела начинается воспаление.
Раневая инфекция может быть спровоцирована общим состоянием пациента. Воспаление в таком случае может возникнуть из-за следующих факторов:
- грубого расстройства микроциркуляции;
- нервного истощения;
- химического или радиационного поражения;
- ожирения;
- сахарного диабета;
- онкологии;
- цирроза;
- очага хронической инфекции (кариес, тонзиллит, пиелонефрит);
- проведенной лучевой терапии;
- кровопотери;
- приема некоторых препаратов (иммунодепрессанты, антибиотики, стероиды).
Риск возникновения раневой инфекции повышается, если в рану попало инородное тело, имеются сгустки крови или некротические ткани. Значение имеют и особенности раны. Если раневой канал маленького диаметра, а глубина раны большая, то возможность заражения увеличивается.
Раневая инфекция может развиться, если пренебрегать или не соблюдать асептическую обработку раны, использовать нестерильный материал для перевязок. Возрастает риск инфицирования при хирургическом вмешательстве, особенно на полых органах.
Возбудителем инфекции могут выступать различные микроорганизмы. Чаще выявляют поражение:
Различают несколько видов раневой инфекции. В зависимости от возбудителя, классификация следующая:
- Гнойные инфекции. Причина в гноеродных микробах.
- Анаэробное поражение. Его вызывают микробы, способные к размножению без доступа кислорода.
- Гнилостные инфекции. Вызваны гнилостными микроорганизмами как аэробного, так и анаэробного типа.
Раневая инфекция может быть внебольничной или нозокомиальной. Раны в первом случае называют случайными. Они возникают при укусе животного, насекомого или человека, после введения некоторых препаратов. Нозокомиальные раневые инфекции возникают после операции, инвазивной процедуры, ожогов. В эту же категорию относятся пролежни.
Раневые инфекции по клиническим проявлениям бывают общими или местными. К общей форме относится сепсис, который может протекать с метастазированием либо без него. Среди местных форм выделяют:
Раневая инфекция является воспалительным процессом, потому проявляется достаточно ярко. Воспаление обычно сопровождается:
- головной болью;
- слабостью;
- тошнотой;
- повышением температуры;
- учащением пульса;
- снижением аппетита;
- лихорадкой, ознобом;
- бессонницей;
- тахикардией;
- потливостью.
Все эти симптомы являются общими. Проявляются и местные признаки. Края раны отекают и становятся выше уровня здоровой кожи. Кожа вокруг раны краснеет, локально повышается температура.
Симптоматика раневой инфекции зависит от ее вида. Раневая флегмона внешне выглядит вполне нормально, но у человека резко ухудшается состояние. Если имеется свищ, то больной чувствует себя удовлетворительно, но очаг инфекции располагается глубоко. Сепсис характеризуется крайне тяжелым состоянием.
Диагностируют раневую инфекцию обычно по клиническим признакам. Для выявления возбудителя и его чувствительности к антибиотику проводят микробиологическое исследование.
Раневая инфекция может вызывать различные осложнения, потому ее лечение игнорировать нельзя. Подход обязательно должен быть комплексным. Он включает хирургическое лечение и консервативные методы, основой которых является антибактериальная терапия.
Воспалительный процесс при раневой инфекции вызывается микроорганизмами, потому в лечение обязательно нужно включать курс антибиотиков. Препарат подбирают индивидуально в зависимости от типа возбудителя и состояния раны. Чаще всего прибегают к цефалоспоринам. Такие антибиотики отличаются широким спектром действия. При неэффективности цефалоспоринов либо стафилококковой инфекции назначают Ванкомицин или Линезолид.
Если возбудителем является синегнойная палочка, то прибегают к пенициллинам – Тазоцину, Тиментину, Карбенициллину. Если воспаление рожистое, то показаны пенициллины, Азитромицин (азалид) и антибиотики группы линкозамидов.
В комплексную терапию включают также прием иммуномодуляторов. Это может быть Иммуномакс и Гепон. Из числа синтетических иммуномодуляторов применяют Полиоксидоний.
В некоторых случаях требуется специфическая иммунокорригирующая терапия, то есть применение вакцины или сыворотки. Чаще потребность возникает в столбнячном анатоксине, противостолбнячной сыворотке или гамма-глобулине, противогангренозной сыворотке.
Для местной обработки пораженного места применяют мази – тетрациклиновую, гентамициновую, фурацилиновую, ихтиоловую или линимент Вишневского. Для антисептической обработки и ускорения регенерация применяют гиалуронат цинка (гель).
Если воспаление проявляется системно, то необходима детоксикация. Ее выполняют с помощью инфузий солевых растворов, детоксицирующих растворов и форсированного диуреза – ввода большого объема жидкости и диуретиков. Если случай тяжелый, то прибегают к экстракорпоральной детоксикации. Такая мера обязательна при сепсисе.
При тяжелом состоянии пациента необходимо также симптоматическое лечение. Основная его цель – снижение болевого синдрома. При обширном повреждении либо сразу после операции могут применяться наркотические вещества, но к ним прибегают в крайних случаях.
Жаропонижающие средства назначают, если температура тела превысила 39°C. Необходимы такие препараты также при лихорадке, если у пациента имеется тяжелое заболевание дыхательной либо сердечно-сосудистой системы.
Такая терапия является одним из основных моментов в лечении раневой инфекции. Инфицированную рану широко вскрывают и тщательно промывают открывшуюся полость. Санация является обязательным условием – все мертвые ткани нужно удалить, так как они препятствуют заживлению раны.
Гнойные участки необходимо дренировать. В дальнейшем поврежденный участок обрабатывают антисептиками.
Основной профилактической мерой возникновения раневых инфекций является предупреждение получения ранений. При повреждении необходимо незамедлительно проводить обработку. Обычно для этого используют перекись водорода. Если повреждена не слизистая оболочка, то можно применять спирт или бриллиантовую зелень.
Перевязку раны нужно осуществлять только стерильными материалами. Предварительно обязательно надо мыть руки и обрабатывать их спиртом.
Раневую полость необходимо тщательно санировать. Нежизнеспособные ткани в обязательном порядке иссекают. Важно адекватное промывание и дренаж.
Во избежание инфицирования после операции назначают антибиотики. Профилактикой во время манипуляций служит строжайшее соблюдение всех правил, включая минимальное травмирование тканей, использование отсоса и орошение подкожной клетчатки антисептиком (раствор Диоксидина).
Раневая инфекция сама по себе является осложнением, но при несвоевременно принятых мерах либо некорректном лечении возможны и другие неприятные последствия.
Наиболее опасное осложнение – заражение крови. В большинстве случаев сепсис заканчивается летальным исходом.
Не менее опасное осложнение – столбняк. В этом случае поражается нервная система.
Инфицирование анаэробами может привести к газовой инфекции. В таком случае некроз затрагивает не только пораженные, но и здоровые ткани. Такая инфекция развивается быстро, потому без срочного оперативного вмешательства пациента ждет летальный исход.
Раневая инфекция – опасное осложнение, потому важно соблюдать профилактику при обработке и лечении ран. При признаках инфицирования необходимо немедленно обратиться в больницу. Даже небольшое повреждение при заражении может привести к летальному исходу.
источник
Раневая инфекция – это комплекс общих и местных патологических проявлений, возникающих при развитии инфекции в случайных или операционных ранах. Патология проявляется болью, ознобом, лихорадкой, увеличением регионарных лимфатических узлов и лейкоцитозом. Края раны отечные, гиперемированные. Наблюдается выделение серозного или гнойного отделяемого, в отдельных случаях образуются участки некроза. Диагноз выставляется на основании анамнеза, клинических признаков и результатов анализов. Лечение комплексное: вскрытие, перевязки, антибиотикотерапия.
Раневая инфекция – осложнение раневого процесса, обусловленное развитием патогенной микрофлоры в полости раны. Все раны, в том числе и операционные, как в гнойной хирургии, так и в травматологии считаются первично загрязненными, поскольку какое-то количество микробов попадает на раневую поверхность из воздуха даже при безукоризненном соблюдении правил асептики и антисептики. Случайные раны загрязнены сильнее, поэтому в таких случаях источником инфекции обычно является первичное микробное загрязнение. При операционных ранах на первый план выступает эндогенное (из внутренней среды организма) или внутригоспитальное (вторичное) инфицирование.
В большинстве случаев возбудителем инфекции в случайных ранах становится стафилококк. Редко в качестве основного возбудителя выступает протей, кишечная и синегнойная палочка. В 0,1% случаев встречается анаэробная инфекция. Через несколько дней пребывания в стационаре флора меняется, в ране начинают преобладать устойчивые к антибактериальной терапии грамотрицательные бактерии, которые обычно становятся причиной развития раневой инфекции при вторичном инфицировании как случайных, так и операционных ран.
Раневая инфекция развивается в случае, когда количество микробов в ране превышает некий критический уровень. При свежих травматических повреждениях у ранее здорового человека этот уровень составляет 100 тыс. микроорганизмов на 1 г ткани. При ухудшении общего состояния организма и определенных особенностях раны этот порог может существенно снижаться.
К числу местных факторов, повышающих вероятность развития раневой инфекции, относится присутствие в ране инородных тел, сгустков крови и некротических тканей. Также имеет значение плохая иммобилизация при транспортировке (становится причиной дополнительной травмы мягких тканей, вызывает ухудшение микроциркуляции, увеличение гематом и расширение зоны некроза), недостаточное кровоснабжение поврежденных тканей, большая глубина раны при малом диаметре раневого канала, наличие слепых карманов и боковых ходов.
Общее состояние организма может провоцировать развитие раневой инфекции при грубых расстройствах микроциркуляции (централизация кровообращения при травматическом шоке, гиповолемические расстройства), нарушениях иммунитета вследствие недостаточного питания, нервного истощения, химических и радиационных поражений, а также хронических соматических заболеваний. Особенно значимы в таких случаях злокачественные новообразования, лейкемия, уремия, цирроз, сахарный диабет и ожирение. Кроме того, снижение сопротивляемости инфекции наблюдается при проведении лучевой терапии и при приеме ряда лекарственных средств, в том числе – иммунодепрессантов, стероидов и больших доз антибиотиков.
В зависимости от преобладания тех или иных клинических проявлений гнойные хирурги выделяют две общие формы раневой инфекции (сепсис без метастазов и сепсис с метастазами) и несколько местных. Общие формы протекают тяжелее местных, вероятность летального исхода при них повышается. Самой тяжелой формой раневой инфекции является сепсис с метастазами, который обычно развивается при резком снижении сопротивляемости организма и раневом истощении вследствие потери больших количеств белка.
К числу местных форм относятся:
- Инфекция раны. Является локализованным процессом, развивается в поврежденных тканях с пониженной сопротивляемостью. Зона инфицирования ограничена стенками раневого канала, между ней и нормальными живыми тканями есть четкая демаркационная линия.
- Околораневой абсцесс. Обычно соединен с раневым каналом, окружен соединительнотканной капсулой, отделяющей участок инфекции от здоровых тканей.
- Раневая флегмона. Возникает в случаях, когда инфекция выходит за пределы раны. Демаркационная линия исчезает, процесс захватывает прилежащие здоровые ткани и проявляет выраженную тенденцию к распространению.
- Гнойный затек. Развивается при недостаточном оттоке гноя вследствие неадекватного дренирования или зашивании раны наглухо без использования дренажа. В подобных случаях гной не может выйти наружу и начинает пассивно распространяться в ткани, образуя полости в межмышечных, межфасциальных и околокостных пространствах, а также в пространствах вокруг сосудов и нервов.
- Свищ. Образуется на поздних стадиях раневого процесса, в случаях, когда на поверхности рана закрывается грануляциями, а в глубине сохраняется очаг инфекции.
- Тромбофлебит. Развивается через 1-2 мес. после повреждения. Является опасным осложнением, обусловлен инфицированием тромба с последующим распространением инфекции по стенке вены.
- Лимфангит и лимфаденит. Возникают вследствие других раневых осложнений, исчезают после адекватной санации основного гнойного очага.
Как правило, патология развивается спустя 3-7 дней с момента ранения. К числу общих признаков относится повышение температуры тела, учащение пульса, ознобы и признаки общей интоксикации (слабость, разбитость, головная боль, тошнота). В числе местных признаков – пять классических симптомов, которые были описаны еще во времена Древнего Рима врачом Аулусом Корнелиусом Сельсусом: боль (dolor), местное повышение температуры (calor), местное покраснение (rubor), отек, припухлость (tumor) и нарушение функции (functio laesa).
Характерной особенностью болей является их распирающий, пульсирующий характер. Края раны отечны, гиперемированы, в полости раны иногда имеются фибринозно-гнойные сгустки. Пальпация пораженной области болезненна. В остальном симптоматика может варьироваться в зависимости от формы раневой инфекции. При околораневом абсцессе отделяемое из раны нередко незначительное, наблюдается выраженная гиперемия краев раны, резкое напряжение тканей и увеличение окружности конечности. Образование абсцесса сопровождается снижением аппетита и гектической лихорадкой.
При раневых флегмонах выявляется существенное повышение местной температуры и резкое ухудшение состояния больного, однако рана выглядит относительно благополучно. Формирование гнойного затека также сопровождается значительным ухудшением состояния пациента при относительном благополучии в области раны. Температура повышается до 40 градусов и более, отмечаются ознобы, вялость, адинамия и снижение аппетита. Гнойное отделяемое отсутствует или незначительное, гной выделяется только при надавливании на окружающие ткани, иногда – удаленные от основного очага инфекции. При свищах общее состояние остается удовлетворительным или близким к удовлетворительному, на коже формируется свищевой ход, по которому оттекает гнойное отделяемое.
Осложнения обусловлены распространением инфекции. При гнойных тромбофлебитах общее состояние ухудшается, в зоне поражения определяются умеренные признаки воспаления, при расплавлении стенки вены возможно формирование флегмоны или абсцесса. Лимфангит и лимфаденит проявляются болезненностью, отечностью мягких тканей и гиперемией кожи в проекции лимфатических узлов и по ходу лимфатических сосудов. Отмечается ухудшение общего состояния, ознобы, гипертермия и повышенное потоотделение. При сепсисе состояние тяжелое, кожа бледная, наблюдается снижение АД, выраженная тахикардия, бессонница и нарастающая анемия.
Лечение заключается в широком вскрытии и дренировании гнойных очагов, а также промывании раны антисептиками. В последующем при перевязках используются сорбенты и протеолитические ферменты. В фазе регенерации основное внимание уделяется стимуляции иммунитета и защите нежных грануляций от случайного повреждения. В фазе эпителизации и рубцевания при больших, длительно незаживающих ранах выполняют кожную пластику.
Прогноз определяется тяжестью патологии. При небольших ранах исход благоприятный, наблюдается полное заживление. При обширных глубоких ранах, развитии осложнений требуется длительное лечение, в ряде случаев возникает угроза для жизни. Профилактика раневой инфекции включает в себя раннее наложение асептической повязки и строгое соблюдение правил асептики и антисептики в ходе операций и перевязок. Необходима тщательная санация раневой полости с иссечением нежизнеспособных тканей, адекватным промыванием и дренированием. Пациентам назначают антибиотики, проводят борьбу с шоком, алиментарными нарушениями и белково-электролитными сдвигами.
источник
Риск развития патологии зависит от загрязненности раны, вида инфекционного агента, нарушения принципов обработки раны во время операций или перевязок, состояния общего и местного иммунитета, общего состояния организма (степени истощения на фоне каких-то патологий) и так далее.
Проявления этого нарушения – общие (боль, отечность, повышение температуры тела, озноб) и общие (гипертермия, слабость, разбитость). Раневая инфекция успешно лечится, но при запущенном состоянии возможны критические осложнения, которые способны привести к смерти пациента.
Лечение комбинированное – консервативное и хирургическое.
Раневая инфекция фактически является осложнением раневого процесса, которое возникает при попадании патогенных микроорганизмов в рану, их размножении и патогенном действии на ткани.
Даже при идеальном соблюдении правил асептики (профилактики инфекции) все раны считаются первично загрязненными, так как человек с раневой поверхностью не находится в стерильной среде, и микробы попадают в рану из воздуха. Это касается любых ран (травматических и операционных), которые могут курировать разные специалисты – общие хирурги, нейрохирурги, травматологи, ЛОР-специалисты, офтальмологи и так далее.
Раны, диагностированные вследствие травматического воздействия на ткани (колотые, резаные, рубленые, укушенные, огнестрельные), характеризуются более выраженными загрязненностью и концентрацией микроорганизмов, чем хирургические – те, нанесение которых неизбежно в процессе хирургических операций или инвазивных (связанных с внедрением в ткани) манипуляций.
При операционных ранах инфицирование может быть:
- эндогенное – рану заселяют патогенные возбудители, которые до этого уже обитали в организме при развитии в нем какого-либо инфекционного процесса;
- внутригоспитальное. В этом случае раневая поверхность инфицируется из-за того, что в среде клиники (в палатах, коридорах, операционных, перевязочных, манипуляционных, столовой) выявляется повышенное количество инфекционных агентов. Внутригоспитальное инфицирование операционных ран еще называют вторичным.
Выявлено, что в большинстве диагностированных клинических случаев провокатором раневой инфекции становится аэробная инфекция – та, которая для своей активности требует наличие кислорода. В основном это:
Анаэробная инфекция (микроорганизмы, которые не нуждаются в кислороде или вовсе не приемлют его присутствия) выступает в качестве провокатора раневой инфекции очень редко – всего в 0,1% диагностированных случаев.
При пребывании пациента в стационаре (хирургическом, травматологическом или другом) инфекционный агент может меняться. Рану часто начинает населять грамотрицательная бактериальная флора, которая является устойчивой к антибактериальной терапии. Она и становится в большинстве случаев провоцирующим фактором развития раневой инфекции при вторичном инфицировании как травматических, так и операционных ран.
Все пациенты с ранами находятся в среде, загрязненной каким-то количеством патогенных микроорганизмов, но не у всех из них возникает раневая инфекция. Это объясняется тем, что для «запуска» патогенного процесса в ране необходимо определенное количество возбудителей. При недавно наступившем травматическом повреждении у человека, который ранее не болел инфекционными болезнями, это количество равняется 100 тысячам микроорганизмов на 1 г ткани любого вида – мышечной, соединительной, костной и так далее. При определенных местных особенностях раны и ухудшении общего состояния организма этот порог может существенно снижаться.
Из местных факторов, которые способны повысить вероятность развития раневой инфекции, наиболее частыми являются:
- наличие в ране инородного содержимого;
- плохая иммобилизация при транспортировке;
- недостаточное кровоснабжение поврежденных тканей;
- большая глубина раны при малом диаметре раневого канала;
- наличие слепых карманов и боковых ходов.
Инородным содержимым раны, способствующим развитию описываемой патологии, могут быть:
- инородные тела;
- сгустки крови;
- некротические (омертвевшие) ткани.
Инородными телами в ране, которые способствуют более быстрому развитию раневой инфекции, являются:
- пули;
- обрывки одежды;
- земля или песок;
- осколки ранящих предметов;
- фрагменты костей.
Некротические ткани в ране, способствующие развитию в ней раневой инфекции, могут появиться:
- сразу – например, при воздействии химических или термических факторов, которые способны привести к практически моментальному омертвению тканей;
- через некоторое время – в частности, из-за критического ухудшения кровоснабжения тканей, формирующих стенки раны. Такое ухудшение ведет к кислородному голоданию тканей и нехватке «пищи» в виде жиров, белков, углеводов – при отсутствии коррекции данные нарушения рано или поздно приведут к тканевому омертвению.
Плохая иммобилизация при транспортировке способствует развитию раневой инфекции, так как:
- может стать причиной дополнительного травмирования мягких тканей;
- провоцирует ухудшение микроциркуляции (кровоснабжения на тканевом уровне);
- способствует увеличению гематом – скопления крови в тканях, которое является отличной питательной средой для патогенных микроорганизмов;
- провоцирует расширение зоны омертвения.
Развитию раневой инфекции чаще всего способствуют такие общие нарушения организма, как:
- грубые или длительные расстройства микроциркуляции;
- нарушения иммунитета;
- общее истощение.
Наиболее типичными нарушениями микроциркуляции, на фоне которых раневая инфекция возникает чаще, являются:
- централизация кровообращения;
- гиповолемические расстройства.
Централизация кровообращения, провоцирующая развитие описываемого заболевания, чаще всего формируется при травматическом шоке – нарушении тканевого кровообращения на фоне выраженной травмы, которая спровоцировала возникновение чрезвычайно интенсивного болевого синдрома.
Гиповолемические расстройства означают сбой со стороны различных органов и систем, который развивается из-за уменьшения объема циркулирующей крови (иными словами, по причине нехватки жидкости в кровеносном русле). Чаще всего это может случиться при таких заболеваниях и патологических состояниях, как:
- выраженная кровопотеря на фоне острого интенсивного кровотечения – в частности, вследствие травмирования больших сосудов;
- хроническая кровопотеря на фоне частых (нередко незначительных) кровотечений – например, желудочно-кишечных;
- выраженная рвота при ряде патологий – инфекционных, желудочно-кишечных и так далее.
Нарушения иммунитета, которые являются одним из наиболее частых провокаторов развития раневой инфекции, могут быть:
- врожденные и приобретенные иммунодефицитные состояния;
- нарушения местного иммунитета.
Конкретными причинами нарушения иммунитета чаще всего являются:
- нарушение питания – чаще всего это питание недостаточное, несбалансированное или полный голод (при отсутствии продуктов питания или из-за фанатичного желания похудеть);
- нервное истощение;
- истощение после перенесенных длительных операций (особенно полостных), тяжелых травм, критических состояний (комы);
- химическое (токсическое) и радиационное поражение (в том числе состояние после проведенной лучевой терапии);
- прием ряда лекарственных средств;
- хронические соматические заболевания.
Из лекарственных средств чаще всего к снижению иммунитета, которое способствует развитию раневой инфекции, приводят:
- иммунодепрессанты;
- глюкокортикостероиды;
- антибактериальные препараты, принимаемые в больших дозах или при отсутствии контроля со стороны лечащего врача.
Из хронических соматических заболеваний, наиболее значимых для ухудшения иммунитета и провокации раневой инфекции являются:
Различают местные и общие формы раневой инфекции.
Местные формы описываемой патологии бывают такие:
Инфекция раны – это ограниченный процесс, который формируется в поврежденных тканях с пониженной сопротивляемостью. Область инфицирования ограничивается стенками раневого канала. Между этой патологической зоной и неизмененными тканями наблюдается четкая линия, которую называют демаркационной.
Околораневой абсцесс – это ограниченный гнойник, который располагается в тканях вокруг раны. Как правило, он окружен соединительнотканной капсулой, отграничивающей зону инфекции от здоровых тканей, в то же время соединен с раневым каналом гнойными ходами (одним или несколькими).
Раневая флегмона – это разлитое гнойное поражение тканей без определенных границ. Развивается в том случае, когда инфекция распространяется за пределы раны. Раневая флегмона часто формируется после раневого абсцесса – в этом случае демаркационная линия стирается и далее исчезает совсем, гнойный процесс распространяется на соседние здоровые ткани.
Гнойным затеком является своеобразная гнойная «дорожка», которая ведет от основного скопления гноя глубоко в ткани. Такая форма раневой инфекции зачастую формируется при недостаточном оттоке гноя – он же, в свою очередь, может возникнуть из-за неадекватного дренирования (установки специальных трубок для выведения гноя) или при зашивании раны наглухо без установки дренажа. Так как гнойная масса не может выйти наружу, она, накапливаясь, под давлением начинает пассивно проникать в ткани. При этом образуются полости в межмышечных, межфасциальных, околокостных, -сосудистых и -нервных пространствах.
Фистула (или свищ) – патологический ход, который формируется в тканях по ходу движения гноя, освобождающего себе место для распространения. Он формируется на поздних стадиях раневого процесса – а именно в тех случаях, когда поверхность раны закрывается грануляциями, но в ее глубине продолжает развиваться инфекционный процесс.
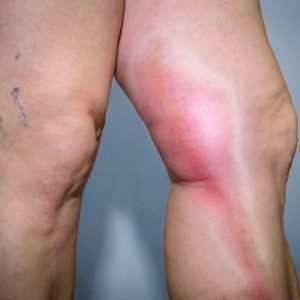
Лимфангит – воспалительное поражение лимфатических сосудов, которое зачастую возникает после раневых осложнений.
Лимфаденит – воспалительное поражение лимфатических узлов, также появляющееся после раневых осложнений.
К числу общих форм раневой инфекции относятся:
- сепсис без метастазов – распространение инфекции с током крови по всему организму без формирования вторичных инфекционно-воспалительных очагов;
- сепсис с метастазами – распространение инфекции с током крови по организму с формированием упомянутых очагов.
Общие формы раневой инфекции протекают тяжелее, чем местные, при этом вероятность наступления смерти повышается. Сепсис с метастазами является самой тяжелой разновидностью описываемой патологии. Чаще всего он возникает из-за существенного ухудшения иммунитета, а также так называемого раневого истощения из-за потери большого количества белков.
В большинстве случаев раневая инфекция возникает через 3-7 дней с момента получения раны. Клиническая симптоматика при этом бывает:
Местными признаками раневой инфекции являются:
- наличие дефекта тканей – зачастую с некротическим или гнойным содержимым;
- боль;
- повышение температуры тканей;
- покраснение кожных покровов вокруг раны;
- отечность;
- нарушение функции.
Характеристики болей:
- по локализации – в месте поражения;
- по распространению – боли иррадиируют в соседние ткани;
- по характеру – сперва ноющие, далее дергающие, распирающие, пульсирующие;
- по интенсивности – зависят от степени развития патологического процесса. В основном терпимые, но в ряде случаев могут быть сильными;
- по возникновению – появляются в первый день инфицирования раны и развития раневой инфекции.
Общими признаками описываемой патологии являются:
-
гипертермия (повышение температуры тела). Может развиваться до 37,5-38,5 градусов по Цельсию;
- озноб. Если он появляется одновременно с гипертермией, то такое состояние называют лихорадкой;
- чувство усиленного сердцебиения;
- общая слабость во всем теле;
- ощущение разбитости;
- адинамия (снижение активности);
- головные боли;
- тошнота;
- рвота, которая не приносит облегчения;
- ухудшение аппетита.
При околораневом абсцессе больной жалуется на наличие отделяемого из раны.
При раневых флегмонах пациент констатирует:
- резкое ухудшение общего состояния;
- резкое повышение температуры тела до 40 градусов.
При свищах жалобы на нарушение общего самочувствия зачастую отсутствуют.
В случае развития гнойных тромбофлебитов общее состояние, со слов пациента, резко ухудшается.
При лимфангите и лимфадените больной указывает на:
- наличие болезненности и припухания в области лимфатических сосудов и узлов;
- ухудшение общего состояния;
- лихорадку;
- усиленное потоотделение.
При сепсисе жалобы на ухудшение общего состояния наиболее выраженные.
Диагноз ставят на основании жалоб пациента, анамнеза, результатов физикального, инструментального и лабораторного исследования.
При физикальном исследовании выявляется следующее:
- при осмотре – края раны отечные, кожные покровы покрасневшие, в полости раны (в основном на дне) визуализируется фибринозно-гнойный налет или сгустки;
- при пальпации – скомпрометированная область болезненная, при наличии гноя ощущается флюктуация (характерные колебания в виде «волн» под пальцами).
В далеко зашедших случаях инфицированные раны могут иметь большие размеры – больше, чем у нанесенных ран. При этом могут наблюдаться обширные дефекты тканей, связанные с массивными нагноением и некротизацией.
Данные физикального обследования могут отличаться при разных видах описываемой патологии:
-
при околораневом абсцессе – выделения из раны незначительные, края раны интенсивно покрасневшие, ткани резко напряжены, если патологический процесс затронул конечность – ее окружность увеличена;
- при раневой флегмоне – местное повышение температуры более выраженное, чем при абсцессе, но сама рана выглядит более благополучно. Гноя в ране немного или он вовсе отсутствует, иногда может выделяться при надавливании на ткани по соседству;
- при свище – на коже над очагом поражения визуализируется наружное отверстие свищевого хода с гнойными выделениями из него;
- при гнойном тромбофлебите – в области поражения по ходу вены наблюдаются признаки воспаления. Если венозная стенка расплавляется, то могут возникнуть абсцесс или флегмона с наличием соответствующих признаков, описанных выше;
- при лимфангите – отмечаются болезненность и отек мягких тканей, покраснение кожи над лимфатическими сосудами;
- при лимфадените – признаки те же, что и при лимфангите, но наблюдаются в области регионарных лимфатических узлов;
- при сепсисе – отмечается общее тяжелое состояние пациента, кожа и слизистые бледные, язык сухой, покрыт белым налетом.
Из инструментальных методов обследования применяется зондирование раны – ощупывание металлическим зондом. При этом оценивают дно и стенки раны.
Из лабораторных методов обследования показательными являются:
- общий анализ крови – в нем отмечаются существенное повышение количества лейкоцитов (лейкоцитоз) и СОЭ, а также снижение уровня гемоглобина и эритроцитов;
- бактериоскопическое исследование – под микроскопом изучают мазок гноя, определяют вид возбудителей;
- бактериологическое исследование – проводят посев гноя из раны на питательные среды, ожидают роста колоний, по ним определяют тип возбудителя.
Дифференциальную (отличительную) диагностику зачастую проводят между различными формами раневой инфекции.
Ряд форм раневой инфекции может выступить в качестве последовательно развивающихся осложнений. Так, флегмона может осложнить абсцесс, а сепсис – стать завершающим этапом развития описываемой патологии.
Лечение раневой инфекции проводят с помощью консервативных и оперативных методов.
К консервативным методам относятся следующие назначения:
- антибактериальные препараты;
- нестероидные противовоспалительные средства;
- аптечные таблетированные или инъекционные витаминные комплексы;
- иммуномодуляторы.
При появлении общих признаков раневой инфекции проводится дезинтоксикационная терапия – внутривенно капельно вводят электролиты, растворы солей, глюкозу и так далее.
Хирургическое лечение заключается в высечении измененных тканей в ране, раскрытии гнойных очагов, промывании асептиками и адекватном дренировании. При перевязках применяют:
- сорбенты (вещества, на поверхности которых могут «осаждаться» микроорганизмы);
- протеолитические ферменты.
Если при заживании ран образовались массивные рубцы, то проводят кожную пластику.
Главными мероприятиями, которые помогут профилактировать раневую инфекцию, являются:
-
правильная обработка загрязненных ран – санация (очистка), при необходимости удаление нежизнеспособных тканей, адекватное дренирование;
- назначение антибактериальных препаратов;
- тщательное соблюдение правил асептики в ходе выполнения операций или малых инвазивных действий;
- усиление иммунной системы организма – закаливание, рациональное питание, отказ от вредных привычек.
Прогноз при раневой инфекции разный и зависит от степени ее развития. В целом загрязненные раны лечатся хорошо. Прогноз ухудшается при таких обстоятельствах, как:
- большие интенсивно загрязненные раневые поверхности;
- низкая сопротивляемость организма;
- позднее обращение за помощью в клинику;
- самолечение, особенно сомнительными «народными» методами;
- сопутствующие болезни.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
4,434 просмотров всего, 2 просмотров сегодня
источник
Практические советы при травмах и заболеваниях опорно-двигательного аппарата. Полезные материалы для врачей — травматологов, ортопедов, хирургов.
| Пн | Вт | Ср | Чт | Пт | Сб | Вс |
|---|---|---|---|---|---|---|
| « Фев | ||||||
| 1 | 2 | 3 | 4 | 5 | ||
| 6 | 7 | 8 | 9 | 10 | 11 | 12 |
| 13 | 14 | 15 | 16 | 17 | 18 | 19 |
| 20 | 21 | 22 | 23 | 24 | 25 | 26 |
| 27 | 28 | 29 | 30 | 31 | ||
Различают следующие клинические формы гнойной хирургической инфекции: инфекция самой раны, абсцесс раневого канала, гнойный затек, околораневая флегмона, гнойные свищи и тромбофлебиты. Такое классификационное разделение достаточно условно, а дифференциальные критерии в клинической практике стерты. Гнойная инфекция самой раны ‒ это локализованная или начальная форма развития инфекционного процесса.
В таких случаях гнойное воспаление не выходит за пределы местного очага. Когда определенный отдел гноящейся раны, в котором содержится гематома, инородное тело, оказывается изолированным при помощи пиогенной оболочки, принято говорить об абсцессе раневого канала. При возникающих затруднениях для наружного оттока гнойного экссудата из раны он накапливается в раневой полости, распространяется по рыхлой клетчатке вокруг сосудисто-нервных пучков по тканевым щелям, т. е. в местах, где встречает наименьшее сопротивление и приводит к образованию гнойного затека. Проще говоря, гнойный затек ‒ пассивный процесс распространения гноя, не находящего выхода наружу. Относительно часто затек возникает при повреждениях конечностей, когда гнойно-воспалительный экссудат распространяется по направлению книзу из вышерасположенных отделов. В отличие от затека, околораневая флегмона приобретает черты активного гнойно-воспалительного процесса, распространяющегося на неповрежденную клетчатку и мышечные массивы вблизи первичного очага. Диффузное гнойное пропитывание вызывает проникновение пассированных, т. е. высоковирулентных, микробных штаммов в окружающие ткани по тканевым щелям. Свищевой канал образуется в тех случаях, когда в глубине раны остаются костные осколки или инородные тела, а раневая полость закрылась грануляциями. Стенки свища, выстланные грануляционной тканью, соединяют гнойный очаг в глубине раны с внешней средой или полым органом.
Гнойные тромбофлебиты относительно чаще сопутствуют остеомиелиту. Они развиваются через ½ ‒ 3 мес. после повреждения. При наличии длительно гноящихся ран или остеомиелита возникают гнойные лимфангоиты и регионарные лимфадениты.
В основе лечения нагноившейся раны лежит учение о фазовом течении раневого процесса. В соответствии с ним в фазе гидратации необходимо содействовать быстрейшему очищению раны, подавлению находящейся в ней микрофлоры с тем, чтобы по возможности локализовать процесс гнойного воспаления и не допустить выхода его за пределы местного очага. В конце концов, именно распространение гнойного воспаления за пределы местного очага и определяет патогенетическую сущность хирургической инфекции. Решающая роль в борьбе с развившейся инфекцией принадлежит хирургическим приемам лечения: своевременному вскрытию гнойных затеков, удалению гнойно-некротических тканей, созданию свободного оттока гнойного экссудата. Тампоны с гипертоническим солевым раствором или антисептиком обеспечивают экссудацию в рану. Сегменту конечности или всей конечности, пораженной области надлежит обеспечить максимальный покой с помощью иммобилизации, щадящей укладки. Важное значение имеет активизация иммунологической защиты, а также общей резистентности организма.
Операция вскрытия гнойного очага относится к разряду неотложных видов вмешательства. К ней приступают сразу после обнаружения гнойного фокуса, затека, раневой флегмоны, абсцесса или просто наличия гнойно-некротических тканей. Чрезвычайно важен заключительный этап операции ‒ полноценное дренирование раны с помощью пластмассовой (силиконовой) трубки, имеющей достаточно большой диаметр (до 1,5 см).
На стадии дегидратации лечение раны направляют по линии стимуляции регенераторного процесса. В этот период важно обеспечить максимальный покой для нежных грануляций. Повязки с гипертоническим солевым или антисептическим раствором в этом периоде противопоказаны, так как они затрудняют дегидратацию и заживление раны. Необходимо наложение мазевых и масляно-бальзамических повязок, способствующих росту грануляций и эпителизации раны. Принципу максимально бережного отношения
к ране в этот период отвечает тактика относительно редких перевязок (с интервалом 2 ‒ 4 дня). Вместе с тем необходимо обеспечить беспрепятственный отток раневого экссудата и не допускать ни малейшего его накопления в полости раны. Иммобилизацию и покой поврежденной области или сегмента, столь необходимых на 1-й стадии раневого процесса, следует постепенно заменять упражнениями лечебной физкультуры, подкрепленными действием физиотерапевтических процедур.
Для местного лечения нагноившихся ран рекомендуют применять ферментные препараты: животного происхождения (трипсин, химотрипсин, химопсин), бактериального происхождения (стрептаза, стрептокиназа, стрептодориаза) и направленного на РНК, ДНК действия (рибо- и дезоксирибо-1 нуклеаза). Они способствуют лизированию нежизнеспособных тканей, проявляют противовоспалительную активность, усиливают бактерицидный эффект антибиотиков. Очищенные препараты ферментов вводят парентерально (по 5 мг 2 раза в сутки внутримышечно) или применяют для ингаляций (5‒10 мг); использование дефицитных кристаллических препаратов для присыпок в рану нерационально. Внутриплевральное введение стрептазы, террилитина благодаря выраженному разжижающему эффекту облегчает эвакуацию густого гноя, очищение и санацию полости эмпиемы, лизирует свернувшийся гемо- и фиброторакс, во многих случаях избавляет больного от санирующей операции.
Местно ферменты используют в виде присыпок порошка в рану или влажного тампонирования (1‒2% раствор), что рекомендуется делать сразу после вскрытия гнойного очага. При использовании данной методики необходимы частые перевязки (2 ‒ 3 раза в день). Однако эти усилия вполне оправдываются, так как в ране заметно ускоряется процесс очищения от гнойно-некротического субстрата, и уже через 4‒7 дней появляются свежие грануляции. Если к этому моменту раны не закрывают с помощью швов, то в дальнейшем переходят на мазевые повязки. Химотрипсин, химопсин более эффективны при лечении ран с обширными очагами некрозов, а дикиназа ‒ при выделении густого гноя и при наличии фибринозных наложений.
Парентеральное введение витаминов ‒ важный компонент комплексного лечения гнойной хирургической инфекции. При этом аскорбиновая, никотиновая, фолиевая кислоты, тиамин, рибофлавин, пиридоксин, холина хлорид требуются для целенаправленного воздействия на обмен веществ, а вовсе не как средства профилактики гиповитаминозов. Например, калия оротат (витамин В13) заметно улучшает белковый и липидный обмен, усиливает контрактильную способность миокарда, в связи с чем особенно показан при декомпенсации кровообращения (по 0,5 г 3 раза в день в течение 3‒5 нед). Больные с гнойной инфекцией с особым постоянством нуждаются в аскорбиновой кислоте, которую организм не может синтезировать самостоятельно. Она стимулирует выработку антител, фагоцитоз, улучшает белковый обмен и в целом течение репаративных процессов. Препарат назначают по 0,3 г 3 раза в день или в виде 5% раствора по 25 мл внутривенно. Однако длительное назначение максимальных доз витамина С вредно, в особенности при повышенной свертываемости крови и наклонности к тромбозам.
В наикратчайший срок должны корригироваться гиповолемия и анемия. Для этого переливают альбумин, плазму, свежую кровь или эритроцитную массу. Гиповолемию необходимо полностью устранить в ближайшие часы как по глобулярному, так и плазматическому компонентам, что возможно при условии прямого измерения ОЦК (синий Эванса, радионуклиды) и постоянного контроля за гемоглобином, гематокритным числом, количеством эритроцитов, Уже в начале интенсивного лечения все показатели «красной крови» должны быть корригированы и доведены до нормального уровня. Одновременно с гемотрансфузиями полезно назначение стимуляторов кроветворения (гемостимулин, ферковен и т.п.). В практике лечения ранений недооценивается роль специфических стимуляторов регенераторного процесса ‒ метилурацила (по 1 г 3 раза в день в течение 2 ‒ 3 нед), пентоксила (по 0,2 г 3 раза в день в течение 2 ‒ 3 нед). Эти препараты активизируют фагоцитоз, иммунологическую защищенность, улучшают течение воспалительного процесса, уменьшают отрицательное влияние антибиотиков и химиотерапевтических препаратов на общую реактивность и течение регенерации. Неспецифические стимуляторы показаны как при свежих, так и вяло заживающих ранах и переломах костей.
При тяжелом течении раневой инфекции, угрозе кахексии полезно назначение анаболических гормонов, которые повышают аппетит, увеличивают мышечную массу, ускоряют кальцификацию костей и в целом заметно улучшают общее состояние раненого. Механизм действия анаболиков состоит в положительном влиянии на азотистый обмен, снижении экскреции калия, фосфора, серы, которые постоянно необходимы организму для синтеза белков. Однако эти препараты проявляют свою эффективность при условии одновременной доставки всех компонентов, необходимых для обмена (белки, жиры, углеводы, минеральные вещества и витамины). Официнальный препарат неробол обычно назначают внутрь по 0,005‒0,01 г 1 ‒ 2 раза в день на протяжении 1 ‒ 2 мес. Он может вызывать побочные эффекты ‒ расстройства психики, увеличение печени, желтуху, отеки, у женщин ‒ огрубение голоса и усиление роста волос. Такой андрогенный эффект быстро исчезает после отмены препарата. Другой анаболический препарат ‒ нероболил ‒ вводят внутримышечно 1 раз в неделю на протяжении 1 ½ ‒ 2 мес. Препарат высокоактивен и хорошо переносится больными. Ретаболил также оказывает выраженное анаболическое действие. Эффект масляного раствора препарата (25 ‒ 50 мг) проявляется спустя 3 дня после инъекций и сохраняется в течение срока до 3 нед. При тяжелых формах гнойной инфекции и выраженной гипопротеинемии интервалы между отдельными введениями сокращаются до 3 ‒ 4 дней. Использование анаболических гормонов требует осторожности при сопутствующей недостаточности печени, почек.
Повышения защитного потенциала организма можно также добиться с помощью пассивной и активной иммунизации больного. Пассивная иммунизация предполагает внутривенное или внутримышечное введение готовых антител, содержащихся в плазме, например в антистафилококковой, или в γ-глобулине. Препараты определенной антибактериальной направленности рассчитаны на быструю нейтрализацию токсинов в ходе специфической реакции «антиген ‒ антитело». В случае сепсиса, перитонита, менингоэнцефалита, остеомиелита, плевропневмонии, т. е. при наиболее тяжелых формах хирургической инфекции, требуется ежедневное введение сыворотки, γ-глобулина на протяжении не менее 3 ‒ 5 сут. После завершения курса пассивной иммунизации приступают к активной иммунизации организма больного с помощью соответствующего анатоксина. В таком варианте невосприимчивости к стафилококковому или другим бактериальным токсинам достигают путем введения соответствующих анатоксинов в расчете на выработку организмом защитных антител. Однако для выработки достаточного уровня активного иммунитета требуется немало времени. Стафилококковый анатоксин вводят подкожно по следующей схеме: 0,2 ‒ 0,5 ‒ 1,5 ‒ 5 ‒ 2 ‒ 2 г и т.д. (всего 6 ‒ 12 прививок).
источник
 гипертермия (повышение температуры тела). Может развиваться до 37,5-38,5 градусов по Цельсию;
гипертермия (повышение температуры тела). Может развиваться до 37,5-38,5 градусов по Цельсию; при околораневом абсцессе – выделения из раны незначительные, края раны интенсивно покрасневшие, ткани резко напряжены, если патологический процесс затронул конечность – ее окружность увеличена;
при околораневом абсцессе – выделения из раны незначительные, края раны интенсивно покрасневшие, ткани резко напряжены, если патологический процесс затронул конечность – ее окружность увеличена; правильная обработка загрязненных ран – санация (очистка), при необходимости удаление нежизнеспособных тканей, адекватное дренирование;
правильная обработка загрязненных ран – санация (очистка), при необходимости удаление нежизнеспособных тканей, адекватное дренирование;