Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Спонтанный разрыв рака толстой кишки, в сочетании с образованием абсцесса в пояснице, встречается редко. 44-летний мужчина посетил боль в спине и оставил массу ягодиц. Абдоминальная компьютерная томография и магнитно-резонансное изображение выявили большой абсцесс в левой мышце и в левой нижней области квадранта. Через десять дней после разреза и дренажа остался дефект кожи вокруг левого переднего верхнего подвздошного отдела позвоночника. Местный лоскут был выполнен с использованием поверхностного кожного трансплантата. Через десять дней после удаления швов фекальные выделения наблюдались вокруг переднего верхнего подвздошного отдела позвоночника на участке лоскута. Операция проводилась генеральным хирургом, который диагностировал это как случай энтерококковой фистулы. Оперативные результаты включали разорванную массу опухоли в нисходящей ободочной кишке, которая была связана с забрюшинным абсцессом. Результаты патологического отчета выявили аденокарциному резецированной толстой кишки. Здесь мы сообщаем о случаях абсцесса псоаса, возникающего при перфорировании рака толстой кишки.
Инфекционный спондилоартрит, туберкулезная инфекция, болезнь Крона и дивертикулит являются известными причинами абсцесса псозиса; однако перфорирующая карцинома толстой кишки, вызывающая это заболевание, встречается редко. 1.2). Мы сообщаем о случае абсцесса псоаса у мужчин среднего возраста, что является результатом спонтанного разрыва вследствие рака толстой кишки.
44-летнего мужчину посетили боли в спине и массу вокруг левой ягодицы. У него была история болезни, которая включала диагноз туберкулеза легких, из которого он полностью выздоровел на 20 лет раньше. Он находился на лечении в местной клинике и аптеке за 1 месяц до посещения больницы из-за симптомов простуды и боли в пояснице.
Жизненно важные признаки при посещении — артериальное давление при 130/80 мм рт.ст., частота сердечных сокращений — 72 удара / мин, частота дыхания — 18 минут, а температура тела — 38,3 ℃. Масса была болезненной и пальпированной на левой поверхности ягодиц, и она рассматривается как красноватый цвет кожи вокруг переднего верхнего подвздошного отдела позвоночника (рис.1).
Лабораторные исследования по приему были следующими: количество лейкоцитов составляло 16,660 / мм3, гемоглобин составлял 10,5 г / дл, количество тромбоцитов составляло 631 000 / мм3, С-реактивный белок составлял 21,9 мг / дл, а скорость седиментации эритроцитов составляла 120 мм / час , Другие биохимические тесты и тесты на коагуляцию были нормальными. Абдоминальная компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) показали большой абсцесс в области забрюшинного пространства и абсцесс на левой нижней четверти передней брюшной стенки (рис.2). Основываясь на диагнозе абсцесса псоаза, пациенту давали ципрофлоксацин и метронидазол в качестве эмпирической инъекции, затем выполняли надрез и дренаж. Ципрофлоксацин и метронидазол вводили в течение еще 7 дней после этой процедуры, однако Streptococcus agalactiae и Streptococcus aginosus культивировали. Это открытие вызвало изменение в лечении цефалоспорином 3-го поколения и метронидазолом. Дефект кожи размером 4 × 3 см развился вокруг левого переднего верхнего подвздошного отдела позвоночника. Была проведена дебрибация, а затем местный лоскут с поверхностным кожным трансплантатом. Пациент был выписан после облегчения симптомов. Десять дней после выписки пациент испытывал фекальные выделения из местного лоскута (рис.3). Пациенту была выполнена операция по энтерококковой фистуле, которая выполнялась Отделом общей хирургии. Во время хирургической процедуры опухолевая масса была обнаружена в нисходящей ободочной кишке и прилипала к забрюшинному. Опухоль разрывалась спонтанно и образовывала трек энтерококкальной фистулы, но перитонеального посева не было. Была проведена левая гемикоэктомия (рис.4).
Гистопатологические результаты резекции толстой кишки подтвердили диагноз аденокарциномы. Гистопатологические результаты фистулярного пути и капсулы абсцесса были грануляционной тканью с острым гнойным воспалением без опухолевой клетки. Метастаза лимфатических узлов не было. В настоящее время пациент проходит послеоперационную химиотерапию и остается без симптомов.
Сообщенные случаи абсцессов спсоса были приписаны туберкулезным заболеваниям позвоночника, инфекционному спондилиту, болезни Крона и дивертикулиту.3)
Заболеваемость перфорированным раком толстой кишки колеблется от 3% до 10% .4) Развитие внутрибрюшного абсцесса от спонтанного разрыва рака толстой кишки очень редко, с частотой 0,3-0,4% .1,2). Поясничная мышца является забрюшинная структура, лежащая вне эндоабдоминальной фасции, такая, что она защищена от внутрибрюшных мышц. 5) Подобно этому случаю абсцесс спермы от рака толстой кишки обычно предшествует перфорации рака и обычно с образованием фистулы. Брюшной КТ полезен в диагностике, и МРТ помогает в определении места абсцесса, определении границ поражения и распространении на окружающие мягкие ткани.
В этом случае пациент был освобожден от симптомов абсцесса псоаса путем рутинного разреза, дренажа и антибактериальной терапии в этом случае. Однако раневая культура от операции была положительной для S. agalactiae и S. aginosus, которые являются необычными результатами из этого места. Это заставило авторов сомневаться в первоначальном диагнозе неосложненного абсцесса ссады и побудило принимать брюшную КТ и МРТ.
Мы обнаружили, что внутриабдот пациента был связан с забрюшинным и фекальным разрядом, которые наблюдались на местном клапане. Во время операции при энтерокоагулярном свищом мы обнаружили разорванную опухолевую массу в нисходящей ободочной кишке, которая прилипла и соединялась с забрюшинным. Разорванная толстая толща сформировала фистулу в область ягодиц. В отчете о заболевании отмечался абсцесс бедра с перфорированным раком толстой кишки; путь, по которому абсцесс, распространяющийся из брюшных источников, в этом случае составлял 2 средства: одно было прямым расширением мягкой ткани инфекции от экстраперитонической части колоректама; второй — расширение инфекции на другой участок через естественные дефекты в брюшной стенке. 6) Как описано выше, перфорированный рак толстой кишки встречается редко. Фигулярная формация встречается редко и встречается только в приблизительно 15% всех перфорированных раковых образований толстой кишки.7) В этом случае сосуществуют абсцесс и свищ перфорированного рака толстой кишки.
Следует признать, что разорванный рак толстой кишки может быть редкой причиной абсцесса спермы. Если результатом раневой культуры является необычный штамм или нормальная флора кишечника, и у пациентов возникает проблема с постоянной раной, хирургам следует рассмотреть возможность спонтанного разрыва рака толстой кишки в рамках дифференциального диагноза в этих случаях.
Не сообщалось о потенциальном конфликте интересов, относящемся к этой статье.
Грубая фотография левой массы ягодиц и эритематозного извержения кожи.
(A) Абдоминальная компьютерная томография, выявляющая образование абсцесса на левой мышечной мышце, которая была изображена как локализованная область с низкой плотностью. (B) Магнитно-резонансная томография показывает мультисептированный абсцесс абсцесса и ягодичный абсцесс.
Грубая фотография, наводящая на мысль о энтерококкальной фистуле в 10-й послеоперационный день.
Вырезанная нисходящая ободочная кишка со спонтанным разрывом. Синусовая оболочка не видна в этом представлении.
источник
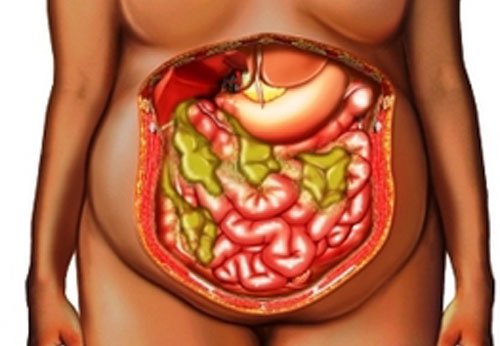
Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии.
В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов.
Пластические свойства брюшины, а также наличие сращений между ее париетальным листком, сальником и органами, способствуют отграничению воспаления и формированию своеобразной пиогенной капсулы, препятствующей распространению гнойного процесса. Поэтому абсцесс брюшной полости еще называют «отграниченным перитонитом».
В 75% случаев абсцессы располагаются внутри- или забрюшинно; в 25% — внутриорганно. Пиогенная флора абсцессов чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации. Причины абсцесса:
- Перитонит. В большинстве случаев формирование абсцессов брюшной полости связано с вторичным перитонитом, развивающимся вследствие попадания в свободную брюшную полость кишечного содержимого при перфоративном аппендиците; крови, выпота и гноя при дренировании гематом, несостоятельности анастомозов, послеоперационном панкреонекрозе, травмах и т. д. Типичными местами локализации служат большой сальник, брыжейка, малый таз, поясничная область, поддиафрагмальное пространство, поверхность или толща тканей паренхиматозных органов.
- Инфекционные процессы в малом тазу. Причиной абсцесса могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинкс, тубоовариальный абсцесс.
- Заболевания органов ЖКТ. Встречаются абсцессы брюшной полости, обусловленные панкреатитом: в этом случае их развитие связно с действием ферментов поджелудочной железы на окружающую клетчатку, вызывающим выраженную воспалительную реакцию. В некоторых случаях абсцесс брюшной полости развивается как осложнение острого холецистита или прободения язвы желудка и 12-перстной кишки, болезни Крона.
- Инфекции забрюшинного пространства. Псоас-абсцесс может являться следствием остеомиелита позвоночника, туберкулезного спондилита, паранефрита.
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости.
В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники.
По расположению относительно брюшины абсцессы делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников — одиночные или множественные.
По локализации встречаются:
- поддиафрагмальные,
- межкишечные,
- аппендикулярные,
- тазовые (абсцессы дугласова пространства),
- пристеночные
- внутриорганные абсцессы (внутрибрыжеечные, абсцессы поджелудочной железы, печени, селезенки).
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц. Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка.
Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии.
Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер. В общем анализе крови обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ.
Решающая роль в диагностике абсцесса брюшной полости отводится рентгенологическому обследованию. Как правили, обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса. УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики показано проведение КТ, диагностической лапароскопии.
Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д.
При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости.
источник
Абсцесс брюшной полости – это неспецифический воспалительный процесс, при котором между внутренними органами формируется полость, заполненная гнойным содержимым. Стенками образования могут выступать анатомические углубления, «карманы», листки сальника или связок. Заболевание обычно сопровождается интоксикацией организма и выраженным болевым синдромом.
Клиническая картина болезни зависит от локализации, вида и давности абсцесса. Характер и интенсивность жалоб также напрямую связаны с общим состоянием организма человека, болевым порогом. Встречаются случаи, когда пациента беспокоят лишь незначительные боли в животе и субфебрильная лихорадка.
-
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
- учащенное сердцебиение (тахикардия) на фоне гипертермии;
- общая интоксикация (головная боль, тошнота, ухудшение аппетита, слабость);
- бледность или мраморность кожных покровов;
- боли в животе различной интенсивности и локализации, которые могут распространяться на грудную клетку, поясничную область;
- локальное напряжение мышц передней брюшной стенки.
Возможно присоединение признаков пареза кишечника: запоры, сильное вздутие живота, рвота. В клиническом анализе крови обнаруживаются изменения, характерные для острого воспалительного процесса: повышенные значения СОЭ, лейкоцитоз с нейтрофилезом.
Особенность клинической картины абсцесса также зависит от его локализации:
- Поддиафрагмальный абсцесс. Чаще всего образуется после оперативных вмешательств на брюшной полости, в результате травм. Типичная локализация – справа, в области печени. При таком расположении боли возникают в правом подреберье и могут иррадиировать в грудную клетку, правое надплечье, усиливаться во время ходьбы, при кашле.
-
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
- Аппендикулярный абсцесс. Появляется на фоне воспалительного инфильтрата вокруг измененного аппендикса. На первых стадиях характерно уменьшение болей в подвздошной области, снижение температуры тела. Спустя 6-7 суток симптомы возвращаются с новой силой, и пальпируется болезненное неплотное образование.
- Абсцесс Дугласова кармана. Характеризуется скоплением гноя в позадиматочном пространстве в результате воспалительных заболеваний матки, яичников, маточных труб или аппендикулярного отростка. Кроме сильных болей внизу живота женщину могут беспокоить частые позывы на мочеиспускание, акт дефекации, чувство распирания в этой области, диарея.
-
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Полости с гноем в области поджелудочной железы, селезенки встречаются реже и имеют сходные признаки с острым воспалением этих органов (деструктивный панкреатит, спленит).
К формированию абсцессов в брюшной полости может привести:
- хирургическое вмешательство с несоблюдением правил антисептики, «забытый» инструментарий, салфетки;
- ножевые, тупые травмы живота, огнестрельные ранения;
- острый холецистит, деструктивный панкреатит, перфоративная язва 12-перстной кишки или желудка;
- острый флегмонозный аппендицит, воспаление придатков матки;
- разлитой перитонит.
В формировании гнойных полостей большую роль играет микробная инфекция, некрозы тканей, несколько меньшую – паразитарные инвазии.
При появлении характерных для гнойного воспаления жалоб следует обратиться к терапевту, который после осмотра и опроса должен перенаправить пациента к соответствующему специалисту. Это может быть врач- хирург или врач-гинеколог. В случае острого развития симптомов или резкого ухудшения состояния, рекомендуется вызвать бригаду скорой медицинской помощи, которая доставит больного в специализированное отделение.
Для подтверждения диагноза, а также для поиска его причины могут быть назначены такие исследования:
-
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
- Компьютерная томография. Исследование назначается в случае малоинформативности УЗИ, для обследования труднодоступных зон. КТ позволяет выявить не только локализацию образования, но и количество абсцессов, их размеры.
- Обзорная рентгенография брюшной полости. Методика позволяет отличить поддиафрагмальный абсцесс от печеночного или межкишечного. Полости с гноем выявляются в виде округлых образований с уровнем жидкости.
-
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
- Диагностическая лапароскопия. Исследование брюшной полости выполняется через прокол в стенке живота с помощью специальной аппаратуры – эндоскопа. При необходимости такая диагностика может закончиться полноценной операцией.
Основной метод лечения сформировавшихся в брюшной полости абсцессов – хирургический. В обязательном порядке назначается один или несколько антибактериальных препаратов с широким спектром воздействия. При необходимости используют антипаразитарные средства, ингибиторы протеолитических ферментов, человеческие иммуноглобулины.
При поддиафрагмальных, подпеченочных и при межкишечных абсцессах дренирование осуществляется через переднюю брюшную стенку под контролем УЗИ. Если гной скопился в малом тазу, то доступ происходит через прямую кишку или позадиматочное пространство.
При неэффективности предыдущего метода, в случае труднодоступного расположения абсцесса выполняется общий доступ путем срединного разреза. В обязательном порядке в брюшной полости оставляют дренажи для дальнейшего оттока гноя, регулярного промывания растворами антисептика.
Ингибиторы протеолиза («Гордокс», «Контрикал») помогают остановить процессы распада ткани, а также улучшают проникновение антибактериальных препаратов в место воспаления. При недостаточном ответе пациента на системную противомикробную терапию к лечению добавляют иммуноглобулины, которые содержат антитела против большого количества микроорганизмов.
При отсутствии должного лечения возрастает риск развития таких осложнений:
- Разлитой перитонит вследствие разрыва капсулы абсцесса. Проявляется острой болью, ухудшением состояния, появлением сильного напряжения мышц брюшного пресса, тахикардией, лихорадкой.
- Сепсис – системная ответная реакция организма на гнойное воспаление. Характеризуется выраженной интоксикацией, образованием некрозов во внутренних органах и полиорганной недостаточностью.
В случае проведения оперативного вмешательства, аспирации гноя и назначения адекватной антибактериальной терапии, прогноз заболевания является благоприятным — возможно полное излечение.
источник
Чаще всего, такой абсцесс является осложнением вторичного перитонита, который возникает из-за проникновения в брюшную полость содержимого кишечника.
Также нередко он возникает при протекании перфоративного аппендицита.
Кроме того, абсцесс может появиться после проникновения выпота, крови или гноя при:
- несостоятельности анастомозов;
- травматических повреждениях;
- проведения дренажа гематом.
Иногда абсцесс внутри брюшной полости может возникать после операции — это связано с панкреонекрозом.
В 70 % случаев данная болезнь имеет забрюшинную локализацию. На оставшиеся проценты приходится развитие абсцесса непосредственно внутри одного из органов, находящегося внутри брюшной полости человека.
Зачастую, данная патология начинает развиваться по прошествии месяца после появления перитонита.
Наиболее частыми местами появления этих образований в брюшной полости являются — район поясницы, большой сальник, брыжейка брюшины, малый таз, диафрагма и полость под ней, ткани органов с паренхиматозным строением.
Причинами абсцесса брюшной полости также могут явится и гнойные воспалительные процессы в женских половых органах:
- аднексит;
- острый сальпингит;
- пиовар;
- параметрит;
- пиосальпинкс.
Иногда данная патология является следствием панкреатита. В таком случае, ее развитие связано с влиянием ферментов поджелудочной железы на окружающую клетчатку. Это и приводит к воспалительной реакции.
Также абсцесс может появляться как осложнение одного из следующих заболеваний:
- острого холецистита;
- прободения язвы;
- туберкулезного спондилита;
- болезни Крона;
- остеомиелита позвоночника;
- паранефрита.
В самом начале возникновения такой патологии клиническая картина не будет определенной:
- повышение температуры интермиттирующего или гектического характера;
- озноб и тахикардия;
- паралитическая непроходимость в заднем проходе;
- напряженность мышц передней стенки органа;
- отсутствие аппетита;
- сильная тошнота.
Поддиафрагмальный вид проявляется:
- болью в подреберье с ярко выраженной иррадиацией в район лопатки, спины, надплечья, которая усиливается при глубоких вдохах;
- ходьбой, при которой пациент сгибается в ту сторону, где есть ощутимый дискомфорт, при этом поддерживает одной рукой область нездорового подреберья;
- повышением фебрильной температуры интермиттирующей природы.
При недуге в дугласовом пространстве людей беспокоит чувство постоянной тяжести и распирания, они страдают коликами в нижней части живота, учащенным и болезненным мочеиспусканием, учащением стула или поносом со слизью, тенезмами. Температура тела может увеличиваться до фебрильных цифр.
При наличии межкишечных типов у пациентов отмечается тупая боль с умеренной проявленностью без четкой локализации, периодические вздутия.
Хирургическое лечение абсцесса брюшной полости проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры.
Принципы оперативного лечения всех видов абсцессов брюшной полости заключаются во вскрытии гнойника, его адекватном дренировании и санации. Доступ к абсцессу брюшной полости определяется его локализацией: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства — трансректально или трансвагинально; псоас-абсцесса — из люмботомического доступа и т. д. При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания.
Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства.
Заподозрить воспалительный процесс в брюшной полости можно уже по клинической картине. Методы пальпации и перкуссии позволяют примерно определить его локализацию. В анализе крови выявляется высокий лейкоцитоз со сдвигом формулы влево, анемия. В диагностике помогают ультразвуковое исследование органов брюшной полости, обзорная рентгенография, ангиография, компьютерная томография.
источник
Синдром распада опухоли — обычное явление, при котором наблюдаются характерные признаки отмирания клеток злокачественных новообразований в организме. Обычно такой процесс наступает тогда, когда больной не получает должного лечения от рака. Но часто встречается и такое, что даже после прохождения курсов химиотерапии опухоль распадается, если болезнь не поддается лечению и продолжает прогрессировать.
Как правило, остатки опухоли во время распада выходят из организма. Это практически не доставляет неудобств, если врачи вовремя назначают препараты, облегчающие процесс. Намного хуже, когда появляются раны, через которые выходит много гноя на поверхность, а еще распад во внутренние органы, который характеризуется осложнениями.
На сегодняшний день есть ряд симптомов, которые характеризуют процесс распада раковых опухолей. Для каждого вида распада симптомы свои. Поэтому следует рассмотреть их более подробно, чтобы вовремя идентифицировать и облегчить общее состояние пациента.

- Вместе со стулом возможны небольшие выделения из организма. Если самочувствие человека плохое, а опухоли были не такими большими, то процесс идет практически безболезненно.
- Признаком выведения из организма продуктов распада злокачественных образований считается рвота. Это явление характерно практически каждому человеку, который проходит химиотерапию. Чем сложнее опухоль, тем сильнее и чаще случается рвота.
- Часто может повышаться температура тела, возникает слабость всего организма. Могут наблюдаться головокружения и боли. Особенно если опухоль находится в мозгу. Тогда нужно обязательно соблюдать дополнительное сложное лечение.
Более распространенным считается проявление синдрома распада опухолей через образование неприятных образований на коже. К таковым относятся всевозможные ранки, язвы, а еще жировики и гнойные большие прыщи. Понять, что это идет именно распад раковой опухоли, можно по таким признакам:
-
Ранки и язвы на коже возникают спонтанно и отличаются своими размерами. Как правило, они всегда влажные, так как постоянно выделяют жидкий гной. При его вытирании уже через небольшой промежуток времени появляется новая гнойная корочка.
- Язвочки могут появляться в любых местах на теле. Причем чаще всего это самые неожиданные места, где раньше кожа была чистая. Характерно образование больших жировиков, которые могут быть абсолютно безболезненными.
- Чаще всего ранки кровоточат, помимо того, что из них выделяется гной. А связано это с тем, что все токсины, которые появляются в результате распада опухоли, выделяются с кровью. Зараженная кровь, в свою очередь, должна выводиться из организма.
И, наконец, еще один ряд симптомов, которые характерны для распада опухоли во внутренние полости организма, чаще во время рака кишечника. Это опасное явление, так как при отсутствии своевременной помощи может возникнуть заражение внутренних тканей. Симптомы таковы:
Очень важно знать, что же следует делать, чтобы период распада прошел как можно безболезненнее и легче для пациента. Есть ряд правил, которые следует выполнять наряду с лечением в специализированной клинике и приемом препаратов, назначенных доктором:
-
При образовании на теле язв и ранок следует постоянно производить промывание, дезинфекцию и накладывание чистых стерильных повязок. Промывать раны можно теплой чистой водой, чтобы размягчалась гнойная корочка. Затем нужно все хорошо дезинфицировать раствором перекиси водорода или фурацилина. После нужно закрывать язвы чистой марлевой повязкой, которая меняется ежедневно или же несколько раз в день в зависимости от того, насколько большая опухоль в организме.
- Следует как можно больше употреблять жидкости, особенно отваров целебных трав. Это обеспечит обеззараживание полостей изнутри, а еще поможет организму бороться с токсинами. Жидкость хорошо помогает очищать кровь от отмерших продуктов распада и поддерживает работу печени и почек.
- Самое главное условие во время периода распада раковой опухоли и во время лечения рака в целом — употреблять как можно меньше еды. Ученые доказали, что в половине случаев голодание дает хороший прогноз. Так могут рассосаться даже самые опасные и большие опухоли.Связан такой феномен с тем, что когда организму не хватает катастрофически пищи, он начинает поглощать в себе те образования и клетки, которые ему не нужны. То есть, которые не несут никакой пользы организму. В результате легкого голодания новообразования просто организмом уничтожаются. Это становится заметно тогда, когда все образования на поверхности кожи, такие как жировики и тому подобные неприятности, начинают потихоньку сходить. Здоровье пациента понемногу восстанавливается, несмотря на сильную слабость организма, которая в данном случае в большей степени обуславливается исключительно голоданием. Но бывает это редко без специального лечения.
- Сразу после лечения следует периодически принимать пищу, чтобы организм не истощался полностью. Но при этом крайне важно соблюдать диету, где исключается из рациона употребление спиртных напитков, крепкого кофе и чая, жирной пищи, продуктов с большим количеством соли и острых специй.
- Обязательно используйте комплекс специальных поливитаминов, особенно в период голодания. Они будут в значительной мере поддерживать и без того ослабленный иммунитет, дадут организму силы бороться с выводящимися токсинами и с опухолью в целом. Какие именно витамины нужно употреблять особенно активно, должен посоветовать лечащий врач.
- Старайтесь не запускать даже после химиотерапии незначительные, воспалительные процессы внутри организма и на коже. Это касается даже небольшой простуды или мелкой сыпи. Ведь несмотря на то, что это не так существенно, в условиях распада опухоли или после сеансов химиотерапии организм тратит большие усилия.
Итак, весь синдром распада опухоли при отсутствии лечения или в условиях его неэффективности, а еще меры, которых следует в этот период придерживаться, рассмотрены.
Помните, что любое онкологическое заболевание лучше всего вовремя выявить и вылечить.
источник

Возбудителями абсцесса мягких тканей чаще являются стафилококки, реже — стрептококки, при абсцессах прочих локализаций характер флоры зависит от причины его возникновения и часто носит смешанный характер.
Особенностью абсцесса является наличие пиогенной оболочки — внутренней стенки полости, выстланной в ранние сроки грануляционной тканью, отграничивающей полость от окружающих тканей, а при последующем течении вокруг грануляционной ткани образуется соединительнотканная оболочка.
Наличие пиогенной мембраны резко ухудшает проникновение антибиотиков из кровотока в полость абсцесса, однако интоксикация организма за счет всасывания токсических продуктов из очага распада сохраняется. При нарушении пиогенной мембраны (расплавлении лидирующими ферментами гноя или резкое повышение давления в полости абсцесса) или снижении общих и местных иммунных механизмов инфекция распространяется из абсцесса, сопровождаясь сепсисом и гнойными затонами.
Патогенез. Гноеродные микроорганизмы могут попасть в ткани экзогенным (при инфицированной травме — проникающее ранение нестерильным объектом) или эндогенным (непосредственно распространяясь из соседних инфицированных областей, с током крови или лимфы из отдаленных участков организма) путями.
К формированию абсцесса предрасполагают: нарушение защитных механизмов организма, наличие инородных тел, ухудшение проходимости желчных, мочевых или дыхательных путей; ишемия или некроз тканей, скопление крови или экссудата в тканях; травма тканей. Сформировавшийся некроз тканей приводит к скоплению экссудата, образованию полости, в которой скапливаются лейкоциты, обуславливая абсцесс.
Клиническая картина и осложнения. Общие симптомы при абсцессах соответствуют проявлениям интоксикации с характерной температурной кривой. Суточные колебания температуры тела имеют амплитуду 1,5-3 °С, часто с потрясающими ознобами и проливным потом. Местные симптомы определяются локализацией абсцесса. Характерными являются: локальный болевой синдром и нарушение функций вовлеченных в воспалительный процесс органов и тканей. При глубоких абсцессах местные симптомы не выражены.
В диагностике помогают дополнительные методы исследования: УЗИ, рентгенологическое исследование, компьютерная томография, диагностическая пункция.
Осложнения абсцессов: бактериемия и распространение инфекции в отдаленные области; прорыв в соседние ткани и полости; аррозивное кровотечение вследствие воспаления, нарушение функции жизненно важных органов, истощение, связанное с общим воздействием анорексия и распада тканей. Прорыв абсцесса может привести к его самопроизвольному дренированию в соседние ткани или полости или во внешнюю среду.
Лечение главным образом хирургическое: вскрытие гнойника, иссечение некротических тканей и дренирование в сочетании с общей антибактериальной терапией. Мелкие абсцессы могут быть полностью иссечены в пределах здоровых тканей с наложением первичного шва. Некоторые виды абсцессов глубокой локализации (легкие, печень, мозг, забрюшинное пространство) могут лечиться пункционно под контролем УЗИ: проводится опорожнение гнойника и введением внутрь лекарственных веществ.
В редких случаях абсцесс может разрешиться самостоятельно, когда в результате протеолиза гноя образуется медленно резорбирующаяся водянистая стерильная жидкость. Если резорбция неполная, то образуются кисты с фиброзными стенками, в которых могут откладываться соли кальция и впоследствии формируются кальцификаты.
Абсцесс аппендикулярный — осложнение деструктивных форм острого аппендицита (выявляют примерно в 2% всех видов острого аппендицита). Первоначально формируется аппендикулярный инфильтрат, который затем либо рассасывается под влиянием консервативной терапии, либо, несмотря на соответствующее лечение, абсцедирует.
Симптомы, течение. В начале заболевания отмечается более или менее выраженный типичный болевой синдром острого аппендицита. В результате поздней обращаемости или неправильной догоспитальной диагностики острого аппендицита заболевание может идти по двум путям: прогрессирования перитонита и отграничения воспалительного процесса. В последнем случае через 2-3 дня болевой синдром уменьшается, температура снижается.
При пальпации живота не удается выявить мышечного напряжения или других симптомов раздражения брюшины. В правой подвздошной области определяется инфильтрат — довольно плотное, малоболезненное и малоподвижное опухолевидное образование.
Размеры инфильтрата могут быть различными, иногда он занимает всю правую подвздошную область. Нередко оказываются положительными симптомы Ровзинга и Ситковского. Лейкоцитоз, как правило, умеренный с наличием нейтрофильного воспалительного сдвига. С 5-7-го дня вновь повышается температура, усиливаются боль в правой подвздошной области, диспепсические явления. Боль нарастает при кашле, ходьбе, тряской езде. При осмотре язык влажный, обложен. Живот отстает при дыхании в правом нижнем квадранте, здесь же может определяться выбухание.
При пальпации — некоторое напряжение мышц, болезненность в этой зоне (иногда очень выраженная), слабоположительные симптомы раздражения брюшины. При глубокой пальпации определяется резко болезненный, неподвижный инфильтрат (флюктуации практически никогда не бывает). Могут быть нерезко выраженные явления паралитической кишечной непроходимости — при обзорной рентгеноскопии органов брюшной полости можно выявить уровни жидкости и пневматоз кишечника в правой половине живота.
При ректальном или вагинальном исследовании — болезненность, иногда можно пальпировать нижний полюс образования. В крови — высокий лейкоцитоз со сдвигом формулы влево. При динамическом наблюдении отмечается нарастание лейкоцитоза, температура принимает гектический характер. Постепенно нарастает болевой синдром, увеличиваются инфильтрат и болезненность в правой подвздошной области. Размер гнойника и точную его локализацию устанавливают при ультразвуковом исследовании.
Лечение оперативное. Перед операцией необходима премедикация антибиотиками и метронидазолом. Под общей анестезией производят вскрытие гнойника, лучше использовать внебрюшинный доступ. Полость промывают антисептиками и дренируют двухпросветными дренажами для активной аспирации содержимого с промыванием в послеоперационном периоде.
При вскрытии нагноившегося аппендикулярного инфильтрата не следует стремиться к одновременной аппендэктомии, несмотря на желание удалить деструктивно измененный червеобразный отросток. Поиски отростка в гнойной ране среди инфильтрированных и легкоранимых кишечных петель не только разрушают тканевой барьер, ограничивающий гнойник, но и могут привести к непоправимым осложнениям: массивному кровотечению, ранению кишки с последующим образованием кишечного свища и др. От введения тампонов в рану лучше воздержаться.
В послеоперационном периоде — дезинтоксикационная терапия, антибиотики (аминогликозиды) в сочетании с метронидазолом. При не удаленном червеобразном отростке приходится прибегать к плановой аппендэктомии, но не ранее чем через 3-4 мес после вскрытия гнойника.
Осложнения: сепсис, пилефлебит, абсцессы печени, прорыв гнойника в свободную брюшную полость с развитием разлитого перитонита.
Прогноз серьезный, зависит от своевременности и адекватности оперативного вмешательства.
Абсцессы брюшной полости подразделяют на три группы: поддиафрагмальные, абдоминальные (межкишечные) и тазовые (дугласова пространства). Чаще они развиваются на фоне генерализованного перитонита, вызванного такими причинами, как травма, перфорация органов брюшной полости или местного перитонита, связанного с очагом инфекции в прилежащих областях.
Они, как правило, полимикробные, причем чаще имеется сочетание аэробных микробных ассоциаций (кишечная палочка, стрептококки, протей и др.) и анаэробов (бактероиды, клостридии, фузобактерии и др.). Внутрибрюшинные гнойники могут быть одиночными и множественными.
Симптомы, течение. Вначале симптоматика нечеткая: обычно вновь повышение температуры интермиттирующего или гектического характера, сочетающееся с ознобом и тахикардией. Частыми симптомами являются паралитическая кишечная непроходимость, местное напряжение мышц передней брюшной стенки, отсутствие аппетита, тошнота. Интенсивность симптомов зависит от величины абсцесса, его локализации, интенсивности антибактериальной терапии.
Напряжение мышц и боль обычно более выражены при абсцессах, расположенных в мезогастрии (близко к передней брюшной стенке); поддиафрагмальные гнойники дают менее выраженную местную симптоматику. В крови обнаруживается лейкоцитоз со сдвигом формулы влево. При обзорной рентгеноскопии органов брюшной полости можно обнаружить уровень жидкости в полости абсцесса с газом над ним. Контрастное исследование желудочно-кишечного тракта может выявить оттеснение кишечника или желудка воспалительным инфильтратом.
Если абсцесс обусловлен несостоятельностью швов соустий, в ряде случаев можно выявить поступление контрастного вещества из просвета желудка (кишечника) в полость гнойника. В диагностике гнойников брюшной по лести ведущую роль играет ультразвуковое сканирование брюшной полости, компьютерная томография. Ультразвуковое исследование особенно показано при локализации гнойника в верхней части брюшной полости.
Поддиафрагмальные абсцессы возникают в результате оперативных вмешательств на желудке, двенадцатиперстной кишке, желчном пузыре и желчевыводящих путях, при разрыве абсцессов печени. Около 55% поддиафрагмальных абсцессов локализуются справа, 25% — слева, 20% случаев приходится на множественные абсцессы. Левосторонние гнойники чаще обусловлены осложнениями после спленэктомии, панкреатита, несостоятельностью швов после гастрэктомии и проксимальной резекции желудка. Несколько реже поддиафрагмальные абсцессы, особенно правосторонние, обусловлены скоплением остаточного гноя после купирования диффузного перитонита.
Скоплению жидкости в поддиафрагмальном пространстве способствуют такие факторы, как отрицательное давление в этой области, возникающее при дыхательных движениях диафрагмы, а также повышенное внутрибрюшное давление в нижних отделах брюшной полости, приводящее к перемещению жидкости кверху.
Симптомы, течение. Боль в подреберье с иррадиацией в лопатку или надплечье (симптом Кера); больной ходит, согнувшись в больную сторону, поддерживая рукой область подреберья. При пальпации определяется ригидность мышц верхних отделов брюшной стенки и болезненность по ходу межреберных промежутков в зоне локализации гнойника. При переднем расположении абсцесса болевой синдром более выражен.
При длительном течении может появиться пастозность и выбухание межреберных промежутков соответственно локализации абсцесса, выраженная болезненность в этой области. При глубоком, заднем расположении гнойника иногда единственным признаком абсцесса может быть лихорадка, которая отмечается практически во всех случаях. Могут быть такие неспецифические симптомы, как похудание и анорексия.
При рентгенологическом исследовании — высокое стояние и ограничение подвижности при дыхании купола диафрагмы, в легких — ателектазы, пневмонические фокусы в нижних сегментах легкого, жидкость в плевральной полости. В брюшной полости возможно выявление уровня жидкости под диафрагмой, смещение соседних органов абсцессом. Точный диагноз может быть установлен при УЗИ или КТ брюшной полости. УЗИ наиболее эффективно при правостороннем поддиафрагмальном абсцессе, КТ особенно информативна при локализации абсцесса в левом квадранте брюшной полости.
Осложнения и прогноз. Возможен прорыв абсцесса в плевральную полость с развитием эмпиемы, абсцесса легких или пневмонии. Прорыв в брюшную полость может осложниться развитием разлитого перитонита. Иногда возможно сдавление нижней полой вены, приводящее к отеку нижних конечностей. Летальность достигает 20-25%; смерть наступает из-за последствий выраженного инфекционного процесса, истощения и других осложнений (сепсис, тромбоэмболия легочной артерии и др.).
Лечение оперативное — вскрытие и дренирование абсцесса. При выборе доступа имеет значение точная локализация гнойника. При передних поддиафрагмальных гнойниках используют внебрюшинное вскрытие его по Клермону — разрез по ходу реберной дуги. Доходят до поперечной фасции, отстаивают ее до зоны размягчения и вскрывают гнойник. Полость промывают и дренируют двухпросветным дренажем для активной аспирации с промыванием. При задней локализации используют внеплевральный доступ по ложу XII ребра после его иссечения.
Абсцессы интраабдоминальные, располагающиеся между поперечноободочной кишкой и тазовой областью, включают абсцессы правого и левого нижних квадрантов живота и межкишечные абсцессы. Брыжейка поперечной ободочной кишки является барьером на пути распространения гнойника на верхний этаж брюшной полости. Межкишечные абсцессы часто множественные.
Абсцессы правого нижнего квадранта развиваются чаще всего как осложнение острого аппендицита, реже — дивертикулита кишечника, перфорации язвы двенадцатиперстной кишки, когда ее содержимое стекает по правому латеральному каналу. Абсцессы левого нижнего квадранта встречаются в основном как следствие перфорации дивертикулов ободочной кишки, реже при перфорации при раке толстой кишки.
Межкишечные абсцессы представляют собой скопления гноя между петлями тонкой и толстой кишок и их брыжейками. Они развиваются при несостоятельности анастомозов, шва кишки, как осложнение острой перфорации, болезни Крона и др. Точную локализацию и размер гнойника устанавливают при УЗИ и КТ. Нередко межкишечный абсцесс сочетается с тазовым абсцессом.
Диагноз обычно труден. Подозревать развитие межкишечного абсцесса возможно у больного, перенесшего перитонит с неполным выздоровлением, при рецидиве симптомов гнойной интоксикации организма. При осмотре определяются напряжение брюшных мышц и выраженная болезненность в области гнойника, в ряде случаев — асимметрия брюшной стенки (особенно при гнойниках, имеющих контакт с брюшной стенкой).
При пальпации может определяться патологическое образование, умеренно болезненное и неподвижное. При обзорной рентгеноскопии органов брюшной полости — уровень жидкости, явления пареза кишечника, оттеснение петель кишки при контрастном исследовании.
Лечение оперативное — вскрытие и дренирование гнойника. Перед операцией обязательна премедикация антибиотиками и метронидазолом. Доступ зависит от локализации и количества гнойников. При множественных гнойниках приходится широко вскрывать брюшную полость.
Прогноз при одиночных гнойниках обычно благоприятный.
Осложнения: сепсис, прорыв гнойника в свободную брюшную полость с развитием перитонита.
Абсцесс дугласова пространства обусловлен большей частью перфоративным аппендицитом, перфорацией дивертикула ободочной кишки, реже он является остаточным гнойником при лечении диффузных форм перитонита. В связи с тем что гнойник не имеет непосредственного контакта с передней брюшной стенкой, при пальпации брюшной стенки патологических признаков и симптомов выявить практически не удается.
Больные жалуются на чувство тяжести, распирание, боль в нижней половине живота, учащенное и болезненное мочеиспускание, учащение стула или понос с тенезмами. При пальцевом ректальном или вагинальном исследовании на передней стенке прямой кишки определяется болезненный инфильтрат с размягчением в центре.
Необходим дифференциальный диагноз с воспалительными заболеваниями женской половой сферы.
Лечение. Трансректальное или трансвагинальное вскрытие и дренирование гнойника. Антибиотикотерапию рекомендуется начинать с клиндамидина или метронидазола в сочетании с аминогликозидами (тобрамицином или гентамицином).
Прогноз при одиночном тазовом абсцессе обычно благоприятный.
Абсцесс легкого — образовавшаяся вследствие некроза легочной ткани локальная полость с гноем, окруженная зоной пневмонита. Гангрена легкого обозначает сходный, но более диффузный и обширный процесс с преобладанием некроза. Как правило, абсцессы легких возникают после аспирации инфицированного материала из верхних дыхательных путей, происходящей в бессознательном состоянии или в алкогольном опьянении, а также при заболеваниях ЦНС, наркозе или передозировке седативный средств.
Образование абсцесса может осложнять пневмонию, вызванную стафилококком, клебсиеллой, стрептококком, анаэробами, а также контактная инфекция при эмпиеме плевры, поддиафрагмальном. К непрямым причинам относятся септические эмболы, попадающие гематогенным путем из очагов остеомиелита, гонита, простатита, реже отмечается лимфогенный путь — занос при фурункулах верхней губы, флегмонах дна полости рта. Множественные абсцессы, чаще двусторонние, возникают в результате септикопнении.
Абсцесс легкого может быть осложнением инфаркта легкого, распада раковой опухоли в легком. Чаще стала встречаться гематогенная диссеминация, связанная с эндокардитом трехстворчатого клапана, вызванного золотистым стафилококком, особенно у инъекционных наркоманов.
Острый абсцесс с перифокальной воспалительной инфильтрацией легочной ткани может перейти в хроническую форму с образованием плотной пиогенной оболочки.
Симптомы, течение. Начало может быть острым или постепенным. Ранние симптомы — симптомы пневмонии: кашель с мокротой, потливость, лихорадка, потеря аппетита. При развернутой картине абсцесса легких — гнойнорезорбтивная лихорадка, гектическая температура, одышка, локальная боль при дыхании, пароксизмы лающего кашля с увеличением количества мокроты при перемене положения тела. Гнилостный запах, который может ощущаться на некотором расстоянии от больного, указывает на анаэробную инфекцию.
Физикально: небольшой участок укорочения перкуторного звука, свидетельствующий о локальном пневмоническом уплотнении, и обычно ослобленное (а не бронхиальное) дыхание. Возможны разнокалиберные хрипы. Если полость крупная (встречается редко), может определяться тимпанит и амфорическое дыхание.
Типична трехслойная мокрота: желтоватая слизь, водянистый слой, на дне — гной. При прорыве гноя в бронхиальное дерево в течении нескольких часов или дней откашливается большое количество гнойной, иногда зловонной мокроты, нередко — с гангренозной легочной тканью. Нередким осложнением является перфорация в свободную плевральную полость с образованием эмпиемы плевры. В крови — лейкоцитоз со сдвигом формулы влево, анемия, гипоальбуминемия и диспротеинемия.
Окончательный диагноз устанавливают с помощью рентгенологического исследования в прямой и боковой проекциях, а также томографии. Более информативна компьютерная рентгеновская томография. Важную роль играет бронхоскопия с аспирацией гноя для определения микрофлоры и выбора антибиотиков, биопсией для дифференциальной диагностики с распадающейся опухолью.
Лечение проводят в стационаре. Постуральный дренаж, бронхоскопическая санация, антибиотикотерапия с учетом еженедельно повторяемой антибиотикограммы. Хирургическое лечение показано только при отсутствии эффекта от консервативного лечения.
Прогноз благоприятный: в большинстве случаев отмечается облитерация полости абсцесса и выздоровление. Обязателен рентгенологический контроль через 3 и 6 мес после выздоровления.
Абсцесс мягких тканей возникает в результате проникновения инфекции в мягкие ткани при повреждениях кожного покрова или слизистой оболочки, в том числе при микротравмах. Гнойник при этом располагается обычно поверхностно. Возбудитель — большей частью стафилококк в сочетании с кишечной палочкой (иногда анаэробами).
Симптомы, течение. В начальной стадии появляется инфильтрат без четких границ, в последующем формируется абсцесс с типичными признаками: боль, гиперемия, отечность, флюктуация, повышение температуры. При поверхностно расположенных гнойниках флюктуация появляется рано, при более глубоко расположенных — поздно; для диагностики в таких случаях можно использовать ультразвуковое исследование или диагностическую пункцию инфильтрата толстой иглой.
Лечение оперативное — широкое вскрытие и дренирование полости абсцесса. При глубоко расположенных гнойниках можно использовать закрытый метод лечения — небольшой разрез, кюретаж внутренней стенки с аспирацией содержимого, активное проточнопромывное дренирование полости двухпросветным дренажем или системой дренажей, что позволяет сократить сроки лечения больных и улучшить эстетический результат лечения.
Абсцессы мягких тканей постинъекционные возникают при введении инфицированного содержимого или неправильного введения в подкожную клетчатку лекарственных препаратов, предназначенных только для внутримышечного введения. В последнем случае может возникнуть асептический некроз клетчатки с последующим гнойным расплавлением тканей. Локализуется процесс в местах выполнения манипуляции: ягодичные области, наружная поверхность плеча и бедра, передняя брюшная стенка, локтевые сгибы.
Симптомы, течение. Через несколько дней после инъекции (обычно 4-6) появляются нарастающая боль в области инъекции, повышение температуры, местно определяется инфильтрат, болезненный при пальпации, гиперемия кожи, отек, еще через 2-3 дня появляется флюктуация.
Диагноз абсцесса обычно ставят после диагностической пункции толстой иглой.
Лечение. В начальной стадии (до развития гнойного расплавления) консервативное лечение: УВЧ, противовоспалительные препараты, полуспиртовые повязки, в ряде случаев антибиотики. При возникновении гнойника (ранняя диагностика с помощью ультразвукового исследования или диагностической пункции инфильтрата толстой иглой) его вскрывают.
Прогноз благоприятный, зависит от основного заболевания, по поводу которого производилась инъекция. Длительная задержка оперативного лечения может привести к сепсису и массивным затекам гноя по клетчаточным пространствам.
Профилактика. Использование только разовых шприцев и игл. Недопустимо применение засорившихся и прочищенных мандреном игл. Для внутримышечных инъекций нельзя использовать иглы, предназначенные для внутрикожных, подкожных и внутривенных инъекций, поскольку толщина подкожной клетчатки в ягодичной области иногда может достигать 8-9 см. Необходимо каждый раз менять сторону инъекции.
Абсцесс печени. Бактериальные абсцессы после широкого применения антибиотикотерапии стали более редким заболеванием. Они наблюдаются в результате:
- восходящего холангита при полной или частичной обструкции желчных путей камнями, опухолью или вследствие стриктуры;
- портальной бактериемии вследствие интраабдоминальной инфекции (например, при деструктивном аппендиците);
- системной бактериемии с отдаленным источником, когда микроорганизмы достигают печени через печеночную артерию;
- прямого распространения из очагов инфекции в соседних тканях вне желчных путей;
- травматического повреждения (тупого, с образованием гематомы или инфицирования при проникающих ранениях).
В большинстве случаев абсцесс одиночный, но при системной бактериемии или полной обструкции желчных путей часто образуются множественные абсцессы.
Бактериальную флору в абсцессе обнаруживают примерно в 50% случаев. При сепсисе чаще высевают золотистый стафилококк, гемолитический стрептококк, при билиарных абсцессах чаще обнаруживают кишечную палочку или смешанную флору. В последние годы большое внимание уделяют анаэробной флоре, которую возможно обнаружить лишь при посеве гноя на специальную среду.
Симптомы, течение. Абсцесс печени вторичен, поэтому на фоне клинических проявлений основного заболевания температура приобретает интермиттируюгций или гектический характер, появляются озноб, потливость, тошнота, снижается аппетит. Боль является поздним симптомом и чаще встречается при одиночных крупных абсцессах.
Часто увеличивается печень и появляется болезненность ее края при пальпации. Иногда возникает иктеричность кожи и склер. В анализе крови — высокий лейкоцитоз со сдвигом формулы влево, анемия, повышение СОЭ, увеличение щелочной фосфатазы и билирубина, снижение альбумина. В посеве крови примерно в 30% выявляется возбудитель заболевания.
При обзорной рентгеноскопии органов брюшной полости обнаруживают высокое стояние и ограничение подвижности правого купола диафрагмы, возможно скопление жидкости в плевральном синусе. При газообразующей флоре на фоне тени печени может определяться уровень жидкости, иногда обнаруживается деформация верхнего контура печени.
В диагностике помогают ультразвуковое исследование печени, компьютерная томография, ангиография, а также сканирование печени с технецием-99.
Лечение. Антибиотикотерапия в соответствии с чувствительностью микрофлоры. Для создания большей концентрации антибиотика в печени возможна региональная антибиотикотерапия через катетер, введенный в печеночную артерию (по Сельдингеру) или в пупочную вену после ее выделения и инструментального бужирования с целью дилатации.
При одиночных больших или нескольких крупных абсцессах показано оперативное лечение — вскрытие и дренирование гнойника. Доступ — лапаротомия или тораколапаротомия. Наиболее щадящим и в то же время эффективным методом лечения (особенно при множественных абсцессах) является чрескожное дренирование гнойника под контролем компьютерного томографа или ультразвукового сканера.
Осложнения: сепсис, поддиафрагмальный абсцесс, прорыв абсцесса в свободную брюшную или в плевральную полость, эмпиема плевры, гнойный перикардит.
Прогноз всегда очень серьезный. При одиночных крупных абсцессах в случае своевременного дренирования выздоравливают до 90% больных. Множественные абсцессы и не дренированные одиночные почти всегда приводят к смерти.
Амебный абсцесс печени — осложнение острого или рецидивирующего кишечного амебиаза. Амебные абсцессы встречаются преимущественно в среднем возрасте, чаще у мужчин. Амебный абсцесс обычно одиночный, крупный, располагается чаще в правой доле. Содержимое абсцесса жидкое, характерного краснокоричневого цвета (так называемая паста анчоусов).
Симптомы, течение. Клиническая картина почти аналогична пиогенным абсцессам, однако температура обычно несколько ниже, чем при пиогенных абсцессах, пока не присоединяется вторичная инфекция. В анамнезе обычно имеются данные о перенесенной дизентерии. В крови — положительный тест иммунофлюоресценции, присутствие в кале Entamoeba histolytica.
Лечение. Оперативное лечение не показано, пока не будет ликвидирована кишечная фаза заболевания.
Метронидазол по 30 мг/кг 3 раза в день в течение 10 дней, затем
10 дней дают половинную дозу его. Одновременно назначают резохин в течение 2 дней по 2-3 г. в день, затем в течение 3 нед 0,5 г. 1 раз в день, в последующем проводят лечение тетрациклином. Если, несмотря на лечение амебицидами, клиническая или рентгенологическая картина асбцесса печени сохраняется, показана его пункция, а при недостаточном дренировании и появлении признаков вторичного инфицирования — наружное дренирование.
Прогноз. Летальность при амебном абсцессе составляет 6-17%; она обусловлена развитием осложнений — прорывом в свободную брюшную или в плевральную полость, перикард и др.
Абсцесс поджелудочной железы обычно развивается в очаге некроза железы, включая псевдокисты, возникающие после острого панкреатита. Инфекционным агентом, как правило, становится кишечная микрофлора — аэробные грамотрицательные палочки, а также анаэробные микроорганизмы.
Симптомы, течение. В ряде случаев, через одну или несколько недель после перенесенного острого панкреатита, возникают лихорадка, боли в области живота, тошнота, иногда парез кишечника, болезненность при пальпации живота. Примерно в половине случаев в верхнем этаже брюшной полости пальпируется объемное образование.
При отсутствии дренирования возможны осложнения: перфорация прилежащих органов (кишки, желудка), аррозивные кровотечение, распространение гнойного процесса на клетчатку забрюшинного пространства с развитием забрюшинной флегмоны.
Лечение включает оперативное дренирование или чрескожное пункционное дренирование под контролем УЗИ. До получения результатов бактериологического исследования рекомендуется монотерапия цефокситином или цефотетаном, либо комбинированное лечение — клиндамицин или метронидазол в сочетании с аминогликозидом (тобрамицином или гентамицином).
Абсцесс селезенки развивается в основном в результате генерализованной инфекции из какого-либо очага. Чаще это небольшие множественные бессимптомные очаги, выявляемые при аутопсии.
Клинически проявляющиеся абсцессы селезенки обычно единичные и возникают в результате: системной бактериемии (напр, при экдокардите), при которой метастатический гнойный очаг возникает в селезенке; инфекционного процесса при травме селезенки, при инфаркте селезенки (при гемоглобинопатиях) или при других заболеваниях (малярии, эхинококковой кисте); распространении инфекции из прилегающих областей (например, при поддиафрагмальном абсцессе).
Симптомы, течение. Основные признаки — подостро начинающиеся лихорадка, левосторонние боли в верхней части живота или нижней части грудной клетки, иногда с иррадиацией в левое плечо. Иногда пальпируется увеличенная селезенка, в редких случаях выслушивается шум трения селезенки.
При рентгенологическом исследовании обнаруживаются объемное образование в левом верхнем квадранте живота; внекишечный газ в полости абсцесса, обусловленный жизнедеятельностью газообразующих микроорганизмов; смещение других органов, включая почки, ободочную кишку и желудок; высокое стояние левого купола диафрагмы, левосторонний плевральный выпот. При УЗИ заметны абсцессы более 2-3 см. Наиболее информативным методом является КТ.
Лечение заключается в применении антибиотиков общего действия и удаления гноя путем дренирования чрескожным катетером или спленэктомии.
источник


 волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью; Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром. Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота. Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.). Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.




 Ранки и язвы на коже возникают спонтанно и отличаются своими размерами. Как правило, они всегда влажные, так как постоянно выделяют жидкий гной. При его вытирании уже через небольшой промежуток времени появляется новая гнойная корочка.
Ранки и язвы на коже возникают спонтанно и отличаются своими размерами. Как правило, они всегда влажные, так как постоянно выделяют жидкий гной. При его вытирании уже через небольшой промежуток времени появляется новая гнойная корочка. При образовании на теле язв и ранок следует постоянно производить промывание, дезинфекцию и накладывание чистых стерильных повязок. Промывать раны можно теплой чистой водой, чтобы размягчалась гнойная корочка. Затем нужно все хорошо дезинфицировать раствором перекиси водорода или фурацилина. После нужно закрывать язвы чистой марлевой повязкой, которая меняется ежедневно или же несколько раз в день в зависимости от того, насколько большая опухоль в организме.
При образовании на теле язв и ранок следует постоянно производить промывание, дезинфекцию и накладывание чистых стерильных повязок. Промывать раны можно теплой чистой водой, чтобы размягчалась гнойная корочка. Затем нужно все хорошо дезинфицировать раствором перекиси водорода или фурацилина. После нужно закрывать язвы чистой марлевой повязкой, которая меняется ежедневно или же несколько раз в день в зависимости от того, насколько большая опухоль в организме.