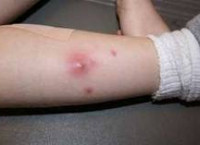
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Опорно-двигательная система человека – довольно сложный «механизм», который подвергается испытанию всю жизнь. Периодически возникающие проблемы с суставами доставляют массу неприятностей. Одним из таких малоприятных заболеваний является и бурсит, лечение которого следует начинать при первых симптомах.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Бурсит – воспаление синовиальной сумки, сопровождающееся скоплением жидкости (экссудата). Синовиальные сумки расположены там, где есть мышцы. Они играют роль амортизатора, снижающего давление и уменьшающего трение тканей во время движения. Чаще всего воспаляются синовиальные сумки плечевого, локтевого и коленного суставов. Эти суставы наиболее подвержены травмам, особенно у спортсменов, что позволяет охарактеризовать бурсит, как профессиональное заболевание.
Продолжительность воспалительного процесса около двух недель. Повторный бурсит длится значительно дольше, переходя в хроническую форму.
В месте повреждения сустава появляется отек из-за скопления жидкости. Данная жидкость – экссудат, образуется ввиду разложения накопившейся крови. Такое новообразование называется экссудативный выпот. Ткани, прилегающие к суставу, сдавливаются, и в пространство между клетками попадает транссудат. Возникает боль из-за давления на нервные окончания.
Не всегда можно распознать отек визуально. Если воспаление началось глубоко в бурсе, то без специального исследования (бурсографии) не обойтись.
По мере развития опухоли на стенках суставного мешка откладываются соли кальция, вызывая дисбаланс. Для растворения обызвествления используются препараты магния.
Бурсит классифицируют двумя видами: острый и хронический, которые отличаются силой болевых ощущений.
Главной причиной, отчего возникает болезнь, является какая-либо травма, ушиб или растяжение. Когда к этому еще «примешивается» инфекция – гнойное воспаление неизбежно. Например, фурункул, возникший рядом с синовиальной сумкой, является источником микробов, которые с током крови проникают в синовиальный мешок. Серозный или гнойный экссудат, растягивает его. В результате образуется опухоль. Еще причинами болезни могут быть:
- Воспалительные заболевания суставов: артрит, подагра, фурункулез, рожа, остеомиелит.
- Острые респираторные вирусные инфекции, грипп, бронхит, абсцесс.
- Нарушение обменного процесса.
- Плоскостопие, ношение неудобной обуви.
- Механические травмы бурсы.
- Кальцинат сухожилий.
- Аллергия, отравления.
- Аутоиммунные заболевания.
- Заболевания лор-органов: ангина, гайморит, отит.
В течение всей жизни суставы испытывают чрезмерные нагрузки и последствия этого «не заставят себя ждать». Хотя в группе риска и находятся в основном спортсмены: гольфисты, велосипедисты, футболисты и др., бурсит может появиться у каждого. Любительницы высоких каблуков также рискуют наравне со спортсменами, грузчиками или людьми с избыточным весом.
Появление в месте травмы припухлости, сопровождающейся болью и локальным повышением температуры – главный симптом бурсита. Движения поврежденного сустава затрудняются, кожа вокруг воспаления краснеет, усиливается болевой синдром. Отечность возникает в месте расположения синовиальной сумки и достигает в диаметре 10 см. Общие симптомы бурсита:
- Ограниченность движений из-за обызвествления стенок сумки;
- Отек межклеточного пространства;
- Гиперемия (покраснение кожи в области воспаления);
- Повышение температуры тела, сначала в месте локализации боли, а затем и общей (до 400);
- Тошнота, головокружение, слабость;
- Увеличение лимфатических узлов.
По характеру боли различают острый и хронический бурсит. Острое воспаление возникает мгновенно буквально за 1-2 дня. Хроническое течение болезни длится годами, с периодическим обострением и проявлением симптомов. А когда количество скопившейся жидкости в полости отека достигает критического уровня, образуется гигрома (киста). Так как причины возникновения бурсита разные, различают и различные виды:
- Инфекционный (септический);
- Травматический (асептический).
При бурсите инфекция проникает либо вследствие нарушения целостности кожных покровов, либо через лимфатические пути или кровь.
Возбудителями инфекции становятся следующие микроорганизмы: гонококки, стафилококки, стрептококки, пневмококки. А также бруцеллез, туберкулезная или кишечная палочка.
Именно вид воспалительного процесса определяет и характер экссудата. Содержание мешка может быть серозное, гнойное, геморрагическое.
В человеческом организме около 150 синовиальных сумок, которые помогают суставам работать. Точки контакта движущихся костей, связок, сухожилий смягчает бурса. Она обеспечивает движение плечевого, локтевого, коленного, голеностопного, а также бедренного сустава. Именно эти суставы и подвержены в большей степени бурситу. Так как сумки расположены в разных местах, то и заболевание развивается либо в подкожной клетчатке (подкожный бурсит), либо в подфасциальном клеточном пространстве. Еще бывает подмышечный и подсухожильный бурсит.
Независимо от локализации боли, главные составляющие борьбы с болезнью – покой и неподвижность сустава. Как лечить бурсит зависит от вида воспаления, но в любом случае это будет комплексная терапия. Что в нее входит:
Медикаментозное лечение бурсита направлено на уменьшение боли и подавление воспалительного процесса. Для этого применяются антибиотики, анестезирующие препараты, лекарства для повышения иммунитета. На болевой участок наносят мазь Вишневского, что способствует рассасыванию экссудата.
При остром неинфекционном бурсите для снятия боли применяют аспирин. Если это не помогает, делают внутримышечные инъекции новокаина или гидрокортизона. Из таблеток назначают: ибупрофен, напроксен, индометацин. Дозировка зависит от того насколько сильны симптомы. В качестве согревающих мазей и компрессов используют как аптечные препараты («Коллаген Ультра»), так и средства приготовленные дома.
Лечение бурсита также может включать в себя следующие физиотерапевтические процедуры:
- Облучение ультрафиолетом;
- УВТ – лечение акустическими волнами;
- Индуктотермию (использование магнитного поля);
- Электрофорез (введение лекарства с помощью тока);
- Парафиново-озокеритовые аппликации.
Все эти действия направлены на активизацию обменных процессов организма. Назначают их строго индивидуально, в соответствии с симптомами заболевания.
Для уменьшения боли при лечении бурсита, и снятия отека проводят лечебный массаж, который с легкостью можно провести в условиях дома. Сустав, пораженный бурситом, фиксируется в неподвижном состоянии при помощи эластичного бинта или гипсовой лонгеты. Можно воспользоваться бандажом или шиной. Массаж проводят непосредственно через одежду пакетом со льдом.
При остром бурсите локтевого отростка инфекционной этиологии содержимое бурсы удаляется при помощи разреза и установки дренажа. Данный способ предотвращает развитие остеомиелита. Противомикробная терапия (цефалотин, оксациллин), остановит распространение инфекции.
Важно: в полость синовиальной сумки антибиотики не вводят!
Хронический бурсит приводит к операции. Дело в том, что кальциевые отложения, возникающие с течением времени, приносят массу неудобств. Небольшие отложения удаляются при помощи иглы (аспирации).
Гнойный бурсит приводит к удалению части околосуставной сумки. В крайних случаях сумку удаляют полностью (бурсэктомия).
Лечение суставов Подробнее >>
Ни в коем случае нельзя вскрывать экссудат дома самостоятельно! Это чревато летальным исходом.
Простые домашние рецепты во многом облегчают лечение бурсита и приводят к скорейшему выздоровлению. Несколько рецептов для приготовления дома:
- Солевой компресс, например, помогает выходу скопившейся жидкости и облегчает симптомы болезни. Столовую ложку растворить в 0,5л кипятка. Пропитать данным раствором плотную ткань и наложить компресс на больной участок сустава на 8 часов. Замотать пленкой, утеплить.
- Капустный компресс – обезболивает и снимает воспаление, хороший антисептик. Широкий лист свежей капусты, освобожденный от прожилок, отбить деревянным молотком или скалкой до появления сока. Пораженный воспалением сустав намазать небольшим слоем меда и покрыть подготовленным капустным листом. Укутать.
- Медовая мазь обладает рассасывающим действием. Смешать мед, спирт и сок алоэ (2:3:1). Наносить на болезненные суставы два раза в день.
Своевременно начатое лечение бурсита дает шанс вылечить болезнь уже за неделю. Более сложные случаи лечатся дольше, и полное улучшение самочувствия с исчезновением симптомов наступает не раньше чем через 3 месяца. Пациенту назначается лечебная гимнастика с постепенным увеличением нагрузки. Даются рекомендации о проведении профилактических мероприятий дома.
На этом все, уважаемые читатели поделитесь своим мнением о статье в комментариях.
Одной из наиболее распространенных патологий суставов является бурсит – раздражение или воспаление синовиальной сумки. В человеческом теле насчитывается более 140 синовиальных сумок, и такое заболевание может развиться в любой из них. Однако наиболее часто врачи диагностируют поражение локтевых, коленных и плечевых суставов.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Обычно такая патология сопровождается воспалением сухожилий.
Бурсит относится к заболеваниям опорно-двигательного аппарата и чаще всего диагностируется у людей, чья работа непосредственно связанна с постоянной нагрузкой на суставы. Особенно часто такая патология встречается у спортсменов.
Как правило, при адекватном лечении, нарушение проходит в течение пары недель и не представляет собой серьезной опасности для здоровья и жизни человека.
Это заболевание диагностируется довольно часто и может возникать по различным причинам:
- как следствие травмы – ушиба, растяжения, порезов, ран и ссадин;
- результат частых физических перегрузок, связанных с работой или определенными видами спорта;
- вследствие артрита и/или подагры;
- в результате нарушений обмена веществ в организме, аллергических реакций, инфекций, общей интоксикации, аутоиммунных процессов;
- под воздействием постоянного напряжения одного и того же сустава на протяжении длительного времени.
И, хотя большинство причин развития у пациента бурсита плечевого сустава известно современной медицине, нередко нарушение развивается безо всяких видимых оснований.
Очевидно, что бурсит плечевого сустава – очень частое заболевание у профессиональных спортсменов или любителей определенных видов спорта, грузчиков и других людей, деятельность которых предполагает постоянную нагрузку на эту область.
Травматический бурсит часто поражает людей моложе 35 лет, в основном – представителей мужского пола. И, хотя такое заболевание не несет серьезных последствий для общего здоровья человека, следует помнить, что повторные травмы пораженного сустава могут спровоцировать развитие хронической формы болезни, вылечить которую в разы сложнее.
Современная медицина подразделяет бурситы по нескольким признакам. Так, с точки зрения клинического течения заболевания выделяют:
- Острый бурсит, для которого характерна сильная, внезапная боль, усиливающаяся при любом движении пораженного сустава. В зависимости от локализации воспаления суставной сумки, болевой синдром может выражаться по-разному – в данном случае больной не может свободно завести руку за голову. Над пораженным суставом возникает крайне болезненная точка, а боль может распространяться в шею или вниз по поверхности руки. Обычно в области пораженного плеча развивается покраснение, отек и припухлость, возможно также местное повышение температуры.
- Хронический бурсит, при котором возникает слабая боль, длиться намного дольше острого. Для Хронической формы патологии характерно появление плотного образования в районе пораженного плеча, кожа над которым подвижна и внешне выглядит нормально, а функция руки не нарушена, однако присутствует длительное ограничение подвижности.
При бурсите плечевого сустава любые неосторожные движения рукой причиняют боль, и чем острее течение болезни – тем выше интенсивность болевого синдрома.
Кроме того, современная медицина выделяет несколько разных видов бурсита, развивающихся по сходным причинам, но протекающих по-разному:
- известковый бурсит предполагает длительное воспаление синовиальной сумки, которое способствует избыточному накоплению кальция и превращению его в известь. Если провести адекватное лечение воспаления, прогноз при такой форме патологии довольно благоприятный;
- калькулезный бурсит характеризуется множественными отложениями кальция в синовиальной сумке, которые четко видны на рентгеновском снимке пораженного сустава. Обычно удалить такие патологические скопления и восстановить работоспособность сустава можно только хирургическим путем;
- субакромиальный бурсит предполагает воспаление одноименно синовиальной сумки, которое считается относительно легкой формой синдрома вращательной манжеты плеча. При такой форме болезни неприятные ощущения проявляются при подъеме руки над головой и исчезают либо уменьшаются при ее свободном свисании вдоль туловища;
- субдельтовидный и субкоракоидальный бурсит – поражения суставных сумок, имеющих характерную локализацию.
В принципе, главным признаком любого воспаления считается появление болезненности. В данном случае боль при любой форме патологии возникает при отведении руки назад либо совершения ею вращательных движений.
Кроме того, при пальпации пораженного сустава появляется резкая и очень сильная боль.
Помимо болезненности пораженного сустава, при бурсите плеча присутствуют также признаки некоторой скованности движений, дискомфорт, опухлость, покраснение кожных покровов вокруг пораженной области, локальное повышение температуры.
При этом тонус плечевых мышц повышен, соединительная ткань увеличена в объеме.
Возможно также появление чувства онемения в конечности и симптомов общего недомогания.
При обнаружении у себя каких-либо из приведенных выше клинических признаков бурсита, следует в кратчайшие сроки обратиться к врачу.
После постановки окончательного диагноза плечевой бурсит, специалист назначит адекватное лечение в зависимости от формы болезни.
В данном случае, основной целью лечения является снижение интенсивности болевого синдрома и воспаления, максимальное увеличение подвижности сустава и предотвращение перехода болезни в хроническую форму, которая может в будущем привести к рецидиву либо инвалидности.
При острой форме бурсита современные медики чаще всего предлагают пациенту консервативные методики лечения, не считая необходимым обязательное оперативное вмешательство. Обычно пораженный сустав подвергается обездвиживанию с помощью бандажа или фиксирующей повязки, что позволяет удерживать руку в несколько приподнятом положении. Как правило, обязательным условием лечения выступает обеспечение пораженному суставу покоя. Чтобы снизить интенсивность боли и уменьшить воспаление, врач может назначить нестероидные противовоспалительные препараты, а при очень сильных болях – анестетики.
Кроме того, систематически больную область подвергают массированию через ткань с помощью пакета со льдом.
Если у врача возникают подозрения относительно бурсита с сопутствующими травмами, он может дополнительно направить больного к ортопеду, который и будет определять лечение на основе общего диагноза.
В любом случае, такое заболевание как бурсит предполагает использование комплексной терапии, которая сводиться к использованию таких методик:
- методы физиотерапевтического воздействия;
- медикаментозная терапия, включающая противовоспалительные средства, препараты из группы стероидов, антибиотики, анальгетики и др.;
- хирургические варианты лечения;
- лечебные гимнастические упражнения, физкультура;
- мануальная терапия;
- иглоукалывание.
При хроническом бурсите необходимо удаление скопившегося патологического экссудата, а также последующее промывание пораженных суставных полостей антисептическими растворами.
В сложных случаях может быть назначено хирургическое вскрытие полости суставной сумки. На сегодняшний день довольно широкой распространенностью пользуются лазерные и ультразвуковые методики лечения бурсита.
Примечательно, что только опытный врач может точно установить диагноз и назначить пациенту адекватное лечение.
Поэтому, при появлении каких-либо признаков болезни, в первую очередь, необходимо обращаться к врачу, не занимаясь самолечением.
Ведь, порой самостоятельные попытки избавиться от такой болезни могут не только не оказать нужного эффекта, а и привести к серьезным осложнениям.
Разобравшись с тем, как и чем лечить наш бурсит, перейдем к не менее важному вопросу — своевременной и правильной профилактике болезни.
Среди основных профилактических мер в данном случае особое внимание стоит обратить на:
- сведение к минимуму постоянных травм синовиальной сумки;
- обязательное применение специальных защитных повязок при физических нагрузках;
- обязательная обработка антисептиком даже незначительных повреждений;
- своевременное лечение различных инфекционных болезней.
Суставы человеческого тела представляют собой сложные механизмы, и повреждение любой из их составляющих может в будущем привести к серьезным неприятностям. При своевременном обращении к медикам, большая часть пациентов полностью излечиваются от бурсита консервативными методами, особенно на ранних этапах заболевания. Ведь, успех терапии в данном случае зависит только от сроков ее использования.
Бурсит плечевого сустава — это воспаление синовиальных сумок плеча. Чаще всего наблюдается бурсит субдельтовидной и субакромиальной сумок плечевого сустава.
Данное заболевание обычно развивается после травмы, поэтому ему подвержены люди, чья профессия связана с высокой нагрузкой на плечевые суставы. Часто бурсит плеча наблюдается у спортсменов, грузчиков.
Причинами заболевания могут стать:
различные травмы плечевого сустава (ушибы, растяжения, порезы и др.);
Эти факторы могут вызывать заболевание по отдельности или в различных комбинациях.
Плечевой бурсит проявляется в виде следующих симптомов:
- дискомфорт, ограничение движения в плечевом суставе;
- боль в плече при попытке вращательных движений или отведении руки назад;
- резкая болезненность при ощупывании пораженного сустава;
- отечность и покраснение в области плеча;
- повышение мышечного тонуса вследствие защитной реакции.
Больной может также ощущать общее недомогание, онемение и слабость в руке, затруднения при движениях.
Важно: если у вас появились подобные симптомы после травмы плеча, необходимо обратиться за помощью к травматологу.
Для уточнения диагноза бурсита плечевого сустава применяется рентгенография и ультразвуковое сканирование области сустава. В некоторых случаях выполняется лечебно-диагностическая пункция синовиальных сумок для определения характера выпота (гнойный, геморрагический, серозный).
Выбор лечения плечевого бурсита зависит от причин и варианта течения. Чаще всего терапия этого заболевания включает в себя сразу несколько методов:
- медикаментозное лечение,
- физиотерапевтические процедуры,
- лечебную гимнастику,
- мануальную терапию (массаж),
- народные средства,
- оперативное вмешательство.
Для устранения боли и скованности при бурсите плечевого сустава применяются противовоспалительные средства (нестероидные анальгетики, гормональные препараты). Эти лекарства обычно принимают внутрь. Для местного воздействия можно использовать мази и гели, содержащие противовоспалительные и обезболивающие средства.
При хроническом бурсите плеча или остром гнойном бурсите выполняют пункцию воспаленной синовиальной сумки, удаляют патологическое содержимое, промывают полость антисептическим раствором и вводят глюкокортикоиды или антибиотики. Если бурсит имеет бактериальную этиологию, то назначается системная антибиотикотерапия.
Физиотерапевтические процедуры — важный компонент лечения бурсита плеча. Их назначают при хроническом течении заболевания или при стихании острых явлений бурсита.
Успешно применяются УВЧ-терапия, ультрафиолетовое облучение, УЗ-терапия, фонофорез с гидрокортизоном или другими стероидами. Хороший эффект наблюдается от иглорефлексотерапии (иглоукалывания).
Для устранения воспалительных явлений (отек, покраснение) на область пораженного сустава делают согревающие спиртовые компрессы. Также можно использовать грязевые и парафиновые аппликации, особенно при хроническом плечевом бурсите.
ЛФК помогает восстановить функцию сустава. Комплекс упражнений подбирается индивидуально и назначается после устранения признаков воспаления. Для разрабатывания сустава сначала следует выполнять простейшие упражнения в виде покачивания рукой.
После снижения болезненных ощущений постепенно увеличивают амплитуду движений, пока функция сустава не восстановится полностью.
Массаж должен выполнять специалист. Этот способ лечения нормализует кровообращение в плечевом суставе, в результате чего улучшается питание тканей, быстрее происходит восстановление сустава.
К хирургическому вмешательству прибегают при тяжелой гнойной форме бурсита плечевого сустава. Операция выполняется под общим наркозом, реже делают местное обезболивание.
Воспаленную сумку вскрывают и промывают, устанавливают дренажную трубку для дальнейшего промывания и оттока воспалительной жидкости. Одновременно назначается медикаментозная терапия.
Народное лечение является дополнительным, оно может применяться наряду с основными способами лечения. Наилучший эффект наблюдается при хроническом плечевом бурсите. При острой форме заболевания можно использовать народные средства только на этапе восстановления сустава, когда спадет отек и исчезнет покраснение.
Существует множество рецептов, большинство из которых основано на использовании компрессов и примочек.
Взять столовую ложку измельченного сушеного корня лопуха и залить 450-500 мл воды. Смесь довести до кипения и кипятить еще 6-7 минут. Настаивать 16-20 минут, затем процедить жидкость.
Смочить в отваре марлевую салфетку или чистую ткань и приложить к пораженной области, сверху накрыть целлофаном или пищевой пленкой и теплым полотенцем. Держать компресс рекомендуется не менее 2-х часов ежедневно.
Этот способ можно использовать при остром плечевом бурсите. Несколько листьев растения отбить кухонным молоточком и приложить к плечевому суставу, сверху обернуть плечо шерстяной тканью и оставить на несколько часов. Через 6-7 дней применения явления воспаления стихают.
Листья обычной белокочанной капусты обладают противовоспалительным действием. Компресс из капустных листьев делается так же, как и из листьев каланхоэ, но перед применением надо срезать жесткие прожилки и отбить лист молоточком.
Подробнее о народном лечении болезни читайте в этой статье.
Важно: при подозрении на плечевой бурсит не следует заниматься самолечением, так как заболевание при неправильном лечении может перейти в хроническое. Это чревато значительными стойкими нарушениями функции сустава.
Вылечить артроз без лекарств? Это возможно!
Получите бесплатно книгу «Пошаговый план восстановления подвижности коленных и тазобедренных суставов при артрозе» и начинайте выздоравливать без дорогого лечения и операций!
источник
Абсцесс – воспалительный процесс в тканях любой локации с образованием гнойной полости. Ему свойственно формироваться в костных тканях, мышцах, подкожной клетчатке. Новообразование диагностируют на органах и между ними.
Патологии свойственно развиваться самостоятельно либо формироваться на фоне травм, воспаления легких либо быть осложнением при ангине.
Чрезмерное скопление экссудата, последовательно приводит к нагнетанию на стенки капсулы, разрыву и выходу гноя наружу.
Гноеродные микроорганизмы, через очаг заносят возбудителя в лимфатическое и кровеносное русло, что в дальнейшем вполне может стать причиной сепсиса, расплавления кровеносного сосуда, под действием гноя.
Развитие процесса зависит от состояния барьерных функций организма. Чтобы выстроить защиту и не допустить распространение гноя, в очаге формируется капсула, купирующая возможности патогенной микрофлоры интенсивно проникать в здоровые ткани.
Для того, чтобы заболевание стало прогрессировать, необходимо иметь врата инфекции – рану, через которую в организм попадают гноеродные патогенные бактерии. Активная жизнедеятельность микроорганизмов в благоприятной среде, приводит к расплавлению эпидермиса и образованию капсулы, заполненной гноем. Стоит заметить, что процесс настолько стремительный, что в него втягивается полезная микрофлора и при ускоренном размножении, она увеличивает объемы выделяемого гноя.
Излюбленные места локализации микроорганизмов – слизистые ткани ротовой полости, носа, кишечника, глаз и половых органов, но стоит заметить, что выявить и идентифицировать патогенного агента сложно.
Лишь точно определив бактерию, спровоцировавшую гнойное образование, может быть назначено адекватное лечение абсцесса с положительным результатом.
Из многообразия существующих микроорганизмов, стоит рассмотреть наиболее популярные виды в практике хирургов:
- Staphylococcus aureus – золотистый стафилококк, определяют в 30% случаев при возникновении нагноений. При бактериальном посеве, наблюдают чистую культуру, без примесей сопутствующей микрофлоры.
Подобрать губительные для золотистого стафилококка антибиотики при абсцессе мягких тканей достаточно сложно, так как штаммы не всегда реагируют на медикамент.
При формировании патологического очага, ограниченный участок наполняется гноем и сопровождается воспалительным процессом рыхлой клетчатки. Такое явление можно наблюдать в следующих случаях:
- в раневых полостях герметично закрытых швами;
- в колотых ранах;
- в углублении от огнестрельного ранения;
- в месте образования гематом, лимфоэкстравазатов;
- в участках размозжения тканей;
- как следствие образования метастаз из других очагов инфекции;
- после подкожной инъекции скипидара, керосина, хлоралгидрата.
Терапевтические схемы могут быть эффективными при определении точной причины, спровоцировавшей признаки абсцесса.
Для патологии в остром течении, которая подлежат визуализации, свойственны классические проявления болезни:
- гиперемия очагов;
- местная болезненность;
- гипертермия на месте новообразования;
- отек, припухлость тканей;
- нарушение процессов и дисфункция органа;
- упадок сил;
- отсутствие аппетита;
- повышение температуры тела.
Симптоматика острого абсцесса может отличаться, так как место локации влияет на клиническую картину.
| МЕСТО ЛОКАЦИИ | ПРИЗНАКИ АБСЦЕССА |
|---|---|
| Абсцесс легкого | Кашель с выделением гнойных мокрот, боль в грудной клетке, нарушение дыхания |
| Абсцесс горла | Вызывает боль при глотании, может спровоцировать удушье; при паратонзиллярном, заглоточном абсцессе, осложнение требует срочного вмешательства врача, так как исход может быть летальным |
| Абсцесс ноги | Поверхностный абсцесс мягких тканей, легко диагностировать по внешним признакам (боль, покраснение, местная температура, симптом флюктуации); при глубоком очаге – пациент жалуется на слабость, разбитость, головную боль, озноб и высокую температуру 39+ |
| Абсцесс печени | Гипертермия до 38+; боль под ребрами с правой стороны; гепатомегалия; мышечная дрожь, асцит; отсутствие аппетита, желтуха; «гусиная кожа» |
| Абсцесс ягодицы | Если в области ягодицы развивается абсцесс после укола:
|
| Абсцесс зуба | Интенсивная ноющая, пульсирующая боль; чувствительность зуба к температурам; зловонный, гнилостный запах; гипертермия, увеличение лимфатических узлов; раны, язвы на деснах |
| Абсцесс бартолиновой железы | Характерный признак – объемное новообразование на половых губах; увеличение паховых лимфатических узлов, боль; гиперплазия слизистых тканей, отек |
| Абсцесс головного мозга | Сильные головные боли; высокое внутричерепное давление, приступы тошноты, рвота; на поздних сроках возможно развитие бреда и галлюцинаций |
| Абсцесс почки | Гипертермия до +40, озноб; болевые ощущения в пояснице; упадок сил; тошнота; болезненное мочеиспускание; потеря веса; профузная потливость |
| Абсцесс брюшной полости | В начале болезни у пациента наблюдают общие симптомы, далее проявляются признаки отравления, тошнота, рвота; паралитическая непроходимость; боль в очаге; плотность, напряженность брюшины |
| Абсцесс миндалин | Резкая односторонняя боль при глотании; иррадиация болезненности в ухо; лихорадка до 38+, упадок сил; нарушение сна; увеличение лимфатических узлов; гиперсаливация; гнилостный запах изо рта |
| Абсцесс бедра | Гной может скапливаться без локальных и общих проявлений и свойственно такое явление при определенных фазах костно-суставного туберкулеза, актиномикоза; могут образовываться свищи с крошкообразным выделением гноя |

Гнойные новообразования бывают доброкачественными — содержат густой гной. При лабораторных исследованиях в структуре содержимого выявляют большие объемы лимфоцитов.
В содержимом капсулы почти отсутствуют микроорганизмы. При диагностировании злокачественного очага, гной включает в себя большое количество микроорганизмов.
Перед назначением лечения, врач определяет место расположения пораженного участка. По локации гнойные образования классифицируют следующие абсцессы:
- мягких тканей — охватывает мышцы и жировую клетчатку;
- Бецольда — глубоко расположенный гнойник в мышцах шеи;
- мозга головы;
- легочной;
- малого таза;
- бактериальный, амебный либо печеночный;
- осложнение аппендицита в острой форме либо аппендикулярный нарыв;
- заглоточный;
- гнойный очаг между петлями кишечника и брюшиной;
- осложнение ангины — паратонзиллярный;
- поражение клетчатки, вокруг оболочки спинного мозга — спинальный эпидуральный абсцесс.
Патологию принято классифицировать по продолжительности течения на хроническую и острую.
Острая — развивается молниеносно и имеет явно выраженную, докучающую симптоматику.
Хронический абсцесс — сложно поддается лечению, создает дискомфорт и сопровождается частыми рецидивами.
Клиническое течение болезни не однозначно, так как на него влияет причина, место локации, индивидуальные особенности пациента и наличие сопутствующих патологий. Соответственно наблюдают следующие отличия:
- Холодные абсцессы — проявляются при занесении палочки Коха либо грибка актиномикоза. Особенностью течения считается медленное развитие и полное отсутствие признаков воспаления.
- Поддиафрагмальный — гнойная капсула под диафрагмой, как следствие хирургического вмешательства (послеоперационный абсцесс), травм.
- Натечный абсцесс — скопление гноя в ограниченном количестве. При таком течении не наблюдается острое воспаление.
- Горячие — дают высокую местную температуру из-за жизнедеятельности гноеродных бактерий в коже, крови, лимфе. После вскрытия абсцесса, боль устраняется, и температура приходит в норму.
Устанавливать диагноз и назначать терапевтические схемы, может только врач.
Преимущественно, проблема такого рода устраняется оперативным вмешательством.
Врач устанавливает окончательный вердикт после осмотра пациента, выслушивания жалоб. Диагностика острого абсцесса, расположенного на поверхности, не представляет сложности. Скрытые в глубоких слоях очаги обнаружить труднее. Для выявления патологии применяют:
- рентгенографию;
- ультразвук;
- КТ;
- МРТ;
- общий анализ крови;
- биохимическое исследование.
Основанием для установки точного диагноза являются результаты анализов и инструментальных исследований.
Появление подкожного абсцесса либо других видимых гнойных новообразований, сигнал требующий вмешательства хирурга.
Самостоятельно вскрывать очаги недопустимо, так как это чревато усугублением проблемы.
Медикаментозная терапия предусматривает назначение антибиотиков, введение ферментных препаратов в полость вскрытого очага.
Сформировавшийся гнойник требует оперативного вмешательства.
В зависимости от сложности случая, удалить абсцесс можно открытым и закрытым способами:
- Открытый — удаляют экссудат из очага, предварительно выполнив широкое рассечение. Для оттока жидкости устанавливают дренирующую трубку и проводят смену повязок ежедневно.
- Закрытая операция — маленькая надсечка, для удаления гноя. После устранения новообразования, в образовавшееся отверстие вставляют трубочку для дренирования. Место операции промывают дезинфицирующими препаратами, накладывают повязку.
Вскрытый абсцесс после операции требует соблюдения стерильности, периодических обработок медикаментами бактерицидного действия.
Для скорейшего созревания абсцессов народный опыт рекомендует следующие средства:
- Луковый пластырь.
Взять 2 части печеного лука и 1 часть натертого мыла. Компоненты хорошо смешать. Приготовить из смеси пластырь и приложить на больное место. Пластырь менять несколько раз в сутки. Помогает быстрому созреванию и очищению нарывов.
- Прополисная мазь.
Кусочек прополиса величиной с грецкий орех помещают в морозильную камеру холодильника, а когда застынет, измельчают.
Затем растапливают 200 г топленого сливочного масла и добавляют туда прополис. Перемешивая, греют на водяной бане минут 30 — до полного растворения прополиса. Смесь охлаждают и процеживают.
Полученную таким образом мазь намазывают на бинт и накладывают на пораженное нарывом место, забинтовывают. Повязку меняют 2-3 раза в сутки. Через несколько часов боль утихает.
Лечатся до выздоровления. Иногда достаточно 2-3 дня лечения, если болезнь не запущена.
- Солевые компрессы.
Повязка из льняной или х/б ткани (в крайнем случае из марли), смоченная в солевом прокипяченном растворе (на 1 л. воды 100 г поваренной соли) и сложенная в 4 слоя (а марля в 8 слоев) накладывается на больные места на ночь, до полного излечения.
Этот метод эффективен при лечении абсцессов, панарициев, не вскрывшихся фурункулов.
Несвоевременное обращение за помощью в медицинское учреждение при гнойном нарыве, несоблюдение рекомендаций врача, нарушение дозировок, могут спровоцировать развитие осложнений. Инфицирование при бездействии прогрессирует, распространяется, сопровождается бактериемией.
Следует понимать, что объемная гнойная капсула, может самопроизвольно разорваться как наружу, так и в соседние полости и ткани, вызвать аррозивные кровотечения.
Если дренирование проведено неадекватно либо упущено время, инфекция переходит в генерализированную форму, а воспаление преобразовывается в хроническое течение патологии.
Запущенная болезнь, приводит к дисфункции жизненно важных органов, анорексии, истощению, распаду тканей.
Не допустить развитие гнойного очага можно выполняя правила асептики и антисептики. Инъекции, обработку ран, должны осуществлять медицинские специалисты с соблюдением техник выполнения манипуляций. Травмы, раны, повреждения, следует своевременно обследовать и если необходимо, прибегнуть к помощи хирурга.
Если проблему своевременно купировать, определить и устранить причину развития патологии, после удаления абсцесса, прогноз на выздоровление — благоприятный. Запущенные формы, могут стать причиной достаточно серьезных осложнений, привести к интоксикации, сепсису и даже летальному исходу.
Гнойные абсцессы – опасное состояние, которое нельзя игнорировать, так как результат жизнедеятельности гноеродных микробов, бывает необратимым. В случае если, иммунитет ослаблен и не помогла операция, симптоматика проявляется более агрессивно, врач назначает антибиотики, симптоматическую терапию, лечение, направленное на дезинтоксикацию.
источник
Абсцесс мягких тканей — это расположенная в мышцах или подкожной жировой клетчатке, отграниченная от окружающих тканей и заполненная гнойным содержимым полость. Характеризуется наличием отека, гиперемии, болезненности кожи и симптома флюктуации в зоне поражения. Сопровождается общесоматическими изменениями: головной болью, гипертермией, недомоганием, расстройством сна. Обследование включает осмотр, УЗИ, рентгенографию, диагностическую пункцию абсцесса и бактериологическое исследование его содержимого. После формирования абсцесса производится его вскрытие с последующим послеоперационным дренированием и промыванием растворами антисептиков.
Абсцесс мягких тканей отличается от других гнойно-воспалительных заболеваний наличием инфильтративной капсулы (пиогенной мембраны). Капсула ограничивает абсцесс от близлежащих анатомических структур и препятствует распространению гнойного процесса. Однако накопление значительного количества гнойного экссудата, увеличение абсцесса и истончение его капсулы могут привести к прорыву с выходом гнойного содержимого в окружающую клетчатку или межмышечные пространства и развитием разлитого гнойного воспаления — флегмоны.
Абсцесс мягких тканей обусловлен попаданием в ткани гноеродных микроорганизмов. Примерно в четверти случаев патология вызвана стафилококковой инфекцией. Возбудителями также могут являться стрептококки, кишечная палочка, протей, синегнойная палочка, клостридии и пр. патогенные микроорганизмы. Зачастую отмечается полимикробная этиология. При костном туберкулезе может наблюдаться «холодный» абсцесс, вызванный микобактериями. Основные причины заболевания:
- Травматические повреждения. Проникновение гноеродных микроорганизмов чаще происходит при нарушении целостности кожного покрова в результате ранений, травм, микротравм, ожогов, отморожений, открытых переломов.
- Отдаленные очаги инфекции. Абсцесс мягких тканей может возникать при распространении микроорганизмов лимфогенным и гематогенным путем из имеющихся в организме гнойных очагов, например, фурункула, карбункула, пиодермии и пр.
- Врачебные манипуляции. Инфицирование может произойти ятрогенным путем при проведении инъекции инфицированной иглой.
- Разъедающие жидкости. В редких случаях наблюдается асептический абсцесс, возникающий в результате попадания в ткани вызывающих их некроз жидкостей (керосин, бензин и др.).
По наблюдениям специалистов в сфере гнойной хирургии, благоприятствующим фоном является:
- наличие в организме очага хронической инфекции (синусит, хронический тонзиллит, фарингит);
- длительно протекающее заболевание желудочно-кишечного тракта (гастроэнтерит, энтерит, колит);
- расстройства периферического кровообращения (при атеросклерозе, варикозе, посттромбофлебитической болезни);
- обменные нарушения (ожирение, гипотиреоз, авитаминоз).
Особенно значимую роль в развитии и прогрессировании гнойного процесса играет сахарный диабет с выраженной ангиопатией.
Абсцесс мягких тканей характеризуется наличием местных и общесоматических симптомов. К местным признакам относится болезненность, припухлость и покраснение участка кожи, расположенного над абсцессом. Надавливание в пораженной области вызывает усиление боли. При поверхностном расположении местная симптоматика отчетливо выражена. Через несколько дней появляется симптом флюктуации, свидетельствующий о скоплении жидкого содержимого внутри воспалительного очага.
При глубоко расположенном абсцессе местные симптомы не так заметны, флюктуация отсутствует, на первый план выходят изменения в общем состоянии больного. Общесоматические признаки неспецифичны. Пациенты отмечают повышенную утомляемость, периодическую головную боль, разбитость, нарушение сна, подъем температуры тела, которая может достигать 39-40° С и сопровождаться ознобом.
Возможно распространение гнойного процесса с развитием сепсиса, представляющего угрозу для жизни больного. Другими осложнениями абсцесса являются:
- флегмоны мягких тканей, распространяющиеся по межмышечным и клетчаточным пространствам;
- гнойное расплавление стенки близлежащего крупного сосуда с возникновением кровотечения;
- вовлечение в процесс нервного ствола с формированием неврита;
- распространение процесса на твердые структуры с развитием остеомиелита близлежащей кости.
В ходе консультации гнойный хирург обращает внимание на наличие в анамнезе указания на появление воспалительных симптомов после перенесенной травмы, ранения или инъекции. Для выявления фоновых заболеваний по показаниям привлекают терапевта и других специалистов. План обследования включает следующие диагностические процедуры:
- Объективный осмотр. Поверхностно расположенный абсцесс мягких тканей легко выявляется при осмотре пораженной области. Определяется локальная резкая болезненность, отек, гиперемия и гипертермия, в ряде случаев выявляется флюктуация.
- Дополнительные исследования. Глубокие абсцессы требуют назначения УЗИ мягких тканей и диагностической пункции. Полученный материал подвергают бактериологическому исследованию для определения чувствительности гноеродной микрофлоры к антибиотикам. При подозрении на «холодный» абсцесс производят рентгенологическое обследование пораженной области и ПЦР-диагностику туберкулеза.
Основной метод лечения – оперативный. Тактика определяется локализацией, объемом и стадией гнойного процесса, наличием или отсутствием осложнений. При небольших поверхностных абсцессах возможно амбулаторное наблюдение. Госпитализация необходима при рецидивировании, наличии осложнений и тяжелых фоновых заболеваний, выявлении анаэробной инфекции, высоком риске распространения гнойного воспаления при расположении абсцесса на лице, вблизи крупных сосудов и нервов.
В начальной стадии рекомендованы консервативные мероприятия: противовоспалительные средства и УВЧ. В последующем медикаментозную терапию применяют в дополнение к хирургическому лечению. Назначают антибиотики широкого спектра действия, после получения результатов бакисследования схему корректируют с учетом чувствительности возбудителя. При генерализации инфекции необходимо проведение массивной антибактериальной терапии, дезинтоксикационных, инфузионных и симптоматических лечебных мероприятий.
Сформировавшийся абсцесс мягких тканей подлежит обязательному оперативному лечению. Вскрытие и дренирование обычно проводится хирургом в амбулаторной операционной. В хирургии в настоящее время применяется открытое и закрытое оперативное лечение абсцесса. Закрытое вмешательство производится через небольшой разрез, включает кюретаж стенок и аспирацию содержимого абсцесса, использование двупросветной трубки для дренирования, активную аспирацию и промывание полости после операции.
Открытый способ лечения предусматривает опорожнение и промывание абсцесса антисептиком после его широкого рассечения, дренирование при помощи широких полосок, ежедневный послеоперационный туалет полости абсцесса и перевязки. Швы не накладывают. После санации очага и формирования грануляций применяют мазевые повязки. Рана заживает вторичным натяжением.
При своевременном адекватном лечении прогноз благоприятный. Позднее обращение за медицинской помощью может стать причиной развития опасных осложнений. Предупреждение образования абсцесса заключается в соблюдении правил асептики и техники выполнения инъекций, применении только одноразовых шприцев и игл, своевременном лечении гнойных процессов различной локализации, повышении неспецифической резистентности организма, адекватной тщательной первичной обработке ран при травматических повреждениях.
источник
Одним из самых опасных осложнений различных заболеваний является абсцесс. Что такое абсцесс знают многие люди не понаслышке – это отграниченная от здоровых тканей органа полость, заполненная гнойным экссудатом. Зачастую является осложнением инфекционных поражений или результатом несоблюдения асептики и антисептики при проведении медицинских процедур.
Гнойный ограниченный патологический процесс с образованием полости, заполненной экссудатом (выделившейся жидкостью из межтканевого пространства с гноем). Ключевым моментом в развитии гнойного очага являются условно-патогенные или патогенные микроорганизмы. Абсцесс – форма защитной реакции организма, его формирование предотвращает попадание микробных агентов или их токсинов в кровь и развитие общего заражения организма – сепсиса. Гной, которым заполнена полость, представляет собой скопление лейкоцитов, фагоцитов, межтканевой жидкости и лимфы.
Отличительной деталью гнойника является наличие пиогенной оболочки или мембраны – стенки внутренней полости, отграничивающей нагноение от здоровых тканей, тем самым предотвращая попадание гноя в здоровые ткани. Пиогенная мембрана состоит из соединительной грануляционной ткани, напоминающей очень тонкий хрящ, способный к производству экссудата.
Клиническая картина состоит из общих и местных симптомов. Степень выраженности симптомов позволяет судить о стадии развития заболевания, наличии осложнений, эффективности проводимого лечения. Локальные или местные проявления заболевания сосредоточены в месте образования гнойного очага, к ним относятся:
- боль;
- покраснение;
- припухлость;
- нарушение функции ткани или органа.
Общие симптомы характеризуют состояние организма в целом, его ответные реакции на механизмы патологического процесса. Самыми частыми проявлениями абсцесса являются:
- повышение температуры тела;
- головокружения;
- слабость, потеря трудоспособности;
- бледность кожных покровов.
Главной причиной развития гнойника являются бактерии, вирусы, проникающие в ткани, органы организма. Самые распространенные возбудители гнойных поражений – стрептококки, стафилококки. Пути распространения бактерий разнообразны:
- Проникновение микроорганизмов через повреждения на коже. Для развития абсцесса хватает небольшой царапины или раны. В таком случае развивается простой подкожный гнойник.
- Развитие гнойного воспаления как осложнения другой патологии. Фурункул или небольшой гнойник на коже при определенных обстоятельствах (например, большая микробная нагрузка) может постепенно преобразоваться в очаг с гноем или во флегмону.
- Хронические инфекции и нарушение естественной микрофлоры. Ангина или тонзиллит представляют опасность развития такого заболевания как гнойное поражение легкого.
- Нередко гнойный нарыв появляется после разного рода медицинских манипуляций. Это может быть связано с некачественной стерилизацией инструментов или медикаментов, нарушением целостности асептических повязок, наличием инфекций у персонала.
В процессах гнойного воспаления можно выделить множество видов в зависимости от длительности течения патологии, его локализации, вида возбудителя. В зависимости от этих характеристик выбирается специфическая тактика лечения заболевания: консервативная или хирургическая. Точную локализацию абсцесса следует знать для того чтобы не допустить развития осложнений.
По времени течения гнойного очага, выделяют: хронический, острый. Некоторые специалисты выделяют еще один вид течения патологии – стремительное образование гнойника, развитие и прорыв которого занимает не более суток. Хроническое течение отмечается часто в легких, иногда в печени, может развиваться несколько лет. Течение острого абсцедирования занимает не более недели, при этом, он более симптоматически выражен, чем хронический.
По расположению гнойные очаги подразделяют на наружные (иначе, подкожный абсцесс), которые видимы невооруженным глазом, доступны для медицинских манипуляций, на внутренние нагноения органов брюшной (гнойник печени) или грудной полости (абсцесс легкого). К развитию гнойников более предрасположены органы, имеющие паренхиматозное строение, в то время как очаги с гноем в полых органах, таких как желудок, встречаются крайне редко. Выделяют гнойные поражения глубоких тканей: заглоточного и окологлоточного (паратонзиллярного) пространств, мышц голени.
Патологический процесс развития включает в себя две стадии: стадия развития и стадия прорыва. Если течение гнойного воспаления носит хронический характер, то стадия прорыва отсутствует, заменяется этапом произвольного изменения структуры ткани, ее перестройки. Длительность первой стадии может варьироваться от нескольких часов до нескольких недель, сопровождается, ухудшением общего состояния пациента.
Прорыв гнойника – самостоятельный выход гноя из полости. После прорыва наблюдается значительное улучшение состояния больного: понижается температура, полость гнойного воспаления быстро заполняется рубцовой тканью. Физиологически этот этап длится несколько дней. Если стадия прорыва самостоятельно долго не наступает, то полость вскрывают при помощи хирургического вмешательства в виде вскрытия капсулы, ее дренирования (опорожнения).
Для подтверждения наличия у больного гнойного очага применяются методы визуального осмотра, пальпации (если гнойник поверхностный). Обнаружение внутреннего абсцедирования органов, глубоких тканей необходимо проводить инструментальную диагностику с помощью рентгена или ультразвукового исследования. В обоих случаях на экране или на снимке будет видно темное пятно с очень четкими краями – главный признак наличия полости с гноем. При проведении инструментальной диагностики следует соблюдать аккуратность, чтобы не спровоцировать разрыв абсцесса, выход гноя.
Терапия абсцесса включает в себя хирургическое и консервативное лечение. Как лечить абсцесс правильно может сказать только врач после проведенных диагностических мероприятий. Перед применением народных средств следует проконсультироваться с лечащим врачом. Лечение неосложненного абсцесса занимает несколько дней, полное восстановление после заболевания может занять около месяца.
Избежать хирургического вмешательства помогут растения и травы с антисептическим и антибактериальным действием. Например, сок алоэ и лука обладают такими же свойствами антибиотика, а лопух эффективно борется с воспалениями. Универсальный рецепт самодельной мази, предотвращающий развитие гнойного очага:
- Взять сухой корень лопуха, измельчить и залить его в теплом соке алоэ.
- Получившуюся кашицу приложить в марле к месту воспаления, менять каждые два-три часа.
Можно приготовить холодный настой для дополнительного воздействия на место воспаления: сухой аптечный корень лопуха залить стаканом кипятка, дать настояться в течение нескольких суток в холодном темном месте. После чего процедить, перелить в чистую емкость и протирать место воспаления несколько раз в день или приложить как холодный компресс на несколько часов. Введение такого настоя внутрь полости строго запрещено.
Если гнойный очаг долгое время не прорывается, прибегают к удалению абсцесса хирургическим путем. Хронический абсцесс хирургически не удаляют. Дренированию подлежат только такие гнойные очаги, которые доступны для манипуляций. При необходимости, нарыв вскрывают в амбулаторных условиях, обрабатывают антибактериальными мазями, стараются приложить стерильную повязку и дополняют консервативным лечением, назначают препараты антибиотиков широкого спектра действия.
При должном лечении, осложнений после абсцесса не бывает, исход заболевания благоприятный. Однако, при несвоевременном обращении за медицинской помощью или неправильной постановке диагноза, гнойный абсцесс может приводить к следующим последствиям:
- некротическое поражение окружающих тканей или гангрена;
- инфекционно-токсический шок;
- развитие сепсиса (по-другому, абсцесс крови);
- полная или частичная утрата функциональных тканей органа и, вследствие этого, хроническая недостаточность.
Степень тяжести осложнений и риск их возникновений зависит от множества факторов:
- локализации очага;
- возбудитель гнойного поражения;
- общее состояние организма;
- состоятельность иммунной системы;
- качество проведенного лечения.
Для предотвращения развития заболевания необходимо внимательно следить за соблюдением правил антисептики во время медицинских процедур и после них, своевременно обращаться за помощью в лечебное учреждение при подозрении развития гнойного воспаления. При наличии хронических инфекций следует внимательно выполнять назначенный лечащим врачом план лечения. Что такое абсцесс и как выглядит абсцесс должен знать каждый, для того, чтобы своевременно заподозрить у себя его наличие и вызвать врача.
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник