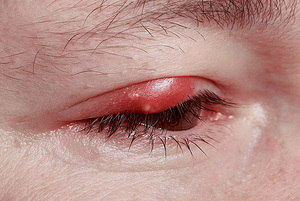
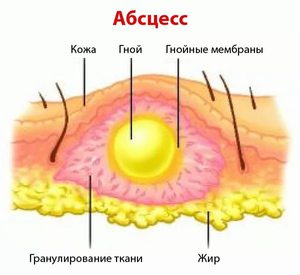
Абсцесс в переводе с латинского означает «гнойник». В медицине под этим термином понимают ограниченное скопление гнойного экссудата в тканях и органах. Гнойное воспаление может возникнуть в любом месте. Абсцесс мягких тканей – это пространство, заполненное гнойным экссудатом и расположенное под кожей в жировой клетчатке или мышцах. Заболевание характеризуется отеком, покраснением и болезненностью кожи.
Абсцесс, или нарыв – гнойно-воспалительное заболевание, характеризующееся биологической деструкцией ткани и образованием в ней гнойной полости. Гнойно-воспалительное заболевание может возникать как самостоятельное или быть осложнением каких-либо патологий.
Нарыв может возникнуть в мышцах, подкожной клетчатки, костях, органах или между ними. В зависимости от локализации выделяют паратонзиллярный, заглоточный, аппендикулярный, абсцесс мягких тканей и пр. Чаще инфекция является экзогенной (возбудитель проникает извне), но бывают случаи эндогенной инфекции. Возбудитель может попасть как из близлежащих, так и отдаленных органов.
Заболевание является довольно распространенным. По некоторым данным ежегодно с подобной проблемой обращаются за медицинской помощью около 14 миллионов пациентов.
Основное отличие абсцесса мягких тканей (фото представлено ниже) – наличие капсулы (пиогенной мембраны). Такие капсулы присущи гнойникам любой локализации даже для тех, которые появляются во внутренних органах. Пиогенная мембрана нарывов мягких тканей выполняет очень важную роль – препятствует распространению гнойно-воспалительного процесса на близлежащие анатомические структуры. Однако избыточное количество экссудата может привести к истончению капсулы с последующим ее разрывом и выходом гнойного содержимого в окружающие пространства.
Еще одним плюсом гнойников мягких тканей является их локализация. Нарывы находятся на поверхности, что способствует наиболее точному диагностированию с назначением адекватной терапии.
По МКБ-10 абсцесс мягких тканей имеет код L02. Туда также включены фурункулы и фурункулезы. Международные стандарты относят заболевание к инфекциям мягких тканей и кожи.
При травмировании кожного покрова вследствие хирургических операций или при воспалительных патологиях возникают осложнения. В организм проникает инфекция и образуется абсцесс и инфильтрат. Последний – это скопление в ткани клеточных элементов с примесью крови и лимфы.
Несмотря на общую этиологию и патологическую анатомию – это два разных патологических процесса. Абсцесс мягких тканей от инфильтрата отличается следующим:
- Наличие жидкости в замкнутой полости. При абсцессе жидкость – гнойный экссудат, при инфильтрате вообще нет полости, ткань пропитана продуктами распада воспалительного процесса.
- Инфильтрат может возникнуть из опухолевых клеток, а абсцесс вызывается только патогенными микроорганизмами.
- Инфильтрат может привести к образованию абсцесса, а вот наоборот не бывает.
Гнойники мягких тканей классифицируют по-разному. Основной считается этиотропная систематизация:
- Простые – мономикробные с локализованными клиническими данными. Основные возбудители – стафилококк (чаще золотистый) и бета-гемолитический стрептококк. Чаще всего они небольших размеров, расположены на поверхности и легко поддаются лечению
- Сложные – могут быть моно- или полимикробными. Возбудителем выступает стафилококк в ассоциации с кишечной палочкой, протеем и прочими микроорганизмами, в основном анаэробными. Сложные проникают глубоко в ткани, фолликулы. По МКБ-10 абсцесс мягких тканей и фурункулы объединены в одну категорию и имеют общий код.
Классификация по характеру течения:
- Острый, характеризуется небольшим очагом воспаления и однослойной капсулой. На ранних стадиях воспаления стенки капсулы покрыты гнойно-фиброзными наложениями и частицами расплавленной ткани.
- Хронический абсцесс отличается тяжелым течением с обширной общетоксической симптоматикой. Образуется двухслойная пиогенная мембрана. Внутренний слой состоит из грануляций и обращен в полость, наружный состоит из зрелой соединительной ткани.
В отдельные группы выделяют следующие абсцессы:
- Холодный – скопление гноя в небольшой ограниченной полости, без каких-либо проявлений воспалительного процесса (покраснение, болезненность, повышение температуры). Такая инфекция является эндогенной и наблюдается при туберкулезе или актиномикозе.
- Натечный абсцесс протекает практически бессимптомно. Развиваться может в течение нескольких месяцев без признаков, характерных для воспалительного процесса. Опасность заключается в том, что люди не придают такому гнойнику значения и не занимаются терапией. А тем временем он переходит в хроническую форму.
Главная причина формирования абсцесса – попадание в организм патогенной микрофлоры. Чаще всего возбудителем инфекции является стафилококк, но посевы определяют наличие и других микроорганизмов:
- Эпидермальный, гемолитический, золотистый стафилококк.
- Стафилококки, чаще всего определяется бета-гемолитические, встречаются и пневмококковые. Последние характерны при осложненных эндогенных абсцессах.
- Грамотрицательные бактерии: кишечная палочка.
- Протей. Среда обитания данного вида энтеробактерий – почва и вода. В организм патоген попадает, как правило, через грязный водоем.
- Синегнойная палочка отличается высокой антибиотикорезистентностью. Является возбудителем нозокомиальных (внутрибольничных) инфекций.
- Клебсиеллы встречаются на коже, слизистых. Толчок к их биологической активности дает ослабленная иммунная система.
- Шигелы. Бактерионоситель и источник инфекции – больной человек.
- Палочка Коха.
Можно определить возбудителя абсцесса мягких тканей по гнойному содержимому, точнее по его характеру (запах, цвет). Опытные врачи по таким характеристикам ставят предварительный диагноз.
- Для гнилостной микрофлоры (кишечная палочка) характерны серый цвет и зловонный запах.
- Если возбудитель стафилококк – желто-зеленый гнойный экссудат.
- Сладковатый запах и сине-зеленый цвет экссудата характерен для синегнойной палочки.
Гноеродные микробы чаще всего попадают в организм при нарушении целостности кожи (раны, царапины). Гнойный процесс может возникнуть при распространении бактерий лимфогенным или гематогенным путем из уже имеющихся очагов воспаления.
Часто гнойно-воспалительное заболевание формируется на фоне других затяжных инфекций. Способствует развитию абсцесса мягких тканей хронический тонзиллит, синусит. Особую роль в развитии гнойников играет сахарный диабет.
Абсцесс возникает либо в омертвевших тканях, где происходят процессы аутолиза (саморастворение клеток под воздействием ферментов), либо в живых тканях, подверженных агрессивному воздействию патогенных микроорганизмов.
При попадании инфекции в организм активизируется иммунитет. Основными «защитниками» являются лейкоциты (нейрофильные, базофильные). Через 6-8 часов после внедрения инфекционного агента нейрофилы из сосудистого русла переходят в слизистые. При помощи хемоаттрактантов нейрофильные лейкоциты проникают к воспаленному очагу.
В начальной стадии гнойного процесса пораженное место инфильтруется (пропитывается) воспалительной жидкостью и лейкоцитами. Со временем под воздействием ферментов нейтрофилов ткань подвергается расплавлению, образуется внутреннее пространство, заполненное экссудатом. Гной в полости – это лизосомные ферменты остатков нейрофилов. Стенки абсцесса мягких тканей со временем образуют двуслойную пиогенную мембрану. Она не дает экссудату распространяться на соседние анатомические структуры.
Общие симптомы абсцессов такие же, как и при любых воспалительных процессах, сопровождающихся образованием гноя. Выраженность клинических проявлений определяется нескольким факторами:
- Состоянием человека. Люди имеют неоднородную восприимчивость к различным патогенным агентам, реакция может проявляться по-разному.
- Токсичностью инфекционного агента. Некоторые виды бактерий даже в очень маленьком количестве способны вызывать тяжелые воспалительные процессы.
- Обширность воспаления.
- Распространенность некротических изменений.
При абсцессах наблюдаются как местные, так и общесоматические симптомы.
- Гиперемия в месте воспаления.
- Небольшая припухлость.
- Повышение температуры в области абсцесса.
- Болезненные ощущения.
- При глубоких некротических изменениях наблюдается общее недомогание, повышение температуры тела до 40 °С с ознобом.
При туберкулезной этиологии гнойно-воспалительный процесс распространяется далеко от места возникновения. Например, может возникнуть натечный абсцесс мягких тканей бедра (в основном на медиальной поверхности).
Большие гнойники, возникшие на поверхности кожи конечностей, влияют на их функциональность. При ходьбе или движении руками возникает боль, что резко ограничивает двигательную активность.
Абсцесс мягких тканей ягодицы, возникший в результате внутримышечного введения лекарственных препаратов, обычно сопровождается сильными болевыми ощущениями. Воспаленная область может приобретать бордовый или даже синий оттенок. Образование гематомы препятствует прорыву капсулы наружу и создает риск формирования сепсиса.
При тяжелом течении гнойно-воспалительного процесса с преобладающей интоксикацией возникают проблемы в выяснении причин тяжелого состояния больного. Причин такого состояния может быть несколько:
- Гнойно-резорбтивная лихорадка – всасывание токсических продуктов распада в кровь из очага воспаления. При значительном скоплении гноя он проникает через мембрану. Всасывание происходит лимфогенным и гематогенным путями.
- Генерализация инфекции или сепсис – общая гнойная инфекция, вызванная попаданием в циркулирующую кровь возбудителей и их токсинов. Для инфекции характерны интоксикационный, тромбогеморрагический синдромы, метастатическое поражение тканей.
- Еще одно осложнение абсцесса мягких тканей – флегмона. Гнойный процесс имеет тенденцию к распространению. Флегмона отличается общим недомоганием, высокой температурой, болезненностью пораженной области при движении или ощупывании.
- Неврит может возникнуть вследствие гнойного расплавления стенки крупного сосуда и находящегося в нем нервного ствола.
- Остеомиелит. При распространении гнойного процесса на кости может развиться воспаление костного мозга.
Физикальным осмотром, сбором анамнеза, а также назначением диагностических мероприятий занимается гнойный хирург. При проведении опроса врач обращает внимание на наличие перенесенных инфекций, появление воспалений после травм, хирургических операций, инъекций.
В ходе физикального осмотра врач определяет следующее:
- Во время осмотра наблюдается отечность тканей и покраснение кожи в области абсцесса. Температура в месте воспаления гораздо выше. Кожа на поверхности гнойного образования сильно истончена, через нее просматривается экссудат.
- При пальпации ощущается возвышенность в месте воспаления, пациент при прощупывании испытывает боль. При нажатии на гнойный очаг отмечаются характерные волны – флюктуация.
В диагностические мероприятия включены лабораторные анализы:
- Микроскопический метод исследования позволяет изучить морфологические и тинкториальные свойства микробов.
- Бактериальный посев. С его помощью определяют возбудителя и его резистентность к антибактериальным препаратам.
- Клинический анализ крови.
- При подозрении на туберкулез делают пробу Манту.
Инструментальные методы диагностики:
- УЗИ абсцесса мягких тканей позволяет изучить глубокие и некротические гнойники.
- Диагностическая пункция проводится с той же целью, что и сонография.
- Рентгенологическое обследование назначают при подозрении на туберкулез.
Клинические проявления абсцессов имеют много общего с некоторыми патологическими состояниями. Дифференциальная диагностика позволяет не только подтвердить диагноз, но и определить характер воспаления, глубину пиогенной мембраны, выявить наличие некротических тканей. Диагностика включает сонографию, лабораторные анализы и другие методы исследования гнойник необходимо дифференцировать от:
- Инфильтрата.
- Распадающейся опухоли. Под воздействием продуктов распада возникает сильная интоксикации с характерными симптомами, также свойственными абсцессу.
- Инородного тела. Абсцесс мягких тканей на УЗИ выглядит как темное скопление жидкости с серым содержимым внутри, тогда как инородное тело имеет характерный вид, небольшие кусочки стекла могут вообще не просматриваться.
Терапия определяется в зависимости от течения гнойного процесса, самочувствия пациента. На начальных стадиях назначается консервативная терапия. Основная ее задача – вызвать самопроизвольный наружный прорыв капсулы. Применяют тепловые компрессы, прикладывают грелку. Назначают противовоспалительные препараты («Демиксид», мазь «Биопин») и УВЧ-терапию.
В большинстве случаев пациенты обращаются на более поздних стадиях гнойно-воспалительного заболевания, когда консервативное лечение абсцесса мягких тканей неэффективно. Такие гнойники подлежат хирургическому лечению. Вскрытие и дренирование очага воспаления обычно проводят хирург с медсестрой в амбулаторной операционной. Манипуляция выполняется с применением местной анестезии путем пропитывания тканей новокаином 0,5 % или внутривенным наркозом («Эпонтол», «Тиопентал натрия»). Рассечение проводят по всей длине гнойника, чтобы был обеспечен свободный отток экссудата. Вскрытую полость промывают антисептическим раствором до абсолютного очищения и устранения наркотизированной ткани. Для послеоперационной инцизии в полость абсцесса вставляют полихлорвиниловую трубку, турунды с солевым раствором.
При глубоких абсцессах через небольшой разрез проводят очищение внутренней стенки с отсасыванием содержимого, дренирование полости с промыванием и активной аспирацией.
Применение антибиотиков при абсцессах мягких тканей назначается, если после хирургического лечения интоксикационная симптоматика не ослабевает. Применение антибактериальных препаратов целесообразно при подозрении на генерализацию инфекции или гнойно-резорбтивную лихорадку.
Абсцессы – довольно опасное заболевание. Прорыв пиогенной мембраны с выходом гнойного экссудата во внутренние пространства грозит сильнейшей интоксикацией. Этиология заболевания хорошо изучена, что позволяет принимать меры по ее профилактике. Предупредительные мероприятия не являются специфическими и мало чем отличаются от правил антисептики.
- Своевременная и полная обработка ран.
- При ожогах, обморожениях терапию должен осуществлять врач и контролировать процесс до полного выздоровления.
- Соблюдение правил антисептики при инъекциях и других медицинских процедурах.
- Адекватная терапия любых заболеваний инфекционного генезиса.
- При подозрительных нарывах немедленно обращаться к врачу.
При своевременном обращении и назначении адекватной терапии прогноз на выздоровление благоприятный. По мере выздоровления устраняется неприятная симптоматика, пациенты возвращаются к привычной жизни. Применение антибиотиков при абсцессах мягких тканей может вызвать нарушения микрофлоры кишечника. Для восстановления следует пройти курс пробиотиков. В противном случае патогенные микроорганизмы могут вновь вызвать инфекцию.
источник
Абсцесс представляет собой воспалённые участки кожи с образованием гноя Слово абсцесс, в переводе с латыни отделение, нарыв. Данный перевод характеризует общедоступное понимание, так как абсцесс представляет собой воспалённые участки кожи, мягкой ткани, с образованием гноя, нарыва.
Абсцесс появляется в мышцах, костной ткани, подкожных участках тела, тканях органов, голове, ротовой полости. Микроб попадает в организм через поврежденные участки кожи (при ушибах, ранах) или слизистую оболочку, и на месте внедрения образуется абсцесс, который также может распространиться от гнойного очага по кровеносным сосудам и лимфатическим узлам в другие ткани и органы.
Микробы, ставшие причиной заболевания, вызывают в тканях гнойное воспаление, что в дальнейшем формирует гнойную область.
Организм в результате включает защитную реакцию, и вокруг гнойника образуется оболочка, отделяющая гной от здоровой мягкой ткани. Первоочередным признаком внесения в организм микробов и образования абсцесса является образование на коже твердого узла, вызывающего болезненные ощущения, дискомфорт с покраснениями по окружности. Если абсцесс внутренних органов, его обнаружить намного сложнее, что усложняет лечение.
Абсцесс появляется в мышцах, костной ткани, подкожных участках тела, тканях органов, голове, ротовой полости
Поверхностное проявление абсцесса:
- Покраснение кожных покровов;
- Боли, усиливающиеся при прикосновении;
- Озноб и повышение температуры;
- Вздутие кожи;
- Головная боль;
- Скованность движения области поражения;
- Потеря аппетита;
- Слабость;
- Недомогание.
Количество гноя в мягких тканях может увеличиваться, что способно вызвать прорыв гноя. Это может послужить выздоровлению или повлечь серьезные осложнения. В зависимости от расположения абсцесса, изменяются симптомы, определить абсцесса внутренних органов можно с помощью исследований, которые включают клинический анализ крови, рентген, ультразвуковое исследование (УЗИ), компьютерную (КТ), магнитно–резонансную томографию (МРТ).
Абсцесс, как и многие другие заболевания, проходящие во внутренних органах, опасен, так как определение его картинки проблематично, только тщательный анализ и консультация с квалифицированным врачом могут поставить точный диагноз. Подразделить абсцессы можно по нескольким составляющим – по продолжительности делят на острый или хронический вид.
По месторасположению, разделяют:
- Абсцесс легкого;
- Малого таза;
- Аппендикулярный (встречается чаще всего);
- Абсцесс Бецольда (глубоко на шее);
- Абсцесс амебный;
- Абсцесс аноректальный;
- Абсцесс апикальный;
- Абсцесс броди;
- Абсцесс головного мозга;
- Абсцесс паратонзиллярный.
Абсцесс печени можно диагностировать при помощи МРТ
Методы диагностики абсцесса печени:
- Пальпация, опытный врач способен прощупать увеличение размеров печени;
- Лабораторные исследования;
- Ультразвуковая диагностика;
- Ректороманоскопия
- КТ или МРТ.
Скопление гноя при аноректальном абсцессе располагается околокишечном пространстве.
Возможные причины воспаления инфицирование желез заднего прохода впоследствии болезни Крона. Может располагаться рядом с прямой кишкой в области ягодицы. Сопровождается ознобом, болезненными ощущениями внизу живота. При подозрении на абсцесс данного вида, назначается клинический анализ, возможно КТ. Выводится гной с помощью дренирования в приемном кабинете. При лихорадке, сахарном диабете, целлюлите, назначаются антибиотики.
Возможно вскрытие гнойника хирургическим путем, но требует большой осторожности, так как возможно повреждения сфинктера.
Апикальный абсцесс располагается у корня зуба и сопровождается резкой болью. Вскрывают гнойный нарост с помощью дренирования врач стоматолог. Происходит данное воспаление в эпитамифизарной части трубчатой кости ноги. Особенность данного заболевание в том, что воспаление может происходить десятилетиями. Организм ослабевает, снижается иммунитет. Обычно абсцессу Боди предшествует такое заболевание, как остеомиелит. Клиника заболевания выглядит данным способом – образование твердого узла, болезненные ощущения в области очага инфекции, припухлость и покраснения вокруг нее. Через несколько дней появляется капсула, заполненная гноем. Идентифицировать заболевание можно с помощью рентгена. Лечение возможно 2 способами – медикаментозным, хирургическим вмешательством.
Кожный абсцесс поражает кожный покровы в любой части тела и представляет собой полость, заполненную гнойными выделениями. Данный вид наиболее опасен, при возникновении в области носогубного треугольника, так как может повлечь за собой обострения. Причины возникновения кожных абсцессов – бактерии, попадающие в кожу через ушибы, раны.
Клиника заболевания:
- Покраснение;
- Наличие припухлости;
- Болезненные ощущения.
Кожный абсцесс поражает кожные покровы в любой части тела и представляет собой полость, заполненную гнойными выделениями
На позднюю стадию возможно: повышение температуры, слабость, отсутствие аппетита, тошнота. Вскрывшийся самопроизвольно гнойник необходимо полностью опорожнить и в срочном порядке обработать антисептиками для того, чтобы гной не распространился дальше. Лечится абсцесс коже так же, как и предыдущие виды с помощью антибактериальной терапии, в сложных случаях – путем хирургического вскрытия гнойника.
Абсцесс заглоточный возникает в результате травмирования полости глотки, проявляется интенсивной болью в гортани.
Диагностика проводится путем фарингоскопии, бак посева мазка из зева, ПЦР-диагностики, RPR-теста. В большинстве случаев, лечится дренирование или хирургическим вмешательством. Профилактика абсцессов любых участков кожи (на шее, пятке, спине, грудной клетки и т.д) не требует больших усилий. Как в математике, из одной формулы выводится другая, так же и в жизни, любая болезнь является следствием. Причиной появления абсцесса чаще всего является не соблюдение гигиены в любых обстоятельствах.
Можно сделать вывод, что для профилактики, необходимо соблюдать гигиену (обработка ран и ушибов сразу после получения), соблюдение правил выполнения диагностики и лечебных процедур.
источник
Возбудителями заболевания являются разные патогенные бактерии, которые попадают в организм. Причинами могут являться:
- травматическое повреждение тканей внутренних органов, слизистых оболочек или кожного покрова;
- попадание гноеродных патогенных организмов во время несоблюдения правил антисептики и асептики при врачебных манипуляциях;
- не в полном объеме или несвоевременно выполненное лечение воспалительного заболевания (к примеру, пневмонии или ангины).
Как правило, возбудителем гнойных процессов, которые приводят к нарыву, является смешанная микрофлора, когда преобладают стафилококки и стрептококки, куда могут присоединяться легионелла (анаэробы), кишечная палочка, клостридии, бактероиды, токсоплазма, микоплазма, менингококки или простейшие грибки (аспергиллус, кандида). В некоторых случаях, вследствие жизнедеятельности возбудителей развивается абсцесс, который отличается атипичным прохождением.
Глубина и площадь процесса воспаления зависит от локализации и размера гнойника. На характер гноя, который образуется в защитной капсуле (консистенция, цвет, запах) влияет разновидность инфекционного возбудителя. Клинические общие признаки нарывов типичны для всех воспалительных гнойных процессов:
-
слабость;
- увеличение температуры тела (от высокой до субфебрильной – в тяжелых случаях до 40 градусов);
- анализ крови показывает увеличение СОЭ и лейкоцитоз (уровень их выраженности обусловлен тяжестью воспалительного процесса);
- снижение аппетита;
- головная боль.
С учетом локализации может быть несколько видов абсцессов, и у каждого существуют свои признаки.
Как правило, выражается скоплением гноя на небольшом участке, без общих или местных проявлений воспаления (покраснение кожи, боль, высокая температура тела), что свойственно обычному абсцессу. Обычно данный вид гнойников чаще всего наблюдается во время костно-суставного туберкулеза или актиномикоза.
Это скопление под диафрагмой гнойной жидкости. Появляется в органах брюшной полости как осложнение острых процессов воспаления (аппендицит, холецистит, прободная язва желудка или кишечника, панкреатит) либо травм органов полости брюха, которые сопровождаются перитонитом.
Воспалительный процесс, который локализуется в околоминдаликовой клетчатке. Как правило, он случается в результате осложнения стрептококкового фарингита или ангины. В этом случае располагающим фактором является табакокурение. Его характерные симптомы:
-
лихорадка;
- местное покраснение;
- при глотании – боль в горле;
- увеличение в размерах воспаленного участка;
- изо рта выходит неприятный запах;
- увеличение лимфоузлов;
- в редких случаях тризм.
Осложнения заболевания:
- некроз тканей;
- ангина Людвига;
- медиастинит;
- инфекционно-токсический шок;
- появление сепсиса.
Появляется вследствие нагноения клетчатки лимфатических узлов и заглоточного пространства. Болезнетворные организмы попадают в эту часть из носовой полости, носоглотки, слуховой трубы и среднего уха по лимфатическим путям. Данный вид заболевания может быть осложнением скарлатины, гриппа, кори, а также появится при ранениях слизистой глотки инородным предметом или твердой пищей.
- поперхивание;
- резкая боль во время глотания;
- нарушение дыхания носом;
- появление гнусавости;
- попадание в нос пищи.
Когда гной переходит на нижние отделы глотки, то может появиться одышка, которая сопровождается хрипением. Зачастую наблюдается припухлость возле переднего края грудинно-ключично-сосцевидной мышцы.
Основными осложнениями абсцесса являются: острая отечность входа в гортань либо прорыв абсцесса с удушьем (по причине прохождения гноя в гортань), гной может проходить в полость груди и вызвать гнойный медиастинит или передавливание трахеи.
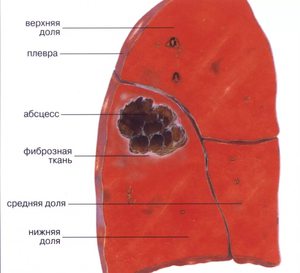
Множественные очаги вероятны во время инфицирования с потоком крови, что, как правило, случается у инъекционных наркоманов. Признаки острого абсцесса отличаются такими симптомами:
- кашель (основной признак);
- повышенная температура, которую невозможно сбить при помощи жаропонижающих препаратов;
- выраженная интоксикация;
- озноб;
- тошнота.
Кашель навязчивый до дренирования полости, возможны прожилки крови, отделяемая гнойная скудная и мокрота. С кашлем выделяется после дренирования гнойная обильная мокрота с неприятным запахом, которая может быть с примесью небольшого количества крови.
Если не лечить острый абсцесс на протяжении двух месяцев, то он характеризуется субфебрилитетом, истощением организма, утомляемостью. Признаки наличия абсцесса легкого заметно отличаются с учетом того, дренирована ли полость или нет. Помимо этого, важна и продолжительность течения болезни.
Данный абсцесс может проявиться такими осложнениями: прорыв гноя в плевральную полость, заполнение его и появление тяжелого воспалительного процесса – эмпиемы плевры. В данном случае прогноз болезни ухудшается.
Когда абсцесс легких появился около крупного сосуда, то вероятно разрушение его стенки и возникновение кровотечения, которое может быть опасно для жизни.
В случае, когда гной переходит по легким после дренирования полости, может появиться тяжелая пневмония, результатом которой является респираторный дистресс-синдром, который приводит к летальному исходу.
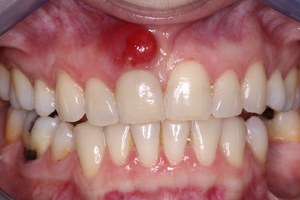
При надавливании на нее, можно из-под десневого края увидеть выделение гнойного содержимого. Хронический же абсцесс выражается свищевым ходом около проекции корня зуба. Периодически из десны выходит гнойный экссудат. Как правило, данный вид нагноения проходит без симптомов. При осмотре видны открытый свищевой ход, гиперемия десны и отечность.
Данное заболевание локализуется между зубом и десной или возле корня зуба. Причиной этого абсцесса может являться травма зуба, гингивит или запущенный кариес. От зубного корня воспалительный процесс может перейти на костную ткань. Проявлениями заболевания являются: увеличение шейных лимфатических узлов, пульсирующая сильная боль, отечность участка челюсти, увеличение температуры.
При установлении этого диагноза необходима срочная помощь стоматолога, которая заключается в ликвидации очага воспаления. Стараются по возможности сохранить зуб, не допустив осложнения. Естественно, на запущенных этапах зуб удаляют. Прописываются обезболивающие препараты и антибиотики. Посещение стоматолога и соблюдение гигиены ротовой полости исключают риск появления болезни.
Данное заболевание может быть ложным и истинным. Истинное заболевание появляется чаще всего из-за гонококков, в результате гнойного расплавления окружающей клетчатки непосредственно железы и ее тканей. Ложный же абсцесс появляется при образовании кисты или воспалении протока бартолиновой железы. Данное заболевание отличается выраженной болью, которая усиливается в сидячем положении, при дефекации, ходьбе. Обезболивающие средства приносят только временное облегчение.
Диагностирование признаков абсцесса, помимо лабораторного обследования крови и тщательного сбора анамнеза, также подразумевает:
- компьютерную томографию и рентгенографию (при гнойнике в легких);
- диагностическую пункцию и фарингоскопию (при заглоточном абсцессе);
- компьютерную томографию и УЗИ во время подозрения на абсцесс печени.
Помимо этого, необходимо исследовать на микрофлору гнойное содержимое, чтобы выявить чувствительность к лекарственным средствам и выбрать необходимые антибиотики.
Порядок действий следующий:
-
Вскрытие абсцесса.
- Дренаж полости, чтобы организовать постоянный выход гнойного содержимого.
- Терапия антибиотиками. Антибиотики прописываются с учетом от тяжести прохождения заболевания, локализации абсцесса и чувствительности микроорганизмов к препаратам. Не редко прибегают к комбинированному лечению. К примеру, лечение абсцесса, который развился в легком, подразумевает введение доз антибиотиков, существенно превышающих обычные терапевтические нормы.
- Дезинтоксикационная терапия.
- Использование обезболивающих средств.
- Удаление абсцесса с помощью хирургического вмешательства. Надо знать, что, например, нагноение печени оперируется в редких случаях, но вот операция во время абсцесса мозга — это основной способ лечения.
Чтобы исключить появление острого нарыва, можно использовать некоторые народные средства:
- Отвар эвкалиптовых листьев. 3 ст. л. на 250 мл воды, принимать теплым по четверти стакана трижды в сутки после приема пищи.
- Настойку эвкалиптовых листьев на 70% спирте в соотношении 1:5 принимать по 20 капель трижды в сутки после приема пищи.
- Отвар полевого хвоща (5 ст. л. на 250 мл воды) пить по 1/3 стакана трижды в сутки через час после приема пищи.
- Отвар соцветий песчаного тмина (4 ст. л. на 250 мл воды) принимать теплым по 1/2 стакана дважды в сутки за 25 минут до приема пищи.
Профилактика гнойников состоит в своевременном лечении любой воспалительной болезни, даже, вроде бы, такой неопасной, как фурункул. Так как при этом вероятно распространение инфекции по лимфатическим путям и кровотоку в иные органы. Затем абсцедирование развивается, преобразуясь в нарыв легких, печени, мозга и т.д.
Очень важно своевременно побороть любые воспалительные болезни внутренних органов, чтобы не допустить хирургического вмешательства. Для предупреждения появления различных нарывов в обязательном порядке необходима профилактика иммунодефицита.
источник

Но неквалифицированное лечение может спровоцировать хроническую форму заболевания и привести к нежелательным последствиям. В связи с этим лучшим вариантом при появлении абсцесс станет посещение нашей клинике, где пациенту может оказать помощь опытный врач.
Как было сказано выше, абсцесс ноги начинается, когда бактерии попадают в благоприятную среду. Такую среду способны спровоцировать следующие факторы:
- Повреждение кожи на ноге;
- Переохлаждение;
- Ослабление иммунитета вследствие перенесенных заболеваний;
- Несоблюдение правил гигиены.
В группу риска также попадают люди, страдающие сахарным диабетом и злоупотребляющие алкоголем. Загноение ноги может образоваться в мягких тканях или же в костной ткани. При диагностике воспалительного процесса очень важно правильно определить локацию воспаления.
В нашей клинике это можно сделать, используя высокоточное медицинское оборудование. Из элементов инструментальной диагностики применяется рентген и компьютерная томография. Чем раньше пациент обратиться в нашу клинику за помощью, тем эффективнее пройдет лечение.
Сигналом для посещения врача может стать обнаружение следующих симптомов воспаления:
- Покраснение и отек кожи.
- Наблюдается уплотнение воспаленной области.
- Снижается подвижность ноги из-за болевых ощущений.
- Кожа в месте воспаления отличается более высокой температурой по сравнению с другими участками кожи.
Помимо инструментальных методов диагностики в нашей клинике широко используют лабораторные исследования. Общий и биохимический анализ крови пациента помогают не только обнаружить в организме человека воспалительный процесс, но определить его степень и характер протекания.
Абсцесс – это воспаление, которое может возникнуть в организме человека. Особенностью этого вида воспаление является то, что гнойные бактерии, находящиеся в организме человека, попадая в благоприятные условия, начинают активно размножаться. Так образуются обильные гнойные массы, вокруг которых сформировывается капсула. Она несет защитную функцию, предотвращая попадание гноя на здоровые участки.
Через некоторое время головка капсулы созревает и прорывается. Этот процесс обязательно должен контролировать хирург. Абсцесс в лучшем случае прорывается наружу, но может произойти опорожнение капсулы внутрь тканей, что вызовет нежелательные осложнения.

В случае абсцесса костей без хирургического вмешательства обойтись практически не удается. Если вовремя не остановить воспалительный процесс, последствием может стать ампутация конечности и даже летальный исход.
В домашних условиях возможно вылечить гнойник только на ранней стадии, но эта процедура сопровождается неоправданными рисками. В нашей клинике соблюдаются условия стерильности и работают опытные специалисты, которые способны провести эффективное лечение без последствий для пациента.
источник
Абсцесс на ноге — это следствие протекания воспаления в волосяном фолликуле и окружающих тканях. Возбудителем проблемы является золотистый стафилококк и другие воспалительные процессы в организме. Гнойники могут образовываться в любых местах. Чаще всего они появляются в области контакта тела с одеждой.
Фурункул делится на поверхностный и глубокий тип. Первый вариант располагается на коже или клетчатке, а второй локализуется в мышцах. Нагноение обычно ограничено молодой тканью, благодаря которой тело ограждает мертвую ткань от живой. В зависимости от протекания заболевания, абсцесс бывает острым и хроническим. Острые гнойнички вызываются стафилококком или стрептококком.
К признакам горячего поверхностного нагноения на ноге относят появление припухлости в проблемной области. Там же появляется и краснота на коже, болезненное место напрягается и затвердевает. Спустя неделю гнойный очаг расплавляется и происходит размягчение припухлости.
Абсцесс проявляется следующими симптомами:
- 1. Повышение температуры тела.
- 2. Озноб.
- 3. Боль в голове.
- 4. Потеря аппетита.
- 5. Общее недомогание.
Острое протекание болезни осложняется увеличением лимфатических узлов, ведущих к образованию полос красного цвета и появлений новых гнойников. Если недуг начнет распространяться с кровью по всему организму, то это грозит таким опасным осложнением, как сепсис.
Золотистый стафилококк находится на коже длительное время, не вызывая проблем, пока не появятся подходящие условия для его активизации.
К факторам, провоцирующим абсцесс можно отнести следующее:
- 1. Игнорирование правил личной гигиены.
- 2. Загрязнения кожи.
- 3. Появление на коже царапин, порезов, трещин.
- 4. Слабый иммунитет.
- 5. Обострение имеющихся болезней.
- 6. Плохое качество питания.
- 7. Нехватка витамин.
- 8. Диабет всех типов.
- 9. Гормональный сбой.
- 10. Перемерзание.
У каждого фурункула имеется свой цикл созревания:
- 1. Воспаление. В этот период маленькие прыщи не имеют четкости очертания. Немного позже они начинают расти, и наблюдается опухание. Проблемное место зудит.
- 2. Гной и некроз. Когда нарыв окончательно созревает, в середине образуется своеобразный стержень, который выходит без причины с гнойной жидкостью и отмершей тканью.
- 3. Затягивание раны. После разрыва прыщика, на месте его локализации остается кратер, который постепенно заживает.
В том случае, когда через неделю после появления фурункул не прорвало, стоит незамедлительно обратиться к специалисту за консультацией. Хирург может принять решение об операции, пока не развились осложнения или заражения крови. Здесь стоит учесть, что визит к врачу быстро и без проблем исправит сложившуюся ситуацию.
Когда фурункул созрел, то его можно вылечить медикаментозными препаратами. В самом начале лечения стоит очистить пораженное место от волосяного покрова и обработать его спиртом, после чего пораженное место обрабатывают йодом или зеленкой.
В борьбе с нагноениями отлично зарекомендовали себя мази Конькова и Вишневского. Действенным эффектом обладают Ихтиол и Фукорцин — ими обрабатывают воспаленные участки тела. Но здесь следует уточнить, что эти средства эффективны лишь на начальном этапе заболевания.
Нарыв должен лечить специалист. Запускать ситуацию нельзя, так как она может привести к тяжелым последствиям. Медики обкалывают загноившееся место обезболивающими препаратами и антибиотиками, после чего накладывают повязку, пропитанную Салициловым натрием. Подобное решение приводит к тому, что гной отторгается, и выздоровление происходит намного быстрее.
Обычно после нарывания появляется небольшое отверстие — ранка. Ее стоит регулярно обрабатывать обеззараживающими средствами и защищать стерильными повязками. Кроме того, настоятельно рекомендуется использовать мазь Левосин. На протяжении всего лечения стоит следить за тем, чтобы одежда не касалась проблемного места, и ограничить себя от занятий сортом или тяжелой физической работой, которая вызывает обильное потоотделение.
Если случай очень запущенный, и пациент поздно обратился в больницу, то врачи могут принять решение делать переливание крови. Но это происходит довольно редко, ибо зачастую достаточно стандартной обработки раны.
Не обращаться в поликлинику и лечиться дома можно только тогда, когда фурункул не вызывает опасности для здоровья пациента. Домашняя терапия заключается в том, чтобы не беспокоить гнойник и дать ему полностью вызреть. Когда прыщ лопается, а у человека поднимается температура, необходимо обратиться к врачу.

Попытки терапии абсцесса кожи на своих начальных стадиях могут быть произведены в домашних условиях. Но это возможно в том случае, если гнойная полость расположена не на лице или шее. При такой локализации, а также при нарушении общего состояния человека или наличии таких заболеваний, как сахарный диабет или различные виды иммунодефицитов, лечение проводится в хирургическом стационаре.
Чтобы представить себе процессы, которые приводят к заболеванию, рассмотрим строение кожи.
Покровная ткань человека – двухслойный орган. Сверху расположен эпидермис – ряд клеток, которые защищают от микробов, термических и химических повреждений. Нижний пласт – дерма.
В нижнем слое дермы, на границе кожи и подкожной клетчатки, лежат волосяные фолликулы, образованные соединительной тканью и кровеносными капиллярами. Они дают начало волосяным корням, которые проходят через дерму и эпидермис, выступая наружу в виде волосяных стержней. В месте, где корень переходит в стержень, в область между наружной и средней волосяными оболочками впадает 2-3 сальные железы. Рядом с местом выхода волоса на поверхность открывается устье потовой железы. Вся эта железистая ткань работает над образованием на поверхности кожи защитной пленки.
В свете этих знаний, абсцесс кожи – что это? Это гнойное воспаление, развивающееся сразу в большом объеме тканей, которое затрагивает и фолликул, и сальные железы, и близлежащую потовую железу. Подобный процесс развивается поэтапно:
- В места, где нарушена целостность кожи, попадает бактериальная флора. Вокруг этого места формируется очаг воспаления, сопровождающийся отеком и покраснением, в результате вокруг фолликула возникает возвышенность.
- В инфицированную область увеличивается приток лимфы и тканевой жидкости. Эти жидкости пытаются очистить очаг от инфекции.
- Активируется иммунная система, которая старается одновременно и убить бактерии, и отграничить очаг воспаления от здоровых тканей. В результате образуется гной – смесь лейкоцитов и других иммунных клеток, погибших бактерий, белков.
- Увеличиваясь в объеме, это содержимое повышает внутритканевое давление, и, когда оно достигает критической величины, гнойник прорывается. На этой стадии могут развиваться осложнения, связанные с попаданием чужеродных белков и инфекции в кровь.
- После вскрытия абсцесса остается кратер, который постепенно затягивается. Если гнойное воспаление проникло в слои, лежащие ниже кожи, в результате заживления образуется шрам.
Абсцесс кожи развивается в результате попадания в кожные ткани патогенных микроорганизмов. Происходит это вследствие травмы, трения или сильного загрязнения кожи. Особенно часто такая ситуация у мужчин происходит при бритье лица, подмышечных областей. У женщин причиной заноса в кожу инфекции является также бритье ног, а также удаление волос или частое трение при совершении гигиенических мероприятий в области гениталий. Вызывать патологию могут нагноившиеся гематомы, кисты. Часто кожные абсцессы появляются на месте выполненных не по правилам внутрикожных (реже), подкожных (чаще) инъекций.
Увеличивают вероятность проникновения инфекции в кожу местные и системные факторы. К местным относятся:
- повышенное потоотделение (гипергидроз);
- гиперактивность сальных желез (это характерно для состояний, сопровождающихся повышением содержания мужских половых гормонов в крови);
- врастание волос;
- попадание под кожу инородного предмета.
Системные факторы риска – в основном те, которые вызывают снижение иммунитета:
- длительное лечение стероидными гормонами (дексаметазоном, преднизолоном, например, при красной волчанке или ревматоидном артрите);
- сахарный диабет;
- после химиотерапии;
- на фоне проведений сеансов гемодиализа при хронической почечной недостаточности;
- при ВИЧ-инфекции;
- несбалансированное питание;
- переохлаждение;
- болезнь Крона и неспецифический язвенный колит.
Той инфекцией, которая является действительной причиной кожного абсцесса, является та флора, которая находится в воздухе, на коже человека, в секрете потовых или сальных желез, выделениях влагалища или оставшихся на коже частичках физиологических отправлений. Чаще всего это – золотистый стафилококк. Он является самым опасным микробом: склонен быстро распространяться в кровь, а из нее – во внутренние органы, вызывая появление в них абсцессов. Также абсцесс может вызывать:
- стрептококк;
- семейство протеев;
- кишечная палочка;
- чаще всего – сочетание стафилококковой, стрептококковой флоры и кишечной палочки.
В своем развитии заболевание проходит несколько стадий, которые отличаются по своим внешним проявлениям.
На первой стадии в месте травмы, укола или бывшей гематомы появляется покраснение, плотное и болезненное. Вначале оно маленькое, но постепенно увеличивается в размерах, достигая даже 3 см. В средине данного инфильтрата (уплотнения) всегда находится волос.
Через 3-4 дня центр уплотнения размягчается и на его месте появляется желтый или белый гнойничок, покраснение вокруг которого уже не распространяется, но все также горячо на ощупь и болезненно. На этой стадии может происходить ухудшение состояния: повышаться температура (иногда – до 40°C), снижаться аппетит, появляться слабость.
Чаще всего абсцесс самопроизвольно вскрывается, из него выделяются гнойные массы. Это сопровождается улучшением состояния как тканей в месте образования (они теряют болезненность), так и снижением температуры, исчезновением симптомов интоксикации. Если на этой стадии развились осложнения, то даже после самопроизвольного вскрытия гнойной полости улучшения не наступает.
Когда произошло отторжение гноя, оставшаяся на этом месте рана заживает. Если воспаление затронуло только кожные слои, после заживления остается небольшое светлое или темное пятно, которое вскоре исчезает. В случае разрушения более глубоких слоев, или если абсцесс был расположен на месте над костью, вследствие заживления остается рубец.
Абсцесс кожи лица возникает очень часто. Это – наиболее частая локализация гнойника, так как кожа лица наиболее богата сальными железами. Чаще всего абсцессы появляются на губе, носу, в области слухового прохода. Расположенные в области носогубного треугольника, они опасны распространением инфекции в полость черепа. Как и абсцесс кожи головы, так и его лицевая локализация часто сопровождается появлением головной боли, повышением температуры, общим недомоганием. Здесь подобные симптомы, в отличие от абсцессов другой локализации, не всегда означают развитие осложнений, но все же требуют проведения осмотра.
Местные симптомы абсцесса кожи на ноге соответствуют описанным выше. В дополнение к ним, часто развивается воспаление лимфоузлов и лимфатических сосудов, по которым от очага инфекции оттекает лимфа.
То, что обнаруженное человеком образование на коже – это кожный абсцесс, хирург, терапевт или дерматолог могут сказать уже при первичном осмотре. Но для назначения правильного лечения врачу нужно будет вскрыть образование и произвести посев его содержимого на различные питательные среды с целью определения возбудителя и его чувствительности к антибиотикам. Просто выполнить пункцию (прокол) гнойника с целью посева нецелесообразно – так можно разнести инфекцию в нижележащие ткани.
При общем нарушении состояния: повышении температуры, появлении кашля, снижении аппетита или уменьшении количества мочи проводится диагностика (ультразвуковая, рентгенологическая и лабораторная) состояния почек, печени, легких.
Зачастую лечение абсцесса кожи возможно в домашних условиях. Для этого рекомендуется вначале провести пробу с препаратом «Димексид», разведя его в четыре раза с кипяченой водой и нанеся на кожу внутренней стороны предплечья. Если через 15 минут там нет видимого покраснения, волдыря или зуда, этот препарат можно использовать для лечения гнойного процесса. Для этого:
- Разведите «Димексид» («Диметилсульфоксид») в 3-4 раза кипяченой водой.
- Намочите раствором (он будет горячим) стерильную марлю.
- Приложите марлю к гнойнику, сверху накройте полиэтиленом.
- Зафиксируйте компресс бинтом или марлевой повязкой.
Для улучшения эффекта, и при отсутствии аллергии на антибиотики, можно присыпать марлю «Пенициллином», «Цефтриаксоном», «Гентамицином» или «Ампициллином» до того, как наложить целлофан.
Можно проделать подобные же манипуляции с:
а) солевым раствором: 1 ч.л. соли на стакан кипяченой воды;
в) свежим тертым сырым картофелем;
г) натертым хозяйственным мылом, которое смешивается с 2 частями теплого молока, кипятится в течение 1,5 часов на маленьком огне до консистенции сметаны. После охлаждения его можно применять.
Подобные компрессы, кроме того, что с печеной кожурой лука, используются в течение целого дня, со сменой состава на новый каждые 3-4 часа. Лук прикладывается на 1 час 3 раза в сутки.
Внимание! Компрессы не должны быть теплыми!
Лечение абсцесса кожи врачом-хирургом проводится в случаях, если:
- кожный абсцесс появился у больного сахарным диабетом;
- гнойник появился на лице, особенно в области носогубного треугольника;
- фурункул не проходит в течение 3 суток или появилась тенденция к его увеличению;
- повысилась температура тела;
- гнойник не вскрывается;
- появились новые кожные абсцессы;
- локализация гнойника – на позвоночнике, в области ягодиц или вокруг ануса.
В этих ситуациях врач прибегает к вскрытию абсцесса скальпелем, под местной анестезией. Полость абсцесса промывается от гноя антисептиками, но потом не ушивается для профилактики повторного нагноения, а туда вводится кусочек стерильной перчатки, по которой гной будет выходить наружу. После такой небольшой операции назначаются антибиотики в таблетках.
Покраснение кожи на ноге и припухлость – яркие признаки начинающего нарыва. Такое образование ни в коем случае нельзя выдавливать.
Как и чем лечить нарыв на ноге в домашних условиях?

Основная причина большинства существующих заболеваний – это ослабленный иммунитет. Сохранить его крепким современному человеку мешают такие факторы, как стрессы, неполноценное и неправильное питание, переохлаждение. Однако не только ослабленная иммунная система может послужить причиной появления нарывов. Другим распространенным фактором являются хронические заболевания, например, сахарный диабет. Несоблюдение правило гигиены и повреждение кожи на ногах также может спровоцировать формирование нарывов. Болезнетворные бактерии (стафилококки и стрептококки) легко проникают через мелкие раны или царапины на коже, провоцируя интенсивное развитие нарыва.
Отек и покраснение участка кожи, при надавливании на который возникает боль – это и есть нарыв. Как правило, они бывают поверхностными или глубокими, а также острыми и хроническими. Основными симптомами во всех случаях выступают:
- Отек кожи;
- Покраснение;
- Боль;
- Уплотнение тканей в месте нарыва.
При остром течении нарыв обычно созревает в течение 5-7 дней и, в итоге, вскрывается самостоятельно. При поверхностных образованиях гной сразу выходит наружу, практически мгновенно симптомы исчезают и возникают все признаки выздоровления. Куда сложнее ситуация обстоит при глубоких нарывах: попадание гноя в глубокие слои эпидермиса может вызывать сильное воспаление тканей, а иногда и заражение крови.
Прежде, чем лечить нарыв на ноге, следует уяснить, что самолечение в данном случае является весьма опасным занятием. Возможными осложнениями неправильного лечения или его отсутствия могут стать:
- Остеомиелит;
- Распространение инфекции на сухожилия;
- Выпадение ногтя (при образования нарыва возле ногтевой пластины или под ней);
- Паралич;
- Гангрена.
Даже при появлении небольшой припухлости на коже ноги поспешите обратиться к врачу с вопросом, как лечить нарыв на ноге, поскольку инфекция в организме при ослабленном иммунитете может нанести серьезный вред здоровью.
Главная задача в данном случае – это ускорить процесс вскрытия нарыва. Выполнять это в домашних условиях опасно. Хирургическое вскрытие показано лишь при глубоких нарывах и в тех случаях, когда образование долго не вскрывается. Как лечить нарыв на ноге оперативным способом?
В нижеприведенном видео — рецепты народных средств для лечения нарыва:
Хирург выполняет небольшой надрез на нарыве скальпелем и очищает полость от гноя, после чего рана обрабатывается антисептическими растворами. Для уменьшения болевого синдрома перед процедурой в больной палец вводится обезболивающий препарат. Говоря о том, чем лечить нарыв на ноге в домашних условиях, можно предложить следующие средства:
- Теплые ванны. Погрузите больную ногу в емкость с теплой водой (38-40 градусов), добавив при желании морскую соль или пищевую соду. Продолжительность процедуры – 7-10 минут;
- Мумие. Обработайте нарыв перекисью водорода. Растворите в 1 чайной ложке воды 1 грамм мумие. Смоченный в растворе тампон приложите к нарыву, а сверху приложите вату с облепиховым маслом и перевяжите. Держите несколько часов;
- Масло пихты. Смешайте в равных пропорциях пихтовое масло и мазь Вишневского. Слой смеси наложите на нарыв, прикройте компрессной бумагой и перевяжите. Через 6-8 часов снимите повязку;
- Подорожник. Свежий лист подорожника измельчите в кашицу и наложите на нарыв, сверху закрепив пищевую пленку и бинт.
Используйте предложенные выше средства до тех пор, пока нарыв не созреет и, гной не выйдет наружу. После этого обязательно очистите рану от гноя и обработайте ее перекисью водорода или мирамистином.
Некоторые люди сталкиваются с периодическим появлением нарывов на ногах и других участках тела. Чтобы устранить эту проблему, воспользуйтесь следующими мерами профилактики:
- Тщательно дезинфицируйте любые повреждения на коже ног;
- После купания смазывайте ноги кремом;
- Аккуратно обрабатывайте ногти на ногах;
- Принимайте витамины.
-
Как лечить чирей на ноге Нередко болезненные чирьи образуются на ногах. Это связано с постоянным нахождением человека в условиях пыли и грязи, особенно высок риск…
-
Как лечить фурункул на ноге Фурункулез является острым воспалительным заболеванием, поражающим волосяные мешочки. Поскольку кожа ног часто подвергаются загрязнению и травмированию, именно здесь чаще локализуются…
-
Чем лечить ожог с волдырем После ожога кожи, в особенности, термического, на коже появляются волдыри. Многие из нас пытаются удалить их, тем самым делая еще…
-
Как лечить абсцесс Абсцесс входит в группу гнойно-воспалительных заболеваний и зачастую требует хирургического вмешательства. Однако существуют и менее инвазивные способы борьбы с проблемой.…
-
Как лечить фурункул на лице Появившиеся воспаления на лице, заполненные гноем, зачастую путают с прыщами. Однако в отличие от последних фурункул – более опасное явление.…
Наверняка многим знакома такая проблема, когда после повреждений эпидермиса – ранок, ссадин, порезов, на пальцах образовывался болезненный, гнойный нарыв. Согласно медицинской терминологии, нарыв на пальце ноги или руки называется панариций или паронихий. Панариций – острый воспалительный процесс мягких тканей (кожного покрова и подкожных тканей), при котором отмечается покраснение, сильная боль и припухлость области возле ногтевой пластины. Воспалительный процесс, который возник по причине
инфицирования очага гноеродными патогенными микроорганизмами – стрепто- стафилококками, приводит к образованию полости, которая заполняется гноем, а, как известно, гнойный экссудат является продуктом жизнедеятельности бактерий.
Если не приступить к лечению на ранних стадиях, воспалительный процесс переходит в более глубокие шары эпидермиса, с последующим поражением соседних тканей, сухожилий, костных и мышечных структур. В тяжелых случаях возможен некроз тканей и заражение крови.
Панариций принято классифицировать на:
- 1. Подкожный (возникает на тыльной стороне пальца ноги или руки)
- 2. Кожный (характеризуется воспалением кожи пальцев) .
- 3. Околоногтевой (паронихий).
- 4. Ногтевой или подногтевой (поражаются мягкие ткани, которые расположены под ногтевой пластиной).
- 5. Суставный (гнойный артрит сустава, который соединяет между собой два пальца).
- 6. Костно-суставный (является осложнением суставной формы заболевания).
- 7. Герпетический (вызывается вирусом герпеса и не имеет ярко выраженных клинических проявлений.
- 8. Костный (самостоятельная форма, которая возникает в результате повреждения костных структур).
- 9. Пандактилит – самая тяжелая, запущенная форма панариция, при которой воспалительный процесс переходит на соседние ткани, кожу, сухожилия, связки.
Как уже было отмечено, данная патология развивается в результате повреждения мягких тканей и их инфицирования патогенной микрофлорой. Реже панариций может возникнуть без каких-либо предшествующих травм эпидермиса.
К основным причинам развития данной патологии можно отнести:
- Порезы, ссадины, проколы, занозы, различные травмы мягких тканей;
- Попадание инородных тел под кожу;
- Некачественный маникюр, педикюр;
- Грибковые инфекции стоп и ногтей;
- Вросший ноготь, который приводит к повреждению мягких тканей;
- Сахарный диабет;
- Тромбофлебит вен.
- Нарушение кровообращения стоп.
Нередко причиной появления нагноений также может являться слишком сухая, шелушащая кожа, которая может трескаться, и именно через трещины проникают бактерии, которые приводят к развитию недуга. Как правило, наиболее часто диагностируют панариций большого пальца ноги.
- 1. Повышение температуры тела.
- 2. Сильная отечность, покраснение поврежденного пальца. Повышается местная температура кожного покрова в области поражения.
- 3. Резкая, пронзающая, пульсирующая боль в районе пальца, даже при малейшем прикосновении к нему.
- 4. Снижение подвижности пальца.
- 5. Изменение цвета ногтевой пластины и ее неплотное прилегание к ногтевому ложе.
Нарыв на ноге, лечение заключается в комплексном лечении, которое зависит от степени поражения. При появлении первых симптомов нарыва, чтобы не усугубить состояние, не стоит заниматься самолечением и тем более пытаться вскрыть, разрезать или прижигать нарыв самостоятельно. Консервативные методики применяют на ранних стадиях заболевания и только под контролем лечащего врача. К развитию воспалительного процесса приводят стафилококки и стрептококки, а как известно, данная группа микроорганизмов не реагирует на большинство лекарственных препаратов, и, чтобы правильно подобрать направление медикаментозного лечения, необходимо провести комплексный осмотр и провести лабораторное исследование гнойного экссудата. Выбор лечения зависит от степени поражения и от глубины воспалительного процесса.
К основным методам консервативного лечения относят:
- 1. Медикаментозное лечение с применением лекарственных препаратов общего и местного воздействия.
- 2. Ежедневные теплые ванночки.
- 3. Лечебные компрессы.
- 4. Средства народной медицины.
Если диагноз поставлен вовремя и своевременно назначено правильное и эффективное лечение, устранить симптомы недуга и купировать воспалительный процесс можно не прибегая к оперативному вмешательству. Хирургическое лечение зависит от вида панариция, стадии заболевания. Оперативное лечение проходит с применением местного наркоза, под воздействием которого хирург делает небольшой надрез, удаляет омертвевший эпидермис, чтобы предотвратить распространение воспалительного процесса на соседние ткани, полностью очищает образовавшеюся полость от гнойного экссудата и вводит антибиотик. Гной под ногтем на ноге, лечение проводят только оперативным методом. При ногтевом панариции удаляют поврежденную ногтевую пластину. После оперативного вмешательства пациентам назначают ранозаживляющие лечебные повязки и компрессы. При пандактилите проводят ампутацию поврежденного пальца на ноге.
Медикаментозное лечение основано на приеме антибактериальных, антисептических, противовоспалительных препаратов и антибиотиков, если инфекция вызвана стрептококками или стафилококковыми бактериями. В любом случае, выбор медикаментозного препарата, как для местного, так и для общего воздействия зависит от вида патогенной флоры, которая является причиной развития воспалительного процесса. Если инфекция вызвана грибковыми бактериями, назначают противогрибковые препараты. Помимо медикаментозных средств общего воздействия, назначают препараты местного воздействия. На пораженные участки накладывают лечебные антибактериальные мази, крема, компрессы и примочки.

Гной на пальце ноги можно вытянуть с применением средств нетрадиционной медицины, но, перед тем, как приступить к лечению, чтобы не вызвать осложнения, необходимо проконсультироваться с лечащим врачом. Ускорить отток и выведение гноя помогут ванночки на основе лечебных трав – календулы, эвкалипта, эхинацеи, чистотела, листьев крапивы, одуванчика. При гнойном воспалительном процессе поможет сок алоэ, чистотела или кашица из запеченного лука, которую прикладывают к пораженному участку. Чтобы приготовить целебную луковую кашицу, небольшую головку репчатого лука запекают в духовом шкафу или отваривают в молоке, измельчают и прикладывают на несколько часов к пораженному участку.
Лечение панариция в домашних условиях также возможно при помощи свеклы. Свеклу небольшого размера натирают на мелкой терке и прикладывают полученную кашицу к месту воспаления, фиксируя марлевой повязкой, которую меняют каждые 3-4 часа.
Еще одним популярным средством лечения панариция является чеснок. Среднюю головку чеснока измельчают под прессом, после чего образовавшуюся кашицу заливают небольшим количеством теплой воды, температура которой не должна превышать 70-80 градусов. Емкость накрывают крышкой и через 5-7 минут на пораженный палец накладывают лечебную кашицу, хорошо зафиксировав ее марлевой повязкой. Компресс выдерживают 1.5-2 часа. Такую процедуру рекомендуется проводить 2-3 раза в день
Если появился гной на пальце, ускорить созревание нарыва и стимулировать выход экссудата наружу можно касторовым маслом. Бутылочку с маслом прогревают в теплой воде, обильно промачивают бинт или марлю и прикладывают их к месту гнойного нарыва. Повязку необходимо менять каждые два часа. Очень эффективным средством для лечения гнойного нарыва на пальце является мазь Вишневского. Компрессы на ее основе прикладывают ежедневно, меняя повязку каждые 6-8 часов.
Во время всего периода лечения необходимо постоянно следить за состоянием нарыва на пальце ноги и избегать любых повреждений или травм кожи. Если же произошло повреждение эпидермиса, участок незамедлительно продезинфицировать спиртовой настойкой йода, зеленкой или любым другим антисептическим препаратом. При ухудшении общего состояния или увеличении гнойного нарыва, чтобы не допустить развития осложнений, не стоит затягивать с визитом к врачу.
Фурункулом или чирьем называется воспалительный процесс, во время которого накапливается гной в воспаленном фолликуле и окружающих его тканях. На ноге фурункул образуется в любом месте, но чаще всего в там, где присутствует ежедневный контакт с одеждой и где растут волосы. Инфекция, попадая в организм, вызывает отечность, покраснение и болезненность в пораженном участке кожи. Если одновременно с гнойничком повысилась температура или появилась слабость, тошнота следует немедленно обращаться за медицинской помощью.
- Причины возникновения фурункула на ноге
- Факторы риска
- Признаки фурункула
- Важность обращения к врачу
- Диагностика и лечение фурункула на ногах
- Методики лечения
- Действенные рецепты
- Пластины из чеснока
- Смесь из меда и желтка
- Пихтовое масло с мазью
- Алоэ
- Возможные осложнения
- Профилактические меры
Хотя многие фурункулы небольшие в размерах и часто проходят сами собой, не стоит откладывать их лечение, ведь последствия бывают очень тяжелыми. Причинами возникновения фурункулов есть инфекция, которая может проникать в организм при определенных условиях.
В большинстве случаев фурункулы располагаются на поверхности ног, преимущественно под коленом, в области ягодиц, на бедрах. Патогенные микроорганизмы проникают в основном через миротрещинки и различные царапины на коже. При расчесывании болезненного бугорка инфекция легко проникает внутрь, особенно если фурункулы располагаются на ногах.
Как правило, основным возбудителем гнойного процесса на коже есть золотистый стафилококк. Такие микробы присутствуют практически у каждого человека, но их интенсивное размножение и рост начинается из-за следующих благоприятных факторов:
- плохая гигиена тела;
- мелкие порезы, ссадины и травмы кожных покровов;
- сниженный иммунитет;
- неполноценное питание;
- авитаминоз;
- неполадки в процессе обмена веществ;
- сахарный диабет и другие заболевания.
На ноге гнойник образуется в несколько этапов. В воспаленном месте сразу возникает небольшая припухлость и слабый зуд, затем появляется нарыв, краснота и отек в пораженном месте. Цвет меняется на темно-багровый, а узелок становится плотным и болезненным. Далее в средине гнойного воспаления появляется стержень, может подняться температура. На последнем этапе происходит прорыв гнойника и выход всего содержимого наружу.
Среди первых признаков фурункула выделяют:
- сильный зуд кожных покровов;
- небольшой бугорок или припухлость на теле;
- проявление красноты;
- стержень в виде белой точки посредине образования;
- прорыв фурункула и выделение гнойных и серозных масс.
Любое ухудшение самочувствия, выраженная болезненность, высокая температура должны стать поводом к немедленному визиту к врачу.
Поскольку фурункул на ноге и в любом другом месте является гнойным процессом, инфекция легко может проникнуть в другие важные органы вместе с кровью и лимфой. Нельзя игнорировать первые признаки кожного заболевания, ведь часто при несвоевременном обращении к врачу развиваются серьезные осложнения. Когда болезненное образование не прорывает в течение недели, нужно обратиться к хирургу, который поможет открыть его и извлечь гной. На начальных стадиях лучше обратиться к дерматовенерологу.
Для подтверждения диагноза доктору достаточно стандартного осмотра. В тяжелых случаях назначают другие современные методы обследования, а если фурункул долго не заживает, понадобится сдать кровь на анализ для проверки на уровень сахара. Если гнойничок на ноге только один, скорее всего, понадобится домашнее лечение, а в случае множественных высыпаний пациента направляют в стационар.
Лечение зависит от стадии развития и количества гнойников. Первое правило успешной терапии запрещает выдавливать фурункулы, что может привести к еще большему числу гнойников. Когда гнойный процесс не проходит самостоятельно, назначают антибиотики. Медикаментозное и народное лечение в домашних условиях разрешается только на начальных стадиях при отсутствии осложнений.
Если содержимое гнойника не может выйти наружу или появились другие опасные для больного симптомы, назначают оперативное вмешательство.
Сразу после появления чирья его следует обработать вокруг спиртом, предварительно устранив с пораженного места волосы. Далее сам гнойничок смазывают раствором йода или зеленки. Антибактериальный эффект оказывают фукорцин, а также помогает созреть стержню и выйти гнойному содержимому ихтиоловая мазь. При первых симптомах используют мазь Вишневского, которая тоже способствует вытягиванию гноя.
Антибактериальные препараты назначаются в виде инъекций или таблеток. Специалисты рекомендуют принимать цефалексин, метронидазол и другие. Если уплотнение очень болезненное и не может прорваться, во время операции делают надрез, обработав воспаленный участок анестезирующими средствами. По необходимости накладывают швы. После разреза остается рана, которую нужно тщательно обрабатывать антисептиками. Для этого прикладывают компрессы с мазью, к примеру, тетрациклиновая или гентамициновая, чтобы предупредить повторное инфицирование.
Народная медицина направлена на устранение воспалительного процесса и скорейшего выхода гнойного содержимого. Чаще всего используют различные травяные отвары и настои, а также примочки из них. Перед домашним лечением лучше проконсультироваться с доктором и подобрать самые эффективные методы народного или традиционного лечения. Обычно для терапии фурункула на ноге достаточно продезинфицировать бугорок и приложить повязку со специальной мазью или смесью из природных компонентов народной медицины.
Много простых и доступных для каждого продуктов помогают убрать чирей на начальных этапах.
Распространенным продуктом для ускорения отхождения гноя и созревания стержня есть чеснок, тонкие пластины из которого прикладывают к больному месту на ноге. Процедуру повторяют каждые три часа.
Понадобится один яичный желток, немного натурального меда и ржаной муки, чтобы получилась мягкая лепешка. Народное средство прикладывают к ноге на пораженный участок, а сверху закрепляют бинтом.
Взять немного мази Вишневского и добавить в равных пропорциях пихтовое масло. Аккуратно нанести на фурункул и прикрепить лейкопластырем поверх тканевой или марлевой повязки.
Хорошо справляется с гнойным процессом растение алоэ, кашицу из которого наносят на воспаленный участок кожи.
В запущенных случаях фурункул приводит к заражению крови. Если инфекция проникает близко к головному мозгу, есть риск развития менингита. Лихорадка, тошнота и рвота, а также резкое ухудшение самочувствия могут быть симптомами серьезной патологии. Результатом деятельности микробов в головном мозгу становится опасный для жизни больного энцефалит. Самыми опасными есть гнойники в носу, возле уха и на лице, но запущенный гнойный процесс на ноге может стать поводом для оперативного вмешательства.
Чтобы не допустить развитие фурункулов на ноге и в других участках тела, следует придерживаться таких правил:
- любую рану или разрез нужно сразу же обработать антисептиком;
- важно после мытья увлажнять ноги при помощи крема;
- следить за ежедневной гиеной всего тела;
- не допускать хронических процессов в организме;
- правильно питаться и принимать комплексы витаминов.
Фурункул является серьезным заболеванием и не стоит надеяться на самолечение, а тем более выдавливать нарыв. Если гнойник на ноге один, то он при правильном обращении не представляет никакой угрозы для здоровья человека, но множественные высыпания должны лечиться под строгим наблюдением врача. Если устранить причины кожного заболевания, можно навсегда избавиться от неприятных высыпаний.

В отличие от гнойников внутренних органов, абсцесс мягких тканей конечностей находится практически поверхностно, и его диагностика не осложнена. Но в некоторых спорных случаях приходится прибегать к дополнительным инструментальным методам диагностики.
Лечение абсцесса мягких тканей конечностей – хирургическое: абсцесс вскрывают, гной удаляют. Консервативная терапия также привлекается, но это дополнительный метод лечения.

Зачастую такой гнойник формируется в толстых массивах мягких тканей – в области предплечья, надплечья, бедра, голени.
Абсцесс мягких тканей конечностей может возникнуть в любом возрасте – начиная от раннего периода после рождения и заканчивая глубокой старостью. В последнем случае заболеваемость снижается, так как в силу возрастных изменений реактивность тканей снижается.
Непосредственной причиной формирования абсцесса мягких тканей конечностей является болезнетворная микрофлора. Это могут быть возбудители:
- неспецифические – они провоцируют развитие ряда различных гнойно-воспалительных инфекционных патологий;
- специфические – такие инфекционные агенты вызывают только определенные инфекционные патологии, которые не могут быть вызваны другими возбудителями.
Абсцесс мягких тканей конечностей развивается, как правило, при попадании в них гноеродных микроорганизмов – но и негноеродная патогенная микрофлора также может спровоцировать его развитие. Как показывают результаты посевов, практически любой инфекционный агент, попав в подкожную жировую клетчатку или мышцы, способен запустить в них процесс нагноения. Чаще всего это такие возбудители, как:
- стафилококки – золотистый, эпидермальный, сапрофитный, гемолитический;
- стрептококки. В основном это так называемые факультативные анаэробы (те, которые для размножения и развития требуют бескислородной среды), хотя формирование абсцесса могут спровоцировать и аэробы (они способны развиваться в кислородосодержащей среде);
- представители кишечных инфекций – в первую очередь, это кишечная палочка;
- протей;
- синегнойная палочка;
- клебсиеллы;
- менингококки;
- гонококки;
- пневмококки;
- шигеллы;
- сальмонеллы;
- микобактерии туберкулеза.
Но, как демонстрируют результаты посевов, роль в формировании абсцесса мягких тканей конечностей зачастую играет микс инфекционных возбудителей – двух или больше. Приблизительно в 25% всех случаев этой патологии в гное обнаруживается стафилококковая инфекция.
Абсцесс мягких тканей конечностей может быть:
В первом случае патогенная микрофлора попадает изначально в мягкие ткани и провоцирует их нагноение. Во втором случае инфекционный агент распространяется на подкожную жировую клетчатку и мышечные массивы конечностей из инфекционных очагов, которые до этого уже существовали в организме.
Если развилась костно-суставная форма туберкулеза, может возникнуть так называемый «холодный» абсцесс мягких тканей конечностей. Гной затекает в них из первичного очага, организм ограничивает его от здоровых тканей при помощи пиогенной мембраны, таким путем формируется абсцесс.
Как правило, проникновение гноеродных микроорганизмов в мягкие ткани конечностей происходит в случае повреждения их кожных покровов при:
-
ранениях – резаных, рубленых, колотых, укушенных, огнестрельных, раздробленных;
- микротравмах – ссадинах, царапинах;
- ожогах – термических (возникают при воздействии на мягкие ткани открытого огня или горячей жидкости) и химических (образуются при воздействии на них агрессивных химических соединений);
- обморожениях;
- открытых переломах;
- медицинских манипуляциях.
Инфицирование мягких тканей конечностей с образованием абсцесса, которое наблюдается при проведении медицинских манипуляций, возникает, если такие манипуляции были проведены с нарушением правил асептики. Чаще всего это наблюдается при нарушении правил стерилизации инструментария. Такие медицинские процедуры могут быть как диагностические, так и лечебные.
Инфицирование мягких тканей конечностей с последующим возникновением абсцесса чаще всего происходит при таких диагностических процедурах, как:
- диагностическая пункция тканей;
- биопсия – забор фрагментов тканей с целью диагностики.
Аналогичное инфицирование может произойти и при лечебных манипуляциях на тканях – зачастую это:
- удаление новообразований;
- пластические операции.
Вторичный абсцесс мягких тканей конечностей образуется в случае, если в организме уже развились такие острые гнойно-воспалительные патологии, как:
- фурункул – гнойное воспаление волосяного мешочка;
- карбункул – гнойно-воспалительное поражение волосяного мешочка с вовлечением соседних мягких тканей;
- фурункулез – образование нескольких фурункулов;
- карбункулез – формирование нескольких карбункулов;
- абсцесс другой локации;
- флегмона любой локализации;
- пиодермия – поражение поверхностных слоев кожи в виде маленьких множественных гнойных очагов;
- гнойная рана;
- гнойная ангина – образование гноя в лакунах небных миндалин;
- плеврит – воспалительное поражение плевры;
- перикардит – воспаление перикарда (сердечной сумки);
- перитонит – воспалительный процесс в листках брюшины. Он нередко гнойный, но банальный катаральный перитонит без нагноения также может быть причиной попадания микроорганизмов в кровь, а с ними – миграции в мягкие ткани конечностей с последующим формированием абсцесса.
Причиной формирования абсцесса мягких тканей конечностей могут стать и хронические очаги инфекции – чаще всего это:
- фронтит – воспаление лобных пазух;
- гайморит – воспалительное поражение гайморовых пазух;
- этмоидит – патологический процесс воспалительной природы в пазухах решетчатой кости;
- сфеноидит – воспаление ячеек клиновидной кости;
- фарингит – воспаление слизистой, выстилающей глотку

Отдельный случай – формирование абсцесса мягких тканей конечностей при нагноении гематомы (скопления крови). Кровь – одна из лучших сред для роста и размножения микроорганизмов. Изначально гематома сама по себе стерильна, но патогенные бактерии, попав к ней гематогенным, лимфогенным или контактным путем, инфицируют ее.
Выделен ряд факторов, которые непосредственной причиной описываемой патологии не являются, но способствуют ее возникновению. Это такие группы факторов, как:
- сосудистые;
- обменные;
- эндокринные
- соматические;
- иммунные.
Расстройство периферического кровообращения из-за сосудистых проблем ведет к ухудшению кровоснабжения тканей, они хуже восстанавливаются, также из-за этого страдает местный иммунитет – шансы возникновения гнойника возрастают.
Сбои любых обменных процессов чреваты формированием абсцесса мягких тканей конечностей по тем же причинам – из-за нарушения тканевого метаболизма.
Из эндокринных нарушений наибольшее значение для формирования абсцесса мягких тканей конечностей имеет сахарный диабет – нарушение углеводного обмена из-за нехватки инсулина. Больные с сахарным диабетом особенно тяжело переносят гнойно-воспалительные процессы, так как регенерация тканей у них ухудшается в несколько раз.
Несколько меньшее значение имеют такие эндокринные нарушения, как:
- гипотиреоз – снижение выработки гормонов щитовидной железы;
- гипертиреоз – усиленный синтез тиреоидных гормонов.
Соматические заболевания играют опосредованную роль в возникновении гнойно-воспалительных патологий в целом и абсцесса мягких тканей конечностей в частности. На их фоне ослабевает резистентность организма к пагубному влиянию инфекционного агента. Такими способствующими патологиями могут быть заболевания любых органов:
- ишемическая болезнь сердца (ИБС) – кислородное голодание сердечной мышцы из-за нарушения сердечного кровотока;
- бронхиальная астма – поражение дыхательных путей, проявляющееся приступами одышки и удушья;
- язвенная болезнь желудка и 12-перстной кишки – глубокий дефект их стенки;
- гепатит – воспалительное поражение паренхимы печени
Риск развития абсцесса мягких тканей конечностей увеличивается при снижении резистентности организма (местного и общего иммунитета).
Инфекционный агент может попасть в мягкие ткани конечностей несколькими путями:
- гематогенным – с током крови;
- лимфогенным – с током лимфы;
- контактным – непосредственно мигрируя из соседних тканей.
Период адаптации возбудителей в тканях довольно короткий – в среднем от нескольких часов до 1-1,5 дня. После этого инфекционный агент активизируется, начинает размножаться и выделять продукты своей жизнедеятельности в ткани.
Они, а также продукты распада погибших микробных тел провоцируют раздражение подкожной жировой клетчатки и мышечных тканей конечностей. Срабатывает местный иммунитет, к очагу инфекции в тканях поступают клетки иммунной системы – в основном лейкоциты и макрофаги (клетки-пожиратели, поглощающие микробные тела). Гной, который образуется при формировании абсцесса – это тела лейкоцитов. Его количество накапливается, одновременно организм пытается отграничить гнойное содержимое от здоровых тканей – в результате этого формируется пиогенная мембрана, возникает полость гнойника.
Разница между абсцессом мягких тканей конечностей и другими гнойно-воспалительными патологиями заключается в наличии так называемой инфильтративной капсулы, которая образует полость гнойника (ее другое название – пиогенная мембрана). Капсула абсцесса мягких тканей конечностей образуется вследствие инфильтративных процессов в тканях, которые непосредственно граничат с гноем. Если бы такая капсула отсутствовала, количество осложнений, связанных с распространением гноя из абсцесса на здоровые ткани, увеличилось бы в 3-5 раз.
Пиогенная мембрана обладает небольшим запасом прочности – она довольно тонкая и легко прорывается, гнойное содержимое проникает в окружающие ткани.
Причины разрушения капсулы следующие:
- накопление значительного количества гнойного экссудата – ему становится «тесно» в ограниченном пространстве абсцесса;
- увеличение давления гноя в гнойнике;
- истончение капсулы – ее ткани подвергаются атаке элементов иммунной системы организмы.
При прорыве абсцесса гной проникает в окружающую клетчатку или межмышечные пространства пораженной конечности по принципу наименьшего сопротивления, хотя в ряде случаев он «прокладывает» себе дорогу в виде свища (патологического хода), разъедая мягкие ткани.
Абсцесс мягких тканей конечностей это типичный гнойно-воспалительный процесс. Он характеризуется местными и общими проявлениями.
Местные симптомы описываемого заболевания это:
- припухлость;
- покраснение кожи над абсцессом;
- повышение местной температуры тела;
- болевой синдром;
- нарушение функций конечности.
Характеристики болей:
- по локализации – в области гнойника;
- по распространению – сперва локальные, затем могут охватывать соседние ткани;
- по характеру – дергающие;
- по интенсивности – сперва слабые, по мере накопления гноя усиливаются;
- по возникновению – развиваются практически сразу с формированием абсцесса.

Если абсцесс расположен в мягких тканях поверхностно, то описанные симптомы проявляются отчетливо. При выраженной жировой клетчатке, а также при формировании абсцесса в глубине мышечных массивов местная симптоматика может сглаживаться, более выраженными будут общие симптомы, что вносит путаницу в диагностику.
Признаки нарушения общего состояния организма наблюдаются из-за интоксикационного синдрома – по причине попадания токсических продуктов жизнедеятельности микроорганизмов в кровь, а с ней – в другие органы и ткани. Симптоматика следующая:
- повышение температуры тела – в среднем до 37,8-38,5 градусов по Цельсию. Иногда температура тела способна подниматься до 40 градусов и сопровождаться ознобом. Это может наблюдаться при больших размерах гнойника или высокой патогенности микроорганизмов (способности спровоцировать инфекционный процесс);
- общая слабость;
- недомогание;
- ухудшение трудоспособности – в одинаковой мере физической и умственной;
- ухудшение аппетита.
Диагноз ставят на основании жалоб пациента, данных анамнеза (перенесенного инфекционного заболевания, медицинской манипуляции, травмирования и так далее), а также дополнительных методов исследования.
При физикальном исследовании определяется следующее:
-
при осмотре – область абсцесса опухшая, отечность тканей конечности может быть несоизмеримо больше, чем сам гнойник. Кожа в месте поражения горячая на ощупь. При поверхностном расположении абсцесса и переполнении полости гнойника патологическими массами кожа над абсцессом утончается, под ней виден гной;
- при пальпации (прощупывании) – отечность мягких тканей пальпаторно подтверждается, определяются повышение местной температуры тела и выраженная болезненность. Также отмечается флюктуация – характерные «волны» под пальцами при нажимании на место расположения гнойного очага.
При просьбе врача сделать движения рукой или ногой пациент щадит пораженную конечность.
Инструментальные методы, которые могут пригодиться в диагностике абсцесса мягких тканей конечностей, это:
- диагностическая пункция – выполняется, когда имеются симптомы интоксикации, но местные признаки гнойника весьма сомнительны. Это может наблюдаться при глубоком расположении абсцесса в мягких тканях конечностей. В этом случае после обработки кожи над абсцессом проводят прокол мягких тканей стерильной иглой на шприце, гной при его наличии отсасывают, отправляют в лабораторию для изучения;
- ультразвуковое исследование (УЗИ) – выполняется с той же целю;
- рентгенологическое исследование – проводится при подозрении на формирование «холодного» абсцесса.
Лабораторные методы исследования, применяемые в диагностике абсцессаза мягких тканей конечностей, следующие:
-
общий анализ крови – существенное повышение количества лейкоцитов указывает на возможность возникновения гнойного процесса в организме. Также отмечается увеличение СОЭ;
- ПЦР-диагностика туберкулеза – проводится при подозрении на туберкулезное происхождение гнойника;
- бактериоскопическое исследование – пунктат изучают под микроскопом, в нем идентифицируют инфекционный агент, спровоцировавший формирование абсцесса;
- бактериологическое исследование – делают посев пунктата на питательные среды, по выросшим колониям делают вывод про вид возбудителя. Также при помощи этого метода определяют чувствительность возбудителя к антибактериальным препаратам, что имеет значение для последующих врачебных назначений.
Дифференциальную диагностику абсцесса мягких тканей конечностей проводят с такими заболеваниями и патологическими состояниями, как:
Чаще всего развиваются следующие осложнения абсцесса мягких тканей:
- флегмона;
- аррозивное кровотечение – возникает из-за того, что гнойный процесс разъедает стенку кровеносного сосуда;
-
неврит – воспаление нерва, которое наблюдается в случае, если в патологический процесс вовлекается нервный ствол;
- лимфаденит – воспаление лимфоузлов;
- лимфангит – воспаление лимфатических сосудов;
- остеомиелит – гнойное расплавление подлежащей кости;
- артрит – воспалительное поражение сустава, который находится недалеко от абсцесса мягких тканей конечностей.
Абсцесс мягких тканей конечностей ликвидируют при помощи хирургического вмешательства. Если абсцесс небольшой, то его вскрывают в гнойной перевязочной хирургического стационара или поликлинического отделения. Большие абсцессы и те, которые находятся глубоко в мышечных массивах конечностей, вскрывают в условиях гнойной операционной, так как может понадобиться анестезиологическое обеспечение.
Схема операции следующая:
-
делают разрез тканей над абсцессом;
- удаляют гной;
- проводят ревизию полости на предмет дополнительных «карманов»;
- соединительнотканные перемычки при этом разрушают;
- проводят санацию полости гнойника с помощью асептических растворов;
- полость абсцесса дренируют – в него вводят полихлорвиниловые трубки, свободные концы которых выводит наружу для оттока остаточной жидкости;
- рану не ушивают, иногда несколько швов накладывают для сведения ее краев, чтобы она не зияла;
- накладывают асептическую повязку.
Назначения в послеоперационном периоде следующие:
- покой конечности;
- перевязки;
- антибактериальные препараты с учетом чувствительности возбудителя к антибиотикам;
- обезболивающие;
- иммуностимуляторы;
- витаминотерапия;
- инфузионная терапия – ее проводят при выраженном интоксикационном синдроме. Внутривенно капельно вводят солевые растворы, электролиты, плазму крови, свежезамороженную сыворотку.
Методами профилактики возникновения описываемой патологии являются:
-
своевременная обработка ран;
- своевременное адекватное лечение ожогов, обморожений, открытых переломов;
- неукоснительное соблюдение правил асептики при проведении медицинских манипуляций;
- профилактика, своевременное выявление и ликвидация очагов инфекции в организме;
- лечение сосудистых, обменных, эндокринных, соматических болезней, которые могут способствовать развитию абсцесса;
- укрепление иммунитета.
Прогноз при абсцессе мягких тканей конечностей в целом благоприятный. Осложнения развиваются только при позднем обращении и осложнениях патологии, а также при самолечении – в частности, при «выгревании» абсцесса.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
источник
 слабость;
слабость;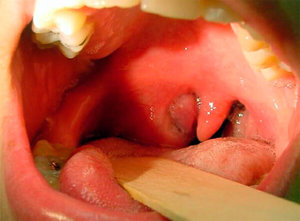 лихорадка;
лихорадка;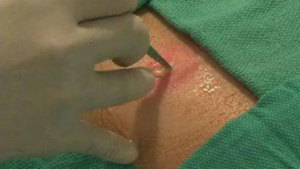 Вскрытие абсцесса.
Вскрытие абсцесса.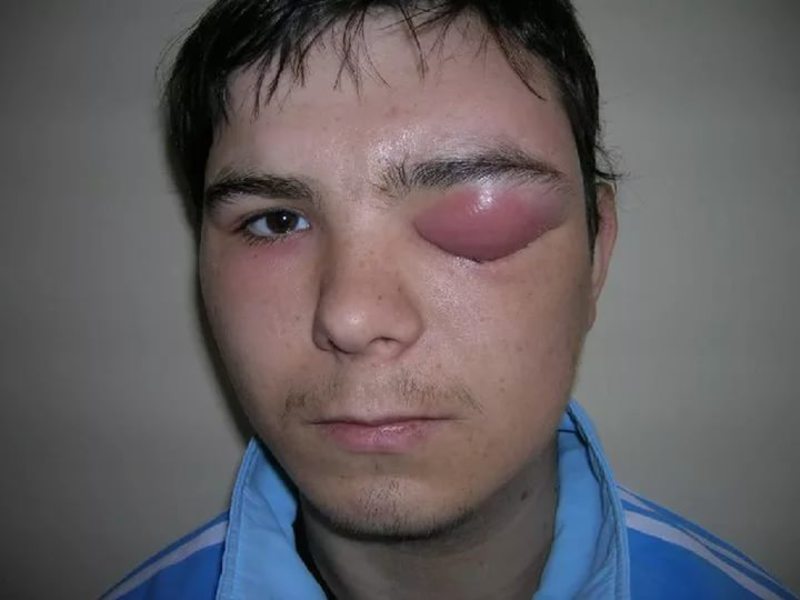
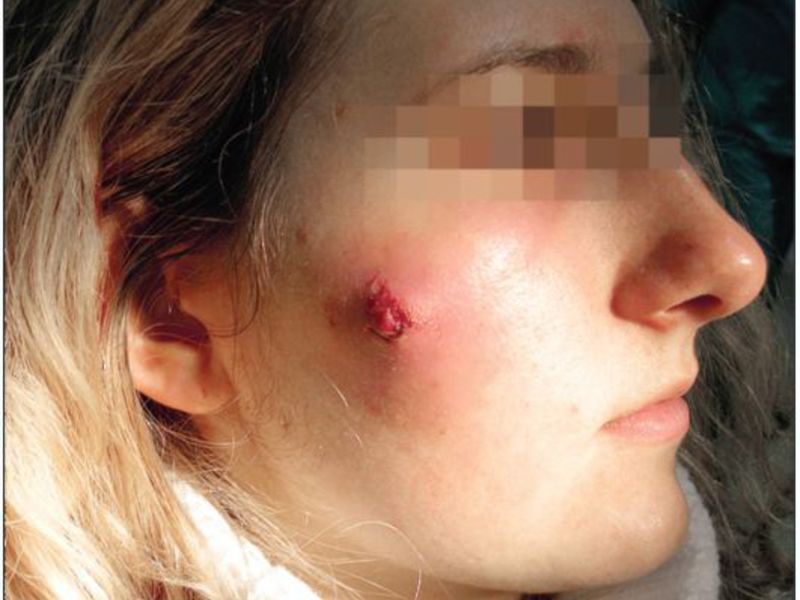
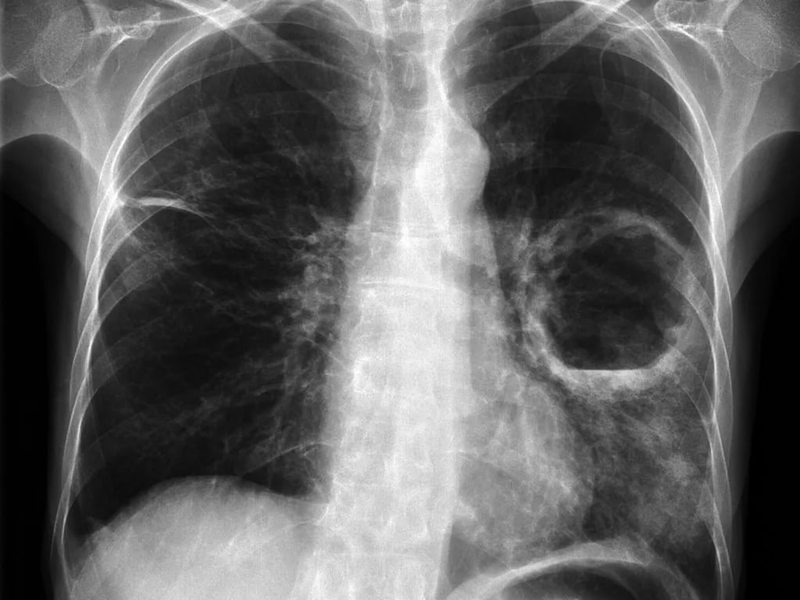
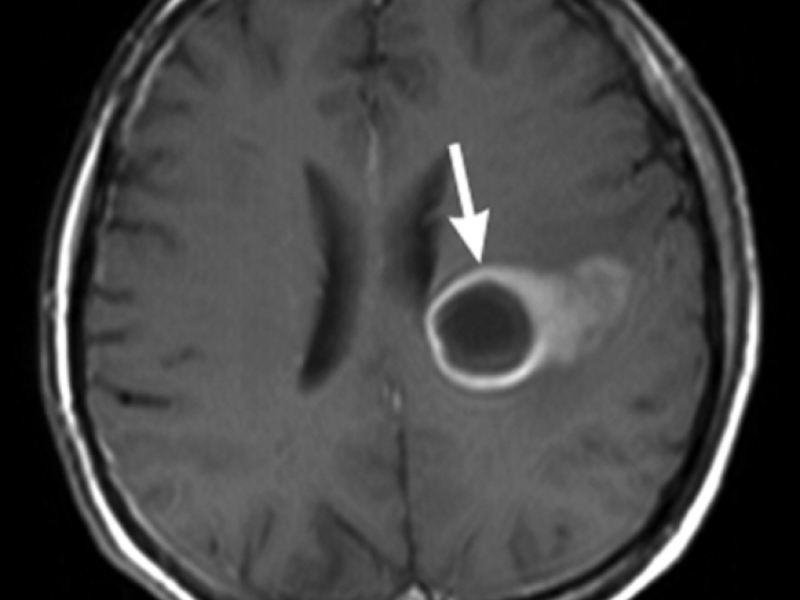
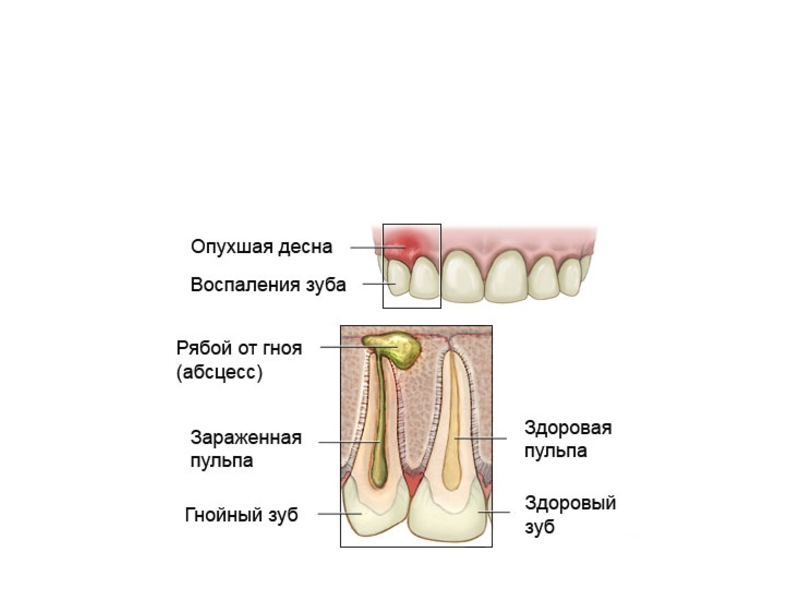
 Как лечить чирей на ноге Нередко болезненные чирьи образуются на ногах. Это связано с постоянным нахождением человека в условиях пыли и грязи, особенно высок риск…
Как лечить чирей на ноге Нередко болезненные чирьи образуются на ногах. Это связано с постоянным нахождением человека в условиях пыли и грязи, особенно высок риск… Как лечить фурункул на ноге Фурункулез является острым воспалительным заболеванием, поражающим волосяные мешочки. Поскольку кожа ног часто подвергаются загрязнению и травмированию, именно здесь чаще локализуются…
Как лечить фурункул на ноге Фурункулез является острым воспалительным заболеванием, поражающим волосяные мешочки. Поскольку кожа ног часто подвергаются загрязнению и травмированию, именно здесь чаще локализуются… Чем лечить ожог с волдырем После ожога кожи, в особенности, термического, на коже появляются волдыри. Многие из нас пытаются удалить их, тем самым делая еще…
Чем лечить ожог с волдырем После ожога кожи, в особенности, термического, на коже появляются волдыри. Многие из нас пытаются удалить их, тем самым делая еще… Как лечить абсцесс Абсцесс входит в группу гнойно-воспалительных заболеваний и зачастую требует хирургического вмешательства. Однако существуют и менее инвазивные способы борьбы с проблемой.…
Как лечить абсцесс Абсцесс входит в группу гнойно-воспалительных заболеваний и зачастую требует хирургического вмешательства. Однако существуют и менее инвазивные способы борьбы с проблемой.… Как лечить фурункул на лице Появившиеся воспаления на лице, заполненные гноем, зачастую путают с прыщами. Однако в отличие от последних фурункул – более опасное явление.…
Как лечить фурункул на лице Появившиеся воспаления на лице, заполненные гноем, зачастую путают с прыщами. Однако в отличие от последних фурункул – более опасное явление.…

 ранениях – резаных, рубленых, колотых, укушенных, огнестрельных, раздробленных;
ранениях – резаных, рубленых, колотых, укушенных, огнестрельных, раздробленных; при осмотре – область абсцесса опухшая, отечность тканей конечности может быть несоизмеримо больше, чем сам гнойник. Кожа в месте поражения горячая на ощупь. При поверхностном расположении абсцесса и переполнении полости гнойника патологическими массами кожа над абсцессом утончается, под ней виден гной;
при осмотре – область абсцесса опухшая, отечность тканей конечности может быть несоизмеримо больше, чем сам гнойник. Кожа в месте поражения горячая на ощупь. При поверхностном расположении абсцесса и переполнении полости гнойника патологическими массами кожа над абсцессом утончается, под ней виден гной; общий анализ крови – существенное повышение количества лейкоцитов указывает на возможность возникновения гнойного процесса в организме. Также отмечается увеличение СОЭ;
общий анализ крови – существенное повышение количества лейкоцитов указывает на возможность возникновения гнойного процесса в организме. Также отмечается увеличение СОЭ; неврит – воспаление нерва, которое наблюдается в случае, если в патологический процесс вовлекается нервный ствол;
неврит – воспаление нерва, которое наблюдается в случае, если в патологический процесс вовлекается нервный ствол; делают разрез тканей над абсцессом;
делают разрез тканей над абсцессом; своевременная обработка ран;
своевременная обработка ран;