Мойсов Адонис Александрович
Хирург-ортопед, врач высшей категории
Москва, ул. Коктебельская 2, корп. 1, метро «Бульвар Дмитрия Донского»
Москва, ул. Арцимовича, 9 корп. 1, метро «Коньково»
Москва, ул. Берзарина 17 корп. 2, метро «Октябрьское поле»
Образование:
В 2009 году окончил Ярославскую Государственную Медицинскую Академию по специальности «лечебное дело».
С 2009 по 2011 г. проходил клиническую ординатуру по травматологии и ортопедии на базе клинической больницы скорой медицинской помощи им. Н.В. Соловьева в г. Ярославле.
С 2011 по 2012 г. работал врачом травматологом-ортопедом в больнице скорой помощи №2 г. Ростова-на-Дону.
В настоящее время работает в клинике г. Москва.
2012 год – обучающий курс по Хирургии стопы, Париж (Франция). Коррекция деформаций переднего отдела стопы, миниинвазивные операции при подошвенном фасциите (пяточной шпоре).
13 -14 февраля 2014г. г. Москва – II конгресс травматологов и ортопедов. «Травматология и ортопедия столицы. Настоящее и будущее».
Ноябрь 2014г. — Повышение квалификации «Применение артроскопии в травматологии и ортопедии»
14-15 мая 2015г. г. Москва — Научно-практическая конференция с международным участием. «Современная травматология, ортопедия и хирурги катастроф».
2015 г. г. Москва – Ежегодная международная конференция «Артромост» .
Научные и практические интересы: хирургия стопы и хирургия кисти .
Флегмона кисти — это острое гнойное воспаление глубоких или поверхностных тканей кисти без тенденции к ограничению распространения патологического процесса. Является результатом реакции на инфицирование раны кисти или внедрение инородного материала.
Существует два типа флегмоны:
- Гнойные. Происходят вследствие непосредственного занесения в рану бактериальной флоры, что в свою очередь ведёт к незамедлительно ответной реакции организма – воспаление.
- Асептические. Происходят ввиду аутоиммунного ответа организма. Асептические флегмоны могут возникать в любой части тела. В таком случае не происходит грозного воспаления, только скромное отделяемое (лимфа).
Изначально, как активизируется иммунная система организма:
• Резко увеличивается приток крови к поврежденной зоне.
• В следствие чего повышается местная температура.
• Происходит выход жидкой части крови и белых кровяных клеток из капилляров в межклеточное пространство для борьбы с чужеродным агентом (бактериями).
• Гиперемия в области повреждения (покраснение).
• Отек мягких тканей вызывает нетерпимую боль.
Эти четыре признака знака флегмоны руки – повышение температуры, отек, покраснение, и боль-характеризуют воспаление.
По мере развития воспаления кисти, в тканях начинается образование гноя. Гнойный процесс при флегмона распространяется довольно быстро по клетчаточным и фасциальным пространствами. Находя путь наименьшего сопротивления и в буквальном смысле, расплавляя мягкие ткани.
Вот почему нужна экстренная операция. И никакими антибиотиками и противовоспалительным средствами не заглушить этот уже начавшийся процесс.
Начинается выраженная интоксикации организма, повышается температура тела, появляется озноб.
Асептические флегмоны протекают мягче, без образования гноя. Но из сосудистого русла в огромном количестве выделяется лимфа, которая вызывает резкое повышение давления в межфасциальных пространствах, что влечёт за собой нетерпимую боль, сдавление сосудов, нервов, вплоть до некроза пальцев.
В таких случаях так же необходима экстренная операция по декомпрессии клетчаточным и фасциальных пространств – фасциотомия.
Много различных агентов (микроорганизмов) вызывают флегмоны. Наиболее распространенными являются пиогенные (гноеобразующих) бактерии, таких как Staphylococcus aureus (золотистый стафилококк), почти всегда является причиной флегмон, абсцессов. Реже гнойные процессы вызывает Streptococcus (стрептококк), синегнойные палочки. Это непосредственные возбудители данной патологии, но пути занесения разные. Наиболее частые приведены ниже:
- Укусы животного
- Любая рана кисти глубже кожи
- Ожоги
- Отморожения
Главные признаки воспаления — повышение температуры, отек, покраснение и боль – поэтому достаточно легко идентифицировать флегмоны кисти. Если симптомы еще не явные и заболевание только начинается, врач, возможно, назначит некоторые анализы и дополнительные исследования, для уточнения диагноза. Такие как: общий анализ крови, УЗИ области воспаления.
Поскольку кожа очень устойчива к распространению инфекции, она действует как барьер, часто не позволяя гною выйти наружу, заставляя его распространяться вглубь кисти. В таком случае, гною необходимо дать отток, выполнив операцию фасциотомию.
Производится разрез кожи в определённых местах, соответствующих месту воспаления, эвакуируется гной, скромное отделяемое. Рана обильно промывается растворами антисептиков, устанавливается дренаж, для того чтобы рана не успела зажить до того момента пока полностью не очистится и воспаление не стихнет.
Также очень важно выполнять фасциотомные разрезы в определённых местах и очень аккуратно, профессионально, во избежание повреждения важнейших структур кисти:
После выполнения фасциотомия пациенту сразу становится легче, боль заметно уменьшается, постепенно проходят симптомы интоксикации флегмоны руки.
Далее производятся ежедневные перевязки с промыванием ран до их полного заживления.
Назначаются антибиотики, сосудистые препараты улучшающие питание тканей, противовоспалительные препараты.
В случае асептический флегмоны выполняется фасциотомия для уменьшения внутрифасциального давления, а именно для того чтобы дать отток лимфа.
При этом назначаются не антибиотики, а антигистаминные и противовоспалительные (чаще гормональные) препараты.
Так же производятся ежедневные перевязки до прекращения обильного отделения серозной жидкости и спадения отека. Раны зашивают, для того чтобы они быстрее зажили и не осталось больших рубцов (шрамов).
После того, как флегмоны правильно вскрыли и дренировали, прогноз выздоровления без последствий оценивается как отличный. При обнаружении симптомов флегмоны кисти необходимо незамедлительно обратиться к специалисту по хирургии кисти. Чем раньше начнётся лечение, тем меньше риска для серьёзных иногда необратимых последствий.
С каждым часом прогрессирования процесса увеличивается риск некроза пальцев или вовсе кисти. Так же запущенный процесс может привести к сепсису (заражения крови) вплоть до детального исхода.
Но благодаря природе, которая создала защитные механизмы организма, такие как боль на какое-либо повреждение, воспаление, пациент не в состоянии терпеть подобную боль, что вынуждает его в подавляющем большинстве случаев, обратиться к специалисту до некроза пальцев.
Ни в коем случае нельзя нагревать участок воспаления, это может ускорить и усилить процесс, перевести к его диссимиляции (распространению).
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
источник
Кожный (мозольный) абсцесс появляется на ладонной поверхности чаще всего в области головок пястных костей. Больных беспокоят умеренная боль, припухлость, а при осмотре виден гной, просвечивающий через отслоенный эпидермис.
Поверхностная флегмона ладонной поверхности кости, включая и межиальцевую флегмону, проявляется болью пульсирующих) характера, отеком, гиперемией, резкой болезненностью при пальпации, сгибании и разгибании пальцев. На поздней стадии может определяться флюктуация.
Глубокая флегмона характеризуется интоксикацией организма, интенсивной болезненностью, отеком и нарушением функции кисти. При воспалении тенора или гипотенора нарушается преимущественно функция I или Л пальца, при срединной флегмоне — II, III и IV пальцев. Из-за вовлечения в процесс червячных мышц кисть приобретает типичное положение, когда пальцы разведены в пястно-фаланговых сочленениях и согнуты в межфа-ланговых (положение когтистой лапы).
Воспаление синовиальных сумок пу-образиая флегмона чаще всего развиваются как следствие запущенного сухожильного панариция I, V пальцев и их прямой контаминации. Заболевание характеризуется тяжелой интоксикацией организма, проявляется интенсивными болями, выраженным отеком, гиперемией и нарушением функции кисти. Пальпация вызывает резкую болезненность по ходу соответствующей воспаленной синовиальной сумки. При у-образной флегмоне отмечаются полусогнутое положение I и V пальцев, их выраженный отек, переходящий на ладонь и предплечье, резкая болезненность при пальпации, пассивных и активных движениях.
Лечение воспалительных заболеваний кисти зависит от стадии воспаления. При серозно-инфильтративной стадии показано консервативное лечение. Оно включает в себя адекватную иммобилизацию пальца или всей кисти, ащибиотикотерапию в виде приема антибиотиков per os, внутримышечно, внутривенно, регионарной застойной перфузии, в показанных случаях местно короткий новоканновый блок с антибиотиками, полуспирто-вые компрессы, ванночки с антисептиками (калия пермангаиатом, димек-сидом, фураципином и др.), физиолечение.
При гнойно-некротической стадии в силу неэффективности консервативной терапии или поступления больного в поздние сроки с уже развившимся гнойным процессом проводится оперативное лечение. При панариции, особенно подкожном, первая бессонная ночь из-за боли является показанием к операции.
ГЛАВА XIV. ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
При лечении панариция рекомендуется соблюдать правило грех «О», г е. соответствующих обезболивания, обескровливания и обстановки. В целях обезболивания при панариции с локализацией очага на дней плюй и средней фалангах пользуются полупроводниковой анестезией по Обер-сту-Лукашевнчу (рис. 23), при тяжелых формах панариция и флегмонах кисти предпочтительнее общее обезболивание.
| Рис. 23. Проводниковая анестезия по Обсрсту-Луклисвнчу |
Успех операции во многом зависит от качества ее исполнения и в отличие от существующей практики вскрытия панариция наряду с этим необходимы тщательные некрэктомия и дренирование, обеспечивающие хороший отток воспалительного экссудата и адекватный доступ антибиотиков и антисептиков. Эта задача успешно выполнима при обескровливании, что достигается наложением жгута на основание пальца и использовании специального инструментария для этой цели. При отсутствии такого инструментария могут использоваться инструменты, которые применяются в глазной практике. Для исполнения операции необходима соответствующая обстановка. Больной должен находиться в горизонтальном положении, что является профилактикой возможного коллапса и вследствие )того получения им дополнительной травмы, рука располагается на специальной подставке, должны быть удобные стулья для хирурга и его ассистента
Характер операции зависит ог формы и расположения тонного очага.
При кожном панариции иссекается отслоенный гноем эпидермис, при подногтевом — клиновидно или частично резецируется ногтевая пластинка либо осуществляется перфорация или полное удаление при тотальной отслойке ее гноем, при пароипхии — частично резецируется вместе с гнойными грануляциями околоногтевой валик, а также резецируется ногтевая пластинка в случае ее отслойки гноем в пределах поражения, при подкожном
ГЛАВА \1\ \ПР> РП1ЧЕСКАЯ ИНФЕКЦИЯ
панариции — чвумч Роковыми разрезами вскрывается гнойный очаг (рис. 24) и выполняется некрэктомия, при сухожильном — двумя поперечными разрезами вскрывается синовиальное влагалище для сквозного дренирования на всем его протяжении, при костном- выполняется секвестр-некрэктомия, при суставном — производятся контрлатеральные разрезы со сквозным дренированием сустава, при пандактнлпте — чаще ампутируется палец или его часть, при мозольном абсцессе — иссекается эпидермис, при
| Рис. 24 ЛинеГшо-боковыс разрезы по Клаппу в ooiacTH средней и основной фаланг пальцев. Одно- и двусторонний клюшкообразный рачрез на ногтевых фалангах |
межпальцевоп флегмоне — проводятся контрлатеральные продольные разрезы на ладонной и тыльной поверхностях (рис. 25) с сохранением кожной перемычки в межпальцевом промежутке, при флегмонах тенора (рис. 26) и гипотенора — выполняются дугообразные разрезы параллельно их возвышению, причем при вскрытии флегмоны тенора целесообразно рассечь кожу и подкожную клетчатку, а абсцесс вскрыть тупо с помощью кровоостанавливающего зажима, как это делаегса при иаратите в целях профилактики повреждения нерва, обеспечивающего отведение I пальца, при флегмоне срединного пространства- производятся разрезы по ходу межост-иых промежутков, при У-образ-пой флегмоне — делаются множественные продольные разрезы по
ходу синовиальных влагалищ, на тыльной поверхности оперативное лечение фурункула, карбункула и флегмоны осуществляется согласно правилам, принятым для лечения этих заболевании.
Оперативное лечение должно включать санацию гнойных ран, дренирование полостей резиновыми полосками пли перфорированными ирригаторами, с помощью которых осуществляют фракционный или постоянный лаважраны антисептиками При гнойных заболеваниях кисти необходимо
ГЛАВА XIV ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
Рис. 25. Вскрытие флегмон кисти: а — проекция срединного ладонного пространства; в — разрезы по Излену (/) и Пику (2); в — разрезы по Канавелу
Рис. 26. Вскрытие флегмон возвышения большого пальца: а- разрезы на ладонной поверхности по Излену (/) и Канавелу (7); 6-тыльный» разрез
ГПАВА XIV. ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
применять п Другие компоненты комплексного лечения, принятого для лечения гнойных процессов (иммобилизация, антибиошкотерапия, физиолечение и др.).
8. ХИРУРГИЧЕСКАЯ ИНФЕКЩ1Я СИНОВИАЛЬНЫХ ОБОЛОЧЕК И КОСТЕЙ
Среди хирургических заболеваний синовиальных оболочек ключевые позиции занимают бурсит и артрит, а серозных оболочек — плеврит и перитонит. Для синовиальных и серозных оболочек характерно экссудатнвное воспаление. В зависимости от характера экссудат может быть серозным и гнойным. Гнойное воспаление синовиальных и серозных полостей часто называется эмпиемой. Эмпиема — это скопление гноя в естественной полости.
Бурсит — это воспаление синовиальной сумки. Чаще вызвается кокковой флорой. Контаминация синовиальной сумки обычно наступает в результате открытых и закрытых травм, реже лпмфо- или гематогенно (рис. 27). Наиболее часто в клинической практике наблюдаются препател-лярный, локтевой (рис. 28) и плечевой бурситы.
| Рис. 27. Локализация более важных в клиническом отношении слизистых сумок (схема Р.С. Топннского): а — верхняя конечность, б — нижняя конечность |
Острый серозный бурсит клинически проявляется появлением умеренных болей и припухлости в области бурсы, некоторым ограничением подвижности в суставе, где располагается бурса. Кожа при серозном бурсите не воспалена и не спаяна с бурсой. Определяется положительный симптом флюктуации. В случае гнойного бурсита отмечается интоксикация организма с высокой температурой, лейкоцитозом и другими проявлениями. Больной жалуется на интенсивные распирающие боли, ограничение дви-
ГЛАВА XIV. ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
| Рис. 29. Разрезы и дренаж при гнойном препателлярном бурсите |
жений в суставе, пальпация резко болезненна, кожа над бурсой гиперемп-рована, инфильтрирована вследствие перехода воспаления на окружающие ткани.
Лечение серозного бурсита заключается в иммобилизации конечности, назначении антисептиков и антибиотиков, месгно применяются компрессы с антисептиками, физиолечение. При отсутствии эффекта в течение 3-5 дней выполняется пункция бурсы с удалением экссудата, введением антибиотиков и гидрокортизона с наложением давящей повязки. Для купирования воспаления иногда необходимо от 3 до 5 пункций с интервалом 1-2 дня между ними.
| Рис 30 Тотальное удаление сумки при локтевом бурсите |
При гнойном бурсите, а также хроническом рецидивирующем серозном бурсите показано оперативное лечение — в первом случае вскрытие
бурсита (рис. 29), енновэкгомия и открытое ведение раны, во втором -бур-сэктомия (рис. 30) с наложением первичного шва.
ГЛАВ \ \1\ . ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
\pmpum -это воспаление сустава
Воспаления суставов Moiyi быть обуслов ieiibi асептическими причинами, в частности гравмой (>шпбом, закрытым переломом костей с вовлечением суставов и др.), микробным и друшми факторами.
В ответ на травму, инфекцию или другой какой-либо фактор в первую очередь реашрует синовиальная оболочка образованием выпота. Инфекция в сустав может проникнуть прямым путем (открытая травма, огнестрельное ранение), гематогенно и лнмфогенио. По лимфатическим путям инфекция может распространяться из соседних с суставом области, исходя либо из пораженных костей (метафизарный остеомиелит и др.), либо из соседних с суством абсцессов и ф югмон.
В ряде случаев синовиальная оболочка суставов является местом мета-стазирования гемато1енной инфекции. Наиболее частыми возбудителями являются стафилококки и стрептококки, однако могут встречаться тифозные и паратифозные возбудители, гоно-, менингококки и др.
Главным местом, где разыгрывается воспаление в суставе, является синовиальная оболочка. Лишенный сосудов суставной хрящ подвергается воспалению вследствие непосредственного внедрения бактерий. Следует отметить, что синовиальная жидкость сустава не обладает антибактериальной активностью, а наоборот, служит хорошей питательной средой для микробов из-за чего суставы практически беззащитны, даже по отношению к маловпр>лентной инфекции В зависпмосш oi глубины поражения тканей различают сипоеи ит -воспалена только синовиа тьная оболочка, артрит —в процесс дополнительно вовлечена фиброзная капсула сустава, панарт-рит — поражены все ткани сустава, остеоартрит — в процесс вовлечены кости, образующие сустав, артрит с периартикулярной флегмоной, когда также поражена околосуставная клетчшка и другие ткани
По клиническому течению выделяют острый и хронический артрит
Клинически осфый серозный сиповиит проявляется болью, повышением температуры, значительным увеличением сустава в объеме.
Гиперемия кожи и повышение температуры отмечаются, ко!да воспаление выходит за пределы синовиальной оболочки. При осмотре легко установив, что увеличение объема сустава вызвано за счет скопления жидкости. Контуры сустава сглажены, определяется флюктуация, для коленного сустава характерен симптом баллотированыч надколенника. Движения в суставе умеренно ограничены и болезненны. При диагностической пунк-
ГЛАВА XIV. XI1РУ1ТНЧЕПСЛЯ ППФПКЦИЧ
дни получают желтоватую, слегка мутную жидкость с примесью лейкоцитов и фибрина.
Острый гнойный артрит, или эмпиема сустава, протекает с выряженным инфекционным токсикозом, беспокоят сильные боли н суставе ряспм рающего характера, резко ограничены движения и суставе из-за болей, сустав увеличен в объеме, пальпация, активные и пассивные движения резко болезненны, кожа гииеремпрована с инфильтрацией подкожной клетчатки В случае развития парааршкулярпой флегмоны появляются очаги размягчения, определяется флюктуация. При рентгенологическом исследовании выявляются расширение суставной щели, нередко отслойка хрящей, а при остеоартрозе — деструкция костей, образующих сустав (рис. 31).
Острый серозный сшюаиит подлежит консервативному лечению, которое напоминает лечение бурсита: обеспечивают покой и иммобилизацию пораженной конечности, назначают антибиотики и антисептики, непарно тические анальгетики и др.), физиопроцедуры (электрофорез, парафин, озокерит, УВЧ и др.).
При выраженном спиовиите и отсутствии эффекта от проводимою лечения прибегают к пункции сустава (рис. 32), эвакуации экссудата, введению антисептиков и антибиотиков в сочетании с кортпкостероидамн. Пункции производят 1-2 раза в неделю. Определенное значение имеет Эластическое бинтование сустава в целях уменьшения экссудации.
| Рис. 31. Схема эмпиемы коленного сустава Стрелками указаны возможные пути распространения гноя по- |
В большинстве случаев серозный синовнит не дает осложнений. Однако п ряде случаев на синовиальной оболочке могут появиться ворсинчатые образования, поддерживающие воспаление с переходом в хронический синовиит. Постоянное перерастяжение суставной капсулы н связочпо-ю аппарата синовиальной жидкостью ведет к образованию «разболтанного сустава» и подвывихам. Вына-
Денне фибрина из экссудата приводит слс прорыв* капсулы
ГЛАВ V \I\ . \ИР> РП1ЧГСКАЯ ИНФЕКЦИЯ
Рис. 32. Пункция суставов: а -тазобедренного; и — коленного; в — голеностопного; г — плечевого; д — локтевого
1 ЛАВАXIV. ХИ1’У1Т11ЧС
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: При сдаче лабораторной работы, студент делает вид, что все знает; преподаватель делает вид, что верит ему. 9008 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Абсцесс руки встречается довольно часто. Воспалением может быть поражен любой участок мягкой ткани руки, а также кости руки.
В нашей клинике осуществляется диагностика и лечение всех видов абсцессов, в частности и руки. Квалифицированный специалист нишей клиники проведет все необходимые мероприятия для скорейшего выздоровления пациента.

Обратиться к врачу в нашей клинике следует при появлении следующих симптомов:
- Отек области воспаления;
- Резкая боль при попытке пошевелить рукой и, как следствие, ограничение подвижности руки;
- Повышение температуры тела и особенно места воспаления;
- Увеличение лимфатических узлов вблизи воспаленной области.
Абсцесс мягких тканей диагностируется лабораторными исследованиями. Проводится анализ мочи и крови пациента. Абсцесс костной ткани имеет название абсцесса Броди. Он встречается довольно редко. Гной скапливается в полости, образующейся в губчатой части кости. Клиническая картина абсцесса Броди во многом схожа с ревматизмом или артритом, поэтому очень важно верно поставить диагноз. В нашей клинике хирург диагностирует костный абсцесс при помощи рентгена и компьютерной томографии.

Сначала формируется полость со стенками-мембранами, которая постепенно заполняется гноем. Далее головка капсулы созревает, и абсцесс прорывается. Гнойные массы выходят наружу. Важно обнаружить абсцесс на ранних стадиях развития. Чем раньше начать проводить мероприятия по устранению воспалений, тем эффективнее и быстрее пройдет лечение.
Проведя диагностические исследования с помощью современного оборудования, которым оснащена наша клиника, и определив стадию и локализацию воспаления, врач определяет схему лечения. На ранней стадии образования абсцесса возможно медикаментозное лечение. Если же нарыв, образованный в мягких тканях руки уже созрел, хирург вскрывает абсцесс.
Это хирургическая операция, состоящая из нескольких этапов:
- Обработка места вскрытия антисептическими средствами.
- Местное обезболивание новокаином или лидокаином.
- Проведение небольшого (до двух сантиметров) разреза скальпелем и последующее расширение его.
- Опорожнение капсулы с гноем и обработка освобожденной полости антисептиками.
- Установка дренажа.

Без своевременного диагностирования и вмешательства квалифицированного специалиста, возникают серьезные осложнения и нежелательные последствия. Чаще всего заболевание перетекает в хроническую форму, лечение которой проводится годами. На фоне хронического абсцесса образуются другие серьезные заболевания. Возможно заражение крови, ампутация конечностей, распространение воспаления на здоровые органы.
источник
Возбудитель болезни – чаще всего золотистый стафилококк. Он может проникнуть в мягкие ткани извне (первичная форма патологии) или с током крови/лимфы из уже имеющихся в организме инфекционных очагов.
Заболевание проявляется не только местными симптомами, но и признаками нарушения общего состояния организма. Интоксикация может быть чрезвычайно выраженной и привести к более серьезным последствиям, чем местные изменения тканей при флегмоне. Поэтому таких пациентов всегда госпитализируют.
Лечение – хирургическое, дополненное консервативными назначениями, в основе которых лежит антибактериальная терапия.
Флегмона кисти – одно из самых частых заболеваний, с которым сталкиваются в гнойной хирургии. По разным данным, на нее выпадает от 15 до 25% (в зависимости от региона) всех гнойных патологий кисти.
Данная болезнь может развиться в любом возрасте. Чаще всего страдает трудоспособный контингент, так как это заболевание в основном связано с повреждениями тканей кисти во время выполнения каких-либо манипуляций. Мужчины болеют чаще, чем женщины – по той причине, что они чаще берутся за работу, в ходе которой кожные покровы кисти травмируются, благодаря чему патогенная микрофлора попадает в мягкие ткани кисти и запускает в них гнойный процесс.
В большинстве клинических случаев причиной развития флегмоны кисти является проникновение патогенной микрофлоры в ткани кисти через ее поврежденные кожные покровы, реже – при глубоком нарушении целостности ногтевой пластины какого-либо пальца.
Но также возбудители способны проникнуть в мягкие ткани кисти из уже имеющихся в организме очагов инфекции. Такие очаги могут быть:
- острыми – абсцесс (ограниченный гнойник), фурункул (гнойное воспаление волосяного мешочка), карбункул (гнойное воспаление нескольких волосяных мешочков и сальных желез со втягиванием в патологический процесс окружающих тканей);
- хроническими – тонзиллит (воспалительное поражение небных миндалин), кариес (разрушение твердых тканей зуба, сопровождающееся развитием инфекции).
Возможно и контактное распространение патологического процесса – при прорыве абсцесса, фурункула или карбункула.
Описаны случаи, когда флегмону кисти вызвало попадание в ее ткани ряда химических веществ – бензина, скипидара, керосина и других.
Из инфекционных возбудителей в максимальном большинстве случаев при флегмоне кисти выявляются:
Также могут обнаруживаться:
Другие возбудители выявляются реже, их разновидность зависит от обстоятельств, в связи с которыми развилась флегмона кисти. Это могут быть:
-
гемофильная палочка – провоцирует развитие флегмоны кисти у детей младшего возраста;
- пастеурелла мультоцида – этот возбудитель проникает в мягкие ткани кисти при укусе кошки или собаки, вызывая развитие флегмоны через 4-24 часа после инфицирования;
- возбудитель под названием Erysipelothrix rhusiopathiae – он причастен к развитию флегмоны кисти после контакта с домашней птицей, свиньями, морскими рыбами или моллюсками.
Данная патология может развиваться при наличии в тканях анаэробной инфекции – возбудителей, которые для размножения и развития нуждаются в бескислородной среде. Такие флегмоны возникают реже, чем при инфицировании другой патогенной микрофлорой, но они более тяжелые. Это могут быть анаэробы:
- неспорообразующие (к ним относятся бактероиды, пептострептококки, пептококки);
- спорообразующие анаэробы (клостридии).
Хроническую форму флегмоны кисти (ее еще называют деревянистой флегмоной) способны вызвать:
и некоторые другие возбудители.
Выявлено, что при наличии некоторых факторов флегмона кисти возникает чаще и прогрессирует быстрее. К таким способствующим факторам относятся:
- нарушение защитных сил организма – врожденные и приобретенные иммунодефициты;
- эндокринные заболевания – чаще всего это сахарный диабет (нарушение метаболизма углеводов из-за отсутствия инсулина), на фоне которого флегмона кисти протекает особенно тяжело;
- патологии крови;
- хронические заболевания сердечно-сосудистой, дыхательной, пищевой и других систем;
- истощение организма – в основном после перенесенных тяжелых травм и состояний (ком), длительных операций;
- заболевания, сопровождающиеся хронической интоксикацией (алкоголизм, наркомания).
Флегмона кисти может быть:
- первичная – при непосредственном внедрении возбудителя в ткани кисти;
- вторичная – при его распространении с уже пораженных тканей.
По течению эта патология бывает:
По вовлечению тканей флегмону кисти разделяют на:
По развитию патологического процесса она разделяется на две формы:
По локализации выделены следующие формы флегмоны кисти:
- межмышечная флегмона тенара (ладонного возвышения большого пальца);
- межмышечная флегмона гипотенара (ладонного возвышения мизинца);
- комиссуральная флегмона (гной при этом распространяется между перемычками подкожной жировой клетчатки кисти);
- флегмона срединного ладонного пространства (ее, в свою очередь, разделяют на над- и подсухожильную, а также на над- и подапоневротическую);
- подкожная (надапоневротическая) флегмона тыла кисти;
- подапоневротическая флегмона тыла кисти.
В зависимости от характера поражения тканей выделены следующие формы флегмоны кисти:
Гнойная флегмона сопровождается более серьезными нарушениями – ткани расплавляются (процесс называется гистолизом), образуется гной. Из-за такого расплавления возникают язвы и свищи (патологические ходы), и процесс беспрепятственно распространяется на соседние ткани – мышцы, кости и сухожилия. Гной при этом перемещается по подфасциальным пространствам и сухожильным влагалищам.
При гнилостной форме флегмоны структуры кисти разрушаются с образованием газов, которые имеют неприятный запах. У тканей – характерный вид:
- по консистенции – скользкие и рыхлые, а далее и вовсе трансформируются в полужидкую массу;
- по окраске – грязно-коричневые или темно-зеленые.
Гнилостная форма флегмоны приводит к развитию особо тяжелой формы интоксикации.
При некротической флегмоне формируются очаги некроза (омертвения) – далее они могут подвергаться гнойному расплавлению или отторгаются (при этом образуется характерная раневая поверхность). Это единственная форма флегмоны, при которой патологический процесс может частично отграничиваться и не распространяться на здоровые ткани. В этом случае в тканях на месте флегмоны образуются абсцессы, которые могут вскрыться самостоятельно.
При анаэробной флегмоне наблюдаются специфические изменения в тканях – развивается серозный воспалительный процесс, образуются обширные участки некроза, а из тканей выделяются пузырьки газа. Сами ткани имеют характерные особенности:
- по окраске – темно-серые;
- по запаху – зловонные;
- при пальпации (прощупывании) определяется крепитация (похрустывание).
Тканевые массивы вокруг зоны воспаления становятся похожими на «вареные», но гиперемии (покраснения) нет.
Острые формы флегмоны кисти имеют злокачественный характер – быстро (иногда молниеносно) распространяются на обширные участки подкожной жировой клетчатки, втягивая в патологический процесс здоровые ткани. Из-за массивного выделения в кровь продуктов тканевого распада наступает общая интоксикация организма.
Развитие хронической формы флегмоны кисти более благоприятное, но в любой момент она может трансформироваться в острую. Хроническая флегмона развивается при:
- проникновении в ткани кисти инфекционного агента с низкой степенью вирулентности (возможности вызывать патологический процесс);
- хороших резистентных (защитных) возможностях организма.
Тип и особенности развития флегмоны кисти во многом зависят от жизнедеятельности инфекционного агента, который спровоцировал патогенный процесс:
- гнойное поражение возникает при стрептококковой и стафилококковой инфекции;
- гнилостная флегмона развивается при поражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой.
Клиническая картина флегмоны кисти проявляется признаками:
- местными – они более характерны для поверхностной флегмоны кисти;
- общими – в основном проявляются при глубоких формах данного заболевания.
Местными симптомами являются:
-
боли;
- отек;
- гиперемия (покраснение) кожных покровов;
- нарушение функции кисти;
- местное повышение температуры.
Характеристики болей:
- по локализации – в области гнойного очага;
- по распространению – могут иррадиировать в соседние с очагом ткани;
- по характеру – вначале ноющие, затем дергающие, пульсирующие;
- по интенсивности – сперва незначительные, далее сильные;
- по возникновению – возникают с самого начала патологического процесса, развиваются по нарастающей, усиливаются при любых движениях кисти.
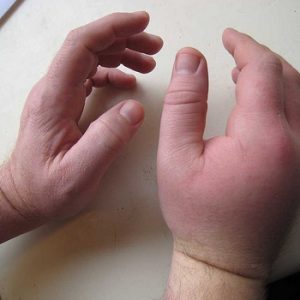
При прогрессировании флегмоны кисть увеличивается в объеме, может стать похожей на мяч.
Нюансы клинической картины зависят от формы флегмоны кисти.
При флегмоне возвышения первого пальца (тенара) определяются:
- резкая отечность тенара и лучевого края тыльной поверхности кисти;
- резкие боли;
- существенное ограничение подвижности тканей тенара;
- сглаженность ладонной кожной складки.
Особенности флегмоны возвышения мизинца (гипотенара) следующие:
- умеренная отечность;
- невыраженная гиперемия кожных покровов;
- болезненность в области гипотенара, которая усиливается при движениях пятого пальца.
При флегмоне срединного ладонного пространства клиническая картина следующая:
- сильные боли в центральной части кисти – как с ладонной, так и тыльной стороны;
- сильный отек кисти с выбуханием центральной части ладони;
- напряжение кожи;
- сглаженность складок;
- согнутое состояние второго-пятого пальцев, усиление болей при попытке их разогнуть;
- флюктуацию («колебательные» движения жидкости) выявить не представляется возможным;
- выраженные проявления интоксикации – повышение температуры тела, головные боли.
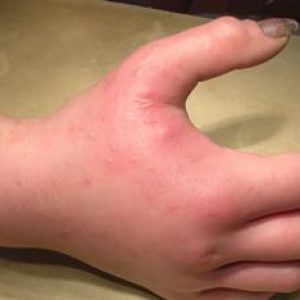
При подкожной флегмоне тыльной поверхности кисти особенности следующие:
- отек тканей и гиперемия кожных покровов носят разлитой характер;
- границы гнойного очага установить затруднительно.
При подапоневротических флегмонах тыльной поверхности кисти определяются:
- плотный инфильтрат с тыльной стороны;
- отек и гиперемия в той же локализации.
Общая симптоматика возникает на фоне интоксикационного синдрома. Проявлениями являются:
- гипертермия – повышение температуры тела. Достигает 39-40 градусов по Цельсию;
- озноб. Одновременно проявляющиеся озноб и гипертермия называются лихорадкой;
- резкая слабость;
- головные боли;
- жажда.
Для глубоких флегмонах кисти общее состояние ухудшается еще больше, появляются другие признаки:
- одышка;
- снижение артериального давления;
- частый слабый пульс;
- уменьшение мочеотделения;
- нередко – желтушность и синюшность кожных покровов.
При хронической флегмоне ткани имеют характерный вид – они на ощупь очень плотные, буквально деревянистые, кожа над ними красная с синюшным отливом. Общие признаки при таком виде заболевания не проявляются.
Диагноз флегмоны кисти несложно поставить по характерным жалобам пациента, анамнезу (истории) болезни и результатам физикального обследования. Инструментальные и лабораторные методы являются вспомогательными в диагностике данной болезни.
При физикальном обследовании выявляется следующее:
-
при осмотре – зависит от вида и стадии заболевания, но главными признаками являются буквально «вздутие» кисти, потеря ее контуров, при прорыве гноя видно отверстие свищевого хода. Очень часто пациент заходит в кабинет врача, поддерживая пораженную кисть здоровой рукой – буквально неся ее;
- при пальпации – определяется резко болезненное, горячее на ощупь образование без четких границ, при существенном размягчении выявляется флюктуация. Кожные покровы над гнойным очагом при пальпации горячие.
Из инструментальных методов диагностики информативной является пункция – прокол очага с забором содержимого и его последующим изучением под микроскопом.
Лабораторные методы исследования, применяемые в диагностике флегмоны кисти, это:
-
общий анализ крови – в нем выявляется резкое увеличение количества лейкоцитов (со сдвигом лейкоцитарной формулы влево) и СОЭ;
- бактериоскопическое исследование – пунктат изучают под микроскопом, в нем выявляют большое количество лейкоцитов, идентифицируют возбудителя;
- бактериологическое исследование – делают посев пунктата на питательные среды, по выросшим колониям определяют возбудителя, а также выявляют его чувствительность к антибактериальным препаратам.
Вид кисти при данной патологии характерный, поэтому необходимости проводить дифференциальную диагностику с другими болезнями нет. Ее проводят между разными формами описываемой патологии – так, важно знать, является флегмона кисти над- или подапоневротической.
Развитие осложнений флегмоны кисти зависит от того, как распространяется возбудитель.
При распространении гнойного процесса на соседние ткани возникают воспалительные осложнения с гнойным компонентом:
- артрит – патологический процесс в структурах суставов кисти;
- остеомиелит – разрушение костной ткани с формированием свищей (патологических ходов);
- тендовагинит – поражение сухожилий и их влагалищ;
- артериит – воспалительное поражение стенок артерии с их последующим расплавлением и профузным (выраженным) артериальным кровотечением. Это одно из самых опасных осложнений флегмоны кисти;
- вторичные гнойные затеки – гной затекает по естественным пространствам кисти к соседним тканям.
При распространении инфекции по лимфатическим и кровеносным сосудам возникают следующие осложнения:
- тромбофлебит – воспалительное поражение венозных стенок с формированием тромбов в просвете сосудов;
- лимфангит – воспаление лимфатических сосудов;
- лимфаденит – воспаление лимфатических узлов;
- рожистое воспаление – воспалительный процесс, который развивается в верхних слоях кожи;
- сепсис – генерализованное (обширное) распространение инфекции с током крови и/или лимфы по всему организму с возможным образованием вторичных гнойных очагов в органах и тканях.
Флегмону кисти рассматривают как тяжелое заболевание, которое может оказаться опасным для здоровья и жизни в силу быстрого развития и ухудшения общего состояния организма. Поэтому пациентов с таким диагнозом госпитализируют в хирургическое отделение клиники (в больших медицинских заведениях – в отделение гнойной хирургии).
В основе лечения лежит хирургическое вмешательство.
Любые консервативные местные назначения до удаления гноя категорически запрещены – компрессы, примочки, тепловые процедуры, ванночки и так далее. Гной должен быть удален оперативным методом в кратчайшие сроки.
Пи начальной стадии формирования флегмоны кисти тактика несколько иная – операцию до формирования инфильтрата не проводят. В этом случае назначаются:
- антибиотики;
- противовоспалительные средства;
- физиотерапевтические процедуры – УВЧ, соллюкс.
Оперативное вмешательство проводят под наркозом. При этом хирурги не «экономят» на разрезах – широкий доступ необходим для максимальной эвакуации гноя. В процессе операции проводятся следующие манипуляции:
- делают ревизию тканей для выявления «карманов» с гноем;
- перемычки между полостями разрушают для максимального оттока гноя;
- нежизнеспособные или некротические ткани высекают;
- полость промывают большим количеством антисептических растворов;
- с целью выведения гноя рану дренируют – в нее вводят полихлорвиниловые трубки, другие концы которых выводят наружу;
- послеоперационную рану не ушивают, на нее накладывают асептическую повязку с гипертоническим раствором. Иногда при больших разрезах и дефектах накладывают несколько швов, которые только слегка сводят края раны.
В послеоперационном периоде делают ежедневные перевязки с промыванием антисептиками. Для более быстрого полного очищения раны от гнойного и некротического содержимого могут применять мази с протеолитическими компонентами (способными «расплавлять» ткани).
После более быстрого заживления раны накладывают повязки с мазями, которые имеют регенерирующий эффект – благодаря им рана быстрее выполнится грануляционной тканью.
Если образовались обширные дефекты, проводят пластическую операцию.
Если флегмона кисти прогрессирует, но гной не образовался, оперативное вмешательство тоже могут проводить – оно заключается в разрезах тканей в зоне поражения и проводится для того, чтобы:
- ослабить напряжение тканей;
- улучшить отток серозного содержимого;
- при анаэробной инфекции создать доступ кислорода к ней.
Консервативная терапия при флегмоне кисти также проводится. В ее основе – следующие назначения:
-
постельный режим;
- возвышенное расположение кисти;
- антибактериальные инъекционные препараты – до определения чувствительности возбудителя применяются антибиотики широкого спектра действия, далее в зависимости от чувствительности возбудителя;
- инфузионная терапия – с дезинтоксикационной целью внутривенно капельно водятся солевые препараты, электролиты, глюкоза, сыворотка крови и так далее;
- обезболивающие препараты – при выраженном болевом синдроме;
- при анаэробных флегмонах вводятся противогангренозные сыворотки;
- витаминные комплексы либо витамины в инъекциях – для стимуляции регенерирующих свойств тканей.
В основе профилактики флегмоны кисти – следующие мероприятия и действия:
-
избегание травмирования кисти, а если его избежать не удалось – правильная обработка раны;
- своевременные выявление и лечение гнойно-воспалительных процессов в организме;
- своевременные выявление и ликвидация хронических очагов инфекции в организме;
- укрепление иммунитета.
Прогноз при флегмоне кисти разный. Заболевание развивается быстро, поэтому назначения должны быть своевременными. Но при грамотном лечении флегмона кисти ликвидируется, наступает полное выздоровление.
Прогноз ухудшается при таких обстоятельствах, как:
- позднее обращение в клинику;
- самолечение;
- развитие осложнений.
При выраженной интоксикации может наступить летальный исход.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
13,756 просмотров всего, 3 просмотров сегодня
источник
Гнойно-воспалительные патологии кожи и подкожно-жировой клетчатки занимают особое место в хирургической практике.
Они встречаются очень часто, что определяется бытовыми и профессиональными моментами, причем кисти рук, участвующие во всех видах деятельности человека, страдают в большинстве случаев.
В патологический процесс могут вовлекаться пальцы, ладонная или тыльная поверхность, а также вся кисть в целом.
Среди различных видов гнойных поражений кистей особого внимания требует патология, называемая флегмоной. По частоте она находится на втором месте, после ограниченных поверхностных патологий кожи пальцев, и составляет, по данным исследований, от 10 до 40%.
Яркая клиническая картина с выраженным болевым синдромом, временная потеря трудоспособности пациента, возможность тяжелых осложнений, радикальный подход в терапии, но абсолютно благоприятный прогноз при своевременном лечении – вот главные особенности данного заболевания.
Как уже указывалось, флегмона кисти относится к гнойным поражениям кожи и жировой клетчатки, при которых наблюдается диффузное накопление продуктов воспалительного процесса в подкожном пространстве.
В результате интенсивного воспаления образуется большое количество гноя, межклеточной жидкости, лимфы, иногда геморрагической составляющей, которые могут располагаться в любой зоне кисти руки.
Такой патологический очаг с жидким содержимым не имеет капсулы и вообще каких-либо четких границ, поэтому может быстро увеличиваться в размерах, перемещаться по межфасциальным и межклетчаточным пространствам, угрожая иногда серьезными последствиями здоровью и жизни человека.

В большинстве случаев воспалительный процесс имеет инфекционное происхождение и может начаться с «безобидной», на первый взгляд, царапины или мозоли. Любая травма пальца или ладони, ссадина или укол колючкой растения, например, может стать входными воротами для инфекции.
Часто причинами флегмон кисти являются укусы животных, сухие мозоли с трещинами или так называемые «водные» мозоли, которые лопаются с обнажением глубоких кожных структур и затем инфицируются. Естественно, что люди, занимающиеся определенными видами физического труда, подвержены заражению больше остальных профессий.
Причем, так как людей-правшей больше, чаще страдает правая кисть. Нередко гнойный процесс развивается на участках кожи, пораженной ожогами или отморожениями.
Главными возбудителями воспалительного процесса являются бактерии, по частоте их можно расположить так:
- золотистый стафилококк (самый часто выявляемый при исследовании гноя микроб);
- стрептококк;
- синегнойная палочка, гемофильная палочка.
Эти бактерии попадают в подкожное пространство кисти чаще всего извне, при разного рода травматических повреждениях кожи.
Также они могут по кровеносным и лимфатическим сосудам распространиться и из других зон тела или внутренних органов, где уже наличествует воспалительный инфекционный процесс.
То есть флегмона кисти может стать осложнением других заболеваний организма, имеющих бактериальную природу.
Иногда встречаются ситуации, когда воспалительный процесс в коже и клетчатке не имеет инфекционного начала и протекает без участия микробных возбудителей.
В таких случаях он именуется асептическим и связан чаще всего с нахождением в подкожном пространстве инородных тел.
Поэтому его клиническая картина может иметь некоторые отличия от симптоматики флегмон кисти инфекционного происхождения. В частности, отсутствует выраженный интоксикационный синдром.

Наряду с разграничением патологии по наличию или отсутствию бактериальных возбудителей (инфекционные и асептические), существует классификация флегмон по локализации воспалительного процесса и расположению основного количества гнойных масс.
Этот последний нюанс объясняется тем, что анатомическая структура кисти предусматривает наличие огромного количества пространств между дермой и клетчаткой, между мышцами и фасциями, между другими мягкотканными структурами. Поэтому масса гноя, образующегося при воспалении, не имеет капсулы и может свободно перемещаться по этим промежуткам и переходить из одной зоны кисти в другую.
Причем гнойное содержимое флегмоны ведет себя очень агрессивно: разрушает и «расплавляет» ткани на своем пути, проникает в кровеносные и лимфатические сосуды.
По локализации можно отметить следующие типы патологии:
- флегмоны пальцев, чаще всего дистальных (ногтевых) фаланг, начало которым дают панариции (очаговое гнойное воспаление у ногтей);
- флегмоны тыльной поверхности кисти (поверхностные, глубокие);
- флегмоны ладонной поверхности кисти: поверхностные (комиссуральные) и глубокие (среднее пространство, гипотенар (у мизинца), тенар (у большого пальца).
Как показывает практика хирургии кисти, чаще всего гнойно-воспалительным процессом поражается среднее пространство ладони и тыльная поверхность кисти, а наиболее редко – зона гипотенара.
Но первоначальная локализация воспаления может не оставаться неизменной на протяжении развития заболевания.
Распространяющиеся гнойные «затеки» могут приводить к одновременному сочетанию двух и более видов флегмоны кисти.
Наиболее часто флегмона кисти имеет бактериальное происхождение, и этим фактом объясняется вся ведущая симптоматика патологии.
При проникновении возбудителя в организм активизируются все силы иммунитета, на борьбу с ним направляются и специальные клетки-киллеры, и гуморальные комплексы сыворотки крови.
В результате разворачивается активный воспалительный процесс, объясняющийся как разрушительной деятельностью инфекции, так и реакцией самого организма.

Огромное количество бактерий требует для своей жизнедеятельности массу органического материала, для чего разрушается множество структур мягких тканей кисти. Клетки-киллеры, убивая микробов, погибают сами.
В итоге гнойные массы, очень быстро образующиеся по мере формирования флегмоны, представляют собой смесь самых разнообразных компонентов.
Это погибшие микробы и фрагменты их клеток, множество лейкоцитов и лимфоцитов, межтканевая жидкость, лимфа, эритроциты. 
Наряду с образованием гнойного очага, происходит разрушение капилляров и лимфатических сосудов, а также повреждение нервных проводников. Сигналы о нарастающей деструкции в зоне кисти по нервным стволам поступают в спинной мозг и кору головного мозга.
В спинном мозге формируется рефлекторная реакция, которая проявляется щажением кисти в виде вынужденного полусогнутого положения пальцев и ладони, а также непроизвольным отдергиванием руки при прикосновении.
Кора головного мозга формирует осознанное ощущение боли, которая является достаточно выраженной и мучительной, нередко пульсирующей, усиливающейся при развитии воспаления.
Кроме субъективного болевого синдрома, разрастающийся гнойный очаг оказывает влияние и на кожный покров, формируя характерные местные симптомы флегмоны.
Это выраженная отечность пальцев или ладони, которая по площади даже больше размеров самого очага, что объясняется инфильтрацией мягких тканей, распространяющейся по подкожным пространствам и по лимфатическим протокам.
Зрительно определяется значительное покраснение кожного покрова, а на ощупь отмечается местное повышение температуры над проекцией очага воспаления.

Все возбудители флегмоны, особенно стафилококк золотистый, отличаются наличием пирогенного эффекта. Это означает, что они активно воздействуют на центр в коре головного мозга, который отвечает за нормализацию и показатели температуры тела человека.
Влияние микробов приводит к тому, что регуляция в коре мозга нарушается, и температура тела начинает повышаться, причем нередко до значительного уровня (39-40 градусов).
В результате формируется выраженный интоксикационный синдром, который, наряду с лихорадкой, проявляется также сильной слабостью, головной болью, отсутствием аппетита, ознобом.
В целом, все признаки флегмоны кисти достаточно яркие и характерные, их можно представить так:
- наличие очага гиперемии (покраснения) и отечности в области кисти или пальцев;
- выраженный болевой синдром;
- ограничение или отсутствие подвижности пальцев и кисти;
- синдром интоксикации.
В редких, но встречающихся, случаях асептических флегмон клинические проявления несколько другие. Так, из-за отсутствия инфекционного агента не формируются гнойные массы, не нарушается терморегуляция и не наблюдается симптомов интоксикации.
Но болевой синдром присутствует, и достаточно выраженный, так как происходит выход лимфатической жидкости в межтканевые пространства, что ведет к формированию значительного отека.
Наличие боли как раз и объясняется сдавливанием кровеносных сосудов и нервных окончаний этим отеком.
Причем выраженная отечность может стать не менее опасной, чем наличие и распространение гнойного очага в случаях бактериальных флегмон. В результате сдавливания кровеносных сосудов резко ухудшается питание всех структур кисти и пальцев, что может привести к некрозу тканей и даже к инвалидизации пациента.
Характерные признаки патологии в подавляющем большинстве случаев делают диагностику флегмон кисти, независимо от локализации и причин, быстрой и незатруднительной.
Жалобы пациента на боль, усиливающуюся при прикосновении или попытках движений в пальцах и кисти, вынужденное положение руки, наличие ярко выраженной гиперемии, отека, резкое ухудшение общего состояния больного в форме синдрома интоксикации – эти критерии становятся главными в диагностике флегмон.
Кровь пациента также активно реагирует на процесс воспаления. Повышается СОЭ, увеличивается количество лейкоцитов, особенно растет число молодых клеточных форм, что объясняется необходимым процессом замещения тех клеток, которые погибли в борьбе с инфекцией.
Если флегмона уже сформировалась, то анализ крови дополнительно подтверждает наличие септического воспалительного процесса.
В случаях, когда патология только начинает свое развитие, исследование крови может помочь в дифференциальной диагностике с другими заболеваниями.

Наиболее часто флегмону кисти дифференцируют с тендовагинитами, абсцессами и рожистым воспалением. Это также инфекционные патологии, на которые кровь реагирует одинаково, но имеются отличия в клинической картине.
Так, при абсцессе мягких тканей кисти всегда имеется капсула гнойного очага, которую можно обнаружить при ультразвуковом исследовании. Кроме того, плотная капсула дает симптом флюктуации, или ощущение перемещения жидкости от одного края очага к другому при легком нажатии.
Рожистое воспаление кожи всегда вызывается только стрептококком, и самая характерная особенность этой патологии – наличие четко очерченных границ покраснения на коже левой или правой кисти.
Терапевтический подход определяется типом флегмоны и, в основном, стадией развития патологии. В начале воспалительного процесса, или на серозно-инфильтративной стадии, возможно консервативное лечение флегмоны кисти. Оно включает в себя следующие компоненты:
- снижение температуры кожного покрова (гипотермия) в области покраснения с помощью раствора хлорэтила;
- смазывание кожи йода 5%-ным раствором;
- внутривенное введение антибиотиков широкого спектра действия;
- местное обезболивание посредством новокаиновых подкожных блокад.
Но в большинстве случаев обращение пациента происходит не на начальном, а уже на позднем этапе заболевания, на 3-4 день и позже.
Во многом это объясняется высокой скоростью прогрессирования патологического процесса, когда боль становится пульсирующей и не дает заснуть, когда отечность разрастается и кисть не может функционировать, когда повышается температура тела и увеличиваются локтевые и подмышечные лимфатические узлы.

В этих случаях пациентам показано только хирургическое лечение в стационаре. Перед операцией обязательно уточняется локализация флегмонозного очага, чтобы правильно выбрать путь доступа, а также определяется способ обезболивания.
Главное в ходе хирургического вмешательства – вскрыть очаг так, чтобы было возможно дренировать все его полости и затеки, полностью удалить содержимое, промыть рану антисептическими растворами.
После вскрытия ткани сшиваются не полностью, а чтобы установить специальный дренаж, назначается антибиотикотерапия и обезболивающие препараты. Не менее важно все манипуляции производить очень осторожно и не повредить кровеносные сосуды, нервы и сухожилия.
После операции пациент еще несколько дней остается в отделении, где ему делаются ежедневные перевязки. Он получает комплексную лекарственную терапию, которая позволяет избежать послеоперационных осложнений и развития рецидива флегмоны, а также укрепить иммунитет. При выписке под амбулаторное наблюдение хирурга он получает разнообразные рекомендации, в том числе и по питанию.
Важно, чтобы хирургическое вмешательство было осуществлено в необходимые сроки. Это сохранит человеку не только пальцы и кисть в отличном функциональном состоянии, но и здоровье, а иногда и жизнь. Ведь самым опасным осложнением флегмоны кисти является сепсис, или заражение крови, имеющий очень высокий процент летальных (смертельных) исходов.
Флегмона кисти — это острое гнойное воспаление глубоких или поверхностных тканей кисти без тенденции к ограничению распространения патологического процесса. Является результатом реакции на инфицирование раны кисти или внедрение инородного материала.
Существует два типа флегмоны:
- Гнойные. Происходят вследствие непосредственного занесения в рану бактериальной флоры, что в свою очередь ведёт к незамедлительно ответной реакции организма – воспаление.
- Асептические. Происходят ввиду аутоиммунного ответа организма. Асептические флегмоны могут возникать в любой части тела. В таком случае не происходит грозного воспаления, только скромное отделяемое (лимфа).
Изначально, как активизируется иммунная система организма:
- Резко увеличивается приток крови к поврежденной зоне. В следствие чего повышается местная температура.
- Происходит выход жидкой части крови и белых кровяных клеток из капилляров в межклеточное пространство для борьбы с чужеродным агентом (бактериями).
- Гиперемия в области повреждения (покраснение).
- Отек мягких тканей вызывает нетерпимую боль.
Эти четыре признака знака флегмоны руки – повышение температуры, отек, покраснение, и боль-характеризуют воспаление.
По мере развития воспаления кисти, в тканях начинается образование гноя.
Гнойный процесс при флегмона распространяется довольно быстро по клетчаточным и фасциальным пространствами. Находя путь наименьшего сопротивления и в буквальном смысле, расплавляя мягкие ткани.
Вот почему нужна экстренная операция. И никакими антибиотиками и противовоспалительным средствами не заглушить этот уже начавшийся процесс.
Начинается выраженная интоксикации организма, повышается температура тела, появляется озноб.
Асептические флегмоны протекают мягче, без образования гноя. Но из сосудистого русла в огромном количестве выделяется лимфа, которая вызывает резкое повышение давления в межфасциальных пространствах, что влечёт за собой нетерпимую боль, сдавление сосудов, нервов, вплоть до некроза пальцев.
В таких случаях так же необходима экстренная операция по декомпрессии клетчаточным и фасциальных пространств – фасциотомия.
Много различных агентов (микроорганизмов) вызывают флегмоны.
Наиболее распространенными являются пиогенные (гноеобразующих) бактерии, таких как Staphylococcus aureus (золотистый стафилококк), почти всегда является причиной флегмон, абсцессов.
Реже гнойные процессы вызывает Streptococcus (стрептококк), синегнойные палочки. Это непосредственные возбудители данной патологии, но пути занесения разные. Наиболее частые приведены ниже:
- Укусы животного
- Любая рана кисти глубже кожи
- Ожоги
- Отморожения
Главные признаки воспаления — повышение температуры, отек, покраснение и боль – поэтому достаточно легко идентифицировать флегмоны кисти. Если симптомы еще не явные и заболевание только начинается, врач, возможно, назначит некоторые анализы и дополнительные исследования, для уточнения диагноза. Такие как: общий анализ крови, УЗИ области воспаления.
Поскольку кожа очень устойчива к распространению инфекции, она действует как барьер, часто не позволяя гною выйти наружу, заставляя его распространяться вглубь кисти. В таком случае, гною необходимо дать отток, выполнив операцию фасциотомию.
Производится разрез кожи в определённых местах, соответствующих месту воспаления, эвакуируется гной, скромное отделяемое. Рана обильно промывается растворами антисептиков, устанавливается дренаж, для того чтобы рана не успела зажить до того момента пока полностью не очистится и воспаление не стихнет.
Также очень важно выполнять фасциотомные разрезы в определённых местах и очень аккуратно, профессионально, во избежание повреждения важнейших структур кисти:
После выполнения фасциотомия пациенту сразу становится легче, боль заметно уменьшается, постепенно проходят симптомы интоксикации флегмоны руки.
Далее производятся ежедневные перевязки с промыванием ран до их полного заживления.
Назначаются антибиотики, сосудистые препараты улучшающие питание тканей, противовоспалительные препараты.
В случае асептический флегмоны выполняется фасциотомия для уменьшения внутрифасциального давления, а именно для того чтобы дать отток лимфа.
При этом назначаются не антибиотики, а антигистаминные и противовоспалительные (чаще гормональные) препараты.
Так же производятся ежедневные перевязки до прекращения обильного отделения серозной жидкости и спадения отека. Раны зашивают, для того чтобы они быстрее зажили и не осталось больших рубцов (шрамов).
После того, как флегмоны правильно вскрыли и дренировали, прогноз выздоровления без последствий оценивается как отличный. При обнаружении симптомов флегмоны кисти необходимо незамедлительно обратиться к специалисту по хирургии кисти. Чем раньше начнётся лечение, тем меньше риска для серьёзных иногда необратимых последствий.
С каждым часом прогрессирования процесса увеличивается риск некроза пальцев или вовсе кисти. Так же запущенный процесс может привести к сепсису (заражения крови) вплоть до детального исхода.
Но благодаря природе, которая создала защитные механизмы организма, такие как боль на какое-либо повреждение, воспаление, пациент не в состоянии терпеть подобную боль, что вынуждает его в подавляющем большинстве случаев, обратиться к специалисту до некроза пальцев.
Ни в коем случае нельзя нагревать участок воспаления, это может ускорить и усилить процесс, перевести к его диссимиляции (распространению).
Флегмона – гнойное воспаление мягких тканей, характеризующееся достаточно быстрым распространением в области мышц, сухожилий и клетчатки, а также пропитыванием их экссудатом. Для флегмоны характерна локализация в любой части тела, а при запущенной форме могут быть задеты внутренние органы.
Стафилококки, стрептококки, синегнойная палочка могут сыграть роль главных возбудителей гнойной флегмоны шеи, лица, кисти или другой части тела. Облигатные анаэробы, которые активно размножаются в условиях полного отсутствия кислорода, могут стать причиной развития тяжелой формы заболевания.
Флегмона — это острое гнойное воспаление жировой клетчатки, не имеющее четких границ. Жировая ткань, окружающая различные органы, нервы и сосуды, имеет сообщение с рядом расположенными областями. Поэтому гнойный процесс, возникнув в одном месте, может очень быстро распространиться на соседние участки, вызывая поражение кожи, мышц, сухожилий, костей и внутренних органов.
Флегмона развивается при проникновении в клетчатку патогенной микрофлоры. Возбудителями чаще всего являются стафилококки, стрептококки, протей, синегнойная палочка, энтеробактерии, кишечная палочка.
Сначала происходит серозная инфильтрация клетчатки, затем экссудат становится гнойным. Появляются очаги некроза, сливающиеся между собой, тем самым формируя большие участки омертвения тканей. Эти участки также подвергаются гнойной инфильтрации.
Гнойно-некротический процесс распространяется на прилегающие ткани и органы. Изменения в тканях зависят от возбудителя.
Так, анаэробная инфекция влечет за собой некротизацию тканей с появлением пузырьков газа, а кокковые возбудители — гнойное расплавление тканей.
Микроорганизмы вторгаются в жировую клетчатку контактным или гематогенным путем. Среди наиболее частых причин флегмоны выделяют:
- Ранения мягких тканей;
- Гнойные заболевания (фурункулы, карбункулы, остеомиелит);
- Нарушение антисептики во время проведения лечебных манипуляций (инъекций, пункций).
С учетом классификации флегмоны по анатомической локализации можно особо выделить такие виды патологии:
- Серозная – начальная форма флегмонозного воспаления. Для нее характерно образование воспалительного экссудата, а также интенсивное привлечение лейкоцитов в патологический очаг. На этой стадии появляется пальпируемый инфильтрат, так как клетчатка пропитана мутной студенистой жидкостью. Нет четко выраженной границы между здоровыми и воспаленными тканями. При отсутствии вовремя назначенного лечения наблюдается быстрый переход в гнойную или гнилостную форму. Развитие той или иной формы связано с причинными микроорганизмами, которые попали во входные ворота
- Гнилостная – вызывается анаэробными микроорганизмами, которые выделяют определенные неприятные запахи в процессе своей жизнедеятельности. Пораженные ткани имеют коричневый или зеленый цвет, распадаются в виде студенистой массы и издают зловонный запах. Это создает условия для быстрого проникновения токсических веществ в системный кровоток с развитием тяжелейшей интоксикации, приводящей к недостаточности многих органов.
- Гнойная – патогенные микроорганизмы и выделяющиеся из фагоцитов ферменты приводят к перевариванию тканей и их некрозу, а также гнойному секрету. Последний представляет собой погибшие лейкоциты и бактерии, поэтому имеет желтовато-зеленый цвет. Клинически этой форме соответствует появление полостей, эрозий и язв, которые покрыты гнойным налетом. При резком снижении иммунных сил человека флегмонозный процесс распространяется на мышцы и кости с последующим их разрушением. Основной диагностический признак на этой стадии – отсутствие кровоточивости мышц при легком поскабливании.
- Анаэробная. В этом случае по морфологической характеристике процесс носит серозный характер, однако из мест некроза выделяются газовые пузырьки. Из-за их наличия в тканях появляется характерный признак – легкая крепитация. Гиперемия кожи выражена незначительно, а мышцы имеют «вареный» вид.
- Некротическая. Для нее характерно появление омертвевших участков, которые четко отграничиваются от здоровых тканей. Граница между ними – это лейкоцитарный вал, из которого в последующем формируется грануляционный барьер, при этом некротизированные участки могут расплавляться или отторгаться. Такое отграничение приводит к формированию абсцессов, склонных к самостоятельному вскрытию.
Область возникновения флегмоны может быть различна. Однако, как показывает практика, наиболее часто этой разновидности гнойного поражения жировой клетчатки (флегмоны) подвержены следующие части тела:
- грудь;
- бедра;
- ягодицы;
- спина (особенно ее нижняя часть);
- иногда — лицо и область шеи.
Так же в зависимости от места локализации флегмона подразделяется на следующие разновидности:
- Подфасциальная.
- Подкожная, которая прогрессирует непосредственно в слое подкожной жировой клетчатки.
- Межмышечную, которая обычно сопровождается текущими или прогрессирующими воспалительными процессами в мышечном слое.
- Околопочечная, сопровождающаяся либо вызванная заболеваниями почек — именно так проникает в данную область болезнетворная микрофлора.
- Забрюшинная (флегмона забрюшинного пространства), выявляющаяся путем проведения общего обследования брюшной полости при частых жалобах больного на болезненность в области живота.
- Околопрямокишечная, расположенная около прямой кишки и происхождение ее обусловлено проникновением болезнетворных микроорганизмов через стенки прямой кишки. Наиболее распространенной причиной флегмоны в этом случае становятся длительно текущие запоры и нестабильность работы кишечника.
Поскольку основной причиной появления флегмоны следует считать проникновение болезнетворных микроорганизмов в ткани жировой клетчатки разрывы и трещины кожи, этим местам при любых механических повреждениях требует уделять особое внимание.
Флегмоны в острых формах быстро развиваются. У больных отмечается значительное повышение температуры свыше 40°С, которое сопровождается ознобом, головными болями, жаждой и сухостью во рту.
На фоне общей интоксикации наблюдается слабость, сонливость. Нередко возникает тошнота и рвота. Повышено артериальное давление, нарушены ритмы сердца.
Количество мочеиспусканий у больного сокращается вплоть до полного их прекращения.
На пораженном участке возникает уплотнение с отеком, на ощупь горячее, кожа лоснится. Определить четкие границы образования не удается. Ощущается значительная болезненность данного участка, лимфатические узлы, находящиеся вблизи очага воспаления увеличены.
При дальнейшем развитии заболевания уплотненные области имеют тенденцию к размягчению, образованию гнойных полостей, наполнение которых иногда самостоятельно прорывается наружу через свищ либо распространяется далее по соседним тканям, провоцируя дальнейшее воспаление и процесс разрушения.
Симптоматика глубоких флегмон более ярко выражена и проявляется на ранних сроках.
Абсцессы и флегмоны шеи относятся к разряду заболеваний, течение которых непредсказуемо, а последствия могут быть самыми тяжелейшими и даже опасными для жизни пациента. В большинстве случаев источником болезнетворной инфекции при флегмоне шеи являются воспалительные процессы в полости рта и глотки – фарингиты, ларингиты, хронический кариес зубов и тому подобные заболевания.
Поверхностные абсцессы и флегмоны шеи чаще всего возникают над глубокой шейной фасцией и поэтому они не представляют особой опасности, так как являются легкодоступными для оперативного вскрытия.
Большинство флегмон шеи локализуются в подбородочной и подчелюстной областях.
Клиническая картина при данном типе флегмон следующая: общая температура повышается до 39 градусов Цельсия, больной ощущает сильнейшие головные боли, общую слабость и недомогание.
Лабораторный анализ крови свидетельствует о повышенном содержании лейкоцитов. В случае отсутствия своевременного лечения флегмона прогрессирует, и воспаление распространяется на крупные вены лицевой области, также существует риск возникновения гнойного менингита.
Возникает в глубоких подкожных районах кисти. Как правило, воспаление возникает в результате попадания гнойной инфекции сквозь царапины, ранки и порезы.
Существуют следующие подвиды флегмоны кисти: на срединной ладонной области, на возвышении большого пальца и флегмона в виде запонки.
Флегмона кисти может образоваться на любом месте кистевого пространства с последующим распространением на тыльную сторону руки. Больной ощущает сильную пульсирующую боль, ткань кисти значительно отекает.
Это довольно тяжелый подвид заболевания, возникающий преимущественно в височной области, около челюсти и под жевательными мышцами. При флегмоне лица у пациента наблюдается сильная тахикардия и повышение температуры тела до 40 градусов, ткани лица сильно отекают, происходит нарушение жевательной и глотательной функции.
Пациенты с подозрением на флегмону лица должны быть немедленно госпитализированы в специализированное медицинское учреждение (стоматологическое хирургическое отделение). При отсутствии лечения флегмоны лица прогнозы – всегда крайне неблагоприятные.
На фото ниже показано, как проявляется заболевание у человека.
Лечащий врач без проблем определит недуг в его начальных стадиях. Характерные припухлости, краснота «сдадут» флегмону. Но вот гнойные раны, язвы следует изучать, чтобы понять причину, точное название инфекции. Для этого проводят УЗИ, томограммы, рентгенографии. В сложных случаях прибегают к пункции, биопсии.
Все эти методы помогают изучить степень развития болезни, точно определить возбудитель. Эти манипуляции – залог успешного лечения.
Проводится лечение флегмоны исключительно в стационарном режиме. Первоначально нужно устранить гной, соответственно, лечение начинается с эвакуации гнойного экссудата – вскрытие и дренаж.
Происходит иссечение некротических участков, а также дополнительное вскрытие и иссечение при распространении гноя.
Данная процедура не проводится лишь тогда, когда флегмона находится на начальной стадии своего развития, когда еще не образовался гной.
Как лечить флегмону? Здесь эффективными становятся физиопроцедуры:
- Повязка по Дубровину (компресс с желтой ртутной смесью).
- Дермопластика.
- УВЧ-теарапия.
- Лампа Соллюкс.
- Согревающие компрессы и грелки.
- Инфузионная терапия.
Активно используются лекарства, способствующие выздоровлению и отторжению мертвой ткани:
- Обезболивающие медикаменты.
- Антибиотики.
- Раствор хлористого кальция.
- Раствор глюкозы.
- Адонилен, кофеин и прочие препараты, улучшающие сердечно-сосудистую работу.
- Противогангренозные сыворотки.
- Раствор уротропина.
- Протеолитические ферменты.
- Мазь с ферментами – ируксол.
- Масло облепиховое и шиповниковое.
- Троксевазин.
- Общеукрепляющие средства.
- Иммуномодуляторы.
В домашних условиях лечение не проводится, дабы не спровоцировать хронизацию болезни или распространение гноя. В качестве диеты выступает обильное питье и употребление продуктов, богатых витаминов. Больной соблюдает постельный режим с завышением той конечности, которая поражена.
При несвоевременном лечении возможны такие общие осложнения, как сепсис (поступление микроорганизмов в кровь и распространение инфекции по всему организму), тромбофлебит (гнойное воспаление вен с формированием тромбов и микроабсцессов), гнойный артериит (разрушение стенки артерии микроорганизмами с развитием массивных кровотечений, которые очень трудно остановить), вторичные гнойные затеки при распространении процесса.
В зависимости от расположения флегмоны также выделяют и специфические осложнения, например, гнойный менингит (воспаление мозговых оболочек) при флегмоне глазницы, или медиастинит (воспаление органов средостенья) при флегмоне шеи.
Основными мерами предупреждения возникновения и развития заболевания является сведение к минимуму риска получения различных микротравм на работе и в быту. Также следует помнить о правилах оказания первой медицинской помощи при ранениях, а также при наличии внедрившихся инородных тел.
Флегмона — это разлитое острое гнойное воспаление жировой клетчатки, а также рыхлой соединительной ткани, без тенденции к ограничению, свойственной абсцессам.
- поверхностные, например в подкожной жировой клетчатке;
- субфасциальные, т. е. расположенные ниже плотной соединительно-тканной прослойки, отделяющей мышцы от подкожной клетчатки;
- межмышечные, поражающие жировые и соединительнотканные межмышечные пространства.
Из флегмон других областей тела следует особо упомянуть о разлитых острых гнойных воспалениях жировой клетчатки:
- дна полости рта;
- подчелюстных;
- медиастинальных (или медиастинитах, т. е. разлитые острые гнойные воспаления жировой клетчатки, распространяющихся по средостению);
- околопочечных (паранефритах);
- забрюшинных;
- тазовых;
- парапроктитах (флегмонах околопрямокишечной клетчатки).
Всем им присущи характерные черты, зависящие от локализации нагноения и вовлечением в процесс тех или иных внутренних органов.
Возбудителем флегмон чаще всего служат:
- стафилококки;
- стрептококки;
- кишечная палочка;
- разнообразная микрофлора, свойственная полости рта (на шее).
Как правило, патогенная микрофлора проникает в клетчатку из какого-либо расположенного поблизости гнойного очага, например из:
- кариозного зуба (подчелюстная флегмона);
- лимфатических узлов (так называемая аденофлегмона при переходе гнойного воспаления из лимфатических узлов на окружающую клетчатку);
- слизистой прямой кишки (при парапроктите) и т. п.
Но в ряде случаев установить с уверенностью входные ворота не удается.
Флегмоны во многом зависят от локализации нагноения.
Для флегмон конечностей характерно:
- появление боли, выраженной припухлости;
- ограничения движений пораженной конечности, увеличения объема ее;
- покраснения кожи, без резких границ.
При пальпации определяются:
- болезненность;
- флюктуация (иногда);
- местное повышение температуры.
Движения в суставах ограничены из-за болей.
Общие симптомы, как правило, выражены намного сильнее, чем при абсцессах:
- температура повышена до 39 °С, иногда до 40 °С;
- ознобы;
- резкая слабость;
- тошнота;
- у некоторых людей, особенно при высокой лихорадке, — рвота.
Из флегмон шеи чаще всего встречается подчелюстная флегмона.
Она начинается болями и припухлостью в подчелюстной области, соответственно наличию кариозного зуба. Вначале определяется плотная и увеличенная подчелюстная слюнная железа и (или) лимфатические узлы.
Вскоре уплотнение и припухлость становятся разлитыми и распространяются на шею, а при ощупывании пальцем через рот — на соответствующую половину дна полости рта. Ухудшается общее состояние больного, увеличиваются слюноотделение, жажда, повышается температура. Затрудняется глотание, жевание невозможно.
- Флегмона дна полости рта (ангина Людвига) отличается от подчелюстной срединным расположением и большой плотностью при пальпации.
- Флюктуации никогда не бывает.
- Состояние больного крайне тяжелое, глотание резко болезненно и затруднено, дыхание поверхностное, затрудненное.
- Возможен отек надгортанника и гортани.
- Пульс слабый, частый, не соответствующий температуре, которая бывает обычно в пределах 38 °С.
Этот вид флегмоны вызывается микрофлорой полости рта, среди которой имеются гнилостные микробы, поэтому гной, как при стафилококке, не образуется, а все ткани пропитываются темно-бурой жидкостью, обладающей зловонным запахом.
Боковые и срединные межмышечные флегмоны шеи тоже по большей части бывают одонтогенного происхождения или осложняют тяжелые ангины.
Они проявляются болезненными и межмышечными уплотнениями, располагающимися в большинстве случаев вдоль грудино-ключично-сосцевидной мышцы соответствующей стороны.
Общие симптомы обычно резко выражены.
Различают поверхностные и глубокие флегмоны кисти, в зависимости от того, располагается ли гнойное скопление непосредственно под кожей или под ладонным апоневрозом.
Флегмоны стопы чаще всего развиваются после колотых ран стопы гвоздями, на которые больной первоначально не обратил должного внимания и которые не были обработаны.
- Заболевание начинается резкими болями в стопе, отеком ее, преимущественно на тыле, ознобом и повышением температуры.
- Нередко одновременно отмечается паховый лимфаденит, который первоначально может отвлечь внимание от первичного очага заболевания.
Лечение флегмоны оперативное.
Больной подлежит госпитализации в хирургическое отделение. Транспортировка пациента — лежа с иммобилизацией пораженной конечности. Перед эвакуацией, особенно по плохой дороге, может понадобиться введение анальгетиков.
Флегмоны шеи вне зависимости от локализации крайне опасны для жизни. Наиболее грозным и смертельным осложнением разлитого острого гнойного воспаления жировой клетчатки шеи следует считать острый отек гортани и вследствие этого — острое удушье.
Поэтому перед транспортировкой любого больного с флегмоной шеи необходимо обратить внимание на затруднения дыхания и глотания. В случае признаков затрудненного вдоха и выдоха нужно немедленно связаться по телефону с дежурным хирургом больницы с целью получения инструкций: везти ли больного в стационар или же ждать хирурга на месте.
В любом варианте необходимо приготовить баллон с кислородом для искусственной вентиляции легких с помощью маски. На ФАП имеются аппараты для искусственной вентиляции легких, обычно используемые и в машинах «скорой помощи».
Следует немедленно приготовить набор для трахеостомии. При срединных флегмонах шеи эта операция очень сложна и крайне опасна. Необходимо приготовить также набор для пункции трахеи и введения в нее тонкого катетера для вдувания кислорода.
Если госпитализация больного выполняется фельдшером, то в машину необходимо взять набор для трахеостомии и все, что может понадобиться для выполнения этой операции в пути.
Обязателен аппарат или же просто кислородный баллон с редуктором для ингаляции кислорода.
В сумку фельдшера необходимо положить дополнительно гормональные препараты, наркотические препараты и дыхательные аналептики.
При отеке гортани и остром удушье, если внутривенное введение гормонов и антигистаминных препаратов не дает эффекта, показана экстренная трахеостомия для спасения жизни больного.
Больной подлежит немедленной госпитализации в ЦРБ, где, помимо хирурга, имеется стоматолог.
Таких больных надо немедленно эвакуировать в ЦРБ, при обязательном сопровождении фельдшера, или вызвать машину «скорой помощи».
Этих больных тоже следует отправить в ЦРБ, так как возможно распространение гноя вниз — в средостение — или же на клетчатку, окружающую крупные сосуды шеи, что приводит к разрушению их стенки и кровотечению.
Флегмоны кисти не угрожают непосредственно жизни больного, но при неправильном лечении или позднем обращении за медицинской помощью могут привести к инвалидности.
Лечение всех флегмон кисти оперативное. Больные должны быть незамедлительно направлены к хирургу. Руку подвешивают на косынку, а кисть иммобилизуют картонной шиной. При этом обязательно в ладонь вкладывается валик из марли, с таким расчетом, чтобы обеспечить полусогнутое положение пальцев при отведенном большом пальце.
Операция по поводу флегмон кисти нередко производится амбулаторно. Назначается внутривенное введение антибиотиков под жгутом.
Начиная со 2—3-го дня при перевязках производятся теплые ванночки для кисти, причем одновременно начинаются движения пальцами и кистью в целом. Производятся сгибание и разгибание пальцев, разведение и сведение их, тыльное разгибание и ладонное сгибание кисти.
При наложении повязки стараются, как можно раньше освобождать пальцы. Иммобилизацию тоже снимают, как только уменьшится отек и станет ясным, что нигде нет гнойных затеков. Подвешивание руки на косынке следует сохранять в течение 2 нед. На кисти нередко встречаются межпальцевые флегмоны.
У этих больных гнойное скопление локализуется между пальцами, раздвигая их и напрягая межпальцевую складку.
При разрезе иногда повреждаются ветки артерий, снабжающих пальцы, а иногда и поверхностная ладонная аркада, что сопровождается значительным кровотечением.
Бывает, что кровотечение, остановленное во время операции, возобновляется дома и повязка обильно промокает алой кровью.
В этих случаях надлежит, удалив верхние слои повязки, наложить давящую повязку: ввести между пальцами марлевую салфетку и плотно придавить ее ходами бинта, а кроме того, ходами бинта, проведенного между соседними пальцами, максимально сблизить края раны.
Основными признаками купирования острого гнойного процесса являются уменьшение и полное исчезновение гноеистечения из раны и исчезновение отека кисти. Если в течение недели после операции держится отек, продолжают беспокоить боли, необходима консультация хирурга.
Из поверхностных флегмон чаще всего встречается так называемая подмозольная флегмона. Она встречается либо у людей, непривычных к физическому труду, либо, напротив, у людей, имеющих обширные омозолелости на ладони у головок пястных костей.
В первом случае отчетливо видны входные ворота инфекции в виде разорванного и загрязненного пузыря и обнаженного более глубокого слоя кожи.
Определяются ограниченная припухлость, покраснение пораженного участка и резкая локальная болезненность при пальпации.
Так как ощупыванием пальцем трудно выявить точно локализацию боли, применяют ощупывание кончиком крово-останавливающего зажима или зондом, обернутым тонким слоем ваты. Начинают ощупывание с неизмененных участков кожи, постепенно передвигаясь к центру воспалительного очага. Таким образом, находят наиболее болезненную зону, иногда весьма ограниченную.
Во втором случае, т. е. при подмозольных флегмонах у людей, привычных к тяжелой физической работе, тоже обычно можно увидеть входные ворота инфекции: трещины и ссадины на поверхности омозолелой кожи.
Описанным выше методом находят зону наибольшей болезненности и убеждаются в точной локализации гнойного очага.
Это очень важно, так как при всех флегмонах ладонной поверхности кисти на тыльной поверхности отмечается выраженный отек, причем многие больные полагают, что именно там, на тыле кисти, находится очаг заболевания.
Определив наличие подмозольной флегмоны кисти, эту область тщательно отмывают проточной водой с мылом, а затем бензином и спиртом. Острым скальпелем послойно удаляют ороговевший эпителий, вскрывая, таким образом, гнойное скопление, располагающееся между мозолью и более глубокими слоями кожи.
Эта манипуляция не вызывает болей, но прикосновение к обнажившейся поверхности кожи болезненно.
Удалив марлевым шариком гной, скопившийся под мозолью, приподнимают край омозолелой кожи пинцетом и прочными маленькими ножницами срезают весь отслоившийся омозолелый эпидермис, стремясь не оставить никаких карманов по окружности.
Затем накладывается влажновысыхающая повязка с каким-либо из антисептических веществ. Показана иммобилизация. При последующих перевязках производится дополнительное иссечение отслоившегося эпидермиса.
Одновременно убеждаются, что нагноение ограничивается областью омозолелости и не произошло распространения флегмоны на подкожную клетчатку.
В последнем случае боли после ликвидации подмозольного гнойного скопления уменьшаются незначительно, отек тыльной поверхности кисти не спадает, движения пальцев остаются болезненными и ограниченными.
В ряде случаев на дне подмозольной полости, в центре ее, можно видеть небольшое отверстие, из которого поступает гной. В этом случае говорят о флегмоне в виде запонки, т. е. о наличии двух гнойных скоплений — под мозолью и в подкожной клетчатке, соединенных между собой узким каналом.
Глубокие флегмоны кисти в большинстве случаев являются осложнением панариция или следствием небрежного отношения к микротравмам. Для всех флегмон кисти характерны боли, ограничение движений пальцев, и лучезапястного сустава, а также выраженный отек тыла кисти.
Нередко болевую зону можно ограничить только с помощью описанного выше приема местной пальпации.
Лечение флегмоны стопы оперативное, выполняемое в стационаре с последующей госпитализацией.
Однако, при своевременном обращении больного в самом начале заболевания и при хорошем общем состоянии можно попытаться добиться излечения консервативными мерами.
Прежде всего, производится обработка колотой раны стопы, как указано выше.
При этом иногда, после удаления омозолелой кожи, из раневого канала выделяется несколько капель гноя (в общей сложности до 2 мл) и удается очистить этот канал от остатков грязи, занесенной туда при ранении.
Затем накладывается большая влажновысыхающая повязка, и больной укладывается в постель при возвышенном положении ноги на подушках.
Одновременно проводится интенсивная антибиотикотерапия препаратами широкого спектра действия. Также вводятся внутривенно антибиотики под жгутом.
При перевязке на следующий день убеждаются в том, что отек спадает, гноя мало или его нет, а общее состояние больного значительно улучшилось. В этом случае продолжают консервативное лечение. Если улучшения нет, то больного госпитализируют.
Это диффузное гнойное поражение клетчаточных пространств кисти.
Классификация
- Межпальцевая флегмона.
- Флегмона области тенара.
- Флегмона области гипотенара
- Надапоневратическая флегмона срединного ладонного
пространства. - Подапоневратическая флегмона срединного ладонного
пространства:
- а)
поверхностная. - б)
глубокая.
пространства Пирогова-Парона.
Межпальцевая флегмона кисти.
Обычно развивается вторично. Воспалительный очаг формируется, как правило, в коммисуральных пространствах II — IV пальцев. Отверстия ладонного апоневроза способствуют распространению инфекции
з поверхностных абсцессов вглубь.
Флегмона области тенара.
Развивается при инфицировании колотых ран области тенара, как осложнение подкожного панариция или гнойного тендивагинита I пальца. Возможно распространение гноя в область тенара по каналу червеобразных мышц II пальца или из срединного ладонного пространства.
- Флегмоны области гипотенара. Гнойный процесс ограничен пределами фасциального ложа мышц гипотенара.
- Флегмоны срединного ладонного пространства.
Надапоневратическая (подкожная) флегмона – это ограничения не глубже срединного ладонного апоневроза, ограниченная с боков глубокими фасциями тенара и гипотенара.
Подапоневратическая флегмона срединного ладонного пространства может быть поверхностной (надсухожильной), когда гнойный процесс локализуется между ладонным апоневрозом и свободными от в сухожилий II — III пальцев; и глубокой (подсухожильной) – когда гнойный процесс локализуется между фасцией выстилающей с ладонной стороны межкостные мышцы и задней поверхностью длинных сухожилий сгибателей.
Флегмоны тыла кисти.
Характерно отслаивание кожи от глубоколежащих тканей с последующим распространением процесса по плоскости, образование участков некроза кожи.
Перекрестные ( U -образные) флегмоны кисти.
Представляет собой сочетание гнойных тендовагинитов и тендобурситов I и V пальцев. Развивается при распространении гнойного воспаления из лучевой синовесальной сумки в локтевую или наоборот.
Общие принципы лечения флегмон кисти:
- Лечение больных с флегмонами кисти должноосуществляться в хирургическом стационаре.
- Необходимо максимально точно установить, какое клетчаточное пространство кисти поражено, что важно для выбора адекватного доступа.
- Оперативное вмешательство должно быть ранним и осуществляться при строгом соблюдении правил асептики.
- Необходимо оптимальное обезболивание и точное обескровливание кисти.
- Некрэктомия и дренирование гнойника — важнейшие моменты операции.
- Адекватная антибиотикотерапия с учетом чувствительности микрофлоры.
- Применение различных видов местной терапии после оперативного вмешательства, в зависимости
от локализации очага воспаления. - Иммобилизация.
- Реабилитации больных, профилактика осложнений.
Дифференциально-диагностические признаки серозно-инфильтративной и гнойно-некротической стадий.
| Признаки | Серозно-инфильтративная | Гнойно-некротическая |
| Длительность | до 2-3 суток | более 2-3 суток |
| Боль | ноющая, распирающая | пульсирует, лишает сна |
| Отек | разлитой | ограниченный |
| Гиперемия | равномерная | бледнее в центре |
| Подкожные вены | не изменены | часто расширены |
| Нарушение функции | в области очага | всего пальца, кисти |
| В проходящем свете | незначительное снижение прозрачности | локальное затемнение |
| Исследование зондом | разлитая болезненность | локальная, над эпицентром |
| Регионарные лимфоузлы | не изменены | иногда увеличены |
| t°тела | иногда субфебрильная | может быть высокой |
| Кровь | изменений нет | лейкоцитоз со сдвигом влево |
| Рентгенография | изменений нет | Снижение дифференцировки мягких тканей |
Консервативное лечение серозно-инфильтративной стадии.
- Частое (каждые 2 часа) смазывание 5% раствором йода.
- Гипотермия: хлорэтил по 20-25 сек. с перерывом на 10-15 с 3-4 раза.
- Внутривенное (под жгутом) или внутрикостное введение антибиотиков.
- Лимфотропное введение антибиотиков.
- Новокаиновая блокада с р-ром антибиотика и горячим компрессом (предложено Вишневским)
источник
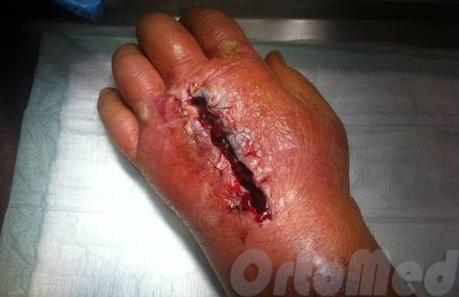
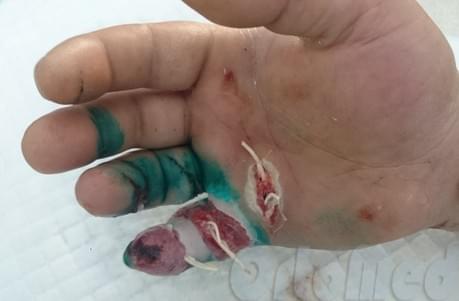
 гемофильная палочка – провоцирует развитие флегмоны кисти у детей младшего возраста;
гемофильная палочка – провоцирует развитие флегмоны кисти у детей младшего возраста;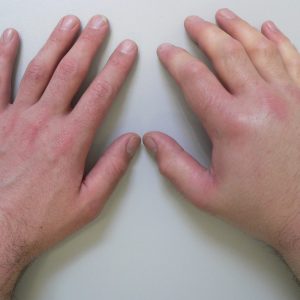 боли;
боли;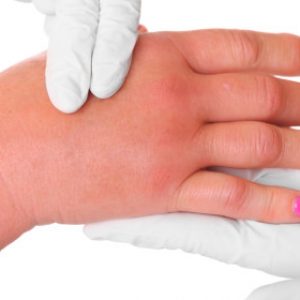 при осмотре – зависит от вида и стадии заболевания, но главными признаками являются буквально «вздутие» кисти, потеря ее контуров, при прорыве гноя видно отверстие свищевого хода. Очень часто пациент заходит в кабинет врача, поддерживая пораженную кисть здоровой рукой – буквально неся ее;
при осмотре – зависит от вида и стадии заболевания, но главными признаками являются буквально «вздутие» кисти, потеря ее контуров, при прорыве гноя видно отверстие свищевого хода. Очень часто пациент заходит в кабинет врача, поддерживая пораженную кисть здоровой рукой – буквально неся ее; общий анализ крови – в нем выявляется резкое увеличение количества лейкоцитов (со сдвигом лейкоцитарной формулы влево) и СОЭ;
общий анализ крови – в нем выявляется резкое увеличение количества лейкоцитов (со сдвигом лейкоцитарной формулы влево) и СОЭ; постельный режим;
постельный режим; избегание травмирования кисти, а если его избежать не удалось – правильная обработка раны;
избегание травмирования кисти, а если его избежать не удалось – правильная обработка раны;










