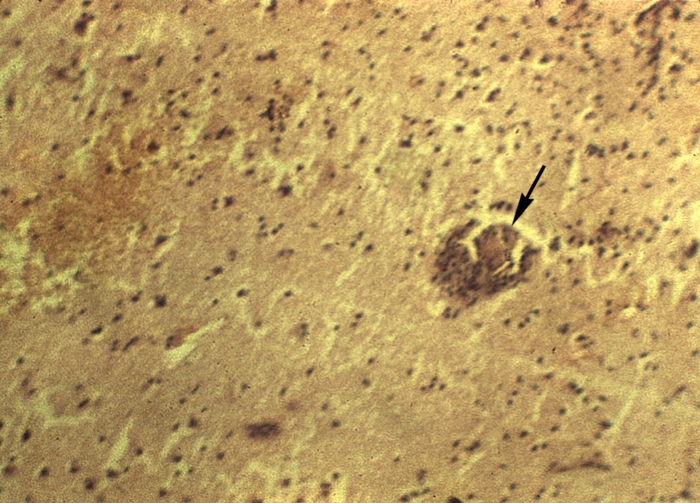
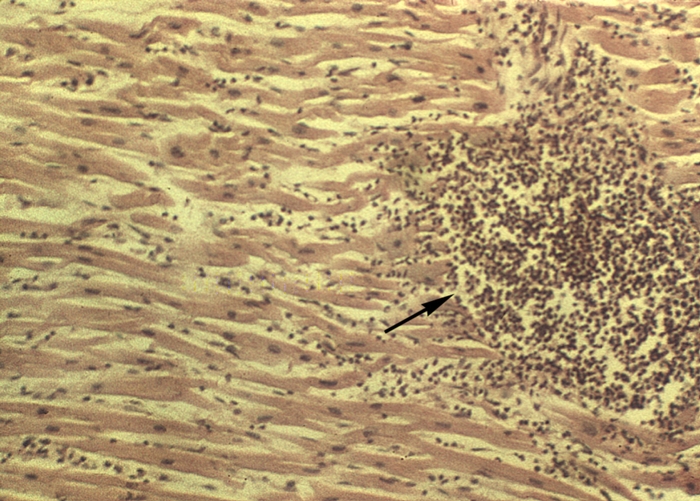
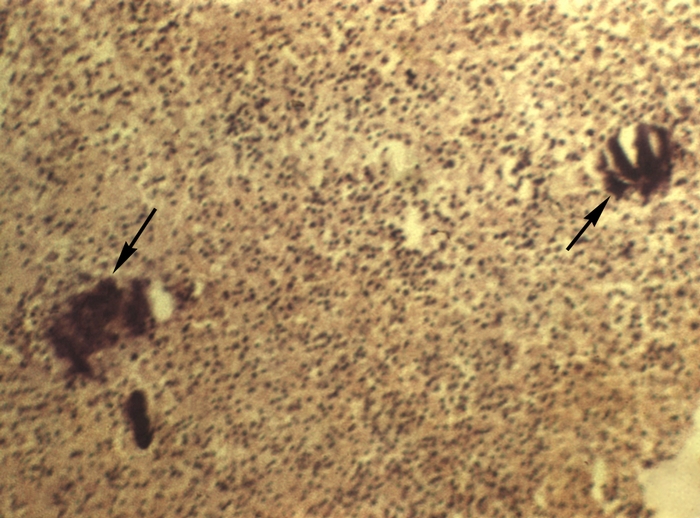
Абсцесс (лат. abscessus нарыв; синоним гнойник)
отграниченное скопление гноя в различных тканях и органах. А. следует отличать от флегмоны (разлитого гнойного воспаления тканей) и эмпиемы (скопления гноя в полостях тела и полых органах). Чаще всего возникновение А. обусловлено гнойной инфекцией (Гнойная инфекция), возбудители которой (стафилококк, кишечная палочка, протей и др.) проникают извне (экзогенная инфекция). Кроме того, нередки случаи эндогенного инфицирования при распространении процесса или переносе возбудителей инфекции из соседних или отдаленных органов: например, одонтогенные, пара- и перитонзиллярные, поддиафрагмальные А., метастатические А. легких, головного мозга, почек, сердца, селезенки и др. (рис.). Введение в ткани концентрированных растворов лекарственных препаратов, например 25% раствора сульфата магния, может сопровождаться асептическим некрозом с последующим формированием абсцесса.
Особенностью А. является наличие пиогенной мембраны — внутренней стенки гнойной полости, создаваемой окружающими очаг воспаления тканями (проявление нормальной защитной реакции организма). Пиогенная мембрана выстлана грануляционной тканью, она отграничивает гнойно-некротический процесс и продуцирует экссудат.
При поверхностно расположенных А. местные проявления характеризуются классическими признаками воспаления (краснота, припухлость, боль, местное повышение температуры, нарушение функции), иногда определяется зыбление. При туберкулезном спондилите гной нередко распространяется по межтканевым щелям далеко от места первоначального возникновения (например, на медиальную поверхность бедра), образуя натечный А. (натечник).
Общие клинические проявления А. типичны для гнойно-воспалительных процессов любой локализации: повышение температуры тела от субфебрильной до 41° (в тяжелых случаях), общее недомогание, слабость, потеря аппетита, головная боль. В крови отмечается лейкоцитоз с нейтрофилезом и сдвигом лейкоцитарной формулы влево. СОЭ, как правило, увеличена. Степень этих изменений зависит от тяжести патологического процесса. В клинической картине А. различных органов имеются специфические признаки, обусловленные локализацией процесса (см. Легкие (Лёгкие), Печень, Головной мозг, Почки и др.). Исходом А. может быть спонтанное вскрытие с прорывом наружу (А. подкожной клетчатки, мастит, парапроктит и др.); прорыв и опорожнение в закрытые полости (брюшную, плевральную, в полость сустава и др.); прорыв в просвет органов, сообщающихся с внешней средой (кишка, желудок, мочевой пузырь, бронхи и др.). Опорожнившаяся полость А. при благоприятных условиях уменьшается в размерах, спадается и подвергается рубцеванию. При неполном опорожнении полости А. и плохом ее дренировании процесс может перейти в хронический с образованием свища. Прорыв гноя в закрытые полости приводит к развитию в них гнойных процессов (перитонита, плеврита, перикардита, менингита, артрита и др.).
Дифференциальный диагноз проводят с гематомой, кистой, распадающейся опухолью. Большое значение при этом имеет диагностическая Пункция, которая позволяет также провести бактериологическое исследование — выделение возбудителя и определение его чувствительности к антибиотикам.
Диагноз А. является показанием для оперативного вмешательства, целью которого (независимо от локализации процесса) является вскрытие гнойной полости, ее опорожнение и дренирование. Лечение небольших поверхностно расположенных А. подкожной клетчатки проводят в амбулаторных условиях. Операция может быть выполнена под местной инфильтрационной анестезией раствором новокаина, лидокаина (см. Анестезия местная) или внутривенным наркозом (см. Анестезия общая).
В других случаях, а также при подозрении на А. внутренних органов больные подлежат срочной госпитализации в хирургическое отделение. При некоторых А., например печени, легкого, иногда проводят пункцию с аспирацией гноя и последующим введением в полость А. антибиотиков, ферментных препаратов. Резекцию органа (например, легкого) вместе с А. как радикальный метод течения применяют только при хронических А При сформировавшихся А. головного мозга с хорошо выраженной капсулой возможно удаление А. вместе с его капсулой.
Лечение после вскрытия А. такое же, как и лечение гнойных ран. Больным обеспечивают полноценное сбалансированное питание, им может быть показано переливание препаратов крови, кровезаменителей. Антибиотики назначают с учетом чувствительности к ним микрофлоры. Используют средства специфической терапии — стафилококковый анатоксин, специфический гамма-глобулин (см. Иммунотерапия). При А., развившихся на фоне диабета сахарного, необходима коррекция нарушенного обмена веществ.
Прогноз при своевременно начатом лечении поверхностно расположенных А., легко доступных для оперативного вмешательства, в большинстве случаен благоприятный. При поздно выполненной операции, неадекватном дренировании А. возможны переход процесса в хроническую форму и генерализация инфекции (см. Сепсис).
Библиогр.: Войно-Ясенецкий В.Ф. Очерки гнойной хирургии, Л., 1956; Стручков В.И., Гостищев В.К. и Стручков Ю.В. Руководство по гнойной хирургии, с. 128, М., 1984.
Рис. а). Микроабсцессы различной локализации (указаны стрелками): абсцесс головного мозга. Окраска гематоксилином и эозином; х100.
Рис. б). Микроабсцессы различной локализации (указаны стрелками): абсцедирующий миокардит. Окраска гематоксилином и эозином; х100.
Рис. в). Микроабсцессы различной локализации (указаны стрелками): абсцессы селезенки. Окраска гематоксилином и эозином; х100.
Абсцесс (abscessus; лат., от abscedo, abscessum отделяться, нарывать; син.: апостема, гнойник, нарыв)
полость, заполненная гноем и отграниченная от окружающих тканей и органов пиогенной мембраной.
источник
Одним из самых опасных осложнений различных заболеваний является абсцесс. Что такое абсцесс знают многие люди не понаслышке – это отграниченная от здоровых тканей органа полость, заполненная гнойным экссудатом. Зачастую является осложнением инфекционных поражений или результатом несоблюдения асептики и антисептики при проведении медицинских процедур.
Гнойный ограниченный патологический процесс с образованием полости, заполненной экссудатом (выделившейся жидкостью из межтканевого пространства с гноем). Ключевым моментом в развитии гнойного очага являются условно-патогенные или патогенные микроорганизмы. Абсцесс – форма защитной реакции организма, его формирование предотвращает попадание микробных агентов или их токсинов в кровь и развитие общего заражения организма – сепсиса. Гной, которым заполнена полость, представляет собой скопление лейкоцитов, фагоцитов, межтканевой жидкости и лимфы.
Отличительной деталью гнойника является наличие пиогенной оболочки или мембраны – стенки внутренней полости, отграничивающей нагноение от здоровых тканей, тем самым предотвращая попадание гноя в здоровые ткани. Пиогенная мембрана состоит из соединительной грануляционной ткани, напоминающей очень тонкий хрящ, способный к производству экссудата.
Клиническая картина состоит из общих и местных симптомов. Степень выраженности симптомов позволяет судить о стадии развития заболевания, наличии осложнений, эффективности проводимого лечения. Локальные или местные проявления заболевания сосредоточены в месте образования гнойного очага, к ним относятся:
- боль;
- покраснение;
- припухлость;
- нарушение функции ткани или органа.
Общие симптомы характеризуют состояние организма в целом, его ответные реакции на механизмы патологического процесса. Самыми частыми проявлениями абсцесса являются:
- повышение температуры тела;
- головокружения;
- слабость, потеря трудоспособности;
- бледность кожных покровов.
Главной причиной развития гнойника являются бактерии, вирусы, проникающие в ткани, органы организма. Самые распространенные возбудители гнойных поражений – стрептококки, стафилококки. Пути распространения бактерий разнообразны:
- Проникновение микроорганизмов через повреждения на коже. Для развития абсцесса хватает небольшой царапины или раны. В таком случае развивается простой подкожный гнойник.
- Развитие гнойного воспаления как осложнения другой патологии. Фурункул или небольшой гнойник на коже при определенных обстоятельствах (например, большая микробная нагрузка) может постепенно преобразоваться в очаг с гноем или во флегмону.
- Хронические инфекции и нарушение естественной микрофлоры. Ангина или тонзиллит представляют опасность развития такого заболевания как гнойное поражение легкого.
- Нередко гнойный нарыв появляется после разного рода медицинских манипуляций. Это может быть связано с некачественной стерилизацией инструментов или медикаментов, нарушением целостности асептических повязок, наличием инфекций у персонала.
В процессах гнойного воспаления можно выделить множество видов в зависимости от длительности течения патологии, его локализации, вида возбудителя. В зависимости от этих характеристик выбирается специфическая тактика лечения заболевания: консервативная или хирургическая. Точную локализацию абсцесса следует знать для того чтобы не допустить развития осложнений.
По времени течения гнойного очага, выделяют: хронический, острый. Некоторые специалисты выделяют еще один вид течения патологии – стремительное образование гнойника, развитие и прорыв которого занимает не более суток. Хроническое течение отмечается часто в легких, иногда в печени, может развиваться несколько лет. Течение острого абсцедирования занимает не более недели, при этом, он более симптоматически выражен, чем хронический.
По расположению гнойные очаги подразделяют на наружные (иначе, подкожный абсцесс), которые видимы невооруженным глазом, доступны для медицинских манипуляций, на внутренние нагноения органов брюшной (гнойник печени) или грудной полости (абсцесс легкого). К развитию гнойников более предрасположены органы, имеющие паренхиматозное строение, в то время как очаги с гноем в полых органах, таких как желудок, встречаются крайне редко. Выделяют гнойные поражения глубоких тканей: заглоточного и окологлоточного (паратонзиллярного) пространств, мышц голени.
Патологический процесс развития включает в себя две стадии: стадия развития и стадия прорыва. Если течение гнойного воспаления носит хронический характер, то стадия прорыва отсутствует, заменяется этапом произвольного изменения структуры ткани, ее перестройки. Длительность первой стадии может варьироваться от нескольких часов до нескольких недель, сопровождается, ухудшением общего состояния пациента.
Прорыв гнойника – самостоятельный выход гноя из полости. После прорыва наблюдается значительное улучшение состояния больного: понижается температура, полость гнойного воспаления быстро заполняется рубцовой тканью. Физиологически этот этап длится несколько дней. Если стадия прорыва самостоятельно долго не наступает, то полость вскрывают при помощи хирургического вмешательства в виде вскрытия капсулы, ее дренирования (опорожнения).
Для подтверждения наличия у больного гнойного очага применяются методы визуального осмотра, пальпации (если гнойник поверхностный). Обнаружение внутреннего абсцедирования органов, глубоких тканей необходимо проводить инструментальную диагностику с помощью рентгена или ультразвукового исследования. В обоих случаях на экране или на снимке будет видно темное пятно с очень четкими краями – главный признак наличия полости с гноем. При проведении инструментальной диагностики следует соблюдать аккуратность, чтобы не спровоцировать разрыв абсцесса, выход гноя.
Терапия абсцесса включает в себя хирургическое и консервативное лечение. Как лечить абсцесс правильно может сказать только врач после проведенных диагностических мероприятий. Перед применением народных средств следует проконсультироваться с лечащим врачом. Лечение неосложненного абсцесса занимает несколько дней, полное восстановление после заболевания может занять около месяца.
Избежать хирургического вмешательства помогут растения и травы с антисептическим и антибактериальным действием. Например, сок алоэ и лука обладают такими же свойствами антибиотика, а лопух эффективно борется с воспалениями. Универсальный рецепт самодельной мази, предотвращающий развитие гнойного очага:
- Взять сухой корень лопуха, измельчить и залить его в теплом соке алоэ.
- Получившуюся кашицу приложить в марле к месту воспаления, менять каждые два-три часа.
Можно приготовить холодный настой для дополнительного воздействия на место воспаления: сухой аптечный корень лопуха залить стаканом кипятка, дать настояться в течение нескольких суток в холодном темном месте. После чего процедить, перелить в чистую емкость и протирать место воспаления несколько раз в день или приложить как холодный компресс на несколько часов. Введение такого настоя внутрь полости строго запрещено.
Если гнойный очаг долгое время не прорывается, прибегают к удалению абсцесса хирургическим путем. Хронический абсцесс хирургически не удаляют. Дренированию подлежат только такие гнойные очаги, которые доступны для манипуляций. При необходимости, нарыв вскрывают в амбулаторных условиях, обрабатывают антибактериальными мазями, стараются приложить стерильную повязку и дополняют консервативным лечением, назначают препараты антибиотиков широкого спектра действия.
При должном лечении, осложнений после абсцесса не бывает, исход заболевания благоприятный. Однако, при несвоевременном обращении за медицинской помощью или неправильной постановке диагноза, гнойный абсцесс может приводить к следующим последствиям:
- некротическое поражение окружающих тканей или гангрена;
- инфекционно-токсический шок;
- развитие сепсиса (по-другому, абсцесс крови);
- полная или частичная утрата функциональных тканей органа и, вследствие этого, хроническая недостаточность.
Степень тяжести осложнений и риск их возникновений зависит от множества факторов:
- локализации очага;
- возбудитель гнойного поражения;
- общее состояние организма;
- состоятельность иммунной системы;
- качество проведенного лечения.
Для предотвращения развития заболевания необходимо внимательно следить за соблюдением правил антисептики во время медицинских процедур и после них, своевременно обращаться за помощью в лечебное учреждение при подозрении развития гнойного воспаления. При наличии хронических инфекций следует внимательно выполнять назначенный лечащим врачом план лечения. Что такое абсцесс и как выглядит абсцесс должен знать каждый, для того, чтобы своевременно заподозрить у себя его наличие и вызвать врача.
источник
Абсцесс (нарыв, гнойник) – это скопление гноя в органах или тканях с образованием замкнутой полости. Абсцесс является результатом гнойного воспаления, имеющего склонность к отграничению. В связи с проникновением инфекции на определенном участке ткани или органа развивается воспалительная инфильтрация.
Количество лейкоцитов в инфильтрированной ткани все время возрастает; расстройство кровообращения сопровождаются усиленной экссудацией, обнаруживаются дегенеративные изменения различных элементов ткани, подвергающихся давлению, некрозу и расплавлению – гной раздвигает и сдавливает воспаленные ткани. В периферических участках развивается демаркационная зона абсцесса. В конечном итоге образуется полость, которая заполнена гноем и окружена капсулой из хорошо развитой грануляционной ткани, переходящей в соединительную ткань. Наличие этой капсулы отграничивает полость, заполненную гноем, и препятствует распространению гноя в окружающие ткани.
Абсцесс может возникнуть в коже, подкожной клетчатке (чаще всего), мышцах, костном мозге, лимфатических железах, печени, почках, селезенке, легких, в головном мозге, в предстательной железе и в любых других органах или тканях. Величина абсцесса бывает различной: от небольшого пузырька (например, пустула на поверхности кожи) до огромного скопления гноя.
Абсцессы бывают единичными и множественными, например, мелкие абсцессы печени, легких, почек и пр. Абсцесс развивается в связи с проникновением в ткани патогенных микробов. Чаще всего это гноеродные кокки (стафилококки и стрептококки), кишечная палочка, синегнойная палочка; а также пневмококки, гонококки, туберкулезная палочка и другие микроорганизмы могут фигурировать в этиологии и патогенезе абсцесса. От характера пораженной ткани, от особенностей внедрившейся инфекции, от локализации процесса, от местной реакции организма и от общего его состояния зависит развитие, течение и исход гнойного абсцедирующего процесса.
Проникновение инфекции в глубину тканей с последующим образованием абсцесса возможно со стороны кожи или слизистых оболочек даже при незначительном нарушении их целостности. Отграниченные гнойники в подкожной клетчатке могут возникать при фурункулезе, роже и всевозможных других воспалительных процессах поверхностных слоев кожи.
Особое значение приобретает образование абсцесса при огнестрельных. В этих случаях абсцессы возникают не только в области залегания пули или осколка снаряда, но и нередко по пути сквозного прохождения пули. Занесенный ударом снаряда в глубину тканей костный отломок (так называемый «вторичный снаряд»), постепенно подвергаясь некрозу, может при наличии инфекции также служить местом развития абсцесса. Так возникают поздние абсцессы мозга после огнестрельных ранений черепа и внутримышечные абсцессы после огнестрельных переломов костей конечности и другие абсцессы. Омертвение тканей на месте залегания инородного тела – пули, осколки снаряда или отломки кости, а также кровоизлияния, служат прекрасной питательной средой для микробов. В этих случаях быстро или медленно, в зависимости от характера повреждения и вирулентности внедрившейся в рану инфекции, развивается сначала плотный инфильтрат, а затем, в связи с прогрессирующим распадом, расплавлением инфильтрированной ткани в центре и с образованием демаркационной зоны по периферии, развивается более или менее ограниченный абсцесс.
Возможен перенос инфекции с отдаленных мест током лимфы или крови. Существующие где-либо кровоизлияния гематомы, возникшие под влиянием травмы, могут при определенных условиях подергаться заражению гноеродными бактериями и служить основой для образования абсцесса. Гноеродная инфекция, вызванная стафилококками и стрептококками, или другими микробами, может сопровождаться образованием рассеянных метастатических абсцессов, когда микробы разносятся с током крови. Так образуются метастазы в подкожной клетчатке, мышцах, суставах и во внутренних органах (множественные мелкие абсцессы легкого, печени, почек и т. п.).
Метастатические гнойники нередко наблюдаются в течение различных инфекционных заболеваний. При этом возбудители основной болезни могут сами обладать гноеродным действием, например, бациллы брюшного тифа, или, ослабляя весь организм, как бы подготавливать почву для образования метастазов обычно гноеродной инфекции.
Изолированные абсцессы могут развиваться на месте введения лекарственных веществ у тяжелых, ослабленных больных с пониженной сопротивляемостью тканей – постинъекционные абсцессы. При этом имеют значение малейшие погрешности в асептике в момент инъекции.
Микробное начало не всегда является необходимым условием формирования абсцесса. Известны так называемые «асептические абсцессы», которые вызываются искусственно впрыскиванием раздражающих и некротизирующих химических веществ, таких как скипидар, кретоновое масло, керосин и др. Такие искусственные абсцессы отличаются от абсцесса микробного происхождения тем, что они развиваются медленно и не обладают склонностью к прогрессированию и к образованию метастазов.
Основные признаки абсцесса, кроме обычных признаков воспаления, – появление ограниченной опухоли и наличие флюктуации. Чем, более поверхностно расположен абсцесс, тем быстрее и проще определяется флюктуация. При подкожных абсцессах цвет кожи в этой области резко меняется, становится багрово-синим. По истечении некоторого времени в центре образуется некротический участок, который под давлением находящейся в полости гнойной жидкости прорывается наружу, образуя свищ.
При абсцессах глубоко расположенных в толще мышц, под глубокими фасциями, его определение представляет иногда большие трудности, так как отсутствуют основные признаки воспаления и не всегда определяется флюктуация. В этих случаях наличие глубоко лежащей опухоли, болей, нарушения функций и общие клинические признаки глубокого нагноения, лейкоцитоз, СОЭ и т. д. заставляют заподозрить наличие абсцесса.
При диагностике глубокого абсцесса, развивающегося возле инородного тела, существенную помощь оказывает ультразвуковое исследование, компьютерная и магнитно-резонансная томография. Для уточнения диагноза определения характера гноя следует прибегать к пункции абсцесса с последующим бактериологическим исследованием его содержимого.

Хронически протекают так называемые холодные натечные абсцессы, или «натечники». При глубоко расположенных абсцессах гной постепенно спускается по ходу фасций и сосудов, стекая в силу тяжести из вышележащих пораженных участков. Чаще всего такие «холодные» натечные абсцессы возникают в результате туберкулезного поражения позвонков и ребер, обнаруживаясь вдали от основного очага через много месяцев после начала патологического процесса нагноения.
К профилактическим мероприятиям относятся: соблюдение правил гигиены (баня, смена белья), смазывание ссадин и пораженных участков при наложении повязки настойкой йода; своевременная первичная обработка ран с удалением инородных тел, если это представляется возможным и целесообразным; применение в соответствующих случаях антибактериальных и прочих рациональных мероприятий по лечению ран и заболеваний, осложняющихся абсцессом.
источник
Абсцесс — гнойный воспалительный процесс на коже. Определить, как он выглядит, не сложно: он сопровождается образованием полости с гнойным скоплением, вызванный локальной инфекцией в острой или хронической форме. Появляется он либо самостоятельно, либо после травм или осложнений. В этом материале мы расскажем о видах и формах абсцесса, определим симптоматику, расскажем о том, как его диагностировать и лечить.
Чаще причинами абсцесса являются бактерии и вирусы, попадающие в организм через пораженную кожу или слизистую. Беспричинно абсцесс может образоваться во внутренних органах, поскольку в человеческом организме в пассивной форме существуют разные микроорганизмы. Когда из-за негативных обстоятельств ослабляется иммунитет, происходит активизация бактерий с вирусами, их размножение и последующий вред здоровью.
В каком-то смысле абсцесс играет роль защитника организма от заражения инфекциями. Он скапливает инфекцию на определенном участке кожи, защищая еще не пораженные ткани от воспаления, в результате этого образуется нарыв.
Факторы, способствующие развитию:
- травмирование кожи при работе с землей, химическими веществами;
- перегрев кожи;
- переохлаждение;
- длительное нахождение в воде;
- несоблюдение правил личной гигиены;
- первичные и вторичные иммунодефициты;
- несбалансированное питание;
- нарушение работы эндокринных желез.
По особенностям течения выделяют натечную, горячую и холодную форму болезни.
Натечное течение абсцесса — образование абсцесса не ведёт к развитию воспаления в острой стадии. Гнойное скопление происходит долгое время (обычно несколько месяцев). Свое развитие получает при туберкулезе.
Горячее (острое) развитие абсцесса — протекает с ухудшением общего состояния и воспалительным процессом.
Холодный абсцесс сопровождается отсутствием таких признаков, как повышенная температура, болевые ощущения, покраснение. Свое развитие получает при актиномикозе и туберкулезе.
По локализации выделяют следующие формы:
- заглоточный;
- поджелудочной железы;
- печени (встречается этот абсцесс после операции);
- зуба (парадонтальный);
- ягодицы;
- мошонки;
- абсцесс Броди;
- легкого;
- фурункула;
- брюшной полости;
- десны;
- мягких тканей;
- окологлоточный;
- поддиафрагмальный;
- головного мозга;
- кишечника;
Абсцесс разделяют на две категории: по месту и по длительности течения (острый и хронический).
Классификация по месторасположению области:
- Паратонзиллярный абсцесс — локализуется у небной миндалины. Образуется после осложнения флегмонозной ангины.
- Постинъекционный абсцесс — образуется из-за осложнения после введения лекарственных средств путем внутривенного или внутримышечного укола.
- Абсцесс бартолиновой железы — болезнь, при которой происходит воспалительный процесс большой железы в преддверии влагалища.
- Абсцесс горла (Ретрофарингеальный) — нагноение лимфоузлов и клетчатки заглототочном пространстве.
- Заглоточный абсцесс — гнойный воспалительный процесс в заглоточном пространстве — между задней стенкой глотки и позвоночника, а сбоку ограничена артериями. Является последствием перенесенной инфекции или воспаления. Может возникнуть при травме, ангине, эндоскопических процедур. Часто встречается данный абсцесс у детей.
- Пародонтальный абсцесс — гнойное воспаление, образующееся на десне из-за инфекции.
- Поддиафрагмальный абсцесс — гнойная аккумуляция, расположенная под диафрагмой.
- Тубоовариальный абсцесс — заболевание гнойного и инфекционного характера органов малого таза.
- Абсцесс после укола – см. Постинъекционный абсцесс.
Определить абсцесс можно по возникновению небольшого узла на коже, окруженного покраснением. Спустя определенный период (от двух суток до двух недель) на этом месте образуется капсула с гнойным содержанием.
Этот абсцесс виден невооруженным глазом, поскольку он находится в мышце или в клетчатке под кожным покровом.
Сложнее диагностике поддается абсцесс, образующийся во внутренних органах, тем не менее для успешного лечения обследование обязательно.
Существуют следующие симптомы абсцесса:
- ощущение слабости;
- отсутствие аппетита;
- отеки, опухлости;
- ощущение слабости;
- высокую температуру;
- покраснения на коже;
- болезненные ощущения на месте воспалительного процесса.
При обнаружении симптомов следует как можно скорее обратиться ко врачу. Нельзя пытаться вскрыть абсцесс своими усилиями, поскольку велика вероятность заработать осложнения.
При вскрытии абсцесса за опорожнившейся полостью необходим правильный уход, после чего начинается рубцевание. Если опорожнения не произошло, то воспаление станет хроническим.
Не допускайте прорыва заболевания в закрытые полости, иначе это приведет к образованию гнойных процессов: плеврит, менингит, перикардит и другие.
Внутренний абсцесс очень тяжело поддается диагностике, в то время как внешний (поверхностный) любой специалист обнаружит легко. Для его диагностирования назначают ультразвуковое исследование, компьютерную или магнитно-резонансную томографию, общий анализ крови или пункцию (после неё полученный материал отправляют в лабораторию для выявления возбудителя болезни и реакции на антибиотики).
Первым делом происходит диагностика, после диагностирования специалист назначает операцию абсцесса. Хирург проводит вскрытие абсцесса, его опорожнение и дренирование. Амбулаторно вскрытие проводят в том случае, если он находится на поверхности кожи. После этой процедуры назначают необходимую диету, основанную на витаминах, антибиотики и проводят дезинтоксикационное лечение.
При внутреннем абсцессе и поражении внутренний органов назначают экстренную госпитализацию. С помощью пункции лечат абсцесс печени и легкого с извлечением гнойного содержимого и вводом в полость антибиотиков и лекарственных средств с пищеварительными ферментами в составе. Антибиотик при абсцессе легких тканей включает в себя лекарственные средства группы макролидов. При получении антибиотикограммы делают коррекцию лечебного процесса, исходя из чувствительности возбудителя. При отсутствии результата консервативной терапии при абсцессе легкого происходит хирургическое удаление пораженной области.
Антибиотики при абсцессе назначаются после диагностирования и определения инфекционного возбудителя.
Абсцесс головного мозга лечится с помощью хирургического вмешательства, в противном случае заболевание приведет к смещению структуры головного мозга и смерти пациента. Нахождение абсцесса в стволе мозга или подкорке является противопоказанием к его резекции (удалении). В этой ситуации проводят пункцию с последующим удалением гноя и промыванием антисептиком. При неоднократном промывании катетер остаётся на определенный период.
Лечение абсцесса брюшной полости поддается только хирургическому вмешательству.
Народные методы лечения эффективны лишь при легких формах заболевания. Хотя нельзя однозначно сказать, например, поможет ли пластырь тейп при абсцессе. Поэтому прежде понять, как лечить абсцесс в домашних условиях самостоятельно, следует проконсультироваться у враче-специалиста, обычно дерматолога или хирурга.
Сок алоэ. Сок из листьев алоэ обладает антибактериальными свойствами, способствует заживлению раны. Кашицу из листьев или марлю, вымоченную в соке алоэ, накладывают на пораженный участок на ночь под повязку. Процедуру проводят до отторжения некротических масс и заживления пораженных тканей.
Репчатый лук. Наложение запеченной луковицы на ночь под повязку ускоряет созревание и прорыв абсцесса.
Мед, спирт 96% и мазь от абсцесса (Вишневского) смешивают в равных пропорциях. Полученную смесь накладывают на воспаленное место на ночь. Процедура позволяет ускорить рассасывание абсцесса.
Ржаной хлеб. Хлеб распаривают, накладывают на место повреждения, сверху прикрывают капустными листьями и оставляют на сутки.
При затягивании процесса диагностики абсцесса и последующего лечения велик риск получить тяжелое осложнение:
- нарушение функциональности жизненно важных органов;
- неврит;
- менингит;
- истощение;
- бактериемия;
- размножение инфекции по организму;
- прорыв абсцесса;
- переход абсцесса в хроническую стадию;
- угрожающие жизни кровотечения, образующиеся из-за разрушения целостности стенки сосуда.
Прогноз лечения абсцесса зависит от разных факторов:
- месторасположение абсцесса;
- своевременность терапии;
- правильность терапии.
В большинстве абсцесс подкожной клетчатки поддается успешному лечению и восстановлению. А вот прогнозы при абсцессе головного мозга плохие. У половины пациентов наблюдается потеря трудоспособности, а в 10% лечение заканчивается смертью.
В профилактику абсцесса входит правильная гигиена, повышение иммунитета, своевременная обработка ссадин и ран, использование противогнилостных препаратов (антисептики) и ряд мероприятий для предупреждения нагноения (асептики) во время медицинских вмешательств.
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Абсцесс — Абсцессом называют ограниченное скопление гноя в мягких и костных тканях, в органах, а скопление его в полостях тела или полых органах — эмпиемой. Основным возбудителем абсцесса является стафилококк или его сочетание с кишечной палочкой, протеем, стрептококком и др.
Существует много видов (типов) абсцессов. Так, возможны метастатические абсцессы из соседних или отдаленных органов, асептические при попадании в ткани некоторых химических веществ, вызывающих зону некроза без участия инфекции. Причинами абсцессов могут быть инъекции лекарственных веществ, анатоксинов, вакцин и даже антибиотиков.
Патогенез развития абсцесса укладывается в гнойное воспаление, приводящее к расплавлению тканей, реже к некрозу и секвестрации.
Гнойник отграничен от здоровых тканей пиогенной мембраной, выстланной грануляционной тканью. Процесс этот является нормальной защитной реакцией организма. При снижении резистентности эта способность нарушается и пиогенная оболочка образуется частично или совсем не образуется. В этих случаях процесс принимает разлитой характер (флегмона).
Патологическая анатомия. Вначале развития абсцесса ограниченный участок живой или некротизированной (при травме, химическом воздействии) ткани инфильтрируется воспалительным экссудатом и лейкоцитами. Постепенно под влиянием ферментов он расплавляется, в результате образуется полость, заполненная гнойным содержимым. Полость может иметь сложную конфигурацию, но обязательно замкнута. Стенки покрыты гнойнофибринозными наложениями и обрывками некротизированных тканей. В последующем развивается зона демаркационного воспаления, в которой инфильтрат служит основой образования пиогенной мембраны. Слой грануляционной ткани богат кровеносными сосудами. Его наружная поверхность при затянувшемся процессе превращается в зрелую соединительную ткань. Абсцесс может протекать остро и хронически. В различных органах и тканях он имеет свои патологоанатомические особенности, зависящие от строения и функции этих органов. Заканчивается, как правило, прорывом гноя наружу, в полости или полые органы.
Прорыв гноя при хорошем дренировании приводит к ликвидации полости и заканчивается рубцеванием. Если этого не происходит, то может образоваться узкий канал, выстланный грануляциями или эпителием, соединяющий полость с поверхностью тела или с просветом полого органа, развиться свищ. Часто свищами заканчиваются так называемые натечные (холодные) абсцессы, типичные для туберкулеза. Гной при туберкулезе активно расплавляет ткани и распространяется по межтканевым щелям.
Клиника и диагноз. Острые абсцессы, располагающиеся в подкожной клетчатке или мышцах, местно проявляются классической картиной воспаления: болью, краснотой, припухлостью, местным повышением температуры и нарушением функции. При ощупывании можно определить зыбление. По гною, содержащемуся в абсцессе, его запаху, цвету и консистенции судят о характере флоры. При хронических абсцессах местные симптомы (а также и общие) мало выражены. Общие клинические проявления не специфичны, они типичны для гнойно-воспалительных процессов вообще. При этом повышается температура тела, иногда до очень высоких цифр, появляются общая слабость, потеря аппетита, головная боль. В крови отмечается лейкоцитоз с нейтрофилезом и сдвигом формулы влево. СОЭ, как правило, увеличена. Гнойнорезорбтивная лихорадка исчезает при устранении очага. Если же остаются симптомы тяжелой интоксикации, то можно думать о сепсисе. Большое значение в постановке диагноза и дифференциального диагноза, особенно при абсцессах различных органов, имеют диагностические пункции и абсцессография (с использованием контрастных веществ или газа), позволяющие отличить от абсцесса гематомы кисты и распадающейся опухоли.
Лечение острого абсцесса — оперативное. Его цель — опорожнение гнойника с дренированием. Вакуумное дренирование в некоторых случаях дает возможность наложить первичные швы на края операционного разреза и даже получить первичное натяжение раны (Ф. X. Кутушев, 1972). Гнойники можно лечить методом проточнофракционного промывания с длительной аспирацией (Н. Н. Каншин, 1974). В легочной хирургии могут применяться пункция абсцесса с аспирацией гноя и последующим введением антибиотиков в полость и резекция легкого при хронических абсцессах. Поверхностно расположенные абсцессы вскрывают под местным обезболиванием или под кратковременным внутривенным наркозом. Абсцессы внутренних органов оперируют под эндотрахсальным наркозом. Доступ должен быть кратчайшим с учетом анатомических особенностей органа и его топографии. Вскрывать следует так, чтобы создать хороший отток. Полость абсцесса обследуют глазом и пальцем, избегая разрушения пиогенной мембраны, промывают антисептиком. Кровотечения, как правило, не бывает из за тромбоза сосудов. Иногда нужны контрапертуры. Дренируют одним или несколькими дренажами и марлевыми тампонами. Вскрытые абсцессы лечат по принципу лечения разных фаз гнойных ран. После очищения гнойников с появлением грануляций переходят на редко сменяемые мазевые повязки. Для быстрого отторжения некротических тканей используют протеолитические ферменты.
Общее лечение, кроме применения антибиотиков с учетом чувствительности к ним микробной флоры, включает переливание крови, плазмы, иммунизацию стафилококковым анатоксином, введение специфического гаммаглобулина и т. д.
источник
Абсцесс (лат. abscessus — «нарыв», синонимы: Гнойник, Апостем) — ограниченное скопление гноя в различных тканях и органах [1] .
Возбудителем абсцесса является стафилококк в виде монокультуры или в ассоциации с другими микроорганизмами (кишечная палочка, протей, стрептококк и другие).
Как правило возбудитель инфекции проникает извне (экзогенная инфекция), но возможно и эндогенне заражение. Может возникать занос инфекции из соседних или отдалённых органов: одонтогенные абсцессы; пара- и перитонзиллярные абсцессы; поддиафрагмальные абсцессы — в случае если имеются очаги гнойного воспаления в органах грудной полости; метастатические абсцессы лёгких, головного мозга, почек и т. д.
Попадание некоторых химикатов, таких как керосин, в ткани человека приводит к развитию асептических абсцессов, если в зону возникшего некроза не внедряется инфекция.
Причиной возникновения абсцесса может стать введение в ткани концентрированных растворов лекарственных веществ — 25% раствора сульфата магния, кордиамина и пр.
Описаны развития абсцессов у детей после введения дифтерийного, скарлатинозного анатоксинов, вакцины полиомиелита и антибиотиков.
Патогенетическим фактором развития абсцесса различных локализаций обычно является гнойное воспаление, которое приводит к расплавлению тканей и в редких случаях к некрозу и отторжению омертвевших тканей — секвестрации. Образовавшиеся тканевые секвестры находятся в полости абсцесса и могут подвергаться в дальнейшем ферментативному расплавлению.
Характерной чертой абсцесса как отграниченного гнойного процесса является наличие пиогенной мембраны, представляющей собой внутреннюю стенку гнойника, выстланной грануляционной тканью. Пиогенная оболочка отграничивает гнойно-некротический процесс и продуцирует экссудат. Эта способность окружающих тканей создавать грануляционную оболочку является проявлением защитной реакцией организма, направленной на изолирование патологического процесса.
Абсцесс всегда возникает или в погибших тканях, в которых нарастают микробно-химические процессы аутолиза (например, при травме), или в живых тканях, подвергающихся сильному микробному-инфекционному воздействию.
Течение абсцесса может быть острым и хроническим.
В периоде формирования абсцесса происходит инфильтрируется воспалительным экссудатом и лейкоцитами ограниченный участок ткани. Затем под влиянием ферментов лейкоцитов ткань подвергается расплавлению с образованием полости, заполненной гнойным экссудатом.
В ранней стадии формирования, стенки абсцесса покрыты гнойно-фибринозными наложениями, а также обрывками некротизированных тканей. Позднее по периферии абсцесса возникает зона демаркационного воспаления, составляющий её инфильтрат становится основой для формирования пиогенной мембраны, образующей стенку полости.
В большинстве случаев абсцесс завершается спонтанным опорожнением и выходом гноя на поверхность тела, в полые органы или в полости тела больного. Прорыв абсцесса на поверхность тела или в полый орган при условии хорошего дренирования гнойной полости и отсутствии рубцовой капсулы часто приводит к ликвидации полости абсцесса путём рубцевания. Реже абсцесс инкапсулируется.
У больных при абсцессах наблюдается повышение температуры тела от субфебрильных цифр до 41° C в тяжёлых случаях, общее недомогание, слабость, потеря аппетита, возникает головная боль. В периферической крови наблюдается лейкоцитоз до 20.000 и более с нейтрофилезом и сдвигом лейкоцитарной формулы влево. РОЭ обычно ускорена.
При наличии газообразующей флоры в полости абсцесса образуется и скапливаться газ, возникает так называемый газовый абсцесс.
Абсцесс требует оперативного вмешательства, заключающегося в вскрытии гнойника, опорожнении и дренировании его полости.
источник
Абсцесс — это заболевание гнойно-воспалительного характера, отличительной чертой которого является расплавление тканей с образованием полости. В переводе с латинского abscessus означает «нарыв». Патологический процесс имеет общие и местные проявления и может быть как самостоятельным недугом, так и осложнением других заболеваний или травм. Он нуждается в обязательном лечении в условиях стационара ввиду высокого риска развития последствий.
Абсцесс представляет собой гнойный очаг, ограниченный капсулой от здоровых тканей. Это защитная реакция организма на патологический процесс. Для абсцесса характерно поражение абсолютно любых тканей, но чаще всего он образуется на коже и в мягких тканях, реже — во внутренних органах.
Независимо от расположения нарыва, его признаки имеют похожую картину. Симптомы заболевания:
| Группа | Признаки |
| Местные |
|
| Общие |
|
Для абсцесса внутренних органов характерна общая симптоматика практически без местных признаков.
Интенсивность проявлений недуга зависит от определенных факторов:
- размера гнойника и его расположения;
- возбудителя;
- реакции организма.
Для любого абсцесса типично образование гноя. Но в зависимости от наличия инфекционного процесса выделяют нарыв:
- Инфекционный. Виновниками заболевания являются микроорганизмы (стафилококк, стрептококк, кишечная, синегнойная, палочка Коха или сообщество различных микробов). Образованию нарыва в мягких тканях в 25% случаев способствует стафилококк.
- Асептический. Не зависит от воздействия бактерий. Он развивается на фоне введения в мягкие ткани различных лекарственных средств (Кордиамин) или химических веществ (керосин). Такой вид абсцесса называется постинъекционным.
В зависимости от характера заболевания выделяют 2 его формы:
- Острый. Капсула включает один слой соединительной ткани.
- Хронический. Эта форма абсцесса развивается в результате неполного опорожнения содержимого капсулы с повторным нагноением. Она имеет 2 слоя — грануляционный и соединительный.
Для острого процесса характерны общесоматические расстройства (лихорадка, мышечная боль, слабость). Местные проявления зависят от локализации гнойника и близости к кожному покрову (чем он ближе, тем интенсивнее признаки). Для хронического течения типичны менее выраженные местная и общая симптоматика.
Основные причины патологии:
- Проникновение возбудителя в организм из внешней среды (грязь в открытой ране, инъекции).
- Попадание агента из внутренней среды (распространение микроорганизмов из пораженного очага в другие органы с током крови и лимфы).
Абсцесс способен развиться в любой ткани или органе. Поэтому видов заболевания очень много.
Распространенные места расположения патологического процесса:
- Мягкие ткани.
- Внутренние органы.
- Полость рта.
- Горло и прочие.
Также абсцесс может выступать как вторичное заболевание, то есть быть осложнением основного недуга.
Абсцесс мягких тканей – это воспаление, поражающее мышечную ткань, кожу и подкожно-жировую клетчатку с образованием полости, заполненной гноем. Причиной служит проникновение микроорганизмов (в частности, стафилококка) через поврежденную в результате травмы, обморожений, ожогов кожу.
Основные места расположения воспаления:
- лицо и шея;
- ягодицы;
- правое и левое бедро.
Развитие нарывов на щеках, подглазничных и околоушных областях, в зоне подбородка и челюстей — распространенное явление. Причины:
- нарушение целостности кожи с последующим присоединением инфекции;
- осложнения прочих заболеваний (особенно зубных).
Клиническая картина при подобных патологиях наиболее яркая. Это связано с наличием в коже лица и шеи большого количества сосудов (лимфатических и кровеносных), лимфатических узлов и нервных окончаний.
- интенсивная боль;
- отечность;
- затруднение открытия рта;
- нарушение жевания;
- воспаление регионарных лимфатических узлов;
- асимметрия лица.
Абсцесс на ягодице бывает 3 видов:
- Посттравматический.
- Постинъекционный.
- Гнойник после перенесенной инфекции.
Они могут быть спровоцированы различными причинами:
| Вид | Причины |
| Посттравматический | Повреждение мягких тканей с нарушением целостности кожи (укусы, раны) |
| Постинъекционный |
|
| Гнойник после перенесенной инфекции |
|
Этапы развития постинъекционного абсцесса:
- Боль в месте введения.
- Гиперемия и отечность кожи.
- Повышение местной температуры.
- Развитие инфильтрата, а затем полости с гноем.
- Выход содержимого наружу или внутрь.
Абсцесс может развиться в абсолютно любом органе. Особенно это касается паренхиматозных (не имеющих полости).
Распознать болезнь гораздо сложнее, чем наружный абсцесс. Симптоматика сводится к признакам общего отравления (недомогание, повышение температуры тела) и болезненности в месте патологии. Могут поражаться следующие органы:
| Локализация | Описание и особенности | Причины | Симптомы |
| Абсцесс печени |
|
|
|
| Абсцесс селезенки |
|
|
|
| Абсцесс поджелудочной железы | Заболевание развивается спустя 10–21 суток после острого приступа панкреатита | Острый панкреатит |
|
| Абсцесс почки |
|
|
|
| Абсцесс легкого |
|
|
|
| Абсцесс головного мозга | Абсцесс мозга является вторичным заболеванием, то есть осложнением основной патологии |
|
|
| Аппендикулярный абсцесс | Это гнойный процесс в брюшине. Является осложнением основного заболевания | Острый аппендицит |
|
| Паратонзиллярный абсцесс |
|
|
|
| Парафарингеальный абсцесс |
|
|
|
| Заглоточный абсцесс |
|
|
|
| Абсцесс дугласова пространства |
|
|
|
| Тубоовариальный абсцесс | Гнойный процесс, включающий расплавленные воспалением ткани маточной трубы и яичника | Длительное воспаление придатков матки |
|
| Абсцесс зуба | Гнойное образование области альвеолярных отростков верхней челюсти и альвеолярной части нижней челюсти |
|
|
| Околочелюстной абсцесс |
|
|
|
| Абсцесс языка |
| Травма слизистой оболочки органа острыми предметами |
|
| Абсцесс неба | Гнойное образование в мягком или твердом небе |
|
|
| Внутрикостный абсцесс Броди |
|
|
|
| Абсцесс предстательной железы | Образование гнойного очага в тканях простаты |
|
|
| Субпериостальный абсцесс | Гнойное воспаление стенки глаза в результате поражения околоносовых пазух |
|
|
Абсцесс выявляется с помощью нескольких методов диагностики. К ним относятся:
- Осмотр специалистом, включая пальпацию (ощупывание пораженного участка).
- Сбор анамнеза и жалоб.
- Лабораторное исследование крови и мочи.
- Инструментальные методы.
При осмотре поверхностных абсцессов определяется покраснение кожи и симптом флюктуации — очевидные признаки патологи.
При выявлении внутренних нарывов необходимы методы инструментальной диагностики. Для этого используются:
- Исследование органов желудочно-кишечного тракта с применением контрастного вещества.
- УЗИ.
- Обзорная рентгенография.
- Компьютерная томография.
- Бронхоскопия (при абсцессе легкого).
- Магнитно-резонансная томография.
- ТРУЗИ — трансректальное (через прямую кишку) ультразвуковое исследование (при абсцессе предстательной железы) и другие.
Среди лабораторных методов диагностики используют:
- Взятие крови на общий и биохимический анализ.
- Общий анализ мочи.
- Биопсию, чтобы дифференцировать абсцесс от распада злокачественной опухоли.
- Бактериологическое исследование образца гноя для выявления возбудителя и определения его чувствительности к противомикробным препаратам.
Наличие гнойного очага в конкретном органе устанавливается с помощью необходимых методов и подтверждается показателями. Некоторые из них:
| Локализация абсцесса | Методы диагностики | Фото |
| Абсцесс легкого |
| |
| Абсцесс предстательной железы |
| |
| Абсцесс печени |
| |
| Тубоовариальный абсцесс |
| |
| Субпериостальный абсцесс |
| Основным методом лечения абсцесса является хирургическая операция. Ее проводят только после сформировавшегося гнойного очага. Она включает:
Вскрытие заглоточного абсцесса Антибактериальное лечение назначается в послеоперационном периоде или на стадии инфильтрации и предполагает использование препаратов широкого спектра действия. Нередко применяются дезинтоксикационная и иммуностимулирующая терапии. Лечение абсцесса проводится в медицинском учреждении. Попытка устранения заболевания в домашних условиях чревато осложнениями, а иногда и смертью. Абсцесс может вызывать различные осложнения, опасные для жизни:
источник |