Термин «абсцесс» упоминается довольно редко, поэтому большинство обывателей с ним незнакомо. Несмотря на это, каждый человек рано или поздно сталкивается с проявлением этого клинического состояния. Рассматриваемый термин включает в себя множество патологий, сопровождающихся появлением гноя. Появление данного симптома не только приносит чувство боли и дискомфорта, но и представляет серьезную угрозу для жизнедеятельности человека. Несмотря на это, это клиническое состояние считается одним из механизмов защиты организма от разрушительного действия различных инфекций. В данной статье мы рассмотрим, что такое абсцесс и как его лечить.
Абсцесс — воспалительное заболевание, в некоторых случаях приводящее к летальному исходу
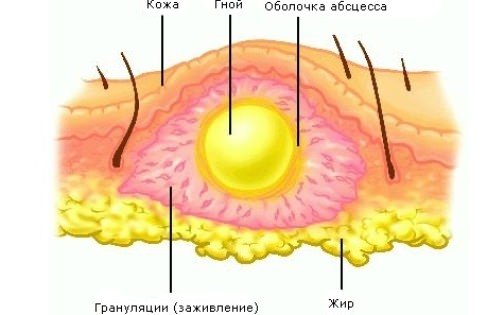
Абсцесс – воспаление, сопровождаемое появлением гноя. В большинстве случаев, этот воспалительный процесс имеет четкое месторасположение. Воспаленные ткани имеют четко очерченные границы в виде оболочки из соединительной ткани. Именно эта своеобразная граница выступает в качестве барьера, останавливающего распространение инфекции.
Рассматривать механизм развития патологии лучше всего на примере фурункулов. Формирование фурункулов начинается с момента проникновения инфекции в область волосяных фолликулов. Защитные механизмы кожи и местный иммунитет препятствуют развитию бактерий, что позволяет избежать появления гнойников. Однако, при снижении качества работы иммунной системы, проникновение стрептококков, стафилококков или других бактериальных микроорганизмов может привести к формированию очага поражения.
В глубине эпидермиса и на поверхности кожных покровов обитает более нескольких сотен бактерий, которые входят в состав микрофлоры организма. При наличии крепкого иммунитета эти бактерии не причиняют никакого вреда человеческому здоровью. Больше того, данные микроорганизмы обладают положительными качествами. Нарушения в работе иммунной системы могут привести к нарушению баланса микрофлоры, что характеризуется увеличением количества патогенов.
Именно размножение патогенных микроорганизмов — основная причина воспаления и абсцесса.
Наличие пораженных бактериями клеток фиксируется лейкоцитами и моноцитами. Эти микроэлементы содержатся в составе крови. После того как «вражеские клетки» обнаруживаются, организм направляет все ресурсы на борьбу с ними. Проникновение лейкоцитов в очаг поражения приводит к образованию гноя. Моноциты имеют несколько другую функцию. Их главное предназначение, уничтожение бактерий.
Во время процесса ликвидации бактериальной инфекции в очаге поражения наблюдается формирование медиаторов воспаления. Наиболее известные представители этих микроэлементов – гистамин, брадикинин и простагландин. Появление медиаторов воспаления отвечает не только за приступы боли, но и за процесс регенерации тканей. Именно воздействие этих микроэлементов способствует формированию соединительной ткани на очаге поражения.
Появление абсцесса является реакцией нашего организма на воздействие инфекции
Появление капсулы способствует локализации процесса и остановке роста зоны поражения. Также появление медиаторов воспаления сопровождается расширением отдельно взятых элементов сосудистой системы, благодаря чему, увеличивается приток крови к воспаленной области. Именно этим объясняется то, что воспаленные участки тела меняют свой окрас в сторону красных оттенков.
Причины абсцесса лежат именно в вышеописанном примере. Главное отличие данной патологии от фурункулов заключается в том, что гнойные абсцессы протекают в более большом масштабе. Нередко данная патология формируется на фоне наличия недолеченных заболеваний с инфекционной этиологией.
Термин абсцесс – обобщающее понятие, которое подразумевает воспалительный процесс, протекающий на фоне вторжения инфекции в определенные органы или ткани. Здесь нужно отметить, что инфекционные микроорганизмы обладают способностью проникать даже в самые дальние уголки человеческого организма. Основываясь на этой особенности, рассматриваемая патология квалифицируется с помощью признаков локализации воспаления.
Наиболее распространенная форма абсцесса – аппендицит. В данной ситуации, воспалительные процессы формируются в области слепого отростка тонкого отдела кишечника. Единственный способ терапии данного заболевания – удаление аппендикса. Промедление с оказанием врачебной помощи может стать причиной разрыва стенок этого органа и проникновения гнойных масс в брюшную полость. На этом фоне появляется перитонит, что может привести к летальному исходу.
Флюс — также является одним из самых распространенных примеров этой патологии. Данная болезнь возникает на фоне наличия кариеса. Проникновение инфекции в глубокие слои зубной эмали приводит к постепенному размножению патогенов. Колонии микроорганизмов поражают дентин и пульпу, плавно перемещаясь к надкостнице зуда. Абсцесс в области зубов может возникнуть на фоне травмы, затрагивающей челюсть или ротовую полость.
Для локализации воспаления, клетки организма заключают его в капсулу
Абсцесс печени – более редкое явление, формирующееся на фоне наличия воспаления в органах желудочно-кишечного тракта. Согласно медицинской практике, существует всего два варианта проникновения инфекции в данный орган:
- благодаря протокам желчного пузыря;
- в составе крови.
Развитие патологии приводит к нарушению функциональности печени, что представляет серьезную угрозу для человеческой жизнедеятельности. Вышеуказанные нарушения снижают способность печени вырабатывать ферменты необходимые организму для борьбы с токсинами.
Абсцесс головного мозга – наиболее опасная форма рассматриваемой патологии. Существует десятки различных причин развития этого патологического состояния, среди которых следует выделить инфекционные заболевания и черепно-мозговые травмы. Так же, как и в предыдущем случае, инфекционные агенты проникают в кровь благодаря процессу циркуляции крови.
Абсцесс легкого — это еще одна не менее опасная патология. Существует несколько причин развития этого клинического состояния. Самый распространенный источник возникновения абсцесса в области дыхательных органов – тяжелая форма гнойной пневмонии. Помимо этого, патология может образоваться в результате аспирационной пневмонии или на фоне распада онкогенного новообразования. Также важно упомянуть о том, что абсцесс дыхательных органов может появиться на фоне занесения инфекции из других очагов поражения. Своевременно проведенное диагностическое обследование и правильно назначенная терапия позволяют полностью избавиться от данной патологии.
Почки – внутренние органы, имеющие важное значение в процессе человеческой жизнедеятельности. Поражение этого органа инфекцией может привести к развитию рассматриваемой патологии. В данном случае, абсцесс может являться следствием послеоперационных осложнений, наличия камней в мочеполовой системе, а также такого заболевания, как пиелонефрит.
Абсцесс бартолиновой железы – одно из осложнений заболеваний воспалительной природы в области женских половых органов. Данная железа локализуется в области преддверия влагалища. Именно эта система отвечает за производство секрета, выступающего в качестве смазки при половом акте. Инфекционное поражение протоков может вызвать ложный абсцесс, который с течением времени развивается в истинную форму. Для этого типа патологии характерны острые приступы боли в области половых органов, а также формирование отечности и покраснений.
Абсцесс мягких тканей – отдельная группа, в которую включены гнойнички, фурункулы и рожистые воспаления. Формирование гнойных масс может развиться на любом участке тела. В большинстве случаев, причина возникновения этой патологии лежит в травмировании тканей или неправильно проведенной хирургической операции. Абсцесс после укола является следствием некачественной обработки кожи или повреждением отдельно взятых элементов сосудистой системы.
Одним из симптомов абсцесса может быть повышение температуры
Несмотря на обилие форм этой патологии, существует ряд определенных симптомов, которые характерны для каждого типа инфекционного процесса. Основной симптом развития патологии – увеличение температуры. В том случае, когда показатель превышает тридцать восемь градусов по Цельсию, необходимо немедленно обратиться за медицинской помощью.
Абсцесс — это гнойное воспаление, сопровождающееся снижением физической активности и ухудшением самочувствия. Специалисты объясняют слабость тем, что все ресурсы, имеющиеся в организме, направляются на борьбу с инфекционными агентами. Помимо этого, патогенные микроорганизмы в процессе своей жизнедеятельности выделяют токсины, отравляющие организм.
При поражении внутренних органов имеется определенный ряд специфических симптомов:
- Абсцесс головного мозга на начальном этапе развития сопровождается приступами мигрени. Данные приступы появляются на фоне значительного повышения внутричерепного давления. По словам специалистов, головная боль чаще всего возникает утром. Отсутствие своевременно принятых мер может привести к возникновению галлюцинаций. Нередко данная патология приводит к нарушениям в работе опорно-двигательного аппарата.
- Абсцесс дыхательных органов характеризуется приступами кашля. Нередко на фоне наличия данной патологии наблюдается выделение гнойной мокроты. Проблемы с дыханием — основная причина появления болевых ощущений в области грудной клетки. Схожесть данной патологии со многими легочными заболеваниями затрудняет постановку правильного диагноза на первых этапах развития абсцесса. При прорыве капсулы, содержащей гнойные выделения, внутри легких формируется небольшая полость. Именно эту полость можно выявить при проведении рентгенологического исследования.
Многих людей, интересуе9т вопрос: чем опасен абсцесс? Основная опасность данной патологии заключается в том, что промедление в получении медицинской помощи может привести к заражению крови. Сепсис – основная причина летального исхода, который наблюдается в семидесяти пяти процентов случаев, связанных с заражением крови.
Альтернативой хирургическому вмешательству при абсцессе может быть прием антибиотиков
На данный момент используется два основных способа терапии абсцессов: применение сильнодействующих медикаментов и хирургическое вмешательство. Нередко эти способы применяются совместно. На ранних этапах развития патологии для её устранения достаточно приема медикаментозных средств, однако в большинстве ситуаций необходимы более кардинальные меры.
Вскрытие капсулы, содержащей гнойные массы, локализующейся в области мягких тканей, проводится с использованием местной анестезии. После того как предполагаемое место разреза будет обезболено, ткани разрезаются, удаляются гнойные массы и омертвевшие участки кожи. После этого производится антисептическая обработка и устанавливается дренаж. При наличии рассматриваемой патологии в области внутренних органов требуется более серьезная операция, которая проводится под общим наркозом.
Чем лечить абсцесс на ранней стадии развития? В данном случае, пациент должен пройти курс приема антибактериальных препаратов. Перед назначением курса лечения больной должен пройти полное диагностическое обследование, которое позволит выявить степень тяжести заболевания и тип возбудителя болезни. При наличии повышенной чувствительности к антибиотическим медикаментам из группы пенициллинов, назначается левомицетин. Помимо этого, в определенных ситуациях для достижения необходимого результата могут быть применены лекарства из ряда макролидов. К данной категории лекарственных средств относятся «Азитромицин», «Кларитромицин» и «Эритромицин».
Нередко во время терапии абсцесса используются противомикробные лекарственные средства. В состав комплексной терапии входят лекарства, нормализующие витаминный баланс, обмен веществ и состояние иммунной системы. Именно на укрепление защитных функций организма делается основной упор комплексной терапии.
Гнойник или нарыв – это обычное название процесса, который многие по ошибке считают неопасным. Между тем, если не лечить абсцесс или назначать неадекватное лечение, последствия заболевания могут быть тяжкими – вплоть до смерти пациента.
Что такое абсцесс, каковы причины его появления, какие существуют виды абсцессов, симптомы и осложнения? Это надо знать всем!
Абсцессом (или гнойником, нарывом) принято называть скопление гноя в месте острого или хронического воспалительного процесса, появление которого вызвано образованием той или иной локальной бактериальной инфекции.
Как попадает инфекция в организм?
Разными путями. Гнойное воспаление с развитием гнойной полости развивается не только в мягких тканях, но и в мышцах, костях, в органах — или между ними.
Развивается самостоятельно – как, скажем, фурункул, или в качестве осложнения, вызванного, к примеру, травмой, пневмонией, ангиной или другими факторами.
Поверхностный абсцесс развивается при воспалении кожи или клетчатки после проникновения микробов.
А попадает бактериальная инфекция (чаще стафилококковая, стрептококковая) в мягкие ткани из-за:
- Полученных ран или ссадин, не обработанных вовремя.
- Медицинских манипуляций, связанных с уколами, которые делались в медучреждении с нарушением правил асептики.
- Распространения воспалительного гнойника на соседние ткани и органы.
- Введения под кожу лекарств, веществ, содержащих в своем составе химию.
- Нагноения кровоизлияний.
Что касается абсцессов других локализаций, то тут многое зависит от возбудителя, который попадает по кровеносным и лимфатическим сосудам из какого-то гнойного очага. Так, при аппендикулярном абсцессе это может быть кишечная палочка. Или из-за некоторых заболеваний (фарингита, парапроктита, вросшего ногтя, остеомиелита и пр.).
Ученые также доказали в последние годы существенную роль анаэробов, появления гематом, кист и т.п.
Абсцесс принято классифицировать по:
- Продолжительности течения: острый или хронический.
- Месторасположению: аппендикулярный, поддиафрагмальный, спинальный эпидуральный, заглоточный, межкишечный, паратонзиллярный, легочной, абсцесс Бецольда, мягких тканей, полости рта, головного мозга, малого таза, печени и т.д.
- Этиологии: амебный и бактериальный.
Процесс может развиться во внутренних органах без видимой причины. Ведь в нашем организме есть разные неактивные микроорганизмы. Они активизируются и размножаются — стоит иммунной системе дать сбой.
- Попав в здоровую ткань, бактерия развивается, какие-то клетки гибнут.
- Здесь скапливается жидкость и инфицированные клетки.
- Переместившиеся лейкоциты, не сумевшие защитить организм, умирают после того, как их захватят бактерии.
- Образуя гной, они заполняют им пораженную область.
- Чтобы не допустить распространения возбудителей инфекции, организм устраивает вокруг абсцесса защитную ткань.
- При разрыве абсцесса его содержимое может попасть под кожу или внутрь организма.
Симптомов возникновения абсцесса не так уж и много, но они носят специфический характер.
Когда идти на прием к хирургу?
- Покраснений на коже.
- Болезненности.
- Местного повышения температуры.
- Припухлости.
- Нарушения функционирования пораженного места и органа.
Также следует сказать о клинике, проявляющейся при абсцессах того или иного органа.
- Горла — если это паратонзиллярный или заглоточный абсцесс, пациент страдает в лучшем случае от боли при глотании и в худшем, при отеке — от удушья; здесь нужна срочная помощь врача, в противном случае – летальный исход.
- Мозга – вначале по утрам появляется сильнейшая локализованная боль, а для более поздних стадий характерны бред, галлюцинации и даже нарушение координации движения и ориентации в пространстве в случае гнойного поражения мозжечка.
- Легкого – больного мучает сильный кашель с гнойной мокротой, затрудненное дыхание, боли в области грудной клетки (на начальном этапе ситуация с диагнозом усложняется).
На коже увидеть нарыв несложно. Главное – не пропустить симптомы, проявляющиеся при абсцессах во внутренних органах. Вовремя обнаруженные, они легче лечатся, а самолечение (в виде самостоятельного вскрытия нарыва на коже или приемом лекарств) чревато серьезнейшими осложнениями!
Если отнестись к абсцессу, как к обычному нарыву, который мы не считаем серьезным заболеванием, если не лечить его, или назначить неправильное лечение — капсула размягчится. А значит — гной может в любой момент рвануть и наружу, и внутрь, распространяя по всему организму опасную инфекцию.
Осложнении бывают. И, как правило — очень тяжкие.
Возьмем небольшой — и, на первый взгляд, не опасный — поверхностный абсцесс на коже – покрасневший сначала тугой узелок. Если он прорвется, и гной отправится прямо в кровеносный сосуд, тогда заражения крови не избежать.
- Абсцесс, сдавливая окружающие ткани, нарушает их функции.
- Гной, прорвавшись в брюшную полость, чреват перитонитом – это опаснейшее воспаление брюшины, как правило, оканчивается смертным исходом.
- Прорыв гнойника в легкие вызывает пневмоторакс — это когда в плевральной полости скапливается воздух, мешая нормальному дыханию.
- Выход гноя из абсцесса в головной мозг (причиной его развития служат и инфекционные процессы в других органах, тканях, черепно-мозговые травмы и пр.) вызывает стойкие нарушения его работы — в виде, например, нарушений речи или сознания, параличей.
Гной также может попасть в полость сустава, прорваться при мастите, парапроктите, попасть в просвет бронхов, мочевой пузырь — и в другие жизненно важные органы, в кровь и т.д. Это вызывает развитие в них гнойных процессов (таких как перитонит, менингит, плеврит, перикардита, артрит и др.).
При этом абсцесс может перейти в хроническую форму с образованием свищей, истощая в дальнейшем организм распадом тканей.

источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Абсцесс – воспалительный процесс в тканях любой локации с образованием гнойной полости. Ему свойственно формироваться в костных тканях, мышцах, подкожной клетчатке. Новообразование диагностируют на органах и между ними.
Патологии свойственно развиваться самостоятельно либо формироваться на фоне травм, воспаления легких либо быть осложнением при ангине.
Чрезмерное скопление экссудата, последовательно приводит к нагнетанию на стенки капсулы, разрыву и выходу гноя наружу.
Гноеродные микроорганизмы, через очаг заносят возбудителя в лимфатическое и кровеносное русло, что в дальнейшем вполне может стать причиной сепсиса, расплавления кровеносного сосуда, под действием гноя.
Развитие процесса зависит от состояния барьерных функций организма. Чтобы выстроить защиту и не допустить распространение гноя, в очаге формируется капсула, купирующая возможности патогенной микрофлоры интенсивно проникать в здоровые ткани.
Для того, чтобы заболевание стало прогрессировать, необходимо иметь врата инфекции – рану, через которую в организм попадают гноеродные патогенные бактерии. Активная жизнедеятельность микроорганизмов в благоприятной среде, приводит к расплавлению эпидермиса и образованию капсулы, заполненной гноем. Стоит заметить, что процесс настолько стремительный, что в него втягивается полезная микрофлора и при ускоренном размножении, она увеличивает объемы выделяемого гноя.
Излюбленные места локализации микроорганизмов – слизистые ткани ротовой полости, носа, кишечника, глаз и половых органов, но стоит заметить, что выявить и идентифицировать патогенного агента сложно.
Лишь точно определив бактерию, спровоцировавшую гнойное образование, может быть назначено адекватное лечение абсцесса с положительным результатом.
Из многообразия существующих микроорганизмов, стоит рассмотреть наиболее популярные виды в практике хирургов:
- Staphylococcus aureus – золотистый стафилококк, определяют в 30% случаев при возникновении нагноений. При бактериальном посеве, наблюдают чистую культуру, без примесей сопутствующей микрофлоры.
Подобрать губительные для золотистого стафилококка антибиотики при абсцессе мягких тканей достаточно сложно, так как штаммы не всегда реагируют на медикамент.
При формировании патологического очага, ограниченный участок наполняется гноем и сопровождается воспалительным процессом рыхлой клетчатки. Такое явление можно наблюдать в следующих случаях:
- в раневых полостях герметично закрытых швами;
- в колотых ранах;
- в углублении от огнестрельного ранения;
- в месте образования гематом, лимфоэкстравазатов;
- в участках размозжения тканей;
- как следствие образования метастаз из других очагов инфекции;
- после подкожной инъекции скипидара, керосина, хлоралгидрата.
Терапевтические схемы могут быть эффективными при определении точной причины, спровоцировавшей признаки абсцесса.
Для патологии в остром течении, которая подлежат визуализации, свойственны классические проявления болезни:
- гиперемия очагов;
- местная болезненность;
- гипертермия на месте новообразования;
- отек, припухлость тканей;
- нарушение процессов и дисфункция органа;
- упадок сил;
- отсутствие аппетита;
- повышение температуры тела.
Симптоматика острого абсцесса может отличаться, так как место локации влияет на клиническую картину.
| МЕСТО ЛОКАЦИИ | ПРИЗНАКИ АБСЦЕССА |
|---|---|
| Абсцесс легкого | Кашель с выделением гнойных мокрот, боль в грудной клетке, нарушение дыхания |
| Абсцесс горла | Вызывает боль при глотании, может спровоцировать удушье; при паратонзиллярном, заглоточном абсцессе, осложнение требует срочного вмешательства врача, так как исход может быть летальным |
| Абсцесс ноги | Поверхностный абсцесс мягких тканей, легко диагностировать по внешним признакам (боль, покраснение, местная температура, симптом флюктуации); при глубоком очаге – пациент жалуется на слабость, разбитость, головную боль, озноб и высокую температуру 39+ |
| Абсцесс печени | Гипертермия до 38+; боль под ребрами с правой стороны; гепатомегалия; мышечная дрожь, асцит; отсутствие аппетита, желтуха; «гусиная кожа» |
| Абсцесс ягодицы | Если в области ягодицы развивается абсцесс после укола:
|
| Абсцесс зуба | Интенсивная ноющая, пульсирующая боль; чувствительность зуба к температурам; зловонный, гнилостный запах; гипертермия, увеличение лимфатических узлов; раны, язвы на деснах |
| Абсцесс бартолиновой железы | Характерный признак – объемное новообразование на половых губах; увеличение паховых лимфатических узлов, боль; гиперплазия слизистых тканей, отек |
| Абсцесс головного мозга | Сильные головные боли; высокое внутричерепное давление, приступы тошноты, рвота; на поздних сроках возможно развитие бреда и галлюцинаций |
| Абсцесс почки | Гипертермия до +40, озноб; болевые ощущения в пояснице; упадок сил; тошнота; болезненное мочеиспускание; потеря веса; профузная потливость |
| Абсцесс брюшной полости | В начале болезни у пациента наблюдают общие симптомы, далее проявляются признаки отравления, тошнота, рвота; паралитическая непроходимость; боль в очаге; плотность, напряженность брюшины |
| Абсцесс миндалин | Резкая односторонняя боль при глотании; иррадиация болезненности в ухо; лихорадка до 38+, упадок сил; нарушение сна; увеличение лимфатических узлов; гиперсаливация; гнилостный запах изо рта |
| Абсцесс бедра | Гной может скапливаться без локальных и общих проявлений и свойственно такое явление при определенных фазах костно-суставного туберкулеза, актиномикоза; могут образовываться свищи с крошкообразным выделением гноя |

Гнойные новообразования бывают доброкачественными — содержат густой гной. При лабораторных исследованиях в структуре содержимого выявляют большие объемы лимфоцитов.
В содержимом капсулы почти отсутствуют микроорганизмы. При диагностировании злокачественного очага, гной включает в себя большое количество микроорганизмов.
Перед назначением лечения, врач определяет место расположения пораженного участка. По локации гнойные образования классифицируют следующие абсцессы:
- мягких тканей — охватывает мышцы и жировую клетчатку;
- Бецольда — глубоко расположенный гнойник в мышцах шеи;
- мозга головы;
- легочной;
- малого таза;
- бактериальный, амебный либо печеночный;
- осложнение аппендицита в острой форме либо аппендикулярный нарыв;
- заглоточный;
- гнойный очаг между петлями кишечника и брюшиной;
- осложнение ангины — паратонзиллярный;
- поражение клетчатки, вокруг оболочки спинного мозга — спинальный эпидуральный абсцесс.
Патологию принято классифицировать по продолжительности течения на хроническую и острую.
Острая — развивается молниеносно и имеет явно выраженную, докучающую симптоматику.
Хронический абсцесс — сложно поддается лечению, создает дискомфорт и сопровождается частыми рецидивами.
Клиническое течение болезни не однозначно, так как на него влияет причина, место локации, индивидуальные особенности пациента и наличие сопутствующих патологий. Соответственно наблюдают следующие отличия:
- Холодные абсцессы — проявляются при занесении палочки Коха либо грибка актиномикоза. Особенностью течения считается медленное развитие и полное отсутствие признаков воспаления.
- Поддиафрагмальный — гнойная капсула под диафрагмой, как следствие хирургического вмешательства (послеоперационный абсцесс), травм.
- Натечный абсцесс — скопление гноя в ограниченном количестве. При таком течении не наблюдается острое воспаление.
- Горячие — дают высокую местную температуру из-за жизнедеятельности гноеродных бактерий в коже, крови, лимфе. После вскрытия абсцесса, боль устраняется, и температура приходит в норму.
Устанавливать диагноз и назначать терапевтические схемы, может только врач.
Преимущественно, проблема такого рода устраняется оперативным вмешательством.
Врач устанавливает окончательный вердикт после осмотра пациента, выслушивания жалоб. Диагностика острого абсцесса, расположенного на поверхности, не представляет сложности. Скрытые в глубоких слоях очаги обнаружить труднее. Для выявления патологии применяют:
- рентгенографию;
- ультразвук;
- КТ;
- МРТ;
- общий анализ крови;
- биохимическое исследование.
Основанием для установки точного диагноза являются результаты анализов и инструментальных исследований.
Появление подкожного абсцесса либо других видимых гнойных новообразований, сигнал требующий вмешательства хирурга.
Самостоятельно вскрывать очаги недопустимо, так как это чревато усугублением проблемы.
Медикаментозная терапия предусматривает назначение антибиотиков, введение ферментных препаратов в полость вскрытого очага.
Сформировавшийся гнойник требует оперативного вмешательства.
В зависимости от сложности случая, удалить абсцесс можно открытым и закрытым способами:
- Открытый — удаляют экссудат из очага, предварительно выполнив широкое рассечение. Для оттока жидкости устанавливают дренирующую трубку и проводят смену повязок ежедневно.
- Закрытая операция — маленькая надсечка, для удаления гноя. После устранения новообразования, в образовавшееся отверстие вставляют трубочку для дренирования. Место операции промывают дезинфицирующими препаратами, накладывают повязку.
Вскрытый абсцесс после операции требует соблюдения стерильности, периодических обработок медикаментами бактерицидного действия.
Для скорейшего созревания абсцессов народный опыт рекомендует следующие средства:
- Луковый пластырь.
Взять 2 части печеного лука и 1 часть натертого мыла. Компоненты хорошо смешать. Приготовить из смеси пластырь и приложить на больное место. Пластырь менять несколько раз в сутки. Помогает быстрому созреванию и очищению нарывов.
- Прополисная мазь.
Кусочек прополиса величиной с грецкий орех помещают в морозильную камеру холодильника, а когда застынет, измельчают.
Затем растапливают 200 г топленого сливочного масла и добавляют туда прополис. Перемешивая, греют на водяной бане минут 30 — до полного растворения прополиса. Смесь охлаждают и процеживают.
Полученную таким образом мазь намазывают на бинт и накладывают на пораженное нарывом место, забинтовывают. Повязку меняют 2-3 раза в сутки. Через несколько часов боль утихает.
Лечатся до выздоровления. Иногда достаточно 2-3 дня лечения, если болезнь не запущена.
- Солевые компрессы.
Повязка из льняной или х/б ткани (в крайнем случае из марли), смоченная в солевом прокипяченном растворе (на 1 л. воды 100 г поваренной соли) и сложенная в 4 слоя (а марля в 8 слоев) накладывается на больные места на ночь, до полного излечения.
Этот метод эффективен при лечении абсцессов, панарициев, не вскрывшихся фурункулов.
Несвоевременное обращение за помощью в медицинское учреждение при гнойном нарыве, несоблюдение рекомендаций врача, нарушение дозировок, могут спровоцировать развитие осложнений. Инфицирование при бездействии прогрессирует, распространяется, сопровождается бактериемией.
Следует понимать, что объемная гнойная капсула, может самопроизвольно разорваться как наружу, так и в соседние полости и ткани, вызвать аррозивные кровотечения.
Если дренирование проведено неадекватно либо упущено время, инфекция переходит в генерализированную форму, а воспаление преобразовывается в хроническое течение патологии.
Запущенная болезнь, приводит к дисфункции жизненно важных органов, анорексии, истощению, распаду тканей.
Не допустить развитие гнойного очага можно выполняя правила асептики и антисептики. Инъекции, обработку ран, должны осуществлять медицинские специалисты с соблюдением техник выполнения манипуляций. Травмы, раны, повреждения, следует своевременно обследовать и если необходимо, прибегнуть к помощи хирурга.
Если проблему своевременно купировать, определить и устранить причину развития патологии, после удаления абсцесса, прогноз на выздоровление — благоприятный. Запущенные формы, могут стать причиной достаточно серьезных осложнений, привести к интоксикации, сепсису и даже летальному исходу.
Гнойные абсцессы – опасное состояние, которое нельзя игнорировать, так как результат жизнедеятельности гноеродных микробов, бывает необратимым. В случае если, иммунитет ослаблен и не помогла операция, симптоматика проявляется более агрессивно, врач назначает антибиотики, симптоматическую терапию, лечение, направленное на дезинтоксикацию.
источник
Когда в организм проникают вредоносные бактерии, тот отвечает универсальной защитной реакцией — воспалением. При определенных обстоятельствах воспаление способно приобрести гнойный характер. Образуется гной — густая жидкость, в которой содержится много белка, погибших лейкоцитов и микробные клетки. Если в одном месте скапливается достаточно много гноя, возникает абсцесс, или, выражаясь простыми словами, гнойник.
Абсцессы могут появляться в любой части тела, даже в костях. Чаще всего они образуются под кожей, в области подмышки, паха, половых органов, ануса, в других местах. Встречаются гнойники под слизистой оболочкой (например, на десне, если долго не лечить кариозный зуб, или заглоточный абсцесс — воспаление жировой клетчатки позади глотки), во внутренних органах: в печени, селезенке, почках, легких и др.
Чаще всего врачам-хирургам приходится сталкиваться с подкожными абсцессами. Об их лечении мы и поговорим ниже.
В принципе, если гнойник меньше 1 см в диаметре и не доставляет особого беспокойства, с ним можно попробовать справиться самостоятельно. Помогают согревающие компрессы по 30 минут 4 раза в день.
Ни в коем случае нельзя пытаться «выдавить» абсцесс. Надавливая на полость с гноем, вы создаете в ней повышенное напряжение, это способствует распространению инфекции. Нельзя протыкать гнойник иголкой. Острый кончик иглы может повредить находящуюся под гноем здоровую ткань или кровеносный сосуд. Зловредные микробы не преминут воспользоваться такой возможностью и бросятся на освоение новых «территорий».
Если у вас на коже появилось нечто напоминающее гнойник, с визитом к хирургу лучше не медлить. Особенно если:
- абсцесс очень большой или их несколько;
- вы плохо себя чувствуете, температура тела повысилась до 38°C и больше;
- на коже появилась язва;
- от абсцесса «пошла» красная линия по коже — это говорит о том, что инфекция распространилась на лимфатический сосуд, и развился лимфангит.
Еще древнегреческий врач Гиппократ любил говаривать: «где гнойник — там разрез». С тех пор в принципах лечения абсцессов мало что изменилось.
Почему гнойник нужно обязательно вскрывать? Организм человека устроен очень мудро, обычно он сам избавляется от всего лишнего. Если где-то скопился гной, это говорит о том, что естественные механизмы оказались неэффективны. Организм не знает, как вывести его наружу. При этом полость с гноем становится похожа на бомбу замедленного действия. Болезнетворные микробы могут распространиться за пределы абсцесса, иногда это приводит к тяжелым осложнениям, вплоть до сепсиса.
Лучшее решение в подобной ситуации — выпустить гной через разрез. Как правило, после этого быстро наступает улучшение, начинается процесс заживления.
После вскрытия абсцесса хирург может назначить антибиотики, но они бывают нужны не всем пациентам.
Операцию обычно проводят под местной анестезией. Вы практически не почувствуете боли. Врач сделает разрез и очистит рану от гноя — при помощи специального отсоса, или вручную, вооружившись марлевой салфеткой.
Когда рана будет очищена, хирург введет в нее палец или хирургический зажим, чтобы проверить, не остались ли еще карманы, заполненные гноем. Иногда внутри абсцесса есть перегородки, которые делят его на две, три или больше «комнат». Все перегородки нужно разрушить и выпустить весь гной.
Рану промывают антисептическим раствором. Но ушивать её не торопятся. Под швами может снова скопиться гной. Полость нужно оставить открытой, чтобы она лучше очистилась и быстрее зажила. Для оттока лишней жидкости в ней оставляют дренаж — полоску из латекса, один конец которой выпускают наружу. Впоследствии проводят перевязки с растворами антисептиков, заживляющими и антибактериальными мазями.
источник
Одним из самых опасных осложнений различных заболеваний является абсцесс. Что такое абсцесс знают многие люди не понаслышке – это отграниченная от здоровых тканей органа полость, заполненная гнойным экссудатом. Зачастую является осложнением инфекционных поражений или результатом несоблюдения асептики и антисептики при проведении медицинских процедур.
Гнойный ограниченный патологический процесс с образованием полости, заполненной экссудатом (выделившейся жидкостью из межтканевого пространства с гноем). Ключевым моментом в развитии гнойного очага являются условно-патогенные или патогенные микроорганизмы. Абсцесс – форма защитной реакции организма, его формирование предотвращает попадание микробных агентов или их токсинов в кровь и развитие общего заражения организма – сепсиса. Гной, которым заполнена полость, представляет собой скопление лейкоцитов, фагоцитов, межтканевой жидкости и лимфы.
Отличительной деталью гнойника является наличие пиогенной оболочки или мембраны – стенки внутренней полости, отграничивающей нагноение от здоровых тканей, тем самым предотвращая попадание гноя в здоровые ткани. Пиогенная мембрана состоит из соединительной грануляционной ткани, напоминающей очень тонкий хрящ, способный к производству экссудата.
Клиническая картина состоит из общих и местных симптомов. Степень выраженности симптомов позволяет судить о стадии развития заболевания, наличии осложнений, эффективности проводимого лечения. Локальные или местные проявления заболевания сосредоточены в месте образования гнойного очага, к ним относятся:
- боль;
- покраснение;
- припухлость;
- нарушение функции ткани или органа.
Общие симптомы характеризуют состояние организма в целом, его ответные реакции на механизмы патологического процесса. Самыми частыми проявлениями абсцесса являются:
- повышение температуры тела;
- головокружения;
- слабость, потеря трудоспособности;
- бледность кожных покровов.
Главной причиной развития гнойника являются бактерии, вирусы, проникающие в ткани, органы организма. Самые распространенные возбудители гнойных поражений – стрептококки, стафилококки. Пути распространения бактерий разнообразны:
- Проникновение микроорганизмов через повреждения на коже. Для развития абсцесса хватает небольшой царапины или раны. В таком случае развивается простой подкожный гнойник.
- Развитие гнойного воспаления как осложнения другой патологии. Фурункул или небольшой гнойник на коже при определенных обстоятельствах (например, большая микробная нагрузка) может постепенно преобразоваться в очаг с гноем или во флегмону.
- Хронические инфекции и нарушение естественной микрофлоры. Ангина или тонзиллит представляют опасность развития такого заболевания как гнойное поражение легкого.
- Нередко гнойный нарыв появляется после разного рода медицинских манипуляций. Это может быть связано с некачественной стерилизацией инструментов или медикаментов, нарушением целостности асептических повязок, наличием инфекций у персонала.
В процессах гнойного воспаления можно выделить множество видов в зависимости от длительности течения патологии, его локализации, вида возбудителя. В зависимости от этих характеристик выбирается специфическая тактика лечения заболевания: консервативная или хирургическая. Точную локализацию абсцесса следует знать для того чтобы не допустить развития осложнений.
По времени течения гнойного очага, выделяют: хронический, острый. Некоторые специалисты выделяют еще один вид течения патологии – стремительное образование гнойника, развитие и прорыв которого занимает не более суток. Хроническое течение отмечается часто в легких, иногда в печени, может развиваться несколько лет. Течение острого абсцедирования занимает не более недели, при этом, он более симптоматически выражен, чем хронический.
По расположению гнойные очаги подразделяют на наружные (иначе, подкожный абсцесс), которые видимы невооруженным глазом, доступны для медицинских манипуляций, на внутренние нагноения органов брюшной (гнойник печени) или грудной полости (абсцесс легкого). К развитию гнойников более предрасположены органы, имеющие паренхиматозное строение, в то время как очаги с гноем в полых органах, таких как желудок, встречаются крайне редко. Выделяют гнойные поражения глубоких тканей: заглоточного и окологлоточного (паратонзиллярного) пространств, мышц голени.
Патологический процесс развития включает в себя две стадии: стадия развития и стадия прорыва. Если течение гнойного воспаления носит хронический характер, то стадия прорыва отсутствует, заменяется этапом произвольного изменения структуры ткани, ее перестройки. Длительность первой стадии может варьироваться от нескольких часов до нескольких недель, сопровождается, ухудшением общего состояния пациента.
Прорыв гнойника – самостоятельный выход гноя из полости. После прорыва наблюдается значительное улучшение состояния больного: понижается температура, полость гнойного воспаления быстро заполняется рубцовой тканью. Физиологически этот этап длится несколько дней. Если стадия прорыва самостоятельно долго не наступает, то полость вскрывают при помощи хирургического вмешательства в виде вскрытия капсулы, ее дренирования (опорожнения).
Для подтверждения наличия у больного гнойного очага применяются методы визуального осмотра, пальпации (если гнойник поверхностный). Обнаружение внутреннего абсцедирования органов, глубоких тканей необходимо проводить инструментальную диагностику с помощью рентгена или ультразвукового исследования. В обоих случаях на экране или на снимке будет видно темное пятно с очень четкими краями – главный признак наличия полости с гноем. При проведении инструментальной диагностики следует соблюдать аккуратность, чтобы не спровоцировать разрыв абсцесса, выход гноя.
Терапия абсцесса включает в себя хирургическое и консервативное лечение. Как лечить абсцесс правильно может сказать только врач после проведенных диагностических мероприятий. Перед применением народных средств следует проконсультироваться с лечащим врачом. Лечение неосложненного абсцесса занимает несколько дней, полное восстановление после заболевания может занять около месяца.
Избежать хирургического вмешательства помогут растения и травы с антисептическим и антибактериальным действием. Например, сок алоэ и лука обладают такими же свойствами антибиотика, а лопух эффективно борется с воспалениями. Универсальный рецепт самодельной мази, предотвращающий развитие гнойного очага:
- Взять сухой корень лопуха, измельчить и залить его в теплом соке алоэ.
- Получившуюся кашицу приложить в марле к месту воспаления, менять каждые два-три часа.
Можно приготовить холодный настой для дополнительного воздействия на место воспаления: сухой аптечный корень лопуха залить стаканом кипятка, дать настояться в течение нескольких суток в холодном темном месте. После чего процедить, перелить в чистую емкость и протирать место воспаления несколько раз в день или приложить как холодный компресс на несколько часов. Введение такого настоя внутрь полости строго запрещено.
Если гнойный очаг долгое время не прорывается, прибегают к удалению абсцесса хирургическим путем. Хронический абсцесс хирургически не удаляют. Дренированию подлежат только такие гнойные очаги, которые доступны для манипуляций. При необходимости, нарыв вскрывают в амбулаторных условиях, обрабатывают антибактериальными мазями, стараются приложить стерильную повязку и дополняют консервативным лечением, назначают препараты антибиотиков широкого спектра действия.
При должном лечении, осложнений после абсцесса не бывает, исход заболевания благоприятный. Однако, при несвоевременном обращении за медицинской помощью или неправильной постановке диагноза, гнойный абсцесс может приводить к следующим последствиям:
- некротическое поражение окружающих тканей или гангрена;
- инфекционно-токсический шок;
- развитие сепсиса (по-другому, абсцесс крови);
- полная или частичная утрата функциональных тканей органа и, вследствие этого, хроническая недостаточность.
Степень тяжести осложнений и риск их возникновений зависит от множества факторов:
- локализации очага;
- возбудитель гнойного поражения;
- общее состояние организма;
- состоятельность иммунной системы;
- качество проведенного лечения.
Для предотвращения развития заболевания необходимо внимательно следить за соблюдением правил антисептики во время медицинских процедур и после них, своевременно обращаться за помощью в лечебное учреждение при подозрении развития гнойного воспаления. При наличии хронических инфекций следует внимательно выполнять назначенный лечащим врачом план лечения. Что такое абсцесс и как выглядит абсцесс должен знать каждый, для того, чтобы своевременно заподозрить у себя его наличие и вызвать врача.
источник
В статье подробно описано, как отличить абсцесс от опухоли. Мы рассмотрим причины возникновения инфекции. Узнаем, какие осложнения могут возникнуть. В результате, вы познакомитесь с препаратами, позволяющими быстро и эффективно справляться с заболеванием. А также узнаете, какие методы для борьбы с заболеванием есть в народной медицине.
Абсцесс — это защитная реакция организма от инфекции. Наш иммунитет создает капсулу, которая заключает гнойное воспаление в одном месте и не даёт ей возможности распространяться дальше на здоровые участки кожи.
К причинам возникновения можно отнести:
- Нарушение целостности кожи (порезы, расчёсы, открытые переломы, ожоги).
- Ранее перенесённые инфекции (воспаление лёгких, туберкулёз).
- Нестерильные медицинские инструменты.
- Некачественная инъекция (укол).
- Хронические заболевания (дерматит, экзема, фарингит).
- Сахарный диабет.
Стоит отметить, что абсцесс — это сложное инфекционное заболевание. Протекает в острой форме, с сильной болью и повышенной температурой. Оно может возникнуть в любом месте на теле человека. Но особенно опасны гнойные воспаления на лице, голове.
Инфекцию можно узнать по характерным внешним симптомам:
- Покраснение поражённого участка.
- Повышение температуры до 39 — 40°С.
- Опухоль.
- Общая слабость.
- Боль на воспаленном участке.
- Снижение аппетита.
Заболевание доставляет больному дискомфорт, острую боль. Поэтому требуется немедленная медицинская помощь.
Медики выделяют несколько видов гнойного воспаления (абсцесса).В зависимости от места локализации различают:
- Инфекцию мягких тканей. Характеризуется отёком, гнойным воспалением и болезненностью течения.
- Паратонзиллярный (около миндальный) вид. Это воспаление клетчатки, которая окружает нёбные миндалины.
- Лёгочный. Неспецифическое воспаление лёгких.
- Постинъекционный. Ограниченное воспаление мягких тканей после уколов.
- Инфекция головного мозга. Скопление гнойной жидкости в черепе, из-за развития инфекции (стафилококк, стрептококк, токсоплазма, кишечная палочка, анаэробная бактерия).
Где бы ни образовался абсцесс, он требует немедленного лечения и хирургического вмешательства.
Диагностировать заболевание не составит большого труда, так как его проявления хорошо видны внешне.
По внешним признакам можно определить стадию развития инфекции:
- Формирование (начальная стадия). Кожа отекает, краснеет, и болит при прикосновении.
- Вторая стадия. Образование начинает желтеть, и становится мягким на ощупь. Появляется боль и повышается температура тела.
Как правило, при абсцессе у больного увеличиваются лимфоузлы, но они безболезненные при прикосновении.
Для подтверждения диагноза рекомендуют сдать следующие анализы:
- Общий анализ крови — при абсцессе показывает неспецифические признаки воспаления (стафилококки и стрептококки в больших количествах).
- Бакпосев — берётся гной на анализ.
Важно! При первых признаках абсцесса (покраснение, боль, повышение температуры) не занимайтесь самолечением. Вскрывать самостоятельно воспалённый участок запрещено. Это чревато непредвиденными последствиями (заражением крови, гнойным расплавлением стенок кровеносного сосуда), вплоть до летального исхода.
Независимо от места образования инфекции производится вскрытие пораженной области. Процедура проводится амбулаторно (когда вы периодически приходите в больницу на лечение и процедуры).
В тяжёлых случаях (абсцессах внутренних органов, головы, лица) больного госпитализируют в стационар.
Хирург очищает вскрытое место от гноя, и обрабатывает рану антисептиком (спиртом 70%).
Если абсцесс затрагивает внутренние органы, например, печень, лёгкие, то проводится пункция. Из органа выкачивается гной, и вводятся антибиотики (“Цефазолин”, “Гентамицин”, “Канамицин”).
Полезно знать! Крайней стадией хирургического вмешательства при хронических абсцессах является удаление органа вместе с нарывом.
После того, как нарыв вскрыт, и очищен от гноя назначается медикаментозное лечение, усиленное питание, переливание крови (при необходимости).
Для лечения и скорейшего заживления раны используйте эффективные средства пероральные препараты или уколы, мази. Рану предварительно обрабатывайте, накладывайте мазь и делайте укол.
Лечение антибиотиками позволяет убить вредные (патогенные) микроорганизмы и способствует быстрому восстановлению организма.
Активно борется со стафилококками и стрептококками. Быстро уничтожает их. Антибиотик 1 поколения. Цена в аптеке — 1,0 гр. флакон 15 рублей.
Результат: Убивает бактерии стафилококка и стрептококка, ускоряет процесс заживления.
Антибактериальный препарат, активен в отношении грамположительных и грамотрицательных микроорганизмов. Цена от 20 рублей.
Результат: Убивает бактерии, стойкие к пенициллину (стафилококк, стрептококк, энтерококк). Способствует скорейшему заживлению раны.
Биостатический антибиотик тетрациклиновой группы. Обладает широким спектром действия, борется с грамположительными и грамотрицательными бактериями (стафилококками, стрептококками). Цена в аптеке от 25 рублей.
Как использовать: После предварительной обработки раны (спиртом 70%), нанесите мазь на марлевую повязку и приложите к больному месту. Меняйте повязку каждые 12 часов. Курс лечения составляет 3 недели.
Результат: Ускоряет процесс регенерации (заживления), убивает болезнетворные микроорганизмы. После первого нанесения вы почувствуете облегчение (боль прекратится). Рана постепенно будет затягиваться, и кожа будет восстанавливаться.
Посмотрев видео с Еленой Малышевой, вы узнаете что нужно знать об антибиотиках, если вам пришлось их принимать. И с чем их нельзя совмещать.
Мы подготовили список недорогих, эффективных мазей, которые способствуют быстрой регенерации (заживление, восстановление) кожи после абсцесса.
Обладает обезболивающим, ранозаживляющим средством. Не является антибиотиком. Цена в аптеке от 180 рублей.
Как использовать: На поврежденную поверхность положите марлевую повязку, пропитанную мазью. Перевяжите. Меняйте повязку один раз в день. Процедуру проделывайте до полного выздоровления. Препарат не имеет противопоказаний и побочных эффектов.
Результат: Снимает отёчность и зуд, предотвращает инфицирование, ускоряет процесс заживления и регенерации (восстановления) кожи.
Противовоспалительная и обезболивающая мазь. Не имеет побочных действий. Цена в аптечных сетях — от 65 рублей.
Как использовать: Нанесите мазь на марлевую повязку, и приложите к больному участку. Меняйте повязку 3 раза в день. Курс лечения 14 дней.
Результат: Снимает воспаление и успокаивает рану. Способствует скорейшему восстановлению и заживлению.
С помощью растворов можно обрабатывать рану после абсцесса. Средства способны снять воспаление и обезболить рану.
Оказывает противовоспалительное и анальгетическое действие. Хорошо обрабатывает рану. Цена в аптечных сетях — 39 рублей.
Как использовать: Обрабатывайте рану 2 — 3 раза в день перед нанесением мази.
Результат: Позволяет снять боль и воспаление, защищает рану от проникновения микроорганизмов (стафилококков, стрептококков). Усиливает восприимчивость кожи к другим лекарственным препаратам.
Мощный антисептик, который быстро убивает стрептококки и стафилококки. Цена в аптеке — от 40 рублей.
Интересно знать! В Советской медицине препарат пользовался большим успехом. Его применяли во всех стационарах гнойной хирургии. Врачи объясняли успех препарата “Диоксидин” высокой эффективность в борьбе с различными микроорганизмами (грамположительными и грамотрицательными).
Как использовать: Обрабатывайте рану 2 — 3 раза в день. Дайте впитаться раствору, затем нанесите антибактериальную мазь (“Тетрациклин”).
Результат: Быстро уничтожает бактерии, оказывает антибактериальное, противовоспалительное действие. Способствует скорейшему заживлению.
В домашних условиях можно бороться с заболеванием (с абсцессом). Народные методы лечения, используемые в комплексе с медицинскими, позволяют быстрее заживать ранам после вскрытия.
Мы подобрали для вас наиболее эффективные народные способы лечения гнойного воспаления.
Физиотерапевтический препарат. Для обработки раны используйте 0,9% раствора, который можно приготовить дома.
Ингредиенты:
- Соль поваренная среднего помола — 9 гр.
- Вода тёплая — 1 литр.
Как приготовить: Насыпьте соль в тёплую воду, перемешайте до полного растворения кристаллов. Должна получиться солоноватая жидкость мутного цвета.
Как использовать: Обрабатывайте раствором больной участок 2 — 3 раза в день перед нанесением мазей. Используйте до полного выздоровления и заживления раны.
Результат: Втягивает в себя гнойные жидкости, а также вытягивает болезнетворные микробы (стафилококки, стрептококки). Способствует скорейшему заживлению раны.
Бактерицидное растение, которое способно уничтожить возбудителя заболевания (золотистый стафилококк). Чтобы достичь максимального эффекта используйте растение правильно.
Как использовать: Промойте лист алоэ, разрежьте его пополам (вдоль листа). Приложите к больному участку. Зафиксируйте пластырем. Чтобы усилить антибактериальный эффект можно на разрезанный лист капнуть каплю йода. Лист меняйте каждые 2 — 3 часа. Используйте до полного заживления.
Результат: Уничтожает бактерии, вытягивает гной из раны. Ускоряет процесс регенерации (заживления) кожи.
Один из мощных природных антибиотиков. Его используют для лечения гнойных ран. Настойкой хрена обрабатывайте гнойные раны, делайте растворы для промывания.
Ингредиенты:
- Измельчённый корень хрена — 1 ст. ложка.
- Вода — 200 мл.
Как приготовить: Залейте корень горячей кипяченной водой. Настаивайте в термосе не более одного часа.
Как использовать: Обрабатывайте рану 3 раза в течение дня. Процедуру проделывайте 14 дней, пока рана полностью не заживёт.
Результат: Способствует скорейшему заживлению инфицированного участка, убивает болезнетворные микробы (стафилококк, стрептококк).
Какие осложнения вызывает абсцесс?
Несвоевременное лечение может привести к таким осложнениям, как лимфадениты (воспалительное поражение лимфоузлов), заражение крови, метастатические абсцессы (чаще возникают в глазу).
Можно ли лечить абсцесс без хирургического вмешательства?
Нет, абсцесс относится к гнойным инфекционным заболеваниям. Поэтому хирургическое вскрытие необходимо.
Что делать при повторном абсцессе?
Пройдите полное обследование, сдайте общий анализ крови, при необходимости бакпосев (гной в лабораторию). Ложитесь в стационар для повторного хирургического вмешательства.
Как отличить абсцесс от опухоли?
По внешним признакам абсцесс напоминает опухоль, он и может развиться из опухоли. Но его содержимое гнойное. Заболевания сопровождается болью, повышением температуры, общим ухудшением состояния.
Почему возникает гнойная инфекция?
Снижение иммунитета, возникновение травм, порезов, ожогов, нестерильные медицинские инструменты, некачественная инъекция (укол) являются причиной возникновения абсцесса. В места скопления патогенных (болезнетворных) микроорганизмов устремляются лейкоциты. Выполнив защитные функции, они погибают, образуя гнойную капсулу вокруг вредных бактерий.
источник