Это заболевание довольно тяжелое, как по симптомам, так и по осложнениям. В большинстве случаев, абсцесс лечится хирургическим путем. Абсцесс печени – процесс образования гноя в печени. Данное заболевание включают первичную и вторичную стадию. Первичный абсцесс проявляется по симптомам ни так очевидно, в основном, для него характерна интоксикация. Это температура, головная боль, озноб и так далее. Во вторичной стадии отмечается боль в правом подреберье, тяжести в правом боку, тошнота, рвота, лихорадка, галлюцинации и тому подобное.
Абсцесс печени появляется при осложнениях какого-либо другого заболевания. Это может быть при образовании камней в желчи, аппендиците, заболеваниях брюшной полости, холецистите.
Аппендицит – заболевание отростка в кишечнике. Его называют аппендиксом. Если аппендицит при воспалении не лечить, то может образоваться гной. Этот гной прорывается в печеночные протоки и в печень.
Холецистит – заболевание желчного пузыря. При нарушении оттока желчи образуется болезнь – холецистит. Как известно, печень и желчный пузырь расположены рядом, отсюда камни в желчи, которые являются следствием холецистита. Людям, перенесшим эту болезнь необходимо оперироваться. Если операция, по каким-либо причинам отложилась, то, как результат – абсцесс печени. Возможно ли, по симптомам определить данную болезнь? Ответы вы найдете на сайте: bolit.info. В любом случае требуется обследование и наблюдение хирурга.
На первом месте – лабораторные исследования. Общий анализ крови, в котором заметен лейкоцитоз, СОЭ. Лейкоцитов довольно таки много, так как задействован воспалительный процесс, потом уже ультразвуковое исследование, пункция содержимого полости в печени. Последнее исследование наиболее четко определит данную болезнь.
Диагностика также заключается в проведении МРТ. Это, довольно дорогостоящая процедура, но, стоит того! Если вы почувствовали себя плохо, у вас – высокая температура, слабость, озноб, боль в правом подреберье, то обратитесь к врачу! Врач назначит вам необходимые исследования. Прежде всего, для консервативного лечения назначают антибиотики, к которым нужно определить чувствительность, так как данный процесс может быть вызван болезнетворными бактериями – стафилококками или стрептококками.
Профилактика заключается в своевременном лечении других заболеваний, это может быть заболевание брюшной полости. Быстрое обращение к врачу, четкая сдача всех анализов – гарантирует вам благоприятный результат. Ну и конечно, укрепление организма, только сильный иммунитет способен поддерживать здоровую микрофлору организма. Обычно у ослабленных людей образуется гнойный процесс. Уделяйте время себе и своему здоровью!
Данная категория граждан наиболее подвержена абсцессу. Абсцесс печени у взрослых – явление ни редкое. Чаще всего страдают люди среднего и пожилого возраста. Мужчины заболевают чаще. Почему? Как вы думаете? Скорее всего, потому, что мужчины относятся к своим болезням менее серьезно, нежели женщины. Да и образ жизни у мужчин, так сказать, менее правильный. Поддается ли лечению данный процесс?
Если консервативное лечение не привело к положительному результату, то склоняются к оперативному лечению. Назначают антибиотики, чувствительность к которым, наиболее высокая. Местное лечение в виде удаления гноя, это происходит с помощью введения дренажа с иглой. Если же удалить гной не получилось, и абсцесс стал распространяться, то поможет хирургическое лечение. Хирург дренирует, вскроет абсцесс, удалит и зашьет.
Дети болеют реже, чем взрослые. Конечно же, абсцесс печени у детей проходит тяжелее. Допустим, маленький ребенок после заражения и проникновения инфекции в пупок, резко почувствовал себя плохо, так как гной просочился в брюшной полости, который перешел на печень. Как помочь ребенку? Провести исследование. Если ребенок грудной, то, скорее всего, потребуется местное удаление гноя или же операция.
Симптомы детского абсцесса точно такие же, как у взрослых. Если процесс запустить, то возможны тяжелые осложнения. Детей направляют на рентгенографию. Если беспокоят боли, то пальпируют данную область, так как при абсцессе печени ощущается купол диафрагмы.
Абсцесс может закончиться, как разрешением процесса, так и летальным исходом. Исход заболевания зависит напрямую от лечения и состояния иммунной системы. По ультразвуковой диагностике абсцесс печени будет проявляться такими, немаловажными симптомами, как увеличение печени.
Если вы, вовремя начали лечение, то исход благоприятный. Зависит еще от формы абсцесса. При тяжелой форме течения болезни подойдет лишь оперативное лечение. Операция заключается в удалении гноя, она предупредит обширное распространение процесса нагноения.
Сложно делать прогнозы, если лечение данного заболевания протекает консервативно, то есть методы заключаются в применении антибиотиков, общеукрепляющих и антибактериальных средств. Это, с точки зрения медицины, не является фактом выздоровления.
Допустим, абсцесс вызван теми или иными микробами, это предполагает вмешательство хирурга. Хотя в оперативном лечении тоже есть риск! Однако, это лучший вариант в лечении абсцесса микробного происхождения.
Можно прожить долго и счастливо, если своевременно лечить, то или иное заболевание. Продолжительность жизни во многом зависит от человека, течения болезни и здоровья организма. Если человек не имеет отклонения в здоровье, то абсцесс чаще всего, не возникает.
У пожилых людей организм в стадии старения и многие его функция не работают так, как работали в молодости. Абсцесс может распространяться в кишечник, желудок, сердце. Вот тогда можно прогнозировать летальный исход. Продолжительность жизни будет зависеть от стадии абсцесса и его локализации. Легче вылечить в определенном очаге, нежели в других органах. Берегите себя и пусть продолжительность вашей жизни увеличиться в сто раз!
источник
Многие годы безуспешно боретесь с БОЛЯМИ в ПЕЧЕНИ?
Глава Института заболеваний печени: «Вы будете поражены, насколько просто можно вылечить печень просто принимая каждый день.
Симптомы воспаления желчного пузыря довольно характерные и поэтому спутать их с признаками другого заболевания, в принципе, достаточно сложно. Если говорить о первопричинах, приводящих к заболеванию, то первым, что необходимо будет назвать это возникновение условно-патогенной микрофлоры, приводящей к ослаблению иммунитета, инфекции внутри органа, а также образование камней в пузыре и его протоках. На медицинском сленге воспалительный процесс в желчном пузыре называют холециститом.
По утверждению специалистов, таким заболеванием чаще болеют женщины, достигшие зрелого возраста (в основном после 40 лет), у мужчин в два раза реже возникает холецистит.
Болезнь может протекать в различной форме, но в основном это калькулезный холецистит с образованием камней и заболевание, протекающее без образования конгломератов – бескаменный холецистит.
В зависимости от формы и степени недуга врач подбирает эффективное лечение, которое в большинстве случаев помогает устранять основные симптомы и излечивать пациента.
Ранее уже было отмечено, что симптомы будут зависеть от формы заболевания и поэтому целесообразно разделить перечень основных признаков по группам.
Холецистит в острой форме будет проявляться следующим образом:
- боли под правым ребром по типу приступов (резкая боль обусловлена закупоркой — обструкцией желчных протоков камнем или плотным сгустком желчи);
- потеря аппетита, человек худеет;
- кожные покровы окрашиваются в лимонный цвет;
- во время проведения диагностики доктор констатирует расширение желчных путей;
- озноб;
- температура повышается до отметки 38°-39°;
- человека тошнить;
- периодически случается рвота с примесью желчи и без нее;
- стул нестабилен (в основном возникает длительный запор);
- повышенное газообразование;
- в тяжелых случаях может пожелтеть кожа и слизистые оболочки глаз.
Калькулезный холецистит в обостренной форме почти всегда протекает тяжело. Осложнения такой болезни всегда небезобидны.
К примеру, может развиться абсцесс в печени (в печени развивается очаг воспаления с гнойной капсулой), перитонит, панкреатит — воспаление поджелудочной железы на фоне инфекции и холангит.
Для тех, кто не знает, что такое холангит поясняем, что это воспаление желчных протоков. Все описанные формы осложнений требуют безотлагательного обращения в медицинское учреждение и при необходимости размещения пациента в больницу.
- жжение или тянущие боли под реберной дугой справа (в области печени);
- иногда может болеть живот, в основном его верхняя часть;
- болевой синдром может отдавать в область крестца в поясничном отделе;
- болеть может и левая сторона, там, где расположена сердечная мышца (в медицине есть термин «холецистокардиальный синдром»), при этом ритмы сердца становятся нестабильными. Нарушения со стороны сердечной системы возникают по вине длительного токсичного воздействия в результате инфекции, развивающейся в желчном пузыре.
Болевые спазмы при таком течении заболевания возникают и усиливаются после приема пищи, во время тяжелого физического труда, в стрессовых ситуациях, при злоупотреблении крепкими алкогольными напитками.
Острый холецистит всегда имеет признаки отравления (интоксикации) – температура резко поднимается, начинает болеть голова, появляется ломота в суставах, человек становится вялым, чувствует разбитость во всем теле, при этом отмечается резкое похудание.
Воспаление желчного пузыря симптомы, характерные для всех больных холециститом:
- часто возникающая отрыжка воздухом;
- привкус горечи во рту;
- вздутие живота;
- нарушается пищеварение (диспепсический синдром — поносы, запоры, тошнота, рвота);
- подкожный зуд (это явление возникает из-за воздействия на рецепторы кожи желчных кислот, которые накапливаются в крови при воспалительных процессах в желчном пузыре);
- рефлекторная рвота, которая чаще всего возникает при погрешностях в питании и при приеме алкоголя.
Также для многих пациентов, страдающих воспалением желчного пузыря, характерно ярко выраженное проявление вегето-сосудистой дистонии – повышенная потливость, сильное сердцебиение (тахикардия), частые головные боли, сон беспокойный и нарушенный.
А людей, которые страдают аллергией, может развиться самая опасная реакция, из всех имеющихся у аллергиков, – отек Квинке.
Следует также отметить, что хронический холецистит нередко зарождается в молодом возрасте. Особенно часто это заболевание возникает в подростковом периоде и при этом долгое время никак себя не проявляет, пока в печени и в желчном не разовьется серьезный воспалительный процесс.
Признаки воспаления желчного пузыря, характерные для женщин:
- нередко развивается так называемый синдром предменструального напряжения;
- до менструации, примерно за неделю или чуть больше, появляются головные боли;
- настроение становится переменчивым;
- нередко возникает пастозность нижних конечностей – небольшой отек кожи, сопровождающийся почти неразличимой припухлостью, при этом кожные покровы становятся бледными и похожими на тесто, отсюда и термин.
Хронический холецистит может проявляться по-разному, поэтому точно поставить диагноз может только врач и он же должен назначить адекватное лечение.
Так как желчный пузырь напрямую связан с печенью желчными протоками, то все, что было перечислено выше может означать, что у больного, кроме воспаления пузыря, существует и воспалительный процесс в печени.
Клиническая картина проявления симптомов и лабораторные показатели являются показанием для проведения антибактериальной терапии. Подбором антибиотиков всегда должен заниматься врач. Самолечение может привести к нежелательным и весьма серьезным осложнениям и возникновению побочных эффектов. Лечить воспаление всегда нужно правильно и тогда риска осложнений можно будет избежать.
Для устранения болевого синдрома и для стимуляции оттока желчи назначают спазмолитики («Но-шпу», «Дротаверин», «Папаверин», «Мебеверин»,«Дюспаталин», «Спазган» и другие). Могут быть назначены анальгетики – анальгин, баралгин. В качестве антихолинэргического средства могут прописать «Риабал».
Если у пациента отсутствуют признаки гипотонии печени и желчного пузыря, то назначают препараты, обладающие желчегонным характером – «Аллохол», «Холензим»,«Холагол».
Когда у больного обнаруживают микролиты в желчи и диагностируют признаки гипотонии желчного, то лечить его будут средствами, в основе которых будут желчные кислоты — урсодезоксихолевая кислота («Хенофальк», «Урсофальк»). Курс лечения такими препаратами всегда длительный, проводится строго под наблюдением врача. Правда, при наличии больших конгломератов в пузыре этот метод не всегда имеет положительные результаты.
Чтобы нормализовать работу печени выписывают препараты, которые называются гепатопротекторы. Они обладают хорошим желчегонным свойством. «Хофитол» — лекарство растительного происхождения (содержит водный экстракт артишока), «Гепабене» — комбинированное растительное средство, состоящее из вытяжки дымянки лекарственной и расторопши пятнистой.
Для женщин, во время предменструального синдрома и пациентов, у которых налицо признаки вегето-сосудистой дистонии, врач порекомендует дополнительные лекарственные препараты – валериану, пустырник или «Адаптол».
Вспомогательное лечение такими препаратами составляет 1-2 месяца.
Для нормализации пищеварения целесообразно принимать «Панкреатин», «Мезим», «Креон» и прочие препараты.
Кроме этого, доктор порекомендует больному пройти курс фитотерапии – лечение растительными препаратами и отварами, приготовленными из целебных трав. Какие травы можно использовать при воспалении желчного пузыря и печени будет описано далее.
Воспалительные процессы в желчном пузыре снять без соблюдения правил диетического питания почти невозможно. Поэтому очень важно не пренебрегать прописными истинами, которые гласят, что все жареное, копченое, жирное и прочее должно уйти со стола больного, а вместо «неполезных» продуктов стоит питаться здоровой пищей и пить минеральную воду и отвары из лекарственных растений.
Успешно лечить воспаление пузыря и печени можно способами и методами,которые называются народными. Важно помнить, что все средства, которые решит принимать пациент (речь идет о фитотерапии) для устранения очага воспаления и для того, чтобы снять болевые ощущения и дискомфорт, необходимо согласовать с лечащим врачом.
Травяные отвары и настои, которыми можно лечить воспаление желчного пузыря и эффективно бороться с проявлением основных симптомов заболевания:
- Отвар из сбора трав – цветы бессмертника (15 г), листовая часть зверобоя (10 г). Смесь сухого растительного сырья заливают сильно горячей водой (500 мл), настаивают, процеживают и пьют до основных приемов еды по 100 мл.
- Чай из кукурузных рылец готовят так: на стакан кипятка требуется положить 10 г сухого растительного сырья. Перед завтраком, обедом и ужином выпивают по 50 мл травяного чая.
- По тому же принципу и в той же дозировке готовят отвар из цветков пижмы.
- Настой из перечной мяты нужно готовить на водяной бане в течение четверти часа, а пить, как и предыдущие отвары нужно до еды три раза в день. Для женщин такой отвар особенно рекомендован, потому что он хорошо действует на перепады настроения во время месячных – женщины становятся менее раздраженными.
- В период ремиссии, когда процесс обострения миновал, пациенту рекомендовано принимать настой из плодов шиповника. Способ приготовления: 2 больших ложки измельченных плодов заливают 500 мл воды, ставят на огонь, затем в течение четверти часа томят на водяной бане. Принимают по 100 мл ежедневно перед тем, как сесть кушать. Курс месяц.
В период ремиссии нередко назначают физиотерапевтические процедуры – УВЧ-терапию, диатермию, индуктотермию, воздействие ультразвуком, аппликации на основе парафина, лечебных грязей, которые накладываются на область расположения желчного пузыря.
Хорошее действие на организм в целом и в частности, на процесс воспаления, отмечено после принятия больными оздоровительных радоновых и сероводородных ванн.
Прекрасно справляется с функциями опорожнения желчного пузыря лечебная гимнастика, которую также назначить может доктор в период заболевания в стадии ремиссии.
В том случае, когда длительное лечение не приносит желаемый эффект, а заболевание переходит в тяжелую стадию, то возможно, придется прибегнуть к кардинальному способу устранению причины воспаления – удалению желчного пузыря (лапароскопии).
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
источник
Что это такое? Абсцесс печени — это ограниченная полость в органе разных размеров и наполненная гноем. У большинства пациентов абсцесс диагностируется как вторичное заболевание, то есть возникает в результате негативного влияния других патологий. Патология чаще выявляется у лиц от 30 до 45 лет, у детей бывает в очень редких случаях. Прогноз течения болезни всегда очень серьезный и полное выздоровление пациента зависит от ряда сопутствующих патологии факторов.
Абсцесс печени является опасным заболеванием. При единичном гнойном поражении положительный эффект от лечения наблюдается почти у всех больных, но конечно если терапия производилась своевременно. А множественные гнойные образования печени часто имеют летальный исход.
Что это такое? Абсцессу печени больше подвержены люди пожилого возраста, длительное время страдающие воспалительными заболеваниями пищевой и гепатобиллиарной системы. Причиной абсцесса печени могут быть бактерии и паразиты (амебы).
В зависимости от пути проникновения инфекции различают такие формы абсцессов печени:
- холангиогенные – инфекция попадает в клетки печени с желчевыводящих путей;
- гематогенные – инфекция распространяется с током крови по сосудам организма;
- контактные и посттравматические – возникают после открытых и закрытых травм живота;
- криптогенные – источник инфекции не установлен.
Бактериальная микрофлора является причиной развития недуга в 50% всех случаев. Стрептококк, стафилококк и смесь микроорганизмов обнаруживаются при бактериальном посеве.
Согласно кодировке МКБ-10 (международной кодировке болезней десятого пересмотра), абсцесс печени зашифрован под пунктом К75.
Абсцессы печени подразделяются на следующие группы видов.
- Первичные и вторичные.
- Осложненные нагноительным процессом или не осложненные.
- Одиночные и множественные.
- Пиогенные и амебные.
К осложнениям относят различные нетипичные явления, происходящие с нагноившимися участками: прежде всего, это сепсис, гнойный перикардит, эмпиема плевры. Так же заболевание может иметь осложнения в виде поддиафрагмального абсцесса, и прорыва последнего в плевральную или брюшную полости.
При абсцессе печени основные симптомы могут проявляться следующим образом: высокая температура тела;
- постоянные, ноющие, тупые, отдающие в правое плечо, лопатку;
- гепатомегалия, озноб, «гусиная кожа» 2-3 раза в сутки;
- снижение аппетита, тошнота, возможна рвота;
- значительное учащение пульса;
- болезненность в проекции печени,
- быстрая потеря веса, обусловленная явлениями интоксикации и диспептическими расстройствами;
- желтушность кожи, склер, потемнение мочи землистый цвет лица.
Симптомы столь серьезной патологии могут сопровождаться заражением крови и судорогами. У пациента в большинстве случаев происходит скопление жидкости в брюшной полости, в результате чего живот значительно увеличивается в размерах (особенно это заметно на фоне сильной худобы, обусловленной потерей веса на фоне интоксикации).
Заболевания, вызванные Entamoeba histolytica (дизентерийная амеба) в основном распространены в странах с жарким и тропическим климатом: Азии, Африки и Южной Америки, где амебные абсцессы составляют 80—90% гнойных поражений печени.
Возбудитель существует в трех формах:
| Просветная форма. | Находится в просвете кишечника. Является переходной между зрелой формой и цистой. Питается бактериями. Может выявляться и у больного, и у носителя инфекции. |
| Вегетативная или зрелая форма. | Обладает большими размерами, встречается только у больных людей. Размножается в толстом кишечнике, образуя язвы, а также поражает эритроциты больного. |
| Циста. | Временная форма существования паразита в неблагоприятных условиях внешней среды. Эта форма не обладает патогенными свойствами, может быть обнаружена и у больного, и у носителя. Выводится с калом наружу. |
При амебном заболевании кишечника поражение печени встречается, по разным данным, в 1–25% случаях. Однако, явных кишечных проявлений при амебиазе может и не быть.
Первым этапом диагностики абсцесса печени является тщательное обследование, проведенное врачом. Он может выявить увеличение печени (при пальпации), желтуху (например, в виде желтизны кожи или глаз), учащенное сердцебиение и потливость кожи. Для выявления абсцесса печени врач назначает анализы крови. В результатах обычно наблюдается значительное повышение концентрации лейкоцитов в крови из-за сопутствующей бактериальной инфекции, также увеличены показатели воспаления, такие как белок острой фазы СРБ.
Доктор может назначить другие исследования:
- Выращивание бактерий из образца крови позволяет в 50% случаев обнаружить микроб, ответственный за появление абсцесса печени. Материал для исследования берется с помощью прокола стенки брюшной полости и извлечения жидкости из пораженного места печени. Затем образец отправляется на микробиологические исследования на наличие колоний бактерий, аэробных и анаэробных бактерий. Не рекомендуется забор проб содержимого абсцесса с ранее заложенного дренажа.
- При проведении рентгенографии в проекции печени выявляется полость с уровнем жидкости (гной) и газовым пузырем над ним. Также при этом можно определить некоторые реактивные изменения со стороны органов правой части грудной полости – высокое стояние и ограничение подвижности купола диафрагмы, жидкость в плевральной полости, признаки пневмонии в правом легком. Эти рентгенологические симптомы не характерны именно для печеночного абсцесса, но их присутствие позволяет заподозрить патологический процесс в печени.
- Компьютерная томография или УЗИ позволяют визуализировать пространство с гнойной жидкостью в печени вместе с сопутствующим отеком. Опытный специалист должен отличить абсцесс печени от возможных опухолей или кист.
Прочие лабораторные исследования могут выявить повышение концентрации билирубина и ферментов в печени. При таком заболевании повреждаются гепатоциты, которые выпускают в этом случае в кровь вещества, являющиеся показателями их повреждения.
В случае неосложненного процесса, лечение даёт хорошие шансы на выздоровление. Если же развиваются осложнения – прогноз становится неблагоприятным, и возрастает вероятность летального исхода.
В случаях пиогенных бактериальных абсцессов в состав комплексного лечения входит антибактериальная терапия. Как правило, она дополняет хирургические методы дренирования гнойника.
Изолированное использование консервативного лечения проводится редко, лишь в случаях, когда пациент не перенесет операции или когда у него множественные абсцессы, которые невозможно раздренировать. В этих случаях больным требуется много месяцев антибактериальной терапии с постоянным и тщательным наблюдением на предмет развития осложнений. Чаще всего антибиотики назначают в дополнение к хирургическому лечению.
До получения результатов посева крови или содержимого полости гнойника и определения вида возбудителя врачи назначают антибиотики широкого спектра действия – карбапенемы, цефалоспорины третьего поколения и метронидазол. После получения результатов микробиологического обследования лечение меняют, назначая препараты на основании определения чувствительности к ним. Длительность антибактериальной терапии может составлять от 6 недель (при одиночном и хорошо дренированном абсцессе) до 3 месяцев (при множественных абсцессах печени).
- В случае амебного абсцесса печени у 90-95% пациентов удается добиться выздоровления без хирургического вмешательства. Им назначают метронидазол. У большинства пациентов улучшение наступает в течение 72-96 часов. В случае неэффективности метронидазола применяют хлорохин, к которому иногда добавляют эметин или дигидроэметин. После успешного лечения амебного абсцесса врачи назначают дилоксанида фуроат, который уничтожает амебы в кишечнике.
- В случае грибковых абсцессов проводится системная противогрибковая терапия. Это лечение является дополнением к хирургическому дренированию полости гнойника. Врачи чаще всего назначают Амфотерицин В или Флуконазол.
Кроме антибактериальной или противогрибковой терапии, пациентам с печеночным абсцессом может понадобиться инфузионная терапия (для коррекции водно-электролитного баланса), обезболивающие препараты и устранение дефицита питательных веществ.
Операция проводится в случае неэффективности медикаментозного в течение 4 – 6 месяцев или при наличии осложнений по острым медицинским показаниям.
- Чрезкожное дренирование абсцесса печени – в полость абсцесса вводится две резиновые трубки, в одну подается жидкость, содержащая антибиотики, из другой выходи содержимое. Процедура длительная и занимает 3 – 4 дня;
- Лапаротомия – средины разрез брюшной полости. Выполняется при наличии множественных абсцессов печени или при развитии осложнений. В операционную рану выводится печень, полости всех абсцессов вскрываются, содержимое из них аспирируется специальным прибором аспиратором. Пустая, высушенная полость иссекается до здоровой ткани органа и затем ушивается.
Помните, что при данном заболевании народными методами лечения пользоваться запрещено.
При установленном диагнозе питание должно быть щадящим, с исключением жирных блюд.
Пища не должна оказывать нагрузки на сам орган, желчные протоки и систему ЖКТ. Необходимо выбирать блюда, содержащие в большом количестве витамины. В послеоперационный период пища должна быть протертой, питаться нужно небольшими порциями.
Абсцесс печени страшен именно своими осложнениями. Так, в случаях, когда несвоевременно начато лечение, возможен прорыв абсцесса, кровотечение, что также может спровоцировать заражение крови.
В результате прорыва может образоваться перитонит (воспалительный процесс проходящий в оболочке брюшной полости), эпинема плевры (когда гной скапливается в плевральной области грудины), а также оболочка абсцесса печени может вскрыться и гной имеет вероятность попасть в область следующих органов:
- в брюшную полость;
- кишечник;
- околосердечную сумку;
- бронхи.
Первичная профилактика по предупреждению абсцессов печени заключается в предупреждении и своевременном, грамотном лечении болезней, которые влияют на возникновение гнойника. Паразитарные формы предупреждаются соблюдением личной гигиены, санитарных правил на предприятиях питания.
источник
При наличии одного абсцесса или нескольких крупных абсцессов лечение заключается в применении антибиотиков и адекватном дренировании.
Дренирование абсцессов, по возможности, выполняют чрескожно.
К хирургическому дренированию прибегают лишь в тех случаях, когда более консервативные методы не приводят к полной ликвидации абсцесса или когда оно необходимо для лечения первичного внутрибрюшного очага инфекции.
Больным с множественными абсцессами печени показана антибиотикотерапия и лечение основного заболевания желчных путей.
При этом назначаются антибиотики, воздействующие на анаэробы, грамотрицательные аэробы и энтерококки.
Обычно используется следующее сочетание: аминогликозиды или цефалоспорины (против грамотрицательных аэробов), клиндамицин или метронидазол (против анаэробов) и пенициллин или ампициллин (против энтерококков).
В процессе лечения антибиотики можно менять с учетом результатов бактериального исследования и изменений клинической картины. Антибиотики вводятся внутривенно в течение 10-14 дней.
Если у пациента в полости абсцесса сохраняется дренажная трубка, курс антибиотикотерапии следует продлить.
По окончании дренирования переходят на пероральный прием антибиотиков (приблизительно в течение 2 недель).
Единственным препаратом, эффективным при внекишечных формах амебиаза, является метронидазол.
Для лечения амебных абсцессов печени препарат назначается в дозе 750 мг 3 раза в день в течение 10 дней.
Однако даже в такой дозе метронидазол может оказаться недостаточно эффективным.
В этом случае пациенту назначают аме-боцидный препарат, действующий в просвете кишки, например йодохинол (дийодо-гидроксихин), по 650 мг 3 раза в день в течение 20 дней, что позволит излечить кишечную инфекцию и предотвратить рецидив заболевания.
Смертность при нелеченых пиогенных абсцессах печени составляет 100 %.
Возможны прорыв абсцесса в брюшную полость, формирование поддиафрагмального, околопеченочного или подпеченочного абсцесса и перитонит.
Прорыв абсцесса в плевральную полость может привести к развитию эмпиемы плевры, в полость перикарда — к возникновению перикардита или тампонады сердца.
Возможно также метастатическое поражение легких, мозга и глаз при образовании септических эмболов.
Осложнения амебных абсцессов печени аналогичны таковым у пиогенных.
Прорыв абсцесса в плевральную полость приводит к развитию амебной эмпиемы плевры, в ткань легкого — к формированию абсцесса легкого или бронхоплеврального свища.
Поражение перикарда встречается у 1-2 % пациентов и связано с амебными абсцессами, расположенными в левой доле печени.
Серозный выпот в полости перикарда может указывать на угрожающий прорывабсцесса.
Следствием гнойного амебного перикардита часто становится сдавливающий перикардит.
Имеются также сообщения о развитии у больного с амебными абсцессами печени абсцессов головного мозга в результате гематогенной диссеминации возбудителя.
Прогноз зависит от оперативности установления правильного диагноза и от основного заболевания.
Пациенты с амебными абсцессами печени, как правило, быстро выздоравливают при назначении соответствующей терапии.
Рассасывание абсцесса приводит к формированию рубца и подкапсульной ретракции ткани печени.
В некоторых случаях у пациентов с большими абсцессами печени остаточная полость, окруженная соединительной тканью, можетсохраняться в течение длительного времени.
Ранняя диагностика и адекватная антибиотикотерапия позволяют сократить смертность при пиогенных абсцессах печени до 5-10 %.
На уровень смертности в значительной степени влияет основное заболевание, приведшее к формированию абсцесса печени.
Процесс выздоровления длится долго, в основном из-за сложности лечения и необходимости длительного дренирования абсцесса.
источник
Абсцесс печени – это гнойно-деструктивное образование, которое ограничивается от окружающих тканей посредством капсулы. Болезнь может возникать по разным причинам: нарушение проходимости желчных протоков, заболевания кишечника, гнойные процессы другой локализации, травма печени. Мужчины болеют чаще, чем женщины, средний возраст возникновения патологии – 40 лет. Лечение должно проводиться в условиях стационара, назначаются антибиотики и малоинвазивные процедуры.
Абсцесс – это заболевание, которое характеризуется образованием ограниченной полости, заполненной гнойным содержимым. Гнойный очаг может сформироваться в любом месте – как в правой, так и в левой доли печени. Абсцессы могут быть единичными или множественными, размеры также могут быть разными – от 1 мм до 10 см и более.
Возникновение абсцесса связано с попаданием в печень микроорганизмов – бактерий и паразитов. Чаще всего возбудителями болезни являются:
- кишечная палочка;
- клебсиелла;
- стрептококки;
- золотистый стафилококк;
- амебы;
- бактероиды;
- протеи.
Как правило, гнойник развивается как осложнение других заболеваний. Микроорганизмы могут попадать в печень разными путями: через желчные протоки, с током крови и лимфы, также возможно прямое распространение инфекции из рядом расположенных органов.
В зависимости от способа распространения инфекции различают несколько видов заболевания – холангиогенный, гематогенный, кишечный, травматический, криптогенный.
Наиболее частая разновидность патологии. Инфекция распространяется по желчным путям. Гнойник формируется на фоне следующих заболеваний:
· холецистит (воспаление желчного пузыря);
· холангит (воспаление желчных проток);
· желчнокаменная болезнь (ЖКБ);
· нарушение проходимости желчных протоков – рубцовые стриктуры, стеноз, атрезия;
· злокачественные и доброкачественные новообразования.
Инфекция распространяется с током крови через воротную или печеночную вену. Причиной являются септические состояния (общее заражение крови).
Причиной формирования гнойного очага в печени являются воспалительные заболевания кишечника:
· деструктивные формы аппендицита;
Заболевание может развиваться после перенесенной тупой травмы живота. В результате образуется зона некроза, которая вначале заполняется кровью и желчью, а при присоединении бактериальной флоры – гноем.
В случае, когда причина формирования гнойника неизвестна, речь идет о криптогенном абсцессе. Причина может заключаться в латентно протекающем заболевании.
В большинстве случаев симптомы развиваются постепенно. Выраженность проявлений зависит от размера абсцесса и первичного заболевания. Может развиваться тяжесть или боль в подреберье, диспепсия, желтушность кожи, лихорадка и другие симптомы интоксикации.
Тяжесть или боль в правом подреберье часто появляется при поверхностных образованиях, которые давят на капсулу печени. Для болевого синдрома характерны следующие признаки:
· боль усиливается в положении лежа на левом боку;
· носит тупой, сдавливающий характер;
· присутствует постоянно, мало зависит от приема пищи.
Заболевание нередко сопровождается развитием диспептических явлений:
На фоне этого может значительно снижаться масса тела.
Желтушность появляется на поздней стадии болезни из-за компрессии желчных протоков. Сначала желтеют слизистые оболочки, а затем кожа.
Повышение температуры тела
Повышение температуры тела указывает на активный воспалительный процесс в организме. Характерна лихорадка (повышение температуры тела выше 38 °С).
Наличие очага гнойного воспаления приводит к интоксикации организма, что сопровождается следующими симптомами:
· общая слабость, вялость, повышенная утомляемость;
· нарушение сознания, дневная сонливость.
На что обращают внимание при диагностике:
- симптомы, указывающие на поражение печени;
- признаки интоксикации;
- наличие основного заболевания, которое привело к формированию абсцесса;
- данные физикального исследования: увеличение размеров печени, локальная болезненность;
- данные дополнительных методов исследования – лабораторных и инструментальных.
Поставить диагноз только по клинической картине трудно, обязательно назначаются дополнительные анализы.
Результаты, особенности исследования
В ОАК выявляются признаки воспаления: повышение уровня лейкоцитов за счет нейтрофилов, появление юных форм лейкоцитов, ускорение СОЭ.
Биохимический анализ крови
В биохимическом анализе крови выявляются признаки, указывающие на поражение печени: повышение уровня ферментов печени (АЛТ, АСТ), повышение уровня билирубина (преимущественно прямого).
Бактериологическое исследование содержимого
Для определения возбудителя и его чувствительности к антибиотикам проводят бактериологический посев содержимого абсцесса.
Ультразвуковое исследование (УЗИ)
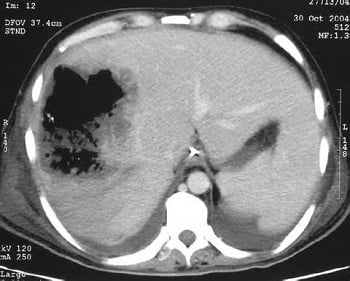
Один из основных методов диагностики. С его помощью можно обнаружить в печени полость, которая заполнена жидким содержимым. Определяется размер абсцесса и его локализация. Для визуализации доступны абсцессы более 1 см.
Обзорная рентгенография органов брюшной полости
На рентгеновском снимке можно увидеть очаг просветления в печени с горизонтальным уровнем жидкости.
Компьютерная томография (КТ)
Более информативный и специфический метод исследования, проводится в тех случаях, когда данных УЗИ недостаточно. Определяется точный размер образования, его локализация и расположение относительно паренхимы (поверхностный, глубокий), характер содержимого, толщина капсулы.
Тактика терапии в основном зависит от размера и количества абсцессов. При единичном образовании или небольших множественных используется консервативное лечение. Если размер полости больше 3 см (при множественных больше 1,5 см), проводятся хирургические процедуры.
Консервативное лечение заключается в применении антибактериальных средств. В начале лечения антибиотики подбираются эмпирически, после получения результатов бакпосева препарат могут поменять.
При выборе препарата ориентируются не только на чувствительность микрофлоры, но и на то, насколько хорошо антибиотик проникает в желчь.
Какие антибиотики могут назначаться для лечения патологии:
- Метронидазол – антибактериальный и антипротозойный препарат. Назначается при подозрении на анаэробную или амебную этиологию.
- Цефалоспорины 3 поколения (Цефтриаксон) – препараты широкого спектра действия, могут назначаться для лечения как анаэробной, так и аэробной инфекции.
- Пенициллины и аминогликозиды – применяются для лечения аэробной инфекции.
Антибиотики применяются длительно, от 3 недель и более.
При неэффективности консервативного лечения или большом размере гнойника применяются хирургические методы лечения. Все они заключаются в эвакуации гноя из полости, ее промывании или дренировании.
Какие варианты оперативного лечения могут применяться:
- Чрескожная пункция и дренирование – наименее инвазивный способ. Эвакуация гноя при помощи прокола гнойника через кожу или установку дренажа. Процедура проводится под УЗИ-контролем. Используется при небольшом размере абсцесса.
- Лапаратомия – радикальный и наиболее инвазивный метод лечения. Используется при труднодоступном расположении гнойника и при большом его размере.
- При холангиогенном абсцессе печени нередко требуется проведение дополнительной операции, которая направлена на восстановление проходимости желчных путей.
Дополнительное лечение включает в себя постельный режим в активной фазе болезни, обильное питье и соблюдение диеты. Показано дробное питание 5–6 раз в сутки маленькими порциями. В рационе должно быть достаточное количество витаминов и белков, для этого нужно есть больше овощей и фруктов, рыбы и морепродуктов, мяса, творога.
При своевременном начале лечения прогноз благоприятный, заболевание заканчивается полным выздоровлением. Позднее начало лечения и наличие сопутствующей патологии часто приводят к развитию осложнений:
- генерализация инфекции (сепсис);
- прорыв гноя в брюшную полость или соседние органы;
- кровотечение.
При развитии осложнений, большом размере гнойника или множественном поражении болезнь может закончиться летально.
Предлагаем к просмотру видеоролик по теме статьи.
Образование: Ростовский государственный медицинский университет, специальность «Лечебное дело».
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
При регулярном посещении солярия шанс заболеть раком кожи увеличивается на 60%.
Самая высокая температура тела была зафиксирована у Уилли Джонса (США), который поступил в больницу с температурой 46,5°C.
В четырех дольках темного шоколада содержится порядка двухсот калорий. Так что если не хотите поправиться, лучше не есть больше двух долек в сутки.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Кроме людей, от простатита страдает всего одно живое существо на планете Земля – собаки. Вот уж действительно наши самые верные друзья.
Даже если сердце человека не бьется, то он все равно может жить в течение долгого промежутка времени, что и продемонстрировал нам норвежский рыбак Ян Ревсдал. Его «мотор» остановился на 4 часа после того как рыбак заблудился и заснул в снегу.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Работа, которая человеку не по душе, гораздо вреднее для его психики, чем отсутствие работы вообще.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Средняя продолжительность жизни левшей меньше, чем правшей.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
Препарат от кашля «Терпинкод» является одним из лидеров продаж, совсем не из-за своих лечебных свойств.
У 5% пациентов антидепрессант Кломипрамин вызывает оргазм.
Количество сотрудников, занятых офисной работой, заметно увеличилось. Особенно такая тенденция свойственна крупным городам. Работа в офисе привлекает мужчин и ж.
источник
Абсцесс печени — ограниченное скопление гноя в паренхиме печени. Это вторичное заболевание, представляет собой осложнение гнойных заболеваний органов брюшной полости (аппендицит, холецистит, холангит, дивертикулит, панкреатит, болезнь Крона), сепсиса, остеомиелита, амебной дизентерии и др. Летальность при абсцессе печени составляет 30 %, а при холангиогенном абсцессе — 60-80 %.
По этиологии различают пиогенные (бациллярные), паразитарные (амебные), грибковые абсцессы, нагноившиеся эхинококковые кисты печени.
Микроорганизмы попадают в печень чаще всего (60 %) по желчным путям, т.е. это восходящий путь инфицирования с формированием холангиогенных абсцессов. В 20 % случаев инфицирование происходит гематогенным путем через систему воротной вены. Гематогенный занос возбудителей, минуя систему воротной вены, наблюдают при сепсисе, когда первичным источником являются остеомиелит, гнойные раны, абсцесс легкого, эмпиема плевры и др.
Контактный путь распространения инфекции возможен при гнойном холецистите, подпеченочном, поддиафрагмальном абсцессе. Лимфогенный путь инфицирования не исключается, но подтверждения не находит.
Среди возбудителей бактериальных абсцессов печени основное место занимают Е. coli, энтерококки, реже встречаются Klebsiella sp., Proteus sp., Pseudomonas sp. и анаэробы — бактероиды, фузобактерии, клостридии. У 60 % больных обнаруживают полимикробную аэробную флору, у 9 % — аэробную и анаэробную грамотрицательную микрофлору.
До внедрения антибиотиков при пиогенных абсцессах печени гематогенный путь распространения инфекции через систему воротной вены был основным. В современных условиях более 60 % абсцессов печени имеют холангиогенное происхождение. Восходящий гнойный холангит, особенно при нарушении пассажа желчи при холедохолитиазе, Рубцовых стриктурах желчных путей, приводит к формированию множественных абсцессов печени, часто милиарных.
При тяжелом гангренозном или гнойном аппендиците, панкреонекрозе возможно развитие гнойного тромбофлебита системы воротной вены — восходящий тромбофлебит (пилефлебит) с переходом процесса на воротную вену и далее на печень, что приводит к образованию множественных гнойников в печени. Абсцессы печени на почве пилефлебитов встречаются редко, но протекают крайне тяжело. В связи с улучшением экстренной помощи при острых хирургических заболеваниях и широким применением антибиотиков острый аппендицит лишь в 0,03—0,05 % случаев осложняется пилефлебитом и абсцессами печени.
Несмотря на возможность развития метастатических абсцессов печени при отдаленном расположении первичного гнойника, главным путем проникновения микроорганизмов (дизентерийная амеба, дизентерийные шигеллы, стрептококк, стафилококк, Е. coli и др.) в паренхиму печени остается воротная вена.
К редким причинам развития абсцесса печени относят нагноение внутрипеченочной гематомы, инфицирование печени при биопсии или оперативном вмешательстве.
Абсцессы локализуются в основном в правой доле печени, редко в левой и содержат густой гной, порой зловонный запах, участки секвестрированной печеночной ткани. При развитии абсцесса печень увеличивается.
Амебный абсцесс печени развивается при заносе в печень через систему воротной вены Entamoebia histolytica, которая проникает в кровь через стенку кишки. Заболевание встречается в странах с жарким климатом в Южной Америке, Азии, Африке, а также в Грузии, Азербайджане, Таджикистане, в России — в Дагестане. В европейских странах, США на долю амебного абсцесса приходится 1 % случаев абсцессов печени. Заражение амебной дизентерией происходит во время поездки граждан этих стран в эндемические районы. Путь заражения — энтеральный. Ежегодно в мире от осложнений амебиаза умирает около 40 тыс. человек.
Амебные абсцессы печени чаше возникают летом, т.е. во время подъема заболеваемости дизентерией, но могут встречаться зимой и осенью как осложнения хронической формы дизентерии. Развитие пиогенных абсцессов печени не связано с временем года и с пребыванием в эпидемических зонах амебиаза.
Грибковые абсцессы печени встречаются крайне редко, основным возбудителем является Candida albicans, а путь инфицирования — гематогенный. Такие абсцессы в основном множественные (одновременно может быть и бактериальный абсцесс) и развиваются у ослабленных больных, в условиях выраженного иммунодефицита при кандидозе внутренних органов, кандидасепсисе.
Нагноение эхинококковой кисты печени развивается так же, как и абсцесс печени; причиной нагноения служит проникновение гноеродной микрофлоры в кисту контактным или гематогенным путем.
В детском возрасте абсцессы печени встречаются чрезвычайно редко, на возраст 20-50 лет приходится наибольшее число заболеваний, причем болеют преимущественно мужчины.
В последние 20-30 лет резко уменьшилось число абсцессов печени как амебного, так и пиогенного происхождения. Эта связано со своевременной операцией при острых хирургических заболеваниях органов брюшной полости, широким внедрением антибактериальной профилактики и терапии. Профилактические мероприятия привели к ликвидации больших эпидемий дизентерии и, естественно, к уменьшению частоты ее осложнений — амебных абсцессов печени.
Патологоанатомические изменения при пиогенных абсцессах печени развиваются в определенной последовательности. Сначала отмечается резко выраженная гиперемия очага поражения, затем формируется очаговый гепатит с центральным размягчением и образованием гнойника, стенки которого покрыты грануляционной тканью, вокруг гнойника образуется соединительнотканная капсула.
Острые абсцессы печени в результате пилефлебита множественные, тяжелые и быстро приводят к смерти от сепсиса или перитонита, поэтому вокруг них обычно не успевает развиться соединительнотканная капсула.
В большинстве случаев абсцессы располагаются в правой доле печени, но часть множественных пиогенных абсцессов может быть и в левой доле. В некоторых случаях при пилефлебите печень буквально нафарширована гнойниками разных размеров. Содержимое пиогенных абсцессов не отличается от содержимого обычных гнойников.
Гной при стафилококковой инфекции жидкий, желтого цвета, без запаха, при гнилостной инфекции гной серого цвета, с колибациллярным запахом, при анаэробной микрофлоре гной грязно-серого цвета, иногда с пузырьками газа. При невысокой вирулентности микрофлоры и хроническом гнойнике жидкая часть гноя всасывается и содержимое гнойника приобретает вид творожистого распада.
Амебные абсцессы печени обычно одиночные. При всяком абсцессе, кроме небольшого центрально расположенного, величина и конфигурация печени изменяются. Изменения в паренхиме зависят от вида, величины и фазы развития абсцесса, числа гнойников. В начальных фазах развития амебных абсцессов в печени, как правило, находят серо-коричневые некротические участки, вокруг которых расположена зона с увеличенным количеством расширенных сосудов. Изменения в паренхиме этих участков являются результатом токсического воздействия амебы. В дальнейшем в центре происходит размягчение и образуется гнойник.
Длительное существование гнойника вызывает реактивное воспаление по периферии и развитие соединительнотканной оболочки. При амебных абсцессах печени гной шоколадного цвета, без запаха, сливкообразной консистенции. При микроскопическом исследовании в нем не находят микроорганизмов, но обнаруживают печеночные клетки и даже кусочки ткани печени, т.е. по существу гной состоит из продуктов распада ткани печени. Вокруг абсцесса при длительном его существовании обычно развивается мощный слой соединительной ткани.
Абсцесс печени — процесс вторичный, клинические проявления болезни развиваются и проявляются на фоне основного заболевания.
Клиническая картина абсцессов печени многообразна и непостоянна.
Абсцессы печени развиваются медленно, поэтому и симптоматика выявляется постепенно. При амебных абсцессах в анамнезе обычно есть дизентерия, а при пиогенных абсцессах — гнойные заболевания, чаще в брюшной полости, причем наиболее часто встречается аппендицит или гнойный холангит.
Больной жалуется на боли в правом подреберье, распространяющиеся на всю правую половину живота и грудной клетки. При пиогенном абсцессе боли бывают сильными, постоянными, но при амебных абсцессах в начальных стадиях нередко болей вообще нет. По мере увеличения абсцесса или абсцессов печени растягивается ее капсула, что приводит к значительному усилению болей, которые могут стать мучительными, распирающими.
Подкапсульные абсцессы проявляются более выраженными болями, чем абсцессы в глубине паренхимы. Боли обычно иррадиируют в правое плечо, правую лопатку. Иррадиация болей зависит от расположения и величины абсцесса, спаек печени с соседними органами. Так, при образовании спаек или прорыве гнойника в какой-либо соседний орган появляются соответствующие симптомы, а иррадиация болей определяется иннервацией вовлеченного в процесс органа (диафрагма, диафрагмальная плевра или брюшина).
Обычно больные ощущают давление и напряжение в правой половине живота и грудной клетки, которые по мере развития болезни усиливаются. При больших абсцессах больные щадят правую половину грудной клетки и живота, в связи с чем изменяются походка, положение в кровати, поведение. Позвоночник сгибается в больную сторону, пациент ходит, согнувшись вправо, поддерживая рукой область печени, в постели лежит неподвижно на правом боку с согнутыми в тазобедренных суставах ногами, так как каждое движение или толчок усиливает боли в области печени.
У больных с пиогенными абсцессами или при вторичном инфицировании амебных абсцессов имеются все признаки тяжелой гнойной интоксикации (высокая лихорадка, озноб, частый пульс, отсутствие аппетита, лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы влево, субиктеричность склер и кожи). Довольно быстро наступают выраженная общая слабость и истощение. При больших абсцессах печени заметно некоторое выпячивание в нижней половине грудной клетки справа и правом верхнем квадранте живота.
При пальпации отмечают небольшое напряжение мышц брюшной стенки в правом подреберье и болезненность, которые усиливаются по мере приближения пальпирующей руки к абсцессу. Болезненность и мышечное напряжение более выражены при поверхностно расположенных абсцессах. При амебных гнойниках боли всегда менее интенсивны, чем при пиогенных. Боль — частый и важный симптом заболевания, но у ряда больных ее не бывает.
Большое значение имеет поверхность печени, выявляемая при пальпации. После введения анальгетиков иногда удается при поверхностно расположенных гнойниках пальпировать напряженное эластичное образование.
Амебные абсцессы обычно сопровождаются субфебрильной температурой. С присоединением вторичной инфекции или при пиогенных абсцессах температурная кривая определяется видом и вирулентностью инфекции и реакцией организма. Так, при абсцессах, развившихся в результате пилефлебита, отмечается высокая температура с периодическим потрясающим ознобом несколько раз в сутки. Температура иногда держится постоянно на высоких цифрах (39—40 °С), иногда дает суточные колебания в 2—2,5. Кроме того, отмечаются профузные поты.
Пульс слабого наполнения, до 120-140 в минуту, причем остается частым и при утренних снижениях температуры. Артериальное давление снижается.
Исследование крови при пиогенных абсцессах выявляет лейкоцитоз до 30—40 х 109/л, а при амебных абсцессах не выше 12—15 х 109/л, сдвиг лейкоцитарной формулы влево, высокую СОЭ. Эти изменения неспецифичны, их выраженность определяется тяжестью эндотоксикоза.
При обзорной рентгенографии живота можно определить уровень жидкости в зоне проекции печени, как это бывает при анаэробной инфекции. Чаще выявляют косвенные признаки абсцесса — высокое стояние диафрагмы, увеличение тени печени, ограничение подвижности диафрагмы, ателектазы базальных сегментов легкого и выпот в плевральной полости справа. При соответствующей клинической картине это помогает установлению диагноза. В половине случаев для эхинококка определяются кольцевидные кальцинаты.
УЗИ показывает круглое или овальное образование в печени неравномерной эхогенности, увеличение печени. Пиогенные абсцессы с ровными краями, амебные имеют неровные контуры. Кандидозные абсцессы представлены в виде мелких (диаметром 1—3 см) очагов в печени и селезенке с гипоэхогенным ободком («бычий глаз»).
При КТ абсцесс печени определяется в виде очага низкой плотности с гиперэхогенным ободком. Можно определить скопление мелких пузырьков газа при гнилостной микрофлоре. При эхинококковой кисте определяют жидкостное образование с краевой кальцификацией, дочерние кисты.
При абсцессах печени МРТ — более информативный метод по сравнению с УЗИ и КТ, он позволяет определить кистозное образование с высокой интенсивностью сигнала.
Оценку данных специальных исследований (УЗИ, КТ, МРТ) проводят в комплексе с результатами клинических и лабораторных исследований. Выбор и последовательность выполнения специальных исследований могут быть различными, но начинают с УЗИ как простого и информативного метода исследования. К пункционному методу прибегают в последнюю очередь.
Перечисленные клинические проявления абсцессов печени могут встречаться и при других заболеваниях; патогномоничных симптомов заболевания нет, что очень затрудняет дифференциальную диагностику. Абсцессы печени необходимо дифференцировать с поддиафрагмальным абсцессом, правосторонним гнойным плевритом, нагноившейся эхинококковой кистой, холангитом, кистами, опухолями печени, желчнокаменной болезнью и др.
Для отличия абсцесса печени от поддиафрагмального абсцесса большое значение имеют рентгенологическое исследования и УЗИ. Гнойник под диафрагмой может быть результатом прорыва абсцесса печени в поддиафрагмальное пространство.
Осумкованный правосторонний гнойный плеврит отличают от гнойника печени на основании данных анамнеза и объективного обследования. Легче отличить амебный абсцесс, при котором имеется характерный анамнез. Большую помощь в дифференциальной диагностике оказывает УЗИ. Определенное значение имеет диагностическая пункция.
При дифференциации абсцесса с ненагноившейся эхинококковой кистой печени большую помощь оказывает специфическая иммунологическая реакция — РНГА с эхинококковым антигеном. Трудности встречаются при определении нагноившейся эхинококковой кисты печени, но в этих случаях тщательно собранный анамнез и менее выраженная гнойная интоксикация при эхинококке, результаты УЗИ, КТ позволяют установить диагноз.
Холангиты сопровождаются проявлениями генерализованной инфекции и желтухой, но они могут наблюдаться и при абсцессах печени. Некоторые авторы указывают на менее выраженное увеличение печени и меньшую интенсивность болей при холангите; при абсцессе эти симптомы выражены резче. При УЗИ, КТ находят те или иные нарушения проходимости желчных путей (камни, рубцовые стриктуры и др.).
Иногда абсцесс печени трудно отличить от гнойного холецистита или эмпиемы желчного пузыря. В таких случаях помощь оказывает анамнез, из которого выясняют бывшие ранее приступы такого же заболевания, характерное начало и течение холецистита, данные УЗИ.
Для уточнения диагноза можно прибегнуть к пункции печени под контролем УЗИ. Пункция позволяет подтвердить диагноз, верифицировать возбудитель, удалить гной, при необходимости дренировать абсцесс.
При соблюдении всех предосторожностей пункция печени тонкой иглой не представляет большой опасности. При амебных абсцессах она обычно также не сопровождается осложнениями, но при пиогенных абсцессах может привести к затеканию гноя в плевру или брюшину. Для обнаружения абсцесса к пункции печении прибегают во время операции или непосредственно перед ней. Точку для пункции определяют при УЗИ.
Гной шоколадного цвета, полученный при пробном проколе, свидетельствует об амебной этиологии абсцесса. Гной при абсцессах, вызванных стрептококком, кишечной палочкой или их ассоциациями, обычно не отличается от гноя при абсцессах других локализаций. Диагностическую пункцию выполняют под контролем УЗИ, КТ или лапароскопии.
При амебном абсцессе, как правило, не требуется диагностической или лечебной пункции, если диагноз амебиоза подтвержден серологически — в реакции непрямой гемагглютинации (РИГА).
Абсцесс печени возникает вторично, поэтому устранение источника инфицирования является непременным условием комплексного лечения: устранение гнойного очага (аппендэктомия, холецистэктомия, санация гнойника в поджелудочной железе) наряду с восстановлением проходимости желчных путей.
Для лечения амебного абсцесса печени используют антипротозойные препараты: метронидазол по 600—800 мг 3 раза в сутки в течение 8—10 дней, тинидазол по 2 г 1 раз в сутки в течение 6—8 дней. В тяжелых случаях или при невозможности приема лекарств внутрь метронидазол вводят внутривенно капельно по 500 мг в 100 мл растворителя со скоростью 5 мл/мин с интервалом 8 ч.
При небольших амебных абсцессах печени, особенно в начальных фазах развития, энергичное лечение этими препаратами приводит к ликвидации процесса. При больших скоплениях гноя такое лечение может быть недостаточным, его дополняют хирургическими мероприятиями на фоне энергичной терапии метронидазолом. Повторные пункции гнойника должны сопровождаться промыванием его полости 0,5 % раствором метронидазола. Пункцию проводят под контролем УЗИ или КТ.
При пункции амебных абсцессов печени из-за густого гноя обычно пользуются довольно широкой иглой; несмотря на это, осложнений не наблюдается. Просачивание небольшого количества содержимого в брюшную полость обычно не имеет нежелательных последствий. Приступая к лечебной пункции, необходимо быть полностью уверенным в том, что у больного «стерильный» амебный абсцесс печени, так как пункция вторично инфицированных абсцессов пиогенного происхождения может привести к развитию перитонита.
Для лечения пиогенных абсцессов печени диаметром до 3 см применяют пункционный метод, используя для этого специальный инструмент и дренажные трубки. Пункцию, установку и положение дренажа контролируют с помощью УЗИ или КТ. Во время пункции аспирируют гной, полость промывают раствором антисептиков (хлоргексидин, диоксидин, метронидазол). Пункцию заканчивают установкой дренажа и его фиксацией швом к коже.
В последующем ежедневно промывают полость абсцесса раствором антисептика, перед каждой санацией гнойника с помощью УЗИ и КТ проверяют положение дренажа, определяют также изменения размеров полости. Санацию гнойной полости в печени проводят на фоне общей антибактериальной терапии с использованием антибиотиков широкого спектра действия (фторхинолоны, карбопенемы, цефалоспорины), а при получении антибиотикограммы проводят коррекцию антибиотикотерапии.
Нормализация температуры тела или ее снижение до субфебрильных цифр, прекращение выделений из дренажа служат показанием к его удалению. При пункционном лечении абсцессов небольших размеров (диаметром до 3 см) активная санация приводит к самостоятельному рубцеванию образовавшейся полости в печени за счет разрастания грануляционной ткани и последующего ее рубцевания.
При множественных, милиарных холангиогенных абсцессах вынужденно проводят консервативное лечение — восстановление проходимости желчных путей и антибактериальную терапию. Неэффективность закрытых методов лечения, перфорации абсцесса, контактный холангит, секвестры в полости абсцесса, большие гнойники определяют показания к открытому хирургическому лечению.
Хирургический доступ должен обеспечить широкое обнажение печени и последующий хороший отток гноя из полости абсцесса. Предварительное клинико-рентгенологическое исследование, уточняя расположение абсцесса печени, помогает выбрать наиболее выгодный операционный доступ. Разрез может быть на передней, боковой поверхности брюшной стенки, на грудной стенке справа или сзади.
Подход к поверхности печени может быть трансплевральным, трансдиафрагмальным, чрезбрюшинным и внебрюшинным.
При локализации абсцесса в боковом отделе, в области купола печени применяют внеплевральный доступ по Мельникову. Чресплевральный доступ с диафрагмотомией применяют при локализации абсцесса в области купола печени.
При абсцессах, расположенных в латеральных частях правой доли печени, обычно по подмышечным линиям, резецируют 2—3 ребра; париетальную плевру с внутригрудной фасцией и межреберными мышцами подшивают к диафрагме и производят диафрагмотомию для обнажения печени. При этом же доступе иногда отслаивают плевру вверх, не вскрывая ее. Такой же доступ удобен при расположении гнойника у верхней поверхности печени. Абсцессы левой доли печени вскрывают срединным разрезом брюшной стенки между мечевидным отростком и пупком с добавлением при необходимости пересечения прямой мышцы живота.
Расположение гнойника в задненижних отделах печени позволяет применить внебрюшинный доступ. В месте прикрепления к печени lig. triangulare часть паренхимы на протяжении 3-4 см не покрыта брюшиной. Внебрюшинный подход к этому участку осуществляется путем резекции XII ребра, пересечения мышц, мягких тканей, отодвигания почки и брюшины книзу. Это дает возможность тупо обнажать не покрытую брюшиной поверхность печени и вскрыть абсцесс.
Если абсцесс локализован на нижней поверхности печени, используют лапаротомный доступ.
Если точная локализация внутрипеченочного абсцесса не известна, оперативное вмешательство следует начинать с лапаротомного разреза в правом подреберье. Больного укладывают с максимально приподнятым головным концом туловища, при этом печень опускается и ее выпуклая поверхность становится более доступной для исследования. При трансдиафрагмальном доступе по Мельникову удобнее положение больного на левом боку.
Трудности в определении локализации абсцесса возникают и во время операции, и тогда помогает пункция печени.
После диафрагмотомии, лапаротомии обнаженную поверхность печени внимательно осматривают и ощупывают. Определяемый участок уплотнения или размягчения паренхимы печени и флюктуация указывают на расположение и величину абсцесса. Если не удается получить ясного ощущения размягчения и флюктуации, прибегают к пункции.
Прежде чем приступить к вскрытию или пункции абсцесса, тщательно изолируют данный участок от свободной брюшной полости, плотно окружив его марлевыми салфетками. Затем помощник фиксирует печень, что позволяет избежать боковых смещений иглы, которые могут привести к разрыву печеночной ткани. Оперирующий выбирает место для пункции и вводит иглу строго перпендикулярно к поверхности печени, продвигая иглу вглубь и одновременно создавая разрежение в шприце. Появление гноя в шприце говорит о проникновении иглы в полость абсцесса.
Неглубоко расположенные гнойники вскрывают скальпелем; в связи с изменением паренхимы печени над абсцессом обычно большого кровотечения не бывает, его легко останавливают тампонированием. Если при пункции находят, что абсцесс расположен глубоко в паренхиме печени, то после надсечения ее капсулы гнойник вскрывают, проводя корнцанг по введенной игле. После вскрытия глубокого абсцесса корнцанг выводят и, проведя по образованному каналу палец, ориентируются в величине, расположении полости гнойника, что позволит более эффективно его дренировать.
Чтобы уменьшить опасность растекания гноя, делают небольшой разрез и сразу же электроотсосом аспирируют содержимое гнойника, в последующем в его полость вводят наконечник отсоса и продолжают аспирацию. Затем рассекают фиброзную оболочку печени (глиссонова капсула) на нужном для дренирования протяжении, а печеночную ткань разделяют тупым путем пальцем или инструментом, расширяя разрез. Полость обследуют, удаляют свободно лежащие секвестры, осторожно легкими движениями пальца разделяют перемычки.
Плотные тяжи, пальпируемые в глубине, могут быть внутрипеченочными желчными протоками или кровеносными сосудами. Полость обрабатывают салфетками, смоченными 3 % раствором перекиси водорода, осушают и дренируют трубкой. Края раны ушивают, дренажи выводят через контрапертуру.
Использование электроножа или термокаутера не предупреждает кровотечения при ранении крупных сосудов, а термическое повреждение паренхимы печени ухудшает регенеративные процессы. В тех редких случаях, когда абсцесс локализован в задних отделах печени, его вскрывают, используя задний внебрюшинный доступ. Этим разрезом удается вскрыть гнойник внеплеврально и внебрюшинно и дренировать его через забрюшинное пространство.
К трансплевральному доступу прибегают редко, при высокой локализации абсцесса, когда вскрыть и дренировать его, используя лапаротомный и внеплевральный доступы не представляется возможным. Применяют трансплевральный (трансдиафрагмальный) доступ Фолькмана—Израэля — первый этап операции. Разрез кожи длиной 10—12 см производят по ходу VIII или IХ ребра от лопаточной до средней подмышечной линии. Обнажают и поднадкостнично резецируют 2 ребра, пересекают межреберные мышцы и обвивным швом сшивают плевральные листки диафрагмального синуса.
Если состояние больного позволяет, то вскрытие гнойника производят через 3-4 дня (второй этап операции), за это время образуются спайки между сшитыми листками плевры, что уменьшает риск инфицирования плевральной полости. Если сразу определяется сращение листков плевры в области синуса или состояние больного не позволяет отложить операцию на второй этап, то операцию выполняют одномоментно.
В центре сшитых листков диафрагмальной и реберной плевры рассекают диафрагму. Спайки между печенью и париетальной брюшиной, покрывающей диафрагму, позволяют не изолировать тампонами поддиафрагмальное пространство, а сразу же пунктировать и по игле вскрыть гнойник.
Осложнениями при вскрытии абсцесса печени могут быть кровотечение и образование желчных свищей. Избежать этих осложнений можно, если проводить оперативное вмешательство с учетом локализации внутрипеченочных кровеносных сосудов и желчных протоков. Наиболее опасной зоной в отношении возможного повреждения кровеносных сосудов являются ворота и задневерхняя часть печени. Разрез печени должен быть небольшим, по ходу крупных сосудов, после рассечения капсулы и вскрытия гнойника разрез расширяют тупым путем.
Если началось кровотечение во время операции, то его можно остановить при помощи тампонирования полости абсцесса или обшивания краев раны печени матрацным швом. При значительном кровотечении следует пережать печеночно-дуоденальную связку (не более чем на 12 мин), полость абсцесса освободить от сгустков крови и тампонировать. Образовавшиеся небольшие желчные свищи закрываются самостоятельно, при упорных свищах в последующем требуются сложные реконструктивные операции по созданию билиодигестивных анастомозов.
Для дренирования полости гнойника применяют трубчатые дренажи, так как введение марлевых тампонов; особенно тугое тампонирование глубоких абсцессов, выполняемое вслепую, чревато опасным повреждением кровеносных сосудов, желчных протоков. При кровотечении, желчеистечении можно использовать тампоны.
После вскрытия абсцессов печени, вызванных гноеродной микрофлорой, состояние больных долго остается тяжелым, что требует настойчивого применения различных антибиотиков, средств, улучшающих сердечно-сосудистую деятельность, дезинтоксикационной терапии, коррекции белковых и электролитных нарушений.
Питанию таких больных следует уделять такое же внимание, как питанию больных сепсисом: оно должно быть высококалорийным, богатым белками и витаминами и обладать хорошими вкусовыми качествами.
В качестве осложнений абсцессов печени возможны прорыв гнойника в брюшную полость и развитие перитонита; развитие сепсиса; вскрытие абсцесса в поддиафрагмальное пространство, в плевральную полость и формирование поддиафрагмального абсцесса или гнойного плеврита; прорыв гнойника в полый орган (желудок, кишка, бронх и др.); кровотечение. При абсцессах печени осложнения значительно ухудшают и без того тяжелый прогноз.
Прогноз при абсцессах печени всегда очень серьезен и значительно хуже при пиогенных абсцессах. Множественные пиогенные, холангиогенные, пилефлебитические абсцессы печени, несмотря на активную антибиотикотерапию до сих пор чаще всего заканчиваются смертью больного от сепсиса, печеночно-почечной недостаточности, перитонита. При лечении амебных абсцессов печени закрытым способом (пункциями) в настоящее время летальность колеблется от 1 до 5 %.
При абсцессах, вызванных гноеродной флорой, или амебных абсцессах, леченных открытым методом, если присоединяется вторичная инфекция, летальность достигает 20 %. Факторами риска при абсцессах печени служат милиарные абсцессы, перфорация абсцесса, сепсис, бактериально-токсический шок, неадекватное дренирование желчных путей, полиорганная недостаточность.
источник