Что такое абсцесс? Это заполненная гноем полость, которая расположена в мышцах или подкожной жировой клетчатке. Вызывают такое патологическое состояние патогенные вирусы или бактерии. В результате скопления большого количества гноя область поражения начинает увеличиваться, и возникает риск прорыва абсцесса с выходом гноя в находящуюся рядом здоровую клетчатку. Это приводит к развитию обширного воспаления, называемого флегмоной.
Кроме этого, запущенный абсцесс провоцирует неврит, что способствует возникновению остеомиелита. Лечится ли эта патология консервативным путем, как происходит вскрытие абсцесса? Рассмотрим это более подробно.
Гнойное заболевание возникает в результате попадания в ослабленный или поврежденный орган патогенной инфекции, которая начинает быстро размножаться. Организм в это время активно борется с воспалением и ограничивает воспаленное место. В результате этого возникает гнойная капсула.
Инфекция проникает в мягкие ткани в результате нарушения кожного покрова, которое случается из-за травм, порезов, ранений, отморожений, ожогов, открытых переломов. Возникновению абсцесса способствуют следующие возбудители:
Абсцесс может возникать из-за того, что под кожу вместе с лекарственным препаратом было введено инфицированное содержимое или произошло вливание медикаментов, которые предназначены только для внутримышечных инъекций. Это приводит к развитию асептического некроза клетчатки и гнойного воспаления мягких тканей.
Иногда абсцесс может возникнуть в результате предшествующих заболеваний: фарингита, ангины, пневмонии, остеомиелита, вросшего ногтя.
Что может произойти после того, как возникла эта гнойная полость? Исход такого недуга бывает следующим:
- прорыв наружу или внутрь (в брюшную или суставную полость);
- прорыв в органы (кишку, желудок, мочевой пузырь или бронхи).
Как только абсцесс прорвется, происходит уменьшение размера гнойной капсулы, после чего язва начинает рубцеваться. Но если гной вышел не полностью, то воспаление часто возникает повторно или может стать хроническим. Поэтому абсцесс необходимо вскрывать, чтобы удалить скопившийся гной.
Вскрытие абсцесса необходимо осуществлять как можно быстрее, если ему уже больше четырех дней и головка капсулы уже созрела. Осуществляется такой процесс следующим образом: сначала область воспаления обрабатывают антисептическим раствором и обезболивают лидокаином. С помощью скальпеля врач производит разрез ткани (не больше 2 см) в участке гнойной головки или в месте наибольшего воспаления.
С помощью шприца Гартмана разрез расширяют до 4-5 см и при этом осуществляют разрыв связующих перемычек абсцесса. Начинают удалять гной электрическим отсосом, после чего пальцем обследуют полость, чтобы удалить остатки тканей и перемычек. Полость промывают антисептиком и осуществляют дренаж, введя в нее резиновую трубку, что обеспечивает отток гнойного экссудата.
Лечение после вскрытия абсцесса осуществляется с помощью антибиотиков. В основном врач назначает препараты пенициллинового ряда («Амоксициллин», «Цефалексин»), которые следует принимать 4 раза в день по 200 или 500 мг. Курс лечения длится 10 дней. Если на пенициллин у пациента аллергия, то назначают макролиды («Эритромицин», «Кларитромицин»).
Антибиотики для наружного применения – это мази «Мафедин», «Левомеколь», «Левосин» и другие, преимущество которых заключается в том, что их действие распространяется только на область поражения, и они не всасываются в кровь.
Кроме того, рана после вскрытия абсцесса требует обработки. Чтобы ее края не слипались до тех пор, пока не произошла грануляция полости из глубины, в прооперированных тканях оставляют тампон с мазью Вишневского или вазелиновым маслом. Менять его следует каждые 2-3 дня при перевязках. По мере развития грануляции осуществляют удаление тампона из глубины. Производят прижигание излишков грануляции, при этом стараясь не задеть эпителий, растущий по краям раны. При медленном зарастании раны показано наложение шва.
Рассмотрим, как происходит вскрытие абсцесса бартолиновой железы и в области глотки.
Эта железа считается самой крупной из тех, которые располагаются в преддверии влагалища. Воспаляется она довольно редко, и если произошло образование гнойной капсулы, то ее необходимо вскрывать. Как проводится эта процедура?
Вскрытие абсцесса бартолиновой железы начинается с того, что врач делает аккуратные надрезы, вскрывая гнойную полость, и выпускает скопившуюся жидкость. Затем проводится промывка железы раствором перекиси водорода (3 %). В полость вставляют специальную трубку (дренаж), которая необходима для выведения остатков гноя. Удаляют ее через 5 или 6 дней. Лечение проводится с помощью антибиотиков и аппликаций с мазями.
Вскрытие паратонзиллярного абсцесса считается основным методом лечения заболеваний гнойного характера в области глотки. Такая операция считается несложной и редко вызывает осложнения. Проводится она под местным обезболиванием (раствор кокаина 5 % и дикаина 2 %). Разрез выполняется в области наибольшего выпячивания стенки глотки и его глубина не должна быть больше 1,5 см, иначе можно повредить расположенные рядом пучки нервов и сосудов. Выпустив гной, врач тупым инструментом проникает в полость, чтобы разрушить внутри нее перегородки.
После того, как было произведено вскрытие паратонзиллярного абсцесса, полость заполняют дезинфицирующим раствором. После ее ушивания обычно никаких мер по остановке кровотечения не предпринимают. Послеоперационное лечение подразумевает прием антибиотиков.
Таким образом, вскрытие абсцесса является обязательной процедурой, так как, если не лечить его, это может привести к различным осложнениям. Самостоятельно вскрывать его категорически запрещено, иначе это может способствовать распространению инфекции на органы и ткани, расположенные рядом.
источник
П.А.:Под местной анестезией(1%р-р новокаина).Разрез делают в месте наиб выбухания через переднюю дужку отступив 1 см кнаружи от края передней дужки, в сагиттальном направлении на глубину не более 1-1.5 см, затем в разрез вводят щипцы Гартмана,и тупо расширяют разрез до 4 см. Через сутки края раны вновь разводятся для лучшего опорожнения гнойника.
З.А.:необходимо предупредить аспирацию гноя в нижележащие пути с помощью предварит отсасывания гноя при пункции. Разрез делают в месте наиб выбухания, но не далее 2см от средней линии, вводят щипцы Гартмана. После вскрытия-полоскания антисептиками.
Хирургическая анатомия глубоких клетчаточных пространств лица. Пути распространения флегмон. Доступы для вскрытия флегмон.
Глубокая область лица
Глубокая область лица становится доступной после удаления ветви нижней челюсти, жевательной мышцы и скуловой дуги. Область представляет собой пространство, ограниченное с наружной стороны восходящей ветвью нижней челюсти, с передней – бугром верхней челюсти, с медиальной – крыловидным отростком клиновидной кости, сверху – основанием черепа. Она заполнена мышцами, клетчаткой, сосудами и нервами. Из мышц здесь располагаются латеральная и медиальная крыловидные и височная мышцы.
В глубокой области выделяют два межфасциальных клетчаточных промежутка:
1) височно-крыловидный (между латеральной крыловидной и височной мышцами), содержащий верхне-челюстную артерию с ее ветвями и многочисленные вены, образующие крыловидное венозное сплетение;
2) межкрыловидный (между латеральной и медиальной крыловидными мышцами), содержащий крыловидное венозное сплетение, верхнечелюстную артерию и ее ветви, нижнечелюстной нерв.
Височно-крыловидный промежуток сообщается с:
— жировым телом щеки и с крылонебной ямкой; полостью черепа – через круглое отверстие;
— полостью глазницы – через нижнюю глазничную щель;
— полостью носа – через крылонебное отверстие; полостью рта – через небный канал.
Межкрыловидный промежуток сообщается с:
— височно-крыловидным и окологлоточным пространствами;
— полостью черепа – через овальное и остистое отверстия;
— дном полости рта – по ходу язычного нерва.
Пути дальнейшего распространения инфекции: подвисочная, лобная, околоушно-жевательная области, область глазницы, височная кость, твердая мозговая оболочка и ее синусы.
Операции при флегмонах
Флегмоны чаще являются следствием гнойных лимфаденитов, развивающихся в результате заноса инфекции при тонзиллитах, воспалении надкостницы челюстей, полости рта, слизистой среднего уха, полости носа и его придаточных полостей.
Помимо осложнений общего характера, глубокие воспалительные очаги опасны тем, что могут распространяться по клетчатке в переднее и заднее средостения. Это может вызвать сдавление трахеи или отёк гортани, вовлечь в процесс стенки крупных артерий и вен, что может привести к их расплавлению и тяжёлому кровотечению, что нередко приводит к смертельному исходу.
Основной принцип лечения абсцессов и флегмон – своевременный разрез, обеспечивающий достаточно полное вскрытие и дренирование патологического очага. Разрез должен быть строго послойным. После рассечения кожных покровов следует применять по возможности тупые инструменты (желобоватый зонд, сомкнутые купферовские ножницы), чтобы не повредить изменённые патологическим процессом кровеносные сосуды. Лечение флегмон зависит от их локализации.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Увлечёшься девушкой-вырастут хвосты, займёшься учебой-вырастут рога 9450 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Основной метод лечения паратонзиллярного или заглоточного абсцесса, возникающего в глотке, – это вскрытие гнойного образования хирургическим путем. Оно показано больным любого возраста с учетом противопоказаний. Технология проведения оперативного вмешательства рекомендует проводить операцию на 4-5 день с начала образования абсцесса. Несоблюдение этой рекомендации может привести к тому, что операция проводится слишком рано, когда полость абсцесса еще не сформировалась. В этом случае патогенные микроорганизмы уже сконцентрировались вокруг миндалины, но стадия расплавления ткани аденоидов еще не наступила. Для уточнения стадии гнойного воспаления проводится диагностическая пункция.
Методика диагностирования готовности абсцесса к вскрытию заключается в прокалывании верхней точки отекших тканей возле пораженной миндалины. Желательно проводить пункцию под контролем рентгеноскопа или ультразвука. Проколов область абсцесса, врач проводит забор его содержимого в стерильный шприц.
Наличие гноя в цилиндре шприца – симптом сформировавшегося абсцесса, сигнал к проведению операции.
Наличие смеси лимфы и крови с гноем в шприце – симптом несформированного абсцесса, когда адекватная антибактериальная терапия может предотвратить операцию.
Показания к проведению диагностики абсцесса при помощи пункции:
Выраженный болевой симптом, усиливающийся при повороте головы, глотании, попытках разговаривать;
Гипертрофия одной миндалины (реже двух);
Увеличение одного или более лимфоузлов;
Симптомы интоксикации – ломота в мышцах, усталость, слабость, головная боль;
Если диагностическое пунктирование проводится под контролем УЗИ или рентгеновского аппарата, при проведении процедуры можно удалить большую часть гноя. Тем не менее, это не решить проблему полностью, удалять абсцесс все равно придется.
Основания для проведения хирургического вмешательства:
После очистки полости абсцесса исчезают условия для распространения гноя;
Во время оперативного вмешательства выполняется обработка полости антисептиками, чего невозможно сделать во время пункции;
Если абсцесс имеет небольшие размеры, его удаляют вместе с капсулой, не вскрывая ее;
После удаления гноя улучшается общее состояние, исчезает боль, симптомы интоксикации, снижается температура;
Поскольку микроорганизмы, вызывающие гнойное воспаление, удалены практически полностью, риск появления рецидивов минимален;
В некоторых случаях одновременно с вскрытием полости абсцесса проводится удаление гланд, что способствует устранению очага воспаления, снижает риск повторного заболевания.
Оперативное вмешательство по удалению абсцесса в горле проводится в амбулаторных условиях. Это хорошо отработанная процедура, не вызывающая осложнений. После хирургического вскрытия абсцесса пациент направляется на долечивание в домашних условиях, приходит на контрольное обследование спустя 4-5 дней.
Показания для стационарного лечения паратонзиллярного абсцесса:
Детский возраст (дошкольники госпитализируются с родителями);
Пациенты, имеющие соматические заболевания или сниженный иммунитет;
Пациенты с высоким риском послеоперационных осложнений (сепсис, флегмона);
Больные с несформировавшимся абсцессом для контроля его образования.
Перед проведением плановой операции для ослабления патогенных микроорганизмов и предупреждения их распространения пациенту назначают прием антибиотиков. Хирургическое вмешательство проводится под местным обезболиванием. Если случай экстренный, допускается вскрытие гнойника без обезболивания.
Выполняется разрез глубиной не более 1-1,5 см в месте наивысшей точки гнойного образования, так как именно там наиболее тонкий слой ткани, а абсцесс находится ближе всего к поверхности. Глубина разреза обусловлена риском повреждения близлежащих нервов и сосудов.
Выпускается гной из полости.
Хирург при помощи тупого инструмента выполняет разрушение возможных перегородок внутри полости для улучшения оттока гноя и предотвращения его застоя.
Обработка полости абсцесса раствором антисептика для дезинфекции.
Для предотвращения рецидивов назначается курс антибактериальной терапии. При вскрытии абсцесса может обнаружиться, что гной находится не в капсуле, он распространился между тканями шеи. Если это осложнение вызвано анаэробными микробами, развивающимися без доступа кислорода, через дополнительные разрезы на поверхности шеи выполняют дренаж для притока воздуха и удаления гноя. Если риск рецидива устранен, выполняют ушивание дренажных разрезов.
Во избежание отека и замедления регенерации запрещается прогревать шею;
Для минимизации риска сужения или расширения сосудов разрешается пить напитки только комнатной температуры;
Рекомендуется употребление жидкой пищи;
Обязателен для выполнения запрет на алкоголь и курение;
Для профилактики рецидива обязательно нужно пройти курс лечения антибактериальными и противовоспалительными препаратами, использовать витаминно-минеральные комплексы;
Через 4-5 дней после операции врач проводит обследование пациента, оценивая риск возможных осложнений, процесс регенерации.
В большинстве случаев послеоперационные рецидивы возникают крайне редко. Через неделю, отведенную на реабилитационный период, пациенту может быть рекомендован привычный режим.
Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
25 полезных привычек, которые должны быть у каждого
7 научных фактов о пользе употребления воды!
Воспаление ткани легких неспецифического характера, провоцирующее ее расплавление в виде очага с четкими границами и образованием полостей с гнойно-некротическим содержимым – это абсцесс легкого. Он возникает в результате инфекции, вызывающей образование некротизированных тканей и скопление гноя.
Острое гнойное воспаление клетчатки миндалин – это паратонзиллярный абсцесс, последняя и самая тяжелая стадия паратонзиллита. Чаще всего это заболевание встречается в возрастной группе 15-35 лет. И женщины, и мужчины страдают от паратонзиллярного абсцесса с одинаковой частотой.
Абсцесс горла – это гнойное воспаление заглоточной, паратонзиллярной или окологлоточной клетчатки, с вовлечением в процесс регионарных лимфатических узлов. При промедлении с диагностированием и лечением может привести к асфиксии из-за удушья. Может являться осложнением тонзиллита, фарингита, гнойного отита, следствием травмы гортани.
Абсцесс печени – это следствие воспалительного процесса в паренхиме органа, приведшего к некрозу и формированию полости, заполненной гноем. Основная категория больных с абсцессом печени – пациенты среднего и старшего возраста. Заболевание является вторичным, то есть возникает, как следствие других патологий.
источник
Паратонзиллит небных миндалин (небный паратонзиллит). Паратонзиллит — воспаление окружающей миндалину клетчатки, возникающее в большинстве случаев вследствие проникновения инфекции за пределы ее капсулы и при осложнении ангины. Часто это воспаление заканчивается абсцедированием.
Изредка Паратонзиллит может иметь травматическое, одонтогенное (задние зубы) или отогенное происхождение при интактной миндалине или быть следствием гематогенного заноса возбудителей при инфекционных заболеваниях.
В своем развитии процесс проходит стадии экссудативно-инфильтративную, абсцедирования и инволюции. В зависимости от того, где находится зона наиболее интенсивного воспаления, различают передневерхний, передненижний, задний (ретротонзиллярный) и наружный (боковой) паратонзиллиты. Наиболее часто встречаются передневерхние (супратонзиллярные) абсцессы. Иногда они развиваются с обеих сторон. Тонзиллярный флегмонозный процесс в околоминдаликовой клетчатке может развиться во время ангины или вскоре после нее.
Паратонзиллиты обычно сопровождаются лихорадкой, ознобом, общей интоксикацией, сильными болями в горле, обычно с иррадиацией в ухо или зубы. Некоторые больные из-за болей не принимают пищу и не проглатывают слюну, которая вытекает у них изо рта, не спят. Кроме того, у них может возникнуть дисфагия с забрасыванием пищи или жидкости в носоглотку и полость носа. Характерным симптомом является тризм, что весьма затрудняет осмотр полости рта и глотки; нередко отмечают также запах Изо рта, вынужденное положение головы с наклоном вперед и в больную сторону. Подчелюстные лимфатические узлы увеличиваются и становятся болезненными при пальпации. Обычно повышаются СОЭ и лейкоцитоз.
При фарингоскопии у больного парато нзиллитом обычно выявляют, что наиболее выраженные воспалительные изменения локализуются около миндалины. Последняя увеличена и смещена, оттесняя воспаленный, иногда отечный язычок. В процесс вовлекается и мягкое небо, подвижность которого вследствие этого нарушается. При передневерхнем паратонзиллите смещенная книзу и кзади миндалина может быть прикрыта передней дужкой.
Задний паратонзиллярный абсцесс развивается около задней небной дужки или непосредственно в ней. Она воспаляется, утолщается, иногда отекает, становясь почти стекловидной. Эти изменения в той или иной степени распространяются на прилежащую часть мягкого неба и язычок. Припухают и становятся болезненными регионарные лимфатические узлы, часто отекает соответствующий черпаловидный хрящ, имеется дисфагия, но тризм незначителен.
Нижний паратонзиллит встречается редко. Абсцесс этой локализации сопровождается сильными болями при глотании и высовывании языка, иррадиирующими в ухо. Максимально выраженные воспалительные изменения отмечаются у основания небно-язычной дужки и в борозде, отделяющей небную миндалину от корня языка и язычной миндалины. Прилежащий участок языка резко болезнен при надавливании шпателем и гиперемирован. Воспалительное припухание с отечностью или без таковой распространяется на переднюю поверхность надгортанника.
Наиболее опасен наружный паратонзиллит, при котором абсцедирование происходит латеральнее миндалины, полость абсцесса лежит глубоко и трудно доступна, чаще, чем при других формах, наступает декомпенсация дыхания. Однако он, как и нижний паратонзиллит, встречается редко. Миндалина и окружающие ее мягкие ткани относительно мало изменены, однако миндалина выпячивается кнутри. Отмечаются болезненность при пальпации шеи с соответствующей стороны, вынужденное положение головы и тризм, развивается регионарный шейный лимфаденит.
Паратонзиллит следует дифференцировать от флегмонозных процессов, возникающих при заболеваниях крови, дифтерии, скарлатины, рожи глотки, абсцесса язычной миндалины, флегмоны языка и дна полости рта, опухолей. При созревании и благоприятном течении паратонзиллярный абсцесс на 3—5-й день может вскрыться самостоятельно, хотя нередко заболевание затягивается.
По данным В. Д. Драгомирецкого (1982), осложнения паратонзиллитов наблюдаются у 2 % больных. Это гнойный лимфаденит, перефарингит, медиастинит, сепсис, паротит, флегмона дна полости рта, тромбофлебит, нефрит, пиелит, заболевания сердца и др. При всех паратонзиллитах показана антибиотикотерапия. Целесообразно назначение полусинтетических пенициллинов, а также комбинаций эритромицина или фузидина с вибрамицином или цефалоспоринами.
Определенными особенностями характеризуются паратонзиллиты у детей, которые болеют ими, хотя и редко, начиная с грудного возраста. Чем меньше ребенок, тем тяжелее может протекать заболевание: с высокой температурой тела, лейкоцитозом и увеличением СОЭ, сопровождаясь токсикозом, поносом и затруднением дыхания. Осложнения же развиваются редко и протекают обычно благоприятно.
При поступлении больного паратонзиллитом в стационар следует сразу же определить лечебную тактику. При первично возникшем паратонзиллите без признаков абсцедирования, а также при развитии заболевания у детей раннего возраста показано медикаментозное лечение. Антибиотики таким больным назначают в максимальных возрастных дозах и вводят антистафилококковый у-глобулин.
Консервативное лечение целесообразно только в ранних стадиях заболевания. Помимо антибиотиков, назначают анальгин, противоревматические средства, витамины С и группы В, хлорид кальция, антигистаминные препараты (димедрол, тавегил, супрастин). Можно назначить аутогемотерапию, внутрикожные миндаликовые блокады 0,25 % раствором новокаина, паровые ингаляции. На шею — тепло (парафин, соллюкс-лампа), ультрафиолетовое облучение, токи УВЧ и т. п.; назначают полоскания горла 3 % раствором гидрокарбоната натрия, 0,1 % раствором фурацилина, настоем шалфея.
Основным способом амбулаторного лечения паратонзиллитов и паратонзиллярных абсцессов с 3—5-го дня заболевания является их вскрытие. Места типичных разрезов представлены на рис. 4.5. При наиболее частой передневерхней форме паратонзиллита абсцесс вскрывают через верхнюю часть небно-язычной (передней) дужки или тупым путем с помощью изогнутого инструмента (зонда, кровоостанавливающего зажима) через надминдаликовую ямку. Посредством разреза, однако, опорожнения абсцесса достичь гораздо лучше. Разрез должен быть достаточно длинным (широким), но не глубже 5 мм. На большую глубину допустимо продвигаться только тупым путем с помощью корнцанга в сторону капсулы миндалины.
При задних абсцессах разрез следует проводить по небно-глоточной дужке вертикально, а при передненижних — через нижнюю часть небно-язычной дужки, после чего надо тупым путем проникнуть кнаружи и книзу на 1 см или же пройти через нижний полюс миндалины.
Типичное вскрытие передневерхних абсцессов принято производить или в точке просвечивания гноя, или в середине расстояния между краем основания язычка и задним зубом верхней челюсти на стороне поражения, или же в месте пересечения этой линии с вертикалью, проведенной по небно-язычной дужке.
Для предотвращения ранения сосудов рекомендуется лезвие скальпеля на расстоянии 1 см от кончика обмотать несколькими слоями липкого пластыря или пропитанной раствором фурацилина марлевой полоской (употребляемой для тампонады полости носа). Следует разрезать лишь слизистую оболочку, а глубже продвигаться тупым путем. Попадание в абсцесс при его вскрытии определяют по внезапному прекращению сопротивления тканей продвижению корнцанга.
При вскрытии задних абсцессов делают вертикальный разрез позади миндалины в месте наибольшего выпячивания, но предварительно надо убедиться в отсутствии артериальной пульсации на данном участке. Острие скалпеля не должно быть направлено в заднелатеральную сторону.
Инцизию обычно производят под поверхностной анестезией, осуществляемой путем смазывания или пульверизации 2 % раствора дикаина, которая, впрочем, малоэффективна, поэтому предварительно целесообразно произвести премедикацию омнопоном или промедолом. С целью обезболивания может быть также использована внутрикожная миндаликовая новокаиновая блокада.
После вскрытия абсцесса ход в него нужно расширить, раздвигая бранши введенного корнцанга в стороны. Таким же образом расширяют проделанное отверстие и в тех случаях, когда в результате разреза гноя не получено.
Радикальным способом лечения паратонзиллитов и паратонзиллярных абсцессов является абсцесстонзиллэктомия, которую производят при частых ангинах в анамнезе или повторном развитии паратонзиллита, плохом дренировании вскрытого абсцесса, когда его течение затягивается, если возникло кровотечение вследствие инцизии или спонтанно в результате аррозии сосуда, а также при других тонзиллогенных осложнениях [Назарова Г. Ф., 1977, и ДР-L Тонзиллэктомия показана при всех боковых (наружных) абсцессах.
После уже произведенной инцизии тонзиллэктомия необходима, если на протяжении суток после этого не отмечается положительная динамика, если из разреза продолжается обильное выделение гноя или если свищ из абсцесса не ликвидируется. Противопоказанием к абсцесстонзиллэктомии является терминальное или очень тяжелое состояние больного с резкими изменениями паренхиматозных органов, тромбоз сосудов мозга, разлитой менингит.
Тонзиллэктомиэ при паратонзиллитах можно делать и под местной анестезией, и под наркозом. Однако местная анестезия никогда не дает полного обезболивания, и выполнение операции-затрудняется из-за тризма. При осуществлении вмешательства под местной анестезией следует начинать с премедикации промедолом (омнопоном) и атропином.
Наилучшим способом анестезии при абсцесстонзиллэктомии (тонзиллэктомии при острых паратонзиллитах) является ингаляционный наркоз с миорелаксантами и назотрахеальной интубацией, который проводят по общепринятой методике. Его всегда необходимо применять при наличии в ЛОР-стационаре соответствующих условий. После окончания операции следует внимательно осмотреть нишу: нет ли выпячиваний, за которыми может скрываться парафарингеальный абсцесс.
Абсцесстонзиллэктомию можно производить у больных различного возраста — от 3—4 до 70 лет и старше.
Парафарингиты (абсцессы и флегмоны окологлоточного пространства) в большинстве случаев являются тонзиллогенными. Реже они имеют одонтогенную, а в отдельных случаях (при верхушечных мастоидитах) отогенную этиологию. В некоторых случаях причиной заболевания является гнойный паротит или травма глотки, в частности инородным телом.
При возникновении флегмонозного воспалительного процесса в парафарингеальном пространстве отмечаются резкие боли при глотании, в основном на стороне поражения; за 2—3 дня они становятся настолько сильными, что больной отказывается от пищи. Боли иррадиируют в область зубов и уха. Состояние больного ухудшается: отмечаются слабость, озноб, повышение температуры тела и т. п. На 3—4-й день заболевания появляется тризм и обнаруживается болезненный инфильтрат в подчелюстной области, из-за которого перестает прощупываться угол нижней челюсти.
Если развитию данного заболевания предшествует острый паратонзиллит, то диагностика затрудняется, так как симптомы у них одинаковые. Общее состояние больного ухудшается. Основной признак парафарингеальной флегмоны — выбухание боковой стенки глотки. Нередко боковой инфильтрат ротоглотки перемещается вниз, в гортаноглотку, что сопровождается уменьшением тризма. В таких случаях в воспалительный процесс вовлекается передняя поверхность надгортанника, черпалонадгортанная складка и область черпаловидного хряща. Тризм же вскоре снова усиливается и становится более выраженным, чем прежде.
Появление наряду с припухлостью в области угла нижней челюсти и зачелюстной ямки болезненности по ходу сосудистого пучка может указывать на развитие септического процесса. В то же время у некоторых больных отмечается стертая клиническая картина, что весьма затрудняет диагностику.
При недренированном парафарингите (парафаринеальный абсцесс) обязательно развиваются тяжелые осложнения, чаще всего сепсис. Вверх процесс может распространяться до основания черепа, вызывая тромбоз крыловидного венозного спелетения. Затем ретроградно инфицируется кавернозный синус, в результате чего развивается его тромбоз, менингит и сепсис. Может также возникнуть гнойный паротит вследствие прорыва гноя в ложе околоушной слюнной железы. Распространение воспалительного процесса книзу приводит к медиастиниту.
Грозным осложнением флегмонозных процессов в паратонзиллярной и парафарингеальной клетчатке являются кровотечения. Они могут быть спонтанными (аррозивными) и возникать вследствие травм сосудов при инцизиях и операциях. Источниками кровотечений могут быть все три сонные артерии, ветви наружной сонной артерии, а также вены, в том числе внутренняя яремная.
Если обычные консервативные мероприятия не приводят к остановке кровотечения, то производят тонзиллэктомию, что облегчает обнаружение и прошивание «виновного» сосуда. Если же и после тонзиллэктомии кровотечение продолжается, то приходится перевязывать наружную сонную артерию, а в крайних случаях и общую.
При парафарингитах необходимо немедленно начать интенсивную противовоспалительную терапию, вводя препараты внутримышечно и внутривенно в максимальных дозах. В начальной (воспалительно-инфильтративной) фазе этим можно ограничиться при условии срочного хирургического устранения причины заболевания (удаление миндалин при паратонзиллите, зуба при одонтогенной этиологии и т. п.).
При наличии же парафарингеального абсцесса или флегмоны, кроме того, требуется их дренирование. Основным способом является вскрытие парафарингеального пространства снаружи, как это принято при флегмонах шеи.
Если паратонзиллит осложняется парафарингитом, то после удаления «виновной» миндалины следует попытаться произвести дренирование парафарингеального пространства (вскрытие парафарингеального абсцесса) через нишу. В поисках гноя при парафарингитах нишу удаленной миндалины можно пунктировать в разных направлениях. Обнаружение гноя является основанием для более широкого дренирования парафарингеального пространства. Его вскрытие производят осторожно путем расщепления мышечных волокон и глоточной фасции тупым путем с помощью корнцанга. Таким способом следует ревизовать и зоны некроза.
Поскольку больные с парафарингеальными абсцессами и флегмонами обычно не могут глотать, то им в течение 2—3 дней следует вводить жидкости внутривенно капельно (0,9 % раствор хлорида натрия, 5 % раствор глюкозы, реополиглюкина, гемодеза и т. п.) или кормить их через носопищеводный зонд.
источник
Паратонзиллярный абсцесс — это патологический процесс, который является тяжёлой стадией паратонзиллита. Этот недуг характеризуется воспалением клетчатки, которая окружает небные миндалины. Чаще всего паратонзиллит поражает людей в возрасте 15-30 лет. При этом диагностируют его в равном соотношении между женщинами и мужчинами. Лечение абсцесса сводится к тому, что гнойники вскрывают хирургическим путем, а после этого назначают антибактериальную терапию.
Чтобы назначить пациенту вскрытие абсцесса, должны быть следующие показания:
- ангина рецидивирующей формы, которая будет указывать о хроническом тонзиллите у больного;
- паратонзиллиты, которые повторяются в анамнезе;
- неблагоприятные сосредоточения абсцессов: боковые, которые сложны для вскрытия и дренирования;
- отсутствие положительной динамики даже после того, как было проведено вскрытие гнойничков;
- присутствуют симптомы обострения патологического процесса: сепсис, медиастатинит, парафарингит.
Если заболевание имеет тяжелое течение или является запущенным, то применять антибактериальные препараты не стоит, так как они не дадут нужного результата. В этом случае врач принимает решение относительно хирургического метода терапии. Когда абсцесс созрел, то в течение 4 дней он может вскрыться самостоятельно. Если же по истечении указанного времени самопроизвольного опорожнения не наблюдается, то дальше тянуть с лечением не стоит, нужно сразу же вскрывать абсцесс.
На видео- как происходит вскрытие паратонзиллярного абсцесса:
Происходит эта операция следующим образом:
- Пациенту производят местное обезболивание. Для этих целей задействуют пульверизатор и раствор лидокаина. Также могут применять раствор прокаина. После того, как был подобран препарат, им обрабатывают пораженную область.
- На том месте, где наблюдается максимальная отечность, выполняется разрез.
- Если отечность отсутствует, то стоит ориентироваться на то место, где наблюдается пересечение вертикальной и горизонтальной линий.
- Относительно сагиттального направления на глубину и длину не большую 2 см выполняют разрез. Делать это нужно при помощи скальпеля.
- В полученный разрез вводят шприц Гартмана. Благодаря ему происходит расширение отверстия до 4 см. Кроме этого, выполняют разрывание перемычек в полости абсцесса.
- В последнюю очередь выполняют дренирование гнойника.
Чаще всего процесс вскрытия выполняют шприцом Гартмана. Заменить его может инструмент Шнейдера. Они разработаны специально для таких действий. После процедуры отсутствуют осложнения, а самочувствие пациента заметно улучшается. Крайне редко может подняться температуры, что указывает на недостаточное очищение гнойника.
Если имеет место данный симптом, а еще пациент жалуется на боль, покраснение или отечность кожи около абсцесса, то стоит немедленно посетить врача. Он скорее всего выполнит повторную процедуру по удалению гноя, обработает рану антисептическим раствором и назначит антибактериальные препараты.
Как выглядит киста на миндалине у ребенка и какими средствами можно избавиться от данной проблемой, рассказывается в данной статье.
А вот что делать, когда у ребенка увеличены миндалины и какие средства стоит использовать, в ом числе и медицинские, поможет понять данная статья.
А вот как удалить гнойники на миндалинах и что стоит использовать для эффективного результата, рассказывается здесь в статье: https://prolor.ru/g/lechenie/gnojniki-na-mindalinax-bez-temperatury.html
А вот как бороться с пробками в миндалинах и какие лекарственные средства стоит использовать. поможет понять данная информация.
Терапия после вскрытия абсцесса происходит при помощи антибактериальных препаратов. В схему лечения врач назначит препарат пенициллинового ряда: Амоксициллин (какие отзывы о Амоксициллине при гайморите существуют, можно прочесть в данной статье) и Цефалексин. Их прием вести 4 раза в сутки по 200 или 500 мг. Длительность терапии составит 10 дней. Если на пенициллин у больного аллергическая реакция, то назначают макролиды – Эритромицин, Кларитромицин (а вот лечит ли антибиотик Кларитромицин тева от бронхита, поможет понять данная статья)
Еще назначают антибиотики для наружного использования. Сюда стоит отнести такие мази, как Левосин, Мафедин и Левомеколь. Они оказывают местный эффект, так как действуют исключительно на область поражения и не всасываются в кровь.
Также после вскрытия необходимо обрабатывать обработанную ранку. Необходимо, чтобы ее края не слипались до того, пока не произошла грануляция полости из глубины. В тканях, которые подверглась операции, оставляют тампон с мазью Вишневского или маслом вазелина. Менять тампон каждые 2-3 дня. Относительно того, как развивается грануляция, необходимо удалять тампон из глубины. После вскрытия стоит прижигать излишки грануляции, при этом следите, чтобы эпителий, растущий по краям ранки, не травмировать. Если рана медленно зарастает, то нужно будет наложить шов.
Как выглядят в горле на миндалинах белые точки и какими лекарственными средствами можно вылечить данное заболевание, поможет понять данная статья.
Почему болит горло, белый налет на миндалинах и как определить самостоятельно какое заболевание, очень подробно рассказывается в данной статье.
Как происходит лечение белого налета на миндалинах и можно ли вылечить всё в домашних условиях, рассказывается в данной статье.
- Юрий, 32 года: «Мне выполняли вскрытие, когда я вовремя не вылечил острую ангину. Тогда я был в командировке, поэтому обратиться за помощью к врачу не было возможности лечился самостоятельно, в результате чего стали образовываться гнойнички. Из-за них я не мог нормально есть, пить. Боль была просто невыносимая. Когда пошел к врачу, то он сразу же направил меня на вскрытие. После я ходил на перевязку, а еще принимал назначенные врачом антибиотики».
- Анна, 43 года: «У меня хронический тонзиллит, так что 2-3 раза в год у меня возникает обострение. При этом появляется сильная боль, которая не дает мне нормально есть, пить, даже говорить. Как-то во время очередного обострения у меня случился абсцесс. Я проконсультировалась со специалистом, и он сказал, что нужно подождать 4 дня, так как в этот период гнойник может вскрыться самопроизвольно. Но этого не произошло, поэтому вскрывали абсцесс мне в больнице. После этого у меня снизилась температура, исчезла боль и улучшилось общее самочувствие».
- Ксения, 23 года: «У меня на фоне острой ангины возник абсцесс. Но посетить врача для его вскрытия мне не удалось, так как этот процесс произошел у меня самопроизвольно. Конечно, назвать это приятным делом нельзя. Но зато я почувствовала долгожданное облегчение. Затем я все равно пошла к врачу, так как мне обработали рану антисептиком, а еще назначили антибиотики. Я переживала долго, чтобы не возникло никаких осложнений (все-таки все произошло дома, в не в больнице), но все закончилось нормально и уже через 2 недели я полностью выздоровела».
Паратонзиллярный абсцесс – это довольно неприятный патологический процесс, на развитие которого влияют острая ангина и хронический тонзиллит. Эффективным способом лечения остаётся вскрытие гнойника. Только так можно остановить инфекционный процесс и избежать осложнений. Если после вскрытия гнойники возникли во второй раз, то здесь уже не нужно ждать 4 дня, а необходимо немедленно отправляться в больницу для повторной чистки.
источник
Воспалительный процесс вызывают проникшие в организм различные патогенные бактерии, среди которых особенно опасными являются стрептококки стафилококк. Обосновавшись на слизистой гланд, они своей жизнедеятельностью провоцируют развитие ангины. При отсутствии своевременной диагностики и эффективного лечения патологический процесс имеет тенденцию к последующему распространению на близлежащие ткани и развитию гнойного паратонзиллита.
Помимо этого, имеется ряд фактов и обстоятельств, которые способствуют развитию опасного недуга:
- Различные механические повреждения слизистой оболочки гортани или травма, вследствие которой нарушается целостность глотки, может стать причиной появления абсцесса.
- Периконарит, который являет собой воспаление участка десны примыкающей к появляющемуся зубу.
- Слабая активность иммунной системы на фоне длительных переживаний, гормонального дисбаланса, лечения антибиотиками и перенесённых ранее инфекционных болезней.
Кроме этого, часто повторяющиеся ангины могут привести к развитию хронического паратонзиллита. Согласно научным исследованиям и медицинским наблюдениям в 8 случаях из 10, хронический тонзиллит считается причиной развития паратонзиллярного абсцесса. Принимая во внимание тот факт, что хронический тонзиллит вызывает заметное снижение защитных свойств организма на местном уровне – при проникновении патогенной микрофлоры в область тканей, прилегающих к гландам, воспаление легко прогрессирует.
Пациенты, страдающие такими патологиями, как сахарный диабет, анемия или различные формы злокачественных процессов – формируют особую группу риска, у которых вероятность развития паратонзиллярного абсцесса достаточно высока.
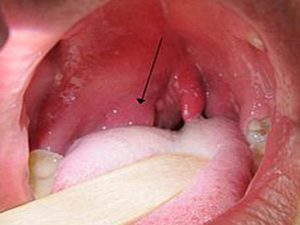
Паратонзиллярный абсцесс, симптомы которого начинаются с общего недомогания, на 4-й день может свести больного с ума.
Как и любой воспалительный процесс, нагноение клетчатки проявляется следующими симптомами:
- общая слабость;
- ухудшение самочувствия человека;
- резкое повышение температуры до отметки 39 градусов.
Исключением являются больные, у которых отмечается слабая активность иммунной системы. В результате чего показатели температуры тела могут соответствовать приделам нормы, а в некоторых случаях опускаться ниже допустимой отметки, что свидетельствует о гипотермии.
На фоне вышеперечисленных симптомов общего недомогания появляется боль в горле, которая носит прогрессивный характер. По мере усиления воспаления болевой синдром иррадиирует в ухо или в область нижней челюсти. При этом боль носит «пульсирующий» характер, а со временем становится «дёргающей». Опасность болевого симптома заключается в том, что пациенту становится трудно глотать, причём боль становится настолько выраженной, что во избежание её усиления, человек предпочитает не есть и не пить. Вследствие подобного самопожертвования, организм начинает испытывать нехватку необходимых белков, углеводов, витаминов и ряда полезных веществ.
Активный рост и размножение патогенной микрофлоры приводит к формированию абсцесса, следствием которого является ещё один характерный симптом гнойного паратонзиллита. Речь идёт о хорошо выраженном, зловонном запахе из ротовой полости, легко ощутимом на расстоянии при общении с больным.
У большинства людей, абсцесс паратонзиллярный вызывает спазм жевательных мышц, в таком масштабе, который превращает процедуру открытия рта в весьма затруднительный процесс. Пытаясь свести к минимуму болевые ощущения, пациент склонен деформировать свою речь, вследствие чего она становится невнятной, и появляется характерная гнусавость. По мере усугубления воспалительного процесса, болезнетворные микроорганизмы распространяются на лимфоузлы, находящиеся в области шеи и проникают в мышечную ткань. Результатом подобной миграции является мучительная боль в области шеи, которая усиливается при попытках повернуть голову.
Симптомы гнойного паратонзиллита ухудшают не только общее состояние пациента, но также оказывают давление на психологическом уровне. Психоэмоциональный дискомфорт и напряжение объясняются постоянно усиливающейся болью, на фоне которой человек не может заснуть, а также вынужден отказаться от приёма пищи, что в совокупности приводит к эмоциональному истощению.
Неконтролируемое слюноотделение побуждает больного занять характерное положение – сидячая поза с наклонённой вперёд головой, которая обеспечивает стекание слюны без необходимости совершать процесс глотания.

Если паратонзиллярный абсцесс располагается в верхней части горла, то его легко можно обнаружить самому человеку. Визуально он напоминает образование сферической формы, заметно возвышающееся над гландой и направляющееся своей верхушкой к центру глотки. А слизистая оболочка в области формирования абсцесса отчётливо гиперемированна и через неё визуально определяется гнойный субстрат с желтоватым оттенком. Паратонзиллярный абсцесс, фото флегмозной ангины и гнойного тонзиллита можно посмотреть в интернете. Самопроизвольное вскрытие паратонзиллярного абсцесса происходит по причине того, что оболочка, покрывающая воспалительный очаг, расплавляется под воздействием ферментов.
Своевременная диагностика паратонзиллярного абсцесса, а также выявление причин, способствующих его развитию, могут существенно упростить задачу врачу в выборе схемы лечения.
Прежде всего, лечение абсцесса должно производиться исключительно в условиях больницы. Любые попытки избавиться от опасного недуга дома с помощью средств народной медицины могут повлечь за собой серьёзные последствия и затянуть процесс лечения.
При подтверждении диагноза гнойного паратонзиллита, абсцесс устраняется при помощи хирургического вмешательства. Прежде всего, нужно произвести местное обезболивание путём введения анестетика (Новокаин, Лидокаин). Вскрытие абсцесса производят путём надрезания скальпелем самого возвышающегося участка. Затем раскрывают абсцесс щипцами и производят очищение полости от гнойного содержимого.
Кульминацией процедуры является обработка послеоперационной раны антисептиком. Необходимым условием последующего лечения является установка дренажа, который будет способствовать беспрепятственному выходу гноя из вскрытого абсцесса.
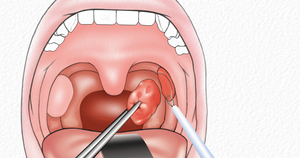
Подобная инструкция объясняется желанием минимизировать риск инфекционного осложнения в период реабилитации. Лечение паратонзиллярного абсцесса не ограничивается исключительно радикальным методом. Следующим этапом борьбы с паратонзиллярным абсцессом является медикаментозная терапия, которая считается важным элементом комплексного лечения.
Консервативное лечение гнойного паратонзиллита включает в себя:
- Соблюдение постельного режима в комплексе с соответствующей диетой (жидкая, легкоусвояемая пища). Если пациента мучают сильные боли и он не может глотать, то кормление производят с помощью зонда. Альтернативным вариантом может быть капельница с использованием глюкозы или физраствора.
- Антибактериальная терапия. Предпочтение в выборе антибиотика объясняется характером патологического процесса и этиологией заболевания. Лечение происходит под контролем специалиста.
- В случае осложнённой формы гнойного паратонзиллита, лечащий врач может назначить гемодез, который вводят капельно.
-
Полоскание горла. Это простая процедура, проводится применением таких препаратов, как Фурацилин или отваров на основе целебных трав (ромашка).
- Купирование болевого синдрома. Для снижения болевых ощущений можно применять Анальгин, Солпадеин или Парацетамол.
- Применение лекарств с выраженным противовоспалительным действием в комплексе с препаратами, снижающими риск аллергических реакций.
Запоздалое лечение при паратонзиллярном абсцессе может стать причиной многих осложнений. Наиболее грозным и опасным последствием развития гнойного процесса считается флегмона, которая возникает при вскрытии паратонзиллярного абсцесса и спонтанном инфицировании слизистой горла.
Если вовремя не провести хирургическое лечение, то паратонзиллярный абсцесс может способствовать развитию в организме грозного недуга – сепсиса.
источник
Паратонзиллярный абсцесс относится к категории тяжелых патологических состояний, ставших следствием развития паратонзиллита. В воспалительный процесс вовлекается клетчатка, окружающая миндалины. В подавляющем большинстве случаев заболевание развивается у подростков и молодых людей до 30 лет. Риски возникновения патологии не зависят от пола пациента. Лечение предполагает проведения вскрытия гнойника с последующим проведением медикаментозной терапии (курс антибиотиков).
-
6 358 пациентов сделали эту операцию в нашей клинике. 175 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим эту процедуру по методике, разработанной в нашей клинике.
-
Врачи «Клиники АВС» не просто проводят операцию, но и единственная в России клиника со своей авторской программой
Запишитесь на прием по телефону
+7 (495) 132-16-07 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
| Описание | Цена, руб. |
|---|---|
| Вскрытие кисты, гнойного фолликула, абсцесса небной миндалины | 2500 рублей |
| Посев на микрофлору и определение чувствительности к антибиотикам отделяемого верхних дыхательных путей (зев) | 1500 рублей |
| Прием лечебно-диагностический | 1500 рублей |
| Фарингоскопия (осмотр глотки) | 500 рублей |
-
Постоперационная терапия проводится препаратами нового поколения
-
Малоинвазивным метод
-
Операция в условиях дневного стационара (в день операции пациент может покинуть клинику)
Хирургическое вмешательство в Москве применяется в качестве основного метода лечения гнойного поражения, локализирующегося в глотке. Вскрытие паратонзилярного абсцесса рекомендуется как основной способ борьбы с болезнью, причем исключений нет ни по полу, ни по возрасту пациента.
Стандартно, вскрытие проводится на четвертый – пятый день после начала процесса созревания. Именно в этот период создаются оптимальные условия для вмешательства: окончательно формируется гнойная полость; клетчатка вокруг миндалин пропитывается патогенными микроорганизмами, но при этом еще не наблюдается расплавления ткани. Для выбора лучшего времени для проведения вскрытия паратонзилярного абсцесса, врачи проводят забор пунктата (при необходимости).
Пунктирование проводится в самой выпирающей области небной миндалины с помощью толстой иглы. Ее введение и дальнейший ход требует контроля со стороны ультразвукового или рентгеновского оборудования. Достигнув заданной точки, врач набирается некоторое количество материала. Наличие гноя сигнализирует о достаточном уровне созревания. Если же в полости отсутствует жидкостное содержимое или же смесь состоит из лимфатической ткани, крови и лишь небольшого количества гноя, то со вскрытием проходится подождать. На этой стадии лечение проводится с применением антибиотиков, которые помогают уменьшить выраженность воспалительного процесса. В некоторых случаях именно антибиотикотерапия локализирует очаг и позволяет пациенту избежать оперативного вмешательства.
Чехонина Элла Мстиславовна
Врач-отоларинголог, фониатр, кандидат медицинских наук. Заслуженный врач Российской Федерации
Андрияшкин Дмитрий Вячеславович
Амутов Идрис Абдрахимович
Врач-отоларинголог, хирург, кандидат медицинских наук, врач высшей категории.
Кордоняну Татьяна Петровна
Врач оториноларинголог, ведущий специалист по лазерной хирургии
Врач-оториноларинголог высшей квалификационной категории, стаж работы более 20 лет. Постоянно практикующий ринохирург-эндоскопист.
Суриков Егор Владимирович
Врач-оториноларинголог, лор, кандидат медицинских наук
Диагностическое пунктирование проводится пациентам по следующим показаниям:
- продолжительное и сложное течение ангины (срок более 5 дней);
- интенсивные боли в голе, проявляющие себя при сглатывании слюны, поворотах головы, разговоре;
- длительная и устойчивая температура тела в пределах 39 градусов;
- гиперемия, отечность, увеличенный размер миндалины;
- увеличение лимфоузлов на фоне воспалительного процесса в гортани;
- проявление клинической картины общей интоксикации организма;
- интенсивное сердцебиение и учащение дыхания.
В ходе забора пункции врач может выкачать из полости все гнойное содержимое. Однако, врачи МЦ «АВС-Клиника» в Москве рекомендуют не ограничиваться данным методом, а провести полноценное вскрытие созревшего абсцесса. Причин для такого решения несколько, среди них можно выделить:
- В ходе процедуры удается предотвратить распространение гнойной инфекции.
- Полость подвергается дополнительной санации с применением антисептиков, что снижает возможные риски рецидива и осложнений.
- Для абсцессов небольших размеров (до 10 мм) в качестве тактики лечения выбирается полное иссечение вместе с полостью.
- Вскрытие помогает существенно облегчить общее состояние пациента: снять боль, напряжение, температуру. Самочувствие полностью нормализуется всего за несколько дней.
- Именно хирургическое вмешательство снижает риски возобновление болезни.
В ряде случаев врачи совмещают удаление гланд с вскрытием нагноения. В ходе операции удается получить доступ к абсцессам, имеющим глубокое расположение, а также устранить источник хронического воспалительного процесса.
С технической точки зрения операция не отличается сложностью и, как правило, не провоцирует дополнительных осложнений. Все манипуляции проводятся в амбулаторных условиях. После операции пациент получает врачебные назначения и рекомендации для продолжения лечения дома. Для контроля состояния обязательно приходить на очный осмотр в Москве в Медцентре.
Для назначения грамотного лечения следует проконсультироваться с врачом. Диагноз обычно выставляется на основании жалоб и данных осмотра. Если у вас есть уже готовые анализы и медицинские заключения — врачи «Клиники АВС» предлагают их взять с собой. Это поможет вам сэкономить деньги и ускорить процесс определение диагноза и назначения эффективного лечения.
Если принимается решение о проведении операции, то проводится обязательная подготовка пациента. Курс антибиотиков помогает снизить остроту симптомов и улучшить его самочувствие.
Сама процедура проводится в назначенное время. Госпитализация не предусматривается. Снятие болевого синдрома выполняется путем введения препаратов местного действия. Непосредственно разрез выполняется в месте наибольшего выпирания стенок глотки. Его глубина составляет 10-15 мм, что исключает риски повреждения сосудистых и нервных сплетений. После вскрытия оболочки и выпускания ее содержимого проводится разрушение оборочки гнойной капсулы (при наличии).
Такая последовательность обеспечивает полное устранение очага и точечных скоплений гнойного секрета. Освобожденная полость дополнительно дезинфицируется и ушивается.
После оперативного вмешательства пациенту требуется последующее лечение с применением антибактериальных препаратов. Прием лекарств перед процедурой помогает снизить микробную активность и предотвратить их распространение. Последующее применение антибиотиков (в течение нескольких дней) исключает риски повторного нарастания нагноения.
В качестве мер профилактики появления паратонзиллярного абсцесса следует использовать следующие советы:
- своевременное устранение патологий, провоцирующих развитие заболевания;
- обращение к квалифицированной врачебной помощи;
- использование эффективных методов укрепления иммунной системы;
- борьба с вредными привычками.
После того как проводится вскрытие паратонзиллярного абсцесса, пациенту рекомендуется следовать ряду правил, помогающих стимулировать процесс выздоровление и снизить риски развития осложнений.
- Исключить тепловые процедуры (прогревания) области шеи, так как они могут стать причиной появления отечности и задержать процесс заживления.
- Употреблять только теплую еду и напитки, избегая тем самым локальных изменений состояния сосудов.
- Следить за консистенцией продуктов, отдавая предпочтение жидким и пюреобразным блюдам.
- Исключить употребление алкоголя, отказаться (хотя бы на время) от курения.
- Выполнять врачебные назначения: осуществлять регулярный прием лекарственных препаратов.
- Обеспечить наблюдение за динамикой процесса заживления: регулярно приходить на прием к врачу.
Как правило, вскрытие паратонзиллярного абсцесса, выполненное врачами медицинского центра «АВС-Клиника» в Москве, не провоцирует появления осложнений. Полное восстановление организма занимает порядка 5-7 дней. Человек без проблем возвращается к нормальной жизни и труду.
Запишитесь на прием по телефону
+7 (495) 132-16-07 или заполнив форму online
Администратор свяжется с Вами для подтверждения записи.
Конфиденциальность Вашего обращения гарантирована.
источник
 Как выглядит киста на миндалине у ребенка и какими средствами можно избавиться от данной проблемой, рассказывается в данной статье.
Как выглядит киста на миндалине у ребенка и какими средствами можно избавиться от данной проблемой, рассказывается в данной статье. Полоскание горла. Это простая процедура, проводится применением таких препаратов, как Фурацилин или отваров на основе целебных трав (ромашка).
Полоскание горла. Это простая процедура, проводится применением таких препаратов, как Фурацилин или отваров на основе целебных трав (ромашка). 6 358 пациентов сделали эту операцию в нашей клинике. 175 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим эту процедуру по методике, разработанной в нашей клинике.
6 358 пациентов сделали эту операцию в нашей клинике. 175 из них пришли из других клиник потому, что там им не смогли помочь. Мы проводим эту процедуру по методике, разработанной в нашей клинике. Врачи «Клиники АВС» не просто проводят операцию, но и единственная в России клиника со своей авторской программой
Врачи «Клиники АВС» не просто проводят операцию, но и единственная в России клиника со своей авторской программой Постоперационная терапия проводится препаратами нового поколения
Постоперационная терапия проводится препаратами нового поколения Малоинвазивным метод
Малоинвазивным метод Операция в условиях дневного стационара (в день операции пациент может покинуть клинику)
Операция в условиях дневного стационара (в день операции пациент может покинуть клинику)