Заболевание является инфекционным. В качестве его возбудителя выступают грибы и бактерии. Причиной является острое локализованное воспаление в том месте, куда проникли микроорганизмы, которые активно размножаются. Также болезнь может развиться из-за нетипичных микроорганизмов или возбудителей определённых инфекций. В организм новорожденного они могут проникнуть такими способами, как:
- через небольшие повреждения кожных покровов,
- в результате гематом,
- через ранения проникающего типа,
- в результате распространения инфекции из другого очага,
- на фоне хронических болезней.
Абсцесс может возникнуть у новорожденного в результате несоблюдения правил гигиены, антисептики. Воспалительный очаг включает микробные массы, расплавленные клетки, окружающие ткани, межтканевую жидкость. В гной может добавляться кровь. Полость всегда окружается пиогенной мембраной, которая представляет собой участок живой ткани.
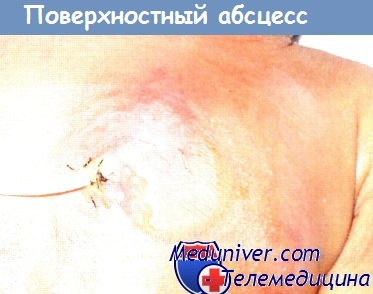
Воспаление может локализироваться как во внутренних органах и тканях, так и на коже. Поверхностные абсцессы имеют такие классические проявления, как:
- покраснение кожных покровов,
- локальная болезненность,
- повышение температуры тела,
- припухлость.
Также существуют общие симптомы, характерные для воспалительных процессов, которые имеют самое разное месторасположение.
- Головные боли.
- Общее недомогание.
- Повышенная температура тела.
- Частичная потеря аппетита.
- Чувство слабости, вялость и усталость.
В большинстве случаев поставить диагноз при наличии ярко выраженных симптомов достаточно легко. Однако существуют и те случаи, когда заболевание протекает незаметно или имеет место вторичное инфицирование. В таких ситуациях достаточно сложно определить первичный очаг воспаления.
В обследовании применяются самые разные методы. Среди основных диагностических исследований выделяют:
- анализ крови, мочи который может говорить об увеличении уровня лейкоцитов;
- рентген органа, места поражения для выявления размера и точного месторасположения очага;
- КТ для того, чтобы определить характер и структуру абсцесса (абсцесс мозга или лёгкого);
- магнитно-резонансная томография;
- УЗИ (абсцесс печени).
Также может браться отпечаток с абсцесса. Предварительный диагноз включает общий осмотр пациента. В ходе обследования врач изучает историю появления болезни (например, были ли получены новорожденным травмы кожных покровов, ожоги). В случае с поверхностными и заглоточными абсцессами может браться пункция с забором гнойных масс.
Своевременное лечение заболевания, правильно подобранная терапия существенно сокращает процент возможных осложнений. В противном случае развитие абсцесса может привести к серьёзным последствиям. Выделяют следующие осложнения:
- прорыв абсцесса наружу или внутрь (после него могут инфицироваться другие внутренние органы или весь организм, остаться рубцы);
- попадание бактерий в кровь (заражение, сепсис);
- аррозивные кровотечения;
- переход болезни в хроническую форму;
- дисфункция жизненно важных систем и органов;
- истощение.
Некоторые из вышеперечисленных последствий могут угрожать жизни новорожденного. Поэтому очень важно, чтобы абсцесс был выявлен на ранних стадиях развития во избежание летального исхода, процент которого хоть и не большой, но все-таки существует.
При возникновении даже самых незначительных симптомов у новорожденного, родителям в обязательном порядке нужно обратиться к доктору. Самостоятельно начинать лечение, использовать какие-либо медикаменты, средства народной медицины категорически запрещено. Такие действия недопустимы, так как могут возникнуть серьёзные осложнения.
После постановки точного диагноза, доктор назначает курс терапии. Он подбирается в зависимости от того, где расположен абсцесс, как протекает заболевание. Симптоматическое лечение включает использование ряда медикаментов, среди которых выделяют:
- антибиотики (внутривенное введение);
- муколитики для разжижения вязких масс;
- средства, которые имеют разную эффективность (отхаркивающие, жаропонижающие, обезболивающие, стимулирующие);
- препараты для дезинтоксикации;
- витамины и полезные микроэлементы для общего укрепления организма, восстановления пораженных участков.
Также существует хирургическое лечение. Внешние абсцессы могут вскрываться с последующим удалением гнойных масс, промыванием лекарственными препаратами, установкой дренажа. Такие процедуры проводятся под местным или общим наркозом.
Внутренние абсцессы могут прокалываться специальной иглой. Также в них вводится трубка для отсоса гноя. Крайней стадией лечения является частичная или полная резекция органа.
Новорожденный должен постоянно находиться в комфортных, максимально безопасных условиях. Желательно, чтобы родители оградили его от переохлаждения, исключили риски получения травм и ранений. Должны соблюдаться все правила гигиены и асептики, антисептики. Полученные раны должны правильно обрабатываться соответствующими дезинфицирующими средствами.
Родителям необходимо следить за питанием новорожденного. Лучше, если они будут вместе проводить больше времени на свежем воздухе, гуляя.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании абсцесс у новорожденных детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг абсцесс у новорожденных детей, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как абсцесс у новорожденных детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга абсцесс у новорожденных детей, и почему так важно избежать последствий. Всё о том, как предупредить абсцесс у новорожденных детей и не допустить осложнений. Будьте здоровы!
В последние недели беременности гипофиз женщины начинает вырабатывать лактотропный гормон (ЛТГ), который легко проходит через плаценту и попадает в кровь плода. Вследствие этого у всех новорожденных, как мальчиков, так и девочек в первые трое суток после рождения наблюдается нагрубание сосков, возможны выделения из сосков типа молозива. Иммунная система новорожденных крайне несовершенна. Инфицирование открытых протоков молочных желез приводит к развитию тяжелого септического процесса, требующего срочного оперативного лечения и интенсивной антибактериальной и дезинтоксикационной терапии в условиях специализированного стационара.
В результате воспалительного процесса и хирургических манипуляций происходит повреждение зачатка молочной железы, что в последующем у девочек приводит к гипотрофии или даже полному отсутствию развития молочной железы, что проявляется тяжелым косметическим дефектом.
Абсцессом называют ограниченное скопление гноя в тканях и органах, отграниченное от окружающих тканей пиогенной мембраной.
Абсцессы развиваются в результате отграничения очага гнойного воспаления от здоровых тканей зоной воспаления и склероза. Чаще всего абсцессы возникают на месте первичного проникновения микробов в ткани (нестерильная инъекция, инородное тело, фурункул). При сепсисе в форме септикопиемии (очень редко) могут наблюдаться метастатические абсцессы вследствие гематогенного метастазирования возбудителей инфекции. При попадании в ткани веществ вызывающих некрозы ткани (скипидар, керосин) может возникнуть асептический гнойник.
Возбудителями инфекции при абсцессах чаще являются грам-положительные кокки (стафилококки, стрептококки), вызывающие в тканях гнойное воспаление с четкой линией демаркации. Грам-отрицательная и анаэробная флора встречается реже, поскольку для инфекционных процессов, вызываемых этими возбудителями характерен не гнойный, а гнилостный характер с распространенным некрозом тканей, опережающим развитие демаркационного воспаления.
Абсцессы чаще формируются в плотных (дерма, кость) либо хорошо васкуляризированных тканях и органах (мышцы, печень, селезенка), в которых быстрее происходят процессы демаркации за счет механических свойств ткани либо формирования мощного воспалительного вала. В слабо васкуляризированных рыхлых тканях инфекционный процесс протекает по типу флегмоны, то есть без отграничения.
Развитие абсцесса начинается с образования воспалительного инфильтрата, в центре которого, за счет экссудативного компонента воспаления, появляется полость с гноем, а по периферии, за счет продуктивного компонента воспалительной реакции формируется рубцовая соединительно-тканная капсула. Пораженные ткани в центре абсцесса постепенно лизируются ферментами лейкоцитов и микробов, в результате чего формируется полость с гноем, окруженная плотной капсулой. В дальнейшем спонтанное развитие абсцесса возможно тремя путями:
Прорыв гноя на поверхность кожи или слизистой оболочки. При этом происходит опорожнение гнойника. Полость абсцесса выполняется грануляционной тканью и происходит самоизлечение. В тех случаях, когда сообщение с внешней средой происходит через узкий извилистый ход или стенки абсцесса очень плотные, в полости абсцесса остается инфицированное инородное тело, самоизлечения не наступает. Развивается хронический абсцесс, гной из которого периодически опорожняется через свищ.
Прорыв гноя в клетчаточные пространства или серозные полости. При этом развиваются флегмоны или гнойные воспаления серозных полостей (эмпиема плевры при прорыве абсцесса легкого).
Развитие хронического абсцесса без свища за счет прогрессирования рубцовых процессов в капсуле абсцесса и постепенной резорбции содержимого гнойника (абсцесс Броди, как форма гематогенного остеомиелита).
Клиника и диагностика. Клиника складывается из общих симптомов гнойной интоксикации (гектическая лихорадка, общее недомогание, лейкоцитарная реакция со сдвигом формулы влево) и местных симптомов воспаления и объемного образования (пульсирующая боль и болезненность при пальпации и движении, наличие инфильтрата, гиперемия кожных покровов). При хронических абсцессах общие симптомы значительно регрессируют. Местные симптомы зависят от локализации и размеров абсцесса.
Чаще всего заболевание возникает у взрослых, а у новорожденных оно случается крайне редко. Основной причиной его появления являются грибы и бактерии. Абсцесс лёгкого имеет инфекционный характер. Он может возникнуть у грудничка из-за наличия в его организме стафилококка, синегнойной палочки, стрептококка, смешанной флоры. Микроорганизмы могут попасть в органы дыхания двумя путями:
- через бронхи,
- с кровяным потоком из инфекционных очагов, которые уже присутствуют в организме.
Очень редко абсцесс лёгкого у грудничка может развиться из-за пневмонии, из-за того, что бронх закупорился инородным телом или опухолью. Чаще болезнь возникает в связи с такими факторами, как:
- попадание в органы дыхания малыша содержимого желудка,
- на фоне сепсиса.
Существуют и определённые ситуации, которые предрасполагают к появлению заболевания. Воспалительный процесс в лёгких может развиться из-за того, что новорожденный переохладился. Также инфекция распространяется в том случае, если у малыша присутствуют сбои иммунной системы, защитные силы его организма снижаются. Здоровье грудничков очень хрупкое и подвержено влиянию самых разных факторов. Абсцесс лёгкого возможен и при хронических заболеваниях органов дыхания. У младенца с воспалениями бронхов, гриппом при несвоевременном и неадекватном лечении может появиться воспалительный очаг с гнойными массами.
К сожалению довольно часто можно встретить незаметное («немое») течение этого заболевания у младенцев. Симптомы отличаются друг от друга в зависимости от определённого периода. Для болезни характерны два этапа: до прорыва абсцесса и после него. В первое время родители могут наблюдать такие симптомы, как:
- повышенная температура (от 38° С), сопровождаемая ознобом;
- повышенное потовыделение;
- сухой кашель;
- отдышка.
Малыш может находиться в вялом и слабом состоянии, частично терять аппетит.
Уже после того, как абсцесс прорвался, наблюдаются другие характерные симптомы. Ребенок начинает кашлять с большим количеством тёмных и неприятных по запаху мокротами. У него снижается температура тела. Также для этого периода характерно то, что состояние грудничка улучшается.
Диагностика грудничка усложняется тем, что он не может пожаловаться на недомогания. Родители далеко не всегда вовремя обнаруживают симптомы. Они могут и не знать, что у малыша болит область грудной клетки, где распространяется инфекция, присутствуют головные боли.
Все необходимые исследования проводит пульмонолог. Родители предоставляют ему информацию об имеющихся симптомах. Врач тщательно изучает историю заболевания, выясняет, при каких обстоятельствах оно появилось. Также обследование включает общий осмотр кожных покровов, грудной клетки младенца. При помощи фонендоскопа он прослушивает органы дыхания.
Окончательный диагноз возможен только при проведении ряда анализов крови, мокрот лёгкого, в некоторых случаях мочи и кала. В большинстве случаев они показывают резкий рост количества СОЭ и лейкоцитоз. Делается рентген грудной клетки (определяются конкретные стороны заражения, его объемы, количество полостей с гнойными массами), проводится бронхоскопия, которая дает возможность определить, чувствительна ли микрофлора к антибиотикам.
Диагностическое обследование включает использование таких методов, как:
- КТ (применяется в том случае, если рентгеновский снимок предоставляет неточную информацию, детально определяет характер изменений в органах дыхания);
- консультация пульмонолога.
К серьёзным последствиям может привести отсутствие своевременного лечения. Гной может прорваться и перейти в плевральную полость. Также возможно возникновение таких осложнений, как:
- кровотечение в органах дыхания,
- образование опухоли,
- распространение инфекции на другие органы новорожденного.
В период болезни родители должны уделять особое внимание питанию малыша, так как ему важно получать полный комплекс полезных микроэлементов и витаминов. Это связано с тем, что для лечения абсцесса используются различные медикаменты, которые способны снизить иммунитет грудного ребёнка. Все предписания и рекомендации врача должны тщательно выполняться во избежание серьёзных последствий. Младенец должен находиться в максимально комфортных условиях, не подвергаться сильному стрессу.
Лечение осуществляется в стационаре под строгим наблюдением врача. Консервативная терапия состоит из ряда процедур. В первую очередь сюда входит гигиена органов дыхания, направленная на удаление гноя.
Придание младенцу дренирующего положения на протяжении всего дня по несколько раз для того, чтобы мокроты лучше отходили.Осуществляется вибрационный массаж грудной клетки.Удаление мокрот при помощи специального аппарата, который вводится в бронх. В воспаленную полость поступают медикаменты, которые разжижают вязкую смесь.
Антибактериальная терапия назначается врачом незамедлительно. Медикаментозное лечение предполагает использование таких препаратов, как:
- антибиотики, которые вводятся в вену;
- лекарства с разжижающим эффектом;
- лекарства с отхаркивающим эффектом;
- лекарства, позволяющие устранить интоксикацию в организме младенца, нормализовать функционирование всех систем и органов;
- средства для стимуляции иммунной системы;
- ингаляции кислородом.
Если естественное дренирование не дает положительных результатов, то врачом производится бронхоскопия с аспирацией воспалённой полости и с её промыванием её антисептическими растворами. При периферическом расположении абсцесса может делаться пункция. Использование методов зависит от характера, течения заболевания, от того, где находится гнойный очаг, какие размеры он имеет. Когда консервативное лечение не приносит необходимых результатов, при осложнениях доктором проводится частичная или полная резекция (удаление) лёгкого.
Специфической профилактики болезни не существует. Главное, чтобы все заболевания органов дыхания грудного ребёнка лечились вовремя и адекватно. Родители должны следить за тем, чтобы малыш не переохлаждался, не получал травмы или ранения грудной клетки.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании абсцесс лёгкого у новорожденных детей. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг абсцесс лёгкого у новорожденных детей, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как абсцесс лёгкого у новорожденных детей. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга абсцесс лёгкого у новорожденных детей, и почему так важно избежать последствий. Всё о том, как предупредить абсцесс лёгкого у новорожденных детей и не допустить осложнений. Будьте здоровы!
Появившиеся гнойнички у новорожденных вызывают переживания у мам и приносят им много поводов для беспокойства. Любящая и заботливая мама очень тщательно следит за здоровьем своего новорожденного ребенка, и внезапное изменение в состоянии малыша приносит ей много тревог и волнений.
Кожные покровы крошки достаточно нежные и чувствительные, легко уязвимые для любой инфекции, малейшее воздействие на нее негативных факторов, несоблюдение максимальной гигиены приводят к раздражению, шелушению, появлению гнойных прыщиков и сыпи. Иногда такие высыпания могут свидетельствовать о некоторых заболеваниях в организме младенца, иногда появляются вследствие травмирования кожного покрова или перегрева и переохлаждения. В медицине гнойничковое заболевание называют «пиодермия», чаще всего ему подвержены недоношенные дети, малыши с ослабленным иммунитетом. У таких деток подкожно-жировой слой еще достаточно не сформирован, несовершенное состояние эпидермиса и дермы способствует образованию ранок, при попадании в которые загрязнений быстро развивается воспалительный процесс и образуется гнойничок.
Иногда пиодермию могут вызвать бактерии стафилококка и стрептококка, которые попадают в организм ребенка в течение первых дней его жизни. Такие гнойники очень глубокие, поражают протоки потовых желез и вызывают, как последствие, фурункулез. Дисбактериоз и внутриутробная инфекция также могут стать причиной появления гнойников на лице у новорожденного, распространяясь в последующем и на всем теле.
Гнойные прыщи делятся на два вида:
- Токсические — возникают на фоне гормонального нарушения или неправильной работы сальных желез только на лице грудничка, практически не требуют специального лечения и при правильном уходе за кожей малыша проходят сами собой.
- Патологические — вызванные проникновением в организм ребенка инфекции. Такие прыщи красного цвета, содержат гной, постоянно чешутся, иногда при этом у младенца поднимается температура. Лечение в таких случаях назначает только врач-педиатр, самолечение при воспалительных процессах инфекционного происхождения может привести к осложнениям и даже вызвать угрозу для жизни малыша.
В современной медицине достаточное количество препаратов и методов борьбы с гнойными высыпаниями, но не все из них подходят для лечения маленького ребенка. Если гнойники сопровождаются повышенной температурой тела, общей интоксикацией организма, то лечение назначает только врач, применяя комплексное лечение антибактериальными препаратами, витаминами, рекомендуя тщательный уходоза кожей младенца. Большие фолликулиты обрабатывают и вскрывают только в условиях стационара, терапевтические методы направлены на выявление и лечение других заболеваний, вследствие которых и появились гнойнички, чаще всего это заболевания органов пищеварения, печени и поджелудочной железы. Лекарственные препараты применяются наружно и внутрь, также грудничку назначается купание в ваннах с отварами череды, ромашки и дубовой коры. Хорошо помогают противомикробные примочки из раствора хлорофиллипта, обработка высыпаний «зеленкой». Пиодермия при опрелостях обрабатывается маслом облепихи. При лечении гнойников ребенка нельзя перегревать и укутывать, следует чаще гулять с ним на свежем воздухе и устраивать воздушные ванны.
Гнойные прыщики нельзя смазывать детским кремом, маслом и содержащими спирт растворами. Ни в коем случае нельзя выдавливать гнойное содержимое прыщей, так как существует риск занести инфекцию. Если гнойнички у новорожденного не проходят и их становится больше, не стоит купать ребенка, достаточно несколько раз обтирать малыша влажным полотенцем, обрабатывая пораженные гнойниками участки тела мазью, содержащей оксид цинка.
Пиодермия способна очень быстро распространяться, охватывая здоровые участки тела ребенка, поэтому следует тщательно соблюдать гигиену одежды и белья малыша, дезинфицировать соски, бутылочки и погремушки, постригать и обрабатывать противомикробными средствами ногти малыша, дезинфицировать пупок ребенка. Белье и одежда младенца должны быть только из натуральных тканей, без синтетических волокон, влажные детские салфетки и другие предметы ухода за ребенком применять тоже не рекомендуется.
Несвоевременное обращение к врачу и не начатое вовремя лечение гнойников может привести к осложнениям, таким как абсцессы, заражение крови и сепсис.
Сепсис — тяжелая гнойная инфекция, с общей интоксикацией и тяжелым состоянием ребенка, которая требует специфического лечения в условиях стационара и может привести к летальному исходу. Для того чтобы избежать появления осложнений, при первых признаках появления гнойничков малыша незамедлительно следует показать врачу-специалисту и начать соответствующее комплексное лечение.
источник
Абсцесс является нарывом и местом скопления гноя. Гной может появиться из-за острой или хронической местной инфекции. При абсцессе происходит разрушение тканей в очаге, поражённом инфекцией. Возникнуть гнойник может не только на кожном покрове, но и внутри организма в каком-либо органе. При возникновении абсцесса происходит образование стенки-мембраны, которая закрывает гнойный участок от других здоровых тканей. Таким образом происходит защита здоровых тканей от возможного заражения. Различается несколько видов абсцессов в зависимости от их расположения. Но образование нарыва на любом органе или ткани сопровождается сильной болью, и при отсутствии своевременного лечения возможны осложнения.
Заболевание является инфекционным. В качестве его возбудителя выступают грибы и бактерии. Причиной является острое локализованное воспаление в том месте, куда проникли микроорганизмы, которые активно размножаются. Также болезнь может развиться из-за нетипичных микроорганизмов или возбудителей определённых инфекций. В организм новорожденного они могут проникнуть такими способами, как:
- через небольшие повреждения кожных покровов,
- в результате гематом,
- через ранения проникающего типа,
- в результате распространения инфекции из другого очага,
- на фоне хронических болезней.
Абсцесс может возникнуть у новорожденного в результате несоблюдения правил гигиены, антисептики. Воспалительный очаг включает микробные массы, расплавленные клетки, окружающие ткани, межтканевую жидкость. В гной может добавляться кровь. Полость всегда окружается пиогенной мембраной, которая представляет собой участок живой ткани.
Воспаление может локализироваться как во внутренних органах и тканях, так и на коже. Поверхностные абсцессы имеют такие классические проявления, как:
- покраснение кожных покровов,
- локальная болезненность,
- повышение температуры тела,
- припухлость.
Также существуют общие симптомы, характерные для воспалительных процессов, которые имеют самое разное месторасположение.
- Головные боли.
- Общее недомогание.
- Повышенная температура тела.
- Частичная потеря аппетита.
- Чувство слабости, вялость и усталость.
В большинстве случаев поставить диагноз при наличии ярко выраженных симптомов достаточно легко. Однако существуют и те случаи, когда заболевание протекает незаметно или имеет место вторичное инфицирование. В таких ситуациях достаточно сложно определить первичный очаг воспаления.
В обследовании применяются самые разные методы. Среди основных диагностических исследований выделяют:
- анализ крови, мочи который может говорить об увеличении уровня лейкоцитов;
- рентген органа, места поражения для выявления размера и точного месторасположения очага;
- КТ для того, чтобы определить характер и структуру абсцесса (абсцесс мозга или лёгкого);
- магнитно-резонансная томография;
- УЗИ (абсцесс печени).
Также может браться отпечаток с абсцесса. Предварительный диагноз включает общий осмотр пациента. В ходе обследования врач изучает историю появления болезни (например, были ли получены новорожденным травмы кожных покровов, ожоги). В случае с поверхностными и заглоточными абсцессами может браться пункция с забором гнойных масс.
Своевременное лечение заболевания, правильно подобранная терапия существенно сокращает процент возможных осложнений. В противном случае развитие абсцесса может привести к серьёзным последствиям. Выделяют следующие осложнения:
- прорыв абсцесса наружу или внутрь (после него могут инфицироваться другие внутренние органы или весь организм, остаться рубцы);
- попадание бактерий в кровь (заражение, сепсис);
- аррозивные кровотечения;
- переход болезни в хроническую форму;
- дисфункция жизненно важных систем и органов;
- истощение.
Некоторые из вышеперечисленных последствий могут угрожать жизни новорожденного. Поэтому очень важно, чтобы абсцесс был выявлен на ранних стадиях развития во избежание летального исхода, процент которого хоть и не большой, но все-таки существует.
При возникновении даже самых незначительных симптомов у новорожденного, родителям в обязательном порядке нужно обратиться к доктору. Самостоятельно начинать лечение, использовать какие-либо медикаменты, средства народной медицины категорически запрещено. Такие действия недопустимы, так как могут возникнуть серьёзные осложнения.
После постановки точного диагноза, доктор назначает курс терапии. Он подбирается в зависимости от того, где расположен абсцесс, как протекает заболевание. Симптоматическое лечение включает использование ряда медикаментов, среди которых выделяют:
- антибиотики (внутривенное введение);
- муколитики для разжижения вязких масс;
- средства, которые имеют разную эффективность (отхаркивающие, жаропонижающие, обезболивающие, стимулирующие);
- препараты для дезинтоксикации;
- витамины и полезные микроэлементы для общего укрепления организма, восстановления пораженных участков.
Также существует хирургическое лечение. Внешние абсцессы могут вскрываться с последующим удалением гнойных масс, промыванием лекарственными препаратами, установкой дренажа. Такие процедуры проводятся под местным или общим наркозом.
Внутренние абсцессы могут прокалываться специальной иглой. Также в них вводится трубка для отсоса гноя. Крайней стадией лечения является частичная или полная резекция органа.
Новорожденный должен постоянно находиться в комфортных, максимально безопасных условиях. Желательно, чтобы родители оградили его от переохлаждения, исключили риски получения травм и ранений. Должны соблюдаться все правила гигиены и асептики, антисептики. Полученные раны должны правильно обрабатываться соответствующими дезинфицирующими средствами.
Родителям необходимо следить за питанием новорожденного. Лучше, если они будут вместе проводить больше времени на свежем воздухе, гуляя.
источник
Флегмона новорожденных – это тяжелое гнойно-некротическое заболевание кожи и подкожной жировой клетчатки, которое характеризуется быстрым распространением патологического процесса и отмиранием тканей. Клинические проявления включают в себя интоксикационный синдром, поражение кожных покровов и подлежащих тканей с их дальнейшим отторжением. Диагностика заключается в сборе данных анамнеза, визуальном осмотре и определении симптомов флегмоны новорожденных, лабораторном выявлении признаков воспалительного процесса. Лечение комплексное – антибактериальная терапия и оперативное вмешательство с нанесением «насечек».
Флегмона новорожденных – это острое гнойное воспаление кожи и подлежащих тканей в неонатологии и педиатрии, которое быстро распространяется и не имеет четких границ. Впервые в отечественной медицине данную патологию описал русский педиатр Н. Ф Филатов в 1873 году. Распространенность составляет 15-30% от общего числа новорожденных, страдающих локализованными бактериальными инфекциями. Мальчики и девочки болеют с одинаковой частотой. Чаще наблюдается у недоношенных детей. При ранней диагностике и полноценном лечении исход благоприятный. В случаях массивного поражения (более 5 см в диаметре) в исходе отмечается большой косметический дефект, поэтому помимо общепринятого лечения после очистки раны требуется проведение пластики. Общая летальность при флегмоне новорожденных составляет 5-7%, без адекватного лечения погибает порядка 90% больных детей.
Этиологическим фактором флегмоны новорожденных могут быть грамположительные, грамотрицательные или анаэробные микроорганизмы. Чаще всего данную патологию вызывает золотистый стафилококк – S.aureus, реже – E.coli или P.aeruginosa. Пути проникновения возбудителя в подкожную жировую клетчатку могут быть разными, но наиболее часто микроб проникает через повреждения эпидермиса. Также встречается гематогенная и лимфогенная диссеминация из других очагов, например – омфалита или при пупочном сепсисе. В некоторых случаях флегмона новорожденных является результатом недостаточного или плохого ухода за ребенком (при использовании наглаженных пеленок, редком купании и т. д.). В группу риска также входят недоношенные и дети с родовой травмой новорожденных.
Быстрому распространению флегмоны новорожденных способствуют анатомо-физиологические особенности строения кожи и подкожно-жировой клетчатки младенца. Они включают в себя тонкость рогового шара эпидермиса, который состоит из 2-3 рядов клеток (у взрослых 6-8), недостаточную функцию потовых желез, отсутствие соединительнотканных перегородок в подкожно-жировой клетчатке и ее химический состав, в котором преимущественно содержатся «твердые» жирные кислоты – пальмитиновая, стеариновая и другие. У новорожденных детей кровоснабжение кожи и подлежащих тканей обеспечивают магистральные сосуды, однако они расположены перпендикулярно, а коллатеральное кровообращение развито слабо.
Флегмона новорожденных чаще всего возникает на 5-15 сутки после родов. Начало, как правило, острое. Первым развивается интоксикационный синдром. Общее состояние ребенка резко ухудшается – он становится беспокойным, а затем вялым и апатичным. Пропадает аппетит, температура тела быстро поднимается до 38-38,5°C, отмечается рвота. Кожа приобретает бледный или «мраморный» оттенок. Язык сухой, часто с белым налетом. Повышается ЧЧС и ЧД. В области поражения появляется небольшое красное пятно, которое быстро увеличивается в размерах. Типичная локализация – крестцово-копчиковая область, лопатки, передняя и боковая часть грудной клетки, шея. На фоне отсутствия лечения флегмона новорожденных продолжает увеличиваться, температура тела достигает 39,5-40°C, возникает диарея и многоразовая рвота.
Через 5-8 часов с момента появления первых признаков флегмоны новорожденных под участками гиперемии развивается отек, а подкожная жировая клетчатка затвердевает. Как правило, к концу первых суток процесс распространяется на значительную площадь тела ребенка, четкая граница между пораженными и здоровыми тканями отсутствует. Также наблюдается эксикоз, потеря массы тела. В этот период имеется высокий риск развития сепсиса и образования гнойных очагов в других органах – возникают пневмония, перитонит, гнойный отит, нефрит и т. д.
Спустя 2-3 дня над участками флегмоны новорожденных появляется синюшность, может обнаруживаться флюктуация. К 5-7 дню кожные покровы истончаются, становятся мацерированными и отмирают – начинается процесс отторжения некротизированных тканей и формирование раны. На ее дне определяется подкожная жировая клетчатка, которая имеет темно-серый или багровый оттенок. Глубина дальнейшего отторжения зависит от активности процесса. Как правило, рана при флегмоне новорожденных достигает мышц и сухожилий, редко – костей. К концу 2 недели от начала заболевания пораженная кожа отделяется полностью, уменьшаются проявления воспалительного процесса. В ранах формируются грануляции. Процесс эпителизации зависит от размеров дефектов и общего состояния ребенка. При диметре раны, превышающем 5 см, необходимо проведение кожной пластики.
Диагностика флегмоны новорожденных основывается на анамнестических данных, физикальном обследовании и лабораторных тестах. Инструментальная диагностика при этой патологии не применяется. При опросе матери педиатр обращает внимание на соблюдение правил ухода за ребенком, наличие других очагов инфекции и иные возможные этиологические факторы. При осмотре младенца определяется поражение кожи и подкожной жировой клетчатки характерной локализации, интоксикационный синдром.
В общем анализе при флегмоне новорожденных в крови обнаруживаются неспецифические признаки воспаления – лейкоцитоз со смещением формулы влево до появления миелоцитов, повышение СОЭ. В некоторых случаях могут возникать анемические изменения – снижение уровня эритроцитов и Hb. В зависимости от развившихся осложнений могут выявляться и другие объективные и лабораторные признаки. Дифференциальная диагностика флегмоны новорожденных проводится с рожистым воспалением, склеремой и асептическим некрозом подкожно-жировой клетчатки.
Лечение флегмоны новорожденных хирургическое. Чем раньше будет проведено оперативное вмешательство – тем меньше распространится патологический процесс и более благоприятным будет прогноз. Суть операции заключается в нанесении на пораженную кожу ребенка множественных «насечек» – неглубоких разрезов, которые будут выполнять дренажную функцию. Как и все другие хирургические манипуляции в педиатрии и неонатологии, вмешательство проводится под наркозом, в исключительных случаях – под местным обезболиванием. Надрезы кожи выполняются на шахматном порядке с вовлечением здоровых тканей по периферии флегмоны новорожденных. Такое решение обусловлено тем, что в подкожной жировой клетчатке процесс распространяется дальше, чем это заметно на коже. После операции накладываются влажные повязки с растворами антисептиков. Каждые 2 часа осуществляется перевязка ран для контроля над распространением воспаления. При необходимости наносятся дополнительные «насечки».
При флегмоне новорожденных также показана антибактериальная терапия. Схема лечения зависит от тяжести состояния ребенка и распространенности воспалительного процесса. При слабой степени интоксикации и отсутствии признаков сепсиса используются пенициллины, при их недостаточной эффективности – в комбинации с аминогликозидами. При запоздалом обращении, сепсисе и тяжелом состоянии пациента антибактериальную терапию начинают с цефалоспоринов III-IV поколения совместно с аминогликозидами. Спустя 3-4 дня схему меняют в зависимости от результатов бактериального посева и пробы на чувствительность возбудителя к антибиотикам. При необходимости применяют дезинтоксикационную терапию, иммунотерапию и т. д.
Прогноз для детей с флегмоной новорожденных при условии ранней диагностики и адекватного лечения благоприятный. На фоне запоздалой диагностики или неадекватной антибиотикотерапии вероятность летального исхода очень высока. При поражении свыше 12% поверхности тела летальность составляет более 90%. Профилактика флегмоны новорожденных заключается в адекватном и регулярном уходе за ребенком, выполнении всех гигиенических процедур. Важную роль играет ранняя диагностика и лечение неонатальных гнойных заболеваний – мастита новорожденных, омфалита и т. д.
источник
В последние недели беременности гипофиз женщины начинает вырабатывать лактотропный гормон (ЛТГ), который легко проходит через плаценту и попадает в кровь плода. Вследствие этого у всех новорожденных, как мальчиков, так и девочек в первые трое суток после рождения наблюдается нагрубание сосков, возможны выделения из сосков типа молозива. Иммунная система новорожденных крайне несовершенна. Инфицирование открытых протоков молочных желез приводит к развитию тяжелого септического процесса, требующего срочного оперативного лечения и интенсивной антибактериальной и дезинтоксикационной терапии в условиях специализированного стационара.
В результате воспалительного процесса и хирургических манипуляций происходит повреждение зачатка молочной железы, что в последующем у девочек приводит к гипотрофии или даже полному отсутствию развития молочной железы, что проявляется тяжелым косметическим дефектом.
Абсцессом называют ограниченное скопление гноя в тканях и органах, отграниченное от окружающих тканей пиогенной мембраной.
Абсцессы развиваются в результате отграничения очага гнойного воспаления от здоровых тканей зоной воспаления и склероза. Чаще всего абсцессы возникают на месте первичного проникновения микробов в ткани (нестерильная инъекция, инородное тело, фурункул). При сепсисе в форме септикопиемии (очень редко) могут наблюдаться метастатические абсцессы вследствие гематогенного метастазирования возбудителей инфекции. При попадании в ткани веществ вызывающих некрозы ткани (скипидар, керосин) может возникнуть асептический гнойник.
Возбудителями инфекции при абсцессах чаще являются грам-положительные кокки (стафилококки, стрептококки), вызывающие в тканях гнойное воспаление с четкой линией демаркации. Грам-отрицательная и анаэробная флора встречается реже, поскольку для инфекционных процессов, вызываемых этими возбудителями характерен не гнойный, а гнилостный характер с распространенным некрозом тканей, опережающим развитие демаркационного воспаления.
Абсцессы чаще формируются в плотных (дерма, кость) либо хорошо васкуляризированных тканях и органах (мышцы, печень, селезенка), в которых быстрее происходят процессы демаркации за счет механических свойств ткани либо формирования мощного воспалительного вала. В слабо васкуляризированных рыхлых тканях инфекционный процесс протекает по типу флегмоны, то есть без отграничения.
Развитие абсцесса начинается с образования воспалительного инфильтрата, в центре которого, за счет экссудативного компонента воспаления, появляется полость с гноем, а по периферии, за счет продуктивного компонента воспалительной реакции формируется рубцовая соединительно-тканная капсула. Пораженные ткани в центре абсцесса постепенно лизируются ферментами лейкоцитов и микробов, в результате чего формируется полость с гноем, окруженная плотной капсулой. В дальнейшем спонтанное развитие абсцесса возможно тремя путями:
Прорыв гноя на поверхность кожи или слизистой оболочки. При этом происходит опорожнение гнойника. Полость абсцесса выполняется грануляционной тканью и происходит самоизлечение. В тех случаях, когда сообщение с внешней средой происходит через узкий извилистый ход или стенки абсцесса очень плотные, в полости абсцесса остается инфицированное инородное тело, самоизлечения не наступает. Развивается хронический абсцесс, гной из которого периодически опорожняется через свищ.
Прорыв гноя в клетчаточные пространства или серозные полости. При этом развиваются флегмоны или гнойные воспаления серозных полостей (эмпиема плевры при прорыве абсцесса легкого).
Развитие хронического абсцесса без свища за счет прогрессирования рубцовых процессов в капсуле абсцесса и постепенной резорбции содержимого гнойника (абсцесс Броди, как форма гематогенного остеомиелита).
Клиника и диагностика. Клиника складывается из общих симптомов гнойной интоксикации (гектическая лихорадка, общее недомогание, лейкоцитарная реакция со сдвигом формулы влево) и местных симптомов воспаления и объемного образования (пульсирующая боль и болезненность при пальпации и движении, наличие инфильтрата, гиперемия кожных покровов). При хронических абсцессах общие симптомы значительно регрессируют. Местные симптомы зависят от локализации и размеров абсцесса.
источник
Абсцесс — это острое гнойно-воспалительное заболевание. Возникает из-за проникновения гноеродной инфекции в организм. Абсцесс у ребенка встречается реже, но имеет более тяжелые последствия из-за несовершенства иммунитета в раннем возрасте. Чтобы вовремя вылечить патологию, нужно учитывать механизм развития гнойника и причины его появления.
Воспаление сопровождается ограниченным скоплением экссудата в тканях и органах. Гнойники возникают у взрослых и детей.
Причина появления — патогенные микроорганизмы, которые проникают из других очагов инфекции или внешней среды. Вероятность появления абсцесса у ребенка зависит от патогенности микроорганизма, иммунной резистентности.
Иммунитет человека имеет основное значение в защите от инфекций. Его снижение увеличивает риск инфекционных заболеваний.
Внедрившиеся микроорганизмы несут на себе антигены, благодаря которым взаимодействие с клетками иммунной системы ребенка вызывает каскад биохимических реакций, провоцирующих воспаление. В результате появляется отек, боль, кожа становится красной, горячей. К месту инфицирования устремляются лейкоциты, микрофаги, иные клетки, которые уничтожают носителей антигена. Образуется содержимое абсцесса — смесь ферментов и тел микроорганизмов, иммунных клеток, омертвевших тканей.
В условиях воспаления, рефлекторного стаза и гипоксии начинается образование соединительной ткани – пиогенной оболочки, которая отделяет гной от здоровых тканей. Экссудат продолжает накапливаться, симптоматика — усиливаться. У ребенка появляется высокая температура, признаки интоксикации, размеры образования увеличиваются.
Яркие проявления у ребенка или взрослого характерны для поверхностного расположения. В случае локализации абсцесса глубоко в тканях симптоматика может быть сглаженной.
Ребенок рождается с несовершенными защитными и адаптационными механизмами. С возрастом организм перестраивается, что может отразиться на общей резистентности к факторам внешней среды.
Несовершенные навыки самообслуживания, склонность пренебрегать правилами личной гигиены могут стать причиной инфицирования и формирования абсцесса.
Причины гнойничков у новорожденного на теле разнообразны. У ребенка чувствительная, нежная кожа. Количество слоев ороговевающего эпителия меньше, чем у взрослых, она хуже защищает.
Другая причина появления абсцесса у младенцев — заражение при проведении лечебных манипуляций.
Возможно проникновение инфекции через катетер, введенный в пупочную вену, при внутримышечных инъекциях, прививках.
Причина множественных абсцессов — сепсис, который развивается вследствие заражения ребенка при прохождении по родовым путям, разрыве плодного пузыря, инфекции половых путей матери, воспалительных процессах в плаценте, инфицировании культи пуповины и иных состояниях. Гнойники могут локализоваться в любом органе.
Гнойнички у новорожденного на теле могут появиться на фоне повреждений кожи, особенно при опрелостях. Важен правильный уход за малышом. Необходимо следить за заживлением культи пуповины. Она является входными воротами для инфекции при неправильном уходе.
Риск развития абсцесса повышается при недоношенности, длительной катетеризации, язвенно-некротическом энтероколите, врожденном иммунодефиците.
Возможные причины абсцесса у ребенка дошкольного возраста:
- гематомы, царапины, ссадины, другие повреждения кожи, слизистых;
- хроническая форма инфекций;
- паразитарные инвазии;
- острые заболевания органов брюшной и грудной полости.
- вторичный иммунодефицит на фоне частых заболеваний вирусной или бактериальной этиологии;
- острые и хронически заболевания ушей, горла, носа, зубов, десен;
- неправильная техника выполнения инъекций;
- патологии иммунной системы.
Детей дошкольного возраста отдают в сады, где они находятся в одном помещении с другими малышами. Риск заболеть повышается. Могут обостриться хронические инфекции ЛОР-органов, что приводит к распространению инфекционного агента на соседние органы.
Популярная проблема в дошкольном возрасте — кариес. Кариозные зубы могут стать причиной паратонзиллярного абсцесса при распространении воспаления на паратонзиллярную клетчатку. Осложнение характерно для детей, у которых в анамнезе есть хронический тонзиллит – воспаление глоточных миндалин.
Когда требуется экстренная хирургическая помощь, есть опасность гнойных осложнений. Особенно это касается патологий брюшной полости, когда происходит выход содержимого ЖКТ в полость, развивается перитонит – воспаление листков брюшины. Создаются условия для размножения патогенной микрофлоры в глубине тела. Иногда гной скапливается локально, формируется абсцесс, который необходимо вскрыть.
Развитию гнойных инфекций способствуют сопутствующие заболевания эндокринной и иммунной системы. Из-за сахарного диабета раны плохо заживают, создавая угрозу проникновения микроорганизмов вглубь тканей. Гнойнички на теле у ребенка могут появиться на фоне иммунодефицита, перейти в фурункулез, при котором прыщи появляются массово.
Доктор Комаровский утверждает, главным возбудителем абсцесса является золотистый стафилококк. Требуется терапия, направленная на стимуляцию иммунитета ребенка. Препараты для лечения доступны в любой аптеке.
Лечением абсцессов у детей занимается хирург. Сложностью для врача является поиск общего языка с маленьким пациентом, привлечение его внимания.
Первый этап лечения — диагностика. Нужно сдать кровь и мочу на анализы. После, учитывая самочувствие пациента, приступают к операции.
В случае расположения абсцесса во внутреннем органе требуется полостная операция. Подобное вмешательство тяжело переносится организмом. Были разработаны другие способы удаления. Используя УЗИ, вводят иглу в полость, удаляют гной. После вводят ферменты или антибиотики. Но такие операции проводятся редко, классический вариант дает результаты лучше.
Наиболее безопасный в плане осложнений метод — иссечение в пределах здоровых тканей. Нет инфицированной раны, кожу обрабатывают антисептиками, вырезают абсцесс, не вскрывая пиогенной оболочки. После накладывают швы. Нет риска распространения инфекции, рана заживает быстрее, косметический дефект менее заметен. При использовании косметических швов шрамы практически незаметны.
Ткани организма ребенка пластичны, раны заживают быстрее.
После удаления гноя проводят общую терапию. Назначают препараты разных групп: антибиотики, витамины, кровезаменители.
В случае фурункулеза, когда образуются множественные абсцедирующие прыщи, рекомендуется иммуностимулирующая терапия. Этим занимается иммунолог. Перед лечением абсцессов проводится исследование иммунного статуса организма ребенка.
Если у ребенка изменяется резко поведение — он становится вялым, капризным, отказывается от кормления — это свидетельствует о наличии заболевания, необходимо принимать меры.
Самолечение противопоказано. Самостоятельное назначение препаратов при абсцессе может навредить.
Если появилась сыпь с множественными гнойничками на теле у ребенка, нужно сразу проконсультироваться педиатром и дерматологом для уточнения диагноза. На первой неделе жизни у младенцев могут появиться высыпания на щеках, спине, подбородке, лбу. Это акне новорожденных, возникающее из-за перестройки гормонального фона. Проходит без лечения, когда произойдет восстановление нормального уровня гормонов.
Если в любой области появился инфильтрат красного цвета, горячий на ощупь, отмечается повышенная температура — нужно вызвать врача. Симптомы указывают на острое воспаление.
Последствия абсцесса у ребенка могут быть серьезными, лучше предупредить их развитие.
источник
Гнойный абсцесс — это опасное и неприятное состояние может поразить здоровье ребенка в любой момент и в любом возрасте. Чтобы не допустить серьезных осложнений, родители должны уметь вовремя распознать симптомы, чтобы обратиться за медицинской помощью.
Гнойный абсцесс — это воспалительный процесс, который возникает от скопления под кожей гноя. Нагноение отграничено мембраной, мешающей инфекции распространиться дальше на здоровые ткани. Однако пострадать от развития абсцесса может не только пораженная область, но и прилегающие к ней органы, так как разрастание воспаления, так как нагноении давит на ткани, вызывая сильную боль. Например, в случае развития гнойного абсцесса на ушной раковине может деформироваться хрящ и пострадать все ухо ребенка.
Абсцесс может поразить не только кожные покровы, но и внутренние органы ребенка. В зависимости от локации и протекания заболевания определяется несколько видов этого заболевания. Инфекция мягких тканей поражает области под кожей, где возникает нагноение. При паратонзиллярном абсцессе воспаляется клетчатка вокруг небных миндалин. Легочный абсцесс развивается вследствие неспецифического воспаления легких. Если инфекция поражает головной мозг ребенка, внутри черепа может образоваться ограниченное скопление гноя. Также абсцесс может возникнуть после проведения внутримышечной или подкожной инъекции, если кожа малыша очень чувствительна, или манипуляция была выполнена некорректно.
Любой абсцесс возникает вследствие вредоносной деятельности бактерий. Стрептококки, стафилококки, кишечная палочка и прочая патогенная микрофлора может проникнуть в организм ребенка извне. Многие из этих бактерий в небольшом количестве присутствуют на коже ребенка постоянно и при нормальных условиях не причиняют вреда здоровью. Но они могут активироваться и сильно размножиться в результате снижения иммунитета — например, если ребенок недавно переболел, или здоровье пострадало в результате стрессовой ситуации (например, акклиматизации). Нередки случаи активации патогенной микрофлоры в тот период, когда у малыша режутся зубки — в это время происходит небольшое общее ослабление организма.
Если абсцесс не глубокий, его симптомы легко обнаруживаются визуально. Родители могут заметить на коже малыша отек, покраснение и припухлости. Если абсцесс располагается глубоко в тканях, распознать его на вид будет сложно, но ребенок пожалуется на боль, если надавить в месте нагноения. У ребенка также можно наблюдать общие симптомы — поднимается температура тела, отмечается общая слабость, вялость, отказ от игры.
Гнойный абсцесс может развиваться стремительно, за считанные часы небольшое воспаление может развиться в гнойник больших размеров. Это весьма опасно — если давление содержимого в полости будет столь велико, что прорвутся стенки пиогенной мембраны, гной может попасть в кровяное русло, и это чревато развитием сепсиса. Это уже серьезная угроза здоровью.
Поэтому очень важно как можно скорее обратиться за медицинской помощью. Как только родители заподозрят вероятность развития гнойного абсцесса у ребенка, они должны немедленно посетить врача. После изучения всех симптомов малышу будет назначен общий анализ крови, чтобы определить уровень лейкоцитов в крови — защитную реакцию иммунной системы организма на чужеродное воздействие. Также возможна пункция гноя, чтобы подробно изучить его. В особых случаях может быть назначено рентгенологическое исследование или МРТ. Для определения тактики лечения важно и расположение абсцесса — в зависимости от локации нагноения могут понадобиться различные меры.
Родители должны понимать — самостоятельное лечение абсцесса в домашних условиях допустимо только в том случае, если воспаление удалось застать в самом начале. Но на такой стадии развития заболевания симптомы практически не выражены. Обычно обращение к врачу происходит тогда, когда развитие абсцесса уже зашло слишком далеко и здоровье ребенка в опасности. Серьезные нагноения лечатся только путем хирургического вмешательства. Капсулу с гноем необходимо вскрыть и очистить ткани. Чтобы воспаление не началось опять, ребенку понадобится активная антибактериальная терапия. Если здоровье ребенка пострадало очень сильно, есть вероятность удаления части прилежащих тканей органа.
Обычно такие манипуляции — перевязки и прием лекарств, — производятся в условиях стационара. Гнойный абсцесс — слишком опасное заболевание, чтобы рисковать вероятностью неправильной терапии или нарушения санитарных условий.
Любое заболевание проще предотвратить, чем лечить. Чтобы не допустить развития у ребенка гнойного абсцесса, родители должны с самого раннего детства приучать малыша к строгому соблюдению норм гигиены в быту, в каких бы условиях ни пришлось оказаться. Главный залог здоровья — это чистые руки. Дети должны совершать эту процедуру автоматически перед каждым приемом пищи и после того, как вернутся с улицы. Ежедневные водные процедуры также обязательны.
Особое внимание родители должны уделить укреплению иммунной системы ребенка, так как только она защищает здоровье организма. Лучше всего в этом вопросе поможет закаливание — оно должно стать естественным образом жизни для всей семьи. Также важно соблюдение режима дня и полноценное сбалансированное питание. Все эти меры на первый взгляд имеют мало отношения к процессам нагноения, но именно они позволят организму ребенка окрепнуть настолько, что у патогенной микрофлоры не будет шанса начать свою разрушительную деятельность.
А вот иммуномодулирующими препаратами увлекаться не стоит. Их ребенок может начать принимать только по рекомендации врача. Их воздействие на организм индивидуально в каждом случае, и даже хорошо зарекомендовавший себя препарат может не сработать в определенной ситуации.
источник
Особенности дренирования абсцессов мягких тканей:
1. Используют принципы изоляции для предупреждения заболеваний других новорожденных.
2. После дренирования берут кровь для посева.
3. Полость абсцесса не ушивают после вскрытия и дренирования.
4. Удаляют все ткани, подвергшиеся гнойному расплавлению, и полностью некротизированные.
5. Выполняют разрез кожи:
а. В соответствии с естественными складками кожи для уменьшения формирования рубца.
б. Достаточно широкий для полноценного удаления мертвых тканей и дренирования.
в. Простой линейно-крестообразный или овальный разрез, которые могут привести к формированию более грубого рубца.
6. Для абсцессов, расположенных на участках кожи, где необходим хороший косметический эффект, участках, подвергающихся значительному натяжению (то есть разгибательные поверхности) или участках с разросшейся рубцовой тканью (то есть местах, где ранее проводилось дренирование) отдают предпочтение колотому разрезу или игольной аспирации. Могут потребоваться многократные декомпрессии и/или отсроченный полноценный разрез и дренирование, если возникает повторное скопление гноя.
7. С особой осторожностью следует оперировать на участках, изобилующих сосудистыми и нервными структурами, например в паховой области, подколенной, локтевой ямке и области шеи.
8. В случае подозрения на инородное тело следует выполнить рентгенографию.
1. Распыляют хлорэтил над поверхностью абсцесса до побеления кожи. При необходимости местной анестезии лидокаин вводят подкожно иглой 25-го размера в свод абсцесса.
2. Проводят подготовку как для объемного вмешательства при дренировании абсцесса и как для малого вмешательства в случае его пункти-рования.
3. Обрабатывают ограниченный участок антисептиком (например, содержащим йод).
4. Аспирация. Можно выполнять одновременно с вскрытием и дренированием для подтверждения наличия гноя и сбора материала для посева. Проводят только аспирацию при расположении абсцесса в области, где лучше обойтись без разреза:
а. Присоединяют стерильную иглу к шприцу.
б. Вводят иглу в пустулу, полость абсцесса или продвигают на границе флегмоны.
в. Аспирируют материал из глубоких слоев патологического образования.
г. В случае если не удается получить материал, вводят 0,1-0,2 мл физиологического раствора и сразу аспирируют.
д. Обрабатывают материал для посева. Проводят окраску по Граму и посев на анаэробные или аэробные бактерии, окраску по Гимзе при подозрении на герпес. По показаниям выполняют другие специальные окраски.
5. Вскрытие и дренирование:
а. Вкалывают лезвие скальпеля и рассекают в точке максимальной флюктуации. Размер разреза должен быть наименьшим для адекватного дренирования (то есть равен длине полости абсцесса).
б. Берут образец для посева палочкой с ватным наконечником, если образец не был получен ранее при аспирации с помощью шприца и иглы.
в. Эвакуируют экссудат из абсцесса, осторожно надавливая пальцем или кровоостанавливающим зажимом, обернутым марлей. Соблюдают осторожность при зондировании абсцесса пальцем в случаях подозрения на инородные тела или фрагменты, поэтому рекомендуется обернуть кровоостанавливающий зажим марлей.
г. В случае необходимости вставляют кровоостанавливающий зажим типа «Москит» в полость абсцесса и раздвигают бранши, чтобы разрушить перегородки и удалить оставшийся гной. Следует помнить, что это может вызвать дискомфорт. Процедуру необходимо проводить бережно.
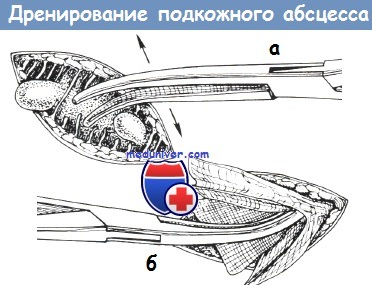
а — разрушение перегородок зажимом;
б — тампонирование раны.
6. Промывают область стерильным физиологическим раствором для удаления остатков гноя.
7. По показаниям вставляют полоску марли в полость абсцесса для остановки кровотечения и/или в качестве тампона в целях дренирования.
8. Накладывают сухую стерильную повязку.
9. Удаляют половину тампонирующей марли через 24 ч, а оставшуюся часть — через 48 ч. При некоторых крупных абсцессах может быть необходима многократная смена тампонов.
10. Проверяют рану в месте абсцесса и накладывают стерильные теплые примочки на 20-30 мин три раза в день до начала заживления, на что указывают следующие признаки:
а. Прекращение оттока отделяемого.
б. Формирование грануляционной ткани.
в. Разрешение местного воспаления тканей.
1. Инфицирование абсцесса или гематомы.
2. Ограниченное кровотечение.
3. Повреждение кровеносных сосудов, нервов или сухожилий (залегающих глубже полости абсцесса).
4. Неполное дренирование с рецидивирующим абсцедированием.
5. Генерализация инфекции.
6. Формирование рубца в месте дренирования, требующее пересадки кожи.
7. Уменьшение размеров молочной железы после неполного дренирования ее абсцесса.
— Вернуться в оглавление раздела «акушерство»
источник






