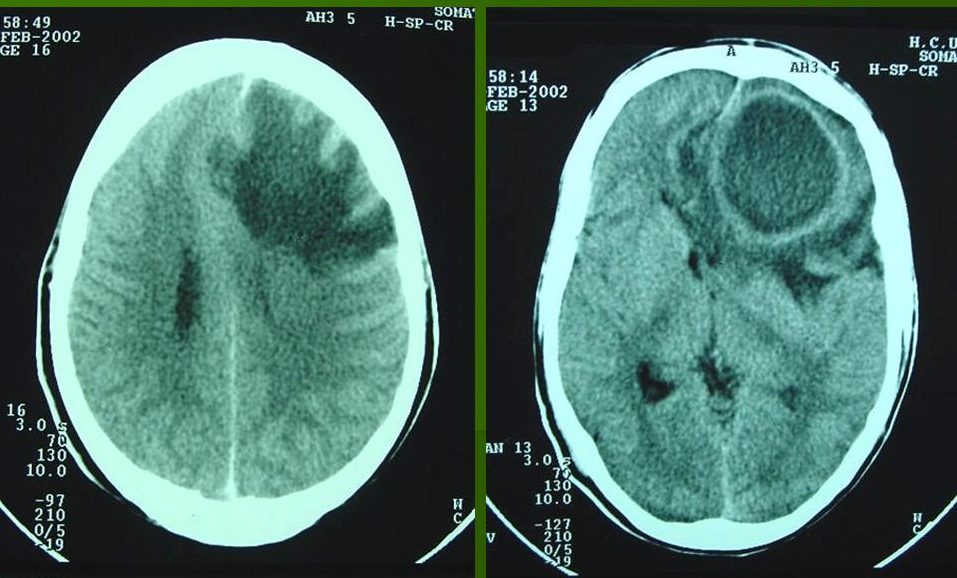
В клинике А. И. Финка (Куйбышев) наблюдали в 1998 г. абсцесс мозжечка при остром воспалении правого среднего уха, без перфорации барабанной перепонки, у мужчины тридцати семи лет, имевшего в прошлом люэс. Из симптомов внутричерепного абсцесса были отмечены: нормальная температура, жалобы на боли в затылке, вынужденное отклонение головы вправо, замедленный пульс, рвота, общая вялость, легкое промахивание вправо, отсутствие патологических рефлексов, прогрессирующая спутанность сознания, и только накануне летального исхода появился нистагм в сторону больного уха и парез отводящего нерпа. В день операции пульс 18, багровое лицо.
В оперированном отростке патологии не было обнаружено. Пункция мозга и мозжечка гноя не дала. Лишь секция обнаружила гнойник в правом полушарии мозжечка.
Wan den Wiklenberg в Лувене (Бельгия) наблюдал абсцесс мозжечка у шестилетнего ребенка, заболевшего впервые в феврале 1038 г.; единственным симптомом было повышение температуры, причем только по исключению предположили, что причиной фебрилитета является острый катарральный отит; в июне произвели антротомию, но мастоидита не оказалось.
Между тем, состояние ребенка прогрессивно ухудшалось. Лейкоцитов — 25 000. Появилось промахивание; отмечен венозный стаз глазного дна, нистагм. На основании указанных явлений была произведена повторная операция с обнажением мозжечка, саггитального полукружного канала и сигмовидного синуса — все-таки нигде гноя не обнаружили.
После этой реоперации мозжечковые симптомы усилились, появились замедленный пульс и диплопия, рвота и бесконечная зевста, ригидность затылка, сонливость и ослабление сфинктеров. В этом тяжелом состоянии 16/VIII вторичная реоперация с двукратной пункцией обнаружила абсцесс мозжечка.
Следовательно, и здесь абсцесс мозжечка развивался без одновременного гноетечения из уха.
Hybasek наблюдал два случая абсцесса мозжечка при остром отите.
В одном случае у мужчины, 42 лет, на четвертой недело острого правостороннего отита и мастоидита во время операции был выявлен экстрадуральный и персинуозный абсцесс и пахименингит; через неделю после операции появились ясные признаки абсцесса правого полушария мозжечка; операция подтвердила этот диагноз.
В другом случае, у юноши 16 лет, появились признаки абсцесса мозжечка на девятый день после начала острого отита и мастоидита. Операция обнаружила экстрадуральный и перисинуозный абсцесс, пахименингит и абсцесс мозжечка.
Гешелин наблюдал абсцесс мозжечка при остром отите с мутной, но целой барабанной перепонкой и нормальным слухом.
Гиндес и Соколянский наблюдали абсцесс мозжечка и серозный менингит при целой барабанной перепопке у женщины, перенесшей острый отит. И. Блюм сообщил свой случай абсцесса правой височной доли мозга при остром катарряльном отите у восемнадцатилетней больной, оперированной по поводу зигоматита при неперфорированной барабанной перепонке. Абсцесс мозга даже но подозревался. Больная после операции неожиданно экзитировала, секция обнаружила абсцесс височной доли.
P. nonius собрал в литературе двадцать случаев абсцесса мозга при целой барабанной перепонке.
Schmiegelow лично наблюдал пять абсцессов мозга при целой барабанной перепонке. В одном случае, у мужчины 41 года, появилась сензорная афазия, но прекратившаяся после обычной трепанации сосцевидного отростка. Реоперация выявила абсцесс височной доли.
Шварц (в Херсоне) наблюдал больного с острым отитом, вызвавшим на десятый день мастоидит и абсцесс височной доли мозга.
Рутенбург (в Ленинграде) наблюдал абсцесс затылочной доли мозга, появившийся через три недели после возникновения острого отита.
О. Веек демонстрировал в Венском ЛОР обществе старика, восьмидесяти лет, с абсцессом височной доли, который развился через три дня после начала острого отита, и сообщил о другом больном, у которого абсцесс височной доли развился через двенадцать дней, после начала острого отита.
Сюда можно включить и случай 2, приведенный нами в первой части.
Таким образом, период развитая отогенного внутричерепного абсцесса при остром отите колеблется в пределах от нескольких дней до многих месяцев. Эти абсцессы протекают в различных вариантах: либо кратковременное гноетечение отмечается за несколько недель до выявления внутричерепного гнойника; либо, наблюдаются сперва мастоидит при неперфоративном отите, а затем и гнойник мозга; либо имеет место отит без гное, течения, синус-тромбоз, а потом абсцесс мозжечка и т. д.
Такого рода эксквизитные случаи заслуживают внимания наравне с другими вариантами абсцесса мозга, поскольку последние вообще не часто встречается. И вот при всей своей редкости они еще могут вызвать затруднения в диагностике самым неожиданным сочетанием привходящих обстоятельств.
О том, что гнойники мозга развиваются и при остром воспалении среднего уха с гноетечением и мастоидитом,— никаких сомнений теперь нет. Правде, такие случаи встречаются реже, чем мозговые абсцессы при хронических гнойных отитах.
Но постепенно выясняется, что и среди этих редких случаев попадаются внутричерепные гнойники при таких вариантах острых отитов, которые даже не сопровождаются перфорацией барабанной перепонки и протекают иногда без гнойного процесса в полости среднего уха.
источник
Абсцесс головного мозга является очаговым гнойным процессом в паренхиме мозга, окруженным областью энцефалита.
Абсцесс головного мозга является вторичным по отношению к среднему отиту и отображает бимодальное распределение по возрасту, с пиками в педиатрической возрастной группе и в четвертом десятилетии. В большинстве случаев соотношение мужчин и женщин составило 3:1. Средний отит являлся основной причиной абсцесса головного мозга в прошлом, в настоящее время намного реже.
Хронический средний отит чаще вызывает абсцесс головного мозга, чем острый средний отит, холестеатома в настоящее время встречается в большинстве случаев. Большинство авторов сообщает, что отогенные абсцессы головного мозга, скорее всего, будут расположены в самом мозге (височной доле), чем в мозжечке; однако, большинство абсцессов мозжечка связаны с инфекциями среднего уха. С другой стороны, Murphy и Dubey обнаружили, что отогенные абсцессы чаще встречаются в мозжечке.
Смертность, связанная с отогенным абсцессом головного мозга, в эпоху антибиотиков продолжает снижаться. Bento и Migirov недавно зарегистрировали в общей сложности 14 пациентов с абсцессами головного мозга или мозжечка без смертельного исхода. Абсцессы мозжечка имеют большую вероятность летального исхода. Перманентные неврологические осложнения обычно связаны с абсцессами головного мозга.
В обзоре Penido отогенных внутричерепных осложнений постоянные неврологические осложнения, которые развились у всех восьми пациентов, были вторичными по отношению к абсцессу головного мозга.
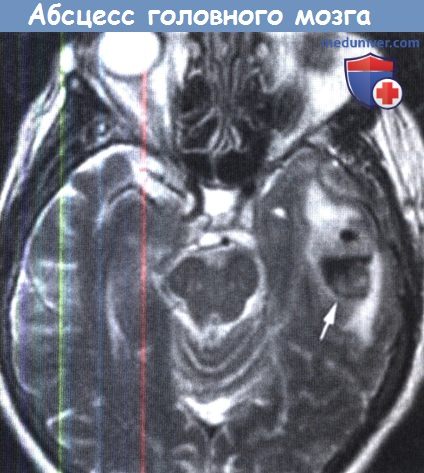
являющийся осложнением среднего отита.
а) Патофизиология. В абсцессе головного мозга, как правило, представлено множество организмов. Полимикробные культуры с высоким содержанием анаэробов представлены в различных исследованиях. Стрептококки и стафилококки— наиболее часто встречающиеся грамположительные микроорганизмы, выделяемые из абсцессов головного мозга. Escherichia coli и Proteus, Klebsiella и Pseudomonas являются типичными обнаруживаемыми грамотрицательными штаммами.
Микробиология абсцесса головного мозга зависит от иммунного статуса хозяина. Интересно отметить, что Н. influenzae редко встречается при отогенных абсцессах головного мозга.
Абсцесс головного мозга может быть результатом любого из трех процессов:
(1) близлежащего очага инфекции, такого как средний отит;
(2) гематогенного распространения из отдаленного очага инфекции, такого как хроническое гнойное поражение легких и
(3) черепно-мозговой травмы или операции в области головы.
Отогенные абсцессы головного мозга часто являются результатом венозного тромбофлебита, а не прямого поражения твердой мозговой оболочки. Пять процентов абсцессов головного мозга возникают вскоре после мастоидэктомии, например, когда в созданной открытой полости сосцевидного отростка сохраняется резидуальное воспаление.
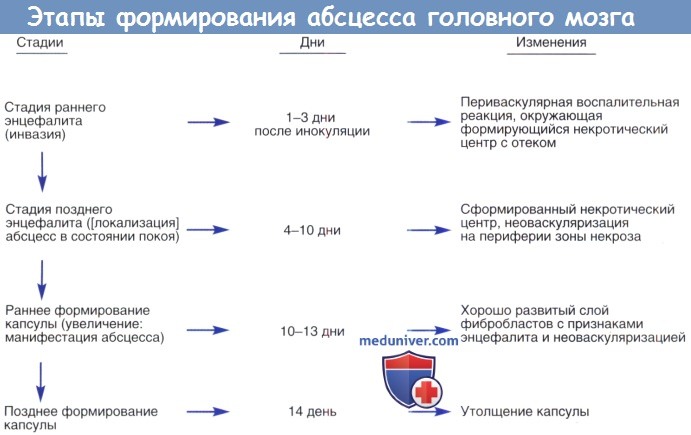
Тромбофлебит обычно сопровождает формирование абсцесса головного мозга и должен быть пролечен соответствующим образом. Остеомиелит или грануляционная ткань вызывают ретроградный тромбофлебит дуральных сосудов, которые заканчиваются в белом веществе головного мозга, приводя к энцефалиту. Этот очаговый энцефалит прогрессирует до некроза и размягчения мозговой ткани (локального нагноения) с окружающим отеком. Примерно в течение двух недель капсула абсцесса окружается формирующейся грануляционной тканью.
Формирование абсцесса головного мозга представляет собой путь от энцефалита к хорошо инкапсулированному некротическому очагу; тем не менее, многие авторы описали этапы формирования абсцесса мозга. Инкапсуляция более четко определяется в кортикальной части по сравнению с желудочковой, возможно, это объясняет склонность абсцессов к разрыву медиально в систему желудочка, а не в субарахноидальное пространство.
Созревание абсцесса головного мозга зависит от локальной концентрации кислорода, поражающего микроорганизма и иммунного ответа реципиента.
б) Клиническая картина. Пациент выглядит очень «изможденным» и вялым и часто жалуется на глубокую костную боль. Иногда, вялотекущий мастоидит может вызвать абсцесс головного мозга. Зловонные, сливкообразные выделения из уха указывают на молниеносный, разрушительный процесс. Формирование абсцесса головного мозга проявляется триадой:
(1) головная боль,
(2) полноценная лихорадка и
(3) нарушения координации.
В последнее время полная триада встречается не часто. Симптомы могут проявляться за две недели до полного формирования абсцесса. Очаговая симптоматика зависит от расположения абсцесса. Абсцессы мозжечка провоцируют головокружение, атаксию, нистагм и рвоту. Поражения височной доли могут вызвать судороги. Обычно присутствуют сопутствующие признаки менингита. Отек диска зрительного нерва часто встречался в третьей стадии формирования абсцесса.
в) Компьютерная томография. КТ является очень полезной в оценке пациента с подозрением на отогенный абсцесс головного мозга. Сканирование обеспечивает раннее выявление абсцессов и улучшение результатов. Абсцесс головного мозга выглядит как гипоин-тенсивная зона, окруженная областью отека, такая конфигурация, известна как признак «кольца». Для оценки эффектов лечения, определения срока хирургического вмешательства может быть рекомендована серия КТ-исследований
МРТ также оказалась полезной и превосходит КТ в выявлении тонких изменений в паренхиме головного мозга и в выявлении распространения абсцесса в субарахноидальное пространство или в желудочек.
Одним из ограничений МРТ является то, что она не может представить подробную информацию о височной кости; таким образом, для оценки височной кости требуется выполнение КТ.
г) Лечение абсцесса головного мозга при отите. Пациент должен быть госпитализирован с немедленным лечением высокими дозами соответствующего антимикробного препарата. Лечение абсцесса головного мозга имеет приоритет над лечением первичного очага инфекции, потому что пациент тяжело болен и нейрохирургическая операция может спасти жизнь. Сначала пациент должен быть стабилизирован неврологически; только затем оперируют ухо, являющееся первичным очагом инфекции.
В настоящее время хирургическое лечение абсцессов головного мозга является спорным вопросом в связи с улучшенной диагностикой и наличием более эффективных антибиотиков. Решение иссекать или дренировать абсцесс головного мозга является одним из таких спорных моментов. Williams рекомендует аспирацию с высокими дозами соответствующих антибиотиков, считая, что этот режим связан с меньшим количеством постоянных неврологических осложнений. Le Beau et al. рекомендуют полное удаление, потому что считают, что это приводит к снижению смертности.
Нет единого мнения и о том, требуется ли нейрохирургическое вмешательство вообще, потому что внутривенное введение новых и более эффективных антибиотиков может привести к полному разрешению мелких абсцессов головного мозга, устраняя необходимость оперативного вмешательства.
источник
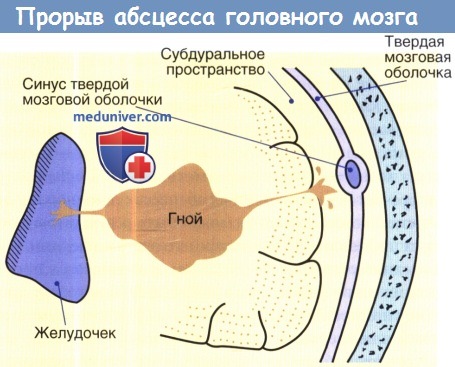
Абсцесс мозга при остром отите встречается гораздо реже, чем при хроническом отите. Обычно он располагается в тех долях мозга, которые находятся в непосредственном соседстве с височной костью, т. е. в височной доле мозга и в мозжечке. Абсцесс мозга и мозжечка может развиваться контактным путем, т. е. когда разрушение в височной кости доходит до мозговых оболочек, образуя экстра- и субдуральный абсцесс или тромбофлебит синуса: абсцесс мозга в таких случаях является дальнейшим этапом распространения воспалительного процесса. Иногда абсцесс образуется вследствие перехода инфекции по сосудистым каналам крыши барабанной полости и антрума.
Абсцесс мозжечка нередко является осложнением гнойного лабиринтита, причем инфекция проникает через внутренний слуховой проход.
Симптоматика зависит от локализации и величины абсцесса, характера и силы реакции окружающей мозговой ткани. Наблюдающееся, как правило, повышение внутричерепного давления обусловливает ряд характерных явлений и признаков. В зависимости от указанных обстоятельств абсцесс мозга или мозжечка дает в одних случаях яркую, характерную и очерченную симптоматику, в других же клиническая картина очень бедна, или симптомы вовсе отсутствуют.
Течение абсцесса мозга принято делить на три периода: скрытый, явный и заключительный. Однако во многих случаях скрытый период остается незамеченным и подозрение на абсцесс возникает уже при выраженных очаговых или общемозговых явлениях, а иногда, правда, в редких случаях, абсцесс распознается лишь при прорыве гнойника в желудочки мозга. Тем не менее внимательное клиническое наблюдение за больным, как правило, позволяет заподозрить абсцесс мозга и в скрытом периоде.
Наиболее характерными симптомами в скрытом периоде абсцесса являются упорная головная боль и замедление пульса.
В более поздней стадии можно отметить изменения психики и поведения: апатия, вялость, сонливость; больной отвечает на вопросы не сразу и неохотно, что указывает на известную заторможенность, иногда же отмечается обратное — чрезмерная болтливость. Одни больные теряют аппетит, у других он чрезмерно возрастает. Температура, если не вовлечены мозговые оболочки, обычно нормальная или субфебрильная.
При развитии абсцесса в левой височной доле у большинства больных отмечаются очаговые симптомы, а именно сензорно-амнестическая афазия: больной не может назвать те или иные предметы, но указывает, для чего они служат, иногда путает названия предметов. При абсцессах мозжечка наблюдается атаксия, расстройство равновесия при стоянии и хождении и нарушение координации между отдельными мышечными группами на пораженной стороне (адиадохокинез, промахивание при пальце-носовой и указательной пробах) и спонтанный, обычно крупноразмашистый нистагм в больную сторону.
Головокружение, тошнота или рвота, нистагм и нарушение равновесия наблюдаются также гари лабиринтите. Чтобы отличить мозжечковый нистагм от лабиринтного, можно пользоваться следующими данными: II) при гнойном лабиринтите нистагм направлен в сторону здорового уха; при осложнении лабиринтите абсцессом мозжечка нистагм направлен в сторону больного уха; 2) нистагм так же, как и другие спонтанные симптомы (падение и др.), при лабиринтите постепенно проходит, при абсцессе же мозжечка он те только да ослабевает, а часто даже усиливается.
Не только при расположении абсцесса в «немых» областях мозга (в правой височной доле, теменной и т. д.), но и при абсцессах левой височной доли и мозжечка очаговые симтомы могут совершенно отсутствовать. Это обстоятельство, хорошо известное клиницистам, показывает, что отсутствие очаговых симптомов не дает права отвергать диагноз абсцесса мозга. В связи с этим особенно важное значение для диагностики приобретают общемозговые симптомы абсцесса мозга. Эти симптомы обусловлены повышением внутричерепного давления и отеком мозга, главным образом вокруг очага размягчения.
Парезы и параличи конечностей, патологические рефлексы, параличи глазодвигательного, отводящего, лицевого нервов, изменения со стороны глазного дна в виде застойного соска, иногда судороги — все эти симптомы в тех или иных сочетаниях встречаются в явной стадии абсцесса мозга. Часто абсцессу мозга сопутствует воспаление мозговых оболочек. Клинически это проявляется ригидностью мышц затылка, симптомом Кернига. Вспышка менингита обычто влечет за собой резкое повышение температуры.
Следует указать, что отек мозга, часто сопровождающий экетрадуральный или субдуральный абсцесс, а также энцефалит, менингит, арахноидит могут в некоторых случаях давать симптомы, симулирующие клиническую картину абсцесса мозга (так называемые ложные абсцессы мозга).
В заключительной стадии абсцесс прорывается в желудочек или в субарахноидальное пространство и развивается разлитой гнойный менингит.
Следовательно, появление в течении острого отита или мастоидита упорной головной боли, замедления пульса, тошноты или рвоты должно вызвать у лечащего врача подозрение на абсцесс мозга. Это подозрение еще больше возрастает и переходит почти в уверенность, если имеется афазия амнестичеокая или сензорная или чаще комбинация их, а также симптомы повышенного черепного давления (застойный сосок). Для абсцесса мозжечка характерны те же симптомы, за исключением афазии, но особенно головокружение, нистагм и атаксия.
источник
Абсцесс головного мозга – это патология, при которой в области черепа образуется гнойный очаг тканей мозга. Заболевание не самостоятельное, его диагностируют как последствие травмы или поражения мозга разными инфекционными болезнями.
Абсцессы мозга делятся на несколько форм, которые отличаются местом развития болезни и ее течением:
- Внутримозговые (развитие инфекции в сером веществе);
- Субдуральные (накопление гноя под твердой оболочкой);
- Эпидуральные (очаги находятся над оболочкой мозга).
Заражение может произойти несколькими способами: через открытую травму черепа, инфицированный тромб, послеоперационные осложнения, воспалительные заболевания в ушах, носовых пазухах, горле.
Инфекции мозга могут возникать в последствие хирургического лечения менингита, вентрикул среди пациентов с ослабленным организмом.
При открытой черепно-мозговой травме гнойники поражают мозг после попадания в рану инфекции напрямую. Распространенные причины заражения: травмирование в бою, пулевое ранение, последствия взрывов, аварий, нападений.
Такие случаи встречаются приблизительно у 15-20% людей попавших в перечисленные ситуации.
Через кровь (гематогенно) заражение происходит из-за таких заболеваний легких: необратимые процессы в бронхах, гнойного плеврита, пневмонии и других воспалений.
Но зафиксированы случаи, когда очаг возникал в пищеварительном тракте из-за таких заболеваний: сепсис, воспаление в тканях хронического и острого характера.
В указанных ситуациях заражение происходило через инфицированный тромб, который попадал в мозг, а дальше фиксировался в сосудах и способствовал развитию абсцесса.
При наличии у пациента гайморита или других гнойно-воспалительных процессов носовых пазух, инфекционных заболеваний в ушах, болезнь может добраться до мозга разными путями.
Часто фиксируются случаи проникновения через твердые ткани мозга или поражение инфекцией синусов или вен твердых оболочек.
- Контактные поражения. Самые распространенные абсцессы обусловленные отитами, мастоидитами, гнойными заболеваниями костей черепа и прилегающих участков тела (нос, глазницы, мозговые оболочки).
Отогенные абсцессы головного мозга имеют самое большое распространение. Гнойные отиты чаще заканчиваются абсцессом, через инфекцию в ушах.
Болезнь проникает из височной кости, через барабанную перепонку к средней черепной яме, вызывая заражение височной доли мозга. А если отогенный очаг распространится на заднюю яму черепа через сигмовидную пазуху – абсцесс мозжечка.
Сначала развивается воспаление твердой оболочки, дальше паутинной и переходит в гнойный энцефалит. Риногенные очаги располагаются в лобных частях.
Редко по причине инфицированного тромба заболевание может углубиться и развиваться намного глубже первичного заболевания.
- Метастатические нагноения связаны с заболеваниями легких, но его могут усложнять такие патологии как: язвенный эндокардит, воспаления костных тканей, другие гнойные болезни.
Заражение происходит из-за эмболии, поэтому эти абсцессы не ограничиваются одним местом локализации. У 25 – 30% пациентов метастатические образования находятся в глубоких отделах белого мозгового вещества.
- Травматические – результат проникающей травмы головы. В этом случае в начале, повреждается твердая оболочка и через периваскулярные щели инфекция доходит до мозговой ткани.
Если во время травмы в голову попало инородное тело, то в 99% с ним попадет и инфекция.
- Патоморфология. Формирование заболевания проходит несколько стадий:
- 1 стадия (1-3 дня) наблюдается энцефалит – это начальное воспаление мозга. Самый легкий период, болезнь поддается излечению благодаря антибактериальной терапии или проходит самостоятельно путем рубцевания.
- 2 стадия (4-9 дней). В абсцессе уже образовался гнойник, который с каждым днем увеличивается в объёмах, если не обращаться к медикам.
- 3 стадия (10-13 дней). Вокруг гнойной полости образуется защитная пленка, которая не дает образованию распространяться дальше.
- 4 стадия (3 неделя). Пленка полноценно уплотнилась. В некоторых случаях начинается регресс болезни или вокруг капсулы образовываются новые очаги заражения.
Всё зависит от лечения и организма больного. Если пациент ослаб после смежной протекающей болезни, то и предыдущие стадии могут развиваться гораздо медленнее.
Распространителями абсцесса являются такие микроорганизмы: стрептококки, бактероиды, протеи, стафилококки, аспергиллы. Последние доминируют у пациентов с ВИЧ-инфекциями, так как синдром уничтожает защитную реакцию организма.
Клинические выражения гнойника делятся на 3 группы: общеинфекционные, общемозговые, очаговые.
Общеинфекционные признаки характеризуются повышением температуры тела, иногда перепадами (резко поднялась, резко спала), бледность, слабость, похудение, озноб, повышенная потливость, анализ крови показывает аномальное количество лейкоцитов.
Общемозговые признаки появляются, когда абсцесс уже увеличился в объёмах. Давление повышается, а с ним усиливается головная боль, начинается рвота, снижается пульс.
Через короткое время человек начинает плохо видеть, из-за образовавшегося воспаления за глазным яблоком, а потом ощущается оглушенность, сонливость. У пациентов с запущенной болезнью не редки эпилептические конвульсии и кома в дальнейшем.
Очаговые признаки зависят от места расположения болезни (лобная зона, виски). Абсцессы поражающие глубинные участки могут проходить без явных симптомов.
Отогенные иногда могут появляться на противоположной стороне воспалению. Симптомы, при которых зарождается болезнь: повышенное давление, отеки, головные боли.
Первый период заболевания, как правило, проходит с ярко выраженными симптомами на фоне высокой температуры. Головные боли беспокоят человека утром и ночью.
Связанно это с тем, что в положении лежа происходит большое выделение жидкости спинного мозга, которая не успевает всасываться и вызывает повышение давления.
Тошнота, рвота, упадок сил, темные круги под глазами, обморочные состояния, потливость – все эти симптомы появляются группами или отдельно.
Пациент не всегда может предположить о серьезности своего заболевания, так как все вышеперечисленное напоминает обычную простуду, с которой люди ходят на работу.
Абсцесс головного мозга диагностируют на основе данных о смежном заболевании или по наличию симптомов. Анализы мочи и крови не дадут возможности собрать нужную информацию. Лейкоцитоз наблюдается приблизительно у половины пациентов, у других его нет.
Увидеть точную картину врачу поможет проведение эхоэнцефалоскопии, которая покажет патологию срединных структур мозга в полушариях.
На краниограммах будет видно, почему повышается давление, а также признаки инфекции в носовых пазухах, височных костей, неврита глазного нерва.
Спинномозговую пункцию желательно не проводить при наличии повышенного давления, а некоторые медики, считают ее противопоказанной.
В процессе извлечения цереброспинальной жидкости могут ущемиться миндалины мозжечка в районе затылка (если речь об абсцессе мозжечка) или в районе височных долей (если абсцесс височной доли).
Поэтому, если заболевание сопровождается повышенным давлением, лихорадкой, неврологией анализ откладывают до точного установления диагноза.
КТ показывает хорошие результаты в диагностике головного мозга. Во время процедуры отслеживаются изменения придаточных пазух носа, среднее ухо, сосцевидные отростки. Дополняются данные рентгеном грудной клетки. Эффективность КТ на практике 95%.
Среди преимуществ можно выделить следующие: обнаружение точного местонахождения патологии, изменения структур мозга, отечностей, гидроцефалии и точное определение стадии развития болезни.
МРТ на сегодняшний день не уступает по эффективности КТ.
Диагностика позволяет получить максимум данных по плотности капсулирования, различает серое и белое вещество (лучше, чем КТ), может работать в разных режимах, показывать информацию с разных сторон абсцесса и фиксирует прорыв гнойника.
Для постановки диагноза «абсцесс головного мозга» МРТ более подходит по чувствительности и эта диагностика менее токсична для организма больного.
Лечение зависит от локализации болезни, её стадии, размера и общего состояния больного. Лечащий врач может использовать как щадящие методы, так и хирургическое вмешательство.
Если с момента зарождения абсцесса еще не прошло 2 недели, то назначается медикаментозное лечение. Оно заключается в приёме антибиотиков, в которые входят: пенициллин, хлорамфеникол, цефотаксим.
Эти фармокологические средства значительно снизили смертность среди больных абсцессом ещё в сороковых годах. Препараты пациент принимает в течение 4-8 недель, но не позже чем за 4 недели до операции.
На данный момент ещё не проводились исследования, которые доказывают преимущества введения антибиотика внутрь гнойника.
Более того, большинство медиков не хотят рисковать, чтобы абсцесс не разорвался, и отдают предпочтение меропену, который хорошо проникает в очаг болезни.
Кортикостероиды, которые назначаются при опухолях, в этом случае стараются не применять, так как они препятствуют работе указанных веществ и не дают сформироваться капсуле вокруг зоны поражения.
Доказано, что совместная работа гормональных препаратов с антибиотиками искажает представление о стадии развития болезни и её размерах.
Антибактериальная терапия позволяет выздоравливать людям, которых госпитализировали на ранних стадиях.
Дальше это только подготовка к хирургическому вмешательству. Врачи клиник на данный момент практикуют полное удаление абсцесса или его дренирование. Пунктуационная аспирация применяется на ранних стадиях или на этапе церебрита.
Её эффективность доказана в случаях, когда гнойник расположен глубоко в голове. Если неврология больного покажет наличие воздуха в абсцессе или ухудшение общего состояния пациента – новообразование нужно удалять.
Полное извлечение капсулы поможет предотвратить повторное заражение, но операцию нужно проводить осторожно, без нарушения целостности образования. Дальше антибиотики следует применять в течение 3 дней с постоянным наблюдением пациента.
После выздоровления человек может вернуться к полноценной жизни. Только у 30% людей наблюдаются судороги, эпилептические припадки, у остальных неврологическая картина нормальная.
10% заболеваний заканчиваются смертью и только в тех случая, когда человек поступил с очень запущенной болезнью.
Профилактика заболевания
Раннее диагностирование воспалительных заболеваний и полноценное их лечение могут предотвратить развитие абсцесса. Во время травмирования головы, необходимо как можно скорее обработать рану антибактериальными препаратами.
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
Абсцесс головного мозга (АМ) представляет собой ограниченное капсулой скопление гноя в паренхиме мозга. Развивается чаще всего в результате проникновения в мозговую ткань бактерий, грибов или простейших микроорганизмов.
Несмотря на появление сильнодействующих антибактериальных средств и достижения микробиологической и радиологической диагностики, заболеваемость АМ сохраняется на сравнительно стабильном уровне. Соотношение мужчин и женщин составляет 2:1 при том, что средний возраст заболевших 35 – 45 лет. В 25% случаев АМ развивается у детей и подростков моложе 15 лет. До 2-х лет встречается редко (последствие менингита, вызванного Citrobacter diversus или другой грамотрицательной флорой). Максимальные пики развития АМ после среднего отита, как правило, приходятся на детский возраст и после 40 лет, тогда как абсцессы после синуситов чаще встречаются в возрасте от 10 до 30 лет. В то же время АМ являются основным видом внутричерепных инфекций у больных с ВИЧ. Так, распространенность токсоплазмозного энцефалита среди больных ВИЧ составляет от 2,6 до 30,8%.
До широкого применения антибиотиков основными возбудителями АМ являлись золотистый стафилококк, стрептококки и коли-бактерии, а у 50% больных возбудитель вообще не определялся. Совершенствование диагностических методов привело к уменьшению числа “стерильных” абсцессов и выявило роль анаэробных бактерий в развитии АМ.
В настоящее время считают, что 30–60% АМ являются результатом смешанной инфекции. При этом аэробные бактерии выделяют в 61% случаев, а анаэробы – в 32%. Половину всех аэробных культур составляют аэробные или микроаэрофильные стрептококки, выделяемые у 70% больных с АМ. К наиболее часто выделяемым стрептококкам относят принадлежащие к группе Streptococcus intermedius (Streptococcus anginosus, Streptococcus constellatus, Streptococcus milleri и др.).
S. Aureus выделен у 15% больных, в большинстве – это люди с черепно-мозговой травмой (ЧМТ) или перенесшие нейрохирургическую операцию.
Аэробные грамотрицательные бациллы (Proteus sp., E. coli, Klebsiella sp., Enterobacter sp. и P. aeruginosa) были выделены у 23–33% больных; 5–10% случаев составляют виды Haemophilus, в основном Haemophilus aphrophilus.
Анаэробные культуры чаще всего выделяют при АМ у больных с инфекцией легких и хроническими отитами, к ним относятся Bacteroides sp. (включая Bacteroides fragilis), Fusobacterium sp., Prevotella sp., анаэробные стрептококки и Clostridium sp.
Локализация и источник образования АМ позволяют предположить вероятного возбудителя процесса. Например, синусит чаще вызывается представителем группы S. intermedius и является источником АМ, локализующегося в лобной доле мозга, при этом сфеноидальные синуситы чаще вызывают АМ. При хроническом синусите одновременно выявляют нескольких возбудителей в соотношении аэробов к анаэробам, равным 1:1,5. Стафилококки, как правило, являются возбудителями посттравматических и послеоперационных АМ.
Абсцесс височной доли чаще развивается как осложнение среднего отита и обусловлен смешанной инфекцией. Возбудителями острых средних отитов, осложненных развитием АМ, являются S. pneumoniae, H. influenzae и Moraxella catarrhalis. Другие стрептококки, грамотрицательные анаэробы (включая P. aeruginosa, анаэробные кокки и Bacteroides sp.), являются основными возбудителями хронических средних отитов и связанных с ними АМ у 33% больных.
В 85–95% случаев мозжечковые АМ обусловлены мастоидитами. У 10% больных АМ являются одонтогенными. Однако и у больных с “криптогенным” АМ часто выявляют периапикальные абсцессы.
Следует отметить, что пневмококки, менингококки и H. influenzae редко выделяют из АМ, даже при гнойных менингитах. Диагноз пневмококкового АМ требует немедленного обследования больного на наличие предрасполагающего фактора – вируса иммунодефицита.
У больных со сниженным иммунитетом возбудителями АМ могут стать грибы, а Toxoplasma gondii типична для АМ у больных СПИДом. При нейтропениях чаще выделяют аэробные грамотрицательные бактерии, Candida sp., Aspergillus sp. или zygomycosis. В 50% случаев АМ, развивающиеся после пересадки костного мозга, обусловлены Aspergillus sp. и сопровождаются высоким уровнем летальности. У больных с нарушениями клеточного иммунитета возбудителями АМ являются T. gondii, Nocardia asteroides, L. monocytogenes, Myco-bacterium sp. или Cryptococcus neoformans.
Обзор литературы за прошедшие полвека показал, что в 45% случаев развитие АМ было обусловлено контактным распространением (отиты или синуситы). При этом в последние 10 лет отмечается снижение числа отогенных АМ, связанное с применением современных антимикробных средств. Контактное распространение инфекции происходит в основном по одному из двух главных механизмов: при прямом распространении через зону, прилегающую к остеиту или остеомиелиту, или при ретроградном распространении по эмиссарным венам.
Бактериальный менингит у взрослых редко осложняется АМ, тогда как у новорожденных развитие АМ может осложнить течение грамотрицательного менингита, обусловленного Citrobacter или Proteus sp.
Гематогенный путь развития АМ типичен для 25% больных с этой патологией, особенно, когда источником являются легочные инфекционные заболевания.
Для гематогенного АМ характерны:
• локализация в бассейне средней мозговой артерии;
• локализация на границе серого и белого вещества мозга;
• плохое образование капсулы;
• высокий уровень летальности;
Если в докомпьютерный период множественные АМ встречались всего у 1–15% больных, с появлением КТ такой диагноз ставится в 10–50% случаев.
Предрасполагающими факторами для развития АМ являются хронические легочные инфекции (абсцессы, бронхоэктазы и эмпиема), остеомиелиты, холециститы, желудочно-кишечные инфекции и/или инфекционные процессы в малом тазе. Реже АМ встречается при осложнениях таких заболеваний, как бактериальные эндокардиты, наследственная геморрагическая телеангиэктазия (болезнь Рандю–Вебера–Ослера), врожденные пороки сердца.
Гнойно-воспалительные осложнения плановых нейрохирургических операций составляют 0,6–1,7%, и 10% из них – АМ. При проникающей ЧМТ АМ образуются значительно чаще, а фактором риска являются огнестрельное поражение мозга и проникновение в мозг костных отломков и поверхностных тканей.
Экспериментальные данные показывают высокую резистентность мозговой ткани к инфекции, поэтому образование АМ требует наличия в той или иной степени поврежденного участка головного мозга.
Полицитемия и гипоксия, которые встречаются у больных с врожденными пороками сердца и при наследственной геморрагической телеангиэктазии, повышают вязкость крови и снижают скорость кровотока в капиллярах мозга. Это приводит к появлению микроинфарктов или участков со сниженной оксигенацией, которые могут стать очагом последующей инфекции.
На экспериментальной модели было показано, что гистопатологическая картина АМ складывается из 4 стадий.
1. Ранний церебрит (неинкапсулированный очаг инфекционного поражения мозга) – плохо отграниченный очаг с диффузным воспалением, перифокальным отеком и деструкцией вещества мозга. Формируется в течение 1–3 сут после внутримозговой инокуляции.
2. Поздний церебрит – центральная часть очага нагнаивается и некротизируется с формированием полости, заполненной полужидким гноем. По периферии скапливаются фибробласты (4–9 сут).
3. Начало образования глиозной капсулы – увеличение слоя фибробластов с ободком неоваскуляризации и реактивным астроцитозом (10–13 сут).
4. Формирование глиозной капсулы – уплотнение капсулы с реактивным коллагеном (более 2 нед).
Необходимо отметить, что сроки развития и степень выраженности перечисленных стадий могут варьировать в зависимости от возбудителя, пути распространения и т.д. Так, например, при контактном распространении капсула абсцесса представляет собой более прочное и четкое образование, чем при гематогенном.
Таким образом, формирование АМ проходит от стадии церебрита до стадии четкого отграничения некротического фокуса. Степень выраженности последней стадии зависит от конкретного возбудителя, иммунного статуса больного и степени гипоксии в данном участке мозговой ткани.
Клиника АМ может варьировать от вялотекущей до молниеносной. Очаговые симптомы поражения головного мозга связаны с гибелью мозговой ткани и выпадением функции в зоне локализации абсцесса. Токсины гнойного воспаления обладают тропизмом к нейронам, вызывая их необратимые дистрофические изменения и гибель. Поэтому в большинстве случаев АМ проявляется очаговыми неврологическими нарушениями, а не симптомами системной инфекции.
В целом клиническая картина неспецифична, зависит от вирулентности микроорганизма, иммунного статуса больного, локализации абсцесса(ов), наличия или отсутствия сопутствующего менингита или вентрикулита. Лишь у части больных отмечается классическая триада, включающая лихорадку, головную боль и очаговые неврологические нарушения. Головная боль – наиболее частый клинический симптом – встречается у 70% больных. Лихорадка – только у 50% взрослых больных и 80% детей. Очаговые неврологические нарушения проявляются у 50% больных и включают как двигательные нарушения, так и нарушения со стороны черепно-мозговых нервов.
При абсцессе полушария мозжечка отмечают нистагм, атаксию, рвоту и дисметрию, а при абсцессе лобной доли – головную боль, сонливость и нарушения сознания, наряду с двигательными и речевыми нарушениями.
Эпилептические припадки (в основном генерализованные) возникают у 25–45% больных. Тошнота и рвота нередко манифестируют как проявления внутричерепной гипертензии (ВЧГ). Менингеальные симптомы доминируют у 25% больных. Абсцессы в области турецкого седла могут вызывать симптомы, характерные для поражения гипофиза: головную боль, дефекты полей зрения, эндокринные нарушения.
В связи с этим дифференциальный диагноз АМ проводят с опухолевым поражением, хроническим менингитом, хронической субдуральной гематомой и вирусным энцефалитом.
Обычные исследования крови и мочи, как правило, бесполезны в диагностике АМ. Лейкоцитоз встречается только у 40% больных. Концентрация С-реактивного белка может помочь только в дифференциальной диагностике АМ и опухолей мозга.
Люмбальная пункция при АМ опасна (риск вклинения составляет более 20%), а возбудитель в спинномозговой жидкости (СМЖ) обнаруживается редко. Исследование СМЖ позволяет исключить бактериальный менингит, хотя диагноз последнего может подтверждаться одной лишь совокупностью клинических симптомов.
Наиболее точными диагностическими методами в настоящее время являются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). КТ позволяет в 95% случаев установить локализацию абсцесса, определить наличие отека мозга, гидроцефалии и/или смещения срединных структур. АМ во время КТ выглядит как круглый очаг низкой плотности, окруженный тонким, с повышенным накоплением контраста, обычно ровным кольцом. Ограничения метода КТ обусловлены тем, что злокачественная опухоль или инфаркт мозга, окруженные ободком неоваскуляризации, на КТ выглядят сходно. В то же время только у 40–60% больных с АМ, получающих глюкокортикоидную терапию, на КТ обнаруживают характерное, накапливающее контраст кольцо. Рентгеновские методы используют и для обнаружения очагов инфекции – источников АМ, для чего на КТ внимательно исследуют сосцевидные отростки и придаточные пазухи, проводят рентгенографию грудной клетки.
Данные об использовании МРТ в диагностике АМ в настоящее время продолжают накапливаться. По оценкам специалистов, МРТ – такой же чувствительный метод, как и КТ, а в некоторых случаях даже превосходит его (выявление АМ на стадии церебрита).
Лечение АМ проводится комплексно и включает в себя медикаментозные (консервативные) и хирургические меры. Выбор оптимальных из них определяется гистопатологической стадией АМ по данным КТ (МРТ) исследования. На стадии церебрита эффективно медикаментозное лечение, а нейрохирургическое вмешательство не показано, тогда как при уже сформировавшемся абсцессе с плотной капсулой консервативная тактика не приносит успеха (см. врезку).
Медикаментозное лечение включает: антибиотикотерапию, противоотечную терапию, противосудорожные средства.
Антибиотикотерапия – основа медикаментозного лечения (рис. 1).
В течение последних четырех десятилетий наиболее распространенной схемой лечения было сочетание пенициллина G, 20–24 МЕ/сут внутривенно и хлорамфеникола 1–1,5 г/сут внутривенно (каждые 6 ч). Пенициллин был включен в схему, так как он активен против стрептококков (включая группу S. Intermedius) и большинства анаэробных бактерий, выделяемых у больных с АМ; эффективен при лечении АМ на экспериментальных моделях и значительно снизил смертность от АМ, начиная с 40-х годов.
Хлорамфеникол широко использовали в прошлом благодаря его способности хорошо растворяться в жировой ткани (концентрация в головном мозге нередко превышала концентрацию в плазме), а также активности против анаэробных бактерий, включая B. fragilis.
В настоящее время цефотаксим (Цефабол) в дозе 3 г внутривенно каждые 8 ч является приемлемым заменителем пенициллина, а вместо хлорамфеникола все чаще используется метронидазол.
Антибиотикотерапию начинают в предоперационном периоде (не позднее чем за 2 нед до операции). Общая продолжительность лечения составляет 6–8 нед, но не менее 4 нед после операции. Полученный в результате операции гной окрашивают по Граму и производят посевы на среды для выявления аэробных и анаэробных бактерий и грибов и определения их чувствительности к антибиотикам. Нет исследований, достоверно подтверждающих положительное влияние на исход заболевания введения антибиотиков внутрь абсцесса интраоперационно. Следует учитывать, что на стадии церебрита гематоэнцефалический барьер (ГЭБ) остается сохранным, поэтому приоритет отдается препаратам, которые хорошо проникают через него. Именно поэтому препаратом выбора является меропенем, а не имипенем, из-за его избирательной проницаемости через ГЭБ.
Вопрос о применении кортикостероидов с целью уменьшения отека в лечении АМ до сих пор остается спорным. Экспериментально доказано, что кортикостероиды ухудшают проникновение в абсцесс антибиотиков, препятствуют образованию капсулы абсцесса, а также снижают накопление контраста на КТ, что создает ложное впечатление о размерах и состоянии АМ в динамике. В исследованиях на животных использование кортикостероидов не оказало влияния на смертность от АМ, но нет и доказательств того, что они способствуют генерализации инфекции.
При внутричерепной гипертензии и угрозе дислокационного синдрома применяют маннитол (1–1,5 г/кг внутривенно в виде болюса в течение 20–30 мин).
Противосудорожные средства (например, фенитоин) показаны при наличии судорожных проявлений.
К наиболее эффективным методам хирургического лечения АМ в настоящее время относятся: дренирование абсцесса с помощью пункционной аспирации и полное удаление абсцесса.
Пункционную аспирацию целесообразно применять на начальных этапах лечения (одновременно с проведением антибиотикотерапии), особенно в стадии церебрита, при стабильном неврологическом состоянии больного, а также в случае глубокого расположения абсцесса (метод выбора) или при множественных абсцессах. Интраоперационное УЗИ и стереотаксическая биопсия под контролем КТ сделали безопасной аспирацию абсцесса практически в любой зоне мозга. Последующее лечение зависит как от клинических, так и от радиологических исследований. Ухудшение неврологического состояния, наличие воздуха в полости абсцесса или отсутствие изменений размеров абсцесса в динамике на КТ являются показаниями к немедленному хирургическому вмешательству (аспирация или удаление).
Удаление абсцесса позволяет устранить опасность рецидива АМ. Удаление абсцесса целесообразно проводить при поверхностных, легко доступных абсцессах с хорошо сформированной, плотной капсулой, а также в случае, если аспирация и/или антибиотикотерапия оказались неэффективными. После тотального, без нарушения целостности капсулы, удаления абсцесса (особенно при его поверхностном расположении), продолжительность антибиотикотерапии можно сократить до 3 сут.
Хорошее контрастирование на КТ при излеченном АМ может сохраняться от 4–10 нед до 6–9 мес. Примером может служить следующее наблюдение.
Больной З., в начале августа 1999 г. в течение 1 нед перенес ангину. Работу не прекращал, лечился самостоятельно. Через 2 нед, внезапно появилась слабость в правой руке и ноге, которая самостоятельно регрессировала спустя несколько часов и, вновь развившись через 2 дня, носила нарастающий характер, сопровождаясь быстрой утомляемостью, чувством недомогания. После госпитализации отмечено развитие приступа судорог в правой руке и ноге без потери сознания. На компьютерных томограммах в левой затылочной области определялась кольцевидной формы зона повышенной плотности с неровными, бугристыми контурами, негомогенной структурой размером 32 х 22 мм, окруженная зоной отека (рис. 2 а).
Обращали внимание отсутствие признаков ВЧГ, правосторонняя гомонимная гемианопсия, правосторонний гемипарез (сила – 2 балла), патологические рефлексы, гемигипестезия. Изменений со стороны внутренних органов выявлено не было, анализы крови и мочи в пределах нормы. С диагнозом объемное образование левой затылочной доли больному произведена операция, во время которой субкортикально на глубине около 5 мм обнаружен абсцесс с тонкой капсулой, разорвавшейся при попытке его удаления. В предварительно обложенную ватными тампонами операционную рану излилось около 15 мл густой желто-зеленой жидкости со зловонным запахом. Абсцесс был удален полностью вместе с капсулой. Образовавшаяся полость обработана 1%-ным раствором диоксидина. Бактериоскопия содержимого полости абсцесса выявила большое количество скоплений кокков. В послеоперационном периоде на фоне проводимого лечения отмечался полный регресс неврологической симптоматики: восстановилась сила в правой руке и ноге до 5 баллов, чувствительность правой ноги не нарушена, поля зрения в норме.
На контрольных томограммах спустя 2 нед (рис. 2, б) и 8 нед (рис. 2, в) после операции отмечена динамика послеоперационных изменений в виде небольшой зоны понижения плотности в левой затылочной доле.
До недавнего времени летальность от АМ оставалась на относительно стабильном уровне и составляла примерно 40–60% независимо от использования антибиотиков. И только с внедрением в практику такого метода, как КТ (МРТ), удалось снизить ее до 10% (по некоторым данным, до 11–20%). Примерно у 30–55% больных после выздоровления остается стойкий неврологический дефицит, в 29% случаев сохраняется гемипарез, а более чем у 70% выживших больных впоследствии отмечаются эпилептические припадки.
Наиболее предпочтительной остается тактика лечения, предупреждающая развитие АМ. Она включает в себя раннюю диагностику и эффективную антибиотикотерапию инфекционного заболевания, являющегося вероятным источником образования АМ. Сюда же можно отнести и применение антимикробных средств с целью профилактики хирургических инфекций. Терапия, направленная на улучшение кровоснабжения и оксигенации мозговой ткани, также является эффективной и показана для предупреждения АМ. Сочетание признаков системного воспаления с появлением оболочечной симптоматики, тем более с присоединением симтомов ВЧГ или(и) очагового поражения головного мозга, являются обязательным показанием для срочного КТ (МРТ) обследования больного с целью исключения АМ. При постановке диагноза АМ агрессивная медикаментозно-хирургическая тактика способна обеспечить успех лечения.
Список литературы Вы можете найти на сайте http://www.rmj.ru
Цефабол (торговое название)
Цефамабол (торговое название)
1. Яковлев С.В., Яковлев В.П.: Современная антибактериальная терапия в таблицах. Consilium Medicum 1999; 1(1): 18–36.
2. Chun C.H., Johnson J.D., Hofstetter M., Raff M.J.: Brain abscess. A study of 45 consecutive cases: Medicine (Baltimore) 1986 Nov; 65 (6): 415–31.
3. Ciurea V., Stoica F., Vasilescu G., Nuteanu L.: Neurosurgical management of brain abscesses in children: Acta Neuropathologica: 1998; 46: 3.
4. Dolan R.W., Chowdhury K.: Diagnosis and treatment of intracranial complications of paranasal sinus infections: J Oral Maxillofac Surg 1995 Sep; 53(9): 1080–7.
5. Hagensee M.E. et al.: Brain abscess following marrow transplantation: Experience at the Fred Hutchinson Cancer Research Center, 1984-1992. Clin Infect Dis, 1994; 19: 402.
6. Haimes A.B., Zimmerman R.D., Morgello S, et al.: MRimaging of brain abscesses. AJR Reviews MRI of brain abscesses and its differential diagnosis.1989; 152: 1073.
7. Levy R.M.: Brain abscess and subdural empyema. Curr Opin Neurol 1994; 7: 223.
8. Maniglia A.J., Goodwin W.J., Arnold J.E., et al.: Intracranial abscesses secondary to nasal, sinus, and orbital infections in adults and children. Arch Otolaryngol Head Neck Surg Association of sinus disease with brain abscesses is reviewed. 1989; 115: 1424.
9. Ostermann S., Schmal F.: Epidural hematoma with secondary penetration into the middle ear. An uncommon differential diagnosis of otogenic brain abscess: Acta Neuropathologica: 1999; 9: 3.
10. Patel K.S., Marks P.V.: Management of focal intracranial infections: Is medical treatment better than surgery? Discussion of the issue of nonsurgical management. J Neurol Neurosurg Psychiatry 1990; 53: 472.
11. Rosenfeld E.A., Bowley A.H.: Infectious complications of sinusitis, other than meningitis in children: 12 year review. Clin Infect Dis 1994; 18: 750.
12. Seydoux C.H., Francioli P.: Bacterial brain abscesses: Factors influencing mortality and sequel. Clin Infect Dis 1992; 15: 394.
13. Sjolin J et al: Treatment of brain abscess with cefotaxime and metronidazole: Prospective study of 15 consecutive patients. Clin Infect Dis 1993; 17: 857.
14. Stephens D.S., Farley M.M.: Pathogenetic events during infection of the human nasal pharynx with Neisseria meningitidis and Haemophilus influenzae. Rev Infect Dis 1991; 13: 22.
15. Takeshita M., Kagawa M., Izawa M., Takakura K.: Current Treatment Strategies and Factors influencing Outcome in Patients with Bacterial Brain Abscess: Acta Neuropathologica 1998; 12: 140.
16. Wispelwey B., Scheld W.M.: Brain abscess, in Infections of the Central Nervous System, 2d ed, WM Scheld et al (eds). New York, Lippincott-Raven, 1997; 463–94.
17. Yang S.Y., Zhao C.S.: Review of 140 patients with brain abscess. Surg Neurol Clinical features, bacteriology, imaging, and treatment discussed. 1993; 39: 290.
| Приложения к статье |
| Источники и факторы риска АМ 1. При контактном распространении: • отит и мастоидит (абсцессы височной доли и мозжечка); • синусит (абсцесс лобной доли); 2. При гематогенном распространении: • у взрослых: инфекционные заболевания легких (абсцессы, бронхоэктазы, эмпиема); • у детей: врожденные пороки сердца со сбросом крови справа налево (у 4–7% детей с этой патологией); • легочные артериовенозные фистулы, наследственная геморрагическая телеангиэктазия (у 5% больных с этой врожденной патологией); • бактериальный эндокардит (редко); • бактериемия, связанная с внечерепными очагами инфекции, в т. ч. при стоматологических и иных манипуляциях. В 15–20% случаев источник АМ выявить не удается. |
| Максимально эффективной медикаментозная терапия может быть в следующих случаях: 1. Лечение начато в стадии церебрита. 2. Абсцесс имеет небольшие (0,8–2,5 см) размеры. 3. Продолжительность симптомов не превышает 2 нед. 4. Отмечается явное клиническое улучшение в течение 1 нед после начала лечения. Консервативное лечение применяется: 1. При множественных или недоступных для хирургического вмешательства абсцессах. 2. При сопутствующем менингоэнцефалите. 3. При высоком риске хирургического вмешательства. источник Явление, о котом вы спрашиваете, в медицине называется «абсцесс головного мозга» — гнойно-воспалительный процесс в тканях головного мозга. Это заболевание диагностируется крайне редко — примерно 1 человек на 100 тыс. При гнойных хронических отитах возникают контактные абсцессы мозга, когда инфекция контактирует с головным мозгом. Возбудителями инфекции могут быть многочисленные патогенные организмы, грибы. Основной риск заключается в том, что чаще всего абсцессы мозга возникают из-за гнойных хронических отитов. Даже не так опасны острые воспалительные процессы в ухе, поэтому ваш вопрос вполне обоснован, ведь вы страдаете именно вышеупомянутой формой отита. В случае гнойного отита инфекция распространяется через гной, который из височной кости через крышу барабанной полости и пещеристые пазухи попадает в среднюю черепную ямку. Поражается височная доля мозга. Если инфекция с гноем попадает в заднюю черепную ямку через лабиринт и сигмовидную пазуху, то поражается мозжечок. Также абсцессы могут локализироваться в лобных долях мозга и в его глубинных отделах, далеко от основного очага инфекции. Однако последние два вида абсцессов головного мозга развиваются крайне редко, а основную опасность представляют абсцессы височных долей мозга и мозжечка. Симптомы абсцесса мозга бывают различными. Очаговые инфекции указывают на локализацию абсцесса. Также признаки делят на общеинфекционные и общемозговые.
Как правило, начало абсцесса всегда проявляется очень остро (за исключением тех случаев, когда поражаются глубинные отделы головного мозга). Если состояние не очень острое, то больше напоминает обострение инфекционного заболевания. Повышенная температура тела присутствует всегда, даже при латентных (скрытых) симптомах, правда, в невысоких показателях. Если на первом этапе обострения больному не оказывается должного внимания со стороны врачей, то через 5 — 30 дней абсцесс переходит на другой этап развития с минимально выраженными симптомами. Абсцесс на этой стадии может длиться месяцами и даже годами (не факт, что у вас уже нет подобных явлений, которые просто проявляются очень слабо). Прогрессирование заболевания происходит под влиянием любых провоцирующих факторов и даже без их участия. Летальный исход чаще всего наступает при развитии таких осложнений, когда происходит прорыв гнойника и содержимое вместе с гноем попадает в желудочковую систему или субарахноидальное пространство. Диагностика абсцесса мозга при отите зависит от его стадии. У вас гнойный хронический отит, когда выявляют характерные для данного заболевания симптомы, а при помощи специального исследования — эхоэнцефалоскопии — выявляют даже малейшие смещения структур головного мозга. Наличие смещений в тех или иных структурах свидетельствует о наличии абсцессов и позволяет распознать их локализацию. Исследование под названием «краниограмма» выявляет повышенное внутричерепное давление, воспалительные процессы в пазухах носа и височных частях, невриты зрительных нервов. При необходимости могут назначит МРТ головного мозга. Важность диагностических мероприятий заключается в том, чтобы правильно определить форму и стадию отита, а при наличии абсцесса – его локализацию и отличие от других схожих заболеваний (менингит, опухоль мозга и т.д.). источник Абсцесс мозга – это очаговое скопление гноя в мозговых тканях. Наиболее распространенной причиной развития патологии является инфицирование. Заболевание встречается редко, благодаря открытию антибиотиков эффективно лечится с помощью препаратов. В запущенных случаях приходится прибегать к хирургическому вмешательству. Врачи классифицируют заболевание по этиологии (причине появления) и месту нахождения. По причине возникновения абсцесс мозга бывает:
По нахождению очага патологии выделяют абсцесс: лобной доли, височной, мозжечка, теменной и затылочной. Существует 3 вида абсцесса мозга в зависимости от локализации в тканях:
Абсцесс головного мозга не является самостоятельной патологией. Он поражает человека вследствие другого заболевания или травмы. Нередко его провоцируют инфекционные заболевания, вызванные: стафилококками, стрептококками, грибковыми поражениями, анаэробными бактериями, кишечной палочкой. При заболевании инфекция распространяется двумя способами: контактным, гематогенным. При контактном способе инфицирования очаг гноя находится в височной области или в мозжечке. Абсцесс появляется вследствие отита или мастоидита. При таком механизме абсцесс появляется в результате бактериемии. Она возникает при пневмонии или инфекционном эндокардите. В случаях гематогенного механизма появления абсцессов головного мозга, источник бактериемии не всегда удается выявить. Инфекция может попасть в ткани мозга из воспаленных органов: внутреннего и среднего уха, придаточных пазух носа. В этом случае патогенные микроорганизмы проникают в ткани мозга по синусам твердой мозговой оболочки и венам или прямо через твердую оболочку мозга. Кроме того, патогенные микроорганизмы попадают в полость черепа через открытую черепно-мозговую травму, инфицированные раны после нейрохирургической операции. Наиболее опасны открытые черепно-мозговые травмы. По статистике 15-20% больных инфицируются через такие повреждения костей черепа. Среди заболеваний внутренних органов, провоцирующих появление гематогенного абсцесса мозга: хроническая пневмония, абсцесс легких, эмпиема плевры, бронхоэктатическая болезнь. В таких случаях инфицирование тканей мозга происходит за счет микрокусочка зараженного тромба, который с током крови поступает в сосуды мозга. Там он останавливается в мелких сосудах – капиллярах, прекапиллярах либо в артериоле.
Так как абсцесс головного мозга не является самостоятельным заболеванием, его признаки похожи на симптомы других заболеваний. При гнойных образованиях в тканях мозга у пациента появляются:
Обычно первая стадия заболевания протекает остро. У больного повышается температура, активно проявляются претензионные и очаговые симптомы. В редких случаях начальная стадия абсцесса головного мозга развивается спокойно. В таких ситуациях болезнь напоминает менингит или инфекционное заболевание. В исключительных случаях начальная стадия протекает без очевидных признаков, лишь с незначительным повышением температуры. Заболевание может развиваться продолжительное время. Выделяют 4 этапа прогрессирования недуга:
Спустя 5-30 дней патология переходит в спокойную стадию. У человека явно проявляются лишь признаки повышенного внутричерепного давления – тошнота, рвота, головные боли. Может наблюдаться психическая заторможенность. Эта стадия может длиться несколько дней либо затянуться на несколько лет. Заболевание сложно диагностировать, так как симптоматика похожа на проявления других недугов. Лабораторные исследования малоэффективны для диагностики абсцесса мозга. Повышенные показатели СОЭ, белка характерны для многих воспалительных процессов. Бакпосевы при наличии гнойного очага в тканях мозга стерильны. Установить очаг поражения можно с помощью КТ и МРТ. Компьютерная томография (КТ) эффективна после 3 суток начала болезни. На более ранних сроках выявить очаг гнойного поражения сложно. Это объясняется тем, что введенное контрастное вещество неравномерно распределяется и большая часть его накапливается на периферических участках. Центр заполняется по остаточному принципу. С развитием энцефалита очаг становится более четко выраженным, его контуры принимают ровные и округлые очертания. Контрастное вещество равномерно заполняет полость, и картина поражения выявляется четко. Абсцесс мозга виден как очерченное образование с высокой плотностью (капсула). В центре образования находится гной и плотность в этом месте меньше. Хорошо просматривается зона отека, находящаяся на периферии. Контрастное вещество находится по периметру фиброзной капсулы.
Наиболее точную картину состояния тканей мозга дает магнитно-резонансная томография. Результат обследования не зависит от стадии развития болезни. Ткани мозга хорошо просматриваются с симптомами, присущими каждому этапу развития патологии. Лечение абсцесса мозга выбирается в зависимости от стадии, величины очага и локализации. Обычно используют медикаментозную методику или хирургическое вмешательство. Небольшие гнойные образования и поражения на ранней стадии поддаются консервативному лечению. Обычно врач назначает антибактериальные препараты. В редких случаях больному проводят стереотаксическую биопсию. С ее помощью наиболее точно выявляют возбудителя заболевания. Если провокатора абсцесса головного мозга патологии не удалось выявить, врач назначает препараты, охватывающие большой спектр возбудителей. На начальном этапе лечения проводят интенсивную терапию. Она обычно длится 6 недель. После это меняют антибиотики, назначают пероральные средства. Продолжительность этого этапа также 6 недель. В сложных ситуациях – повышение внутричерепного давления, расположение абсцесса головного мозга в желудочковой зоне (в этом случае существует угроза попадания гноя в мозговой желудочек, что приводит к смерти) патология лечится только хирургическим вмешательством. Так же операциями лечатся:
Противопоказаниями к проведению операции являются:
Последнее не является абсолютным противопоказанием. В некоторых случаях операция проводится под местным наркозом. Хирургическое вмешательство проводят двумя способами: это дренирование и стереотаксическая аспирация (засасывание). Суть дренирования сводится к тому, что во время операции больному вводится катетер. Через него сначала проводится удаление гноя, а после этого вводятся антибиотики. В некоторых случаях пациенту вводятся 2 катетера – второй с меньшим диаметром оставляют на несколько дней. С его помощью проводят инфузию раствора для промывания. Процесс сопровождают антибактериальной терапией. Стереотаксическая аспирация не требует установки дренажа. Метод более щадящий, но менее эффективный, часто требуется повторное проведение аспирации. На результат лечения влияет много факторов: возможность выделить возбудителя, количество абсцессов, своевременность и правильность лечения, реакция организма больного. Чтобы не допустить инфицирования тканей мозга следует:
источник |