Автор: врач, научный директор АО «Видаль Рус», Жучкова Т. В., t.zhutchkova@vidal.ru
Что такое абсцессы прямой кишки (парапроктит)?
Парапроктит — гнойное воспаление тканей, окружающих прямую кишку.
Выделяют острый (впервые возникший) и хронический парапроктит (развивается как результат самопроизвольного или неправильного вскрытия (лечения) острого парапроктита).
Ректальные абсцессы нередко встречаются у больных с предшествующими аноректальными заболеваниями, диабетом, алкоголизмом и неврологическими болезнями; инфекции в этой области наиболее часто развиваются также у больных с острым лейкозом, особенно при наличии нейтропении. Так как клиническая картина может в течение длительного периода расцениваться как лихорадка неясного происхождения, важно, чтобы у больных с необъяснимой лихорадкой обязательно производились тщательное пальцевое и эндоскопическое исследования прямой кишки.
Причины возникновения абсцесса прямой кишки (парапроктита).
Причин возникновения парапроктита достаточно много:
— несоблюдение правил личной гигиены,
— травматические манипуляции в области анального канала,
— наличие заболеваний заднего прохода (геморрой, анальные трещины, криптиты и пр.)
Через особенные железы, расположенные в области заднего прохода, инфекция из просвета прямой кишки проникает в окружающие ткани. Развивается воспаление, формируется гнойник. Поэтому простое вскрытие гнойников снаружи, без санации внутреннего воспаленного участка, не приводит к стойкому выздоровлению.
Острый парапроктит возникает при быстром проникновении инфекции в параректальное (околопрямокишечное) клеточное пространство. В зависимости от иммунитета человека размеры и расположение гнойника могут быть различными. Гнойник может находиться как непосредственно под кожей промежности (подкожный — наиболее часто), так и глубоко между мышцами промежности и ягодиц (ишиоректальный — седалищно-прямокишечный, пельвиоректальный – тазово-прямокишечный, и как один из видов тазово-прямокишечного — позадипрямокишечный (ретроректальный)).
Хронический парапроктит часто возникает при самопроизвольном или неправильном вскрытии (лечении) острого парапроктита.
Острый парапроктит
Острый парапроктит возникает при быстром проникновении инфекции в параректальное клеточное пространство – подкожное (наиболее часто), ишиоректальное, пельвиоректальное, ретроректальное (очень редко). В зависимости от пораженного пространства парапроктит различают по локализации – подкожный и т.д. Внутреннее отверстие гнойника почти всегда одно, наружных гнойников может быть и два и более. Более чем у половины пациентов гнойник располагается на границе слизистой и кожи.
Симптомы острого парапроктита — это в первую очередь резкие боли, нарастающие при ходьбе, кашле и т.д. Общее состояние ухудшается, особенно при глубоких (ишиоректальных, тазово-прямокишечных) гнойниках, при этом внешних признаков – покраснения кожи, флюктуации — практически нет.
При глубоком (высоком) ишиоректальном и др. остром парапроктите состояние пациента может быть тяжелым – высокая температура, признаки интоксикации, боли в глубине таза.
Симптомы острого парапроктита
Заболевание, как правило, начинается остро. Вслед за коротким продромальным периодом с недомоганием, слабостью, головной болью появляется нарастающая боль в прямой кишке, промежности или в тазу, сопровождающаяся повышением температуры тела и ознобом. Степень выраженности симптомов острого парапроктита зависит от локализации воспалительного процесса, распространенности его, характера возбудителя, реактивности организма. При локализации гнойника в подкожной клетчатке клинические проявления выражены более ярко и определенно: болезненный инфильтрат в области заднего прохода, гиперемия кожи, повышение температуры тела вынуждают, как правило, обратиться к врачу в первые дни после начала заболевания.
Ишиоректальный абсцесс в первые дни болезни проявляется общими симптомами: познабливанием, плохим самочувствием, тупой болью в тазу и прямой кишке, усиливающимися при дефекации; местные изменения — асимметрия ягодиц, инфильтрация, гиперемия кожи — появляются в поздней стадии (5-6-й день).
Наиболее тяжело протекает пельвиоректальный парапроктит, при котором гнойник располагается глубоко в тазу. В первые дни болезни преобладают общие симптомы воспаления: лихорадка, ознобы, головная боль, боль в суставах, в тазу, внизу живота. Часто пациент обращается к хирургу, урологу, женщины — к гинекологу. Нередко их лечат по поводу острого респираторного заболевания, гриппа. Продолжительность этого периода иногда достигает 10-12 дней. В дальнейшем отмечаются усиление боли в тазу и прямой кишке, задержка стула, мочи и выраженная интоксикация.
Хронический парапроктит
Хронический парапроктит часто возникает при самопроизвольном или неправильном вскрытии (лечении) острого парапроктита.
Внутреннее отверстие абсцесса в анальном канале не заживает и остается свищ. Заживление может произойти непрочным рубцом, который при незначительном травмировании – езда на велосипеде, запор, и пр. – вновь возникает абсцесс, воспаление не том же месте анального канала, при этом локализация абсцесса может быть в другом месте промежности. После неправильного вскрытия и лечения рана на промежности не зарастает – прямокишечный свищ остается, при этом происходит повторное заражение кишечной флорой через внутреннее отверстие свища.
У большинства больных причину инфекции выявить не удается. Ректальные абсцессы обычно очень болезненны, легко обнаруживаются при пальпации, часто видимы при осмотре. Лечение заключается в проведении разреза и дренировании.
Диагностика
Первая и главная задача диагностики острого парапроктита — на основании жалоб пациента, клиники и осмотра распознать наличие и локализацию гнойника в клетчаточном пространстве, окружающем прямую кишку.
Выявляют заболевание при осмотре и пальцевом исследовании прямой кишки.
Для исключения осложнений острого парапроктита женщинам также необходимо проконсультироваться у гинеколога, а мужчинам — у уролога.
Лечение острого парапроктита только хирургическое. Операция должна быть выполнена сразу после постановки диагноза. Операция проводится под наркозом.
Целью операции является вскрытие гнойника (абсцесса) и удаление гноя. После операции проводят перевязки, назначают антибиотики, витамины, средства, повышающие иммунитет. Такая операция может быть проведена в любом хирургическом стационаре.
Однако вскрытие гнойника не является радикальной операцией: после нее, как правило, возникают повторные нагноения (формируется хронический парапроктит). Причина такого явления в сохранении воспалительного канала (свища) между прямой кишкой и окружающими тканями.
Для полного излечения необходима повторная операция, выполненная в специализированном проктологическом стационаре. В результате такой операции связь между полостью кишки и гнойника ликвидируется. Она называется радикальной, т.к. приводит к полному излечению.
При несвоевременном хирургическом лечении острого парапроктита возможно развитие осложнений: гнойное разрушение стенки прямой кишки и/или стенки мочеиспускательного канала у мужчин, прорыв гноя во влагалище у женщин. Самым грозным осложнением является прорыв гноя в полость таза, что при поздней постановке диагноза может привести к смерти.
После вскрытия гнойника спонтанно или хирургическим способом без ликвидации гнойного хода и пораженной крипты в дальнейшем, как правило, формируется свищ прямой кишки. Если свищ не образовался, но при этом остался очаг воспаления в области анальных желез и межсфинктерного пространства, то через какое-то время возникает рецидив острого парапроктита.
| Название | Форма выпуска | Владелец рег/уд |
 | Бактериофаг колипротейный  |
Лечение и профилактика гнойно-воспалительных и энтеральных заболеваний, дисбактериозов, вызванных бактериями протея и энтеропатогенной кишечной палочки в составе комплексной терапии:
- заболевания уха, горла, носа, дыхательных путей и легких (воспаления пазух носа, среднего уха, ангина, фарингит, ларингит, трахеит, бронхит, пневмония, плеврит);
- хирургические инфекции (нагноения ран, ожоги, абсцесс, флегмона, фурункулы, карбункулы, гидроаденит, панариции, парапроктит, мастит, бурсит, остеомиелит);
- урогенитальные инфекции (уретрит, цистит, пиелонефрит, кольпит, эндометрит, сальпингоофорит);
- энтеральные инфекции (гастроэнтероколит, холецистит), дисбактериоз кишечника;
- генерализованные септические заболевания;
- гнойно-воспалительные заболевания новорожденных (омфалит, пиодермия, конъюнктивит, гастроэнтероколит, сепсис и др.);
- другие заболевания, вызванные протеем и кишечной палочкой.
Важным условием эффективной фаготерапии является предварительное определение фагочувствительности возбудителя.
источник
Что такое свищ прямой кишки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соловьев Д. П., проктолога со стажем в 16 лет.
Свищ заднего прохода (прямой кишки) — это патологический ход, покрытый грануляционной тканью и соединяющий первичное отверстие внутри анального канала со вторичным отверстием на перианальной коже или промежности; вторичные ходы могут быть множественными и могут начинаться от одного и того же первичного отверстия.
Описание свищей прямой кишки уходят далеко в прошлое, еще Гиппократ, примерно в 430 г. до н. э., описывал хирургическое лечение свищей и был первым человеком, использовавшим сетон (от латинского seta — щетина).
В 1376 году английский хирург Джон Ардерн (1307-1390) написал «Трактат о свищах заднего прохода, геморрое и клизмах», где описывал фистулотомию и использование сетона. [1]
В конце 19-го и начале 20-го веков выдающиеся врачи хирурги, такие как Гудсал и Майлз, Миллиган и Морган, Томпсон и Локхарт-Маммери, внесли существенный вклад в лечение анальной фистулы. Эти врачи предложили теории патогенеза и системы классификации для анальных свищей. [2] [3]
В 1976 году Паркс уточнил систему классификации, которая все еще широко используется. За последние несколько десятилетий многие авторы представили новые методы, чтобы свести к минимуму частоту рецидивов и осложнений, связанных с недержанием, но, несмотря на более чем два тысячелетия опыта, анальная фистула остается сложной хирургической проблемой. [4]
Понимание анатомии тазового дна и анатомии сфинктера является предпосылкой для четкого понимания системы классификации анальных свищей.
Наружный сфинктер представляет собой поперечно-полосатую мышцу, подвластную произвольному контролю сознания, состоящую из трех частей: подкожной, поверхностной и глубокой.
Внутренний анальный сфинктер — гладкая мышца с автономным контролем, является продолжением циркулярного мышечного слоя стенки прямой кишки.
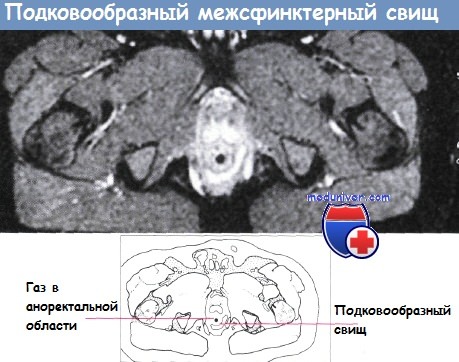
В большинстве случаев правило Goodsall помогает понять анатомию анального свища. Это правило гласит, что свищи с внешним отверстием перед плоскостью, проходящей поперек через центр ануса, будут соответствовать прямому переднему свищевому ходу. Свищи с их отверстиями, расположенными сзади этой линии, будут соответствовать извитому ходу к задней средней линии. Исключениями этого правила являются внешние отверстия, лежащие на расстоянии более 3 см от анального края. Они почти всегда происходят как первичный или вторичный тракт с задней средней линии, что соответствует предыдущему подковообразному абсцессу. [7] [8]
Истинная распространенность свищей неизвестна. Частота развития свищей после анального абсцесса колеблется от 26% до 38%. [5] [12] Одно исследование показало, что распространенность свищей составляет 8,6 случая на 100 000 населения. У мужчин распространенность составляет 12,3 случая на 100 000 населения, а у женщин это 5,6 случая на 100 000 населения. Соотношение между мужчинами и женщинами составляет 1,8:1. Средний возраст пациентов составляет 38,3 года. [13]
При сборе анамнеза заболевания можно уточнить информацию о ранее возникавших болях, инфильтратах, уплотнениях и спонтанном или неотложном хирургическом дренировании аноректального абсцесса.
Признаки и симптомы аноректальных свищей:
- перианальные выделения;
- боль;
- припухлость;
- кровотечение;
- раздражение кожи;
- внешние свищевые отверстия.
Важные моменты в анамнезе пациента, которые помогают предположить сложный свищ:
- воспалительное заболевание кишечника;
- дивертикулит;
- предыдущая лучевая терапия при раке предстательной железы или прямой кишки;
- туберкулез;
- терапия гормонами;
- ВИЧ-инфекция.
Разнообразие симптомов и пациентов с аноректальными свищами может включать:
- боль в животе;
- потеря веса;
- изменение в работе кишечника.
В подавляющем большинстве случаев свищ прямой кишки является следствием аноректального абсцесса. Как правило, на уровне зубчатой линии по окружности в анальном канале расположено от 8 до 10 анальных желез. Эти железы проходят через внутренний сфинктер и заканчиваются в межсфинктерном пространстве, что в последующем обеспечивает путь распространения инфекции. Криптогландулярная гипотеза утверждает, что инфекция начинается в анальных железах и распространяется через сфинктер, вызывая аноректальный абсцесс.
После хирургического или спонтанного дренирования на перианальной коже иногда остается свищевой ход. Образование свищевого тракта после аноректального абсцесса происходит в 7-40% случаев. [10] [11]
Другие свищи развиваются вторично: после травмы (инородные тела), болезни Крона, анальных трещин, опухолей, лучевой терапии, актиномикозов, туберкулеза, венерических заболеваний.
Классификация, наиболее полезная в клинической практике, по отношению свища к волокнам сфинктера (Классификация по Parks): [3]
1. интерсфинктерные (интрасфинктерные);
- результат перианального абсцесса;
- начинается на уровне зубчатой линии, затем проходит через внутренний сфинктер в межсфинктерное пространство между внутренним и внешним анальным сфинктером и заканчивается на перианальной коже или промежности;
- заболеваемость составляет 70% всех анальных свищей;
- варианты: отсутствие наружного отверстия на промежности; высокий слепой ход; высокий ход до нижней трети прямой кишки или малого таза.
- чаще всего возникает из-за ишиоректального абсцесса;
- начинается от внутреннего отверстия на зубчатой линии, проходит через внутренний и внешний анальные сфинктеры в ишиоректальной ямке и заканчивается на перианальной коже или промежности;
- заболеваемость составляет 25% всех анальных свищей;
- варианты: высокий свищевой ход с отверстием на промежности; высокий слепой свищевой ход.
- возникает из супралеваторного абсцесса;
- проходит от внутреннего отверстия на зубчатой линии до межсфинктерного пространства, отрог проходит выше пуборектальной мышцы, а затем спускается вниз к внешнему анальному сфинктеру в ишиоректальную зону и, наконец, к перианальной коже или промежности;
- заболеваемость — 5% всех анальных свищей;
- варианты: высокий слепой тракт (то есть ощущаемый через ректальную стенку выше зубчатой линии).
- может быть связан: с проникновением инородного тела в прямую кишку, с дренажем через леваторы, с проникающим повреждением промежности, с болезнью Крона, опухолью или ее лечением, с тазовым воспалительным заболеванием;
- проходит от перианальной кожи через ишиоректальную ямку, продолжается вверх, через мышцы levator ani (поднимающие задний проход) к ректальной стенке, полностью вне сфинктера, с или без соединения с зубчатой линией;
- заболеваемость — 1% всех анальных свищей.
Классификация процедурных терминологических кодов (CPT, американская медицинская ассоциация)
- подкожные;
- субмышечные (интерсфинктерные, низкие трансфинктерные);
- сложные, рецидивные (высокие трансфинктерные, супрасфинктерные и экстрасфинктерные, множественные свищи, рецидивирующие);
- вторичные свищи.
Классификация, разработанная Parks et al., не включает подкожные свищи. Эти свищи не относятся к криптогландулярным, обычно возникают вследствие незаживающих анальных трещин или аноректальных процедур (например, геморроидэктомии или сфинктеротомии).
- задержка мочи;
- кровотечение;
- инфицирование;
- тромбоз геморроидальных узлов.
Отсроченные послеоперационные осложнения:
- рецидив;
- недержание (газов, кала);
- анальный стеноз — процесс заживления вызывает фиброз анального канала;
- медленное заживление ран.
Послеоперационные показатели рецидива и недержания (варьируют в зависимости от выполняемой процедуры):
- стандартная фистулотомия: частота рецидива составляет 0-18%, а частота недержания составляет 3-7%;
- использование сетона: частота рецидива составляет 0-17%, а частота недержания — 0-17%;
- перемещение слизистой оболочки: частота рецидива составляет 1-17%, недержание — 6-8%.
Врач должен осмотреть всю промежность, включая внешнее отверстие, которое представляет собой открытый синус или возвышение грануляционной ткани. Спонтанное выделение гноя или крови через наружное отверстие может быть видимым или появляться при пальцевом ректальном исследовании.
Пальцевое ректальное исследование может выявить свищевой ход в виде шнура под кожей, это также помогает определить острое воспаление, которое еще не купировалось. Боковое или заднее уплотнение предполагает глубокий позадианальный или ишиоректальный затек.
Врач должен определить взаимосвязь между аноректальным кольцом и расположением свищевого тракта до того, как пациент расслабится после анестезии. Тонус сфинктера и волевое усилие должны быть оценены до любого хирургического вмешательства, чтобы определить, показана ли предоперационная сфинктерометрия. Обычно для идентификации внутреннего отверстия требуется аноскопия. Большинство пациентов испытывают боль при зондировании свищевого тракта в кабинете, и этого следует избегать.
Лабораторные исследования
Никаких специальных лабораторных исследований не требуется при диагностике свищевого хода (проводятся стандартные предоперационные исследования в зависимости от возраста и сопутствующих заболеваний). Результаты локального осмотра остаются основой диагностики.
Инструментальные исследования
В рутинной практике рентгенологические методы исследования не проводятся, так как в большинстве случаев анатомию свищевого тракта можно определить в операционной. Однако такие исследования могут быть полезны, когда первичное отверстие трудно идентифицировать или когда заболевание рецидивирует. В случае рецидивных или множественных свищей такие исследования могут быть использованы для идентификации вторичных трактов или пропущенных первичных отверстий. [14]
Фистулография
Этот метод включает введение контраста через внутреннее или наружное отверстие, с последующими рентгеновскими снимками, чтобы определить ход свища.
Фистулография хорошо переносится, но может быть болезненной при введении контрастного вещества в свищевой тракт. Точность колеблется от 16% до 48%. [15]
Эндоанальная или эндоректальная ультрасонография
Эндоанальная или эндоректальная ультрасонография (УЗИ) включает в себя введение 7- или 10-МГц ультразвукового датчика в анальный канал для определения анатомии анального сфинктера и дифференцирования интерсфинктерных и трансфинктерных свищей. Добавление перекиси водорода через внешнее отверстие может помочь в определении свищевого хода, что может быть полезно при пропущенных внутренних отверстиях.
Эндоанальная/эндоректальная ультрасонография на 50% эффективнее, чем только осмотр, помогает обнаружить внутреннее отверстие, которое трудно локализовать. [16]
Магнитно-резонансная томография
Магнитно-резонансная томография (МРТ) показывает соответствие 80-90% с интраоперационными результатами. МРТ становится исследованием выбора для оценки сложных свищей и рецидивирующих свищей, что снижает частоту рецидивов, предоставляя информацию о неизвестных дополнительных ходах и полостях. [17] [18]
Анальная манометрия
Проводится при планировании операции, в том числе:
- пациентам, у которых наблюдается снижение тонуса во время предоперационной оценки;
- пациентам с историей предыдущей фистулотомии;
- пациенткам с историей акушерской травмы;
- пациентам с высоким трансфинктерным или супрасфинктерным свищом;
- пожилым пациентам.
Рассечение свища, фистулотомия
Рассечение свища (фистулотомия) используется для 85-95% первичных свищей (подкожных, интерсфинктерных и низких трансфинктерных.
Зонд проводится в свищевой тракт через внешнее и внутреннее отверстия. С помощью скальпеля или электрокоагулятора рассекаются кожа, подкожная клетчатка и внутренний сфинктер, таким образом открывается весь свищевой тракт.
При низком расположении свища внутренний сфинктер и подкожную часть наружного сфинктера можно разделить под прямым углом к основным волокнам. Кюретаж выполняется для удаления грануляционной ткани на дне раны. Рану оставляют открытой и не ушивают.
Иссечение свища (фистулэктомия) — полное удаление свищевого хода с окружающими его тканями, что оставляет раневые дефекты, требующие большего времени для заживления и не дает никаких преимуществ по сравнению с фистулотомией.
Проведение лигатуры (сетон, seton)
Сетон можно поставить отдельно, в сочетании с фистулотомией или поэтапно.
- сложные свищи (высокие трансфинктерные, супрасфинктерные, экстрасфинктерные) или множественные свищи;
- повторные свищи после предыдущей фистулотомии;
- передние свищи у женщин;
- недостаточность анального сфинктера;
- пациенты с болезнью Крона или пациенты, страдающие иммуносупрессией.
Помимо визуального определения количества вовлеченной мышцы сфинктера, лигатуры дренируют свищ, стимулируют фиброз и постепенно прорезают фистулу. Сетоны могут быть изготовлены из не рассасывающихся нитей или латекса.
Одномоментная техника (разрезание)
Лигатура проводится через свищевой ход и затягивается снаружи.Со временем свищевой ход постепенно прорезывается, выше лигатуры происходит фиброз. Время лечения составляет 6-8 недель.
Рецидивирование и недержание кала являются важными факторами, которые следует учитывать при использовании этого метода. Показатели успеха для режущих сетонов колеблются от 82-100%; однако долгосрочные показатели недержания могут превышать 30%.
Двухступенчатая техника (дренаж/фиброз)
Лигатура проводится вокруг глубокой части наружного сфинктера после разреза кожи, подкожной ткани, внутренней мышцы сфинктера и подкожной порции наружного сфинктера.
В отличие от режущего сетона, при данном варианте лигатура остается свободно завязанной, чтобы дренировать межсфинктерное пространство и стимулировать фиброз в глубокой части сфинктера. Как только поверхностная рана полностью заживает (через 2-3 месяца), мышца сфинктера, связанная лигатурой, разделяется.
Перемещение лоскута слизистой оболочки (FLAP-техника, Advancement Rectal Flap)
Перемещение слизистой оболочки показано у пациентов с хронической высокой фистулой, но показания могут быть те же, что и при проведении лигатуры. [19] Преимущества: одномоментная методика, без дополнительного повреждения сфинктера. Недостатки: малая эффективность у пациентов с болезнью Крона или острой инфекцией.
Эта процедура включает в себя полную фистулотомию с удалением первичного и вторичного трактов и полное удаление внутреннего отверстия.
Выделяется слизисто-подслизистый лоскут с широким проксимальным основанием (в два раза больше ширины вершины). Внутренний дефект мышц ушивается рассасывающимися швами, а лоскут подшивается над внутренним отверстием, так что его линия шва не перекрывает швы на сфинктере.
Штепсели и клеи («фибриновый клей» (fibrin glue) и «коллагеновая пробка» (collagen plug)
Достижения в области биотехнологии привели к разработке новых тканевых адгезивов и биоматериалов, сформированных в виде фистулярных пробок. В связи с менее инвазивным характером эти методы лечения приводят к уменьшению послеоперационных осложнений и риска недержания, но долгосрочные результаты, особенно в сложных свищах, имеют высокую частоту рецидивов.
Зарегистрированные формы, содержащие фибриновый клей для лечения анальных свищей, имеют частоту рецидивов в течение года от 40 до 80%.
Есть данные об успешном применении более новых материалов, таких как бесклеточная дермальная матрица и биоабсорбируемая вилка Gore Bio-A, при низких свищах. Оценка долгосрочных показателей успеха с помощью технологий штепселей для комплексного заболевания будет основываться на дополнительных данных рандомизированных исследований.
В рандомизированном контролируемом исследовании, предназначенном для оценки эффективности и безопасности пробки у пациентов с перианальными свищами при болезни Крона, Senéjoux et al. не обнаружили, что штепсельная вилка превосходит сетон для закрытия свища, независимо от того, был свищ простым или сложным.
Также было предложено комбинированное сфинктерсохраняющее лечение, которое включает в себя как пробку в свищевой тракт, так и низведение лоскута прямой кишки для лечения трансфинктерных свищей.
Процедура LIFT (Ligation of Intersphincteric Fistula Tract)
Лигирование межсфинктерного свищевого тракта (LIFT) является процедурой, сохраняющей сфинктер при сложных трансфинктерных свищах, впервые описанной в 2007 году. Выполняется путем доступа к межсфинктерному пространству с целью обеспечения безопасного закрытия внутреннего отверстия и удаления пораженной криптогландулярной ткани.
Межсфинктерный ход идентифицируют и разделяют, выполняя тщательное рассечение через межсфинктерное пространство после того, как сделали небольшой разрез над зондом, соединяющим внешние и внутренние отверстия. После выделения межсфинктерный тракт лигируется вблизи внутреннего сфинктера, а затем выводится в дистальную сторону от точки лигирования. Перекись водорода вводится через внешнее отверстие, чтобы подтвердить правильное разделение свищевого хода. Проводится кюретаж оставшейся части свища. Межсфинктерный разрез ушивается рассасывающимся материалом. Рану в области наружного отверстия оставляют открытой для перевязок.
Из-за относительной новизны метод LIFT не был широко исследован. В рандомизированном исследовании участвовали 39 пациентов со сложной фистулой, у которых были неудачные предыдущие операции, и их лечили методом LIFT, показатели успеха были сопоставимы с показателями, наблюдаемыми с помощью FLAP-техники. Вероятность рецидива в течение 19 месяцев составляла 8% для метода LIFT против 7% для FLAP-техники. Время восстановления работоспособности было короче в группе LIFT (1 против 2 недель), но не было разницы в показателях недержания.
Лазерное лечение свищей (FiLaC – Fistula laser closure)
FiLaC — лечение свища прямой кишки при помощи изобретенного радиально излучающего лазерного зонда. Представляет собой новый, недостаточно изученный метод лечения хронического парапроктита с использованием специального лазерного зонда, который ликвидирует свищевой эпителий и одновременно уничтожает оставшиеся свищевые ходы. При этом аноректальный свищ удаляется мягко, без травмы сфинктера с сохранением функции анального сфинктера. Недавние исследования показали весьма обнадеживающие результаты этого нового вида лечения свищей.
В редких случаях может быть показано создание отводящей колостомы, чтобы облегчить лечение сложного рецидивирующего анального свища. Наиболее распространенные показания:
- некротизирующий фасциит промежности;
- тяжелая аноректальная болезнь Крона;
- рецидивирующие ректавагинальные свищи;
- индуцированные радиацией свищи.
Послеоперационный уход
После операции большинство пациентов могут лечиться в амбулаторных условиях, с соблюдением рекомендаций при выписке и тщательным наблюдением. Сидячие ванны, анальгетики и средства для размягчения стула (например, отруби и препараты подорожника) используются при последующем уходе.
Динамическое наблюдение колопроктолога в течение первых нескольких недель помогает обеспечить правильное лечение и заживление ран.
Важно обеспечить, чтобы внутренняя рана не закрывалась преждевременно, вызывая повторный свищ. Пальцевое обследование может помочь выявить ранний фиброз. Заживление ран обычно происходит в течение 6 недель.
источник
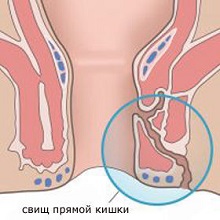
Формирование свища при остром парапроктите происходит спонтанно, либо после некачественно выполненной операции. Располагается свищ в области поврежденной анальной железы, а его отверстие выходит наружу, и, как правило, находится рядом с прямой кишкой.
Через свищ происходит постоянное инфицирование. Больные жалуются на гнойные выделения, которые пачкают нижнее белье, а также ощущается дискомфорт и незначительные болевые ощущения в области анального отверстия.
В большинстве случаев свищ прямой кишки формируется из-за гнойного воспаления параректальной клетчатки, и его появление указывает на уже присутствующий острый или хронический парапроктит.
Причины образования фистулы следующие:
- несвоевременное обращение к врачу при развитии парапроктита;
- неправильно назначенное лечение;
- неправильное выполнение операции для удаления абсцесса, сопровождающееся только вскрытием и дренированием гнойника без назначения правильно подобранной антибиотикотерапии.
Сам парапроктит чаще провоцируется смешанной флорой:
- кишечной палочкой;
- стафилококками;
- стрептококками.
В более редких случаях гнойное воспаление вызывается такими специфическими инфекционными агентами, как возбудители туберкулеза, сифилиса, хламидиоза, актиномикоза или клостридиями.
Немаловажное значение в создании предпосылок для возникновения парапроктита и свища имеет и состояние иммунитета. У многих больных острые или хронические парапроктиты протекают без формирования фистулы в прямую кишку, но при сбоях в иммунной системе они формируются.
Причинами таких нарушений защитной системы организма человека могут становиться следующие состояния:
- специфические инфекционные заболевания;
- нарушения стула: частые запоры или поносы;
- острые и хронические инфекции кишечника;
- наличие в анамнезе кишечных заболеваний: энтерит, болезнь Крона, геморрой, трещины ануса, папиллит, проктит, криптит, рак кишечника и язвенный колит.
Прямокишечные свищи подразделяются на несколько видов. Они могут быть полными, неполными и внутренними.
У полных свищей всегда есть два отверстия – внутреннее, расположенное в анальной крипте и открывающееся в просвет кишки, и наружное на поверхности кожи, чаще всего рядом с анусом.
Для неполного свища характерно наличие только внутреннего отверстия на поверхности слизистой. Большинство авторов утверждают, что неполная фистула – это временное явление, всего лишь стадия формирования полного свища, поскольку рано или поздно происходит расплавление окружающих тканей, и свищевой ход отрывается наружу.
При внутренних свищах оба отверстия, и входное, и выходное, находятся в стенке прямой кишки.
По расположению свищевого хода относительно наружного прямокишечного сфинктера свищи делят на внутрисфинктерные, внесфинктерные и чрезсфинктерные.
Внутрисфинктерные, или подкожно-подслизистые, или краевые свищи – самая простая разновидность прямокишечных фистул. Они обычно имеют прямой свищевой ход без рубцов и открываются наружным отверстием рядом с анусом. Внутреннее отверстие такого свища расположено на поверхности кишечной крипты.
Ход чрезсфинктерного свища идёт на разной глубине через внешний сфинктер прямой кишки. Эта разновидность свищей имеет одну особенность: чем выше залегает ход по отношению к сфинктеру, тем он больше разветвляется, тем чаще в параректальной клетчатке образуются гнойные затёки, а вокруг свища формируется рубцовая ткань. Рубцы могут захватывать и сам сфинктер, приводя к его деформации и нарушениям функции.
Третья разновидность прямокишечных свищей, внесфинктерный свищ, отличается тем, что его внутреннее отверстие располагается на поверхности кишечной крипты, а сам ход идёт достаточно высоко, не затрагивая, а огибая наружный жом. Такие фистулы обычно формируются при локализации гнойного очага в тазово-прямокишечном, подвздошно-прямокишечном и позадипрямокишечном клетчаточных пространствах, а их частота составляет 15 – 20% от общего числа случаев заболевания.
Для внесфинктерных свищей типичны извитость и достаточно большая протяжённость хода, образование гнойных затёков и формирование рубцов вокруг канала свища, а также появление новых наружных отверстий при повторных обострениях процесса. Возможен и переход воспаления на клетчаточное пространство противоположной стороны с образованием подковообразного свища.
Наличие гнойных затёков и рубцов по ходу внесфинктерной фистулы имеет значение для выбора метода операции при лечении такого свища. В связи с этим существует классификация, выделяющая 4 степени сложности внесфинктерных свищей:
- I степень – вокруг узкого внутреннего отверстия рубцов нет, ход свища прямой, в параректальной клетчатке нет ни гнойных затёков, ни инфильтратов
- II степень – появляются рубцы вокруг внутреннего отверстия, но инфильтратов и гнойников в клетчатке нет
- III степень – вход в канал свища узкий, без рубцов, в клетчатке есть воспалительные инфильтраты и гнойники
- IV степень – входное отверстие широкое, вокруг него множественные рубцы, в параректальной клетчатке есть инфильтраты и гнойники
Не имеет особого значения, как расположен свищ прямой кишки – симптомы заболевания схожи при разных его формах.
При свище прямой кишки пациент замечает на коже перианальной области наличие ранки – свищевого хода, из которой периодически выделяется сукровица и гной, пачкающие белье. В связи с этим больной вынужден часто менять прокладки, обмывать промежность, делать сидячие ванны. Обильные выделения из свищевого хода вызывают зуд, мацерацию и раздражение кожи, сопровождаются дурным запахом.
Если свищ прямой кишки хорошо дренируется, болевой синдром выражен слабо; сильная боль обычно возникает при неполном внутреннем свище вследствие хронического воспаления в толще сфинктера. Усиление боли отмечается в момент дефекации, при прохождении калового комка по прямой кишке; после долгого сидения, при ходьбе и кашле.
Свищи прямой кишки имеют волнообразное течение. Обострение наступает в случае закупорки свищевого хода грануляционной тканью и гнойно-некротической массой. Это может приводить к формированию абсцесса, после спонтанного вскрытия которого острые явления стихают: уменьшается отделяемое из ранки и боли. Тем не менее, полного заживления наружного отверстия свища не происходит и чрез какое-то время острая симптоматика возобновляется.
В период ремиссии общее состояние пациента не изменено, и при тщательном соблюдении гигиены качество жизни сильно не страдает. Однако длительное течение свища прямой кишки и постоянные обострения заболевания могут приводить к астенизации, ухудшению сна, головной боли, периодическому повышению температуры, снижению трудоспособности, нервозности, снижению потенции.
Сложные свищи прямой кишки, существующие продолжительное время, часто сопровождаются тяжелыми местными изменениями – деформацией анального канала, рубцовыми изменениями мышц и недостаточностью анального сфинктера. Нередко в результате свищей прямой кишки развивается пектеноз – рубцевание стенок анального канала, приводящее к его стриктуре.
Определению диагноза в подавляющем большинстве случаев не сопутствуют какие-либо трудности. В частности в этом вопросе отталкиваются от жалоб пациента, визуального осмотра соответствующей области на предмет наличия свищевых ходов, пальпации (ректальное исследование, при котором производится пальцевое исследование прямой кишки с последующим выявлением свищевого хода, определяемого в этом процессе в качестве «провала» со стороны кишечной стенки).
Также проводится исследование с использованием специального зонда, при котором уточняется направление свища, а также область, в которой находится входное отверстие в рамках слизистой стенки прямой кишки. В любом случае проводятся пробы с применением красителей, за счет чего имеется возможность установления конкретного типа свища (полный, неполный свищ). Метод ректороманоскопии позволяет выявить в слизистой стенки кишки воспалительный процесс, а также актуальность сопутствующих опухолевых образований, геморроидальных трещин и узлов, которые рассматриваются в качестве предрасполагающих факторов для формирования свищей.
Женщинам в обязательном порядке необходимо проведение гинекологического исследования, ориентированного на исключение свища влагалища.
Многие задаются вопросом, возможно ли лечение свища прямой кишки без операции? Начать необходимо с того, что никакие действия не должны осуществляться без предварительной консультации лечащего врача. Именно он может и должен определять итоговую восстановительную тактику. Чаще всего специалистом назначается терапия антибиотиками, применение обезболивающих и местных заживляющих наименований.
Настоятельно рекомендуется обратить внимание на то, что:
- предпринимаются подобные мероприятия для облегчения состояния пациента;
- физиотерапевтические процедуры могут назначаться в процессе подготовки к хирургическому вмешательству;
- это необходимо для уменьшения риска осложнений после операции, направленной на то, чтобы удалить параректальный свищ и любой другой;
- применять народные средства при таком диагнозе не рекомендуется, потому как они не способны удалить свищ или хотя бы купировать его последующее развитие – об этом свидетельствуют многочисленные отзывы.
Ведущей методикой лечения свищей следует считать хирургическую. Удаление или иссечение свища прямой кишки – это единственный радикальный способ лечения. После наступления ремиссии выполнение хирургической операции нерационально, так как в этой стадии доктор не будет видеть четких ориентиров, по которым необходимо проводить иссечение тканей.
- Плановые вмешательства могут выполняться при появлении гнойника – абсцесса прямой кишки. Для этого хирург вскрывает его и дренирует.
- Далее больному назначается массивная антибиотикотерапия, направленная на устранение возбудителя заболевания. Выбор препаратов зависит от причины формирования свища, и антибиотики вводятся не только перорально и парентерально, но и в виде растворов для промывания созданной во время операции дренажной системы.
- Для ускорения наступления необходимого лечебного эффекта и при отсутствии противопоказаний больному назначается физиотерапия (УФО и электрофорез).
После устранения всех острых воспалительных процессов пациенту выполняется следующая операция. Для удаления свища могут проводиться различные виды хирургических вмешательств, направленные на рассечение или полное иссечение тканей свищевого хода. При необходимости во время операции врач может выполнять:
- ушивание сфинктера;
- дренирование гнойных карманов;
- смещение мышечно-слизистого или слизистого лоскута тканей для полного закрытия сформировавшегося внутреннего хода фистулы прямой кишки.
Выбор способа вмешательства зависит от клинического случая. Нередко полный объем операции становится известным уже после ее начала, то есть после того, как хирургу сможет визуально оценить локализацию свища, наличие уплотнений и гнойных затеков, тяжесть наступивших рубцовых поражений в параректальной области.
Далее хотелось бы обратить внимание на то, что именно нужно будет сделать для того, чтобы восстановиться после любого типа хирургического вмешательства.
Обычно уже через несколько часов после операции пациенту разрешают пить жидкость. По мере отхождения от наркоза возможно возникновение дискомфорта и достаточно интенсивных болезненных ощущений. Поэтому в течение первых трех суток пациенту назначают обезболивающие препараты.
На место операционной раны накладывают повязку, в анальное отверстие вводят газоотводную трубку и гемостатическую губку. Их удаляют через сутки после операции во время первой перевязки. Перевязки достаточно болезненны, для облегчения процедуры больному назначают обработку местными обезболивающими препаратами (мазями, гелями). В этот период врач должен тщательно следить за процессом заживления, важно, чтобы края раны не слипались и в ней не образовывались недренируемые карманы.
Если проводилось удаление сложных свищей, то через неделю после операции понадобится перевязка под анестезией. Во время нее делают глубокую ревизию раны и затягивают лигатуру. Для быстрого заживления раны и уменьшения неприятных ощущений врач может назначить сидячие ванночки с отваром ромашки или слабым раствором марганцовки.
В первые двое суток после операции больному назначается специальная жидкая диета (кефир, вода, немного вареного риса). Это делается для того, чтобы у больного несколько дней после оперативного вмешательства не было дефекации. В отсутствии стула послеоперационная рана не будет инфицироваться каловыми массами, и процесс заживления пойдет быстрее.
В послеоперационном периоде пациенту важно соблюдать правильную и сбалансированную диету, питание должно быть дробным, есть нужно небольшими порциями 5-6 раз в день. Из рациона исключаются жирные, жареные, острые, маринованные блюда, копчености, пряности, газированная вода. Следует отдавать предпочтение продуктам с большим содержанием клетчатки (овощи, фрукты), включить в меню каши, зерновой хлеб, кисломолочные продукты и пить больше жидкости.
Это поможет добиться мягкого стула и наладить работу кишечника. Следует избегать запоров и при необходимости принимать слабительные препараты.
После выписки из стационара пациенту нужно быть особенно внимательным к собственному самочувствию и незамедлительно обратиться к врачу при возникновении следующих симптомов:
- Резкое повышение температуры.
- Постоянные боли в области живота.
- Недержание кала, избыточное газообразование.
- Болезненная дефекация или мочеиспускание.
- Появление из заднего прохода гнойных или кровянистых выделений.
Эти проявления указывают на развитие осложнений, необходимо не затягивать обращение к специалисту и не заниматься самолечением. При отсутствии осложнений пациент через две-три недели может вернуться к обычной жизни. Полное восстановление и заживление ран происходит через шесть недель после операции.
При выписке из стационара обязательно обсудите с врачом, когда придти на прием для контрольного обследования.
Светлана К. 35 лет:
Свищ образовался в результате перенесенного парапроктита. Сначала на коже появилось что-то вроде фурункула, который вскрылся сам собой. Но чем я только не прикладывала, ранка не заживала, постоянно выделялся гной и сукровица. Долго стеснялась идти к врачу, но когда гной уже просто стал литься постоянно, все-таки решилась. Обнаружили свищ прямой кишки – очень неприятное и болезненное состояние. Когда сделали операцию, неделю не могла ни сесть, ни встать. Но благополучно вылечилась и теперь, надеюсь, такого не повториться. На коже остался лишь маленький след от швов.
Геннадий Р. 49 лет:
Мне делали иссечение свища в просвет прямой кишки под общим наркозом. В больнице находился 7 дней, и когда сняли швы, поехал домой с подробными рекомендациями врача. Но, скажу честно, не все рекомендации выполнял, решил, что рана уже зажила, и беспокоиться не стоит. Через какое-то время стал замечать, что в стуле присутствуют гнойные выделения, похожие на те, что были до операции. Побежал сразу к врачу, и вовремя – удалось избежать рецидива. Пролечился антибиотиками, свечами, диетой, и все пришло в норму, поэтому помните, что послеоперационный период очень важен в процессе восстановления и соблюдайте рекомендации обязательно.
В период реабилитации для заживления раны часто используются сидячие ванночки и спринцевания. Ванночки можно готовить с отварами лечебных трав:
Можно готовить для ванночек и раствор морской соли (на 5 л — 1 ст. ложка). Сидеть в них нужно не менее 15 минут. Те же отвары применяются и для спринцевания.
При длительном течении свищ прямой кишки может вызывать:
- В некоторых случаях воспалительные и некротические процессы, происходящие в параректальной области, вызывают разрастание соединительной ткани (т. е. рубцевание) и сужение анального канала.
- Деформирование анального сфинктера и изменение состояния мышц, окружающих эту анатомическую область. В результате у больного развивается недостаточность сфинктера прямой кишки.
- Самым тяжелым осложнением свища прямой кишки может становиться раковая опухоль этой части кишечника.
Для профилактики свищей и парапроктитов необходимо следующее:
- умеренно употреблять различные острые блюда, соусы, алкоголь;
- избегать консервированных продуктов;
- проводить профилактику запоров;
- избегать перенапряжения.
Для профилактики запоров необходимо употреблять ежедневно полторы-две ложки молотых отрубей. А также включайте в рацион больше продуктов, богатых пищевой клетчаткой – фрукты, овощи, овсяную крупу, и пить не менее 2 литров воды.
Интрасфинктерные и невысокие транссфинктерные свищи прямой кишки обычно поддаются стойкому излечению и не влекут за собой серьезных осложнений. Глубокие транссфинктерные и экстрасфинктерные свищи часто рецидивируют.
Длительно существующие свищи, осложненные рубцеванием стенки прямой кишки и гнойными затеками, могут сопровождаться вторичными функциональными изменениями.
При появлении болей в области ануса и выделений гнойного или сукровичного характера следует обратиться к проктологу.
После выполнения осмотра и опроса пациента для уточнения диагноза врач назначит ряд лабораторных и инструментальных исследований; зондирование свищевого хода с контрастными тестами, аноскопию, ректороманоскопию, УЗИ, КТ и пр.
При подозрении на туберкулез или сифилис больному необходимы консультации фтизиатра или венеролога.
Я наконец избавилась от свища прямой кишки. Очень намучилась с этой проблемой. 3 раза делала операцию в разных городах. И причем полнейшее разочарование после каждой. После последней операции была высокая температура , а место операции было воспалённым, боли были хуже чем до неё. Помимо всего этого после операции держалась температура, а само место не заживало. меня в таком состоянии выписали домой.
Дочь настояла на том, чтобы пойти на консультацию в проктологический центр на Таганке, там меня заверили в том, что все излечимо и это тоже не страшно. Наотрез отказалась сразу же от операций, а мне их предлагать и не собирались, предложили нетрадиционный метод лечения, который разработал научный отдел центра по итогам моего обследования. И вот уже прошло полгода, не беспокоит абсолютно ничего.
Это очень серьезно, пробуйте обходится без операций. Ни одному человеку не пожелаю этого, потому что знаю сколько страданий приносит это заболевание.
источник
Абсцессы и свищи анальной области составляют разные фазы одного и того же патологического процесса: при отсутствии лечения из абсцесса образуется свищ. Большая их часть начинается в виде неспецифического воспаления анальных желез, которое может привести к абсцессу между двумя сфинктерами — так называемый межсфинктерный абсцесс.
Распространение этого процесса может привести к сепсису с чрезвычайно сложной структурой возникновения. Переход инфекции на анальный край приводит к возникновению перианального абсцесса. Распространение вверх дает начало межмышечному или супралеваторному абсцессу, в зависимости от места возникновения (между слоями мышц прямой кишки или вне прямой кишки в супралеваторном пространстве).
По горизонтали инфекция распространяется через внутренний сфинктер обратно в анальный канал или вдоль поперечно-полосатых мышечных волокон в ишиоректальную ямку с формированием ишиоректального абсцесса выше, ниже или на уровне зубчатой линии. Если первичный путь инфекции проходит через наружный сфинктер, такие абсцессы называют транссфинктерными, выше лобково-прямокишечной мышцы — супрасфинктерными. Круговое распространение инфекции вызывает поражение межсфинктерного и супралеваторного пространств или ишиоректальной ямки на противоположной стороне.
Перианальные и ишиоректальные абсцессы вызывают пульсирующую боль и образование красных горячих напряженных припухлостей. Перианальный абсцесс можно увидеть в области анального края, ишиоректальный абсцесс распознают по выраженному уплотнению ишиоректальной ямки. Не имеющие выраженных наружных признаков межсфинктерные, межмышечные и супралеваторные абсцессы наиболее трудны для диагностики. В постановке диагноза изредка помогает рентгенологическое исследование.
Свищ — это аномальное сообщение между двумя эпителиальными поверхностями. У свищей перианальной области оба или одно из отверстий могут быть закрыты или, по крайней мере, быть не слишком хорошо заметны. Направление свищевого хода, выстланного грануляционной тканью, может быть очень сложным. Несмотря на то что индурация служит важным физикальным признаком для определения пути развития сепсиса, трудности при диагностике и лечении возникают относительно часто.
Эту проблему разрешают при помощи сканирующего магнитно-резонансного исследования, часто определяющего свищевой ход и оба свищевых отверстия. В основе классификации свищей лежит положение основного хода: межсфинктерные (между внутренним и наружным сфинктером), транссфинктерные (через наружный сфинктер), супрасфинктерные (выше лобково-прямокишечной мышцы). Перианальные свищи — основная особенность болезни Крона, возникают в перианальной области (обычно в сочетании с поражением прямой кишки).
При болезни Крона в более проксимальной части кишки распространение на перианальную область бывает крайне редко. К сожалению, процесс достаточно часто распространяется на влагалище.
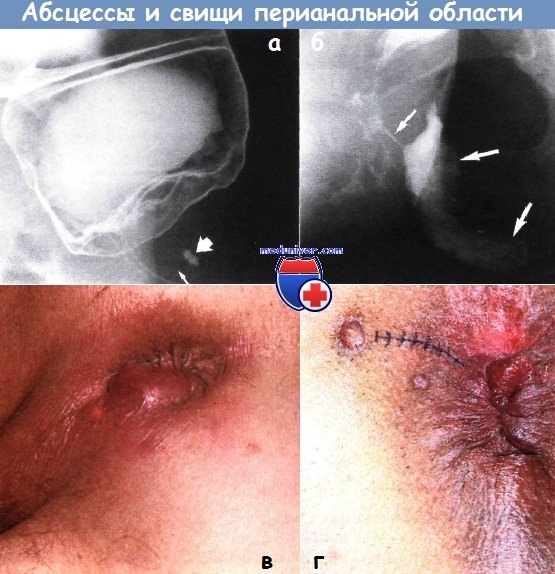
От анального канала до абсцесса идет дорожка бария (тонкая стрелка). Бариевая клизма, двойное контрастирование.
б — Перианальный абсцесс при болезни Крона.
Полость трубчатого периа-нального абсцесса (показана широкими стрелками) заполняется через свищевой ход (узкая стрелка), идущий от анального канала.
Бариевая клизма, двойное контрастирование.
в — Перианальный абсцесс.
г — Свищ анальной области. Наружное отверстие и направление уплотнения тканей обозначены синим цветом. 
Открытый свищевой ход выстлан грануляционной тканью.
б — Болезнь Крона. Видны воспаленные отечные кожные бугорки с выраженным образованием язв и множественными свищевыми отверстиями.
в — Экстрасфинктерный свищ. От левой боковой стенки прямой кишки в периректальные мягкие ткани идет свищевой ход неправильной формы (показано стрелкой).
Бариевая клизма, двойное контрастирование.
г — Прямокишечно-влагалищный свищ при болезни Крона.
От дистальной части прямой кишки и проксимальной части анального канала в дистальную часть влагалища идет множество заполненных барием свищевых ходов (показано стрелкой).
Остальная часть влагалища (V) заполнена ретроградно. Прямая кишка обозначена буквой (R).
Бариевая клизма, двойное контрастирование.
источник
Свищи представляют собой серьезную проблему для проктологов. Заболевание способно нанести серьезные проблемы пациенту, некоторые из которых могут привести к летальному исходу.
По этой причине при наличии характерных симптомов нужно посетить врача для диагностики. Только это поможет определить эффективную тактику лечения данного заболевания.
Свищи прямой кишки (перианальный свищ) – это гнойные формирования, которые представляют собой ход между прямой кишкой и наружным кожным покровом. Иногда соединения с внешней средой не происходит, отверстия находятся внутри кишки.
Сам канал образуется под действием патогенов, которые разрушают мягкие ткани органа. По ходу свищевого канала могут формироваться разветвления, карманы с гноем, что ухудшает процесс лечения и замедляет выздоровление больного.
Риск заболеть выше у взрослого пациента, но дети также могут поражаться данной патологией. Заболевание у ребенка развивается и протекает аналогично таковому у пациентов старшей группы.
Свищи прямой кишки классифицируются по нескольким критериям. Они делятся на разные виды согласно своему строению и местоположению. Выделяют следующие свищи:
- Полные, неполные и внутренние. Последние можно выделить в отдельную группу. Для полных характерно наличие 2 отверстий – внутреннего и наружного, из которого происходит истечение гноя во внешнюю среду. У неполных свищей имеется внутреннее отверстие, наружного нет. Неполный свищ оканчивается слепо в полости органа, но постепенно происходит разрушение тканей под влиянием патогенов и образуется наружное отверстие.
- Описанные выше образования внешние. Что касается внутренних формирований, то они характеризуются наличием сразу 2 отверстий, но сам свищ заднего прохода расположен в пределах прямой кишки, наружу истечение гноя не происходит, только в полость самого органа.
- По расположению относительно анального отверстия выделяют интра-, транс- и экстрасфинктерные свищи прямой кишки. Первые могут находиться чуть кнутри от анала или примыкать к самому отверстию. Транссфинктерные располагаются непосредственно в тканях сфинктера. Экстрасфинктерные формирования образуются снаружи от отверстия, их легко обнаружить при визуальном осмотре.
Также свищи можно разделить на прямые и разветвленные в зависимости от конфигурации свищевого канала. При втором варианте возможно формирование гнойных карманов, что усложняет и затягивает лечение.
Свищи прямой кишки образуются при проникновении бактерий в ткани органа. Возникает воспаление, которое называется проктитом. Патологический процесс способен проникнуть в окружающие мягкие ткани, происходит их инфицирование. Это заболевание называется парапроктитом, оно протекает в острой и хронической форме.
При данных патологиях происходит скопление гнойного содержимого в ограниченной полости, то есть формируется абсцесс. Затем происходит прорыв гноя наружу, полость абсцесса сообщается с окружающей средой. Это и есть свищ заднего прохода. Гной в таких случаях может истекать не только на кожный покров пациента, но и во внутренние полости организма.
В патогенезе свищей значение имеет своевременность и полнота лечения основного заболевания, сопутствующие патологии пищеварительного тракта, особенно язва желудка, болезнь Крона, дивертикулез, туберкулез и рак любого отдела кишечника, геморрой.
Предрасположенность к формированию свищей имеется у людей с грибковыми инфекциями, иммунодефицитами, сифилисом.
Свищи прямой кишки могут образовываться после хирургических вмешательств проктологического и гинекологического профиля.
Пациенты с данным заболеванием отмечают появление гнойных выделений (см. фото) на белье или одежде, что приносит существенный дискомфорт в повседневную жизнь больного.
При большом количестве патологического отделяемого происходит раздражение кожного покрова, появляются жалобы на зуд и жжение в анальной области.
Неудобство доставляет также то, что гной имеет неприятный запах. Другие жалобы пациентов со свищами прямой кишки:
- Наличие болевого синдрома. Его выраженность зависит от вида свища. Если он наружный и полный, то боли минимальные. В случае неполного свища, особенно внутреннего, симптоматика более выраженная. Интенсивность болей усиливается при долгом нахождении в неудобном положении, резких движениях, длительном хождении, во время акта дефекации.
- Может происходить интоксикация организма с жалобами на высокую температуру, слабость, головные боли, снижение трудоспособности, эмоциональную лабильность.
- Свищи прямой кишки имеют тенденцию к волнообразному течению, с обострениями и ремиссиями. Во время декомпенсации у пациентов возникают описанные выше жалобы. В периоду ремиссии общее состояние больных не страдает, но может присутствовать наличие гнойного отделяемого в небольших количествах.
- При долгом течении заболевания происходит постепенное истощение организма и даже во время ремиссий имеются жалобы на общую слабость, повышенную раздражительность, плохой сон, повышение температуры тела, головные боли и головокружения.
Наружные свищи прямой кишки легко обнаружить при внешнем осмотре. Для диагностики внутренних формирований требуются инструментальные методы. Свищи прямой кишки являются крайне неприятной патологией, но особую опасность представляют возможные осложнения.
Важно знать, чем опасен свищ прямой кишки. Острый процесс грозит распространением заражения на весь организм, то есть сепсисом. Это осложнение имеет высокий риск летального исхода.
Также патология способна переходить в хроническое состояние, что сказывается на общем состоянии пациентов. Они становятся эмоционально лабильными, раздражительными, уровень трудоспособности существенно снижается.
При длительном течении заболевания может происходить злокачественное перерождение тканей, то есть формируется рак прямой кишки. Также свищ заднего прохода способен приводить к рубцеванию и сужению анального сфинктера, что негативно сказывается на полноценности его функционирования.
Врач проводит анализ жалоб пациента, собирает анамнез, проводит общий осмотр и ректальное исследование. Больному назначают общий анализ крови и мочи, биохимию крови. После этого приступают к инструментальным методам исследования, а именно: колоно-, ректоромано- и ирригоскопии. Они позволяют определить локализацию свища.
Для уточнения его местонахождения и структуры формирования требуется проведение зондирования, иногда вместе с красящей пробой или фистулографией. Они позволяют определить характер свищевого хода, наличие карманов и количество гноя.
При необходимости пациентам женского пола назначают гинекологическое исследование, всем больным может проводиться УЗИ органов брюшной полости и малого таза. Иногда требуется ультразвуковое исследование прямой кишки и сфинктерометрия – метод, позволяющий определить полноценность функционирования анального отверстия.
Лечение без операции не способно привести к полному выздоровлению, поэтому врачи всегда прибегают к хирургическому удалению. Оперативное вмешательство проводят в острый период, поскольку при затихании процесса невозможно точно определить локализацию и структуру свищей.
Если операция проводится под общим наркозом, то врач иссекает свищ полностью, при этом захватывая окружающие ткани, края раны сшиваются между собой, проводится промывание этой области антисептиками. Заживление происходит в течение 45 дней, дополнительно пациенты принимают антибиотики широкого спектра действия, анальгетики. Также назначается физиотерапия – ультрафиолетовое облучение, электрофорез, которые ускоряют заживление тканей, стимулируют кровоток и метаболизм в зоне хирургического вмешательства.
После операции важно соблюдение режима питания, необходимо выполнять все рекомендации по личной гигиене, физическая нагрузка должна быть ограниченной и наращиваться постепенно. Рекомендованы сидячие ванночки с травами, уменьшающие болевой синдром и улучшающие заживление.
При таком виде вмешательства имеется риск рецидивов и послеоперационных осложнений. При возникновении жалоб на сильные боли в области промежности, появлении патологических выделений, трудностей при мочеиспускании и дефекации, повышении температуры тела, необходимо сразу сообщить об этом врачу. Чаще при таких ситуациях повторного хирургического лечения не избежать.
Все большее распространение получают малоинвазивные методы. Что касается свищей, то популярно лечение лазером, электрокоагуляция и пломбирование. Данные операции проводятся под местной анестезией, характеризуются минимальным риском осложнений, они бескровные и быстрые. Период восстановления после операции также значительно сокращается, риск рецидивов также сводится к минимальному.
Лечение лазером подразумевает прижигание свища при помощи специальной трубки с излучателем. Края раны запаиваются специальным клеем, также накладывается несколько швов нитей из рассасывающегося материала.
Свищ прямой кишки у больных при помощи электрокоагуляции лечится по аналогичной схеме, только прижигание тканей осуществляется термическим ножом.
Хороший результат показывает пломбирование так называемой коллагеновой пробкой, которая ведет себя как трансплантат организма и стимулирует эпителизацию зоны воздействия. Сам свищ прямой кишки у пациента прошивают по кругу, фиксируют и иссекают. Образовавшуюся область заполняют пробкой, фиксируют ее. Методика также бескровная, с минимумом осложнений, но дорогостоящая.
Принципы лечения свищей прямой кишки у ребенка такие же, как и у взрослых больных. Иногда врачи рекомендуют воздержаться от операций, если речь идет о больном младше 1 года. Если на общем состоянии маленького пациента это не сказывается (такое бывает нередко), то вмешательство проводят чуть позже. Но при неотложных состояниях с операциями не медлят.
Важно! Лечение народными средствами при данном заболевании неэффективно, может привести к ухудшению состояния пациента, особенно если это дети. Поэтому важно как можно раньше обратиться к врачу для своевременного и полноценного лечения.
Свищ прямой кишки у пациентов можно предупредить при своевременном лечении заболеваний не только самого органа, но и всех отделов пищеварительного тракта. Другие меры профилактики:
- соблюдение правил личной гигиены;
- отказ от курения и употребления спиртных напитков (рекомендация взрослым пациентам);
- важно проводить профилактику запоров;
- регулярная физическая нагрузка.
Для предупреждения заболевания у взрослого и у ребенка важно рационализировать режим питания. Следует отказаться от жирной, жареной пищи, специй, сладостей, пряностей. В меню должны быть нежирные сорта мяса и рыбы, молочные продукты, овощи и фрукты. В день рекомендовано выпивать минимум 1,5 л чистой воды.
В большинстве случаев свищи прямой кишки успешно лечатся. Значение имеет своевременность обращения к врачу и выполнение всех рекомендаций специалиста. Прогноз для жизни также положительный. Исключение составляют осложненные случаи заболевания, при которых имеется угроза жизни больного. Речь идет о сепсисе, злокачественных перерождениях.
Можно подытожить, что необходимо иметь представление о признаках заболевания и знать, чем опасен свищ прямой кишки, и какие методы лечения и профилактики имеются на сегодня. Это поможет быстро избавиться от патологии без какого-либо вреда для организма, с сохранением полноценного функционирования прямой кишки.
источник