При изолированных и сочетанных ранениях груди, в зависимости от тяжести повреждений, степени кровопотери и инфицирования тканей, нагноение ран грудной стенки после хирургической обработки наблюдается в 6,1-16% наблюдений, после торакотомии — в 4-10% наблюдений [Колесов А.П., Бисенков Л.Н., Trankey D.D., Richardson J. D. et al.].
Лечение нагноений ран обычно не представляет особых трудностей, причем с учетом большой длины поверхностного нагноения торакотомной раны наиболее эффективным методом является ее активное дренирование. Для этого достаточно снять один кожный шов и на всю длину образовавшегося гнойного кармана ввести перфорированную двухпросветную силиконовую трубку ТММК, фиксировав ее к герметизирующему шву, наложенному рядом с трубкой. Постоянное капельное промывание гнойной полости с аспирацией содержимого быстро приводит к очищению гнойной полости и ее спадению, после чего дренажную трубку постепенно извлекают, /юбиваясь облитерации дренажного канала.
Более тяжелым и опасным осложнением является флегмона мягких тканей грудной стенки. При огнестрельных ранениях причиной развития флегмоны является бактериальное загрязнение ран и наличие некротических тканей. Сочетанные ранения груди и живота с повреждением органов желудочно-кишечного тракта также сопровождаются обширной контаминацией тканей грудной стенки.
Однако чаще всего флегмона грудной стенки является вторичной и развивается в процессе лечения плевролегочных гнойных осложнений путем многократных пункций или длительного дренирования плевральной полости или, что встречается реже, периферического абсцесса легкого.
Даже в случаях эффективной функции дренажа вдоль его стенки через дефект париетальной плевры инфекция распространяется на фасциально-мышечный слой и на фоне иммуносупрессии не может быть отграничена защитными силами организма. В таких случаях гнойная инфильтрация может распространяться на брюшную стенку и поясничную область и при неклостридиальной анаэробной флоре быстро привести пострадавшего к гибели.
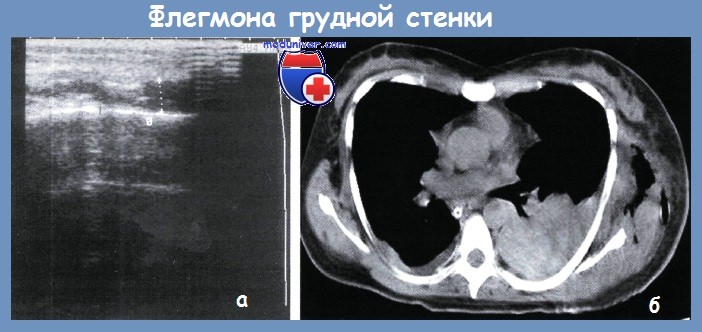
а — ультрасонограмма; б — СКТ
Диагностика неклостридиальных анаэробных флегмон, несмотря на обширный некроз мягких тканей, затруднительна из-за отсутствия яркой клинической картины. Ранней диагностике способствует УЗИ, при котором на фоне инфильтрации и отека мягких тканей выявляются жидкостные скопления (рис. а). При СКТ определяется утолщение мягких тканей грудной стенки в зоне стояния дренажа с образованием на границе подкожной клетчатки и мышечного слоя зоны неправильной формы с нечеткими контурами и неоднородной структуры с плотностью жидкости и пузырьками газа (рис. б).
Лечение флегмоны заключается прежде всего в рассечении кожи с тем расчетом, чтобы дренажные трубки были расположены без перегибов во всех отрогах флегмонозного воспаления. При этом некротическую клетчатку по возможности удаляют, все фасциальные перемычки разрушают с образованием единой полости и все карманы этой полости дренируют двухпросветными силиконовыми трубками ТММК, которые выводят через проколы кожи и надежно фиксируют. Разрез кожи ушивают, создавая условия для герметичного активного дренирования гнойного очага с промыванием его растворами антисептика и аспирацией.
Наш многолетний опыт применения этого метода при лечении гнойников различного происхождения и локализации (в том числе — флегмон грудной стенки) свидетельствует о его эффективности.
Этот метод закрытого активного дренирования является высокоэффективным, сокращает время лечения и дает хорошие косметические результаты.
Второй метод ведения флегмон грудной стенки — открытое ведение. Для этого рана тампонируется рыхло салфетками с растворами антисептиков, в большинстве случаев применяется порошок борной кислоты и йодинол.
Антибактериальная, иммунная, трансфузионная, дстоксикационная терапия проводится по общим правилам.
Общая летальность при развитии флегмоны грудной стенки в сочетании с эмпиемой плевры у пострадавших с сочетанными ранениями груди в наших наблюдениях составила 19,2%. У одного пациента обширный некроз кожи грудной стенки потребовал выполнения в последующем аутодермопластики.
источник
Субпекторальные флегмоны. Ограниченные скопления гноя в пространстве между малой и большой грудными мышцами встречаются относительно нечасто. Гнойные воспаления возникают здесь как следствие ранений груди, инфекционных осложнений катетеризации подключичной вены или при распространении инфекционного процесса с соседних тканей (остеомиелит ребра, аденофлегмона). Нередко гной проникает сюда в виде затека из подмышечной ямки.
Субпекторальное пространство хорошо отграничено. Оно образовано листком собственной фасции, составляющей футляр для большой грудной мышцы, и плотной ключично-грудинной фасцией, покрывающей малую грудную мышцу. Обе фасции внизу соединяются, замыкая все пространство. Однако в ключично-грудинной фасции под ключицей имеются естественные отверстия, через которые проходят кровеносные сосуды и грудные нервы. Они и становятся воротами для дальнейшего распространения гноя. Тогда говорят о затеках в глубокое субпекторальное пространство под малую грудную мышцу, но в сущности их правильнее расценивать как флегмону подмышечной ямки. Так как субпекторальное пространство ограничено плотными фасциями и мышцами, гнойная экссудация способствует значительному напряжению тканей. Все это обусловливает резкий и выраженный болевой синдром в области большой грудной мышцы. В ряде случаев боль иррадиирует в плечевой сустав. Иногда болевой синдром настолько выражен, что больной не в состоянии ротировать плечо и двигать рукой.
Диагностика субпекторальных флегмон затруднена в связи с тем, что гнойник расположен под слоем грудных мышц и ясная флюктуация не определяется. Иногда гнойная инфильтрация распространяется на ткань большой грудной мышцы. Последняя становится плотной и резко болезненной, на коже может появлятся воспалительный инфильтрат. Существенную помощь в диагностике может оказать пункция предполагаемого гнойника толстой иглой, УЗИ мягких тканей грудной стенки, КТ.
Лечение субпекторальных флегмон заключается в оперативном вскрытии гнойника под общим обезболиванием.
Техника операции. Больной лежит на спине, руку со стороны поражения отводят на приставной столик. Разрез кожи ведут по нижнему краю большой грудной мышцы. После рассечения поверхностных слоев и собственной фасции край мышцы приподнимают крючком и, расслаивая ткани, следуют по внутренней ее поверхности, проникая в межмышечный промежуток. При обширных гнойниках делают дополнительный разрез под ключицей и параллельно ей. Рассекают покровы и собственную фасцию, тупым путем разъединяют пучки большой грудной мышцы, щадя сосуды и нервы, подходящие к ней через ключично-грудинную фасцию. По окончании вмешательства полость гнойника дренируют, используя двухпросветные дренажи, которые позволяют одновременно проводить промывание антисептическим раствором гнойной полости через «малый» просвет дренажа и вакуум-аспирацию через «большой» его канал.
Окололопаточные флегмоны. Для этого заболевания характерно скопление гноя в надостном, подостном или подлопаточном костно-фасциальных пространствах, ограниченных плотными фасциями, прочно фиксированными к краям лопатки, а также в передней и задней предлопаточных щелях, разделенных передней зубчатой мышцей. Больные с окололопаточными флегмонами предъявляют жалобы на боли в области воспалительного процесса, повышение температуры тела. Позже в зоне поражения отмечается покраснение кожи, припухлость и болезненность при пальпации. Припухлость вначале имеет плотную консистенцию, затем наступает размягчение. Иногда самым ранним признаком окололопаточной флегмоны является нарушение функции верхней конечности.
Лечение окололопаточной флегмоны оперативное. Обезболивание общее. Надостные флегмоны вскрывают разрезом, идущим параллельно ости лопатки. Рассекают кожу, подкожную клетчатку, поверхностную и собственную фасции. Тупо разъединяют волокна трапециевидной мышцы, рассекают надостную фасцию и тупым путем проникают между пучками одноименной мышцы, эвакуируют гной. Подостную флегмону вскрывают по ходу волокон одноименной мышцы. После рассечения поверхностных слоев и собственной фасции остро разъединяют плотный лопаточный апоневроз на протяжении от позвоночного края лопатки до заднего края дельтовидной мышцы. Во всех случаях контролируют отсутствие затеков в поддельтовидном пространстве. Скопления гноя возможны также в изолированных фасциальных футлярах малой и большой круглых мышц. Их вскрывают и дренируют отдельными разрезами.
Инфекции плевры и легких. Эти заболевания обусловлены аспирацией содержимого ротоглотки чаще всего при нарушении сознания или отсутствии рвотного рефлекса. Известны клинические синдромы, связанные с наэробными инфекциями плевры и легких: некротизирующая пневмония, абсцесс легкого и эмпиема плевры.
Некротизирующая пневмония характеризуется многочисленными мелкими абсцессами, распространяющимися на несколько легочных сегментов. Процесс может быть вялотекущим или молниеносным.
Анаэробные абсцессы легких развиваются в связи с подострой легочной инфекцией. К типичным особенностям клинической симптоматики относятся чувство недомогания, уменьшение массы тела, лихорадочное состояние, ознобы, мокрота с неприятным запахом, иногда в течение нескольких недель. Больной обычно страдает инфекционными болезнями зубов или периодонтитом, но есть сведения о развитии абсцессов легких у больных, у которых зубы отсутствуют. Абсцессы могут быть единичными или множественными, но обычно они локализуются в заинтересованном сегменте легкого. Несмотря на сходство по клинической симптоматике с другими абсцессами, анаэробные можно дифференцировать от туберкулезных, неопластических и др. В микрофлоре преобладают анаэробы ротовой полости. Бронхоскопия показана только для установления обструкции дыхательных путей, однако ее проведение следует отложить до тех пор, пока не проявится лечебный эффект антибиотиков с тем, чтобы бронхоскопия не способствовала механическому распространению инфекции. Бронхоскопия не обусловливает усиления дренажной функции. Хирургическое лечение почти никогда не показано и может быть даже опасным из-за возможности попадания содержимого абсцесса в ткань легких.
Эмпиема плевры. При длительной анаэробной инфекции легких развивается эмпиема. По клиническим проявлениям, в том числе по отделению мокроты с неприятным запахом, она напоминает другие анаэробные инфекции легких. Больной может жаловаться на плевральные боли и выраженную болезненность грудной клетки. Эмпиема может быть замаскирована тяжелым течением пневмонии, и подозрение на нее может возникать каждый раз при длительной персистирующей лихорадке, несмотря на лечение. Для диагностики важны тщательное физикальное обследование и ультразвуковое исследование, которые позволяют определить местоположение ограниченной эмпиемы. При торакоцентезе обычно получают экссудат с неприятным запахом. Необходимо произвести дренирование плевральной полости или плеврэктомию.
Медиастинит. Эта инфекция характеризуется высокой летальностью. Чаще всего медиастинит возникает после резекции, разрыва или проникающих ранений пищевода. На ранних этапах проводят дренирование и назначают антимикробные препараты, активные в отношении продуцирующих эндотоксин грамотрицательных микроорганизмов и облигатных анаэробов. Эффективен цефотаксим в комбинации с метронидазолом, карбапенемы, современные фторхинолоны.
Инфекции органов брюшной полости.В связи с тем, что в составе нормальной флоры кишечника количество анаэробных бактерий в 100—1000 раз превышает количество аэробных, неудивительно, что повреждение кишечной стенки приводит к перитониту преимущественно анаэробной этиологии. Перфорация стенки толстой кишки способствует поступлению в брюшную полость большого количества этих бактерий и, следовательно, сопряжена с высоким риском внутрибрюшного сепсиса. Как последствия перитонита абсцессы могут развиться в любой части брюшной полости и забрюшинного пространства. Например, поддиафрагмальный абсцесс может вызвать образование на соответствующей стороне симпатического плеврального выпота, и у больного с той же стороны могут появиться боли плеврального типа и сглаживание купола диафрагмы. К типичным симптомам относятся лихорадка, ознобы, недомогание. В анамнезе есть указания на операции на органах брюшной полости, травму или другие причины, предрасполагающие к нарушению целостности стенки кишечника.
Наиболее частым источником внутрибрюшной анаэробной инфекции служит перфоративный аппендицит, приводящий к формированию абсцесса. В целях уточнения локализации абсцессов в брюшной полости полезными могут быть ультразвуковое исследование органов брюшной полости.
Из инфекций внутренних органов брюшной полости, вызванных не образующими спор анаэробными бактериями, чаще всего встречаются абсцессы печени. Абсцесс печени может быть обусловлен как бактериемическим распространением инфекции (иногда после тупой травмы с локализованным инфарктом ткани печени), так и по контакту, особенно в пределах брюшной полости. Инфекция может распространяться из желчных путей или системы воротной вены (гнойный пилефлебит), в которую она попадает при гнойном процессе в брюшной полости. Только у половины больных увеличиваются размеры печени, появляются болезненность в правом верхнем квадранте живота и желтуха. Диагноз может быть подтвержден с помощью ультразвука, результатами компьютерной томографии или радиоизотопного сканирования. На рентгенограмме органов грудной клетки можно видеть инфильтрат в базальных отделах легкого, плевральный выпот и повышение купола диафрагмы с соответствующей стороны. У 1/3 больных развивается бактериемия. Если абсцесс связан с другими гнойными очагами, требующими дренирования, показан открытый хирургический дренаж. В противном случае используется чрескожный дренаж с ультразвуковой или компьютерно-томографической оценкой положения катетера.
Инфекции желчных путей почти всегда возникают как осложнение желчнокаменной болезни. К ним относятся острый холецистит, холангит, эмпиема желчного пузыря и хронический холецистит. У 30—50% больных с неосложненной желчнокаменной болезнью желчь инфицирована. Наиболее частые возбудители — Escherichia coli, Clostridium spp. и Pseudomonas aeruginosa. Лечение: холецистэктомия, холедохолитотомия, ЭПТ и дренирование желчных путей. При холангите эффективны цефоперазон\сульбактам, АКК.
Панкреонекроз начинается как асептическое воспаление, однако летальность на 50% обусловлена присоединяющейся инфекцией. При инфицировании очагов некроза в толще поджелудочной железы возникает абсцесс, который требует дренирования. В тяжелых случаях могут потребоваться повторные плановые санации брюшной полости с некрэктомией. Назначают цефалоспорины третьего поколения и метронидазол, ципрофлоксацин, карбапенемы.
Дивертикулит. Дивертикулез весьма распространен в Европе и Северной Америке. Дивертикулы ободочной кишки обнаруживают более чем у половины больных старше 50 лет. Дивертикул может воспалиться в любой момент. Лечение, как правило, консервативное (антибиотики и разгрузка кишечника). Поскольку возбудители заболевания — анаэробные бактерии, препаратом выбора является метронидазол (500 мг каждые 8 часов) и цефалоспорин третьего поколения. Можно применять другие комбинации антибиотиков, активных в отношении Bacteroides fragilis и Escherichia coli. Прободение дивертикула ведет к разлитому перитониту или формированию межкишечного абсцесса. Абсцесс, в свою очередь, может прорваться в брюшную полость и вызвать перитонит. Метод выбора — лапаротомия и резекция пораженного участка ободочной кишки с наложением первичного анастомоза или колостомия.
Перитонит. Патогенные микроорганизмы попадают в брюшную полость при проникающих ранениях и тупых травмах живота, сопровождающихся разрывом кишки. Своевременное хирургическое вмешательство позволяет предотвратить перитонит. Если в течение 24 ч с момента травмы больной не будет прооперирован, начинается инфекционный процесс. Другие причины перитонита: прободная язва желудка или двенадцатиперстной кишки, острый панкреатит, перфорация желчного пузыря, ишемия кишки (вызванная ущемлением или острым нарушением кровообращения), перфорация толстой или тонкой кишки, инфекции мочевых путей и половых органов, прорвавшийся в брюшную полость абсцесс. Показано хирургическое лечение.
Послеоперационный перитонит. 15—20% случаев перитонита и абсцессов брюшной полости приходится на долю послеоперационных осложнений. Диагноз обычно ставят поздно, в среднем на седьмые сутки после операции. Показано хирургическое лечение и антибактериальная терапия карбапенемами.
Инфекции тазовых органов. Влагалище здоровой женщины представляет собой один из основных резервуаров как анаэробной, так и аэробной флоры. Анаэробные бактерии часто обнаруживаются при трубно-яичниковых абсцессах, септических абортах, тазовых абсцессах, эндометритах и послеоперационных раневых инфекциях, особенно после гистерэктомии. Несмотря на то что эти функции часто бывают смешанными (анаэробы и кишечные бактерии), «чистая» анаэробная инфекция (без кишечной флоры или других факультативных бактерий) встречается при тазовых инфекциях намного чаще, чем при внутрибрюшных. Эти инфекции характеризуются выделением из матки зловонного гноя или крови, распространенной болезненностью в области матки или локальной болезненностью в полости таза, длительным лихорадочным состоянием и ознобами. Инфекции тазовых органов могут осложняться гнойным тромбофлебитом тазовых вен, что ведет поражению легких.
Инфекции костей и суставов.Несмотря на то, что актиномикоз считается во всем мире основой (фоном) большинства анаэробных инфекций костной ткани, при этих инфекциях часто выделяются и другие микроорганизмы. Особенно широко распространены анаэробные или микроаэрофильные кокки, Bacteroides spp., и клостридии. Инфицируются часто мягкие ткани, прилежащие к очагам инфекции. Установлено, что анаэробные и микроаэрофильные кокки относятся к основным возбудителям инфекций костной ткани черепа и сосцевидного отростка. Анаэробы относятся к важным патогенным возбудителям инфекционных поражений суставных протезов. При этом возбудителями инфекции обычно служат представители нормальной микрофлоры кожи, в частности анаэробных грамположительных кокков и Р. acnes. У больных остеомиелитом наиболее информативным методом определения этиологического агента служит биопсия костной ткани, производимая через неинфицированную кожу и подкожные ткани. При лечении существенное значение имеет хирургическое дренирование и удаление пораженных тканей (секвестрэктомии), которые могут поддерживать анаэробную инфекцию.
Бактериемия и сепсис.Преходящая бактериемия — хорошо известное состояние здорового человека при повреждении анатомических слизистых барьеров (например, при чистке зубов). Эти эпизоды бактериемии, часто обусловленные анаэробами, обычно не имеют патологических последствий. Единственным наиболее часто выделяемым микроорганизмом служит В. fragilis. Входные ворота инфекции могут быть установлены по идентификации микроорганизма и определению мест его обитания, из которых он попадает в кровоток. У больного может развиться чрезвычайно тяжелое состояние с ознобами и гектической температурой тела, достигающей 40,5°С. Клиническая картина может ничем не отличаться от картины аэробного сепсиса, вызванного грамотрицательными бактериями.
Сепсис, обусловленный клостридиями, редкое, но почти неизбежно заканчивающееся смертью заболевание в результате первичной инфекции матки, толстого кишечника или желчных путей. В большинстве случаев септицемию вызывает С. рсгfringens; С. septicum чаще вызывает септицемию у больных со злокачественными заболеваниями. Клинически первичный очаг инфекции может быть установлен менее, чем в половине случаев, причем чаще он локализуется в полости малого таза, желчных путях или кишечнике. Клостридиальный сепсис развивается примерно у 1% женщин, госпитализированных по поводу септического аборта.
Часто развивается внутрисосудистый гемолиз. Характерные признаки и симптомы заболевания заключаются в повышении температуры тела, тахикардии, гипотензии, болях и болезненности в животе, тошноте, рвоте с развитием комы. Тахикардия может не соответствовать температуре тела. У больного может развиться тяжелая уремия с гемоглобинурией. Регистируется увеличение уровня билирубина. Прия тяжелой форме может развиться ДВС-синдром. Поразительной особенностью является быстрота наступления смерти нередко в течение 12 часов.
Эндокардит, обусловленный анаэробами, встречается редко. Однако анаэробные стрептококки, которые нередко классифицируются неправильно, вызывают это заболевание значительно чаще, чем это считается, хотя общая его частота неизвестна. Грамотрицательные анаэробы редко служат причиной эндокардита.
Дата добавления: 2014-12-14 ; просмотров: 708 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
источник
Флегмоны волосистой части головы развиваются чаще всего как осложнения ранений. Кожа этой области прочно сращена с мышечно-апоневротическим слоем, за счет чего образуется обширное подапоневротическое пространство, заполненное тонким слоем рыхлой клетчатки, по которому гной быстро распространяется по всей поверхности волосистой части головы. Часто первичная рана бывает небольшая и быстро смыкается за счет отека тканей или закрывается струпом. В этом случае подапоневротическое пространство не дренируется, и флегмона развивается особенно быстро. Отечность и болезненность больше выражены в лобной области. Отек распространяется на область глазниц. В волосистой части головы определяется флюктуация. Велика опасность развития септического тормбофлебита и внутричерепных осложнений.
Флегмоны грудной клетки развиваются как осложнения ранений, гнойного мастита, остеомиелитов ребер, лопатки, грудины. Подкожные флегмоны протекают типично, их диагностика описана выше. Распознавание глубоких флегмон более сложно. На грудной клетке имеется три большие глубокие клетчаточные пространства – субпекторальное, подмышечное и предлопаточное. Гнойное воспаление, начавшись в одном из них, легко распространяется на остальные, формируя большой единый септический очаг, охватывающий половину окружности грудной клетки.
Флегмоны под большой грудной мышцей (субпекторальные флегмоны) проявляют себя болью и припухлостью в проекции этой мышцы, резкой болезненностью при движениях верхней конечностью, особенно отведении. Гиперемии кожи флюктуации не наблюдается. Несмотря на замкнутость субпекторального пространства снаружи, гной обычно распространяется под кожу боковой поверхности грудной клетки через расплавление тонкой фасции или по ходу прободающих ее сосудов.
По ходу подключичных сосудов гной из субпекторального пространства легко распространяется в подмышечную ямку и далее по ходу сосудисто-нервного пучка плеча. В подмышечной области появляется болезненность и припухлость, на верхней конечности – отек. Движения ей – резко болезненны. Гиперемии и флюктуации также обычно не бывает, поскольку гной локализуется под собственной фасцией, закрывающей подмышечную впадину снизу.
Из подмышечной впадины гной, не встречая анатомических преград, проходит в фасциальную щель между ребрами и лопаткой – предлопаточное клетчаточное пространство. Диагностика первичного изолированного поражения этого пространства весьма сложна – припухлость отсутствует, отмечается боль в области лопатки и плечевого сустава, резкая болезненность при отведении руки более чем на 90º.
Подкожные флегмоны брюшной стенки чаще всего являются осложнениями ранений или операций и протекают типично, их диагностика описана выше. Глубокие флегмоны могут явиться осложнениями лигатурных абсцессов, нагноения кисты урахуса, ущемленных грыж.
Флегмоны, как осложнения лигатурных абсцессов развиваются после выполнения операций, где мышечно-апоневротические слои ушиваются в несколько слоев (аппендэктомия, паховые грыжи, косые разрезы в подреберьях). Осложнения развиваются в срок от 10–12 дней до нескольких месяцев после перенесенной операции. По ходу рубца появляется боль и болезненность, постепенно распространяющиеся по брюшной стенке. Появляются симптомы гнойной интоксикации. Гиперемия рубца бывает не всегда, флюктуация – очень редко.
При нагноении кист урахуса стенка мочевого протока быстро расплавляется гноем, и, если гнойник не вскрывается на кожу, то развивается флегмона фасциального футляра предбрюшинной клетчатки. Клиника обычно симулирует «острый живот». Имеется разлитая болезненность в мезо- и гипогрстрии, напряжение прямых мышц, могут определяться симптомы раздражения брюшины. Кроме того, присутствуют признаки гнойной интоксикации. Далее гнойное воспаление распространяется на футляры прямых мышц живота и околопузырную клетчатку.
Флегмоны брюшной стенки как осложнения ущемленных наружных брюшных грыж бывают редко, при сроках ущемления более 2–3 суток, преимущественно у больных старческого возраста либо БОМЖей и наркоманов. Чаще отмечается пристеночное (рихтеровское) ущемление кишки, при котором не развивается острой кишечной непроходимости, не ущемляется брыжейка, а значит нет сильных болей. Подобные ущемления характерны для бедренных грыж у пожилых женщин. Грыжевое выпячивание при этом небольшое и маскируется кожными складками паховой области. Часто сами больные не подозревают о наличии у них грыжи до развития ущемления. Наблюдаются так же флегмоны брюшной стенки при ущемлении пупочных и послеоперационных грыж. Клинические проявления типичны – выраженная боль, болезненность при пальпации, гиперемия на коже. Флюктуация бывает не всегда.
источник
Субпекторальные флегмона, абсцесс в основном бывают вторичными, когда гнойный процесс распространяется в клетчатку под большой грудной мышцей из подмышечной впадины при ее флегмоне, с ребра при остром остеомиелите, из плевральной полости (empyema necessitatis), из молочной железы при гнойном мастите, или метастатические абсцессы при септикопиемии. Редко первичная флегмона развивается как нагноившаяся гематома или как аденофлегмона. В большинстве случаев субпекторальная флегмона протекает в сочетании с подмышечной флегмоной.
Воспалительный процесс в субпекторальном клетчаточном пространстве проходит все стадии развития от отечно-инфильтративной фазы до абсцесса. Поскольку это пространство замкнутое, гнойный инфильтрат большой и абсцессы бывают больших размеров. Гнойный процесс может сопровождаться разрушением фасций с распространением гноя на переднебоковую поверхность стенки грудной клетки. В тяжелых случаях воспаление распространяется на большую грудную мышцу, подкожную жировую клетчатку, кожу.
Субпекторальная флегмона протекает тяжело, с высокой лихорадкой (до 39-40 °С), выраженной интоксикацией, тахикардией.
Больных беспокоят боли в области воспаления, которые усиливаются при попытках движения рукой, резком повороте туловища. Иногда боли в плечевом суставе сильные, как при ревматизме. Пальпация большой грудной мышцы болезненна, но инфильтрацию, уплотнение тканей из-за мышечного массива и молочной железы выявить не удается. При распространении воспаления на грудную мышцу она становится плотной, резко болезненной, кожа над ней отечна, уплотнена.
Одним из существенных симптомов субпекторальной флегмоны является приведение руки к туловищу, а попытка отвести ее кнаружи вызывает резкую боль. Это объясняется натяжением большой грудной мышцы при отведении руки, уменьшением подмышечного пространства и сдавлением гнойника вследствие уменьшения вместимости клетчаточного пространства.
При УЗИ большой грудной мышцы выявляют полость или несколько полостей, наполненных жидкостью. Пункция, при которой получают гной, делает диагноз бесспорным, а операцию — неотложной.
При вскрытии субпекторальной флегмоны ограничиваются двумя разрезами: под ключицей и по нижнему внутреннему краю большой грудной мышцы. Третий разрез у нижненаружного края мышцы нежелателен, так как приводит к инфицированию подмышечной ямки. При вторичной субпекторальной флегмоне, явившейся следствием распространения процесса из подмышечной ямки, такой разрез крайне необходим, так как позволяет одновременно обследовать и дренировать подмышечную ямку.
Разрез кожи производят параллельно ключице и ниже ее на 2-3 см. Рассекают кожу, подкожную клетчатку, наружный листок фасции большой грудной мышцы, ключичную часть мышцы расслаивают по ходу волокон и проникают тупым путем в субпекторальное пространство. Удаляют гной, обследуют пальцем гнойную полость, разделяют перемычки. Полость промывают раствором перекиси водорода, осушают.
Адекватное дренирование обеспечивает второй разрез в нижнем полюсе субпекторального пространства. Разрез кожи длиной около 10 см производят по нижнему краю большой грудной мышцы. Рассекают кожу, подкожную клетчатку, передний листок фасции. Мышцу расслаивают по ходу волокон и частично пересекают. Ориентиром для выбора нижнего разреза служит конец корнцанга, проведенного через верхний разрез, которым и выпячивают ткани у нижнего полюса гнойника.
Таким образом двумя разрезами широко вскрывают верхний и нижний полюса субпекторального пространства. После санации в полость вводят дренажные трубки, что обеспечивает возможность периодического промывания полости гнойника после операции растворами протеолитических ферментов и антисептиков.
источник
Врожденные хирургические заболевания грудной клетки и ее органов.
Классификация пороков развития грудной клетки и ее органов.
I Пороки развития грудной клетки.
1. воронкообразная грудная клетка – напоминает варианты нормальной грудной клетки, но в нижней части грудины имеет воронкообразное углубление,
2. ладьевидная грудная клетка –отличается от воронкообразной тем, что углубление, по форме схожее с углублением лодки, располагается в верхней и средней части передней поверхности грудины.
II Пороки развития органов грудной клетки
1. пороки развития легких: поликистоз легких, врожденная бронхоэктатическая болезнь,
дефекты межпредсердной и межжелудочковой перегородок, различные аномалии расположения магистральных сосудов, их сужение, открытый артериальный проток, открытое овальное отверстие, дефекты клапанов/.
Подробно со всеми этими пороками развития Вы познакомитесь в курсе педиатрии и терапии.
С фурункулами, карбункулами и абсцессами мы с Вами подробно познакомились при изучении темы хирургическая инфекция. Их клиническое течение при локализации на грудной стенке не имеет каких – либо особенностей, чего не скажешь о флегмонах.
Локализуется под грудными мышцами, они могут возникнуть как первичное заболевание /при ранениях/ и как осложнение других гнойных заболеваний грудной клетки. Клинически они проявляются в виде припухлости большой грудной мышцы, болезненной при пальпации, краснота и флюктуация отсутствуют из-за большой толщины мышечного слоя. Плечо приведено к грудной клетке, попытка отвести его вызывает усиление боли. Выражены симптомы общей интоксикации. Тактика фельдшера заключается в оказании неотложной помощи по общим принципам и госпитализации больного в отделение хирургической инфекции.
Причинами его развития являются распространение гнойного процесса с шеи, травмы пищевода, ранения средостения. Медиастенит протекает на фоне крайне тяжелого состояния больного, обусловленного тем, что в средостении располагается
ряд важнейших образований, обеспечивающих жизнедеятельность организма. для него характерны боли в грудине, усиливающиеся при постукивании по ней, при откидывании головы назад, появление отечности в области яремной ямки, боль при глотании, появляются признаки сдавления трахеи и бронхов /затруднение дыхания/, характерно положение больного – полусидит, опустив голову. Лечение этого заболевания хирургическое. Тактика фельдшера заключается в оказании неотложной помощи, направленной на снижение температуры, проведении симптоматической терапии, и госпитализации санитарным транспортом в положении полусидя.
Абсцесс легкого представляет собой ограниченную капсулой гнойную полость. Причиной его развития является затекание в бронхи рвотных масс, попадание инородных тел и гематогенный занос инфекции. Абсцессы могут быть единичными и множественными.
Заболевание начинается с подъема температуры постоянного или интермитирующего типа, болей в грудной клетке, кашля с умеренным количеством кровянистой мокроты на фоне выраженной общей интоксикации организма. При прорыве абсцесса резко увеличивается количество мокроты, у нее появляется зловонный запах, мокрота разделяется на три слоя: нижний – густой гной, средний –мутная жидкость, верхний –слизисто-пенистая масса. После прорыва гнойника состояние улучшается. Абсцесс легкого может носить и хронический характер.
Гангрена легкого – это некроз легочной ткани под воздействием токсинов и нарушения питания, который не имеет четких границ. Гангрена легкого может быть как стадия абсцесса легкого, или осложнением пневмонии, или развиться при эмболии легочных сосудов при других гнойных заболеваниях. Клиническая картина мало чем отличается от таковой при абсцессе легкого. Характерен для гангрены характерный запах при дыхании и выделение двуслойной мокроты: нижний слой гнойно-некротические массы, верхний пенистая чаще геморрагическая жидкость. Тактика фельдшера такая же, как при абсцессе легкого.
Гнойное воспаление плевры возникает в результате прорыва абсцесса в плевральную полость, инфицирования серозного выпота при воспалении легких или ранении грудной клетки, при нагноении гемоторакса. эмпиемы плевры могут быть осумкованными и разлитыми.
Отмечаются признаки выраженной интоксикации, на фоне которой появляются боли в грудной клетке, цианоз. при осмотре соответствующая половина грудной клетки отстает в акте дыхания, при перкуссии определяется притупление перкуторного звука по линии Демуазо, при аускультации – ослабление дыхания и голосовое дрожание. Диагноз подтверждается рентгенологически. Тактика фельдшера аналогична.
Острый мастит – воспаление молочной железы. железы. Заболевание встречается у женщин любого возраста, но чаще в период лактации.
Основной причиной заболевания является занос микробов в железу либо гематогенно, либо через протоки, либо через трещины сосков. Предрасполагающим фактором является застой молока в железе.
В клинической картине мастита различают следующие формы:
1. серозный мастит – начинается остро на фоне застоя молока в железе с подъема температуры, озноба, резких болей в молочной железе; последняя плотная, горячая, резко болезненная, молоко выделяется по каплям;
а/ абсцедирующий – в железе образуются полости, заполненные гноем, они могут располагаться ретромаммарно /между молочной железой и передней грудной стенкой/, интрамаммарно / в толще долек железы/, в протоках и в области ареолы; при этой форме мастита температура высокая постоянного типа, железа болезненна, в ее толще пальпируется уплотнение, молоко выделяется по каплям;
б/ флегмонозный – железа пропитана гноем, температура гектического типа, пальпация железы болезненна, от пальцев остаются следы;
3. деструктивный/гангренозный мастит/ — железа дряблая серого цвета, на ее поверхности имеются пузыри, заполненные геморрагической жидкостью со зловонным запахом; температура тела либо гектическая, либо пониженная, выражены симптомы интоксикации, может быть нарушение сознания в виде бреда; молоко не выделяется.
Лечение серозного мастита консервативное – назначение антибиотиков, сцеживание молока, физиотерапия; при гнойном мастите производится вскрытие и дренирование полости абсцесса, при деструктивном мастите производится ампутация молочной железы. В процессе лечения возникает вопрос о возможности кормления ребенка грудью. Для его решения необходимо исследовать молоко на стерильность. В перевязочной, до начала работы в ней, железа обрабатывается по одному из способов обработки операционного поля, затем стерильными руками сцеживается несколько капель молока в лоток, оставшееся в железе молоко сцеживается в стерильную банку до последней капли, затем молоко перемешивается стерильной палочкой и берется 2-3 мл в стерильную пробирку, которая и отправляется в бактериологическую лабораторию. При получении отрицательного ответа женщине разрешается кормить ребенка больной грудью, в противном случае молок можно только сцеживать и утилизировать. Второй важный вопрос, который решается при хирургическом лечении – это раннее протезирование молочной железы для профилактики ротации позвоночника. До заживления раны «протезирование» проводится с помощью перевязочного материала, после его заживления – путем вкладывания мешочка с крупой в чашечку бюстгалтера, а затем с помощью вкладыша или создания молочной железы оперативным путем.
Учитывая относительно большую заболеваемость маститом, огромное значение имеет его профилактика. Профилактика мастита должна начинаться при первом обращении беременной в женскую консультацию: должны быть осмотрены железы и соски. Форма соска может быть цилиндрической
— это самая благоприятная форма соска, которая нуждается в проведении мероприятий по огрублению кожи соска/ его растирание, ношение грубой прокладки в лифчике/.
Вторая форма соска коническая
— при этой форме соска затруднено удержание соска во рту ребенка, что приводит к возникновению трещин и затрудняет процесс сосания.
Следующая разновидность формы соска — распластанный сосок.
— эта форма соска делает невозможным захват его и удержание во
рту ребенка, что делает грудное вскармливание невозможным.
Следующая форма соска – втянутый сосок.
— эта форма соска делает кормление ребенка грудью невозможной.
Для подготовки к кормлению трех последних форм соска необходимо попробовать исправить их форму, что делается с помощью молокоотсоса – сосок вытягивается, возникающие при этом трещины лечатся и процесс повторяется до тех пор пока ни исправится форма соска.
После родов профилактика мастита заключается в соблюдении личной гигиены женщиной, сцеживании избытка молока, остающегося после кормления ребенка, в предохранении от простуды.
при серозном мастите – сцедить молоко, назначить жаропонижающие, слабительные и антибактериальные препараты, согревающие компрессы на молочную железу, УВЧ, ультразвук – если симптомы мастита не проходят в течение 3х дней, то госпитализация; при остальных формах введение жаропонижающих средств и госпитализация.
Дата добавления: 2014-01-20 ; Просмотров: 2847 ; Нарушение авторских прав? ;
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
источник
Флегмона – это гнойный процесс в жировой клетчатке, не имеющий четких границ и склонный к распространению на окружающие ткани. Возбудителем чаще всего является золотистый стафилококк. Флегмона проявляется общим недомоганием и интоксикацией, значительным повышением температуры тела, резкой болезненностью при движениях и пальпации пораженной области. Поверхностная флегмона характеризуется прощупыванием плотного инфильтрата, который, постепенно размягчаясь, превращается в заполненную гноем полость. Диагноз устанавливается на основании клинической картины. Лечение флегмоны проводится путем ее вскрытия и дренирования, применения протеолитических ферментов и ранозаживляющих мазей.
Флегмона – разлитое гнойное, реже гнилостное воспаление в жировой клетчатке. Его характерной особенностью является отсутствие четких границ. Флегмона может быстро распространяться по клетчаточным пространствам, переходя на мышцы, сухожилия, кости и другие структуры. Может быть как самостоятельным заболеванием, так и осложнением других гнойных процессов (сепсиса, абсцесса, карбункула). Лечением флегмон в области лица занимаются хирурги-стоматологи. Лечение флегмон в области туловища и конечностей находится в ведении гнойных хирургов. Лечение вторичных флегмон, развившихся на фоне перелома или раны мягких тканей, осуществляется травматологами.
Непосредственной причиной гнойного процесса в подавляющем большинстве случаев являются патогенные микроорганизмы, которые проникают в клетчаточные пространства непосредственно через рану или ссадину либо по лимфатическим или кровеносным сосудам. Чаще всего флегмона развивается под действием золотистого стафилококка, второе место по распространенности занимает стрептококк.
Возникновение флегмоны может быть обусловлено и другими микроорганизмами. Так, например, у детей младшего возраста флегмона иногда провоцируется гемофильной бактерией. При укусе собаки или кошки в ткани проникает Pasturella multocida, которая может вызывать флегмону с очень коротким инкубационным периодом (4-24 часа). А в результате ранения, полученного во время работы с домашней птицей, свиньями, морскими рыбами или моллюсками, причиной флегмоны может стать бактерия Erysipelothrix rhusiopathiae.
Чаще всего бактерии проникают в подкожную клетчатку через поврежденные кожные покровы или слизистые оболочки. Кроме того, возбудители инфекции могут попадать в клетчаточное пространство гематогенным или лимфогенным путем из какого-то очага инфекции (например, при тонзиллите, фурункулезе, кариесе). Возможно также контактное распространение воспаления при прорыве гнойного очага (например, абсцесса или карбункула). В отдельных случаях флегмона может вызываться не болезнетворными микроорганизмами, а химическими веществами. Так, развитие гнойного воспаления в подкожной клетчатке возможно при введении под кожу бензина, керосина, скипидара и т. п.
Вероятность возникновения флегмоны увеличивается при снижении защитных функций организма, которое может быть обусловлено истощением, иммунодефицитными состояниями (ВИЧ-инфекция), хроническими заболеваниями (сахарный диабет, болезни крови, туберкулез) или хроническими интоксикациями (алкоголизм, наркомания). При всех перечисленных состояниях наблюдается более тяжелое течение и быстрое распространение флегмоны, что обусловлено невозможностью организма противостоять инфекции. Вероятность заражения, особенности течения флегмоны и чувствительность к лекарственным препаратам также обусловлены видом и штаммом микроорганизма.
Характер и особенности развития флегмоны определяются особенностями жизнедеятельности бактерии, вызвавшей гнойный процесс. Так, стрептококки и стафилококки вызывают гнойное воспаление. А при заражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой возникает гнилостная флегмона.
Самые тяжелые формы флегмоны развиваются в результате жизнедеятельности облигатных анаэробов – бактерий, которые размножаются в отсутствие кислорода. К числу таких микроорганизмов относятся неспорообразующие (бактероиды, пептострептококки, пептококки) и спорообразующие анаэробы (клостридии), которые характеризуются чрезвычайной агрессивностью, высокой скоростью разрушения тканей и тенденцией к быстрому распространению воспаления. Хроническая форма флегмоны (деревянистая флегмона) вызывается маловирулентными штаммами таких микроорганизмов, как дифтерийная палочка, стафилококк, паратифозная палочка, пневмококк и др.
Флегмона может быть первичной (возникшей в результате непосредственного внедрения микроорганизмов) или вторичной (развившейся при переходе воспаления с окружающих тканей), острой или хронической, поверхностной или глубокой, прогрессирующей или отграниченной. В зависимости от характера разрушения тканей в гнойной хирургии выделяют серозную, гнойную, некротическую и гнилостную форму флегмоны. С учетом локализации флегмоны подразделяются на подкожные, межмышечные, подфасциальные, забрюшинные, межорганные, флегмоны клетчатки средостения, флегмоны шеи, кисти, стопы.
Если гнойное воспаление развивается в клетчаточных пространствах вокруг какого-либо органа, его наименование образуется из латинского названия воспаления данного органа и приставки «пара», означающей «около» или «вокруг». Примеры: воспаление клетчатки вокруг почки – паранефрит, воспаление клетчатки вокруг прямой кишки – парапроктит, воспаление клетчатки в области малого таза (рядом с маткой) – параметрит и т. п. При бурном течении флегмона может выходить за рамки одной анатомической области и распространяться на соседние, захватывая одновременно, например, область ягодиц, бедро и промежность или кисть и предплечье.
Для острого процесса типично быстрое начало с повышением температуры до 39-40°С и выше, симптомами общей интоксикации, жаждой, резкой слабостью, ознобом и головной болью. При поверхностной флегмоне в зоне поражения появляется отек и краснота. Пораженная конечность увеличивается в объеме, определяется увеличение регионарных лимфатических узлов.
В процессе пальпации флегмоны выявляется резко болезненное, неподвижное, горячее на ощупь образование без четких границ. Кожа над ним лоснится. Движения болезненны, боль также усиливается при перемене положения тела, поэтому пациенты стараются как можно меньше двигаться. В последующем в области воспаления возникает участок размягчения – полость, заполненная гноем. Гной может либо прорываться наружу с образованием свища, либо распространяться на соседние ткани, вызывая их воспаление и разрушение.
Для глубоких флегмон характерно ранее появление и более яркая выраженность общих симптомов – гипертермии, слабости, жажды, озноба. Отмечается быстрое ухудшение состояния, возможна одышка, снижение артериального давления, частый слабый пульс, головная боль, уменьшение мочеотделения, синюшность конечностей и желтушность кожных покровов.
Вне зависимости от расположения (глубокая или поверхностная) острая флегмона быстро прогрессирует, захватывая все новые участки жировой клетчатки, а также расположенные рядом анатомические образования, и сопровождается тяжелой интоксикацией. Выделяют пять форм острой флегмоны.
- Серозная флегмона. Развивается на начальном этапе. Преобладает серозное воспаление: в области пораженного участка скапливается экссудат, клетки жировой клетчатки инфильтрируются лейкоцитами. Клетчатка приобретает студенистый вид и пропитывается водянистой мутной жидкостью. Граница между больными и здоровыми тканями практически не выражена. В последующем серозная форма может переходить в гнойную или в гнилостную.
- Гнойная флегмона. Наблюдается гистолиз (расплавление тканей с образованием гноя), в результате чего образуется мутный, беловатый, желтый или зеленый экссудат. Из-за расплавления тканей при данной форме флегмоны часто наблюдается образование язв, свищей и полостей. При неблагоприятном течении гнойной флегмоны воспаление распространяется на соседние ткани (мышцы, кости, сухожилия), которые вовлекаются в гнойный процесс и также подвергаются разрушению. Гной распространяется по «естественным футлярам» — подфасциальным пространствам и сухожильным влагалищам. Мышцы приобретают грязновато-серую окраску, пропитываются гноем и не кровоточат.
- Гнилостная флегмона. Характеризуется разрушением тканей с образованием газов с неприятным запахом. Ткани при такой флегмоне приобретают грязно-коричневую или темно-зеленую окраску, становятся скользкими, рыхлыми и разрушаются, превращаясь в полужидкую мажущуюся массу. Гнилостный распад тканей обуславливает тяжелую интоксикацию.
- Некротическая флегмона. Характерно образование очагов некроза, которые в последующем либо расплавляются, либо отторгаются, оставляя после себя раневую поверхность. При благоприятном течении флегмоны область воспаления ограничивается от окружающих здоровых тканей лейкоцитарным валом, а в дальнейшем – грануляционным барьером. Воспаление локализуется, на месте флегмоны формируются абсцессы, которые либо вскрываются самостоятельно, либо дренируются оперативным путем.
- Анаэробная флегмона. Наблюдается распространенный серозный воспалительный процесс с возникновением обширных участков некроза и выделением из тканей пузырьков газа. Ткани темно-серые, со зловонным запахом. При пальпации определяется крепитация (мягкий хруст), обусловленный наличием газа. Ткани вокруг очага воспаления приобретают «вареный» вид, покраснение отсутствует.
Хроническая флегмона может развиться при низкой вирулентности микроорганизмов и высокой сопротивляемости организма больного. Сопровождается возникновением очень плотного, деревянистого инфильтрата. Кожные покровы над областью воспаления синюшные.
Диссеминация инфекции по лимфатическим и кровеносным сосудам может стать причиной развития тромбофлебита, лимфангита и лимфаденита. У некоторых пациентов выявляется рожистое воспаление или сепсис. Возможно возникновение вторичных гнойных затеков. Флегмона лица может осложняться гнойным менингитом. При распространении процесса на близлежащие мягкотканные и костные структуры может развиваться гнойный артрит, остеомиелит, тендовагинит, при поражении плевры – гнойный плеврит и т. д. Одним из опаснейших осложнений флегмоны является гнойный артериит – воспаление артериальной стенки с ее последующим расплавлением и массивным артериальным кровотечением.
Данное заболевание представляет опасность для жизни, требует экстренной госпитализации. В процессе лечения действует строгое правило: при наличии гноя необходима его эвакуация, поэтому основным лечебным мероприятием является хирургическое вмешательство – вскрытие и дренирование гнойного очага. Исключением из общего правила является начальный этап флегмоны (до формирования инфильтрата). В этом случае операция не проводится. Пациентам назначают тепловые процедуры (соллюкс, грелки, согревающие компрессы), УВЧ-терапию или компрессы с желтой ртутной мазью (повязка по Дубровину). Одновременное использование УВЧ и ртутной мази противопоказано.
Наличие высокой температуры и сформировавшегося инфильтрата является показанием к оперативному лечению флегмоны даже при отсутствии явной флюктуации в очаге поражения. Вскрытие и дренирование области воспаления позволяет уменьшить напряжение тканей, улучшить тканевый обмен и создать условия для эвакуации воспалительной жидкости. Хирургическое вмешательство выполняют под общим наркозом. Вскрытие флегмоны проводят широким разрезом. При этом, чтобы обеспечить хороший отток гноя, широко рассекают не только поверхностные, но и глубокие ткани. После отхождения гнойной жидкости полость промывают и дренируют резиновыми выпускниками, трубками или полутрубками.
На рану накладывают повязки с гипертоническим раствором или водорастворимыми мазями, содержащими антибиотики. Мази на вазелинланолиновой и жировой основе (синтомициновая эмульсия, мазь Вишневского, неомициновая, тетрациклиновая мази и пр.) на ранних этапах не показаны, поскольку они затрудняют отток раневого содержимого. Для того чтобы ускорить отторжение омертвевших участков, применяют специальные некролитические средства – протеолитические ферменты (протеазы, химотрипсин, трипсин) или мази с содержанием ферментов.
После очищения раневой полости используют мазевые повязки. Для стимулирования регенерации применяют троксевазиновую и метилурациловую мазь, для защиты грануляционной ткани от повреждения – мази на жировой основе, для предотвращения повторного инфицирования – водорастворимые мази. В фазе эпителизации и рубцевания наносят шиповниковое и облепиховое масло. При длительно незаживающих ранах и обширных дефектах выполняют дермопластику.
Одновременно с местным лечением проводится консервативная терапия, направленная на повышение защитных сил организма, борьбу с инфекцией и интоксикацией. Пациенту назначают постельный режим. Пораженному участку по возможности придают возвышенное положение. Обезболивающие средства обычно вводят внутримышечно. Всем больным обязательно проводят антибиотикотерапию. Препараты подбирают с учетом чувствительности возбудителя. При анаэробных флегмонах внутримышечно или подкожно применяют противогангренозные сыворотки.
Для регуляции кислотно-щелочного состояния крови и нейтрализации токсинов внутривенно вводят раствор уротропина, для улучшения тонуса сосудов – раствор хлористого кальция. Для улучшения питания сердечной мышцы применяют раствор глюкозы внутривенно. При необходимости применяют препараты, нормализующие деятельность сердечно-сосудистой системы (кофеин и т. д.). Назначают обильное питье, внутривенную инфузионную терапию, витаминотерапию, общеукрепляющие средства и иммуномодулирующие препараты. Антибиотикотерапию продолжают вплоть до ликвидации острого воспаления.
Прогноз определяется обширностью поражения, характером гнойного процесса, общим состоянием здоровья пациента и временем начала лечения. При позднем обращении, развитии осложнений возможен летальный исход. После выздоровления часто наблюдается грубое рубцевание, возможны внешние дефекты, нарушение функции пораженного сегмента. Профилактика флегмоны заключается в предупреждении травм, обработке ран и ссадин, своевременном лечении очагов инфекции (кариозных зубов, фурункулов, пиодермии и пр.). При возникновении первых признаков воспаления и малейшем подозрении на флегмону следует немедленно обращаться к врачу.
источник
Воспалительные заболевания грудной стенки могут быть как кожи, подкожной клетчатки, так и костного каркаса (ребра, грудина, позвоночник).
Воспалительные заболевания имеют острый характер (абсцесс, флегмона, фурункул), а иногда и хронический характер (остеомиелит, туберкулез). Возбудители данных заболеваний могут быть специфическими (туберкулез — палочка Коха, сифилис -бледная трепонема) и неспецифическими (флегмона -стафилококк, стрептококк, кишечная палочка и т.д.).
К острым гнойным воспалениям кожи и подкожной клетчатки относятся фурункул, карбункул, гидраденит, абсцесс, флегмона.
Карбункул грудной клетки чаще располагается в межлопаточной и лопаточной областях, а также на передней поверхности груди.
При осмотре обращают внимание на инфильтрат с пустулой, который увеличивается в размере. В данной области кожа приобретает багровый оттенок, отечна. Эпидермис в нескольких местах некротизируется, в результате чего образуются отверстия, из которых выделяется гной. Отверстия между собой сливаются, при этом образуется большой дефект кожи.
Субъективно больные ощущают боль, повышается температура тела до 39-40° С, больных беспокоит тошнота, рвота, бессоница, потеря аппетита, головная боль из-за интоксикации. При пальпации боль усиливается, отмечается повышенная местная температура, возможна флюктуация.
Гидраденит («сучье вымя») — гнойное воспаление потовых желез. Наиболее часто локализуется в подмышечной впадине, т.к. здесь наибольшее скопление потовых желез.
В фазе инфильтрации при осмотре отмечается узелок, кожа над ним не изменена, а затем она приобретает красный цвет. При прорыве гнойника выделяется гной.
При пальпации отмечается повышенная местная температура, в фазе инфильтрации — болезненный узел, связанный с кожей. В фазе абсцедирования определяется флюктуация, а при вскрывшемся гнойнике выделяется гной.
Флегмона — это острое разлитое воспаление клечаточных пространств. Наиболее часто встречающиеся флегмоны грудной клетки — флегмона подмышечной впадины и субпекторальная флегмона. При аденофлегмоне подмышечной впадины больной укажет, что вначале у него имелся какой-либо гнойно-воспалительный процесс в области верхних конечностей (фурункул, панариций, флегмона кисти), затем в подмышечной области появился болезненный лимфатический узел, который увеличивался в размерах.
При осмотре в начальной стадии заболевания определяются лимфоузлы, которые в последующем увеличиваются в размерах, контуры их сглаживаются, отдельные узлы спаиваются между собой, появляется краснота кожи.
При пальпации в начальной стадии заболевания лимфатические узлы увеличены, болезненны, подвижны, а в последующем становятся малоподвижными. Приведение плеча к грудной клетке болезненно. Если появились гнойные затеки в подмышечной области, то при пальпации в данном месте появляется боль, флюктуация.
Субпекторальная флегмона располагается под грудными мышцами — большой и малой. При осмотре определяется припухлость в области большой грудной мышцы, более выраженная в верхнем ее отделе.
К воспалительным заболеваниям костного каркаса относятся остеомиелит и туберкулез ребер, грудины, позвонков.
Остеомиелит может быть острым и хроническим. При остром остеомиелите в месте поражения имеется боль, при появлении гноя — флюктуация, повышена общая и местная температура. В случае хронического остеомиелита,при осмотре выявляется свищевое отверстие с характерными гнойными выделениями. Чаще остеомиелит локализуется в переднем конце ребра, у самого соединения с хрящем, и в заднем конце, вблизи capitulum costae. В последнем случае образуется периплевральный абсцесс, которого часто принимают за эмпиему плевры.
источник
Чем флегмона отличается от абсцесса?
Флегмону нередко путают с абсцессом. Оба эти процесса являются гнойно-воспалительными. Но, если абсцесс имеет четкие границы, то флегмона таковых не имеет и является разлитым воспалением, локализующимся в заполненном клетчаткой пространстве. Вследствие этих особенностей флегмоны могут распространяться на соседние, смежные с ними ткани и органы.
Причины возникновения флегмоны
Причиной развития флегмоны являются проникновение в ткани патогенных микроорганизмов и их размножение там. Чаще всего возбудителями становятся стафилококки, кишечная палочка, клостридии, стрептококки и другие бактерии. Одни из них проникают в организм через различные дефекты кожных покровов (порезы, царапины, место укола инъекционной иглой, операционный разрез и пр.), другие попадают в клетчатку, «путешествуя» по лимфатическим или кровеносным сосудам, третьи — при вскрытии абсцесса какого-либо органа в окружающее пространство. Развитием флегмоны может осложниться фурункул или карбункул, если не заниматься его лечением.
Факторы, повышающие риск развития этого заболевания
Развитию флегмонозного воспаления способствуют несостоятельная иммунная защита организма, алкоголизм, наличие хронических заболеваний, истощение и некоторые другие факторы. Но, к примеру, клостридии могут стать причиной появления флегмоны даже у вполне здорового человека. Это объясняется тем, что эти бактерии растворяют защитную оболочку, образованием которой организм пытается отграничить гнойный процесс.
Если говорить об анатомическом расположении флегмон, то они бывают подкожными, забрюшинными, межмышечными. Если патологический процесс развивается в грудной клетке, то говорят о флегмоне клетчатки средостения, если вокруг почки — о паранефрите, вокруг прямой кишки — о парапроктите. Бывают флегмоны стоп и кистей.
По глубине распространения гнойного воспаления флегмоны делятся на поверхностные, расположенные не глубже мышечного слоя, и глубокие, проникающие в мышцы и между них к внутренним органам.
Клиническая картина поверхностных и глубоких флегмон
При поверхностной флегмоне отмечаются отек тканей и покраснение кожи, под которой определяется болезненное уплотнение. Сразу реагируют ближайшие лимфоузлы: они становятся болезненными, увеличиваются в размерах. Повышается температура тела, кожа над очагом воспаления становится горячей. Больного знобит, он жалуется на слабость, сухость во рту, постоянную жажду.
При глубоких флегмонах в клинической картине преобладают симптомы общей интоксикации организма: температура (иногда выше 40°C), озноб, проливной пот, непреодолимая слабость. На интоксикацию реагируют все органы и системы: учащается, а затем урежается сердцебиение, снижается давление, может нарушаться ритм сердца, появляются одышка, тошнота, рвота, резко уменьшается количество выделяемой мочи. Признаками глубокой флегмоны являются асимметрия обычно симметричных участков тела, нарушение функций расположенного рядом органа.
Самым грозным осложнением флегмоны является сепсис. Могут развиваться тромбофлебиты, артерииты, гнойные воспаления близлежащих органов (менингит, медиастинит и пр.).
Как врач ставит диагноз флегмоны?
Диагностика поверхностных флегмон не составляет труда. А глубокие флегмоны выявляются чаще случайно при проведении обследования пациента, обратившегося к врачу по поводу беспричинной лихорадки и других описанных выше симптомов интоксикации. Флегмона может быть обнаружена при проведении УЗИ, рентгенографии, КТ, МРТ. Для уточнения диагноза выполняется диагностическая пункция с дальнейшим исследованием полученного материала.
Лечение флегмон осуществляется только в условиях хирургического стационара. Гнойный очаг вскрывается, содержимое его удаляется посредством многократного промывания дезинфицирующими растворами, устанавливается дренаж. Медикаментозная терапия подразумевает обязательное назначение антибиотиков, иммуномодуляторов.
Профилактика развития флегмонозного воспаления заключается в раннем обращении за медицинской помощью при малейших признаках местного воспаления.
Информация размещена на сайте только для ознакомления. Обязательно необходима консультация со специалистом.
Если вы нашли ошибку в тексте, некорректный отзыв или неправильную информацию в описании, то просим вас сообщать об этом администратору сайта.
Отзывы размещенные на данном сайте являются личным мнением лиц их написавших. Не занимайтесь самолечением!
источник