В связи с высокими пластическими свойствами брюшины воспалительный процесс, исходящий из первичного очага инфекции, нередко принимает ограниченный характер. Развитию отграничения способствуют сращения, возникающие между органами, сальником и париетальной брюшиной. Формируется своеобразная пиогенная капсула, препятствующая распространению процесса. Эта форма воспаления брюшины обозначается как отграниченный перитонит или абсцесс брюшной полости. Локализация такого очага может быть различной. Она зависит от месторасположения первичного очага инфекции (червеобразный отросток, желчный пузырь, женские половые органы), а также от перемещения гнойного экссудата под действием силы тяжести или распространения инфекции по лимфатическому и венозному пути.
К абсцессам брюшной полости относят поддиафрагмальный абсцесс, абсцесс малого таза, периаппендикулярный абсцесс и межкишечные абсцессы (одиночные и множественные).
Поддиафрагмальный абсцесс локализуется в правом или левом поддиафрагмальном пространстве и является осложнением различных острых хирургических заболеваний органов брюшной полости: аппендицита, острого холецистита, перфоративной язвы желудка и двенадцатиперстной кишки, острого панкреатита и различных операций на органах брюшной полости, а также травм и огнестрельных ранений брюшной полости.
Клиника и диагностика. Основная жалоба — постоянные боли, локализующиеся в правом или левом подреберье, которые могут иррадиировать в спину, лопатку, надплечье за счет раздражения окончаний диафрагмального нерва. Кроме того, больных беспокоят тошнота, икота. Типичным является наличие затянувшейся лихорадки, ремиттирующий характер ее, ознобы. Пульс учащен до 100-110 ударов в минуту. Характерно появление одышки.
При осмотре отмечается вынужденное положение больного на спине или на боку, иногда полусидя. Язык суховат, обложен налетом грязно-серого цвета. Живот несколько вздут, болезненен при пальпации в подреберье, в межреберных промежутках соответственно локализации гнойника. При значительных размерах поддиафрагмального абсцесса определяется асимметрия грудной клетки за счет выпячивания нижних ребер и межреберий. Поколачивание по реберной дуге резко болезненно. Может быть болезненным «френикус-симптом». При перкуссии определяется увеличение верхней границы печени; становится доступной пальпации и нижний край печени, что может создать ложное представление об увеличении размеров самой печени.
В общем анализе крови выявляют лейкоцитоз со сдвигом влево, нейтрофилию и ускорение СОЭ.
Решающую роль при поддиафрагмальном абсцессе играет рентгенологическое исследование. Отмечаются высокое стояние правого купола диафрагмы, утрата его куполообразной формы, уплощение и резкое ограничение подвижности. Прозрачность легочного поля понижается за счет ателектаза нижней доли правого легкого или развития «содружественного» экссудативного плеврита. Прямым рентгенологическим симптомом поддиафрагмального абсцесса является наличие уровня жидкости с газовым пузырем над ним.
Лечение — хирургическое вскрытие и дренирование гнойника. Оперативное лечение представляет значительные трудности в связи с опасностью вскрытия свободной полости плевры или брюшины и инфицированию их. В связи с этим путь к поддиафрагмальному гнойнику должен быть наиболее коротким и без вскрытия серозных полостей. Известны 2 доступа к поддиафрагмальному пространству: чрезбрюшинный; внебрюшинный доступ по А. В. Мельникову или со стороны спины с резекцией ребер. Последний предпочтительнее, так как удается избежать массивного бактериального обсеменения брюшной полости. При использовании этого метода разрез производится по ходу XI-XII ребер от паравертебральной до средне-подмышечной линии. Переходная складка плевры тупым путем отслаивается от диафрагмы кверху, после чего вскрывается диафрагма и опорожняется гнойник.
Следует помнить о возможности рецидива поддиафрагмального абсцесса при неполном его опорожнении или образовании гнойника в новом месте.
Межкишечные абсцессы развиваются на ограниченном участке брюшины, замкнутом петлями кишечника (чаще тонкой кишки), его брыжейкой, иногда сальником. Они развиваются в результате деструктивного аппендицита, прободной язвы желудка и двенадцатиперстной кишки, после перенесенного разлитого гнойного перитонита.
Клиника и диагностика: тупые боли в животе умеренной интенсивности, периодическое вздутие живота. По вечерам возникает повышение температуры тела до 38 °С и выше. Живот остается мягким, признаков раздражения брюшины нет, лишь при близкой локализации гнойника к передней брюшной стенке и при его больших размерах определяется защитное напряжение мышц передней брюшной стенки. В крови определяют умеренный лейкоцитоз, увеличение СОЭ. При достаточно больших размерах абсцесса рентгенологически выявляют очаг затемнения, значительно реже с уровнем жидкости и газа. Диагностика межкишечных абсцессов достаточно трудна. Определенную помощь может оказать ультразвуковое исследование.
Лечение хирургическое: вскрытие и дренирование полости гнойника. Доступ осуществляют строго в месте проекции абсцесса на брюшную стенку.
источник
Абсцессы брюшной полости (дугласова пространства,поддиафрагмальные, межкишечные) являются исходом диффузных форм перитонита.
Они, как правило, полимикробные, причем чаще имеется сочетание аэробных микробных ассоциаций (кишечная палочка, стрептококки, протей и др.) и анаэробов (бактероиды, клостридии, фузобактерии и др.).
Внутрибрюшинные гнойники могут быть одиночными и множественными.
Вначале симптоматика нечеткая: обычно вновь повышение температуры интермиттирующего или гектического характера, сочетающееся с ознобом и тахикардией.
Частыми симптомами являются паралитическая кишечная непроходимость, местное напряжение мышц передней брюшной стенки, отсутствие аппетита, тошнота. Интенсивность симптомов зависит от величины абсцесса, его локализации, интенсивности антибактериальной терапии.
Напряжение мышц и боль обычно более выражены при абсцессах, расположенных в мезогастрии (близко к передней брюшной стенке); поддиафрагмальные гнойники дают менее выраженную местную симптоматику.
В крови обнаруживается лейкоцитоз со сдвигом формулы влево. При обзорной рентгеноскопии органов брюшной полости можно обнаружить уровень жидкости-в полости абсцесса с газом над ним. Контрастное исследование желудочно-кишечного тракта может выявить оттеснение кишечника или желудка инфильтратом.
Если абсцесс обусловлен несостоятельностью швов соустий, возможно поступление контрастного вещества из просвета кишечника в полость гнойника.
В диагностике гнойников брюшной полости ведущую роль играет ультразвуковое сканирование брюшной полости, компьютерная рентгеновская томография. Ультразвуковое исследование особенно показано при локализации гнойника в верхней части брюшной полоста.
Лечение зависит от локализации гнойников и их количества.
Поддиафрагмальные абсцессы возникают в результате оперативных вмешательств на желудке, двенадцатиперстной кишке, желчном пузыре и желчевыводящих путях, при разрыве абсцессов печени.
Левосторонние гнойники чаще обусловлены осложнениями после спленэктомии, панкреатита, несостоятельностью швов после гастрэктомии и проксимальной резекции желудка. Несколько реже поддиафрагмальные абсцессы, особенно правосторонние, обусловлены скоплением остаточного гноя после лечения диффузного перитонита.
При этом имеет значение присасывающее действие диафрагмы.
Боль в подреберье с иррадиацией в лопатку или надплечье (симптом Кера); больной ходит, согнувшись в больную сторону, поддарживая рукой область подреберья. При пальпации определяется ригидность мышц верхних отделов брюшной стенки и болезненность по ходу межреберных промежутков в зоне локализации гнойника.
При переднем расположении абсцесса болевой синдром более выражен.
При длительном течении может появиться пастозность и выбухание межреберных промежутков соответственно локализации абсцесса, выраженная болезненность в этой области.
При рентгенологическом исследовании — высокое стояние и ограничение подвижности при дыхании купола диафрагмы, в легких — ателектазы, пневмонические фокусы в нижних сегментах легкого, жидкость в плевральной полости. В брюшной полости возможно выявление уровня жидкости под диафрагмой, смещение соседних органов абсцессом.
Лечение оперативное — вскрытие и дренирование абсцесса. При выборе доступа имеет значение точная локализация гнойника.
При передних поддиафрагмальных гнойниках используют внебрюшинное вскрытие его по Клермону-разрез по ходу реберной дуги. Доходят до поперечной фасции, отслаивают ее до зоны размягчения и вскрывают гнойник. Полость промывают и дренируют двухпросветным дренажем для активной аспирации с промыванием. При задней локализации используют внеплеврапьный доступ по ложу XII ребра после его иссечения.
Осложнения: сепсис, прорыв гнойника в свободную брюшную или плевральную полость.
источник
В пособии приводятся методы исследования и семиологии при хирургических заболеваниях отдельных органов и систем, а также дается описание основных заболеваний и их лечение. Для студентов высших медицинских учебных заведений, хирургов.
Приведённый ознакомительный фрагмент книги Факультетская хирургия: конспект лекций (В. Ф. Гладенин) предоставлен нашим книжным партнёром — компанией ЛитРес.
Лекция 7. Абсцессы брюшной полости. Этиология. Клиника. Диагностика. Лечение
В связи с высокими пластическими свойствами брюшины воспалительный процесс, исходящий из первичного очага инфекции, нередко принимает ограниченный характер. Развитию отграничения способствуют сращения, возникающие между органами, сальником и париетальной брюшиной. Формируется своеобразная пиогенная капсула, препятствующая распространению процесса. Эта форма воспаления брюшины обозначается как отграниченный перитонит или абсцесс брюшной полости. Локализация такого очага может быть различной. Она зависит от месторасположения первичного очага инфекции (червеобразный отросток, желчный пузырь, женские половые органы), а также от перемещения гнойного экссудата под действием силы тяжести или распространения инфекции по лимфатическому и венозному пути.
К абсцессам брюшной полости относят поддиафрагмальный абсцесс, абсцесс малого таза, периаппендикулярный абсцесс и межкишечные абсцессы (одиночные и множественные).
Поддиафрагмальный абсцесс локализуется в правом или левом поддиафрагмальном пространстве и является осложнением различных острых хирургических заболеваний органов брюшной полости: аппендицита, острого холецистита, перфоративной язвы желудка и двенадцатиперстной кишки, острого панкреатита и различных операций на органах брюшной полости, а также травм и огнестрельных ранений брюшной полости.
Клиника и диагностика. Основная жалоба – постоянные боли, локализующиеся в правом или левом подреберье, которые могут иррадиировать в спину, лопатку, надплечье за счет раздражения окончаний диафрагмального нерва. Кроме того, больных беспокоят тошнота, икота. Типичным является наличие затянувшейся лихорадки, ремиттирующий характер ее, ознобы. Пульс учащен до 100—110 ударов в минуту. Характерно появление одышки.
При осмотре отмечается вынужденное положение больного на спине или на боку, иногда полусидя. Язык суховат, обложен налетом грязно–серого цвета. Живот несколько вздут, болезненен при пальпации в подреберье, в межреберных промежутках соответственно локализации гнойника. При значительных размерах поддиафрагмального абсцесса определяется асимметрия грудной клетки за счет выпячивания нижних ребер и межреберий. Поколачивание по реберной дуге резко болезненно. Может быть болезненным «френикус–симптом». При перкуссии определяется увеличение верхней границы печени; становится доступной пальпации и нижний край печени, что может создать ложное представление об увеличении размеров самой печени.
В общем анализе крови выявляют лейкоцитоз со сдвигом влево, нейтрофилию и ускорение СОЭ.
Решающую роль при поддиафрагмальном абсцессе играет рентгенологическое исследование. Отмечаются высокое стояние правого купола диафрагмы, утрата его куполообразной формы, уплощение и резкое ограничение подвижности. Прозрачность легочного поля понижается за счет ателектаза нижней доли правого легкого или развития «содружественного» экссудативного плеврита. Прямым рентгенологическим симптомом поддиафрагмального абсцесса является наличие уровня жидкости с газовым пузырем над ним.
Лечение – хирургическое вскрытие и дренирование гнойника. Оперативное лечение представляет значительные трудности в связи с опасностью вскрытия свободной полости плевры или брюшины и инфицированию их. В связи с этим путь к поддиафрагмальному гнойнику должен быть наиболее коротким и без вскрытия серозных полостей. Известны 2 доступа к поддиафрагмальному пространству: чрезбрюшинный; внебрюшинный доступ по А. В. Мельникову или со стороны спины с резекцией ребер. Последний предпочтительнее, так как удается избежать массивного бактериального обсеменения брюшной полости. При использовании этого метода разрез производится по ходу 11–12 ребра от паравертебральной до средне–подмышечной линии. Рассекается задний листок надкостницы, отыскивается переходная складка плевры, которая тупым путем отслаивается от диафрагмы кверху, после чего вскрывается диафрагма и опорожняется гнойник.
Следует помнить о возможности рецидива поддиафрагмального абсцесса при неполном его опорожнении или образовании гнойника в новом месте.
Межкишечные абсцессы развиваются на ограниченном участке брюшины, замкнутом петлями кишечника (чаще тонкой кишки), его брыжейкой, иногда сальником. Они развиваются в результате деструктивного аппендицита, прободной язвы желудка и двенадцатиперстной кишки, после перенесенного разлитого гнойного перитонита.
Клиника и диагностика: тупые боли в животе умеренной интенсивности, периодическое вздутие живота. По вечерам возникает повышение температуры тела до 38 ?С и выше. Живот остается мягким, признаков раздражения брюшины нет, лишь при близкой локализации гнойника к передней брюшной стенке и при его больших размерах определяется защитное напряжение мышц передней брюшной стенки. В крови определяют умеренный лейкоцитоз, увеличение СОЭ. При достаточно больших размерах абсцесса рентгенологически выявляют очаг затемнения, значительно реже с уровнем жидкости и газа. Диагностика межкишечных абсцессов достаточно трудна. Определенную помощь может оказать ультразвуковое исследование.
Лечение хирургическое: вскрытие и дренирование полости гнойника. Доступ осуществляют строго в месте проекции абсцесса на брюшную стенку.
источник
| Название | Литература для студентов медицинских вузов Хирургические болезни |
| страница | 142/157 |
| Дата публикации | 04.04.2013 |
| Размер | 14.57 Mb. |
| Тип | Литература |
userdocs.ru > Медицина > Литература
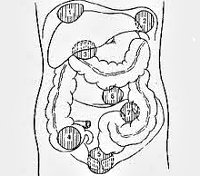
| Рис. 26.1. Дренирование брюшной полости при перитоните. Для декомпрессии кишечника в тонкую кишку через рот или носовой ход проводят длинный двухпросветный зонд с множественными отверстиями. Через зонд из просвета кишечника аспирируют жидкость и газы, периодически промывают кишечник, вводят энтеросорбенты и антибактериальные вещества. Зонд на некоторое время рекомендуется ввести в прямую кишку для удаления содержимого толстой кишки, в котором имеется наибольшая концентрация микроорганизмов. При невозможности проведения зонда в кишечник в некоторых хирургических учреждениях накладывают илеостому. Выполнение илеостомии или эн-теротомии для опорожнения кишечника при перитоните нежелательно, так как эта процедура часто дает опасные осложнения. В корень брыжейки тонкой кишки в начале или в конце операции вводят 100—120 мл 0,25% раствора новокаина для предотвращения пареза кишки. Для дренирования брюшной полости при распространенном гнойном или гнилостном перитоните дренажи вводят в полость малого таза (справа и слева), под диафрагму (с обеих сторон) и под печень. Все дренажи выводят через отдельные проколы брюшной стенки по передней аксиллярной линии. На операционном столе в брюшную полость вводят 1—2 л раствора, для того чтобы убедиться в полноценности оттока жидкости и экссудата по дренажам. Рану передней брюшной стенки зашивают наглухо или только до подкожной клетчатки, чтобы избежать раннего нагноения. Через 3 — 4 дня рану закрывают наглухо. Экссудат, накапливающийся после операции, будет оттекать пассивно по установленным дренажам. Если во время операции выявлен распространенный гнойный перитонит, а источник инфекции удален, то для подавления резидуальной инфекции через установленные дренажные трубки осуществляют постоянное промывание (перитонеальный диализ/лаваж) брюшной полости. Предполагают, что этим достигается дальнейшее механическое очищение брюшной полости от резидуальной инфекции. В первые же сутки в верхние дренажи капельно вводят изотонический раствор хлорида натрия с добавлением к нему калия, натрия, хлора, кальция, учитывая их содержание в крови (рис. 26.1). Отток раствора происходит через нижние дренажи. Необходимо следить за тем, чтобы жидкость не накапливалась в брюшной полости, а количество введенной и выделенной жидкости было одинаковым. Такой способ промывания (диализа) называют проточным. Если количество оттекающей жидкости значительно меньше количества вводимой, то для предотвращения задержки жидкости в животе переходят на фракционное промывание. В этом случае вводят раствор в тот или иной дренаж и на несколько часов перекрывают его, а затем аспирируют жидкость и экссудат. Фракционное промывание уступает по эффективности проточному. При проточном промывании в течение суток капельно в брюшную полость вводят 8—10 л раствора, при фракционном — 2—3 л. Проточное промывание проводят в течение 2—3 дней. За это время, как правило, удается более или менее хорошо отмыть брюшную полость, удалить накапливающийся экссудат и пленки фибрина. Несмотря на промывание в брюшной полости образуются рыхлые спайки, отграничивающие дренажи от свободной брюшной полости, препятствующие ирригации всех отделов ее. Дальнейшее проведение промывания становится нецелесообразным. Недостатками проточного и фракционного промывания является большая частота (до 20%) формирования межкишечных, поддиафрагмальных и тазовых абсцессов вследствие слипания петель кишечника и отграничения экссудата в образовавшемся пространстве. Примерно так же часто возникают абсцессы при дренировании без промывания. В настоящее время для лечения распространенного гнойного перитонита с успехом применяют программированное, т. е. заранее запланированное, промывание (повторную ревизию и санацию) брюшной полости. В этом случае после операции края раны брюшной стенки лишь сближают швами на специальных прокладках. Иногда к краям апоневроза прямых мышц живота подшивают застежку «молния» или нейлоновую сетку, для того чтобы быстро, без дополнительной травмы тканей можно открывать и закрывать рану передней брюшной стенки при повторных ревизиях и санации. Через не полностью закрытую рану (лапаростому) происходит отток экссудата из брюшной полости. В зависимости от общего состояния пациента через 24— 48 ч проводят повторную ревизию брюшной полости, промывая ее, как во время операции. У больных с запущенными формами гнойного перитонита в среднем требуется 3-5 сеансов этапного промывания. Повторные ревизии прекращают, когда брюшная полость становится чистой, а экссудат прозрачным. Данная методика позволяет более радикально справляться с резидуальной инфекцией, предотвращать формирование абсцессов, существенно улучшить результаты лечения. Не следует рассматривать программированное промывание как лапаростому. При лапаростомии повторные ревизии и санации брюшной полости не производятся. При перевязках лишь меняют тампоны, закрывающие рану, а иногда тупым путем в пределах видимости разделяют рыхлые спайки между петлями кишечника и с краями брюшины. Если же источник перитонита во время первой операции не был ликвидирован (например, при несостоятельности пищеводно- или желудочно-кишечного анастомозов), то применение данного способа лечения нецелесообразно. При местном серозном перитоните после удаления органа, послужившего причиной перитонита, достаточно провести локальное промывание, ввести дренаж и закрыть рану. При серозно-гнойном перитоните, распространившемся на нижнюю или верхнюю часть брюшной полости, необходима тщательная санация и дренирование 1—2 двухпросветными трубками. При местном диффузном перитоните с серозным выпотом вблизи воспаленного органа после удаления последнего рану промывают, вводят дренаж и зашивают. Антибактериальная терапия включает введение антибиотиков внутривенно или внутримышечно. Эндолимфатическое и внутриартериальное введение не имеет существенных преимуществ. Основная цель — создание оптимальной концентрации препарата в крови в течение всего периода лечения — может быть достигнута внутривенным и внутримышечным введением препаратов. Перед операцией, за 1 ч до ревизии брюшной полости, необходимо ввести антибиотики широкого спектра действия (цефалоспорины последнего поколения, аминогликозиды, метронидазол или карбопенемы). Предпочтение отдается комбинации из 2—3 препаратов разных групп, для того чтобы воздействовать на анаэробную и аэробную флору. С целью предотвращения диссеминации и попадания микроорганизмов в кровь желательно, чтобы травматичный этап операции совпал с пиком концентрации антибиотиков в крови. Трехкомпонентную антибиотикотерапию (по одному препарату из перечисленных выше групп антибиотиков) целесообразно продолжать до получения ответа из бактериологической лаборатории. После получения результатов бактериологического исследования экссудата и крови назначают антибиотики с учетом чувствительности микрофлоры. Дозировку антибактериальных препаратов устанавливают, оценивая функциональное состояние печени и почек больного. Лечение паралитической непроходимости кишечника начинают уже на операционном столе. В корень брыжейки тонкой кишки вводят 0,25% раствор новокаина, в просвет — назоинтестинальный двухпросветный зонд для аспирации содержимого и декомпрессии кишечника. Декомпрессия позволяет улучшить микроциркуляцию стенок кишечника, удалить эндотоксины и микроорганизмы, уменьшить интоксикацию. Зонд целесообразно провести возможно дальше от трейтцевой связки. В послеоперационном периоде производят постоянную аспирацию содержимого кишечника и желудка. Через зонд можно вводить энтеросорбенты, не всасывающиеся в кишечнике антибактериальные препараты. Периодически зонд и кишечник необходимо промывать. Указанные мероприятия позволяют уменьшить интоксикацию и транслокацию эндотоксинов и бактерий. Для стимуляции кишечника используют антихолинэстеразные препараты, накожную электростимуляцию кишечника, клизмы. Перед операцией и после нее необходимо проводить адекватную интенсивную терапию для коррекции нарушений гомеостаза. Это является важнейшим компонентом лечения перитонита! При проведении инфузионной терапии количество внутривенно вводимой жидкости определяют, исходя из рассчета 40—45 мл жидкости на 1 кг массы тела пациента (в среднем 3—4 л/сут). При этом необходимо учитывать и восполнять ощутимые потери воды и электролитов (потери жидкости с мочой, рвотой, выделениями по дренажам и кишечному зонду), а также неощутимые потери (выделение жидкости с потом и выдыхаемым воздухом) — приблизительно 1 — 1 , 5 л/сут. Для проведения инфузионной терапии и контроля за ее полноценностью сразу после поступления тяжело больного в стационар ему необходимо ввести зонд в желудок для предотвращения аспирации содержимого желудка в дыхательные пути при индукции наркоза, подключичный катетер для быстрого восполнения ОЦК и измерения центрального венозного давления с целью контроля за адекватностью введения растворов. В мочевой пузырь вводится катетер для измерения почасового диуреза. Инфузионная терапия считается адекватной, если центральное венозное давление удается довести и поддерживать на нормальных цифрах и восстановить диурез до 40—50 мл/ч. С учетом содержания электролитов в крови и кислотно-основного состояния, сначала внутривенно вводят кристаллоидные растворы для быстрого восполнения дефицита ОЦК (0,9% раствор натрия хлорида, трисамин, 5% и 10% растворы глюкозы, раствор Дарроу и др.), затем коллоидные растворы для поддержания онкотического давления плазмы и удержания жидкости в сосудистом русле (полиглюкин, реополиглюкин, гемодез, плазму крови, альбумин и другие инфузионные препараты). По строгим показаниям производят переливание эритроцитной массы. Для парентерального питания используют 10—20% растворы глюкозы, легкоусвояемые растворы аминокислот, жировые эмульсии и другие специально приготовленные растворы. Потребности пациента в питании (в калориях) следует мониторировать так же, как частоту пульса и артериального давления. Многоцентровые исследования метаболизма показали, что более 30% пациентов в отделениях интенсивной терапии голодают. Дефицит в калориях за время пребывания в отделении интенсивной терапии у 30% больных достигает 10000 калорий. Это эквивалентно голоданию здорового человека в течение 5 дней. Позднее, когда восстановится перистальтика кишечника, приступают к энтеральному зондовому, а затем и пероральному питанию. Для устранения синдрома диссеминированного внутрисосудистого свертывания применяют препараты, улучшающие реологические свойства крови (реополиглюкин, дезагреганты, гепарин). Для дезинтоксикации организма используют методику гемодилюции с форсированным диурезом (введение фуросемида), в более тяжелых случаях -— экстракорпоральные методы очищения организма от продуктов метаболизма и токсичных веществ (плазмаферез — более эффективный метод, а также плазмо- и гемосорбцию). Заслуживает осуждения подключение селезенки свиньи. Это равнозначно ксенотрансплантации. В течение 40—60 мин в селезенке развивается сверхострая реакция отторжения, сосуды ее тромбиру-ются, кровь реципиента перестает поступать в подключенную селезенку. В ответ на поступление в кровь реципиента чужеродных белков стимулируется тот же механизм защиты против антигенной агрессии, который организм использует от агрессии эндотоксинов микроорганизмов. Гиперстимуляция макрофагов и других цитокин продуцирующих клеток, как упоминалось выше, может быть опасной. Эффективность метода в рандомизированном сравнительном исследовании не доказана. Вместе с тем жизнь пациента подвергается дополнительному риску заражения вирусами животных, избыточной стимуляции иммунной системы антигенами и белками животных. Для устранения дыхательной недостаточности широко применяют искусственную вентиляцию легких. При острой почечной недостаточности осуществляют гемодиализ — для выведения азотистых шлаков и гемофильтрацию — для удаления избытка воды. Изменяя содержание электролитов в диализирующей жидкости, можно во время диализа удалить избыток калия из плазмы. Эти способы помогают эффективно лечить полиорганную недостаточность. Прогноз зависит от характера основного заболевания, вызвавшего перитонит, своевременности оперативного пособия, адекватности интенсивной терапии и проводимого лечения. Летальность при распространенном гнойном перитоните составляет в среднем 20—30%. При полиорганной недостаточности и перитонеальном сепсисе в случае несвоевременного и неполноценного лечения летальность может достигать 60—90%. Несмотря на усовершенствование методов лечения, перитонеальный сепсис все еще остается трудноразрешимой проблемой. Абсцессы при перитоните возникают в типичных местах, где имеются благоприятные условия для задержки экссудата и отграничения его рыхлыми спайками. Наиболее часто они локализуются в субдиафрагмальном, под-печеночном пространствах, между петлями кишечника, в боковых каналах, в подвздошной ямке, в дугласовом пространстве малого таза. Абсцесс может сформироваться вблизи воспаленного органа (червеобразный отросток, желчный пузырь и др.). Раннее отграничение воспаления предупреждает развитие диффузного перитонита (рис. 26.2). ^ Клиническая картина и диагностика. Клинические проявления абсцессоввесьма разнообразны: от легкого, почти бессимптомного течения до тяжелого, характерного для синдрома системной реакции на воспаление, сепсиса и полиорганной недостаточности. Одним из тяжелых осложнений является прорыв гноя в свободную брюшную полость. Симптомы зависят от локализации гнойников. ^ Поддиафрагмальные и подпеченочные абсцессы могут образоваться в процессе лечения распространенного перитонита вследствие осумкования экссудата под диафрагмой, в малом тазу, т. е. в местах, где происходит наиболее интенсивное всасывание экссудата. Нередко они являются осложнением различных операций на органах брюшной полости или острых хирургических заболеваний органов живота. Клиническая картина и диагностика. Больных беспокоят боли в правом или левом подреберье, усиливающиеся при глубоком вдохе. В ряде случаев они иррадиируют в спину, лопатку, плечо (раздражение окончаний диафрагмального нерва). Температура тела повышена до фебрильных цифр, имеет интермиттирующий характер. Пульс учащен. Лейкоцитоз со сдвигом формулы влево и повышение СОЭ. Иногда абсцесс проявляется лишь повышением температуры тела. В тяжелых случаях наблюдается симптоматика, характерная для синдрома системной реакции на воспаление, сепсиса, полиорганной недостаточности. При бессимптомном течении осмотр больного не дает существенной информации. Заподозрить абсцесс при отсутствии других заболеваний можно при наличии субфебрильной температуры, ускоренной СОЭ, лейкоцитоза, небольшой болезненности при надавливании в межреберьях, поколачивании по правой реберной дуге. При тяжелом течении болезни имеются жалобы на постоянные боли в правом подреберье, боли при пальпации в правом или левом подреберье, в межреберных промежутках (соответственно локализации абсцесса). Иногда в этих областях можно определить некоторую пас-тозность кожи. Симптомы раздражения брюшины определяются нечасто. В общем анализе крови выявляют лейкоцитоз, нейтрофилез, сдвиг лейкоцитарной формулы крови влево, увеличение СОЭ, т. е. признаки, характерные для гнойной интоксикации. Рентгенологическое исследование позволяет выявить высокое стояние купола диафрагмы на стороне поражения, ограничение ее подвижности, «сочувственный» выпот в плевральной полости. Прямым рентгенологическим симптомом поддиафрагмального абсцесса является наличие уровня жидкости с газовым пузырем над ним. Наиболее ценную для диагноза информацию дают ультразвуковое исследование и компьютерная томография. Лечение. Показано дренирование абсцесса, для чего в настоящее время чаще используют малоинвазивные технологии. Под контролем ультразвукового исследования производят чрескожную пункцию абсцесса, аспирируют гной. В полость гнойника помещают специальный дренаж, через который можно многократно промывать гнойную полость и вводить антибактериальные препараты. Процедура малотравматична и гораздо легче переносится больными, чем открытое оперативное вмешательство. Если эту технологию применить невозможно, то полость абсцесса вскрывают и дренируют хирургическим способом. Применяют как чрезбрюшинный, так и внебрюшинный доступ по Мельникову. Последний метод предпочтительнее, так как позволяет избежать массивного бактериального обсеменения брюшной полости. Рис. 26.3. Абсцесс прямокишечно-маточного углубления. ^ Абсцесс полости малого таза (дугласова пространства) сравнительно часто является осложнением местного перитонита при острых хирургических заболеваниях органов брюшной полости или следствием диффузного распространенного перитонита (рис. 26.3). ^ Клиническая картина и диагностика. Больные предъявляют жалобы на постоянные боли, тяжесть в нижней части живота, тенезмы, жидкий стул со слизью, частые позывы на мочеиспускание. Температура тела может быть повышенной. В тяжелых случаях, как при всяком тяжелом гнойном заболевании, развивается синдром системной реакции на воспаление. Температура тела повышается до 38—39°С с суточным колебанием в 2 — 3° С. Возникает тахикардия, тахипноэ, лейкоцитоз свыше 12 000. При пальпации живота, как правило, не удается выявить защитного напряжения мышц передней брюшной стенки и перитонеальных симптомов. Лишь при распространении воспаления по брюшине в проксимальном направлении за пределы малого таза появляется мышечная защита. При пальцевом исследовании прямой кишки определяют нависание ее передней стенки, плотное образование (инфильтрат, нижний полюс абсцесса), болезненное при ощупывании. У женщин это плотное образование пальпируется при исследовании через влагалище. Отмечается резкая болезненность при надавливании на шейку матки и смещении ее в стороны. Наиболее точную информацию о наличии абсцесса дает УЗИ и компьютерная томография. Достоверные данные можно получить при пункции заднего свода влагалища или передней стенки прямой кишки у мужчин в месте наибольшего размягчения инфильтрата. Лечение. Основной метод лечения — дренирование абсцесса и адекватная антибиотикотерапия. Дренирование может быть произведено малоинвазив-ным способом под контролем УЗИ или хирургическим методом. Операцию выполняют под наркозом. Для доступа к абсцессу осуществляют насильственное расширение ануса. Через переднюю стенку прямой кишки, в месте наибольшего размягчения, абсцесс пунктируют и вскрывают по игле. Образовавшееся отверстие расширяют корнцангом, в полость абсцесса вводят дренажную трубку. Для антибиотикотерапии используют препараты широкого спектра действия, чтобы подавить развитие анаэробной и аэробной микрофлоры. ^ Межкишечные абсцессы развиваются при распространенном перитоните, при острых хирургических и гинекологических заболеваниях органов брюшной полости. Клиническая картина и диагностика. Больных беспокоят тупые боли в животе умеренной интенсивности, без четкой локализации, периодическое вздутие живота. По вечерам температура тела повышается до 38°С и выше. Живот остается мягким, признаков раздражения брюшины нет, и лишь при близкой локализации гнойника к передней брюшной стенке и при его больших размерах определяется защитное напряжение мышц передней брюшной стенки. В анализах крови выявляют умеренный лейкоцитоз, ускорение СОЭ. При больших размерах абсцесса на рентгеновских снимках выявляется очаг затемнения, иногда с уровнем жидкости и газа. Компьютерная томография и ультразвуковое исследование являются основными способами диагностики. Лечение. Полость абсцесса пунктируют и дренируют под контролем ультразвукового исследования, компьютерной томографии или лапароскопии. При невозможности использования этого способа абсцесс вскрывают хирургическим путем через лапаротомный разрез. В настоящее время эта форма перитонита встречается чаще, чем в 70— 80-е годы, в связи с ростом заболеваемости туберкулезом. Туберкулезные возбудители проникают в брюшную полость тремя путями: 1) трансмураль-но из пораженной туберкулезом кишки или из мезентериальных лимфатических узлов; 2) из фаллопиевых труб; 3) гематогенным путем из отдаленного туберкулезного очага. Большинство пациентов при рентгенологическом исследовании не имеют признаков туберкулеза легких или желудочно-кишечного тракта, однако на аутопсии у подавляющего большинства обнаруживаются очаги туберкулеза в разных органах. ^ Клиническая картина и диагностика. Выделяют экссудативную, казеозно-язвенную и фиброзную формы туберкулезного перитонита. При экссудативной форме наблюдаются нарастающий асцит, повышенная температура, боли в животе, слабость. Фиброзная и казеозно-язвенная формы проявляются теми же симптомами, но без асцита; и в том, и в другом случае на поверхности брюшины имеются туберкулезные бугорки. Скопившаяся в животе асцитическая жидкость представляет собой транссудат. Наиболее часто наблюдается хронический туберкулезный перитонит, при фиброзной и казеозной форме которого может возникать частичная или полная непроходимость кишечника вследствие образования спаек, казеозного конгломерата, состоящего из сальника и петель кишки. Иногда формируются свищи. Картина распространенного перитонита наблюдается редко. В диагностике помогают данные анамнеза о перенесенном туберкулезе, выявление пораженного туберкулезом органа, положительная проба Манту. Наиболее точные сведения о туберкулезном характере поражения дает лапароскопия с прицельной биопсией и посевом полученного материала. Положительный результат посева бывает менее чем в 50% случаев. При исследовании жидкости из брюшной полости выявляется значительное число лимфоцитов и редко — туберкулезные бактерии. Лечение. Обычно проводят консервативную терапию с учетом современных принципов лечения туберкулеза. При появлении симптомов острой непроходимости кишечника или распространенного перитонита показано хирургическое вмешательство. Выделяют неспецифические и специфические перитониты. Неспецифический генитальный перитонит возникает при прорыве в брюшную полость гноя из воспалившихся маточных труб и яичников, гнойников параметрия, нагноившейся кисты яичника, при перекруте ее ножки. Генитальные перитониты развиваются также в послеродовом периоде и после внебольничных септических абортов за счет распространения инфекции из матки (метроэн-дометрит) лимфогенным или гематогенным путем. Еще одна возможная причина возникновения перитонита — попадание микрофлоры в брюшную полость при проникающих повреждениях матки (перфорация во время аборта). Воспалительный процесс может захватывать только полость таза, вызывая пельвиоперитонит, но может распространяться и на большую часть поверхности брюшины — возникает распространенный перитонит. Пельвиоперитонит протекает относительно доброкачественно. Наблюдаемые в начале болезни тупые боли внизу живота, высокая температура тела под влиянием массивной антибактериальной терапии через некоторое время уменьшаются, экссудат рассасывается, наступает выздоровление. При прогрессировании пельвиоперитонита развивается распространенный перитонит, проявляющийся синдромом системной реакции на воспаление. При отграничении воспаления формируется абсцесс в малом тазу. ^ Клиника и диагностика. Имеются типичные боли в нижней части живота с обеих сторон. Температура тела обычно более высокая, чем при остром аппендиците. Отмечаются выделения из влагалища. При вагинальном исследовании заметны гнойные выделения из цервикального канала, резкая болезненность при смещении шейки матки вверх и в стороны, увеличенные и болезненные придатки матки. В отличие от острого аппендицита при пельвиоперитоните и абсцессе определяются боли при смещении шейки матки в обе стороны. Выделения из цервикального канала необходимо взять для бактериологического исследования. УЗИ и компьютерная томография дают наиболее ценную информацию для дифференциальной диагностики. Лечение проводится в соответствии со стадией развития воспалительного процесса. Диффузный пельвиоперитонит лечат так же, как распространенный перитонит. При отграничении воспаления в малом тазу показано вскрытие абсцесса и его дренирование. Используют доступ через задний свод влагалища (задняя кольпотомия). В полость абсцесса вводят дренаж для аспирации содержимого и промывания. Абсцесс можно дренировать под контролем УЗИ. Параллельно с хирургическим лечением проводят массивную антибиотикотерапию препаратами широкого спектра действия, способными подавить развитие анаэробной и аэробной инфекции. ^ Специфический пельвиоперитонит чаще обусловлен гонококками или хла-мидиями. Первые симптомы появляются через неделю после инокуляции инфекции. Они проявляются уретритом, бартолинитом, выделениями из церви-кального канала и влагалища. Воспаление труб наступает позднее, преимущественно во время очередной менструации. В этот период инфекция быстро распространяется из цервикального канала на эндометрий и эндосальпинкс. Наиболее ярко инфекция проявляется в фаллопиевых трубах, откуда она распространяется на брюшину малого таза. Примерно у 15% больных гонореей развивается пельвиоперитонит, проявляющийся интенсивными болями внизу живота, тенезмами, жидким стулом, повышением температуры тела. Живот вздут, при пальпации отмечается болезненность в его нижнем отделе. Напряжение мышц передней брюшной стенки и симптом Щеткина—Блюмберга обычно отсутствуют. При пальцевом исследовании прямой кишки и исследовании через влагалище выявляются признаки воспаления тазовой брюшины, серозно-гнойные выделения из влагалища. Лечение. Гонорейный пельвиоперитонит лечат большими дозами антибиотиков. В остром периоде назначают холод на живот, дезинтоксикацион-ную и антибактериальную терапию. Прогноз благоприятный. Тазовые абсцессы дренируют под контролем УЗИ или вскрывают через свод влагалища. Опухоли брюшины бывают двух видов — первичные и вторичные (при ме-тастазировании злокачественных опухолей, карциноматозе брюшины). Первичные опухоли брюшины встречаются очень редко. К доброкачественным опухолям относят фибромы, нейрофибромы, ангиомы и т. п., к злокачественным — мезотелиому. Решающую роль в диагностике имеет лапароскопия с биопсией, УЗИ, компьютерная томография. Лечение. Доброкачественные опухоли брюшины удаляют в пределах здоровых тканей. При карциноматозе брюшины проводят химиотерапию. В случае локализованных форм мезотелиомы показано радикальное хирургическое вмешательство (удаление опухоли), после которого наступает излечение. При диффузных формах хирургическое лечение не показано. Прогноз, как и при карциноматозе брюшины, неблагоприятный. источник Типичные места локализации абсцессов брюшной полости: 1 — правосторонний поддиафрагмальный абсцесс; 2 — левосторонний поддиафрагмальный абсцесс; 4 — абсцесс правой подвздошной ямки; 7 — абсцесс у корня брыжейки сигмовидной кишки По патогенетическому механизму По расположению относительно брюшины Причиной абсцесса брюшной полости могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинск, тубоовариальный абсцесс. Общими симптомами являются повышение температуры тела (стойкое или интермитирующее), озноб, тахикардия, паралитическая кишечная непроходимость, местное напряжение мышц передней брюшной стенки, отсутствие аппетита, тошнота. Другие симптомы заболевания во многом зависят от локализации патологии. 1.поддиафрагмального абсцесса могут включать кашель, боль при дыхании и боль в одном плече — пример отраженной боли, которая возникает потому, что плечо и диафрагма имеют общую иннервацию, вследствие чего мозг неправильно интерпретирует источник боли. 1.вынужденное положение :лежа на боку или спине, полусидя, согнувшись . Язык сухой, обложен сероватым налетом, живот незначительно вздут. 2.Пальпация живота при абсцессе брюшной полости обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер. 3.ОАК лейкоцитоз, нейтрофилез, ускорение СОЭ. 4.Обзорная рентгенография брюшной полости 5.исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) 6. УЗИ брюшной полости , КТ, диагностической лапароскопии. 1.оперативного лечения всех видов абсцессов брюшной полости заключаются во вскрытии гнойника, его адекватном дренировании и санации 2.АБ (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) Постоянные боли в нижних отделах живота, тенезмы, жидкий стул со слизью. Температура гектическая. Перитонеальные симптомы не выражены. Диагностика. При пальцевом исследовании прямой кишки – нависание ее передней стенки, резкая болезненность и уплотнение тканей, иногда с размягчением в центре. При исследовании через влагалище – нависание заднего свода. В диагностике — УЗИ малого таза. Лечение. Вскрытие и дренирование через переднюю стенку прямой кишки или задний свод влагалища. Поддиафрагмальные и подпеченочные абсцессы. Постоянные боли, усиливаются при глубоком вдохе, локализуются в подреберьях, иррадиируют в спину, лопатку, плечо. Тошнота, икота. Температура гектическая. Тахикардия. Вынужденное положение больного на спине, на боку или полусидя. Живот поддут. При пальпации определяется болезненность соответственно локализации процесса. Симптомы раздражения брюшины не определяются. Характерен реактивный плеврит. Диагностикалейкоцитоз, нейтрофилез, сдвиг формулы влево. УЗИ. Рентген.Более высокое стояние купола диафрагмы на стороне поражения, ограничение её подвижности, выпот в плевральной полости на стороне поражения, уровень жидкости с газовым пузырем над ним. Лечение.Хирургическое – вскрытие и дренирование полости абсцесса. Применяют чрезбрюшинный и внебрюшинный доступы. Пункция под контролем УЗИ. Межкишечные абсцессы. Тупые боли в животе нечеткой локализации, вздутие живота, гектическая температура. Париетальные абсцессы. Может быть местная симптоматика — инфильтрат. Вскрытие и дренирование. источник Абсцесс брюшной полости – это ограниченный гнойник в брюшной полости, заключенный в пиогенную капсулу. Особенности клиники зависят от локализации и величины гнойного очага; общими проявлениями абсцесса брюшной полости служат боль и локальное напряжение мышц живота, лихорадка, кишечная непроходимость, тошнота и др. Диагностика абсцесса включает обзорную рентгенографию органов брюшной полости, УЗИ и КТ брюшной полости. Лечение заключается во вскрытии, дренировании и санации гнойника; массивной антибактериальной терапии. В широком смысле к абсцессам брюшной полости в абдоминальной хирургии относят внутрибрюшинные (интраперитонеальные), забрюшинные (ретроперитонеальные) и интраорганные (внутриорганные) абсцессы. Внутрибрюшинные и забрюшинные гнойники, как правило, располагаются в области анатомических каналов, карманов, сумок брюшной полости и клеточных пространствах ретроперитонеальной клетчатки. Внутриорганные абсцессы брюшной полости чаще образуются в паренхиме печени, поджелудочной железы или стенках органов. Пластические свойства брюшины, а также наличие сращений между ее париетальным листком, сальником и органами, способствуют отграничению воспаления и формированию своеобразной пиогенной капсулы, препятствующей распространению гнойного процесса. Поэтому абсцесс брюшной полости еще называют «отграниченным перитонитом». В 75% случаев абсцессы располагаются внутри- или забрюшинно; в 25% — внутриорганно. Пиогенная флора абсцессов чаще полимикробная, сочетающая аэробные (кишечную палочку, протей, стафилококки, стрептококки и др.) и анаэробные (клостридии, бактероиды, фузобактерии) микробные ассоциации. Причины абсцесса:
По ведущему этиофактору различают микробные (бактериальные), паразитарные и некротические (абактериальные) абсцессы брюшной полости. В соответствии с патогенетическим механизмом выделяют посттравматические, послеоперационные, перфоративные и метастатические гнойники. По расположению относительно брюшины абсцессы делятся на забрюшинные, внутрибрюшинные и сочетанные; по количеству гнойников — одиночные или множественные. По локализации встречаются:
В начале заболевания при любом виде абсцесса брюшной полости превалирует общая симптоматика: интоксикация, интермиттирующая (перемежающаяся) лихорадка с гектической температурой, ознобами, тахикардией. Часто отмечается тошнота, нарушение аппетита, рвота; развивается паралитическая кишечная непроходимость, определяется выраженная болезненность в зоне гнойника, напряжение брюшных мышц. Симптом напряжения мышц живота наиболее выражен при абсцессах, локализующихся в мезогастрии; гнойники поддиафрагмальной локализации, как правило, протекают со стертой местной симптоматикой. При поддиафрагмальных абсцессах может беспокоить боль в подреберье на вдохе с иррадиацией в плечо и лопатку, кашель, одышка. Симптомы тазовых абсцессов включают абдоминальные боли, учащение мочеиспускания, понос и тенезмы вследствие рефлекторного раздражения мочевого пузыря и кишечника. Для забрюшинных абсцессов характерна локализация боли в нижних отделах спины; при этом интенсивность боли усиливается при сгибании нижней конечности в тазобедренном суставе. Выраженность симптоматики связана с величиной и локализацией гнойника, а также с интенсивностью проводимой противомикробной терапии. Обычно при первичном осмотре абдоминальный хирург обращает внимание на вынужденное положение пациента, которое он принимает для облегчения своего состояния: лежа на боку или спине, полусидя, согнувшись и т. д. Язык сухой, обложен сероватым налетом, живот незначительно вздут. Пальпация живота обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер. В общем анализе крови обнаруживаются лейкоцитоз, нейтрофилез, ускорение СОЭ. Решающая роль в диагностике абсцесса брюшной полости отводится рентгенологическому обследованию. Как правили, обзорная рентгенография брюшной полости позволяет выявить дополнительное образование с уровнем жидкости. При контрастном исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии) определяется оттеснение желудка или петель кишечника инфильтратом. При несостоятельности послеоперационных швов контрастное вещество поступает из кишечника в полость абсцесса. УЗИ брюшной полости наиболее информативно при абсцессе верхних ее отделов. При сложностях дифференциальной диагностики показано проведение КТ, диагностической лапароскопии. Хирургическое лечение проводится под прикрытием антибактериальной терапии (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола) для подавления аэробной и анаэробной микрофлоры. Принципы оперативного лечения всех видов абсцессов заключаются во вскрытии и дренировании, проведении адекватной санации. Доступ определяется локализацией гнойника: поддиафрагмальные абсцессы вскрывают внебрюшинно или чрезбрюшинно; абсцессы дугласова пространства – трансректально или трансвагинально; псоас-абсцесса – из люмботомического доступа и т. д. При наличии множественных абсцессов выполняется широкое вскрытие брюшной полости. После операции оставляют дренаж для активной аспирации и промывания. Небольшие одиночные поддиафрагмальные абсцессы могут быть дренированы чрезкожно под ультразвуковым наведением. Однако при неполной эвакуации гноя велика вероятность рецидива гнойника или его развития в другом месте субдиафрагмального пространства. При одиночном абсцессе прогноз чаще благоприятный. Осложнениями абсцесса может явиться прорыв гноя в свободную плевральную или брюшную полость, перитонит, сепсис. Профилактика требует своевременного устранения острой хирургической патологии, гастроэнтерологических заболеваний, воспалительных процессов со стороны женской половой сферы, адекватного ведения послеоперационного периода после вмешательств на органах брюшной полости. источник Диагностика и лечение абсцессов брюшной полости у детей Текст научной статьи по специальности « Медицина и здравоохранение»Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Рыбальченко В.Ф., Демиденко Ю.Г.Цель исследования: улучшить результаты лечения детей с абсцессами брюшной полости за счет совершенствования диагностических мероприятий и хирургических технологий. Материалы и методы. За 22 года в Черниговской области выполнено 27 325 операций на органах брюшной полости, из них 19 842 (72,6 %) по причине различных форм воспаления аппендикулярного отростка. Инфильтраты и абсцессы брюшной полости установлены у 285 (100 %) больных, из которых инфильтраты у 78 (27,4 %) и абсцессы у 207 (72,6 %). Больные с абсцессами брюшной полости разделены на две группы: группа (2005-2015 гг.) исследования (I) 79 (38,2 %) больных и группа (1994-2004 гг.) сравнения (II) 128 (61,8 %). Каждая из них разделена на подгруппы в зависимости от причины развития абсцесса первичные и вторичные. Из 207 (100 %) больных с абсцессами брюшной полости первичные абсцессы брюшной полости (ПАБП) установлены у 168 (81,2 %): у 72 (34,8 %) I группы против 96 (46,4 %) II группы. Вторичные абсцессы брюшной полости (ВАБП) установлены у 39 (18,8 %) больных: у 7 (3,4 %) I группы против 32 (15,4 %) II группы. Диагностика детей основной группы проводилась с учетом алгоритмов обследования, диагностической шкалы, а комплексное лечение с помощью усовершенствованных консервативных методов и разработанных методов хирургического вмешательства. Лечение детей группы сравнения выполнялось грациозными методами. Всем больным проводилось общеклиническое, лабораторное, а в группе исследования ультразвуковое исследование (УЗИ) брюшной полости с цветным допплеровским картированием и компьютерная томография (КТ) органов брюшной полости. Результаты. Результаты обследования 168 (81,2 %) больных с ПАБП показали следующее. Общее состояние ребенка: клинические проявления болезни с метеоризмом, тошнотой, отсутствием аппетита, а также ацетонемическим синдромом установлены у 99 (58,9 %), температурная реакция (повышение) у 156 (92,9 %), абдоминальный болевой синдром у 168 (100 %), напряжение мышц передней брюшной стенки у 168 (100 %), перитонеальный симптом у 158 (94 %), симптом опухоли, которая пальпируется в правых отделах живота, у 18 (10,7 %). Ректальное исследование было информативным у 27 (16 %). Продолжительность заболевания до 3 суток у 58 (34,5 %), от 3 до 4 суток у 64 (38,1 %), а более 4 суток у 46 (27,4 %). УЗИ органов брюшной полости проведено у 45 (62,5 %) больных, а КТ органов брюшной полости у 10 (15,2 %). Таким образом, по результатам обследования и балльной оценки состояния ребенка и брюшной полости на аппендикулярные осложнения первичные и вторичные абсцессы брюшной полости установлены следующие баллы: инфильтрат с абсцедированием (37-45 баллов), абсцесс брюшной полости (46-72 балла). Вторичные абсцессы диагностированы у 39 больных. Неадекватная санация брюшной полости и ревизия брюшной полости у 37 (94,5 %), оментит у 14 (35,9 %), неадекватное дренирование брюшной полости у 20 (57 %), неадекватный доступ у 17 (53 %), диагностические ошибки у 7 (17,9 %), абсцесс культи аппендикса у 1 (2,5 %), инородное тело желудочно-кишечного тракта у 1 (2,5 %). Результаты обследования 39 (18,8 %) больных с ВАБП показали следующее. Общее состояние ребенка: клинические проявления болезни с метеоризмом, тошнотой, отсутствием аппетита, а также ацетонемичным синдромом установлены у 11 (28,2 %), температурная реакция (повышение) у 36 (92,3 %), абдоминальный болевой синдром у 39 (100 %), напряжение мышц передней брюшной стенки у 39 (100 %), перитонеальные симптомы у 39 (100 %), симптом опухоли, которая пальпируется в правых отделах живота, у 11 (28,2 %). Ректальное исследование было информативным у 7 (17,9 %). Длительность заболевания до 7 суток у 17 (43,6 %) больных II группы, от 8 до 14 суток у 20 (51,3 %), а более 15 суток у 2 (5,1 %). УЗИ органов брюшной полости, проведенное у больных І группы исследования, установило абсцесс у 7 (100 %), а КТ органов брюшной полости у 3 (42,8 %). Таким образом, по результатам обследования у 131 (63,3 %) больного с ПАБП применяли местный доступ. Переход из местного доступа на лапаротомию осуществлялся у 6 (2,8 %) больных, а у 37 (17,9 %) в связи с распространенностью гнойного процесса применяли лапаротомию. У 21 (10,2 %) больного с ВАБП согласно данным обследования применяли местный доступ, а у 18 (8,6 %) лапаротомию. После оперативного лечения все больные выписаны. Выводы. Осложнения в виде абсцессов и инфильтратов брюшной полости у детей при воспалении аппендикулярного отростка диагностируются у 1,4 % больных, из которых абсцессы брюшной полости составляют до 72,6 %. Использование балльной оценки и УЗИ брюшной полости, а в сомнительных случаях и КТ позволяет правильно установить диагноз на этапах формирования как абсцедирующего инфильтрата, так и абсцесса. Применение адекватного хирургического лечения дренирование и санация гнойника брюшной полости позволяет достичь хороших результатов на этапах абсцедирования и распространения гнойного процесса в брюшной полости. Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Рыбальченко В.Ф., Демиденко Ю.Г.,Objective: to improve treatment outcomes in children with abdominal abscesses due to the improvement of diagnostic and surgical technologies. Materal and methods. Over 22 years in the Chernihiv region, 27,325 operations on the abdominal organs were performed, of which 19,842 (72.6 %) for various forms of appendix. Infiltrates and abscesses of the abdominal cavity were found in 285 (100.0 %) patients, of whom infiltrates in 78 (27.4 %) and abscesses in 207 (72.6 %). Patients with abdominal abscesses are div >abdominal abscesses (PAA) were detected in 168 (81.2 %), of whom in group I in 72 (34.8 %) compared to 96 (46.4 %) in group II. Secondary abdominal abscesses (SAA) were found in 39 (18.8 %) patients, of them in group I in 7 (3.4 %) vs 32 (15.4 %) in group II. Diagnosis in children of the main group was carried out based on algorithms of examination, diagnostic scale, and comprehensive treatment on advanced conservative methods and developed methods of surgery. Treatment of children in the comparison group was conducted using conservative methods. All patients underwent general clinical, laboratory, and in the research group ultrasound examination (USE) of the abdomen with color flow mapping and computed tomography (CT) of the abdominal organs. Results. The results of the examination in 168 (81.2 %) patients with PAA showed the following. The general condition of the child and clinical manifestations of the disease with flatulence, nausea, lack of appetite, as well as acetonemic syndrome were established in 99 (58.9 %) of them, fever response an increase was detected in 156 (92.9 %), abdominal pain syndrome in 168 (100 %). Rig >abdominal abscesses , the following points were obtained: infiltration with abscess formation 37-45; abdominal abscess 46-72 points. Secondary abdominal abscesses were diagnosed in 39 patients. Inadequate sanitation of the abdomen and abdominal revision in 37 (94.5 %), omentitis in 14 (35.9 %), inadequate drainage of abdomen in 20 (57 %), inadequate access in 17 (53 %), diagnostic errors in 7 (17.9 %), abscess of the appendiceal stump in 1 (2.5 %), gastrointestinal foreign body in 1 (2.5 %). The survey results in 39 (18.8 %) patients with SAA showed the following. The general condition of the child and clinical manifestations of the disease with flatulence, nausea, lack of appetite and acetonemic syndrome were established in 11 (28.2 %), fever response an increase was noted in 36 (92.3 %), abdominal pain syndrome in 39 (100 %), rig >abdominal abscesses in children . Thus, a survey has shown that in 131 (63.3 %) patients with PAA, a local access was used. The transition from local access to laparotomy was performed in 6 (2.8 %) patients, and in 37 (17.9 %), due to the prevalence of purulent process, we have used laparotomy. In 21 (10.2 %) patients with SAA, according to survey data, a local access was used, while in 18 (8.6 %) laparotomy. After surgery, all patients were discharged. Conclusions. Complications in the form of abdominal abscesses and infiltrates in children with appendiceal inflammation were diagnosed in 1.4 % of patients, of them abdominal abscesses make up to 72.6 %. Using the scoring and abdominal USE, and in doubtful cases also CT allows to establish the correct diagnosis at the stages of both the formation of abscessed infiltrate and abscess. The use of adequate surgical treatment drainage and sanitation of abdominal abscess makes it possible to achieve good results at the stages of abscess formation and spread of purulent process in the abdominal cavity. РИБАЛЬЧЕНКО В.Ф., ДЕМИДЕНКО Ю.Г. Нацюнальна медична академя пслядипломноi осв’пи iменi П.Л. Шупика МОЗ Укра’/ни, м. Ки’/в, Украна ЧернПвська обласна дитячалкарня, м. Чернш, Украна Резюме. Мета до^дження: покращитирезультати лкування дтей з абсцесами черевног по-рожнини за рахунок удосконалення дiагностичних заходiв i хiрургiчних технологш. Матерiали та методи. За 22 роки в Чернтвськш областi виконано 27 325 операцш на органах черевног порожнини, iз них у 19 842 (72,6 %) — з причини рiзних форм запалення апендикулярного вiд-ростка. 1нфыьтрати й абсцеси черевног порожнини встановлено у 285 (100 %) хворих, iз яких шфыьтрати — у 78 (27,4 %) та абсцеси — у 207(72,6 %). Хворi з абсцесами черевног порожнини розподыет на двi групи: група (2005—2015рр.) до^дження (I) — 79 (38,2 %) хворих i група (1994—2004 рр.) порiвняння (II) — 128 (61,8 %). Кожна з них розподыена на тдгрупи залеж-но вiд причини розвитку абсцесу — первинт та вторинт. 1з 207 (100 %) хворих на абсцеси че-ревног порожнини первинт абсцеси черевног порожнини (ПАЧП) встановлено у 168 (81,2 %): у 72 (34,8 %) Iгрупи проти 96 (46,4 %) II групи. Вторинт абсцеси черевног порожнини (ВАЧП) встановлено у 39 (18,8 %) хворих: у 7 (3,4 %) I групи проти 32 (15,4 %) II групи. Дiагностика дтей основног групи проводилась з урахуванням алгоритмiв обстеження, дiагностичноi шкали, а комплексне лкування — за допомогою удосконалених консервативних методiв i розроблених методiв хiрургiчного втручання. Лкування дтей групи порiвняння виконувалося грацшними методами. Усш хворим проводилося загальноклшчне, лабораторне, а в грут до^дження — уль-тразвукове до^дження (УЗД) черевног порожнини з кольоровим допплеровським картуванням та комп’ютерна томографiя (КТ) оргатв черевног порожнини. Результати. Результати обстеження 168 (81,2 %) хворих з ПАЧП показали наступне. Загальний стан дитини: клшчт прояви недуги з метеоризмом, нудотою, вiдсутнiстю апетиту, а також ацетонемiчним синдромом встановлено у 99 (58,9 %), температурнареакщя (тдвищення) — у 156 (92,9 %), абдомшальний больовий синдром — у 168 (100 %), напруження м^в передньог черевног стшки — у 168 (100 %), перитонеальний симптом — у 158 (94 %), симптом пухлини, що пальпуеться в правих вiддiлах живота, — у 18 (10,7 %). Ректальне до^дження було шформативним у 27(16 %). Тривалкть захворювання до 3 дiб — у 58 (34,5 %), вiд 3 до 4 дiб — у 64 (38,1 %), а быьше 4дiб — у 46 (27,4%). УЗД оргатв черевног порожнини проведено у 45 (62,5 %) хворих, а КТ оргатв черевног порожнини — у 10 (15,2 %). Таким чином, за результатами обстеження та бальног оцтки стану дитини та черевног порожнини на апендикулярт ускладнення — первинт та вторинт абсцеси черевног порожнини — встановлено наступт бали: шфыьтрат з абсцедуванням (37—45 балiв); абсцес черевног порожнини (46—72 бали). Вторинт абсцеси дiагностовано у 39хворих. Неадекватна санащя черевног порожнини та ревiзiя черевног порожнини — у 37 (94,5 %), оментит — у 14 (35,9 %), неадекватне дренування черевног порожнини — у 20 (57%), неадекватний доступ — у 17(53 %), дiагностичнi помилки — у 7 (17,9 %), абсцес кукси апендикса — у 1 (2,5 %), сторонне тыо шлунково-кишкового тракту — у 1 (2,5 %). Результати обстеження 39 (18,8 %) хворих з ВАЧП показали наступне. Загальний стан дитини: клшчт прояви недуги з метеоризмом, нудотою, вiдсутнiстю апетиту, а також ацетонемiчним синдромом встановлено у 11 (28,2 %), температурна реакщя (тдвищення) — у 36 (92,3 %), абдомшальний больовий синдром — у 39 © «Медицина невщкладних стаыв», 2016 © «Emergency Medicine», 2016 © Видавець Заславський О.Ю., 2016 © Publisher Zaslavsky O.Yu., 2016 Для кореспонденцп: Рибальченко Василь Федорович, доктор медичних наук, професор, кафедра дитячо’1′ xipypnf, Нацюнальна медична академия пклядипломно»’ освiти iменi П.Л. Шутка, вул. Дорогожицька, 9, м. Ки’в, 04112, Укра’на; e-mail: pedsurgery_ua@ukr.net For correspondence: Vasyl Rybalchenko, MD, PhD, Professor, Department of pediatrics surgery, Shupyk National Medical Academy of Postgaraduate Education, Dorohozhytska st., 9, Kyiv, 04112, Ukraine; e-mail: pedsurgery_ua@ukr.net Д1АГНОСТИКА ТА Л1КУВАННЯ АБСЦЕС1В ЧЕРЕВНО1 ПОРОЖНИНИ У Д1ТЕЙ (100 %), напруження M^ie передньог черевног стшки — у 39 (100 %), перитонеальт симпто-ми — у 39 (100 %), симптом пухлини, що пальпуеться в правих eiddinax живота, — у 11 (28,2 %). Ректальне долдження було шформативниму 7(17,9 %). Тривалсть захворювання до 7di6 — у 17(43,6 %) хворихIIгрупи, вiд 8до 14di6 — у 20 (51,3 %), а бшьше 15di6 — у 2 (5,1 %). УЗДорга-тв черевног порожнини, проведене у хворих Iгрупи до^дження, встановило абсцес у 7 (100 %), а КТ оргатв черевног порожнини — у 3 (42,8 %). Таким чином, за результатами обстеження у 131 (63,3 %) хворого з ПАЧПзастосовували мкцевий доступ. Переxiд i3 мкцевого доступу на лапаротомт здшснювався у 6 (2,8 %) хворих, а у 37(17,9 %) у зв’язку з поширетстю гншного процесу застосовували лапаротомт. У 21 (10,2 %) хворого з ВАЧПзгiдно з даними обстеження застосовували мкцевий доступ, а у 18 (8,6%) — лапаротомт. Шсля оперативного лкування ва xворi виписат. Висновки. Ускладнення у виглядi aбсцесiв та iнфiльтрaтiв черевног порожнини у дтей при запалент апендикулярного вiдросткa дiaгностуються у 1,4 % хворих, iз яких абсцеси черевног порожнини становлять до 72,6 %. Використання бальног ощнки та УЗД черевног порожнини, а в сумтвних випадках i КТдозволяе вiрно встановити дiaгноз на етапах формування як абсцедуючого шфыьтрату, так i абсцесу. Застосування адекватного xiрургiчного лкуван-ня — дренування та санащя гншника черевног порожнини — дозволяе досягти добрихрезульта-тiв на етапах абсцедування та поширення гншного процесу в черевнш порожнит. Ключовi слова: дти; абсцеси черевног порожнини; деструктивний апендицит; перитонт Гостра xipypri4Ha патоло^ черевно! порожнини у дггей — ускладнет форми гострого апен-дициту — е одшею з актуальних проблем сучасно! науково! та практично! медицини, оскшьки вона вщноситься до найбшьш складно! для дiагности-ки, вирiзняеться тяжким клжчним перебпюм та вщзначаеться майже у 75 % хворих хiрyргiчних вщщлень, яким проводяться оперативт втручан-ня. Апендикулярний перитошт посдае провщне мюце не тшьки за частотою випадюв, але й за тяж-юстю клжчного переб^ ускладнень i становить до 28 % серед тзнього звернення за медичною до-помогою [1, 2, 13]. Розглядаючи питання формування внутршньо-черевних абсцеав при запалент червоподiбного вщростка, як правило, ми говоримо про периапен-дикулярний абсцес, що становить вщ 1,5 до 12,6 % [2, 4, 7, 12]. На сьогодт спостертаеться велика юльюсть де-структивних форм гострого апендициту — до 76 % випадюв, що у 43 % випадюв супроводжуеться пер-форащею червоподiбного вщростка, що призводить до розвитку шфшыратш та абсцеав черевно! порожнини. Помiж тим шсляоперацшш шфшьтрати та абсцеси черевно! порожнини дiагностyються в 1,1—10,5 % пащенпв вщ загально! ылькост! пащен-пв з обмеженими формами перитониу та до 40,3 % iз загальним перитоштом [4, 5, 8]. З метою дiагностики абсцеав черевно! порожнини широко використовують ультразвукове досль дження (УЗД), яке, за даними авторiв, мае високу специфiчнiсть (вщ 88 до 98 %) i чyтливiсть (до 96 %) [3, 7, 8, 10]. Iншi науковщ з цiею метою використовують комп’ютерну томографiю (КТ), а шформа-тивнiсть досягае 96 % [11, 13]. Усе вищенаведене вказуе на актуальшсть про-блеми дiагностики та лiкyвання абсцесiв черевно! порожнини у дггей апендикулярного похо-дження. Покращити результати лiкування дiтей з абсце-сами черевно! порожнини за рахунок удосконален-ня дiагностичних заходiв i хiрургiчних технологiй. За 22 роки в Чершпвськш областi виконано 27 325 операцш на органах черевно! порожнини у дь тей, iз них у 19 842 (72,6 %) — з причини рiзних форм запалення апендикулярного вщростка. Ускладнення у виглящ шфшьтрапв та абсцесГв черевно! порожнини встановлено у 285 (100 %) хворих дггей, iз яких шфшьтрати дiагностовано у 78 (27,4 %) та абсцеси у 207 (72,6 %). ХворГ з абсцесами черевно! порожнини розподь леш на двГ групи: група (2005—2015 рр.) дослщжен-ня (I) — 79 (38,2 %) хворих Г група (1994-2004 рр.) порГвняння (II) — 128 (61,8 %). Кожна з них розпо-дглена на тдгрупи залежно вщ причини розвитку шфшьтрату — первинш та вторинш. 1з 207 (100 %) хворих на абсцеси черевно! порожнини первинш абсцеси черевно! порожнини (ПАЧП) встановлено у 168 (81,2 %) хворих: 72 (34,8 %) хворих I групи про-ти 96 (46,4 %) II групи. Вторинш абсцеси черевно! порожнини (ВАЧП) встановлено у 39 (18,8 %) хворих: 7 (3,4 %) хворих I групи проти 32 (15,4 %) дней II групи. Сформоваш групи хворих на абсцеси черевно! порожнини е однорщними за характером захворювання та тяжкгстю стану. ДГагностика дггей основно! групи проводилась з урахуванням алгоритмГв обстеження, дГагностично! шкали, а комплексне ль кування — за допомогою удосконалених консерва-тивних методГв Г розроблених методГв хГрурпчного втручання. ЛГкування дгтей групи порГвняння вико-нувалося грацшними методами. Уам хворим про-водилося загальноклшГчне, лабораторне, а в груш дослщження — УЗД черевно! порожнини з кольоро-вим допплеровським картуванням та комп’ютерна томографГя (КТ) оргашв черевно! порожнини. Результати обстеження 168 (81,2 %) хворих з ПАЧП показали наступне. Загальний стан дитини: кл1шчш прояви недуги з метеоризмом, нудотою, вщсутшстю апетиту, а також ацетонемГчним синдромом встановлено у 99 (58,9 %): 30 (17,9 %) хворих групи дослщження проти 69 (41 %) хворих II групи. Температурна реакцГя (пщвищення) встановлена у 156 (92,9 %): у 64 (38,1 %) хворих групи дослщження проти 92 (54,8 %) II групи. Абдомшальний больовий синдром — у 168 (100 %); постшний абдомшальний больовий синдром — у 103 (61,3 %): 47 (28 %) хворих групи дослщження проти 56 (33,3 %) II групи. Перюдичний абдомшальний больовий синдром — у 65 (38,7 %): у 25 (14,9 %) хворих групи дослщження проти 40 (23,8 %) II групи. Напруження м’язГв передньо! черевно! стшки встановлено у 168 (100 %). ЛокалГзоване напруження м’язГв передньо! черевно! стшки — у 131 (77,9 %): у 51 (30,3 %) хворого групи дослщження проти 80 (47,6 %) II групи. Поширене напруження м’язГв передньо! черевно! стшки встановлено у 37 (22 %): у 21 (12,5 %) хворого групи дослщження проти 16 (9,5 %) II групи. Перитонеальш симптоми — у 158 (94 %): у 69 (41,1 %) хворих групи дослщження проти 89 (52,9 %) II групи. Перитонеальш симптоми були сумшвш в 10 (6 %): у 3 (1,8 %) хворих групи дослщження проти 7 (4,2 %) II групи. Симптом пухлини, що пальпуеться в правих вщдь лах живота, встановлено у 18 (10,7 %): у 4 (2,4 %) хворих групи дослщження проти 14 (8,3 %) II групи. Ректальне дослщження було шформативним у 27 (16 %): 9 (5,3 %) хворих групи дослщження проти 18 (10,7 %) II групи; у 115 (68,5 %) — не шформативним. Тривалють захворювання до 3 дГб — у 58 (34,5 %): 19 (11,3 %) хворих групи дослщження проти 39 (23,2 %) II групи; вщ 3 до 4 дГб — у 64 (38,1 %): 33 (19,6 %) хворих групи дослщження проти 31 (18,5 %) II групи; бГльше 4 дГб — у 46 (27,4 %): 20 (11,9 %) хворих групи дослщження проти 26 (15,5 %) II групи. Лейкоцитарний шдекс штоксикацГ! Кальф-КалГфа з даними вщ 1,6 до 3 — у 65 (38,7 %): у 28 (16,7 %) хворих групи дослщження проти 37 (22 %) II групи; вщ 4 до 5 — у 38 (22,6 %): у 18 (10,7 %) хворих групи дослщження проти 20 (11,9 %) II групи; бГльше 6 — у 44 (26,2 %): у 16 хворих групи дослщження проти 28 (16,7 %) II групи. Лейкоцити кровГ з показника-ми до 10 х 109 — у 43 (25,6 %): 21 (12,5 %) хворий групи дослщження проти 22 (13,1 %) II групи; вщ 10 до 15 х 109 — у 57 (33,9 %): 21 (12,5 %) хворий групи дослщження проти 36 (21,4 %) II групи; бГльше 15 х 109 — у 68 (40,5 %): 30 (17,9 %) хворих групи дослщження проти 38 (22,6 %) II групи. УЗД оргашв черевно! порожнини проведено у хворих I групи дослщження, встановлено абсцес у 45 (62,5 %). КТ оргашв черевно! порожнини проведено у хворих I групи дослщження, встановлено абсцес у 10 (15,2 %). Таким чином, за результатами обстеження та бально! оцшки стану дитини та черевно! порожнини на апендикулярш ускладнення (первинш та вто- ринш абсцеси черевно! порожнини) встановлено наступш бали: патолопя вщсутня (14 балГв); запаль-ний процес у черевнш порожниш неясного генезу (15-25 балГв); шфГльтрат апендикулярного похо-дження без абсцедування (26-36 балГв); шфГльтрат з абсцедуванням (37-45 балГв); абсцес черевно! по-рожнини (46-72 бали). Вторинш абсцеси дГагностовано у 39 хворих, неадекватна санац1я черевно! порожнини та ревГзГя черевно! порожнини — у 37 (94,5 %), оментит — у 14 (35,9 %), неадекватне дренування черевно! порожнини — у 20 (57 %), неадекватний доступ — у 17 (53 %), дГагностичш помилки — у 7 (17,9 %), абсцес кукси апендикса — у 1 (2,5 %), сторонне тГло шлун-ково-кишкового тракту — у 1 (2,5 %). Результати обстеження 39 (18,8 %) хворих з ВАЧП показали наступне. Загальний стан дитини: клшчш прояви недуги з метеоризмом, нудотою, вщсутшстю апетиту, а також ацетонемГчним синдромом встановлено у 11 (28,2 %): 2 (5,1 %) хворих групи дослщження проти 9 (23,1 %) II групи. Температурна реакцГя (пщвищення) — у 36 (92,3 %): у 6 (15,4 %) хворих групи дослщження проти 30 (76,9 %) II групи. Абдомшальний больовий синдром — у 39 (100 %): 7 (17,9 %) хворих групи дослщження проти 32 (82,1 %) II групи. Напруження м’язГв передньо! черевно! стшки — у 39 (100 %): 7 (17,9 %) хворих групи дослщження проти 32 (82,1 %) II групи. Перитонеальш симптоми — у 39 (100 %): 7 (17,9 %) хворих групи дослщження проти 32 (82,1 %) II групи. Симптом пухлини, що пальпуеться в правих вщдГлах живота, — у 11 (28,2 %): 1 (2,5 %) хворий групи дослщження проти 10 (25,7 %) II групи. Ректальне дослщження було шформативним у 7 (17,9 %): 2 (5,1 %) хворих групи досль дження проти 5 (12,8 %) II групи; у 25 (64,1 %) — не шформативним. Тривалють захворювання до 7 дГб — у 17 (43,6 %) хворих II групи, вщ 8 до 14 дГб — у 20 (51,3 %): у 6 (15,4 %) хворих групи досль дження проти 14 (35,9 %) II групи; бГльше 15 дГб — у 2 (5,1 %), ¡з яких в I Г II груш по одному хворому. Лейкоцитарний шдекс штоксикацГ! Кальф-КалГфа 3 даними вщ 1,6 до 3 — у 15 (38,5 %): у 3 (7,7 %) хворих групи дослщження проти 12 (30,8 %) II групи; вщ 4 до 5 — у 8 (20,5 %): у 2 (5,1 %) хворих групи дослщження проти 6 (15,4 %) II групи; бГльше 6 — у 9 (23 %): у 1 (2,5 %) хворого групи дослщження проти 8 (20,5 %) II групи. Лейкоцити кровГ з показ-никами до 10 х 109 — у 4 (10,2 %) хворих II групи; вщ 10 до 15 х 109 — у 15 (38,5 %): 3 (7,7 %) хворих групи дослщження проти 12 (30,8 %) II групи; бГль-ше 15 х 109 — у 20 (51,3 %): 4 (10,2 %) хворих групи дослщження проти 16 (41,1 %) II групи. УЗД оргашв черевно! порожнини проведено у хворих I групи дослщження, встановлено абсцес у 7 (100 %). КТ оргашв черевно! порожнини проведено у хворих I групи дослщження, встановлено абсцес у 3 (42,8 %). Таким чином, за результатами обстеження у 131 (63,3 %) хворого з ПАЧП застосовували мюце-вий доступ: у 51 (24,6 %) хворого I групи проти 80 (38,7 %) II групи. Перехщ 1з мюцевого доступу на лапаротом1ю здшснювався у 6 (2,8 %) хворих: у 2 (0,9 %) I групи проти 4 (1,9 %) II групи. У 37 (17,9 %) хворих у зв’язку з поширешстю гншного процесу застосовували лапаротомш: у 21 (10,2 %) I групи проти 16 (7,7 %) II групи. У 21 (10,2 %) хворого з ВАЧП зпдно з даними об-стеження застосовували мюцевий доступ: у 6 (2,8 %) хворих I групи проти 15 (7,4 %) II групи. У 18 (8,6 %) застосовували лапаротомго: у 1 (0,4 %) хворого I групи проти 17 (8,2 %) II групи. Шсля оперативного л1кування вс1 хвор1 виписаш з х1рурпчного вщдшення в задовшьному сташ. 1. Ускладнення у вигляд1 абсцес1в та 1нф1льтрат1в черевно! порожнини у д1тей при запаленш апенди-кулярного в1дростка д1агностуються у 1,4 % хворих, 1з яких абсцеси черевно! порожнини становлять до 72,6 %. 2. Використання бально! оц1нки та УЗД черевно! порожнини, а в сумшвних випадках 1 КТ дозво-ляе в1рно встановити д1агноз на етапах формування як абсцедуючого 1нф1льтрату, так 1 абсцесу. 3. Застосування адекватного х1рурпчного л1ку-вання — дренування та санац1я гншника черевно! порожнини — дозволяе досягти добрих результа-т1в на етапах абсцедування та поширення гн1йного процесу в черевнш порожнин1. Конфлiкт штересш. Автори заявляють про вщ-сутшсть конфл1кту 1нтерес1в при п1дготуванн1 дано! статп. 1. Аверин В.И. Лечение аппендикулярного перитонита у детей на современном этапе / В.И. Аверин, А.И. Гринь, А.И. Севковский //Хирургия. Восточная Европа. — 2015. — № 3. — С. 82-86. 2. Диагностика и лечение острого аппендицита и аппендикулярного перитонита у детей/К..Т. Турсунов, А.К. Ор-мантаев, Д. Б. Рузиддинов [и др.] // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2014. — Т. 4, № 2. — С. 37-40. 3. Круглый В.И. Клиника, ультразвуковая диагностика и лечение аппендикулярного перитонита у детей/ В.И. Кру- глый, А.И. Медведев, Т.Н. Васина [и др.]// Ученые записки Орловского государственного университета. Серия: Естественные, технические и медицинские науки. — 2008. — № 4. — С. 63-69. 4. Лкування абсцеЫв черевног порожнини у дтей / 6.М. Гриценко, М.1. Гриценко, Г.К. Разуваева [та т.] // Хартвська хiрургiчна школа. — Х., 2010. — № 3. — C. 53-54. 5. Оценка тяжести состояния ребенка с общим аппендикулярным перитонитом и выбор метода хирургического лечения/В.А. Кожевников, А.И. Янец, С.М. Гордеев [и др.]// Детская хирургия. — 2010. — № 4. — C. 29-32. 6. Рибальченко В.Ф. До питання про дренування черевног порожнини при апендикулярному перитонт у дтей / В.Ф. Рибальченко, П.С. Русак, О.Б. Доманський // Шпи-тальна хiрургiя. — 2014. — № 1. — С. 108. 7. Ультразвукова дiагностика ускладнень гострого апендицита у дтей / О.Г. Садовенко, В.А. Дктяр, С.В. Коваль, М.О. Камшська, М.О. Барсук, I.I. Андрейченко//ХХШ з’гзд хiрургiв Украгни: збiрник наук робт, 21—23 жовтня 2015р. — К. : Шшчна хiрургiя, 2015. — С. 476-447. 8. Хирургия детского возраста: учебник / [В.И. Сушко, Д.Ю. Кривченя, В.А. Дегтярь и др.]; под ред. В.И. Сушко, Д.Ю. Кривчени. — К.: Медицина, 2014. — 568 с. 9. Diagnostic value of blood inflammatory markers for detection of acute appendicitis in children / U. Sack, B. Biereder, T. Elouahidi [et al.] // BMC Surgery. — 2006. — Vol. 28. — P. 6-15. 10. Pediatric appendicitis: The prevalence of systemic inflammatory response syndrome upon presentation and its association with clinical outcomes /A. Raines, T. Garwe, R. Wicks [et al.]// Pediatric Surgery. — 2013. — Vol. 48(12). — P. 2442-2445. 11. Routine ultrasound and limited computed tomography for the diagnosis of acute appendicitis / B.R.. Toorenvliet, F. Wi-ersma, R.F. Bakker // World Journal of Surgery. — 2010. — Vol. 34(10). — P. 2278-2285. 12. The non-diagnostic ultrasound in appendicitis: is a non-visualized appendix the same as a negative study?/ B. Cohen, J. Bowling, P. Midulla [et al.] // Pediatric Surgery. — 2015. — Vol. 50(6). — P. 923-927. 13. Treatment of suspected acute perforated appendicitis with antibiotics and interval appendectomy / P.P. Nazarey, S. Stylia-nos, E. Velis [et al.]//Pediatric Surgery. — 2014. — Vol. 49(3). — P. 447-450. Рыбальченко В.Ф., Демиленко Ю. Г. Национальная медицинская академия последипломного образования имени П.Л. Шупика МЗ Украины, г. Киев, Украина Черниговская областная детская больница, г. Чернигов, Украина ДИАГНОСТИКА И ЛЕЧЕНИЕ АБСЦЕССОВ БРЮШНОЙ ПОЛОСТИ V ДЕТЕЙ Резюме. Цель исследования: улучшить результаты лечения детей с абсцессами брюшной полости за счет совершенствования диагностических мероприятий и хирургических технологий. Материалы и методы. За 22 года в Черниговской области выполнено 27 325 операций на органах брюшной полости, из них 19 842 (72,6 %) — по причине различных форм воспаления аппендикулярного отростка. Инфильтраты и абсцессы брюшной полости установлены у 285 (100 %) больных, из которых инфильтраты — у 78 (27,4 %) и абсцессы — у 207 (72,6 %). Больные с абсцессами брюшной полости разделены на две группы: группа (2005—2015 гг.) исследования (I) — 79 (38,2 %) больных и группа (1994-2004 гг.) сравнения (II) — 128 (61,8 %). Каждая из них разделена на подгруппы в зависимости от причины развития абсцесса — первичные и вторичные. Из 207 (100 %) больных с абсцессами брюшной полости первичные абсцессы брюшной полости (ПАБП) уста- новлены у 168 (81,2 %): у 72 (34,8 %) I группы против 96 (46,4 %) II группы. Вторичные абсцессы брюшной полости (ВАБП) установлены у 39 (18,8 %) больных: у 7 (3,4 %) I группы против 32 (15,4 %) II группы. Диагностика детей основной группы проводилась с учетом алгоритмов обследования, диагностической шкалы, а комплексное лечение — с помощью усовершенствованных консервативных методов и разработанных методов хирургического вмешательства. Лечение детей группы сравнения выполнялось грациозными методами. Всем больным проводилось общеклиническое, лабораторное, а в группе исследования — ультразвуковое исследование (УЗИ) брюшной полости с цветным доппле-ровским картированием и компьютерная томография (КТ) органов брюшной полости. Результаты. Результаты обследования 168 (81,2 %) больных с ПАБП показали следующее. Общее состояние ребенка: клинические проявления болезни с метеоризмом, тошнотой, отсутствием аппетита, а также ацетонемическим синдромом установлены у 99 (58,9 %), температурная реакция (повышение) — у 156 (92,9 %), абдоминальный болевой синдром — у 168 (100 %), напряжение мышц передней брюшной стенки — у 168 (100 %), перитонеальный симптом — у 158 (94 %), симптом опухоли, которая пальпируется в правых отделах живота, — у 18 (10,7 %). Ректальное исследование было информативным у 27 (16 %). Продолжительность заболевания до 3 суток — у 58 (34,5 %), от 3 до 4 суток — у 64 (38,1 %), а более 4 суток — у 46 (27,4 %). УЗИ органов брюшной полости проведено у 45 (62,5 %) больных, а КТ органов брюшной полости — у 10 (15,2 %). Таким образом, по результатам обследования и балльной оценки состояния ребенка и брюшной полости на аппендикулярные осложнения — первичные и вторичные абсцессы брюшной полости — установлены следующие баллы: инфильтрат с абсцеди-рованием (37-45 баллов), абсцесс брюшной полости (46-72 балла). Вторичные абсцессы диагностированы у 39 больных. Неадекватная санация брюшной полости и ревизия брюшной полости — у 37 (94,5 %), оментит — у 14 (35,9 %), неадекватное дренирование брюшной полости — у 20 (57 %), неадекватный доступ — у 17 (53 %), диагностические ошибки — у 7 (17,9 %), абсцесс культи аппендикса — у 1 (2,5 %), инородное тело желудочно-кишечного тракта — у 1 (2,5 %). Результаты обследования 39 (18,8 %) больных с ВАБП показали следующее. Общее состояние ребенка: клинические проявления болезни с метеоризмом, тошнотой, отсутствием аппетита, а также ацетонемичным синдромом установлены у 11 (28,2 %), температурная реакция (повышение) — у 36 (92,3 %), абдоминальный болевой синдром — у 39 (100 %), напряжение мышц передней брюшной стенки — у 39 (100 %), перитонеальные симптомы — у 39 (100 %), симптом опухоли, которая пальпируется в правых отделах живота, — у 11 (28,2 %). Ректальное исследование было информативным у 7 (17,9 %). Длительность заболевания до 7 суток — у 17 (43,6 %) больных II группы, от 8 до 14 суток — у 20 (51,3 %), а более 15 суток — у 2 (5,1 %). УЗИ органов брюшной полости, проведенное у больных I группы исследования, установило абсцесс у 7 (100 %), а КТ органов брюшной полости — у 3 (42,8 %). Таким образом, по результатам обследования у 131 (63,3 %) больного с ПАБП применяли местный доступ. Переход из местного доступа на лапаротомию осуществлялся у 6 (2,8 %) больных, а у 37 (17,9 %) в связи с распространенностью гнойного процесса применяли лапаротомию. У 21 (10,2 %) больного с ВАБП согласно данным обследования применяли местный доступ, а у 18 (8,6 %) — лапаротомию. После оперативного лечения все больные выписаны. Выводы. Осложнения в виде абсцессов и инфильтратов брюшной полости у детей при воспалении аппендикулярного отростка диагностируются у 1,4 % больных, из которых абсцессы брюшной полости составляют до 72,6 %. Использование балльной оценки и УЗИ брюшной полости, а в сомнительных случаях и КТ позволяет правильно установить диагноз на этапах формирования как абсцедирующего инфильтрата, так и абсцесса. Применение адекватного хирургического лечения — дренирование и санация гнойника брюшной полости — позволяет достичь хороших результатов на этапах абсцедирования и распространения гнойного процесса в брюшной полости. Ключевые слова: дети; абсцессы брюшной полости; деструктивный аппендицит; перитонит Ribalchenko V.F., Demidenko Yu.G. P.L. Shupyk National Medical Academy of Postgraduate Education of the Ministry of Healthcare of Ukraine, Kyiv, Ukraine ChernihivRegional Children’s Hospital, Chernihiv, Ukraine DIAGNOSIS AND TREATMENT OF ABDOMINAL ABSCESSES IN CHILDREN Abstract. Objective: to improve treatment outcomes in children with abdominal abscesses due to the improvement of diagnostic and surgical technologies. Materal and methods. Over 22 years in the Chernihiv region, 27,325 operations on the abdominal organs were performed, of which 19,842 (72.6 %) — for various forms of appendix. Infiltrates and abscesses of the abdominal cavity were found in 285 (100.0 %) patients, of whom infiltrates — in 78 (27.4 %) and abscesses — in 207 (72.6 %). Patients with abdominal abscesses are divided into two groups: research (2005—2015) group (I) — 79 (38.2 %) persons, and the comparison (1994—2004) group (II) — 128 (61.8 %). Each of them is divided into subgroups depending on the cause of abscess — primary and secondary. Out of 207 (100 %) patients with abdominal abscess, primary abdominal abscesses (PAA) were detected in 168 (81.2 %), of whom in group I in 72 (34.8 %) compared to 96 (46.4 %) in group II. Secondary abdominal abscesses (SAA) were found in 39 (18.8 %) patients, of them in group I in 7 (3.4 %) vs 32 (15.4 %) in group II. Diagnosis in children of the main group was carried out based on algorithms of examination, diagnostic scale, and comprehensive treatment — on advanced conservative methods and developed methods of surgery. Treatment of children in the comparison group was conducted using conservative methods. All patients underwent general clinical, laboratory, and in the research group — ultrasound examination (USE) of the abdomen with color flow mapping and computed tomography (CT) of the abdominal organs. Results. The results of the examination in 168 (81.2 %) patients with PAA showed the following. The general condition of the child and clinical manifestations of the disease with flatulence, nausea, lack of appetite, as well as acetonemic syndrome were established in 99 (58.9 %) of them, fever response — an increase was detected in 156 (92.9 %), abdominal pain syndrome — in 168 (100 %). Ri- gidity of the anterior abdominal wall muscles was found in 168 (100 %) patients. Peritoneal symptoms were detected in 158 (94 %). Symptom of tumor palpable in the right abdomen was noted in 18 (10.7 %). Rectal examination was informative in 27 (16 %) persons. Disease duration was up to 3 days in 58 (34.5 %), from 3 to 4 days — in 64 (38.1 %), and more than 4 days — in 46 (27.4 %) individuals. USE of the abdomen was performed in 45 (62.5 %) patients and CT of the abdomen — in 10 (15.2 %). Thus, according to the results of the examination and scoring of the child and the abdomen in terms of appendiceal complications — primary and secondary abdominal abscesses, the following points were obtained: infiltration with abscess formation — 37—45; abdominal abscess — 46—72 points. Secondary abdominal abscesses were diagnosed in 39 patients. Inadequate sanitation of the abdomen and abdominal revision — in 37 (94.5 %), omentitis — in 14 (35.9 %), inadequate drainage of abdomen — in 20 (57 %), inadequate access — in 17 (53 %), diagnostic errors — in 7 (17.9 %), abscess of the appendiceal stump — in 1 (2.5 %), gastrointestinal foreign body — in 1 (2.5 %). The survey results in 39 (18.8 %) patients with SAA showed the following. The general condition of the child and clinical manifestations of the disease with flatulence, nausea, lack of appetite and acetonemic syndrome were established in 11 (28.2 %), fever response — an increase was noted in 36 (92.3 %), abdominal pain syndrome — in 39 (100 %), rigidity of the anterior abdominal wall muscles — in 39 (100 %), peritoneal signs — in 39 (100 %), symptom of tumor palpable in the right abdomen — in 11 (28.2 %), rectal examination was informative in 7 (17.9 %). Duration of the disease up to 7 days was in 17 (43.6 %) patients of group II, from 8 to 14 days — in 20 (51.3 %), and more than 15 days — in 2 (5.1 %). USE of the abdomen was performed in patients of research group I, an abscess was diagnosed in 7 (100 %) cases, and CT of the abdominal organs was performed in patients of group I, and an abscess was found in 3 (42.8 %). Treatment of abdominal abscesses in children. Thus, a survey has shown that in 131 (63.3 %) patients with PAA, a local access was used. The transition from local access to laparotomy was performed in 6 (2.8 %) patients, and in 37 (17.9 %), due to the prevalence of purulent process, we have used laparotomy. In 21 (10.2 %) patients with SAA, according to survey data, a local access was used, while in 18 (8.6 %) — laparotomy. After surgery, all patients were discharged. Conclusions. Complications in the form of abdominal abscesses and infiltrates in children with appendiceal inflammation were diagnosed in 1.4 % of patients, of them abdominal abscesses make up to 72.6 %. Using the scoring and abdominal USE, and in doubtful cases also CT allows to establish the correct diagnosis at the stages of both the formation of abscessed infiltrate and abscess. The use of adequate surgical treatment — drainage and sanitation of abdominal abscess makes it possible to achieve good results at the stages of abscess formation and spread of purulent process in the abdominal cavity. Keywords: children; abdominal abscesses; destructive appendicitis; peritonitis источник |
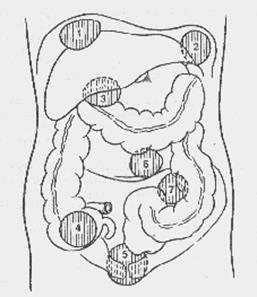 Абсцесс– гнойно-воспалительный процесс, характеризующийся образованием полости, заполненной гноем.
Абсцесс– гнойно-воспалительный процесс, характеризующийся образованием полости, заполненной гноем.