Подпеченочный абсцесс – ограниченное острогнойное образование, которое располагается между печенью и петлями кишечного тракта и является осложнением хирургических болезней абдоминальной полости. Медицинскими проявлениями служат боли в правом подреберье, обостряющиеся при вдохе, лихорадочное состояние, отравление, диспепсические расстройства. Диагностирование базируется на подробном исследовании анамнеза, итогах лабораторных исследований и прочей диагностики. Терапия хирургическая, состоит во вскрытии, дренировании и промывании пораженной полости, а также регулярной антибиотикотерапии и дезинтоксикационных мероприятиях.
Более подробно о клинике, диагностике и лечении подпеченочного абсцесса (в МКБ-10 код — К75.0) — дальше.
Абсцесс подпеченочного пространства способен быть как изначальным воспалительным новообразованием, так и последствием осумкования экссудата напрямую под диафрагмой.
Следовательно, отличают два типа данной болезни:
- Первично ограниченный абсцесс: создается на фоне формирования болезненного процесса вблизи расположенных органов.
- Вторично ограниченный абсцесс: болезнетворная флора оказывается в области под печенью, так как это зона с наибольшей резорбцией из области живота, впоследствии же нагноение локализуется из-за появления соединяющей капсулы гнойного характера.
Заболевание считается осложнением холецистита, панкреонекроза, острогнойного воспаления червеобразного отростка, перфорации, различных дефектов полых либо паренхиматозных органов, патологий кровообращения в сосудах брыжейки кишечного тракта при ущемленных грыжах и запорах кишечного тракта, операциях. Кроме того, болезнь может образовываться при гематогенных и криптогенных разлитых перитонитах. Больше всего инфекционным агентом выступает ассоциация микроорганизмов кишечной группы и анаэробных бактерий.
Формированию болезни содействуют пластические свойства брюшины: вследствие дефекта на ее плоскости скапливается фибринозный клейкий экссудат, что и ведет к соединению листков серозной ткани. Затем совершается формирование соединительнотканных спаек, и источник гнойного воспаления изолируется от абдоминальной части. В случае вторичного подпеченочного абсцесса значительную роль в патогенезе играет большая резорбтивная динамичность брюшины в подпеченочном пространстве, что содействует накапливанию экссудата в этой сфере при распространенном перитоните. Имеются и анатомические предпосылки развития болезни — наличие печеночной сумки брюшины.
Медицинская ситуация подпеченочного абсцесса находится в зависимости от серьезности процесса и основной болезни. Более частым показателем считается боль справа под ребром, переходящая в зону спины, лопатки либо плеча, насыщенность которой возрастает при глубоком вдохе. Кроме того, типична гипертермия (лихорадочное состояние имеет интермиттирующий вид), ломота, сильное сердцебиение, повышение давления. В серьезных случаях формируется целая реакция на нагноение вплоть до заражения крови и остановки сердца.
Симптомов подпеченочного абсцесса может и не быть. В подобных случаях заподозрить эту болезнь помогает субфебрильная температура туловища, лейкоцитоз и повышение СОЭ в анализах крови, а также болезнетворность при ощупывании в районе правого подреберья. К признакам подпеченочного абсцесса относятся рвота, вздутие, запор; при крупных размерах гнойника вероятны симптомы непроходимости кишок.
Если возможен вторично обособленный абсцесс, в медицинской картине ему предшествуют особые показатели обширного перитонита. При этом на фоне градационного усовершенствования состояния больного развитие гнойника приводит к увеличению абдоминальной боли и интоксикации.
Прогноз формирования подпеченочного абсцесса способен быть весьма негативным, в случае если не осуществить все возможные мероприятия по его излечению.
Последствия неизлеченного заболевания печени:
- Перитонит, заражение крови, образовавшееся из-за повреждения абсцесса и распространения некротизированных материалов в абдоминальную полость.
- Субдиафрагмальный абсцесс из-за образования заражения под куполом диафрагмы.
- Перикардит, перикардиальная тампонада сердца из-за попадания гноя в околосердечную сумку.
- Асцит.
- Кровоизлияние из-за увеличения повышенного давления в венах.
- Абсцесс головного мозга.
- Септическая закупорка артерий в легких.
- Развитие фистул в легких и в плевре из-за прорыва абсцесса в плевральную полость.
Так как подпеченочный абсцесс трудно дифференцировать от схожих по признакам болезней, немаловажно грамотно дать оценку жалобам больного, его анамнезу. Доктор выясняет характер жалоб, присутствие источников инфекций, операций, травм, серьезных болезней.
Лабораторные изучения при диагностировании абсцесса печени будут такими же, как и при других заболеваниях.
Методы инструментальной диагностики, при которых визуализируется подпеченочный абсцесс, следующие:
- Рентгенография абдоминальной полости обнаруживает симптомы асцита, присутствие в печени полости с жидкостью и гноем.
- Ультразвуковая диагностика гепатобилиарной системы предопределяет размеры и месторасположение полости абсцесса.
- МРТ, МСКТ абдоминальной полости дают оценку расположению, количеству и масштабам абсцессов для уточнения стратегии излечения.
- Радиоизотопное сканирование печени обнаруживает недостатки кровоснабжения печени, локализацию абсцесса.
- Диагностическая лапароскопия – через незначительные разрезы в брюшную полость вводится маленькая видеокамера и приборы, разрешающие дренировать абсцесс.
Важно различать рассматриваемое нами состояние и острогнойный холецистит, плеврит, субдиафрагмальный абсцесс. Отличить подпеченочный абсцесс на УЗИ достаточно легко, если доктор квалифицированный.
Излечением подпеченочного абсцесса занимается врач-хирург, гастроэнтеролог, при потребности — врач-инфекционист. Типовая стратегия включает в себя антибактериальную терапию в комбинировании с малоинвазивными вмешательствами.
Показано дренирование абсцесса, с целью чего в наше время чаще применяют малоинвазивные технологии. Под контролем ультразвукового изучения делают чрескожную пункцию абсцесса, аспирируют гной. В углубление гнойника помещают особую дренажную систему, через которую разрешено неоднократно промывать острогнойную полость и вводить антибактериальные вещества. Процесс малотравматичен и значительно проще переносится пациентами, чем открытое оперативное вмешательство.
В случае если данную технологию использовать нереально, углубление абсцесса вскрывают и дренируют хирургическим методом. Используют как чрезбрюшинный, так и внебрюшинный доступ по Мельникову. Последний метод предпочтительнее, так как дает возможность исключить массивное энтеробактериальное обсеменение абдоминальной полости.
Пациенты советуют вовремя лечить болезни, провоцирующие формирование данной патологии. Не пренебрегать первыми признаками заболевания и немедленно обращаться к доктору.
При своевременном выявлении и соответственном излечении прогноз положительный. Подпеченочный абсцесс способен обостриться прорывом в абдоминальную полость с формированием разлитого перитонита и новых источников гнойного воспаления, сепсиса и полиорганной недостаточности. В подобных случаях прогноз весьма негативный. Предотвращение этой патологии состоит в уместном излечении болезней, которые могут быть фактором абсцесса, а также кропотливом послеоперационном наблюдении больных, которые перенесли перитонит и прочие гнойные поражения органов абдоминальной полости.
источник
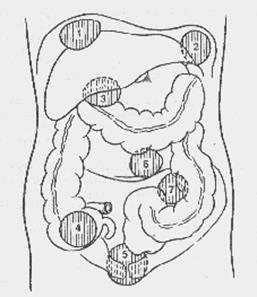
Типичные места локализации абсцессов брюшной полости:
1 — правосторонний поддиафрагмальный абсцесс;
2 — левосторонний поддиафрагмальный абсцесс;
4 — абсцесс правой подвздошной ямки;
7 — абсцесс у корня брыжейки сигмовидной кишки
По патогенетическому механизму
По расположению относительно брюшины
Причиной абсцесса брюшной полости могут выступать гнойные воспаления женских гениталий – острый сальпингит, аднексит, параметрит, пиовар, пиосальпинск, тубоовариальный абсцесс.
Общими симптомами являются повышение температуры тела (стойкое или интермитирующее), озноб, тахикардия, паралитическая кишечная непроходимость, местное напряжение мышц передней брюшной стенки, отсутствие аппетита, тошнота.
Другие симптомы заболевания во многом зависят от локализации патологии. 1.поддиафрагмального абсцесса могут включать кашель, боль при дыхании и боль в одном плече — пример отраженной боли, которая возникает потому, что плечо и диафрагма имеют общую иннервацию, вследствие чего мозг неправильно интерпретирует источник боли.
2.Боль при абсцессе селезенки может возникать в левой стороне брюшной полости, спины или в левом плече.
Брюшная стенка в области абсцесса обычно болезненна.
3.Для забрюшинного абсцесса характерна боль, обычно в нижней части спины, которая усиливается, когда человек сгибает ногу в тазобедренном суставе.
4.Симптомы абсцесса поджелудочной железы: повышение температуры тела, боль в животе, тошнота и рвота – часто возникают через неделю или больше после того, как приступ острого панкреатита был купирован (снят).
5.Симптомы абсцесса печени включают в себя потерю аппетита, тошноту и повышение температуры тела, общее недомогание. Боль в животе может отсутствовать. Печень увеличивается, ее край болезненный при пальпации.
6.Симптомы тазовых абсцессов могут включать боль в животе, понос из-за раздражения кишечника и учащенное мочеиспускание в связи с раздражением мочевого пузыря.
7.Симптомы абсцесса почки включают повышение температуры тела, озноб и боль в нижней части спины. Мочеиспускание может быть болезненным, иногда в моче присутствует кровь.
8.При абсцессе предстательной железы мочеиспускание становится болезненным, частым или затрудненным. Реже больной чувствует боль в основании полового члена или замечает гной или кровь в моче.
1.вынужденное положение :лежа на боку или спине, полусидя, согнувшись . Язык сухой, обложен сероватым налетом, живот незначительно вздут. 2.Пальпация живота при абсцессе брюшной полости обнаруживает болезненность в отделах, соответствующих локализации гнойного образования (в подреберье, глубине таза и др.). Наличие поддиафрагмального абсцесса характеризуется асимметрией грудной клетки, выпячиваем межреберий и нижних ребер.
3.ОАК лейкоцитоз, нейтрофилез, ускорение СОЭ.
4.Обзорная рентгенография брюшной полости
5.исследовании ЖКТ (рентгенографии пищевода и желудка, ирригоскопии, фистулографии)
6. УЗИ брюшной полости , КТ, диагностической лапароскопии.
1.оперативного лечения всех видов абсцессов брюшной полости заключаются во вскрытии гнойника, его адекватном дренировании и санации
2.АБ (аминогликозидов, цефалоспоринов, фторхинолонов, производных имидазола)
Постоянные боли в нижних отделах живота, тенезмы, жидкий стул со слизью. Температура гектическая. Перитонеальные симптомы не выражены.
Диагностика. При пальцевом исследовании прямой кишки – нависание ее передней стенки, резкая болезненность и уплотнение тканей, иногда с размягчением в центре. При исследовании через влагалище – нависание заднего свода. В диагностике — УЗИ малого таза.
Лечение. Вскрытие и дренирование через переднюю стенку прямой кишки или задний свод влагалища.
Поддиафрагмальные и подпеченочные абсцессы.
Постоянные боли, усиливаются при глубоком вдохе, локализуются в подреберьях, иррадиируют в спину, лопатку, плечо. Тошнота, икота. Температура гектическая. Тахикардия. Вынужденное положение больного на спине, на боку или полусидя. Живот поддут. При пальпации определяется болезненность соответственно локализации процесса. Симптомы раздражения брюшины не определяются. Характерен реактивный плеврит.
Диагностикалейкоцитоз, нейтрофилез, сдвиг формулы влево. УЗИ.
Рентген.Более высокое стояние купола диафрагмы на стороне поражения, ограничение её подвижности, выпот в плевральной полости на стороне поражения, уровень жидкости с газовым пузырем над ним.
Лечение.Хирургическое – вскрытие и дренирование полости абсцесса. Применяют чрезбрюшинный и внебрюшинный доступы. Пункция под контролем УЗИ.
Межкишечные абсцессы. Тупые боли в животе нечеткой локализации, вздутие живота, гектическая температура.
Париетальные абсцессы. Может быть местная симптоматика — инфильтрат. Вскрытие и дренирование.
источник
Подпеченочный абсцесс – ограниченное гнойное образование, расположенное между нижней поверхностью печени и петлями кишечника и являющееся осложнением хирургических заболеваний брюшной полости. Клиническими проявлениями подпеченочного абсцесса служат боли в правом подреберье, усиливающиеся при вдохе, лихорадка, интоксикация, диспепсические расстройства. Диагностика основана на детальном изучении анамнеза, результатах лабораторных исследований, рентгенографии, УЗИ и КТ органов брюшной полости. Лечение хирургическое, заключается во вскрытии, дренировании и промывании гнойника, а также системной антибиотикотерапии и дезинтоксикационных мероприятиях.
Подпеченочный абсцесс в гастроэнтерологии и хирургии является типичным вариантом ограниченного перитонита. Формирование гнойника обусловлено свойствами листков брюшины, образованием сращений между ними, брыжейкой кишечника и другими структурами. Место локализации абсцесса может соответствовать первичному гнойному процессу либо быть результатом осумкования экссудата под диафрагмой. Соответственно этому выделяют две формы подпеченочных абсцессов: первично отграниченные (формирование полости происходит параллельно с основным патологическим процессом в близлежащем органе) и вторично отграниченные (микроорганизмы попадают в подпеченочное пространство как в зону максимальной резорбции из брюшной полости, а затем происходит изоляция гнойника путем формирования воспалительной соединительнотканной капсулы).
Подпеченочный абсцесс является осложнением холецистита, панкреонекроза, гнойного воспаления червеобразного отростка (гнойного аппендицита), перфорации, открытых и закрытых повреждений полых или паренхиматозных органов, нарушений кровообращения в сосудах брыжейки кишечника при ущемленных грыжах и странгуляционной кишечной непроходимости, оперативных вмешательств. Также абсцесс может формироваться при гематогенных и криптогенных разлитых перитонитах. Чаще всего инфекционным агентом выступает ассоциация бактерий кишечной группы (E. coli, клебсиеллы, стафилококки, стрептококки) и анаэробных микроорганизмов.
Формированию отграниченного подпеченочного абсцесса способствуют пластические свойства брюшины: в результате повреждения на ее поверхности накапливается фибринозный клейкий экссудат, который и приводит к склеиванию прилежащих листков серозной оболочки. Далее происходит образование соединительнотканных спаек, и очаг гнойного воспаления изолируется от брюшной полости. В случае вторично отграниченного абсцесса важную роль в патогенезе играет высокая резорбтивная активность брюшины в подпеченочном пространстве, что способствует накоплению экссудата в данной области при распространенном перитоните. Есть и анатомические предпосылки формирования подпеченочного абсцесса – наличие печеночной сумки брюшины.
Клиническая картина подпеченочного абсцесса зависит от тяжести процесса и основного заболевания. Наиболее частым признаком является боль в правом подреберье, иррадиирующая в область спины, лопатки или плеча, интенсивность которой увеличивается при глубоком вдохе. Также типична гипертермия (лихорадка имеет интермиттирующий характер), ознобы, тахикардия, возможна артериальная гипотензия. В тяжелых случаях развивается системная реакция на воспаление вплоть до сепсиса и полиорганной недостаточности.
Подпеченочный абсцесс может протекать и без выраженной симптоматики. В таких случаях заподозрить данную патологию позволяет субфебрильная температура тела, лейкоцитоз и увеличение СОЭ в анализах крови, а также болезненность при пальпации в области правого подреберья. К симптомам подпеченочного абсцесса относятся тошнота, метеоризм, запор; при больших размерах гнойника возможны признаки кишечной непроходимости.
Если имеет место вторично отграниченный абсцесс, в клинической картине ему предшествуют признаки разлитого перитонита. При этом на фоне постепенного улучшения состояния пациента формирование гнойника приводит к усилению абдоминальной боли и интоксикации.
Консультация гастроэнтеролога и хирурга позволяет выявить характерные анамнестические данные и симптомы подпеченочного абсцесса. При осмотре пациента может определяться бледность кожных покровов. При пальпации в правом подреберье характерна болезненность. Абсцесс определяется как округлое флюктуирующее образование. В области его проекции кожа пастозна. Диагностика данного заболевания иногда весьма затруднительна, поскольку подпеченочный абсцесс может протекать со скудной симптоматикой, а связь с первичным патологическим процессом не всегда удается выявить. Именно поэтому насторожить врача должен недавно перенесенный перитонит, холецистит и другие деструктивные гнойные заболевания брюшной полости.
В лабораторных анализах выявляются характерные признаки воспаления. В общем анализе крови имеет место лейкоцитоз с нейтрофильным сдвигом, ускоренная СОЭ. При проведении рентгенографии органов брюшной полости визуализируется округлое образование с уровнем жидкости, может быть правосторонний плевральный выпот. Более информативные методы исследования при подозрении на подпеченочный абсцесс – УЗИ органов брюшной полости и компьютерная томография (МСКТ ОБП). Данные диагностические методики позволяют выявить наличие гнойника, определить его размеры и анатомическое взаимоотношение с окружающими органами.
Все пациенты с диагностированным подпеченочным абсцессом подлежат обязательной госпитализации в хирургическое отделение. Основным методом лечения является дренирование полости гнойника. С этой целью в настоящее время чаще применяются малоинвазивные методики. Чрескожная пункция проводится под ультразвуковым контролем; выполняется аспирация содержимого гнойника и дренирование. Через дренаж осуществляется многократное промывание полости абсцесса, введение антибактериальных препаратов. В тяжелых случаях, когда невозможно выполнить малоинвазивное вмешательство, проводится открытая хирургическая операция, предпочтительно из внебрюшинного доступа. Лечение также включает системную антибиотикотерапию, дезинтоксикационные мероприятия.
При своевременном выявлении и адекватном лечении прогноз благоприятный. Подпеченочный абсцесс может осложниться прорывом в брюшную полость с развитием разлитого перитонита и новых очагов гнойного воспаления, сепсисом и полиорганной недостаточностью. В таких случаях прогноз крайне неблагоприятный. Профилактика данной патологии заключается в своевременном лечении заболеваний, которые могут стать причиной абсцесса, а также тщательном послеоперационном наблюдении пациентов, которые перенесли перитонит и другие гнойные поражения органов брюшной полости.
источник
Наиболее трудными для диагностики и грозными по своим последствиям являются абсцессы брюшной полости.
При подозрении на развитие абсцессов брюшной полости необходимо тщательное динамическое УЗИ. По нашему мнению диагностика остаточных скоплений выпота, гнойников брюшной полости должна быть следствием активного и целенаправленного поиска, а не случайной находкой.
Необходимо сделать правилом проведение УЗИ на 3 4 сутки после операций, произведенных по поводу деструктивного аппендицита, осложненного диффузным или разлитым перитонитом, а так же, после операций по поводу острого аппендицита с атипичным расположением червеобразного отростка.
Такая диагностическая тактика позволяет выявлять и устранять пункционным способом ограниченные скопления жидкости в брюшной полости до развития абсцессов.
В ультразвуковом изображении жидкостные скопления имеют вид объемных эхонегативных или гипоэхогенных образований различной формы. При скоплении жидкости под диафрагмой или в подпеченочном пространстве скопления жидкости выглядят в виде серповидных или овальных образований (рисунок 15). При этом обычно бывает реактивный выпот в плевральном синусе (рисунок 16). Не менее важным диагностическим признаком служит уменьшение подвижности диафрагмы на стороне поражения.
Аналогичные скопления выпота в полости малого таза визуализируются либо в виде анэхогенной полоски жидкости различной толщи ны, либо в виде округлого гипоэхогенного образования, которое может выглядеть неоднородным, в связи с присутствием сгустков фибрина и гноя.
Скопления жидкости в межкишечных пространствах определяются как объемные, полиморфные, не имеющие четких контуров гипоэхогенные образования, отличить которые от содержимого в просвете прилежащих петель кишки помогает отсутствие перистальтических движений и перемещения в них содержимого (рисунок 17).
При трансформации скоплений жидкости в абсцессы, в их окружности происходит формирование различной степени плотности и толщины пиогенной капсулы.
Оптимальным вариантом устранения патологических скоплений жидкости, а также дренирования абсцессов брюшной полости является их пункция и дренирование под контролем ультразвука.
Подготовка к проведению чрескожного вмешательства предусматривает четкую локализацию полостного образования, определение кратчайшего пути к нему, на котором не должны находиться свободные плевральные синусы, кровеносные сосуды, по возможности паренхиматозные органы и кишечные петли.
При ограниченных жидкостных скоплениях бывает достаточно пункционного метода. Под ультразвуковым наведением производится пункция полостного образования, аспирация его содержимого, промывание полости антисептическим растворами (диоксидин, хлоргексидин) с аспирацией промывных вод. В последующем осуществляется динамический ультразвуковой контроль. Порой требуется 2-3 пункции, производимые через два-три дня до полного спадения стенок полости.
Для дренирования рецидивирующих внутрибрюшных жидкостных скоплений и сформированных абсцессов требуется использовать специальные стилет — катетеры, пункции под контролем УЗИ троакаром с последующим проведением через его просвет в полость абсцесса дренажной трубки. Может быть использован метод введения катетера по Сельдингеру. При необходимости длительного дренирования целесообразно использовать двухпросветные дренажи, что позволяет обеспечить проточно-аспирационное лечение по Н.Н.Каншину.
При наличии многокамерных полостных образований необходимо проведение фистулографии, для уточнения взаимоотношений этих полостей, наличия или отсутствия сообшения между ними. В последних случаях, для обеспечения адекватного дренирования необходимо введение дополнительных дренажей.
Примером успешного использования описанного пункционного метода лечения остаточных гнойников может служить следующее наблюдение.
Больная Д. 52 лет доставлена в клинику 13.10-97. через 7 дней от начала заболевания. При поступлении в стационар клиническая картина распространенного перитонита, полиорганной недостаточности. После предоперационной подготовки произведена средняя срединная лапаротомия. Диагностирован острый гангренозный перфоративный аппендицит, разлитой гнойный перитонит, множественные абсцессы брюшной полости (межкишечные, поддиафрагмальные, подпеченочный, тазовый). Произведена аппендэктомия, промывание брюшной полости с частичным удалением массивных фибринозных наложений, назоинтестинальная интубация. Операционная рана ушита редкими лавсановыми швами через все слои брюшной стенки, завязанными на «бантики» Произведено наружное дренирование грудного лимфатического протока.
В послеоперационном периоде проводилась массивная этиотропная антибактериальная терапия со сменой препаратов через 5-6 суток (цефалоспорины 111 поколения/метронидазол; амикацин/метронидазол; карбапенемы). С интервалом в сутки произведено 4 ревизии и санации брюшной полости. Интенсивная детоксикационная терапия включала лимфосорбцию (3-3,5 л/сут), УФО крови. Были обеспечены парентеральное питание, постоянная декомпрессия и лаваж тонкой кишки, санационные бронхоскопии, ГБО.
Состояние больной оставалось крайне тяжелым, сохранялись проявления печеной, почечной, дыхательной и сердечной недостаточности После прекращения хирургических санаций брюшной полости ежедневно производилось динамическое УЗИ. На 3 сутки после последней ревизии и санации брюшной полости обнаружено скопление жидкости в правом поддиафрагмальном пространстве и двухсторонний плеврит. Под контролем УЗИ выполнены плевральные пункции с удалением серозного транссудата. При пункции поддиафрагмального пространства получено 18 мл сливкообразного гноя. С интервалом 2 суток, с учетом результатов УЗИ, трижды производились пункции поддиафрагмального пространства с аспирацией содержимого и промыванием полости диоксидином.
Постепенно состояние больной улучшилось. Операционная рана зажила первичным натяжением. Выписана на амбулаторное лечение по поводу пролежня в области крестца.
В заключение следует отметить, что УЗИ не может решить всех проблемы диагностики острого аппендицита и его осложнений. Нужно помнить о том. что, как и при других методах исследования, при УЗИ можно получить как ложноположительные, так и ложноотрицательные данные. Только тщательная оценка всей совокупности данных анамнеза, физикального обследования, лабораторных данных, порой результатов нескольких инструментальных исследований выполненных неоднократно, позволяет прийти к правильному диагнозу.
И все же, на пути этих кропотливых исканий иногда не хватает малой толики, нюанса, «изюминки». Иногда этой «изюминкой» может стать неприметная, но очень важная деталь, выявленная при ультразвуковом исследовании, выполненным опытным исследователем.
Д.Г. Кригер, А.В.Федоров, П.К.Воскресенский, А.Ф.Дронов
источник
Абсцессы при перитоните возникают в типичных местах, где имеются благоприятные условия для задержки экссудата и отграничения его рыхлы ми спайками. Наиболее часто они локализуются в субдиафрагмальном, подпеченочном пространствах, между петлями кишечника, в боковых каналах, в подвздошной ямке, в дугласовом пространстве малого таза. Абсцесс может сформироваться вблизи воспаленного органа (червеобразный отросток, желчный пузырь и др.). Раннее отграничение воспаления предупреждает развитие диффузного перитонита (рис. 26.2).
Клиническая картина и диагностика. Клинические проявления абсцессов
весьма разнообразны: от легкого, почти бессимптомного течения до тяжелого, ха рактерного для синдрома системной реак ции на воспаление, сепсиса и полиорган ной недостаточности. Одним из тяжелых осложнений является прорыв гноя в сво бодную брюшную полость. Симптомы за висят от локализации гнойников.
Поддиафрагмальные и подпеченочные абсцессы могут образоваться в процессе лечения распространенного перитонита вследствие осумкования экссудата под диафрагмой, в малом тазу, т. е. в местах, где происходит наиболее интенсивное вса сывание экссудата. Нередко они являются осложнением различных операций на ор ганах брюшной полости или острых хирур гических заболеваний органов живота.
Клиническая картина и диагностика.
Больных беспокоят боли в правом или левом подреберье, усиливающиеся при глубоком вдохе. В ряде случаев они иррадиируют в спину, лопатку, пле чо (раздражение окончаний диафрагмального нерва). Температура тела по вышена до фебрильных цифр, имеет интермиттирующий характер. Пульс учащен. Лейкоцитоз со сдвигом формулы влево и повышение СОЭ. Иногда абсцесс проявляется лишь повышением температуры тела. В тяжелых слу чаях наблюдается симптоматика, характерная для синдрома системной ре акции на воспаление, сепсиса, полиорганной недостаточности. При бес симптомном течении осмотр больного не дает существенной информации. Заподозрить абсцесс при отсутствии других заболеваний можно при нали чии субфебрильной температуры, ускоренной СОЭ, лейкоцитоза, неболь шой болезненности при надавливании в межреберьях, поколачивании по правой реберной дуге. При тяжелом течении болезни имеются жалобы на постоянные боли в правом подреберье, боли при пальпации в правом или левом подреберье, в межреберных промежутках (соответственно локализа ции абсцесса). Иногда в этих областях можно определить некоторую пастозность кожи. Симптомы раздражения брюшины определяются нечасто. В общем анализе крови выявляют лейкоцитоз, нейтрофилез, сдвиг лейкоци тарной формулы крови влево, увеличение СОЭ, т. е. признаки, характерные для гнойной интоксикации.
Рентгенологическое исследование позволяет выявить высокое стояние купола диафрагмы на стороне поражения, ограничение ее подвижности, «сочувственный» выпот в плевральной полости. Прямым рентгенологиче ским симптомом поддиафрагмального абсцесса является наличие уровня жидкости с газовым пузырем над ним. Наиболее ценную для диагноза ин формацию дают ультразвуковое исследование и компьютерная томогра фия.
Лечение. Показано дренирование абсцесса, для чего в настоящее время чаще используют малоинвазивные технологии. Под контролем ультразвуко вого исследования производят чрескожную пункцию абсцесса, аспирируют гной. В полость гнойника помещают специальный дренаж, через который можно многократно промывать гнойную полость и вводить антибактериаль ные препараты. Процедура малотравматична и гораздо легче переносится больными, чем открытое оперативное вмешательство. Если эту технологию
Рис. 26.3. Абсцесс ного углубления,
применить невозможно, то по лость абсцесса вскрывают и дре нируют хирургическим способом. Применяют как чрезбрюшинный, так и внебрюшинный доступ по Мельникову. Последний метод предпочтительнее, так как позво ляет избежать массивного бакте риального обсеменения брюшной полости.
Абсцесс полости малого таза
(дугласова пространства) сравни тельно часто является осложнени ем местного перитонита при ост рых хирургических заболеваниях органов брюшной полости или следствием диффузного распро страненного перитонита (рис. 263).
Клиническая картина и диагностика. Больные предъявляют жалобы на постоянные боли, тяжесть в нижней части живота, тенезмы, жидкий стул со слизью, частые позывы на мочеиспускание. Температура тела может быть повышенной. В тяжелых случаях, как при всяком тяжелом гнойном заболе вании, развивается синдром системной реакции на воспаление. Температу ра тела повышается до °С с суточным колебанием в С. Возни кают тахикардия, тахипноэ, лейкоцитоз свыше 12 000. При пальпации жи вота, как правило, не удается выявить защитного напряжения мышц перед ней брюшной стенки и перитонеальных симптомов. Лишь при распростра нении воспаления по брюшине в проксимальном направлении за пределы малого таза появляется мышечная защита. При пальцевом исследовании прямой кишки определяют нависание ее передней стенки, плотное образо вание (инфильтрат, нижний полюс абсцесса), болезненное при ощупыва нии. У женщин это плотное образование пальпируется при исследовании через влагалище. Отмечается резкая болезненность при надавливании на шейку матки и смещении ее в стороны. Наиболее точную информацию о наличии абсцесса дают УЗИ и компьютерная томография. Достоверные данные можно получить при пункции заднего свода влагалища или перед ней стенки прямой кишки у мужчин в месте наибольшего размягчения ин фильтрата.
Лечение, Основной метод лечения — дренирование абсцесса и адекватная антибиотикотерапия. Дренирование может быть произведено малоинвазивным способом под контролем УЗИ или хирургическим методом. Операцию выполняют под наркозом. Для доступа к абсцессу осуществляют насильст венное расширение ануса. Через переднюю стенку прямой кишки, в месте наибольшего размягчения, абсцесс пунктируют и вскрывают по игле. Обра зовавшееся отверстие расширяют корнцангом, в полость абсцесса вводят дренажную трубку.
Для антибиотикотерапии используют препараты широкого спектра дей ствия, чтобы подавить развитие анаэробной и аэробной микрофлоры.
Межкишечные абсцессы развиваются при распространенном перитоните,
при острых хирургических и гинекологических заболеваниях органов брюшной полости.
Клиническая картина и диагностика. Больных беспокоят тупые боли в животе умеренной интенсивности, без четкой локализации, периодическое вздутие живота. По вечерам температура тела повышается до 38 °С и выше. Живот остается мягким, признаков раздражения брюшины нет, и лишь при близкой локализации гнойника к передней брюшной стенке и при его боль ших размерах определяется защитное напряжение мышц передней брюш ной стенки. В анализах крови выявляют умеренный лейкоцитоз, ускорение СОЭ. При больших размерах абсцесса на рентгеновских снимках выявляет ся очаг затемнения, иногда с уровнем жидкости и газа. Компьютерная то мография и ультразвуковое исследование являются основными способами диагностики.
Лечение. Полость абсцесса пунктируют и дренируют под контролем ульт развукового исследования, компьютерной томографии или лапароскопии. При невозможности использования этого способа абсцесс вскрывают хи рургическим путем через лапаротомный разрез.
В настоящее время эта форма перитонита встречается чаще, чем в 70— годы, в связи с ростом заболеваемости туберкулезом. Туберкулезные возбудители проникают в брюшную полость тремя путями: 1) трансмурально из пораженной туберкулезом кишки или из мезентериальных лимфати ческих узлов; 2) из фаллопиевых труб; 3) гематогенным путем из отдален ного туберкулезного очага. Большинство пациентов при рентгенологиче ском исследовании не имеют признаков туберкулеза легких или желудочнокишечного тракта, однако на аутопсии у подавляющего большинства обна руживаются очаги туберкулеза в разных органах.
Клиническая картина и диагностика. Выделяют экссудативную, казеозноязвенную и фиброзную формы туберкулезного перитонита. При э к с с у д а — т и в н о й ф о р м е наблюдаются нарастающий асцит, повышенная темпера тура, боли в животе, слабость. Ф и б р о з н а я и к а з е о з н о — я з в е н н а я ф о р м ы проявляются теми же симптомами, но без асцита; и в том, и в дру гом случае на поверхности брюшины имеются туберкулезные бугорки. Ско пившаяся в животе асцитическая жидкость представляет собой транссудат.
Наиболее часто наблюдается хронический туберкулезный перитонит, при фиброзной и казеозной форме которого может возникать частичная или полная непроходимость кишечника вследствие образования спаек, казеозного конгломерата, состоящего из сальника и петель кишки. Иногда формируются свищи. Картина распространенного перитонита наблюдается редко. В диагностике помогают данные анамнеза о перенесенном туберку лезе, выявление пораженного туберкулезом органа, положительная проба Манту. Наиболее точные сведения о туберкулезном характере поражения дает лапароскопия с прицельной биопсией и посевом полученного материа ла. Положительный результат посева бывает менее чем в 50 % случаев. При исследовании жидкости из брюшной полости выявляется значительное чис ло лимфоцитов и редко — туберкулезные бактерии.
Лечение, Обычно проводят консервативную терапию с учетом современ ных принципов лечения туберкулеза. При появлении симптомов острой не проходимости кишечника или распространенного перитонита показано хи рургическое вмешательство.
источник
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК — 2016
Абсцесс печени – это солитарные, либо множественные гнойные полости, ограниченные фиброзной тканью [1].
NB! Абсцессы печени развиваются либо как осложнения гнойных заболеваний органов брюшной полости, либо вследствие нагноения внутрипеченочных гематом после травм, либо как осложнения паразитарных поражений органа (амебиаз, аскаридоз, описторхоз и др.). Гнойно-деструктивное образование печени, то есть возникающее в результате гнойного воспаления тканей, их гибели и образования гнойной полости. В основном, абсцесс печени бывает вторичным (то есть развивается в результате другого заболевания).
Соотношение кодов МКБ-10 и МКБ-9
| МКБ-10 | МКБ-9 | ||
| Код | Название | Код | Название |
| K75.0 | Абсцесс печени | 50.00 | Гепатотомия |
| 50.22 | Частичная резекция печени | ||
| 50.291 | Дренирование абсцесса печени | ||
| 50.30 | Лобэктомия печени | ||
| 51.39 | Другой вид анастомоза желчного протока | ||
| 51.43 | Введение холедогепатической трубки в целях декомпрессии | ||
| 51.87 | Эндоскопическое введение стента (трубки) в желчный проток | ||
| 50.91 | *Дренирование абсцесса печени и/или Чрезкожная аспирация печени | ||
Дата разработки/пересмотра протокола: 2016 год.
Пользователи протокола: ВОП, терапевты, гастроэнтерологи, инфекционисты, хирурги, анестезиологи.
Категория пациентов: взрослые.
Шкала уровня доказательности:
Уровни доказательности и степени рекомендаций на основании руководства Оксфордского центра доказательной медицины [1].
Уровни доказательности
| Уровень | Исследования методов диагностики | Исследования методов лечения |
| 1а | Систематический обзор гомогенных диагностических исследований 1 уровня | Систематический обзор гомогенных РКИ |
| 1b | Валидизирующее когортное исследование с качественным «золотым» стандартом | Отдельное РКИ (с узким ДИ) |
| 1c | Специфичность или чувствительность толь высоки, что положительный или отрицательный результат позволяет исключить/установить диагноз | Исследовании «Все или ничего» |
| 2a | Систематический обзор гомогенных диагностических исследований > 2 уровня | Систематический обзор (гомогенных) когортных исследований |
| 2b | Разведочное когортное исследование с качественны «золотым» стандартом | Отдельное когортное исследование (включая РКИ низкого качества; т.е. с |
| 2c | нет | Исследование «исходов»; экологическое исследование |
| 3a | Систематический обзор гомогенных исследований уровня 3b и выше | Систематический обзор гомогенных исследований «случай-контроль» |
| 3b | Исследование с непоследовательным набором или без проведения исследования «золотого» стандарта у всех испытуемых | Отдельное исследование «случай-контроль» |
| 4 | Исследование случай-контроль или исследование с некачественным или независимым «золотым» стандартом | Серия случаев (и когортные исследования или исследования «случай-контроль» низкого качества) |
| 5 | Мнение экспертов без тщательной критической оценки или основанное на физиологии, лабораторных исследованиях на животных или разработка «первых принципов» | Мнение экспертов без тщательной критической оценки, лабораторные исследования на животных или разработка «первых принципов» |
Классификация по этиологическому фактору
| По этиологическому фактору | По локализация | По морфологической характеристике | Отношение к билиарному тракту | Осложнения |
| Бактериальные (пиогенные) | ||||
| · билиарные (холангиогенные); · посттравматические; · послеоперационные; · абдоминальные (болезнь Крона, дивертикулёз, абсцессы брюшной полости и забрюшинного пространства). | Левая доля печени | Солитарные | Связанные с жёлчными протоками. | Септический шок. |
| Паразитарные | ||||
| · амёбные; · описторхозные. | Правая доля печени | Множественные | Изолирован-ные от жёлчных протоков. | Полиорган-ная недостаточ-ность |
| Специфические | ||||
| · туберкулёзные; · актиномикотические. | Обе доли печени | Милиарные | — | — |
Классификация О.Б. Милонов и О.Г. Бабаев (1972).
| Первичные абсцессы печени | Вторичные нагноения печени |
| Бактериальные: · кокковые; · бациллярные; · смешанные | Нагноения патологических новообразований печени: · нагноение непаразитарной кисты печени; · нагноение распадающегося рака, сифилитической или туберкулезной гранулемы. |
| Паразитарные: · амебные; · аскаридные; · эхинококковые; · редкие формы (при описторхозе, лямблиозе и др.). | Посттравматические нагноения печени: · нагноения раны или гематомы печени; · нагноение вокруг инородного тела печени. |
| Эта классификация наиболее приемлема, хотя в ней не отражено число и локализация печеночных гнойников, часто определяющие тактику врача | |
ДИАГНОСТИКА НА АМБУЛАТОРНОМ УРОВНЕ
Диагностические критерии.
Жалобы:
· повышение температуры тела выше 38˚С;
· боли в правом подреберье (длительные, тупые, ноющие, иррадиирующие (отдающие) в правое надплечье, сопровождаются чувством тяжести и распирания в правом подреберье);
· чувство тяжести в правом боку, озноб, снижение аппетита;
· снижение массы тела (в некоторых случаях является единственной жалобой).
Анамнез жизни:
· наличие хронических очагов инфекции, тяжелых инфекционных заболеваний, опухолей, операций, травм.
NB! Следует выяснить, с чем сам пациент связывает возникновение жалоб, когда они появились и как изменился их характер с момента возникновения.
Физикальное обследование:
Общий осмотр:
· иктеричность склер;
· желтушность кожных покровов;
· кожный зуд (при сдавлении или прорыве абсцесса в желчные протоки).
· асцит и спленомегалия (возникают в редких случаях вследствие портальной гипертензии на фоне ее острого тромбофлебита).
При пальпации:
· болезненность в области печени, иногда пальпируется опухолевидное образование в верхних отделах брюшной полости;
· раздражения брюшины на фоне выраженного болевого синдрома, (симптомы раздражения брюшины);
· При перкуссии:
· обнаруживается увеличение границы печени — гепатомегалия и зона максимальной болезненности, соответствующая расположению абсцесса;
Лабораторные исследования:
· ОАК — анемия, высокий нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ;
· БАК — умеренное увеличение билирубина, повышение активности щелочной фосфатазы, умеренное увеличение сывороточных трансаминаз, гипоальбуминемии;
· коагулограмма — увеличение протромбинового времени.
Инструментальные исследования:
· рентгенологическое исследование брюшной полости: выявляет приподнятость и ограничение подвижности правого купола диафрагмы, возможен выпот в правой плевральной полости, нечеткость правого реберно-диафрагмального угла, ателектаз легкого.
NB! Иногда обнаруживается прямой признак абсцесса печени – полость в печени с уровнем жидкости и газом над ним;
· УЗИ органов брюшной полости (печени): визуализация расположение очага (округлой, овальной/эллипсовидной формы) с неровными краями и гипоэхогенной неоднородной структурой, размером более 1 см., выявляются одиночные или множественные эхогенные кситозно-узловые образования неоднородным содержимым.
Диагностический алгоритм:
Алгоритм диагностики абсцесса печени
ДИАГНОСТИКА НА СТАЦИОНАРНОМ УРОВНЕ
Диагностические критерии на стационарном уровне:
Жалобы:
· озноб, лихорадка (до 40ºС), ночной потливость;
· боли в животе тупого характера;
· тошнота и рвота;
· боли в правом плече колющего характера;
· диспноэ/одышка, кашель;
· общая слабость и недомогание;
· жидкий стул;
· потеря массы тела (1-3 кг).
Анамнез:
· наличие хронических очагов инфекции, тяжелых инфекционных заболеваний, опухолей, операций, травм.
Физикальное обследование
Общий осмотр:
· иктеричность склер, при сдавлении/прорыве абсцесса в желчные протоки и желтушность кожных покровов;
· кожный зуд;
· боль в правом верхнем углу живота, усиливающаяся при дыхании и движениях;
· повышение температуры тела, озноб и симптомы интоксикации;
При пальпации:
· опухолевидное образование в верхних отделах брюшной полости;
· поднятие купола диафрагмы справа;
· болезненность в области печени (края печени);
· увеличение печени (гепатомегалия);
· раздражения брюшины на фоне выраженного болевого синдрома, (симптомы раздражения брюшины).
Аускультация:
· хрипы в нижних отделах легких.
Лабораторные исследования
ОАК — снижения концентрации гемоглобина, высокий нейтрофильный лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ.
Биохимический анализ крови:
· умеренное увеличение билирубина, повышение активности щелочной фосфатазы (более чем в половине случаев), умеренное увеличение сывороточных трансаминаз (встречается менее чем в половине случаев, значительное длительное повышение встречается только в крайне тяжелых случаях);
· увеличение протромбинового времени;
· снижение концентрации уровня альбумина в крови (гипоальбуминемии);
Микробиологическое исследование
Посевы крови нужно брать до начала антибиотикотерапии (положительные результаты посева крови получают в 50-100% случаев). При наличии множества этиологических факторов не все возбудители могут быть высеяны из крови. Высокой информативностью обладает бактериологическое исследование содержимого абсцесса.
Инструментальные исследования:
· рентгенография органов брюшной полости – выявляет приподнятость правого купола диафрагмы, нечеткость правого реберно-диафрагмального угла, ателектаз легкого. Ниже диафрагмы могут выявляться уровни жидкости и газа, когда возбудителями абсцесса выступают газообразующие микроорганизмы, деформация верхнего купола диафрагмы;
· УЗИ органов брюшной полости (печени) – выявляет очаг округлой, овальной или эллипсовидной формы с неровными краями и гипоэхогенной неоднородной структурой, размером более 1 см.; · компьютерная томография и МРТ органов брюшной полости (печени) позволяет обнаружить гомогенный участок низкой плотности с четко очерченными краями;
· МРХПГ визуализации очагов абсцесса с желчными протоками, меньших по размеру очагов;
· диагностическая лапароскопия — обнаруживаются очаговые и кистозные образования с перивезикулярным воспалением в печени, а также брюшной полости могут отмечаться наличие жидкости и картина перитонита;
· пункционная аспирация содержимого абсцесса — содержимое абсцесса печени берется на бактериологический посев на чувствительность к антибактериальной терапии.
Диагностический алгоритм:
Перечень основных диагностических мероприятий:
· ОАК;
· БАК;
· Коагулограмма;
· УЗИ органов брюшной полости (печени).
Перечень дополнительных диагностических мероприятий:
· КТ органов брюшной полости с болюсным контрастированием (ангиография) — для оценки взаиморасположения очагов абсцесса в долях и сегментах печени;
· МРХПГ — для оценки взаиморасположения структур абсцесса с билиарной системой;
· диагностическая лапароскопия с посевом и гистологическим исследованием биологического материала;
· интраоперационное УЗИ – для определения проекции внутрипаренхиматозных мелких очагов;
· интраоперационная холангиография — для определения уровня сдавления и прорыва в желчные протоки.
Дифференциальный диагноз и обоснование дополнительных исследований*
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
| Абсцесс печени | Жалобы, эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Наличие кистозного образования с тонкой капсулой, а также васкуляризация образования при УЗ-доплерографии и КТА. Обычно имеют неровные границы, отсутствуют стенки. Края неровные, часто нечеткие. Могут содержать эхо-сигналы низкой интенсивности. Часто содержат неровные газовые пузырьки, дающие неполную акустическую тень или реверберации. Часто имеется эхогенная пиогенная мембрана. |
| Амёбный абсцесс печени | Жалобы, эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Увеличение размеров печени. Обычно одиночные, но могут быть множественными и иметь различные размеры. Округлое гипо-, изо-, эхогенное объёмное образование в печени неоднородной структуры (определяется осадки), обычно имеют нечеткие контуры, усиление задней стенки и внутреннюю эхоструктуру. |
| Холангит | Жалобы (характерная триада симптомов в виде лихорадки, болезненности в правом подреберье и желтухи), эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Увеличение размеров печени, расширение желчных протоков и признаков закупорки желчевыводящих путей, билиарной гипертензии, признаки поражения поджелудочной железы, ставшего причиной развития холангита. Эхографически при холангитах протоки неравномерно линейно расширены, стенки гомогенно утолщены, слабоэхогенны (отечны). |
| Альвеококкоз печени | Диагноз основывается на анализе эпидемиологического анамнеза, данных клинических, лабораторных и инструментальных исследований. образований. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Наличие кистозного образования с тонкой капсулой, а также васкуляризация образования при УЗ-доплерографии и КТА. Цирроз печени в виде «булыжной мостовой». Очаги имеют вид плотных, инфильтрируюших опухолевидных |
| Гепатоцеллюлярная карцинома, метастазы в печень | Жалобы, анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Гипо-, изо-, гипер- или неоднородное округлое образование, обычно на фоне цирроза печени. Дольчатые контуры печени, не имеет периферического ореола, часто выявляется дегенеративные изменения (кровоизлияние внутрь опухоли, отложение солей кальция). Выраженная васкуляризация артериальными сосудами при отсутствии типичного хаотического сосудистого рисунка. |
| Эхинококкоз печени | Жалобы, эпидемиологический анамнез, профессия. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Солитарное или множественные анеэхогенное округлое образования с эхогенными стенками (хитиновой оболочкой) и кальцинатами. |
| Непаразитарные кисты | Жалобы, анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Округлые слабоэхогенные образования овальной формы с ровными границами, иногда обнаруживаются перегородки. |
| Геморрагическая киста, гематома | Жалобы, анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Гладкие края, округлая форма, мелкие плавающие эхо-сигналы, вихрящиеся при постукивании, эхогенные сгустки. Островки с неровными границами. Обычно сочетается с другими кистами. |
| Поддиафрагмальный и подпеченочный абсцессы брюшной полости. | Жалобы, эпидемиологический анамнез, лабораторно-инструментальные исследования. | ОАК; БАК; УЗИ органов брюшной полости; КТ органов брюшной полости; МРТ органов брюшной полости. | Полностью анэхогенное, четко очерченное, треугольной формы образование между печенью и правым куполом диафрагмы. Могут иметь разные размеры и часто бывают двусторонними. Контуры абсцесса становятся нечеткими: могут визуализироваться перегородки и внутренний осадок. |
Получить консультацию по медтуризму
Получить консультацию по медтуризму
| Азитромицин (Azithromycin) |
| Альбумин человека (Albumin human) |
| Амброксол (Ambroxol) |
| Амикацин (Amikacin) |
| Атропин (Atropine) |
| Ванкомицин (Vancomycin) |
| Гидроксиметилхиноксалиндиоксид (Диоксидин) (Hydroxymethylquinoxalindioxide) |
| Дексаметазон (Dexamethasone) |
| Декстроза (Dextrose) |
| Дорипенем (Doripenem) |
| Дротаверин (Drotaverinum) |
| Имипенем (Imipenem) |
| Калия хлорид (Potassium chloride) |
| Калия, магния аспарагинат (Potassium, magnesium aspartate) |
| Каспофунгин (Caspofungin) |
| Кетопрофен (Ketoprofen) |
| Левофлоксацин (Levofloxacin) |
| Меропенем (Meropenem) |
| Метамизол натрия (Metamizole) |
| Метоклопрамид (Metoclopramide) |
| Метронидазол (Metronidazole) |
| Микафунгин (Micafungin) |
| Моксифлоксацин (Moxifloxacin) |
| Натрия хлорид (Sodium chloride) |
| Пантопразол (Pantoprazole) |
| Повидон — йод (Povidone — iodine) |
| Трамадол (Tramadol) |
| Тримеперидин (Trimeperidine) |
| Урсодезоксихолевая кислота (Ursodeoxycholic acid) |
| Флуконазол (Fluconazole) |
| Хлоргексидин (Chlorhexidine) |
| Цефазолин (Cefazolin) |
| Цефепим (Cefepime) |
| Цефотаксим (Cefotaxime) |
| Цефтазидим (Ceftazidime) |
| Цефтриаксон (Ceftriaxone) |
| Циластатин (Cilastatin) |
| Ципрофлоксацин (Ciprofloxacin) |
| Этамзилат (Etamsylate) |
| Этанол (Ethanol) |
ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ
Тактика лечения:
При неосложненном течении лечение консервативное, цель лечения заключается в подборе эффективных лекарственных препаратов или иных терапевтических методов, позволяющих добиться исчезновения симптомов. При динамическом наблюдение и контрольном обследовании если отсутствует положительная динамика и эффект лечения, то дальнейшая тактика должна быть определена в пользу оперативного лечения.
Немедикаментозное лечение: Диета №5:
Медикаментозное лечение:
Консервативное лечение больных с абсцессом печени и брюшной полости (размером менее 3,0 см) в зависимости от вида возбудителя должно включать в себя комплексное специфическое медикаментозного лечения.
При бактериальных абсцессах применяется назначение антибиотиков, а при амебных абсцессах назначаются противоамебные препараты в зависимости от вида возбудителя.
Перечень основных лекарственных средств:
| название МНН | доза | кратность (амп, фл и т.д.) | способ введения | продолжительность лечения | примечание | УД | ||
| Опиоидный анальгетик | ||||||||
| трамадол | 100 мг — 2 мл | 10 | в/м | в течение 2-3 дней | Анальгетик смешанного типа действия — в послеоперационном периоде | А | ||
| Ненаркотические анальгетики | ||||||||
| кетопрофен | 200мг | 10 | в/м, в/в, | в/м или в/в в течение не более 5 дней. | Дозу подбирают индивидуально | А | ||
| Антибактериальная терапия по показаниям | ||||||||
| амикацин таб или | 250мг-500мг | 2 раза в день | внутрь | от 5–7 дней | аминогликозиды | А | ||
| ципрофлоксацин таб | 250мг-500мг | 2 раза в день | per os, в/в | от 5-7 дней | Фторхинолоны | |||
| цефазолин натриевая соль или | 1-2 мг каждые 8 часов | 15 | в/м | 7 дней | цефалоспориновый антибиотик II поколения | В | ||
| цефтазидим или | 1-2 мг каждые 8 часов | 15 | в/м, в/в | 7 дней и более | цефалоспориновый антибиотик III поколения | А | ||
| цефтриаксон или | средняя суточная доза составляет 1-2 г. 1 раз в сутки или 0,5-1 г каждые 12 ч. | 15 | в/м, в/в | 7 дней и более | цефалоспориновый антибиотик III поколения | А | ||
| метронидазол | разовая доза составляет 500 мг, скорость в/в непрерывного (струйного) или капельного введения — 5 мл/мин. | 15 | в/в | 5 дней | В | |||
| Альтернативный режим по показаниям | ||||||||
| цефепим или | 0,5-1 г (при тяжелых инфекциях до 2 гр | 7 | в/м, в/в | 7 дней и более | цефалоспоринов IV поколения | А | ||
| ципрофлоксацин или | 250мг-500мг | 15 | в/в, в/м | 7 дней и более | фторхинолон II поколения | А | ||
| левофлоксацин или | в/в: капельно медленно 250 мг каждые 24 ч | 7 | в/в | 7 дней и более | фторхинолон | А | ||
| меропенем или | 1-2 г каждые 8 часов | 7 | в/в | 7 дней и более | из группы карбапенемов | А | ||
| имипенем (не зарегистрирован) или | 0,5-1,0 г каждые 6-8 ч (но не более 4,0 г/сут) | 7 | в/в | 7 дней и более | из группы карбапенемов | А | ||
| Противогрибковые препараты по показаниям | ||||||||
| флуконазол | 150 мг | 3 | однократно | противогрибковые средства | А | |||
| Спазмолитик миотропного действия | ||||||||
| дротаверин | 0,04-0,08 внутрь п/к 2-4 мл | 15 | по показаниям | спазмолитик | С | |||
| Растворы для инфузий | ||||||||
| натрия хлорид или | 0,9% — 400мл | 10 | в/в капельно | в зависимости от показания | А | |||
| глюкоза или | 5%, — 400 мл, | 10 | в/в капельно | В | ||||
| аланин, аргинин, глицин, аспарагиновая кислота или | 500 мл | 7 | в/в капельно | при гипопротеинемия | С | |||
| Антисептики | ||||||||
| хлоргексидин или | 0,0005 | для обработки операционного поля, рук хирурга | наружно | по показаниям | для обработки кожных покровов и дренажных систем | В | ||
| повидон – йод | ||||||||
или
или
местно
Перечень дополнительных лекарственных средств:
· ванкомицин 5-20 мг/кг в/в каждые 8-12 часов + гентамицин 5-7 мг/кг/сут. в/в с корректировкой дозы в зависимости от показателей функции почек + метронидазол 500 мг, в/в, каждые 8 часов;
· ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + левофлоксацин 500-750 мг в/в каждые 24 часа + метронидазол 500 мг в/в каждые 8 часов;
· ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + ципрофлоксацин 400 мг внутривенно каждые 12 часов + метронидазол 500 мг в/в каждые 8 часов;
· ванкомицин 15-20 мг/кг в/в каждые 8-12 часов + моксифлоксацин 400 мг внутривенно каждые 24 часа + метронидазол 500 мг в/в каждые 8 часов.
· каспофунгин 70 мг в/в один раз в сутки первый день, затем по 50 мг один раз в день;
· микафунгин 100 мг в/в один раз в день;
· флуконазол 800 мг в/в / перорально один раз в сутки в первый день, затем по 400 мг один раз в день.
Алгоритм действий при неотложных ситуациях:
· сбор жалоб и анамнеза;
· физикальное обследование;
· термометрия;
· анальгетическая терапия;
· борьба и профилактика анафилактического шока;
· транспортировка в стационар.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация онколога – при подозрении на онкологический процесс органов брюшной полости (печени);
· консультация кардиолога, гастроэнтеролога, невропатолога и других узких специалистов – по показаниям
Профилактические мероприятия
Первичная профилактика
Профилактика амебиаза:
· соблюдение принципов личной гигиены (обязательное мытье рук перед едой, употребление в пищу только вымытых овощей и фруктов);
· выявление и лечение носителей амеб (людей, в организме которых находятся амебы, но заболевание не развивается);
· ранее выявление и лечение больных амебиазом (заболеванием, вызываемым амебами – одноклеточными организмами).
Вторичная профилактика:
· своевременное лечение заболеваний, способных привести к появлению абсцессов печени (желчнокаменной болезни, аппендицита и др).
Мониторинг состояния пациента: по месту жительства, согласно медицинской документации форма 067\у МЗ РК;
Индикаторы эффективности лечения:
· устранение очага поражения печени (абсцесса);
· нормализация лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма;
· нормализация данных инструментальных методов исследования органов брюшной полости (печени).
ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ
Диагностические мероприятия: см. амбулаторный уровень, с последующей транспортировкой в профильный стационар.
Медикаментозное лечение:
Жаропонижающие препараты, обезболивающие препараты – см. амбулаторный уровень.
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения:
Пациенты госпитализируются в стационар на оперативное лечение. При неэффективности консервативного лечения проводится минимальная предоперационная подготовка и выполняется чрескожное дренирование абсцесса под контролем КТ или УЗИ с аспирацией гнойного содержимого.
Немедикаментозное лечение:
Режим:
· в первые сутки после операции – строгий постельный режим;
· на 2-3-е сутки после операции – режим II;
· при гладком течении послеоперационного периода – свободный режим.
Диета:
· в первые сутки после операции – голод;
· далее – при гладком течении послеоперационного периода – стол №15.
Медикаментозное лечение (в зависимости от степени тяжести заболевания):
Антибиотикотерапия в соответствии с чувствительностью микрофлоры;
• до получения результатов исследования – цефокситин (2 г в/в каждые 4-6 ч); или цефотетан, можно всочетании с клиндамицином (600 мг в/в каждые 6 ч) и тобрамицином или гентамицина сульфатом (2-5 мг/кг/сут. в 2-3 приёма);
• для создания большей концентрации антибиотика в печени в некоторых случаях показана катетеризация печёночной артерии (по Сельдингеру) или пупочной вены;
• чрескожное дренирование абсцесса под контролем КТ или УЗИ с аспирацией гнойного содержимого;
| №п/п | название МНН | доза | кратность | способ введения | продолжительность лечения | УД | |
| Антибактериальные препараты по показаниям | |||||||
| 2 | имипенем/циластатин | 500 мг | каждые 6 часов | в/в | от 7-10 суток | А | |
| 3 | меропенем | 1-2 г | каждые 8 часов | в/в; | от 7-10 суток | А | |
| 5 | цефепим | 2 г | каждые 8-12 часов | в/в, | от 7-10 суток | А | |
| 6 | левофлоксацин | 500-750 мг | каждые 24 часа | в/в | от 7-10 суток | А | |
| 7 | ципрофлоксацин | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 8 | моксифлоксацин | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 9 | ванкомицин + 500 мг в/в каждые 8 часов; | 15-20 мг/кг | каждые 8-12 часов | в/в | от 7-10 суток | А | |
| 10 | ципрофлоксацин | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 11 | моксифлоксацин + | 400 мг | каждые 12 часов | в/в | от 7-10 суток | А | |
| 12 | цефотаксим | 1-2 г | каждые 6-8 часов | в/в | от 7-10 суток | А | |
| 13 | цефтриаксон | 1-2 г | каждые 12-24 часов | в/в | от 7-10 суток | А | |
| Противогрибковые препараты по показаниям | |||||||
| 2 | микафунгин | 100 мг | один раз в день | в/в | один раз в день | А | |
| 3 | флуконазол | 800 мг | перорально один раз в сутки в первый день, затем по 400 мг один раз в день. | в/в | один раз в сутки в первый день, затем по 400 мг один раз в день. | А | |
| №п/п | Название МНН | Доза | Кратность | Способ введения | Продолжительность лечения | УД |
| 1. | метамизол натрия | 1-2 ml – 25-50% | 2-3 раза в день | внутрь, в/в, в/м | по мере купирования боли | С |
| 2. | кетопрофен | 300 мг; 50-100 мг; 100 мг; | 2-3 раза | внутрь, в/в, в/м | в течение 2-3 дней | А |
| 3. | цефазолин | 4-5 мл | 2-3 раза в сутки | в/в, в/м | от | В |
| 4. | цефтазидим | 0,5-2,0 мл | 2-3 раза в день | в/в, в/м | от 7-14 дней | А |
| 5. | цефепим | 0,5–1 г | 2-3 раза | в/м, в/в | от 7-10 дней | А |
| 6. | азитромицин | 500 мл | 1 раз в день | в/в | 3 дня | А |
| 7. | имипенем | 0,5-1,0 г | 2-3 раза в сутки | в/в, в/м | от 7-10 дней | А |
| 8. | цефтриаксон | 1–2 г | 1-2 раза | в/в, в/м | от 7-14 дней | А |
| 9. | пантопрозол | 40-80 мг | 1-2 раза | внутрь | 2-4 недели | А |
| 10. | калия хлорид | 40-50 мл | 1 раз | в/в, для капельного введения | в зависимости от показателей электролитов крови | В |
| 11. | метоклопрамид | 5–10 мг, 10-20 мг | 3 раза в сутки | внутрь, в/м, в/в | по показаниям | В |
| 12. | тримеперидин | 0,01 -0,04 г | через каждые 4-6 часов | в/в, в/м | от 1-2 дней | В |
| 13. | урсодеоксихолевая кислота | 250-500 мг | 1 раз | внутрь | длительно | С |
| 14. | калия и магния аспарагинат | 500 мл | 1-2 раза в сутки | в/в | длительность зависит от уровня электролитов в крови | С иск из ЛФ |
| 15. | атропина сульфат | 0,00025-0,001 мг | перед операцией | п/к, в/в, в/м | для премедикации | В |
| 16. | дексаметазон | 4-20 мг | 1-4 раза в сутки | в/м | при аллергических реакциях | В |
| 17. | дротаверин | 20-40мг | 1-3 раза в день | в/м, п/к | По мере купирования спазма | С |
| 18. | амброксол | 30 мг | 2-3 раза в день | внутрь | от 7-10 дней | В |
| 19. | этамзилат | 4,0 мл -12,5% | 2 раза в день | в/в, в/м | до операции и в послеоперационном периоде | В |
| 20. | альбумин | 100-200 мл – 5-10% | ежедневно или через день | в/в капельно или струйно | в зависимости от состояния больного | А |
| 21. | эритроцитная взвесь лейкофильтрованная | 350 мл | 1-2 раза | в/в капельно | по показаниям | А |
| 22. | концентрат тромбоцитов аферезный лейкофильтрованный вирусинакти-вированный | 360 мл | 1-2 раза | в/в капельно | по показаниям | А |
| 23. | свежезамороженная плазма | 220 мл | 1-2 раза | в/в капельно | по показаниям | А |
Перечень основных лекарственных средств:
Антибактериальные препараты
· имипенем;
· циластатин;
· меропенем;
· дорипенем;
· цефепим;
· левофлоксацин;
· метронидазол;
· ципрофлоксацин;
· моксифлоксацин;
· ванкомицин;
· цефотаксим;
· цефтриаксон.
Противогрибковые препараты:
· каспофунгин;
· микафунгин;
· флуконазол.
Перечень дополнительных лекарственных средств:
· кетопрофен;
· цефазолин;
· цефтазидим;
· цефепим;
· азитромицин;
· цефтриаксон;
· калия хлорид;
· метоклопрамид;
· калия и магния аспарагинат;
· атропина сульфат;
· дексаметазон;
· дротаверин;
· амброксол;
· этамзилат;
· альбумин;
· эритроцитная взвесь лейкофильтрованная;
· концентрат тромбоцитов аферезный лейкофильтрованный вирусинакти-вированный;
· свежезамороженная плазма.
Хирургическое вмешательство:
· чрезкожное дренирование абсцесса печени;
· лапароскопическое вскрытие и дренирование абсцесса печени;
· лапаротомия со вскрытием и дренированием абсцесса печени.
Показаниями к хирургическому лечению:
· наличие других внутрибрюшных процессов, включая признаки перитонита;
· наличие осложненного, многополостного, толстостенного абсцесса с вязким гноем.
Противопоказаниям к хирургическому вмешательству:
· шок и полиорганная недостаточность.
Другие виды лечения: нет.
Показания для консультации специалистов:
· консультация онколога – при подозрении на онкологический процесс органов брюшной полости (печени);
· консультация анестезиолога – для определения вида анестезии и планирования анестезиологического обеспечения во время операции, при необходимости катетеризации центральной вены, проведения предоперационной подготовки и согласование тактики ведения предоперационного периода;
· консультация других узких специалистов – по показаниям.
Показания для перевода в отделение интенсивной терапии и реанимации:
• тяжелое общее состояние пациента, интоксикация, нарушение электролитного состояния и баланса требующее постоянного мониторинга и ухода;
• в послеоперационном периоде наблюдение врача анестезиолога до полного пробуждения и стабилизации состояния.
Индикаторы эффективности лечения:
· устранение очага поражения печени (абсцесса) и/или органов брюшной полости с нормализацией самочувствия и лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма;
· достижение удовлетворительных характеристик по данным инструментальных методов исследования органов брюшной полости (печени).
Дальнейшее ведение:
· ограничение физических нагрузок в течении 3 месяцев;
· контроль ОАК, БАК (общий билирубин, прямой и непрямой билирубин, АЛТ, АСТ), С-реактивный белок — по показаниям;
· флюорография через 6-9 месяца после операции;
· контроль УЗИ в динамике, через 3, 6, 9 и 12 месяцев после операции;
· КТ органов брюшной полости через 6-12 месяцев;
· диспансерное наблюдение в течении 2-х лет.
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ
Показания для плановой госпитализации: нет.
Показания для экстренной госпитализации:
· прорыв абсцесса печени в свободную брюшную полость/в желчевыводящие пути, с развитием механической желтухи и/или холангита, признаки интоксикации.
- Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗСР РК, 2016
- 1) Guyatt G, Gutermen D, Baumann MH, et al. Grading strength of recommendations and quality of evidence in clinical guidelines: report from an American College of Chest Physicians Task Force. Chest. – 2006. –129. –P.174–181. 2) Osler W. On the Amoeba coli in dysentry and in dysenteric liver abscess // Johns Hopkins Hosp Bull. 1890. V. 1. P. 53. 3) Dieulafoy: Le foie appendiculaire: Abces du foie conscutifs a l’appendicite // Semin Med (Paris). 1898. V. 18. P. 449. 4) Fitz H.R. Perforating inflammation of the vermiform appendix // Am. J. Med. Sci. 1886. V. 92. P. 321. 5) Kramer S.E., Robinson W. Acquired suppurative diverticulitis with pylephlebitis and metastatic suppuration in the liver // Surg. Gynecol. Obstet. 1926. V. 42. P. 540–542. 6) Ochsner A., DeBakey M., Murray S. Pyogenic abscess of the liver. An analysis of 47 cases with review of the literature // Am. J. Surg. 1938. V. 40. P. 292–319. 7) Ochsner A., DeBakey M. Diagnosis and treatment of amoebic abscess of the liver: A study based on 4,484 collected and per¬ sonal cases // Am. J. Dig. Dis. 1935. V. 2. P. 47. 8) Pitt H.A. Surgical Management of Piogenic Liver Abscesses // World J. Surg. 1990. V. 14. P. 498–504. 9) Борисов А.Е. Руководство по хирургии печени и желчевы¬ водящих путей. С-Петербург: Скифия, 2003. Т. 1. С. 293, Т. 2. С. 524–529. 10) Alvarez Pérez J.A., González J.J., Baldonedo R.F. et al. Clinical course, treatment, and multivariate analysis of risk factors for pyogenic liver abscess // Am. J. of Surg. 2001. V. 181. N 2. P. 177–186. 11) Bowers D.E., Robinson D.J., Doberneck R.C. Pyogenic liver abscess // World J. Surg. 1990. V. 14. P. 128–132. 12) Branum G.D., Tyson G.S., Branum M.A. et al. Hepatic abscess: Changes in etiology, diagnosis, and management // Ann. Surg. 1990. V. 212. P. 655–662. 13) Ch/Yu S., HG/LO R., Kan P.S., Metreveli C. Pyogenic liver abscess: Treatment with needle aspiration // Clinical Radiology. 1997. V. 52. P. 912–916. 14) Huang C./J., Pitt H.A., Lipsett P.A. et al. Pyogenic hepatic abscess. Changing trends over 42 years // Ann. Surg. 1996. V. 223. P. 600–609. 15) Johannsen E.C., Sifri C.S., Lawrence C.M. Pyogenic liver abscesses // Infect. Disease Clinics of North America. 2000. V. 14. P. 47–56. 16) Meyers W.C., Kim R.D. Pyogenic and amebic liver abscess ¬ Sabiston Textbook of Surgery, 16th ed. 2001. P. 1043–1055. 17) Ogawa T., Shimizu Sh., Morisaki T., Sugitani A. The role of per¬ cutaneous transhepatic abscess dranage for liver abscess // J. Hepatobiliary Pancreat. Surg. 1999. V. 6. P. 263–266. 18) Гальперин Э.И., Ахаладзе Г.Г. Билиарный сепсипс: некото¬ рые особенности патогенеза // Хирургия. 1999. № 10. С. 24–28. 19) Nordbach I.H., Pitt H.A., Coleman J. et al. Unresectable hilar cholangiocarcinoma: percutaneous versus operative palliation // Surgery. 1994. V. 115. P. 597– 603. 20) Kubo S. Risk factors for and clinical findings of liver abscess after biliary¬intestinal anastomosis // Hepatogastroenterology. 1999. V. 46. N 25. P. 116–120. 21) Lee K.T., Sheen P.C., Chen J.S., Ker C.G. Pyogenic liver abscess: Multivariate analysis of risk factors // World J. Surg. 1991. V. 15. P. 372–377. 22) McDonald M.I., Corey R.G., Gallis H.A. Single and multiple pyo¬ genic liver abscesses: Natural history, diagnosis and treatment with emphasis on percutaneous drainage // Medicine. 1984. V. 63. P. 291–302. 23) Seeto R.K., Rockey D.C. Pyogenic liver abscess changes in etiol¬ ogy, management, and outcome // Medicine. 1996. V. 75. P. 99–113. 24) Caroli/Bosc Fr./X., Demarquay J./F., Peten E.P. et al. Endoscopic management of sump syndrome after choledo¬ choduodenostomy: retrospective analysis of 30 cases // Gastrointestinal Endoscopy. 2000. V. 51. P. 152–156. 25) Pennington L., Kaufman S., Cameron J.L. Intrahepatic abscess as a complication of long¬term percutaneous internal biliary drainage // Surgery. 1982. V. 91. P. 642–648. 26) Pitt H.A., Nakeeb A., Abrams R.A. et al. Perihilar cholangiocarci¬ noma: postoperative radiotherapy does not improve survival // Ann. Surg. 1995. V. 221. P. 788–798. 27) Liebert C.W. Jr. Hepatic abscess resulting from asymptomatic diverticulitis of the sigmoid colon // South Med. J. 1981. V. 74. P. 71–73. 28) Miedema B.W., Dinnen P. The diagnosis and treatment of pyo¬ genic liver abscesses // Ann. Surg. 1984. V. 200. N 3. P. 28–35. 29) Шалимов А.А., Шалимов С.А., Ничитайло М.Е., Доман/ ский Б.В. Хирургия печени и желчевыводящих путей. Киiв: Здоровiе, 1993. С. 512–513. 30) Annunziata G.M., Blackstone M., Hart J. et al. Candida (Torulopsis glabrata) liver abscesses eight years after orthotopic liver trans¬ plantation // J. Clin. Gastroenterology. 1997. V. 24. P. 176. 30. MacDonald G.A., Greenspan J.K., DelBuono E.A. et al. Mini¬ microabscess syndrome in liver transplant recipients // Hepatology. 1997. V. 26. P. 192. 31) Chou F.F., Shenn/Chen S.M., Chen Y.S., Chen M.C. Single and multiple pyogenic liver abscesses clinical course, etiology, and results of treatment // World J. Surg. 1997. V. 21. P. 384–389. 32) Гальперин Э.И., Бурлаченко В.П. Особенности хирургичес¬ кой тактики при остром гнойном холангите // Сов. меди¬ цина. 1977. N 2. С. 74–78. 33) Buchman T.G., Zuidema G.D. The role of computerised tomo¬ graphic scanning in the surgical management of pyogenic hepat¬ ic abscess // Surg. Gynecol. Obstet. 1981. V. 153. P. 1–9. 34) Cohen J.L., Martin M.F., Rossi R.L., Schoetz D.J. Liver Abscess: The need for complete gastrointestinal evaluation // Arch. Surg. 1989. V. 124. P. 561–564. 35) Davidson J.S. Solitary pyogenic liver abscess // Br. Med. J. 1964. V. 2. P. 613–615. 36) Saxena R., Adolph M., Ziegler J. R. et al. Pylephlebitis: A case report and review of outcome in the antibiotic era // Am. J. Gastroenterology. 1996. V. 96. N 6. P. 1251–1253. 37) Ralls P.W. Focal inflammatory disease of the liver // Radiologic Clinics of North America. 1998. V. 36. P. 377–389. 38) Dull J.S., Topa L., Balga V., Pap A. Non¬surgical treatment of biliary liver abscesses: efficacy of endoscopic drainage and local antibiotic lavage with nasobiliary catheter // Gastrointestinal Endoscopy. 2000. V. 51. P. 126–132. 39) Wallack M.K., Brown A.S., Austrian R., Fitts W.T. Jr. Pyogenic liver abscess secondary to asymptomatic sigmoid diverticulitis // Ann. Surg. 1976. V. 184. P. 241–243. 40) Pitt H.A., Zuidema G.D. Factors influencing mortality in the treatment of pyogenic hepatic abscess // Surg. Gynecol. Obstet. 1975. V. 140. P. 228–234. 41) Киркин Б.В., Икрамов Р.З., Гаврилин А.В., Вишнев/ ский В.А., Стрекаловский В.П. Абсцесс печени манифести¬ рующий болезнь Крона // Клинич. медицина. 1999. № 10. С. 55–56. 42) Haight D.O., Toney J.F., Greene J.N. et al. Liver abscess following blunt trauma: A case report and review of the literature // South. Med. J. 1994. V. 7. P. 811. 43) Halvorsen R.A., Korobkin M., Foster W.L. Jr. et al. The variable CT appearance of hepatic abscesses // Am. J. Roentgenology. 1984. V. 42. P. 941–946. 44) Berger D.H., Carrasco C.H., Hohn D.C., Curley S.A. Hepatic artery chemoembolization or embolization for primary and metastatic liver tumors: Post¬treatment management and com¬ plications // J. Surg. Oncol. 1995. V. 60. P. 116. 45) Chen C., Chen P.J., Yang P.M. et al. Clinical and microbiological features of liver abscess after transarterial embolization for hepa¬ tocellular carcinoma // Am. J. Gastroenterology. 1997. V. 92. P. 2257. 46) De Baere T., Roche A., Amenabar J.M. et al. Liver abscess forma¬ tion after local treatment of liver tumors // Hepatology. 1996. V. 23. P. 1436. 47) Song S.Y. Liver abscess after transcatheter oily chemoemboliza¬ tion for hepatic tumors: incidence, predisposing factors, and clinical outcome // J. Vasc. Interv. Radiol. 2001. V. 12. N 3. P. 313–320. 48) Wong E., Khardori N., Carrasco C.H. et al. Infectious complica¬ tions of hepatic artery catheterization procedures in patients with cancer // Rev. Infect. Dis. 1991. V. 13. P. 583. 49) Brown R.K., Memsic L.D., Pusey E.J. et al. Hepatic abscess in liver transplantation. Accurate diagnosis and treatment // Clin. Nucl. Med. 1986. V. 11. P. 233. 50) Imigawa D.K., Busuttil R.W. Technical problems: Vascular. In Busuttil R.W., Klintmalm G.B.: Transplantation of the Liver. Philadelphia, WB Saunders. 1999. Р. 626 51) Rabkin J.M., Orloff S.L., Corless C.L. et al. Hepatic allograft abscess with hepatic arterial thrombosis // Am. J. Surg. 1998. V. 175. P. 354. 52) Greenstein A.J., Lowental D., Hammer G.S. et al. Continuing changing patterns of disease in pyogenic liver abscess: A study of 38 patients // Am. J. Gastroenterology. 1984. V. 79. P. 217. 53. Adams E.B., MacLeod I.N. Invasive amebiasis: II. Amebic liver abscess and its complications // Medicine. 1977. V. 56. P. 325. 53) Cheng D.L., Liu Y.C., Yen M.Y. et al. Causal bacteria of pyogenic liver abscess // Taiwan I Hsueh Hui Tsa Chih. 1989. V. 88. P. 1008. 54) Кармазановский Г.Г., Вилявин М.Ю., Никитаев Н.С. Ком¬ пьютерная томография печени и желчных путей. М.: Пага¬ нель¬Бук, 1997. С. 129–140. 55) Subramanyam B.R., Balthazar E.J., Raghavendra B.N. et al. Ultrasound analysis of solid appearing abscesses // Radiology. 1983. V. 146. P. 487–491. 56) Крестин Г.П., Чойке П.Л. Острый живот: Визуализацион¬ ные методы диагностики: Пер. с англ. / Под общ. ред. И.Н. Денисова. Москва: ГЭОТАР-Медицина, 2000. С. 36–37. 58. Гальперин Э.И., Волкова Н.В. Заболевания желчных путей после холецистэктомии. Москва: Медицина, 1988. C. 244–261. 57) Sugiama M., Atomi Y. Pyogenic hepatic abscess with biliary com¬ munication // Am. J. Surg. 2002. V. 183. P. 2. 58) McFadzean A./J.S., Chang K./P.S., Wong C.C. Solitary pyogenic abscess of the liver treated by close aspiration and antibiotics // Br. J. Surg. 1953. V. 41. P. 141. 59) Bergamini T.M., Larson G.M., Malangoni M.A. et al. Liver abscess: Review of a 12-year experience // Am. Surg. 1987. V. 53. P. 596–599. 60) Herman A.D. Clinical aspects of grave pyogenic abscesses of liver. // Surg. Gynecol. Obstet. 1986. V. 149. P. 209–213. 61) Гринев М.В., Громов М.И., Кормакова В.Е. Хирургический сепсис // Санкт-Петербург – Москва. 2001. С. 199–209. 62) Reed R.A., Teitelbaum G.P., Daniels J.R., et al. Prevalence of infection following hepatic chemoembolization with cross¬ linked collagen with administration of prophylactic antibiotics // J. Vasc. Interv. Radiol. 1994. V. 5. P. 367. 63) Tazawa J., Sakai Y., Maekawa Sh. et al. Solitary and multiple pyogenic liver abscesses: Characteristics of the patients and effi¬ cacy of percutaneous drainage // Am. J. Gastroenterology. 1997. V. 92. P. 271–274. 64) Кузин Н.М., Лотов А.Н., Авакян В.Н. и др. Чрескожные вме¬ шательства под контролем УЗИ при кистах и абсцессах пе¬ чени. Современные проблемы хирургической гепатологии: Материалы четвертой конф. хирургов¬гепатологов, 1996. С. 232–233. 65) Пархисенко Ю.А., Глухов А.А., Новомлинский В.В., Мошу/ ров И.П. Диагностика и лечение абсцессов печени // Хи¬ рургия. 2000. № 8. С. 35–37. 66) Чикин А.Н., Федоров И.В. Лечение абсцессов печени с по¬ мощью чрескожных чреспеченочных манипуляции под ультразвуковым контролем // Вестн. Иван. мед. акад. 1997. № 3. С. 116. 67) Giorgio A., Tarantino L., Mariniello N. et al. Pyogenic liver abscesses: 13 years of experience in percutaneous needle aspira¬ tion with US guidance // Radiology. 1995. V. 195. P. 122–124. 68) Reynolds T.B. Medical treatment of pyogenic liver abscess // Ann. Intern. Med. 1982. V. 96. P. 373. 69) Herbert D.A., Rothman J., Simmons F. Pyogenic liver abscesses: Successful non-surgical therapy // Lancet. 1982. V. 1. P. 134. 70) Гельфанд В.Р. Гологорский В.А., Бурневич С.З. и др. Антибак¬ териальная терапия абдоминальной хирургической инфек¬ ции. М.: Зеркало М, 2000. С. 15–20.
| АЛТ | аланинаминотрансфераза |
| АСТ | аспартатаминотрансфераза |
| АЧТВ | активированное частичное тромбопластиновое время |
| БАК | биохимический анализ крови в/в – внутривенно в/м – внутримышечно |
| ВИЧ | вирус иммунодефицита человека |
| ЖКТ | желудочно-кишечный тракт |
| ИФА | иммуноферментный анализ |
| КТ | компьютерная томография |
| КТА | компьютерная томография с ангиографией |
| МНО | международное нормализованное отношение |
| МРТ | магнитно-резонансная томография |
| МРХПГ | магнитно-резонансная холангиопанкреатография |
| ОАК | общий анализ крови |
| ОАМ | общий анализ мочи |
| ПВ | протромбиновое время п/к – подкожно |
| ПТИ | протромбиновый индекс |
| РНГА | реакция непрямой гемагглютинации |
| СОЭ | скорость оседания эритроцитов |
| УЗИ | ультразвуковое исследование |
| УД | Уровень доказательности |
| ФЭГДС | фиброэзофагогастродуоденоскопия |
| ЭКГ | электрокардиограмма |
| ЭхоКГ | эхокардиография |
Список разработчиков протокола с указанием квалификационных данных:
1) Баймаханов Болатбек Бимендеевич – доктор медицинских наук, профессор, Председателя правления АО «ННЦХ им. А.Н. Сызганова» МЗСР РК.
2) Сейсембаев Манас Ахметжарович – доктор медицинских наук, профессор, руководитель учебно-методического совета, АО «ННЦХ им. А.Н. Сызганова» МЗСР РК.
3) Тургунов Ермек Мейрамович – доктор медицинских наук, профессор, заведующий кафедрой хирургических болезней №2 Карагандинского государственного медицинского университета.
4) Токсанбаев Данияр Сапарович – кандидат медицинских наук, ассоциированный профессор, заведующий отделением гепатопанкреатобилиарной хирургии и трансплантации печени АО «ННЦХ им. А.Н. Сызганова» МЗСР РК.
5) Медеубеков Улугбек Шалхарович – доктор медицинских наук, профессор, зам. директора НЦХ им. Сызганова по научно-клинической работе.
6) Калиева Мира Маратовна — кандидат медицинских наук, доцент кафедры клинической фармакологии и фармакотерапии КазНМУ им. С. Асфендиярова.
Указание на отсутствие конфликта интересов: нет.
Список рецензентов:
Бигалиев Мади Ходжаев – доктор медицинских наук, профессор, главный врач ГККП «Шымкентская городская больница скорой помощи».
Пересмотр протокола: через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Метод оперативного и диагностического вмешательства
Хирургическое лечение абсцесса печени
(чрескожно-чреспеченочная пункция и дренирование под УЗ-контролем, лапароскопическое вскрытие и дренирование, лапаротомия со вскрытием и дренированием абсцесса печени)
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Цель проведения процедуры/вмешательства:
· устранение абсцесса (гнойного очага) печени;
· достижение удовлетворительного состояния самочувствия и характеристик по данным инструментальных методов исследования.
Показания и противопоказания для проведения процедуры/ вмешательства
Показаниями к хирургическому лечению абсцесса печени являются:
· наличие других внутрибрюшных процессов, включая признаки перитонита;
· наличие осложненного, многополостного, толстостенного абсцесса с вязким гноем.
Противопоказаниями к хирургическому вмешательству служат шок и полиорганная недостаточность.
«Выжидательная тактика«: при решении вопроса о проведении хирургического вмешательства необходим гибкий подход. Хирургическое лечение показано больным, недостаточно быстро отвечающим на консервативное лечение.
«Немедленное вмешательство«: тактика требует немедленного дренирования абсцесса сразу после его обнаружения. Проведение обязательного дренирования не следует откладывать, поскольку только внутривенное введение антибиотиков редко оказывается эффективным.
Перечень основных и дополнительных диагностических мероприятий (отдельно перечислить основные/обязательные и дополнительные обследования, консультации специалистов с указанием цели и показаний): см. амбулаторный уровень.
Методика проведения процедуры/вмешательства
Хирургическое лечение проводится в случае неэффективности медикаментозного лечения или при наличии осложнений по показаниям.
При абсцессах печени выполняются как, малоинвазивные (чрескожно-чреспеченочные, лапароскопические), так и традиционные (лапаротомии) вмешательства в зависимости от локализации и размеров абсцесса печени.
При отсутствии экстренных показаний к лапаротомии применяли малоинвазивные методы. При мелких и средних размерах абсцессов печени использовали пункционное лечение (однократное или серию пункций), при крупных и гигантских гнойниках выполняли дренирование под контролем ультразвука. При эвакуации содержимого абсцессов — материал отправляли на цитологическое и бактериологическое исследование, после чего осуществляли чрез игольную или чрез дренажную санацию полости гнойника.
Чрезкожное дренирование абсцесса печени – в полость абсцесса вводится две резиновые трубки, в одну подается жидкость, содержащая антибиотики, из другой выходи содержимое. Процедура длительная и занимает 3 – 4 дня.
В некоторых случаях широко используется и лапароскопический подход. Этот минимально инвазивный подход позволяет обследовать всю брюшную полость.
Для проведения лапароскопического вскрытия или удаления абсцесса из печени являются солитарные, поверхностно расположенные абсцессы, диаметром не более 5,0-7,0см. Операция должна обязательно заканчиваться дренированием остаточной полости.
Традиционные операции (лапаротомия) выполняется под эндотрахеальным наркозом и при наличии множественных абсцессов печени или при развитии осложнений. При абсцессах печени (особенно многократных, множественном поражении) для определения плана операций и ее проведения необходимо участие опытного хирурга.
Выбор адекватного хирургического доступа:
· при локализациях абсцесса в печени – правоподрёберный и/или верхнесрединная лапаротомия.
· при диссеминированном абсцессе печени правой или левой доли наиболее приемлем (широкий) разрез Федорова или Рио-Бранко.
Операция по поводу органов брюшной полости (печени) состоит из нескольких этапов:
· адекватный доступ (лапаротомии, лапароскопия);
· осмотр и ревизия органов брюшной полости;
· обнаружение абсцессов, определение ее размеров, локализации, количества поражения;
· вскрытие абсцесса;
· строгое соблюдение известных принципов антисептики и антисептических средств для обработки полости;
· ревизия остаточной полости, устранение желчных свищей;
· дренирование полости абсцесса и брюшной полости.
Способы:
· закрытая – без вскрытия кисты (резекция органа с абсцессом);
· открытая – с пункцией или вскрытием абсцесса и удалением ее содержимого;
· сочетанная – при множественном абсцессе печени — сочетание закрытого удаления одних и открытого удаления других абсцессов.
Методы ликвидации остаточной полости
Атипичные резекции должны выполняться при небольших краевых или поверхностно расположенных абсцессах печени, вне их связи с портальными или кавальными воротами печени.
Во время операции по поводу абсцесса печени в случаях множественного поражения органов брюшной полости (печени) целесообразно проведение интраоперационного УЗИ для уточнения объема хирургического вмешательства и выявления дополнительных абсцессов.
Индикаторы эффективности:
· устранение очага поражения печени (абсцесса);
· нормализация самочувствия;
· нормализация лабораторных показателей;
· регресс симптомов болезни;
· нормализация физикальных показателей организма.
· нормализация данных инструментальных методов исследования органов брюшной полости (печени).
источник


