Если вас беспокоит зубная боль под коронкой, следует как можно раньше записаться на консультацию к врачу стоматологу. Применять средства народной медицины можно лишь в качестве меры неотложной помощи, дабы на время уменьшить интенсивность боли. Решить проблему в домашних условиях невозможно. Почему? Ответ станет очевидным после изучения причин зубной боли после терапевтического или ортопедического лечения (протезирования).
Почему болит зуб под коронкой? По мнению экспертов (врачей стоматологов с большой клинической практикой), в большинстве случаев причиной боли после протезирования является некачественная терапевтическая подготовка больного зуба к предстоящему ортопедическому лечению. Те или иные нарушения техники пломбировки каналов можно обнаружить примерно у 60% пациентов, то есть более чем в половине случаев.
Что скрывается за словами «некачественная терапевтическая подготовка»? Установке коронки предшествует терапевтическая подготовка больного, частично разрушенного кариозным процессом, зуба. Подготовка заключается в удалении всех пораженных кариесом твердых тканей, депульпации (удаление сосудов и нервов, которые проходят в мягкой ткани, или пульпе) и плотной обтурации корневых каналов на всю их длину.
Обращаем ваше внимание, что каналы должны быть запломбированы полностью — от пульпарной камеры и до апекса. Пломбировочная паста должна заполнять весь канал, неслучайно процедуру пломбирования еще называют герметизацией. Оставленные в зубе пустоты — идеальные места для развития инфекции. Инфекция приведет к воспалению, а воспаление обязательно проявит себя зубной болью.
1. Неполное закрытие каналов. Первой причиной того, что у человека болит зуб под коронкой, является неполная герметизация канала, при которой остается свободное от герметика пространство в области верхушки корня. Почему это опасно и чревато развитием осложнений, сопровождающихся приступами зубной боли? В верхушке имеется физиологическое (естественное) отверстие, через которые в пульпу проходят сосуды и нервы. Через это отверстие инфекция, которая развивается в оставленной стоматологом терапевтом полости, проникает в челюстную кость и распространяется на соседние ткани.
Результатом распространения инфекции на костную ткань становится развитие периодонтита — инфекционно-воспалительного процесса, который сопровождается формированием кисты зуба, или периодонтального абсцесса. Периодонтальный абсцесс — это отграниченная от здоровых тканей полость, заполненная гноем. Симптомы абсцесса следующие: болит зуб под коронкой при надавливании, воспаляется десна в области проекции гнойного очага.
Особенность инфекции в костной ткани в том, что вылечить ее при помощи антибиотиков не представляется возможным. Даже сильнодействующие препараты не дают желаемого эффекта. Необходимо повторное стоматологическое лечение с хирургическим удалением гнойного очага и местным введением мощных антисептиков.
2. Некачественная герметизация корней. Корни могут быть запломбированы до конца, то есть до верхушки, но в них могут оставаться полости, не заполненные герметиком. В этих полостях развивается инфекция, которая приводит к гниению и перфорации корня, после чего инфекционно-воспалительный процесс распространяется на ткани периодонта. Как и в случае с неполным пломбированием, без помощи специалиста решить проблему не получится.
3. Перфорация корня. На этапе терапевтической подготовки зуба к установке ортопедической конструкции (протезирование) может быть допущена и другая ошибка. При высверливании пораженных кариесом тканей стоматолог может травмировать корень, создав в нем перфорацию (не физиологическое отверстие, которого быть не должно). Перфорация чревата уже рассмотренными ранее проблемами: развивается воспалительный процесс и инфекция, болит зуб под коронкой, воспаляются эпителиальные ткани — десна краснеет, становится отечной, кровоточит.
4. Инородное тело в зубе. Терапевтическая подготовка к зубу предполагает обработку каналов (высверливание и расширение) специальным эндодонтическим инструментом. Этот инструмент представляет собой тончайший зонд, который не обладает высоким ресурсом прочности. В клиниках Европы зонды для обработки канала являются одноразовыми, но в наших клиниках их часто используют многократно, пока те не сломаются.
Отломанная верхушка зонда часто оставляется в канале и заливается герметиком. Пациент об этом ничего не узнает, пока у него не заболит зуб под коронкой. Только после повторного обращения в клинику (желательно — в другую стоматологическую клинику) он узнает, что врач выполнил пломбирование с нарушением всех правил и норм, принятых в современной стоматологии.
5. Аномальное строение корневых каналов. Атипичное строение корней можно выделить в отдельную причину боли зуба под коронкой, хотя по сути это лишь частный вариант второй причины — некачественная герметизация корня.
Атипичное строение корневой системы характерно для много-корневых зубов. У некоторых пациентов зуб с тремя корнями имеет четыре канала, либо один из них на каком-то уровне делится на две части. Разветвленные и дополнительные каналы нередко не пломбируются, потому что стоматолог банально их не замечает. В ряде случаев в этом даже нет его вины, поскольку дополнительные полости не видны даже на рентгеновском снимке.
В оставленном канале развивается воспалительный процесс, который приводит к дальнейшему разрушению дентальных тканей со всеми вытекающими из этого последствиями — воспаление десны, формирование абсцесса, боли под коронкой, выделение гноя из свища в области больного зуба.
6. Некачественная коронка. При протезировании очень важно правильно сделать слепок культи пораженного зуба (на которую ставится коронка), а затем в точности воспроизвести ее форму при изготовлении коронки. Если на каком-то из этапов допущена ошибка, коронка будет неплотно прилегать к зубу. В пустотах между зубом и коронкой будут скапливаться частички пищи, которые являются питательной средой для бактериальной флоры. Со временем здесь разовьется воспалительный процесс, который приведет к вторичному кариесу — гниению дентальных тканей под коронкой.
Возможен ли вариант, при котором болевой синдром связан с причинами, не имеющими отношения к качеству проведенного в клинике терапевтического и ортопедического лечения? Да, пусть и редко, но такое случается. Появление боли в первые дни после пломбирования корневых каналов может быть результатом индивидуальной реакции на пломбировочный материал. У некоторых пациентов стоматологическое лечение становится причиной обострения невралгии тройничного нерва. В таких случаях боль приобретает пароксизмальный характер — приступы сменяются периодами ремиссии.
После подробного рассмотрения причин появления болей под коронками алгоритм лечения должен стать очевидным даже для неспециалиста. Необходимо выявить причину болевого синдрома (апикальный абсцесс, перфорация корня, неполная герметизация или инородное тело внутри корневых каналов), провести специфическое лечение и повторно запломбировать зуб. Алгоритм действительно прост, но самое лечение отличается крайне высокой степенью сложности.
Выявление причины осуществляется при помощи рентген-диагностики. Врач стоматолог обязан направить пациента на рентген! Без этого лечение не будет эффективным. Оно должно быть направлено на устранение причины зубной боли, а не на купирование болевого синдрома.
Если диагностика выявила одно из перечисленных выше нарушений техники пломбирования, лечение начинается с удаления пломбировочного материала из корневых каналов. Сделать это достаточно сложно, поскольку высок риск перелома корня или его перфорации. Риск перелома еще выше, если коронка ставилась на штифт. И все же, без распломбирования корневых каналов продолжать лечение невозможно. В этом правиле бывают исключения, но они редки.
Следующий этап — элиминация инфекции. Болевой синдром безошибочно указывает на развитие инфекционного процесса, а справиться с такой инфекцией можно только за счет местного введения сильных анестетиков. Элиминации инфекции сопутствует противовоспалительная терапия. Продолжается этот этап лечения около трех недель.
Если у пациента имеется абсцесс в области верхушки корня, борьба с инфекцией начинается с консервативных мер (медикаментозное лечение). Если лечение медикаментами не дает положительного результата, что случается достаточно часто, проводится хирургическое иссечение абсцесса.
После полной санации очага инфекции проводится повторное пломбирование корневых каналов. На этот раз они должны быть герметизированы полностью, от верхушки корня до пульпарной камеры. Качество пломбировки контролируется на рентгеновском снимке.
Заключительный этап лечения — установка новой ортопедической конструкции, мостовидного протеза или коронки.
Если причиной болевого синдрома стала некачественная ортопедическая конструкция, стоматолог снимает коронку, удаляет пораженные инфекцией дентальные ткани, производит ревизию корневых каналов. Эффективность предпринятых врачом мер контролируется при помощи рентгенологического обследования.
При появлении боли после протезирования запишитесь на консультацию специалиста. В московской клинике «Галактика» вас ждут высококвалифицированные врачи стоматологи с большим опытом работы.
источник
Периодонтит не имеет никаких возрастных или каких-то других предрасположений. Он может возникать абсолютно в любом возрасте, в котором у человека есть свои зубы. Формы данного заболевания бывают разнообразные, именно от нее и зависит план дальнейшего лечения. Если обобщать, то существует два основных вида терапии – консервативная, которая включает прием лекарственных средств, и хирургическая, с удалением пораженного зуба.
Периодонтит – это воспаление, которое затрагивает ткани зуба и его удерживающий костный аппарат. Оно приводит к некрозу нерва, что может сопровождаться дискомфортом и болезненными ощущениями. При игнорировании проблемы, начинается разрушение связок и структур, удерживающих зуб в лунке. Проводить терапию нужно вовремя, чтобы избежать тяжелых последствий, и не потерять зубной аппарат.
Симптоматика напрямую зависит от того, какая форма и стадия течения периодонтита. В острой фазе будет ноющая боль, которая усиливается во время жевания или постукивании каким-то предметом по зубу. При игнорировании – переходит в гнойную форму. Характеризуется пульсирующими неприятными болями. Может произойти отек в этой области, который будет виден и на лице, произойдет нарушение его симметрии. Зуб, с находящимся в процессе разрушения удерживающим аппаратом, уже начинает расшатываться, приобретает подвижность. Возможно повышение общей температуры и появление слабости.
Хроническая форма имеет тенденцию протекать без особой симптоматики. Единственное, что может проявляться – это неприятные ощущения (небольшая болезненность) во время простукивания или жевания твердых продуктов. В некоторых клинических случаях, возможно образование на десне свищевого хода, из области которого может вытекать гнойное содержимое в небольшом количестве.
Кариозный процесс, который очень долгое время игнорировали и не лечили, может разрушить стенки полости зуба и создать сообщение с пульпой. В результате этого, происходит инфицирование тканей, с последующим развитием воспаления. Через верхушку зуба, где существует отверстие выхода нервных и сосудистых пучков, инфекция распространяется на соседние ткани.
Кроме этих причин, привести к данному заболеванию могут следующие факторы:
- Механические травмы и повреждения;
- Воспалительные процессы в полости носа (ринит);
- Гайморит;
- Остеомиелит;
- Аллергическая непереносимость медикаментозных средств.
Главное составляющее лечения – устранения вызвавших его факторов.
Существует несколько видов заболевания, которые имеют свой патогенез и симптоматику. Среди хронически протекающих форм, выделяют:
- Гранулирующий. Главная особенность этого вида в том, что происходит образование молодой соединительной ткани в очаге воспаления. Это и есть грануляции. Болезненность умеренно выражена. Ощущается при надавливании на зуб, и быстро проходит после удаления источника давления.
- Гранулематозный. Отличительная особенность от прошлого в том, что грануляции находятся в особой, сформированной капсуле. Образовавшаяся киста может перейти в абсцесс. Абсцесс зуба, при игнорировании и отсутствии лечения, вполне может стать угрозой для жизни человека. Инфекция попадает в кровоток и разносится по всем органам, в том числе и жизненно важным.
- Фиброзный. Разрушенные воспалением ткани, окружающие зуб, замещаются фиброзной тканью. Характеризуется медленным, бессимптомным течением.
Также существует острое течение заболевания. В зависимости от инфильтрата, выделяют следующие виды острого периодонтита:
- Серозный. Образовавшийся инфильтрат состоит только из клеток тканей (без крови и лимфы). Это вызывает увеличение области в объемах, ее набухание и отек. Ноющая боль, которая со временем только усиливается.
- Гнойный. Инфильтрат состоит из клеток тканей и частиц крови и лимфы. Прикосновения к зубу очень болезненные, боль острая и резкая.
Очень серьезное явление в ортопедической стоматологии. Возникновение воспаления под установленной искусственной коронкой, при отсутствии лечения, приведет к его потере. Самый частый вид периодонтита, возникающий в этих случаях – хронический гранулематозный. Имеет тенденцию к развитию в течение большое количество времени (от нескольких месяцев, до нескольких лет). Осложнений здесь много. Например, если это не одиночный зуб, а, допустим, мостовидный протез, то в случае отсутствия или неэффективности лечения, конструкция снимается полностью. Поэтому, очень важно проведение данной терапии, так как она увеличивает срок и качество ношений ортопедических систем в полости рта.
Лечение таких процессов под искусственной коронкой зуба, может осуществляться посредством нескольких способов.
- Врач, не снимая коронки, проделывает в ней отверстие, ведущее к устью корневых каналов. Это делается на жевательной поверхности, сначала шаровидным бором создается площадка, далее тонким цилиндрическим – доступ к каналам. После чего уже используются специальные корневые инструменты, которые помогают добраться до апекса. Далее проводится консервативное лечение, накладываются лекарства и какие-либо другие материалы. Результат лечения зависит от степени тяжести и времени обращения к стоматологу. В среднем, положительный эффект достигается в 60-70 процентах случаев.
- Если невозможно проведение манипуляций, указанных выше, то существует другой выход из ситуации. Наиболее эффективно это, если процесс развивается на однокорневом зубе. Под местной анестезией проводят хирургическое вмешательство, которое носит название «резекция верхушки корня». Убирают часть костной ткани, находящейся в области апекса, создавая тем самым доступ к нему. Далее, часть верхушки корня «вырезают» и удаляют. Концы оставшихся каналов пломбируют, после чего вносят в образовавшуюся полость искусственную костную ткань. Устанавливается мембрана, десневой лоскут возвращается на свое место и зашивается.
Конечно, самое лучшее и относительно недорогое лечение – это профилактика. Самое главное, это поддержание хорошей гигиены полости рта. Обуславливается это не только чисткой зубов утром и вечером, но и другими факторами. Например, правильно подобранным комплектом щеток, паст, ополаскивателей и нитей. Кроме домашних условий, необходимо так же раз в полгода посещать стоматолога — гигиениста, для избавления от налета и камней из всех труднодоступных мест. Эти процедуры обеспечивают эффективную профилактику развития кариеса. Но если такой процесс уже пошел, нужно, как можно раньше посетить врача, чтобы не допустить развитие осложнений, к которым относится пульпит и периодонтит.
Цена данной услуги складывается из множества факторов. К ним можно отнести:
- Стадию, форму, сложность определенного клинического случая;
- Квалификация и опыт врача — стоматолога;
- Наличие специального высокотехнологичного оборудования, которое позволяет провести почти идеальное лечение;
- Ценовая категория и направление самой клиники.
В среднем, цена за лечение однокорневого зуба – от 3 тысяч рублей.
источник
Нагноение на десне, сопровождающееся пульсирующей или ноющей болью, является симптомом серьезной инфекции – абсцесса зуба. Очаг заболевания чаще всего локализуется в области корня зуба, но при отсутствии правильного лечения воспаление распространится на соседние участки, может затронуть костную ткань нижней челюсти.
Поскольку заболевание носит инфекционный характер, его осложнение представляет угрозу не только для здоровья зубов, но и для жизни человека.
Если на десне образовался гнойник (припухлость с белёсым или красноватым оттенком), а от прикосновения зубной щётки ощущается боль, нужно срочно обратиться к врачу.
Нарушение сна и аппетита, повышение температуры, изменение психоэмоционального состояния являются общими признаками абсцесса, на которые тоже нужно реагировать максимально оперативно.
Распознать воспаление можно по ряду симптомов, которые проявляются как частично, так и комплексно. Появление таких симптомов как:
- острая пульсирующая боль;
- повышение температуры, чувствительности зубных коронок;
- воспаление десны (флюс), лимфоузлов под челюстью;
- неприятный запах изо рта;
- ощущение горечи;
- образование открытой язвы;
- отёчность мягких тканей лица;
свидетельствует о том, что инфекция вызвала воспалительный процесс.
Абсцесс может возникнуть как при нарушении правил личной гигиены (пользование чужой зубной щёткой, нерегулярная чистка зубов), так и после посещения стоматологического кабинета, например, после лечения или удаления зуба мудрости.
Причиной появления гнойника являются бактерии, которые находятся на поверхности зубов и в полости рта. Они могут появиться в организме пациента во время стоматологической операции при нарушении правил асептики (использование нестерильных медицинских материалов) и антисептики (недостаточная противоинфекционная обработка).
В зоне риска находятся не только пациенты с патологически ослабленной иммунной системой (больные сахарным диабетом и онкологическими заболеваниями), но и люди, у которых имеются стоматологические проблемы:
- кариозные повреждения, сколы, трещины;
- пародонтоз;
- гингивит.
При хроническом тонзиллите также велика опасность развития абсцесса, поскольку в организме постоянно присутствуют очаги инфекции.
При классификации заболевания учитываются место локализации очага инфекции и характер протекания воспалительного процесса:
- периодонтальный абсцесс локализуется между десной и зубной коронкой;
- периапикальный – внутри зуба.
Периодонтальный абсцесс может протекать в острой или в хронической форме. В первом случае больной ощущает боль при смыкании зубных коронок, а нагноение появляется на оральной поверхности десны.
Хроническая форма проявляется образованием свища, при этом ярких симптомов, характерных для острого абсцесса, не наблюдается.
Периапикальный абсцесс в некоторых случаях является запущенной формой периодонтального. Гной накапливается вокруг корня (его верхней части) и, не находя отверстия для выхода, начинает разрушать костную ткань, распространяться под кожей или под слизистой.
После операции по удалению зуба на травмированных участках тканей полости рта, дёсен и щёк может начаться гнойный абсцесс. Незажившая рана является благоприятной средой для развития бактерий, поэтому на её месте или в глубине зубного кармана быстро образуется нагноение, которое, при отсутствии соответствующего лечения, может «разлиться» в мягкие ткани.
Причиной абсцесса после удаления зуба чаще всего является халатное отношение пациента к рекомендациям доктора. Назначенные им процедуры должны строго выполняться, в противном случае повторного оперативного вмешательства не избежать.
Если запустить процесс, то не помогут даже сильнодействующие антибиотики. Лечебные мероприятия, направленные на удаление гнойных образований, состоят из вскрытия и очищения полости абсцесса с последующей противовоспалительной терапией.
Процесс диагностирования абсцесса достаточно прост. Доктор проводит осмотр, в ходе которого проверятся прочность твёрдых тканей, устойчивость зубной коронки, наличие стоматологических болезней. Одновременно обращается внимание на реакцию пациента, место и размер нагноения.
Для получения более точного представления о течении воспалительного процесса назначается рентгенография. Этот метод диагностики позволяет исключить ошибки при постановке диагноза, установить глубину и протяжённость абсцесса.
Если не брать во внимание ежедневную гигиену, то к профилактическим мерам можно отнести регулярное посещение врача.
Иногда нарыв вскрывается самостоятельно, и на время болевые ощущения исчезают. Однако даже после этого посещение врачебного кабинета откладывать нельзя. Болезнь будет прогрессировать, если не пройти полный курс лечения.
Околозубной абсцесс должен лечиться под наблюдением квалифицированного врача, только так можно будет сохранить зуб и устранить очаг инфекции, предотвратив возникновение осложнений.
источник
Воспаление десны всегда неприятно, особенно если процесс идет под коронкой. Ощущение дискомфорта при жевании, болезненность, запах изо рта – все это мешает жить, портит настроение. Что делать? Неужели придется снимать протез? Как предупредить заболевание, уберечься от неприятностей? Прежде всего надо разобраться, почему начинается воспаление.

- травмирование тканей во время обработки зуба способно привести в дальнейшем к воспалительному процессу;
- слишком большая высота коронок приводит к повышению нагрузки на край десны, в результате она кровит.
Неаккуратно снятый оттиск и, как следствие, неудобный протез будет не только травмировать десну, но и создавать постоянное ощущение дискомфорта. Именно поэтому так важна правильная и аккуратная установка протеза. Обращать внимание на неудобный мост или коронку надо сразу, не дожидаясь осложнений.

Установка металлокерамики или цельнолитой коронки производится на предварительно депульпированный зуб. Если обработка проведена некорректно, полость корня обработана не до конца, нарушена герметичность пломбы, в полости начинается размножение бактерий. Иногда это происходит из-за того, что корни имеют изогнутую форму, или они очень узкие. Недостаточно плотное пломбирование канала приводит к образованию полостей, в которых в дальнейшем размножаются бактерии. Рост количества болезнетворных микроорганизмов приводит к развитию воспалительного процесса.
Другой причиной воспаления после депульпации является перфорация стенки. Отверстие в ней возникает из-за неаккуратного расширения зубного канала — ошибки стоматолога. Может оно появиться и при неудачном введении в канал штифта.

Вследствие этих причин больной начинает ощущать зубную боль, десна опухает, кровоточит, возможно образование свища, появляется флюс. Воспаление верхней части корня, нагноение вокруг зуба приводит к его подвижности. В районе корневой верхушки может развиться киста.
Напротив, зазор между зубом и коронкой обязательно приведет к неприятностям. Если зуб обточен в виде невысокого конуса, протез быстро начнет слетать, и установить его так, чтобы он держался надежно, не удастся.
Наличие зазора приведет к попаданию в него пищи, гниению, и, как следствие, к воспалительному процессу. Сгниет сам зуб под коронкой, опухнет и загноится десна.
Если изо рта идет неприятный запах, выступающая снизу часть зуба почернела, под коронку забивается еда, десна воспалилась – значит, надо срочно идти к стоматологу и менять коронку. Обратившись к врачу вовремя, можно успеть спасти зуб, в противном случае его придется удалить.
Несмотря на высокое качество стоматологических услуг в современных клиниках, все еще остается риск воспаления зуба после его протезирования коронкой. В такой ситуации важно выяснить, что именно стало причиной воспалительного процесса, и как избавиться от него с минимальными потерями.
Статистика воспалительных процессов, образующихся под коронками, неутешительна. Основные причины образования воспалительных процессов таковы:
- Некачественно зафиксированный протез, позволяет болезнетворным бактериям проникать под коронку и воздействовать на обточенную и восприимчивую культю.
- Недостаточная подгонка протеза к культе – это наличие зазоров между краем коронки и основание зуба. Это «прекрасное» место для сбора органических остатков пищи, их разложения и «превращения» в патогенную флору.
- Низкое качество эндодонтического лечения, при котором каналы запломбированы не до конца или имеют место перфорации корня.
После того как протез установлен на препарированную культю, каждый пациент мечтает о беспроблемной эксплуатации восстановленного зуба на протяжении долгих лет. Однако случаи, когда воспалительный процесс под коронкой дает о себе знать – не редкость. Заподозрить подобную проблему можно по следующим симптомам:
- Боль зуба под коронкой, особенно при надавливании;
- Отек десны в проекции протезированного зуба;
- Появление свища;
- Киста корня, которую врач может распознать по рентгеновскому снимку или ортопантомограмме.
Однозначный ответ – как можно скорее обратиться к стоматологу. С одной стороны так вы сможете рассчитывать на максимально эффективное лечение, с другой – на возможность сохранить коронку, что особенно актуально для дорогостоящих протезов.
Лечение воспалительного процесса, который развился под коронкой возможно различными способами. В идеале необходимо аккуратно снять коронку, сохранив ее целостность, провести лечение зуба, после чего установить коронку на место. Однако не всегда получается именно так, потому что хорошо зацементированную керамическую коронку снять без повреждений очень сложно.
После того, как коронка снята (независимо от того, осталась ли она целой), необходимо определить причину воспаления. Как правило, речь идет о необходимости распломбировки и лечения очага воспаления. При этом сразу устанавливать «старую» или новую коронку нельзя – для лечения потребуется 2-3 месяца, после чего можно приступать к повторному пломбированию корневых каналов. Если все процедуры проведены качественно, но фото зубов, которые «пережили» лечение воспалительного процесса под коронкой, это совершенно незаметно
Узнайте, как снимают воспаление под коронкой специалисты любой из клиник ROOTT. Мы гарантируем максимальную эффективность любого лечения и заботу о бюджете пациента.
источник
Абсцесс зуба – крайне неприятное патологическое явление, которое, к сожалению, встречается довольно часто, особенно среди пациентов со слабым иммунитетом и стоматологическими заболеваниями. Это гнойное воспаление, которое зачастую приводит к развитию отечности и формированию новообразования на десне. Вскрывать его самостоятельно ни в коем случае нельзя – лечение проводится в стерильных условиях и только врачом-стоматологом. Здесь важно своевременно отреагировать на проблему, чтобы предупредить развитие еще более серьезных осложнений. Далее в этой статье поговорим о том, что собой представляет патология, что делать с гнойником и как его лечить.
Патология проявляется в виде гнойной инфекции, которая развивается в результате проникновения болезнетворных микроорганизмов в ткани полости рта. Вследствие этого происходит распухание слизистой, а в толще мягких тканей скапливается гнойный экссудат. Воспалительные процессы постепенно набирают обороты, и через некоторое время на десне над или под зубом проступает своеобразная шишка, наполненная гноем. Попутно появляются такие симптомы, как покраснение слизистой, отечность, боль. К слову, у детей абсцесс молочного зуба развивается в разы быстрее, что во многом обусловлено тонкой эмалью, большой пульповой камерой, а также относительно слабой иммунной системой, которая находится только на стадии своего развития.
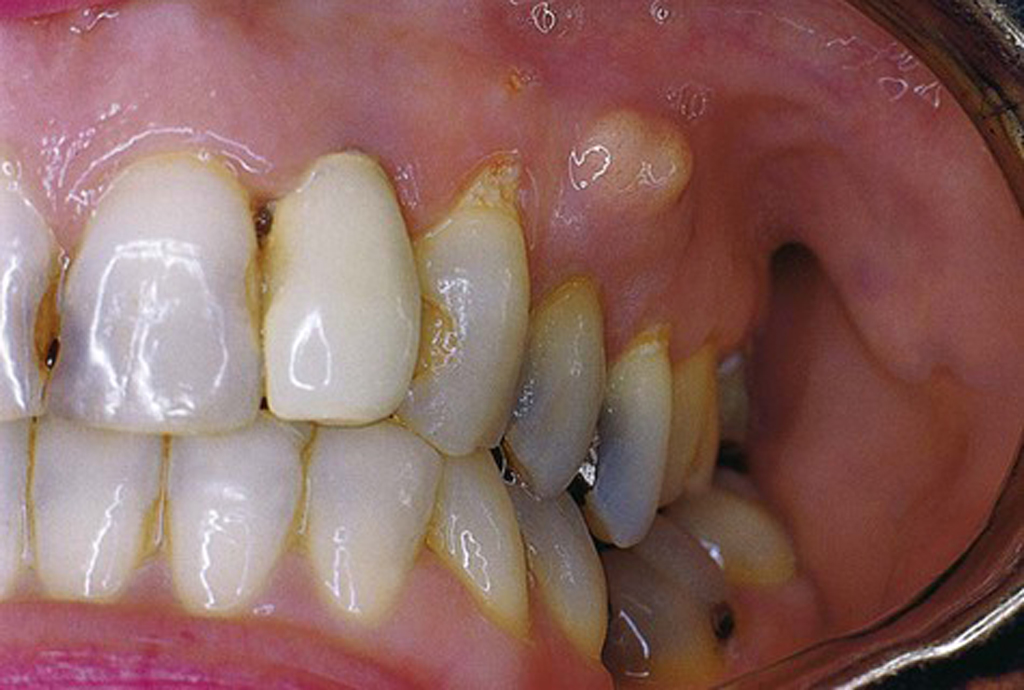
Если у человека ослаблен иммунитет, заболевание будет прогрессировать очень быстро. Важно вовремя распознать проблему и при обнаружении первых признаков патологии как можно скорее обратиться за квалифицированной помощью. В противном случае можно столкнуться с серьезными осложнениями, а воспаление может перерасти в хроническую форму.
Абсцесс обычно развивается на фоне стоматологических болезней, инфицирования мягких тканей полости рта. Среди потенциальных провоцирующих факторов эксперты в области стоматологии выделяют следующие предпосылки:
- травмы зубов и слизистой,
- кариес, гингивит, пульпит, пародонтит, киста зуба и прочие стоматологические болезни,
- повреждение тканей полости рта вследствие термического или химического воздействия,
- герпетическая сыпь, фурункулы и гнойные новообразования вблизи рта,
- общие инфекционные заболевания, например, грипп или ангина,
- травмы челюсти,
- патологии эмали,
- не до конца залеченный канал или некорректно установленная пломба.

Также стоит заметить, что в зоне повышенного риска люди, которые плохо следят за состоянием своих зубов и гигиеной полости рта, страдают от сахарного диабета, хронических патологий инфекционного характера, онкологии, аутоиммунных заболеваний, ВИЧ, СПИДа и прочих патологий, для которых характерно резкое снижение иммунной защиты организма.
Процесс развития патологии обычно сопровождается выраженной симптоматикой, поэтому диагностировать проблему не составит труда. На присутствие в полости рта гнойного воспаления указывают следующие сопутствующие симптомы:
- тупая тянущая боль, которая может приобретать пульсирующий характер. Приступами проявляется острая болезненность,
- горьковатый или металлический привкус во рту,
- повышенная реакция зубных тканей на температурные и механические раздражители,
- увеличение лимфатических узлов в области шеи,
- отечность слизистой вблизи очага воспаления,
- потеря аппетита, жар и озноб, повышение температуры тела,
- головные боли, бессонница, общий упадок сил,
- покраснение воспаленных мягких тканей,
- выделение гнойного экссудата из десны,
- появление неприятного запаха из полости рта.

Постепенно интенсивность проявления выше перечисленных симптомов ослабевает. Однако это вовсе не означает, что воспаление проходит без посторонней помощи. Чаще всего это связано с отмиранием нерва и корня, на фоне чего инфекция продолжает прогрессировать, но уже без яркой симптоматики. При худшем развитии событий инфекция распространится на челюстною кость.
Также улучшение состояния пациента может наступить после прорыва гнойника. Происходит спад отечности, опухшая щека уменьшается в размерах, проходит озноб и признаки воспалительного процесса. Но проблема не решена – патология приобрела хронический характер, что может привести к рецидиву и образованию свища 1 . В любом случае необходимо проконсультироваться со стоматологом и обеспечить грамотную профилактику заболевания.
В рамках диагностики врач внимательно изучает внешние проявления болезни, при необходимости отправляет пациента на рентген-обследование. Перед тем, как приступить к лечению, требуется выяснить, с какой формой абсцесса мы имеем дело. Ниже приведена базовая классификация заболевания.
В этом случае поражение затрагивает только мягкие десневые ткани, но не распространяется на периодонтальные связки. При проникновении в более глубокие слои инфекция может спровоцировать воспаление надкостницы, и тогда развивается флюс, который сопровождается образованием гнойной шишки на десне. Среди наиболее частых причин патологии выделяют травмирование мягких тканей, например, в результате слишком интенсивной чистки зубов или повреждения рыбной косточкой. Сначала краснеет и отекает ограниченный участок, и уже на вторые сутки начинается процесс роста новообразования с возможным выделением гноя при надавливании.
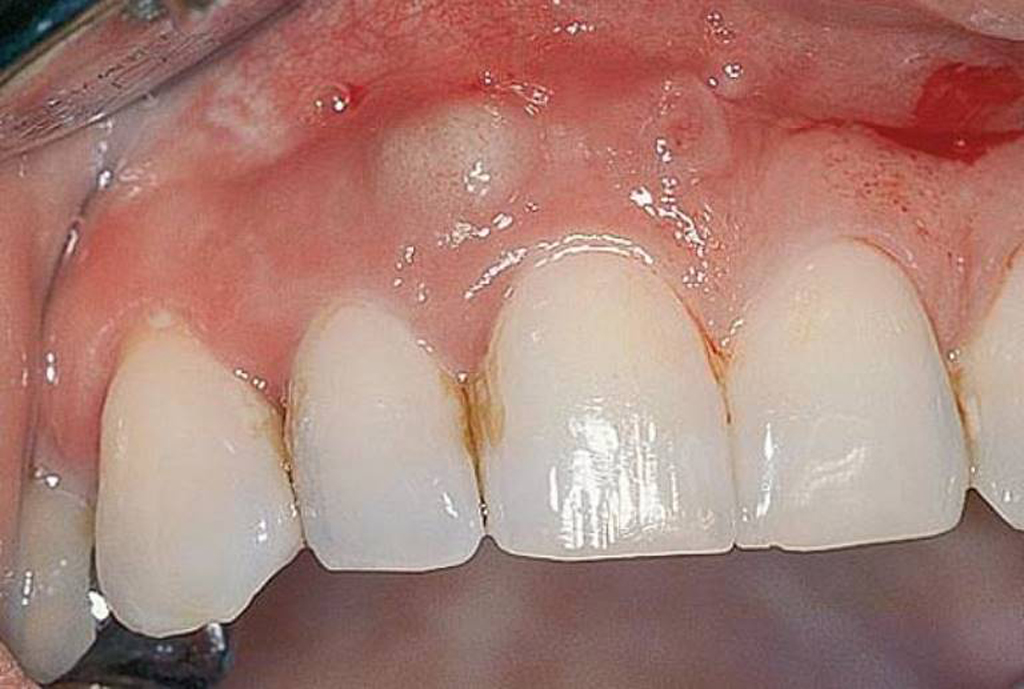
При периапикальном абсцессе воспалительные процессы развиваются в пульпе зуба. Пациент испытывает притупленную ноющую боль в одном месте, возможно появление неприятного запаха изо рта. Среди прочих сопутствующих проявлений эксперты выделяют общий упадок сил, озноб, повышение температуры тела. Важно успеть провести вскрытие до момента серьезного поражения нерва – в таком случае есть шанс спасти зуб.
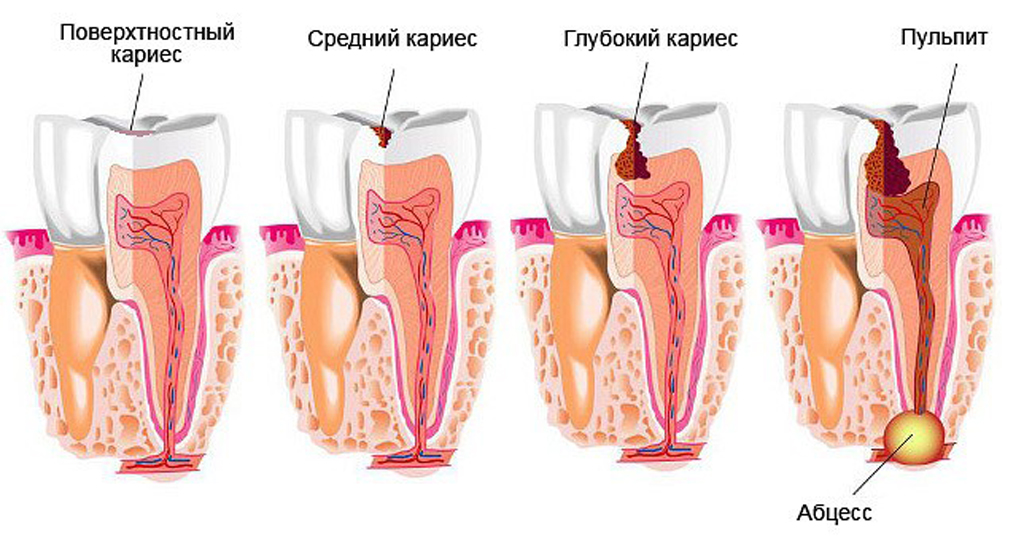
Инфекция через альвеолярную кость постепенно пробирается ближе к корню зуба. В результате появляется резкая острая боль при механическом воздействии на слизистую в области очага поражения. Также повышается чувствительность к температурным перепадам. Параллельно с этим происходит концентрация гнойного экссудата в зубодесневом кармане. На запущенных стадиях может отмечаться патологическая подвижность зубов. Действовать нужно быстро, чтобы избежать нежелательных последствий, в том числе и полной потери зуба.
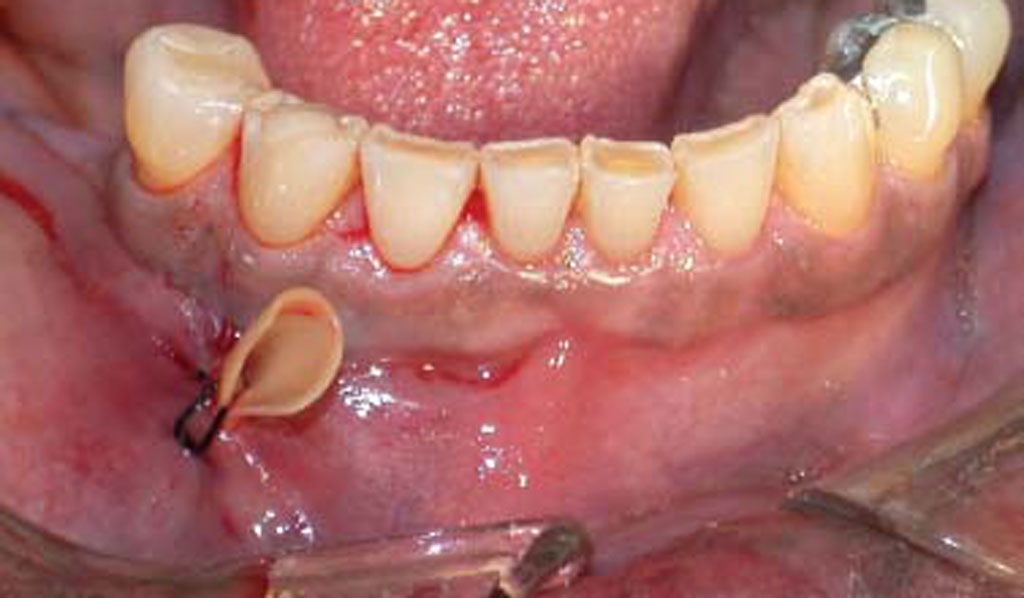
После хирургического вмешательства обязательно назначается курс антибиотиков – это необходимо, чтобы предупредить дальнейшее развитие и распространение инфекции. Обычно назначают прописывают широкого спектра действия, например, «Линкомицин» для детей до 6 лет или «Амоксициллин» для взрослых пациентов. Курс в среднем занимает около недели. Если процесс реабилитации протекает без осложнений, на восстановление пораженных тканей уходит около 5 дней.
После вскрытия гнойника и фиксации дренажной системы специалист может назначить антисептические полоскания. Это специальные аптечные средства, которые способствуют остановке воспалительных процессов, обеспечивают антибактериальную обработку и стимулируют процесс восстановления поврежденных тканей. Вместо готовых ополаскивателей можно использовать настои и отвары из лечебных трав, но только после согласования с лечащим врачом.

Прием болеутоляющих – это лишь попытка облегчить свое состояние, но никак не решение проблемы. Допускается выпить одну таблетку, чтобы снять острый симптом до момента визита к врачу. Также обезболивающие назначаются в послеоперационный период. Среди наиболее популярных препаратов данной категории эксперты в области стоматологии выделяют следующие средства:
- «Ибупрофен» – допускается прием 3-4 таблеток в день. Препарат в таблетированной форме противопоказано давать детям до 6 лет, а свечи и суспензию – малышам до 3-х месяцев,
- «Анальгин» – назначается в дозировке 0,5-2 таблетки за раз, но не более 8 в сутки. Давать средство ребенку можно только с разрешения врача. Препарат в таблетках разрешен детям от 10 лет, свечи – от года,
- «Парацетамол» – максимальная суточная дозировка соответствует 8 таблеткам – с 12 лет. Специально для маленьких пациентов выпускается детский «Парацетамол» для деток от 2-х лет.
Перед тем, как принимать какие-либо медикаменты, стоит проконсультироваться со своим лечащим врачом. Нельзя злоупотреблять болеутоляющими непосредственно перед походом к стоматологу, поскольку это может исказить клиническую картину.
Чтобы в домашних условиях снять острые проявления патологического процесса, для начала нужно приложить к пораженному участку холод. Это поможет немного снять отечность и болезненность. Что же касается терапии народными средствами, то она допускается только с разрешения врача. Заниматься самолечением нельзя ни в коем случае, потому как иначе можно спровоцировать усиление симптомов и развитие опасных осложнений.

Важно! Пародонтальный абсцесс нельзя нагревать – согревающие компрессы только усилят воспаление и поспособствуют его более стремительному распространению.
Если лечащий врач дал добро на применение средств на основе лечебных трав, можно приготовить отвар из целебного сбора. Для этого достаточно взять по чайной ложке дубовой коры, крапивы, шалфея и корня аира, все компоненты залить 1 л кипятка и оставить отвар на пару часов. Далее средство процеживают и используют для периодического полоскания рта в течение дня.
Воспаление может начать развиваться буквально в любом участке челюсти, и довольно часто оно возникает в области зубов мудрости. Разрушение последних происходит очень быстро, поскольку нередко развитию патологии способствуют кариозные процессы, вызванные неудовлетворительной гигиеной ротовой полости.
«У меня так зуб мудрости лез, вместе с абсцессом. Когда появилась тянущая тупая боль, я решила, что это просто восьмерка лезет. Но с каждым днем боль усиливалась, а десна раздувалась. Страшно не хотела идти с этим к врачу, так как прекрасно понимала, что придется удалять. В общем обратилась к стоматологу только на третий день. Мне разрезали десну, вскрыли абсцесс, установили дренаж. Экстракцию назначили через неделю – нужно было, чтобы воспаление прошло. Саму операцию проводили под седацией, поэтому я ничего не почувствовала и даже не запомнила. А с абсцессом главное не тормозить и сразу ехать к врачу!»
Людмила К.Н., г. Челябинск, из переписки на форуме woman.ru
В большинстве случаев процесс прорезывания и роста восьмерок происходит неправильно, из-за чего страдают соседние зубы. Поэтому чаще всего при формировании абсцесса назначают удаление восьмерки. И даже после экстракции остается риск дальнейшего прогрессирования патологии, поскольку открытая ранка становится идеальное средой для размножения бактерий. Поэтому после процедуры врач должен провести тщательную дезинфекцию тканей и назначить антибиотики.
Нежелательные последствия могут развиться даже после лечения, поэтому так важно строго следовать всем инструкциям и предписаниям специалиста. Если же слишком долго оттягивать поход к врачу, можно столкнуться с серьезными осложнениями:
- поражение костной ткани челюсти с риском дальнейшего распространения инфекции по всему телу и развития общей интоксикации организма,
- воспаление легких и другие патологии дыхательной системы,
- менингит – развивается на фоне длительного течения болезни,
- образование свища с постоянным выделением гноя, что чревато опасными инфекционными осложнениями,
- воспаление костного и головного мозга, остеомиелит на поздних стадиях.
Потеря зубов случается на запущенных стадиях патологии. В результате повышается риск деформации лица, развития сепсиса и серьезных системных заболеваний.
Избежать проблемы можно, но для этого придется обеспечить грамотную гигиену полости рта и уделять должное внимание профилактике, особенно во избежание рецидивов, если вы уже сталкивались с подобной проблемой. Итак, эксперты приводят следующие рекомендации на этот счет:
- нужно чистить зубы дважды в день, ополаскивать полость рта после еды, пользоваться зубной нитью,
- раз в полгода следует проходить профессиональную чистку от налета и зубного камня в кабинете стоматолога,
- при кариесе, сколах, повреждениях мягких тканей полости рта, повышенной чувствительности эмали и подвижности зубов нужно своевременно обращаться за квалифицированной помощью,
- также нужно следить за здоровьем организма в целом, укреплять иммунитет и не допускать развития заболеваний ЛОР-органов.
Для усиления гигиены не лишним будет приобрести ирригатор – это специальное устройство, которое обеспечивает мощную подачу струи воды и воздуха для эффективного очищения труднодоступных мест. Также не забывайте каждые полгода посещать кабинет стоматолога для прохождения плановых профилактических осмотров.
- Биберман Я.М., Стародубцев B.C., Литовкина Т.М. Изменение состава и свойств микрофлоры при абсцессах и флегмонах челюстно-лицевой области, 1991.
Добрый день! Если на десне выступила гнойная шишка, к стоматологу какой специализации лучше обратиться?
источник
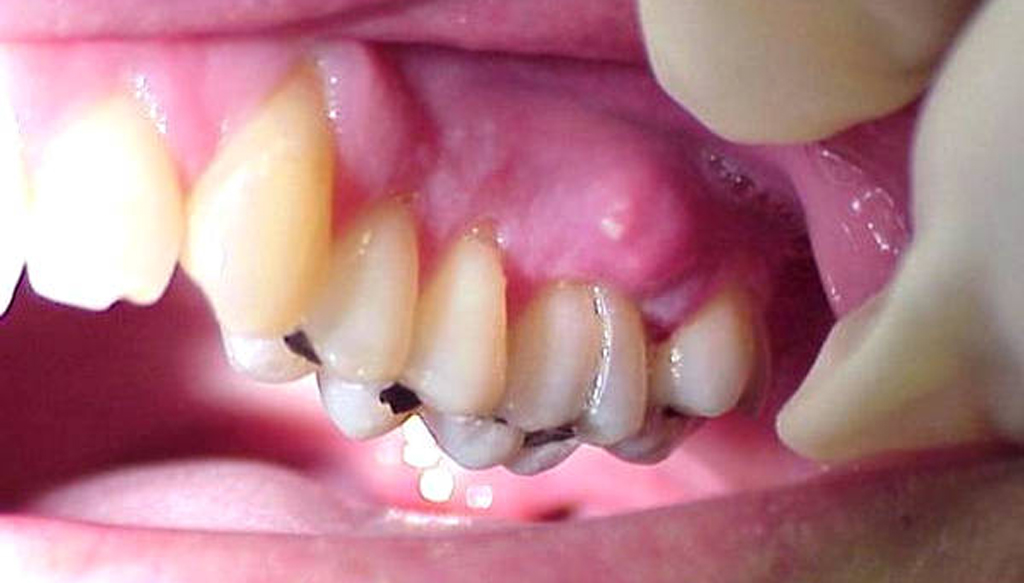
Установка коронки может привести к различным осложнениям. Наиболее распространенная патология, возникающая после протезирования, — локальный гингивит, поражающий мягкие ткани в месте прикрепления искусственного зуба. При отсутствии своевременной терапии заболевание способно перерасти в серьезную проблему, поэтому важно знать, как лечить воспаление десны под коронкой.
Многие пациенты игнорируют начальные признаки болезни, не зная, что делать, если под коронкой воспалилась десна, и считая дискомфорт временным явлением. О развитии патологического процесса могут свидетельствовать следующие тревожные признаки:
- Болезненность в области прикорневых каналов или под коронкой. Если не был удален нерв, то болеть может и сам зуб.
- Отек десны.
- Запах изо рта.
- Периостит или флюс — воспаление, сопровождающееся отеком и болью.
- Свищ — отверстие в опухшей десне, через которое вытекает гной. Проглатывание гнойных масс грозит распространением инфекции по всему организму.
- Киста — при прогрессировании заболевания в верхней части корня образуется заполненная гноем и покрытая фиброзной оболочкой полость.
При отсутствии эффективной терапии инфекция переходит на здоровые зубы, которые могут начать разрушаться и выпадать. Повреждение надкостницы постепенно приводит к деформации челюсти.
Патология может возникнуть как из-за полученной травмы, так и при нарушении технологии проведения манипуляций. Наиболее распространенные причины возникновения воспалительных процессов:
- Плохая фиксация коронки. Если между протезом и зубом остался зазор, туда попадают частицы пищи, которые вызывают размножение бактерий.
- Попадание инородного тела. При несоблюдении правил работы с инструментами стальные иглы могут сломаться и застрять внутри зуба. Это может произойти при использовании старого оборудования, сильном искривлении корневых каналов или превышении времени застывания наполнителя во время пломбировки.
- Перфорация корня. Если врач случайно травмировал корень зуба во время протезирования, в месте повреждения развивается воспалительный процесс. Чтобы своевременно обнаружить патологию, рекомендуется делать рентген не только перед началом лечения, но и после него.
- Некачественное депульпирование. Перед установкой металлокерамической или цельнолитой коронки следует удалить зубной нерв. Если депульпация была сделана небрежно или канал негерметично запломбирован, в тканях размножается патогенная микрофлора.
- Сахарный диабет, нарушение функционирования сердечно-сосудистой системы или органов пищеварения.
- Слабый иммунитет.
- Нарушение гормонального баланса.
- Недостаток витаминов и минеральных веществ.
- Несоблюдение правил гигиены.
- Превышение допустимого срока службы протеза.
Если после установки коронки болит десна, сначала необходимо оценить состояние пораженной области. Для этого используются следующие способы:
- Стоматологический осмотр. Врач исследует ротовую полость, выявляя наличие отеков возле коронок, кровянистых выделений, смещения коронки, опухолей, язв, свищей. Оценивается качество обточки протеза в месте его соединения с десной. Отек можно выявить, надавив краем инструмента на десну. При патологии образуется след, не исчезающий некоторое время.
- Рентген. На готовом снимке отображается область, пораженная инфекцией, наличие в полости зуба инородных частиц. Также можно определить качество пломбировки, увидеть кариес на труднодоступных участках резцов, обнаружить повреждение твердых тканей, абсцесс или кисту, невидимую при внешнем осмотре.
- При необходимости уточнения диагноза назначается компьютерная томография.
По результатам, полученным после диагностики, специалист понимает почему возникло воспаление вокруг коронки и принимает решение о необходимости снятия протеза. Без этого лечение может быть невозможно, например, если нужно удалить из десны под коронкой гной.
Если под коронкой развился пульпит, периодонтит или кариес, то в зубе просверливается отверстие, через которое удаляется нерв и обрабатывается пораженная полость. После этого канал заполняется лечебным составом и пломбируется.
При запущенном воспалительном процессе коронку и больной зуб удаляют. Повторно поставить протез возможно только после полного заживления десны, на которое уходит не менее двух месяцев.
Очистить полость рта от микробов позволяет полоскание перекисью водорода, растворами Фурацилина и Хлоргексидина.
Гнойные процессы устраняются с помощью антибиотиков. Для приема внутрь назначается Доксициклин и Амоксициллин. При легком течении заболевания используются местные средства — Гентамициновая мазь, Солкосерил, Метрогил Дента.
Если посещение стоматолога в ближайшее время невозможно, для снятия острой боли необходимо использовать анальгетики. При умеренном дискомфорте можно принять Аспирин, Парацетамол, Анальгин. При сильной болезненности помогают Найз, Ибупрофен, Кеторол.
На одноканальных зубах в некоторых случаях удается провести лечение не снимая протез. Но при таком способе могут возникнуть затруднения в процессе обработки всего канала и очистке пространства между коронкой и зубом. Метод применяется в качестве временной меры, когда вздулась десна, и невозможно произвести полноценную терапию.
Средства на основе натуральных компонентов могут использоваться как дополнение к основному лечению. Положительного эффекта позволяют достичь следующие рецепты:
- С листочка алоэ необходимо снять кожицу и приложить мякоть к больному месту. Может возникнуть жжение, которое скоро проходит.
- В стакане горячей воды нужно растворить чайную ложку соли и такое же количество соды. Средство тщательно размешивается, остужается до комфортной температуры и используется для полоскания после еды.
- Настой ромашки. Если опухла десна, столовую ложку измельченных высушенных соцветий ромашки следует залить 250 мл кипятка и оставить на 1 час. Остывший настой процедить и использовать для полоскания.
- Масло гвоздики. Необходимо пропитать средством марлевый тампон и приложить к воспаленной области.
Часто пациенты сами провоцируют возникновение патологии. Чтобы не думать о том, что делать, если болит десна под мостом, после закрепления протеза важно соблюдать ряд правил:
- Очищать зубы утром и вечером, после приема пищи полоскать рот отварами трав.
- Язык необходимо чистить специальными щетками, чтобы минимизировать количество микробов в ротовой полости.
- Удалить остатки пищи из труднодоступных мест можно при помощи ирригатора.
- Регулярное проведение профилактического осмотра у стоматолога позволяет вовремя заметить начальные проявления болезни.
- Разгрызание твердых продуктов способно повредить коронки.
- Удаление зубного камня должно производиться в стоматологическом кабинете. Профессиональная очистка уменьшает вероятность развития воспаления.
При возникновении болезненных ощущений необходимо при первой возможности обратиться к врачу. Специалист проведет осмотр и скажет, что делать, если болит десна под коронкой. Попытка заглушить боль и самостоятельно снять воспаление может привести к развитию серьезных осложнений.
Если остались вопросы по теме статьи, задайте их в комментариях ниже. На них бесплатно отвечает стоматолог общей практики Равчеева Ю.А. с опытом работы 14 лет. Помните, что поставить диагноз и назначить лечение врач может только после осмотра!
источник


