История болезни
Рожа буллезно-геморрагическая, левой нижней конечности, средней степени тяжести, первичная. Хроническая венозная недостаточность нижних конечностей, микоз стоп. Подкожный абсцесс на средней трети левой голени
Московская медицинская академия им.И.М. Сеченова
Кафедра инфекционных болезней
Пенсионерка, инвалид II группы.
Место жительства – г. Москва
Дата поступления – 18 мая 2003 года (2-ой день болезни)
Диагноз направившего учреждения – рожа левой нижней конечности
Жалобы на момент курации (3-ий день болезни):
— На чувство распирания, напряжения нижней конечности,
— На покраснение, увеличение в объеме левой голени,
— На слабость, недомогание, головную боль, потерю аппетита.
Считает себя больной с 17 мая 2003 года, когда отметила покраснение и боль в ранке, расположенной в средней трети голени, полученной 16 числа. Пользовалась бактерицидным пластырем. Ночью с 17 на 18 мая поднялась температура до 39 о С, по поводу чего принимала аспирин-упса без эффекта. Днем 18-го мая была 2-х кратная рвота, не приносящая облегчение, отсутствовал аппетит, появились чувство распирания, напряжения нижней конечности, покраснение, увеличение в объеме левой голени и боль в левом паху. Вечером этого дня бригадой скорой помощи больная была госпитализирована в инфекционную больницу №2.
До настоящего случая никогда раньше рожей не страдала.
Больная указывает, что за 16 мая (за 1 день до болезни) поранила кожу средней трети голени (ранка до 1 см).
Контакт с больными рожей, скарлатиной, ангиной, хроническим тонзиллитом и простудными заболеваниями в течение недели до болезни отрицает.
В детстве росла и развивалась нормально. Образование высшее. Работала экскурсоводом по Москве.
Питание не регулярное. Проживает в отдельной квартире. Жилищно-бытовые условия хорошие. Домашнее животное – кот.
Перенесенные заболевания – эпидемический паротит, ангины, хронический тонзиллит, пневмонии, частые простудные заболевания. Больная указывает на изменения показателей сахара в анализах, характер которых точно указать не может.
Наследственность: генетическую предрасположенность к роже отрицает.
Аллергологический анамнез: не отягощен.
Вредные привычки: отрицает.
Гинекологический анамнез: менопауза с 50 лет.
Настоящее состояние больного (3-ий день болезни):
Общее состояние средней тяжести. Положение активное. Сознание ясное. Выражение лица спокойное. Телосложение гиперстеническое.
Кожа и слизистые оболочки (вне очага): цвет кожи и видимых слизистых розовый, на ногах очаги гиперпигментации чередующиеся с очагами гипопигментации. Эластичность кожи нормальная. Кожные покровы на нижних конечностях сухие. Тип оволосения женский. Рост волос уменьшен на нижних конечностях. Ногти на ногах изменены по типу онихомикза.
Подкожная клетчатка (вне очага):развита чрезмерно, распределена равномерно. Отеков нет.
Лимфатическая система (вне очага): жалоб нет. Пальпируются заднешейные единичные лимфатические узлы, размером до 0,5 см, безболезненные, не спаянные с кожей и окружающими тканями.
Мышечная система:жалоб нет. Развитие мышечной системы умеренное; тонус мышц нормальный; мышечная сила нормальная. Болезненности при движении и пальпации нет.
Костная система:жалоб нет. Конфигурация суставов нормальная. Болезненности при пальпации нет.
При осмотре передней поверхности шеи изменений не отмечается. Щитовидная железане пальпируется. Симптомы Грефе, Кохера, Мебиуса, Дальримпля, Штельвига отрицательные.
Дыхание через нос свободное. Выделений из носа нет. Носовые кровотечения, боли у корня носа, на местах лобных пазух и гайморовых полостей отсутствуют.
Гортань: форма нормальная; при пальпации болезненности нет. Голос чистый.
Грудная клетка: при осмотре форма грудной клетки цилиндрическая. Правая и левая половины грудной клетки симметричны, движение одновременное.
Тип дыхания грудной. Число дыханий в минуту – 15.
При пальпации болезненности нет. Эластичность хорошая. Голосовое дрожание не изменено.
Сравнительная перкуссия: в симметричных участках грудной клетки звук ясный легочный. Очаговых изменений перкуторного звука нет.
Верхние границы: спереди – над ключицами на 3 см.
сзади – на уровне остистого отростка 7 шейного позвонка.
Нижние границы: справа слева
По окологрудинной линии – 5 межреберье —
По среднеключичной линии – 6 ребро —
По пер. подмышечной линии – 7 ребро 7 ребро
По ср. подмышечной линии – 8 ребро 8 ребро
По задн. подмышечной линии – 9 ребро 9 ребро
По лопаточной линии– 10 ребро 10 ребро
По околопозвоночной линии – остистый отросток 11 грудного позвонка
Подвижность нижнего края легких – 3,5 см.
Аускультация легких: дыхание везикулярное. Бронхофония не изменена.
Система органов кровообращения.
Жалобы на одышку, боли за грудиной жгучего характера, возникающие минимальной физической нагрузке, копирующиеся приемом нитроглицерина.
При осмотре область сердца не изменена. Верхушечный толчок не визуализируется, области шеи отмечается пульсация сосудов.
При пальпации верхушечный толчок ограниченный, локализуется на 1 см кнаружи от среднеключичной линии в 5 межреберье.
Левая: на 1 см кнаружи от среднеключичной линии в 5 межреберье.
Правая: на 0,5 см кнаружи от правого края грудины.
Конфигурация сердца не изменена. Поперечник сосудистого пучка – 4 см.
Аускультация сердца: акцент II тона над аортой, шумов нет, ритм правильный, ЧСС = 84 уд. в мин.
Пульс: одинаковый на правой и левой руке. Пульс ненапряженный, нормального наполнения, частота – 84 в минуту.
Артериальное давление – 140/80 мм.рт.ст.
При осмотре периферических артерий и вен – выявляется хроническая венозная недостаточность нижних конечностей.
Система органов пищеварения.
Осмотр полости рта: запах обычный. Язык с бело-серым налетом, нормальной величины и формы, сосочковый слой выражен умеренно.
Живот округлой формы. Брюшная стенка не участвует в акте дыхания. Патологической перистальтики нет.
Перкуссия живота: отмечается тимпанит различной степени выраженности.
Пальпация: при поверхностной ориентировочной пальпации живот мягкий, безболезненный. Симптом Щепкина-Блюмберга отрицательный. При глубокой методической пальпации по Образцову-Стражеско отделы кишечника не пальпируются.
Аускультация живота: нормальные перистальтические шумы. Шум трения брюшины отсутствует.
Область правого подреберья не изменена.
Верхняя граница соответствует нижней границе правого легкого.
По пер. подмышечной линии – 10 ребро.
По среднеключичной линии – по нижнему краю правой реберной дуги.
По срединной передней линии – на 5 см. ниже основания мечевидного отростка.
Левая граница: не выступает за левую окологрудинную линию по краю реберной дуги.
По пер. подмышечной линии – 12 см.
По среднеключичной линии – 11 см.
По окологрудинной линии – 10 см.
Пальпация печени: печень не пальпируется.
Болезненность при пальпации в точке желчного пузыря отсутствует. Симптомы Ортнера, Захарьина, Василенко, Мерфи, Мюсси-Георгиевского отрицательные.
Область левого подреберья не изменена.
Перкуссия селезенки: расположена между 9 и 11 ребрами. Передний полюс не выступает из-под края реберной дуги. Длинник – 8 см. Поперечник – 6 см. Селезенка не пальпируется.
При пальпации поджелудочной железы болезненности нет. Железа не увеличена. Симптомы Воскресенского, Шоффара, Дежардена, Мейо-Робсона отрицательные.
При осмотре области почек патологических изменений не обнаружено. Симптом поколачивания по поясничной области справа и слева отрицательный. Почки не пальпируются. Болезненность при пальпации в области верхних и нижних мочеточниковых точек отсутствует.
Мочевой пузырь перкуторно не выступает над лонным сочленением.
Больная правильно ориентирована в пространстве, времени, собственной личности. Общается с врачом охотно. Восприятие не нарушено. Внимание не ослаблено. Память сохранена. Интеллект высокий. Мышление не нарушено. Настроение ровное. Поведение адекватное. Сон не нарушен.
Патологии черепно-мозговых нервов, двигательной сферы и чувствительной сферы нет. Вегетативная система: глазные симптомы отсутствуют; дермографизм красный, нестойкий; потоотделение умеренное.
Менингиальная симптоматика: симптомов обще мозговых (головных болей, тошноты, обмороков, головокружения), гиперэстезии, натяжения (Кернига, Брудзинского, ригидности затылочных мышц), реактивных болевых феноменов нет.
Status localis(3-ий день болезни).
Левая нижняя конечность увеличена в объеме за счет отека. На коже левой голени – эритема с четкими неровными (в виде «языков пламени») границами, возвышающаяся над здоровой кожей, горячая на ощупь. По медиальной поверхности голени — обширная геморрагическая сыпь сливного характера. По латеральной и задней поверхности расположены мелкие плоские буллы с серозным содержимым. В средней трети голени на месте вскрытого подкожного абсцесса наложена повязка.
Паховые лимфатические узлы увеличены до 2 см, при пальпации безболезненные, не спаяны друг с другом, с окружающими тканями и кожей.
4. Биохимический анализ крови.
7. Определение группы крови и резус-фактора.
8. Рентгенологическое исследование органов грудной клетки.
неизмененные в большом кол-ве
Эпителиальн кл. – в неб. кол-ве
Рентгеновское исследование грудной клетки:
Легкие эмфизематозны. Диффузный пневмосклероз. Корни содержат единичные кальцинаты. Синусы и диафрагма без особенностей. Сердце аортальной формы, аорта кальцинированна.
Дневник курации (5-ый день болезни):
Жалобы: на покраснение и увеличение в объеме левой голени.
Объективно: состояние больной относительно удовлетворительное, положение активное. Температура – 35,9 о С. отеков (вне очага) нет. Над легкими перкуторно звук ясный, легочный. Дыхание везикулярное. Частота дыхания – 16/мин. ЧСС – 84 уд/мин. АД – 140/80 мм рт ст, пульс – 84, ритм правильный. Акцент второго тона над аортой. Живот мягкий, безболезненный. Стул регулярный. Мочеиспускание не нарушено.
Status localis: левая конечность увеличена в объеме за счет отека. Эритема угасает, отек спадает, по медиальной поверхности голени геморрагии сливного характера. В средней трети голени на месте вскрытого подкожного абсцесса наложена повязка. Паховые лимфатические узлы увеличены до 1,5 см, единичные, безболезненные при пальпации, не спаяны друг с другом, с окружающими тканями и кожей.
Основное заболевание:Рожа буллезно-геморрагическая, левой нижней конечности, средней степени тяжести, первичная.
Фоновые заболевания: Хроническая венозная недостаточность нижних конечностей, микоз стоп.
Сопутствующие заболевания:Подкожный абсцесс на средней трети левой голени. ИБС: стенокардия напряжения IIф. к.
Острое начало заболевания с симптомов общей интоксикации: лихорадки, рвоты не приносящей облегчение, головной боли, потери аппетита; появление впоследствии типичного очага в типичном месте: на отечной голени эритема с четкими неровными (в виде «языков пламени») границами, возвышающаяся над («наступающая на») здоровой кожей, горячая на ощупь, на медиальной поверхности голени — обширная геморрагическая сыпь сливного характера, латеральной и задней поверхности — мелкие плоские буллы с серозным содержимым, увеличение паховых лимфатических узлов указывает нам на развитие у больной буллезно-геморрагической формы рожи.
Рана, полученная за день до заболевания вследствие травмы голени, послужила входными воротами для инфекции.
Данные анамнеза жизни: ангины, хронический тонзиллит и тонзиллэктомия, указывают на сенсибилизированность больной к стрептококку и возможность эндогенного заноса инфекции в очаг. Характерно для рожи и наличие у больной таких фоновых заболеваний как микоз, хроническая венозная недостаточность нижних конечностей, нарушение обмена глюкозы.
Лихорадка до 39 о С, 2-х кратная рвота, рвота, выраженные симптомы интоксикации, но отсутствие помрачения сознания характеризует степень тяжести рожи как среднетяжелая.
Отсутствие эпизодов заболевания раньше характеризует рожу как первичную.
Отсутствие постепенно нарастающей интоксикации, образования плотного болезненного инфильтрата с флюктуацией, гиперемии кожи, не имеющей четких границ и наиболее интенсивной в центре инфильтрата, выраженной болезненности в покое, ограничивающей пассивные и активные движения отвергает переход подкожного абсцесса во флегмону подкожно-жировой клетчатки.
Наличие лихорадки, интоксикации и регионарного лимфаденита, наряду с отеком, эритемой и выраженной инфильтрации кожи, отсутствие эрозированных участков с мокнутием, сильного зуда в области пораженного участка — свидетельствуют против диагноза экземы.
Отрицательный аллергический анамнез и отсутствие контакта с физическими и химическими агентами-раздражителями, наличие лихорадки и интоксикации отрицает диагноз дерматита.
Узловатая эритемана голени отвергается за счет отсутствия кожных изменений представленых плотными, умеренно болезненными при пальпации узлами, несколько возвышающимися над поверхностью, кожа над которыми гиперемирована и постепенно приобретающая синюшный цвет.
Флебиты и тромбофлебиты поверхностных венотрицаются из-за отсутствия болей по ходу сосудов, гиперемия кожи в виде полос и пятен над пораженными венами, а при их пальпации – уплотнения в виде узелков и шнуров, наличия регионарного лимфаденита, фибрильной лихорадки и симптомов интоксикации.
Локализация процесса на нижней конечности, кожных проявлений виде укуса насекомого переходящего в типичный сибиреязвенный карбункул с багровым ободком вокруг, высыпания «дочерних» пузырей вокруг струпа и «студневидного» отека кожи, отсутствие данных эпиданамнеза позволяют опровергнуть диагнозы кожной формы сибирской язвы.
Для эризепилойда характерно наличие характерного эпидемического анамнеза, локализации не верхних конечностях и проявлений в виде эритемы красного цвета с синюшным оттенком, неизмененной местной температуры по сравнению со здоровой кожей, распространяющейся на межфаланговые суставы, с ограничением их активных и пассивных движений, незначительными явлениями интоксикации. Все это отсутствует у данной больной, поэтому диагноз свиной рожи можно исключить
Этиология и патогенез рожи.
Рожа — инфекционная болезнь, протекающая в острой и хронической форме, вызываемая b-гемолитическим стрептококком группы А и характеризующаяся очаговым серозным или серозно-геморрагическим воспалением кожи, слизистых оболочек, лихорадкой и обще токсическими проявлениями.
Больные рожей малоконтагиозны. Женщины болеют рожей чаще мужчин, особенно рецидивирующей формой заболевания. Более чем в 60% случаев рожу переносят люди в возрасте 40 лет и старше.
Первичная рожа, повторная рожа и так называемые поздние рецидивы болезни (спустя 6-12 месяцев и позднее) являются острым циклическим инфекционным процессом, возникающим в результате экзогенного инфицирования b-гемолитическим стрептококком группы А. Источником инфекции при этом являются как больные разнообразными стрептококковыми инфекциями, так и здоровые бактерионосители стрептококка. Основной механизм передачи — контактный (микротравмы, потертости, опрелость кожи и др.). Определенное значение имеет и воздушно-капельный механизм передачи стрептококка с первичным поражением носоглотки и последующим заносом микроба на кожу руками, а также лимфогенным и гематогенным путем.
Рецидивирующая рожа с возникновением ранних и частых рецидивов болезни формируется после перенесенной первичной или повторной рожи вследствие неполноценного лечения, наличия неблагоприятных фоновых и сопутствующих заболеваний (варикозная болезнь вен, микозы, сахарный диабет, хронические тонзиллиты, синуситы и др.), развития вторичной иммунологической недостаточности, дефектов неспецифической защиты организма. Образуются очаги хронической эндогенной инфекции в коже, регионарных лимфатических узлах. Наряду с бактериальными формами стрептококка группы А при хронизации процесса большое значение имеют также L-формы возбудителя, длительное время персистирующие в макрофагах кожи и органах мононуклеарно-фагоцитарной системы. Реверсия L-форм стрептококка в исходные бактериальные формы приводит к возникновению очередного рецидива болезни.
Рожа протекает обычно на фоне выраженной сенсибилизации к b-гемолитическому стрептококку, сопровождается формированием фиксированных иммунных комплексов в дерме, в том числе и периваскулярно. При инфицировании стрептококком болезнь развивается лишь у лиц, имеющих к ней врожденную или приобретенную предрасположенность. Инфекционно-аллергический и иммунокомплексный механизмы воспаления при роже обусловливают его серозный или серозно-геморагический характер. Присоединение гнойного воспаления свидетельствует об осложненном течении болезни.
Как правило, инфицированию стрептококками подвергается поврежденная кожа. В отдельных случаях заболевание возникает и без нарушения целостности покровов. Микробы попадают на кожу от людей, являющихся источником гноеродных микробов (экзогенная инфекция), или же проникают различными путями (гематогенно, воздушно-капельно, посредством контакта) из очагов собственного организма (эндогенная инфекция). Во всех случаях обязательным условием для возникновения заболевания является наличие к нему предрасположенности. Предполагается, что в ее основе лежит сенсибилизация определенных участков кожи к антигенам стрептококка.
Клиническая классификация рожи основана на характере местных изменений (эритематозная, эритематозно-буллезная, эритематозно-геморрагическая, буллезно-геморрагическая), на тяжести клинических проявлений (легкая, среднетяжелая и тяжелая), на кратности возникновения заболевания (первичная, рецидивирующая и повторная) и на распространенности местных поражений организма (локализованная, распространенная и метастатическая).
Инкубационный период при роже продолжается от нескольких часов до 5 сут. Заболевание начинается остро с появления озноба, общей слабости, головной боли, мышечных болей, в ряде случаев — тошноты и рвоты, тахикардии, а также повышения температуры тела до 39,0-40,0оС. У отдельных больных развивается делириозное состояние, судороги и явления менингизма. Через 12-24 ч с момента заболевания присоединяются местные проявления заболевания — боль, гиперемия и отек пораженного участка кожи. Местный процесс при роже может располагаться на коже лица, туловища, конечностей и в отдельных случаях — на слизистых оболочках.
При эритематозной формерожи пораженный участок кожи характеризуется эритемой, отеком и болезненностью. Эритема имеет равномерно яркую окраску, четкие границы, тенденцию к периферическому распространению и возвышается над интактной кожей. Ее края неправильной формы (в виде зазубрин, «языков пламени» или другой конфигурации). В последующем на месте эритемы может появляться шелушение кожи.
Эритематозно-буллезная формазаболевания начинается так же, как и эритематозная. Однако спустя 1-3 сут с момента заболевания на месте эритемы происходит отслойка эпидермиса и образуются различных размеров пузыри, заполненные серозным содержимым. В дальнейшем пузыри лопаются и на их месте образуются коричневого цвета корки. После их отторжения видна молодая нежная кожа. В отдельных случаях на месте пузырей появляются эрозии, способные трансформироваться в трофические язвы.
Эритематозно-геморрагическая форма рожи протекает с теми же симптомами, что и эритематозная. Однако в этих случаях на фоне эритемы появляются кровоизлияния в пораженные участки кожи.
Буллезно-геморрагическаярожа имеет практически те же проявления, что и эритематозно-буллезная форма заболевания. Отличия состоят только в том, что образующиеся в процессе заболевания на месте эритемы пузыри заполнены не серозным, а геморрагическим экссудатом.
Кроме приведенной симптоматики рожи, отмечаются увеличение и болезненность регионарных по отношению к пораженному участку кожи лимфатических узлов (регионарный лимфаденит). Наряду с этим на коже между очагом воспаления и пораженными лимфоузлами появляются продольной формы изменения, сопровождающиеся гиперемией, уплотнением и болезненностью ее (лимфангит). Изменения периферической крови при роже сопровождаются лейкоцитозом, нейтрофилезом с палочноядерным сдвигом, повышением СОЭ. Общие симптомы заболевания (лихорадка, интоксикация и др.) сохраняются 3-10 сут. Их продолжительность в значительной мере определяется сроками начала рациональной этиотропной терапии. Воспалительные изменения кожи при эритематозной форме заболевания сохраняются 5-8 сут, а при других — 10-15 сут и более.
Легкая форма рожи характеризуется кратковременной (в течение 1-3 сут), сравнительно невысокой (до 39,0 о С) температурой тела, умеренно выраженной интоксикацией и эритематозным поражением кожи одной анатомической области.
Среднетяжелая формарожи протекает с относительно продолжительной (4-5 сут) и высокой (до 40,0оС) лихорадкой, выраженной интоксикацией (резкая общая слабость, сильная головная боль, анорексия, тошнота, рвота и др.) с обширным эритематозным, эритематозно-буллезным, эритематозно-геморрагическим поражением больших участков кожи.
Тяжелая форма рожи сопровождается большой продолжительности (более 5 сут) очень высокой (40,0оС и выше) лихорадкой, резкой интоксикацией с нарушением психического статуса больных (спутанность сознания, делириозное состояние), эритематозно-буллезным, буллезно-геморрагическим поражением обширных участков кожи, часто осложняющимся флегмонозными, гангренозными явлениями, сепсисом, пневмонией, инфекционно-токсическим шоком, инфекционно-токсической энцефалопатией и др.
Рецидивирующей считается рожа, возникшая на протяжении 2 лет после первичного заболевания на прежнем участке покровов. Повторная рожа развивается более чем через 2 года после предыдущего заболевания. Рецидивирующая рожа наблюдается в 15-45% случаев (реже встречается у молодых людей и чаще — у пожилых). Чаще всего она локализуется на нижних конечностях, кожа которых чаще других участков тела подвергается травматическим воздействиям и сопутствующим болезням. В наибольшей степени рецидивированию рожи способствует нерациональное лечение первично возникшего заболевания, грибковые, гнойничковые поражения, хронические болезни кровеносных и лимфатических (слоновость, лимфостаз) сосудов, переохлаждения и профессиональные вредности.
Осложнения. В современных условиях они встречаются у больных, преимущественно с тяжелой формой заболевания. Чаще всего это флегмоны, абсцессы (флегмонозная и абсцедирующая рожа), некроз тканей пораженного участка (гангренозная рожа), тромбофлебиты, лимфедема – стойкий лимфостаз, фибредема – вторичная слоновость, инфекционно-токсическая энцефалопатия и инфекционно-токсический шок. У людей преклонного возраста, а также страдающих иммунодефицитным состоянием могут возникать вторичные пневмонии и сепсис.
Основой этиотропной терапии рожи является прием антибактериальных препаратов. При первичной роже препаратом выбора является пенициллин. Назначение этого антибиотика обусловлено высокой чувствительностью к нему стрептококка. Бактерицидное действие препарата заключается в подавлении синтеза клеточной стенки микроорганизма. Для снижения проницаемости сосудистой стенки и увеличение синтеза эндогенного интерферона назначается аскорутин. Для блокирования патогенного действия БАВ, имеющее место инфеционно-аллергический компоненте патогенеза рожи, и учитывая сенсибилизированность больной, ей назначается антигистаминный лекарственный препарат. Для ускорения разрешения очага и с целью профилактики осложнений больной показана физиотерапия.
Тактика в отношении абсцесса заключается в его вскрытии и назначении антибиотика широкого спектра действия.
Прогноз: то, что рожа первичная и больная получает адекватное лечение прогноз благопрятный, но учитывая возраст больной и наличие фоновых заболеваний возможен рецидив.
Рекомендации: рекомендовано лечение фоновых заболеваний, соблюдение правил личной гигиены, защита целостности кожных покровов.
источник
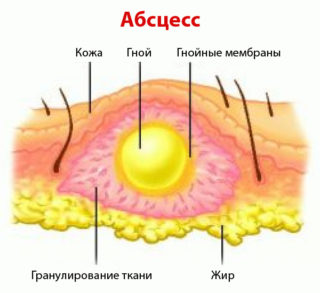
Абсцесс — инфекционное заболевание, при котором образуется заключенный в инфильтративную капсулу гнойный экссудат. Может развиваться в любых органах и тканях организма. Причиной развития воспалительного образования мягких тканей бедра является вызывающая нагноение бактериальная микрофлора. Абсцесс на бедре проявляется покраснением кожных покровов, отечностью, повышением температуры. Такой нарыв протекает с особенной болезненностью, так как в бедренных мышцах проходит много нервных окончаний.
Абсцесс бедра выглядит как скопление жидкости с четкой оболочкой, отделяющей гнойник от прилегающих тканей. Согласно МКБ (Международной классификации болезней) абсцесс, фурункул, карбункул относятся к одному классу заболеваний и соответствуют коду L02.
- протей;
- стафилококки (гемолитический, золотистый);
- стрептококки;
- синегнойная палочка;
- клебсиелла;
- кишечная палочка;
- легионелла;
- бактериоиды.
Отсутствие роста микрофлоры при посеве содержимого гнойника на питательные среды объясняется тем, что абсцесс бедра обусловлен возбудителями, которые нельзя обнаружить известными микробиологическими методами.
Проникновению в организм болезнетворных микроорганизмов способствуют следующие факторы, связанные с повреждением кожных покровов:
- обморожения;
- ожоги;
- пролежни;
- ранения;
- ссадины, царапины;
- открытые переломы;
- гематомы.
Высокая частота образования постинъекционных нарывов отмечается после внутримышечных уколов анаболических стероидов.
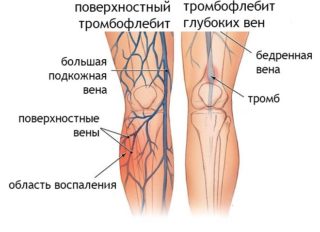
- флебит;
- тромбофлебит;
- атеросклероз;
- сахарный диабет;
- гипотиреоз;
- авитаминоз;
- нарушения метаболизма.
Вероятность образования капсулированных нагноений высокая при распространении патогенных возбудителей из хронических гнойных очагов с током крови по различным тканям.
По этиологии абсцессы бедра бывают инфекционные и асептические. Инфекционные нагноения вызывают бактерии. Асептические очаги возникают при попадании химических веществ, разрушающих ткани.
По месту локализации выделяют поверхностные и глубокие нарывы. Первые располагаются в подкожно-жировой клетчатке, протекают с симптомами воспалительной реакции. Поверхностные гнойники легко диагностировать — под слоем кожи над абсцессом виден гной. Чаще такие нарывы самопроизвольно вскрываются.
Глубокие абсцессы бедра локализуются в мышечной ткани, межмышечных пространствах или костях. Они отличаются слабовыраженными клиническими проявлениями, поэтому для выявления глубоких нагноений необходимо пройти обследование.

Появление выраженных симптомов свидетельствует о дальнейшем распространении инфекционного процесса, при котором возникает угроза развития сепсиса.
При глубоких абсцессах бедра симптомы воспаления и зыбление могут отсутствовать. Реакция организма обусловлена его интоксикацией продуктами распада тканей и токсинами бактерий. Признаки менее выражены. Наблюдается озноб, слабость, бессонница, головные боли, потеря аппетита. В лабораторных анализах имеются изменения показателей крови.
Выявление и дифференциация абсцессов бедра проводится с помощью лабораторных и аппаратных исследований:
- общий и биохимический анализ крови;
- бактериологический посев пунктата очага;
- УЗИ;
- рентгенография;
- КТ.
Пункция полости нарыва с последующим микробиологическим исследованием гноя позволяет определить вид возбудителя, а также изучить, к каким антибиотикам он восприимчив. Это поможет выбрать наиболее эффективную противомикробную терапию.

При ультразвуковом исследовании диагноз подтверждается в случае выявления полости, окруженной мембраной. Рентгенография, компьютерная томография помогают обнаружить характерные признаки внутрикостных нарывов.
Общее лечение гнойно-воспалительных заболеваний на бедре включает прием антибиотиков, снятие интоксикации организма, коррекцию иммунитета и обменных процессов. При поверхностных нарывах терапию проводят в амбулатории. Абсцессы на бедре до образования гнойной полости устраняют путем местной антисептической обработки.
Глубоко расположенные абсцессы подлежат оперативному лечению в хирургическом отделении. После антисептической обработки кожных покровов вскрывают полость абсцесса, очищают от гнойного содержимого и отмерших тканей, промывают дезинфицирующими растворами. Для полной санации абсцессов используют метод аспирации при помощи электроотсоса.
После удаления гноя устанавливают дренажные трубки. Особого внимания заслуживают комбинированные биологические дренажи. Они скомпонованы из материалов, одновременно оказывающих некролитическое, обеззараживающее и адсорбирующее действие.
Чтобы облегчить симптомы постинъекционного нарыва и ускорить его вскрытие в домашних условиях используют капустный лист или йод. Снять воспаление помогают компрессы со спиртовым раствором ацетилсалициловой кислоты и мазь из лука, меда, хозяйственного мыла.
Вовлечение в воспалительный процесс кровеносных сосудов грозит образованием кровотечений. Увеличение давления в полости нарыва приводит к повреждению оболочки, что способствует генерализации инфекционного процесса с развитием сепсиса и гнойных затеков.
Меры по предупреждению образования абсцессов бедра состоят в санации хронических инфекционных очагов, лечении иммунных и гуморальных заболеваний. При необходимости выполнения процедур с повреждением кожных покровов обязательна антисептическая обработка, предотвращающая попадание патогенной микрофлоры в мягкие ткани организма. Общие рекомендации по профилактике абсцессов включают сбалансированное полноценное питание, ведение здорового образа жизни.
Прогноз абсцедирования зависит от локализации нарыва, величины полости, вида возбудителя. Благоприятным исходом поверхностных гнойников считается самопроизвольное вскрытие. При несвоевременном обращении за медицинской помощью глубокие абсцессы могут прорываться внутрь организма, вызывая тяжелые осложнения: заражение крови и образование гнойных затеков.
При возникновении абсцессов бедра важно при первых признаках заболевания обратиться к врачу за медицинской помощью. Если вовремя не санировать гнойное образование, возникает риск разрушения ограничивающей очаг воспаления оболочки и распространения инфекционного процесса с кровотоком по всему организму.
Сердечно-сосудистый хирург высшей категории, флеболог, специалист УЗИ, Заслуженный врач РФ, доктор медицинских наук
Варикоз и все проблемы, связанные с бёдрами человека.
- Варикозная болезнь нижних конечностей.
- Постфлебитический синдром.
- Острый тромбофлебит.
- Трофические язвы.
- Тромбоз глубоких вен.
- Лимфэдема нижних конечностей.
- «Сосудистые звездочки».
- Облитерирующий атеросклероз сосудов нижних конечностей.
- Синдром диабетической стопы.
- Стенозы сонных артерий.
Высшее образование:
- 1985 — Военно-медицинская академия имени С. М. Кирова (лечебно-профилактическое дело)
- 1986 — Военно-медицинская академия имени С. М. Кирова (интернатура северного флота по специальности: «хирургия», г. мурманск.)
- 1991 — Военно-медицинская академия имени С. М. Кирова (клиническая ординатура на кафедре военно-морской и госпитальной хирургии)
Повышение квалификации:
- 1992 — Тренинг по ангиографии и сосудистой хирургии в Гамбурге, Германия
- 1992 — Хирургия сосудов
- 2003 — Сердечно-сосудистая хирургия
- 2004 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2006 — Лимфедема и венозный отек: Европейский опыт лечения
- 2006 — Стажировка в университетской клинике Нюрнберга ( клиника сосудистой хирургии) профессор D.Raithel; Германия
- 2008 — Сердечно-сосудистая хирургия
- 2008 — Лазерная система Dornier Medilas D MultiBeam
- 2009 — «Ультразвуковые методы исследования в диагностике хирургической патологии сосудов нижних конечностей»
- 2009 — Сердечно-сосудистая хирургия
- 2009 — Тренинг во флебологической клинике; Висбаден, Германия.
- 2012 — «Рентгенэндоваскулярная диагностика и лечение»
- 2013 — «Сердечно-сосудистая хирургия»
- 2016 — «Ультразвуковая диагностика»
Опыт работы:
- 1985-1989 Большая атомная подводная лодка Северного флота
- 1989-1991 Военно-Медицинская Академия им.С.М.Кирова
- 1991-1994 Центральный военно-морской клинический госпиталь
- 1994-1998 Центральный военно-морской клинический госпиталь
- 1998-2015 Центальный военно-морской клинический госпиталь
- 2016-н. в. Многопрофильная клиника ЦЭЛТ (Центр эндохирургии и литотрипсии)
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Абсцесс мягких тканей конечностей – это образовавшаяся в них полость с гноем. Чаще всего такая патология развивается в мышцах или подкожной жировой клетчатке. Благодаря сформировавшейся капсуле полость отграничена от окружающих тканей, что уберегает от распространения гноя в них. Но при прогрессировании абсцесса он самопроизвольно вскрывается, его инфицированное содержимое попадает в соседние ткани, что может быть чревато развитием тяжелых осложнений.
В отличие от гнойников внутренних органов, абсцесс мягких тканей конечностей находится практически поверхностно, и его диагностика не осложнена. Но в некоторых спорных случаях приходится прибегать к дополнительным инструментальным методам диагностики.
Лечение абсцесса мягких тканей конечностей – хирургическое: абсцесс вскрывают, гной удаляют. Консервативная терапия также привлекается, но это дополнительный метод лечения.
Абсцесс мягких тканей конечностей – их наиболее часто встречающаяся гнойная патология. По частоте возникновения она может конкурировать, пожалуй, только с флегмоной мягких тканей этой же локации – разлитым гнойным поражением, которое не имеет границ из-за отсутствия капсулы. Довольно часто эти два заболевания «дополняют» друг друга – абсцесс может осложниться развитием флегмоны, а на фоне флегмоны могут формироваться ограниченные гнойники.
Зачастую такой гнойник формируется в толстых массивах мягких тканей – в области предплечья, надплечья, бедра, голени.
Абсцесс мягких тканей конечностей может возникнуть в любом возрасте – начиная от раннего периода после рождения и заканчивая глубокой старостью. В последнем случае заболеваемость снижается, так как в силу возрастных изменений реактивность тканей снижается.
Непосредственной причиной формирования абсцесса мягких тканей конечностей является болезнетворная микрофлора. Это могут быть возбудители:
- неспецифические – они провоцируют развитие ряда различных гнойно-воспалительных инфекционных патологий;
- специфические – такие инфекционные агенты вызывают только определенные инфекционные патологии, которые не могут быть вызваны другими возбудителями.
Абсцесс мягких тканей конечностей развивается, как правило, при попадании в них гноеродных микроорганизмов – но и негноеродная патогенная микрофлора также может спровоцировать его развитие. Как показывают результаты посевов, практически любой инфекционный агент, попав в подкожную жировую клетчатку или мышцы, способен запустить в них процесс нагноения. Чаще всего это такие возбудители, как:
- стафилококки – золотистый, эпидермальный, сапрофитный, гемолитический;
- стрептококки. В основном это так называемые факультативные анаэробы (те, которые для размножения и развития требуют бескислородной среды), хотя формирование абсцесса могут спровоцировать и аэробы (они способны развиваться в кислородосодержащей среде);
- представители кишечных инфекций – в первую очередь, это кишечная палочка;
- протей;
- синегнойная палочка;
- клебсиеллы;
- менингококки;
- гонококки;
- пневмококки;
- шигеллы;
- сальмонеллы;
- микобактерии туберкулеза.
Но, как демонстрируют результаты посевов, роль в формировании абсцесса мягких тканей конечностей зачастую играет микс инфекционных возбудителей – двух или больше. Приблизительно в 25% всех случаев этой патологии в гное обнаруживается стафилококковая инфекция.
Абсцесс мягких тканей конечностей может быть:
В первом случае патогенная микрофлора попадает изначально в мягкие ткани и провоцирует их нагноение. Во втором случае инфекционный агент распространяется на подкожную жировую клетчатку и мышечные массивы конечностей из инфекционных очагов, которые до этого уже существовали в организме.
Если развилась костно-суставная форма туберкулеза, может возникнуть так называемый «холодный» абсцесс мягких тканей конечностей. Гной затекает в них из первичного очага, организм ограничивает его от здоровых тканей при помощи пиогенной мембраны, таким путем формируется абсцесс.
Как правило, проникновение гноеродных микроорганизмов в мягкие ткани конечностей происходит в случае повреждения их кожных покровов при:
- ранениях – резаных, рубленых, колотых, укушенных, огнестрельных, раздробленных;
- микротравмах – ссадинах, царапинах;
- ожогах – термических (возникают при воздействии на мягкие ткани открытого огня или горячей жидкости) и химических (образуются при воздействии на них агрессивных химических соединений);
- обморожениях;
- открытых переломах;
- медицинских манипуляциях.
Инфицирование мягких тканей конечностей с образованием абсцесса, которое наблюдается при проведении медицинских манипуляций, возникает, если такие манипуляции были проведены с нарушением правил асептики. Чаще всего это наблюдается при нарушении правил стерилизации инструментария. Такие медицинские процедуры могут быть как диагностические, так и лечебные.
Инфицирование мягких тканей конечностей с последующим возникновением абсцесса чаще всего происходит при таких диагностических процедурах, как:
- диагностическая пункция тканей;
- биопсия – забор фрагментов тканей с целью диагностики.
Аналогичное инфицирование может произойти и при лечебных манипуляциях на тканях – зачастую это:
- удаление новообразований;
- пластические операции.
Вторичный абсцесс мягких тканей конечностей образуется в случае, если в организме уже развились такие острые гнойно-воспалительные патологии, как:
- фурункул – гнойное воспаление волосяного мешочка;
- карбункул – гнойно-воспалительное поражение волосяного мешочка с вовлечением соседних мягких тканей;
- фурункулез – образование нескольких фурункулов;
- карбункулез – формирование нескольких карбункулов;
- абсцесс другой локации;
- флегмона любой локализации;
- пиодермия – поражение поверхностных слоев кожи в виде маленьких множественных гнойных очагов;
- гнойная рана;
- гнойная ангина – образование гноя в лакунах небных миндалин;
- плеврит – воспалительное поражение плевры;
- перикардит – воспаление перикарда (сердечной сумки);
- перитонит – воспалительный процесс в листках брюшины. Он нередко гнойный, но банальный катаральный перитонит без нагноения также может быть причиной попадания микроорганизмов в кровь, а с ними – миграции в мягкие ткани конечностей с последующим формированием абсцесса.
Причиной формирования абсцесса мягких тканей конечностей могут стать и хронические очаги инфекции – чаще всего это:
- фронтит – воспаление лобных пазух;
- гайморит – воспалительное поражение гайморовых пазух;
- этмоидит – патологический процесс воспалительной природы в пазухах решетчатой кости;
- сфеноидит – воспаление ячеек клиновидной кости;
- фарингит – воспаление слизистой, выстилающей глотку
Теоретически любой инфекционный очаг в организме может стать «поставщиком» микроорганизмов для последующего формирования абсцесса мягких тканей конечностей.
Отдельный случай – формирование абсцесса мягких тканей конечностей при нагноении гематомы (скопления крови). Кровь – одна из лучших сред для роста и размножения микроорганизмов. Изначально гематома сама по себе стерильна, но патогенные бактерии, попав к ней гематогенным, лимфогенным или контактным путем, инфицируют ее.
Выделен ряд факторов, которые непосредственной причиной описываемой патологии не являются, но способствуют ее возникновению. Это такие группы факторов, как:
- сосудистые;
- обменные;
- эндокринные
- соматические;
- иммунные.
Расстройство периферического кровообращения из-за сосудистых проблем ведет к ухудшению кровоснабжения тканей, они хуже восстанавливаются, также из-за этого страдает местный иммунитет – шансы возникновения гнойника возрастают.
Сбои любых обменных процессов чреваты формированием абсцесса мягких тканей конечностей по тем же причинам – из-за нарушения тканевого метаболизма.
Из эндокринных нарушений наибольшее значение для формирования абсцесса мягких тканей конечностей имеет сахарный диабет – нарушение углеводного обмена из-за нехватки инсулина. Больные с сахарным диабетом особенно тяжело переносят гнойно-воспалительные процессы, так как регенерация тканей у них ухудшается в несколько раз.
Несколько меньшее значение имеют такие эндокринные нарушения, как:
- гипотиреоз – снижение выработки гормонов щитовидной железы;
- гипертиреоз – усиленный синтез тиреоидных гормонов.
Соматические заболевания играют опосредованную роль в возникновении гнойно-воспалительных патологий в целом и абсцесса мягких тканей конечностей в частности. На их фоне ослабевает резистентность организма к пагубному влиянию инфекционного агента. Такими способствующими патологиями могут быть заболевания любых органов:
- ишемическая болезнь сердца (ИБС) – кислородное голодание сердечной мышцы из-за нарушения сердечного кровотока;
- бронхиальная астма – поражение дыхательных путей, проявляющееся приступами одышки и удушья;
- язвенная болезнь желудка и 12-перстной кишки – глубокий дефект их стенки;
- гепатит – воспалительное поражение паренхимы печени
Риск развития абсцесса мягких тканей конечностей увеличивается при снижении резистентности организма (местного и общего иммунитета).
Инфекционный агент может попасть в мягкие ткани конечностей несколькими путями:
- гематогенным – с током крови;
- лимфогенным – с током лимфы;
- контактным – непосредственно мигрируя из соседних тканей.
Период адаптации возбудителей в тканях довольно короткий – в среднем от нескольких часов до 1-1,5 дня. После этого инфекционный агент активизируется, начинает размножаться и выделять продукты своей жизнедеятельности в ткани.
Они, а также продукты распада погибших микробных тел провоцируют раздражение подкожной жировой клетчатки и мышечных тканей конечностей. Срабатывает местный иммунитет, к очагу инфекции в тканях поступают клетки иммунной системы – в основном лейкоциты и макрофаги (клетки-пожиратели, поглощающие микробные тела). Гной, который образуется при формировании абсцесса – это тела лейкоцитов. Его количество накапливается, одновременно организм пытается отграничить гнойное содержимое от здоровых тканей – в результате этого формируется пиогенная мембрана, возникает полость гнойника.
Разница между абсцессом мягких тканей конечностей и другими гнойно-воспалительными патологиями заключается в наличии так называемой инфильтративной капсулы, которая образует полость гнойника (ее другое название – пиогенная мембрана). Капсула абсцесса мягких тканей конечностей образуется вследствие инфильтративных процессов в тканях, которые непосредственно граничат с гноем. Если бы такая капсула отсутствовала, количество осложнений, связанных с распространением гноя из абсцесса на здоровые ткани, увеличилось бы в 3-5 раз.
Пиогенная мембрана обладает небольшим запасом прочности – она довольно тонкая и легко прорывается, гнойное содержимое проникает в окружающие ткани.
Причины разрушения капсулы следующие:
- накопление значительного количества гнойного экссудата – ему становится «тесно» в ограниченном пространстве абсцесса;
- увеличение давления гноя в гнойнике;
- истончение капсулы – ее ткани подвергаются атаке элементов иммунной системы организмы.
При прорыве абсцесса гной проникает в окружающую клетчатку или межмышечные пространства пораженной конечности по принципу наименьшего сопротивления, хотя в ряде случаев он «прокладывает» себе дорогу в виде свища (патологического хода), разъедая мягкие ткани.
Абсцесс мягких тканей конечностей это типичный гнойно-воспалительный процесс. Он характеризуется местными и общими проявлениями.
Местные симптомы описываемого заболевания это:
- припухлость;
- покраснение кожи над абсцессом;
- повышение местной температуры тела;
- болевой синдром;
- нарушение функций конечности.
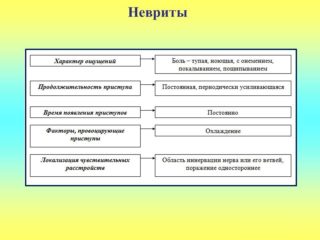
Характеристики болей:
- по локализации – в области гнойника;
- по распространению – сперва локальные, затем могут охватывать соседние ткани;
- по характеру – дергающие;
- по интенсивности – сперва слабые, по мере накопления гноя усиливаются;
- по возникновению – развиваются практически сразу с формированием абсцесса.
Небольшой гнойник существенно не влияет на функциональность верхних и нижних конечностей. Но при его большом размере движения в суставах могут сопровождаться выраженной болью, из-за чего пациент щадит их, поэтому ограничивает активность со стороны пораженной конечности.
Если абсцесс расположен в мягких тканях поверхностно, то описанные симптомы проявляются отчетливо. При выраженной жировой клетчатке, а также при формировании абсцесса в глубине мышечных массивов местная симптоматика может сглаживаться, более выраженными будут общие симптомы, что вносит путаницу в диагностику.
Признаки нарушения общего состояния организма наблюдаются из-за интоксикационного синдрома – по причине попадания токсических продуктов жизнедеятельности микроорганизмов в кровь, а с ней – в другие органы и ткани. Симптоматика следующая:
- повышение температуры тела – в среднем до 37,8-38,5 градусов по Цельсию. Иногда температура тела способна подниматься до 40 градусов и сопровождаться ознобом. Это может наблюдаться при больших размерах гнойника или высокой патогенности микроорганизмов (способности спровоцировать инфекционный процесс);
- общая слабость;
- недомогание;
- ухудшение трудоспособности – в одинаковой мере физической и умственной;
- ухудшение аппетита.
Диагноз ставят на основании жалоб пациента, данных анамнеза (перенесенного инфекционного заболевания, медицинской манипуляции, травмирования и так далее), а также дополнительных методов исследования.
При физикальном исследовании определяется следующее:
- при осмотре – область абсцесса опухшая, отечность тканей конечности может быть несоизмеримо больше, чем сам гнойник. Кожа в месте поражения горячая на ощупь. При поверхностном расположении абсцесса и переполнении полости гнойника патологическими массами кожа над абсцессом утончается, под ней виден гной;
- при пальпации (прощупывании) – отечность мягких тканей пальпаторно подтверждается, определяются повышение местной температуры тела и выраженная болезненность. Также отмечается флюктуация – характерные «волны» под пальцами при нажимании на место расположения гнойного очага.
При просьбе врача сделать движения рукой или ногой пациент щадит пораженную конечность.
Инструментальные методы, которые могут пригодиться в диагностике абсцесса мягких тканей конечностей, это:
- диагностическая пункция – выполняется, когда имеются симптомы интоксикации, но местные признаки гнойника весьма сомнительны. Это может наблюдаться при глубоком расположении абсцесса в мягких тканях конечностей. В этом случае после обработки кожи над абсцессом проводят прокол мягких тканей стерильной иглой на шприце, гной при его наличии отсасывают, отправляют в лабораторию для изучения;
- ультразвуковое исследование (УЗИ) – выполняется с той же целю;
- рентгенологическое исследование – проводится при подозрении на формирование «холодного» абсцесса.
Лабораторные методы исследования, применяемые в диагностике абсцессаза мягких тканей конечностей, следующие:
- общий анализ крови – существенное повышение количества лейкоцитов указывает на возможность возникновения гнойного процесса в организме. Также отмечается увеличение СОЭ;
- ПЦР-диагностика туберкулеза – проводится при подозрении на туберкулезное происхождение гнойника;
- бактериоскопическое исследование – пунктат изучают под микроскопом, в нем идентифицируют инфекционный агент, спровоцировавший формирование абсцесса;
- бактериологическое исследование – делают посев пунктата на питательные среды, по выросшим колониям делают вывод про вид возбудителя. Также при помощи этого метода определяют чувствительность возбудителя к антибактериальным препаратам, что имеет значение для последующих врачебных назначений.
Дифференциальную диагностику абсцесса мягких тканей конечностей проводят с такими заболеваниями и патологическими состояниями, как:
Чаще всего развиваются следующие осложнения абсцесса мягких тканей:
- флегмона;
- аррозивное кровотечение – возникает из-за того, что гнойный процесс разъедает стенку кровеносного сосуда;
- неврит – воспаление нерва, которое наблюдается в случае, если в патологический процесс вовлекается нервный ствол;
- лимфаденит – воспаление лимфоузлов;
- лимфангит – воспаление лимфатических сосудов;
- остеомиелит – гнойное расплавление подлежащей кости;
- артрит – воспалительное поражение сустава, который находится недалеко от абсцесса мягких тканей конечностей.
Абсцесс мягких тканей конечностей ликвидируют при помощи хирургического вмешательства. Если абсцесс небольшой, то его вскрывают в гнойной перевязочной хирургического стационара или поликлинического отделения. Большие абсцессы и те, которые находятся глубоко в мышечных массивах конечностей, вскрывают в условиях гнойной операционной, так как может понадобиться анестезиологическое обеспечение.
Схема операции следующая:
- делают разрез тканей над абсцессом;
- удаляют гной;
- проводят ревизию полости на предмет дополнительных «карманов»;
- соединительнотканные перемычки при этом разрушают;
- проводят санацию полости гнойника с помощью асептических растворов;
- полость абсцесса дренируют – в него вводят полихлорвиниловые трубки, свободные концы которых выводит наружу для оттока остаточной жидкости;
- рану не ушивают, иногда несколько швов накладывают для сведения ее краев, чтобы она не зияла;
- накладывают асептическую повязку.
Назначения в послеоперационном периоде следующие:
- покой конечности;
- перевязки;
- антибактериальные препараты с учетом чувствительности возбудителя к антибиотикам;
- обезболивающие;
- иммуностимуляторы;
- витаминотерапия;
- инфузионная терапия – ее проводят при выраженном интоксикационном синдроме. Внутривенно капельно вводят солевые растворы, электролиты, плазму крови, свежезамороженную сыворотку.
Методами профилактики возникновения описываемой патологии являются:
- своевременная обработка ран;
- своевременное адекватное лечение ожогов, обморожений, открытых переломов;
- неукоснительное соблюдение правил асептики при проведении медицинских манипуляций;
- профилактика, своевременное выявление и ликвидация очагов инфекции в организме;
- лечение сосудистых, обменных, эндокринных, соматических болезней, которые могут способствовать развитию абсцесса;
- укрепление иммунитета.
Прогноз при абсцессе мягких тканей конечностей в целом благоприятный. Осложнения развиваются только при позднем обращении и осложнениях патологии, а также при самолечении – в частности, при «выгревании» абсцесса.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
5,882 просмотров всего, 2 просмотров сегодня
источник





