Сахарный диабет – тяжелое хроническое заболевание, которое сопровождается огромным числом осложнений. Самым грозным из них можно считать синдром диабетической стопы (СДС). По данным Всемирной организации здравоохранения этот синдром возникает у 15% больных со стажем диабета 5 лет и более.
Синдром диабетической стопы — патологические изменения нервной системы, артериального и капиллярного русла, способные привести к формированию язвенно-некротических процессов и гангрены.
Около 85 % таких случаев составляют трофические язвы стоп, оставшуюся часть – абсцессы, флегмоны, остеомиелит, тендовагинит и гнойный артрит. Сюда же относят негнойное деструктивное поражение костей конечностей – диабетическую остеоартропатию.
При диабете происходит недостаточная выработка гормона — инсулина, функция которого заключается в помощи глюкозе (сахару) доходить до клеток организма из кровотока, поэтому при его дефиците глюкоза повышается в крови, со временем нарушая кровоток в сосудах, поражая нервные волокна. Ишемия (недостаток кровообращения) приводит к нарушению заживления ран, а поражение нервов — к снижению чувствительности.
Эти нарушения способствуют развитию трофических язв, которые в свою очередь перерастают в гангрену. Любые трещины, ссадины переходят в открытые язвы, а также под мозолями и ороговевшими слоями формируются скрытые язвы.
Причиной позднего начала лечения и ампутации конечностей является то, что больной долгое время не замечает происходящих изменений, поскольку чаще всего не обращает внимание на свои стопы. Из-за плохого кровоснабжения ног на фоне снижения чувствительности, боль от порезов и потертостей не ощущается больным и даже язва долго может оставаться незамеченной.
Обычно поражение стопы происходит в тех местах, на которые при ходьбе приходится вся нагрузка, под малочувствительным слоем кожи образуются трещины, в которые попадает инфекция, создавая благоприятные условия для возникновения гнойной раны. Такие язвы способны поражать ноги вплоть до костей, сухожилий. Поэтому в конечном итоге возникает необходимость ампутации.
В мире 70% всех ампутаций связаны с диабетом, причем при своевременном и постоянном лечении почти 85% их можно было предотвратить. Сегодня, когда работают кабинеты «Диабетической стопы», в 2 раза сократилось число ампутаций, снизилось количество летальных исходов, консервативное лечение составляет 65%. Однако реальное количество больных сахарным диабетом в 3-4 раза выше статистических данных, поскольку многие не подозревают о том, что больны.
Итак, причинами развития синдрома диабетической стопы являются:
- снижение чувствительности конечностей (диабетическая нейропатия)
- нарушение кровообращения в артериях и мелких капиллярах (диабетическая микро- и макроангиопатия)
- деформация стоп (вследствие моторной нейропатии)
- сухость кожи
Главная причина поражения нервов – постоянное действие высокого уровня глюкозы на нервные клетки. Такая патология сама по себе не вызывает омертвение тканей. Язвы возникают по другим, косвенным причинам:
Язвы, образующиеся после микроссадин, порезов и потертостей, очень плохо заживают, приобретая хроническое течение. Ношение неудобной и тесной обуви усугубляет повреждение кожных покровов. Трофические язвы, разрастаясь и углубляясь, переходят на мышечную и костную ткань. По данным исследований к развитию невропатических язв в 13 % случаев приводит чрезмерное утолщение рогового слоя эпидермиса (гиперкератоз), в 33% — использование неадекватной обуви, в 16% — обработка стопы острыми предметами.
Ухудшение кровотока по артериям ног связано с атеросклеротическими бляшками (см. как снизить холестерин без лекарств). Атеросклероз, вызывающий повреждение крупных сосудов, при сахарном диабете протекает тяжело и имеет ряд особенностей.
- поражаются нижние отделы ноги (артерии голени)
- повреждение артерий обеих ног и в нескольких участках сразу
- начинается в более раннем возрасте, чем у пациентов без сахарного диабета
Атеросклероз у больного сахарным диабетом может вызвать отмирание тканей и образование трофических язв самостоятельно, без механического воздействия и травм. В кожу и другие части стопы поступает недостаточное количество кислорода (из-за резкого нарушения кровотока), в результате происходит отмирание кожных покровов. Если пациент не соблюдает меры предосторожности и дополнительно травмирует кожу, то зона повреждения расширяется.
Типичными клиническими симптомами при этом являются боль в области стопы или язвенного дефекта, сухость и истончение кожи, которое сильно подвержено микротравмам, особенно в области пальцев. По данным исследований пусковыми механизмами нейроишемических поражений служат в 39% случаев грибковые поражения стоп, в 14% обработка ног острыми предметами, в 14% — неосторожное удаление вросших ногтей хирургом.
Наиболее драматичным последствием СДС является ампутация конечности (малая – в пределах стопы и высокая – на уровне голени и бедра), а также смерть пациента от осложнений гнойно-некротического процесса (например, от сепсиса). Поэтому каждый больной сахарным диабетом должен знать первые симптомы диабетической стопы.
- Первым признаком появления осложнений является снижение чувствительности:
- сначала вибрационная
- затем температурная
- потом болевая
- и тактильная
- Также насторожить должно появление отеков ног (причины)
- Снижение или повышение температуры стоп, то есть очень холодная или горячая нога – признак нарушения кровообращения или инфекции
- Повышенная утомляемость ног при ходьбе
- Боль в голенях — в покое, ночью или при ходьбе на определенные дистанции
- Покалывания, зябкость, жжение в области стоп и другие необычные ощущения
- Изменение цвета кожи ног — бледные, красноватые или синюшные оттенки кожи
- Уменьшение волосяного покрова на ногах
- Изменение формы и цвета ногтей, синяки под ногтями — признаки грибковой инфекции или травмы ногтя, способные вызвать некроз
- Долгое заживление царапин, ранок, мозолей — вместо 1-2 недель 1-2 месяца, после заживления ранок остаются неисчезающие темные следы
- Язвы на ступнях — долго не заживающие, окруженные истонченной сухой кожей, часто глубокие
Еженедельно следует осматривать ноги, сидя на стуле в зеркало, поставленное снизу — пальцы и верхнюю часть стопы можно просто осматривать, обращать внимание на межпальцевое пространство, пятки и подошву ощупывать и осматривать с помощью зеркала. Если обнаруживаются какие-либо изменения, трещины, порезы, неязвенные патологии следует обратиться к подиатру (специалист по стопам).
Больным сахарным диабетом следует хотя бы 1 раз в год посещать специалиста и проверять состояние нижних конечностей. При обнаружении изменений подиатр назначает медикаментозное лечение по обработке стоп, ангиолог производит операции на сосудах ног, если требуется изготовление специальных стелек, то требуется ангиохирург, специальной обуви — ортопед.
В зависимости от преобладания той или иной причины синдром разделяют на нейропатическую и нейроишемическую формы.
| Признак | Нейропатическая форма | Нейроишемическая форма |
| Внешний вид ног |
|
|
| Локализация язвы | Зона повышенной механической нагрузки | Зоны наихудшего кровоснабжения (пятка, лодыжки) |
| Количество жидкости на дне раны | Рана влажная | Рана почти сухая |
| Болезненность | Очень редко | Обычно выраженная |
| Кожа вокруг раны | Часто гиперкератоз | Тонкая, атрофичная |
| Факторы риска |
|
|
- Больные со стажем диабета более 10 лет
- Пациенты с неустойчивой компенсацией или декомпенсацией углеводного обмена (постоянные колебания уровня глюкозы)
- Курильщики
- Люди, страдающие алкоголизмом
- Больные с инсультом
- Перенесшие инфаркт
- Лица с тромбозами в анамнезе
- Больные с тяжелым ожирением
При первых признаках неблагополучия больной сахарным диабетом должен обратиться к специалисту и подробно описать связанные с диабетической стопой симптомы. Идеально, если в городе есть кабинет «Диабетическая стопа» с грамотным врачом-подиатром. При отсутствии такового можно обратиться к терапевту, хирургу или эндокринологу. Для постановки диагноза будет проведено обследование.
Общие клинические исследования:
Исследование нервной системы:
| Оценка кровотока нижних конечностей:
Исследование трофической язвы стопы:
Рентген стоп и голеностопных суставов |
Все осложнения сахарного диабета потенциально опасны и требуют обязательной терапии. Лечение диабетической стопы должно быть комплексным.
Лечение трофических язв при хорошем кровотоке в конечности:
- Тщательная обработка язвы
- Разгрузка конечности
- Антибактериальная терапия для подавления инфекции
- Компенсация сахарного диабета
- Отказ от вредных привычек
- Лечение сопутствующих болезней, которые препятствуют заживлению язвы.
Лечение трофических язв при нарушенном кровотоке (нейроишемическая форма диабетической стопы):
- Все вышеперечисленные пункты
- Восстановление кровотока
Лечение глубоких трофических язв с некрозом тканей:
- Хирургическое лечение
- При отсутствии эффекта – ампутация
Врач после осмотра и обследования удаляет ткани, потерявшие жизнеспособность. В результате останавливается распространение инфекции. После механического очищения необходимо промыть всю поверхность язвы. Ни в коем случае не допускается обработка «зеленкой», йодом и другими спиртовыми растворами, которые еще больше повреждают кожу. Для промывания используют физиологический раствор или мягкие антисептики. Если во время обработки раны врач определяет признаки избыточного давления, то он может назначить разгрузку больной конечности.
Залогом успешного лечения язвы является полное снятие нагрузки на раневую поверхность. Это важное условие часто не выполняется, так как болевая чувствительность ноги снижена, и пациент в состоянии опираться на больную ногу. В итоге все лечение оказывается неэффективным.
- при язвах голени необходимо сократить время нахождения в вертикальном положении
- при ранах на тыльной поверхности стопы нужно реже носить уличную обувь. Допускается ношение мягкой домашней обуви.
- при язвах на опорной поверхности одной стопы применяют разгрузочные приспособления (иммобилизирующая разгрузочная повязка на голень и стопу). Противопоказаниями к ношению такого приспособления является инфекция глубоких тканей и тяжелая ишемия конечности. Нельзя забывать, что ортопедическая обувь, подходящая для профилактики, не применима для разгрузки стопы.
Заживление трофической язвы и других дефектов возможно только после стихания инфекционного процесса. Промывания раны антисептиками недостаточно, для излечения необходима системная антибиотикотерапия на длительный срок. При нейропатической форме СДС антимикробные средства применяют у половины больных, а при ишемической форме такие препараты необходимы всем.
Значительное повышение уровня глюкозы в крови вызывает появление новых трофических язв и осложняет заживление уже существующих в связи с поражением нервов. С помощью правильно подобранных сахароснижающих препаратов, инсулиновых помп или доз инсулина можно контролировать диабет, снижая риск диабетической стопы до минимума.
Курение увеличивает риск атеросклероза сосудов голени, снижая шансы на сохранение конечности. Злоупотребление спиртными напитками вызывает алкогольную нейропатию, которая в совокупности с диабетическим поражением нервов приводит к трофическим язвам. Кроме того, прием алкоголя исключает стабильную компенсацию углеводного обмена, в результате уровень глюкозы у пьющих больных постоянно повышен.
Многие болезни и состояния, неприятные сами по себе, при сахарном диабете становятся опасными. Они замедляют заживление трофических язв, увеличивая риск гангрены и ампутации стопы. К самым нежелательным спутникам диабета относятся:
- анемия
- несбалансированное и недостаточное питание
- хроническая почечная недостаточность
- заболевания печени
- злокачественные новообразования
- терапия гормонами и цитостатиками
- депрессивное состояние
При вышеописанных состояниях лечение синдрома диабетической стопы должно быть особенно тщательным.
При нейроишемической форме синдрома диабетической стопы кровоток бывает нарушен настолько, что заживление даже самой мелкой язвы становится невозможным. Результатом этого процесса рано или поздно становится ампутация. Поэтому единственным способом сохранить конечность является восстановление проходимости сосудов. Медикаментозное восстановление кровотока в ногах часто неэффективно, поэтому при артериальной недостаточности обычно применяют хирургические методы: шунтирование и внутрисосудистые операции.
- очищение и дренирование глубоких язв. При глубокой язве на ее дно ставится дренаж, по которому происходит отток выделений. Это улучшает заживляемость.
- удаление нежизнеспособных костей (при остеомиелите, например)
- пластическая операция при обширных раневых дефектах. Широко используется замещение поврежденных покровов искусственной кожей.
- ампутации (в зависимости от уровня поражения они могут быть малыми и высокими)
Ампутация конечности – крайняя мера, используемая при тяжелом общем состоянии больного или неудачах в других способах лечения. После ампутации необходимо восстановительное лечение и компенсация сахарного диабета для лучшего заживления культи.
Предотвратить развитие синдрома диабетической стопы гораздо легче, чем вылечить. Диабет – заболевание хроническое, поэтому тщательный уход за ногами должен войти в ежедневную привычку. Существует несколько простых правил, соблюдение которых значительно снижает частоту появления трофических язв.
Главной проблемой для больного диабетом является подбор обуви. Из-за снижения тактильной чувствительности пациенты годами носят тесную, неудобную обувь, вызывающую необратимые повреждения кожи. Есть четкие критерии, по которым больной диабетом должен подбирать обувь.
| ПРАВИЛЬНАЯ ОБУВЬ | НЕПРАВИЛЬНАЯ ОБУВЬ |
| Натуральная кожа, мягкая, внутри не должно быть грубых швов (проверяйте рукой) | Тряпочная обувь — не держит форму |
| Свободная, подходящая по полноте, размеру и высоте подъема | Тесная, неподходящая по размеру (даже если по ощущениям обувь не жмет) |
| Обувь с широкими закрытыми носами, чтобы пальцы не были зажаты. Домашние тапочки с закрытой пяткой и носом, пятка выше задника. | Обувь с открытыми носами или «узконосая», босоножки, шлепанцы, в которых легко поранить ногу. Не должно быть открытых носов, ремешков между пальцами, поскольку при этом травмируются пальцы. |
| Ношение обуви на носок из хлопчатобумажной ткани | Ношение обуви на голую ногу или синтетический носок |
| Каблук от 1 до 4 см | Обувь с высоким каблуком или на плоской подошве — травмируются нервы, сосуды, деформируется стопа. |
| Подбор обуви по картонной заготовке (контур ноги, обведенный на бумаге) | Подбор обуви только по своим ощущениям. Нельзя надеяться на то, что обувь разносится, обувь должна быть комфортной с момента покупки |
| Регулярная смена обуви | Ношение обуви больше 2 лет |
| Индивидуальная обувь | Использование чужой обуви |
| Покупать обувь рекомендуется во второй половине дня. Лучше подбирать обувь на отекшую, уставшую ногу, тогда она подойдет вам в любое время. | Не меряйте и не покупайте обувь рано утром |
Существует еще несколько важных правил ухода за ногами при диабете:
- Любые порезы, ссадины, ожоги и самые незначительные повреждения кожи ног – это повод для обращения к специалисту.
- Ежедневный осмотр ног, в том числе и труднодоступных участков, позволит своевременно выявить свежую язву.
- Аккуратное мытье и просушивание ног – обязательная каждодневная процедура.
- При нарушении чувствительности в ногах нужно внимательно контролировать температуру воды при купании. Исключить прием горячих ванн, использование грелок, чтобы не допустить ожогов.
- Переохлаждение также пагубно отражается на состоянии кожи ног. В зимние месяцы нельзя допускать переохлаждения.
- Каждый день должен начинаться с осмотра обуви. Камушки, бумага и другие посторонние предметы при длительном воздействии приводят к серьезным трофическим язвам. Перед тем как одеть обувь, следует убедиться, что в ней нет песчинок, камешек и пр.
- Смена носков и чулок должна проходить дважды в день. Лучше покупать носки из натуральных материалов, без тугой резинки, нельзя использовать носки после штопки.
- По причине снижения чувствительности стоп, людям, страдающие диабетом, не рекомендуется ходить босиком на пляже, в лесу, и даже дома, поскольку можно не заметить появившихся ран на стопе.
При сахарном диабете нельзя обрабатывать раны зеленкой
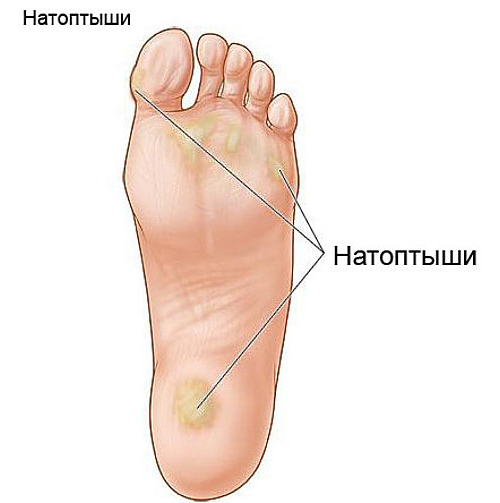
Гиперкератоз (ороговение кожи) в местах повышенного механического давления является провоцирующим фактором риска образования язвы. Поэтому профилактика их развития включает обработку проблемных областей стопы, удаление гиперкератоза, использование питательных и увлажняющих и кремов для ног. Ороговевшие участки удаляются механическим путем скалером или скальпелем без травмирования слоя кожи только врачом.
- Крема, которые можно использовать при сахарном диабете, содержат мочевину в различной концентрации — Бальзамед (230-250 руб), Альпресан (1400-1500 руб). Они ускоряют заживление кожи, предупреждают шелушение, устраняют сухость кожи, снижают боль и приостанавливают появление трещин на пятках и мозолей при сахарном диабете. Бальзамед кроме мочевины содержит также витамины и растительный масла.
- Есть данные о том, что с целью профилактики процесса старения, катаракты, болезней периферических нервов, сердца, а также диабетической стопы, можно применять α-липоевую (тиоктовую) кислоту и витамины группы В (Турбослим, Солгар Альфа-липоевая кислота и пр.).
Еще 10-15 лет назад любая язва на стопе у больного диабетом рано или поздно приводила к ампутации конечности. Снижение активности в результате калечащей операции вызывала ряд осложнений, продолжительность жизни снижалась существенно. В настоящее время врачи всеми силами стараются сохранить ногу и вернуть пациента к привычному образу жизни. При активном участии в лечении самого больного это грозное осложнение имеет вполне благоприятный прогноз.
Нет, риск развития СДС зависит только от стажа диабета. Контролировать уровень глюкозы при диабете 1 типа сложнее, поэтому и осложнения развиваются часто.
Страдаю диабетом 12 лет. Недавно на большом пальце ноги появилась рана. После лечения примочками с мазью Вишневского из раны начала сочиться жидкость. Боли я не испытываю, можно ли повременить с визитом к врачу?
Использование мазей, не пропускающих воздух, является большой ошибкой. В связи с этим рана на Вашей ноге инфицировалась, поэтому визит к врачу откладывать нельзя!
Полгода назад перенесла ампутацию стопы левой ноги по поводу ишемической формы СДС. Неделю назад культя опухла, стала синюшной. С чем это связано и что нужно делать?
Возможны 2 варианта: рецидив нарушения кровообращения и инфицирование культи. Необходима срочная консультация хирурга!
Если на ступнях нет повреждений или они быстро восстанавливаются, достаточно носить очень удобную обычную обувь. Если часто беспокоят трофические язвы, а кости и суставы стопы деформированы, то без специальной ортопедической обуви не обойтись.
Горячие ванны принимать нежелательно в связи с риском ожога или перегревания конечности, что повлечет за собой развитие диабетической стопы.
Боюсь ампутации, поэтому не обращаюсь к врачу по поводу нескольких язв на ногах, лечусь народными методами. Как часто при СДС ампутируют ноги?
Процент ампутаций в последнее время стремительно падает. Мощная антибиотикотерапия, очищение язвы и соблюдение гигиены позволяет сохранить конечность в большинстве случаев. На радикальные меры идут только при угрозе жизни пациента. Своевременное обращение к специалисту увеличивает шансы на благоприятный исход.
источник
В зоне риска находятся люди, у которых снижены защитные функции организма. Например, при туберкулезе и ВИЧ вероятность развития флегмоны голени выше, а флегмона стопы при сахарном диабете развивается стремительнее, чем у человека с нормальным уровнем глюкозы в крови.
Существуют несколько форм флегмоны: гнилостная, некротическая, серозная, анаэробная и гнойная флегмона. Чтобы правильно ее определить, необходимо выяснить, какой возбудитель спровоцировал заболевание.
Гнилостную флегмону вызывают гнилостный стрептококк, вульгарный протей и кишечная палочка, гнойную – стафилококк, стрептококк и синегнойная палочка, а анаэробную – анаэробные бактерии. Серозная форма – это начальная стадия флегмоны, дальше переходит в гнойную или гнилостную.
Некротическая форма сопровождается отмиранием тканей и их отторжением.
Отдельно стоит рассмотреть хроническую флегмону, инфекцию, при которой кожа приобретает синюшный оттенок, а под ней скапливается деревянистый инфильтрат.
Причины развития данного заболевания заключаются в попадании в рану болезнетворных микробов. Локализация флегмоны зависит от иммунитета человека и микрофлоры, обитающей на его кожных покровах, а также от того, в каком месте произошло повреждение тканей.
Флегмона может развиваться при прямом попадании инфекции на травмированную кожу, в рану или на слизистую оболочку – первичная флегмона, а может стать «последствием» гнойного артрита, остеомиелита, а также прорыва карбункула или абсцесса – вторичная форма. Флегмона появляется и при введении под кожу некоторых химических веществ (бензина, керосина и др.)
Золотистый стафилококк – наиболее распространенная бактерия, вызывающая флегмону.
Второе место по степени встречаемости среди бактерий, которые провоцируют появление флегмоны, занимает стрептококк. Форма поверхностной флегмоны, вызываемой золотистым стафилококком, называется рожистым воспалением; она характеризуется распространяющимся ярко-красным четко-очерченным участком кожи с резко приподнятыми границами.
По факту, так называемая «плотоядная бактерия» также является штаммом стафилококка, который при тяжелых формах заболевания может разрушать ткань практически с такой же скоростью, с какой ее режет хирург.
Флегмону могут вызывать и другие бактерии. У детей в возрасте до шести лет развитие этого заболевания может провоцировать гемофильная бактерия. Особенно часто проявления флегмоны у детей заметны на коже лица, руках и верхней части туловища.
Выделяют несколько видов данного заболевания:
- Флегмона тыльной стороны. Бактерии попадают в организм через поврежденные кожные покровы или через мышцы, если в них присутствуют гнойно-воспалительные процессы. При флегмоне стопы с тыльной стороны происходит сильное покраснение кожи, она приобретает нездоровый блеск. Нога начинает отекать и увеличивается в размере. При отсутствии правильного лечения гной может распространиться на здоровые ткани организма
- Подкожная. Данный тип развивается в результате повреждения большой площади кожных покровов. В процессе развития заболевания кожа локально краснеет и опухает, появляются болезненные ощущения, которые нарастают, если заболевание не лечить. Эту разновидность очень легко отличить от других видов. В запущенных случаях может произойти самопроизвольное вскрытие гнойной полости. На другие здоровые ткани инфекция из этой области распространяется крайне редко.
- Медиальная. Это один из видов, тяжело поддающихся диагностированию. Очень часто при отсутствии должного лечения инфекция распространяется на большую площадь здоровых тканей. Отличить эту флегмону от других можно по припухлости на стопе. При медиальной она ярко выражена. Если боли при заболевании начали усиливаться, это может свидетельствовать о том, что гной и инфекция начали распространяться и пошли в более глубокие слои тканей.
- Латеральная. Выявить этот вид тоже достаточно сложно, особенно на начальных стадиях ее развития. Заболевание очень быстро поражает здоровые ткани. Поставить диагноз довольно трудно, так как при такой флегмоне симптомы крайне скудны. При ней не опухает нога, не развиваются отек и покраснение. Боль в пораженном месте, усиливающаяся при надавливании или ходьбе, часто бывает единственным симптомом болезни. Болезненные ощущения обычно не сильно выражены, так как ноги человека покрыты довольно толстой кожей, к тому же в этой части тела не так уж много нервных окончаний.
Флегмоны стоп являются достаточно распространенным осложнением сахарного диабета. Несмотря на то что подобное состояние может развиться как у женщин, так и у мужчин, в действительности такое осложнение чаще наблюдается у представительниц прекрасного пола.
Большинство случаев флегмоны стопы диагностируется у людей старше 30 лет, причем длительность заболевания сахарным диабетом, как правило, составляет не менее шести лет.
Существуют определенные признаки, свидетельствующие о возможности развития флегмоны, которые могут быть замечены больным сахарным диабетом. В первую очередь наблюдается увеличение случаев поражения пальцев и всей стопы грибком.
Это связано с нарушением питания тканей и местного иммунитета. При проявлениях поражения ног грибком необходимо сразу же начинать меры, направленные на улучшение состояния тканей ног.
Кроме того, по мере развития флегмоны стопы при сахарном диабете могут наблюдаться такие симптомы, как:
- боли в суставах пальцев ног и их деформация,
- появление сухих натоптышей и областей быстрого ороговения кожных покровов;
- появление бледности кожных покровов:
- похолодание стоп;
- отек или гиперемия тканей стопы;
- появление области прорыва флегмоны и выхода гнойного содержимого;
- болезненность при пальпации отдельных участков стопы.
Начинается флегмона с поражения небольшого участка кожи, он припухает и отвечает болью на прикосновения, но со временем площадь поражения увеличивается, и заболевание осложняется симптомами интоксикации. Болезнь опасная и требует быстрой реакции – бактерии быстро размножаются и втягивают в гнойно-воспалительный процесс мышцы, связки и кости.
Флегмона стопы имеет такие же симптомы, как и другие разновидности флегмон. Особыми симптомами отличается только флегмона подошвы.
Дело в том, что при поражении подошвы стопы у пациента не наблюдается ни покраснение кожных покровов, ни их отечность. Вместо этого отек появляется на тыльной стороне ноги, где гнойных образований нет.
При флегмоне подошвы человек ощущает сильную боль, которая усиливается при надавливании или во время ходьбы.
Кроме этих симптомов, для флегмоны характерно значительное увеличение стопы, болевые ощущения при движении пальцами, повышение температуры тела. Диагностировать заболевание самостоятельно бывает трудно, поэтому при появлении хотя бы некоторых из этих симптомов обязательно нужно обратиться за медицинской помощью.
Признаки флегмоны совпадают с проявлениями воспалительного процесса, к которым относятся краснота, потепление кожи в месте поражения, опухлость и болезненные ощущения. Любые раны или язвы, имеющие эти симптомы, способны развиваться под воздействием флегмоны.
Другие формы неинфекционного воспаления могут подражать флегмонным. К примеру, у людей с недостаточной циркуляцией крови в области ног часто появляются участки красной покрытой чешуйками кожи на голенях и лодыжках. Это заболевание, которое часто путают с флегмоной, называют гемостатическим дерматитом.
Без операции флегмону ноги можно вылечить только в том случае, если она была выявлена в первые дни своего развития пока у пациента не повысилась температура и не образовался гной под кожей. Больному показана иммобилизация конечности, состояние полого покоя, физиотерапия и лечение флегмоны антибиотиками или антибиотиками с кортикостероидами.
Но такая терапия назначается крайне редко — обычно к врачу обращаются на той стадии, когда без хирургического вмешательства уже не обойтись.
Лечение проводится, как правило, хирургическим методом, который сочетается с применением антибактериальной терапии. На первых этапах важно купировать болевые ощущения и вывести токсические вещества из организма.
Операция проводится под местной анестезией. В ходе процедуры врач производит надрезы в боковой части стопы и извлекает содержимое наружу.
После операции в область, где находился гной, необходимо вставить дренаж.
После операции важно устранить воспаление. С этой целью врач может назначить кортикостероиды, мази и кремы. Флегмону стопы ни в коем случае нельзя лечить с помощью каких-либо лекарств и физиотерапевтических процедур. Все это может применяться только на начальных стадиях. Если все это не приносит эффекта и состояние больного ухудшается, рекомендуется провести экстренную операцию.
Операция, проведенная на ранних сроках, поможет избежать осложнений, дальнейшего распространения инфекции и интоксикации организма.
Лечение флегмоны должно быть комплексным, особенно если она развивается на фоне сахарного диабета. В первую очередь проводится оперативное вскрытие очагов флегмон и обработка их специальными антисептическими средствами. Также требуются меры, направленные на восстановление кровоснабжения тканей, в том числе могут быть назначены:
- ангиопротекторы;
- спазмолитики;
- средства, улучшающие реологические свойства крови.
Помимо всего прочего, требуется прием препаратов, нормализующих липидный обмен, а также средств, способствующих уменьшению проницаемости сосудов и синтеза холестерина. Кроме того, назначаются лекарственные средства, предназначенные для купирования имеющихся симптомов, в том числе общей интоксикации и повышенной температуры тела.
Большинство препаратов вводится внутривенно, для того чтобы увеличить скорость их воздействия на поврежденные сосуды.
Лечение хирургическими методами проводится крайне осторожно, так как в данном случае любой лишний надрез может спровоцировать усугубление ситуации. При отсутствии прогресса во время лечения щадящими методами медикаментозной терапии может быть показана частичная или субтотальная ампутация стопы.
В некоторых случаях для снижения риска преждевременной гибели больного рекомендована ампутация на уровне голени.
Очень важно вовремя обратиться за медицинской помощью, так как ампутацию большинство хирургов проводят исключительно уже на поздних стадиях, когда гнойно-воспалительный процесс затрагивает уже очень глубокие ткани и рискует перерасти в сепсис.
Правильная терапия на ранних стадиях развития флегмоны позволяет сохранить конечность, но при этом больному на протяжении всей жизни будет требоваться ношение специальной ортопедической обуви, которая позволит снизить нагрузку на деформированные суставы и костные выступы.
Кроме того, такая обувь позволяет снизить риск появления натертостей, которые могут в дальнейшем перерасти в воспалительный процесс и спровоцировать повторное развитие флегмон.
Цели лечения при абсцессах пальцев и флегмонах:
- обеспечить адекватный отток гнойного экссудата;
- предупредить распространение инфекции (при помощи радикальной некрэктомии);
- создать благоприятные условия для заживления с минимальными функциональными и эстетическими нарушениями.
- Стабилизирует уровень сахара надолго
- Восстанавливает выработку инсулина поджелудочной железой
Узнать больше…
Если при сахарном диабете развивается флегмона, это существенно усложняет лечение, усугубляет состояние пациента. Подобное поражение часто становится причиной развития гангрены, в таком случае показана исключительно ампутация воспаленной конечности.
Флегмона является гнойным воспалительным процессом, который затрагивает жировую клетчатку. Обычно такое поражение нижних конечностей носит обширный характер, в отличие от абсцесса (наиболее распространенной формы гнойного поражения), флегмона склонна к активному распространению, не имеет четких границ.
Гнойное воспаление, когда оно развивается на фоне диабета, становится результатом генерализованного патологического процесса, он охватывает нервную и сосудистую систему.
Особая сложность лечения заключается в том, что флегмона отличается системным характером, ее невозможно купировать без восстановления кровоснабжения и иннервации тканей. По этой причине лечение в обязательном порядке должно быть комплексным.
Сахарный диабет — это заболевание, занимающее 3 место после онкологических и сердечно-сосудистых болезней по уровню смертности больных. Это заболевание напрямую связано с уровнем глюкозы в крови. От того, насколько внимательно больной относится к своему здоровью и следит за уровнем этого вещества в крови, зависит, как долго он будет оставаться здоровым.
Распространенным осложнением диабета является диабетическая стопа. Лечение диабетической стопы народными средствами может проводиться только в сочетании с медикаментозной терапией. Средства народной медицины оказывают благоприятное воздействие на рану, но при этом не могут устранить внутренние проблемы, вызванные сахарным диабетом.
Диабетическая стопа является следствием целого комплекса нейротрофических и макроциркуляционных нарушений, локализующихся в дистальных отделах нижних конечностей. Эти нарушения становятся причиной появления некротических процессов мягких тканей и кожных покровов в области стопы.
Как правило, развитие диабетической стопы с явными симптоматическими проявлениями наблюдается у людей, страдающих от диабета на протяжении более 15-20 лет.
Понятие диабетической стопы в своем роде является собирательным, так как это осложнение сахарного диабета предполагает наличие неврологических нарушений, иногда флегмоны, абсцесса, а в некоторых случаях и гангрены.
Основным местом локализации патологии являются мягкие ткани стопы, так как именно эта область ноги чаще травмируется. Спровоцировать появление диабетической стопы могут небольшие раны, натертости и царапины, именно поэтому люди, страдающие сахарным диабетом, должны внимательно следить за состоянием своих ног.
Лечение диабетической стопы представляет большую сложность, так как появление раны провоцируется сразу двумя факторами, то есть снижением уровня питания и насыщения тканей кислорода вследствие плохого кровоснабжения, а также недостаточной иннервацией ног, из-за чего повреждения плохо заживают.
Народная медицина имеет богатый опыт лечения различных заболеваний. Некоторые народные способы могут быть использованы для лечения повреждения стопы в домашних условиях.
Лечение народными средствами необходимо проводить только под контролем лечащего врача, так как самолечение в домашних условиях может привести к усугублению состояния.
Чем быстрее началось лечение, тем меньше вероятность, что флегмона осложнится. Инфекция, распространяясь по кровеносным и лимфатическим путям, может спровоцировать гнойный артериит, гнойный артрит, сепсис, остеомиелит, менингит, гнойный плеврит или тромбофлебит, поэтому понятия «лечение флегмоны в домашних условиях» существовать не должно!
Осложнение флегмоны развивается редко, и только в том случае, если вовремя не было проведено лечение. Как правило, это связано с несвоевременным обращением больного за медицинской помощью или с тем, что врач на протяжении длительного времени не мог поставить правильный диагноз.
При отсутствии лечения патология может вызвать ряд осложнений, самым страшным из которых является заражение крови.
источник

Так, поражение сосудистой системы в области стопы приводит к развитию гангрены и флегмоны.
Флегмоной называется острое воспаление тканей, развивающееся в результате попадания в них патогенных микроорганизмов.
В роли возбудителя могут выступать:
- грибковые инфекции;
- синегнойная, кишечная, паратифозная или гемофильная палочка;
- клостридии;
- стрептококки, пептострептококки, стафилококки и другие.
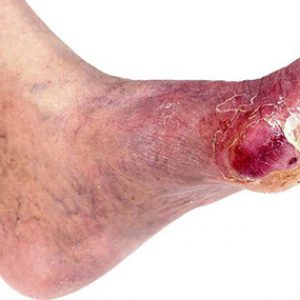
Диабетическая флегмона преимущественно возникает в среднем клеточном слое левой или правой стопы и протекает остро. Однако поражение может затронуть любую часть конечности и проявляться в разных формах (см. фото).
По характеру течения заболевание классифицируют на хроническое и острое.
По глубине проникновения: подкожную и подапоневротическую.
По месту локализации:
- на пальцах стопы;
- на надпяточном пространстве;
- на подошве;
- на тыльной поверхности стопы.
Как было сказано, причина заболевания – проникновение в ткани микроорганизмов. Это характерно для больных сахарным диабетом, поскольку у них нарушена циркуляция крови в конечностях и снижен местный иммунитет, что дает возможность микробам развиваться в благоприятных условиях.
Возбудители попадают в мягкие ткани в результате:
- травматизации ног неудобной и тесной обувью;
- появления на ногах царапин, мозолей, ссадин или укусов животных;
- получения колотых, резанных и других ранений;
- несвоевременного устранения иных гнойных поражений стопы;
- попадания в ткани стопы посторонних предметов, например, занозы.
Все эти процессы приводят к нарушению целостности тканей, что позволяет микроорганизмам проникнуть внутрь и развиться. Дополнительным источником возбудителей может послужить очаг хронической инфекции в организме, которая с током крови или лимфы доходит до «слабого» участка, где и образует флегмону.
Главный симптом, на который обращают внимание пациенты – сильная боль в конечности и ощущение распирания изнутри. Они усиливаются во время ходьбы и надавливании.
Кроме того больной страдает от:
- отекания стопы, при этом ее свод сглаживается, что особенно заметно в сравнении со второй ногой;
- повышения температуры в месте поражения;
- покраснения кожи, в некоторых местах (возле пальцев) появляется синюшный оттенок;
- возникновения флуктуации как последствия скапливания гноя;
- воспаления лимфоузлов под коленями и в паху;
- общей слабости и апатии;
- сильного потоотделения и жажды.
Флуктуация обнаруживается при попытке сжать ступню, при этом появляется ощущение, что под рукой находится жидкость, которая перемещается.

При формировании хронической формы заболевания симптоматика может почти полностью отсутствовать. А вместо флуктуации на стопе обнаруживается инфильтрат с твердой деревянистой консистенцией. Кожа над флегмоной становится синюшной (см. фото).
Для постановки диагноза врачу необходимо собрать анамнез, осмотреть пациента и назначить диагностические процедуры.
Основные выводы делаются при осмотре и пальпации пораженного участка, тем не менее для подтверждения диагноза назначается:
- Анализ крови, если в нем повышен уровень СОЭ – это подтверждает наличие воспалительного процесса.
- Анализ содержимого флегмоны, для него из образования шприцем берется пункция, содержимое которой затем исследуется. Если в шприце находится густая желтоватая жидкость, это свидетельствует о наличии гноя.
- Исследование полученной жидкости для выявления возбудителя и назначения соответствующих лекарственных средств.
После точной постановки диагноза назначается терапия с помощью лекарственных препаратов или оперативного вмешательства.
Лечение воспаления мягких тканей стопы – процедура длительная и болезненная. Она включает в себя комплекс методов, среди которых основной – хирургическая операция. Для больных сахарным диабетом любое вмешательство в целостность тканей опасно, поскольку процесс заживления происходит очень медленно и плохо.
Для проведения операции важно добиться снижения уровня сахара и поддерживать его на низком уровне в течение всего периода восстановления. Для этого обычно применяют повышенные дозы инсулина, в том числе людям, страдающим вторым типом диабета.

Рана восстанавливается вторичным натяжением.
Операция сложная, поскольку на стопе находится большое количество кровеносных сосудов, нервных окончаний и сухожилий.
Хирургу важно не повредить их, но при этом полностью очистить рану.
В процессе заживления дренаж регулярно меняется, а рана обрабатывается антисептиками и антибиотиками для снижения риска нового заражения и устранения отеков и воспаления.
Ногу, как правило, на несколько недель фиксируют, чтобы пациент не мог повредить срастающиеся ткани, а процесс их восстановления прошел правильно.
Параллельно применяется медикаментозное лечение, включающее прием:
- Антибиотиков, сначала это средства широкого спектра действия, направленные на снятие воспаление и предупреждение новых инфекций, затем применяются более направленные препараты, действующие на конкретный вид микроорганизмов, спровоцировавший флегмону.
- Анальгетики, их применяют для уменьшения послеоперационных болей и скорейшего восстановления пациента. Они могут применяться в виде инъекций, мазей или таблеток.
- Противотоксичных препаратов, назначаемых в виде капельниц, содержимое которых очищает организм от продуктов жизнедеятельности микробов.
- Общеукрепляющих средств, в этом качестве выступают иммуностимулирующие препараты и витаминно-минеральные комплексы, повышающие общий тонус организма.
Полное восстановление занимает несколько месяцев, в течение которых рана заживает и ткани восстанавливаются. Больному, как правило, прописывают постельный режим, а для ноги возвышенное положение, чтобы происходил отток лишней жидкости.
Для ускорения заживления раны применяется метилурациловая мазь или гель Троксевазин. Мазь Ируксол и аналогичные средства, содержащие ферменты, применяют для удаления тканей, которые отмерли.
В случае плохого затягивания раны и больших дефектах применяют дермопластику, с помощью которой эти дефекты скрываются.
При необходимости могут применяться средства для поддержания в норме сердечно сосудистой системы. Также рекомендуется обильное питье, помогающее быстрее провести дезинтоксикацию.
После лечения пациенту необходимо носить ортопедическую обувь, которая исключит повторное проникновение инфекции в ткани.
В случае когда заболевание было обнаружено на начальной стадии, оперативное вмешательство может не потребоваться, если инфильтрат не сформировался. Тогда пациенту назначают компрессы с ртутной желтой мазью или тепловые процедуры.
При отсутствии лечения флегмона стопы может привести:
- К распространению инфекции на всю сосудистую систему ног и образования флебитов и тромбофлебитов.
- К распространению инфекции с током крови по всему организму, в результате чего возникает сепсис или инфекционно-токсический шок.
- К переходу гнойных процессов в костную ткань, что чревато развитием остеомиелита.
- К развитию гнойного и некротического процесса, распространению его по всей конечности и возникновению гангрены, для устранения которой необходима ампутация конечности.
Лечить такое заболевание, как флегмона, в домашних условиях самостоятельно нельзя. Это может привести к разрастанию инфекции и полной потере конечности, а в тяжелых случаях и к смерти.
Профилактика развития флегмоны стопы включает несложные меры, которые необходимо соблюдать всем, особенно, людям, страдающим сахарным диабетом. В первую очередь им следует избегать различных травм конечностей, при появлениях ссадин обработать их дезинфицирующими средствами. А любое инфекционное заболевания лечить до полного выздоровления. Использовать удобную и практичную обувь, не вызывающую мозолей и натираний.
При этом важно контролировать уровень сахара в крови и не допускать его повышенных значений. В этом большую роль играет регулярный анализ крови на сахар и соблюдение диетотерапии.
Для нормализации кровообращения в нижних конечностях рекомендуется выполнять комплекс упражнений, который разрабатывается для каждого пациента индивидуально в зависимости от его физических возможностей.
Также важно укреплять иммунную систему за счет соблюдения норм здорового образа жизни и приема витаминных препаратов. Это поможет организму самостоятельно справляться с микробами, пытающимися проникнуть внутрь.
При первых появлениях признаков флегмоны необходимо сразу обратиться к врачу, который назначит терапию. Ни в коем случае не заниматься самолечением.
источник

Это типичный инфекционный гнойный процесс, который проявляется местными и общими признаками. Но начальные стадии проходят без образования гноя.
Даже при начинающихся проявлениях больного с флегмоной стопы госпитализируют в клинику. В основе лечения – операция по удалению гноя и антибиотикотерапия. Если такого пациента пытаться лечить в домашних условиях консервативными методами, возможны критические последствия вплоть до летального исхода.

Флегмона стопы диагностируется в любом возрасте – от младенческого до пожилого. Пик заболеваемости выпадает на трудоспособный возраст (35-45 лет), так как инфицирование тканей стопы, которое ведет к образованию гноя, в основном связано с мелкими ранениями, полученными на производстве. По этой же причине мужская часть населения болеет чаще, чем женская. Заболеваемость среди женщин высокая за счет травматизации стоп неудобной обувью (натертости, мелкие ранки) и выполнения педикюра у частных лиц, которые не слишком скрупулезно придерживаются в работе санитарно-гигиенических норм.
Непосредственная причина развития флегмоны стопы – это патогенные микроорганизмы, которые могут проникнуть в ее ткани следующими путями:
- через повреждения кожных покровов стопы. Реже инфекция может попасть в ткани через поврежденную ногтевую пластину;
- с током крови или лимфы из уже имеющихся в наличии очагов инфекции в организме;
- контактным путем – из порвавших ограниченных гнойников стопы.
С током крови инфекционный агент распространяется в основном из хронических очагов инфекции. Это могут быть:
- кариес – инфекционное разрушение твердых тканей зуба;
- тонзиллит – воспаление небных миндалин и небных дужек;
- реже – хроническая флегмона другой локализации.
Контактным путем инфекция «поступает» в ткани стопы из острых гнойно-инфекционных очагов при их прорыве – это:
- абсцесс – ограниченный гнойник мягких тканей;
- фурункул – гнойно-воспалительное поражение волосяного мешочка;
- карбункул – гнойный воспалительный процесс, в который втянуты нескольких волосяных мешочков, сальные железы, окружающая подкожная жировая клетчатка;
- пиодермия – поверхностное гнойничковое поражение кожи.
Также флегмонозное поражение может развиться при попадании химических веществ в ткани стопы – но таких случаев описано немного.
Флегмону стопы может вызвать инфекция:
- неспецифическая – чаще;
- специфическая – реже.
В первом случае чаще всего высеваются:
Флегмона стопы может развиться на фоне анаэробной инфекции – возбудителей, которым для развития требуется среда без кислорода. Это более тяжелая форма заболевания, хотя развивается она реже.
Анаэробы, провоцирующие развитие флегмоны кисти могут быть:
- неспорообразующие – к ним относятся пептострептококки, пептококки;
- спорообразующие – чаще всего клостридии. Спорообразующие анаэробы часто выявляются при описываемой патологии: в грунте, с которым может контактировать стопа с поврежденной кожей, их находится большое количество, риск попадания в ткани высок.
Помимо острой, выделяют хроническую форму флегмоны стопы – чаще всего ее возникновение провоцируют те возбудители, которые приводят к развитию флегмоны кисти – это дифтерийная и паратифозная палочка, а также пневмококки.
Реже развитие флегмоны стопы начинается под воздействием специфического инфекционного агента. К таковому относятся:
Многие люди травмируют кожу стоп (натирают обувью, ранят при хождении босиком и так далее), но не у всех развивается флегмона. Выяснено, что данное заболевание чаще возникает на фоне ряда способствующих факторов – это:
-
эндокринные болезни. Классикой примера является сахарный диабет (сбой обмена углеводных соединений из-за нехватки инсулина). Флегмона стопы у пациентов с диабетической ангиопатией (поражением артерий стопы) возникает при малейшем повреждении кожи стопы, прогрессирует очень быстро, характеризуется тяжелым течением и быстрым развитием осложнений;
- ухудшение общего и местного иммунитета;
- сосудистые заболевания, сопровождающиеся нарушением микроциркуляции (кровотока на уровне тканей);
- истощение организма – после неполноценного питания или голодания, тяжелых операций и травм, на фоне затяжных хронических болезней (особенно опухолей злокачественной природы) и так далее.
Данное заболевание возникает в области фасциально-клеточных пространств стопы – по ним в последствие и распространяется гной.
Инфекционный агент проникает в мягкие ткани стопы чаще всего при:
- травмах, которые сопровождаются развитием гематом – скопления крови, которая является отличной питательной средой для инфекционного возбудителя;
- травматических ранениях стопы (колотых, резаных, рваных, укушенных, реже огнестрельных ранах и даже обычных поверхностных ранках);
Реже описываемая патология возникает как осложнение нелеченых гнойных острых заболеваний стопы.
В клинике для систематизации флегмоны стопы классифицируются – они бывают:
- по возникновению – первичные (при непосредственном проникновении инфекции в ткани) и вторичные (при поступании возбудителя из уже имеющихся инфекционных очагов);
- по течению – острые (развиваются быстро) и хронические (развиваются месяцами);
- по локализации – поверхностные (надапоневротические) и глубокие (подапоневротические);
- по развитию – ограниченные и прогрессирующие;
- по характеру поражения – серозные, гнойные, некротические, гнилостные.
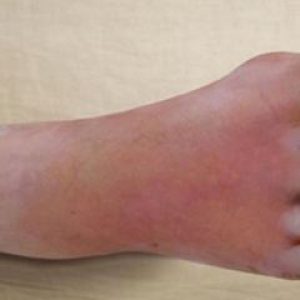
При гнойной флегмоне происходит процесс расплавления тканей протеолитическими ферментами, которые активизируются на фоне воспаления, образуется гной, который затем активно распространяется по подфасциальным пространствам стопы и ее сухожильным влагалищам (соединительнотканным пленкам, окутывающим сухожилия мышц стопы).
Для гнилостной формы данного заболевания характерными являются разрушение тканей стопы с образованием плохо пахнущего газа и чрезвычайно тяжелая форма интоксикации.
При некротической флегмоне в тканях стопы формируются некротические очаги, которые, в отличие от других форм флегмоны стопы, отграничены от здоровых тканей.
При анаэробной флегмоне формируются обширные участки некроза, этот процесс сопровождается выделением пузырьков газа из зловонных тканей.
Хроническая форма флегмоны стопы развивается гораздо реже – для этого сегмента нижней конечности в частности и тела в целом более характерны острые гнойные процессы.
Клиническое развитие флегмоны стопы довольно характерно. Она при этом проявляется местной и общей симптоматикой.
Местная картина состоит из классических признаков воспалительного процесса – это:
- покраснение;
- опухлость;
- местное повышение температуры тканей;
- боль;
- нарушение функции стопы (выполнения движений).
Покраснение наблюдается со стороны кожных покровов над очагом поражения и соседними тканями.
Опухлость при флегмоне стопы развивается как реактивный процесс. Ее не стоит путать с выпиранием тканей в результате гноеобразования. При выраженном патологическом процессе стопа увеличивается в объеме, становится словно раздутой, теряет нормальные очертания.
Кожные покровы над очагом поражения на ощупь теплые или горячие.
Характеристики болей:
- по локализации – в области гнойного очага;
- по распространению – могут отдавать в соседние здоровые ткани;
- по характеру – только на начальных стадиях ноющие, далее дергающие, пульсирующие;
- по интенсивности – сперва умеренные, далее при образовании гноя становятся сильными и даже непереносимыми из-за распирания гноем тканей;
- по возникновению – появляются уже на стадии развития серозной флегмоны, по мере прогрессирования патологии нарастают, усиливаются при попытке опереться на стопу или пошевелить пальцами. Когда наступает прорыв гноя, пациент ощущает облегчение.
Симптоматика может зависеть от разновидности флегмоны кисти.
При поверхностной флегмоне тыльной поверхности стопы проявляются разлитые:
Для подапоневротических флегмон стопы характерными являются:
- образование плотного инфильтрата;
- незначительный отек;
- невыраженная гиперемия кожи.
Признаки нарушения общего состояния пациента появляются достаточно быстро. Это:
- лихорадка – одновременно проявляющиеся озноб и гипертермия (повышение температуры тела). Гипертермия может достигать 39-40 градусов по Цельсию;
- выраженная слабость;
- головные боли;
- снижение трудоспособности.
Если развивается глубокая флегмона стопы, то общее состояние пациента ухудшается еще больше – при этом могут наблюдаться одышка, сердцебиение и нарушение мочеиспускания на фоне интоксикационного синдрома.
При хронической форме данного заболевания развивается умеренная клиническая картина:
- умеренные боли;
- характерный вид тканей – они плотные, кожа над ним синюшная.
При хронической флегмоне стопы общие признаки отсутствуют.
При поверхностных формах данного заболевания диагноз поставить несложно, но при глубокой подошвенной флегмоне стопы диагностика затруднена, так как не выявляются характерные покраснение и отечность. С другой стороны, отек тканей стопы, который может быть спровоцирован другими заболеваниями, симулирует флегмону стопы. Поэтому при подозрении на описываемую патологию обследование должно включать все возможные методы диагностики.
Данные физикального обследования следующие:
-
при осмотре – определяются сглаженность свода подошвы, увеличение объема стопы, при поверхностных формах – отечность и покраснение;
- при пальпации (прощупывании) – повышение температуры кожных покровов, возникновение у пациента болезненности при надавливании на подошву. При формировании инфильтрата нащупывается резко болезненное образование без четких границ, при размягчении выявляется флюктуация (характерные движения жидкости под пальцами исследующего).
Из инструментальных методов диагностики используют пункцию – прокол очага с извлечением гнойного содержимого, которое затем исследуют в лаборатории.
Лабораторные методы, которые привлекаются в диагностике флегмоны стопы, это:
- общий анализ крови – при воспалительном процессе отмечается увеличение количества лейкоцитов (со сдвигом лейкоцитарной формулы влево) и СОЭ, при гнойно-воспалительном – резкое увеличение этих показателей;
- бактериоскопическое исследование – пунктат изучают под микроскопом для идентификации возбудителя;
- бактериологическое исследование – делают посев пунктата на специальные среды, по колониям определяют инфекционного агента и выявляют его чувствительность к антибиотикам.
Дифференциальную (отличительную) диагностику проводят между разными формами данного заболевания – так, важно знать, является флегмона стопы над- или подапоневротической, гнойной или гангренозной и так далее.
Осложнения флегмоны стопы развиваются достаточно быстро – инфекция из фасциальных пространств подошвы может переместиться на тыл стопы, а также на заднюю часть голени и голеностопный сустав. Причем, в гнойный процесс могут быть втянуты сухожилия и кости.
Развитие осложнений флегмоны стопы, как и аналогичного поражения кисти, зависит от того, как распространяется инфекционный агент.
Гнойные осложнения со стороны соседних тканей возникают одними из первых – это:
-
тендовагинит – патологический процесс в сухожилиях мышц стопы и их влагалищах;
- остеомиелит – нагноение костной ткани и последующее формированием свищей (патологических ходов);
- артрит – гнойно-воспалительное поражение суставов стопы;
- артериит – воспаление стенок артерии и их последующее расплавление, которое, в свою очередь, осложняется выраженным кровотечением;
- вторичные гнойные затеки.
Если инфекция проникает в лимфатические и кровеносные сосуды, то при распространении по ним возникают следующие осложнения:
- лимфангит – воспалительный процесс в стенке лимфатических сосудов;
- лимфаденит – воспаление лимфоузлов;
- тромбофлебит – воспаление венозных стенок с одновременным формированием тромбов на их внутренней поверхности;
- рожистое воспаление – воспалительное поражение поверхностных слоев кожи;
- сепсис – распространение инфекции с током крови и/или лимфы по всему организму, вследствие которого могут образоваться вторичные гнойные очаги в других органах и тканях;
- интоксикационный шок – нарушение микроциркуляции при попадании в кровоток большого количества токсинов микроорганизмов, продуктов их жизнедеятельности и распада погибших микробных тел.
При сепсисе и интоксикационном шоке, которые возникли на фоне флегмоны стопы, может возникнуть сердечно-сосудистая недостаточность, которая при отсутствии адекватных быстрых решений способна привести к смерти пациента.
Флегмона стопы относится к сложным патологиям, так как из-за особенностей строения данного сегмента нижней конечности это заболевание быстро прогрессирует и осложняется. Поэтому пациентов с таким диагнозом госпитализируют в клинику даже при серозной форме патологии.
Лечение флегмоны стопы – консервативное и оперативное. Но до эвакуации (удаления) гноя консервативные местные назначения запрещены – особенно это касается тепловых процедур («выгревания»).
Основной целью хирургического вмешательства является удаление гноя и мертвых тканей. Операция состоит из таких этапов, как:
-
вскрытие флегмоны;
- ревизия тканей для обнаружения затеков гноя;
- разрушение перемычек для того, чтобы образовалась одна общая полость;
- удаление мертвых и нежизнеспособных тканей;
- промывание полости большим количеством антисептиков;
- дренирование раны – в нее вводят полихлорвиниловые трубки, другие концы которых остаются наружи;
- накладывание асептической повязки с гипертоническим раствором (рану при этом не зашивают);
- в ряде случаев – фиксация стопы гипсовой лонгетой.
Лечение в послеоперационном периоде следующее:
- возвышенное расположение стопы;
- антибактериальные инъекционные препараты. При этом до определения чувствительности возбудителя назначают антибиотики широкого спектра действия, которые далее заменяют препаратами в соответствии с чувствительностью возбудителя;
- нестероидные противовоспалительные средства;
- обезболивающие препараты – если беспокоят выраженные боли;
- введение противогангренозных сывороток – при анаэробных флегмонах;
- аптечные витаминные комплексы или инъекционные витамины – для улучшения регенерирующих свойств тканей;
- в случае выраженного интоксикационного синдрома – инфузионная терапия. Внутривенно капельно вводят электролиты, солевые растворы, свежезамороженную плазму, глюкозу;
- ежедневные перевязки с промыванием послеоперационной раны антисептиками. Для более быстрого очищения раны от патологического содержимого можно применять мази с протеолитическими компонентами (он «расплавляют» некротические ткани). После очищения используют мази с компонентами, обеспечивающими быстрый регенеративный эффект.
Оперативное вмешательство также рекомендуется в том случае, если флегмона стопы прогрессирует, но расплавления тканей и образования гноя не наблюдается. При этом выполняют разрезы в месте образования инфильтрата для ослабления напряжения тканей, улучшения оттока серозного воспалительного экссудата, а если флегмона развилась на фоне анаэробной инфекции – для доступа кислорода, который для анаэробов является губительным.
На начальных этапах развития флегмоны стопы до образования инфильтрата или гноя операцию не проводят, а заболевание лечат консервативно – назначения при этом следующие:
- антибактериальные препараты;
- противовоспалительные средства;
- физиотерапевтические процедуры – УВЧ, солюкс.
Чтобы предупредить образование флегмоны стопы, следует придерживаться следующих рекомендаций:
- избегать любых ситуаций, которые чреваты травмированием стопы, если же избежать их не удается – использовать средства индивидуальной защиты (например, крепкую обувь при необходимости передвижения лесной местностью с риском поранить стопы);
- при наличии ран стопы – провести их адекватную обработку с последующими перевязками;
- своевременно выявлять и лечить гнойно-воспалительные процессы стопы, а также других органов и тканей;
- своевременно выявлять и ликвидировать хронические очаги инфекции в организме (в первую очередь, без промедления лечить кариес зубов и хронический, регулярно обостряющийся тонзиллит);
- лечить иммунодефицитные состояния;
- укреплять иммунитет всеми известными способами – соблюдать здоровый образ жизни (придерживаться правильного режима питания, работы, отдыха, сна), отказаться от вредных привычек (приема алкоголя и наркотиков), закаляться, заниматься физкультурой.
Следует понимать, что флегмона стопы может наступить повторно, и ее опять придется лечить оперативными и консервативными методами.
При выраженной интоксикации и прогрессирующих осложнениях может наступить смерть – в частности, при интоксикационном шоке и сепсисе.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
10,634 просмотров всего, 39 просмотров сегодня
источник


 эндокринные болезни. Классикой примера является сахарный диабет (сбой обмена углеводных соединений из-за нехватки инсулина). Флегмона стопы у пациентов с диабетической ангиопатией (поражением артерий стопы) возникает при малейшем повреждении кожи стопы, прогрессирует очень быстро, характеризуется тяжелым течением и быстрым развитием осложнений;
эндокринные болезни. Классикой примера является сахарный диабет (сбой обмена углеводных соединений из-за нехватки инсулина). Флегмона стопы у пациентов с диабетической ангиопатией (поражением артерий стопы) возникает при малейшем повреждении кожи стопы, прогрессирует очень быстро, характеризуется тяжелым течением и быстрым развитием осложнений; при осмотре – определяются сглаженность свода подошвы, увеличение объема стопы, при поверхностных формах – отечность и покраснение;
при осмотре – определяются сглаженность свода подошвы, увеличение объема стопы, при поверхностных формах – отечность и покраснение;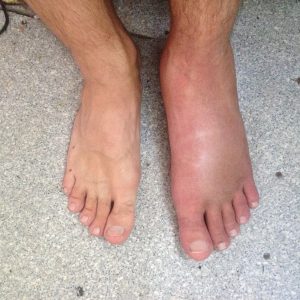 тендовагинит – патологический процесс в сухожилиях мышц стопы и их влагалищах;
тендовагинит – патологический процесс в сухожилиях мышц стопы и их влагалищах;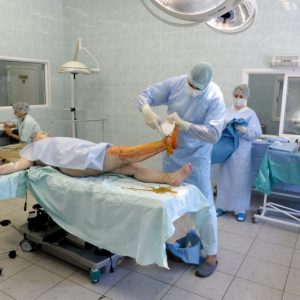 вскрытие флегмоны;
вскрытие флегмоны;