Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Эпидуральный абсцесс – гнойно-воспалительный процесс, который имеет границы и возникающий в эпидуральном пространстве позвоночника. Это заболевание встречается в одном случае на 10 тысяч человек. Чаще всего он появляется в среднегрудном отделе, 35% приходится на область поясницы, и реже всего он встречается в области шеи.
Чаще всего болезнь возникает у людей в возрасте от 40 до 75 лет с нарушениями в иммунной системе.
Основная причина эпидурального абсцесса позвоночника – инфекция, которая попадает в позвоночный столб. Чаще всего причиной становятся стафилококки, стрептококки, анаэробы, палочка туберкулёза, грибки.
Инфекция попадает в позвоночник из отдалённых инфекционных очагов по крови или по лимфе. Источником может быть фурункул, заглоточный абсцесс, киста, эндокардит, пиелонефрит, цистит, периодонтит, отит, пневмония.
К другим причинам можно отнести распространение гнойного воспаления из структур, которые расположены рядом, это может быть остеомиелит, туберкулёз позвоночника, пролежни. Примерно в 30% всех случаев инфекция проникает внутрь позвоночника при травме спины, может образовываться гематома, которая затем нагнаивается и становится источником заболевания.
В самых редких случаях патология становится следствием эпидуральной анестезии, люмбальной пункции или хирургического вмешательства на область позвоночника.
Также в формировании воспаления большую роль играет сниженный иммунитет, который может развиться в результате алкоголизма, наркомании, ВИЧ-инфекции, сахарного диабета, пожилого возраста.
Эпидуральный абсцесс позвоночника имеет свои симптомы. Всё начинается с боли в спине и повышения температуры. Через некоторое время развивается корешковый синдром, что сопровождается снижением сухожильных рефлексов — эта стадия считается второй. Без медицинской помощи наступает третья стадия, при которой диагностируются парезы и нарушения в работе тазовых органов. Четвёртая стадия – полный паралич всего тела, который появляется очень быстро.
Каких-либо специфических симптомов нет. Вялые параличи регистрируются на уровне абсцесса, а ниже диагностируются центральные параличи и сенсорные нарушения. В том месте, где расположен абсцесс, на коже может наблюдаться гиперемия и отёчность.
Время от одной стадии до другой может быть самым разным. Если процесс протекает остро, тогда параличи наступают буквально в течение нескольких суток от появления первых симптомов. Если процесс хронический, тогда они возникают не раньше, чем через пару недель. При этом повышенной температуры тела нет, чаще всего она не превышает 37,5 градусов.
Если острый процесс переходит в хронический, тогда наблюдается небольшая стабилизация общего состояния, снижение температуры, однако это не значит, что пациент может считать себя полностью здоровым.
Достоверно поставить правильный диагноз по одним только симптомам невозможно. Если в качестве диагностики используется анализ крови, тогда при остром процессе будет наблюдаться повышенное СОЭ и большое количество лейкоцитов. Хронический процесс даёт минимальные изменения. Но для того, чтобы выявить возбудителя, следует провести посев крови на стерильность.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Рентгенография позволяет выявить или, наоборот, исключить остеомиелит или туберкулёзный спондилит. Пункция возможна, только если абсцесс расположен на уровне грудного отдела позвоночника, но не ниже.
Спинальный эпидуральный абсцесс диагностируют и с помощью миелографии, которая покажет наличие частичного или полного сдавливания спинного мозга, однако показать, что стало причиной этого состояния – гематома, абсцесс или опухоль, такая диагностическая процедура не сможет. Поэтому самым лучшим выбором считается КТ или МРТ — исследование.
Контактные эпидуральные абсцессы спинного мозга – это показание для срочного хирургического вмешательства. Операция проводится по типу ламинэктомии и дренирования субдурального пространства для удаления очага. Если причина – остеомиелит, тогда одновременно проводится удаление всех мёртвых тканей и фиксация позвонков.
Обязательно лечение антибиотиками, причём начать его следует как можно раньше. Чаще всего назначается сразу несколько препаратов из разных групп. Первые несколько дней лекарства вводятся только внутривенно. Продолжительность лечения составляет до 2 месяцев.
Последствия эпидурального абсцесса позвоночника могут быть самыми разными. Практически в четверти всех случаев бывает смертельный исход в результате сепсиса, либо тромбоэмболии артерий. Хуже всего прогноз у пожилых пациентов, у которых операция была проведена после развития параличей.
- ЛФК при стенозе поясничного отдела позвоночника
- Болезнь Шейермана-Мау
- Причина острой боли в пояснице слева
- Народные средства для лечения бурсита коленного сустава
- Причины появления мигрирующих болей в суставах
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
- 01 октября 2018
- Могут ли боли в пояснице появиться из-за псориатического артрита?
Перелом позвонка со смещением отростков — как правильно лежать и можно ли сидеть?
Что делать, если прописанное лечение остеохондроза не помогает?
К какому врачу идти при таких симптомах?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
При лечении суставов и спины больше всего нужен комплексный поход. Ультразвуковое лечение с гидрокортизоном является лишь частью комплексной терапии суставов и позвоночника, но эта часть не менее важна, чем другие процедуры.
В основе лечения ультразвуком лежит специфика взаимодействия ультразвуковых волн и биологических тканей. Основой физиологического воздействия ультразвука является его физико-химический, тепловой и механический эффекты.
Ультразвук способен на многое:
- повышает проходимость мембран клеток;
- усиливает чувствительность нервных рецепторов;
- нормализует метаболизм;
- доставляет максимум питательных веществ и кислорода в травмированные или больные ткани;
- активизирует лейкоциты;
- снимает мышечные спазмы;
- разрыхляет соединительные ткани;
- запускает в суставах процессы регенерации;
- активизирует образование коллагена;
- снимает отеки благодаря избавлению от застоя лимфы;
- изменяет pH крови и улучшает кровоток, благодаря чему образуются новые кровяные клетки.
Так осуществляется своеобразный массаж клеток, благодаря которому сходят на нет кровоизлияния, воспалительные процессы и боли.
При лечении опорно-двигательного аппарата используют два режима ультразвука:
- Импульсный. На организм воздействуют колебания в небольших дозах, а лечение является щадящим.
- Постоянный. Ультразвук непрерывный нужен для того, чтобы на тело действовали тепловое компоненты ярко выраженные. Сочетание ультразвука с лекарственными средствами называется фонофорезом. Ультразвук активизирует и усиливает действие лекарств.
Не сочетается он только с ферментами и новокаином. Для лечения суставов в сочетании с ультразвуком используются такие средства, как хондроксид, кетопрофен, карипаин и гидрокортизон.
Ультразвуковое лечение с гидрокортизоном применяется не только при заболеваниях опорно-двигательной системы, а также при заболеваниях кожи и гинекологических недугах. Как же работает данный гормон при заболеваниях спины и суставов?
Мазь гидрокортизон относится к глюкокортикоидам. Гидрокортизоновая мазь снимает воспаления в суставах, избавляет от боли и отеков, а также активизирует клетки иммунной системы. Но так как средство это гормональное, применять его даже наружно следует с предельной осторожностью. Главным преимуществом сочетания ультразвука с гидрокортизоновой мазью является сведение побочных эффектов от гормонального средства до минимального. Но есть и другие плюсы:
- терапия медикаментозная и физиотерапия потенцируют работу друг друга, отчего возрастает эффективность обоих видов лечения;
- сочетание ультразвука и гидрокортизона улучшают белковый и углеводный обмен в тканях;
- гидрокортизоновая мазь при такой терапии является еще и проводником ультразвукового сигнала;
- ультразвук повышает проходимость мембран клеток, поэтому глюкокортикоид доставляется к цели;
Сама процедура проходит следующим образом:
- кожа обрабатывается антибактериальным средством;
- гидрокортизоновая мазь наносится на проблемный участок и распределяется при помощи лопаточки;
- подается ультразвук с мощностью до 1 Вт/кв. см и частотой максимум 500 кГц (минимум 16);
- процедура длится до получаса, всего их нужно от 10 до 14.
После процедуры не рекомендуется смывать гидрокортизоновую мазь сразу, ведь повышенная проницаемость кожи и мембран остается еще минимум на несколько часов.
Наиболее эффективен этот вид терапии при заболеваниях коленного сустава.
Самыми частыми показаниями же являются:
- Гонартроз, то есть выраженная дегенерации хрящевых и костных тканей коленей;
- остеоартрит, артриты аутоиммунные и ревматические;
- воспалительные процессы внутри суставных сумок (бурсит);
- любые виды артрозов;
- тендиоз, то есть, выраженное дистрофическое поражение сухожилий и его ущемление между суставными хрящами и костьми;
- любые травмы колена;
- остеохондрозы;
- пяточные шпоры;
- подагра;
- после любых операций на суставы.
Больше всего суставных сумок находится именно в коленных суставах. Именно поэтому при бурсите вам вероятнее всего назначат ультразвук с гидрокортизоном.
- Проблемы со свертываемостью крови и любые её заболевания;
- диабет на последней стадии;
- недуги почек;
- гипертония;
- туберкулез в острой форме;
- атеросклероз;
- онкозаболевания;
- беременность (особенно поздние сроки и ранние);
- любые вирусы и бактериальные инфекции;
- астма;
- гнойники на коже и любые болезни с образованием гноя (флегмона, абсцесс, гангрена);
- тромбофлебиты;
- невралгии любые, в т. ч. затрагивающие лицевой нерв;
- тиреотоксикоз;
- аллергическая реакция на гидрокортизон (как побочный эффект).
У лечения разных частей тела ультразвуком с гидрокортизоном есть свои особенности.
При лечении тазобедренного сустава пациенту нужно лечь на бок. Вокруг сустава воздействуют излучателем. Это делается в непрерывном режиме и контактным способом. Интенсивность волны от 0,2 и до 0,8 Вт/см2. Аппаратом обрабатываются пах, подъягодичные складки и ягодицы (верхние наружные их квадранты). При бурсите обрабатывается и шейка бедра. Обычно назначают по 15 процедур:
Плечевой сустав обрабатывается в непрерывном режиме и контактным способом. Интенсивность волны до 0,4 Вт. Продолжительность одной процедуры — до 12 минут, проводится ежедневно. Курс состоит примерно из 15 процедур.
Частота волны при лечении этого сустава должна составлять до трех мегагерц, длина волны — до 0,5 мм. Делается ежедневно по 15 минут. Курс — 15 процедур.
Количество сеансов может быть и 8 и 12, проводиться может каждый день или через сутки. Продолжительность фонофореза — до 10 минут. Мазь наносят на пятку.
Лечение ультразвуком с гидрокортизоном суставов — лишь одна из процедур для лечения заболеваний опорно-двигательной системы. Но оно значительно облегчает течение болезни.
Также вы можете узнать, посмотрев данный видеоролик, как рационально используют физиотерапию, какие есть преимущества данного метода, а также вы можете узнать, как с помощью физиотерапии можно избавится от пяточной шпоры.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
источник
«NEIRODOC.RU — это медицинская информация, максимально доступная для усвоения без специального образования и созданная на основе опыта практикующего врача.»
Спинальный эпидуральный абсцесс или эпидуральный абсцесс позвоночника – это абсцесс или, проще говоря, гнойник, который располагается в эпидуральном пространстве, то есть в позвоночном канале, где находится спинной мозг с его оболочками и нервными корешками. Наиболее частое расположение – грудной отдел позвоночника (около 50%), затем поясничный отдел (35%) и шейный (15%). Кроме того, по отношению к дуральному мешку (оболочке, покрывающей спинной мозг с нервными корешками), может располагаться сзади и спереди. Спинальный эпидуральный абсцесс часто бывает на фоне остеомиелита позвоночника или спондилита (воспаления тела позвонка с некрозом), дисцита (воспаления межпозвонкового диска), спондилодисцита (воспаления тела позвонка и межпозвонкового диска).
Существует временная классификация спинального эпидурального абсцесса.
Выделяют следующие периоды:
- Острый (продолжительностью до 12-16 дней), который характеризуется наличием явного гноя в эпидуральном пространстве.
- Хронический (продолжительностью более 12-16 дней), характеризуется образованием грануляционной ткани в эпидуральном пространстве, может существовать несколько месяцев.
- Болевой синдром. Боль в позвоночнике обычно очень сильная. Может быть болезненность при постукивании по позвоночнику.
- Неврологическая симптоматика, которая заключается в поражении нервных корешков, а затем и спинного мозга (только если абсцесс находится выше 1-2 поясничных позвонков, так как ниже этих позвонков спинного мозга уже нет, а есть только нервные корешки). Проявляется в виде корешковых болей, онемения, снижения чувствительности, парезами (слабость в конечностях) вплоть до плегии (отсутствие движений в конечностях) и нарушением функции тазовых органов (мочевой пузырь и кишечник). При абсцессах на поясничном и грудном уровнях вышеописанные нарушения возникают в ногах, а при абсцессах на шейном уровне – в ногах и руках.
- Лихорадка (повышение температуры тела выше 37,0⁰), профузное потоотделение и сильный озноб.
- Послеоперационный спинальный эпидуральный абсцесс может проявляться только местной болью в области операции и неврологической симптоматикой, а остальные симптомы или минимально выражены или могут отсутствовать совсем, например, отсутствие лихорадки, лейкоцитоза в общем анализе крови и так далее.
- Чаще всего гематогенное распространение, то есть распространение с кровью (в 26-50% случаев). Возбудитель инфекции попадает непосредственно в эпидуральное пространство или же в позвонок или диск с последующим распространением в эпидуральное пространство.
- Чаще всего кожная инфекция (фурункул, абсцесс, карбункул, рожистое воспаление, флегмона и д.р.)
- Парентеральная инфекция, то есть после внутривенных вливаний, особенно при внутривенном употреблении наркотиков.
- Бактериальный эндокардит (воспаление внутренней оболочки сердца).
- Мочевая инфекция.
- Дыхательная инфекция (отиты, синуситы, пневмония).
- Зубной и глоточный абсцессы.
- Прямое распространение, то есть через местные ткани.
- Пролежни.
- Абсцесс поясничной мышцы.
- Проникающая травма (ранение брюшной или грудной полости, шеи).
- Глоточная инфекция.
- Медиастенит (воспаление средостения).
- Паранефральный абсцесс на фоне пиелонефрита (воспаления почек).
- После операций на позвоночнике.
- Открытая операция по поводу травмы позвоночника, грыжи диска и других дегенеративных заболеваний позвоночника.
- Закрытое вмешательство, например, установка люмбального наружного дренажа или эпидурального катетера для эпидуральной анестезии, люмбальная пункция.
Надо отметить, что открытые операции и закрытые вмешательства крайне редко вызывают инфицирование позвоночника.
- Недавняя травма спины.
- Неустановленный источник.
Сопутствующие хронические заболевания, которые сопровождаются нарушением иммунитета:
- Сахарный диабет.
- Внутривенное злоупотребление наркотиками.
- Хроническая почечная недостаточность.
- Алкоголизм.
- Рак.
- Повторные мочевые инфекции.
- ВИЧ.
- Бактерии:
- Чаще всего золотистый стафилококк (более 50% случаев).
- Аэробные и анаэробные стрептококки.
- Кишечная палочка.
- Синегнойная палочка.
- Пневмококки.
- Энтеробактер.
- Микобактерия туберкулеза (в 25% случаев спинальных эпидуральных абсцессов). Такие абсцессы обычно сочетаются с остеомиелитом позвоночника.
- Грибки:
- Криптококкоз.
- Аспергиллез.
- Бруцеллез.
- Паразиты: эхинококкоз.
- Множественные возбудители (около 10% случаев).
Методы диагностики эпидурального абсцесса позвоночника:
- Наличие симптоматики, которая описана выше.
- Общий анализ крови: в случае острого спинального эпидурального абсцесса часто бывает лейкоцитоз (повышение лейкоцитов) в среднем до 16,7х10 9 , при хроническом количество лейкоцитов обычно в пределах нормы, в среднем до 9,8х10 9 , СОЭ (скорость оседания эритроцитов) в большинстве случаев более 30 мм/ч.
- Посев крови на бактериальную флору полезен в некоторых случаях для определения возбудителя.
- Диаскинтет используют для исключения туберкулезного поражения позвоночника, заключается в постановке внутрикожной пробы, которая вызывает у лиц с туберкулезной инфекцией специфическую кожную реакцию, более эффективен, чем проба Манту.
- ПЦР диагностика на туберкулез (полимеразная цепная реакция), очень чувствительный метод, суть которого заключается в выявлении в исследуемом материале не самого возбудителя инфекции, а частички его ДНК.
- МРТ (магнитно-резонансная томография) – метод выбора, обязателен при диагностике спинального эпидурального абсцесса, остеомиелита позвоночника и дисцита.
- КТ (компьютерная томография): в литературе есть описание обнаружения газа внутри позвоночного канала при спинальном эпидуральном абсцессе, но КТ более информативна для остеомиелита позвоночника, который часто сопровождает спинальный эпидуральный абсцесс.
В случаях, когда неврологические нарушения отсутствуют до появления деформации позвоночника возможна консервативная терапия, суть которой заключается в применении антибиотиков и иммобилизации позвоночника шейным воротником, если инфекция в шейном отделе позвоночника и грудным или поясничным корсетами, если инфекция в соответствующих отделах позвоночника.
Если возбудитель и источник спинального эпидурального абсцесса неизвестны, то наиболее вероятен золотистый стафилококк. В этом случае антибиотики подбирают эмпирически по схеме: Цефалоспорины III поколения + Ванкомицин + Рифампицин (могут быть противопоказания, необходимо проконсультироваться с врачом!).
Антибиотики меняют в зависимости от результатов посевов или обнаружения источника.
После 3-4 недель лечения внутривенным введением антибиотиков обычно достаточно 4-недельного курса приема антибиотиков внутрь. При сопутствующем остеомиелите позвоночника курс внутривенного лечения антибиотиками может составлять 6-8 недель. На продолжительность курса лечения могут влиять повторные анализы СОЭ (в случае положительного эффекта СОЭ должна снижаться, хотя СОЭ снижается медленно) и картина МРТ. Во время лечения антибиотиками требуется иммобилизация позвоночника в среднем 6 месяцев.
Цели хирургичсекого лечения эпидурального абсцесса:
- Установление возбудителя (берется ткань для посева на бактериальную флору) и диагноза.
- Удаление гноя и грануляционной ткани в случаях сдавления нервных структур (развития стеноза позвоночного канала) и появления неврологического дефицита (пареза, плегии, нарушения функции тазовых органов, нарушения чувствительности) или стойкого болевого корешкового синдрома.
- Радикальная санация и стабилизация позвоночника.
В большинстве случаев спинальный эпидуральный абсцесс располагается кзади от дурального мешка, поэтому для доступа к нему необходима ламинэктомия или гемиламинэктомия – операция, при которой удаляется дужка позвонка или половина дужки соответственно (задние костные структуры позвонка). Ламинэктомия обычно дополняется стабилизацией позвоночника, так как может развиться нестабильность. То есть выполняется транспедикулярная фиксация (ТПФ) – в тела позвонков через корни дужек (ножки) вводятся титановые винты, которые затем скрепляются продольными балками и иногда поперечной. Если выявлен гной, то ТПФ выполнять опасно, так как металлоконструкция все-таки инородное тело и может привести к хронизации гнойного процесса. В таком случае ТПФ обычно выполняется вторым этапом только после излечения эпидурального абсцесса. При отсутствии признаков остеомиелита позвоночника после проведения простой ламинэктомии или гемиламинэктомии на одном уровне и антибактериальной терапии антибиотиками нестабильность обычно не развивается. При выявлении гноя операция заканчивается установкой дренажной промывной приточно-отточной системы. Если выявлена только грануляционная ткань, то установка промывной системы не требуется. При сочетании эпидурального абсцесса, расположенного впереди дурального мешка, с остеомиелитом позвоночника показана радикальная санация, сопровождаемая реконструкцией передней части позвоночного столба титановыми кейджами и прочной фиксацией. То есть удаляются пораженные тела позвонков с межпозвонковыми дисками, вместо которых устанавливаются титановые импланты. Цель – избавиться от очага инфекции и добиться стабилизации позвоночника. Отсутствуют неблагоприятные последствия, связанные с применением кейджей в присутствии активной гнойной или туберкулезной инфекции.
Летальные исходы эпидурального абсцесса наблюдаются в 18-23% случаев, но в основном у пожилых пациентов и пациентов с парализацией до операции ввиду развития осложнений, например, тромбоэмболии легочной артерии (ТЭЛА), сепсиса, пневмонии, урологической инфекции и других.
Улучшение выраженного неврологического дефицита встречается редко, даже если операция выполнена в первые 6-12 часов после его развития.
У молодых пациентов без неврологического дефицита исход обычно благоприятный.
- Нейрохирургия / Марк С.Гринберг; пер. с англ. – М.: МЕДпресс-информ, 2010. – 1008 с.: ил.
- Практическая нейрохирургия: Руководство для врачей / Под ред. Б.В.Гайдара. – СПб.: Гиппократ, 2002. – 648 с.
- Зиятдинов, К М. Диагностика и оперативное лечение туберкулезного спондилита / К.М. Знятдинов, В.Н. Лавров, А.Б. Кожевников II Сб, науч. тр./ МНИИТ.- М., 1998 С.
- Корнилов Б.М., Овчинников О.Д., Миничев С.Б. и др. Гнойно-воспалительные заболевания позвонков и межпозвонковых дисков // Лечение больных с гнойно- септическими осложнениями травм. Прокопьевск, 1997 С.
- Лавров, В,Н, Новые технологи» о хирургическом лечении туберкулезного спондилита / В.Н. Лавров // Пробл. Туберкулеза -2002 № 2.-С.
- Морозов А.К., Ветрилэ С.Т., Колбовский Д.А. и др. Диагностика неспецифических воспалительных заболеваний позвоночника // Вестн. травматол. и ортопед. им. Н.Н. Приорова. № 2 2006 С.
Материалы сайта предназначены для ознакомления с особенностями заболевания и не заменяют очной консультации врача. К применению каких-либо лекарственных средств или медицинских манипуляций могут быть противопоказания. Заниматься самолечением нельзя! Если что-то не так с Вашим здоровьем, обратитесь к врачу.
Если есть вопросы или замечания по статье, то оставляйте комментарии ниже на странице или участвуйте в форуме. Отвечу на все Ваши вопросы.
Подписывайтесь на новости блога, а так же делитесь статьей с друзьями с помощью социальных кнопок.
При использовании материалов сайта, активная ссылка обязательна.
источник
Спинальный эпидуральный абсцесс — ограниченное гнойное воспаление эпидурального спинномозгового пространства. Проявляется острой болью в спине, трансформирующейся в корешковый синдром, появлением и прогрессированием парезов, тазовых расстройств и чувствительных нарушений в соответствии с топикой абсцесса. В ходе диагностики оптимальным является проведение МРТ спинного мозга, при отсутствии такой возможности — спинальной пункции и миелографии. Лечение состоит в как можно более ранней оперативной декомпрессии спинного мозга с дренированием абсцесса, проводимой на фоне массивной антибиотикотерапии.
Спинальный эпидуральный абсцесс — локальный гнойно-воспалительный процесс, возникающий в эпидуральном пространстве. Последнее представляет собой щель, располагающуюся между твердой (дуральной) спинальной мозговой оболочкой и стенками позвоночного канала. Эпидуральное пространство заполнено рыхлой клетчаткой и венозными сплетениями. По нему гнойное воспаление может распространяться в церебральном или каудальном направлении, занимая пространство, соответствующее нескольким позвоночным сегментам.
В литературе по неврологии спинальный эпидуральный абсцесс можно встретить под синонимичным названием «ограниченный гнойный эпидурит». Частота встречаемости эпидурального абсцесса спинного мозга в среднем составляет 1 случай на 10 тыс. госпитализаций. Наиболее часто, примерно в половине случаев, наблюдается абсцесс среднегрудного отдела позвоночника. Около 35% приходится на эпидуральные абсцессы поясничного отдела, 15% — на шейный отдел. Заболевают преимущественно люди в возрасте от 40 до 75 лет с пониженной сопротивляемостью иммунной системы. Современная тенденция к росту заболеваемости, по всей видимости, обусловлена увеличением численности пожилого населения и количества лиц с пониженным иммунитетом.
Спинальный эпидуральный абсцесс является следствием попадания в субдуральное пространство инфекции. В качестве инфекционных агентов могут выступать стафилококки (50-60% случаев), стрептококковая инфекция, анаэробные микроорганизмы, специфические возбудители (например, палочка туберкулеза), грибы. Занос инфекции в эпидуральное пространство возможен гемато- и лимфогенным способом из существующих в организме удаленных инфекционных очагов, таких как фурункулез, заглоточный абсцесс, нагноившаяся киста средостения, инфекционный эндокардит, пиелонефрит, гнойный цистит, периодонтит, гнойный отит, пневмония и пр.
Спинальный эпидуральный абсцесс может возникнуть в результате распространения гнойного воспаления из рядом расположенных структур при остеомиелите или туберкулезе позвоночника, абсцессе поясничной мышцы, пролежнях, ретроперитонеальном абсцессе. Примерно до 30 % случаев эпидурального абсцедирования связаны с проникновением инфекции вследствие травмы позвоночника, например, перелома позвонка с вклинением его частей или осколков в клетчатку эпидурального пространства. Возможно образование посттравматической гематомы с ее последующим нагноением. В редких случаях спинальный эпидуральный абсцесс формируется как осложнение эпидуральной анестезии, люмбальных пункций или хирургических операций на позвоночнике.
Немаловажное значение в развитии абсцедирования имеет иммунокомпрометированное состояние организма больного, при котором проникающие в субдуральное пространство микроорганизмы не получают достойного отпора иммунной системы. Причинами снижения иммунного ответа могут быть пожилой возраст, хронический алкоголизм, наркомания, ВИЧ-инфекция, сахарный диабет и др.
Формирование абсцесса в спинальном эпидуральном пространстве сопровождается развитием ликвороциркуляторного блока и нарастающей компрессией спинного мозга. В отсутствие быстрой ликвидации абсцесса в спинном мозге на фоне сдавления происходят необратимые дегенеративные процессы, влекущие за собой формирование стойкого неврологического дефицита.
Спинальный эпидуральный абсцесс манифестирует соответствующей его локализации разлитой болью в спине, подъемом температуры тела до высоких цифр, ознобами. Отмечается локальная ригидность позвоночных мышц, болезненность перкуссии остистых отростков, положительные симптомы натяжения. Затем наступает 2-я стадия болезни — боль трансформируется в корешковый синдром, что сопровождается снижением сухожильных рефлексов в соответствии с уровнем поражения. На 3-ей стадии возникают парезы и тазовые нарушения, свидетельствующие о компрессии проводящих спинальных путей, зачастую наблюдаются парестезии. Переход в 4-ую стадию сопровождается быстрым нарастанием парезов вплоть до полных параличей, проводниковыми нарушениями чувствительности.
Неврологическая картина неспецифична. Периферические вялые параличи отмечаются на уровне локализации субдурального абсцесса, а ниже этого уровня определяются проводниковые расстройства: центральные параличи и сенсорные нарушения. В проекции абсцесса на поверхности спины может наблюдаться гиперемия кожи и отечность подлежащих тканей.
Скорость развития клиники в соответствии с указанными выше стадиями вариативна. Острый субдуральный абсцесс характеризуется формированием параличей спустя несколько суток от дебюта болезни, хронический — через 2-3 недели. При хроническом абсцессе высокая лихорадка зачастую отсутствует, чаще наблюдается субфебрилитет. Трансформация острого абсцесса в хронический сопровождается снижением температуры тела и некоторой стабилизацией клиники, иногда уменьшением выраженности симптомов спинальной компрессии. Течение хронического абсцесса представляет собой смену обострений и затуханий клинических симптомов.
Неспецифичность симптомов и данных неврологического статуса не позволяют неврологу и нейрохирургу достоверно диагностировать спинальный субдуральный абсцесс. Заподозрить его можно при наличии инфекционного процесса в области позвоночного столба или удаленного очага гнойной инфекции. При остром процессе возникают соответствующие изменения в клиническом анализе крови (ускорение СОЭ, лейкоцитоз), хронический абсцесс характеризуется слабой выраженностью островоспалительных изменений крови. Данные о характере возбудителя может дать бакпосев крови.
Проведение рентгенографии позвоночника помогает выявить или исключить остеомиелит и туберкулезный спондилит. Люмбальная пункция возможна только при расположении абсцесса выше нижнегрудных сегментов. Поражение ниже грудного уровня является противопоказанием для ее проведения, поскольку существует опасность внесения пункционной иглой инфекции в арахноидальное пространство с развитием гнойного менингита. В таких случаях возможна субокципитальная пункция.
Люмбальную или субокципитальную пункцию совмещают с проведением соответственно восходящей или нисходящей миелографии. Последняя выявляет экстрадуральное (частичное или полное) сдавление спинного мозга, однако малоинформативна в отношении дифференциации вызвавшего компрессию объемного образования, т. е. не может различить абсцесс, гематому и опухоль спинного мозга. Наиболее надежным и безопасным способом диагностировать спинальный субдуральный абсцесс является проведение КТ, оптимально — МРТ позвоночника.
Спинальный эпидуральный абсцесс является показанием к срочному хирургическому вмешательству. Проводится декомпрессия спинного мозга путем ламинэктомии и дренирование субдурального пространства. При наличии остеомиелита в ходе операции производится удаление нежизнеспособных костных тканей с последующей фиксацией позвоночника. Своевременно проведенная операция предотвращает развитие парезов или уменьшает их степень.
Антибиотикотерапия начинается эмпирически (до получения результатов бакпосева) еще на стадии предоперационной подготовки с парентерального введения препаратов широкого спектра (амоксициллина, рифампицина, ванкомицина, цефотаксима), их комбинации или комбинированных антибактериальных препаратов (например, амоксициллин+клавулановая кислота). Затем переходят на пероральный прием антибиотиков. Продолжительность лечения антибиотиками составляет от 1 до 2 мес. При диагностике туберкулеза проводится консультация фтизиатра и назначается противотуберкулезная терапия.
От 18% до 23% случаев субдурального абсцесса спинного мозга заканчиваются смертельным исходом в результате сепсиса, ТЭЛА и др. осложнений. Наиболее неблагоприятный прогноз у пожилых пациентов при осуществлении хирургического вмешательства после развития параличей. При ранней диагностике и проведении оперативного лечения до возникновения парезов прогноз благоприятный. После операции отмечается остановка прогрессирования неврологических нарушений. Однако при выраженном характере неврологического дефицита его регресс не происходит даже в случаях, когда оперативное лечение проводилось в первые 6-12 ч его появления.
источник

Это заболевание считается довольно редким в наши дни, но никто не застрахован от его развития.
Современные достижения медицины (в виде антибиотиков и нейрохирургического лечения) могут избавить от абсцесса и предотвратить появление осложнений.
Но это возможно только при своевременном обращении к специалисту.
Поэтому стоит повнимательнее рассмотреть симптоматику патологии, причины развития заболевания, а также способы избавления от него.
Эпидуральный абсцесс — это гнойный воспалительный процесс локального характера, который возникает в эпидуральном пространстве позвоночного столба. Эпидуральное пространство в свою очередь представляет собой своеобразную щель, которая располагается между дуральной (твёрдой) оболочкой спинного мозга и стенками позвоночного канала.

На локальном уровне выявляются отеки, гипертонус мышц в пораженной зоне. Может развиться парез нижних конечностей, дисфункция органов малого таза.
Видео: «Анатомия спинного мозга»
Эпидуральный абсцесс может возникнуть в любом отделе позвоночника. Хотя наиболее частыми случаями абсцесса являются поясничный и грудной абсцессы. Патология может иметь острый характер или же хронический.
Самыми частыми возбудителями эпидурального абсцесса являются патогенные микроорганизмы, т.е. стафилококки, стрептококки и т.д. Именно они вызывают гнойные воспаления в организме вне зависимости от тяжести и локализации. Инфекция попадает в эпидуральное пространство через кровь и лимфу или через ближайшие ткани.
Источники, способные вызвать острый эпидуральный абсцесс:
- Заболевания легких;
- Урогенные инфекции;
- Фурункулы и фурункулёз;
- Септикопиемия;
- Стоматологические заболевания.
Причиной возникновения хронической формы эпидурального абсцесса могут стать:
Острая форма эпидурального абсцесса отличается от хронической тем, что в случае с острым воспалением инфекция не может проникнуть в спинной мозг, поскольку ей преграждает путь твердая оболочка спинного мозга. Хроническая же форма способна разрушать эти твердые стенки и вызывать изменения в клетчатке эпидурального пространства.
Факторами риска развития эпидурального абсцесса можно считать:
- Алкоголизм;
- Употребление наркотиков;
- Гнойная инфекция в организме;
- Операционные вмешательства на спинном мозге;
- Сахарный диабет;
- Посттравматические проблемы спины;
- Возрастные изменения.

Размеры гнойной инфекции могут дать прогноз о вероятном летальном исходе. И хотя современные достижения медицины могут справляться даже с серьезным сепсисом, иммунная система пациента может не справиться с тем количеством стероидов, которым будут ее «кормить».
Если размеры сепсиса были не слишком большими, то шансы избавления от заболевания высоки. В медицинской практике имеются случаи рецидива абсцесса. Поэтому нужно внимательно относится к своему здоровью и проходить регулярное обследование, чтобы избежать повторной инфекции.
Основными симптомами, служащими сигналом о наличии абсцесса, являются:
- Острая боль в зоне поражения, не затихающая и не прекращающаяся на протяжении нескольких недель;
- Высокая температура, также не спадающая на протяжении нескольких недель;
- Озноб;
- Болевые ощущения, распространяющиеся на нижние конечности;
- Гипертонус мышц в зоне поражения.
Эти симптомы характеризуют первую стадию заболевания.
Для второй стадии характерно развитие корешкового синдрома, что в свою очередь влечет за собой снижение сухожильных рефлексов в зоне поражения
На третьей стадии развиваются парезы нижних конечностей, возникает дисфункция малого таза.
Четвертая стадия характеризуется нарастаниями парезов, вплоть до полного паралича, потерей чувствительности в конечностях.
На внешнем уровне можно увидеть отечность тканей и гиперемию кожи в зоне поражения.
Острая форма эпидурального абсцесса характеризуется развитием параличей уже спустя несколько суток после первого симптома болезни. Хронической форме для этого требуется несколько недель (2-3).
Кода остра форма перерастает в хроническую, температура тела снижается, несколько снижается выраженность симптомов. Для хронической формы свойственно периодическое обострение и затухание симптомов заболевания.
Диагностировать эпидуральный абсцесс довольно непросто, поскольку симптоматика заболевания неспецифична.
Если у пациента имеется ярко выраженный инфекционный процесс в области позвоночника или очаг гнойной инфекции в удаленной от позвоночника области, то невролог или нейрохирург могут заподозрить спинальный эпидуральный абсцесс.

Дополнительно к общему анализу крови назначается бакпосев крови, рентгенография позвоночника (для выявления остеомиелита и туберкулезного спонндилита).
Если врач заподозрил грудной или шейный эпидуральный абсцесс, то он может назначит люмбальную пункцию, которую можно совместить с миелографией. Миелография поможет выявить частичное или полное сдавливание спинного мозга.
Из стандартных мероприятий пациенту назначается КТ и МРТ позвоночника.
Видео: «Абсцесс мозга — что делать?»
Диагноз «спинальный эпидуральный абсцесс» требует немедленного оперативного вмешательства. Только своевременно проведенная операция гарантирует избежание летального исхода.
Прием антибиотиков начинается еще до получения результатов бакпосева, на стадии подготовки к операции. Препараты вводятся пациенту парентерально. Обычно назначаются такие препараты, как Амоксициллин, Рифампицин, Цефотаксим. Медикаменты могут вводиться как в индивидуальном порядке, так и в комбинации с другими антибиотиками.
После этого начинается пероральный прием препаратов. Лечение антибиотиками должно длиться около 2 месяцев.
Пациенту с эпидуральным абсцессом проводят декомпрессию спинного мозга при помощи ламинэктомии и дренирования субдурального пространства.
Если у пациента имеется остеомиелит, то по ходу операции хирург удаляет отмершие костные ткани и фиксирует позвоночник. Если операция была проведена своевременно, то это предотвратит развитие парезов или уменьшит их степень (если заболевание было запущено).

Летальный исход в случае с эпидуральным абсцессом регистрируется в 15-20% случаев. Чаще всего в эти цифры входят пожилые люди с дооперационным параличом. Улучшение выраженного неврологического дефицита происходит редко, даже если операционное вмешательство было осуществлено в течение первых 6-13 часов после его появления.
Спинальный эпидуральный абсцесс — это заболевание серьезное и опасное.
Поэтому каждому нужно помнить о некоторых особенностях этой патологии:
- Причиной возникновения эпидурального абсцесса может быть снижение иммунитета на фоне наличия инфекционного воспаления или гнойной инфекции. Возбудителями гнойной инфекции обычно являются различные «кокки»: стафилококки, стрептококки и т.д. Поэтому стоит внимательнее относиться к гигиене и питанию, чтобы поддерживать иммунитет в норме;
- Эпидуральный абсцесс имеет 4 стадии развития, а также две формы протекания: острую и хроническую. Хроническая форма отличается от острой по симптоматике и причинам возникновения;
- Лечение эпидурального абсцесса проводится только хирургическим путем и антибиотической терапией. При чем операцию нужно проводить как можно раньше, чтобы предотвратить риск развития паралича или летальный исход.
источник
- Предпозвоночный абсцесс встречается редко
- Чаще развивается на уровне грудной клетки или поясницы.
- Абсцесс позвоночника обычно возникает вследствие гематогенного распространения
- Редкое осложнение хирургических вмешательств на шейном отделе позвоночника передним или задним доступом (0,5% от всех операций)
- Травма или перфорация гортаноглотки или шейного отдела пищевода (прямое повреждение фрагментами кости или спондилофитом; повреждение при хирургическом вмешательстве)
- Осложнение эпидурального абсцесса или спондилодисцита шейного отдела позвоночника
Возбудители: золотистый стафилококк, реже пиогенный стрептококк или микобактерии туберкулеза
Предрасполагающие факторы: Ослабление защитных сил макроорганизма (сахарный диабет, ВИЧ-инфекция, инъекционная наркомания).
- Абсцесс имеет симптомы инфекционного процесса (повышение температуры тела, лейкоцитоз, повышение уровня С-реактивного белка)
- При повороте головы или сгибании/разгибании шейного отдела позвоночника боль усиливается
- Дисфагия
- Ригидность затылочных мышц
- Первичный или сопутствующий эпидуральный абсцесс может приводить к появлению менингиома, корешковых симптомов или мышечной слабости в руках и ногах.
Диагностика абсцесса проста.
- Объемное образование в предпозвоночной области
- Очаг пониженной плотности в центре
- Возможны включения газа
- Увеличение плотности окружающей жировой ткани
- Ободок повышенной плотности после введения контрастного вещества
- Эрозирование кости в связи с преципитацией или сопутствующим спондилитом или дисцитом.
- Высокая интенсивность сигнала в центре на Т2-взвешенном изображении, низкая интенсивность сигнала на Т1-взвешенном изображении
- Усиление сигнала от окружающей мембраны после введения гадолиния
- Увеличение интенсивности сигнала от окружающих тканей на Т2- взвешенном изображении в связи с перифокальной воспалительной реакцией
- Возможны артефакты в связи с наличием включений газа.
Боковая проекция: Расширение предпозвоночного пространства
- Возможно наличие включений газа в предпозвоночном пространстве
- Эрозирование расположенных рядом тел позвонков в связи с сопутствующим спондилитом или дисцитом.
- Объемное образование в предпозвоночном пространстве с очагом пониженной плотности в центре, довольно четкими границами и усилением стенки
- Возможны включения газа и перифокальная воспалительная реакция
- В ряде случаев наблюдаются признаки спондилодисцита.
Дивертикул Ценкера
— Образование, заполненное воздухом или жидкостью, расположенное сзади и снизу от перстневидного хряща
— Может содержать уровень воздух-жидкость
— Редко встречается перифокальная реакция
Хордома шеи
— Эрозирование или деструкция расположенных рядом тел позвонков, наличие внутренних перегородок, аморфные участки обызвествления
— Умеренное усиление после введения контрастного вещества
Рак пищевода
— Предпозвоночное образование неправильной формы
— В центре образования возможен некроз
— Может сливаться с пищеводом
— Компонент опухоли в просвете пищевода
- Парентеральная антибактериальная терапия
- Дренирование абсцесса
- Удаление очага воспаления (например, внутренний фиксирующий материал)
Эпидуральный абсцесс: Ламинэктомия и дренирование
Перфорация или свищ гортаноглотки или пищевода: Хирургическое лечение.
— Невропатолог (лечение неврологической патоллгии)
— Хирург/Нейрохирург (операция по вскрытию абсцесса)
Возможные осложнения: Рубцовое сужение гортаноглотки или шейного отдела пищевода
- Образование свищей, открывающихся в глотку, пищевод, позвоночник
- Эпидуральный абсцесс
- Спон- дилодисцит
- Неврологические нарушения
- Несвоевременное лечение может привести к летальному исходу.

Реконструкция в сагиттальной плоскости: краниокаудальное распространение абсцесса.
Звоните нам по телефону 7 (812) 241-10-64 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
источник
Спинальный эпидуральный абсцесс (G06.1) — это гнойное очаговое воспаление эпидуральной клетчатки в области спинного мозга.
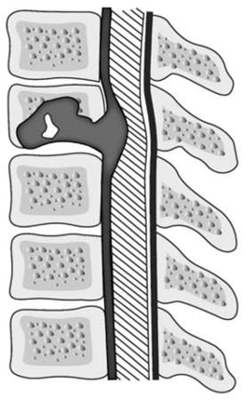
Возбудители инфекции: чаще — золотистый стафилококк, реже — грамотрицательные палочки, стрептококки, анаэробные микроорганизмы и грибы. Источники инфекции: фурункулы, урогенная инфекция, хронические заболевания легких, заболевания зубов, остеомиелит позвоночника, ретроперитонеальный абсцесс, абсцесс большой поясничной мышцы, пролежни.
Факторы риска: сахарный диабет, алкоголизм, употребление наркотиков, хроническая почечная недостаточность. Предрасполагающими факторами являются предшествующая травма спины, хирургические операции на спинном мозге.
Чаще развивается в среднегрудном (50%) и нижнепоясничном (35%) отделах позвоночника.
Первые симптомы — интенсивная боль в спине на уровне поражения, высокая лихорадка, озноб (на протяжении нескольких дней, недель). Отмечается разлитая интенсивная боль в области поражения с распространением в ноги, возникают чувства онемения или покалывания в течение 3–5 дней (80%). В последующем постепенно нарастает слабость в ногах (60%). Появлению слабости в конечностях, отсутствию движений в них часто сопутствуют онемение и расстройство тазовых функций (50%).
При объективном исследовании выявляют изменения:
- Общеинфекционный, общемозговой и менингеальные синдромы.
- В результате исследования чувствительности — болезненность при перкуссии остистых отростков позвоночника на уровне поражения и при пальпации соответствующих паравертебральных точек, симптомы натяжения (Нери, Ласега), гипестезия или анестезия по сегментарному типу, проводниковые нарушения чувствительности.
- Парез нижних конечностей до развития плегии, тазовые дисфункции.
- Локальные изменения в виде гиперемии и отека в области патологического образования.
-
Общий анализ крови: высокий лейкоцитоз, увеличенная скорость оседания эритроцитов.
- Посев крови (определение возбудителя).
- Исследование ликвора: цереброспинальная жидкость стерильна, белково-клеточная диссоциация, лимфоцитарный плеоцитоз до 200 клеток в 1 мкл, содержание глюкозы нормальное.
- Рентгенография позвоночника (признаки остеомиелита позвоночника).
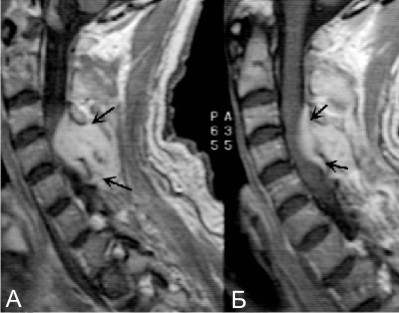
- Магнитно-резонансная томография спинного мозга (визуализация образования).
- Миелография (признаки экстрадуральной компрессии — полный или частичный блок).
- Компьютерная томография (обнаружение газа внутри позвоночного канала, особенно информативна после миелографии).
- Острый поперечный миелит.
- Вторичный гнойный лептоменингит.
- Острое нарушение спинального кровообращения.
- Кистозный спинальный арахноидит.
Лечение назначается только после подтверждения диагноза врачом-специалистом. Необходимо срочное хирургическое вмешательство с дренированием очага инфекции, проводится антибактериальная терапия.
Имеются противопоказания. Необходима консультация специалиста.
- Ванкомицин (антибиотик группы гликопептидов). Режим дозирования: взрослым в/в 1 г 2 раза в сутки; детям — 15 мг/кг 3 раза в сутки. Длительность курса лечения определяется индивидуально.
- Цефтриаксон (цефалоспориновый антибиотик III поколения). Режим дозирования: для взрослых и детей старше 12 лет доза составляет 1-2 г 1 раз/сут. или по 0,5-1 г каждые 12 ч. Максимальная суточная доза — 4 г. Препарат вводят в/м и в/в (струйно или капельно). Длительность курса лечения определяется индивидуально.
- Рифампицин (антибактериальное средство широкого спектра). Режим дозирования: внутрь, за 30-60 мин. до еды, 900-1200 мг/сут. в 2 приема, после исчезновения симптомов лечение продолжают еще в течение 2-3 дней.
Рекомендуется консультация нейрохирурга, магнитно-резонансная томография спинного мозга.
источник
• следует подозревать у пациента с болью в спине, ↑ Т и болезненностью позвоночника
• основные факторы риска: диабет, в/в злоупотребление наркотиками, хроническая почечная недостаточность, алкоголизм
• может приводить к значительной миелопатии, иногда с резким ухудшением
• часто наблюдаются лихорадка, профузное потоотделение, сильный озноб
• классический вариант с кожным фурункулом встречается только в ≈15% случаев
Хотя следующие временные классификации спинального эпидурального абсцесса (СЭА) используются, но корреляция с истинной продолжительностью инфекционного процесса является неопределенной:
• острый (продолжительность , чем при остром СЭА): грануляционная ткань в эпидуральном пространстве. Может существовать в течение нескольких мес
СЭА часто наблюдается на фоне остеомиелита позвоночника (в одной серии из 40 случаев СЭА остеомиелит позвоночника наблюдался во всех случаях переднего СЭА, в 85% окутывающего СЭА и ни в одном случае заднего СЭА) и межпозвокового дисцита.
Частота: в начале 70-х гг. частота была 0,2-1,2 случая на 10.000 госпитализаций/год. Средний возраст составил 57,5±16,6 лет.
Наиболее частая локализация, указываемая в литературе, — грудной уровень (≈50%), затем поясничный (35%), затем шейный (15%). В серии из 39 пациентов в 82% случаев была задняя локализация и в 18% — передняя.
Клинические проявления
Обычно проявляется очень сильной болью в позвоночнике, болезненностью при перкуссии. Наблюдаются радикулярные симптомы, к которым затем присоединяются симптомы дистального поражения СМ, часто начинающиеся с нарушений функций мочевого пузыря или кишечника, вздутия живота, мышечной слабости, которая затем может прогрессировать до пара- или тетраплегии. Средний срок от возникновения боли до появления корешковых симптомов – 3 д; от корешковых симптомов до возникновения мышечной слабости – 4,5 д; от слабости до параплегии – 24 ч.
Часто наблюдаются лихорадка, профузное потоотделение и сильный озноб. Фурункул удается обнаружить только в 15% случаев.
Может наблюдаться энцефалопатия средней или тяжелой степени, что может привести к задержке постановки диагноза. Могут быть положительные менингеальные симптомы.
В случае послеоперационного СЭА помимо местной боли может быть min кол-во симптомов (напр., отсутствие лейкоцитоза, лихорадки и т.д.).
Патофизиология нарушений функций спинного мозга
Хотя некоторые симптомы со стороны СМ могут быть обусловлены его прямой компрессией (включая случаи с коллапсом тела позвонка), обнаруживается она далеко не всегда. Предполагается, что определенную роль могут иметь сосудистые механизмы; описаны различные варианты артериальной и венозной патологии (в одной серии аутопсийных наблюдений было показано незначительное нарушение артериального кровоснабжения, но значительная венозная компрессия и тромбозы, тромбофлебит эпидуральных вен и самого СМ, с возможным распространением на мягкую мозговую оболочку.
Подозрение на СЭА должно возникать в случаях боли в спине, лихорадки и болезненности позвоночника.
1. менингит
2. острый поперечный миелит (паралич обычно наступает быстрее, данные рентгенологического обследования в норме)
3. выпадение межпозвонкового диска
4. опухоль СМ
5. послеоперационный СЭА может выглядеть как псевдоменингоцеле
• гематогенное распространение является наиболее частым (в 26-50% случаев) или непосредственно в эпидуральное пространство или в позвонок с последующим распространением в него. Упоминаемые источники:
A. кожная инфекция (наиболее частая причина): фурункул удается обнаружить в 15% случаев
B. парентеральная инфекция, особенно при в/в злоупотреблении наркотиками
C. бактериальный эндокардит
D. мочевая инфекция
E. дыхательная инфекция (включая отит среднего уха, синуситы и пневмонию)
F. зубной и глоточный абсцессы
• прямое распространение из:
A. пролежня
B. абсцесса поясничной мышцы: большая поясничная мышца прикрепляется к поперечным отросткам, телам позвонков (ТП) и межпозвонковым дискам, начиная с нижнего края тела Т12 и до верхней части тела L5
C. при проникающей травме, включая раны брюшной полости, раны шеи
D. глоточной инфекции
E. медиастенита
F. околопочечного абсцесса в результате пиелонефрита
• после операций на позвоночнике (у 3 из 8 таких пациентов уже до операции были установлены следующие источники инфицирования: периодонт, мочеиспускательный тракт и артерио-венозная фистула)
A. открытые операции: особенно поясничная дискэктомия (частота ≈0,67%)
B. закрытые вмешательства: напр., установка эпидурального катетера для спинальной эпидуральной анестезии, ЛП и т.д.
• в анамнезе часто имеется указание на недавнюю травму спины (вплоть до 30%)
• в некоторых сериях источник инфицирования не удалось установить вплоть до 50% случаев
В серии из 40 больных в 65% случаев имелись сопутствующие хронические заболевания, которые сопровождались нарушениями иммунитета. Среди них: сахарный диабет – 32%, в/в злоупотребление наркотиками – 18%, ХПН – 12%, алкоголизм – 10%, рак, повторные мочевые инфекции, болезнь Потта, положительная реакция на ВИЧ – у 1-2 больных.
Наиболее надежным способом определения возбудителей являются посевы, взятые во время операции. Эти посевы могут быть отрицательными (вероятно чаще в тех случаях, когда пациенты до операции получали АБ), но в этих случаях положительными могут быть посевы крови. Негативные результаты могут наблюдаться в 29-50% случаев.
1. золотистый стафилококк: наиболее частый возбудитель (высевается в >50% случаев), вероятно в результате того, что он чаще вызывает образование абсцессов, его распространенности, способности заражать как здоровых людей, так и лиц с нарушениями иммунитета (эти факты позволяют объяснить, почему во многих случаях СЭА возникает в результате первичного кожного очага)
2. аэробный и анаэробные стрептококки: второй наиболее частый вид возбудителя
8. хронические инфекции:
A. наиболее частой является ТБ. Хотя он стал менее распространенным в США, все равно на его долю приходится 25% случаев СЭА; обычно он сочетается с остеомиелитом позвоночника (болезнь Потта)
B. грибковая: криптококкоз, аспергиллез, бруцеллез
C. паразитарная: эхинококкоз
9. множественные возбудители в ≈10% случаев
10. анаэробы высеваются в ≈8% случаев
Развернутый анализ крови: при остром СЭА часто наблюдается лейкоцитоз (в среднем кол-во лейкоцитов =16.700/мм3), при хроническом кол-во лейкоцитов часто нормальное (в среднем =9.800/мм3).
СОЭ: в большинстве случаев повышена, обычно >30.
ЛП: производится с осторожностью в подозрительных случаях на уровне, отдаленном от клинически подозреваемого (для проведения миелографии может потребоваться пункция промежутка С1-2) с постоянной аспирацией для обнаружения гноя по мере продвижения к дуральному мешку (опасность распространения инфекции в САП). При обнаружении гноя следует сразу же остановиться, послать жидкость на посев и прекратить процедуру. Кол-во белка и лейкоцитов в ЦСЖ обычно повышены, кол-во глюкозы нормальное (показатель параменингеальной инфекции). В 5 из 19 случаев был получен рост тех же организмом, что и в абсцессе.
Посев крови: в некоторых случаях может быть полезен для определения возбудителя.
Анализы анэргии: (напр., при паротите или кандидамикозе) для оценки состояния иммунной системы
Краниограммы: обычно нормальные, за исключением случаев остеомиелита прилежащих ТП (чаще при инфекционных процессах, локализующихся впереди ТМО); проверьте есть ли литические очаги, деминерализация, фестончатость костных пластинок (для появления этих изменений может потребоваться 4-6 нед).
МРТ: метод выбора. Исключает необходимость ЛП, чувствительность соответствует чувствительности КТ-миелографии, позволяет дифференцировать другие состояния (особенно поперечный миелит и инфаркт СМ) лучше, чем КТ-миелография. Типичные признаки: в режиме Т1 → гипо- или изотензивное эпидуральное объемное образование; остеомиелит позвоночника проявляется в виде понижения сигнала в кости; в режиме Т2 → эпидуральное объемное образование высокой интенсивности, которое часто накапливает КВ (гадолиниум). Могут наблюдаться 3 типа КУ: 1)плотное, гомогенное, 2)негомогенное с разбросанными областями, не накапливающими КВ, 3)тонкий ободок периферического КУ. В острой фазе, когда абсцесс состоит из одного гноя с небольшим кол-вом грануляционной ткани, КУ может быть min. Остеомиелит позвоночника дает повышение сигнала в кости, сопутствующий дисцит вызывает ↑ сигнала в диске и исчезновение внутриядерного расщепления. При бесконтрасной МРТ в некоторых случаях можно не обнаружить СЭА, использование гадолиниума несколько повышает чувствительность исследования.
Миелография: обычно выявляются признаки экстрадуральной компрессии (напр., «вид кисточки» в случае полного блока). В случае полного блока для определения его верхнего уровня требуется С1-2 пункция (если только на КТ после миелографии не будет видно КВ выше очага поражения). См. предосторожности, касающиеся проведения ЛП.
КТ: есть описание обнаружения газа внутри позвоночного канала на обычных КТ. КТ может быть особенно информативна после миелографии.
В тех случаях, когда неврологические нарушения отсутствуют до появления деформации позвоночника возможно проведение иммобилизации (при инфекции в шейном отделе с помощью головного обруча и грудного корсета, для остальных отделов с помошью грудного-поясничного-крестцового корсета) и АБ. Некоторые авторы рекомендуют оперативную эвакуацию очага в сочетании с АБ в качестве метода выбора на основании сообщений о том, что в случаях только АБ лечения (даже соответствующими имеющейся у больного флоре АБ) возможно развитие быстрого и необратимого ухудшения у пациентов, не имевших неврологического дефицита. Рекомендуется применять консервативное лечение у следующих больных:
1. с повышенными факторами риска для хирургического лечения
2. при большой продолжительности зоны поражения спинномозгового канала
3. полным параличом >3 д
4. при отсутствии выраженного неврологического дефицита (NB: это положение спорно)
Целями являются установление диагноза и возбудителя, удаление гноя и грануляционной ткани, при необходимости костная стабилизация. В большинстве случаев СЭА располагается кзади от дурального мешка, поэтому для доступа к нему требуется обширная ламинэктомия. В случае заднего расположения СЭА и при отсутствии признаков остеомиелита позвоночника после проведения простой ламинэктомии и АБ терапии нестабильности обычно не наступает. Рану закрывают ограниченными проволочными швами. В тех случаях, когда имелась только грануляционная ткань и не было гноя, оставление дренажа не требуется. При повторной инфекции может потребоваться реоперация и установка приточно-отточной промывной системы.
У пациентов с остеомиелитом позвоночника после проведения ламинэктомии может развиться нестабильность позвоночника, особенно если имеется существенная деструкция кости. Поэтому при передних СЭА, который обычно наблюдается на фоне остеомиелита (болезнь Потта), всегда, когда это возможно, показан задне-боковой внеполостной доступ (у ослабленных больных следует избегать трансабдоминального или трансторакального доступов) с удалением нежизнеспособной кости с последующей задней инструментальной фиксацией. В случае болезни Потта в качестве распорки можно использовать трансплантат, взятый у пациента (ребро или мальберцовая кость), с небольшим риском его инфицирования.
Если возбудитель и источник СЭА неизвестны, то наиболее вероятен золотистый стафилококк. Эмпирические АБ:
1. цефалоспорин-3, напр., цефотаксим (Claforan®)
И
2. ванкомицин: пока не будет исключен МУЗС. После его исключения можно перейти на синтетический пенициллин (напр., нафциллин или оксациллин)
И
3. рифамипин РО
АБ меняют в зависимости от результатов посевов или обнаружения источника [напр., у лиц, злоупотребляющих в/в наркотиками, чаще встречаются Грам(-) организмы].
При СЭА после 3-4 нед лечения в/в АБ обычно достаточно 4 нед курса РО АБ. При сопутствующем остеомиелите позвоночника в/в курс должен составлять 6-8 нед (хотя некоторые авторы отмечают, что гистологически остеомиелит имеется практически во всех случаях, даже если его не удается обнаружить рентгенологически; поэтому лечение в обеих группах должно быть одинаковым). Повторные анализы СОЭ также могут влиять на продолжительность лечения (при отсутствии снижения СОЭ следует предполагать повторную инфекцию). Во время лечения АБ требуется иммобилизация в течение по крайней мере 6 нед.
Летальные исходы наблюдаются в 18-23% случаев (возможно чаще у пожилых больных и с парализацией до операции). Улучшение выраженного неврологического дефицита наблюдается редко, даже если операция производится в течение 6-12 ч после его возникновения. Обратное развитие парализации сакральных сегментов СМ, существующей более нескольких часов, наблюдается редко (исключение: 50% восстановление при болезни Потта). Смертность обычно обусловлена первичным очагом инфекции или осложнениями параплегии (напр., ТЭЛА).
источник
.%20%D0%9E%D0%BA%D0%BE%D0%BB%D0%BE%2030-35%%20%D0%BF%D1%80%D0%B8%D1%85%D0%BE%D0%B4%D0%B8%D1%82%D1%81%D1%8F%20%D0%BD%D0%B0%20%D0%B0%D0%B1%D1%81%D1%86%D0%B5%D1%81%D1%81%20%D0%BF%D0%BE%D1%8F%D1%81%D0%BD%D0%B8%D1%87%D0%BD%D0%BE%D0%B3%D0%BE%20%D0%BE%D1%82%D0%B4%D0%B5%D0%BB%D0%B0,%20%D0%B2%20%D1%82%D0%BE%20%D0%B2%D1%80%D0%B5%D0%BC%D1%8F%20%D0%BA%D0%B0%D0%BA%20%D1%81%D0%B0%D0%BC%D1%8B%D0%B9%20%D0%BC%D0%B0%D0%BB%D1%8B%D0%B9%20%D0%BF%D1%80%D0%BE%D1%86%D0%B5%D0%BD%D1%82%20%E2%80%94%2015%%20%E2%80%94%20%D0%BF%D1%80%D0%B8%D1%85%D0%BE%D0%B4%D0%B8%D1%82%D1%81%D1%8F%20%D0%BD%D0%B0%20%D1%88%D0%B5%D0%B9%D0%BD%D1%8B%D0%B9%20%D0%BE%D1%82%D0%B4%D0%B5%D0%BB%20%D0%BF%D0%BE%D0%B7%D0%B2%D0%BE%D0%BD%D0%BE%D1%87%D0%BD%D0%BE%D0%B3%D0%BE%20%D1%81%D1%82%D0%BE%D0%BB%D0%B1%D0%B0.</p>%0A<p>%D0%A7%D0%B0%D1%89%D0%B5%20%D0%B2%D1%81%D0%B5%D0%B3%D0%BE%20%D0%B7%D0%B0%D0%B1%D0%BE%D0%BB%D0%B5%D0%B2%D0%B0%D0%BD%D0%B8%D0%B5%20%D1%84%D0%B8%D0%BA%D1%81%D0%B8%D1%80%D1%83%D1%8E%D1%82%20%D1%83%20%D0%BB%D1%8E%D0%B4%D0%B5%D0%B9%20%D0%B2%20%D0%B2%D0%BE%D0%B7%D1%80%D0%B0%D1%81%D1%82%D0%B5%20%D0%BE%D1%82%2045%20%D0%B4%D0%BE%2075%20%D0%BB%D0%B5%D1%82%20%D1%81%20%D0%BD%D0%B8%D0%B7%D0%BA%D0%B8%D0%BC%D0%B8%20%D0%BF%D0%BE%D0%BA%D0%B0%D0%B7%D0%B0%D1%82%D0%B5%D0%BB%D1%8F%D0%BC%D0%B8%20%D0%B8%D0%BC%D0%BC%D1%83%D0%BD%D0%B8%D1%82%D0%B5%D1%82%D0%B0.</p>%0A<p><strong>%D0%9F%D0%B5%D1%80%D0%B2%D0%BE%D0%BE%D1%87%D0%B5%D1%80%D0%B5%D0%B4%D0%BD%D1%8B%D0%BC%D0%B8%20%D1%81%D0%B8%D0%BC%D0%BF%D1%82%D0%BE%D0%BC%D0%B0%D0%BC%D0%B8%20%D0%B2%20%D1%81%D0%BB%D1%83%D1%87%D0%B0%D0%B5%20%D1%81%20%D1%8D%D0%BF%D0%B8%D0%B4%D1%83%D1%80%D0%B0%D0%BB%D1%8C%D0%BD%D1%8B%D0%BC%20%D0%B0%D0%B1%D1%81%D1%86%D0%B5%D1%81%D1%81%D0%BE%D0%BC%20%D1%8F%D0%B2%D0%BB%D1%8F%D1%8E%D1%82%D1%81%D1%8F%20%D0%BE%D1%81%D1%82%D1%80%D1%8B%D0%B5%20%D0%B8%20%D0%B8%D0%BD%D1%82%D0%B5%D0%BD%D1%81%D0%B8%D0%B2%D0%BD%D1%8B%D0%B5%20%D0%B1%D0%BE%D0%BB%D0%B8%20%D0%B2%20%D1%81%D0%BF%D0%B8%D0%BD%D0%B5%20%D0%B2%20%D0%B7%D0%BE%D0%BD%D0%B5%20%D0%BF%D0%BE%D1%80%D0%B0%D0%B6%D0%B5%D0%BD%D0%B8%D1%8F,%20%D0%BF%D1%80%D0%B8%20%D1%8D%D1%82%D0%BE%D0%BC%20%D1%83%20%D0%BF%D0%B0%D1%86%D0%B8%D0%B5%D0%BD%D1%82%D0%B0%20%D0%B4%D0%B5%D1%80%D0%B6%D0%B8%D1%82%D1%81%D1%8F%20%D0%B2%D1%8B%D1%81%D0%BE%D0%BA%D0%B0%D1%8F%20%D1%82%D0%B5%D0%BC%D0%BF%D0%B5%D1%80%D0%B0%D1%82%D1%83%D1%80%D0%B0,%20%D0%B5%D0%B3%D0%BE%20%D0%B1%D1%8C%D0%B5%D1%82%20%D0%BF%D0%BE%D1%81%D1%82%D0%BE%D1%8F%D0%BD%D0%BD%D1%8B%D0%B9%20%D0%BE%D0%B7%D0%BD%D0%BE%D0%B1</strong>.</p>%0A<p>%D0%91%D0%BE%D0%BB%D0%B5%D0%B2%D1%8B%D0%B5%20%D0%BE%D1%89%D1%83%D1%89%D0%B5%D0%BD%D0%B8%D1%8F%20%D0%BF%D1%80%D0%B8%20%D1%8D%D1%82%D0%BE%D0%BC%20%D0%BE%D1%82%D0%B4%D0%B0%D1%8E%D1%82%20%D0%B2%20%D0%BD%D0%B8%D0%B6%D0%BD%D0%B8%D0%B5%20%D0%BA%D0%BE%D0%BD%D0%B5%D1%87%D0%BD%D0%BE%D1%81%D1%82%D0%B8,%20%D0%B2%D0%BE%D0%B7%D0%BD%D0%B8%D0%BA%D0%B0%D0%B5%D1%82%20%D0%BE%D1%89%D1%83%D1%89%D0%B5%D0%BD%D0%B8%D0%B5%20%D0%BE%D0%BD%D0%B5%D0%BC%D0%B5%D0%BD%D0%B8%D1%8F,%20%D0%BF%D0%BE%D1%82%D0%B5%D1%80%D0%B8%20%D1%87%D1%83%D0%B2%D1%81%D1%82%D0%B2%D0%B8%D1%82%D0%B5%D0%BB%D1%8C%D0%BD%D0%BE%D1%81%D1%82%D0%B8.%20%D0%A7%D0%B5%D0%BC%20%D0%B4%D0%B0%D0%BB%D1%8C%D1%88%D0%B5%20%D0%B1%D1%83%D0%B4%D0%B5%D1%82%20%D1%80%D0%B0%D0%B7%D0%B2%D0%B8%D0%B2%D0%B0%D1%82%D1%8C%D1%81%D1%8F%20%D0%B1%D0%BE%D0%BB%D0%B5%D0%B7%D0%BD%D1%8C,%20%D1%82%D0%B5%D0%BC%20%D0%B1%D0%BE%D0%BB%D1%8C%D1%88%D0%B5%20%D0%BF%D0%B0%D1%86%D0%B8%D0%B5%D0%BD%D1%82%20%D0%B1%D1%83%D0%B4%D0%B5%D1%82%20%D0%BE%D1%89%D1%83%D1%89%D0%B0%D1%82%D1%8C%20%D1%81%D0%BB%D0%B0%D0%B1%D0%BE%D1%81%D1%82%D1%8C%20%D0%B2%20%D0%BA%D0%BE%D0%BD%D0%B5%D1%87%D0%BD%D0%BE%D1%81%D1%82%D1%8F%D1%85,%20%D0%BF%D0%BE%D1%8F%D0%B2%D0%B8%D1%82%D1%81%D1%8F%20%D1%80%D0%B0%D1%81%D1%81%D1%82%D1%80%D0%BE%D0%B9%D1%81%D1%82%D0%B2%D0%BE%20%D1%82%D0%B0%D0%B7%D0%BE%D0%B2%D1%8B%D1%85%20%D1%84%D1%83%D0%BD%D0%BA%D1%86%D0%B8%D0%B9.</p>%0A<p><strong>%D0%9F%D1%80%D0%B8%20%D0%B8%D1%81%D1%81%D0%BB%D0%B5%D0%B4%D0%BE%D0%B2%D0%B0%D0%BD%D0%B8%D0%B8%20%D0%B2%D1%8B%D1%8F%D0%B2%D0%BB%D1%8F%D1%8E%D1%82%20%D1%82%D0%B0%D0%BA%D0%B8%D0%B5%20%D0%B8%D0%B7%D0%BC%D0%B5%D0%BD%D0%B5%D0%BD%D0%B8%D1%8F,%20%D0%BA%D0%B0%D0%BA</strong>:</p>%0A<ul>%0A<li>%D0%9E%D0%B1%D1%89%D0%B5%D0%BC%D0%BE%D0%B7%D0%B3%D0%BE%D0%B2%D0%BE%D0%B9%20%D1%81%D0%B8%D0%BD%D0%B4%D1%80%D0%BE%D0%BC;</li>%0A<li>%D0%9C%D0%B5%D0%BD%D0%B8%D0%BD%D0%B3%D0%B5%D0%B0%D0%BB%D1%8C%D0%BD%D1%8B%D0%B9%20%D1%81%D0%B8%D0%BD%D0%B4%D1%80%D0%BE%D0%BC;</li>%0A<li>%D0%9E%D0%B1%D1%89%D0%B5%D0%B8%D0%BD%D1%84%D0%B5%D0%BA%D1%86%D0%B8%D0%BE%D0%BD%D0%BD%D1%8B%D0%B9%20%D1%81%D0%B8%D0%BD%D0%B4%D1%80%D0%BE%D0%BC.</li>%0A</ul>%0A<p%20style=)

 Общий анализ крови: высокий лейкоцитоз, увеличенная скорость оседания эритроцитов.
Общий анализ крови: высокий лейкоцитоз, увеличенная скорость оседания эритроцитов.

