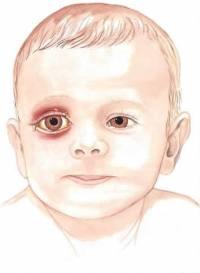
Абсцесс века — это локальное воспаление участка в области органов зрения, сопровождающееся формированием полости и гнойным расплавлением тканей.
Наиболее часто причиной заболевания становится проникновение бактерий в раневую поверхность века. Также заражение тканей может наступить при попадании инфекции из ячменей, фурункулов, в результате осложнения язвенного блефарита, гнойных процессов в пазухах носа.
При сниженном иммунитете инфекционные частицы могут проникать в веко и гематогенным путем из других органов.
Больного беспокоит сильный отек века, болезненность глаза, гиперемия участка. Веко краснеет, набухает, внешне кожа на нем напряжена.
Далее образуется четко заметный участок желтоватого цвета, под которым скрывается полость. Постепенно она наполняется гноем.
Часто абсцесс самопроизвольно вскрывается, а после вытекания гнойного содержимого болезненные явления прекращаются. Если на веке остается свищ, это означает, что источник инфекции полностью не ликвидирован.
При своевременном и адекватном лечении прогноз на полное выздоровление благоприятен. Больному назначаются антибактериальная терапия и сульфаниламидные препараты:
- Пероральный прием. В течение 1 дня сульфадиметоксин 2 гр./сутки, затем в течение 5 дней — по 1 гр./сутки. При небольших размерах абсцесса — сульфадимезин (0,5 гр.) до 4 раз/сутки 5 дней, физиопроцедуры (чаще — УВЧ по 10 мин. 10 сеансов).
- Инъекции внутримышечные. Бензилпенициллин 300 тыс.ед. трижды/сутки 5 дней.
- Местное лечение. Закапывание сульфапиридазина (10%) в глаза 4 раза/сутки.
- При нагноении абсцесса его вскрывают хирургическим путем. Далее проводят перевязки с физраствором.
Продолжительность определяется индивидуально.
Абсцесс глазницы — локально ограниченное воспаление на участке глазницы с формированием гнойной полости.
В большинстве случаев абсцесс глазницы развивается при попадании бактерий из носовых пазух, при кариесе и пульпите, при болезнях, сопровождающихся некрозом костной ткани, при воспалительном поражении сосудов. Возможно и проникновение инфекции с током крови при тяжелых инфекционных патологиях и гнойных процессах, а также прямое внедрение бактерий вместе с различными инородными телами.
Абсцесс глазницы классифицируют на:
- субпериостальный (формируется на участке между костной стенкой глазницы и периостом);
- ретробульбарный (появляется в ретробульбарном пространстве).
Для абсцесса характерен острый начальный период.
Часто встречающиеся симптомы:
- покраснение века;
- опухание глаза, конъюнктивы;
- боль в области века, края орбиты;
- общее недомогание;
- лихорадка или субфебрилитет;
- головные боли.
Субпериостальный абсцесс, возникший на фоне синуситов, чаще располагается вблизи пазух носа. Как правило, при гайморите инфекция редко поражает глазницу. Если заболевание началось из-за воспаления решетчатой пазухи, отечность и гиперемия размещаются с внутренней стороны глазной щели.
Если абсцесс возник после инфицирования лобной пазухи, участок гнойного расплавления формируется вблизи средней трети века.
Часто при любом виде абсцесса подвижность глаза нарушена, наблюдается двоение предметов, снижение остроты зрения.
Ретробульбарный и задний субпериостальный абсцессы появляются с присущими им нарушениями функции органов зрения, отечностью, увеличением притока крови к больному участку. Нередко болезнь сопровождается воспалением зрительного нерва, выпячиванием глазного яблока.
Если гнойная полость расположена близко к краю орбиты, она может просматриваться в виде колебания (флюктуации) кожи.
Возможно появление таких признаков, как опущение века, неподвижность глаза, расширение зрачка, плохая его реакция на свет, нарушение чувствительности области глаза, сильное падение зрения. Если абсцесс вызван микобактериями туберкулеза, он может протекать не слишком выражено.
При своевременном лечении гнойное поражение глазницы может рассасываться или вскрываться. Последний вариант сопровождается вытеканием гноя через так называемый фистулезный ход, образующийся в тканях. Возможное осложнение — флегмона глазницы (воспаление клетчатки).
Постановка диагноза осуществляется на основании визуального осмотра и сбора анамнеза. Определить, как именно произошло инфицирование глазницы, поможет рентгенография и лабораторные анализы на выявление возбудителя. Дифференциальный диагноз ставится с флегмоной, проявляющей себя более тяжелыми симптомами.
Лечение должно включать санацию очага воспаления, являющегося источником поражения глазницы.
Для этого назначаются сульфаниламиды и антибиотики системно:
- антибактериальные препараты ряда пенициллинов внутривенно, внутримышечно (50-300 ед. до 4 раз/сутки);
- тетрациклин в таблетках по 0,2 гр. трижды/сутки;
- сульфадимезин 0,5 гр. до 8 раз/сутки.
Дополнительно проводят поддерживающую терапию — выполняют обработку слизистой носа сосудосуживающими препаратами (смазывание или орошение раствором адреналина гидрохлорида 0,1%) с целью снижения отека и воспаления.
В случае формирования гнойника потребуется операция по его вскрытию и дренированию гнойной полости.
При симптомах субпериостального абсцесса необходимо хирургическое вмешательство — поднадкостничная орбитотомия. Если диагностирован ретробульбарный абсцесс, выполняется вскрытие надкостницы.
Вовремя начатое лечение в большинстве случаев гарантирует полное излечение, восстановление функций глаза и его естественного положения.
Затягивание с терапией грозит тяжелыми осложнениями, чаще — флегмоной глазницы. Для недопущения заболевания следует устранять очаги хронической инфекции, особенно — кариозные зубы и воспаления пазух носа.
источник
Калачева Мария Федоровна — ветеринарный врач-офтальмолог ИВЦ МВА
Весной и летом открывается пора выезда на природу. Вместе с этим, на приеме офтальмолога чаще встречаются пациенты с повреждением роговицы. Наиболее уязвимы брахицефалические породы собак (мопсы, пекинесы, ши-тцу, грифоны). Чем более укорочен нос и открыты глазные яблоки, тем больше вероятность повреждения. Почему же так происходит?
Дело в том, что собаки и кошки не достаточно хорошо видят вблизи, зато имеют хорошее обоняние. Исследуя какой-нибудь куст, собака касается носом веток, которые плохо видит, но очень хочет обнюхать. Если нос слишком короткий, то такое при таком «исследовании» может произойти прикосновение веток с выступающим вперед глазным яблоком.
Собаки, имеющие комплекс брахицефалического окулярного синдрома, включающего снижение чувствительности роговицы и не полное смыкание век (лагофтальм), при касании ветки не способны вовремя защитить глазное яблоко веками и могут получить травмы глаз различной степени тяжести. И такие же повреждения возможны у очень подвижных длинномордых собак, которые «неаккуратно» исследуют растения. При этом, чаще всего, страдает центральная часть роговицы. Если повреждающим фактором был тонкий острый предмет (сухая травинка, шипы растений), то может образоваться абсцесс роговицы. Это состояние характеризуется распространяющимися в глубокие слои роговицы, расплавляющимися инфильтратами, в результате чего может достаточно быстро произойти ее перфорация.
В отделение ветеринарной офтальмологии ИВЦ МВА поступила собака, породы йоркширский терьер, в возрасте 4х лет после травматического повреждения роговицы шипом от розы.
Для оценки степени повреждения и постановки диагноза, был проведен осмотр глаз животного с использованием щелевой лампы, а также дополнительные исследования: УЗИ глазного яблока, тонометрия внутриглазного давления и окрашивание роговицы витальными красителями.
Из клинических признаков отмечали: блефароспазм, светобоязнь, гиперемию сосудов конъюнктивы, слизисто-гнойное отделяемое из конъюнктивальной полости. В центральной части роговицы отмечали глубокое повреждение стромы роговицы, с участками инфильтрата, доходившего до десцеметовой оболочки. Перифокальный отек стромы ограничивался радиальным сосудистым валиком образованным сосудами проникшими в строму. В поврежденной роговице отмечали участки кератомаляции, грозившие перфорацией.
На фото показан глаз йоркширского терьера 4х лет,
попавшего к нам на офтальмологический прием, после повреждения роговицы шипом от розы.
Нами был установлен диагноз: абсцесс роговицы. Было принято решение провести хирургическую обработку дефекта роговицы с последующей тарзорафией на 3 недели. Одновременно, собаке на несколько дней был назначен системный антибиотик цефалоспоринового ряда. Для местной обработки использовали офтальмоантисептики и офтальмоантибиотики до снятия шва. Через 3 недели целостность роговицы полностью восстановилась с образованием полупрозрачного рубца, на месте повреждения. Остальная часть роговицы была прозрачна, отмечали лишь единичные поверхностные сосуды. Собака не испытывала окулярного дискомфорта, зрение сохранилось в достаточной степени.
Для минимизации посттравматического роговичного фиброза собаке в течении 3-х месяцев были назначены кератопротекторы и противовоспалительные препараты местного применения. В данном случае животному удалось восстановить целостность глазного яблока и сохранить зрение.
К сожалению, очень часто на прием попадают животные с запущенными случаями, когда воспаление уже затрагивает интраокулярные структуры и приводит к эндофтальмиту или панофтальмиту, практически не поддающимся лечению. Поэтому очень важно предупреждать владельцев животных, предрасположенных к травмам роговицы, о том, каких ситуаций лучше избегать. При подозрении на тяжелые травмы — не ограничиваться назначением консервативного лечения, а проводить более комплексное обследование глазного яблока и хирургическую обработку поврежденной роговицы.
источник
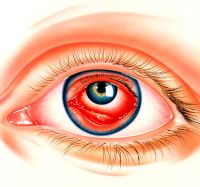
Абсцесс века – воспалительное заболевание век, характеризующееся формированием полости с гнойным содержимым. Абсцесс относится к серьезным заболеваниям, требующим лечения в условиях стационара. Самолечение не просто неэффективно – оно крайне опасно.
Абсцесс глаза развивается в результате проникновения микроорганизмов.
- Через поврежденные ткани. Заражение может наступить при попадании бактерий из воспалительных элементов (ячмень, фурункул и т. д.).
- Гематогенным путем (через кровь). Такой путь заражения характерен для людей со сниженным иммунитетом (тяжелые заболевания, иммунодефицит).
Абсцесс века классифицируют по стадиям:
- Инфильтративная – начальная стадия, характеризующаяся появлением покраснения и уплотнения.
- Гнойно-некротическая – стадия формирования полости с образованием гноя.
- Стадия заживления – конечный этап. При больших размерах очага после заживления остаются рубцы, при маленьких – следов не остается.
Предрасполагающими причинами возникновения абсцесса являются:
- несоблюдение гигиены;
- выдавливание гнойников;
- гнойные заболевания пазух носа,
- гнойные воспаления полости рта;
- травма век;
- осложнения после укусов кровососущих насекомых;
- воспалительные заболевания глаз (ячмень, халязион, язвенный блефарит, фурункул, герпетическое поражение);
- очаги инфекции в организме.
На начальном этапе заболевания (инфильтративная стадия) формируется нарыв. Человек испытывает общую слабость, жжение в месте нарыва, перерастающее в боль.
Постепенно очаг увеличивается в размерах, формируется полость с гнойным содержимым. Характерны клинические проявления гнойно-некротической стадии:
- покраснение и отек века;
- опущение века;
- нарушение подвижности века;
- отечность, расширение сосудов конъюнктивы;
- пульсирующая боль в области гнойника;
- повышение температуры тела;
- общая слабость;
- головная боль.
На этой стадии веко при прикосновении резко болезненное, плотное, кожа горячая наощупь. Инстинктивно человек ограничивает движения веком из-за усиливающейся боли. Отмечается повышенная температура тела, слабость, головная боль.
В стадии заживления все симптомы стремительно стихают. Человек отмечает улучшение общего состояния.
На фото представлены абсцессы верхнего и нижнего век.
Абсцесс века – тяжелое заболевание, которое может иметь серьезные осложнения. Самые опасные:
- флегмона, абсцесс глазницы;
- тромбоз кавернозного синуса;
- воспаление глазного нерва;
- менингит;
- сепсис.
Осложнения развиваются, как правило, при отсутствии лечения, при выдавливании гнойника, при иммунодефицитных состояниях.
Установить диагноз можно на основании осмотра. Врач видит объемное резко болезненное образование на веке. Человек жалуется на общее недомогание, повышенную температуру. Офтальмолог дополнительно проводит осмотр глаза при помощи щелевой лампы.
Обязательно назначаются биохимический и общий анализы крови для оценки степени воспалительного процесса. Для определения источника инфекции проводят рентгенографию и оценивают состояние глазницы и придаточных пазух носа.
Люди с абсцессом любой локализации подлежат обязательной госпитализации в стационар. Необходимо начинать лечение абсцесса века как можно раньше. Это позволит избежать развития осложнений и сократит период болезни.
Обязательно нужно определить причину и исключить ее. Если причиной гнойного образования стали болезни ЛОР-органов, полости рта, других органов, то для лечения прибегают к консультации соответствующих специалистов.
Основа лечения – удаление абсцесса века. Но проводить операцию можно только при условии сформировавшейся полости. Лечебная тактика зависит от стадии процесса.
На область нарыва накладывают полуспиртовой компресс, сухое тепло. Эти процедуры ускоряют созревание гнойника. На этой стадии вскрывать очаг строго запрещено.
Когда сформировалась гнойная полость, можно приступать к хирургическому вмешательству. Операция по удалению абсцесса состоит во вскрытии очага, аспирации гнойного содержимого, промывании полости антисептическими растворами. Для улучшения оттока новых порций гноя применяют повязки с гипертоническим физраствором.
Рану ушивают, когда гной перестает образовываться. Сроки ушивания определяет врач, ориентировочно не позднее 5–7 дней.
Одновременно назначается медикаментозная терапия. Назначают антибиотики широкого спектра действия внутримышечно или внутривенно, обезболивающие препараты внутримышечно или для приема внутрь. При признаках интоксикации проводят дезинтоксикационную терапию.
На этапе заживления продолжается курс антибиотикотерапии. Длительность 10–14 дней. Для уменьшения воспалительных проявлений назначают капли для глаз с противовоспалительным и антибактериальным эффектами.
- Противовоспалительные капли «Диклофенак», «Индоколлир».
- Антибактериальные капли «Альбуцид», мазь «Тетрациклин».
Избежать образования абсцесса можно соблюдая гигиену глаз и поддерживая иммунитет. Меры профилактики:
- не тереть веки;
- избегать травматизации кожи;
- ухаживать за контактными линзами;
- не выдавливать гнойники;
- вести здоровый образ жизни;
- обращаться к врачу при появлении новообразований на веках.
Заболевание длится в среднем около 2 недель. Прогноз благоприятный, если лечение проводится правильно. Ни в коем случае не занимайтесь самолечением, не выдавливайте гнойные образования. Это неизбежно приведет к распространению инфекции.
Делитесь статьей с друзьями в соцсетях, чтобы они знали, как действовать при абсцессе века. Рассказывайте о своем опыте в комментариях. Берегите свои глаза. Будьте здоровы.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Глаз является сложным органом, который состоит из нескольких тканей и элементов, выполняющих строго определенные функции. Под обозначением воспаление глаза обычно подразумевают всю совокупность разнообразных воспалительных процессов, которые могут поражать любые части глаза. Воспаление собственно глаза проявляется в покраснении соединительнотканных элементов органа, причем с резкой выраженностью сосудистого рисунка вследствие полнокровия. Также воспалительный процесс может затрагивать и окологлазные области, например, веки, что характеризуется крайне дискомфортными явлениями.
Итак, все воспалительные заболевания глаза можно классифицировать на несколько групп в зависимости от локализации:
1. Воспаление век.
2. Воспаление конъюнктивы.
3. Воспаление слезных органов.
4. Воспаление роговицы.
5. Воспаление сосудов глаза.
6. Воспаление глазницы.
Также следует различать истинное воспаление глаза и покраснение, вызванное воздействием физических факторов. Покраснение вызывается различными внешними раздражителями, например, ветром, песком, ярким светом, головной болью, пылью, дымом или травмой. Такое покраснение, являющееся по своей сути обычным раздражением, пройдет самостоятельно после устранения провоцирующего фактора. Покраснение глаза может перейти в истинное воспаление при присоединении инфекционного агента (бактерии, вируса, грибка и т.д.) или при рецидиве хронического патологического процесса.
Чтобы совместить типы протекания воспалительного процесса и его локализацию, необходимо знать, какие нозологические единицы (диагнозы) относятся к тому или иному участку поражения. Данные о воспалительных процессах в различных тканях глаза представлены в таблице.
| Локализация воспаления | Наименование патологических процессов, относящихся к указанной локализации |
| Воспаление век |
|
| Воспаление конъюнктивы |
|
| Воспаление слезных органов |
|
| Воспаление роговицы |
|
| Воспаление сосудов глаза |
|
| Воспаление глазницы |
|
Как видно из таблицы, воспалительные заболевания глаза достаточно разнообразны, и поражают различные отделы и ткани органа.
Несмотря на такое разнообразие поражаемых частей глаза, причины воспалительных процессов в данном органе довольно банальны и немногочисленны.
Всю совокупность причин воспаления глаза можно свести к нескольким основным группам:
1. Инфекционное воспаление (туберкулез, сифилис, герпес, стафилококковая, стрептококковая инфекции)
2. Травматическое повреждение (удар, попадание инородного предмета в глаз и т.д.)
3. Воздействие агрессивных веществ (кислоты, щелочи, пыль и т.д.)
Рассмотрим широко распространенные и наиболее часто встречающиеся воспалительные процессы в глазах подробнее.
Основные причины развития конъюнктивита:
- раздражающее воздействие пыли, дыма и химических веществ, находящихся во взвешенном состоянии в воздухе;
- неполноценное питание;
- нарушение метаболизма;
- дефицит витаминов;
- воспалительные заболевания окружающих органов (например, блефариты и т.д.);
- нарушения выделения слезного секрета;
- воспалительные заболевания ЛОР-органов (риниты, гаймориты и т.д.).
Конъюнктивиты могут быть острыми и хроническими. Острый процесс, как правило, вызван бактериальной, вирусной и грибковой инфекцией. А хронический конъюнктивит обусловлен снижением иммунитета на фоне персистирующей инфекции в глазах или ЛОР-органах. Хроническое воспаление конъюнктивы также может быть вызвано неадекватным лечением острого процесса.
Конъюнктивит может развиваться вследствие попадания патологического микроба непосредственно в глаз, или при переходе инфекции из носа, глотки, горла и т.д. Данный процесс возможен при наличии дифтерии, гонореи, герпеса и других инфекционных заболеваний, возбудители которых могут перейти в глаз, и также вызвать воспалительную реакцию. Вирусный конъюнктивит развивается на фоне воспаления верхних дыхательных путей. Геморрагический конъюнктивит передается через предметы общего пользования, причем вирус очень заразный. Трахома и паратрахома вызывается вирусом ПЛТ, который также передается через общие предметы.
Проявления конъюнктивита одинаковы в независимости от причины или микроорганизма – возбудителя. Люди ощущают болезненный зуд в глазах, резь, жжение, покалывание, чувство «песка», усталость глаз, светобоязнь, повышенное слезовыделение. Все вышеперечисленные явления утром выражены меньше, чем вечером. При появлении признаков конъюнктивита в одном глазу следует немедленно приступить к лечению, поскольку патологический процесс способен очень быстро распространяться на второй. Воспалительные выделения могут быть слизистыми, гнойными или слизисто-гнойными. Характер патологических выделений зависит от типа воспаления, которое может быть гнойным или катаральным. Врач-офтальмолог при осмотре обнаруживает отечность и гиперемию конъюнктивы с наличием отделяемого.
При некоторых видах конъюнктивитов могут образовываться пленки на глазах, которые чаще всего легко снимаются, и имеют серо-белый окрас. Часто конъюнктивиты проходят бесследно без развития осложнений, однако дифтерийный, гонорейный или трахома могут осложняться воспалением роговицы, век и т.д. Под действием вируса геморрагического конъюнктивита развивается воспалительный инфильтрат, который очень медленно рассасывается. Трахома и паратрахома являются серьезными заболеваниями, которые протекают в несколько стадий с образованием воспалительных гранул и последующим рубцеванием. Трахома или паратрахома осложняются воспалением роговицы или заворотом век.
Лечение конъюнктивитов обусловлено причиной его развития. Это означает, что в терапии хронических конъюнктивитов, развившихся под действием химических или физических агрессивных агентов, необходимо устранить провоцирующий фактор. На фоне элиминации причинного раздражителя следует проводить местное лечение при помощи дезинфицирующих средств (например, раствор сульфата цинка 25%, борная кислота, резорцин и т.д.). Местную терапию антисептиками проводят длительный промежуток времени. Если возникает обострение хронического конъюнктивита, то необходимо применять глазные капли с антибактериальным действием (сульфацил натрия, сульфапиридазин натрия, раствор левомицетина или фурацилина). Также рекомендуется применение гормональных глазных препаратов (гидрокортизон или преднизолон). Если конъюнктивит осложнен блефаритом или иным воспалением век, необходимо присоединить антибактериальные глазные мази (например, желтая ртутная, тетрациклиновая, гентамициновая, календуловая и т.д.).
Конъюнктивитами часто болеют дети, особенно в местах массового скопления, например, в детских садах. Заражение происходит от одного больного ребенка к другому. Среди детских конъюнктивитов особое значение имеет гонорейный, который называется бленнорея. Новорожденные дети заражаются бленнореей при прохождении по родовым путям матери, больной гонореей. Заражение взрослого человека также происходит при переносе зараженного содержимого половых органов в глаза немытыми руками.
У новорожденных детей конъюнктивит гонорейный проявляется на 2-3 день после появления на свет, причем поражаются оба глаза одновременно. Признаки такие же, как и у всех конъюнктивитов, однако, отмечается обильное выделение серозной жидкости с примесью крови. Через 2-3 дня от начала заболевания наблюдается сильный отек конъюнктивы, которая приобретает вид валика, а отделяемое становится гнойным. Если не начать лечение, то конъюнктивит может осложниться, и перейти на роговицу и внутрь глаза с развитием эндофтальмита.
Бленнорея у взрослых протекает так же, как у новорожденных, только поражается один глаз, а инфекция переходит на второй орган только при отсутствии лечения.

Такое распространенное заболевание, как ячмень , представляет собой гнойное воспаление в крае глазного века, возникающее при попадании возбудителя – стафилококка сальной железы. Ячмень проявляется выраженной припухлостью нижнего края века с болезненностью данного участка, а также резко выраженным покраснением примыкающей кожи и конъюнктивы. Такой нарыв формируется несколько дней, после чего происходит прорыв гнойного содержимого наружу. Обычно ячмень формируется один, но возможны случаи и множественного развития на одном глазу или веке.
Мейбомит представляет собой воспаление желез хряща века (мейбомиевые железы), которое развивается вследствие воздействия кокковых микробов. По характеру течения мейбомит может быть острым и хроническим. Острый мейбомит имеет такие же проявления, как и ячмень. Отличие состоит в том, что воспаление расположено в глубине хряща века, а не с краю. Прорыв гнойного содержимого может задерживаться, тогда необходимо вскрывать воспалительный очаг хирургическими методами. При хроническом мейбомите воспаленные железы просвечивают через конъюнктиву, которая утолщена и имеет покраснение. Патологические выделения мейбомиевых желез приводят к присоединению хронического конъюнктивита. В углах века собираются корочки желтого или серого цвета.
Импетиго представляет собой заболевание кожи гнойничкового характера, которое, чаще всего, на глазное веко переходит с кожи лица или тела. Гнойнички небольшие, располагаются вокруг волоса, проходят самостоятельно без последствий в течение 1-2 недель. Довольно часто импетиго развивается у детей, поскольку возбудителем заболевания являются стафилококк или стрептококк, которые передаются контактным путем.
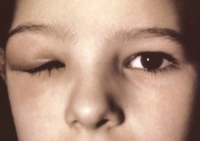
Абсцесс и флегмона представляют собой острый гнойный процесс, локализованный в веке. Абсцесс и флегмона являются осложнениями предшествовавшего воспаления – фурункула, ячменя, мейбомита, блефарита, гайморита или травмы глаза. Гнойный очаг болезненный, воспаленный, имеет желтый или серый цвет. После вскрытия гнойника и оттока содержимого болезненные явления уменьшаются практически сразу.
Фурункул в области глаза – это уплотнение с отеком, в котором находится гнойное содержимое. Фурункул вскрывается самостоятельно с излитием гнойного содержимого и выходом некротического центра. На месте фурункула образуется рубец.
Блефариты представляют собой воспаление нижнего (ресничного) конца века. Сегодня известно большое количество видов блефаритов, которые в основном имеют хроническое течение.
Основные виды блефаритов:
- чешуйчатый;
- язвенный;
- мейбомиевый;
- ангулярный.
Блефариты имеют особенности, но также характеризуются общими для всех проявлениями. При любом виде блефарита человек ощущает тяжесть глазных век, усталость глаз и светочувствительность. Веки имеют покраснение, при ощупывании плотные, а в глазах чувствуется жжение и зуд. Иногда может присоединяться выпадение ресниц. Причина развития блефаритов – бактериальная инфекция, локализованная на коже. Поэтому блефариты развиваются на фоне себорейного дерматита, вшей, ячменя, угрей, аллергии или простого дерматита.
Контагиозный моллюск представляет собой вирусное заболевание, которое развивается под действием поксвируса. Название заболевания «моллюск» не отражает его сущность, поскольку сейчас установлена его вирусная природа, а ранее полагали, что причина развития патологии – действие простейшего микроорганизма (моллюска). Заражение вирусом происходит контактным путем, т.е. через общие предметы или непосредственный контакт с носителем. Контагиозный моллюск характеризуется появлением на коже небольших образований, безболезненных и плотных. Наличие данной инфекции приводит к развитию хронического вирусного блефарита, конъюнктивита или кератита. Вирусные блефариты, кератиты и конъюнктивиты протекают без особенностей.
Лечение воспаления век
Принципы терапии воспалений век зависят от особенностей патологического процесса, и его характера. Гнойные воспаления век (ячмень, абсцесс, флегмона, фурункул) лечат местно и системно. Внутрь применяют антибиотики (ампиокс, оксациллин, ампициллин и т.д.) или сульфаниламидные препараты (бактрим, бисептол), а местное лечение сводится к орошению пораженных поверхностей антисептическими препаратами. Рекомендовано прижигание спиртовым раствором 70%, бриллиантовой зеленью. В дальнейшем возможно использование антибактериальных глазных капель (сульфацил натрия, раствор эритромицина или пенициллина), а также растворов глюкокортикоидов (эмульсии гидрокортизона, преднизолона, дексаметазона). Хороший лечебный эффект оказывают глазные мази антибактериального действия – желтая ртутная и тетрациклиновая мазь. При необходимости следует вскрыть гнойник хирургическим путём.
В терапии блефарита успех во многом зависит от устранения провоцирующего фактора. Регулярно проводят местные мероприятия – удаляют чешуйки, предварительно обработанные ртутной мазью. После удаления чешуек поверхности обрабатывают антибактериальными препаратами – тетрациклиновой, фурацилиновой, олететриновой, гентамициновой и другими мазями, а также растворами календулы или спирта 70%. В глаза закапывают капли – сульфацил натрия, сульфат цинка, амидопирин, «Софрадекс». Помимо лечения фармакологическими препаратами следует нормализовать питание, режим труда и отдыха.
Терапия острого мейбомита такая же, как и гнойного воспаления (ячменя). А хронический мейбомит лечится, как и блефариты.
Импетиго также лечат местно. Обрабатывают кожу салициловым спиртом, вскрытые гнойнички прижигают бриллиантовым зеленым, метиленовым синим, йодом, марганцовкой или фурацилином. Гнойнички также можно обрабатывать антибактериальными мазями – синтомициновой, эритромициновой и другими. После наложения мази необходимо покрыть обработанные участки стерильными салфетками. Глаза орошают раствором антибиотика (бензилпенициллина) или сульфацила натрия, на веки наносят мази с антибиотиками – тетрациклиновую или эритромициновую. Пациент должен принимать витамины и полноценно питаться.
Лечение контагиозного моллюска проводится механическими методами – выскабливается содержимое узелка, после чего поверхность обрабатывается бриллиантовым зеленым. После полного излечения моллюска на коже, воспаления век проходят самостоятельно.
1. Дакриоцист (воспаление слезного мешка).
2. Каналикулит (воспаление слезных канальцев).
3. Дакриоаденит (воспаление слезной железы).
Дакриоцист представляет собой воспалительный процесс гнойного характера, локализованный в стенке слезного мешка. Острая форма заболевания характеризуется краснотой и припуханием кожи над слезным мешком, при этом веко очень сильно отекает, уменьшая просвет глаза или полностью его закрывая. Дакриоцист протекает несколько дней, гной собирается в абсцесс, который вскрывается, а процесс завершается полным выздоровлением. Хронический дакриоцист развивается при нарушении оттока слезной жидкости, что приводит к застою и размножению патогенных микроорганизмов, которые формируют воспалительную реакцию. При хроническом дакриоцисте симптомы такие же, как при остром, однако также наблюдается обильное постоянное слезотечение. Хронический дакриоцист может осложняться воспалением роговицы и ее изъязвлением. Дакриоцист новорожденных – одно из самых распространенных воспалительных заболеваний у детей, которое развивается вследствие нарушения проходимости носослезного канала. Дакриоцист новорожденных обусловлен нарушением внутриутробного развития, вследствие которого пробка в носо-слезном канале не рассасывается. Данное препятствие нарушает свободное выделение слезы, что вызывает отек и нагноение.
Каналикулит представляет собой воспаление слезных канальцев, развивающееся при осложнении конъюнктивитов или дакриоцист. Кожа над слезными канальцами отечная, тонкая, болезненная, а слезные точки увеличены в размерах. Человека мучает повышенное выделение слез и гнойное отделяемое.
Дакриоаденит представляет собой воспаление слезной железы, которое является типичным осложнением инфекционных заболеваний, например гриппа, ангины, кори, скарлатины и т.д. Заболевание протекает остро, и проявляется сильным покраснением, припуханием верхнего века, а также болезненностью. Глаз не двигается вверх и кнаружи. При этом имеются общие проявления – температура, головная боль, слабость и т.д. Дакриоаденит формирует абсцесс, который вскрывается с полным выздоровлением.
Лечение воспалений слезных органов
Терапия воспалений слезных органов различна. Острый дакриоцист лечат местными средствами – электрофорезом пенициллина, соллюксом, кварцеванием и т.д. Применяют антибиотики внутримышечно (бензилпенициллин, ампиокс) или в таблетированной форме (тетрациклины, олететрин, норсульфазол, бисептол и т.д.). Хронический дакриоцист лечат хирургическим путем. После операции проводят антисептическую обработку сульфацилом натрия, левомицетином или гентамицином 2-3 раза в сутки. Также применяют капли «Софрадекс» или гормональные препараты (гидрокортизон, дексаметазон). Дакриоцист новорожденных лечат массажными действиями, направленными на скорейший прорыв пленки-препятствия. При неэффективности массажа проводят зондирование боуменовским зондом, после чего канал обрабатывают растворами антисептиков или антибиотиков – пенициллинов, сульфацила натрия, левомицетина или колларгола.
Терапия каналикулита сводится к удалению воспалительного содержимого выдавливанием и последующей обработки растворами фурацилина, марганцовки, риванола и борной кислоты. Также применяют сульфацил натрия, левомицетин, капли «Софрадекс» и растворы преднизолона или гидрокортизона.
Лечение дакриоаденита сводится к терапии основного заболевания. Применяют антибиотики внутрь (ампициллин, оксациллин, норсульфазол и т.д.), а местно глаз обрабатывают растворами антисептиков – фурацилина или марганцовки, и накладывают глазные мази – тетрациклиновую, сульфацил-натриевую и т.д.
Ввиду огромной роли роговицы, ее воспаление может приводить к серьезным осложнениям вплоть до потери зрения. Воспаления роговицы глаза называются кератитами.
Кератиты бывают бактериальными, то есть вызываемыми патогенными микробами (стрептококк, гонококк, синегнойная палочка, грибки, аденовирус, герпес-вирус, и т.д.) или травматическими. Также выявляют поверхностный кератит, развивающийся как осложнение конъюнктивита, блефарита, мейбомита, хронического дакриоциста. Кератиты характеризуются развитием инфильтрата в роговице глаза, который может сливаться с образованием язвы. Язва заживает, а на ее месте может развиться помутнение, которое, однако, не ухудшает зрение. Субъективно кератит проявляется слезотечением, болью в глазах, боязнью света. Кератиты могут осложняться развитием эндофтальмита и панофтальмита.
Кератиты развиваются у взрослых и детей. Дети чаще страдают вирусными кератитами, особенно герпетическим. Герпетический кератит представляет собой серьезное заболевание, которое имеет несколько форм, и при отсутствии лечения приводит к серьезным осложнениям.
Лечение кератитов зависит от вида микроорганизма, который вызвал патологический процесс. Назначаются антибактериальные препараты, направленные против возбудителя: антибиотики широкого спектра действия, сульфаниламидные средства, противовирусные или противогрибковые препараты. Также проводят местную обработку глаза с помощью орошения антибиотиками и сульфаниламидами – раствором пенициллина, тетрациклина, левомицетина, гентамицина, неомицина, фурацилина, сульфацила натрия, норсульфазола и т.д. После обработки закладывают антибиотикосодержащие глазные мази – пенициллиновую, тетрациклиновую, гентамициновую, эритромициновую и другие. Часто используются капли с витаминами – цитраль, тиаминовая мазь. При неэффективности местных средств и таблетированных препаратов прибегают к внутривенному или внутримышечному введению антибактериальных средств. Язвы роговицы необходимо лечить в глазном отделении стационара, равно как и герпетические кератиты.
Ириты и иридоциклиты разделяют по характеру патологического процесса на несколько категорий:
- серозные;
- экссудативные;
- фибринозно-пластические;
- гнойные;
- геморрагические.
Ириты и иридоциклиты имеют ряд общих симптомов, а также проявляются индивидуальными признаками, которые зависят от основного заболевания, послужившего причиной развития воспалительной патологии глаза. Общие для всех иритов и иридоциклитов признаки – это симптом воспалительного поражения глаза, к которым относятся следующие: острая боль в глазу, его покраснение, отечность, непереносимость яркого света, обильное слезотечение, закрытие века (блефароспазм). Врач при осмотре обнаружит суженный зрачок на фоне темной радужки, который медленно реагирует на изменение интенсивности света.
Если не начато адекватное лечение, процесс может перейти в гнойное воспаление, что чревато развитием глаукомы. Самостоятельное гнойное воспаление радужки развивается при заносе инфекции с кровотоком или лимфотоком при наличии острого инфекционного заболевания организма, например, менингита, ангины, рожи, гайморита и т.д. Гнойное воспаление радужки придает ей зелено-ржавый оттенок, и быстро распространяется на другие части глаза.
Принципы терапии иритов и иридоциклитов сводятся к применению гормональных глазных препаратов – гидрокортизона, дексаметазона и преднизолона, сосудосуживающих средств – атропина, гоматропина, мезатона, и антибактериальных – антибиотиков, сульфаниламидов. Антибактериальные препараты наиболее эффективны при введении их в конъюнктиву (например, орошение глаза сульфацилом натрия). Также необходимо адекватное лечение основного заболевания. Лечение производится в несколько курсов.
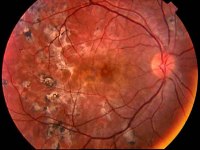
Воспаление сетчатки глаза называется ретинитом.
Причины развития ретинита:
- занос током крови инфекции в глаз из других органов (туберкулез, сифилис, грипп и т.д.);
- патологии сердца, почек, печени;
- радиационное поражение;
- травма глаза;
- ожог глаза солнечными лучами.
Ретинит резко снижает зрение – выпадают отдельные поля (скатома). Глаз сильно болит. Лечение ретинита необходимо проводить антибактериальными препаратами, вводимыми в глаз. Также необходимо адекватно излечивать основное заболевание. Глаз орошают антисептиками, вводят гормональные препараты, расширяющие зрачок. Помимо основных средств используют витамины.
Гнойное воспаление глаза может привести, в конечном итоге, к развитию эндофтальмита, который представляет собой патологический процесс, захватывающий внутренние оболочки глазного яблока. Эндофтальмит развивается при осложнениях воспалительных заболеваний глаза, травмах органа или оперативных вмешательствах, а также при заносе инфекционного агента с током крови. Эндофтальмит проявляется резкой болью, веки, роговица, радужка – отечные, зрение резко ухудшено. Гной при эндофтальмите собирается в стекловидный абсцесс, что проявляется свечением зрачка желтым цветом. Осложнения эндофтальмита очень серьезные – это панофтальмит и отслойка сетчатки.
Терапия эндофтальмита проводится антибактериальными средствами местно и системно. Применяют антибиотики широкого спектра действия (гентамицин, полимиксины, цефалоспорины, тобрамицин и т.д.) внутримышечно и внутрь глаза. Глаз промывают антисептиками или антибиотиками.
При неадекватной терапии или отсутствии таковой гнойное воспаление способно охватить все структуры и ткани глаза. Данное состояние называется панофтальмитом. Панофтальмит развивается в результате травмы глаза с проникновением инфекции, или как осложнение соматических воспалительных заболеваний, например, сепсиса, тифа, пневмонии, менингита, гайморита и т.д. Панофтальмит характеризуется глазными и общими симптомами.
Глазные признаки панофтальмита:
- сильная боль;
- боязнь света;
- слезотечение;
- краснота век и конъюнктивы;
- отек век и конъюнктивы;
- гнойное содержимое в стекловидном теле;
- мутная роговица.
Общие симптомы панофтальмита – головная боль, повышенная температура, рвота. Сильная боль в глазу мучает человека, пока там находится гной. После прорыва и вытекания гнойного содержимого боль утихает. Панофтальмит может распространиться на мозговые оболочки, вызвав развитие менингита.
Лечение панофтальмита следует проводить только в клинике, поскольку необходимо хирургическое вмешательство. После операции необходимо системное и местное применение антибиотиков и сульфаниламидов. При этом антибактериальные средства вводят внутривенно, в виде таблеток, в глаз, и орошают поверхность органа.
Часто встречается такая патология, как воспаление нерва у глаза, которое называется неврит.
Причины развития неврита довольно разнообразны:
- неврологические заболевания;
- рассеянный склероз;
- инфекционные заболевания (грипп, ангина, тиф, сифилис, бруцеллез и т.д.);
- сахарный диабет;
- болезни обмена веществ (подагра);
- болезни крови (лейкозы);
- воспаления почек;
- воспаления тканей мозга;
- алкогольная интоксикация.
Неврит проявляется сильным снижением зрения, в том числе уменьшением полей, болезненностью при движении глазом и неразличением цветов. К данным глазным симптомам присоединяются общие – температура, тошнота, головная боль.
Терапия неврита направлена на борьбу с основным заболеванием и на облегчение глазных симптомов. Антибиотики применяются системно и местно с кортикостероидами. Отек тканей снимают системными препаратами – диакарбом, уротропином. Также используют витамины и иммуностимуляторы. При необходимости проводят хирургическое лечение неврита.
Итак, мы рассмотрели основные воспалительные заболевания глаза. Рассмотрим особенности воспалений глаз у детей. Новорожденные дети чаще всего страдают дакриоцистом. Дети постарше часто заражаются конъюнктивитами от других больных. Наконец, наиболее распространённая категория воспалительных процессов глаз детей — это раздражения, которые могут быть нескольких типов:
- банное воспаление;
- бассейное воспаление;
- пыльное воспаление;
- световое воспаление.
Таким образом, воспаление развивается под действием провоцирующего фактора. Поэтому при лечении следует исключить влияние причины, и максимально быстро успокоить раздраженный глаз. Во-первых, не промывайте глаза слюной или грудным молоком. Детям не рекомендуется применять мази с антибиотиками. Лучше всего воспользоваться каплями для глаз «Овомистин», которые представляют собой раствор мирамистина. Также оправдано применение сульфацила натрия. Помимо медикаментозных препаратов промывайте глаза несколько раз в день отваром ромашки или чаем. Помните, что нужно обрабатывать оба глаза, даже если поражен один, поскольку это необходимо для предотвращения развития воспаления здорового органа.
Если ребенок или взрослый получил ожог глаза (солнечными лучами, сваркой и т.д.), то необходимо закапывать в глаза дикаин или адреналин, а также накладывать вату, смоченную пищевой содой или танином. На глаза надеть темную повязку.
Абсцесс проходит после вскрытия гнойника и вытекания содержимого. Если абсцесс вовремя не вскрыть, то возможно развитие флегмоны. Положительный исход флегмоны – это организация воспаления с формированием абсцесса, который вскрывается. Если флегмона не организуется, то развиваются осложнения.
Абсцесс при необходимости вскрывают хирургическим путем. Консервативное лечение проводят антибактериальными препаратами, направленными на устранение основного заболевания. Используют пенициллины, гентамицин, эритромицины, ампиокс и т.д.
Флегмону также лечат введением антибиотиков внутривенно, внутримышечно или в таблетках. Также применяют пенициллины, гентамицин, канамицин, ристомицин, ампиокс. Участки нагноения вскрывают и проводят санацию с дренированием.
Тенонит представляет собой воспаление теноновой капсулы глаза, которое развивается вследствие распространения инфекционного очага при ангине, гриппе, гайморите, фурункулезе, ревматизме и т.д. Тенонит может быть гнойного или серозного характера. Серозный развивается в результате аллергической реакции. Симптомы тенонитов одинаковы, а отличие заключается в наличии или отсутствии гнойного содержимого. Итак, тенонит начинается внезапно, поражается один глаз, причем имеется характерная триада признаков:
1. Умеренное выбухание глаза.
2. Ущемление и отек конъюнктивы и века.
3. Ограниченная и болезненная подвижность.
В лечении тенонитов следует устранить основное заболевание, для чего применяют антибиотики и сульфаниламидные препараты (пенициллины, сульфапиридазин, индометацин и т.д.). Глаз орошают гидрокортизоном, преднизолоном, применяют капли «Софрадекс». При необходимости проводят хирургическое вмешательство.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник
Абсцесс роговицы глаза — Глазные болезни
Абсцесс роговицы глаза (креатит) относится к наиболее распространённым заболеваниям глаз. Обычно кератит протекает или в виде ограниченных местных процессов, или вместе с заболеваниями других составляющих глаза. Абсцесс может возникнуть как первичный процесс, так и во время перехода с соседних частей.
Паренхиматозный или глубокий кератит
Это явление отличается воспалением внутреннего слоя роговицы. Причиной его развития чаще всего является экзогенная (внешняя) инфекция. Хотя нередко паренхиматозный абсцесс развивается на фоне инфекционных болезней вследствие перехода с поверхностной части роговицы, а также вследствие термического и химического ожога. Исходя из характера инфильтрирующего экссудата, клинической картины и течения заболевания, различают паренхиматозный кератит двух видов – гнойный и негнойный. Они, в свою очередь, подразделяются на несколько форм.
Негнойная форма абсцесса роговицы глаза
Характеризуется возникновением в глубоком слое или по всей роговице лейкоцитарного инфильтрата. Отличается протеканием в диффузной или ограниченной форме. Чаще всего носит инфекционный характер. Главным клиническим признаком является светобоязнь. Также отмечается болезненность глазных яблок при пальпации и обильное слезотечение. Затем образуется помутнение, которое начинается с лимба. Роговица со временем становится совершенно белой и непрозрачной.
В качестве лечения применятся промывание пораженного конъюнктивального мешка дезинфицирующим раствором (2-3% борной кислотой и др.), каплями атропина (1%) или наложение мази (1-4%). Из физиотерапевтических средств для улучшения рассасывания используют согревающие компрессы, припарки, лампы Минина и Баха. В хронических случаях в период рассасывания рекомендуется проведение массажа с мазью из красной окиси ртути.
Гнойная форма абсцесса роговицы глаза
Гнойный кератит наступает при различных повреждениях роговицы (ранах, язвах) или как следствие распространения внешнего (поверхностного) кератита. Негнойная форма глубокого абсцесса также служит предрасполагающим моментом. Кроме того, гнойный кератит наблюдается при развитии некоторых инфекционных болезней. В таких случаях его вызывает вторичная местная гнойная инфекция.
Клинические признаки таковы: абсцесс имеет вид резко ограниченного помутнения размером от булавочной головки до горошины. В окружности роговица мутная, окрашенная в сероватый или чисто белый цвет. Иногда сюда от края роговицы подходят тончайшие кровеносные сосуды. Общее расстройство в глазу сходно с наблюдающимся при диффузном абсцессе. Сам абсцесс в редких случаях рассасывается самостоятельно. Более часто он вскрывается наружу в виде язвы в переднюю камеру глаз. На его месте возникает рубцовая ткань.
В качестве лечения необходимо вскрыть абсцесс путем разреза или прокола, предварительно проведя анестезию глаз. В дальнейшем лечение состоит в дезинфекции глаз. Точно так же, как и при поверхностной форме гнойного кератита, тут применяется ряд сульфамидных препаратов и пенициллин.
Задний кератит
Это воспаление самых задних слоев роговицы – ее десцеметовой оболочки. Вскрытие абсцесса в ближнюю переднюю камеру глаз, а также наличие паразитов в ней могут обусловить развитие заднего кератита. Клиническая картина данного заболевания осложняется различными явлениями в радужной оболочке. Водянистая влага в результате разрушения эндотелия проникает во внутренние слои роговицы, вызывая помутнение. Лечение проводится оперативным путем.
источник
 | Из за большого объема этот материал размещен на нескольких страницах: 1 2 3 4 5 6 7 8 |
Клинические признаки. Вначале появляются светобоязнь, болезненность глазного яблока при пальпации и слезотечение. Вслед за этим (иногда очень быстро) образуется помутнение, начиная с лимба. Роговица становится совершенно белого цвета и непрозрачной (диффузный кератит). При ограниченных кератитах помутнение может иметь весьма разнообразную форму. В начале процесса поверхность роговицы сохраняет свой блеск и зеркальную гладкость; в дальнейшем обыкновенно наступает частичное разрушение эпителия, и роговица становится шероховатой и матовой.
Вместе с тем (особенно с момента полного развития воспалительного процесса) отмечается перикорнеальная инъекция сосудов и васкуляризация роговицы. Боковым освещением можно констатировать пролиферацию не только поверхностных, но и глубоких сосудов. При значительном разращении глубоких сосудов и выхождении в паренхиму эритроцитов или при последующем освобождении из них красящего вещества крови может наблюдаться кровянисто-красная инфильтрация роговицы, прежде всего при травмах (k. parenchymatosa haemorrhagica). К этому часто присоединяются явления конъюнктивита и даже ирита.
Течение весьма различно, но более длительно, при катаральном кератите. Лишь в лёгких случаях наступает восстановление нормы — сосуды облитерируются инфильтрат рассасывается. При неблагоприятном исходе остаётся стойкое помутнение; если проникает инфекция может получиться гнойное воспаление.
Лечение. Местно применяют, как и при катаральном кератите, промывание конъюнктивального мешка дезинфицирующими растворами (2-3% борная кислота и др.) капли из атропина (1%) или мазь (1-4%), особенно при ирите. При вялом течении процесса предпочитают эзерин. Из физиотерапевтических средств пользуются для улучшения рассасывания согревающими компрессами, припарками. В период рассасывания в хронических случаях рекомендуется массаж с мазью из жёлтой и красной окиси ртути. Филатов сообщает о случаях удачной терапии паренхиматозного кератита путём пересадки консервированной на холоде роговицы.
Гнойный паренхиматозный кератит
Гнойный паренхиматозный кератит встречается у всех видов домашних животных; он развивается при различных повреждениях роговицы (раны, язвы) или при распространении поверхностного кератита. Негнойные формы поверхностного и глубокого кератитов служат предрасполагающими моментами. Кроме того, гнойный паренхиматозный кератит наблюдается при некоторых инфекционных болезнях, например, при злокачественной катаральной горячке крупного рогатого скота; в этом случае он вызывается вторичной местной гнойной инфекцией.
Болезнь протекает в двух формах: 1) разлитого, или диффузного. гнойного кератита и 2) ограниченного кератита -абсцесса роговицы.
Диффузный, гнойный кератит
Представляет форму гнойного воспаления и характеризуется скоплением как в поверхностном, так и в глубоких слоях роговицы гнойного инфильтрата, который распространяется в большинстве случаев по всему её пространству. Эта форма кератита сопровождается очень сильными воспалительными явлениями в соседних частях глаза и вызывают распад ткани. Поверхностный эпителии разрушается; появляются гнойные язвы, характеризующиеся прогрессирующим ростом (ulcus corneae serpens), в результате чего в процесс вовлекается десцеметова оболочка и происходит прободение роговицы. Гной, попавший в переднюю камеру (hypopyon), вызывает панофталмит или формируется абсцесс в толще роговицы.
Клинические признаки. Сильная светобоязнь, истечение гнойного экссудата из внутреннего угла глаза и резкая болезненность при пальпации. Припухшие конъюнктива и склера гиперемированы; развивается гнойное воспаление.
Вследствие инфильтрации гнойным экссудатом роговица сначала мутнеет и приобретает серовато-желтый или чисто желтый цвет. Её поверхность теряет зеркальный блеск и становится шероховатой (боковое исследование). По краю (limbus corneae) заметна перикорнеальная инфекция. При дальнейшем развитии процесса роговица покрывается налетом гноно-фибринозного экссудата, при отторжении которого видно изъязвление. В то же время образуются глубокие сосуды, идущие от края роговицы к центральному очагу. Сосудистые веточки нередко располагаются вокруг язвы в виде сети.
При истончении роговицы на месте язвы развивается выпячивание, кератоконус и выпадение десцеметовой оболочки.
Течение и прогноз. Симптоматические гнойные кератиты протекают, тяжелее, чем травматические. В начальной стадии лечения удаётся в ряде случаев добиться рассасывания инфильтрата. Однако чаще остается стойкое диффузное помутнение роговицы или рубец (при заживлении язвы).
В связи с этим прогноз должен быть вначале осторожным; в дальнейшем он зависит от хода процесса.
Лечение. Два-три раза в день промывают конъюнктивальный мешок и роговицу дезинфицирующими растворами. Согревающие компрессы, особенно в период образования язв, не целесообразны; вместо них накладывают сухую теплую повязку. В период рассасывания можно пользоваться атропином (1%).
(К .parenchymatosa circumscripta, s. abseessus corneae)
Развивается самостоятельно при повреждениях и инфицировании роговицы.
Клинические признаки. Абсцесс имеет вид желтоватого, резко ограниченного помутнения различной формы, размером от булавочной головки до небольшой горошины. При небольшой его величине лучше всего пользоваться для рассмотрения фокусным освещенном. В окружности роговица мутная и окрашена в сероватый или белый цвет. Нередко сюда подходят от края роговицы тончайшие кровеносные сосуды.
Общие расстройства в глазу сходны с, наблюдающимися при диффузном воспалении. В редких случаях абсцесс рассасывается; чаще он вскрывается наружу (язва) или в переднюю камеру глаза. На его месте образуется рубцовая ткань.
Лечение. Необходимо как можно раньше вскрыть абсцесс посредством разреза или прокола, предварительно анестезировав глаз. Дальнейшее лечение состоит в дезинфекции глаза. Так же, как и при поверхностном гнойном кератите, здесь применяются сульфамидные препараты и пенициллин
(K. posterior, s. chorioidealis)
Это воспаление заднего слоя роговицы — десцеметовой оболочки; ввиду его непосредственной связи с радужной оболочкой, задний кератит чаще развивается вследствие перехода процесса с десцеметовой оболочки (периодическое воспаление глаза). Вскрытие абсцесса в переднюю камеру глаза.
Клинические признаки. Задний кератит часто осложняется явлениями со стороны радужной оболочки. В результате наступающего разрушения эндотелия, водянистая влага приникает во внутренний слой роговины и вызывает помутнение. В большинстве случаев оно бывает разлитого характера, сероватого или серо-белого цвета. При ограниченном заднем кератите слезотечение и светобоязнь слабо выражены или совсем отсутствуют. При сопутствующем воспалении радужной оболочки они более или менее резки. Передняя поверхность роговицы не изменена. Исследуя боковым (фокусным) освещением, можно получить ценные данные о местоположении помутнения.
Прогноз при не осложненном процессе благоприятен; при ирите он зависит от течения этого страдания.
Лечение. Гной, паразиты в передней камере требуют оперативного вмешательства (см. прокол роговицы), хотя возможно и рассасывание гноя. В остальных случаях применяют согревающие компрессы, теплые повязки, атропин (0,5-1%).
(Ulcus corneae, s. keratitis ulcerosa)
Язвой роговицы называется всякий дефект, сопровождающийся большей или меньшей потерей вещества роговицы и несклонный к заживлению.
Поверхностный распад одного лишь эпителия роговицы носит название эрозии.
Язвы роговицы встречаются довольно часто у всех видов домашних животных.
Этиология. Они могут быть экзогенными или эндогенными. К первым относятся травматические, химические и термические, воздействия. В этих случаях главную роль в развитии язвенного процесса играет внедрение гноеродной инфекции, обусловливающей прогрессирующий гнойный распад клеток. По мнению отдельных авторов, распад инфильтрированной ткани роговицы происходит не в результате распространяющегося нагноения, а вследствие прогрессирующего паренхиматозною кератита. Из травматических причин — инфицированные раны роговицы (пневмококки, гнойные стрепто — и стафилококки), а также постоянные раздражения ресницами при завороте век, трихиазисе.
В большинство случаев эти первичные язвы отличаются ограниченными формами и встречаются в виде единичных поражений. Обыкновенно процесс начинается в поверхностных частях роговицы, а затем, вследствие распада, распространяется вглубь. Кроме того, язвы роговицы могут возникать как вторичное явление при различных инфекционных болезнях (эндогенный путь), например, при чуме собак, инфлуэнце лошадей, злокачественной катаральной горячке крупного рогатого скота, трипаносомозе лошадей и др., при интоксикациях (сахарный диабет у собак, отравление семенами хлопчатника у рогатого скота), при появление язвенных процессов, при острых и хронических инфекционных конъюнктивитах.
Клинические признаки зависят от вызывающей причины и от стадии болезни. Крупные язвы заметны уже при простом осмотре, небольшие же, неглубокие легче диагностируются при боковом (фокусном) освещении. Во всех случаях наблюдаются сильная светобоязнь и слезотечение. Роговица в различной степени, обыкновенно диффузно, помутневшая. На каком-либо месте ее, преимущественно в середине, обнаруживается углубление — язва, форма и величина которой весьма разнообразны и изменяются в дальнейшем течении, в зависимости от стадии процесса,
В начале развития, при преобладании явлении распада, отмечаем углубление с серым или серо-белым, неровным дном и шероховатыми краями. Если она обусловливается гнойной инфильтрацией или абсцессом, то окружность её помутневшая. При дальнейшем распространении процесса и истончении роговицы, дно язвы может выпячиваться, образуя так называемую грыжу роговицы (keratocele). В дальнейшем процесс может вызвать прободение роговицы, истечения водянистой влаги из передней камеры глаза и выпадения радужной оболочки (prolapsus iridis), которая часто срастается с краями отверстия.
При благоприятном течении наступает период очищения язвы. С края роговицы начинают развиваться сосуды, которые постепенно доходят до краёв язвы и окружают её. Омертвевшие ткани мало-помалу отторгаются, инфильтрация уменьшается. Язва приобретает вид углубления с ровными, чистыми краями и прозрачным или слегка помутневшим дном. Поверхность язвы в это время не блестит, так как дефект ткани ещё не покрыт эпителием. Затем помутнение в окружности постепенно исчезает, воспалительные явления и инъекция сосудов уменьшаются, язва покрывается эпителием и поверхность её приобретает блеск. Под эпителием формируется новая волокнистая ткань, заполняющая дефект и дает стойкое непрозрачное помутнение различной интенсивности. При значительном развитии рубец может выдаваться над поверхностью роговицы; наоборот, при слабом разращении остаётся углубление, покрытое эпителием.
Течение и прогноз зависят от ряда условий, а в первую очередь — от устранимости причин (заворот век и др.) и хода общего заболевания (при симптоматических язвах). Хорошее питание и молодой возраст животного дают некоторые шансы на благоприятный исход. Существует несомненная связь между васкуляризацией роговицы и течением язвенного процесса, так как, при своевременном появлении сосудов, последний ограничивается. На основании этого можно полагать, что периферические язвы заживают скорее. При прогрессирующей язве предсказание неблагоприятно в связи с возможностью прободения, выпадения радужной оболочки, панофталмита. Рубцы, остающиеся после язв, не поддаются рассасыванию.
Лечение распадается на общее и местное. Первое заключается в улучшении условий содержания и кормления животного, а также в лечении инфекционного заболевания, вызвавшего язву.
При местной терапии не следует пользоваться некоторыми солями металлов (цинка, свинца, ртути, серебра), во избежание отложения нерастворимых соединений. Начинают с дезинфекции роговицы и конъюнктивального мешка раствором цианистой ртути (1:3000), перекиси водорода (1%), с последующим припудриванием роговицы, особенно дефекта, йодоформом, ксероформом или введением иодоформной (5%), новиформной (5-10%)., ксероформной (10%). Затем накладывают тёплую повязку. Довольно хорошие результаты даёт ежедневное смазывание дна язва настойкой иода.
В настоящее время при лечении простых и гнойных язв роговицы широкое распространение получили сульфамидные препараты и пенициллин. При простых язвах применяется операция по пересадки роговицы.
Предварительно инфильтрированная часть роговицы должна быть выскоблена. При гнойных язвах такая пластика не рекомендуется. Филатов сообщает о хороших результатах, полученных им у людей при язвах роговицы от имплантации под конъюнктиву плаценты, жира, инъекции аутокрови.
При поверхностных язвах, поддающихся лечению, можно вводить 1% раствор атропина 1-2 раза в день. Наоборот, если язва имеет склонность к распространению, атропин противопоказан; в этих случаях применяют эзерин (1%). Кроме того, прибегают к оперативному лечению, осторожному выскабливанию дна язвы маленькой острой ложечкой, прижигают. Предварительно производят новокаино-терапию роговицы.
Фистулой роговицы называется небольшое отверстие в ней, проникающее в переднюю камеру глаза, через которое происходит истечение водянистой влаги.
Этиология. Причинами фистулы могут быть проникающие раны роговицы или прогрессирующие язвы. Различают временные и постоянные фистулы.
Клинические признаки. На помутневшей роговицы обнаруживается небольшое, круглое отверстие, из которого вытекает, постоянно или время от времени, водянистая влага; наблюдается небольшая светобоязнь. Конъюнктива слегка воспалена.
Прогноз благоприятен; при соответствующей терапии можно добиться излечения.
Лечение. Покой, давящая повязка, введение эзерина (0,5%) для уменьшения давления в передней камере глаза. Под местным и общим обезболивании, при хорошей фиксации глазного яблока, выскабливают края и канал фистулы маленькой острой ложечкой, затем прижигают их раскалённой платиновой иглой или термокаутером; края век смазывают борной мазью. Заживление наступает через 10-15 дней.
КСЕРОЗ РОГОВИЦЫ. СУХОСТЬ РОГОВОЙ ОБОЛОЧКИ
Этиология. Ксероз (дегенеративное изменение) роговицы развивается при недостаточном смыкании глазной щели (лагофталм, выворот век), при чуме собак и встречается чаще вместе с ксерозом конъюнктивы. Основная причина ксероза — недостаток витамина А.
Клинические признаки. Ксероз роговицы характеризуется высыханием эпителия, причём он теряет в большей или меньшей степени свою прозрачность, становится сухим, сероватого цвета, напоминая внешним видом эпидермис.
Лечение. Радикальное излечение без устранения причин невозможно. Симптоматическое лечение, дающее временное улучшение, заключается во введении в конъюнктивальный мешок маслянистых веществ В тяжёлых случаях прибегают к операции так же, как и при лагофталме.
При авитаминозе назначают рыбий жир, и проводят витамино-терапию. Поверхностные, так называемые эпителиальные пятна рубцового происхождения легче поддаются лечению, чем расположенные в паренхиме. Лейкомы, пигментные и меловые пятна следует считать совершенно неустранимыми. Центральные помутнения наносят зрению наибольший ущербу за ними следуют помутнения, локализующиеся в нижней половине роговицы. Помутнения давности более шести месяцев в большинстве случаев не поддаются лечению.
Лечение. Все старания должны быть направлены на усиление кровообращения, на лёгкое раздражение глаза. Как подсобные меры, используют согревающий компресс, тёплую повязку, массаж.
Из фармакологических средств рекомендуют вдувание порошка каломеля, вдувать в глаз 1 раз в день и реже. Это средство тем более действенно. Кроме того, применяется мазь из каломеля (10%), жёлтой окиси ртути (сначала 1—2%, затем повышают до 5%), красной окиси ртути (2%), серая ртутная мазь пополам с ланолином, йодистый калий (Kalii jodati — 0,3; Natrii bicarbon. — 0,5; Vaselini puri — 10,0), дионин в каплях или в мази (2-5-8%). Его начинают употреблять со слабых растворов (2-3%). После введения капель в глаз конъюнктива довольно быстро краснеет (примерно через 15-30 секунд). Краснота исчезает сама по себе через 1-2 дня, когда вновь вводят капли. В конце концов гиперемия уже не наступает при данной концентрации раствора; тогда переходят к более крепким (4-5%) растворам.
Рекомендуют также ионофорез — введение ионов йода или хлора; для этого пользуются слабыми растворами йодистого калия или хлористого натрия. Отрицательный электрод, в 15см2, с прокладкой, смоченной раствором одной из указанных солей, накладывают (лошадям) на глаз; положительный электрод, в 100см2, помещают на затылок. Сила тока 1-3mА; продолжительность ежедневных сеансов 2-5 минут.
Кроме того, эффективны подконъюнктивальные инъекции хлористого натрия (3%).
При центральном положении неизлечимого пятна малых размеров можно добиться некоторого улучшения зрения иридектомией.
Хороший результат дает частичное иссечение её до прозрачных слоев роговицы. После операции это место прорастает эпителием и сохраняется прозрачным. Остающиеся части лейкомы уменьшаются
В медицинской практике применяют операцию пересадки роговицы (Филатов). Цель — заместить непрозрачную рубцовую ткань, нормальной тканью роговицы, взятой с глаза живого человека (свежеэнуклеированный глаз с прозрачной роговицей или, если возможно с периферической части роговицы самого больного). По наблюдениям Филатова, трупная роговица, консервированная в течение нескольких (до 10) дней при +4° в дефибринированной крови того же трупа, приживает очень хорошо и даже лучше сохраняет свою прозрачность. Наиболее удовлетворительные результаты получены при бельмах, оставшихся после паренхиматозного кератита, а также когда в роговице сохранились остатки нормальной прозрачной ткани. Операция требует большого опыта и строжайшей асептики. Кроме того, им же рекомендуется, в целях просветления, пересадка консервированной роговицы на периферию роговицы больного. В случае неудачи лечения, иногда применяют с косметической целью татуировку роговицы.
Инфекционный керато-конъюнктивит представляет заразное заболевание глаз, принимающее характер энзоотии и даже эпизоотии. Болезнь поражает чаще один глаз. Наибольшего развития болезнь достигает в тёплое время года, особенно на пастбищах. В некоторых случаях заболевают лишь отдельные животные, преимущественно молодые, при энзоотии 20-90% поголовья.
Первоначально развивается катаральный конъюнктивит и паренхиматозный кератит, переходящие затем в гнойную форму с образованием абсцесса роговицы.
Этиология. Причины инфекционного керато-конъюнктивита делятся на предрасполагающие и вызывающие. К первым относятся различные механические воздействия (пыль, песок, насекомые и пр.), раздражающие конъюнктиву и роговицу, в результате чего возникает воспаление, повреждаются поверхностные слои ткани. Всё это способствует внедрению инфекции и развитию специфического заболевания.
В отношении специфического возбудителя до сих пор нет окончательных данных. Безусловным считается лишь то, что болезнь инфекционная: она преимущественно протекает в энзоотической или эпизоотической форме и достигает наибольшего распространения в больших стадах, при пастбищном содержании.
При исследовании секрета конъюнктивального мешка различные авторы находили разнообразные микроорганизмы; однако у искусственно заражённых животных далеко не всегда наблюдалась картина этого заболевания. Так, одни выделяли bacillus pyogenes, другие — диплококка или диплобациллу.
Кроме специфической инфекции, значительную роль в возникновении керато-конъюнктивита (особенно осложнений) играют гноеродные микробы.
Учитывая широкое распространение этой болезни в различных странах и не всегда одинаковое клиническое течение, можно допустить, что этиологическая роль принадлежит не одному, а нескольким возбудителям.
Большинство авторов считает, что болезнь распространяется при непосредственном соприкосновении больных животных со здоровыми, а также через переносчиков — мух и других насекомых. Некоторые авторы подтверждают инфекционный характер болезни. Наоборот, другие исследователи указывают, что у крупного рогатого скота до сих пор не удалось перенести болезнь экспериментальным введением в конъюнктивальный мешок секрета из больного глаза.
Патологоанатомические изменения заключаются в значительном скоплении клеточных элементов и различных микроорганизмов в паренхиме роговицы, утолщении и разрыхлении фибрилл и образовании фибринозных отложений на наружной поверхности роговицы. Эпителий и передняя часть собственной ткани роговицы находятся в различных стадиях распада.
Клинические признаки. Инкубационный период длится 3-10 дней. Болезнь обыкновенно начинается светобоязнью (спазм век), слезотечением и конъюнктивитом. Затем появляется истечение из медиального угла глаза серозного, серозно-слизистого, а несколько позже гнойного экссудата. Уже через 24 часа на роговице образуется помутнение молочно-белого цвета, распространяющееся либо диффузно по всей роговице, или начиная с центра, или же с периферии. Одновременно развивается и перикорнеальная инъекция.
В некоторых случаях признаки поражения конъюнктивы сравнительно незначительны, и на первый план выступают изменения со стороны роговицы. По прошествии нескольких дней роговица окрашивается в желтоватый цвет, прежде всего в центре и по краю, что указывает на развитие гнойного процесса. В большинстве случае на этом месте образуется абсцесс. Вследствие происходящего распада появляется язва, окрашенная в жёлтый цвет. Вокруг неё видно ясно очерченное гиперемированное пространство различной ширины; это происходит за счёт развития сети от исходящих от лимба сосудов. Остальная часть роговицы, особенно по краю, окрашена в грязно-серый или жёлто-серый цвет. Вследствие истончения роговицы дно язвы может выпячиваться. В более редких случаях абсцесс вскрывается в переднюю камеру глаза или происходит полное прободение.
При благоприятном течении язва постепенно очищается, полость её выполняется грануляциями и через 2-3 декады она зарастает с образованием рубца. В тяжёлых случаях гнойный процесс может перейти на сосудистый тракт и вызвать заболевание всего глазного яблока.
Болезнь нередко сопровождается повышением общей температуры, уменьшением аппетита и угнетённым состоянием.
Течение и прогноз. Продолжительность болезни 20-35 дней. На месте гнойного распада роговицы в большинстве случаев образуется рубцовое пятно, мешающее зрению; поэтому прогноз в начале процесса должен быть осторожным.
Лечение сходно с применяемым при язве роговицы. Конъюнктивальный мешок дезинфицируют промываниями с последующим припудриванием роговицы йодоформом или введением иодоформной мази (10%). Полезна тёплая повязка.
Кроме того, рекомендуется пиоктанин (1%), протаргол (5-10%), азотнокислое серебро (1-2%), каломель с оливковым маслом (1:10), а также риванол (раствор 1:2000 или 1-2% мазь), сульфамидные препараты (см. отдел фармакологических препаратов) и пенициллин.
Профилактика. Так как инфекционный кератоконъюнктивит протекает в виде энзоотии, необходимо с первых же случаев заболевания принимать решительные профилактические меры. Больных животных изолируют, производят дезинфекцию помещений, тщательно удаляют навоз, проводят борьбу с мухами. Для защиты глаз от мух смазывают окружность век рыбьим жиром, креолиновой, дегтярной или лизоловой мазью (1%). С профилактической целью необходимо также делать периодические осмотры животных и впускать им в глаза 1% раствор азотнокислого серебра.
Телязиоз представляет глистное заболевание глаз (конъюнктивы и роговицы) и слёзно-носового канала. Он наблюдается преимущественно у крупного рогатого скота, реже у лошадей, иногда у свиней и собак.
Возбудитель телязиоза — нематоды рода Thelazia, специфические у каждого вида животных.
Находясь в глазу, телязии оказывают на него механическое и токсическое раздражающее действие. Поражается один или оба глаза.
У рогатого скота телязиоз нередко достигает значительного распространения, быстро поражая целые стада и даже местности, особенно в тёплое время года и на низменных пастбищах.
Клинические признаки. Светобоязнь (блефароспазм) и истечение слез из внутреннего угла глаза. Затем развивается гнойный конъюнктивит, сопровождающийся значительной гиперемией, набуханием слизистой оболочки век и гнойной экссудацией. Роговица мутнеет, сначала частично, в центре, а затем вся, приобретая серовато-дымчатый и даже совершенно белый цвет. В дальнейшем, при отсутствии лечения, в ней часто отмечается гнойный процесс и язвенный распад, могущий захватить большую часть поверхности роговицы. По периферии нередко образуются сосуды, так что язва оказывается окружённой зоной помутнения красноватого цвета. В некоторых случаях, при постепенном очищении язвы, она покрывается паннозными разращениями. При значительной вторичной гнойной инфекции возможно прободение роговицы, хотя чаще язва зарастает с образованием рубца.
Течение. Длительность болезни во многом зависит от осложнений; в среднем она тянется 3-5 декад.
Диагноз ставят путём осмотра конъюнктивального мешка, особенно пространства позади третьего века или дна язвы, где находят паразитов. Можно также произвести гельминтологическое исследование слез и экссудата для обнаружения личинок. Следует несколько раз открыть и закрыть веки, после чего обычно находят на роговице паразитов.
Лечение. Для удаления паразитов прибегают к механическому их извлечению или вымыванию током дезинфицирующей жидкости. В первом случае руководствуются методом Славина-Ершова: пинцетом осторожно оттягивают третье веко, а другой рукой вкладывают в образовавшийся карман небольшой ватный тампон, навёрнутый на тоненькую палочку и смоченный 3% раствором борной кислоты. Слегка надавливая, обтирают им полость конъюнктивального мешка, особенно позади третьего века; паразиты пристают к вате и извлекаются. При значительной болезненности эту манипуляцию удаётся проделать лишь после местного и общего обезболивания.
Гораздо проще можно удалить паразитов промыванием посредством спринцовки конъюнктивального мешка слабыми растворами дезинфицирующих жидкостей (3% раствор борной кислоты.- Благоприятные результаты дают присыпки порошком каломеля или введение мази из калокеля.
После удаления паразитов необходимо соответствующее лечение поражений роговицы.
Профилактика: периодический поголовный осмотр скота и дегельминтизация всего поголовья для ликвидации паразитоносительства и прекращения распространения инвазии.
ХРОНИЧЕСКИЕ ПОМУТНЕНИЯ, ИЛИ ПЯТНА, РОГОВИЦЫ
Хроническими помутнениями, или пятнами, роговицы называются различные стойкие, трудно или совсем неустранимые нарушения прозрачности роговицы, являющиеся следствием замещения дефектов соединительной тканью (рубцом) или образовавшиеся за счёт отложения в ткани роговицы некоторых веществ. В отличие от помутнений, наблюдаемых при воспалительных процессах роговицы отсутствуют явления воспаления.
По своей природе помутнения делятся на рубцовые пигментные и меловые.
Рубцовые помутнения возникают в результате острых кератитов, ран, язв и образуются за счёт той соединительной ткани, которая замещает дефект в эпителиальной или паренхиматозной части роговицы.
В зависимости от местоположения, величины и интенсивности, рубцовые помутнения делятся на несколько видов. Цвет их обусловливается толщиной и глубиной происшедших в роговице изменений.
Nubecula — облачко — наиболее слабое помутнение, слегка сероватого цвета, часто обнаруживаемое лишь при боковом освещении и незаметно переходящее в прозрачную ткань. Nubecula образуется преимущественно в результате поверхностного кератита.
Macula — пятно — более интенсивное помутнение, сероватого или беловатого цвета, различной формы и величины, с резко очерченными или постепенно просветляющимися краями. Иногда в нём заметны сохранившиеся сосуды.
В анатомическом отношении nubecula и macula состоят из более или менее толстого слоя волокнистой соединительной ткани, развившейся из роговичных телец и замещающей разрушенную часть боуменовой оболочки и стромы роговицы.
В свежих пятнах ткань рыхлее, поэтому они кажутся более ясными.
Leucoma — бельмо — интенсивное белое пятно рубцового характера, в котором имеются в большинстве случаев кровеносные сосуды, идущие от края роговицы; состоит из волокнистой ткани с неправильным расположением фибрилл; появляется в результате паренхиматозного кератита, при глубоких ранах и язвах. Лейкома не может просветлеть. Некоторое улучшение может дать лишь, рассасывание воспалительного инфильтрата.
По макроскопическому виду этих помутнений можно сделать заключение о вызывающих их причинах. Рубцы продолговатой формы, с резкими границами, окружённые прозрачной тканью, получаются при ранениях. Кругловатая форма рубцов, с постепенным переходом в норму, характерна для бывшей язвы. Расплывчатые помутнения, в виде обширного пятна, возникают после воспалительных процессов.
Пигментные помутнения образуются при кровоизлияниях, при васкуляризации роговицы (воспаление), в результате прирастания пигментного слоя радужки (передняя синехия) или же бывают врождёнными. Они окрашены в чёрный или темно-коричневый цвет и могут быть разнообразной формы.
Меловые пятна формируются за счёт отложения в роговице солей некоторых металлов (свинец, цинк, серебро); они окрашены в белый, желтоватый или черноватый цвет.
Прогноз должен быть во всех случаях осторожным. При постановки диагноза нельзя основываться на интенсивности помутнения, так как нередко более слабые пятна оказываются неизлечимыми. Гораздо важное значение имеют местоположение и да
Стафилома представляет выпячивание рубцово изменённой роговицы, образовавшееся после прободения её и выпадения радужной оболочки. Если такой рубец захватывает лишь часть роговицы, то стафилома называется частичной; при полном разрушении роговицы — полной стафиломой (st. corneae totale).
Этиология и клинические признаки. Стафилома обычно появляется после ран и прободающих язв роговицы. Растягивание же и выпячивание рубца происходит под влиянием внутриглазного давления.
Частичная стафилома образуется за счёт выпавшей и ущемлённой радужной оболочки, которая покрывается тонким слоем рубцовой ткани, развивающейся из роговицы и тех грануляций, которые нарастают на радужной оболочке после выпадения. Она локализуется преимущественно у периферии роговицы и имеет коническую или сферическую форму. Полная стафилома состоит из полностью выпавшей и атрофированной радужной оболочки и сравнительно толстого слоя рубцовой ткани. Поверхность ее нередко бывает бугристой.
Цвет стафилом может быть различен и зависит, главным образом, от того, какое участие в их образовании принимает радужная оболочка. Он колеблется от серовато-белого до темно-синего, темно-коричневого и даже чёрного.
Степень расстройства зрения обусловливается величиной стафиломы и её местоположением. При полных стафиломах зрение бывает совершенно утрачено.
Внутриглазное давление при стафиломе обычно повышено, что способствует в дальнейшем ещё большому её растягиванию и увеличению.
Прогноз неблагоприятен, так как даже при частичной стафиломе всегда возможны разрыв тонкого рубца, проникновение инфекции, механические повреждения.
Лечение и профилактика. При проникающих повреждениях роговицы и свежем выпадении радужки необходимо отрезать выпавшую часть и закрыть рану лоскутом конъюнктивы. Старые стафиломы прижигают гальванокаутером и закрывают конъюнктивой. Полную стафилому срезают у основания линейным скальпелем. После этого удаляют хрусталик. Обнажённую поверхность стекловидного тела предоставляют самостоятельному рубцеванию, что происходит в несколько декад, глаз держат под повязкой.
Вследствие постоянного присутствия на конъюнктиве различных микроорганизмов всегда возможно инфицирование раны; поэтому у животных целесообразнее прибегать к вылущиванию глазного яблока или экзентерации глаза.
Кератоконус и кератоглобус
Кератоконус и кератоглобус — аномалии формы роговицы, образовавшиеся без участия воспалительных процессов. В этих случаях ткань роговицы сохраняет, как правило, свою прозрачность, и только впоследствии при кератоконусе на вершине его появляется помутнение. У животных эти страдания встречаются не часто; они описаны у лошади, крупного рогатого скота, собаки, кошки.
Как кератоконус, так и кератоглобус могут быть врождёнными и приобретёнными. Они встречаются на одном или на обоих глазах; в последнем случае заболевание чаще всего бывает врождённым.
Этиология. Причины до сих пор недостаточно выяснены. Образование кератоконуса и кератоглобуса приписывают недостаточной устойчивости десцеметовой оболочки, врождённой тонкости и слабости роговицы. В медицинской офталмологии их ставят в связь с расстройствами эндокринной системы, в частности — зобной и щитовидной желез.
Клинические признаки. При кератоконусе роговица имеет форму конуса, причём верхушка его занимает центральную часть или смещена несколько в сторону. При исследовании посредством кератоскопа плацидо зеркальных изображений на роговице, заметно их искажение. Концентрические круги кератоскопа принимают яйцевидную форму, причём к вершине конуса направлена узкая вершина яйца. Вершина конуса бывает истончена. Зрение в значительной мере нарушено вследствие наступающей близорукости и неправильного астигматизма. Передняя камера увеличена в направлении спереди назад.
При кератоглобусе роговица по всем направлениям шарообразно и равномерно увеличена и выпячена; она приобретает сферическую форму. Передняя камера глаза также увеличена. Астигматизм может отсутствовать, но обыкновенно наблюдается миопия.
Прогноз неблагоприятен, так как эти страдания неизлечимы. В медицинской практике для уменьшения внутриглазного давления применяют пилокарпин или эзерин, назначают общее укрепляющее лечение (мышьяк, железо и т. д.).
Новообразования роговицы (tumors corneae) — дермоид, крыловидная плева (см. новообразования конъюнктивы).
Прокол роговицы (paracentesis corneae) применяется при скоплении гноя, иногда крови, паразитов, при инородном теле в передней камере глаза, в некоторых случаях — при иритах и для временного понижения внутриглазного давления, а также как первый этап операции иридектомиии экстракции катаракты.
Операцию производят на лежачем животном под наркозом. Необходима тщательная дезинфекция операционного поля и инструментов для операции. Место операции — нижняя или наружная часть роговицы на расстоянии 2-3 мм от лимба.
Накладывают векорасширитель и фиксируют пинцетом глазное яблоко, захватывая его в точке, противоположной пункции. Роговицу прокалывают вкось, скальпель вводят в переднюю камеру плоскостью, параллельно радужной оболочке. Гной обыкновенно вытекает вместе с водянистой влагой. Паразитов и инородные тела удаляют глазным пинцетом. Косо срезанные края раны быстро слипаются и срастаются. Разрез должен быть как можно меньше. В течение нескольких дней промывают глаз дезинфицирующими растворами и защищают повязкой. Лошадь ставят на развязку или надевают ей сетку. Заживление наступает через 5-6 дней.
источник


