Абсцесс относится к хирургическим заболеваниям и часто требует оперативного вмешательства. Запущеный абсцесс может привести к серьезным осложнениям, поэтому перед началом лечения обязательно проконсультируйтесь с врачом.
Народная медицина знает много рецептов, позволяющих лечить легкие формы поверхностных абсцессов или облегчать протекание этой болезни. Но при этом ни в коем случае нельзя самому вскрывать или выдавливать нарыв.
Для лечения абсцесса кожи и подкожной клетчатки часто применяется сок или кашица из измельченных листьев алоэ древовидного в виде повязок и примочек. В этих целях чаще всего используют нижние листья растения. Перед тем, как срезать листья, растение рекомендуется не поливать несколько дней. Срезанные листья измельчают, и сок отжимают через марлю. После этого бинт, смоченный соком, либо каша из листьев закладываются под повязку. Для неиболее эфективного лечения её следует менять каждые 10-12 часов.
Сок алоэ быстро очищает локальные очаги воспаления. Лечение абцесса данным способом чаще всего гарантирует быстрое рубцевание раны и, как следствие, её заживление.
Для того, чтобы нарыв скорее созрел и прорвал, в народной медицине часто используется репчатый лук.
Можно использовать свежий лук. Для этого его натирают в мелкую кашицу, заворачивают её в марлю и прикладывают к больному месту. Примочку меняют каждые 4-5 часов.
Также практикуется сварить луковицу в молоке или запечь её в духовке. Не дожидаясь, пока лук остынет, приложить его к абсцессу и прибинтовать. Как вариант, испеченную луковицу растирают и смешивают с натертым «Детским» мылом (1 часть). Из полученой кашици делают лепешки и прикладывают их к месту ранки, заменяя каждые 5 часов.
Иногда в этом рецепте вместо лука используют натертый чеснок, картофель или свеклу, меняя повязку раз в три часа. Больное место при этом предварительно распаривают в горячей мыльной воде или водном растворе йода.
Для лечения абсцесса можно использовать мазь, которую легко изготовить самостоятельно.
Для её приготовления необходимо взять в равных пропорциях мед, мазь Вишневского и спирт. Ни в коем случае нельзя использовать водку. Все ингридиенты смешивают до полной однородности.
Полученную мазь накладывают на место абсцесса и оставляют под повязкой на всю ночь. Она быстро снимает воспаление, и уплотнение рассасывается за несколько дней.
Народной медицине хорошо известны лечебные свойства прополиса в борьбе с нарывами. Для этого используют прополисную мазь, которую несложно изготовить в домашних условиях.
Для приготовления мази понадобится 100 г несоленого животного жира. Его расплавляют в эмалированной посуде и доводят до кипения. Затем, в охлажденный до 70-80°С жир добавляют измельченный прополис (примерно 10 г ). Постоянно помешивая, смесь охлаждают, а затем очищают, пропустив через марлевый фильтр. После этого мазь готова к применению.
Ее можно также использовать для лечения разнообразных ран, ожогов, обморожений и язв.
Для скорейшего созревания нарыва можно использовать ржаной хлеб. Для этого его распаривают и теплым прикладывают к ране. Сверху накрывают капустными листьями, оборачивают бумагой и забинтовывают. Компресс не снимают втечение суток.
Этот метод также эфективен для лечения невскрывшихся фурункулов.
Но не стоит забывать, что даже прорвавший абсцесс нельзя выдавливать. Его нужно промыть слабым раствором марганцовки и затем втечение двух дней прикладывать согревающий компресс к ранке.
Источник: Газета ЗОЖ, всеукраинская газета-целительница «Бабушка»
Вкусный и очень полезный салат «Метёлка» — лучшие рецепты
9 лечебных продуктов при язве желудка — научные факты!
источник
Парапроктит – это заболевание, которое характеризуется возникновением воспалительного очага с развитием абсцесса в тканях прямой кишки. Нагноение окружающих тканей провоцируют болезнетворные бактерии, попадающие внутрь чаще всего через анальное отверстие.В результате этого наблюдается ухудшение состояния здоровья, сильная боль в заднем проходе и промежности при ходьбе.
Далее могут возникнуть: высокая температура тела, лихорадка, тошнота, проблемы с мочеиспусканием и опорожнением кишечника. Анальное отверстие при этом воспаляется и отекает.
Причиной возникновения парапроктита может стать: несоблюдение или нарушение правил личной гигиены, анальные трещины, геморрой, травматические манипуляции в прямой кишке. Заболевание требует грамотного лечения. Как правило, острый парапроктит требует хирургического вмешательства по вскрытию абсцесса и дренированию.
При хроническом течении болезни или в послеоперационный период наряду с консервативными методами лечения можно применять и народные средства. В основном в них используют отвары и настойки из лекарственных трав, мази, ванночки и тампоны, которые нужно вводить в прямую кишку. Народные рецепты помогут уменьшить воспалительный процесс и снять боль. Рассмотрим наиболее популярные и эффективные из них. Подробнее об этом заболевании читайте статью.
Хорошее противовоспалительное воздействие на очаг парапроктита окажет ванночка (сидячая) с применением морской соли. На стакан кипятка берут одну ложку соли и столько же соды. Размешивают до полного растворения и выливают в миску с теплой кипяченой водой (5 л). Сидеть в таком водном составе следует не менее 30 минут.
Готовят отвар из лекарственных трав: душицы, череды, коры дуба, бадана, аира, цветков календулы, травы шалфея и тысячелистника. 50 грамм сбора заливают 0,5 л кипятка, ставят на спокойный огонь и кипятят 2 минуты. Снимают с плиты, отфильтровывают через мелкое сито и выливают в таз с теплой водой. Процедура длится 15 минут.
Облегчит симптомы болезни ванночка с древесной золой. Нужно взять один стакан этого вещества и залить четырьмя литрами кипятка. Затем поставить кастрюлю с составом на слабый огонь и прокипятить. Снять с плиты, и дать остыть до 36-40° Цельсия. Вылить процеженный отвар в ванночку, и принимать процедуру в течение 20 минут. Курс такого лечения продолжают в течение трех недель.
Полезно делать при парапроктите сидячие ванночки с раствором каменного масла. На четыре литра теплой воды берут чайную ложку масла. Перед сном проводят такую 20-ти минутную процедуру. О каменном масле и его лечебных свойствах мы уже писали тут.

Отлично снимают воспаление и болевые ощущения тампоны, смоченные в отваре лекарственного сбора трав: цветков ромашки, пижмы, календулы, корня алтея, травы тысячелистника и шалфея. Их вводят на ночь.
При хроническом течении болезни следует применять на ночь тампоны, обильно пропитанные облепиховым маслом или барсучим жиром. Их вставляют в прямую кишку дважды в день.
В послеоперационный период по удалению абсцесса или при хроническом течении парапроктита полезно делать свечи из такого состава: смеси внутреннего свиного жира (сетки) и прополиса. Соотношение компонентов 10:1.
При свищах после операции поможет такой рецепт. Делают крепкий отвар из календулы. (На 100 мл кипятка берут столовую ложку цветков). Дают настояться до полного остывания. Отваром делают микроклизмы.
Делают микроклизмы с настоем цветков ромашки, календулы, травы тысячелистника, череды и шалфея. Каждого компонента берут по чайной ложке и заливают 200 миллилитрами кипятка. Закрывают крышкой и настаивают не менее получаса. Перед сном настой немного подогревают и делают микроклизму. Для проведения процедуры достаточно брать всего 30 мл целебного лекарства.
Известен старинный метод лечения болезни, который рекомендуют применять в послеоперационный период при свищах. Необходимо взять 300 миллилитров кипятка, всыпать в него 3 ложки зверобоя, прокипятить состав 5 минут и процедить. Горячую траву – не выбрасывать. Ее нужно поместить на полиэтиленовую пленку, положить на табуретку или стул и сесть оголенным задом. Когда зверобой полностью потеряет тепло, процедуру заканчивают и подмываются отваром. Такое лечение следует проводить дважды в день до полного выздоровления (пока свищ не очистится от гноя).

При парапроктите нужно пить каменное масло. Для этого на 3 литра теплой кипяченой воды берут всего одну кофейную ложку этого природного вещества. Состав хорошо размешивают и употребляют после еды. Первоначальная доза не должна превышать одной чайной ложки. Постепенно ее увеличивают до трех столовых ложек в день и переходят на прием « за 20 минут до еды». Таким же раствором нужно делать теплые примочки на больное место.
Вылечит гнойное заболевание прямой кишки настой, выпиваемый дважды в день. На стакан кипятка берут по чайной ложке: ромашки, шалфея и травы тысячелистника. Настаивают настой. Принимают по 100 миллилитров за 40 минут до приема пищи.
Следует помнить, что лучшей профилактикой парапроктита служит нормализация работы кишечника, своевременное лечение заболеваний, связанных с прямой кишкой и тщательное соблюдение личной гигиены. При первых признаках болезни нужно безотлагательно пройти обследование у проктолога или хирурга. Это предупредит возникновение осложнений.
источник
Парапроктит или параректальный абсцесс – это воспаление тканей, расположенных вокруг прямой кишки. Среди проктологических заболеваний параректальный абсцесс занимает одно из ведущих мест по частоте встречаемости.
По разным данным среди пациентов, обратившихся к проктологу, от 20 до 40% имеют парапроктит. При позднем обращении к врачу или неправильной тактике лечения данного заболевания развиваются осложнения, а острый процесс переходит в хронический, что ухудшает прогноз.
Для того, чтобы лучше понимать патогенез заболевания, необходимо немного знать об анатомических особенностях данной области.
Прямая кишка – это конечный отдел толстой кишки. Ее длина составляет около 15 см. Анатомически она делится на ампулу и анальный канал, который завершается анальным отверстием. Гистологически прямая кишка представлена слизистой оболочкой, подслизистым слоем и мышечным слоем.
В дистальном отделе кишки слизистая оболочка образует столбики Морганьи, внешне они похожи на вертикальные складки. Между этими складками образуются углубления, которые слепо заканчиваются небольшим карманом, который называется крипта. В этих криптах иногда могут задерживаться частички каловых масс или мелкие инородные тела, что приводит к гнойному парапроктиту.
Прямая кишка окружена большим количеством клетчатки. Выделяют несколько клетчаточных пространств в этой области.
- Седалищно-прямокишечное пространство – между прямой кишкой и седалищной костью.
- Тазово-прямокишечное пространство – на границе с брюшной полостью, над мышцами тазового дна.
- Позадипрямокишечное пространство – сзади от прямой кишки.
- Подслизистое пространство – в стенке прямой кишки, в подслизистом слое.
Так как это воспалительное заболевание, то причиной парапроктита становится инфицирование параректальных тканей, чаще всего патогенная флора смешанная, но основную роль играет Е. Coli.
Вероятные пути попадания инфекции в параректальную клетчатку и пути распространения:
- Через поврежденную слизистую оболочку прямой кишки легко проникает патогенная флора и распространяется с током крови и лимфы по клетчатке, вызывая воспаление. Эти повреждения могут быть в результате анальных половых контактов, частых запоров, хронических заболеваниях толстого кишечника, протекающих с формированием язв и эрозий (болезнь Крона).
- При воспалительных процессах органов малого таза гематогенным или лимфогенным путем возможно распространение инфекции на прямую кишку и ткани, располоденные вокруг нее.
- Через крипты слизистой оболочки прямой кишки – такой путь возможен даже без сопутствующего повреждения слизистой. При воспалении крипты формируется отверстие свища, оно является внутренним. Далее инфекция распространяется в подслизистый и мышечный слой кишки, а затем и по рыхлой параректальной клетчатке.
В связи с тем, что клетчатка по своей структуре очень рыхлая, воспаление и гной распространяются очень легко, формируя множество затеков и карманов. Поэтому внешне на коже очаг гиперемии может быть небольшим, но оперативное вмешательство может оказаться достаточно обширным, вследствие необходимости дренирования всех затеков и карманов. В результате распространения инфекции может сформироваться внешнее отверстие свища, оно может быть на коже в области промежности, в редких случаях на коже бедра или передней брюшной стенки. Иногда дренирование гноя может быть в ампулу прямой кишки.
Существует несколько факторов, которые увеличивают риск развития параректального абсцесса, к ним относятся:
- Острый параректальный абсцесс – имеет острое начало, ярко выраженные симптомы.
- Инфильтративный – имеется инфильтрация окружающих тканей.
- Хронический – образуются свищи, которые необходимо иссекать оперативным путем.
По локализации очага воспаления:
- Подкожный абсцесс
- Подслизистый абсцесс
- Ишиоректальный абсцесс
- Тазово-прямокишечный абсцесс
По локализации внутреннего отверстия свища:
- Заднее расположение
- Переднее расположение
- Боковое расположение
По глубине поражения тканей воспалительным процессом:
- Глубокий абсцесс
- Поверхностный абсцесс
Рассмотрим сначала общие симптомы парапроктита:
- Повышение температуры до 39-40 ⁰С
- Общая интоксикация — слабость, повышенная утомляемость, снижение аппетита, озноб, головные боли
- Задержка или учащенное мочеиспускание и дефекация (болезненные и безрезультатные позывы на дефекацию, боль при мочеиспускании)
- Боли в области промежности и малого таза (боли внизу живота, возле ануса), усиливающиеся при дефекации
В настоящее время считается, что острый и хронический парапроктит – это этапы одного процесса. Хроническая форма может протекать почти безболезненно. При этом имеются свищевые ходы. Наружные отверстия свищей, как правило, располагаются либо рядом с анальным отверстием, либо на коже ягодиц. Если свищ открытый, то из него периодически выделяется гной и кал. Иногда может быть только внутреннее отверстие со слепо заканчивающимся каналом. В этом случае происходит скопление гноя и кала, что вызывает развитие нового абсцесса.
Клиническая картина острого парапроктита зависит от локализации воспалительного процесса, в зависимости от этого симптомы могут значительно изменяться, поэтому рассмотрим отдельно все виды абсцессов.
Характеризуется появление уплотненного очага воспаления рядом с анусом. Кожа в области воспалительного инфильтрата гиперемирована, отечная. При пальпации резкая болезненность. Боль усиливается при присаживании и натуживании. Боль может носить пульсирующий характер. Именно подкожный парапроктит может быть у детей, другие типы у них бывают значительно реже.
Он расположен в подслизистом слое стенки прямой кишки. Клинические проявления схожи с симптомами подкожного абсцесса. Отличие заключается в том, что нет ярко выраженных проявлений на коже. Боли могут быть умеренной интенсивности. Температура чаще всего субфебрильная. Подслизистый абсцесс может спонтанно вскрыться в прямую кишку, после чего наступит облегчение.
Он расположен на границе с брюшной полостью над мышцами, формирующими тазовое дно. Так как воспалительный инфильтрат расположен глубоко, то местных симптомов может долго не быть. Начало характеризуется появлением общих симптомов и схоже с простудным заболеванием. По мере увеличения очага воспаления появляются затруднения со стулом и мочеиспусканием.
Если пациент вовремя не обратится к врачу, то произойдет формирование гнойных затеков. При относительно благоприятном стечении гнойник может вскрыться в просвет прямой кишки или во влагалище у женщин, в этом случае появятся гнойные выделения с кровью. Но также существует большая вероятность того, что гнойник может прорваться в брюшную полость, так как находится очень близко к ней. При этом разовьется перитонит и необходимо будет обширное оперативное вмешательство.
Клинические проявления смазанные, могут быть пульсирующие боли в области малого таза без четкой локализации. Боль усиливается при кашле, натуживании. Через 6-7 дней от начала заболевания появляются местные симптомы в виде покраснения, отечности и болезненности при пальпации в области промежности. Также характерно усиление общих симптомов – головной боли, температуры, утомляемости.
Эта форма выделяется отдельно ввиду специфичности клиники. Особенностью этой формы является то, что процесс очень быстро распространяется в тканях параректальной клетчатки и вызывает их некроз. Это тяжелейшая форма заболевания. Причиной такого течения становятся некоторые возбудители, среди них клостридии, фузобактерии, анаэробные бактероиды, гнилостные бактерии, протей и некоторые другие микроорганизмы.
Симптомы появляются в промежутке от 2 до 24 часов от начала заболевания. К ним относятся проявления интоксикации (температура, головные боли, тахикардия), падение давления, чрезвычайно интенсивные боли в области промежности. В зоне воспаления появляется распад тканей (некроз). Распадаются все ткани, в том числе мышцы и подкожная жировая клетчатка. Выделяется зловонная жидкость, в которой могут быть пузырьки газа.
Происходит это в результате жизнедеятельности указанных микроорганизмов, вызывающих гниение. Некроз может захватывать обширные участки. У мужчин может развиваться гангрена Фурнье – некротизируются ткани мошонки и полового члена. Лечение некротического парапроктита только путей операции, иссекаются все пораженные ткани. Часто в дальнейшем требуются оперативные вмешательства для пластики и восстановления иссеченных тканей.
Самопроизвольно этот процесс не прекратится. Хронический парапроктит подлежит лечению в обязательном порядке!
Новые обострения хронического процесса ведут к распространению воспаления и ухудшают прогноз. При своевременном обращении к врачу проктологу еще при наличии острого абсцесса является наилучшим решением для пациента. Хронический процесс может не излечиться даже оперативно. Поэтому лучше произвести качественное лечение еще в острой стадии заболевания.
Для диагностики, как правило, достаточно сбора жалоб, анамнеза заболевания и внешнего осмотра. В редких случаях, особенно при глубоком расположении гнойника, могут быть трудности с дифференцированием диагноза. Тогда могут потребоваться инструментальные методы исследования, например, компьютерная томография или УЗИ ректальным датчиком.
При наличии свищей проводят фистулографию – окрашивание свищевого хода, для определения глубины его, протяженности и направлении хода.
Лабораторные методы исследования определяют наличие воспаления.
В острой стадии заболевания проводится экстренное оперативное лечение. Операция проводится под общим или эпидуральном наркозом. Производится вскрытие гнойника, по возможности удаление пораженной крипты, также необходимо дренировать все карманы и затеки, образованные при парапроктите. После операции возможен рецидив заболевания, так как не всегда удается сразу устранить причину развития заболевания.
При хронической форме необходима плановая операция. Главной задачей вмешательства является устранение образовавшегося свища. Существует несколько методов лечения свищей.
- Введение проводника в свищ, рассечение свища и полное его удаление. Излечение происходит в 90% случаев. Недостатками метода является вероятность осложнений в виде недостаточности сфинктера, медленное заживление.
- Очистка свищевого хода и введение в него фибринового клея. Несмотря на простоту и малотравматичность метода, применять его не рекомендуется ввиду низкой эффективности.
- Установка тампона из животной ткани (например, кишечник свиньи). Тампон вводится в свищевой ход, герметизируя его, затем происходит заращение свища. На ранних стадиях этот метод обладает высокой эффективностью.
- Введение проводника в фистулу, рассечение ее и удаление с последующей пластикой кишечным лоскутом. Проводится в случае обширного поражения, при этом иссекается большая часть сфинктера, поэтому требуется пластика. Часто осложняется недержанием кала ввиду нарушения работы сфинктера. Эффективность метода составляет 50-80%.
- Иссечение фистулы с последующим зашиванием поврежденного сфинктера. Эффективность 80-90%. Часто осложняется недостаточностью сфинктера.
Вид операции выбирается хирургом-проктологом в зависимости от тяжести процесса и локализации свища.
В послеоперационном периоде проводится обезболивание при необходимости. Обязательна диета, умеренная активность. Нужно следить за состоянием стула, а также выполнение всех рекомендаций врача.
К сожалению, в настоящее время еще многих может интересовать народное лечение парапроктита. С уверенностью можно сказать, что парапроктит лечению народными средствами не поддается. Это лишь затягивает процесс, увеличивает риск хронизации процесса и ухудшает прогноз.
источник
Заболевания могут нести не только опасность, но и доставлять массу неудобств, консервативное лечение парапроктита заключается в своевременном обращении к доктору при первых симптомах. Само заболевание может стать причиной многих осложнений, тогда хирургическое вмешательство будет неизбежным. Лечение и народными методами применимо, но только под чутким руководством проктолога.
ВАЖНО ЗНАТЬ! Даже «запущенный» геморрой можно вылечить дома, без операций и больниц. Просто не забывайте 3 раза в день наносить читать далее.
Парапроктит — гнойное воспаление жировой клетчатки вокруг прямой кишки. Заболевание проходит в острой форме и в хронической. Происходит по причине попадание на слизистую оболочку патогенных микроорганизмов через:
А вы знали? Михаил Сергеевич.: «Я могу порекомендовать лишь одно средство для быстрого лечения геморроя» читать далее.
- анальные трещины;
- сосуды, капилляры, протоки, узлы;
- кровь (гематогенный путь);
- близлежащие органы, в которых протекал воспалительный процесс;
- поврежденную слизистую.
Парапроктит имеет ярко-выраженную симптоматику. Для острой формы присущи сильные болевые ощущения, повышение температуры, частое мочеиспускание, образование гнойного свища с выходом через который происходит отток гнойных масс. В случае затруднения выхода гноя, образуются новые полости.
Лечение парапроктита без операции вполне реально. Конечно нужно понимать, что народная медицина и медикаментозное лечение не справятся с тяжелой формой парапроктита, также при хронической форме полностью избавить от недуга может только операция. Если пациент обратился с первыми симптомами, когда не идет речь о гнойном свище, то консервативная терапия применима. В случае отсутствия эффекта проктолог примет решение о хирургическом вмешательстве, во избежание септических осложнений.
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от геморроя. УЗНАТЬ >>
Лечение хронического парапроктита без операции невозможно, новые гнойные «мешки» будут появляться снова и снова. Для обоих случаев протекания болезни самым эффективным методом лечения, который избавит от недуга навсегда считается операция, но она не всегда разрешена. Например, если парапроктит был обнаружен у ребенка или при сопутствующих инфекционных заболеваниях. В таком случае есть методы комплексной терапии, которые помогут вылечить болезнь.
В редких случаях проктологи назначают антибиотики, чтобы излечить болезнь. Но до момента очистки канала и слизистой они просто неэффективны. В послеоперационный период, либо в начальных стадиях они могут применяться с целью уничтожения возбудителей парапроктита. Основное действие препаратов при парапроктите:
- понижение температуры тела;
- снижение динамики нагноения;
- предупреждение разрастания новых очаговых мешков.
Часто применяемые антибиотики:
ОБРАЩАЕМ ВНИМАНИЕ! Это домашнее средство поможет ВСЕМ, кому надоело страдать при каждом походе в туалет. Действует быстро и натурально, без уколов и операций! что же за средство >>
С профилактической целью и в послеоперационный период могут назначаться мази и свечи:

- Мазь Вишневского при парапроктите назначается очень осторожно, так как она обладает «вытягивающим» воздействием и может усилить воспалительный процесс. Она обладает антибактериальными, противовоспалительными свойствами, а также способствует быстрому заживлению. Мазь наносится на бинт и прикладывается к ране, далее накладывается компрессионный бинт и держится около 8—12 часов. Такую процедуру следует проделывать до полного выздоровления.
- Ихтиоловая мазь при парапроктите — незаменимое средство. Она обладает антисептическими свойствами и улучшает кровообращения. Также ее используют как обезболивающее средство в послеоперационный период когда нервные окончания чувствительны к любому раздражителю. После компресса нужно вытереть рану насухо обработать антисептическим раствором и оставить в покое на некоторое время.
- «Левомеколь» в ее состав входят антибиотики, обладает противовирусными свойствами и способствует быстрой регенерации тканей. При парапроктите это средство считается одним из самых эффективных и доступных.
Клизмирование, как и физиотерапия, действует как вспомогательный метод — очищается задний проход от остатков каловых масс и уничтожаются патогенные микроорганизмы. Эта процедура совершается после разрешения и осмотра доктора. Для микроклизм используют лечебные травы:
Для профилактики парапроктита не стоит увлекаться слабительными и клизмами — испражнение должно проходить по естественным позывам.
Последовательность проведения процедуры:
- Подготовьте теплый травяной раствор.
- Лягте на левый бок, соберите колени на уровне груди.
- Смажьте наконечник клизмы вазелином и введите в анальное отверстие на глубину 5 см.
- Осторожно введите содержимое спринцовки.
- Напрягите ягодицы.
- Находитесь в таком положении несколько минут после процедуры.
Вернуться к оглавлению
Теплые ванночки используются для уменьшения болевых ощущений и снятия напряжения. Такую процедуру рекомендуется проводить 1 раз в день после испражнения кишечника. Ванночки принимаются в сидячем положении. В воду можно добавить травы или сделать слабый солевой (содовый) раствор. Процедура продолжается 2 недели.
| Инструкция | Применение | |
| Мумие | На 5 литров теплой воды 10 таблеток мумие. Предварительно растолочь и растереть в стакане с водой. | Ванночку делать через день |
| Барсучий жир | Подготовить небольшие ватные тампоны и окунуть в барсучий жир | Ввести в анальное отверстие, оставить на ночь |
| Рябина | Выдавить сок | Пить несколько ст. л. перед едой. Прикладывать компрессы к воспаленному участку. |
| Зверобой | Эффективен в борьбе с гнойниками: 3 ст. ложки залить кипятком, вылить в таз. Сверху накрыть тонким куском ткани. | Паровую ванну принимать до момента остывания травы |
| Древесная зола | 80 г золы залить 7 литрами воды и кипятить полчаса, остудить | Принимать сидячую ванну ежедневно по 30 минут |
Вернуться к оглавлению
Лечение без операции народными средствами вместе c правильным питанием и своевременным наблюдением у доктора приведет к положительному результату. При парапроктите нельзя употреблять тяжелую, острую, соленую пищу, которая вызовет раздражение слизистой и не сможет пройти через воспаленный кишечник. Чтобы чувствовать себя удовлетворительно и избавиться от болезненной симптоматики нужно включить овощи и фрукты, соблюдать питьевой режим, что поможет быстрому и легкому очищению организма. При остром протекании болезни включайте пюреобразные блюда. Последний прием пищи должен быть за 3—4 часа до сна.
В 20% случаев причиной обращения к проктологу является гнойный парапроктит. Он представляет собой воспалительный процесс в области прямой кишки, сопровождающийся подкожными абсцессами, гнойными выделениями, болезненными ощущениями. Болезнь представляет угрозу организму, при ней нередко появляются свищи. Если появился парапроктит: лечение должно быть своевременным. Разберемся подробнее, какие средства и методы используют для устранения такой патологии.
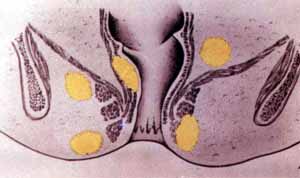
Парапроктит представляет собой опухоль – гнойный абсцесс, который вследствие различных факторов возникает на области параректальной клетчатки или расположенных вокруг прямой кишки других тканей (смотрите на фото: a — подкожный, b – ишиоректальный, c – пельвиоректальный, d – подслизистый).
Заболевание может протекать в острой и хронической форме. Острым парапроктитом называют болезнь, которая диагностируется врачом впервые. Хронический парапроктит является рецидивом острого парапроктита.
При острой форме болезни пациент может почувствовать облегчение в момент вскрытия гнойного абсцесса – в данном случае из заднего прохода будут наблюдаться неприятные выделения (гной, сукровица). Однако это влечет за собой осложнение – возникновение отверстия (свища), которое требует оперативного вмешательства.
Знание причин и условий появления парапроктита поможет избежать лечения и получить своевременную помощь. Главный фактор, вызывающий гнойный парапроктит – инфекция. Возбудители, которые способствуют инфекционному заражению тканей заднего прохода – анаэробная флора, кишечная палочка и др. В основном инфицирование тканей наступает из-за запоров и геморроя, сопровождающихся появлением трещин на стенках прямой кишки или ранок. Через них инфекция и попадает внутрь организма.
Очагом инфекционного заражения может стать слизистая оболочка анальной железы, которая имеет крипты – углубления, воспаляющиеся вследствие воздействия возбудителей. Позже инфекция переходит на саму железу и на подкожную клетчатку. Повлечь за собой парапроктит также могут послеоперационные или случайные травмы ануса, проктит, диабет.
Подробнее о парапроктите, причинах его возникновения и оперативных мерах лечения болезни смотрите в видео:
Гнойный парапроктит появляется резко и требует немедленного лечения. При обнаружении у себя патологических симптомов, обратитесь к врачу-проктологу, который поможет справиться с болезнью. Признаки парапроктита:
- Интоксикация – высокая температура, общая слабость, головная боль, снижение аппетита, ломота в мышцах.
- Стул становится твердым, вызывая запоры. У пациента наблюдаются многочисленные безрезультатные позывы к дефекации и боли во время нее .
- Мочеиспускательный процесс сопровождается болями.
- Больной испытывает острые болезненные ощущения внизу живота, около ануса, в малом тазу.
Локализация воспалений влияет на симптоматику парапроктита. Например, подкожный парапроктит характеризуется покраснением, болью при сидении, отеками, уплотнениями в области ануса.
Другие виды диагностировать сложнее, так как процесс проходит глубже, в подкожных тканях. Из-за общих признаков интоксикации пациент воспринимает свое состояние как гриппозное, начинает лечиться своими силами, что влечет ухудшение состояния и осложнения. При появлении общей симптоматики, важно обратиться к врачу, который поставит диагноз, назначит лечение, проведет необходимое хирургическое вмешательство.
Парапроктит имеет разные клинические формы. В зависимости от них течение заболевания будет отличаться по симптоматике, лечению, тяжести. Выделяют острый, хронический, гнойный, подкожный и ишиоректальный парапроктит.
Острая форма парапроктита начинается неожиданно, имеет ярко-выраженные проявления, отличается только локализацией очага инфекции и видом возбудителя. Тяжесть заболевания зависит от иммунитета пациента. Присутствуют все общие симптомы, но лечение подбирается индивидуально.
Хроническая форма болезни сопровождается формированием патологического прохода, который начинается в прямой кишке, заканчивается на коже области ануса. Свищ образуется после разрыва гнойника в подкожной параректальной клетчатке, но в основном гной «пробивает» себе путь наружу, образуя внешнее отверстие. Если канал хорошо дренируется, жидкость выходит, больные не испытывают сильных болезненных ощущений, но периоды ремиссий обязательно сменяются обострениями.
Этот вид парапроктита требует оперативного лечения – рассечения или иссечения образовавшегося свища.
При парапроктите формируется полость, заполненная гноем. Пациент испытывает дискомфорт в области анального прохода, присутствуют интоксикация, припухлости, покраснения анальных зон. Состояние требует немедленного лечения, чтобы предупредить появление свища, однако неправильные хирургические мероприятия наоборот только поспособствуют его образованию.
Подкожный гнойный парапроктит характеризуется локализацией гнойника рядом с анальным отверстием, под кожей промежности. Диагностика проходит просто, благодаря проявлениям на коже – отекам, выпуклости места, где локализуется абсцесс, покраснению.
Ишиоректальный вид парапроктита диагностируется тяжелее из-за того, что абсцесс находится на уровне глубокого слоя подкожной параректальной клетчатки. Во время болезни люди самостоятельно прибегают к неправильному лечению, принимая симптомы парапроктита за респираторную инфекцию.
Детский парапроктит – явление редкое, но не имеет особых различий с болезнью взрослых. Его появлению способствует нарушенная микрофлора кишечника ребенка, инфекционное заражение, которое, как правило, происходит при внешних обстоятельствах – ранках или раздражениях кожи. В основном болезнетворный процесс вызывается возбудителями стафилококками.
Хирургическое вмешательство – эффективный способ лечения, помогающий избавиться от парапроктита. При этом хирург вскрывает гнойное воспаление, проводит дренирование участка, устраняет очаг инфекции. Такую процедуру нельзя проводить под местной анестезией, поэтому в основном используется общий наркоз или эпидуральное обезболивание (лекарства вводят в эпидуральный отдел позвоночника). Если после операции не происходит деформация стенок, и свищ не появляется – пациент полностью выздоравливает.
Сам по себе свищ (фистула) возникает во время хронической формы парапроктита. Поэтому лечение проводится, когда у больного наступает период ремиссии и болезненные ощущения его не беспокоят. Однако длительный ремиссионный период хронической формы может помешать провести операцию – свищевой ход может «затянуться». После лечения больному необходимо соблюдать профилактические мероприятия.
Антибиотики (метронидазол, амикацин, гентамицин и др.) не являются обязательной частью лечения – чаще назначаются антибактериальные средства. Есть случаи, когда их необходимо использовать:
- Момент после операции, когда проведен окончательный анализ состояния больного.
- После иссечения свища при хронической форме болезни.
- Когда у больного остается повышенная температура тела.
Поддерживающая терапия с помощью свечей (антибактериальных, заживляющих, с антибиотиками) применяется в лечении, когда:
- Больной проходит послеоперационный период, для профилактики.
- Для облегчения симптомов, если не представляется возможным проведение операции.
- Во время лечения хронического гнойного парапроктита у детей, которым не исполнился год.
- Наличие геморроя, трещин (свечи помогут заживлению микро-ран).
Народные средства помогут справиться с тяжелыми симптомами, поспособствуют заживлению, однако нужно помнить, что при лечении гнойного парапроктита всегда необходимо хирургическое вмешательство. Полезные народные средства лечения, применяющиеся для ослабления симптомов, легко приготовить дома:
- Микроклизмы. Их применение требует выполнения техники безопасности – использовать нужно груши с резиновым наконечником, смазанным маслом. Вводить наконечник следует осторожно, чтобы не вызвать дополнительное раздражение. Перед микроклизмой, как правило, ставят обычную клизму, чтобы вещества лучше действовали. В качестве наполнителя подойдет настойка календулы, мед, разбавленный на 100 мл воды (выполнять курсом – две недели).
- Мумие. Десять таблеток средства необходимо растворить в стакане воды, процедить. Наполнить таз пятью литрами теплой воды, добавить смесь, принимать ванну 15 минут.
- Барсучий жир. Тампоны с жиром на ночь вводятся в анальное отверстие.
- Рябина. Выдавить на день полстакана сока из ягод, принимать 3 раза перед едой. Компресс из выжатых свежих ягод прикладывать к анусу.
- Зверобой поможет от гнойного парапроктита. Необходимо вскипятить воду, засыпать 3 столовые ложки зверобоя, варить 15 минут. Затем настой процедить, а горячую траву положить на тряпку или целлофан и сесть на нее сверху пораженным участком. Сидеть, пока не остынет. После такого лечения гной начнет выходить самостоятельно.
Простые профилактические меры дадут возможность избежать появления парапроктита, необходимо внимательно отнестись к болезням, вызывающим его – геморрою, диабету, колиту, запорам. Нужно:
- принимать витамины, чтобы укрепить иммунитет;
- избегать местного и общего переохлаждения;
- соблюдать диету, употреблять продукты, не вызывающие запоры, не раздражающие слизистую прямой кишки;
- не пренебрегать интимной гигиеной.
В видео ниже показано, как лечить хронический парапроктит оперативным методом иссечения образовавшегося свища:
Парапроктит – заболевание, которое может вызвать серьезные осложнения. Отнеситесь внимательно к появившимся симптомам болезни. При их наличии сразу обратитесь к врачу.
Если у вас есть опыт лечения парапроктита, оставьте комментарий внизу страницы.
источник
Свищи прямой кишки представляют собой группу колопроктологических заболеваний, существенно снижающих качество жизни. В этом разделе Вы узнаете о симптомах и основных методах лечения прямокишечных свищей.
Прямая кишка и анальный канал – конечные отделы пищеварительного тракта. Непосредственные задачи прямой кишки – накопление, формирование и выведение кишечного содержимого и газов. Функции анального канала уникальны: система нервных рефлексов и сложнейший мышечный комплекс обеспечивают одну из наиболее важных функций организма — контроль опорожнения кишечника, а также дифференцировку состава кишечного содержимого без необходимости сознательной оценки и последующий «умный» контроль эвакуации. Другими словами, здоровый человек большую часть времени не задумывается над тем, какое именно содержимое находится в прямой кишке, нужно ли и можно ли в данной обстановке его удерживать. Все это контролируется неосознанно, благодаря многоуровневой нервно-мышечной саморегуляции процесса держания.
Примерную границу между прямой кишкой и анальным каналом со стороны слизистой оболочки (просвета) кишки образует так называемая зубчатая линия. На ней располагаются вертикальные складки, чередующиеся с углублениями – криптами. В крипты открываются протоки анальных желез. Слизь, продуцируемая этими железами, облегчает скольжение кишечного содержимого при прохождении через анальный канал. Такие обстоятельства, как травматизация, отек слизистой при нарушении дефекации, хронические заболевания кишечника могут привести к воспалительным изменениям крипт и анальных желёз.
Кнаружи от слизистой оболочки расположен комплекс мышц – это упоминаемые выше мышцы-сфинктеры, обеспечивающие функцию удержания и выведения. Выделяют внутренний и наружный сфинктеры. Внутренний сфинктер формирует так называемый тонус покоя, бесперебойно обеспечивая герметичность анального канала. Регуляция и сокращение его происходят неосознанно, то есть без нашей воли. Наружный сфинктер окружает внутренний и состоит из нескольких слоев (порций). Его сокращение происходит за счет нашего волевого усилия (Рис.1).
Рисунок 1. Схематичное изображение сфинктеров прямой кишки
Свищ – это патологический, в норме не существующий, ход в виде трубки, сообщающий просвет какого-нибудь полого органа с внешней средой или просветом другого органа. Прямокишечный свищ своеобразным “тоннелем” соединяет просвет прямой кишки с кожей промежности, ягодиц или (редко)других полых органов, резко снижая качество жизни пациента. Этот патологический процесс может вовлекать крупную порцию мышц-сфинктеров, что изначально характеризует такой свищ, как сложный и не позволяет обойтись «миниинвазивным» лечением. В такой ситуации требуется тщательная оценка степени вовлеченности мышечных структур и планирование специальных методик экономного иссечения свища с последующим пластическим закрытием образовавшегося дефекта.
Важно! Подобные операции должны выполняться хирургами экспертного уровня, имеющими большой опыт подобных вмешательств, иначе вероятность рецидива (повтора заболевания) повышается в несколько раз.
Свищи имеют следующее строение:
— внутреннее отверстие: им обычно является пораженная анальная крипта (то есть самый конечный участок протока железы). Крипта соединяется протоком с анальной железой, расположенной в пространстве между сфинктерами. Именно воспаление этой железы в подавляющем большинстве случаев приводит к развитию заболевания (Рис.2).
Рисунок 2. Этапы формирования свища: а) — анальная железа с выводным протоком, б) – воспалительный процесс в железе, с формирующимся абсцессом (гнойником) в) – сформировавшийся свищевой ход.
- свищевой ход, который может быть извитым, иметь полости и ответвления
- наружное отверстие: но чаще всего располагается на коже промежности вблизи анального отверстия (Рис. 3), иногда во влагалище или уретре (мочеиспускательном канале).
Важно! При возникновении малейшего подозрения на наличие свища прямой кишки необходимо незамедлительно обратиться к специалисту. При несвоевременном или неадекватном лечении заболевание может осложниться острым воспалением и дополнительными гнойными затеками, что значительно ухудшает прогноз!
Однако бывает и так, что свищевой ход заканчивается слепо в параректальной (околопрямокишечной) клетчатке, тканях промежности, ягодиц, то есть имеет только внутреннее отверстие свища, которое открывается со стороны слизистой оболочки прямой кишки и не имеет «выхода» наружу.
Рисунок 3. Наружное отверстие свища
Заболеваемость в европейских странах составляет около 10-25 человек на 100 тысяч населения. Страдают от свищей прямой кишки в основном люди трудоспособного возраста. Мужчины болеют в 2-3 раза чаще женщин.
Важно! Данное заболевание, являясь доброкачественным, способно резко снизить качество жизни человека. Серьезным и наиболее частым осложнением неадекватного лечения перианальных свищей является нарушение функции держания из-за повреждения мышечного аппарата анального канала.
Если у вас возникли симптомы, характерные для свища прямой кишки, в подавляющем большинстве случаев причиной для этого послужил воспалительный процесс в анальной железе (Рис.2). В свою очередь, воспалению железы обычно предшествует микротравма анального канала. Причиной такой травмы чаще всего является избыточное раздражение и\или травматизация анального канала при прохождении слишком твёрдых каловых масс через анальный канал при запорах или же, наоборот, при диарее. Относительно редкими причинами возникновения так называемых специфических свищей анального канала и прямой кишки являются воспалительные заболевания кишечника (болезнь Крона, язвенный колит), туберкулёз, опухоли прямой кишки, последствия лучевой терапии органов малого таза. Воспаление железы сопровождается развитием абсцесса (гнойника) в мягких тканях промежности и характеризуется, обычно, резким болевым синдромом, что и заставляет пациента обратиться к врачу. Своевременное и правильно выполненное вскрытие гнойника приводит к быстрому облегчению состояния, однако по современным данным, около половины всех гнойников сопровождаются последующим формированием свища и требуют повторного вмешательства.
Именно это повторное вмешательство направлено на радикальное избавление от свища и требует не только крайне вдумчивого подхода к выбору лечебной тактики, но и большого хирургического опыта у хирурга.
Важно! Вскрытие гнойника является относительно простой операцией, но при неправильном выполнении именно на этом этапе чаще всего повреждается мышечный комплекс анального канала, что приводит к нарушению функции контроля кишечного содержимого!
В случае, если Ваш визит к врачу откладывается, абсцесс может вскрыться самостоятельно с выделением гноя, после чего самочувствие, как правило, улучшается и боль в области промежности резко снижается. Симптомы могут стихнуть или полностью исчезнуть на период от нескольких недель или месяцев до многих лет. Несмотря на улучшение общего самочувствия, самопроизвольное вскрытие абсцесса – относительно неблагоприятный вариант развития событий, т.к. при этом не происходит полной эвакуации содержимого гнойной полости, а происходит отток лишь части гнойного отделяемого через сформировавшееся отверстие, которое вскоре может закрыться вновь. Правильное лечение абсцесса заключается в создании адекватного дренирования путем формирования достаточного отверстия, эвакуации содержимого, промывании полости абсцесса растворами антисептиков и, по возможности, удалении воспаленной железы, являющейся причиной воспаления.
Важно! Иногда, в руках хирурга экспертного уровня, при относительной простоте свищевого хода возможно радикальное иссечение свища на этапе хирургического вскрытия гнойника, однако выполнение данного вмешательство крайне опасно в руках недостаточно опытного специалиста и сегодня не рекомендовано в большинстве международных рекомендаций.
При самопроизвольном вскрытии абсцесса вероятность возврата острого заболевания увеличивается и процесс приобретает хроническое течение с формированием свища. Длительное течение болезни с периодическим обострением приводит к рубцовому изменению окружающих тканей и, что особенно важно, мышц-сфинктеров, отвечающих за функцию держания. Кроме того, в условиях постоянного воспаления относительно простой свищевой ход может давать дополнительные ходы и затеки, что значительно затрудняет последующее лечение.
Своевременное обращение к врачу на ранней стадии заболевания может снизить вероятность развития свища и таких грозных осложнений воспалительного процесса, как флегмона малого таза. Поэтому даже незначительные симптомы, не влияющие существенно на качество жизни, требуют внимания и оценки квалифицированным специалистом.
Традиционно свищи прямой кишки классифицируют по их расположению относительно мышц-сфинктеров. В соответствии с этим различают интрасфинктерный, подкожно-подслизистый, межсфинктерный, транссфинктерный, супрасфинктерный, экстрасфинктерный свищи (Рис.4).
- Экстрасфинктерный свищ
- Низкий транссфинктерный свищ
- Подкожно-подслизистый свищ
- Супрасфинктерный свищ
- Интерсфинктерный свищ
Свищевой ход может располагаться на небольшом расстоянии от края ануса и занимать не более 1/3 нижней части мышц-сфинктеров – тогда говорят о низком (простом) свище, или уходить высоко вверх, пересекая значительную порцию мышечного комплекса – это высокие (сложные) свищи. Сложность свища определяется не только степенью вовлечения мышц, но и наличием затеков, активного воспаления, наличием рубцового процесса вокруг свища.
Подкожно-подслизистые — наиболее простые свищи. К простым свищам также относят интра-и интерсфинктерные. Свищевой ход при этой форме обычно прямой, не имеющий затеков и полостей, вовлекает минимальное количество мышечных волокон, не нарушая таким образом функцию сфинктера. Межсфинктерные (интрасфинктерные) свищи проходят через внутренний сфинктер в межсфинктерное пространство и далее выходят на промежность. Наружный сфинктер при этом не вовлечен. Как правило, такие свищи также являются простыми и не представляют сложностей для хирургического лечения.
Транссфинктерные свищи прямой кишки встречаются чаще экстрасфинктерных и могут затрагивать более обширные слои (порции) сфинктерного комплекса. При этом свищевой ход вовлекает как наружный, так и внутренний сфинктеры.
Важно! Извилистые свищевые ходы, гнойные полости в околопрямокишечной клетчатке, рубцовый процесс в окружающих тканях (в том числе в сфинктере) чаще встречаются, если свищ расположен высоко по отношению к сфинктеру.
Супрасфинктерные (от supra – сверху (лат.)) свищи, начинаясь в межсфинктерном пространстве, поднимаются кверху и пересекают мышечные структуры анального канала в самой его верхней точке, вовлекая таким образом, весь запирательный аппарат.
При таких свищах могут формироваться высокие слепые ответвления, которые иногда можно определить через стенку прямой кишки.
В 3-5% наблюдений встречаются экстрасфинктерные свищи, при которых свищевой ход идет, огибая наружный сфинктер, а внутреннее отверстие свища находится низко, в области крипт. Для этих свищей характерно формирование извилистого хода, затеков, рубцовых изменений.
Кроме того, от основного свищевого хода могут отходить дополнительные свищевые ходы в различных направлениях, а по ходу свища могут формироваться полости со скоплением слизи, гноя, некротизированных (разрушенных) тканей.
Если пациенту уже была выполнена операция по поводу ликвидации свища прямой кишки, а симптомы заболевания возобновились через какое-то время, свищ называют рецидивным.
Важно! Лечение Рецидивных и послеоперационных свищей должно проводиться только в специализированных клиниках и только опытными хирургами!
- наличие небольшой малоболезненной раны – наружного свищевого отверстия на коже промежности или ягодиц.
- гнойные, слизистые или кровянистые выделения из свищевого отверстия
- зуд, жжение, чувство распирания и дискомфорта в области свища.
- наличие внутреннего отверстия свища, обнаруживаемого при осмотре слизистой оболочки анального канала (примерно в 30% найти внутреннее отверстие при осмотре не удаётся)
При неполном свище проявления на коже могут быть стертыми или отсутствовать, а симптомы могут варьировать от легкого дискомфорта, чувства стянутости или распирания, наличия уплотнения в области заднего прохода до выделений из прямой кишки.
При обострении заболевания в области наружного отверстия на коже отмечается болезненное уплотнение, боль часто носит пульсирующий, распирающий характер. Это может сопровождаться повышением температуры, общей слабостью – таковы симптомы острого абсцесса или парапроктита.
Важно! Острый парапроктит должен быть вскрыт в максимально ранние сроки, в условиях хирургического стационара!
Иногда пациенты принимают болезненный процесс за обострение геморроидальной болезни и приступают к самолечению, чего делать ни в коем случае нельзя до моменты установки правильного диагноза!
В случае появления у вас или ваших близких описанных жалоб, следует в максимально ранние сроки обратиться к врачу-колопроктологу, который после консультации и осмотра установит предварительный диагноз и определит дальнейшую тактику и срочность лечения или же при сомнениях в диагнозе, перечень необходимых дополнительных исследований.
В случае, если понадобится операция, Вам предложат госпитализацию в стационар, где, после оценки результатов проведенных исследований, которые, как правило, не занимают много времени и просты в исполнении, будет проведена операция.
Перед операцией Вам необходимо выполнить ряд стандартных анализов, однако при обострении заболевания с формированием абсцесса операция выполняется по экстренным показаниям, поэтому ожидание результатов анализов не должно задерживать хирургическое лечение.
Помимо общеклинических стандартных лабораторных исследований — в случае подозрения на наличие сложного свища или глубоко расположенного абсцесса, может понадобиться ряд дополнительных диагностических процедур: МРТ малого таза, ультразвуковое исследование малого таза и тканей промежности.
Как правило, наружное свищевое отверстие выявляется при осмотре, внутреннее — при пальцевом исследовании прямой кишки или аноскопии. Однако в некоторых случаях — при рецидивных, сложных свищах — есть необходимость проследить свищевой ход на всем протяжении, оценить его взаиморасположение со структурами промежности, определить наличие дополнительных ходов или затеков. На сегодняшний день такой возможностью обладаем лишь МРТ органов малого таза, благодаря высочайшей специфичности и чувствительности. Именно поэтому данное исследование является основным методом диагностики сложных прямокишечных свищей.
Чтобы объективно оценить функциональное состояние сфинктера (то есть, насколько хорошо он сокращается и выполняет свою функцию), в некоторых случаях необходимо выполнить аноректальную манометрию. Показания и необходимость ее проведения в Вашем случае определит лечащий врач.
Кроме того, обычно пациенту предлагают заполнить специальный опросник, по результатам анализа которого можно определить степень континенции (удержание твердого и жидкого стула и газов) до операции.
У женщин часто необходимо проведение влагалищного исследования для исключения сообщения свищевого хода с влагалищем при передней локализации свища.
Для исключения других заболеваний толстой кишки (у пациентов старше 45 лет, при наличии случаев онкологических заболеваний толстой кишки у родственников, наличии двух и более свищевых ходов) может понадобиться колоноскопия.
Единственным радикальным методом лечения свища прямой кишки является хирургический. Цель операции – ликвидация свища и одновременное сохранение функции сфинктеров. Это два обязательных условия, которые нужно соблюсти при лечении. Когда диагноз установлен, Ваш лечащий врач расскажет Вам о всех вариантах лечения данного заболевания, их рисках и эффективности каждого из методов, а также обозначит, какой из видов лечения оптимален именно в Вашем случае.
Тип свища и степень вовлечения в патологический процесс сфинктера определяют выбор и объем оперативного вмешательства.
При низком расположении свищевого хода, затрагивающего не более 1/3 высоты сфинктерного аппарата (подкожно-подслизистые, интерсфинктерные, низкие транссфинктерные свищи без дополнительных затеков) проводят удаление свищевого хода в пределах здоровых тканей с рассечением незначительного объема волокон сфинктера, которые затем сшивают (Рис.5). При наиболее низкорасположенный свищах, эффективным способом является простое рассечением свища.
Рисунок 5. Вид послеоперационной раны после иссечения свища с ушиванием сфинктера. Отмечены швы на мышцах
При этом виде оперативного лечения после иссечения образуется практически безболезненный раневой дефект, который заживает с образованием едва заметного рубца. При использовании данного оперативного вмешательства излечение наступает в 92-97% случаев.
При высоких или рецидивных свищах применение вышеуказанного метода рассечения свища недопустимо из-за риска развития недержания кишечного содержимого или газов в результате повреждения большого объема мышечного массива. Вместо этого свищевой ход высекается в виде трубочки в пределах здоровых тканей. При этом в стенке прямой кишки образуется дефект, который закрывается небольшим участком слизисто-подслизистой оболочки кишки так называемая пластика перемещённым лоскутом (Рис.6).
Рисунок 6. Схематичное изображение операции с использованием перемещенного лоскута.
Еще одной относительно малотравматичной для сфинктерного аппарата является методика перевязки свищевого хода в межсфинктерном слое – LIFT (ligation of intersphincteric fistula tract), предложенная в 2007 году тайским хирургом A. Rojanasakul. При данной операции участок свища иссекается через небольшой доступ в проекции межсфинктерного пространства, оставшиеся участки свища перевязываются. При такой методике не происходит повреждения сфинктера, дефект мягких тканей незначительный, рана заживает быстрее. Однако, выдающихся результатов лечения с частотой излечения до 94% удалось добиться лишь автору этой методики. Современная мировая статистика свидетельствует об эффективности данной операции на уровне 60-70%.
На первом этапе в свищевой ход устанавливается дренирующая лигатура – тонкий, практически незаметный шовный материал (Рис.7). Основными целями этого этапа лечения являются: формирование вокруг лигатуры прямого свищевого хода, дренирование возможных затеков, уменьшение воспалительного процесса, предотвращение самостоятельного закрытия наружного отверстия для постоянного дренирования воспалительного и/или гнойного отделяемого.
Рисунок 7. Дренирующая лигатура
На втором этапе после стихания острого воспаления (через 4-6 недель) проводится основное хирургическое лечение – иссечение свища.
Важно! Двухэтапное оперативное лечение обеспечивает условия, при которых выполнение радикального оперативного вмешательства становится возможным с минимальными осложнениями.
В настоящее время при лечении свищей прямой кишки широко используются различные биологические материалы на основе соединительной ткани (Permacol), фибриновый клей, коллагеновая паста, которые вводятся в свищевой ход, тампонируя его. Данные методы в меньшей степени влияют на замыкательный аппарат прямой кишки, их использование не приводит к формированию массивного раневого дефекта. Однако частота возврата заболевания значительно выше радикального хирургического вмешательства.
Перспективными современными методиками лечения свищей являются технологии эндоскопического (VAAFT) и лазерного (FiLaC) удаления пораженных тканей. Данные технологии практически исключают возможность повреждения сфинктерного аппарата, однако, на сегодняшний день, эффективность в ведущих клиниках мира не превышает 50-60%.
Подавляющее большинство оперативных вмешательств по поводу свищей прямой кишки проводятся под субарахноидальной или, как ее еще называют, спинальной анестезией. Она относится к регионарным методам анестезии, при которых происходит блокада передачи нервных импульсов в определенной части тела. Отличительной особенностью любого метода регионарной анестезии является минимальное количество осложнений, в частности, со стороны сердечно-сосудистой системы, органов дыхания, головного мозга. Вы при этом находитесь в сознании или, по Вашей просьбе, пребываете в поверхностном медикаментозном сне (седация).
В случае проведения субарахноидальной анестезии при операциях на промежности блокада нервного импульса происходит на пояснично-крестцовом уровне. В нашей клинике врачи анестезиологи-реаниматологи предпочитают выполнение “седельного” блока, обеспечивающего идеальную анестезию промежности практически без моторного блока, т.е. с сохранением двигательной функции. При необходимости анестезию возможно дополнить внутривенной седацией. Все это обеспечивает максимальный комфорт для пациента и идеальные условия для работы хирурга.
Если Вы постоянно принимаете ряд препаратов, например, гипотензивных, влияющих на свертываемость крови или других, за несколько дней до операции обязательно сообщите об этом врачу анестезиологу-реаниматологу.
Оперативные вмешательства на промежности также можно провести и под общей анестезией.
После операции в обязательном порядке в плановом режиме Вам будет назначено обезболивание в течение нескольких дней, которое можно с легкостью проводить в домашних условиях с помощью таблетированных препаратов. К ним относят местноанестезирующие препараты, внутривенные анальгетики и, при выраженном болевом синдроме, сильнодействующие средства.
После операции Вы будете находиться в стационаре от 1 до 5 суток, в зависимости от сложности перенесённой операции. Вам будет назначена, при необходимости, антибактериальная терапия, выполняться перевязки с ранозаживляющими мазями. После операции может потребоваться задержка стула для заживления раны.
Ваш лечащий врач обучит Вас уходу за раной и эти рекомендации крайне важно соблюдать неукоснительно. Одной из важных рекомендаций является орошение раны струей воды 3-4 раза в день с целью механической ее очистки и периодический врачебный контроль правильного заживления в направлении «от дна раны». После обучения, как правило, перевязки Вы сможете выполнять самостоятельно в домашних условиях.
В настоящее время при наличии стандартизированной техники и комплексного подхода в диагностике и лечении прямокишечных свищей неприятные последствия сводятся к минимуму. Однако следует отметить, что риск развития осложнений всегда существует.
К наиболее грозному осложнению после оперативных вмешательств по поводу прямокишечных свищей относят развитие анального недержания. Риск его возникновения особенно высок при выполнении повторных вмешательств, когда анатомия значительно изменена, а функция держания может быть исходно скомпрометирована. Стоит отметить, что при выполнении операций опытным специалистом, выполняющим данный вид вмешательств на постоянной основе, риск недержания практически отсутствует.
Помимо этого, возможно развитие кровотечения, как в ранний послеоперационный период, так и через несколько дней после выполненного оперативного вмешательства. Характер и тяжесть осложнения определяются только после осмотра. Остановка кровотечения, как правило, возможна в условиях перевязочной. В отдельных случаях может потребоваться повторная операция.
Кроме того, при лечении сложных и рецидивных свищей из-за выраженных рубцовых изменений возможно расхождение швов, фиксирующих слизисто-мышечный лоскут, что ведет к возникновению воспаления в ране и требует повторных вмешательств.
Выполнение вмешательства, направленного на лечение сразу нескольких заболеваний должно проводиться в специализированном учреждении, так как может привести к увеличению операционной травмы, усилению болевого синдрома.
Риск рецидива заболевания при сложных, высоких свищах несколько выше, чем при простых интрасфинктерных свищах и зависит от типа свища, его локализации, наличия предшествующих оперативных вмешательств. Лечение рецидивных свищей представляет особо трудную задачу для хирурга-колопроктолога. Предшествующие операции на анальном канале формируют грубые рубцовые деформации, изменяя анатомию и существенно нарушая функцию держания, а длительное течение заболевания или неадекватно проведенное ранее лечение может приводить к формированию дополнительных затеков и ходов. В таких условиях планирование оперативного вмешательства должно осуществляться после полноценного обследования.
Успех предстоящего оперативного вмешательства во многом зависит от комплексной оценки имеющихся данных с помощью различных методов диагностики и обязательной беседы с хирургом. Важным фактором является и выполнение оперативного вмешательства в условиях специализированного стационара, где проведение подобного рода лечения основано на данных мировых исследований, собственном многолетнем опыте и осуществляется специалистами, успешно прошедшими тренинги, курсы по совершенствованию навыков лечения данного заболевания.
Важно! По умению правильно оперировать аноректальные свищи во всем мире судят о квалификации колопроктолога, поскольку с тех пор как существует проктология лечение свищей представляло и представляет сейчас возможно самый сложный раздел заболеваний аноректальной зоны!
Входящая в состав ПМГМУ им. И. М. Сеченова Клиника колопроктологии и малоинвазивной хирургии — это образец медицины нового поколения, гармонично сочетающий глубочайшие фундаментальные знания, отточенные навыки, современный мультидисциплинарный подход и внимательное отношение к любой категории пациентов.
ККМХ — гарант того, что выполненные в наших стенах оперативные вмешательства соответствуют самым актуальным представлениям о колоректальной хирургии. Это и собственное отделение анестезиологии-реанимации, сотрудники которого обеспечивают гладкое течение операции и раннего послеоперационного периода, занимаются лечением тяжелых пациентов. Это «открытая реанимация», где Вы можете не только узнать наиболее полную информацию о состоянии близкого человека, но и находиться рядом с ним в нелегкое для него время.
Двери нашей Клиники открыты для пациентов, которым было отказано в лечении в других стационарах вследствие сложности хирургического вмешательства или запущенности процесса. Пожилые пациенты, пациенты с «букетом» сопутствующих заболеваний (так называемые коморбидные) — сфера нашего особого интереса. Наличие в стационаре таких высокопрофессиональных специалистов, как кардиолог, пульмонолог, уролог и пр. позволяют проводить лечение пациентов любого возраста и с любыми сопутствующими заболеваниями.
ККМХ — это динамично развивающийся коллектив специалистов, искренне и глубоко любящих своё дело, непрерывно обучающихся и обучающих других, заинтересованных в том, чтобы Вы были здоровы.
источник