Абсцесс является нарывом и местом скопления гноя. Гной может появиться из-за острой или хронической местной инфекции. При абсцессе происходит разрушение тканей в очаге, поражённом инфекцией. Возникнуть гнойник может не только на кожном покрове, но и внутри организма в каком-либо органе. При возникновении абсцесса происходит образование стенки-мембраны, которая закрывает гнойный участок от других здоровых тканей. Таким образом происходит защита здоровых тканей от возможного заражения. Различается несколько видов абсцессов в зависимости от их расположения. Но образование нарыва на любом органе или ткани сопровождается сильной болью, и при отсутствии своевременного лечения возможны осложнения.
Возникнуть нарыв может у ребёнка по разным причинам. Но чаще всего возникновение абсцессов отмечается у детей с пониженным иммунитетом. Нередко нарывы образовываются из-за смешанной микрофлоры, состоящей из стафилококков, кишечной палочки и других бактерий. Абсцесс у ребёнка может возникнуть в качестве осложнения после перенесённого заболевания или несвоевременной диагностики и лечения. Например, из-за периодонтита зубов или менингита. При получении открытой раны, ссадины или царапины есть вероятность возникновения абсцесса. Если детский иммунитет понижен, и не была проведена необходимая обработка открытых повреждений, возможно образование гнойника. У детей часто наблюдается заглоточный абсцесс. Инфекция попадает в носоглотку через горло или носовые проходы, поражая лимфатические узлы.
- Определить самостоятельно образование гнойника в детском организме несложно. Признаки абсцесса у детей зависят от их возраста, а также от места расположения.
- У младенцев возникновение нарыва можно распознать по местной отёчности и изменениям внешних тканей.
- При образовании внутреннего гнойника, внешне заметить его признаки проявления сложно. Но ребёнок будет испытывать сильные болевые ощущения, которые сопровождаются плачем.
- Дети старше 2 лет при наличии абсцесса жалуются на головную боль, повышенную температуру. Они становятся раздражительными и беспокойными.
Определить наличие нарыва в организме ребёнка специалист сможет без труда, если абсцесс возник на видном месте. При внутреннем гнойнике необходимо проводить ряд обследований, чтобы узнать точную причину недомогания малыша. Для определения диагноза ребёнок должен сдать общий анализ крови. С его помощью можно узнать уровень лейкоцитов, повышение которого говорит о воспалительном процессе в организме. Для определения размера и места нахождения нарыва внутри детского организма, врач назначает УЗИ, компьютерную или магнитно-резонансную томографию. Чтобы диагностировать абсцесс, специалисты берут образец гноя для дальнейшего изучения с помощью микроскопа.
Чем опасен абсцесс для ребёнка? В настоящее время осложнения наблюдаются редко благодаря своевременной диагностике и лечению. Но при запущенной форме абсцесса существует вероятность заражения крови и возникновения сепсиса. Также может возникнуть флегмона – перемещения гноя в межмышечный промежуток, а также на соседние ткани. Из-за этого могут быть нарушения в работе других органов и систем. Если было проведено своевременное хирургическое вмешательство, рана после абсцесса заживает в короткие сроки без последствий.
Лечение абсцессов у ребёнка не может проходить самостоятельно без консультации врача. При появлении внешнего нарыва на кожном покрове или на слизистых, необходимо показать ребёнка врачу. При плохом самочувствии ребёнка по неизвестной причине поход к врачу должен быть осуществлён в короткие сроки. После назначенного лечения, родители должны придерживаться рекомендаций доктора. Важным этапом лечения является обеспечение ребёнку покоя и полноценного питания.
Своевременная диагностика позволяет выявить наличие нарыва в организме ребёнка.
- Лечить абсцессы принято с помощью хирургического вмешательства и часто в стенах стационара.
- Необходимо как можно раньше вскрыть гнойную капсулу, независимо от её места расположения.
- При лёгкой форме поверхностного абсцесса лечение может проводиться в домашних условиях. При наружных гнойниках используются повязки с лекарственными мазями и кремами.
- Если нарыв образовался во внутренних органах, врач может назначить пункцию. Процедура позволяет удалить гнойные массы из детского организма, а в очищенную полость вводится антибактериальное средство.
- В тяжёлых случаях происходит удаление части органа, поражённого абсцессом.
- После того как гнойная капсула была вскрыта, а гной удалён, происходит лечение для скорейшего заживления открытой раны.
- Её необходимо регулярно очищать с помощью дезинфицирующих средств и наложения стерильной повязки по мере необходимости. При тяжёлой форме абсцесса может потребоваться переливание крови, а также применение антибиотиков.
- Ребёнок, страдающий сахарным диабетом, нуждается в более внимательном отношении. Для него может потребоваться полная коррекция обмена веществ.
Чтобы предотвратить возникновение нарыва в детском организме, необходимо придерживаться некоторых правил.
- Ребёнка с раннего детства нужно приучать к соблюдению правил личной гигиены. Можно использовать антибактериальное мыло, способствующее уничтожению вредных микроорганизмов с кожного покрова.
- Меню ребёнка должно быть полноценным и богатым полезными веществами, микроэлементами и витаминами.
- Повышать эффективность детского иммунитета с помощью витаминных и минеральных комплексов, овощей и фруктов и ведения активного образа жизни. Ребёнка следует приучать к занятиям физическими упражнениями с раннего детства, способствуя укреплению здоровья и защитных функций организма.
- Родители должны следить за режимом для малыша.
- Своевременно обращаться к врачу при возникновении вирусных и бактериальных заболеваний. Это позволит предотвратить осложнений в виде абсцесса.
- Ребёнок должен регулярно проходить диспансеризацию. Это поможет выявить отклонения в работе детского организма.
- В случае получения открытой раны, царапины или ссадины, следует немедленно её обработать с помощью специальных средств.
источник
Промежность (perineum) — область между лобковым симфизом спереди, верхушкой копчика сзади, седалищными буграми и крестцово-бугровыми связками с боков. Является нижней стенкой туловища, замыкающей малый таз снизу, через которую проходят мочеиспускательный канал, прямая кишка, а также влагалище (у женщин).
Промежность имеет форму ромба и разделяется условной линией, соединяющей седалищные бугры, на две неравных треугольных области: переднюю — мочеполовую область, где расположена мочеполовая диафрагма, и заднюю — заднепроходную область, образованную диафрагмой таза.
Мышцы мочеполовой диафрагмы разделяют на поверхностные и глубокие. К поверхностным мышцам относятся поверхностная поперечная мышца промежности, седалищно-пещеристая мышца, луковично-губчатая мышца (рис. 1). Поверхностная поперечная мышца промежности укрепляет сухожильный центр П. Седалищно-пещеристая мышца у мужчин окружает ножку полового члена, часть волокон направляется к тылу полового члена и переходит сухожильным растяжением в белочную оболочку. У женщин эта мышца развита слабо, идет к клитору, участвует в его эрекции. Луковично-губчатая мышца у мужчин начинается на боковой поверхности пещеристых тел и, встречаясь с одноименной мышцей противоположной стороны, по средней линии губчатого тела формирует шов. Мышца способствует извержению спермы и мочеиспусканию. У женщин мышца охватывает отверстие влагалища (рис. 2) и при своем сокращении суживает его. К глубоким мышцам мочеполовой диафрагмы относятся глубокая поперечная мышца промежности и наружный сфинктер мочеиспускательного канала. Глубокая поперечная мышца промежности укрепляет мочеполовую диафрагму. В ее толще у мужчин залегают бульбоуретральные железы, у женщин — большие железы преддверья. Наружный сфинктер мочеиспускательного канала окружает мочеиспускательный канал, у женщин эта мышца охватывает и влагалище.
Диафрагма таза образована мышцей, поднимающей задний проход, копчиковой мышцей и наружным сфинктером заднего прохода. Мышца, поднимающая задний проход, с обеих сторон охватывает прямую кишку, у женщин часть волокон вплетается в стенку влагалища, у мужчин — в предстательную железу. Мышца укрепляет и поднимает тазовое дно, поднимает конечный отдел прямой кишки, у женщин суживает вход во влагалище. Копчиковая мышца дополняет и укрепляет мышечный свод диафрагмы таза сзади. Наружный сфинктер заднего прохода окружает задний проход, при сокращении закрывая его.
Фасция, покрывающая мышцы мочеполовой диафрагмы, у заднего края поверхностной поперечной мышцы промежности разделяется на три (рис. 3): верхнюю, покрывающую внутреннюю (верхнюю) поверхность мышц половой диафрагмы; нижнюю, проходящую между глубокими и поверхностными мышцами промежности; поверхностную, покрывающую снизу поверхностные мышцы П. и у мужчин переходящую в фасцию полового члена. Нижняя и верхняя фасции у переднего края гладкой поперечной мышцы промежности образуют поперечную связку промежности.
В области П. с обеих сторон заднепроходного отверстия расположено парное углубление — седалищно-прямокишечная ямка. Она имеет призматическую форму и заполнена жировой клетчаткой, содержит внутренние половые сосуды и половой нерв. Вершина ее соответствует нижнему краю сухожильной дуги фасции таза. Латеральную стенку образуют нижние 2/3, внутренней запирательной мышцы и внутренняя поверхность седалищного бугра. Медиальную стенку формируют нижняя поверхность мышцы, поднимающей задний проход, и наружный сфинктер заднего прохода; заднюю стенку — задние пучки мышцы, поднимающей задний проход, и копчиковая мышца; переднюю — поперечные мышцы промежности. Клетчатка, заполняющая седалищно-прямокишечную ямку, продолжается в параректальную клетчатку.
Кровоснабжение П. осуществляется ветвями внутренней половой артерии, отходящей от внутренней подвздошной артерии. Венозная кровь по одноименным венам оттекает в систему внутренней подвздошной вены. Лимфатические сосуды доставляют лимфу в поверхностные паховые лимфатические узлы. Иннервацию П. обеспечивают ветви полового нерва (из крестцового сплетения).
Патология. Пороки развития.
Врожденные расщелины П. возникают в поздних стадиях развития эмбриона в результате несрастения половых складок. У мальчиков расщелина располагается по ходу срединного шва П. в виде узкого прямолинейного дефекта ткани, стенки которого покрыты слизистой оболочкой. Проявляется раздражением кожи промежности и зудом. Показано оперативное лечение.
У девочек расщелина сливается с половой щелью и покрыта слизистой оболочкой, переходящей из преддверия влагалища; задняя спайка половых губ отсутствует. Жалоб обычно нет и расщелина закрывается самостоятельно.
Тератоидные образования П. являются следствием нарушения эмбрионального развития. Встречаются как у детей (чаще у девочек), так и у взрослых (чаще у мужчин). У детей тератоидные образования характеризуются быстрым ростом и значительной опасностью малигнизации. Чаще встречаются тератомы, значительно реже дермоидные (см. Дермоид) и эпидермоидные кисты.
Тератома обычно располагается под кожей П. между верхушкой копчика и задним проходом, часто смещая задний проход кпереди или в боковую сторону. При этом нередко сдавливаются прямая кишка и мочеиспускательный канал, что приводит к задержке стула и мочеиспускания. Характерным клиническим признаком тератомы является чередование в ней плотных участков ткани с кистозными образованиями. Рентгенография позволяет обнаружить костные структуры и кальцинированные включения При наличии свищей показана фистулография. При пункционной цистографии тератоидных образований на рентгенограммах определяются кистозные образования округлой формы с гладкими четкими внутренними контурами. В сомнительных случаях необходима биопсии. Дермоидные и эпидермоидные кисты располагаются в подкожной клетчатке П., имеют тугоэластическую консистенцию, иногда выявляется флюктуация.
Лечение тератоидных образований оперативное. У детей в связи с частой малигнизацией тератом операцию проводят безотлагательно. Лечение дермоидных и эпидермоидных кист также оперативное. Прогноз при своевременном удалении доброкачественных тератоидных образований благоприятный. При малигнизированных и первично-злокачественных образованиях прогноз неблагоприятный.
Повреждения П. могут быть закрытыми (ушибы, подкожные разрывы, гематомы) и открытыми (резаные и колотые раны, огнестрельные ранения). В тех и других случаях травмы П. могут сочетаться с повреждением внебрюшинного отдела прямой кишки, мочевого пузыря, мочеиспускательного канала и костей таза. Определенную специфику имеют повреждения П. у женщин, связанные с родами (см. Роды, родовой травматизм).
Для всех травм П. характерны резкие боли, иногда сопровождающиеся обморочным состоянием, повышение температуры тела. В связи с кровоизлиянием или образованием гематомы отмечается чувство распирания в П., кожа ее приобретает синюшную окраску. Закрытые травмы П. с повреждением прямой кишки, мочевого пузыря или мочеиспускательного канала наблюдаются обычно при переломах костей таза. В этих случаях моча и кал могут попадать в окружающие ткани. При сочетанных ранениях П. и прямой кишки сразу после ранения появляются настоятельные (иногда ложные) позывы к дефекации. Из раневых отверстий выделяются кал и газы, в испражнениях обнаруживается примесь крови; части нарушается функция наружного сфинктера заднего прохода. Сочетанные ранения П. и мочевого пузыря или мочеиспускательного канала сопровождаются выделением мочи из раны П., мочевой инфильтрацией клетчатки П. с образованием мочевых затеков (см. Мочевой затек).
При глубоких и обширных ранах нередко развивается флегмона, распространяющаяся на тазовую клетчатку. При этом возможно присоединение анаэробной инфекции.
Диагностика повреждений П. основывается на характерных клинических симптомах и данных зондирования раны, пальцевого исследования прямой кишки, аноскопии, ректоскопии и рентгенологического исследования.
Лечение повреждений П. зависит от их характера. При ушибах П. без повреждения прямой кишки или мочевого пузыря (мочеиспускательного канала) применяют консервативное лечение — покой, в первые дни холод на П., затем тепловые процедуры (см. Ушибы). Гематомы, не имеющие склонности к увеличению, лечат также консервативно; при нарастающей гематоме производят операцию с целью ее эвакуации и гемостаза (см. Гематома). Поверхностные раны П., учитывая повышенную их инфицируемость, широко рассекают, иссекают нежизнеспособные ткани и хорошо дренируют (см. Дренирование).
При ранении П. с обширным повреждением прямой кишки накладывают колостому, а рану на П. обрабатывают антисептиками и дренируют. При сочетании повреждения П. с ранением мочевого пузыря (мочеиспускательного канала) формируют высокий надлобковый свищ, мочевые затеки дренируют (см. Мочевой пузырь). При сочетанных ранениях П., прямой кишки и мочевого пузыря (мочеиспускательного канала), осложненных тазовой флегмоной, широко рассекают и дренируют рану П., накладывают колостому и высокий свищ мочевого пузыря.
Гнойные процессы в П. могут возникать при микротравмах и ранении П., повреждении и воспалительных процессах в прямой кишке, ранении мочеиспускательного канала, гнойном воспалении предстательной железы и семенных пузырьков, остеомиелите крестца и копчика, нагноении тератоидных образований; возможен также перенос инфекции из отдаленных очагов по лимфатическим и венозным путям. Чаще наблюдаются фурункулы (см. Фурункул), подкожные абсцессы и флегмоны промежности.
Подкожный абсцесс (см. Абсцесс) локализуется на расстоянии 3—4 см от заднего прохода, а не в непосредственной близости от него, как перианальный абсцесс. При неблагоприятном развитии процесса гной может прорваться через мышцу, поднимающую задний проход, и вызвать флегмону тазовой клетчатки, обусловливая картину парапроктита. Общие симптомы воспалительного процесса (повышение температуры тела, тахикардия, изменения со стороны крови и другие явления интоксикации) резко выражены при флегмоне. Инфекция может проникнуть в венозную сеть таза и вызвать тромбофлебит с развитием венозного стаза в нижних конечностях, тромбоэмболии и др. В случае хронического течения абсцесса П. местные воспалительные явления выражены слабо.
Лечение фурункула П. проводят по общим правилам. В комплексном лечении абсцесса и флегмоны П. главное значение имеет раннее широкое оперативное вскрытие гнойного очага с иссечением некротических тканей и его дренирование.
Актиномикоз П. наблюдается чрезвычайно редко. Заболевание развивается медленно: на П., чаще у заднего прохода, появляется плотный, постепенно увеличивающийся, малоболезненный инфильтрат, который позднее размягчается; в центре его появляется зыбление, после вскрытия образуются множественные свищи, пронизывающие инфильтрат. В гное могут обнаруживаться желто-белого цвета крупинки, которые при микроскопическом исследовании оказываются друзами грибка. Лечение включает иммунотерапию актинолизатом, радикальное иссечение очага поражения, антибиотикотерапию, рентгенотерапию.
Из заболеваний, вызываемых другими видами грибков, на коже П. могут встречаться трихофития, эпидермофития паховая, эритразма и др.
Остроконечные кондиломы П. — доброкачественное вирусное поражение кожи. Возникают в виде мельчайших папул розового цвета, которые затем разрастаются и после слияния напоминают цветную капусту. Образование имеет мягкую консистенцию и узкое основание в виде ножки. Лечение — смазывание 20% спиртовым раствором подофиллина или оперативное удаление в пределах здоровых тканей.
Туберкулез кожи П. наблюдается у больных с тяжело протекающими формами туберкулеза внутренних органов. На П. появляются мелкие желтовато-красные узелки, превращающиеся в язвочки, которые, сливаясь, образуют крупные резко болезненные язвы с дном, покрытым сероватым гноем. Лечение должно быть направлено прежде всего на ликвидацию основного очага туберкулеза (см. Туберкулез внелегочный).
Сифилис П. проявляется в виде первичных сифилом правильной формы плотной консистенции, красноватого цвета. Затем возникает эрозия или язва. Вторичный сифилис в виде папулезного сифилида часто локализуется на П. Сифилитические гуммы (третичный сифилис) П. располагаются в подкожной клетчатке, спонтанно вскрываются и образуют язвы с подрытыми краями и скудным отделяемым. Лечение специфическое (см. Сифилис).
Промежностные грыжи встречаются редко. Наблюдаются у лиц, занимающихся тяжелым физическим трудом, особенно имеющих слабую диафрагму таза или перенесших травму П. Различают передние и задние промежностные грыжи. Они имеют вид опухолевидного образования, которое возникает в П. при физической нагрузке, ходьбе, кашле и легко вправляется. При пальпации обнаруживается дефект в мышцах П. Лечение — оперативное, закрытие грыжевых ворот в диафрагме таза.
В области П. могут возникать различные опухоли (нейрогенные, сосудистые, соединительнотканные); чаще встречается липома. Опухоль имеет округлую, иногда распластанную форму, располагается под кожей П. При пальпации она мягкой консистенции, подвижная, безболезненная. Растет медленно. Лечение оперативное.
Реже наблюдается мезенхимома П. — опухоль сложного строения из производных мезенхимы. Она имеет мягкую консистенцию, умеренно подвижна и малоболезненна, покрыта капсулой.
В диагностике используют пункционную биопсию и рентгенологические методы исследования (обзорную рентгенографию, проктографию, париетографию). В ряде случаев возникает необходимость дифференцировать мезенхимому с промежностной грыжей и тератоидными образованиями. Лечение оперативное.
источник
Острый парапроктит представляет собой острое воспалительное заболевание, характеризующееся развитием гнойного процесса в подкожно-жировой клетчатке, окружающей прямую кишку. По-простому говоря, острый парапроктит – это гнойник, расположенный в области промежности в непосредственной близости от заднего похода.
Острый парапроктит занимает второе место по частоте возникновения среди всех болезней прямой кишки, уступая первое место лишь геморрою. Острому парапроктиту в основном подвержены как мужчины, так и женщины трудоспособного возраста. Заболевание распространено по всему миру и в целом относится к довольно распространённым.
Существует четыре основных формы острого парапроктита в зависимости от локализации гнойного процесса:
1. Острый подкожный парапроктит – это наиболее часто встречаемая форма заболевания. При подкожном парапроктите гнойник расположен непосредственно под кожей промежности вблизи заднепроходного отверстия.
2. Острый ишиоректальный парапроктит — гнойник располагается в более глубоких слоях подкожно-жировой клетчатки. Анатомической границей его является мышца, поднимающая задний поход, выше которой гнойник никогда не распространяется.
3. Острый пельвиоректальный парапроктит – наиболее тяжелая форма острого парапроктита, при которой гнойник расположен очень глубоко в промежности выше мышцы, поднимающей задний проход и может непосредственно примыкать к нижней границы брюшной полости.
4. Острый подслизистый парапроктит – форма парапроктита, при которой гнойник находится в толще прямой кишки, отслаивая ее слизистую оболочку.
Из всех форм острого парапроктита, подкожный парапроктит встречается наиболее часто.
Основная причина острого подкожного парапроктита – это инфекция, которая проникая внутрь подкожно-жировой клетчатки вызывает сильное воспаление тканей и в течение ближайших двух-трех дней превращается в гной. Существует несколько способов проникновения инфекции в жировую клетчатку промежности. К основным из них относятся следующие:
— криптогенный – при этом способе бактерии попадают в подкожную клетчатку из просвета прямой кишки через воспаленные железы прямой кишки, которые расположены в ее стенке на расстоянии 1-го сантиметра т заднего прохода. Очень часто эти железы травмируются остатками съеденной пищи, нагнаиваются и прорываются за пределы прямой кишки. Этот путь развития острого подкожного парапроктита является самым распространённым.
— контактный — при котором инфекция проникает либо извне, через поврежденные кожные покровы промежности, что обычно случается при травмах и ранениях, а также при переводе инфекции из окружающих прямую кишку органов (острый простатит, острый цистит, острый вагинит, злокачественные опухоли и прочее)
— гематогенный путь – при этом болезнетворные бактерии попадают в околопрямокишечную клетчатку с током крови из отдаленных очагов инфекции, таких как легкие, почки, сердце, поджелудочная железа и другие). Обычно такой путь инфицирования характерен для сепсиса.
Понимание причины острого парапроктита — прямой путь к здоровью.
Подкожный парапроктит характеризуется типичной симптоматикой и ввиду наиболее поверхностного к коже расположения среди всех форм парапроктита как правило не представляет никаких трудностей для диагностики.
Начало острого подкожного парапроктита почти всегда острое. Заболевание начинается с появлением сильных болей и припухлости в области промежности. Боли носят постоянный и быстро прогрессирующий характер. Если в первые один-два дня они ноющие, изнуряющие, то обычно на третий день принимают характер пульсирующих, не дающих покоя пациенту. Появление пульсирующих болей является верным признаком перехода воспаления в гнойную фазу. Другим характерным признаком болей является их усиление во время акта дефекации.
Практически с первых дней в области болей на промежности появляется болезненное уплотнение, которое вначале имеет небольшие размеры, однако в последующие дни значительно увеличивается. Примерно со второго дня в области уплотнения появляется покраснение и отек кожи, которые также в течение последующих дней увеличиваются в размерах. Кожа при этом становится горячей на ощупь. Промежность становится ассиметричной. Воспалительное уплотнение нередко возвышается над поверхностью кожи и к третьим-четвертым суткам размягчается (по консистенции становится похожим на несильно надутый резиновый мячик). Этот симптом является очень характерным именно для гнойного воспаления.
Кроме болей и появления уплотнения в области промежности почти всегда ухудшается общее состояние больных. С первых дней беспокоит слабость, общее недомогание, разбитость, плохой аппетит, тошнота, сухость во рту, повышение температуры тела. В первые двое суток температура редко превышает 38 градусов. Начиная с третьих – она почти всегда высокая, вплоть до 40 градусов. Бывают случаи, когда больные, несмотря на весь комплекс симптомов все же не обращаются за медицинской помощью. В этом случае может наступить самостоятельное вскрытие гнойника наружу с эвакуацией большого количества гноя. Общее состояние при этом, как правило, значительно улучшается, нормализуется температура тела, местные воспалительные симптомы стихают. Не стоит ожидать такого исхода: очень часто подкожные гнойники распространяются вглубь промежности с развитием ишиоректального и даже пельвиоректального парапроктита. Если что-либо не совсем понятно — попробуйте познакомиться с публикацией парапроктит: симптомы и лечение.
Ни при каких обстоятельствах не стоит пытаться лечиться парапроктит самостоятельно. Запомните, все гнойные процессы в области прямой кишки почти всегда протекают очень агрессивно.
Лечение острого подкожного парапроктита почти всегда хирургическое. Обычно производится два вида операций при этом заболевании:
— вскрытие и дренирование парапроктита – суть операции заключается в том, что гнойник вскрывается через кожу промежности, гной удаляется, а в последующем рана обрабатывается антисептиками до ее полного очищения и заживления. Однако после таких операций довольно часто бывают рецидивы заболевания, то есть их повторное возникновение на том же самом месте, либо переход в хроническую форму, при которой в области послеоперационного рубца формируется гнойный свищ, который течет годами. Для минимализации процента рецидивов острого подкожного парапроктита применяют другой вид операции.
— иссечение парапроктита. При этой операции гнойник иссекается в пределах здоровых тканей, и, что самое главное, удаляется воспаленная железа-крипта, как основная причина возникновения этого заболевания. Как правило, после такой операции больной забывает о своем заболевании навсегда.
Операция выполняется либо под наркозом, либо под спинномозговой анестезией. В редких случаях, при небольших размеров гнойниках и при тяжелом общем состоянии пациента, операция может быть выполнена под местной анестезией.
В дополнение к оперативному лечению назначаются мощные антибактериальные препараты, которые вводятся, как правило, внутримышечно или внутривенно, проводится дезинтоксикационная терапия, обезболивание и пр. Помните, что нарушение режима лечения может привести к осложнению парапроктита после операции.
При своевременном и адекватном лечении длительность лечения около 2-3 недель.
Острый подкожный парапроктит могут симулировать некоторые заболевания, которые также необходимо знать. К ним относятся следующие:
— фурункул промежности – гнойное воспаление волосяного фолликула области промежности. Для фурункула характеры небольшие размеры (до 2-3 сантиметров), наличие гнойно-некротического черного стержня в центре гнойника и гладкое течение. Фурункул оперируется амбулаторно под местным обезболиванием.
— нагноившаяся киста промежности – врожденное заболевание, очень схожее с подкожным парапроктитом, которое, нередко проявляется в зрелом возрасте. В отличие от острого подкожного парапроктита при нагноившейся кисте имеется ограниченный гнойник небольших размеров, который не имеет никакой связи с прямой кишкой. Нередко диагноз нагноившейся кисты промежности устанавливается только во время хирургического вмешательства.
— нагноившийся эпителиальный копчиковый ход – также врожденное заболевание, которое характеризуется появлением гнойника в области копчика. В большинстве случаев нагноившийся эпителиальный копчиковый ход локализуется в области копчика, но при низком расположении гнойника он может иметь сходство с задним подкожным парапроктитом.
В принципе эти различия не настолько принципиальны, поскольку каждое заболевание требует хирургического лечения, а хирургическая операция в любом случае является в какой-то мере диагностическим методом, во время которого окончательно уточняется диагноз и определяется конкретная тактика лечения.
Важно помнить, что при любой форме парапроктита никогда не следует заниматься самолечением, поскольку своевременное обращение за медицинской помощью не только является залогом успешного лечения и минимализации осложнений, но и создает наиболее оптимальные условия для радикального хирургического лечения – иссечения парапроктита, как наиболее эффективной меры окончательного излечивания от этого заболевания и профилактики возникновения рецидива.
источник
Парапроктитом называют воспаление околопрямокишечной клетчатки. У детей парапроктиты встречаются реже, чем у взрослых, однако совершенно неправильно утверждение, будто «дети почти не болеют парапроктитом». Под нашим наблюдением находилось более 200 больных парапроктитом детей в возрасте от периода новорожденности до 14 лет, из них 2/3 с острой формой воспаления и 1/3 с хронической. При этом; новорожденные и грудные дети составили около 60 %, что свидетельствует о своеобразии парапроктитов у детей и объясняет недостаточную осведомленность проктологов в данном вопросе.
Этиология и патогенез парапроктита . Воспаление околопрямокишечной клетчатки в детском возрасте обычно представляет собой неспецифический процесс, обусловленный проникновением в клетчаточные пространства гноеродных микробов. Если у большинства: взрослых при остром парапроктите высевают полимикробную флору с непременным участием кишечной палочки или других патогенных кишечных микроорганизмов, то у детей, особенно грудных, превалирует мономикробная стафилококковая флора. Чем же объяснить подобное несоответствие? Прежде чем ответить на поставленный вопрос, необходимо хотя бы бегло коснуться механизма развития парапроктита у взрослых.
Большинство современных исследователей склоняются к тому, что в основе развития заболевания лежит воспаление анальных крипт и анальных желез, представляющих собой готовые преформированные каналы, в которые проникает инфекция из просвета кишки. Если происходит закупорка протока железы, образуется нагноившаяся ретенционная киста, которая вскрывается, и инфекция попадает в перианальное пространство. Возникает острый парапроктит, развивающийся вначале по типу флегмоны, с разлитой реакцией окружающих тканей. В дальнейшем процесс отграничивается и переходит в скопление гноя — абсцесс, который прорывается самостоятельно или его вскрывает хирург. Убедительные подтверждения данной точки зрения приводят В. А. Тараний (1972), А. А. Заремба (1974) и др., показавшие связь параректального абсцесса при истинном парапроктите с просветом прямой кишки. Эту позицию активно поддерживают Ю. В. Дульцев, К. Н. Саламов (1981).
Важное значение в патогенезе парапроктита придают микротравме, повреждению слизистой оболочки прямой кишки, застою каловых масс .
Таким образом, в проктологии взрослых существует четкое понятие об остром парапроктите как патологии, связанной с воспалением анальных крипт и желез. В детской проктологии эта проблема не привлекла должного внимания.
На основании собственных наблюдений и анализа данных: литературы мы полагаем, что среди гнойно-воспалительных заболеваний у детей необходимо четко дифференцировать истинный парапроктит и абсцессы промежности, при которых инфекция попадает в параанальную область не из просвета кишки: входными воротами обычно служит кожа, которая у новорожденных и грудных детей легкоранима и поскольку область промежности особенно часто подвержена мацерации. У новорожденных, помимо того, абсцесс промежности нередко является очередным местным очагом инфекции при септикопиемии, что подтверждает идентичность флоры (обычно стафилококк). Такого рода гнойный процесс не является истинным парапроктитом.
При истинном парапроктите инфекция распространяется со стороны прямой кишки . Входными воротами являются заднепроходные крипты, куда открываются протоки анальных желез (ходы Германа). Гистоморфологические исследования показали, что к числу основных факторов, способствующих возникновению парапроктита у младенцев, относится врожденная предрасположенность — скрытые неправильности развития протоков анальных желез в виде аномальных щелей, каналов и бухт, которые в неблагоприятной ситуации (в частности при диспепсических расстройствах, дисбактериозе, изменении вирулентности сапрофитирующей в кишечнике микрофлоры и появлении патогенных штаммов и т. п.) служат местом возникновения острого воспалительного процесса. Вначале воспаляется какая-либо крипта. На месте входных ворот инфекции формируется так называемое внутреннее отверстие. Затем инфекция распространяется по протокам анальных желез в аномальные разветвления и, разрушая их, проникает в параректальные клетчаточные пространства — подслизистое, подкожное, ишиоректальное, пельвиоректальное. В зависимости от вирулентности флоры и реактивности организма процесс либо ограничивается определенной анатомической областью, либо захватывает соседние. Возможны прорывы гнойника на кожу с образованием наружного отверстия, которое иногда остается и после оперативного вскрытия гнойника, в таких случаях процесс переходит в хроническую стадию.
В настоящее время принято рассматривать острый и хронический парапроктит как стадии одного и того же заболевания. Причиной хронического и рецидивирующего течения заболевания является реинфекция из внутреннего отверстия — покрытого эпителиальной выстилкой устья инфицированной анальной железы, открывающейся в заднепроходной крипте.
Классификация парапроктитов . Правильное представление хирурга о клинических формах и анатомо-морфологических особенностях процесса при парапроктите имеет принципиальное значение и служит опорой в установлении клинического диагноза и выборе оптимального метода лечения. С этой точки зрения возникает настоятельная необходимость в рациональной классификации. Из большого числа предложенных наиболее приемлема, на наш взгляд, классификация форм парапроктита НИИ проктологии МЗ РСФСР.
Хронический парапроктит . При переходе в хроническую стадию заболевание протекает по типу рецидивирующего воспаления с образованием парарек-тального свища: характерны внутреннее отверстие в кишке, свищевой ход с более или менее выраженными Рубцовыми изменениями клетчатки, а также наружное отверстие (отверстия) на коже промежности. Более подробно о хроническом парапроктите .
Острый парапроктит . Характеризуя особенности острого парапроктита в детском возрасте, прежде всего надо отметить, что в подавляющем большинстве случаев он носит неспецифический характер. Глубоко локализованные гнойники встречаются крайне редко, процесс в большинстве случаев протекает по типу подкожного или подслизистого абсцесса (95-97 %); значительно реже встречается седалишно-прямокишечная форма (3-5%). Других форм острого парапроктита мы не наблюдали. Внутреннее отверстие свища, кл к правило, имеет переднюю или переднебоковую локализацию. Мальчики заболевают в 5 раз чаще, чем девочки.
Клиника и диагностика острого парапроктита . Заболевание начинается довольно остро. Ребенок без видимой причины становится беспокойным, теряет аппетит. Температура тела повышается до 38-39 °С. У маленьких детей беспокойство усиливается во время пеленания и туалета промежности. Дети старшего возраста жалуются на боли в околоанальной области, усиливающиеся в сидячем положении, во время дефекации. Если очаг поражения локализован в передней полуокружности заднего прохода, возможна дизурия.
При осмотре больного местно обнаруживают припухлость и гиперемию кожи над ней. Кожные складки, идущие от заднего прохода, сглажены, а форма ануса несколько нарушена. Пальпаторно определяется резко болезненный инфильтрат, который при подкожной форме парапроктита имеет довольно четкие границы, а при седалишно-прямокишечной их определить трудно из-за резкого отека ягодичной области. Инфильтрат вначале плотный, затем в центре его появляется флюктуация.
Болезнь прогрессирует быстро. Уже через 2-3 сут местные явления становятся резко выраженными. Параллельно нарастают и общие симптомы: ухудшается самочувствие, ребенок; становится малоактивным, крикливым, плохо ест и спит. Отмечают изменения крови — ускоренная СОЭ, лейкоцитоз и др. Стул в одних случаях жидкий, а в других, наоборот, появляется; его задержка. Дети старшего возраста стараются не садиться или сидят на одной (здоровой) ягодице, ходят медленно, расставив ноги, а лежать предпочитают на здоровой стороне, подтянув ноги к животу.
Если своевременно не оказана помощь, воспалительный инфильтрат и отек распространяются на противоположную сторону. На 6-8-е сутки гнойник самопроизвольно вскрывается, обычно наружу и редко в просвет кишки. Однако расчет на самоизлечение является грубейшей ошибкой ввиду опасности местных и общих осложнений (обширные затеки, сепсис и т. п.).
Диагностика острого парапроктита основана на перечисленных выше клинических признаках. Именно так, в сравнительно короткие сроки, протекает подкожный и подслизистый парапроктит. Подслизистый, как наиболее легкая форма, может сопровождаться лишь субфебрильной температурой и несильными болями во время дефекации. Его внешние признаки обнаруживаются, если гной опускается ниже гребешковой линии и переходит на подкожную клетчатку (подкожно-подслизистый гнойник). В это время отмечают отек области заднего прохода, чаще по его полуокружности. При пальцевом ректальном исследовании выявляют округлое болезненное и ограниченное эластичное образование, расположенное над гребешковой линией.
При тяжелых формах парапроктита, в частности ишиоректальной, заболевание может развиваться постепенно. Вначале отмечают ухудшение общего состояния, познабливание, нарушение сна, субфебрильную температуру. Затем появляются неотчетливая тяжесть, дискомфорт в области прямой кишки, на 3-6-е сутки самочувствие заметно ухудшается, температура тела повышается до 38-39 °С и более, становятся отчетливыми боли при дефекации. Внешние признаки острого ишиоректального парапроктита выявляют к 5-6-м суткам. Вначале кожные покровы не изменены, затем появляется небольшая припухлость и вслед за ней легкая гиперемия кожи промежности. Болезненность прю пальпации неотчетлива. Ценные диагностические данные могут быть получены при пальцевом ректальном исследовании: выявляют воспалительный инфильтрат, оттесняющий стенку кишки и выбухающий в ее просвет выше гребешковой линии. Обычно к этому времени гнойный процесс распространяется на подкожную клетчатку промежности.
Наиболее частая диагностическая ошибка заключается в запоздалом определении появления флюктуации. Надо помнить, что, поскольку при остром парапроктите размеры гнойника небольшие и развивается значительный отек тканей промежности, — флюктуацию вообще определить трудно, можно лишь пальпаторно отметить резкую локальную болезненность (как при панариции) или размягчение в центре воспалительного инфильтрата.
Лечение острого парапроктита . Принципиально показано хирургическое вмешательство. Однако на самых ранних стадиях заболевания, при начинающейся инфильтрации тканей, могут быть назначены консервативные мероприятия — теплые (39-40 °С) сидячие ванны, согревающий компресс на область промежности, теплые микроклизмы, внутримышечно антибиотики. Предписывают постельный режим. В некоторых случаях указанные мероприятия способствуют обратному развитию процесса без нагноения, по-видимому, если имеется неплохой отток гноя в просвет кишки через внутреннее отверстие. Однако консервативное лечение проводят под строгим контролем , при явно положительной динамике. Отсутствие ее, а тем более нарастание симптомов служат показанием для срочной операции.
Хирургическое вмешательство выполняют под общей анестезией в стационаре. Ранняя, правильно выполненная операция способствует быстрейшему обратному развитию процесса, ограничивает его распространение на клетчаточные пространства таза. Суть операции состоит, во-первых, во вскрытии и дренировании гнойной полости, во-вторых, в ликвидации внутреннего отверстия, через которое полость гнойника сообщается с прямой кишкой.
Перед тем как нанести разрез, стараются визуально определить местонахождение внутреннего отверстия. Раздвигая края заднего прохода, осторожно надавливают на гнойник и по появлению капельки гноя в одной из крипт находят это отверстие. У детей оно малого диаметра, не всегда удается ввести в него даже тонкий пуговчатый зонд. Тем не менее, кончиком зажима-москита край отверстия фиксируют и, ориентируясь на него, наносят радиальный разрез длиной 2,5-3 см с таким расчетом, чтобы он рассек крипту и захватил стенку гнойника. После эвакуации гноя его полость тщательно промывают раствором антибиотика или антисептического средства, затем дренируют тонкой марлевой полоской, обильно смоченной 10 % раствором хлорида Na, поверх которой накладывают еще гипертоническую повязку и фиксируют ее бинтом или лейкопластырем.
По вскрытии ишиоректального гнойника осторожно ревизируют полость абсцесса, устраняя тканевые перемычки и таким образом предотвращая остаточные полости. Нельзя манипулировать в ране пальцем даже у детей старшего возраста. Более щадящей является ревизия при помощи маленьких препаровочных тупферов. При подкожном абсцессе и эта манипуляция излишня.
Другие, более сложные хирургические вмешательства, рекомендуемые для взрослых, у детей, особенно в грудном возрасте, применять не следует.
Первую перевязку делают через 6-8 ч, вновь меняя повязку на гипертоническую. Через 1 сутки турунду и прокладочную марлевую салфетку пропитывают мазью Вишневского. Тампон из раны удаляют на 3-4-е сутки, и с этого момента до заживления раны применяют сидячие теплые ванны со слабым раствором калия перманганата несколько раз в день и обязательно после стула. Важно следить, чтобы края кожной раны не склеились преждевременно; заживление должно идти от дна раны.
В течение 3 суток после операции назначают бесшлаковую диету. На 3-4-е сутки, если нет самостоятельного стула, ставят очистительную клизму. В зависимости от тяжести общего состояния и распространенности процесса в первые 4-5 дней парентерально применяют антибиотики. По стихании воспалительных явлений и улучшении самочувствия ребенка можно выписать на амбулаторное долечивание.
Результаты лечения острого парапроктита . У большинства больных острый парапроктит заканчивается полным выздоровлением. Летальность практически равна нулю. Однако нельзя оценивать результаты, не учитывая переход болезни в хроническую стадию, что наблюдается в 8-10 % случаев.
источник
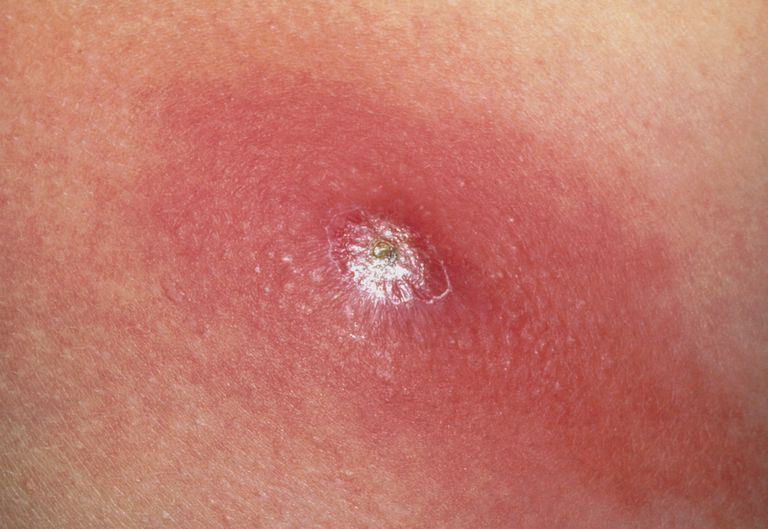
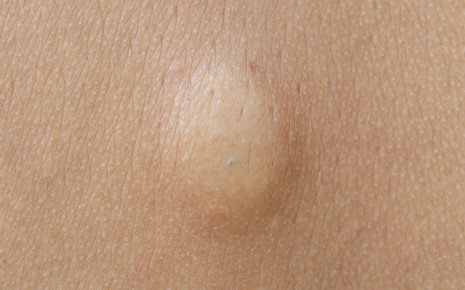
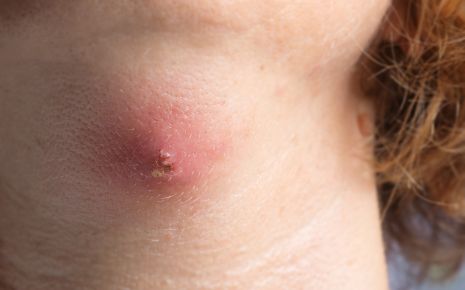
Абсцесс — это заполненная гноем полость в тканях, то есть своего рода гигантский гнойный прыщ, похожий на фурункул. Вокруг этого гнойника тело строит капсулу, которая должна предотвратить дальнейшее распространение воспаления. Аптечными мазями на ранних стадиях абсцесса помочь себе можно, однако при выраженном абсцессе они совершенно неэффективны.
Абсцесс (лат. abscessus — нарыв) — это полость, заполненная гноем, как правило, в результате воспаления кожи или органа.
Абсцесс может возникнуть в любом месте (подкожной клетчатке, мышцах, костях, в органах или между ними), например, частые места локализации абсцессов:
- мягкие ткани головы (затылок, подбородок);
- во рту, горле (паратонзиллярный абсцесс);
- в интимной области (промежности);
- в легких (как следствие туберкулеза легких);
- на ягодице (попе);
- в подмышечной впадине;
- в мозгу (абсцесс головного мозга).
Чаще всего гнойник возникает непосредственно под кожей, вступая сначала в контакт с патогенами (вирусами, бактериями, грибками и проч.). Часто абсцесс образуется также в местах подверженных постоянному трению, например, на внутренней стороне бедер.
Абсцесс прямой кишки, также известный как анальный абсцесс, представляет собой скопление гноя в области заднего прохода (анального отверстия). Чаще абсцесс в этой области возникает в возрасте от 20 до 40 лет, особенно у мужчин.
Причиной анального абсцесса, как правило, является воспаление мелких желез в анальном канале, так называемые проктодиальные железы. Причиной является раздражения слизистой оболочки анального канала частыми походами в туалет или очень жесткой туалетной бумагой, вследствие, бактерии легко проникают через раздраженные участки в организм и вызывают инфекцию проктодиальных желез.
Воспалительный отек засоряет протоки желез, поэтому гной не может стекать. Если давление в проктодиальных железах становиться слишком большим, гной может распространяться в окружающие ткани и вызвать болезненный абсцесс на ягодицах.
В большинстве случаев абсцессы возникает вследствие бактерий, которые проникают в организм через крошечные повреждения на коже и вызывают воспалений процесс.
Ответственные за абсцесс бактерии, как правило, являются:
- Стафилококки (особенно золотистый стафилококк);
- Стрептококки;
- Кишечная палочка.
Как только патогены вторгаются в организм, их встречают лейкоциты (белые кровяные клетки, стражи иммунной системы). Во время защитной реакции образуется гной, состоящий из мертвой ткани, бактерий и лейкоцитов. Затем тело строит вокруг мешка-гноя капсулу соединительной ткани, чтобы предотвратить дальнейшее распространение абсцесса.
Патогены вторгаются в организм:
- через различные ссадины на колене;
- через различные бытовые порезы (например при бритье);
- при бактериальном воспаление зубов (например, при кариесе).
При анальном абсцессе причиной попадания инфекции является раздраженная слизистая оболочка в области анального канала — например, из-за частых походов в туалет или очень жесткой туалетной бумаги.
У женщин, в период лактации также может воспалится молочная железа. Это так называемый пуэрперальный мастит, он как правило безвредный и при соответствующем лечении быстро исчезает. Однако, если воспаление молочной железы продолжает прогрессировать, в самом неблагоприятном случае может образоваться абсцесс груди.
Хорошая новость: болезненный гнойник редко возникает вследствие мелких травм и трещинок. В основном абсцессы возникают только тогда, когда бактерии проникают в организм через серьезные раны и порезы и, кроме того, только тогда, когда бактериям создаются все благоприятные условия.
Факторами, способствующими развитию абсцесса, являются:
- сахарный диабет;
- хронические воспалительные заболевания кишечника (например, язвенный колит и болезнь Крона);
- заболевания, поражающие кожу (псориаз или атопический дерматит);
- необработанные или плохо обработанные раны;
- плотно прилегающая и натирающая одежда;
Если абсцесс рецидивирует, в редких случаях может возникнуть врожденный или приобретенный иммунодефицит. Чаще всего причиной является постоянное ношение плотной прилегающей одежды и отсутствия личной гигиены — особенно при рецидивирующих абсцессах в области гениталий.
Абсцесс может возникнуть и после уколов. Так называемый постинъекционный абсцесс (одно из осложнений уколов, прививок, постановки капельниц, при котором в мягких подкожных тканях происходит нагноение), при несоблюдение правил асептики.
Из-за высоких правил гигиены в медицинских учреждениях и врачебных кабинетах эти абсцессы сегодня практически не встречаются. Данный вид нагноения часто возникают у наркоманов или у спортсменов, которые самостоятельно делают инъекции.
Бактерии не всегда являются причиной абсцесса. Хронические воспалительные заболевания, такие как болезнь Крона или туберкулез, также могут привести к абсцессам. Из этих так называемых «холодных абсцессов» в основном затрагиваются внутренние органы. В отличие от абсцессов, вызванных непосредственно бактериями, «холодные абсцессы» едва ли содержат гной.
Первым признаком поверхностного абсцесса является неопределенное чувство давления и боли под кожей. В дальнейшем, симптомы увеличиваются, и появляются классические признаки воспаления (боль, покраснение кожи, озноб и повышенная температуры тела).
Типичные симптомы поражения мягких участков ткани:
Иногда начальная стадия гнойника может иметь бело-желтоватый цвет, похожей на большой прыщ. Однако, отличительной чертой является гораздо более сильный красноватый окрас, чем у обычных прыщей. Отек и гнойные пустулы также выглядят значительно больше.
Абсцесс также может находиться под кожей. О нагноение можно только предполагать.
В результате воспалений под кожей гнойники, как правило, крайне болезненны – особенно при движениях или прикосновениях. При абсцессе на ягодице, пострадавшим будет очень больно садится. Иногда боль бывает пульсирующей.
В случае распространения возбудителя по лимфатическим узлам, возникает так называемый нокардиоз кожно-лимфатический (воспаление лимфатических сосудов).
Тем не менее, подкожные абсцессы не всегда связаны с болью – в некоторых случаях лихорадка является единственным заметным симптомом.
Если абсцесс находится непосредственно под кожей, длительной диагностики не требуется. Поверхностные абсцессы врач выявляет по типичным признакам воспаления. При поверхностном гнойнике диагностика нужна, чтобы выявить возбудитель воспаления – и, следовательно, абсцесс, для этого проводят исследование гнойного мазка.
Глубокие абсцессы не могут быть распознаны или выявлены при наружном обследовании. Например, если абсцесс образовался в почках или в легких, врач сможет распознать и дифференцировать ее от других заболеваний только с помощью методов визуализационной диагностики. К ним относятся:
- ультразвуковое исследование (УЗИ);
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ).
В дополнение к визуализационной диагностики абсцесса берут общий анализы крови. Врач исследует кровь на наличие признаков воспаления и антител ответственных за воспаление.
Увеличение количества лейкоцитов и повышение эозинофилов, увеличение концентрации С-реактивного белка в крови являются дополнительными признаками абсцесса.
- Абсцесс — представляет собой скопление гноя в органах или тканях, образованных в результате воспалительного процесса. Абсцессы, в отличие от фурункулов, могут возникать у человека в любом месте тела и органа.
- Эмпиема — значительное скопление гноя внутри полого органа, например, в желчном пузыре или печени при воспалении желчного пузыря.
- Фурункул (чирей) — острое гнойно-некротическое воспаление волосяного фолликула. Следовательно, чирей может появляться только на волосатых участках тела, обычно на лице, шее, подмышках и в интимных местах.
- Карбункул — возникает вследствие слияния нескольких фурункулов в большой гнойник.
- Киста — является преимущественно доброкачественной инкапсулированной полостью в органе или ткани, которая может быть заполнена различными веществами, преимущественно, слизистым и водянистым содержимым.
Единственным эффективным методом лечения является удаление гнойника. По этой причине врачи полагаются на хирургическое лечение, причем слово «операция» при поверхностных абсцессах звучит уж слишком дико — хирургу достаточно сделать небольшой разрез, чтобы открыть абсцесс, высосать гной и удалить частички воспаленной ткани.
- Например, если гной находится под кожей, врач сначала локально обезболивает пораженный участок.
- Затем делается небольшой срез участка, где наиболее сильно выступает гнойник.
- Затем, выкачивают гной, удаляется воспаленная ткань и промывается рана.
- Чтобы оставшиеся возбудители не спровоцировали рецидив заболевания, рану не зашивают.
- После лечения необходимо регулярно чистить и менять повязки.
Очень важно: не пытайтесь вырезать или проколоть абсцесс самостоятельно! Если вы слишком сильно надавите на абсцесс, патогены попадут в кровоток и воспаление распространяется. В очень редких случаях такое «врачевание» может привести к опасному для жизни осложнению, как заражение крови (сепсис).
Домашние средства, антибиотики (Цефалексин, Амоксициллин) или мази (Илон К, Тридерм) могут помочь в лучшем случае на ранних стадиях и при очень маленьких гнойниках. Причина: абсцессы инкапсулируются (создают защитную оболочку). В результате активные ингредиенты мазей и прочих средств не проникают в полость абсцесса и не могут бороться с патогеном.
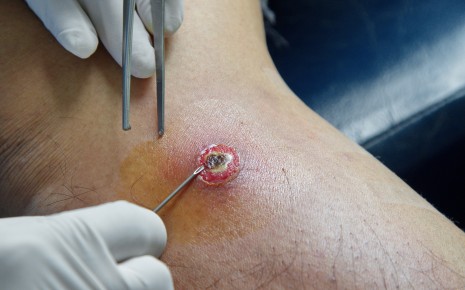
Каким будет прогноз абсцесса, прежде всего зависит от:
- размеров гнойника,
- местоположение;
- лечения.
При неправильном лечении абсцесса существует риск того, что в ране останутся патогены, и абсцесс рецидивирует. Поэтому, чтобы избежать осложнений, не пытайтесь вскрыть абсцесс самостоятельно.
При своевременном лечении врачом прогноз благоприятный, абсцессы заживают без проблем. В зависимости от размера полости абсцесса для полного выздоровления может потребоваться несколько недель.
Важно ежедневно чистить открытую рану и менять повязку. После хирургического удаления анального абсцесса сидячие ванны могут ускорить процесс заживления — особенно следует уделять больше внимания гигиене после акта дефекации.
источник
Причинами образования гнойников промежности является гнойное воспаление предстательной железы, семенных пузырьков, семявыносящих протоков и тазовой части мочеточников. Эти гнойники, прорвавшись через межмышечные и фасциальные щели промежности, могут спуститься к мошонке и корню полового члена. Необходимо помнить об ущемленных грыжах промежности, инфицированных геморроидальных узлах, нагноившихся бульбоуретральных (куперовых) железах, дермоидных кистах, инфицированных мочевых затеках, образовавшихся при разрывах промежностной части мочеиспускательного канала.
Кроме того, при острой гнойно-гнилостной, и особенно анаэробной, инфекции и длительном скоплении гноя в забрюшинном пространстве может наступить расплавление фасций и других тканей диафрагмы таза с выходом гноя на промежность и формированием флегмоны или гнойных свищей. Флегмона мошонки может быть следствием орхита или эпидидимита.
Флегмона мошонки имеет морфологические особенности. В оболочках мошонки при гистологическом исследовании отмечаются картина гнойного воспаления, обилие некротических тканей и микроабсцессов.
Течение заболевания крайне тяжелое: озноб, лихорадка, общее недомогание, повышение температуры тела и лейкоцитоз, сдвиг лейкоцитарной формулы влево. Мошонка увеличена, отек и гиперемия кожи без резких границ переходят на половой член, промежность, переднюю брюшную стенку. Темно-бурые пятна на коже мошонки указывают на ее гангрену. При пальпации ощущается подкожная крепитация, мошонка приобретает деревянистую консистенцию.
Наблюдаются регионарный лимфаденит и лимфангит. Возможно затруднение мочеиспускания вплоть до острой задержки мочи.
Флегмоне мошонки может предшествовать острый орхит или эпидидимит. Острое воспаление яичка начинается бурно, с внезапного повышения температуры тела, появления сильных болей в яичке, которые распространяются в паховый канал, крестец, нижнюю часть живота и поясницу. Объем яичка быстро увеличивается, оно напряжено и резко болезненно. Поверхность яичка гладкая, в оболочках обнаруживается выпот.
Гангрену мошонки (болезнь Фурнье) вызывают микроорганизмы (В. perfringens и др.). Состояние больного тяжелое: отмечаются общая слабость, тахикардия, высокая температура тела и головная боль наряду с сильными болями в области мошонки и внутренней поверхности бедра. Мошонка увеличена и отечна, на ее коже пузыри с серозно-геморрагическим содержимым. На 2—3-й день кожа мошонки становится темно-багровой, и мошонка достигает наибольших размеров.
На месте вскрывшихся волдырей образуются эрозированные участки, начинается отторжение тканей мошонки. Демаркационная линия появляется к 6-7-му дню, к 10- 12-му дню ткань мошонки расплавляется, яички полностью обнажаются и висят на семенных канатиках, которые, как правило, не изменены. Из раны мошонки выделяется грязно-серая жидкость с пузырьками газа и зловонным запахом. После отторжения некротических масс из остатков тканей мошонки довольно быстро развиваются пышные грануляции, яички покрываются рубцовой тканью. В начале выздоровления ткань мошонки ярко-розового цвета, гладкая и блестящая, затем приобретает нормальный вид (Лопаткин Н.А. и др., 1978).
В области промежности встречаются фурункулы, карбункулы, подкожные флегмоны, потертости, опрелости наружных половых органов, парапроктит, нагноение дермоидной кисты, гнойное воспаление геморроидальных узлов, распадающиеся опухоли промежности или заднего прохода, а также инфицированные гематомы, ущемленные грыжи промежности. Из глубины таза в ткани промежности могут проникать гнойники предстательной железы, семенных пузырьков с образованием парауретральных абсцессов. Такое проникновение гноя возможно при нарушении анатомической целости диафрагмы таза или при гнойном (протеолитическом) расплавлении фасции.
У некоторых больных гной проникает из подбрюшинного пространства через щели диафрагмы в ткани промежности. Кроме того, при распространении гноя из промежности в полость таза вследствие расплавления фасции и нарушения анатомической целости диафрагмы таза гнойники в области заднего прохода могут осложниться глубоким гнойным затеком, который идет в седалищно-прямокишечную ямку, проникая затем в подвздошную ямку с формированием забрюшинной флегмоны и свищей.
Флегмоны и гнойники заднего отдела промежности, расположенные в седалищно-прямокишечных ямках, некоторое время остаются изолированными. После проникновения с периферии вглубь они могут захватить парауретральную клетчатку промежности, формируя парауретральные абсцессы. Такое распространение гноя наблюдается при парапроктитах, остеомиелитах копчика, нижнего сегмента крестца, седалищных костей, при нагноении дермоидных кист в крестцово-копчиковой области, атером или гидраденитов промежности; при смешанной форме туберкулеза прямой кишки, сопровождающейся образованием язв слизистой оболочки заднего прохода.
Для профилактики свищей промежности показана сравнительно ранняя операция — до момента образования свищей. Гнойники промежности вскрывают под общим обезболиванием.
Гнойники промежности, расположенные за мочевым пузырем, вскрывают дугообразным разрезом выпуклостью кпереди, проведенным между вершинами седалищных бугров. Обнажив луковичную часть мочеиспускательного канала, пальцем проникают между луковицей полового члена, поперечными мышцами промежности и анально-промежностной частью прямой кишки с прилегающей к ней мышцей, поднимающей задний проход.
При ограниченной флегмоне мошонки показано вскрытие и дренирование гнойника, при разлитой — множественные лампасные разрезы кожи с орошением раневой поверхности раствором перекиси водорода или перманганата калия, особенно при подозрении на анаэробную инфекцию. В последнем случае необходимо ввести поливалентную противогангренозную сыворотку.
При флегмоне вторичного происхождения особое внимание уделяют воздействию на первичный очаг. При затрудненном мочеиспускании или задержке мочи целесообразно произвести эпицистостомию. Флегмону мошонки дренируют после ее вскрытия несколькими дренажными трубками для промывания раны растворами антисептиков.
При больших дефектах кожи мошонки после устранения явлений некроза производят пересадку кожи. При тотальной гангрене рекомендуют перемещать яичко в паховую область (Пытель Ю.А., Золотарев И.И., 1985).
источник