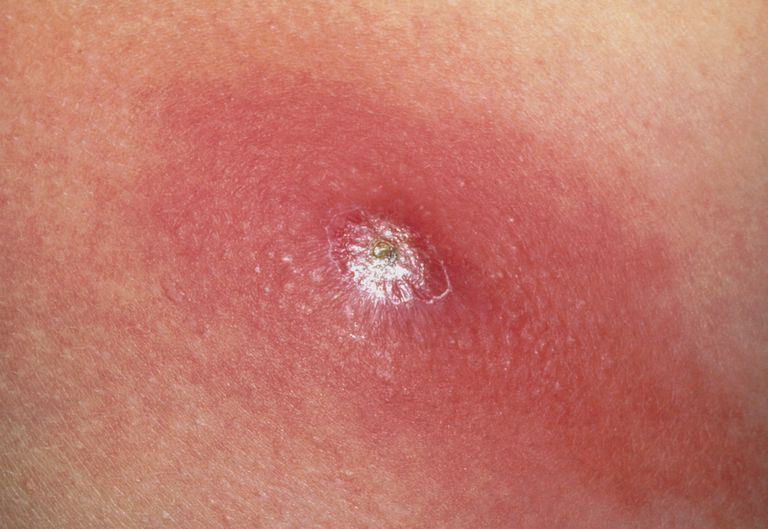
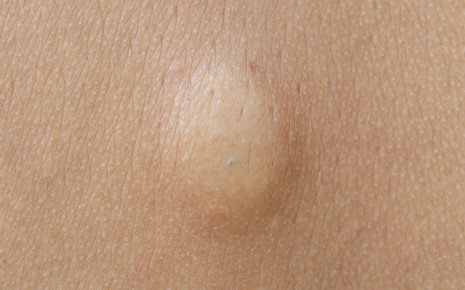
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Абсцесс – воспалительный процесс в тканях любой локации с образованием гнойной полости. Ему свойственно формироваться в костных тканях, мышцах, подкожной клетчатке. Новообразование диагностируют на органах и между ними.
Патологии свойственно развиваться самостоятельно либо формироваться на фоне травм, воспаления легких либо быть осложнением при ангине.
Чрезмерное скопление экссудата, последовательно приводит к нагнетанию на стенки капсулы, разрыву и выходу гноя наружу.
Гноеродные микроорганизмы, через очаг заносят возбудителя в лимфатическое и кровеносное русло, что в дальнейшем вполне может стать причиной сепсиса, расплавления кровеносного сосуда, под действием гноя.
Развитие процесса зависит от состояния барьерных функций организма. Чтобы выстроить защиту и не допустить распространение гноя, в очаге формируется капсула, купирующая возможности патогенной микрофлоры интенсивно проникать в здоровые ткани.
Для того, чтобы заболевание стало прогрессировать, необходимо иметь врата инфекции – рану, через которую в организм попадают гноеродные патогенные бактерии. Активная жизнедеятельность микроорганизмов в благоприятной среде, приводит к расплавлению эпидермиса и образованию капсулы, заполненной гноем. Стоит заметить, что процесс настолько стремительный, что в него втягивается полезная микрофлора и при ускоренном размножении, она увеличивает объемы выделяемого гноя.
Излюбленные места локализации микроорганизмов – слизистые ткани ротовой полости, носа, кишечника, глаз и половых органов, но стоит заметить, что выявить и идентифицировать патогенного агента сложно.
Лишь точно определив бактерию, спровоцировавшую гнойное образование, может быть назначено адекватное лечение абсцесса с положительным результатом.
Из многообразия существующих микроорганизмов, стоит рассмотреть наиболее популярные виды в практике хирургов:
- Staphylococcus aureus – золотистый стафилококк, определяют в 30% случаев при возникновении нагноений. При бактериальном посеве, наблюдают чистую культуру, без примесей сопутствующей микрофлоры.
Подобрать губительные для золотистого стафилококка антибиотики при абсцессе мягких тканей достаточно сложно, так как штаммы не всегда реагируют на медикамент.
При формировании патологического очага, ограниченный участок наполняется гноем и сопровождается воспалительным процессом рыхлой клетчатки. Такое явление можно наблюдать в следующих случаях:
- в раневых полостях герметично закрытых швами;
- в колотых ранах;
- в углублении от огнестрельного ранения;
- в месте образования гематом, лимфоэкстравазатов;
- в участках размозжения тканей;
- как следствие образования метастаз из других очагов инфекции;
- после подкожной инъекции скипидара, керосина, хлоралгидрата.
Терапевтические схемы могут быть эффективными при определении точной причины, спровоцировавшей признаки абсцесса.
Для патологии в остром течении, которая подлежат визуализации, свойственны классические проявления болезни:
- гиперемия очагов;
- местная болезненность;
- гипертермия на месте новообразования;
- отек, припухлость тканей;
- нарушение процессов и дисфункция органа;
- упадок сил;
- отсутствие аппетита;
- повышение температуры тела.
Симптоматика острого абсцесса может отличаться, так как место локации влияет на клиническую картину.
| МЕСТО ЛОКАЦИИ | ПРИЗНАКИ АБСЦЕССА |
|---|---|
| Абсцесс легкого | Кашель с выделением гнойных мокрот, боль в грудной клетке, нарушение дыхания |
| Абсцесс горла | Вызывает боль при глотании, может спровоцировать удушье; при паратонзиллярном, заглоточном абсцессе, осложнение требует срочного вмешательства врача, так как исход может быть летальным |
| Абсцесс ноги | Поверхностный абсцесс мягких тканей, легко диагностировать по внешним признакам (боль, покраснение, местная температура, симптом флюктуации); при глубоком очаге – пациент жалуется на слабость, разбитость, головную боль, озноб и высокую температуру 39+ |
| Абсцесс печени | Гипертермия до 38+; боль под ребрами с правой стороны; гепатомегалия; мышечная дрожь, асцит; отсутствие аппетита, желтуха; «гусиная кожа» |
| Абсцесс ягодицы | Если в области ягодицы развивается абсцесс после укола:
|
| Абсцесс зуба | Интенсивная ноющая, пульсирующая боль; чувствительность зуба к температурам; зловонный, гнилостный запах; гипертермия, увеличение лимфатических узлов; раны, язвы на деснах |
| Абсцесс бартолиновой железы | Характерный признак – объемное новообразование на половых губах; увеличение паховых лимфатических узлов, боль; гиперплазия слизистых тканей, отек |
| Абсцесс головного мозга | Сильные головные боли; высокое внутричерепное давление, приступы тошноты, рвота; на поздних сроках возможно развитие бреда и галлюцинаций |
| Абсцесс почки | Гипертермия до +40, озноб; болевые ощущения в пояснице; упадок сил; тошнота; болезненное мочеиспускание; потеря веса; профузная потливость |
| Абсцесс брюшной полости | В начале болезни у пациента наблюдают общие симптомы, далее проявляются признаки отравления, тошнота, рвота; паралитическая непроходимость; боль в очаге; плотность, напряженность брюшины |
| Абсцесс миндалин | Резкая односторонняя боль при глотании; иррадиация болезненности в ухо; лихорадка до 38+, упадок сил; нарушение сна; увеличение лимфатических узлов; гиперсаливация; гнилостный запах изо рта |
| Абсцесс бедра | Гной может скапливаться без локальных и общих проявлений и свойственно такое явление при определенных фазах костно-суставного туберкулеза, актиномикоза; могут образовываться свищи с крошкообразным выделением гноя |

Гнойные новообразования бывают доброкачественными — содержат густой гной. При лабораторных исследованиях в структуре содержимого выявляют большие объемы лимфоцитов.
В содержимом капсулы почти отсутствуют микроорганизмы. При диагностировании злокачественного очага, гной включает в себя большое количество микроорганизмов.
Перед назначением лечения, врач определяет место расположения пораженного участка. По локации гнойные образования классифицируют следующие абсцессы:
- мягких тканей — охватывает мышцы и жировую клетчатку;
- Бецольда — глубоко расположенный гнойник в мышцах шеи;
- мозга головы;
- легочной;
- малого таза;
- бактериальный, амебный либо печеночный;
- осложнение аппендицита в острой форме либо аппендикулярный нарыв;
- заглоточный;
- гнойный очаг между петлями кишечника и брюшиной;
- осложнение ангины — паратонзиллярный;
- поражение клетчатки, вокруг оболочки спинного мозга — спинальный эпидуральный абсцесс.
Патологию принято классифицировать по продолжительности течения на хроническую и острую.
Острая — развивается молниеносно и имеет явно выраженную, докучающую симптоматику.
Хронический абсцесс — сложно поддается лечению, создает дискомфорт и сопровождается частыми рецидивами.
Клиническое течение болезни не однозначно, так как на него влияет причина, место локации, индивидуальные особенности пациента и наличие сопутствующих патологий. Соответственно наблюдают следующие отличия:
- Холодные абсцессы — проявляются при занесении палочки Коха либо грибка актиномикоза. Особенностью течения считается медленное развитие и полное отсутствие признаков воспаления.
- Поддиафрагмальный — гнойная капсула под диафрагмой, как следствие хирургического вмешательства (послеоперационный абсцесс), травм.
- Натечный абсцесс — скопление гноя в ограниченном количестве. При таком течении не наблюдается острое воспаление.
- Горячие — дают высокую местную температуру из-за жизнедеятельности гноеродных бактерий в коже, крови, лимфе. После вскрытия абсцесса, боль устраняется, и температура приходит в норму.
Устанавливать диагноз и назначать терапевтические схемы, может только врач.
Преимущественно, проблема такого рода устраняется оперативным вмешательством.
Врач устанавливает окончательный вердикт после осмотра пациента, выслушивания жалоб. Диагностика острого абсцесса, расположенного на поверхности, не представляет сложности. Скрытые в глубоких слоях очаги обнаружить труднее. Для выявления патологии применяют:
- рентгенографию;
- ультразвук;
- КТ;
- МРТ;
- общий анализ крови;
- биохимическое исследование.
Основанием для установки точного диагноза являются результаты анализов и инструментальных исследований.
Появление подкожного абсцесса либо других видимых гнойных новообразований, сигнал требующий вмешательства хирурга.
Самостоятельно вскрывать очаги недопустимо, так как это чревато усугублением проблемы.
Медикаментозная терапия предусматривает назначение антибиотиков, введение ферментных препаратов в полость вскрытого очага.
Сформировавшийся гнойник требует оперативного вмешательства.
В зависимости от сложности случая, удалить абсцесс можно открытым и закрытым способами:
- Открытый — удаляют экссудат из очага, предварительно выполнив широкое рассечение. Для оттока жидкости устанавливают дренирующую трубку и проводят смену повязок ежедневно.
- Закрытая операция — маленькая надсечка, для удаления гноя. После устранения новообразования, в образовавшееся отверстие вставляют трубочку для дренирования. Место операции промывают дезинфицирующими препаратами, накладывают повязку.
Вскрытый абсцесс после операции требует соблюдения стерильности, периодических обработок медикаментами бактерицидного действия.
Для скорейшего созревания абсцессов народный опыт рекомендует следующие средства:
- Луковый пластырь.
Взять 2 части печеного лука и 1 часть натертого мыла. Компоненты хорошо смешать. Приготовить из смеси пластырь и приложить на больное место. Пластырь менять несколько раз в сутки. Помогает быстрому созреванию и очищению нарывов.
- Прополисная мазь.
Кусочек прополиса величиной с грецкий орех помещают в морозильную камеру холодильника, а когда застынет, измельчают.
Затем растапливают 200 г топленого сливочного масла и добавляют туда прополис. Перемешивая, греют на водяной бане минут 30 — до полного растворения прополиса. Смесь охлаждают и процеживают.
Полученную таким образом мазь намазывают на бинт и накладывают на пораженное нарывом место, забинтовывают. Повязку меняют 2-3 раза в сутки. Через несколько часов боль утихает.
Лечатся до выздоровления. Иногда достаточно 2-3 дня лечения, если болезнь не запущена.
- Солевые компрессы.
Повязка из льняной или х/б ткани (в крайнем случае из марли), смоченная в солевом прокипяченном растворе (на 1 л. воды 100 г поваренной соли) и сложенная в 4 слоя (а марля в 8 слоев) накладывается на больные места на ночь, до полного излечения.
Этот метод эффективен при лечении абсцессов, панарициев, не вскрывшихся фурункулов.
Несвоевременное обращение за помощью в медицинское учреждение при гнойном нарыве, несоблюдение рекомендаций врача, нарушение дозировок, могут спровоцировать развитие осложнений. Инфицирование при бездействии прогрессирует, распространяется, сопровождается бактериемией.
Следует понимать, что объемная гнойная капсула, может самопроизвольно разорваться как наружу, так и в соседние полости и ткани, вызвать аррозивные кровотечения.
Если дренирование проведено неадекватно либо упущено время, инфекция переходит в генерализированную форму, а воспаление преобразовывается в хроническое течение патологии.
Запущенная болезнь, приводит к дисфункции жизненно важных органов, анорексии, истощению, распаду тканей.
Не допустить развитие гнойного очага можно выполняя правила асептики и антисептики. Инъекции, обработку ран, должны осуществлять медицинские специалисты с соблюдением техник выполнения манипуляций. Травмы, раны, повреждения, следует своевременно обследовать и если необходимо, прибегнуть к помощи хирурга.
Если проблему своевременно купировать, определить и устранить причину развития патологии, после удаления абсцесса, прогноз на выздоровление — благоприятный. Запущенные формы, могут стать причиной достаточно серьезных осложнений, привести к интоксикации, сепсису и даже летальному исходу.
Гнойные абсцессы – опасное состояние, которое нельзя игнорировать, так как результат жизнедеятельности гноеродных микробов, бывает необратимым. В случае если, иммунитет ослаблен и не помогла операция, симптоматика проявляется более агрессивно, врач назначает антибиотики, симптоматическую терапию, лечение, направленное на дезинтоксикацию.
источник
Абсцессом, или гнойником, называют ограниченное скопление гноя в тканях и органах. Абсцесс — особая форма гнойной хирургической инфекции, способная развиться в различных тканях и органах.
Этиопатогенез
Причина возникновения абсцессов — проникновение в ткани гноеродных микробов через ссадины, уколы, раны, а также при осложнении воспалительных заболеваний (острого аппендицита, перитонита, пневмонии и др.). Микроорганизмы могут попадать в ткани и при лечебных манипуляциях (инъекциях), выполняемых без должного соблюдения правил асептики. Абсцессы могут возникать при сепсисе вследствие гематогенного метастазирования (метастатические абсцессы).
Особенность абсцесса как ограниченного гнойного процесса: наличие пиогенной оболочки — внутренней стенки гнойника, выстланной грануляционной тканью. Пиогенная оболочка отграничивает гнойно-некротический процесс и выделяет экссудат. Способность окружающих тканей создавать такую оболочку — проявление нормальной неспецифической защитной реакции организма, направленной на изолирование гнойного процесса.
Абсцессы могут образовываться в подкожной клетчатке, полостях тела (например, межпетельный абсцесс брюшной полости, поддиафрагмальный абсцесс и др.), органах (абсцесс мозга, печени, лёгкого). Они могут достигать значительных размеров.
Клиническая картина
Местные симптомы зависят от локализации абсцесса. Характерны болевой синдром и нарушение функций вовлечённых в воспалительный процесс органов и структур.
При поверхностном расположении над областью гнойника, отмечают явную припухлость и гиперемию кожи. Только при глубоком расположении абсцесса эти симптомы отсутствуют.
Важный признак — симптом флюктуации. Этот симптом отсутствует, когда стенка абсцесса очень толста, а полость небольшая и находится в глубине.
Выраженность симптомов интоксикации зависит от размеров и локализации абсцесса.
При обширных абсцессах наблюдают выраженную общую реакцию: повышение температуры тела, общую слабость, потерю аппетита, бессонницу, изменение состава крови. Характерны колебания утренней и вечерней температуры тела с амплитудой до 1,5-3,0 градуса.
Лечение
Местное лечение
Диагноз абсцесса — показание для операции. Цель операции — вскрытие, опорожнение и дренирование его полости.
Пункцию абсцесса с аспирацией гноя и последующим введением в полость абсцесса антибиотиков, ферментных препаратов можно выполнять лишь по строгим показаниям, при определённых локализациях процесса, под контролем УЗИ.
При вскрытии абсцесса выбирают кратчайший оперативный доступ с учётом анатомо-топографических особенностей органа. Иногда абсцесс вскрывают по игле: первоначально пунктируют абсцесс, затем по игле рассекают ткани.
Во время операции по возможности подходят к нижнему полюсу гнойника, чтобы создать хорошие условия для дренирования. Если полость абсцесса обширна, её обследуют пальцем, разделяя перемычки и удаляя секвестры тканей. Полость абсцесса дренируют одним или несколькими резиновыми или полиэтиленовыми трубками и вводят в неё марлевые тампоны, смоченные раствором протеолитических ферментов, антисептиков, антибиотиков. При больших размерах абсцесса для адекватного дренирования делают дополнительные разрезы-контрапертуры.
Общее лечение
Применяют антибиотики (с учётом чувствительности микрофлоры),
дезинтоксикационную терапию (инфузионную терапию, переливание кровезаменителей, плазмы, а иногда и экстракорпоральные методы детоксикации) и
иммунокоррекцию (по показаниям).
Флегмона
Флегмоной называют острое разлитое гнойное воспаление жировой клетчатки и клетчаточных пространств (подкожного, межмышечного, забрюшинного и др.).
В отличие от абсцесса при флегмоне процесс не отграничивается, а распространяется по рыхлым клетчаточным пространствам.
Этиопатогенез
Возбудителями флегмоны обычно бывают грамположительные и грамотрицательные кокки, но её могут вызывать и другие микроорганизмы, проникающие в клетчатку через случайные повреждения кожи, слизистые оболочки или гематогенным путём.
Воспалительный экссудат распространяется по клетчатке, переходя из одного фасциального футляра в другой через отверстия для сосудисто-нервных пучков.
По характеру экссудата различают:
гнойную,
гнойно-геморрагическую и
гнилостную формы флегмоны.
По локализации флегмоны делят
-на поверхностные (поражение подкожной клетчатки до собственной фасции) и
-глубокие (поражение глубоких клетчаточных пространств).
Глубокие флегмоны обычно носят специальные названия. Так, воспаление околопочечной клетчатки называют паранефритом, околокишечной — параколитом, околопрямокишечной — парапроктитом, клетчатки средостения — медиастинитом.
Постинъекционные флегмоны.
Причиной развития постинъекционных флегмон становится нарушение правил асептики при введении лекарственных средств.
Клиническая картина
Характеризуется быстрым появлением и распространением болезненной припухлости,
разлитым покраснением кожи над ней, болями, нарушением функций поражённой части тела, высокой температурой тела (до 40 ?С) и другими признаками интоксикации.
Припухлость представляет собой плотный инфильтрат, со временем размягчающийся в центре. Появляется симптом флюктуации, или размягчения.
Клиническое течение редко бывает благоприятным. Чаще встречают её злокачественные формы, когда процесс быстро прогрессирует, захватывая обширные участки подкожной, межмышечной клетчатки, и сопровождается тяжёлой интоксикацией. Температура обычно имеет постоянный характер. Отмечают высокий лейкоцитоз и сдвиг лейкоцитарной формулы влево.
При глубоких флегмонах наблюдают характерные симптомы, связанные с поражением близлежащих внутренних органов.
Лечение
Проводят в условиях стационара.
1. Лишь в начальной стадии развития флегмоны (стадия инфильтрации) допустимо консервативное лечение: постельный режим, покой, внутримышечные инъекции антибиотиков, обильное питьё, молочно-растительная диета, сердечные средства.
Местно применяют сухое тепло, УВЧ-терапию.
2. При отграничении процесса и формировании гнойников (отграниченная флегмона) консервативное лечение сменяют их вскрытием и дренированием.
Под общим обезболиванием вскрывают флегмону с рассечением кожи и подкожной клетчатки на всю длину воспалительного инфильтрата, эвакуируют гной, забирают экссудат для бактериологического исследования, ревизуют гнойную полость, иссекают некротические ткани, при необходимости делают дополнительные разрезы и контрапертуры.
При завершении операции раны обрабатывают 3% раствором перекиси водорода, рыхло тампонируют марлей, смоченной растворами антисептиков, применяют протеолитические ферменты.
После операции обычно быстро снижается температура тела, улучшается общее состояние, быстро стихают местные симптомы воспаления, что позволяет наложить ранний вторичный шов. В послеоперационном периоде проводят перевязки и лечение, как и при всех гнойных ранах, обязательно используя компоненты общего лечения гнойной хирургической инфекции. При флегмонах конечностей обязательна иммобилизация с помощью гипсовых лонгет.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
источник
Абсцесс — это заполненная гноем полость в тканях, то есть своего рода гигантский гнойный прыщ, похожий на фурункул. Вокруг этого гнойника тело строит капсулу, которая должна предотвратить дальнейшее распространение воспаления. Аптечными мазями на ранних стадиях абсцесса помочь себе можно, однако при выраженном абсцессе они совершенно неэффективны.
Абсцесс (лат. abscessus — нарыв) — это полость, заполненная гноем, как правило, в результате воспаления кожи или органа.
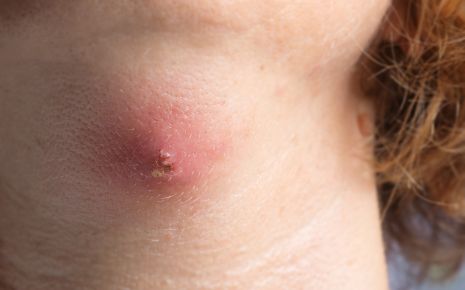
Абсцесс может возникнуть в любом месте (подкожной клетчатке, мышцах, костях, в органах или между ними), например, частые места локализации абсцессов:
- мягкие ткани головы (затылок, подбородок);
- во рту, горле (паратонзиллярный абсцесс);
- в интимной области (промежности);
- в легких (как следствие туберкулеза легких);
- на ягодице (попе);
- в подмышечной впадине;
- в мозгу (абсцесс головного мозга).
Чаще всего гнойник возникает непосредственно под кожей, вступая сначала в контакт с патогенами (вирусами, бактериями, грибками и проч.). Часто абсцесс образуется также в местах подверженных постоянному трению, например, на внутренней стороне бедер.
Абсцесс прямой кишки, также известный как анальный абсцесс, представляет собой скопление гноя в области заднего прохода (анального отверстия). Чаще абсцесс в этой области возникает в возрасте от 20 до 40 лет, особенно у мужчин.
Причиной анального абсцесса, как правило, является воспаление мелких желез в анальном канале, так называемые проктодиальные железы. Причиной является раздражения слизистой оболочки анального канала частыми походами в туалет или очень жесткой туалетной бумагой, вследствие, бактерии легко проникают через раздраженные участки в организм и вызывают инфекцию проктодиальных желез.
Воспалительный отек засоряет протоки желез, поэтому гной не может стекать. Если давление в проктодиальных железах становиться слишком большим, гной может распространяться в окружающие ткани и вызвать болезненный абсцесс на ягодицах.
В большинстве случаев абсцессы возникает вследствие бактерий, которые проникают в организм через крошечные повреждения на коже и вызывают воспалений процесс.
Ответственные за абсцесс бактерии, как правило, являются:
- Стафилококки (особенно золотистый стафилококк);
- Стрептококки;
- Кишечная палочка.
Как только патогены вторгаются в организм, их встречают лейкоциты (белые кровяные клетки, стражи иммунной системы). Во время защитной реакции образуется гной, состоящий из мертвой ткани, бактерий и лейкоцитов. Затем тело строит вокруг мешка-гноя капсулу соединительной ткани, чтобы предотвратить дальнейшее распространение абсцесса.
Патогены вторгаются в организм:
- через различные ссадины на колене;
- через различные бытовые порезы (например при бритье);
- при бактериальном воспаление зубов (например, при кариесе).
При анальном абсцессе причиной попадания инфекции является раздраженная слизистая оболочка в области анального канала — например, из-за частых походов в туалет или очень жесткой туалетной бумаги.
У женщин, в период лактации также может воспалится молочная железа. Это так называемый пуэрперальный мастит, он как правило безвредный и при соответствующем лечении быстро исчезает. Однако, если воспаление молочной железы продолжает прогрессировать, в самом неблагоприятном случае может образоваться абсцесс груди.
Хорошая новость: болезненный гнойник редко возникает вследствие мелких травм и трещинок. В основном абсцессы возникают только тогда, когда бактерии проникают в организм через серьезные раны и порезы и, кроме того, только тогда, когда бактериям создаются все благоприятные условия.
Факторами, способствующими развитию абсцесса, являются:
- сахарный диабет;
- хронические воспалительные заболевания кишечника (например, язвенный колит и болезнь Крона);
- заболевания, поражающие кожу (псориаз или атопический дерматит);
- необработанные или плохо обработанные раны;
- плотно прилегающая и натирающая одежда;
Если абсцесс рецидивирует, в редких случаях может возникнуть врожденный или приобретенный иммунодефицит. Чаще всего причиной является постоянное ношение плотной прилегающей одежды и отсутствия личной гигиены — особенно при рецидивирующих абсцессах в области гениталий.
Абсцесс может возникнуть и после уколов. Так называемый постинъекционный абсцесс (одно из осложнений уколов, прививок, постановки капельниц, при котором в мягких подкожных тканях происходит нагноение), при несоблюдение правил асептики.
Из-за высоких правил гигиены в медицинских учреждениях и врачебных кабинетах эти абсцессы сегодня практически не встречаются. Данный вид нагноения часто возникают у наркоманов или у спортсменов, которые самостоятельно делают инъекции.
Бактерии не всегда являются причиной абсцесса. Хронические воспалительные заболевания, такие как болезнь Крона или туберкулез, также могут привести к абсцессам. Из этих так называемых «холодных абсцессов» в основном затрагиваются внутренние органы. В отличие от абсцессов, вызванных непосредственно бактериями, «холодные абсцессы» едва ли содержат гной.
Первым признаком поверхностного абсцесса является неопределенное чувство давления и боли под кожей. В дальнейшем, симптомы увеличиваются, и появляются классические признаки воспаления (боль, покраснение кожи, озноб и повышенная температуры тела).
Типичные симптомы поражения мягких участков ткани:
Иногда начальная стадия гнойника может иметь бело-желтоватый цвет, похожей на большой прыщ. Однако, отличительной чертой является гораздо более сильный красноватый окрас, чем у обычных прыщей. Отек и гнойные пустулы также выглядят значительно больше.
Абсцесс также может находиться под кожей. О нагноение можно только предполагать.
В результате воспалений под кожей гнойники, как правило, крайне болезненны – особенно при движениях или прикосновениях. При абсцессе на ягодице, пострадавшим будет очень больно садится. Иногда боль бывает пульсирующей.
В случае распространения возбудителя по лимфатическим узлам, возникает так называемый нокардиоз кожно-лимфатический (воспаление лимфатических сосудов).
Тем не менее, подкожные абсцессы не всегда связаны с болью – в некоторых случаях лихорадка является единственным заметным симптомом.
Если абсцесс находится непосредственно под кожей, длительной диагностики не требуется. Поверхностные абсцессы врач выявляет по типичным признакам воспаления. При поверхностном гнойнике диагностика нужна, чтобы выявить возбудитель воспаления – и, следовательно, абсцесс, для этого проводят исследование гнойного мазка.
Глубокие абсцессы не могут быть распознаны или выявлены при наружном обследовании. Например, если абсцесс образовался в почках или в легких, врач сможет распознать и дифференцировать ее от других заболеваний только с помощью методов визуализационной диагностики. К ним относятся:
- ультразвуковое исследование (УЗИ);
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ).
В дополнение к визуализационной диагностики абсцесса берут общий анализы крови. Врач исследует кровь на наличие признаков воспаления и антител ответственных за воспаление.
Увеличение количества лейкоцитов и повышение эозинофилов, увеличение концентрации С-реактивного белка в крови являются дополнительными признаками абсцесса.
- Абсцесс — представляет собой скопление гноя в органах или тканях, образованных в результате воспалительного процесса. Абсцессы, в отличие от фурункулов, могут возникать у человека в любом месте тела и органа.
- Эмпиема — значительное скопление гноя внутри полого органа, например, в желчном пузыре или печени при воспалении желчного пузыря.
- Фурункул (чирей) — острое гнойно-некротическое воспаление волосяного фолликула. Следовательно, чирей может появляться только на волосатых участках тела, обычно на лице, шее, подмышках и в интимных местах.
- Карбункул — возникает вследствие слияния нескольких фурункулов в большой гнойник.
- Киста — является преимущественно доброкачественной инкапсулированной полостью в органе или ткани, которая может быть заполнена различными веществами, преимущественно, слизистым и водянистым содержимым.
Единственным эффективным методом лечения является удаление гнойника. По этой причине врачи полагаются на хирургическое лечение, причем слово «операция» при поверхностных абсцессах звучит уж слишком дико — хирургу достаточно сделать небольшой разрез, чтобы открыть абсцесс, высосать гной и удалить частички воспаленной ткани.
- Например, если гной находится под кожей, врач сначала локально обезболивает пораженный участок.
- Затем делается небольшой срез участка, где наиболее сильно выступает гнойник.
- Затем, выкачивают гной, удаляется воспаленная ткань и промывается рана.
- Чтобы оставшиеся возбудители не спровоцировали рецидив заболевания, рану не зашивают.
- После лечения необходимо регулярно чистить и менять повязки.
Очень важно: не пытайтесь вырезать или проколоть абсцесс самостоятельно! Если вы слишком сильно надавите на абсцесс, патогены попадут в кровоток и воспаление распространяется. В очень редких случаях такое «врачевание» может привести к опасному для жизни осложнению, как заражение крови (сепсис).
Домашние средства, антибиотики (Цефалексин, Амоксициллин) или мази (Илон К, Тридерм) могут помочь в лучшем случае на ранних стадиях и при очень маленьких гнойниках. Причина: абсцессы инкапсулируются (создают защитную оболочку). В результате активные ингредиенты мазей и прочих средств не проникают в полость абсцесса и не могут бороться с патогеном.
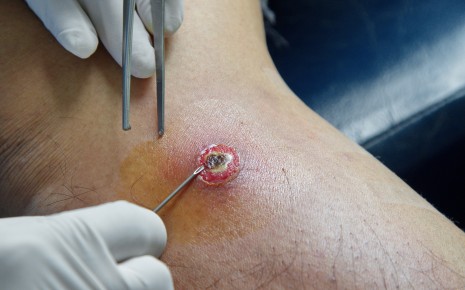
Каким будет прогноз абсцесса, прежде всего зависит от:
- размеров гнойника,
- местоположение;
- лечения.
При неправильном лечении абсцесса существует риск того, что в ране останутся патогены, и абсцесс рецидивирует. Поэтому, чтобы избежать осложнений, не пытайтесь вскрыть абсцесс самостоятельно.
При своевременном лечении врачом прогноз благоприятный, абсцессы заживают без проблем. В зависимости от размера полости абсцесса для полного выздоровления может потребоваться несколько недель.
Важно ежедневно чистить открытую рану и менять повязку. После хирургического удаления анального абсцесса сидячие ванны могут ускорить процесс заживления — особенно следует уделять больше внимания гигиене после акта дефекации.
источник
Абсцесс – гнойное воспаление тканей, приводящее к их расплавлению с образованием полости. Процесс может развиваться в любых локализациях: подкожной клетчатке, костях, мышцах, органах и других тканях.
Абсцессы чаще всего являются осложнением каких-либо инфекционных процессов (например, гнойного артрита, воспаления легких, ангины), но могут возникать и первично.
Причиной возникновения такого воспаления является попадание патогенных микроорганизмов в ткани извне (через повреждения кожи или слизистой оболочки) или из очага инфекции в организме.
Абсцесс отграничивается от здоровых тканей защитной капсулой, что не дает воспалению распространяться (этим он отличается от флегмоны). Следует отличать абсцессы и от эмпиемы (скопления гноя в полостях тела и полых органах).
В зависимости от локализации, различают следующие виды абсцессов:
- поверхностные (в подкожно-жировой клетчатке);
- глубокие (в глубоких тканях, органах и полостях).
Пути проникновения инфекционного возбудителя могут быть:
- экзогенными (микроорганизм проникает извне – при травмах, ссадинах);
- эндогенными (инфекция распространяется из другого очага в организма – например, при гнойном артрите).
Чаще возбудителями инфекции при абсцессах являются стрептококки, стафилококки, кишечная палочка, протей и другие. Возможно наличие смешанной микрофлоры. Из атипичных микроорганизмов выявляют анаэробов, клостридий, бактероидов.
В ряде случаев гной, который получен при вскрытии абсцесса, не выявляет наличия микроорганизмов. Часто это говорит об атипичном возбудителе, который не растет на обычных питательных средах. Также отсутствие роста возможно на фоне использования антибактериальной терапии.
Пути проникновения микробов и развития абсцессов многочисленны: повреждения кожи (микротравмы), распространение инфекции от первичного очага (инфекционного артрита), нагноение гематомы, кисты, погрешности при введении лекарственных препаратов и выполнении хирургических манипуляций. Например, при введении концентрированных растворов лекарственных препаратов, вакцин и анатоксинов может возникнуть асептический некроз с последующим инфицированием и образованием абсцесса.
При абсцессах любой этиологии пораженные ткани подвергаются гнойному расплавлению с образованием полости. Характерной особенностью абсцесса, отличающей его от других видов воспаления (эмпиемы, флегмоны) является наличие капсулы (пиогенной мембраны) – внутренней стенки гнойной полости, отграничивающей воспаление от здоровых тканей (нормальная защитная реакция организма). Капсула образована грануляционной тканью, она не дает гнойно-некротическому процессу распространяться, и продуцирует экссудат.
Исходом абсцессов может быть их самостоятельное вскрытие. При этом поверхностно расположенные абсцессы, как правило, открываются на поверхности кожи (при абсцессах в подкожной клетчатке, парапроктите, мастите). Если процесс локализуется глубоко, то он может прорываться в закрытые полости (полость сустава, брюшную, грудную), в просвет полых органов (органы желудочно-кишечного тракта, бронхи, мочевой пузырь и другие).
Как правило, после вскрытия абсцесса самочувствие больного несколько улучшается, температура может снижаться, уменьшаются воспалительные изменения в анализах. При хорошем иммунном ответе инфекционный процесс на этом может завершаться: полость абсцесса уменьшается в размерах, спадается и образуется рубец. Если полость опорожнилась не полностью, то процесс может стать хроническим с образованием свища. Прорыв абсцесса в закрытую полость может вести к образованию нового очага воспаления (перитонит, плеврит, менингит и прочие).
Независимо от локализации, все абсцессы характеризуются следующими симптомами:
- симптомы интоксикации: повышение температуры от субфебрильных цифр до 40° и выше, слабость и общее недомогание, озноб, отсутствие аппетита, тошнота и рвота (особенно у детей), головные, мышечные и суставные боли;
- при поверхностном расположении абсцессов: покраснение кожи и отек над местом абсцесса, боль при пальпации и при движениях (если абсцесс расположен вблизи сустава, в мышечной ткани);
- нарушение функции соответствующего органа или части тела (например, затруднение движений при расположении абсцесса в мышечной ткани, одышка при абсцессах легких).
Для поверхностно расположенных абсцессов характерны наиболее яркие местные симптомы: покраснение кожи над местом воспаления, отек, боль, местное повышение температуры, нарушение функции (если абсцесс находится, например, в области мышцы). При пальпации может определяться флюктуация (свидетельствует о наличии жидкости внутри полости).
Глубокие абсцессы могут проявлять себя только симптомами интоксикации. Поэтому большое значение в их выявлении имеют инструментальные методы исследования и пункция. Симптомы глубоких абсцессов могут различаться, в зависимости от его размеров, локализации и этиологии.
Рассмотрим наиболее часто встречающиеся из них:
- Внутрикостный абсцесс (абсцесс Броди). Представляет собой участок омертвения губчатого вещества кости, который подвергается гнойному расплавлению. Обычно локализуется в большеберцовой кости. Вызывается чаще стафилококком. Может возникать при гнойных артритах коленного сустава. Проявляется нерезкой болезненностью при надавливании, болью (чаще после физической нагрузки или при перемене погоды, характерны ночные боли). Симптомы интоксикации обычно отсутствуют. Процесс может длиться годами с периодами временного улучшения. При этом в костной ткани образуется полость, заполненная гнойной жидкостью.
- Абсцесс легкого. Чаще возникает при пневмониях, попадании инородных тел, заболеваниях желудочно-кишечного тракта. Может проявляться возникновением одышки, ослаблением дыхания над очагом воспаления, при прорыве абсцесса возникает кашель с отхождением большого количества гнойной мокроты. Дифференцируют процесс с пневмонией. При хронических абсцессах характерно чередование периодов обострения симптомов и ремиссии.
- Абсцесс печени. Обычно возникает при заболеваниях желудочно-кишечного тракта. Характерные признаки обычно отсутствуют. В ряде случаев может возникать желтуха, болезненность в области печени, чувство тяжести в правом подреберье.
- Абсцессы мозга чаще формируются при инфекционных заболеваниях носа и околоносовых пазух, воспалениях уха, остеомиелите костей черепа и ряде других состояний. Для них характерно появление очаговых симптомов поражения мозга (судороги, нарушения координации, парезы) на фоне интоксикации.
- Абсцессы в брюшной полости (межкишечные, поддиафрагмальные, Дугласова пространства) возникают чаще при заболеваниях желудочно-кишечного тракта, травмах. Характерна яркая симптоматика в виде болей в животе, симптомов интоксикации, иногда возможно прощупать воспалительный инфильтрат (уплотнение) над местом образования абсцесса. Поддиафрагмальный абсцесс – это скопления гноя под диафрагмой. Он отличается тем, что его невозможно выявить пальпаторно (при надавливании на живот).
- Абсцесс предстательной железы чаще возникает при острых простатитах. Характерны боли в промежности и области прямой кишки, возможны болезненность при мочеиспускании и дефекации.
- Холодный абсцесс. Для него характерно скопление гноя в ограниченном пространстве. Обычно они бывают небольших размеров. Часто отсутствует температура и другие симптомы интоксикации. Холодные абсцессы характерны для пациентов, страдающих иммуннодефицитными состояниями, при туберкулезе или актиномикозе.
- Натечный абсцесс. Представляет собой ограниченное скопление гноя, не сопровождающееся воспалительной реакцией. При этом процесс может распространяться по межтканевым промежуткам на длительные расстояния. Встречается при костно-суставном туберкулезе.
При хронических формах абсцессов острые воспалительные симптомы могут практически полностью исчезать. В ряде случаев сохраняются лишь небольшая припухлость, умеренная болезненность при пальпации и флюктуация.
Как правило, поверхностно расположенные абсцессы выявить не сложно по характерным внешним признакам. Глубокие и хронические процессы приходится диагностировать с помощью инструментальных и лабораторных методов исследования.
- Лабораторные исследования. В общем и биохимическом анализах крови отмечаются воспалительные сдвиги: повышение количества лейкоцитов, сдвиг формулы «влево», ускорение СОЭ, степень которых зависит от распространенности и выраженности процесса. Характерны также воспалительные изменения в биохимических анализах (сдвиги в белковых фракциях, повышение С-реактивного белка и другие).
- Инструментальные методы исследования:
- Рентгенография. Проводится для выявления характерных признаков артрита, а также внутрикостных (полость, окруженная зоной склероза) и поддиафрагмальных абсцессов, абсцессов легкого (участок затемнения, на поздних стадиях – с уровнем жидкости, при хроническом процессе – секвестры и плевральные сращения).
- Ультразвуковое исследование. Используется для диагностики абсцессов в брюшной полости и печени
- Компьютерная томография. Носит вспомогательный характер для диагностики артрита, выявления поддиафрагмальных абсцессов, абсцессов головного мозга, легких и печени.
- Эхоэнцефалография (ЭхоЭГ), электроэнцефалография (ЭЭГ), пневмоэнцефало- и вентрикулография, ангиография и люмбальная пункция используются для выявления абсцессов головного мозга.
- Лапароскопия, ангиогепатография и сканирование могут использоваться в качестве вспомогательных методов для выявления абсцессов печени.
- Пункция абсцесса и посев содержимого на питательные среды для выявления возбудителя и определения его чувствительности к антибактериальным препаратам проводится во всех случаях.
Основой успешного лечения абсцессов является своевременное их выявление. Поэтому при появлении любых симптомов острого инфекционного заболевания следует немедленно обращаться к специалисту.
Основными принципами лечения абсцессов являются:
- Терапия всегда в стационаре. По возможности – в условиях многопрофильной клиники с обширными терапевтическими и диагностическими возможностями. Обычно лечение проводится в отделении неотложной гнойной хирургии. Исключением могут являться небольшие поверхностно расположенные абсцессы, которые можно вскрывать и лечить амбулаторно (в поликлинике).
- Обязательным этапом терапии является хирургическое вскрытие и дренирование абсцесса. Методы могут быть различными, например, при лечении абсцессов брюшной полости – дренирование и пункция под контролем УЗИ. Если абсцесс располагается в паренхиматозном органе (например, печени или легком), то его просто пунктируют, аспирируют гной, а внутрь вводят раствор антибиотиков. В ряде случаев, например, при хроническом абсцессе, проводят радикальную операцию с удалением части органа.
- Медикаментозная терапия. Включает обязательное использование антибактериальных препаратов (капсула абсцесса несколько затрудняет их проникновение в полость), а также симптоматическую терапию (инфузионная терапия, обезболивающие, жаропонижающие и другие средства), витамины, иммуномодуляторы. Показано сбалансированное питание, постельный или полупостельный режим и покой.
- На этапе выздоровления возможна лечебная физкультура, физиотерапевтические процедуры, санаторно-курортное лечение (с учетом этиологии и локализации процесса).
Прогноз в основном благоприятный при своевременном лечении небольших, поверхностно расположенных абсцессов. При наличии факторов риска (сахарный диабет, курение, алкоголизм, туберкулез, иммуннодефицитные состояния и другие) прогноз может утяжеляться. В этом случае возможен переход процесса в хроническую стадию, возникновение других осложнений (например, генерализация инфекции – сепсис).
источник
Абсцесс — это гнойные воспалительные процессы в организме, которые поражают мягкие ткани, кожу и подкожную клетчатку, внутренние органы, кости, хрящи, суставы, мышечные волокна и другие части тела. При появлении болезни формируется гнойная полость, в которой скапливается гной. Если своевременно не предпринять мер по устранению гнойника, жидкость распространяется по всему организму. Заболевание возникает как самостоятельно без других патологий, так и в качестве осложнения при других нарушениях здоровья. Чаще всего становится следствием инфекций, травм и воспалений.
Нагноение по своим признакам напоминает острое воспаление тканей или органов. Характерные общие симптомы абсцесса:
- конкретная локализация болевого синдрома;
- локально повышенная температура тела;
- припухлость и покраснение кожи;
- засорения микрофлоры кишечника;
- нарушения работы внутренних органов;
- головные боли, слабость, недомогание;
- снижение аппетита;
- жидкий стул;
- тошнота и рвота;
- боль в горле;
- затруднения дыхания и глотания;
- повышение внутричерепного давления;
- бред, галлюцинации;
- кашель с мокротой.
Возбудителем болезни обычно становится гноеродный микроорганизм, который проник в полость внутренних органов и тканей. В чём причина появления гнойного воспаления в организме:
- инфекция стафилококка;
- инфекция стрептококка;
- кишечная палочка;
- патогенные микроорганизмы;
- синегнойные микроорганизмы;
- туберкулёзные бактерии;
- инфицирование через ссадины, уколы;
- травмы и ранения;
- обморожения, ожоги;
- оперативное вмешательство;
- открытые переломы;
- острые и хронические инфекции;
- некроз тканей;
- болезни желудочно-кишечного тракта;
- расстройства кровообращения;
- нарушения обмена веществ;
- аллергия на лекарства;
- гематомы;
- фурункулы;
- кисты.
Заболевание протекает в разных формах, в зависимости от локации поражения. Обычно нагноение происходит в двух формах:
- Острая. Возникает при операционных и травматических повреждениях, инфицировании, занесении патогенного микроорганизма в кровь. Гнойник образует полость с жидкостью, которую необходимо выкачать для выздоровления.
- Хроническая. Если при вскрытии гнойника была не полностью удалена жидкость, гной начинает распространяться на соседние области, что провоцирует формирование хронической стадии. Такая форма заболевания периодически рецидивирует после лечения.
Также существует две стадии развития патологии:
- Формирующаяся — начальная степень с острым или подострым течением.
- Созревающая — переход в стадию хронического течения симптомов.
Всего известно более 20 классификаций абсцесса, которые разделяют по причине возникновения, течению болезни и выраженности признаков, по локализации, степени осложнений и другим факторам.
- Асептические. Появляются при несоблюдении гигиенических норм или физическом повреждении без асептической обработки раны.
- Инфекционные. Возникают при попадании в организм стафилококка, стрептококка, протея, кишечной палочки.
- Поверхностные. Локализуются на поверхности кожи, легко устраняются после вскрытия гнойного нарыва.
- Глубокие. Формирование капсулы с гноем под кожей или на внутренних органах, что затрудняет диагностику и лечение, например, абсцесс малого таза.
- Метастатические. Формируются при наличии доброкачественных и злокачественных опухолях, а также при метастазах.
- Натёчные. Развиваются из холодной гнойной полости, из которой гной проникает в соединительные ткани через мышечные и нервные волокна, например, абсцесс лёгкого.
Нагноение может появиться в любом органе, мягких, твёрдых и соединительных тканях, а также на коже и в подкожном слое. Какие внутренние органы и ткани больше всего подвержены заболеванию:
- лёгкие, диафрагма и другие органы дыхания;
- органы малого таза и живота (печень, почки, кишечник, аппендикс);
- головной мозг;
- спинной мозг;
- кости, хрящи, суставы;
- подкожно-жировая клетчатка;
- мышцы и фасции;
- мышцы шеи;
- зубы и полость рта.
- Паратонзиллярный. Острое воспаление миндалин, что характерно для ангины.
- Заглоточный. Инфекционное поражение области за глоткой и лимфатических узлов.
- Окологлоточный. Поражает область среднего уха и глотки, может быть следствием паратонзиллярного вида.
Гнойные поражения требуют быстрого обследования, чтобы оперативно провести лечение. При поступлении больного в стационар, врач проводит исследования:
- лабораторный биохимический анализ крови на уровень лейкоцитов;
- лабораторный анализ мокроты для определения инфекции или воспаления;
- пункция гноя для выявления степени чувствительности к препаратам;
- рентген лёгких и других органов для визуализации зоны и объёма поражения;
- компьютерная томография для выявления локации поражения, если гной скопился в мягких и соединительных тканях;
- магнитно-резонансная томография для диагностики в случае, если остальные методы не дали точных результатов.
В сети клиник ЦМРТ проводятся самые достоверные анализы и исследования:
источник