Интраабдоминальный абсцесс более серьезная патология, и все же никакой необходимости в экстренной операции нет; лучше перевести ее в «полуплановую». Большинство абсцессов, возникающих при болезни Крона, могут быть дренированы чрескожно. Затем пациент лечится антибиотиками, стероидами, поддерживающим парентеральным и энтеральным питанием, что обеспечивает разрешение острой фазы перед резекцией вовлеченной кишки — источника инфекции. Множественные абсцессы, которые не удается дренировать перкутанно, должны быть вскрыты и дренированы путем лапаротомии: вовлеченный сегмент кишки следует резецировать. Каким образом завершить операцию — анастомозом или выведением концов кишки в виде двуствольной стомы, зависит от состояния пациента, его брюшной полости и кишечника.
Клостридиальный колит не относят к воспалительным заболеваниям кишечника, это все же острый колит. При чрезмерном, а равно недостаточном использовании антибактериальных средств терапевтами и хирургами колит, вызванный Clostridium difficile (CDC), является частой проблемой у стационарных больных. CDC классически проявляется диареей и болями в животе, возникающими вслед за курсом антибиотиков, при обычных факторах риска (возраст старше 65 лет, использование цефалоспорина, антибиотиков широкого спектра действия, продолжительное пребывание в стационаре и длительность курса антибиотикотепии более 7 дней). Фактически большинство антибиотиков несут в себе высокую степень риска CDC, но колит может развиться даже после однократной дозы. Трагедия заключается в том, что пациенты могут погибать от CDC после назначения антибиотиков по сомнительным показаниям. Клинические проявления CDC достаточно широки — от диареи средней тяжести до перфорации толстой кишки. «Золотым стандартом» диагностики в этом случае является определение цитотоксина в стуле, в частности токсина В; однако результаты исследования могут быть получены только через 1—3 дня, поэтому часто используется тест латекс-агглютинации. При этом ответ может быть получен быстрее, но тест менее чувствительный. Отличным диагностическим приемом является фибросигмоидоскопия, выявляющая псевдомембранозные изъязвления; она может быть выполнена непосредственно у постели больного. Лечение CDC преимущественно медикаментозное: прием per os метронидазола или ванкомицина, а если пероральный прием невозможен, — внутривенное введение метронидазола. Такое лечение очень эффективно у большинства больных с минимальной потребностью в хирургическом лечении, общепринятыми показаниями к лапаротомии служат системное ухудшение состояния больного и признаки перитонита, несмотря на оптимальную лекарственную терапию.
В другой подгруппе больных с клостридиальным колитом с самого начала наблюдается картина острого живота на фоне общего тяжелого состояния, что ведет к ненужной лапаротомии, при которой обнаруживают жизнеспособный и неперфорированный кишечник. Помните, что у любого пациента, поступающего с картиной острого живота и указанием на курс антибиотиков в недавнем прошлом, но без абсолютных показаний к немедленной лапаротомии (например, свободный газ в животе, наличие CDC должно быть исключено. Своевременный диагноз CDC с помощью сигмоидоскопии и(или) КТ, показывающей диффузное утолщение стенки растяжение толстой кишки, позволит начать адекватное медикаментозное лечение и избавить тяжелого больного от ненужной и рискованной операции.
Во время вмешательства по поводу быстротечного клостридиального колита, который не удалось купировать консервативными средствами, толстая кишка выглядит серой, с резко истонченной стенкой; могут выявляться «прикрытые» мини-перфорации. Несомненно, когда толстая кишка нежизнеспособна или с перфорациями, субтотальная колэктомия является операцией выбора.
Целесообразно также вмешательство при быстротечном клостридиальным колитом, не поддающемся медикаментозному лечению (хотя это и не вполне доказано). Но неясно, показана ли субтотальная колэктомия при эксплораторной лапаротомии по поводу острого живота у пациента в тяжелом состоянии, когда неожиданной находкой в животе становится нераспознанный CDC. Представляется, что формирование любого кишечного анастомоза при операции по поводу CDC противопоказано; подвздошную кишку выводят в виде илеостомы, а прямую закрывают по типу операции Хартманна.
источник
Болезнь Крона (региональный энтерит, гранулематозный илеит или колит) — это гранулематозное воспаление пищеварительного тракта неизвестной этиологии с преимущественной локализацией в терминальном отделе подвздошной кишки.
О лечении болезни Крона можно прочитать в статье «Как лечить болезнь Крона?»
Заболевание описано B.B. Crohn и G.D. Oppenheimer в 1932 году. Неспецифическое воспаление возникает в подслизистой основе и распространяется в дальнейшем на слизистую оболочку и всю стенку кишки. Воспалительный процесс носит сегментарный характер — пораженные сегменты чередуются с непораженными.
В зависимости от локализации патологического процесса различают два типа болезни Крона:
- поражение ограничено одним сегментом тонкой кишки;
- поражена илеоцекальная область;
- поражение ограничено сегментом толстой кишки.
- поражаются сегменты как тонкой, так и толстой кишки;
- имеется сочетание поражения кишечника с желудком, пищеводом или слизистой оболочкой полости рта,
- возможно и гранулематозное воспаление червеобразного отростка (аппендикса).
Причина болезни неизвестна. В разное время выдвигалось несколько гипотез, в том числе иммунологическая и инфекционная. Предполагалась роль вирусов, хламидий и бактерий, особенно микоббактерий.
Наблюдения показывают, что определенную роль в увеличении частоты болезни Крона играют пищевые добавки и недостаток клетчатки в продуктах.
Однако ни одна из этих гипотез не доказана. Семейная предрасположенность к заболеванию наблюдается приблизительно у 20 % больных, что позволяет предполагать влияние генетических факторов.
Гранулемы состоят из скоплений лимфоцитов, в центре которых можно обнаружить единичные гигантские клетки типа Пирогова-Лангханса. В отличие от туберкулезных гранулем при болезни Крона никогда не образуются очаги казеозного некроза.
Инфильтрация распространяется как на слизистую, так и на серозную оболочку кишечной стенки. В результате кишечная стенка становится плотной, слизистая оболочка приобретает рельеф, не ее поверхности образуются множественные эрозии и язвы наподобие трещин, пронизывающие всю кишечную стенку. Иногда язвы перфорируют, что приводит к формированию межкишечных свищей. Рубцовые изменения стенки могут приводить к сужению просвета кишки, развитию частичной и даже полной кишечной непроходимости.
Рельеф слизистой оболочки нередко приобретает своеобразный вид булыжной мостовой за счет инфильтрации стенки кишки лимфоидными клетками и пересечения ее глубокими трещинами и линейными язвами.
Главная особенность гистологической картины болезни Крона — типичное трансмуральное поражение стенки кишечника. Воспаление может распространяться на серозную оболочку и соседние ткани и органы, формируя свищи и спайки.
Другая характерная особенность болезни — формирование неказеозных саркоидоподобных эпителиоидных гранулем с клетками Пирогова-Лангханса.
Гранулемы находят приблизительно в 30-40 % при гистологическом исследовании биопсийного материала. При исследовании операционного материала гранулемы обнаруживаются гораздо чаще, в том числе и в лимфатических узлах брыжейки.
Присутствие гранулем характерно для болезни Крона, но их отсутствие не дает оснований для ее исключения. Гистологическое исследование позволяет видеть выраженную инфильтрацию собственной пластинки слизистой оболочки и подслизистой основы лимфоидными клетками, толстостенные сосуды с явлениями васкулита.
В процесс может вовлекаться брыжейка, которая становится отечной и утолщенной. Лимфатические узлы брыжейки увеличиваются и содержат большое количество воспалительных клеток, свидетельствующих о хроническом воспалении. Трансмуральное воспаление, глубокие язвы, отек и фиброзные изменения стенки кишки создают условия для нарушения проходимости, свищей и абсцессов.
Пораженные сегменты тонкой кишки резко отграничены от смежных нормальных кишечных петель, соответствуя понятию «регионарный энтерит».
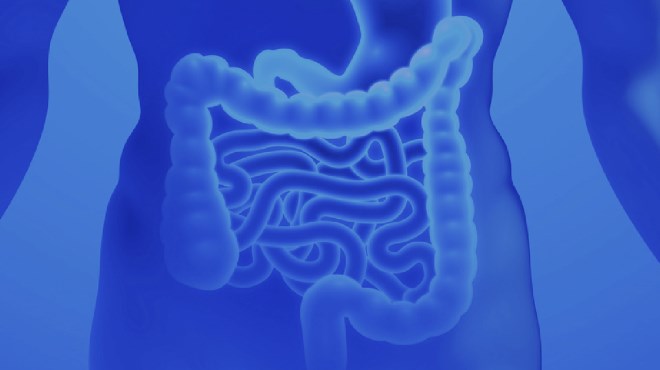
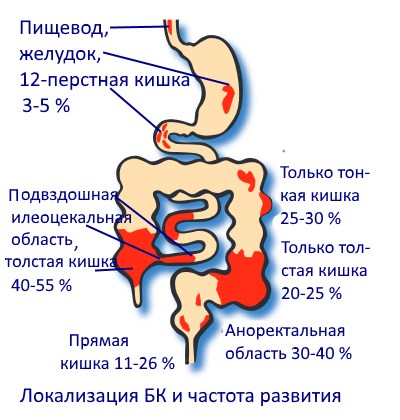
Патологический процесс при болезни Крона чаще всего находится в терминальном отделе тонкой кишки (илеоцекальная область) хотя может располагаться в любом отделе пищеварительного тракта — от ротовой полости до заднего прохода.
Изолированное поражение подвздошной кишки наблюдается приблизительно в 35 % случаев, подвздошной и толстой кишок — в 45 %; болезнь Крона толстой кишки наблюдается приблизительно в 20 %.
Изолированное поражение аноректальной области наблюдается только у 3 % больных.
Проявления заболевания Крона зависят от того, в какой части кишечника развивается воспалительный процесс, от его остроты.
Общие симптомы, которые характерны для всех видов болезни Крона:
- диарея;
- боли в животе;
- лихорадка;
- потеря веса;
- анальная трещина.
Понос характерен для всех пациентов, но он может быть разным.
В разгаре заболевания наиболее типичны упорные поносы (стул 2-3 раза в сутки, обильный, полуоформленный, реже жидкий, водянистый).
При поражении подвздошной кишки нарушается всасывание желчных солей, что вызывает повышенную секрецию ионов и воды в толстой кишке и приводит к хологенной диарее.
Если поражается более 100 см подвздошной кишки, то развивается стеаторея. У некоторых больных могут возникать миазмы (ложные позывы к дефекации), но в отличие от язвенного колита крови в кале может не быть.
- Чаще всего болит правая нижняя часть живота, боли возникают сразу после приема пищи.
- При нарушениях проходимости боли сильные, схваткообразные.
- На формирование абсцесса (нарыва) указывает постоянная боль с лихорадкой и повышением лейкоцитов в крови.
Эти проявления являются характерными для воспалительного заболевания кишечника. Высокая температура свидетельствует об обострении процесса, формировании абсцесса.
Этот признак может быть очень выраженным, вплоть до крайнего истощения организма, общей слабости, резкого снижения веса, уменьшения активности физиологических процессов.
Осмотр области заднего прохода и прямой кишки часто выявляет
Иногда трещина заднего прохода и парапроктит могут предшествовать болезни Крона или быть основным ее проявлением. В этом случае консервативное лечение этих проявлений не приносит никакого положительного результата. Поэтому каждый случай упорного течения свища или анальной трещины прямой кишки должен быть проверен на наличие у пациента болезни Крона, в том числе и в другом отделе кишечника.
Болезнь Крона, поражающая кишечник, имеет следующие формы:
- острый илеит (илеотифлит);
- еюноилеит с синдромом тонкокишечной непроходимости;
- хронический еюноилеит с синдромом нарушенного всасывания;
- гранулематозный колит;
- гранулематозный проктит.
При возникновении острого воспаления симптомы похожи на обострение аппендицита.
Резкая боль справа внизу живота, повышение температуры. При лапаротомии обнаруживают воспаление отдела подвздошной кишки.
При наличии перфорации или некроза кишки удаляют ее часть. В остальных случаях производят ревизию всего кишечника и инфильтрацию брыжейки тонкой кишки раствором новокаина с антибиотиком.
Болезнь Крона может протекать длительное время с неопределенными болями в животе и внекишечными симптомами (эпизоды беспричинной лихорадки, боли в суставах, узловатая эритема и др.). Заболевание может оставаться неустановленным много лет . Если оно начинается в детстве, то ребенок отстает в физическом и сексуальном развитии.
С течением времени по мере нарастания кишечной непроходимости появляются приступы боли, чаще в правой подвздошной области (справа внизу живота), рвота, вздутие живота, громкое урчание и звуки переливания жидкости, задержка стула и газов.
На брюшной стенке появляется видимая на глаз перистальтика в форме периодически поднимающихся «валов».
Хронический еюноилеит с синдромом нарушенного всасывания проявляется симптомами нарушения всасывания кишечника:
- часто повторяющаяся диарея;
- анемия (понижение гемоглобина в крови);
- понижение белка в крови (гипопротеинемия);
- отеки;
- лихорадка.
Сила болей и выраженность лихорадки зависят от степени воспаления и непроходимости кишки.
При этом виде заболевания проявляются такие признаки, как:
- боли в животе;
- лихорадка;
- неоформленный стул;
- слизь в кале;
- кровь в кале.
Основными проявлениями являются:
- длительно не заживающие трещины заднего прохода;
- свищи заднего прохода.
Если воспаление поражает только толстую кишку, то симптомы при гранулематозном колите и проктите могут ничем не отличаться от язвенного колита.
Обычно это заболевание проявляется приступом острого аппендицита. Симптомы отличаются от аппендицита меньшей остротой и иногда образованием плотного инфильтрата внизу справа в животе.
Довольно часто это заболевание проявляет себя симптомами, которые, кажется, не имеют никакого отношения к воспалению кишечника. Условно все проявления можно разделить на три группы.
- поражением суставов (артритами),
- воспалительным заболеванием глаз (эписклеритом),
- стоматитом (воспаление слизистой полости рта),
- воспаление кожных и подкожных сосудов (узловатой эритемой),
- поражением кожи (гангренозной пиодермией).
Эти же симптомы могут сопровождать язвенный колит.
Эти заболевания связаны с состоянием кишечника и не требуют отдельного лечения.
Иногда внекишечные проявления являются первыми признаками болезни Крона и язвенного колита.
К этой группе относится такое развитие болезни Крона, когда помимо кишечника поражаются другие органы и системы. Например,
- поражение позвоночника (анколозирующий спондилит и сакроилеит),
- воспаление различных частей сосудистой оболочки глаза (увеит),
- воспаление желчных протоков (холангит).
В этом случае необходимо специальное лечение пораженных органов и систем.
Как описывалось выше поражение тонкой кишки при болезни Крона вызывает нарушение процессов всасывания. Это приводит к развитию таких заболеваний, как:
- мочекаменная болезнь;
- желчнокаменная болезнь;
- анемия;
- нарушения свертывания крови.
Кроме того, может развиться гидронефроз в результате сдавления мочеиспускательного канала и мочевыводящих путей инфильтратами в малом тазе и забрюшинном пространстве.
| Связанные с активностью процесса | Артриты, остеопороз, конъюнктивиты, эписклериты, ириты, афтозные язвы, узловатая эритема, гангренозная пиодермия |
|---|---|
| Не связанные с активностью процесса | Артралгия, сакроилеит, анкилозирующий спондилит, остеомаляция, мальдигестия, желчнокаменная болезнь, жировая дистрофия печени, первичный склерозирующий холангит, мочекаменная болезнь, стриктуры мочеточника, правосторонний гидронефроз, амилоидоз |
Среди осложнений болезни Крона следует назвать
- обструкцию тонкой кишки,
- абсцессы в брюшной полости, полости малого таза и седалищно-прямокишечной области,
- свищи,
- синдром короткой кишки,
- перфорацию,
- массивное кровотечение из прямой кишки,
- колоректальный рак.
Полностью излечиться от хронической формы болезни Крона невозможно. Даже удаление части кишки не дает гарантии полного излечения.
Считается, что довольно высок риск заболевания раком у больных БК. И отечественные и зарубежные медики не имеют на этот счет определенного мнения.
Некоторые исследователи приводят данные о высокой частоте развития рака у больных болезнью Крона.
Однако большинство медиков утверждает, что если такая статистика и есть, то процент таких случаев очень невысок по сравнения с общей статикой развития рака среди населения, и продолжительность жизни при болезни Крона обычно не снижается.
При постановке диагноза следует исключить ряд заболеваний, симптомы и результаты обследования которых похожи на БК:
Правильный диагноз обычно устанавливается во время лапаротомии, рентгенологическом исследовании, ирригоскопии.
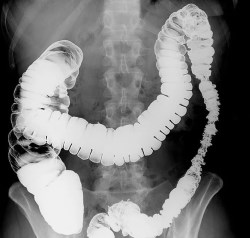
- I стадия (ранние изменения). Характерными признаками являются утолщение и выпрямление стенок из-за отека; наличие множественных поверхностных язв диаметром 0,1-0,2 см, окруженных воспалительным валом, неровность, местами нечеткость стенки кишки, эластичность стенки сохраняется.
- II стадия (промежуточные изменения). Кишечная стенка значительно утолщена, ширина просвета кишки в пределах нормы, наблюдаются изъязвления, ригидность брыжеечного края, нодулярные дефекты диаметром менее 1 см.
- III стадия (выраженные изменения). При прогрессировании процесса ведущим рентгенологическим симптомом становится сужение пораженного участка кишки, который приобретает вид шнура. Нередко обнаруживают характерные спикулоподобные (напоминающие иглы) выступы. Важным признаком является укорочение пораженных участков тонкой и толстой кишки, стенки утолщены и ригидны.
В последние годы для постановки диагноза болезни Крона чаще используется мультидетекторная КТ (компьютерная томография) и МРТ (магнитно-резонансная томография). Эти методы позволяют визуализировать все отделы кишечника.
Новая парадигма обследования пациентов включает его безопасность как очень важный аспект при оценке роли любого диагностического метода. МРТ в отличие от КТ не подвергает организм человека воздействию ионизирующего излучения, поэтому является предпочтительным методом для оценки заболевания тонкого кишечника, особенно у молодых людей.
Для осмотра толстой кишки и терминального отдела подвздошной кишки протяженностью от 10 до 30 см применяют колоноскопию.
Иногда диагноз Болезнь Крона записывается врачами с помощью Монреальской классификации. В этом случае он выглядит следующим образом:
Ниже приведена таблица данных обозначений.
| Возраст постановки диагноза | А1-моложе 16 лет, А2-от 17 до 40 лет, А3-старше 40 лет |
| Локализация | L1-в подвздошной кишке L2- в толстой кишке, L3-в подвздошной и толстой кишке, L4-изолированное поражение верхних отделов ЖКТ |
| Характер поражения | В1-нестенозирующий, В2-стенозирующий, В3-пенетрирующий, р-модификатор, отражающий наличие изменений в перианальной области. |
Степень тяжести болезни Крона оценивается Индексом Активности БК (ИАБК).
- ИАБК больше 450 указывает на тяжелое течение заболевания;
- больше 150, но меньше 450 указывает на обострение;
- меньше 150 — на ремиссию.
| Показатель | Количество баллов | Коэффициент |
|---|---|---|
| Количество дефекаций с жидким или мягким стулом в течение 7 суток | 0-70 | х2 |
| Выраженность болей в животе в течение 7 суток | 0-21 | х6 |
| Самочувствие в течение 7 суток | 0-28 | х6 |
| количество внекишечных проявлений | 0-3 | х30 |
| Применение опиатов при диарее | 0-1 | х4 |
| Объемные образования в брюшной полости | 0-5 | х10 |
| Выраженность кровопотери: Ht мужчины — 47, женщины — 42 | — | 6 |
| Степень снижения массы тела | — | 1 |
Для симптоматической оценки активности воспалительного процесса при БК применяют индекс Беста.
источник
Это заболевание затрагивает всю пищеварительную трубку: от ротовой полости до анального отверстия. Обычно оно начинается в области подвздошной кишки и далее захватывает остальные отделы желудочно-кишечного тракта. Нередко дебют болезни Крона — острый илеит (воспаление подвздошной кишки) — принимают за аппендицит, так как их симптомы абсолютно идентичны.
Болеют, как правило, люди в возрасте 20–40 лет, но нередко заболевание начинается уже в детстве [1] . Мужчины и женщины сталкиваются с этой патологией одинаково часто.
При болезни Крона обычно чередуются периоды обострения и ремиссии, но нередко встречается и хроническое непрерывное течение. Тяжесть заболевания определяется не только тяжестью текущего положения (атаки), но и осложнениями, затрагивающими кишечник и другие органы.
Почему возникает болезнь и какие патогенетические механизмы лежат в ее основе, точно пока неизвестно. Специалисты не сомневаются, что первопричина болезни Крона — аутоиммунные изменения: состояние, при котором организм принимает собственные белки за чужеродные и начинает активно их уничтожать с помощью иммуноглобулинов и иммунокомпетентных клеток. Но собственно пусковые факторы остаются непонятными до сих пор. У кровных родственников пациентов, страдающих болезнью Крона, вероятность болезни Крона в 10 раз выше, чем в среднем по популяции [2]
Есть предположение, в развитии болезни имеет значение сниженное разнообразие кишечной микрофлоры (особенно анаэробных штаммов) у больных (дисбиоз).
В зависимости от того, насколько распространено и активно воспаление, комплексы симптомов могут быть разными.
Воспалительная (люминальная) форма болезни Крона довольно долго не формирует ярких симптомов. Сам процесс локализован в подслизистой оболочке кишечника, не слишком активен. Поначалу жалобы ограничиваются неясно выраженными болями в животе и общими проявлениями воспаления:
- повышенная температура (обычно около 37),
- головная боль,
- боль в суставах,
- в анализе крови – лейкоцитоз и повышение СОЭ.
На этом этапе болезнь обычно не диагностируется, и так может продолжаться много лет.
По мере того, как воспаление распространяется, присоединяются другие симптомы:
- приступообразные боли в животе,
- постоянные поносы,
- кровь в кале;
- признаки нарушения пищеварения: анемия, исхудание, уменьшение количества белка в плазме крови (гипопротеинемия), отеки.
Если в патологический процесс вовлекается слизистая оболочка желудка или двенадцатиперстной кишки, симптоматика начинает копировать язвенную болезнь, но стандартные методы лечения пептических язв оказываются неэффективны.
При поражении прямой кишки диагностируются длительно незаживающие трещины и рецидивирующие парапроктиты.
При стенозирующей форме на первый план выходят признаки рубцового сужения кишечника и кишечной непроходимости:
- приступообразные боли, обычно в правой подвздошной (над тазовой костью) области;
- рвота;
- вздутый, урчащий, переливающийся кишечник;
- задержка газов и стула;
- заметная при осмотре перистальтика живота.
Свищевая (экстралюминальная) форма – самая тяжелая. Образовавшиеся свищи между петлями кишечника, кишечником и соседними органами (мочевой пузырь, матка) нарушают проходимость кишечника и функции соседних органов. Если содержимое кишечника через сформировавшийся свищ попадает в брюшную полость, начинается перитонит.
Кроме кишечных симптомов, болезнь Крона имеет и внекишечные проявления:
- артриты,
- васкулиты,
- аутоиммунный гепатит,
- эписклерит,
- афтозный стоматит,
- узловая эритема,
- гангренозная пиодермия.
Из-за хронического недостатка питательных веществ и вызванных этим нарушений обмена возникают:
- остеопороз;
- мочекаменная болезнь;
- калькулезный холецистит;
- анемия;
- нарушения свертывающей системы крови;
- отеки.
К осложнениям болезни Крона относят:
- рубцовый стеноз (сужение) кишечника;
- наружные свищи (кишечно-кожные);
- внутренние свищи (межкишечные, кишечно-пузырные, ректовагинальные);
- инфильтрат брюшной полости;
- межкишечные абсцессы;
- анальные трещины;
- парапроктит;
- кишечное кровотечение;
- перфорацию кишки.
Кроме того, болезнь Крона в несколько раз увеличивает вероятность развития рака кишечника.
Основной диагностический критерий — характерные микроскопические изменения в биоптате (образце тканей), взятых из стенки кишечника при эндоскопии или во время экстренной операции.
Кроме того, диагноз можно считать подтвержденным при наличии любых трёх из семи критериев болезни Крона:
- поражена вся пищеварительная трубка от полости рта до ануса;
- прерывистый характер поражения (измененные участки соседствуют с нормальными);
- трансмуральное поражение (на всю глубину стенки кишки): глубокие язвы, абсцессы, трещины, свищи;
- рубцовые сужения;
- гистологически (под микроскопом) обнаруживаются изменения структуры лимфоидной ткани кишечника;
- нормальное содержание муцина в зоне активного воспаления (определяется при гистологии);
- гистологические признаки саркоидной гранулемы — особой формы воспаления.
При эндоскопии слизистая оболочка изменена в виде «булыжной мостовой»: сочетания продольных и поперечных щелевидных язв на отечной поверхности; измененные участки расположены на интактной с виду слизистой.
Полную картину состояния кишечника — наличие сужений, инфильтратов, свищей — может дать МРТ с контрастированием. Если есть техническая возможность, делают капсульную эндоскопию (пациент проглатывает капсулу с видеокамерой). В случае, если высокотехнологические методы недоступны, для подтверждения диагноза проводят рентгенографию брюшной полости с бариевым контрастом.
Чтобы определить общее состояние организма, делают клинический и биохимический анализы крови, мочи. При анализе кала проводят тест на фекальный кальпротектин — маркер активного воспалительного процесса в кишечнике.
Если при язвенном колите возможно полное выздоровление, то при болезни Крона бОльшее, что может сделать для пациента врач, — помочь достичь ремиссии и продлить её. Спонтанная (самопроизвольная) ремиссия случается примерно в 30% случаев [3] , но продолжительность ее непредсказуема.
Чтобы прервать обострение, назначают:
- системные местные глюкокортикостероиды (гормональные противовоспалительные препараты): преднизолон, метилпреднизолон, будесонид;
- иммуносупрессоры (поскольку болезнь вызвана чрезмерной активностью иммунитета): азатиоприн, 6-меркаптопурин, метотрексат;
- моноклональные антитела к ФНО-альфа (блокируют особое биологически активное вещество, провоцирующее иммунное воспаление): инфликсимаб, адалимумаб, цертолизумаба пэгол.
Все это время пациент придерживается диетического стола №4.
После того, как пациент выйдет в ремиссию, для ее продления рекомендуют уже упомянутые иммуносупрессоры в виде повторяющихся курсов либо препараты 5-аминосалициловой кислоты (сульфасалазин, месалазин). Кроме того, назначают гастропротекторы (ребамипид) — они уменьшают проницаемость слизистой оболочки, активность воспаления и ускоряют восстановление поврежденной слизистой.
В качестве вспомогательной терапии рекомендуют средства, корректирующие общие изменения в организме: препараты железа при анемии, кальция — при остеопорозе, средства, корректирующие свертываемость крови, противодиарейные, обезболивающие и так далее.
Вызванные болезнью кровотечения, свищи, абсцессы, парапроктиты, анальные трещины требуют немедленного хирургического лечения. Большинство пациентов, страдающих болезнью Крона, вынуждены перенести хотя бы одну операцию, связанную с этим заболеванием.
В отличие от язвенного колита, болезнь Крона невозможно полностью излечить ни с помощью терапевтических, ни с помощью хирургических методов [4] . Возможны длительные ремиссии, но заболевание неуклонно прогрессирует. В течение 10 лет после постановки диагноза осложнения развиваются у более чем 90% пациентов [5] . Терапия при болезни Крона остается пожизненной. Специфической профилактики заболевания не существует.
[1] П. В. Главнов, Н. Н. Лебедева, В. А. Кащенко, С. А. Варзин. Язвенный колит и болезнь Крона. Современное состояние проблемы этиологии, ранней диагностики и лечения. Вестник СПбГУ. 2015. [3] А. И Парфенов. Болезнь Крона: к 80-летию описания. Терапевтический архив, 2013. [4] Болезнь Крона у взрослых. Клинические рекомендации. Ассоциация колопроктологов России Российская гастроэнтерологическая ассоциация. 2016.источник
Рис.1. Кишечные осложнения болезни Крона
Большинство осложнений болезни Крона связано с глубоким язвенным поражением кишечной стенки или его последствиями. Отдельной разновидностью гнойных осложнений заболевания являются перианальные проявления, при которых поражается прямая кишка и окружающие ее ткани.
Кишечные свищи
Когда глубокая язва при болезни Крона достигает внешних слоев кишечной стенки, вокруг пораженного участка кишки формируется инфильтрат — скопление воспалительных клеток, отграничивающих воспаленный сегмент кишки от брюшной полости. Инфильтрат нередко вовлекает соседние органы, как правило, расположенную рядом петлю кишки. Поскольку язвы при болезни Крона распространяются не моментально, а потенциальное отверстие в кишечной стенке оказывается «прикрыто» инфильтратом, перфорация — внезапное появление отверстия в кишке с попаданием ее содержимого в брюшную полость — при болезни Крона встречается крайне редко (в отличие от язвенного колита).
К моменту, когда язва достигает соседней петли кишки, полого органа или поверхности живота, она представляет собой гнойный ход, напоминающей узкий проход, по которому может перемещаться кишечное содержимое. Наиболее часто при болезни Крона встречаются межкишечные свищи, по ряду причин представляющие серьезную опасность. Во-первых, гной растворяет (расплавляет), окружающую свищ ткань. Это может привести к абсцессу (ограниченному скоплению гноя), а значит и к заражению крови — сепсису. Во-вторых, свищ между разными отделами кишечника приводит к тому, что пища перестает проходить по некоторым участкам кишки, а значит, питательные вещества не будут всасываться в кровь. К примеру, широкий свищ между 12-перстной кишкой и толстой кишкой приведет к «выключению» из процесса пищеварения всей тонкой кишки, что быстро приведет к истощению человека.
При кишечно-мочепузырном свище содержимое кишечника выделяется с мочой. В моче появляются частицы кала, пищевые волокна, пузырьки газа. Поскольку кишечник содержит огромное количество бактерий, у человека появляются инфекции мочевыводящих путей, не поддающиеся стандартному лечению.
Наружные свищи приводят к выделению кишечного содержимого на поверхность кожи. При первом появлении наружное отверстие свищевого хода может напоминать прыщ или фурункул.
Кишечные свищи почти всегда требуют хирургического лечения — удаления того участка кишки, в котором появилась глубокая язва, распространившаяся за пределы кишечной стенки в виде свища. В исключительных случаях при уверенности, что по ходу свища не образовался гнойник-абсцесс (или его удалось дренировать — выпустить гной — через кожу) возможно наблюдение за пациентом на фоне мощной терапии биологическими препаратами.
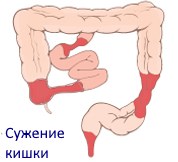
Рубцовое сужение кишки (стриктура или стеноз) возникает, когда мышечная ткань в месте язвы, разрушенная заболеванием, замещается плотными волокнами соединительной ткани. Такое сужение препятствует нормальному продвижению кала и пищи, со временем приводя к кишечной непроходимости. Выше суженного (стриктурированного) участка кишка под давлением пищи или стула расширяется: появляется супрастеностическое расширение.
При длинных стриктурах (более 10 см) пораженный участок кишки приходится удалять. Непротяженные (менее 2 см) стриктуры удается на время расширить при помощи раздуваемого баллона, который вводится в кишку в сжатом состоянии через эндоскоп. При стриктурах промежуточного размера иногда выполняют стриктуропластику — щадящую операцию, при которой суженный участок надсекают и сосбаривают, восстанавливая проходимость по кишке.
Перианальные проявления
Это осложнение — поражение зоны заднего прохода — возникает у 30-50% людей с болезнью Крона. Наиболее частым вариантом являются длительно не заживающие трещины анального канала — суженного участка кишки за задним проходом, окруженного мышцами-сфинктерами, удерживающими стул. В отличие от трещин у здоровых людей, которые, как правило, заживают самостоятельно, трещины при болезни Крона глубокие, не исчезают длительное время и могут приводить к рубцовом сужению заднего прохода — стриктуре.
Свищи прямой кишки при болезни Крона также отличаются от типичных свищей у людей без этого заболевания. Они чаще ветвятся, образуют расширения с гноем (гнойные затёки) и открываются на коже вокруг ануса несколькими отверстиями. Вокруг наружного отверстия свища разрастается кожа — появляется грубая кожная складка.
Свищ может соединять просвет прямой кишки с влагалищем. Такие свищи — ректовагинальные — плохо поддаются лечению и сопровождаются частыми вагинитами из-за попадания стула с бактериями из прямой кишки в половые пути.
Большое скопление гноя в клетчатке, окружающей прямую кишку (парапроктит) приводит к повышению температуры тела, непереносимым болям и необходимости срочной операции, при которой гнойник вскрывают широким разрезом.
Одним из самых неблагоприятных вариантов течения болезни Крона считается наличие перианальных проявлений и активного язвенного поражения прямой кишки. В такой ситуации воспаление кишки не позволяет адекватно лечить осложнения в ткани, окружающей прямую кишку, а перианальный гнойный процесс, в свою очередь, поддерживает постоянное воспаление в кишечнике. Такой «порочный круг» часто приводит к необходимости формирования стомы — отключения прохождения стула через задний проход.
Рак толстой кишки при болезни Крона, в отличие от язвенного колита, в целом, встречается значительно реже. Тем не менее, при болезни Крона с протяженным поражением толстой кишки специалисты рекомендуют ту же периодичность профилактического обследования, что и при язвенном колите.
Внекишечные проявления
Эти осложнения свойственны не только болезни Крона, но и язвенному колиту и другим аутоиммунным заболеваниям. Типичными внекишечными проявлениями являются узловатая эритема и гангренозная пиодермия (воспаление кожи), ирит и иридоциклит (воспаление глаз) и различные артриты (воспаление суставов). Первичный склерозирующий холангит (воспаление желчных протоков в печени) при болезни Крона встречается реже, чем при язвенном колите
В отличие от язвенного колита, при болезни Крона редко возникает опасное кишечное кровотечение.
*Не заменяет консультацию врача. Для постановки диагноза и назначения лечения необходимо обратиться к специалисту.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Диагностикой и лечение болезни Крона занимается врач-гастроэнтеролог. Он назначает все необходимые диагностические исследования, на основании результатов которых подбирает те или иные лечебные мероприятия. При необходимости (в случае развития осложнений) гастроэнтеролог может направить пациента на консультацию к специалистам из других областей медицины.
В процессе диагностики и лечения болезни Крона может понадобиться консультация:
- Иммунолога – для определения характера и степени нарушения функций иммунной системы.
- Гепатолога – при повреждении печени и развитии желчекаменной болезни.
- Нефролога – при повреждении почек и развитии мочекаменной болезни.
- Гематолога – при развитии анемии, когда возникает необходимость в переливании пациенту эритроцитов или других препаратов крови.
- Инфекциониста – при выявлении признаков кишечной инфекции либо при выделении патогенных микроорганизмов из кала.
- Хирурга – при развитии осложнений, требующих хирургического лечения (например, при прободении стенки кишечника, при массивном кишечном кровотечении).
- Дерматолога – при наличии осложнений со стороны кожных покровов.
Лекарственная терапия является основным лечебным методом, позволяющим замедлить прогрессирование воспалительного процесса и привести заболевание к стадии ремиссии, а также предотвратить развитие рецидивов (повторных обострений). Также всем пациентам в период обострения назначается заместительная терапия поливитаминными препаратами, так как из-за нарушения всасывания в кишечнике многие витамины не поступают в организм в необходимом количестве.
Лечение болезни Крона медикаментами
|
|
Хирургическое лечение заключается в удалении поврежденного участка ЖКТ и наложении анастомоза (то есть сшивании образовавшихся концов пищеварительной трубки между собой). Сразу стоит отметить, что данный метод не приводит к излечению заболевания, а лишь временно устраняет его клинические проявления (повторное поражение других отделов ЖКТ наблюдается у большинства пациентов, которым была выполнена операция). Именно поэтому, а также из-за высокого риска развития послеоперационных осложнений хирургическое лечение сегодня назначается только с целью устранения опасных для жизни осложнений болезни Крона.
Абсолютными показаниями к операции являются:
- Прободение кишечной стенки, сопровождающееся выходом каловых масс в брюшную полость и развитием перитонита (воспаления брюшины).
- Массивное кишечное кровотечение.
- Кишечная непроходимость.
- Переход воспалительного процесса на мочевыводящие пути (образование свищей).
Операция выполняется под общим наркозом (пациент спит, ничего не ощущает и не запоминает). После разреза передней брюшной стенки производится выявление и устранение проблемы (ушивание сосуда, удаление поврежденного участка кишечника, удаление свищей и так далее). После наложения анастомоза брюшную полость промывают растворами антисептиков, устанавливают дренажи (резиновые трубки, по которым будет оттекать образующаяся в послеоперационном периоде воспалительная жидкость) и ушивают рану.
В послеоперационном периоде проводится весь комплекс лечебных и профилактических мероприятий, показанных пациентам с болезнью Крона.
Народная медицина предлагает использовать травы и другие растения, которые могут положительно влиять на выраженность воспалительного процесса в пищеварительном тракте, а также на общее состояние пациента. Стоит помнить, что болезнь Крона является серьезным заболеванием, несвоевременное и неадекватное лечение которого может привести к смертельным осложнениям. Вот почему лечение народными препаратами нужно всегда согласовывать с лечащим врачом.
Для лечения болезни Крона может применяться:
- Клизма с отваром из корня алтея. Для приготовления отвара 4 столовые ложки измельченного сырья нужно залить 1 литром воды, довести до кипения и кипятить в течение 3 – 5 минут, после чего охлаждать в течение 2 часов. Применять в теплом виде для промывания кишечника 1 – 2 раза в сутки. Оказывает местное противовоспалительное действие, что эффективно при болезни Крона толстого кишечника.
- Настой тысячелистника. Входящие в состав данного растения эфирные масла и дубильные вещества обуславливают его противовоспалительное, противоаллергическое, ранозаживляющее и антибактериальное действие, что обуславливает эффективность препарата как во время обострения заболевания, так и в период ремиссии. Для приготовления настоя 5 ложек измельченного сырья нужно залить 500 миллилитрами теплой кипяченой воды и греть на водяной бане (не доводя до кипения) в течение 15 – 20 минут. Процедить и принимать в теплом виде по 2 – 3 столовые ложки за 30 минут перед каждым приемом пищи.
- Настой из цветков аптечной ромашки. Данное растение обладает спазмолитическим (устраняет спазм мускулатуры кишечника), противовоспалительным, антибактериальным и ранозаживляющим действием. Готовить настой следует непосредственно в день применения. Для этого 2 столовые ложки сырья нужно залить 1 стаканом горячей кипяченой воды и греть на водяной бане в течение 20 минут. После охлаждения принимать внутрь по 1 – 2 столовые ложки 3 – 4 раза в день за 30 минут перед едой. Также полученный настой может быть использован для промывания кишечника (в виде клизмы).
- Настой травы чистотела. При применении внутрь оказывает противовоспалительное и противобактериальное действие на уровне слизистой оболочки желудка и кишечника. Также обладает выраженным иммунодепрессивным и цитостатическим эффектом (то есть угнетает образование лейкоцитов и их разрушение в очаге воспаления, что уменьшает активность воспалительного процесса). Помимо этого, оказывает определенное спазмолитическое действие на уровне мышечного слоя ЖКТ, желчевыводящих и мочевыводящих путей. Для приготовления настоя 4 столовые ложки измельченного сырья нужно залить 400 мл кипяченой воды и греть на водяной бане в течение 15 минут. После этого охладить до комнатной температуры, процедить и добавить еще 100 мл теплой кипяченой воды. Принимать внутрь по 2 столовые ложки 3 – 4 раза в день пред едой.
Болезнь Крона может осложниться:
- прободением кишечной стенки;
- образованием свищей;
- образованием абсцессов;
- массивным кишечным кровотечением;
- кишечной непроходимостью;
- токсическим расширением толстой кишки (токсическим мегаколоном);
- озлокачествлением;
- остеопорозом.
Прободение кишечной стенки
Может развиваться в результате разрушения воспалительным процессом всех слове кишечной стенки (слизистого, мышечного и серозного). Выделяющиеся при этом в брюшную полость каловые массы и патогенные микроорганизмы приводят к развитию перитонита (воспаления брюшины – тонкой серозной оболочки, выстилающей внутреннюю поверхность брюшных стенок и органов брюшной полости). Брюшина обладает очень высокой всасывающей способностью, поэтому попадающие на нее токсические вещества очень скоро поступают в кровоток, что приводит к развитию тяжелых системных реакций (повышению температуры тела более 40 градусов, обильному потоотделению, ознобу, выраженному лейкоцитозу и повышению скорости оседания эритроцитов). Диагностирование прободения кишечной стенки или перитонита требует срочного выполнения операции, во время которой поврежденный участок кишечника удаляется, брюшная полость очищается от каловых масс и промывается растворами антисептиков и антибиотиков.
Образование свищей
Свищи представляют собой патологические каналы между пораженным участком кишечника и другим органом или тканью. Происходит это из-за того, что воспалительный процесс разрушает все слои кишечной стенки и переходит на орган, который непосредственно прилежит к пораженному участку кишечника (это может быть мочевой пузырь, брюшная стенка, другая петля кишечника и так далее). Результатом такого патологического сообщения может стать переход каловых масс из полости кишечника в другие органы и ткани, что является показанием для хирургического лечения (удаления свища и очистки органа, загрязненного каловыми массами).
Образование абсцессов
Абсцессом называется ограниченная полость, заполненная гнойными массами. При болезни Крона абсцессы обычно образуются в перианальной области и являются следствием развития гноеродной инфекции. Благодаря активности иммунной системы очаг инфекции ограничивается (вокруг него скапливается множество лейкоцитов, которые формируют своеобразную капсулу, препятствующую дальнейшему распространению инфекции). Далее нейтрофилы (разновидность клеток иммунной системы) начинают мигрировать в очаг инфекции и поглощать (уничтожать) гноеродные микроорганизмы, что и приводит к образованию гноя.
При обнаружении абсцесса показано его вскрытие (в условиях стерильной операционной), удаление гнойных масс и промывание образовавшейся полости растворами антисептиков (например, раствором фурацилина в концентрации 1:5000).
Массивное кишечное кровотечение
Повреждение крупного кровеносного сосуда может привести к профузному кишечному кровотечению. Такое состояние требует экстренной операции с целью спасения жизни пациента. После разреза передней брюшной стенки в первую очередь находится и пережимается кровоточащий сосуд, после чего производится удаление поврежденного участка кишечника.
Кишечная непроходимость
Причиной кишечной непроходимости могут стать характерные для болезни Крона спайки (разрастания рубцовой ткани в полости кишечника). Клиническая картина кишечной непроходимости определяется уровнем перекрытия просвета кишечника. Если поражен тонкий кишечник, в течение некоторого времени будут выделяться каловые массы и газы. При поражении конечных отделов толстого кишечника кал и газы не выделяются вообще, живот пациента вздувается, становится резко болезненным. При осмотре и пальпации (прощупывании) можно определить чрезмерно сильные перистальтические волны до места обструкции (перекрытия просвета) и полное отсутствие перистальтики после него. Отсутствие эффективности от консервативных мероприятий (промываний кишечника) является показанием к срочной операции.
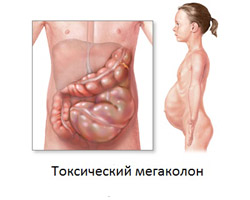
Токсическое расширение толстой кишки
Данное состояние характеризуется воспалительным повреждением всех слоев кишечной стенки на определенном участке толстого кишечника, что приводит к нарушению регуляции его тонуса, чрезмерному расслаблению мышечных волокон и расширению пораженного отдела. Перистальтическая активность кишечника полностью пропадает, в результате чего каловые массы скапливаются в растянутых петлях. Через несколько часов после начала заболевания нарушается барьерная функция перерастянутой кишечной стенки, в результате чего токсические вещества из просвета кишки начинают всасываться в кровоток. Это обуславливает появление симптомов тяжелой интоксикации (повышение температуры тела более 38 градусов, увеличение частоты сердечных сокращений более 120 в минуту, мышечные и головные боли и так далее).
При клиническом обследовании выявляется выраженный метеоризм (вздутие живота, развивающееся из-за скопления газов в растянутых петлях кишечника), защитное напряжение мышц живота и полное отсутствие шума перистальтики. Подтвердить диагноз позволяет обзорная рентгенография брюшной полости, при которой определяются расширенные петли толстого кишечника, заполненные газами.
Если в течение суток после установления данного диагноза консервативное лечение (включающее применение антибиотиков, гормональных противовоспалительных и детоксикационных препаратов) не дает положительных результатов – показано оперативное лечение (удаление пораженного участка толстой кишки).
Озлокачествление
Нарушение активности иммунной системы в сочетании с длительно прогрессирующим воспалительным процессом на уровне кишечной стенки создает благоприятные условия для образования злокачественных (опухолевых) клеток. Процесс озлокачествления характеризуется уменьшением выраженности болей, нарушением пищеварения (частыми поносами и запорами) даже во время ремиссии основного заболевания. При рентгенологическом исследовании брюшной полости может определяться опухолевидное образование, перекрывающее просвет кишечника. Инвазивные методы исследования (биопсия – прижизненное удаление части ткани с целью исследования ее клеточной структуры) противопоказаны, так как во время забора материала опухолевые клетки могут попасть в поврежденные кровеносные сосуды и распространиться по всему организму.
При выявлении опухоли на ранних стадиях показано хирургическое лечение – удаление злокачественного новообразования и нормальной ткани кишечника на расстоянии нескольких сантиметров в обе стороны от него, а также удаление регионарных лимфатических узлов (в которые могли проникнуть опухолевые клетки). При развитии метастазов (распространении опухолевых клеток в другие органы и ткани) показана химиотерапия и симптоматическое лечение.
Остеопороз
Данным термином обозначается хроническое заболевание, характеризующееся нарушением обменных процессов в костях, что приводит к уменьшению их прочности. Причиной остеопороза при болезни Крона является нарушение кишечного всасывания микроэлементов (кальция, магния, фосфора, фтора) и витаминов (Д, А, С, Е), необходимых для нормального роста, развития и функционирования костной ткани.
Основными клиническими проявлениями остеопороза являются патологические переломы костей, возникающие при воздействии незначительных нагрузок (которые в норме не вызывают никаких повреждений). Лечение заболевания основывается на полноценном и сбалансированном питании (содержащем все необходимые микроэлементы и витамины). Если это невозможно (например, при поражении начальных отделов тонкого кишечника), данные вещества должны вводиться в организм парентерально (внутривенно или внутримышечно, минуя желудочно-кишечный тракт).

Тем не менее, не стоит забывать, что болезнь Крона относится к хроническим аутоиммунным заболеваниям, протекающим с поражением не только желудочно-кишечного тракта, но и других органов и систем. Вот почему обоим супругам крайне важно на этапе планирования беременности пройти тщательное обследование, выявить всевозможные органные нарушения и провести их заблаговременную коррекцию.
Влияние болезни Крона на зачатие
В период ремиссии способность женщины к зачатию практически не нарушена. Трудности могут наблюдаться при развитии осложнений самого заболевания или в результате проводимого ранее лечения. Например, развитие спаечного процесса в брюшной полости (часто наблюдающееся после оперативного лечения болезни Крона) может привести к сдавливанию маточных труб, что сделает процесс зачатия невозможным. В данном случае рекомендуется вначале провести лечение имеющихся осложнений, после чего попытаться зачать ребенка снова.
Влияние болезни Крона на мужской организм
Наличие данного заболевания обычно не отображается на способности мужчины зачать ребенка (даже в период обострения). Однако при планировании беременности мужчине следует обратиться к врачу с целью пересмотра и возможного изменения проводимого лечения. Дело в том, что сульфасалазин (противовоспалительный препарат, часто применяющийся для лечения и профилактики рецидивов болезни Крона) оказывает угнетающее действие на процесс синтеза мужских половых клеток в яичках, что может стать причиной олигоспермии (уменьшения количества эякулята) и мужского бесплодия.
Решение данной проблемы заключается в замене сульфасалазина на другой противовоспалительный препарат минимум за месяц до предполагаемого зачатия. Также за три месяца до зачатия обоим партнерам следует прекратить прием иммунодепрессантов и цитостатиков (метотрексата, азатиоприна и других препаратов из данной группы), так как они оказывают токсическое воздействие на половые клетки и делают беременность невозможной.
Какие сложности могут возникнуть во время вынашивания плода?
Множеством проведенных в данной области исследований установлено, что если зачатие произошло в период ремиссии заболевания, вероятность его обострения во время вынашивания плода не превышает 30%. Причиной обострения при этом может быть воздействие на женский организм предрасполагающих факторов (при нарушении диеты, при развитии кишечных инфекционных заболеваний, при курении и так далее) либо отказ от приема профилактического лечения (многие женщины, боясь навредить ребенку отказываются принимать любые медикаменты). Важно отметить, что возможные последствия при обострении заболевания во время беременности являются куда более опасными, чем последствия от приема профилактических доз противовоспалительных препаратов.
Обострение заболевания во время вынашивания плода является неблагоприятным прогностическим признаком. Помимо недостатка питательных веществ (из-за нарушения их всасывания в кишечнике) и анемии (являющейся следствием частых кишечных кровотечений) в материнском организме образуются и циркулируют иммунные комплексы, которые могут повреждать кровеносные сосуды в различных органах, в том числе и в плаценте. Данное состояние ухудшается еще и тем, что беременной женщине нельзя назначать весь спектр противовоспалительных препаратов (включающий цитостатики и иммунодепрессанты). Вот почему при активной форме болезни Крона риск спонтанного аборта или рождения мертвого плода значительно возрастает.
Если во время родов заболевание находится в полной ремиссии, метод родоразрешения определяется в зависимости от имеющихся осложнений. Так, например, наличие спаечного процесса в брюшной полости или в области малого таза является абсолютным показанием для родоразрешения путем кесарева сечения. Если же начало заболевания отмечалось относительно недавно, если болезнь протекала в легкой форме и не сопровождалась развитием осложнений, возможно рассмотрение вопроса о родоразрешении через естественные родовые пути.
Если в третьем триместре беременности отмечается повышенная активность воспалительного процесса, это также является показанием к операции кесарева сечения. Если в этом периоде развиваются осложнения, представляющие опасность для жизни матери (кишечное кровотечение, прободение кишечника), вопрос об их оперативном лечении решается медицинской комиссией и самой пациенткой индивидуально в каждом конкретном случае.

Вторичная профилактика болезни Крона включает:
- Устранение факторов риска. Пациенту следует соблюдать диету на протяжении всей жизни (в частности, следует отказаться от продуктов, раздражающих слизистую оболочку кишечника и часто вызывающих развитие аллергических реакций). Также таким пациентам рекомендуется отказаться от курения и своевременно и полноценно лечить инфекционные заболевания кишечника.
- Профилактическое применение лекарств. С профилактической целью назначаются те же медикаменты, которые используются для лечения обострений заболевания, однако в меньших дозах (месалазин по 2 грамма в сутки, метотрексат в дозе 25 мг, применяемый ежедневно в течение 3 – 4 месяцев и так далее). Профилактическое лечение назначается повторными курсами с определенной периодичностью, что должно обеспечить стойкую ремиссию заболевания на протяжении всей жизни больного.
- Регулярные консультации гастроэнтеролога. Даже если у пациента развилась полная ремиссия заболевания, ему рекомендуется посещать врача и проходить необходимые обследования хотя бы 1 раз в год (чтобы вовремя выявить признаки возможной активации патологического процесса). При появлении симптомов заболевания, а также в течение первого года после хирургического лечения болезни Крона посещать гастроэнтеролога следует каждые 3 – 6 месяцев.
- Своевременное лечение рецидивов заболевания. При появлении первых признаков болезни Крона (даже на фоне приема профилактических доз противовоспалительных препаратов) следует как можно скорее обратиться к врачу, который проведет необходимые обследования и назначит курс лечения, чтобы вовремя предотвратить прогрессирование воспалительного процесса и повреждение тканей кишечной стенки.

Качество жизни людей с болезнью Крона определяется:
- Временем начала заболевания. Чем раньше появились первые клинически симптомы, тем больше вероятность агрессивного течения заболевания и неблагоприятного исхода.
- Выраженностью клинических проявлений. Частые обострения заболевания, сопровождающиеся выраженным повреждением кишечника и других органов, являются неблагоприятным прогностическим признаком.
- Временем начала лечения. Чем раньше пациент начнет принимать лекарственные препараты, тем меньшее количество тканей будет повреждено воспалительным процессом и тем благоприятнее будет прогноз.
- Эффективностью проводимого лечения. Если на фоне приема всего спектра лекарств (противовоспалительных препаратов, иммуносупрессоров и так далее) активность воспалительного процесса не уменьшается (или уменьшается незначительно), прогноз неблагоприятен.
- Степенью сотрудничества пациента. Этот момент является крайне важным, так как если пациент не будет строго следовать инструкциям врача, будет прерывать лечение и подвергать себя воздействию факторов риска (продолжит курить, не будет соблюдать диету), прогноз для него может быть весьма печальным (вплоть до смертельного исхода из-за развившихся осложнений).
Основными причинами смерти пациентов с болезнью Крона являются:
- профузное (массивное) кишечное кровотечение;
- токсический мегаколон;
- острая кишечная непроходимость;
- развитие злокачественной опухоли;
- прободение кишечника и развитие перитонита;
- послеоперационные осложнения (кровотечения, инфекции и так далее).
источник