
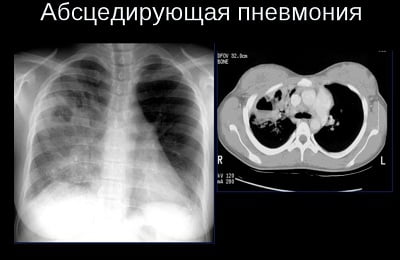
Абсцедирующая пневмония по своей клинической картине не слишком отличается от других подвидов воспаления легких.
Характеризуется она появлением гнойных образований в области легких, остальная симптоматика будет зависеть от возбудителя.
При развитии этого заболевания прогнозы летального исхода повышаются до 15-25%, смертность от него самая высокая.
Состояние также называют «гнойная пневмония».
Относится оно к осложнениям по воспалению легких, может развиться, если неправильно лечить или вовсе игнорировать симптомы заболевания.
Абсцесс — некроз, отмирание тканей, множественные абсцессы вызывают гниение легкого.
Осложнение вызывается бактериями, распространяющимися в ротовой полости.
После того, как бактерии попадают в легочные области, начинается воспаление, которое за 7-14 дней может развиться до возникновения абсцессов в зависимости от степени ослабленности иммунитета пациента.
Треть пациентов, у которых обнаруживался гнойный абсцесс, до недавнего времени стабильно погибала.
После открытия антибиотиков эти показатели удалось снизить, но не до нулевого порога.
Потому при обнаружении симптомов заболевания необходимо отправиться к врачу, сдать анализы, определить возбудителя и начать соответствующую терапию.
Симптомы такого состояния могут быть весьма разнообразными.
Клиническая картина зависит от того, какая бактерия или вирус вызвали его.
Степень тяжести самого заболевания различаться будет в зависимости от сопутствующих недугов и функций иммунитета.
Чем более ослаблен иммунитет, тем неприятней проявляется воспаление легких с гнойными абсцессами.
- Кашель с неприятной по запаху и вкусу мокротой.
- Повышенная температура тела с потливостью в ночи.
- Отсутствие аппетита.
- Снижение веса на фоне отсутствия аппетита, развитие анорексии.
Мокрота в кашле при гнойной пневмонии будет выделяться.
Неприятный вкус и запах — основные признаки того, что надо поторопиться и обратиться к врачу за обследованием.
В мокроте могут наблюдаться частички крови, кровохаркание начинается именно из-за деструктивных процессов в области легкого.
Специалистами выделяется три разновидности осложненной абсцессом пневмонии по типу возбудителя заболевания:
Самыми распространенными возбудителями остаются золотистый стафилококк и палочка Фридлендера.
Все эти бактерии могут вызывать некроз тканей легкого, если не начать своевременную терапию.
Основным фактором развития заболевания будет наличие гнойных очагов в области легкого, которые будут в процессе развития недуга соединяться.
Абсцедирующая пневмония развивается благодаря инфекции, вызванной микроорганизмами анаэробного типа.
Также может развиваться из-за проникновения в дыхательные пути инородного тела.
Точную причину определить сможет только лечащий врач.
- Травма при родах.
- Недоношенность.
- Асфиксия.
- Прием антибиотиков, которые были неправильно назначены врачом.
У взрослых обычно отмечается как осложнение в процессе развития обычной пневмонии.
- Страдающие алкоголизмом.
- Принимающие наркотики.
- Имеющие продолжительный стаж курения с большим количеством ежедневно выкуриваемых сигарет.
- Страдающие эпилепсией.
- Пациенты, пережившие инсульт.
Пациенты с любыми нарушениями сознания относятся к потенциальной группе риска развития абсцессов при пневмонии.
У этих людей через ротовую полость может попадать большее количество секрета вредоносных микроорганизмов в легкие.
А при продолжительном злоупотреблении алкоголем и употреблении наркотиков функции иммунной системы снижаются.
Чтобы получить точный диагноз, потребуется записаться к пульмонологу.
Направление к нему выписывает терапевт после первичного осмотра и определения развития воспаления легких.
Специалист первоначально простукивает и прослушивает грудную клетку.
Он может выделить ослабленное дыхание при первичном обследовании, а также прослушать хрипы и определить тахикардию.
Далее назначаются анализы: пациент сдает кровь, общий анализ показывает все изменения в структуре лейкоцитов.
Далее начинается аппаратное обследование. Прежде всего назначается рентген грудной клетки, позволяющий определить наличие пневмонии у пациента.
Но не все повреждения в области легких можно будет выявить, просветив грудину рентгеном.
В некоторых случаях может назначаться дополнительная компьютерная томография.
Лечить заболевание на этом этапе уже достаточно сложно, в некоторых случаях может требоваться даже хирургическое вмешательство.
Лечение назначает исключительно специалист после того, как все диагностические процедуры пациентом были пройдены.
После того, как тип возбудителя был определен, специалист подбирает антибактериальные препараты для терапии.
Принимаются медикаменты от месяца и больше, могут быть скорректированы в процессе в зависимости от успешности терапии.
В самых запущенных случаях прием антибиотиков может затянуться на 4 месяца.
Без медикаментозного лечения на этой стадии уже не обойтись, самолечение народными методами приводит к летальному исходу в большинстве случаев!
Врачом назначаются дополнительные ингаляции, которые способствуют разжижению мокроты и более успешного выведения гноя из пораженных участков легкого.
Назначается бронхоскопия, чтобы прочистить очаги заболевания.
Больному потребуется специальная диета, также устанавливаемая специалистом.
Рацион пациента должен содержать продукты, обогащенные белком.
Важно обеспечить должный уход за пациентом.
Помещение, в котором он находится, должно регулярно проветриваться.
Должна соблюдаться чистота и гигиена, чтобы никакими новыми вирусами ситуация не осложнилась.
Голова относительно кровати в лежачем положении должна быть приподнята.
Пациенту необходимо будет часто промывать носовые пазухи и удалять скопившуюся мокроту.
Когда медикаментозное лечение не помогает, врач принимает решение о необходимости операции.
Смертность при гнойной пневмонии с осложнениями составляет 15-25%.
Это очень опасное для жизни пациента состояние, потому и нельзя откладывать поход ко врачу, если появились какие-то симптомы, напоминающие его клиническую картину.
Самые неблагоприятные прогнозы для взрослых составляются, если они уже достигли преклонного возраста или страдают нарушениями работы иммунной системы.
Процент смертности среди детей до двух лет тоже значительно повышается относительно средних показателей.
Осложнения могут вызывать сопутствующие заболевания. Может развиваться бронхиальная карцинома.
Терапия пневмонии с гнойными абсцессами должна проводиться в стационаре, где персонал может обеспечить правильный уход за больным на протяжении всего процесса медикаментозного лечения.
- Для взрослых старше 60 лет регулярно делать вакцинацию от стрептококка.
- Сделать прививку и ребенку, не отказываться от нее, когда врач предложит (но задать ему все интересующие вопросы).
- Постоянно мыть руки с мылом, не подносить грязные руки ко рту.
- Составить правильный рацион питания.
- Отказаться от курения, наркотиков и злоупотребления алкоголем.
Пневмония с абсцессом легкого в 85% случаев лечится, но могут возникать и осложнения.
источник
Абсцедирующая пневмония – это деструктивный воспалительный процесс, сопровождающийся формированием множественных гнойных очагов в легочной ткани. Симптоматика варьирует в зависимости от возбудителя. Классические проявления абсцедирующей пневмонии включают фебрильную температуру, ознобы, тяжелую интоксикацию, кашель со зловонной мокротой, анорексию, потерю веса. Подтверждающими методами диагностики выступают рентгенография и КТ легких. В лечении абсцедирующей пневмонии сочетаются медикаментозные методы (антибиотики, инфузионная терапия, иммунотерапия), воздействие на очаг инфекции (санационные бронхоскопии, торакоцентез), экстракорпоральная гемокоррекция (УФО крови, гемосорбция).
Абсцедирующая пневмония – это осложнение пневмонии различной этиологии, характеризующееся образованием внутрилегочных гнойно-некротических полостей. В пульмонологии термином «абсцедирующая пневмония» обозначается период в течении воспаления легких, во время которого на фоне инфильтративных изменений определяются клинические и рентгенологические признаки деструкции легочной паренхимы.
Условным отличием абсцесса легкого от абсцедирующей пневмонии принято считать размер гнойной полости: в первом случае ее диаметр превышает 2 см. Если же в легочной ткани имеются мелкие и множественные очаги деструкции или солитарная полость диаметром менее 2 см, говорят об абсцедирующей пневмонии. Чаще всего нагноением осложняются бактериальные и аспирационные пневмонии.
В этиологии абсцедирующей пневмонии главенствующая роль принадлежит золотистому стафилококку, клебсиелле пневмонии (палочке Фридлендера) и другим энтеробактериям; несколько реже возбудителями становятся пневмококк и гемолитический стрептококк, анаэробные бактерии (фузобактерии, пептострептококки). Эти микроорганизмы способны вызывать деструкцию и некроз легочной ткани с последующим формированием ограниченной гнойной полости.
Основными факторами, способствующими попаданию возбудителей в легочную ткань, служат аспирация значительного количества секрета ротоглотки и наличие в организме гнойных очагов, контактирующих с кровеносным или лимфатическим руслом.
- Аспирационный механизм возникновения абсцедирующей пневмонии чаще всего наблюдается у лиц, страдающих алкоголизмом и наркоманией, эпилепсией, инсультом, нарушениями сознания, дисфагией, ГЭРБ и др.
- Метастатическое гематогенное или лимфогенное абсцедирование легких, как правило, является следствием тяжелого фурункулеза, эндокардита, остеомиелита.
- Возможными причинами абсцедирования могут быть инородные тела бронхов, опухоли легких.
У больных абсцедирующей пневмонией в анамнезе часто имеются указания на фоновую патологию (болезни крови, сахарный диабет, пародонтоз), длительное лечение глюкокортикоидами и цитостатиками.
В патогенезе абсцедирующей пневмонии наибольшее значение придается видовому классу возбудителя с его антигенным свойствам, чувствительности микроорганизма к антибиотикам, сопутствующим заболеваниям дыхательных путей и организма в целом, нарушающих местную и общую реактивность. Деструкция легочной ткани связана с тем, что патогены (в особенности стафилококк) вырабатывают большое количество ферментов и токсинов, обладающих цитолитическим действием и вызывающих некроз альвеолярных перегородок. Это приводит к образованию множественных полостей, заполненных воздухом и серозно-геморрагическим экссудатом, не имеющих четких границ вокруг очагов распада. В дальнейшем эти полости могут либо эволюционировать в крупный гнойный очаг (абсцесс легкого), либо сливаться, давая начало абсцедирующей пневмонии.
В большинстве случаев начало заболевания мало чем отличается от обычной очаговой пневмонии. Больного беспокоят кашель, лихорадка, боли в грудной клетке с тенденцией к усилению при дыхании; рентгенологически определяется очаговая инфильтрация в легких. У детей возможно присоединение абдоминального, нейротоксического или астмоидного синдромов.
При неблагоприятных условиях состояние быстро ухудшается и на следующем этапе развивается собственно абсцедирующая пневмония. Эта стадия сопровождается нарастанием признаков интоксикации (гипертермии до 40°С с ознобами, адинамии, анорексии) и дыхательной недостаточности (одышки с участием вспомогательной мускулатуры в акте дыхания, цианоза).
Поскольку в это время в легочной ткани уже формируются микроабсцессы, отмечается появление мокроты с гнилостным запахом, иногда с примесью крови. Больной адинамичен, заторможен; кожные покровы бледно-серой окраски; может отмечаться спутанность сознания. При дальнейшем развитии заболевания возникает абсцесс легкого, в течении которого различают стадии формирования и дренирования гнойника.
К числу местных гнойных осложнений, отягощающих исход абсцедирующей пневмонии, относятся эмпиема плевры, пиопневмоторакс, медиастинит. Метастазирование и генерализация инфекции приводят к развитию бактериального перикардита, гнойного артрита, сепсиса и др. Следствием частичной или полной обтурации бронха может явиться ателектаз легкого. При эрозировании сосудов существует риск возникновения легочного кровотечения. При крайне бурном и тяжелом течении септической пневмонии возможно развитие полиорганной недостаточности, требующей проведения интенсивной терапии.
Физикальные данные характеризуются ослаблением дыхания, укорочением перкуторного звука, наличием влажных хрипов, тахипноэ, тахикардии. В анализах крови – признаки выраженного системного воспаления (значительный лейкоцитоз, повышение СОЭ, СРБ). Основополагающую роль в установлении диагноза играют результаты рентгенологического обследования. Вместе с тем, стандартная рентгенография легких не всегда позволяет визуализировать небольшие полостные образования на фоне пневмонической инфильтрации. Поэтому при подозрении на абсцедирующую пневмонию целесообразно прибегать к проведению КТ грудной клетки. В случае формирования абсцесса легкого на снимках определяется толстостенное полостное образование с наличием характерного уровня жидкости и газа.
В рамках дифференциальной диагностики, исключения туберкулеза и рака легких проводится трехкратное исследовании мокроты на ВК (возбудители туберкулеза) и атипичные клетки. Для выделения патогенной флоры осуществляется бакпосев мокроты или промывных вод бронхов с определением антибиотикочувствительности. В ряде случаев для выяснения причин абсцедирующей пневмонии показано проведение диагностической бронхоскопии.
Абсцедирующая пневмония сложно поддается лечению и требует сочетания методов терапевтического и хирургического воздействия. Больным требуется тщательный уход, высококалорийное питание с восполнением потери белка.
- Антибиотикотерапия. Этиотропная терапия строится с учетом чувствительности выделенных патогенов к антибактериальным средствам. Ее длительность может составлять от 4-х недель до нескольких месяцев; вопрос о смене и комбинации препаратов решается пульмонологом индивидуально, с учетом клинико-рентгенологической динамики. Обычно в качестве стартовой терапии абсцедирующей пневмонии используются бензилпенициллин+ метронидазол, линкозамиды (клиндамицин, линкомицин), аминопенициллины (амоксициллин/клавулановая к-та, ампициллин/сульбактам) и др.
- Дополнительная терапия. С целью улучшения дренажа гнойного очага назначаются отхаркивающие, муколитические, бронхолитические препараты, лекарственные ингаляции. При подтвержденной стафилококковой этиологии абсцедирующей пневмонии эффективно введение гипериммунной антистафилококковой плазмы.
- Инфузионная терапия. При выраженной гипопротеинемии осуществляется парентеральное введение альбумина, плазмы. Одновременно проводится коррекция дыхательной недостаточности, гиповолемии, нарушений водно-минерального баланса.
- Экстракорпоральная гемокоррекция. В целях детоксикации используется гравитационная хирургия крови (плазмаферез, УФО крови, гемосорбция).
С целью санации гнойных очагов используются лечебные бронхоскопии, по показаниям проводится пункция или дренирование абсцесса с активной аспирацией гноя, промыванием полости антисептическими растворами, введением протеолитических ферментов и антибиотиков. В случае невозможности консервативного излечения абсцесса показана резекция пораженных отделов легкого.
Прогноз абсцедирующей пневмонии серьезный; летальность высокая 15–25%. При возникновении осложнений, наличии сопутствующих заболеваний и очагов гнойной инфекции процент неблагоприятных исходов существенно выше. Течение абсцедирующей пневмонии может заканчиваться выздоровлением, формированием фиброза легкого, хронического абсцесса легкого.
источник
Абсцедирующая пневмония – это очаговая инфекционная гнойно-некротическая деструкция лёгкого, представляющая собой множественные гнойно-некротические очаги распада без чёткого отделения от жизнеспособной легочной ткани. Пациенты с гнойной пневмонией поступают в тяжёлом состоянии в отделение реанимации и интенсивной терапии. Врачи-реаниматологи сразу же начинают терапию, направленную на уничтожение возбудителя инфекции и уменьшение выраженности признаков заболевания.
Палаты укомплектованы современными кардиомониторами, позволяющими постоянно мониторить работу органов дыхания и кровообращения. Пациентам постоянно измеряют насыщение крови кислородом, проводят оксигенотерапию. При наличии показаний проводят искусственную вентиляцию лёгких с помощью аппаратов ИВЛ экспертного класса.
Симптомы гнойной пневмонии полностью напоминают признаки тотального воспаления лёгких. Для диагностики гнойной пневмонии в Юсуповской больницы используют клинические, рентгенологические и лабораторные методы исследования, выполняют компьютерную томографию. На рентгенограммах врачи Юсуповской больницы вначале определяют однородное затемнение без абсцессов. Пациентов лечат в клинике терапии эффективными антибактериальными препаратами. Но как только на рентгенограммах или томограммах появляется одна или несколько полостей, их переводят в торакальное хирургическое отделение клиник-партнёров.
Патологический процесс при абсцедирующей пневмонии начинается с деструкции и расплавления легочной ткани. В лёгких образуются множественные очаги сливного характера. В них вначале отсутствуют полости, содержащие жидкость и воздух. Эти очаги не ограничены капсулой.
Основными возбудителями абсцедирующей пневмонии являются золотистый стафилококк, клебсиелла пневмонии (палочка Фридлендера) и другие энтеробактерии. Реже гнойную пневмонию вызывает гемолитический стрептококк и пневмококк, анаэробные бактерии (пептострептококки, фузобактерии).
Основными факторами, которые способствуют попаданию возбудителей в легочную ткань, служат аспирация значительного количества секрета ротоглотки и наличие в организме гнойных очагов, контактирующих с лимфатическими и кровеносными сосудами. Аспирационный механизм возникновения гнойной пневмонии чаще всего имеет место у лиц, страдающих наркоманией и алкоголизмом, инсультом, эпилепсией, дисфагией и нарушениями сознания. Возбудители пневмонии могут попасть в лёгкие гематогенным или лимфогенным путём из очагов инфекции в организме.
Возрастает риск развития абсцедирующей пневмонии у больных сахарным диабетом, заболеваниями крови, пародонтозом. Способствует образованию гнойных очагов в лёгких приём цитостатиков и глюкокортикоидных гормонов. Абсцедирующая пневмония развивается в случае инфицирования особо агрессивными штаммами микроорганизмов. Разовьётся ли гнойное воспаление лёгких, зависит от состояния иммунной системы человека, чувствительности микроорганизмов к антибиотикам, наличия сопутствующих заболеваний, нарушающих местную и общую реактивность.
В большинстве случаев начало заболевания мало чем отличается от обычной очаговой пневмонии. Пациентов беспокоит лихорадка, кашель, боли в грудной клетке с тенденцией к усилению при дыхании. На рентгенограммах определяется очаговая инфильтрация в лёгких.
Состояние быстро пациента быстро ухудшается. Нарастают признаки интоксикации (гипертермия до 40°С с ознобами, адинамия, отсутствие аппетита) и дыхательной недостаточности (одышка с участием вспомогательной мускулатуры в акте дыхания, цианоз). В это время в легочной ткани формируются микроабсцессы. Появляется мокрота с гнилостным запахом, иногда с примесью крови. Развивается клиническая картина абсцедирующей пневмонии:
- адинамия;
- заторможенность;
- спутанность сознания.
При дальнейшем развитии заболевания формируются абсцессы лёгкого.
Диагноз гнойной пневмонии подтверждается во время рентгенологического обследования. Абсцесс на рентгенограмме выглядит следующим образом:
- в легочной ткани имеется полость просветления;
- нечёткий округлый контур с перифокальными воспалительными очагами;
- уровень затемнения в проекции распада за счёт инфильтрата;
- исчезновение горизонтального уровня при дренировании абсцесса.
При абсцедирующей пневмонии могут быть видны несколько полостей распада легочной ткани, которые сливаются между собой. Компьютерная томография органов грудной клетки позволяет врачам Юсуповской больницы убедительно установить характер нагноения лёгкого, провести дифференциальный диагноз, определить локализацию гнойника.
Лабораторные методы исследования направлены на выявление признаков интоксикации и гнойного воспаления. В острый период заболевания отмечаются лейкоцитоз с выраженным сдвигом лейкоцитарной формулы влево, значительное увеличение скорости оседания эритроцитов. С первых дней болезни нарастает анемия. В биохимических анализах крови наблюдается гипопротеинемия, связанная с потерей белка и нарушением синтеза белков в печени. Повышается уровень С-реактивного протеина, креатинкиназы, трансаминаз, содержание глюкозы в крови.
В моче отмечается умеренная альбуминурия (появляется белок), иногда обнаруживаются гиалиновые и зернистые цилиндры. При бактериологическом исследовании крови в случае сепсиса выявляются микроорганизмы в крови. Бактериоскопическое исследование мокроты позволяет ориентировочно судить о причине деструкции.
Ультразвуковое исследование плевральных полостей проводят в случае наличия плевральных осложнений для адекватного и безопасного дренирования плевральной полости. Фибробронхоскопия позволяет определить локализацию дренирующего бронха и осуществлять ряд лечебных мер. Во время диагностической бронхоскопии врачи производят забор содержимого бронхов (мокроты, гноя из полости абсцесса, бронхоальвеолярных промывных вод) на цитологическое и бактериологическое исследование, для определения чувствительности выделенной флоры к антибиотикам. При наличии клинических и рентгенологических признаков пиоторакса проводят диагностическую пункцию плевральной полости.
Врачи Юсуповской больницы проводят комплексное лечение гнойной пневмонии у взрослых с применением методов терапевтического и хирургического воздействия. После установки диагноза пульмонологи начинают антибактериальную терапию. Её длительность может составлять от четырёх недель до нескольких месяцев. Вопрос о смене и комбинации препаратов врач решает индивидуально, учитывая клинико-рентгенологическую динамику. При абсцедирующей пневмонии в качестве стартовой терапии пневмонии используют бензилпенициллин+ метронидазол, линкозамиды (клиндамицин, линкомицин), аминопенициллины (амоксициллин клавулановая кислота, ампициллин сульбактам). Все антибиотики вводят внутривенно.
С целью улучшения дренажа гнойного очага назначают муколитические, отхаркивающие, бронхолитические препараты, делают лекарственные ультразвуковые ингаляции с помощью небулайзера. Пациентам с абсцедирующей пневмонией в Юсуповской больнице обеспечивают тщательный уход, высококалорийное питание с восполнением потери белка. Если его количество в крови уменьшено, внутривенно вводят альбумин, плазму.
В целях детоксикации используют плазмаферез, ультрафиолетовое облучение крови, гемосорбцию. Одновременно проводят коррекция дыхательной недостаточности, нарушений водно-минерального баланса, гиповолемии. При подтверждённой стафилококковой этиологии абсцедирующей пневмонии внутривенно вводят гипериммунную антистафилококковую плазму.
С целью санации гнойных очагов используют лечебные бронхоскопии, по показаниям проводят пункцию или дренирование абсцесса с активной аспирацией гноя, промыванием полости антисептическими растворами, введением антибиотиков и протеолитических ферментов. В случае невозможности консервативного излечения абсцедирующей пневмонии торакальные хирурги в клиниках-партнёрах выполняют резекцию поражённых отделов лёгкого.
Записаться на приём к пульмонологу можно, позвонив по телефону +7 (499) 750 00 04. В Юсуповской больнице работают кандидаты и доктора медицинских наук, врачи высшей категории, имеющие опыт лечения гнойно-воспалительных заболеваний лёгких. Пульмонологи для комплексной терапии гнойной пневмонии применяют наиболее эффективные препараты, обладающие минимальной выраженностью побочных эффектов. Тактика ведения пациентов с абсцедирующей пневмонией всегда обсуждается на заседании Экспертного Совета. Благодаря сотрудничеству Юсуповской больницы с ведущими пульмонологическими клиниками пациенты имеют возможность получить инновационное лечение.
источник
Термин «абсцесс» в переводе с латыни означает «нарыв». Абсцедирующая пневмония, или абсцесс легких, является тяжелой формой воспаления легких, которая протекает с деструкцией легочной ткани и образованием одной или нескольких полостей в легких, заполненных воспалительным содержимым. Чаще асбцедирующему воспалению легких предшествует затяжная гнойная пневмония.
Специфических возбудителей абсцедирующей пневмонии не существует. Деструкцию легочной ткани могут вызывать различные микроорганизмы:
-
Анаэробные (бактероиды, фузобактерии, анаэробные кокки);
- Аэробные (стафилококки, стрептококки, клебсиеллы, синегнойная палочка);
- Грибки (аспергиллы, кокцидиоиды);
- Простейшие (протей, лейшмании);
- Смешанная флора.
Чаще всего этиологическим фактором абсцедирующей пневмонии являются анаэробные микроорганизмы.
В случае вдыхания желудочного содержимого, которое может произойти в состоянии сильного алкогольного или наркотического опьянения, в коме или при эпилептическом припадке, наиболее частой причиной абсцедирования легких являются бактероиды B.fragilis.
Возбудители абсцедирующей пневмонии могут попадать в легкие несколькими путями:
-
Бронхогенным (чаще всего в результате аспирации содержимого желудка или ротоглотки);
- Гематогенным или лимфогенным (таким путем в легкие попадает золотистый стафилококк);
- Травматическим (при закрытых травмах или проникающих ранениях);
- Контактным (из расположенных рядом органов).
Но само по себе попадание микроорганизмов в легкие не гарантирует развития абсцедирующей пневмонии. Для ее возникновения необходимо значительное снижение иммунитета пациента (как общего, так и местного, бронхопульмонального).
Абсцедирующая пневмония у взрослых возникает намного чаще, чем у детей. Это связано с наличием у взрослых большого количества провоцирующих факторов, которые значительно снижают сопротивляемость организма инфекции. К факторам риска развития абсцессов легких относят:
- большой стаж курильщика;
- злоупотребление алкоголем;
- прием наркотических средств;
-
вредные производственные условия (охлаждающий микроклимат, вредные производственные факторы);
- заболевание ОРВИ во время эпидемии вирусных заболеваний;
- травмы грудной клетки, головы и шеи;
- длительное бессознательное состояние (кома, послеоперационный период);
- обструктивные заболевания дыхательных путей (бронхиальная астма, хронический обструктивный бронхит);
- тяжелые хронические заболевания (сахарный диабет, патологии почек);
- состояния иммунодефицита (после химиотерапии, ВИЧ/СПИД).
По механизму возникновения различают абсцедирующие пневмонии:
-
Первичные (возникают внезапно, без связи с предшествующими воспалениями легких или другими инфекционными заболеваниями);
- Вторичные (развиваются как осложнение затяжной пневмонии или других воспалительных процессов в легких)
- Метастатические (инфекция попадает в легкие при имеющемся генерализованном септическом процессе в организме).
После попадания возбудителя в легочную ткань возникает гнойный очаг, вокруг которого появляется зона перифокального воспаления. Эта зона воспаления отграничивает участок гноеобразования от окружающих неповрежденных тканей.
Процесс такого отграничения является физиологичным, однако на фоне сниженного местного иммунитета вместо последующей резорбции (рассасывания) гнойного очага происходит его капсуляция, то есть образование фиброзной стенки вокруг патологической зоны.
Таким образом, формируется полость, заполненная воспалительным содержимым — гноем с примесью крови.

Если прорыва в бронх не происходит, развиваются осложнения абсцедирующей пневмонии: прорыв гнойника в плевральную полость, легочные кровотечения, сепсис, инфекционно-токсический шок, которые быстро могут привести к летальному исходу.
От вида возбудителя, степени генерализации процесса в организме, возраста и состояния иммунной системы пациента зависит клиническая картина, выраженность симптоматики и прогноз заболевания для здоровья и жизни больного.
- Центральные (у корней легких);
- Периферические (в толще легочной ткани, у стенок грудной клетки).
По распространенности патологического процесса в легких различают абсцедирующие воспаления легких:
- единичные;
- множественные (одно- или двусторонние);
- сегментарные (в пределах одного сегмента легкого);
- долевые (в пределах одной доли).
В классическом клиническом течении абсцедирующей пневмонии выделяют три стадии, каждая из которых протекает со своими характерными симптомами:
-
Гнойная пневмония (инфильтрация).
- Прорыв абсцесса в бронх.
- Формирование рубца на месте гнойника.
Первая стадия заболевания протекает с выраженными симптомами острого воспалительного процесса:
- бледностью кожи и цианотичным румянцем на щеке на стороне очага;
- лихорадкой с ознобами;
- сильной потливостью;
- сухим кашлем со скудной серозной мокротой;
- болью в груди на стороне очага (боли настолько выражены, что заставляют пациента принимать вынужденное положение — на больной стороне тела);
- затруднением дыхания или одышкой;
- учащением пульса.
Через 2-3 недели от начала заболевания может произойти самопроизвольное разрешение абсцесса (вторая стадия заболевания).

Длительность заболевания при его благоприятном течении может составлять 6-8 недель. Своевременная диагностика патологии и назначение адекватной терапии может сократить сроки выздоровления пациентов.
Для постановки диагноза необходимо проведение некоторых диагностических процедур:
-
Общих клинических анализов крови, мочи.
- Серологического анализа крови.
- Микроскопии и бактериологического посева мокроты.
- Рентгенографии легких.
- Фибробронхоскопии.
- Компьютерной или магнитно-резонансной терапии.
- ЭКГ.
Учитывая данные анамнеза, выраженность симптомов и результаты физикальных методов исследования, врач может сократить или, наоборот, расширить перечень дополнительных методов исследования.
Лечение абсцедирующей пневмонии должно быть комплексным и включать:
- Этиотропную терапию (назначение антибиотиков, сульфаниламидных, противогрибковых или антипротозойных препаратов, направленных на уничтожение возбудителя). При назначении этиотропного лечения необходимо учитывать чувствительность возбудителя к назначаемым препаратам. Чаще всего прибегают к назначению комбинаций препаратов широкого спектра действия.
-
Противовоспалительное лечение (для подавления общих проявлений воспаления).
- Консервативное дренирование гнойника (с помощью отхаркивающих, бронхолитических, муколитически препаратов).
- Детоксикационную терапию (инфузионную терапию, плазмаферез, гемосорбцию).
- Коррекцию сдвигов кислотно-щелочного и водно-солевого баланса крови.
- Витаминотерапию.
- Назначение иммуномодулирующих средств.
- Симптоматическое лечение.
Для очищения гнойных очагов в легких могут применяться хирургические манипуляции:
- лечебные бронхоскопии;
- пунктирование очагов;
- дренирование абсцесса с откачиванием гноя из полости с последующим промыванием антисептиками.
При неэффективности консервативных методов лечения возможно проведение операции по удалению части (частей) легкого с абсцессами.

Септическая пневмония у взрослых, протекающая с множественным абсцедированием легких, имеет хуже прогноз, чем одиночные абсцессы. Абсцедирующая септическая пневмония часто заканчивается смертельным исходом: летальность может составлять до 25%.
источник
Врачи ошарашены! Защита от ГРИППА и ПРОСТУДЫ!
Нужно всего лишь перед сном.
Абсцесс лёгкого — это гнойное воспаление в лёгочных тканях. Чаще всего болезнь возникает на фоне сильной пневмонии. Она представляет собой такое заболевание, при котором внутри организма формируются гнойники. При неблагоприятном течении эти новообразования закупоривают органы дыхательной системы своим содержимым.
- Механизм развития (патогенез) лёгочных абсцессов имеет разнообразную бактериальную природу. Чаще всего гнойники появляются из-за распространения в ходе пневмонии стрептококков, стафилококков, микоплазмы, грибков или клебсиеллы. Очаги нагноения образуются при попадании инфекций в лёгкие.
- Патогенез во многом определяется сопутствующими неблагоприятными факторами. Сюда относятся низкие иммунные функции, сбои в дыхательной деятельности, алкоголизм, длительный приём цитостатиков и СПИД.
- На патогенезе абсцессов сказывается реакция всего организма. Если она выражена слабо, то уже начало болезни имеет хроническое течение. В развитии острой формы играют значимую роль такие факторы, как нарушение системы кровообращения и вовлечение окружающих тканей в патологию.
Абсцесс лёгкого в острой форме по статистике чаще поражает сильный пол в возрасте 20-50 лет. Правое лёгкое, из-за его больших параметров, воспаляется чаще. При этом абсцессы возникают в разных частях органа, хотя верхняя доля лёгких подвержена болезни сильнее.
Симптомы абсцесса лёгкого принято разделять по развитию клинической картины. Первая фаза заболевания имеет следующие признаки:
На данном этапе происходит расплавление лёгочной ткани и инфильтрация гноем. Бронх ещё не поражен. Симптомы нарастают около полутора недель, после чего гнойник доходит до бронха и развивается вторая стадия острого течения. Симптомы абсцесса лёгкого в этой фазе несколько видоизменяются. В частности, во время кашля начинается сильное выделение мокроты.
- Мокрота при кашле является главным признаком второй стадии абсцесса. Когда абсцесс прорывает в бронх, кашель становится влажным.
- В день из организма может выходить до 1 литра гноя через ротоглотку. Мокрота при этом имеет резкий запах гноя, жёлто-зелёный цвет и содержит прожилки крови.
- Застоявшийся гной можно разложить на 3 слоя. Нижняя часть мокроты имеет густую консистенцию, средняя — водянистую с мутным цветом, а верхний слой отличается образованием пены.
- Анализ мокроты имеет большое значение для постановки диагноза абсцессов. Микроскопическое исследование выявляет в гное эритроциты, лейкоциты и патогенные микробы.
В зависимости от хода развития болезни и возможностей рецидива принято делить абсцесс на хронический и острый.
Острый абсцесс лёгкого встречается довольно часто. Болезнь имеет несколько стадий. На этапе формирования гнойника у человека возникают жар, мигрени, одышка, потеря аппетита. Этот период может длиться от недели до месяца. На стадии вскрытия гной попадает в дыхательные пути и состояние человека ухудшается, хотя признаки интоксикации ослабевают.
Острый абсцесс лёгкого нередко развивается на фоне таких болезней, как гриппозная пневмония, тромбофлебит, повреждения лёгочной ткани в ходе травм. Патология острого течения имеет несколько стадий тяжести.
- Лёгкая степень заболевания подразумевает абсцесс с одиночной полостью и слабой перифокальной реакцией. У людей с крепким здоровьем гнойники развиваются за 10 суток, а после их вскрытия в бронх или пневмонии начинается выздоровление.
- Средняя тяжесть отличается большой зоной перифокальной реакции вокруг абсцесса. Такие гнойники чаще образуются медленно, на фоне долгой пневмонии. При этом выход гноя в бронх не приводит к достаточному опорожнению абсцесса. Часто развиваются хронические гнойники.
- Тяжёлая степень абсцессов приводит к глубокой интоксикации с поражением сердца, почек и печени. Температура тела остаётся высокой на всех стадиях, мокроты становится всё больше. Для спасения таких больных требуется вмешательство хирурга.
Патология лёгких в случае отсутствия верного лечения в 10% случаев приводит к постоянным ремиссиям и обострениям. После 10 — 12 недель острой стадии развивается хронический абсцесс лёгкого. Его главный признак — развитие полости в лёгком и необратимые изменения бронхиального дерева и паренхимы. Наблюдаются пролиферация соединительных тканей, деформирующий бронхит и бронхоэктаз.
У больного могут развиться лёгочная гипертензия, иммунодефицит, нарушения обмена веществ и энергии. Внешний вид человека также изменяется, поскольку грудь становится больше, а кожа сильно бледнеет. Хронический абсцесс лёгкого вызван теми же возбудителями, что и острый: стафилококками, грамотрицательными палочками.
Помимо неверного курса лечения, его развитию способствуют множественные деструкции в отделе лёгкого, наличие в полости абсцесса секвестров (наполненных слизью кист) и образование плевральных сращений в поражённом сегменте.
Сегодня некоторые учёные склонны полагать, что абсцесс и гангрена в области лёгкого представляют собой разные стадии одинакового процесса. Нагноительный процесс протекает в лёгких неоднородно, поскольку большую роль играет реактивность организма. Большинство же специалистов сходятся во мнении, что абсцесс лёгкого — совершенно отличное от гангрены заболевание, у которого особенная картина развития и своя тактика лечения.
- Гангрена в области лёгких отличается обширным распространением из-за недостаточной защиты организма. Абсцесс, в свою очередь, имеет нагноение лишь в ограниченном очаге.
- Микрофлора мокроты при гангрене и абсцессах имеет общую природу в виде симбиоза гноеродных микробов. Однако абсцессы могут развиваться не только в результате осложнения пневмонии и стафилококковых инфекций. Гнойники появляются и при аспирации инородного тела, а также из-за закупорки бронхов частицами пищи и слизью. Спровоцировать абсцесс может эмболия сосудов лёгкого.
- Гангрена сопровождается омертвением лёгочной ткани. Поэтому признаки болезни отличаются от абсцессов: помимо грудных болей и мокроты, наблюдаются запах изо рта, дрожание голоса, хрипы, а также анемия.
- Осложнения после гангрены более локальные, чем от абсцессов. Первая болезнь может привести к прорыву гноя в плевру и кровотечениям, а после абсцесса лёгкого гнойники могут поражать ткани мозга.
Абсцедирующая пневмония (второе название болезни) представляет собой разновидность лёгочного воспаления и часто является причиной созревания абсцессов. Анаэробные бактерии являются основной причиной болезни, попадая в носоглотку и мокроту.
- Гнойная пневмония диагностируется на основе рентгена и компьютерной томографии лёгких. Основное отличие гнойника лёгкого от абсцедирующей пневмонии у взрослых — это размер полости с жидкостью. Абсцесс имеет диаметры больше 2 см, а при гнойной пневмонии наблюдаются мелкие и множественные очаги.
- Пневмония абсцедирующего типа распространяется воздушно-капельным путём. Поэтому даже кратковременного общения с больным бывает достаточно для попадания заражённой микрофлоры в организм здорового человека. Также возможен гематогенный путь — попадание возбудителей в лёгкие с кровотоком.
- Симптомы пневмонии зависят от типа патогена, вызвавшего болезнь. Анаэробная инфекция развивается в ходе нескольких недель или даже месяцев. Наблюдаются лихорадка, кашель с отхождением мокроты, потеря веса. Возможны плеврит и кровохарканье при грибковом поражении. Смешанная инфекция у взрослых проявляется как типичное бактериальное воспаление лёгких.
- Лечение пневмонии проходит на фоне приёма антибиотиков и иммуномодуляторов в течение 4 — 16 недель. Основными препаратами являются средства с клиндамицином и добавлением цефалоспоринов. Стартовая терапия предполагает лекарства с метронидазолом и аминопенициллинами.
На очаг инфекции у взрослых можно воздействовать с помощью бронхоскопии и торакоцентеза — прокалывания грудной клетки. Большую роль в ходе лечения играет удаление из крови всех токсинов — гемосорбция. В этих же целях проводят УФО крови и плазмафарез.
Частью клинического обследования больного с абсцессами является анализ по рентгенограмме. Он позволяет определить наличие полостей и их положение, инфильтрацию лёгочной ткани, зарождение плеврита и эмпиемы.
- На ранней стадии болезни сложно выявить гнойники рентгенологически. Пока не произошло прорыва в бронхи, абсцессы напоминают развитие очаговой пневмонии. На снимке виден участок с сильным затемнением лёгкого и неровными краями.
- После возникновения сообщения с бронхом картина меняется. На рентгенограмме видна полость с горизонтальным положением жидкости и газа, похожего на полукруг светлых оттенков. Абсцесс на снимке имеет овальную форму.
- Чтобы выяснить размеры полости, рекомендуют делать снимки на разных стадиях её заполнения гноем, например, до и после отхаркивания. Также можно делать рентген в нескольких проекциях.
- Явные признаки абсцесса при снимках в прямой и боковой проекциях — это круглые тени, большие лимфоузлы, толстые стенки гнойных очагов. Когда гнойник полностью прорывается в бронхи, стенки полости истончаются.
источник
Если процесс воспаления в легких развивается из-за попадания в орган анаэробных бактерий – это опасная форма пневмонии, провоцирующая множество осложнений. Одно из них это абсцедирующая пневмония – когда патологический процесс сопровождается разрушением тканей легкого и образованием в них очагов нагноения.
В основном абсцедирующая форма пневмонии бывает спровоцирована следующими возбудителями:
- клебсиелла пневмонии;
- золотистый стафилококк;
- гемолитический стрептококк;
- анаэробные бактерии;
- пневмококки.
Каждый из перечисленных болезнетворных микроорганизмов становится причиной деструкции, некроза ткани в легких. Из-за этого происходит формирование очага нагноения. Основополагающий фактор, при влиянии которого возбудители проникают в легкие – поступление мокроты в большом количестве из глотки и образование гнойных очагов. Данная форма воспаления легких в первую очередь характерна для людей с наркотической и алкогольной зависимостью, для пациентов после инсульта, для больных эпилепсией, дисфагией и с нарушениями сознания.
Лимфогенная форма болезни может развиваться под влиянием:
- сепсиса;
- запущенного фурункулеза;
- остеомиелита;
- эндокардита.
Иногда абсцесс возникает в результате проникновения чужеродного тела в бронхи или формируется при онкологии легких. Абсцедирующее воспаление легких часто сопровождается патологиями крови, пародонтозом и сахарным диабетом. Важно вовремя диагностировать возбудителя, сдать анализы на его устойчивость к антибиотикам, чтобы назначить высокоэффективную терапию.
Случается, что целостность тканей легкого нарушается из-за влияния на них токсинов, ферментов стафилококков.
Острое течение абсцедирующей пневмонии можно разделить на 2 вида:
- Бурное течение, которое сопровождается высокой температурой до 40 градусов, недостаточностью дыхания и сильной интоксикацией. Обычно такое состояние характерно при поражении стафилококком или пневмококком.
- Медленное течение – возникает, как осложнение респираторно-вирусной инфекции. Сначала выявляется мелкоочаговое поражение бронхов, а гной начинает скапливаться только через 2 – 3 недели. После нагноения общее состояние становится намного хуже, увеличивается температура, проявляются сложности дыхательных процессов и недостаточность сердца и сосудов, кожа сильно бледнеет. При прослушивании легких диагностируются мелкопузырчатые всхлипы, а в зоне сердца тоны приглушаются. Из-за пареза кишечника, который сопровождает болезнь, происходит вздутие живота.
Классическое клиническое течение абсцедирующей пневмонии можно разделить на 3 стадии, каждая из которых имеет свои характерные признаки:
- Инфильтрация.
- Прорыв абсцесса в бронхах.
- Образование рубца на месте нагноения.
Первая стадия сопровождается выраженными симптомами абсцесса в легком:
- побледнение кожного покрова и посинение на щеке со стороны пораженного легкого;
- озноб и лихорадка;
- усиленное потоотделение;
- сухой кашель со скудным отхождением гнойной мокроты;
- боль в грудной клетке с пораженной стороны – она настолько сильная, что заставляет больного занимать вынужденную позу на боку на пораженной стороне;
- одышка и сложности дыхания;
- частый пульс.
Спустя 2 – 3 недели с момента заражения может начаться самопроизвольное разрешение абсцесса – вторая стадия пневмонии. У больного возникает сильный приступ откашливания, когда он заканчивается, отходит 100 – 500 мл мокроты. Впоследствии этот объем постепенно уменьшается, пока не наступит рубцевание. При правильном дренировании полости самочувствие пациента быстро улучшается уже после первого приступа отхождения мокроты симптоматика ослабевает.
Важно! При благополучном исходе болезнь длится в течение 6 – 8 недель. Своевременная постановка диагноза и выбор подходящей терапии дает возможность еще больше сократить эти сроки.
Заболевание может сопровождаться различными клиническими проявлениями, локализация гнойного очага тоже бывает разной, в связи, с чем выделяют такие формы абсцедирующей пневмонии:
- центральное воспаление – локализуется у корней легкого;
- периферическое воспаление – локализуется в легочной ткани, ближе к стенкам грудной клетки.
По распространенности воспаления заболевание тоже можно разделить на несколько видов:
Данные после физикального обследования врачом будут такими:
- ослабление дыхания;
- укорочение времени перкуторного звука;
- влажная хрипота;
- тахикардия;
- тахипноэ.
В анализах крови отмечается лейкоцитоз, увеличение СОЭ.
Важно! Главная роль для постановки верного диагноза отводится рентгенографии. Стандартное обследование помогает визуализировать некрупные полостные образования на фоне инфильтрации.
Также при подозрении на абсцедирующую пневмонию часто реализуется компьютерная томография. При абсцессе на снимках видно полостное образование с большой толщиной стенок, характерным содержанием газа и жидкости.
Для дифференциации с другими поражениями легких и формами пневмонии организуется трехкратное исследование состава мокроты на присутствие возбудителя туберкулеза и атипичных раковых клеток.
Чтобы правильно выделить патогенную флору и установить чувствительность микробов к антибиотикам проводится диагностика мокроты или промывных вод бронхов – бактериальный посев. В особо сложных ситуациях для установления причин заболевания проводится пункция чрезбронхиальная – диагностическая бронхоскопия.
Абсцедирующая пневмония плохо поддается лечению, это непростой процесс, который состоит из различных консервативных методов и оперативных способов устранения патологии. Главные действия должны быть направлены на купирование воспаления, уничтожение болезнетворных микробов и уменьшение симптоматики интоксикации.
Традиционное лечение абсцедирующего воспаления легких включает следующие терапевтические способы воздействия:
- Антибактериальная терапия препаратами, которые подбирает доктор после полноценной диагностики. Продолжительность курса лечение от 4 недель до 4 месяцев.
- Прием муколитиков, бронхолитиков, откашливающих медикаментов. Это необходимо для ускорения отхождения гнойной мокроты из сформированных в легком полостей.
- Жаропонижающие и противовоспалительные медикаменты – помогают противостоять воспалению и восстанавливать нормальную температуру.
- Реализация детоксикации для организма – нужна для выведения токсинов, полученных в результате распространения патогенной микрофлоры. В соответствии с тяжестью состояния этот способ включает: облучение крови ультрафиолетом, гемосорбцию, плазмофорез.
- Симптоматическое лечение – варианты его организации зависят от развивающихся осложнений. По показаниям требуются процедуры для восстановления кровообращения, для купирования симптомов дыхательной и почечной недостаточности, восстановления работы желудочно-кишечного тракта.
- Восстановление общего самочувствия. Оно заключается в улучшении функций иммунитета, восполнении витаминов и минералов, которые утрачиваются в период болезни.
Сочетать лекарства с народными средствами в терапии возможно. Главное – это не проводить лечение только по рецептам народной медицины. Самый действенный рецепт – мед с морковным соком. Также следует обратить внимание на рацион – включать больше белков, постараться на этапе лечения совсем отказаться от жирного.
Если консервативное лечение абсцедирующей пневмонии оказывается неэффективным, то врачи назначаются организацию операции – санации воспалительных очагов в легких. Производится дренирование или пункция абсцессов с целью выведения накопившегося гноя. Затем пораженная зона обрабатывается антисептиками, вводятся антибиотики. После вскрытия стенки полости чистятся от отмершей ткани, проводится дренаж, рана зашивается, ежедневно в нее вводятся антибиотики.
Если эффекта от описанной процедуры не окажется, то требуется операция по удалению части легкого, пораженной абсцессом. Она носит название пневмотомии – проводится только при гангренозных абсцессах или при отсутствии возможности реализации дренажа.
При своевременном проведении терапии гнойная пневмония отступает, отмечается благоприятный исход в 75 – 85% случаев. Плохие прогнозы болезни характерны для людей в преклонном возрасте или при дополнительных хронических патологиях, при иммунодефиците.
Инфекционные абсцессы плохо реагируют на лечение, поэтому в 15 – 25% случаев пациенты умирают из-за осложнений. Кроме того, становится невозможным полное выздоровление – развивается фиброз тканей, образуются хронические абсцессы. При заражении данной формой ребенка она протекает крайне тяжело, но благодаря юному возрасту и правильной работе защиты организма вероятность положительного исхода остается высокой.
Важно! Самая лучшая профилактика абсцедирующего воспаления у взрослых – ведение правильного образа жизни, пересмотр вредных привычек и коррекция рациона.
Важно не запускать заболевания органов дыхательной системы, чтобы иметь возможность предупредить серьезные осложнения, угрожающие жизни человека. Даже легкая простуда должна стать поводом обращения к врачу, особенно для маленьких детей, так как пневмония в их организме развивается в несколько раз быстрее. Патология не пройдет самостоятельно, только врач может своевременно выявить наличие абсцессов и принять меры для их устранения.
источник
Под термином абсцесс в медицине подразумевают нарыв. Абсцедирующая пневмония в свою очередь является одной из наиболее осложненных форм воспаления легких.
Недуг протекает с деструкцией легочной ткани. В легких пациента, как правило, образуется одна или несколько пустот, заполняющихся патогенным содержимым.
Пневмония абсцедирующая МКБ 10 или абсцесс легкого с пневмонией имеет код J 85. такой недуг редко развивается в качестве самостоятельной патологии, в большинстве случаях он развивается на фоне гнойного воспаления в легких.
Выделить особых возбудителей абсцедирующей пневмонии достаточно трудно, потому что воспаление, сопровождающееся деструкцией легочной ткани могут вызывать различные микроорганизмы (на фото), среди которых:
- стафилококки и стрептококки;
- клебсиеллы;
- синегнойная палочка;
- простейшие – лешмании, протеи;
- грибковая флора.
Тем не менее, в большинстве случаях патологический процесс проявляется на фоне жизнедеятельности анаэробных микроорганизмов.
Внимание! Абсцесс легкого может произойти на фоне вдыхания содержимого желудка. Такой процесс часто происходит, если пациент пребывает в состоянии тяжелой алкогольной или наркотической интоксикации. Соответственно к группе риска проявления недуга относятся неблагополучные слои населения.
Основные пути проникновения возбудителей в легкие рассмотрены в таблице:
| Основные пути проникновения инфекции к тканям легкого | |
| Путь | Процесс |
| Бронхогенный | Обеспечивается за счет аспирации компонентов желудка или полости ротоглотки. |
| Лимфогенный | Таким способом к легким пациента часто проникает золотистый стафилококк. |
| Травматический | Толчком для развития патологии может стать закрытая травма или проникающее ранение легких и близлежащих органов. |
| Контактный | Очаг воспаления должен располагаться в рядом лежащих органах. |
Важно подчеркнуть, что для развития абсцесса присутствия патогенной микрофлоры в организме пациента недостаточно. Для планомерного распространения инфекции требуется стабильное снижение местного и общего иммунитета пациента.
Внимание! Абсцесс легкого с пневмонией чаще развивается у взрослых. Дети подвержены данной патологии гораздо меньше, но с чем это связано?
Риск развития воспалительного процесса данного характера для взрослых повышается на фоне воздействия различных неблагоприятных факторов, например:
- длительная никотиновая зависимость;
- употребление алкогольных напитков в значительных дозах;
- тяжелая наркотическая зависимость;
- тяжелый труд во вредных условиях;
- травмы грудной клетки;
- продолжительное пребывание пациента в бессознательном состоянии;
- хронические патологии дыхательных путей;
- аномалии строения дыхательных путей;
- иммунодефицит.
Об основных причинах проявления подобного заболевания расскажет видео в данной статье.
По механизму развития воспалительные процессы различают следующим образом:
- Первичное воспаление. Проявление патологии не связано с другими патологическими процессами. Недуг проявляется как самостоятельная патология.
- Вторичное воспаление. Воспаление легких с абсцессом проявляется на фоне длительной пневмонии или других заболеваний в легких.
- Метастатическое. Патология проявляется как следствие присутствия генерализованного очага воспаления в организме человека.
После проникновения возбудителя патологии в легочных тканях пациента проявляется гнойный очаг, который опоясывает область перифокального воспалительного процесса. Такой участок выступает своего рода разграничителем и отгораживает воспаленный участок от не задетых тканей.
На фоне существенного снижения иммунных качеств организма происходит капсуляция очага, вокруг поврежденной стенки образуется область с патогенным содержимым.
Прогноз на выздоровление зависит от многих факторов:
- возраст пациента;
- состояние иммунной системы человека;
- клиническая картина патологии;
- симптомы недуга;
- степень и стадия развития патологии.
Следует заметить, что симптоматика абсцедирующей пневмонии может существенно отличаться в зависимости от локализации очага воспаления. Очаг воспаления может находиться у корней легкого, в толще легочных тканей или непосредственно у стенок грудной клетки.
Воспалительный процесс может иметь различную распространенность:
- единичные очаги воспаления;
- множественные, с поражением одного или обеих легких;
- патологические очаги могут располагаться в одном или нескольких сегментах легкого;
- при долевом поражении очаги находятся в пределах доли органа.
Картина течения абсцедирующей пневмонии по классическому «сценарию» выглядит следующим образом:
- Развитие гнойной пневмонии с образованием инфильтрата.
- Прорыв гнойного очага в просвет бронх.
- Проявление рубцовой ткани на месте гнойника.
При подобном течении обстоятельств вероятность положительного исхода патологического процесса высока, но важно помнить и о других, возможных осложнениях недуга.
На первой стадии воспалительного процесса могут быть заметны следующие изменения:
- бледность кожных покровов;
- проявление симметричного румянца на щеке или щеках пациента (при двухстороннем и одностороннем поражении);
- повышение температуры тела до 40 градусов;
- озноб, сменяющийся приступами жара;
- повышенная потливость, которая проявляется преимущественно в ночное время;
- сухой или малопродуктивный кашель с выделениями скудной слизистой мокроты;
- интенсивные боли в зоне локализации патологического очага;
- затрудненное дыхание;
- симптомы общей интоксикации организма;
- судороги.
Спустя 2-3 недели с момента проявления симптомов интоксикации может случиться самопроизвольное разрешение абсцесса. В таком случае пациента будет беспокоить сильный кашель, оканчивающийся обильным выделением мокроты (ее объем может составлять 200-500 мл).
Патологическое содержимое часто имеет зловонный запах. По мере развития рубцевания объем отделяемой мокроты будет уменьшаться.
Продолжительность болезни составляет 6-8 недель при условии своевременной диагностики и лечения.
Для определения диагноза используют следующие методики и процедуры:
- общее исследование крови и мочи пациента;
- серологический анализ крови;
- бактериологический посев мокроты для определения возбудителя;
- рентгенографическое обследование;
- фибробронхоскопия;
- ЭКГ;
- КТ.
На основании полученных результатов специалист может выявить необходимость проведения расширенного обследования.
Лечение абсцедирующей пневмонии происходит следующим образом:
- Подбирается адекватная антибактериальная терапия после определения типа возбудителя патологического процесса. Дозу лекарственных средств и лекарственную форму подбирает врач после оценки состояния пациента и определения устойчивости возбудителя к лекарственному препарату.
- Для устранения общих симптомов используют противовоспалительные средства.
- Жаропонижающие препараты используются для стабилизации температурных показателей пациента.
- Производиться дренирование гнойника консервативным путем. Методика позволяет ускорить отхождение гноя из полости легких за счет использования отхаркивающих средств и муколитиков.
- Для устранения общих симптомов интоксикации используют детоксикационную терапию.
- Симптоматическая терапия определяется после оценки состояния пациента.
Для повышения иммунных качеств назначают витамины и иммуностимуляторы.
Для лечения абсцедирующей пневмонии могут использоваться хирургические методы, например:
- бронхоскопия;
- дренирование с откачиванием гноя из полости;
- пунктирование.
Внимание! Если описанные методы воздействия не приводят к положительным результатам возможно полноценное хирургическое вмешательство в ходе, которого производиться удаление пораженных участков легкого пациента. Цена такой операции высока и ее проводят только в квалифицированных медицинских центрах.
Среди перечня возможных осложнений пневмонии с абсцессом, выделяют:
- сепсис;
- легочное кровотечение;
- инфекционно-токсический шок;
- прорыв гнойника в плевральную полость;
- летальный исход.
Обобщенный прогноз для жизни пациента при неосложненном течении патологии и своевременно начатом лечении – благоприятен. Если терапевтические меры были отложены или пациентом не соблюдалась инструкция врача – возможны тяжелые осложнения в виде септической пневмонии, которая нередко является распространенной причиной летального исхода пациента.
источник




 Анаэробные (бактероиды, фузобактерии, анаэробные кокки);
Анаэробные (бактероиды, фузобактерии, анаэробные кокки); Бронхогенным (чаще всего в результате аспирации содержимого желудка или ротоглотки);
Бронхогенным (чаще всего в результате аспирации содержимого желудка или ротоглотки); вредные производственные условия (охлаждающий микроклимат, вредные производственные факторы);
вредные производственные условия (охлаждающий микроклимат, вредные производственные факторы);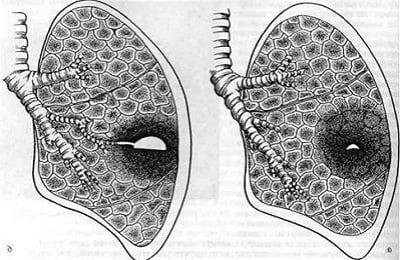 Первичные (возникают внезапно, без связи с предшествующими воспалениями легких или другими инфекционными заболеваниями);
Первичные (возникают внезапно, без связи с предшествующими воспалениями легких или другими инфекционными заболеваниями);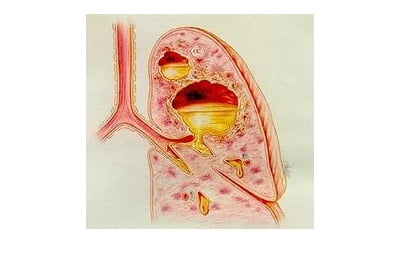 Гнойная пневмония (инфильтрация).
Гнойная пневмония (инфильтрация). Общих клинических анализов крови, мочи.
Общих клинических анализов крови, мочи. Противовоспалительное лечение (для подавления общих проявлений воспаления).
Противовоспалительное лечение (для подавления общих проявлений воспаления).











