Женщина, 20 лет, была 9/VIII 1997 г. доставлена из района в Архангельскую ЛОР клинику с запиской о том, что болезнь началась 31/VII при высокой температуре и острой боли в правом ухе; состояние ухудшалось с каждым днем, поэтому переведена в нашу клинику.
Мы обнаружили: ригидность затылочных мышц; полубессознательное состояние; сухой обложенный язык; гноетечение, пульсирующий рефлекс и перфорацию в передне-нижнем отделе правой барабанной перепонки, сужение правого наружного слухового прохода, отсутствие наружных признаков правостороннего мастоидита, При температуре 39,0; пульс —82 в 1′.
Немедленная операция. Обнаружено: гной во всех ячейках правого сосцевидного отростка; грануляции на гиперемированной стенке сигмовидного синуса; пункция синуса— чистая кровь; гной, полипы, грануляции, холестеатома и кариозные слуховые косточки в полости среднего уха; костоеда крыши барабанной полости, твердая мозговая оболочка здесь обнажена; пункция височной доли мозга— извлечен густой сливковидный гной. Инцизия мозга; носовым зеркалом раскрыта полость абсцесса,и выпущено около двух чайных ложек гноя. Полость гнойника промыта физиологическим раствором; введена резиновая трубка.
Люмбальная пункция: ликвор вытекает редкими каплями, собран и направлен в лабораторию. Назначено: лед на голову, уротропин внутривенно, камфора по пульсу.
На следующий день общее состояние больной без изменений. Температура 39,1—39,1. Пульс 120, слабого наполнения. Ответ лаборатории: Панди (+), Ионне-Апельт (+), лейкоцитов 8—10 в поле зрения. Анализ мочи — патологии не обнаружено. Анализ крови: лейкоц.—14 100; пойкилоцитоз, анизоцитоз; палочк. — 6%, моноц. — 7,5%, сегмент. — 81,5%, лимфоц.—5%. На четвертки день, не приходя в сознание, больная скончалась.
Вскрытие. Патолого-анатомический диагноз: „Вскрытый абсцесс правой височной доли; гной под твердой мозговой оболочкой над правым полушарием мозга».
Следовательно, у больной, кроме абсцесса мозга, был еще и ограниченный менингит; последнцй вызывал яркие симптомы, на основании которых мы немедленно приступили к операции. О гнойнике мозга можно было догадываться только по контрасту между высокой температурой (39°) и пульсом (82). Но более четких симптомов мозгового абсцесса нельзя было ожидать, так как правая височная доля немая.
20-VII 1992 г. в Арахангельскую ЛОР клинику принесли на руках мальчика 8 лет; родители объяснили, что правое ухо болит у ребенка давно, после перенесенного коклюша, но гноетечение часто прекращалось. Систематичедки не лечился. Данное состояние началось две недели назад с повышенной температуры; мальчик потерял аппетит; бывала рвота. По этой причине, врач направил в нашу клинику.
Мы обнаружили у мальчика упадок питания и бледность кожных покровов; временами он отвечает на вопросы, жалуясь на головную боль и боли в правом ухе, затем впадает в бессознательное состояние; лежит все время с запрокинутой назад головой а согнутыми коленями; временами вскакивает, пытаясь бежать; хватается рукой за правое ухо. Керниг (+); ригидность затылочных мышц (+); зрачки расширены. В правом ухе большой полип закрывает барабанную перепонку, из-за полипа выделяется скудный гной с фетидным запахом; правый сосцевидный отросток без наружных изменений, но резко болезнен при пальпации. Ввиду тяжелого состояния ребенка лабиринтная функция не исследована.
Срочная радикальная операция правого уха. Обнаружено: фетидный гной во всех ячейках отростка; сигмовидный синус обнажен кариозным процессом; в барабанной полости гной, грануляции, кариозные слуховые косточки. Вскрыта средняя черепная ямка: твердая мозговая оболочка матовосерого цвета, выпячена, напряжена; при надавливании на нее кюреткой показался гной с фетидным запахом. Инцизией мозга обнаружен глубокий абсцесс височной доли; гной извлечен; введены тампоны. Пункция сигмовидного синуса—крови нет. Синус вскрыт, удален тромб до появления крови. Введены тампоны с риванолом. Назначен стрептоцид внутримышечно.
После операции сознание вернулось, мальчик разговаривает, жалуется на головную боль. При перевязке —в полости абсцесса гноя нет.
24/VII снова бессознательное состояние. 25/VII летальный исход.
Вскрытие. Патолого-анатомический диагноз: „Состояние после радикальной операции правого уха, вскрытого абсцесса правой височной доли мозга и оперированного синустромбоза. Гнойный менингит. Септическая гиперплазия селезенки. Двусторонняя бронхопневмония. Перерождение паренхиматозных органов».
Обостренный хронический гнойный отит вызвал отогенный сепсис с метастазами в легких и внутричерепных органах. Абсцесс немой височной доли, завуалированный признаками менингита, был обнаружен только при операции: неврологически он не был распознан. Данный больной тоже поступил к нам в стадии неисправимой декомпенсации абсцесса мозга. Операция была про
источник
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые, субдуральные и эпидуральные. Симптомы абсцесса головного мозга зависят от его месторасположения и размеров. Они не являются специфичными и могут составлять клинику любого объемного образования. Диагностируется абсцесс головного мозга по данным КТ или МРТ головного мозга. При абсцессах небольшого размера подлежат консервативному лечению. Абсцессы, расположенные вблизи желудочков головного мозга, а также вызывающие резкий подъем внутричерепного давления, требуют хирургического вмешательства, при невозможности его проведения — стереотаксической пункции абсцесса.
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые (скопление гноя в веществе мозга); субдуральные (расположенные под твердой мозговой оболочкой); эпидуральные (локализованные над твердой мозговой оболочкой). Основными путями проникновения инфекции в полость черепа являются: гематогенный; открытая проникающая черепно-мозговая травма; гнойно-воспалительные процессы в придаточных пазухах носа, среднем и внутреннем ухе; инфицирование раны после нейрохирургических вмешательств.
Причиной образования гематогенных абсцессов головного мозга чаще всего являются воспалительные процессы в легких (бронхоэктатическая болезнь, эмпиема плевры, хроническая пневмония, абсцесс легкого). В таких случаях бактериальным эмболом становится фрагмент инфицированного тромба (из сосуда на периферии воспалительного очага), который попадет в большой круг кровообращения и потоком крови разносится в сосуды мозга, где и фиксируется в мелких сосудах (прекапилляре, капилляре или артериоле). Незначительную роль в патогенезе абсцессов могут играть хронический (или острый) бактериальный эндокардит, инфекции ЖКТ и сепсис.
В случае открытой проникающей черепно-мозговой травмы абсцесс мозга развивается вследствие прямого попадания инфекции в полость черепа. В мирное время доля таких абсцессов составляет 15-20%. В условиях боевых действий она возрастает в разы (минно-взрывные ранения, огнестрельные ранения).
При гнойно-воспалительных процессах в придаточных пазухах носа (синусит), среднем и внутреннем ухе возможны два пути распространения инфекции: ретроградный — по синусам твердой мозговой оболочки и мозговым венам; и непосредственное проникновение инфекции через твердую оболочку мозга. Во втором случае отграниченный очаг воспаления первоначально формируется в мозговых оболочках, а затем — в прилежащем отделе мозга.
Абсцессы мозга, формирующиеся на фоне интракраниальных инфекционных осложнений после нейрохирургических вмешательств (вентрикулиты, менингиты), возникают, как правило, у тяжелых, ослабленных больных.
Среди выделенных возбудителей гематогенных абсцессов головного мозга преобладают стрептококки, часто в ассоциации с бактериотидами (Bacteroides spp.). Для гематогенных и отогенных абсцессов характерны Enterobacteriaceae (в том числе Proteus vulgaris). При открытой проникающей черепно-мозговой травме в патогенезе абсцесса мозга преобладают стафилококки (St. aureus), реже Enterobacteriaceae. При различных иммунодефицитных состояниях (иммунодепрессивная терапия после трансплантации органов и тканей, ВИЧ-инфекция) из посева содержимого абсцесса головного мозга выделяют Aspergillus fumigatus. Однако идентифицировать возбудителя инфекции в содержимом абсцесса мозга довольно часто не представляется возможным, так как в 25-30 % случаев посевы содержимого абсцесса оказываются стерильными.
Формирование абсцесса мозга проходит в несколько этапов.
- 1-3 сутки. Развивается ограниченное воспаление мозговой ткани — энцефалит (ранний церебрит). На данном этапе воспалительный процесс обратим. Возможно как спонтанное его разрешение, так и под влиянием антибактериальной терапии.
- 4-9 сутки. В результате недостаточных защитных механизмов или в случае неверного лечения воспалительный процесс прогрессирует, в его центре полость, заполненная гноем, способная к увеличению.
- 10-13 сутки. На этой стадии вокруг гнойного очага формируется защитная капсула из соединительной ткани, которая препятствует распространению гнойного процесса.
- Третья неделя. Капсула окончательно уплотняется, вокруг нее формируется зона глиоза. В дальнейшем развитие ситуации зависит от вирулентности флоры, реактивности организма и адекватности лечебно-диагностических мероприятий. Возможно обратное развитие абсцесса мозга, но чаще увеличение его внутреннего объема или образование новых очагов воспаления по периферии капсулы.
На сегодняшний день патогномоничная симптоматика не выявлена. Клиническая картина при абсцессах головного мозга схожа с клинической картиной объемного образования, когда клинические симптомы могут варьироваться от головной боли до тяжелейших общемозговых симптомов, сопряженных с угнетением сознания и выраженными очаговыми симптомами поражения головного мозга. В некоторых случаях первым проявлением болезни становится эпилептиформный припадок. Могут наблюдаться менингеальные симптомы (при субдуральных процессах, эмпиеме). Эпидуральные абсцессы головного мозга зачастую ассоциируются с остеомиелитом костей черепа. Наблюдается прогредиентное нарастание симптоматики.
Для диагностирования абсцесса головного мозга огромное значение имеет тщательный сбор анамнеза (наличие очагов гнойной инфекции, острое инфекционное начало). Наличие воспалительного процесса, сопряженного с появлением и усугублением неврологических симптомов — основание для дополнительного нейровизуализационного обследования.
Точность диагностирования с помощью КТ головного мозга зависит от стадии формирования абсцесса. На ранних стадиях заболевания диагностика затруднена. На этапе раннего энцефалита (1-3 сутки) КТ определяет зону сниженной плотности неправильной формы. Введенное контрастное вещество накапливается неравномерно, преимущественно периферических отделах очага, реже в центре. На более поздних этапах энцефалита контуры очага приобретают ровные округлые очертания. Контрастное вещество распределяется равномерно, по всей периферии очага; плотность центральной зоны очага при этом не меняется. Однако на повторной КТ (через 30-40 минут) определяется диффузия контраста в центр капсулы, а также наличие его и в периферической зоне, что не характерно для злокачественных новообразований.
Инкапсулированный абсцесс мозга на КТ имеет вид округлого объемного образования с четкими ровными контурами повышенной плотности (фиброзная капсула). В центре капсулы зона пониженной плотности (гной), по периферии видна зона отека. Введенное контрастное вещество накапливается в виде кольца (по контуру фиброзной капсулы) с небольшой прилежащей зоной глиоза. На повторной КТ (через 30-40 минут) контрастное вещество не определяется. При исследовании результатов компьютерной томографии следует учесть, что противовоспалительные препараты (глюкокортикостероиды, салицилаты) в значительной степени влияют на скопление контраста в энцефалитическом очаге.
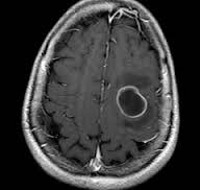
МРТ головного мозга — более точный метод диагностирования. При проведении МРТ на первых стадиях формирования абсцесса мозга (1-9 сутки) энцефалитический очаг выглядит: на Т1-взвешенных изображениях — гипоинтенсивным, на Т2-взвешенных изображениях — гиперинтенсивным. МРТ на поздней (капсулированной) стадии абсцесса головного мозга: на Т1-взвешенных изображениях абсцесс выглядит, как зона пониженного сигнала в центре и на периферии (в зоне отека), а по контуру капсулы сигнал гиперинтенсивный. На Т2-взвешенных изображениях центр абсцесса изо- или гипоинтенсивный, в периферической зоне (зоне отека) гиперинтенсивный. Контур капсулы четко очерчен.
Дифференциальная диагностика абсцесса головного мозга должна проводиться с первичными глиальными и метастатическими опухолями полушарий мозга. При сомнениях в диагнозе следует проводить МЗ-спектроскопия. В таком случае дифференциация будет основываться на различном содержании аминокислот и лактата в опухолях и абсцессах головного мозга.
Иные способы диагностики и дифференциальной диагностики абсцесса головного мозга малоинформативны. Увеличение СОЭ, повышенное содержание С-реактивного белка в крови, лейкоцитоз, лихорадка — симптомокомплекс практически любых воспалительных процессов, включая внутричерепные. Бакпосевы крови при абсцессах головного мозга в 80-90% стерильны.
На энцефалитической стадии абсцесса (анамнез – до 2 недель), а также в случае небольшого абсцесса головного мозга (до 3 см в диаметре) рекомендовано консервативное лечение, основой которого должна стать эмпирическая антибактериальная терапия. В некоторых случаях возможно проведение стереотаксической биопсии в целях окончательной верификации диагноза и выделения возбудителя.
Абсцессы, вызывающие дислокацию мозга и повышение внутричерепного давления, а также локализованные в зоне желудочковой системы (попадание гноя в желудочковую систему зачастую приводит к летальным исходам) — абсолютные показания к хирургическому вмешательству. Травматические абсцессы головного мозга, расположенные в зоне инородного тела также подлежат хирургическому лечению, так как данный воспалительный процесс не поддается консервативному лечению. Несмотря на неблагоприятный прогноз, грибковые абсцессы также являются абсолютным показанием к хирургическому вмешательству.
Противопоказанием к хирургическому лечению являются абсцессы мозга, расположенные в жизненно важных и глубинных структурах (зрительный бугор, ствол мозга, подкорковые ядра). В таких случаях возможно проведение стереотаксического метода лечения: пункция абсцесса мозга и его опорожнение с последующим промыванием полости и введением антибактериальных препаратов. Возможно как однократное, так и многократное (через установленный на несколько суток катетер) промывание полости.
Тяжелые соматические заболевания не являются абсолютным противопоказанием к проведению хирургического лечения, так как стереотаксическая операция может проводиться и под местной анестезией. Абсолютным противопоказанием к проведению операции может быть только крайне тяжелое состояние пациента (терминальная кома), так как в таких случаях любое оперативное вмешательство противопоказано.
Целью эмпирической (в отсутствии посева или при невозможности выделения возбудителя) антибактериальной терапии является покрытие максимально возможного спектра возбудителей. В случае абсцесса головного мозга без черепно-мозговой травмы или нейрохирургического вмешательства в анамнезе показан следующий алгоритм лечения: ванкомицин; цефалоспорины III поколения (цефотаксим, цефтриаксон, цефиксим); метронидазол. В случае посттравматического абсцесса головного мозга метронидазол заменяют на рифампицин.
Возбудителем абсцесса головного мозга у пациентов с иммунодефицитными состояниями (кроме ВИЧ) чаще всего является Cryptococcus neoformans, реже Сandida spp или Aspergillius spp. Поэтому в данных случаях назначают амфоретицин В или липосомальный амфоретицин В. В случае исчезновение абсцесса (по данным нейровиуализационных исследований) назначают флуконазол в течение 10 недель, впоследствии дозу уменьшают вдвое и оставляют в качестве поддерживающей. У пациентов с ВИЧ возбудителем абсцесса головного мозга чаще всего является Toxoplasma gondii, поэтому эмпирическое лечение таких пациентов должно включать в себя сульфадиазин с пириметамином.
После выделения возбудителя из посева лечение необходимо изменить, учитывая антибиотикограмму. В случае стерильного посева следует продолжить эмпирическую антибактериальную терапию. Продолжительность интенсивной антибактериальной терапии — не менее 6 недель, после этого рекомендуется сменить антибиотики на пероральные и продолжить лечение еще 6 недель.
Назначение глюкокортикоидов оправдано только в случае адекватной антибактериальной терапии, так как только при положительном прогнозе глюкокортикоиды могут вызвать уменьшение выраженности и обратное развитие капсулы абсцесса головного мозга. В иных случаях их применение может вызвать распространение воспалительного процесса за пределы первичного очага.
Основными методами хирургического лечения внутримозговых абсцессов являются простое или приточно-отточное дренирование. Их суть заключается в установке в полость абсцесса катетера, через который осуществляется эвакуация гноя с последующим введением антибактериальных препаратов. Возможна установка второго катетера меньшего диаметра (на несколько суток), через который проводится инфузия раствора для промывания (чаще всего, 0,9 % раствора хлорида натрия). Дренирование абсцесса необходимо сопровождать антибактериальной терапией (сначала эмпирической, далее — с учетом чувствительности к антибиотикам выделенного патогена).
Стереотаксическая аспирация содержимого абсцесса без установки дренажа — альтернативный метод хирургического лечения абсцесса головного мозга. Главные его преимущества — снисходительные требования к квалификации медперсонала (для контроля над функционированием приточно-отточной системы необходимы пристальное внимание и специальные знания) и меньший риск вторичного инфицирования. Однако в 70% использования данного метода возникает необходимость повторных аспираций.
В случае множественных абсцессов головного мозга необходимо в первую очередь дренировать очаг, наиболее опасный в отношении осложнений (прорыв гноя в желудочковую систему, дислокация мозга), а также наиболее значимый в клинической картине. В случае эмпиемы или субдурального абсцесса головного мозга применяют дренирование, не используя приточно-отточную систему.
В прогнозировании абсцессов головного мозга большое значение имеет возможность выделить возбудителя из посева и определить его чувствительность к антибиотикам, только в этом случае возможно проведение адекватной патогенетической терапии. Кроме этого, исход заболевания зависит от количества абсцессов, реактивности организма, адекватности и своевременности лечебных мероприятий. Процент летальных исходов при абсцессах головного мозга — 10%, инвалидизации — 50%. Почти у трети выживших пациентов последствием заболевания становится эпилептический синдром.
При субдуральных эмпиемах прогнозы менее благоприятны из-за отсутствия границ гнойного очага, так это свидетельствует высокой вирулентности возбудителя, либо о минимальной сопротивляемости пациента. Летальность в таких случаях — до 50%. Грибковые эмпиемы в сочетании с иммунодефицитными состояниями в большинстве случаев (до 95%) приводят к летальному исходу. Эпидуральные эмпиемы и абсцессы головного мозга обычно имеют благоприятный прогноз. Проникновение инфекции через неповрежденную твердую мозговую оболочку практически исключено. Санация остеомиелитического очага позволяет устранить эпидуральную эмпиему. Своевременное и адекватное лечение первичных гнойных процессов, а также полноценная первичная обработка ран при ЧМТ позволяют в значительной степени снизить возможность развития абсцесса головного мозга.
источник
Отогенный абсцесс мозгалокализуется обычно в височной доле, причем может находиться в непосредственной близости к измененной твердой мозговой оболочке или на каком-то расстоянии от нее. Абсцессы мозга обычно развиваются медленно. Однако у некоторых больных симптомы развивающихся абсцессов могут проявляться резко и неожиданно.
Внутримозговой абсцесс чаще развивается при хроническом гнойном среднем отите, при этом инфекция в вещество мозга проникает контактным путем. Возникает он обычно в непосредственной близости от очага инфекции и располагается довольно поверхностно — на глубине 2-4 см. В височной доле абсцесс наиболее часто локализуется вблизи от крыши барабанной полости и сосцевидной пещеры.
При остром среднем отите возможно гематогенное или лимфогенное распространение инфекции; при этом абсцесс может формироваться в отдаленных от первичного очага участках мозга. Сравнительно редко возникают множественные отогенные абсцессы мозга. Имеют обычно округлую форму, в то время как в мозжечке — щелевидную. Наиболее благоприятно протекают гладкостенные абсцессы с хорошо выраженной капсулой, которая образуется на 4-й нед., однако нередко капсула отсутствует, и абсцесс бывает окружен воспаленным и размягченным веществом мозга.
Клиническая картина отогенного внутримозгового абсцесса в значительной мере определяется его локализацией, величиной, реакцией окружающих тканей и стадией процесса. Течение абсцесса мозга делится на четыре стадии: начальную, латентную, явную и терминальную.
Начальная стадия длится обычно 1-2 нед и сопровождается легкой головной болью, вялостью, повышением температуры до 37,2- 37,5 °С, тошнотой и рвотой. Это так называемая энцефалитическая стадия абсцесса.
Латентная стадия болезни (от 2до 6 нед) бедна симптомами. Состояние больного несколько улучшается. Может отмечаться вялость, бледность больного, отсутствие аппетита, периодически головная боль. В этот период температура обычно нормальная, формула крови также без отклонений от нормы.
Продолжительность явной стадии около 2 нед, налицо картина тяжелого заболевания с тенденцией к быстрому и неуклонному ухудшению состояния больного, хотя в редких случаях может наблюдаться волнообразное течение болезни с периодами улучшения и ухудшения. Многочисленные симптомы, которыми характеризуется заболевание в этот период, объединяют в три группы: общие признаки тяжелого инфекционного заболевания, общемозговые симптомы, очаговые неврологические симптомы, зависящие от локализации абсцесса.
Первая группа — симптомы тяжелого инфекционного (нагноительного) процесса. Характерна слабость, разбитость, отсутствие аппетита, больной вял, сонлив, кожные покровы бледны, иногда с землистым или желтушным оттенком, выражение лица страдальческое. Язык обычно обложен, появляется неприятный запах изо рта, задержка стула, изменения в крови, характерные для воспаления. Повышение температуры тела зависит от сопутствующего гнойного отита и наличия других внутричерепных осложнений. Считается, что для неосложненных абсцессов мозга характерна нормальная или субфебрильная температура.
Общие мозговые симптомы (вторая группа) развиваются вследствие повышения внутричерепного давления, дислокации структур мозга, распространения воспалительного процесса или токсического воздействия абсцесса на продолговатый мозг. Головная боль при абсцессе является обычным и очень важным симптомом (постоянной или приступообразной, иногда носит нестерпимый характер), соответствует месту локализации абсцесса и усиливается при постукивании пальцем по покровам черепа над местом расположения абсцесса. Обычно рвота сопровождает диффузную головную боль и является признаком внутричерепной гипертензии. Положение головы — резко откинутая кзади при отсутствии ригидности — признак начинающегося отека мозга. Наличие этого симптома является противопоказанием для люмбальной пункции из-за опасности ущемления миндаликов мозжечка в большом затылочном отверстии.
Характерным для абсцесса является брадикардия — иногда до 45 ударов в мин, пульс ритмичный и напряженный (влиянием повышенного внутричерепного давления на продолговатый мозг).
При отогенном абсцессе мозга почти всегда наблюдаются менингеальные симптомы. Они бывают наиболее часто в ранней стадии абсцесса, до образования капсулы и становятся менее выраженными или исчезают при инкапсуляции абсцесса. Наличие менингеального синдрома является показанием к люмбальной пункции, которая обязательно выполняется при подозрении на внутричерепное осложнение. По данным люмбальной пункции могут быть диагностированы менингит и отогенная гидроцефалия, но не всегда могут быть исключены другие внутричерепные осложнения, в том числе и абсцесс.
Давление спинномозговой жидкости при абсцессе обычно умеренно повышено — 300-350 мм вод.ст. (норма — от 70 до 200 мм вод. ст.), за исключением случаев, осложненных менингитом. Иногда ликворное давление при абсцессах может быть нормальным или даже пониженным.
При неосложненных абсцессах жидкость бывает прозрачной, иногда опалесцирующей, при осложненных — мутной, а при прорыве гноя в субарахноидальное пространство — гнойной.
При выполнении люмбальной пункции следует ограничиться забором 2-3 мл цереброспинальной жидкости, учитывая опасность прорыва абсцесса в ликворное пространство, а также тот факт, что у больного с абсцессом мозжечка резкое снижение давления может привести к смещению продолговатого мозга и остановке дыхания.
Наибольшее диагностическое значение при установлении локализации абсцесса имеют очаговые симптомы. Своим происхождением они обязаны разрушению и дислокации вещества мозга гнойным процессом, развитию перифокального отека и негнойного энцефалита и сдавлению проводящих нервных путей.
При абсцессе височной доли мозга основными локальными симптомами являются афазия и гемианопсия. Самый яркий симптом — афазия при поражении левой височной доли у правшей. Наиболее характерна для абсцесса левой височной доли у правши амнестическая афазия, несколько реже наблюдается сенсорная, еще реже — моторная. Сенсорная проявляется она тем, что больной владеет произвольной речью и свободно называет предметы, о которых говорит, но если ему показать какой-либо из этих предметов и спросить, как он называется, больной не может ответить, он описывает этот предмет.При поражении центра Вернике часто страдает связанная с ним функция чтения и письма: развивается алексия и аграфия — больной «разучивается» читать и писать.
Гемианопсия — второй и очень важный симптом абсцесса височной доли мозга. При правосторонней локализации абсцесса это может быть единственный очаговый симптом. Гемианопсия, чаще гомонимная, с выпадением обеих одноименных полей зрения с двух сторон, объясняется вовлечением в процесс зрительного пути, проходящего через височную долю в затылочную. Отсутствием компактности нервных волокон в зрительном пучке Грасиоле объясняется выпадение не всей половины поля зрения, а только квадранта ее и возникновение верхнеили нижнеквадрантной гемианопсии, чаще верхнеквадрантной.
Среди гнездных симптомов, выявляемых при правосторонней локализации абсцесса височной доли мозга у правшей, — височная атаксия, проявляющаяся падением больного влево. Причиной ее является поражение пути, связывающего височную долю с противоположным полушарием мозжечка. Может возникнуть также головокружение, обусловленное нарушением коркового вестибулярного представительства.
Одним из очаговых знаков при поражении височной доли мозга является эпилептиформный синдром. Иногда именно этот признак является первым указанием на формирующийся абсцесс. Пирамидные симптомы при абсцессе височной доли проявляются в виде небольшого повышения мышечного тонуса в контралатеральных конечностях, очень легкой слабости или неловкости в них. Двигательные нарушения при абсцессе височной доли всегда бывают на противоположной стороне. Развитие гемипареза или пирамидных симптомов на стороне предполагаемого абсцесса наблюдается при абсцессе мозжечка.
Лечение хирургическое. Оно включает расширенную радикальную операцию уха, поиски и вскрытие абсцесса. При расширенной операции, кроме обычного объема хирургического вмешательства, производится обнажение твердой мозговой оболочки в области средней и задней черепных ямок, а при необходимости и в области траутманновского треугольника (медиальная стенка антрума). В зависимости от данных обследования и операционных находок выполняется пункция височной доли мозга, сигмовидного синуса и мозжечка через траутманновский треугольник и в редких случаях через сигмовидный синус, когда он запустел. Подход к гнойнику производят не через ухо, а снаружи через кости черепа, удаляя при этом абсцесс целиком. Санация абсцесса посредством пункций и промывания полости в настоящее время не применяется из-за недостаточной эффективности. Наряду с хирургическим лечением проводится активная антибактериальная, дегидратационная, дезинтоксикационная терапия, как при гнойном менингите.
Мышцы гортани.
Различают наружные и внутренние мышцы гортани.
— три парные мышцы, которые фиксируют орган в определенном положении, поднимают и опускают его: грудиноподъязычная (m.sternohyoideus); груди- нощитовидная (m.sternothyroideus); щитоподъязычная (m.thyrohyoideus) — расположены на передней и боковой поверхностях гортани.
— парные мышцы осуществляющие движения гортани, сверху прикрепляются к подъязычной кости: челюстноподъязычная (m.omohyoideus), шилоподъязычная (m.stylohyoideus) и двубрюшная(m.digasticus).
Внутренние (их восемь) взависимости от функции делят:
— парная задняя перстнечерпаловидная мышца (m.cricoarytenoideus posterior, s.m.posticus) расширяет просвет гортани при вдохе за счет смещения кзади и вращения кнутри мышечных отростков черпаловидных хрящей — единственная мышца, обеспечивающая раскрытие просвета гортани
— три мышцы суживают просвет гортани, обеспечивая голосовую функцию.
Самая сильная— боковая перстнечерпаловидная (m.cricoarytenoideus lateralis). Начинается — на боковой поверхности перстневидного хряща, прикрепляется — на мышечном отростке черпаловидного. При сокращении — движение мышечных отростков черпаловидных хрящей кпереди и внутрь, голосовые складки смыкаются в передних двух третях. Непарная поперечная черпаловидная (m.arytenoideus transversus) — между черпаловидными хрящами. При сокращении — сближаются черпаловидные хрящи, закрывая голосовую щель в задней трети. Функцию этой мышцы усиливает парная косая черпаловидная мышца (m.arytenoideus obliquus). Начинается — на задней поверхности мышечного отростка одного черпаловидного хряща, прикрепляется — на верхушке черпаловидного хряща с другой стороны. Обе эти мышцы расположены крестообразно.
— две мышцы натягивают голосовые складки. Щиточерпаловидная (m.thyroarytenoideus) состоит из двух частей. Наружная часть (m.thyroarytenoideus extenus) плоская, четырехугольной формы, начинается — от внутренних поверхностей пластинок щитовидного хряща. Функция — осуществлять перемещение черпаловидного хряща кпереди и вращение его вокруг продольной оси кнаружи. Вторая часть — парная щиточерпаловидная внутренняя голосовая мышца (m.thyroarytenoideus internus, s.m.vocalis). — нижней частью предыдущей мышцы, имеет вид треугольно-призматической пластинки, начинается- впереди от внутренней поверхности пластинки щитовидного хряща , направляется- горизонтально кзади к голосовому отростку черпаловидного хряща.При сокращении этой мышцы голосовые складки утолщаются и укорачиваются. Перстнещитовидная (m.cricothyroideus) мышца. Начинается — на передней поверхности перстневидного хряща сбоку от средней линии, заканчивается- на нижнем крае щитовидного хряща и нижнем рожке щитовидного хряща. При сокращении этой мышцы щитовидный хрящ наклоняется вперед, натягивая тем самым голосовые складки и сужая голосовую щель.
— две мышцы осуществляющие опускание надгортанника и наклон его кзади. Парная черпалонадгортанная (m.aryepiglotticus) — между верхушкой черпаловидного хряща и краем надгортанника. Из нее формируется черпалонадгортанная складка (lig. aryepiglotticus), составляющая часть бокового отдела входа в гортань. Парная щитонадгортанная мышца (m.thyroepiglotticus) в виде удлиненной слабовыраженной пластинки натянута между внутренней поверхностью угла щитовидного хряща и боковым краем надгортанника.
Теория Гельмгольца.
Пространственная (или резонансная) теория была предложена Гельмгольцем в 1863г. Теория допускает, что базилярная мембрана состоит из серии сегментов (волокон, «струн»), каждый из которых резонирует в ответ на воздействие определенной частоты звукового сигнала. Входящий стимул, таким образом, приводит к вибрации тех участков базилярной мембраны, собственные частотные характеристики которых соответствуют компонентам звукового стимула. Звуки высокой частоты, приводят в колебательное движение (резонируют) участок базилярной мембраны с короткими волокнами (у основания улитки), а звуки низкой частоты, резонируют участок мембраны с длинными волокнами (у верхушки улитки). При подаче и восприятии сложных звуков одновременно начинает колебаться несколько участков мембраны. Чувствительные клетки спирального органа воспринимают эти колебания и передают по нерву к слуховым центрам.
На основании изучения теории Гельмгольца можно сделать три вывода:
1) улитка является тем звеном слуховою анализатора, где осуществляется первичный анализ звуков
2) для каждого простого звука характерен определенный участок на базилярной мембране
3) низкие звуки приводят в колебательное движение участки базилярной мембраны, расположенные у верхушки улитки, а высокие — у ее основания
Таким образом, теория Гельмгольца впервые позволила объяснить основные свойства слуха: определение, высоты, силы и тембра звуков
92. Ларингоскопия (способы, техника, ларингоскопическая картина)
Наружный осмотр и пальпация: осмотрите шею, конфигурацию гортани. Пропальпируйте гортань, ее хрящи: перстневидный, щитовидный, определите хруст хрящей гортани. В норме гортань безболезненна, пассивно подвижна латерально.
Пропальпируйте регионарные лимфатические узлы гортани: подчелюстные, глубокие шейные, задние шейные, приларингеальные, паратрахеальные, в над- и подключичных ямках. В норме лимфатические узлы не прощупываются.
1. Гортанное зеркало подогреть в горячей воде в течении2-3 сек. до 40-45°.
2. Попросите больного открыть рот, высунуть язык и дышать ртом.
Оберните кончик языка сверху и снизу марлевой салфеткой, возьмите его пальцами левой руки и слегка подтяните его на себя и книзу.
3. Гортанное зеркало — в правую руку (как ручку для письма), введите в полость рта параллельно плоскости языка, не касаясь корня языка и задней стенки глотки, до мягкого неба. Зеркальная поверхность – книзу.
4. Затем поднимете тыльной стороной зеркала язычок и поставьте плоскость зеркала под углом 45 и «зайчик» от рефлектора точно направляется на зеркало.
5. В это время попросите больного сделать глубокий вдох. Таким образом, вы увидите гортань в двух фазах физиологической деятельности: вдохе и фонации.
Удалите зеркало из гортани, отделите от ручки и опустите в дезраствор.
Картина при непрямой лариногоскопии:в зеркале — передние отделы гортани снизу и кажутся сзади, а задние — сверху и они представляются спереди. Правая и левая стороны соответствуют действительности.
-корень языка, с расположенной на нем язычной миндалиной
-надгортанник в виде развернутого лепестка, его слизистая оболочка бледно-розового цвета или желтого
-между надгортанником и корнем — два небольших углубления-валлекулы, ограниченные срединной и боковой язычно-надгортанными складками.
-во время фонации и глубоком вдохе — голосовые складки-истинные голосовые складки-перламутрово-белесоватого цвета (у мужчин с желтоватым оттенком), также определяется подвижность обеих половин гортани
-у переднего края в области щитовидного хряща они почти соприкасаются-это передняя комиссура
-к зади расширение — заднее межчерпаловидное пространство.
-над голосовыми складками — вестибулярные складки (ложные голосовые складки), параллельно истинным, розовые с гладкой поверхностью
-между ложными и истинными складками — морганьевы желудочки
-межчерпаловидное пространство ограничено черпаловидными хрящами
-от черпаловидных хрящей кверху, к лепестку надгортанника, идут черпало-надгортанные складки, розового цвета с гладкой поверхностью
-латеральнее черпало-надгортанных складок расположены грушевидные синусы, слизистая оболочка которых розовая, гладкая.
-при вдохе через голосовую щель удается увидеть бледно-розовую слизистую оболочку трахеи.
Проводится с помощью ларингоскопов, снабженных автономным освещением. Больной лежит на спине с запрокинутой головой (слегка), врач у изголовья. Клинок ларингоскопа вводят по средней линии, пока не становится виден надгортанник. Затем ларингоскоп заводят за него и отдавливают его кверху (выпрямляют угол между полостью рта и гортанью для осмотра гортани и трахеи). Проводится под местным обезболиванием.
— прямая микроларингоскопия-под наркозом, с помошью спец. микроскопа с фокусом 300-400 мм. При этом ларингоскоп фиксируется на груди больного. Создавая возможность работать двумя руками.
— фиброларингоскопия- под местным обезболиванием, позволяет детально обследовать все отделы гортани благодаря хорошей подвижности гибкого косца фиброларингоскопа. Прововит прицельную биопсию и делает эндофотографии гортани.
-ларингостробоскопия-определяют вид колебательных движений(продольный волнообразный, поперечный), амплитуду и скорость колебания голосовых складок. (важен в опред-ии доброкачественных, предопухолевых, инфильтративных процессов, дисфонии)
Особенно томографическое исследование, позволяют выяснить состояние всех отделов гортани.
Инородные тела пищевода.
Инородные тела пищевода.В просвете пищевода могут застревать самые разнообразные предметы — рыбные и мясные кости, монеты, значки, булавки, швейные иглы, пуговицы, съемные зубные протезы и т. д. Чаще всего инородные тела бывают у детей и людей пожилого возраста, носящих зубные протезы, прикрывающие твердое небо, рецепторы слизистой оболочки которого контролируют подготовленность пищевого комка для проглатывания. Причины попадания инородных тел в пищевод — поспешная еда, отсутствие зубов, болезни жевательного аппарата, привычка держать во рту различные предметы. Способствуют попаданию инородных тел разговор, смех во время еды. Округлые инородные тела менее опасны, чем остроугольные или с фиксирующими иголками (например, значки), а также съемные зубные протезы, поскольку их крючки, будучи инфицированными, повреждают стенку пищевода и могут вызвать эзофагит. В 80% случаев инородные тела застревают в первом физиологическом сужении пищевода (его шейная часть), снабженного поперечно-полосатой мускулатурой, способной совершать резкие и сильные сокращения для проглатывания пищевого комка в нижерасположенные отделы пищевода. Именно поэтому, если в просвет начального отдела пищевода проникло инородное тело, особенно с острыми краями, то под влиянием раздражения рецепторов слизистой оболочки происходят сокращение мышц, спазм верхнего отдела пищевода и еще более прочная фиксация инородного тела. Если инородное тело проталкивается ниже, то оно может вклиниться в области второго физиологического сужения (грудной отдел) или в области третьего физиологического сужения (во входе в желудок) пищевода. Клиника Спонтанная боль в области шеи и груди, затрудненное и резко болезненное глотание, боли при глотании иррадиируют (отдают) в руку, спину, между лопатками; слюнотечение. При осмотре гортаноглотки (гипофарингоскопии) определяется обилие слюны в грушевидных синусах. Рентгенологическое исследование позволяет выявить наличие и локализацию инородного тела. Легко определяются рентгеноконтрастные инородные тела. Неконтрастные инородные тела выявляются при проглатывании бариевой массы. Глоток воды не смывает барий, скопившийся около инородного тела. Диагноз. Устанавливают на основании анамнестических, клинических и рентгенологических данных.Лечение. Производится квалифицированным специалистом. После обязательного предварительного рентгенологического исследования и уточнения расположения инородного тела производят эзофагоскопию (под наркозом или местным обезболиванием) и извлекают инородное тело специальными щипцами. В последнее время эзофагоскопию с целью диагностики и для удаления инородного тела производят фиброэзофагоскопом. Однако крупные инородные тела, вклинившиеся в стенки пищевода, более безопасно удалять с помощью жесткого эзофагоскопа.
Последнее изменение этой страницы: 2016-04-08; Нарушение авторского права страницы
источник
Абсцесс мозга — локальное инфекционно-воспалительное поражение мозговой ткани с ее последующим расплавлением и образованием полости, заполненной гнойным содержимым. Специфических признаков данное заболевание не имеет. Оно проявляется интоксикационным синдромом, общемозговыми симптомами и очаговым поражением мозгового вещества.
Абсцесс головного мозга представляет собой вторичную патологию, осложняющую течение основного заболевания. Первичный очаг инфекции обычно располагается за пределами ЦНС. Патогенные микроорганизмы проникают в головной мозг различными путями: контактным, гематогенным, прямым. Заболевание нередко становится результатом травматического или органического поражения мозга.
Абсцесс мозга – серьезная болезнь, которая в настоящее время регистрируется довольно редко. Обычно болеют дети из бедных семей, ВИЧ-инфицированные лица, а также больные, длительно получающие лучевую или химиотерапию. Абсцесс головного мозга встречается преимущественно у мужчин в возрасте 30-45 лет.

- Риногенный — осложнение гнойного ринита или синусита,
- Отогенный — осложнение гнойного воспаления среднего и внутреннего уха, барабанной трубы, сосцевидного отростка,
- Одонтогенный — осложнение парадонтита, стоматита, гингивита,
- Травматический – следствие открытой или закрытой ЧМТ,
- Ятрогенный — результат оперативного вмешательства,
- Гематогенный — проникновение микробов в мозг с током крови,
- Метастатический — осложнение гнойного воспаления внутренних органов, например, легких, эндокарда.
Абсцесс мозга бывает субдуральным, эпидуральным и внутримозговым. Эта классификация основана на расположении абсцесса в черепной коробке относительно твердой мозговой оболочки.
По структуре выделяют 2 типа абсцесса:
- Интерстициальный – отличается наличием капсулы, отделяющей гнойное воспаление от здоровой ткани мозга. Эти абсцессы формируются у лиц с высокой резистентностью, хорошо поддаются терапии и имеют благоприятный прогноз.
- Паренхиматозные – не имеют капсулы, являются неблагоприятными в отношении прогноза, формируются при резком снижении иммунной защиты. Такие абсцессы считаются особо опасными для жизни больных. Это обусловлено свободным нахождением гнойного содержимого в веществе мозга и его взаимодействием со здоровыми тканями. При паренхиматозных абсцессах невозможно провести эффективное хирургическое вмешательство.
Основной причиной абсцесса мозга является бактериальная инфекция:
- Стрептококковая,
- Стафилококковая,
- Эшерихиозная,
- Протейная,
- Пневмококковая,
- Менингококковая,
- Грибковая,
- Токсоплазмозная,
- Микст-инфекция.
Поскольку абсцесс мозга являются вторичным заболеванием, проникновение инфекции из первичного очага осуществляется различными механизмами и путями.
- Метастатический механизм реализуется гематогенным путем. Он имеет место при наличии у больного гнойно-воспалительных процессов в легких, эндокарде, органах пищеварительной системы. При хронической пневмонии или абсцессе легкого в системный кровоток проникает бактериальный эмбол. Он с кровью попадает в мозговые сосуды и провоцирует развитие заболевания.
- Контактный механизм реализуется отогенным, риногенным и одонтогенным путями. Отогенный путь приводит к формированию абсцессов у больных с гнойным воспалением среднего или внутреннего уха, а также сосцевидного отростка. Риногенным путем происходит инфицирование вещества мозга у лиц, страдающих хроническим ринитом или синуситом. При этом сначала развивается ограниченный менингит, а затем гнойный энцефалит. Одонтогенный путь характерен для лиц, имеющих воспалительные изменения во рту: кариес, пульпит, гингивит, стоматит.
- Прямой путь проникновения инфекции в мозг происходит при открытой ЧМТ. Этот путь инфицирования наиболее актуален в военное время: после взрывных и огнестрельных ранений.
- Аутоинфицирование происходит в случае закрытой ЧМТ. Возбудителем заболевания при этом становится собственная микрофлора организма человека, приобретающая патогенные свойства.
Для того, чтобы сформировался абсцесс, необходимо соблюдение двух условий: наличие патогенного микроба и снижение общей резистентности организма человека.
Формирование абсцесса – длительный процесс, состоящий из последовательных стадий, сменяющих друг друга.
Стадии развития заболевания:
стадии развития заболевания
Ранний церебрит – инфекционное воспаление мозговой ткани, которое разрешается спонтанно или под влиянием антибиотиков. Эта стадия длится трое суток и характеризуется отсутствием границы между здоровыми тканями мозга и пораженными, наличием периваскулярных инфильтратов и токсического поражения нейронов.
Заболевание начинается остро и проявляется признаками интоксикационного синдрома, очаговых и общемозговых симптомов.
У больных повышается температура тела, возникает головная боль, озноб, гипергидроз, бледность кожи, слабость, отсутствие аппетита, сухость во рту, в крови – лейкоцитоз, увеличение СОЭ. Это признаки выраженной интоксикации.
К общемозговым относятся следующие симптомы:
- нестерпимая головная боль,
- тошнота и рвота, не приносящая облегчения,
- брадикардия,
- слезотечение и светобоязнь,
- напряжение и спазм затылочных мышц,
- психозы,
- вялость и апатия,
- сонливость,
- головокружение,
- потеря сознания,
- беспричинные перепады настроения,
- эпиприпадки,
- кома.
Очаговая неврологическая симптоматика позволяет диагностировать патологию, основываясь на ее клинических признаках.
Клиника абсцесса мозга определяется местом его расположения:
- Локализация очага в правом полушарии проявляется парезом и параличом левой половины туловища.
- Симптомами абсцесса височной доли мозга являются зрительные дисфункции, дисфония или афония, судороги всего тела и конечностей. У больных возникает сенсорная афазия, речь становится бессмысленной, он не может читать и писать, не понимает, что говорят окружающие. Психические расстройства проявляются эйфорией или депрессией, снижением критики.
- Абсцесс лобной доли – дурашливое и приподнятое настроение, эйфория, неразборчивость речи, повышенная болтливость, снижение интеллекта, бред, перепады настроения от веселья к грусти.
- Поражение мозжечка проявляется нистагмом, дискоординацией движений, атаксией, гипертензионным синдромом, мышечной гипотонией. Движения больных становятся размашистыми и нечеткими, походка шаткой с падениями, их глаза «бегают» из стороны в сторону.
- Абсцесс основания мозга – дисфункция глазодвигательного аппарата, развитие косоглазия, потеря зрения, судороги, паралич конечностей.
Возможно появление клинических признаков, связанных с инсультом и отеком мозга. Близкое расположение абсцесса к мозговым оболочкам проявляется менингеальными симптомами и знаками — ригидностью затылочных мышц, позой легавой собаки, повышенной чувствительностью к прикосновениям.
Осложнениями абсцесса головного мозга являются: вклинение гнойника, его прорыв в желудочки мозга, рецидивы, вторичное инфицирование послеоперационной раны, воспаление костей черепа — остеомиелит, возникновение повторяющихся эпилептических припадков. Клинически эти процессы проявляются параличами и парезами, потерей зрения и слуха, нарушением памяти, снижением интеллекта и прочими дисфункциями центральной нервной системы.
Диагностика абсцесса мозга начинается с осмотра и выслушивания жалоб больного. На основании данных анамнеза и определенных симптомов заболевания специалисты могут поставить предварительный диагноз. Важное значение имеют очаговые неврологические и общемозговые признаки, острое начало патологии, развитие внутричерепной гипертензии, наличие в организме очагов хронической инфекции.
Дополнительные диагностические методы, подтверждающие или опровергающие предполагаемый диагноз:
КТ головного мозга — доступный и высокочувствительный метод. Без контрастирования он определяет лишь зону пониженной плотности. Структура патологического очага становится четкой только под воздействием рентгеноконтрастного вещества.
Лечение абсцесса мозга направлено на уничтожение инфекционных агентов и признаков воспаления, на улучшение микроциркуляции в зоне поражения, на устранение основных клинических признаков и укрепление организма в целом. Лечение проводится в нейрохирургическом стационаре.
В зависимости от стадии болезни, места локализации гнойника и его размера проводят консервативную или хирургическую терапию.
Консервативную терапию проводят на начальной стадии патологии, а также когда размер гнойника не превышает трех сантиметров в диаметре.
-
Антибактериальная терапия — использование антибиотиков широкого спектра действия из группы цефалоспоринов, макролидов, фторхинолонов, защищенных пенициллинов, противогрибковых препаратов. Больным назначают «Цефтриаксон», «Метронидазол», «Ванкомицин», «Левомицетин», «Амфотерицин», «Флуконазол». После получения результатов анализа на чувствительность выделенного микроба к антибиотикам лечение необходимо подкорректировать.
- Глюкокортикоиды назначают в тех случаях, когда лечение антибиотиками не дает положительных результатов. Глюкокортикостероиды уменьшают выраженность воспаления и подвергают обратному развитию капсулу абсцесса. Обычно назначают «Преднизолон», «Дексаметазон».
- Препараты, улучшающие мозговое кровообращение – «Винпоцетин», «Церебролизин», «Пирацетам», «Актовегин».
- Лекарства, предупреждающие судороги – «Дифенин», «Алепсин», «Содантон».
- Мочегонные и противоотечные средства – «Маннитол», «Фуросемид», «Лизикс».
- Противовоспалительные и жаропонижающие средства – «Парацетамол», «Ибупрофен».
- Общеукрепляющая терапия — витамины группы В, адаптогены, антигипоксанты.
После стабилизации общего состояния больного гнойник вскрывают и дренируют. Гнойную полость орошают антибактериальным раствором. После операции больной некоторое время находится в реанимационном отделении, а затем его переводят в палату на неврологическую койку. После подобного оперативного вмешательства требуется длительный реабилитационный период.
Показания к операции:
- Локализация гнойника в вентрикулярной зоне мозга,
- Абсцесс, ставший причиной гипертензионного синдрома,
- Абсцесс, возникший в результате травматического повреждения головного мозга,
- Абсцесс грибкового происхождения.
- Начальная стадия патологии — энцефалит,
- Расположение абсцесса в непосредственной близости жизненно важных центров,
- Множественные неоперабельные гнойниковые поражения мозга,
- Коматозное состояние больных.
Прогноз заболевания очень серьезный, но в большинстве случаев всё же благоприятный. Летальность при абсцессе мозга составляет до 30%, а инвалидизация – до 50%. Даже после выздоровления практически у половины больных остаются неврологические симптомы – судорожные припадки. У некоторых выпадают различные функции организма.
Мероприятия, позволяющие предотвратить формирование абсцесса в головном мозге:
- Обеззараживание раны при ЧМТ,
- Своевременное выявление и санация очагов хронической инфекции,
- Стимуляция иммунитета и повышение сопротивляемости организма к инфекциям,
- Сбалансированное и правильное питание,
- Прием поливитаминов и минеральных комплексов.
Абсцесс головного мозга – серьезная патология, возникающая на фоне имеющихся в организме заболеваний. Чтобы своевременно обнаружить недуг и незамедлительно начать лечение, необходимо знать первые клинические симптомы и уметь применять дополнительные методы исследования. Ранняя и адекватная терапия способна снизить риск развития опасных для жизни осложнений и сделать отрицательные последствия для организма минимальными.
источник
Медицинский справочник болезней
Абсцесс мозга. Причины, виды, симптомы, стадии развития и дифференциальнвя диагностика абсцессов мозга.
Абсцесс мозга — ограниченное скопление гноя в веществе мозга.
- В этиологии заболевания большое значение имеют гнойные процессы среднего и внутреннего уха (отогенные абсцессы).
- Абсцессы мозга, обусловленные поражением придаточных пазух носа, встречаются значительно реже.
- Большую роль играет травма черепа, особенно огнестрельная.
- Однако основное значение имеют метастатические абсцессы, обусловленные чаше всего гнойными процессами в легких (бронхоэктазы, эмпиемы, абсцессы);
- Реже гнойные метастазы являются следствием поражения других органов.
Абсцессы мозга чаще встречаются в молодом возрасте, преимущественно у мужчин.
Патоморфологические изменения в нервной системе в начальной фазе заболевания проявляются в виде очагового гнойного менингоэнцефалита.
Следующая стадия — некроз ткани и образование полости абсцесса: к некротическим изменениям присоединяются экссудативные и инфильтративные процессы.
В дальнейшем вокруг полости абсцесса формируется капсула. Инкапсулированная полость может существовать длительное время без клинических проявлений. После опорожнения абсцесса образуются линейные рубцы. В некоторых случаях остаются кисты, наполненные серозным содержимым.
Клиническая картина характеризуется общемозговыми и очаговыми симптомами, а в острой стадии — общеинфекционными.
Начало болезни обычно сопровождается головной болью, рвотой, высокой температурой, брадикардией, оглушенностью.
Больные вялы, апатичны. Иногда наблюдаются диспепсические явления, нарушения сна. Нередко возникают изменения на глазном дне в виде разной степени застоя, иногда развивается неврит зрительных нервов. Характерно наличие менингеальных симптомов, причем может наблюдаться их диссоциация, т. е. отсутствие симптома Кернига при наличии ригидности мышц затылка.
Наиболее часто абсцессы локализуются в височной доле мозга, мозжечке и лобной доле.
Абсцессы височной доли мозга,
Абсцессы височной доли мозга, как правило, отогенной природы. При левосторонней локализации они характеризуются амнестической и реже сенсорной афазией. Типичны гемианопсия, эпилептические припадки, расстройства слуха, реже нарушения вкуса и обоняния, а также координаторные расстройства. Наряду с очаговыми симптомами выявляются дислокационные признаки, обусловленные сдавлением либо смещением среднего мозга, в основном в виде синдрома Вебера: частичное поражение глазодвигательного нерва на стороне очага и симптомы пирамидной недостаточности различной интенсивности на противоположной стороне. Иногда наблюдаются двусторонние симптомы поражения глазодвигательных нервов и пирамидных путей.
Абсцессы мозжечка.
Основными симптомами являются статические и динамические расстройства координации: гомолатеральная гемиатаксия и снижение мышечного тонуса, дисдиадохокинез, падение больных в сторону очага поражения или назад, горизонтальный крупноразмашистый нистагм в сторону очага, дизартрия. Может быть вынужденное положение головы, поворот подбородка в противоположную абсцессу сторону или наклон головы вперед и вниз, реже парез взора и девиация глазных яблок обычно в здоровую сторону, геми- и монопарезы, тонические судороги, поражение VII, IX, X, XII черепных нервов.
Абсцессы лобных долей по частоте занимают третье место после абсцессов височной доли и мозжечка. Их диагностика трудна в связи с бедностью симптоматики. Могут наблюдаться джексоновские припадки, моно- или гемипарезы, моторная афазия, изменения психики, дизартрия, апраксия конечностей, хватательный рефлекс, атаксия, каталепсия, нистагм.
Абсцессы теменной и затылочной долей встречаются значительно реже. Для них характерна очаговая симптоматика.
Очень редко встречаются Абсцессы спинного мозга, сопровождающиеся болью в спине, интенсивность которой зависит от локализации процесса, с последующим присоединением корешковых болей. В зависимости от течения абсцедирования (острого, подострого, хронического) развиваются симптомы нарастающего сдавления спинного мозга вплоть до пара- или тетрапареза (-плегии).
Стадии развития абсцессов.
В течении абсцесса мозга выделяют отдельные стадии.
- В начальной стадии отмечают повышение температуры, общемозговые и менингеальные симптомы.
- Скрытая стадия характеризуется улучшением состояния больного и сопровождается недомоганием, умеренной головной болью, небольшой температурой.
- Явная стадия заболевания сопровождается очаговыми симптомами мозгового абсцесса. Возможны как ремиссии, так и осложнения абсцесса мозга — гнойный менингит либо прорыв гноя в желудочки мозга.
В крови — умеренный лейкоцитоз со сдвигом формулы влево и увеличение СОЭ. Давление цереброспинальной жидкости, как правило, повышено, количество клеток колеблется от нормального уровня до высокого (тысячи клеток); максимальный цитоз отмечается в начальной стадии болезни, когда регистрируются лимфоциты и полинуклеары, при этом количество белка не превышает 1 г/л. Содержание сахара в цереброспинальной жидкости может быть снижено. Падение его уровня указывает на осложнение абсцесса менингитом.
При спинальном абсцессе наблюдается блок подпаутинного пространства. На рентгенограммах черепа могут выявляться признаки внутричерепной гипертензии.
Диагностика.
Для диагностики абсцесса мозга используют:
- эхоэнцефалографию,
- электроэнцефалографию,
- люмбальную пункцию,
- ангиографию и
- компьютерную томографию.
Диагноз абсцесса основывается на данных анамнеза (острое инфекционное начало, наличие очагов гнойной инфекции), клинической картине и результатах дополнительных методов исследования.
Дифференциальный диагноз.
Дифференциальный диагноз проводят с опухолями, энцефалитом, синустромбозом, гнойным менингитом. Опухоли головного мозга отличаются от абсцесса более медленным течением, отсутствием оболочечных симптомов и воспалительных изменений в крови и цереброспинальной жидкости; при синустромОрзе отмечаются выраженные менингеальные симптомы, повышение внутричерепного давления, очаговые симптомы, поражение черепных нервов.
Лечение хирургическое.
До и после операции назначают массивные дозы антибиотиков с учетом чувствительности к ним микроорганизмов, дегидратирующие средства.
Примерно половина больных, успешно оперированных по поводу абсцессов головного мозга, сохраняют трудоспособность; при спинальных абсцессах прогноз хуже.
Профилактика абсцессов головного мозга заключается в своевременном и правильном лечении первичных гнойных процессов, а при черепно-мозговых ранениях — в полноценной первичной обработке раны.
источник







 Антибактериальная терапия — использование антибиотиков широкого спектра действия из группы цефалоспоринов, макролидов, фторхинолонов, защищенных пенициллинов, противогрибковых препаратов. Больным назначают «Цефтриаксон», «Метронидазол», «Ванкомицин», «Левомицетин», «Амфотерицин», «Флуконазол». После получения результатов анализа на чувствительность выделенного микроба к антибиотикам лечение необходимо подкорректировать.
Антибактериальная терапия — использование антибиотиков широкого спектра действия из группы цефалоспоринов, макролидов, фторхинолонов, защищенных пенициллинов, противогрибковых препаратов. Больным назначают «Цефтриаксон», «Метронидазол», «Ванкомицин», «Левомицетин», «Амфотерицин», «Флуконазол». После получения результатов анализа на чувствительность выделенного микроба к антибиотикам лечение необходимо подкорректировать.