Абсцесс после укола, произведенного как внутримышечно, так и подкожно, к сожалению, далеко не редкость. От этого постинъекционного осложнения не стоит пытаться избавиться самостоятельно, нужно обязательно обратиться к врачу.
Осложнения после уколов возникают у многих людей. Самое легкое из возможных – гематома, небольшое кровоизлияние. Возникает она из-за попадания иглы в кровеносный сосуд, либо в том случае, когда лекарство вводят слишком быстро. Не успевая распространиться в тканях, оно сдавливает близлежащие мелкие сосуды, из-за чего те могут лопнуть. Гематома не опасна для здоровья пациента и может лишь представлять неудобство с эстетической точки зрения. Особого лечения она не требует, но можно попробовать втирать в синяк мази – Троксевазин или гепариновую, чтобы он быстрее рассосался.
Нередко после инъекций возникает инфильтрат, представляющий собой уплотнение на месте укола. Обычно он появляется в тех случаях, когда при проведении манипуляции были нарушены правила асептики либо использовалась неподходящая игла (например, короткой иглой, предназначенной для подкожных инъекций, вводили лекарство внутримышечно). В прежние времена, когда уколы делались многоразовыми шприцами, это осложнение возникало намного чаще, так как иглы со временем затуплялись. С появлением же одноразовых шприцов их частота существенно уменьшилась. Кроме перечисленных причин, инфильтрат может возникать из-за неправильного выбора места для инъекции либо в результате многократных уколов при длительном курсе лечения.
Избавиться от инфильтрата можно с помощью как медикаментозных, так и народных средств. Хороший эффект дают компрессы с магнезией, камфорным маслом, димексидом. Димексид обязательно нужно разводить водой (1:3). Из народных средств лечения можно использовать капустный лист, разрезанный пополам и очищенный от колючек лист алоэ, печеный лук. Эти средства, так же, как и компрессы, обычно прикладывают к уплотнению на ночь. Многим помогает и йодная «сеточка»: ее нужно «рисовать» на ягодице 3-4 раза в день. При удачном и своевременно начатом лечении инфильтрат обычно рассасывается за несколько недель, не оставляя следов. Однако если в месте инъекции образуется болезненное уплотнение, сопровождающееся гиперемией (покраснением), заниматься самолечением ни в коем случае нельзя! Такое воспаление после укола уже требует консультации хирурга, так как на его месте может возникнуть абсцесс.
Абсцесс после укола, лечение которого следует доверять только специалистам – одно из наиболее опасных постинъекционных осложнений. Место укола при этом становится горячим и при надавливании на него ощущается боль, временами довольно сильная. Как правило, в этом случае имело место нарушение стерильности: абсцесс после укола появляется вследствие проникновения в ткани гноеродных микроорганизмов. Чем раньше пациент обратится к специалисту, тем лучше: в большинстве случаев современные препараты позволяют победить такое воспаление на начальной стадии. До консультации с врачом не следует самостоятельно применять никаких процедур (холодовых, тепловых), нельзя массировать болезненную область либо втирать в нее лекарственные средства – все эти меры могут привести к распространению абсцесса.
Абсцесс после укола опасен, прежде всего, своими осложнениями: у больного повышается температура, в наиболее тяжелых случаях может возникнуть сепсис. Течение болезни зависит, прежде всего, от времени обращения за медицинской помощью, а также от общего состояния организма: при сниженном иммунитете абсцессы любой природы протекают тяжелее. Определить, как именно лечить абсцесс после укола у данного пациента, может только хирург, исходя из данных визуального осмотра и общего состояния больного.
До начала гнойного расплавления тканей при постинъекционных абсцессах обычно назначают консервативное лечение: физиопроцедуры (УВЧ), прием антибиотиков. В осложненных же случаях показана операция – вскрытие абсцесса под местным наркозом. Затем проводится курс лечения с применением противовоспалительных и обезболивающих препаратов, ежедневные перевязки. После очищения раны от гноя используются мази и гели, способствующие заживлению тканей (Солкосерил, Куриозин, Бепантен). При условии своевременного обращения к специалисту постинъекционный абсцесс излечивается достаточно быстро и без осложнений.
источник
Димексид от шишек после уколов используется в виде раствора или в составе специальных мазей. Шишка после укола – возникает в результате не непрофессиональных действий медицинского персонала. Делая укол, иглу можно ввести достаточно глубоко, не расслабленные мышцы и другие причины образования шишек.
 Шишка после укола возникает в результате не непрофессиональных действий медицинского персонала. Делая укол, иглу можно ввести достаточно глубоко, не расслабленные мышцы … Шишка после укола возникает в результате не непрофессиональных действий медицинского персонала. Делая укол, иглу можно ввести достаточно глубоко, не расслабленные мышцы … |
При лечении димексидом шишек после уколов необходимо чистый диметилсульфоксид развести при помощи дважды дистиллированной воды (дистиллированной стерильной воды) до необходимой 20% концентрации. Полученный раствор наносят на ватный тампон или марлю и прикладывают к болевому месту или ставят компресс. Раствор Димексид применяется только наружно.
Как разводить димексид от шишек после уколов – пропорции.
| Раствор диметилсульфоксида (%) | димексид (100%) | дистиллированная вода |
| 10% | 1 часть | 9 частей |
| 20% | 1 | 4 |
| 30% | 3 | 7 |
| 40% | 2 | 3 |
| 50% | 1 | 1 |
2 Используйте только специальную мягкую ткань или стерильный бинт (марлю, вату). Димексид быстро вступает в химическую реакцию с остатками или загрязнениями на ткани и глубоко проникает в кожу. Использование окрашенных (или не чистых) тканей может привести к аллергии.
3 Не держите раствор на шишке дольше рекомендованного времени – это может привести к химическому ожогу, аллергии и другим неблагоприятным последствиям.
Возможны местные покраснения кожных покровов, сыпь, зуд, шелушение. В случае проявления побочных действий необходимо уменьшить дозу и частоту применения препарата.
При использовании двух не стероидных противовоспалительных средств для местного применения возможно более выраженное развитие локальных негативных реакций в виде зуда и кожной сыпи.
Димексид противопоказан в следующих случаях:
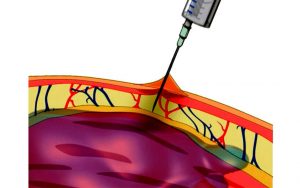
1 Короткая игла шприца, лекарство может попасть не в мускул, а под кожу жировой ткани, где оно не сможет рассосаться.
2 Непрофессионально делая укол, чтобы доставить меньше боли пациенту, иглу ввели не достаточно глубоко, лекарство попадает под кожу и образовывается шишка.
3 Вводить препарат необходимо в расслабленную мышцу, врачи всегда рекомендует лечь и расслабить мышцы. Если препарат введется в напряженную мышцу, распределится неравномерно и возникнет гематома.
4 хлопок, под прямым углом быстрым и резким движением иглу вводят в мышцу, вводят лекарство и быстро вынимают. В этом случае препарат может распределиться неравномерно
5 случайное повреждение кровеносных сосудов, в результате образуется темно-красное уплотнение.
6 травмирование нервных окончаний, повреждение седалищного нерва может потребовать вмешательство врача.
Димексид от шишек отзывы на сайте “отзовик”: отзывы об использовании димексида от шишек на этом сайте положительные. О побочных действиях препарата информации мало, из чего можно сделать вывод, что димексид от шишек помогает. В своих отзывах многие пишут о химическом ожоге, полученном в результате применения препарата сверх установленного времени. Будьте внимательны и не превышайте допустимого время применения.
Димексид от шишек отзывы на других сайтах. Димексид хорошо себя зарекомендовал при лечении разных заболеваний. Не исключением являются применение димексид от шишек после уколов. Отзывы в основном хорошие и многие рекомендуют использовать именно этот препарат при лечении шишек.
Димексид для рассасывания шишек от уколов
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Информация на портале носит исключительно энциклопедический характер и предназначена для специалистов. Не используйте указанные рекомендации в целях самолечения.
Все материалы защищены авторским правом. В случае копирования статьи (или ее части) активная ссылка на первоисточник обязательны.
Провизор Обучение: Рязанский медицинский институт им. академика Павлова. фармацевтический факультет. Стаж работы 17 лет.
источник
Постинъекционный абсцесс является одним из осложнений внутримышечной или внутривенной инъекции лекарственных средств. В классификации абсцессов он выделен в отдельную группу, имеет свои особенности течения и лечения.
Постинъекционный абсцесс характеризуется образованием воспалительного очага гнойного характера в месте проведенной инъекции с расплавлением тканей.
Основной причиной абсцесса на месте укола является несоблюдение правил асептики и антисептики. Инфекционный агент может попасть в ткани человека тремя путями:
- через необработанные руки медицинского персонала;
- через расходные материалы (вата, шприц, лекарство);
- с кожи пациента, не обработанной в месте введения инъекции или после таковой
Нарушение правил безопасности на любом этапе инъекционного введения лекарства может привести к серьезным последствиям, из которых инфильтрат и абсцесс являются далеко не самыми серьезными.
Введение лекарственного средства, предназначенного для внутривенного или подкожного введения, в ягодичную мышцу (рибоксина, хлористого кальция и др.). При подобном ошибочном введении препараты просто не успевают рассосаться или вовсе не рассасываются, формируя сначала асептический инфильтрат, а затем и инфекционный вследствие застоя жидкости в тканях.
- Нарушение техники проведения инъекции
Это использование короткой иглы (например, инсулиновых шприцов для внутримышечного введения), недостаточное введение иглы (на треть или наполовину), когда игла просто не доходит до мышечной ткани.
- Длительное введение раздражающих ткани лекарств (антибиотики, сульфат магния и др.).
- Большое количество инъекций в одну область, часто возникает при длительном курсе лечения
- Большой слой подкожной жировой клетчатки у людей с выраженным ожирением.
- Попадание иглой в сосуд, вследствие чего образуется значительная гематома.
- Попадание иглой в сосуд, вследствие чего образуется значительная гематома.
- Занесение инфекции самим пациентом через руки: расчесывание места инъекции.
- Гнойные инфекции кожи
- Пролежни
- Снижение иммунитета у лиц с иммунодефицитом, пожилых пациентов
- Повышенный аллергостатус
- Аутоиммунные заболевания
Постинъекционный абсцесс ягодичной области является самым частым осложнением уколов, поскольку именно в эту область проводят большинство внутримышечных инъекций. Особенность данной области заключается в хорошо развитой жировой клетчатке, служащей идеальной средой для размножения попавших в нее микроорганизмов.
Вторым местом, где возникают постинъекционные абсцессы, является область бедра. Очень часто пациенты, которые вводят себе лекарство сами, выбирают переднюю или боковую поверхность бедра для инъекции. Нарушение правил асептики или техники введения приводит к абсцессам мягких тканей бедра.
Выраженность симптоматики постинъекционного абсцесса зависит от глубины воспалительного процесса: чем он глубже, тем менее выражены видимые симптомы, но при надавливании человек ощущает значительную болезненность, которая несопоставима с внешним видом места инъекции.
Постинъекционный абсцесс в классическом течении проявляется всеми характерными симптомами воспалительного гнойного процесса, протекающего внутри организма:
- Покраснение кожи в месте укола
- Припухлость
- Болезненность при прикосновении к припухлости, при надавливании. В дальнейшем развивается болезненность вне прикосновений к коже
- Симптом флюктуации: пальцы накладывают на припухлость, при нажатии на кожу пальцами одной руки приподнимается ткань и пальцы на другой руке вследствие скопления жидкости в тканях
- Повышенная температура пораженной области (кожа горячая на ощупь)
- В запущенном случае — генерализация процесса с формированием внутренних и наружных свищей, распространяющих инфекцию.
- Общая слабость
- Повышение утомляемости
- Снижение работоспособности
- Повышение температуры тела (до 40С)
- Потливость
- Потеря аппетита
Абсцесс после укола даже в случае занесения инфекции формируется не сразу – гнойному расплавлению предшествует инфильтративная стадия. Своевременное лечение инфильтрата позволяет предотвратить образование гнойного очага. Выраженность общесоматических проявлений зависит от тяжести и распространенности гнойного процесса: чем они сильнее, тем большее количество токсических веществ попало в кровоток.
Абсцесс после инъекции, как и другие виды абсцессов, отличается от прочих заболеваний гнойно-воспалительного характера наличием пиогенной мембраны или инфильтративной капсулы. Из самого названия становится понятно, что гнойный воспалительный процесс ограничен этой капсулой от окружающих тканей, что защищает последние от попадания инфекции. Но прогрессирование процесса приводит к накоплению большого количества гноя и прорыву капсулы. При этом гной проникает в ткани и межмышечные пространства, формируя обширную флегмону и свищевые ходы.
Осложнения — наиболее часто осложняется формированием обширной флегмоны. В тяжелых случаев возможно возникновение остеомиелита и сепсиса.
Как правило, диагноз устанавливается уже во время первого врачебного осмотра и на основании жалоб пациента. Для определения степени выраженности абсцесса проводится ряд исследований: общие анализы мочи и крови, биохимическое исследование крови, посев инфильтрата на микрофлору.
При хроническом течении патологии назначается УЗИ, позволяющее точно определить локализацию и масштабы воспалительного процесса. В сложных ситуациях, с вовлечением в процесс внутренних органов, проводится магнитно-резонансная томография или компьютерная томография тканей.
Как лечить абсцесс после укола? Без вариантов, следует обратиться к врачу и как можно скорее. Мягкие ткани очень быстро расплавляются некротическими массами, увеличивая область распространения инфекции.
Самым эффективным методом лечения является хирургическая некрэктомия с ферментативным некролизом, формированием первичного шва и вакуумной аспирацией гнойных масс через дренажи с последующим проточно-промывным дренированием. Заживление ран происходит в 3 раза быстрее, нежели при открытом ведении.
Проточно-промывное дренирование проводится с использованием протеолитических ферментов и гипохлорита натрия. Помимо непосредственной функции вымывания гноя из раны, данный способ служит профилактикой присоединения вторичной инфекции.
Используемая ранее открытая техника ведения раны без формирования первичного шва приводила к вторичному инфицированию у каждого третьего пациента с превалированием синегнойных палочек в отделяемом раны.
Абсцесс после уколов на ягодицах можно лечить путем пункции очага, однако в последнее время данный способ теряет актуальность ввиду частых осложнений в виде флегмон и гнойных затеков, а также перехода в хроническую стадию.
Проводится с учетом тяжести абсцесса и этиологического возбудителя, высеянного из отделяемого раны. Применяются антибактериальные препараты широкого спектра с параллельной дезинтоксикационной и обезболивающей терапией. Только общее лечение не всегда дает желаемый результат и приводит к формированию обширных зон некротического поражения тканей, угрожает сепсисом. Еще древние говорили, что гной должен быть выпущен — в данном случае это правило является залогом успешного лечения.
- При возникновении инфильтрата следует прекратить введение лекарств в эту область и начать активное лечение формирующегося воспаления.
- Показано физиотерапевтическое лечение динамическими токами, проведение электрофореза гамма-глобулина и протеолитических ферментов в область воспаления.
- Инфильтрат наблюдается в динамике: если после 3-4 сеансов физиотерапии не происходит видимого уменьшения припухлости, остается боль, а на УЗИ обнаруживается жидкостное образование, переходят к хирургическому лечению, описанному выше.
Абсцесс ягодицы и другой области даже в случае успешного и быстрого лечения оставляет некрасивый рубец кожи с деформацией подкожного жирового слоя в виде ямки. Поэтому профилактика постинъекционных осложнений играет важнейшую роль:
- Соблюдение правил введения лекарственных средств. Это касается дозы, скорости введения, кратности и совместимости лекарств в одном шприце.
- Соблюдение техники выполнения инъекции: игла должна практически полностью погрузиться в мягкие ткани и достичь мышцу.
- Легкий массаж области инъекции для лучшего рассасывания препарата.
- Исключение введения лекарств в одну и ту же точку.
- Соблюдение правил асептики и антисептики: обработка рук персонала обеззараживающими составами, обработка кожи в зоне инъекции до и после укола антисептиком, использование одноразовых, стерильных расходных материалов.
- Правильное определение топографических точек для введения иглы. Сложность представляет введение инъекций людям с выраженным ожирением, у которых наружно-верхний квадрант представляет собой зону подкожного жира. В таком случае выбирают другое место для укола.
источник
Фитнес-портал Михаила Дьяконова: форум о фитнесе, здоровом образе жизни, рациональном питании, фитнес-добавках и активном досуге.: Инфильтрат после инъекций — Фитнес-портал Михаила Дьяконова: форум о фитнесе, здоровом образе жизни, рациональном питании, фитнес-добавках и активном досуге.
Инфильтрат после инъекций в т.ч. шишки от уколов на ягодицах Оценка:
- Михаил Дьяконов
Поскольку я в пятницу, 21.7.17, внезапно заболел (температура 38.5, ломота, слабость и пр), вынужден начать лечение.
Был уверен, что это грипп.
В итоге я остановился на сочетании Амиксина (6 таб по 125 мг, по схеме из инструкции) и Ибуклина (не более 3-х дней, при температуре выше 38). Температура продержалась более недели, отступая очень медленно.
Чуть позже, когда стал ясен истинный диагноз (распухло и покраснело несколько участков тела — ощущения как при сильном ожоге), лечение дополнилось следующим образом:
По нескольку раз в день мажу пораженные области Долобене.
Периодически я дополнял лечение Гепатромбином.
По вечерам делал йодовую сетку примерно неделю.
Так же принимал по 1 таб Цетиризина в течение 7 дней.
На ночь — компресс с мазью Вишневского на протяжении дней 10.
С 4 августа дополнил лечение Димексидом (компресс на 30 минут 1-2 раза в день, 7-10 дней).
Также советуют на ночь и сульфат магния (ампулы с раствором) в виде компрессов.
Среди других рекомендаций Акридерм, Контратубекс, Бепантеп, Куриозин, Солкосерил, Актовегин, Эссенциале (10 дней, внутривенно утром и вечером), Берлитион и физиотерапия.
Инфильтрат очень хитрый — воспаление и краснота порой проявляются не сразу и с противоположной сторны от места инъекции, очаг может смещаться по ходу лечения, пытаясь избежать воздействия наружных лекарственных средств.
Я очно обращался к хирургу и терапевту – во вскрытии абсцесса и очищения раны от гноя нет необходимости по причине отсутствия такового (хирург пункцию делал спустя 6 дней после того как резко взлетела температура).
Анализ имеющихся материалов позволяет сделать выводы о возможных следующих причинах:
— скопление лекарственного средства в месте инъекции из-за слишком быстрого его введения или нарушения техники внутримышечной инъекции;
— перенапряжение ягодичной мышцы, которое, как правило, происходит при проведении инъекции пациенту в положении стоя;
— быстрое введение препаратов масляной структуры, которые необходимо вводить крайне медленно;
— местная аллергическая реакция организма на используемое лекарственное средство, которая сопровождается также покраснением и зудом;
— попадание иглой в кровеносный сосуд;
— травмирование иглой нервного окончания, что сопровождается дополнительно онемением и потерей чувствительности на участке, куда был сделан укол.
Практические рекомедации:
— Колоть иглу в мышцу необходимо под углом 90 градусов. Между муфтой иглы и кожей должно оставаться расстояние в 2-3 мм. Давить шприцом в ягодицу не следует.
— Инъекции необходимо делать в наружный верхний квадрат ягодицы. Несколько уколов необходимо равномерно распределять по всему внешнему верхнему квадрату мышцы (не в одно и то же место).
— Введение масляных препаратов должно проводиться очень медленно. Перед использованием их рекомендуется слегка разогреть (до температуры тела), некоторое время подержав ампулу с раствором в сжатом кулаке или в подмышечной впадине. Лекарство такой температуры не только снизит риск образования инфильтрата, но и принесет меньше боли при введении.
— Во время проведения инъекции необходимо максимально расслабить ягодичную мышцу.
— Для одного укола нужно использовать 2 ватных тампона, смоченных в спирте. Первый нужнен для обеззараживания поверхности перед введением препарата, второй — для протирания кожи после.
— После укола не следует тереть место укола, лучше приложить спиртовой тампон и некоторое время подержать (не давить!).
- Михаил Дьяконов
Инфильтрат — лечение шишки от уколов на ягодицах, как избавиться
Инфильтратом называют осложнение после инъекционного введения лекарственного препарата. В народе называют уплотнением или шишкой. Обычно возникает при нарушении правил проведения инъекции (недостаточной обработке места укола антисептиком), если использовали иглу, не подходящую для внутримышечного введения, неправильный выбор места укола или многократные инъекции при проведении длительного курса лечения.
Чаще всего уплотнения рассасываются сами собой через пару недель после окончания курса терапии. Поэтому дополнительного лечения не требуется. Но в некоторых случаях они могут оставаться длительное время, вызывая болезненность, дискомфорт. При таких обстоятельствах нужно принять меры для их быстрейшего заживления.
Помощь врача требуется только тогда, когда имеет место присоединение инфекции, возникает инфекционное осложнение — абсцесс. В этом случае проводится хирургическое лечение. Затем проводится лечение антибиотиками пенициллиновой или цефалоспориновой группы.
Если же абсцесса нет, а наблюдаются лишь уплотнения, пациенту специального лечения не требуется. Для их быстрейшего устранения можно воспользоваться аптечными средствами или прибегнуть с методам народной медицины.
Прежде всего, воспользуйтесь настойкой йода. Просто обильно смочите йодом ватную палочку, нарисуйте на месте укола сеточку.
Хорошим средством является сульфата магния. Этот ампулы с раствором препарата также можно приобрести в аптеке. Вскройте ампулу, обильно смочите марлевый тампон. Наложите его на болезненное место на ягодице, закрепите лентой пластыря. Лучше всего такой компресс оставить на ночь.
Еще одно эффективное средство для лечения инфильтрата — всем известная мазь Вишневского. Смажьте ею марлевый тампон, приложите к болезненному месту от уколов на ягодицах. Закрепите пластырем. Мазь эффективно обеззараживает место инъекции и более эффективно, чем другие средства устраняет воспаление, способствуя рассасыванию уплотнений. Также есть смысл воспользоваться процедурами физиотерапии — ультразвуком, УВЧ.
Чтобы правильно провести инъекцию, избежать негативных последствий, выбирайте шприцы нужного размера. Для внутримышечного введения нужно использовать шприцы от 5 миллилитров объема и выше.
Если проводится инъекция масляного раствора, нужно прогреть ампулу в ладонях или подмышечной впадине.
Нужно чтобы раствор приобрел температуру тела. Тогда после укола никаких осложнений не будет, а сама инъекция будет безболезненной.
Всегда вводите лекарство медленно, чтобы оно лучше распространилось по окружающим тканям.
- Михаил Дьяконов
Осложнения после уколов возникают у многих людей. Самое легкое из возможных – гематома, небольшое кровоизлияние. Особого лечения она не требует, но можно попробовать втирать в синяк мази – Троксевазин или гепариновую, чтобы он быстрее рассосался.
Нередко после инъекций возникает инфильтрат, представляющий собой уплотнение на месте укола.
Избавиться от инфильтрата можно с помощью как медикаментозных, так и народных средств. Хороший эффект дают компрессы с магнезией, камфорным маслом, димексидом. Димексид обязательно нужно разводить водой (1:3). При удачном и своевременно начатом лечении инфильтрат обычно рассасывается за несколько недель, не оставляя следов. Однако если в месте инъекции образуется болезненное уплотнение, сопровождающееся гиперемией (покраснением), воспаление после укола уже требует консультации хирурга, так как на его месте может возникнуть абсцесс.
Абсцесс после укола, лечение которого следует доверять только специалистам – одно из наиболее опасных постинъекционных осложнений. Место укола при этом становится горячим и при надавливании на него ощущается боль, временами довольно сильная. Как правило, в этом случае имело место нарушение стерильности: абсцесс после укола появляется вследствие проникновения в ткани гноеродных микроорганизмов. Чем раньше пациент обратится к специалисту, тем лучше: в большинстве случаев современные препараты позволяют победить такое воспаление на начальной стадии. До консультации с врачом не следует самостоятельно применять никаких процедур (холодовых, тепловых), нельзя массировать болезненную область либо втирать в нее лекарственные средства – все эти меры могут привести к распространению абсцесса.
Абсцесс после укола опасен, прежде всего, своими осложнениями: у больного повышается температура, в наиболее тяжелых случаях может возникнуть сепсис. Течение болезни зависит, прежде всего, от времени обращения за медицинской помощью, а также от общего состояния организма: при сниженном иммунитете абсцессы любой природы протекают тяжелее. Определить, как именно лечить абсцесс после укола у данного пациента, может только хирург, исходя из данных визуального осмотра и общего состояния больного.
До начала гнойного расплавления тканей при постинъекционных абсцессах обычно назначают консервативное лечение: физиопроцедуры (УВЧ), прием антибиотиков. В осложненных же случаях показана операция – вскрытие абсцесса под местным наркозом. Затем проводится курс лечения с применением противовоспалительных и обезболивающих препаратов, ежедневные перевязки. После очищения раны от гноя используются мази и гели, способствующие заживлению тканей ( Солкосерил, Куриозин, Бепантен). При условии своевременного обращения к специалисту постинъекционный абсцесс излечивается достаточно быстро и без осложнений.
- Михаил Дьяконов
Причины и лечение постинъекционного инфильтрата
Патологическое изменение, которое носит название инфильтрат постинъекционный, представляет собой скопление клеток, крови и лимфы. Такая уплотненная ткань образуется вследствие развития воспалительного процесса после внутримышечной инъекции. В большинстве случаев инфильтрат возникает в области ягодиц. Его появление зависит от индивидуальных особенностей организма.
Причин возникновения данного патологического состояния несколько:
- Несоблюдение норм антисептической обработки. Это может быть некачественная обработка места укола, инфекция, случайно попавшая на иглу, повышенное количество бактерий в помещении.
- Тупая или короткая игла.
- Неправильно выбранное место для укола.
- Слишком быстрое введение инъекции.
- Введение лекарственного средства несколько раз в одно место.
- Причина может скрываться также в ослабленном иммунитете пациента, который неспособен бороться с воспалением.
Частое явление — инфильтрат после прививки, ему наиболее подвержена ягодичная область.
Не всегда удается предотвратить его появление, поэтому приоритет отдается внутривенному введению того или иного лекарственного средства.
К симптомам постинъекционного инфильтрата относят:
- уплотнение тканей в месте введения препарата;
- появление воспалительного процесса, сопровождающегося небольшим повышением температуры;
- покраснение пораженной области;
- болезненные ощущения во время пальпации.
При условии присоединения к инфильтрату инфекции течение патологии является более бурным. Лейкоциты проходят сквозь капиллярные стенки и притягивают к себе жидкость, после чего происходит расширение сосудов. Место поражения краснеет, мышечные ткани постепенно разрушаются. В тяжелых случаях это приводит к образованию болезненного абсцесса. Он подлежит хирургическому дренированию, то есть, вскрытию. Если же никаких осложнений не возникает, то инфильтрат проходит без стороннего вмешательства.
При отсутствии инфекции проводится консервативное лечение постинъекционного инфильтрата. Врач может назначить противовоспалительные препараты и физиотерапевтические процедуры. Терапия направляется на подавление воспалительного процесса в целях недопущения развития абсцесса.
Лечение может включать следующие процедуры:
— Нанесение йодной сетки на больной участок. Обычно для исчезновения «шишки» хватает трех дней таких процедур.
— Аппликации с использованием антисептических средств.
— Обработка места поражения мазью Вишневского.
— Применение электрофореза.
— Воздействие ультравысоких частот.
Если инфильтрат успел достичь больших размеров, то вышеперечисленное лечение дополняется применением антибиотиков.
- Михаил Дьяконов
Здесь есть свои нюансы:
— делать прививки следует медленно, максимально плавно;
— перед инъекцией рекомендовано согреть лекарственное средство до температуры тела — это позволит снизить риск возникновения шишки и уменьшит боль;
— необходимо использовать правильную иглу (для подкожной/внутривенной/внутримышечной инъекций), а также строго соблюдать технологию укола;
— повышенная консистенция инъекции в ягодице может привести к тому, что человек неделю не сможет сесть;
— перед уколом не стоит пренебрегать лёгким массажем, это улучшит кровоснабжение и лекарство рассасывается куда быстрее, практически не причиняя ущерба;
— место укола должно быть качественно обработано антисептиком, а после — наложить дезинфицирующий или согревающий компрессы, иначе придётся лечить ещё и абсцесс.
Делать инъекции важно правильными иглами: для подкожной 35–45 мм, тонкая, для мышечных — куда более толстая, но короткая игла.
КАК ИЗБАВИТЬСЯ ОТ ИНФИЛЬТРАТА
Инфильтрат в редких случаях может не проходить более двух недель. Это не может не пугать, особенно если до места укола больно дотронуться.
Избавиться от шишки зачастую непросто, но ни в коем случае нельзя забывать про неё! Удар по месту прививки или попадание микробов могут привести к серьёзным осложнениям, лечить которые будет куда сложнее.
Спасением должна стать специальная рассасывающая мазь. В аптеке их великое множество в любом ценовом диапазоне и с учётом любых особенностей. Наиболее доступные: Контратубекс, Бепантеп, мазь Вишневского. Все эти препараты имеют сильное антисептическое действие, что поможет избежать абсцесса или дополнительного воспаления, а также несут согревающий эффект. Мазь можно использовать либо нанося её несколько раз в день на место «ранения», либо массируя место инъекции с помощью мази, либо используя для компресса.
Делать компресс на место укола — решение болезненной ситуации, они обладают таким же направленным действием, но более длительным и согревают гораздо лучше. Если избавиться от инфильтрата будут помогать именно компрессы, а готовить их не хочется — можно сделать на основе обычного спирта.
- Михаил Дьяконов
Образование шишек происходит вследствие травматизации ткани иглой от шприца, которым в мышцу вводят лекарственное средство. Также уплотнения могут появляться вследствие введения препарата, который по каким-либо причинам не разошелся по тканям.
Наиболее частыми причинами появления инфильтратов можно считать:
— скопление лекарственного средства в месте инъекции из-за слишком быстрого его введения или нарушения техники внутримышечной инъекции;
— перенапряжение ягодичной мышцы, которое, как правило, происходит при проведении инъекции пациенту в положении стоя;
— быстрое введение препаратов масляной структуры, которые необходимо вводить крайне медленно;
— местная аллергическая реакция организма на используемое лекарственное средство, которая сопровождается также покраснением и зудом;
— попадание иглой в кровеносный сосуд;
— травмирование иглой нервного окончания, что сопровождается дополнительно онемением и потерей чувствительности на участке, куда был сделан укол.
Шишки от уколов чаще всего не несут угрозу для здоровья человека, однако вмешательство специалиста необходимо, если:
— инфильтрат от укола не рассасывается в течение 2-3 месяцев;
— в месте шишки образовался абсцесс или нагноение;
— больной ощущает жжение вокруг инфильтрата, температура поднимается локально;
— температура тела без видимых причин поднялась выше 37,3 градусов;
— у пациента озноб;
— в месте инъекции появилось сильное покраснение или большая гематома;
— место укола значительно отекло;
— уплотнения сильно болят;
— самочувствие больного резко ухудшилось.
Чтоб не дать инфильтратам появиться на попе, необходимо соблюдать определенные правила техники проведения инъекций:
Для уколов использовать шприцы, оснащенные черной резинкой на поршне. Движение поршня в таком шприце плавное, что позволяет делать укол без рывков, медленно. Препарат в данном случае равномерно распределяется по мышечной ткани.
Внутримышечное введение препарата в ягодицу должно проводиться шприцом, объем которого составляет не менее 5 мл. В таких шприцах длина иглы позволяет избежать попадания препарата под кожу.
Колоть иглу в мышцу необходимо под углом 90 градусов. Между муфтой иглы и кожей должно оставаться расстояние в 2-3 мм. Давить шприцом в ягодицу запрещено.
Инъекции необходимо делать в наружный верхний квадрат ягодицы.
Если пациенту проводится несколько уколов, их необходимо равномерно распределять по всему внешнему верхнему квадрату мышцы, а не вводить в одно и то же место.
Введение масляных препаратов должно проводиться очень медленно. Также перед использованием масляные лекарственные средства рекомендуется слегка разогреть (до температуры тела), некоторое время подержав ампулу с раствором в сжатом кулаке или в подмышечной впадине. Лекарство такой температуры не только снизит риск образования инфильтрата, но и принесет пациенту меньше боли при введении.
Во время проведения инъекции необходимо максимально расслабить ягодичную мышцу.
Важно соблюдать правила асептики. Ни в коем случае нельзя использовать 1 шприц для введения разных препаратов. Во-первых, повторное введение будет проводиться уже затупленной иглой, во-вторых возрастает риск инфицирования. Также следует помнить о том, что для одного укола нужно использовать 2 ватных тампона, смоченных в спирте. Первым нужно воспользоваться для обеззараживания поверхности перед введением препарата, второй необходим для протирания кожи после инъекции.
После укола категорически запрещено тереть место укола. Сделав укол, лучше приложить спиртовой тампон и некоторое время подержать (не давить!).
Если после укола шишка на ягодице все же появилась, необходимо как можно скорее начать ее лечение. Бороться с шишками можно как медикаментозными препаратами, так и средствами народной медицины.
Важно: лечение шишек от уколов необходимо начинать только после того, как будут сделаны все инъекции.
Для лечения шишек от уколов существует множество аптечных средств, которые реализуются без рецепта от специалиста.
Мазь гепариновая
Одним из активных веществ мази выступает бензокаин, который способствует снижению болевого синдрома. Другим действующим веществом является гепарин, который постепенно высвобождается после нанесения и снижает воспалительный процесс. Применяя данную мазь каждые 8-12 часов в течение 3-12 дней, можно полностью избавиться от постинъекционных инфильтратов.
Важно: гепариновая мазь строго запрещена к применению при гемофилии.
Йодная сетка
Наиболее знаменитое средство для устранения шишек от уколов. Ватной палочкой йод наносится на больную ягодицу в форме частой сетки.
Линимент бальзамический по Вишневскому
В народе препарат называется просто «мазь Вишневского». Препарат способствует быстрой регенерации ткани, снятию воспаления, а также является сильным антисептиком. При появлении уплотнений мазь наносят в виде компресса: на марлевый тампон наносится небольшое количество линимента, после чего прикладывают на появившийся инфильтрат. Компресс следует выдерживать в течение 3-4 часов. Мазь Вишневского противопоказана при острых гнойных воспалениях.
Троксевазин
Гель оказывает противовоспалительный, рассасывающий и противоотечный эффект, повышает капиллярный тонус. Использовать гель следует дважды в день, нанося его тонким слоем на участок, где есть уплотнения. Средство втирается в кожу легкими движениями по направлению мышцы. Длительность терапии Троксевазином индивидуальна для каждого пациента.
Димексид
Препарат способствует рассасыванию сгустков крови, останавливает воспалительный процесс и оказывает местное обезболивающее воздействие. Димексид не используют в чистом виде, а готовят водный раствор (50 мл воды и 5 мл препарата). В полученной жидкости необходимо смочить небольшой лоскут чистой ткани или марлевую салфетку и приложить рядом с местом укола (не на него!) на 20-30 минут. Выдержав необходимый промежуток времени место, где находился компресс, протирают спиртом. Длительность лечения, при кратности нанесения 2 раза в день, составляет 7-10 дней.
Использование раствора с Димексидом противопоказано лицам с индивидуальной непереносимостью препарата, пациентам со стенокардией, нефропатией.
Магния сульфат
Магний способствует расслаблению мышц и регуляции метаболизма. Небольшой ватный тампон смачивают в магниевом растворе, приложить к месту уплотнения и закрепить на ночь. Такой компресс необходимо прикладывать каждый вечер в течение 10-15 дней.
Физиотерапия
Если медикаментозные средства по каким-либо причинам не дали должного эффекта и шишка после укола в ягодицу не рассасывается, можно пройти курс физиотерапии. Важным условием для проведения физиопроцедур является отсутствие воспаления и нагноения. Перед тем как убрать шишки от уколов методами физиотерапии, необходимо проконсультироваться с врачом.
Избавиться от безболезненных уплотнений в ягодице можно при помощи УВЧ-терапии и инфракрасной фотокоагуляцией.
УВЧ-терапия позволяет в короткие сроки рассасывать как свежие, так и застарелые шишки. Процедура безопасна и безболезненна, что позволяет прибегать к ней даже в случае с маленькими пациентами. Противопоказанием к проведению является беременность.
При ИК фотокоагуляции на место поражения воздействуют специальной лампой инфракрасного излучения, что обеспечивает глубокое прогревание больного участка.
источник
Внутримышечная инъекция – распространенный способ введения лекарства. Метод позволяет быстро доставить препарат к пораженному органу. Лекарство начинает действовать быстрее и эффективнее таблеток. Но возможны и осложнения. Например, флегмона и абсцесс.
В начале заболевания место укола краснеет. Быстро оно сменяется уплотнением, сопровождаемым болью. Вскоре появляется очаг гноя, окруженный капсулой. Абсцесс сопровождает отек. Если дотронуться до пораженного места, можно почувствовать скопление жидкости.
Медики выделяют постинъекционный абсцесс в отдельную группу. Сделать это позволяют характерные черты его возникновения и развития. Терапия и профилактика такого воспаления так же имеют отличия.
Основная причина, по которой инфекция попадает в мягкие ткани – нарушение асептики. Бактерии проникают в организм через:
- необработанные руки медиков;
- необработанная перед уколом кожа пациента;
- нестерильный шприц, вата, вскрытая ампула с лекарством.
Эти причины чаще других приводят к воспалению. Реже его причиной становятся:
- Нарушения, допущенные при введении лекарства. Препарат для внутримышечного введения был сделан под кожу или в вену.
- Ошибка при вводе лекарства. Длины иглы не хватило, чтобы достать до мышцы или она была введена не полностью.
- Продолжительное время вводились препараты, вызывающие раздражение тканей. К абсцессу могут привести некоторые виды антибиотиков, внутримышечные уколы магнезии.
- Повреждение сосуда влечет за собой образование гематомы, которая становится причиной абсцесса.
- Много уколов, сделанных в одну зону.
- Инфицирование места укола грязными руками самого пациента.
- Ожирение. Толстый слой жира не дает лекарству добраться до мышцы.
- Гнойные заболевания кожи и пролежни.
- ВИЧ.
- Аллергия на вводимый препарат.
Традиционное место для уколов – ягодичные мышцы. Благодаря большому количеству жира в этом месте, занесенная инфекция быстро прогрессирует. По этой причине абсцесс от укола на ягодице встречается чаще всего.
Постинъекционное гнойное воспаление на бедре встречается реже. Это второе по частоте место развития абсцесса от укола. Инъекции в бедро пациенты делают сами себе. Если соблюдать правила антисептики, делая укол в домашних условиях или сделать его с нарушениями, может развиться абсцесс.
Симптомы абсцесса от укола могут быть выражены очень ярко или почти отсутствовать. Все зависит от того, как глубоко возникло воспаление. Но надавливание на пораженное место всегда сопровождается болью разной интенсивности. Неприятные ощущения возникают даже при отсутствии других признаков абсцесса. К ним относятся:
- покраснение и отек в месте укола;
- прикосновения к пораженному месту болезненны;
- боль, не зависящая от прикосновений. Возникает симптом с развитием воспаления;
- флюктуация или скопление лишней жидкости в замкнутой полости гнойной капсулы;
- горячая кожа на пораженном участке;
- появление свищей внутри и снаружи на поздних стадиях развития воспаления, что осложняет течение болезни.
Кроме местной симптоматики, абсцесс после укола сопровождают и общие признаки:
- Повышение температуры тела. Показания термометра колеблются в пределах 37-40 градусов. Цифры разнятся в зависимости от тяжести заболевания.
- Слабость, утомляемость и снижение работоспособности.
- Потливость или гипергидроз.
При своевременно начатом лечении и ранней диагностике, распространение гноя удается предотвратить.
Если место инъекции покраснело или больного беспокоят неприятные ощущения, лучше всего проконсультироваться с врачом. Диагноз – абсцесс ягодицы от укола – ставится на основании осмотра и пальпации пораженного участка. Дополнительно доктор назначает общий анализ крови и мочи. Также потребуется сдать кровь на биохимию. Для уточнения вида возбудителя воспаления придется сделать посев инфильтрата на микрофлору.
Когда заболевание перешло в хроническую форму, требуется ультразвуковое исследование. Оно поможет определить, насколько обширно воспаление. К КТ и МРТ-диагностике прибегают редко. Эти обследования назначают в запущенных случаях.
Образование пиогенной мембраны, оболочки, которая разграничивает пораженные ткани от здоровых и гнойной капсулы – характерные признаки постинъекционных абсцессов. Они позволяют выделить этот вид воспаления в отдельную группу абсцессов.
По мере роста объема гноя, инфильтрационная капсула может прорваться. Разлившийся гной расплавляет здоровые ткани, которые находятся рядом. В дальнейшем возникают свищи и флегмоны. Эти осложнения встречаются чаще всего.
Сепсис или заражение крови может развиться вследствие постинъекционного воспаления. Еще одно грозное осложнение – остеомиелит (воспаление костного мозга). Однако, риск развития этих заболеваний невелик.
Лечить постинъекционный абсцесс нужно начинать как можно раньше под наблюдением врача. Самолечение опасно ухудшением состояния и возможными осложнениями.
Врач принимает решение о методах и тактике лечения абсцесса после укола опираясь на результаты анализов и бакпосева.
С момента возникновения абсцесса, инъекцию в пораженную зону прекращают. Назначается антибактериальная терапия и препараты, купирующие боль.
При появлении инфильтрата показана физиотерапия динамическими токами, снимающая воспаление. Электрофорез протеазы (протеолитических ферментов) способствует скорейшему заживлению и мягкому образованию эластичных рубцов.
Если в результате всех принятых мер образование гноя не прекращается, сохраняется отечность и боль, прибегают к оперативному лечению.
Пораженные ткани иссекаются, а гной удаляется с помощью метода вакуумной аспирации. Пораженный участок дренируют. Это способствует отхождению инфильтрата. Также с помощью дренажа очаг нагноения промывают поочередно гипохлоритом натрия и протеолитическими ферментами.
Хирургическое лечение требует наблюдения врача от 10 до 14 дней.
Чтобы предотвратить развитие постинъекционного абсцесса достаточно следовать несложным правилам:
- соблюдать все требования по введению лекарства: дозировку, скорость введения, кратность;
- не нарушать технику постановки инъекций;
- не делать уколы в одно и то же место на протяжении длительного времени;
- после каждого укола рекомендуется расслабляющий массаж. Мера поможет улучшить всасывание препарата.
источник
Среди постинъекционных осложнений абсцесс – самое распространенное. Ограниченное гнойное воспаление на начальной стадии характеризуется только локальным покраснением и припухлостью, в острой – нарывом и общим ухудшением самочувствия. Без лечения капсула вскрывается, что может привести к попаданию бактерий в общий кровоток.
Согласно статистике, гнойное воспаление после укола чаще наблюдается у лиц старше 50 лет, имеющих иммунодефицитные заболевания, сахарный диабет. При домашнем проведении инъекций риск возникновения абсцесса выше, чем в больнице, поскольку основной причиной считается несоблюдение санитарных норм: тот, кто ставит укол, плохо вымыл руки, использовал нестерильный инструмент, плохо обработал кожные покровы. К возможным причинам абсцесса после укола также относят:
- врачебные ошибки – раствор для внутримышечного укола был введен подкожно, врач взял иглу неправильной длины, лекарство попало в верхние слои вместо глубоких;
- частые уколы в один и тот же участок;
- повреждение сосуда при введении раствора, приводящее к внутритканевому кровоизлиянию;
- нарушение правил гигиены со стороны пациента (прикосновение к месту укола грязными руками и поверхностями, расчесывание при зуде);
- наличие дерматологических заболеваний в зоне проведения инъекции;
- большое количество жировой прослойки (требует очень длинной иглы, чтобы добраться до мышцы).
Абсцесс возникает на фоне активности патогенных микроорганизмов – стафилококков или стрептококков, что вызывает воспалительный процесс. Ткани начинают отмирать (некротизация), расплавляться – это приводит к образованию полости, где скапливаются лейкоциты. Формируется капсула, которая препятствует проникновению гноя в соседние ткани. Абсцесс может появиться спустя 48 часов после того, как был сделан укол, или позднее – сроки индивидуальны. Гнойный очаг в своем развитии проходит 2 стадии, требующие разной тактики лечения:
- Стадия инфильтрации (начальная): наблюдается уплотнение в зоне укола. После возникают покраснение, болезненность, отек, местное повышение температуры. Не исключены признаки общего недомогания: слабость, усталость, снижение аппетита. Чем глубже абсцесс, тем меньше выражены местные симптомы.
- Стадия нагноения (острая): появляется подвижная капсула с мягким центром, болезненность зоны укола сохраняется и усиливается. В клинической картине наблюдаются симптомы интоксикации: тошнота, повышение температуры тела, головные боли.
Возможность проведения амбулаторной (домашней) терапии определяет хирург, которому показался больной.
Самостоятельное лечение абсцесса в домашних условиях допускается при небольших размерах гнойного очага и на стадии инфильтрации. В остальных случаях может потребоваться лечь в стационар. Прогноз зависит от клинической картины, сопутствующих заболеваний и действий больного:
- при тяжелом сепсисе есть вероятность летального исхода;
- при спонтанном вскрытии нарыва происходит изъявление гноя, в редких случаях наблюдается формирование свища;
- при ранней терапии инфильтрата нагноение не происходит;
- при грамотном и своевременном лечении даже готового гнойного очага прогноз благоприятный.
Отказ от дальнейших уколов в пораженный участок – первое, что требуется сделать при первых симптомах постинъекционного абсцесса. Схема лечения, используемая на стадии образования инфильтрата, составляется для предотвращения нагноения и предполагает:
- Пероральное применение антибиотиков (полный курс согласно инструкции, а не до устранения симптомов абсцесса), чтобы подавить активность патогенных микроорганизмов. Врачи назначают Тетрациклин, Амоксициллин.
- Симптоматическую терапию: прием жаропонижающих (Парацетамол, Нурофен), анальгетиков (Нимесил, Анальгин).
- Местное использование гомеопатических препаратов для аппликаций и пероральный прием для ускорения рассасывания инфильтрата и предотвращения нагноения.
- Проведение физиопроцедур – электрофорез с гамма-глобулином, протеолитическими ферментами, лечение динамическими токами, что уменьшает воспалительный процесс.
Скопление гноя в мягких тканях опасно тяжелыми осложнениями. По этой причине лечение острой стадии нацелено на вытягивание гноя, удаление некротических масс и очищение полости для предотвращения распространения патогенных бактерий.
Основных терапевтических схем 2, выбор зависит от клинической картины:
- Нарыв вскрылся сам: врач может назначить компрессы с мазями – Гепариновой, Вишневского, которые вытянут гнойный экссудат и будут стимулировать заживление тканей. Дополнительно проводится местная обработка раны перекисью водорода.
- Нарыв требуется вскрыть: назначается хирургическое лечение. Операция проводится с местной анестезией и предполагает вскрытие абсцесса, дренирование участка поражения, удаление мертвых тканей и обработку антибактериальными составами. При глубоком абсцессе некрэктомия проводится под внутривенным наркозом в хирургическом стационаре с иссечением тканей. Пациент остается под наблюдением врачей для регулярных перевязок и смен марлевых турунд в ране. После операции могут назначаться антибиотики и противовоспалительные препараты.
При активном прогрессировании воспалительного процесса после укола гной накапливается в большом количестве, что приводит к повреждению или разрыву защитной оболочки. Попадание экссудата в близлежащие ткани провоцирует:
- флегмону – неограниченный гнойный очаг, который устраняется хирургическим путем с последующей антибиотикотерапией и посещением физиопроцедур;
- свищевые ходы – осложнение флегмоны, канал, по которому гной выходит наружу или в соседнюю полость, требует местного антибактериального лечения, противовоспалительного и хирургического дренирования;
- сепсис – заражение крови, системное воспаление, при котором пациента зачастую госпитализируют для проведения комплексного лечения с операцией, иммунотерапией, антибиотикотерапией;
- остеомиелит – гнойно-некротические процессы в костной ткани, костном мозге, требующие хирургического вмешательства и внутрикостного введения антибиотиков.
Традиционное медикаментозное лечение абсцесса в стадии инфильтрации, осуществляемое дома, можно дополнять средствами, приготовленными по рецептам народной медицины. При отсутствии положительной динамики или ухудшении состояния больного от них отказываются. Самые действенные варианты:
- Ватной палочкой, смоченной в растворе йода, рисовать вечером и утром сетку на зоне поражения, но не проводя по самой точке укола. Лечение проводят не дольше 3-х суток.
- Снять лист с кочана капусты, сделать несколько надрезов, помять руками, приложить к набухающей шишке. Через каждые 6 часов менять компресс.
- Смешать 1:2 спиртовую настойку прополиса и жидкий мед, приложить на куске марли к абсцессу после укола. Держать 5-6 часов, повторять процедуру утром и на ночь. Лечение проводить до рассасывания инфильтрата.
источник