Пупочная грыжа – это состояние организма, при котором внутренние органы выходят за границы брюшной полости через маленькое отверстие, расположенное в районе пупка. Данный дефект подлежит обязательному оперированию во взрослом возрасте. В ситуации с детьми ещё, конечно, возможен вариант естественного его исправления, если ребёнку не больше 3-4 лет. Но если он старше указанного возраста, то разрешена только операция.
Удаление пупочной грыжи – процесс не из лёгких. И он может выполняться одним из двух способов: методом натяжной или ненатяжной герниопластики. Но, не зависимо от способа операционного вмешательства, в обоих случаях обязательным условием правильного восстановления является грамотный послеоперационный период, несоблюдение которого может привести к рецидивам проблемы или к всевозможным осложнениям.
Время реабилитационного периода для каждого пациента индивидуально. Одному человеку понадобится неделя, чтобы прийти в норму, другому – полгода. В случае отсроченной реабилитации вообще может пройти несколько лет.
Реабилитация после удаления пупочной грыжи у женщин, мужчин и детей не зависит от возраста больного человека, которому проводилась операция. И она заключается в соблюдении следующих моментов:
- ограничение тяжести поднимаемых вещей до 2-3 кг, не более;
- отказ от физических нагрузок, бега и прыжков на 2 месяца минимум;
- выполнение лечебно-физкультурного комплекса;
- носке специального поддерживающего бандажа;
- соблюдение сбалансированной диеты, исключающей молочные продукты, бобовые и капусту, а также всю острую, углеводную и жирную пищу, из рациона пациента.
Остановимся подробнее на двух последних пунктах.
Поддерживающий бандаж надевают после того, как рана полностью зажила. И его нужно носить постоянно весь тот период времени, который обозначит лечащий врач, снимая приспособление лишь на время сна или отдыха. Зачастую, период ношения бандажа составляет около 30-45 дней при закрытии грыжевых ворот сеткой и 3-4 месяца при пластике или склонности прооперированного пациента к набору лишнего веса. Срок реабилитации после удаления пупочной грыжи у ребенка может быть немного уменьшен из-за того, что общая эластичность и уровень роста тканей у детей гораздо выше, чем у взрослого человека.
Диета же, помимо указанных выше исключений, подразумевает в своём рационе также повышенное количество супов, каш, тушёных овощей и свежих фруктов. Именно эти продукты способствуют усиленному сокращению стенок органов пищеварительной системы и облегчают вывод продуктов жизнедеятельности из человеческого организма. Пациенту, проходящему реабилитацию, запрещено пить алкогольные напитки любой крепости и употреблять консервированные продукты. А также рекомендуется ограничить потребление кофе.
В послеоперационный период очень полезно употреблять внутрь отвары лекарственных трав: коры дуба, ромашки, шалфея, тысячелистника или шиповника. Они не только способствуют повышению иммунитета, но и снимают воспаление, и снижают болевые ощущения.
В течение первых двух недель реабилитации после операции по удалению пупочной грыжи пациент любого возраста особо чётко должен соблюдать режим дня. Первые два дня разрешается только лежать и спать на спине. В следующие два дня уже можно и нужно вставать, расхаживаться. Всё остальное время рекомендуется двигаться как можно чаще, но при этом чутко следить за организмом и, при первых же «звоночках» об усталости, давать себе отдыхать.
В период реабилитации после операции удаления пупочной грыжи у мужчин также регулярно проводится осмотр у уролога, чтобы избежать проблем со стороны мочеполовой системы.
Начиная с третей недели, когда послеоперационный рубец окончательно сформируется, стоит начать уделять внимание и время занятиям специальной гимнастикой.
Лечебно-физкультурный комплекс – это одна из самых полезных и действенных мер для профилактики рецидива патологии у всех пациентов, которые подвергались хирургической операции, не зависимо от их возраста и физического состояния. Благодаря упражнениям послеоперационный рубец быстрее заживёт, и восстановление будет происходить в разы легче.
В лечебно-физкультурный комплекс, направленный на скорейшее восстановление организма после хирургического вмешательства, могут входить элементарные гимнастические упражнения, расслабляющие и укрепляющие мышцы живота, спины и бёдер. Запрещены все упражнения на качание пресса.
Делать подобную гимнастику необходимо ежедневно, поделив весь комплекс на несколько подходов, каждый из которых длится по 15-20 минут.
Примеры различных упражнений ниже, но любые упражнения лучше согласовать с лечащим врачем:
Конкретные упражнения, входящие в лечебно-физкультурный комплекс, подбирает лечащий врач, а после пациент сам может скорректировать их под свои ощущения и возможности.
Если во время выполнения того или иного упражнения из назначенного специалистом комплекса пациент ощущает дискомфорт или болезненные ощущения, то об этом обязательно следует доложить лечащему врачу. Подобные негативные ощущения могут быть признаком возникших послеоперационных осложнений.
Помимо гимнастического комплекса, специалист нередко назначает массаж. Он особенно показан во время реабилитации после удаления пупочной грыжи новорожденным малышам и детям, имеющим врожденный дефект мышечно-связочного аппарата, но и для взрослых женщин и мужчин не менее полезен.
Регулярный массаж помогает швам быстрее затягиваться и улучшает циркуляцию крови в том месте, где производилась операция.
Помимо массажной терапии, лечащий врач может предложить дополнительно такие процедуры, как: лечение ультрафиолетовым излучением или электрическими импульсами, магнитотерапию. Из нетрадиционных методик наиболее безопасными после подобной операции являются: иглоукалывание, гирудотерапия и апитерапия. Все они направлены на нормализацию микроциркуляции крови, обезболивание области пупка и предупреждение воспалительных процессов.
При должном соблюдении всех вышеуказанных моментов, в период реабилитации после удаления пупочной грыжи у взрослого или ребёнка, восстановление организма пройдет легко и быстро, и вероятность возникновения рецидива и осложнений снизится до минимального значения.
источник
Пупочная грыжа встречается чаще у женщин, т. к. беременность и роды ослабляют пупочное кольцо. Образованию Г. способствует наличие дивертикула брюшины в пупочном кольце. Большие Г. имеют нередко многокамерный грыжевой мешок, содержимым которого могут быть помимо сальника и петель тонкой кишки также толстая кишка и желудок. Невправимая пупочная Г. чаще вызывает боли, тошноту. Диагноз пупочной Г. несложен, однако при невправимом образовании необходимо исключить первичную или метастатическую опухоль пупка. Пупочную Г. может имитировать выпяченный пупок, в котором находится дивертикул брюшины, но отсутствует содержимое и не ощущается симптома кашлевого толчка.
Грыжа белой линии живота чаще наблюдается у мужчин. Грыжевыми воротами являются щели и отверстия в белой линии живота, через которые проходит предбрюшинный жир, постепенно подтягивающий за собой листок брюшины. Различают надпупочную, околопупочную и подпупочную Г. белой линии живота. Возможна скрытая Г., когда грыжевое выпячивание находится в толще белой линии живота, не выходя за ее пределы. Наблюдаются множественные Г., располагающиеся одна над другой. Грыжевым содержимым иногда являются толстая кишка, желудок, круглая связка печени и желчный пузырь. Чаще эти Г. протекают бессимптомно, реже имеются жалобы на боли в подложечной области, усиливающиеся после еды, тошноту и даже рвоту. Боли связаны со сдавлением органов или натяжением сальника. Дифференциальный диагноз проводят с предбрюшинной липомой. Появление выпячивания брюшной стенки в вертикальном положении больного или при натуживании и исчезновение его в положении лежа при вправлении указывают на наличие грыжевого мешка. Нередко такая Г. сопутствует язвенной болезни, холециститу и другим заболеваниям. Поэтому при наличии Г. белой линии живота необходимо тщательное клиническое обследование.
Послеоперационные грыжи образуются в области послеоперационных рубцов после аппендэктомии, операций на желчных путях и других вмешательств, главным образом после нагноения послеоперационной раны или введения в нее тампонов. Грыжевые ворота имеют различную форму и величину, чаще бывают щелевидными или полуокружными; они образованы краями разошедшихся мышц и апоневроза. Предоперационные грыжи могут достигать больших размеров, обычно хорошо вправляются. Диагноз основывается на наличии выпячивания в области послеоперационного рубца, появляющегося при повышении внутрибрюшного давления.
О ЛЕЧЕНИИ написано в предыдущем вопросе.
Далее идет лекция по грыжам, в т.ч. и ущемленным…
ГРЫЖА — выхождение внутренностей какой-либо полостей через дефект брюшной стенки, через каркас, с сохранением целостности внутренней и наружной оболочек.
ЭВЕНТРАЦИЯ — дефект внутренней ВЫПАДЕНИЕ — дефект во внутренней
оболочки и наружной оболочках
1. Грыжевое содержимое внутренности, вышедшие за пределы через грыжевые ворота. Зависит от размера ворот, расстояния до гр. ворот. Содержимым грыжи м.б. органы менее фиксированные или слобозафиксированные: мочевой пузырь.
— большой сальник; — поджелудочная железа;
— матка с придатками; — меккелев диверкул — h.litrica.
б) комбинированная — несколько органов.
! приводящий, центральный и отводящий отрезки кишки, входящие в грыжевое содержимое, определяются по перистальтике.
— костно-мыш-апоневр (запир.канал-седалищные грыжи)
— приобретенные — прямые — внутренние | отверстия
— врожденные — косые — наружные |
3. Грыжевой мешок: устье, шейка, тело, дно.
Механизм образования грыжевого мешка обусловлен растяжением брюшины
за счет эластических свойств и ее смещением.
— врожденные (processus vaginalis)
— содержит много полостей и перемычек.
! при скользящей грыже стенкой грыжевого мешка является и орган, соскользнувший в грыжевые ворота.
4. Грыжевые оболочки: Чаще грыжа состоит из трех слоев:
— внутренняя оболочка: плевра,брюшина,мозговые оболочки
— наружная оболочка: кожа,подкожная клетчатка,поверхностная фас
Другие слои — при пупочной (кожа), пуповинной, запирательной, седалищной грыжах.
— это грыжа, при которой орган соскальзывает или входит в грыжевые ворота
— чаще орган, который покрыт мезоперитонеально (с трех сторон)
— соскальзывает орган, к которому брюшина прочно прикреплена
— орган соскальзывает в том случае, если между ним и брюшиной стенкой есть прослойка жировой ткани
— соскальзывающий орган является стенкой грыжевого мешка
Диагноз: симптомы грыжи + симптомы соскользнувшего органа (дизурия для моч. пузыря)
Частота отдельных грыж: — паховые-86%; — белой линии-4%; — бедренные-3%; — прочие-1%; — пупочные — 4-6%.
1. Насилие: растяжение, травма, операция, напряжение брюшной стенки при физических нагрузках.
2. Слабость: анатомическая (паховый канал)
приобретенная (проф. нарушения)
врожденная (пупочная грыжа)
3. Способствующие факторы: повышение внутрибрюшного давления различной этиологии; похудание, ожирение, инфекционные заболевания (брюшной тиф), возраст, пол, наследственность, нарушения трофики, бронхит (повышение внутрибрюшного давления при кашле).
ПРОФИЛАКТИКА: трудоустройство (медосмотр), массовый спорт, физкультура, механизация тяжелого труда, осмотр и оздоровление населения, ранняя операция.
1. от полости: — черепно-мозговые; — брюшной полости;
— спино-мозговые; — мышечные грыжи;
2. от направления выхождения внутренностей:
1) наружные: паховые, бедренные, пупочные, белой линии, спигелевой линии, треугольника Пти, треугольника Лесгафта-Грюнфельда, запирательного канала, седалищные (большого, малого отверстия), промежностные.
— диафрагмальные (пищеводного от- — малого сальника;
верстия, аорты, нижней полой вены, — слепой кишки;
парастернальные); — большого сальника;
— гепатодуоденальные; — брыжейки тонкой кишки;
— брыжейки сигмовидной кишки; — винслова отверстия;
— придатков и связки матки; — карманов связки Трейца;
(истинные-наружные — входят все анатомические элементы, ложные — внутренние).
3). по анатомическим особенностям:
— простые (содержимое — 1 орган)
— комбинированные (несколько органов)
4). по происхождению: врожденные — hernia congenita
приобретенные — hernia aequisita
5). по клинике: — неосложненные — вправимые — h. reponibilis
— невправимые — h. anreponibilis
— осложненные — ущемленные — h. incorcerata
1 ст. — начинающаяся (incipiens) только ворота;
2 ст. — неполная (incompleta) все составные части, не выходит > 2/3 бр.ст.;
КЛИНИКА И ДИАГНОСТИКА НЕОСЛОЖНЕННОЙ ГРЫЖИ (вправимой)
Субъективно: 1. — боль: появляется при выхождении внутренностей в области грыжи (или в эпигастрии), исчезает после вправления. Местно — фактор напряжения, давления, в эпигастрии — фактор напряжения.
2. опухоль: появляется при напряжении, стоя, исчезает при пальпации, лежа.
Объективно: местные признаки: — грыжевая опухоль; — вправление; — определение грыжевых ворот; — положительный кашлевой толчок; — появление при натуживании.
1) аускультация — перистальтика — кишечник
3) перкуссия: тимпанит — кишечник, тупость — большой сальник.
Боль и опухоль постоянны, вздутие живота, запоры, головные боли, слабый илеус, невправимость, непроходимость.
Причины: 1. сращение грыжевого мешка с грыжевым содержимым и с окружающими тканями;
2. образование конгломерата;
3. гипертрофия (венозное полнокровие);
5. большие размеры, длительное существование.
Операция: — нет самоизлечения, нет другого лечения.
Подготовка: — вправление большой грыжи,
После операции: — предупреждение и лечение осложнений сердца, легких;
— вставать через 6 — 10 дней;
— снимать швы через 7 — 12 дней;
— больничный лист на 1 месяц;
— освобождение от тяжелого труда до 3 — 4 мес.
Результаты: летальность — казустика, рецидив 4 — 12 %
Рецидивы из-за: — плохой пластики;
— легочных осложнений (кашель);
— раннего физического труда;
1. рассечение наружных оболочек грыжи;
2. выделение и обработка грыжевого мешка;
3. вкрытие грыжевого мешка и вправление содержимого;
4. пластика грыжевых ворот;
5. сшивание наружной грыжевой оболочки;
Противопоказание: — у малышей, — у стариков, — при наличии инфекционного очага, — перед родами, — после тяжелых заболеваний, — при тяжелых сопутствующих заболеваниях.
Осложнения: 1. ущемление; 2. воспаление; 3. копростаз.
УЩЕМЛЕННАЯ ГРЫЖА (h. incorcerata) — сдавление грыжевого содержимого в грыжевых воротах или грыжевом мешке, сопровождаемое нарушением кровоснабжения и иннервации.
Места ущемления: область грыжевых ворот, внутреннего или наружного отверстия, карманы, щели мешка.
Способствующие факторы: спазм тканей, склероз, тяжи, щели, узость грыжевых ворот, невправимость.
1. эластическое: напряжение брюшного пресса -> повышение внутрибр. давления -> при снятии напряжения -> ущемление.
2. каловое: грыжевое содержимое — толстая кишка. Образуется плотная пробка в центральном отделе кишки; происходит раздражение окружающей ткани + спазм -> окончательное сдавление.
3. смешанное: каловое + рефлекторный спазм тканей -> сдавление грыжевого содержимого.
Некроз: 1. ишемический (сила давление > АД) сразу прекращается артериальный приток + кишечная флора -> инфицирование -> флегмона грыжевого мешка (бр. полость ограничена).
2. геморрагический: венозный отток нарушен, артериальный сохренен. За счет пропитывания тканей кровью происходит образование грыжевой воды -> транссудат -> экссудат. Воспалительные изменения -> гр. мешок, гр. оболочки -> флегмона гр. оболочек -> флегмозная грыжа.
На границе сдавления образуется странгуляционная борозда, здесь обнаруживаются наибольшие изменения.
В приводящем отрезке — непроходимость. При повышении давления выше 40 — 50 мм рт ст -> нарушение венозного кровообращения -> разрыв кишки -> перитонит + присоединение инфекции; или же впраление грыжи с измененным и инфицированным кишечником.
В отводящем отрезке перистальтика затихает.
! ущемление жировых привесок можно удалять вместе со слепой кишкой.
Осложнения ущемленной грыжи: — абсцесс, — перитонит, — флегмона, — илеус, — свищ.
1. пристеночное (рихтеровское) ущемление стенки кишки, но нет непроходимости.
2. ретроградное проверить весь участок от 1 до 2. Д-оз ставится лишь во время операции на основании нахождения 2 и > петель кишки в гр. мешке.
3. интерстициальное: если есть признаки ущемленной грыжи и она вправляется (ущ. большой сальник).
-боль в месте ущемления, иррадиирует в солнечное сплетение, около пупка,в подложечной области;
-невправимость грыжи (произвольно и насильственно);
-увеличение в объёме,уплотнение гр. опухоли.
-явление кишечной непроходимости (илеус);
-воспалительный синдром (лейкоцитоз, нейтрофилёз, сдвиг лейкоцитарной формулы влево;
-изменения со стороны ССС и дыхания учащение Ps синдром интоксикации за счёт явлений воспаления и некроза,измения АД.
Диагноз ставится на основании 3-ёх местных и общих симптомов.
Диагностика: 1.болевой синдром,
2.местные признаки ущемления,
-кишечной непроходимости; -лимфаденита;
-перетонита; -флегмоны паховой области;
-доброкачественные опухоли; -копростаза;
-флегмоны грыжи при ущемлении; -невправимой грыжи.
Ущемление сальника 1.нет кишечной непроходимости;
2.нет воспалительного синдрома,повышения t.
Рихтеровская грыжа 1.нет илеуса;
2.очень маленькая грыжевая опухоль.
Прогноз: без операции летальность — 29%, после операции -2-5%
Противопоказания к операции:
— агональное состояние больного;
— болевой шок (снятие шока -> операция);
— далеко зашедший процесс грыжи (реанимация, ин-
фузионная терапия после — операция).
Операция: -резекция кишки в преиедлах здоровых тканей;
-дренаж всех слоёв пластики.
ОСОБЕННОСТИ ОПЕРАЦИИ ПРИ УЩЕМЛЁННОЙ ГРЫЖЕ:
1.Выделение грыжевого мешка;
2.Обложить операционное поле, удалить гр.воду;
3.Вскрываем гр. мешок и удерживаем ущемлённый орган;
4.Рассекаем гр.ворота (сдавливающее кольцо);
б) обкладываем орган салфетками с тёплым раствором фурацилина, новокаина на 15 минут
в) признаки жизнеспособности:
-блестящий, зеркальный оттенок брюшины;
-кишка и сальник приобрели нормальный розовый цвет;
-появление пульсации артериальных сосудов
Нельзя делать больному с ущемлённой грыжей:
-вправление мёртых участков внутрь.
ВОСПАЛЕНИЕ ГРЫЖИ (гыжевых оболочек) .
— наружная травма; — аппендицит;
— насильственное вправление; — диверкулит;
— длительное невправление; — каловый застой;
— воспаление придатков матки (анексит).
— перитонит (попадание эксудата из гр.мешка в бр. полость)
4. ранние признаки перитонита;
5. признаки воспаления органа, попавшего в гр. мешок.
Диагноз — ставиться на основании клиники.
— вправимой свободной грыжи;
— невправимой свободной грыжи;
— флегмоны наружных грыжевых оболочек.
— антибиотики, сульфаниламиды, фурагин;
— сердечные, CaCl2, профилактика пневмонии;
— очистительные микроклизмы с хлоридом натрия;
— анальгетики с антигистаминными.
3. при воспалении брюшины — экстренная операция и ревизия органов бр. полости.
Воспаление грыжи + перитонит:
2. ревизия органов бр.полости,
4. дренирование резиновыми трубками,
5. пластика грыжевых ворот.
1. разрез вне флегмоны через 4. лаваж (удаление экссудата)
здоровые ткани, 5. дренирование,
2. ревизия бр.полости, 6. удаление некротич. масс,
3. удаление источника, 7. редкие швы,
застой каловых масс в центральном отрезке кишечной петли.
Причины: 1. наличие в грыжевом мешке толстой кишки,
— увеличение в размерах и уплотнение,
— чувство тяжести и легкой болезненности,
— деформация грыжи при пальпации,
+ воспалительный синдром -> каловое ущемление.
— ущемленная грыжа; — опухоль; — невравимая грыжа.
2. комплекс противовоспалительных мероприятий,
3. клизмы с гипертоническим раствором,
4. сердечные для профилактики легочных осложнений,
5. операция в плановом порядке,
6. при каловом ущемлении — срочная операция.
Анатомические предпосылки: fossa inguinale mediale, laterale наружное отверстие пахового канала
прямая — через f.inguinale mediale et f.supravesicalis
косая — через f.inguinale laterale
Косая — кнаружи от элементов семенного канатика
1. врожденные — яичко и гр. опухоль составляют одно целое
2. приобретенные — гр.опухоль отделена от яичка.
Прямая — кнутри от элементов семенного канатика. Прямая грыжа не опускается в мошонку.
Сочетания: + патология развития яичка (криптохизм)
+ нарушение облитерации влагалищного отростка (киста семенного канатика)
+ варикоз вен семенного канатика.
1. по Жирару-Спасокукоцкому,
2. по Бассини — укрывание задней стенки (при прямой грыжи).
Ниже пупартовой связки, кнутри от бедренной вены.
— через мышечное окно; — позади бедренных суставов;
— кнаружи от бедренной артерии; — через жимбернатову связку;
Клиника: сопровождается симптомами сосуд-нервного пучка. Трудно дифференцировать от лимфоденита паховой области. М.б. скользящими.
Методы пластики: 1. Бильрот-Бассини, 2. Руджи-Парловеччи.
У детей: 1. врожденная: — пупочная, — пуповинная, — эмбриональная
У взрослых: только приобретенная: — пупочная, — околопупочная, — прямая, косая.
1. на врожденную пупочную грыжу после оформления пупка положить пуговицу или монету и прикрепить лейкопластырем. Операции не надо.
2. при пуповинной грыже — операция в первые 2 — 3 дня.
3. при эмбриональной грыже операция сразу.
2. брюшина прикрепляется прочно к фибр. ткани с образованием перемычек,
3. наружные оболочки: кожа, фасциальные образования.
3. диспептические расстройства,
Грыжа Littre — флегмонозно воспаленный меккелев диверкул, ущемленный вместе с тонким кишечником в послеоперационной грыже.
Грыжа Майделя — (ретроградное ущемление) — 2 петли тонкого кишечника, ущемленные третьей.
источник
Общие принципы лечения пациентов после пластики грыжевых ворот местными тканями практически не имеют отличий ведения послеоперационного периода при других заболеваниях. Для профилактики дыхательных осложнений, послеоперационного пареза кишечника и тромбоэмболических осложнений проводят раннюю активизацию пациента. Кроме того, для профилактики тромбоэмболии лёгочной артерии показано применение компрессионного госпитального трикотажа и введение антикоагулянтов до полной активизации пациента. Антибактериальную профилактику с однократным внутривенным введением антибиотика за 1 ч до операции проводят пациентам с высоким риском инфекционных осложнений. Основными показаниями к введению антибиотиков в послеоперационном периоде служат наличие воспалительного инфильтрата или гематомы операционной раны, гипертермия, а также лечение воспалительных осложнений со стороны других органов и систем.
При применении синтетических эксплантатов, особенно при их расположении над апоневрозом, течение послеоперационного периода имеет свои особенности. Эти отличия — следствие широкой мобилизации кожных лоскутов и подкожной клетчатки от передней поверхности влагалищ прямых мышц или апоневроза наружной косой мышцы живота и наличия инородного тела в ране. Возникающие при этом нарушения оттока венозной крови и лимфы из подкожной клетчатки приводят к скоплению в ране большого количества серозного отделяемого и замедлению её заживления.
С целью профилактики образования сером необходимо проводить активное дренирование раневой полости двумя дренажами, расположенными между подкожной жировой клетчаткой и эксплантатом, сроком на 1-2 сут. Одновременно с активным дренированием используют дозированную компрессию раны при помощи эластичного бандажа, который позволяет равномерно прижимать кожные лоскуты к поверхности эксплантата, а брюшной стенке — полноценно участвовать в процессе дыхания. В последующем происходит постепенное уменьшение количества раневого отделяемого и его организация. Дополнительное удаление раневого отделяемого необходимо проводить при помощи пункций с частотой 1-2 раза в течение 10 дней.
Ношение эластичного бандажа после выполнения пластики передней брюшной стенки с применением синтетических эксплантатов показано в течение 1-2 мес. Использование бандажа в большие сроки нецелесообразно из-за ослабления мышц передней брюшной стенки и показано только при выполнении пациентом физической нагрузки. Приступать к физическому труду пациентам рекомендуется не ранее чем через 2-3 мес после выполнения оперативного вмешательства.
Причины возникновения послеоперационных осложнений достаточно многообразны и могут быть обусловлены как неправильным выбором метода пластики грыжевых ворот, так и нарушениями техники выполнения оперативного вмешательства. Все осложнения после выполнения грыжесечений условно разделяют на две большие группы: осложнения ближайшего и отдалённого послеоперационного периода.
Наиболее типичные осложнения раннего послеоперационного периода — местные раневые осложнения: гематома, воспалительный инфильтрат и нагноение. Серома послеоперационной раны после проведения оперативных вмешательств с использованием синтетических эксплантатов не расценивается в качестве раневого осложнения; серома — следствие закономерной реакции жировой клетчатки на имплантацию синтетического инородного материала. При этом необходимо отметить, что пластика пахового канала по сравнению с пластикой передней брюшной стенки при вентральных грыжах сопровождается значительно меньшей частотой возникновения сером. Это связано как с более низкой агрессивностью хирургического вмешательства, так и с расположением эксплантата под апоневрозом без контакта его с жировой клетчаткой. Кроме того, минимальную частоту возникновения сером отмечают при применении методики эксплантации «sublay» и применении эксплантатов из полипропилена.
Гематома послеоперационной раны — следствие неадекватного гемостаза. Необходимо отметить, что при пластике передней брюшной стенки с применением эксплантатов требования к качеству выполнения гемостаза значительно возрастают. Это связано с тем, что применение данного вида пластики не позволяет надеяться на сдавление и тампонирование кровоточащих сосудов и может сопровождаться формированием обширных гематом. Основными мероприятиями, направленными на профилактику образования гематом, служат тщательный гемостаз, минимизация травматизации тканей передней брюшной стенки при их подготовке к эксплантации, применение в первые сутки после оперативного вмешательства компрессионных повязок и местной гипотермии.
Особое место в структуре послеоперационных осложнений после выполнения пластики с применением синтетических эксплантатов занимают гнойно-септические осложнения; они определяют особые требования к ведению пациентов. При появлении признаков нагноения послеоперационной раны производят разведение её краёв с применением тактики лечения в соответствии с классическими канонами гнойной хирургии. В случаях применения эксплантатов, изготовленных из монофиламентной нити, их удаляют только при формировании неподдающихся лечению гнойных свищей. При этом далеко не всегда иссекают весь эксплантат, чаще ограничиваются его резекцией.
Большое значение для профилактики развития раневых гнойно-септических осложнений имеет соблюдение принципов асептики. Недопустимо применение эксплантатов, стерилизация которых проводилась не в заводских условиях, и тем более после повторной стерилизации. Кроме того, фиксацию эксплантата и ушивание операционной раны также необходимо проводить инертным шовным материалом, прошедшим качественную заводскую обработку.
Нагноение послеоперационной раны может быть обусловлено и нарушениями техники выполнения хирургического вмешательства: отсутствием герметичности послеоперационной раны и мест установки дренажей, несоблюдением принципов постоянной аспирации раневого отделяемого. В этих случаях необходимо применение глухого шва послеоперационной раны, тщательный контроль за эффективностью функционирования дренажей и их раннее удаление (на 2-е-З-и сутки после выполнения оперативного вмешательства) с последующим выполнением пункций остаточной полости.
При проведении пластики с натяжением тканей и перемещении содержимого грыжевого мешка в брюшную полость, в особенности при уменьшении её объёма, развивается повышение внутрибрюшного давления, которое определяет ряд системных нарушений (табл. 68-3).
Таблица 68-3. Функциональные нарушения при абдоминальном компартмент-синдроме
| Система | Функциональные нарушения |
| Сердечно-сосудистая | Снижение венозного возврата крови, увеличение общего периферического сосудистого сопротивления, снижение сердечного выброса, увеличение ЦВД и давления заклинивания лёгочной артерии |
| Система дыхания | Увеличение пикового инспираторного давления, увеличение сопротивления, гипоксемия, гиперкапния, ацидоз, снижение динамического комплаенса |
| Система мочеотделения | Снижение почечного кровотока, снижение клубочковой фильтрации, снижение реабсорбции глюкозы, олигурия или анурия |
| Система пищеварения | Снижение перфузионного давления органов желудочно-кишечного тракта, снижение мезентериального кровотока, парез кишечника |
| Центральная нервная система | Повышение внутричерепного давления, снижение перфузионного давления головного мозга |
Наиболее грозное осложнение резкого повышения давления в брюшной полости после выполнения пластики передней брюшной стенки — абдоминальный компартмент-синдром, характеризующийся развитием полиорганной недостаточности.
В зависимости от уровня повышения внутрибрюшного давления выделяют четыре степени абдоминального компартмент-синдрома:
- I степень — 10-15 мм рт.ст.;
- II степень — 15-25 мм рт.ст.;
- III степень — 25-35 мм рт.ст.;
- IV степень — более 35 мм рт.ст.
У пациентов после выполнения плановых лапаротомий давление в брюшной полости может достигать I степени без развития клинических признаков абдоминального компартмент-синдрома, а при повышении внутрибрюшного давления до 35 мм рт.ст. и выше он развивается в 100% клинических наблюдений с высоким риском летального исхода. Критериями абдоминального компартмент-синдрома считают увеличение внутрибрюшного давления свыше 15 мм рт.ст. и ацидоз в сочетании с такими признаками (одним или более), как гипоксемия, повышение ЦВД или давления заклинивания лёгочных артерий, снижение АД или сердечного выброса, олигурия.
Клинические симптомы проявления абдоминального компартмент-синдрома неспецифичны. Ежедневный осмотр и пальпация живота также не дают точных представлений о величине внутрибрюшного давления. В связи с этим для специфической диагностики абдоминального компартмент-синдрома в раннем послеоперационном периоде необходимо проводить ежедневный мониторинг внутрибрюшного давления, которое может быть измерено как прямым методом посредством дренажей, так и непрямыми методами через полость желудка, в бедренной вене или в мочевом пузыре.
Наиболее простой способ определения давления в брюшной полости — измерение давления внутри мочевого пузыря. Хорошо растяжимая и эластичная стенка мочевого пузыря при объёме содержимого не более 100 мл выполняет функцию пассивной мембраны и с высокой точностью отражает внутрибрюшное давление. Техника измерения внутрибрюшного давления аналогична таковой при определении ЦВД. При измерении давления пациент должен находиться в положении лёжа на спине строго на горизонтальной поверхности. Для определения давления используют мочевой катетер Фолея, через который в мочевой пузырь вводят 50-100 мл стерильного 0,9% раствора натрия хлорида. Величину давления оценивают по уровню жидкости в сообщающемся капилляре при помощи измерительной линейки, принимая за ноль верхний край лонного сочленения. При угрозе развития данного синдрома внутрибрюшное давление необходимо измерять каждые 2-4 ч, не дожидаясь появления его первых клинических признаков.
Избежать развития абдоминального компартмент-синдрома позволяет, главным образом, правильный выбор адекватного способа пластики грыжевых ворот. Определённую роль отводят также профилактике развития пареза кишечника. Единственный эффективный метод лечения уже развившегося абдоминального компартмент-синдрома — хирургическая декомпрессия, достоверно снижающая летальность; её необходимо выполнять по жизненным показаниям даже после пластики передней брюшной стенки. Без проведения хирургической декомпрессии летальность больных с IV степенью абдоминального компартмент-синдрома достигает 100%.
Рецидив грыжи — одно из поздних осложнений операции грыжесечения. Основные причины возврата заболевания — слабость собственных тканей пациента, технические погрешности выполнения операции, а также чрезмерные физические нагрузки при отсутствии сформированного прочного рубца.
Чрезмерное натяжение сшиваемых тканей — основная причина рецидива грыжи. Неоспоримым считают факт, что частота рецидива значительно ниже при ненатяжной пластике с использованием синтетических эксплантатов. Рецидив грыжи при пластике эксплантатом развивается в результате смещения сетки или выхождения грыжевого образования через не укреплённый сеткой дефект апоневроза. Смещение сетки обычно происходит из-за её частичного или полного отрыва в результате нарушения техники её фиксации или в результате резкого повышения внутрибрюшного давления в ранние сроки после операции, когда ещё не образовался достаточно прочный рубец, удерживающий сетку.
Основными нарушениями техники фиксации эксплантата служат:
- использование нитей малых диаметров или только герниостеплеров, что приводит к отрыву эксплантата при кашле или физической нагрузке;
- фиксация эксплантата к изменённым тканям;
- выраженное натяжение тканей с последующим их «прорезыванием»;
- недостаточная площадь соприкосновения эксплантата и собственных тканей пациента.
К поздним осложнениям после выполнения пластики относят инфильтраты и свищи послеоперационной раны, которые возникли после выписки пациента из стационара при неосложнённом течении раннего послеоперационного периода. В этих случаях при безуспешности консервативной терапии удаляют или резецируют эксплантат и дренируют рану.
Невралгия после выполнения стандартных видов пластики — достаточно редкое осложнение. Её развитие, как правило, связано с погрешностями хирургической техники выполнения пластики и, в частности, с попаданием в шов нервных стволов или их сдавлением. Для предупреждения возникновения невралгий во время выполнения хирургического вмешательства необходима отчётливая визуализация нервных стволов, а фиксацию эксплантата необходимо выполнять швами, параллельными ходу нервных стволов. Кроме того, прорастание эксплантата соединительной тканью и образование плотной рубцовой ткани с вовлечением в процесс нервных волокон также считают одной из причин возникновения болевого синдрома в позднем послеоперационном периоде.
При возникновении хронической невралгии проводят консервативную терапию, включающую введение нестероидных противовоспалительных препаратов, витаминов группы В и физиотерапевтическое лечение. При неэффективности консервативной терапии выполняют повторное хирургическое вмешательство, направленное на полное или частичное удаление эксплантата или невротомию.
В истории развития учения об оперативном лечении наружных брюшных грыж примечателен кардинальный перелом, наступивший на рубеже прошлого и нынешнего столетий. Конструктивная критика отдельных традиционно утвердившихся оперативных приёмов привела к их переоценке и пересмотру основ современной герниологии. Кроме того, оперативная техника обогатилась эндоскопическими технологиями и принципиально новыми методами аллопластики с применением надёжных биологически инертных синтетических материалов. Удалось значительно расширить возможности радикального излечения вентральных, послеоперационных и рецидивных грыж с чрезмерным дефектом мышечных и апоневротических тканей, которые считались не поддающимися лечению. Современные технологии лечения стали доступными широкому кругу хирургов. Такая демократизация оперативного метода здесь особенно важна, поскольку речь идёт о лечении болезни, занимающей видное место в повседневной хирургической практике.
источник
Каждая операция — это серьёзный риск для организма. В настоящее время доктора стараются большинство хирургических вмешательств проводить с минимальным наложением швов на область раны. Однако даже при тщательном соблюдении всех правил ухода за операционной областью могут возникнуть такие осложнения, как лигатурные свищи. Согласно статистике, с ними сталкивается каждый десятый пациент трудоспособного возраста и каждый пятый пенсионер. Именно поэтому необходимо знать первые симптомы появления недуга, а также уделять большое внимание правилам профилактики. Так вы сможете защитить себя и своих близких от развития такого осложнения.
Лигатурный свищ — это воспалительная полость, образовавшая после оперативного вмешательства, в которой находятся гнойные массы. Почти все хирургические процедуры проводятся с повреждением мягких тканей пациента. Чтобы закрыть образовавшийся дефект и обеспечить неподвижность краёв раны, доктора применяют специальные швы. Нити, которые накладываются при этом на повреждённую область, носят название лигатуры. К сожалению, нередко подобное вмешательство осложняется присоединением воспалительного процесса.
Лигатурный свищ может развиваться в раннем послеоперационном периоде (в первые семь—десять дней от проведённого хирургического вмешательства). При этом его возникновение связано с инфицированием шовного материала. Если же свищ формируется в позднем послеоперационном периоде (на одиннадцатый день и позже), то это последствия дефектов ухода и перевязки.
Подобная патология может возникнуть на фоне следующих операций:
- Аппендэктомия. Это хирургическая процедура по удалению червеобразного отростка слепой кишки, который располагается в правой боковой области живота чуть выше лобка.
- Кесарево сечение — методика удаления ребёнка из организма матери. При этом разрез располагается прямо над лобком, а доктора последовательно рассекают кожу, жировую клетчатку, мышцы и матку. Опасность развития свища после этой операции состоит в том, что гной напрямую попадает в репродуктивные органы и может вызвать бесплодие.
- Маммопластика — хирургическое вмешательство, направленное на увеличение размера груди. Через разрез, который располагается под грудью, в области соска или подмышечной впадины, вводится силиконовый имплант.
- Эпизиотомия — операция по рассечению промежности. Используется при сложных родах (многоплодная беременность, большой ребёнок).
- Нефрэктомия — хирургическое вмешательство, в ходе которого удаляется почка. При этом разрез располагается в области поясницы, в результате чего рана практически всегда подвергается большей нагрузке.
Лигатурная гранулёма — это воспалённый участок ткани, который ограничен от окружающих органов защитным валом. Его образование связывают с массивным разрастанием соединительно-тканного вещества, которое заполняет всё пространство имеющего дефекта.
Лигатурный инфильтрат — это полость, внутри которой располагаются изменённые клетки и воспалительная жидкость. И также возможно наличие гноя, крови и других инородных примесей.
Подобная патология развивается после попадания в рану бактериальных микроорганизмов. Чаще всего это стафилококк, стрептококк или синегнойная палочка. Однако в формировании лигатурного свища также принимают участие следующие факторы со стороны организма и окружающей среды:
- переохлаждение или перегревание на солнце;
- инфицирование шовного материала;
- недостаточная дезинфекция кожных покровов во время операции;
- перенесённые бактериальные или вирусные заболевания (простуда, грипп, ОРВИ);
- экстремально низкая или слишком высокая масса тела;
- наличие злокачественных или доброкачественных образований;
- авитаминоз;
- аллергическая реакция на компоненты нитей;
- пожилой возраст больного;
- состояние после родов;
- неправильное питание с недостатком белков или жиров;
- другие травмы.
Симптоматическая картина развития лигатурного свища довольно типична и не отличается особым разнообразием признаков. Через несколько дней или недель после проведённой операции пострадавший начинает ощущать болезненность в области раны. Зачастую она сопровождается отёком и покраснением: шов выглядит набухшим, нитки меняют цвет. Кожа становится горячей и ярко-розовой, при нажатии на неё остаётся белый отпечаток.
Через несколько дней в области повреждения появляются кровоизлияния по типу больших и маленьких синячков. Вместе с этим меняется характер отделяемого из раны: из желтоватого, бесцветного или кровянистого оно становится гнойным. При этом цвет меняется на зелёный, а также возникает неприятный запах, который обеспечивают существующие бактерии. Пациенты предъявляют жалобы на сильную болезненность и увеличение количества отделяемого при надавливании. Кожа рядом с областью поражения приобретает плотный отёк, становится горячей и напряжённой, швы могут прорезываться и травмировать окружающие ткани.
Хроническое и бессимптомное течение подобной патологии встречается довольно редко. Чаще всего оно возникает у людей пожилого возраста, что связано с нарушением скорости обменных процессов в организме.
При более тяжёлом течении недуга постепенно нарастают симптомы общей интоксикации:
- тошнота и рвота, не связанные с приёмами пищи;
- головные боли и головокружения;
- потеря аппетита;
- подъём температуры тела до 37–40 градусов;
- снижение работоспособности;
- повышенная утомляемость;
- нарушения сна из-за боли и частых пробуждений;
- нервозность, раздражительность и другие изменения психического состояния.
В некоторых случаях происходит надрыв гнойного канала и самостоятельное очищение раны. Так можно увидеть сформировавшийся проход — свищ. На последнем этапе формирование такого недуга может осложниться присоединением массивного кровотечения из повреждённых сосудов. Состояние пациента стремительно ухудшается, он теряет сознание и нуждается в немедленном проведении реанимационных мероприятий.
Опытный доктор сможет с первого взгляда заподозрить развитие лигатурного свища у пациента. Для этого ему необходимо лишь осмотреть область повреждения и оценить состояние швов. Однако для того, чтобы назначить лечение, необходимо получить более полные сведения о размерах и ходе свища, а также выяснить, какая микрофлора стала причиной его развития.
- Бактериологический посев раневого отделяемого. Это исследование позволяет выяснить разновидность микроорганизмов, которые спровоцировали формирование инфекции. Таким образом можно определить их чувствительность к назначаемым антибактериальным средствам.
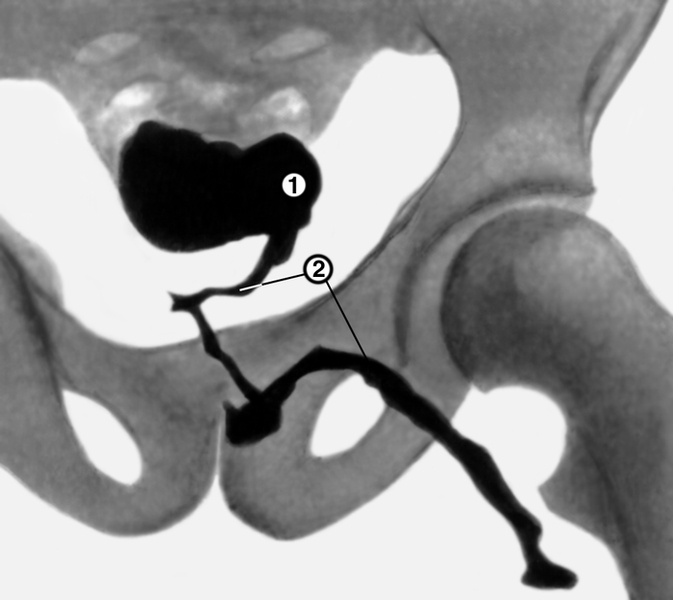
- Фистулография. В область расположения свища впрыскивают контрастный препарат, после чего пациенту делают серию рентгеновских снимков. Такое обследование помогает хирургам определить ход патологического образования и выбрать методику его коррекции.
Контраст помогает отследить ход свища и его начало
- Ультразвуковая диагностика позволяет выявить наличие таких серьёзных осложнений, как скопление гноя в мягких тканях. На экране при этом наблюдается тёмное образование неправильной формы.
Лигатурный свищ — это патология, которая склонна к частому рецидивированию. Именно поэтому терапия длится крайне долго и требует ответственного отношения не только от врача, но и от самого больного. На начальном этапе доктора назначают местные лекарственные препараты для наружной обработки раны. При этом пациенту необходимо каждые два дня появляться на перевязках или хотя бы один раз в неделю показывать шов лечащему врачу (когда нет возможности постоянно ездить в больницу). Если же патологический процесс продолжает прогрессировать, назначаются препараты более общего действия, которые влияют на состояние всего организма. Хирургическое вмешательство проводится при отсутствии положительной динамики от консервативного лечения в течение полутора — двух недель.
Не забывайте, что при повторной операции также существует риск возникновения лигатурного свища. Ухаживать за раной необходимо по тем же принципам, что и при первичном хирургическом вмешательстве.
Лечение лигатурного свища консервативными средствами заключается в использовании фармацевтических препаратов местного и общего воздействия. Они позволяют не только избавиться от симптомов заболевания, но и полностью устранить причину, которая спровоцировала развитие недуга.
Помните, что без врачебных назначений применение любых медикаментов строго запрещено. В своей практике мне доводилось столкнуться с пациентом, который самостоятельно начал принимать антибактериальные средства, не ознакомившись с содержанием инструкции. Он также страдал от сердечно-сосудистой патологии, при которой имеется довольно ограниченный список лекарственных средств, допустимых к применению. Стремясь быстрее выздороветь, пациент также многократно превысил дозировку антибактериального препарата. Это привело к развитию серьёзнейших осложнений: мужчина впал в коматозное состояние, выводить из которого его пришлось врачам реанимационного отделения. Ситуация закончилась благополучно, однако пострадавший приобрёл глубокую инвалидность вследствие своих экспериментов. Именно поэтому доктора советуют очень тщательно подходить к выбору лекарственных препаратов.
Средства для местного лечения лигатурного свища:
- Антисептические растворы предназначены для обработки раневой поверхности. Они позволяют не только удалить с кожи остатки сала, крови, сукровицы и гнойных выделений, но и убивают большинство вредных микробов. С этой целью чаще всего используют Мирамистин, Хлоргексидин, перекись водорода, Фурацилин, марганцовку.
- Заживляющие мази, которые улучшают кровообращение и способствуют ускорению процессов регенерации. Самые распространённые средства: Бепантен, Спасатель, Декспантенол, Пантодерм.
- Противовоспалительные гели уменьшают выраженность отёка, позволяют бороться с зудом и снимают болевые ощущения. Чаще всего применяют: Диклофенак, Найз, Нимесулид, Ибупрофен, Кеторол, Кеторолак.
Медикаментозные средства для общей терапии:
- Антибиотики обладают выраженной противомикробной активностью и вызывают гибель всех бактерий. С этой целью используют: Клафоран, Тетрациклин, Вибрамицин, Кейтен, Аугментин, Уназин, Азлоциллин, Зиннат, Азтреонам, Имипенем, Ванкоцин, Рондомицин.
- Стероидные противовоспалительные средства — это гормоны, которые позволяют уменьшить влияние бактериальных токсинов на организм, снимают покраснение и отёчность мягких тканей. Допустимо применение Гидрокортизона, Кортефа, Латикорта, Дексоны.
- Витаминные и минеральные комплексы ускоряют процессы заживления и восстанавливают потребность организма в некоторых веществах. Чаще всего применяют: Компливит, Кальций Д3-Никомед, Аевит, Витрум, Супрадин.
Консервативная терапия не всегда является эффективной методикой при подобном заболевании. Если недуг неуклонно прогрессирует, врачи принимают решение о необходимости повторного хирургического вмешательства. Оно проводится при следующих условиях:
- присоединение гнойных осложнений;
- резкое ухудшение состояния пациента;
- отсутствие эффекта от консервативной терапии;
- прорезывание шовного материала.
Противопоказания к хирургическому вмешательству:
- необходимость стабилизации состояния пострадавшего;
- слишком пожилой или слишком юный возраст;
- острая аллергическая реакция на компоненты наркоза.

Операция проводится в несколько этапов:
- Врачи обезболивают область предполагаемого вмешательства. Выбор методики наркоза (общий или местный) зависит от расположения шва и его размеров. Хирургическое поле обрабатывают спиртовым и йодным раствором.
- С помощью скальпеля и пинцета удаляют старый шовный материал, параллельно с этим расширяя область разреза. Далее доктора изучают состояние раны, наличие гнойных затёков и язвочек, при необходимости добавляет красящее вещество (это позволяет определить ход свища).
- Используя вакуумный отсос, хирурги удаляют скопление крови, лимфатической жидкости и участки отмерших тканей. Скальпелем иссекается сформированный свищ.
- С применением другого шовного материала закрывают образованную рану. При необходимости в один из её углов помещается тонкая резиновая трубка — дренаж, по которому оттекает содержимое. Швы закрывают стерильной повязкой с заживляющей мазью.
Чтобы избежать присоединения вторичной инфекции и защитить свой организм от развития гнойных осложнений, необходимо следить за чистотой раны. Первые несколько дней после операции перевязкой и обработкой шва занимается медицинская сестра под контролем доктора. Но в некоторых случаях пациенту приходится с самого начала самостоятельно ухаживать за операционной раной. Именно поэтому необходимо соблюдать следующие этапы обработки:
- Вымойте руки с мылом, после чего осушите их бумажным полотенцем (это поможет свести к минимуму количество бактерий). Продезинфицируйте ладони и пальцы с применением антисептика.
- Обработайте кожу вокруг раны с помощью воды и ватных дисков. Можно использовать гели без спиртовой отдушки. При необходимости также протрите кожу антисептиком, не задевая швы.
- Осторожно удалите повязку. Нужно делать это мягкими и нерезкими движениями, так как рывки могут повредить окружающие ткани. Если произошло пропитывание сукровицей и кровью, допускается отмачивание повязки в антисептике или в простой воде.
- С помощью небольшого марлевого тампона равномерно обработайте поверхность шва. Постарайтесь удалить загрязнения и присохшую кровь. Продолжайте промывание, пока рана не очистится.
- Наложите повязку с назначенной доктором мазью и аккуратно замотайте её эластичным бинтом. При этом старайтесь сильно не перетягивать мягкие ткани.

Что строго запрещено делать во время реабилитационного периода:
- Посещать бани или сауны, купаться в горячей ванне. Пар способствует размягчению тканей вокруг шва, в результате чего нитки прорезываются и формируется ещё более глубокий свищ. По этой же причине нельзя прикладывать грелку к поражённой области.
- Купаться в общественных прудах, реках и карьерах. Та вода не проходит специальной обработки и является источником многих вредных бактерий, которые проникают даже через наложенную повязку. Купание в бассейнах ограничено по причине наличия хлорки, которая нарушает процессы заживления мягких тканей.
- Использовать спиртосодержащие растворы для обработки раны без врачебного назначения. Такие препараты не только убивают бактерии, но и повреждают мельчайшие сосуды, вызывая кровотечение. Именно поэтому их применение строго ограничено.
Зачастую подобное осложнение возникает после естественных и искусственных родов (кесарева сечения) или эпизиотомии. Во время беременности организм женщины находится под влиянием гормонов, в результате чего мягкие ткани теряют былую эластичность и претерпевают механические растяжения и разрывы.
По статистике, каждые третьи роды оканчиваются наложением швов на повреждённую промежность.
Особенностью терапии такого состояния является невозможность применения многих привычных медикаментозных средств, так как они попадают в грудное молоко и могут передаваться новорождённому ребёнку, негативно влияя на состояние его организма. Именно поэтому доктора преимущественно используют местную терапию: шов должен несколько раз в сутки обрабатываться с раствором антисептика, а также женщине необходимо поддерживать чистоту окружающий тканей. Препараты местного действия не проникают в грудное молоко и не влияют на состояние ребёнка. Если же патологический процесс прогрессирует, врачи назначают антибиотики, обладающие минимальным воздействием на новорождённого: Амоксициллин, Эритромицин, Цефатоксим.
Заживление мягких тканей — длительный и не всегда предсказуемый процесс, который может столкнуться с рядом действительно серьёзных осложнений. Длительность восстановительного периода во многом зависит от возраста пациента и состояния его здоровья. У детей и молодых людей лигатурный свищ заживает в сроки от двух недель до трёх месяцев, в то время как у пожилого населения этот период может растянуться до полугода. Пациенты с сахарным диабетом, гипертонией, сердечно-сосудистыми заболеваниями имеют более низкую скорость заживления мягких тканей, в результате чего у них значительно повышается риск развития вторичных осложнений.
Немаловажным в лечении лигатурного свища является строгое соблюдение гигиены и правил обработки послеоперационной раны. Во время работы в отделении гнойной хирургии мне довелось столкнуться с мужчиной, у которого развилось серьёзное осложнение в виде присоединения бактериальных микроорганизмов в область послеоперационного разреза. Как выяснилось, пострадавший не обрабатывал руки перед сменой повязки, а также периодически заклеивал её грубым пластырем. При его отделении от кожи постоянно происходила травматизация тканей, что осложняло процесс заживления. Мужчину прооперировали и удалили все элементы гноя, что намного облегчило его состояние.
Какие осложнения могут встречаться у пациентов с лигатурным свищом:
- Формирование абсцесса. Это патологическое образование представляет собой массивное скопление гноя в мягких тканях, которое ограничено капсулой. Абсцесс развивается постепенно: в области раны начинает формироваться отёк, резко усиливается болезненность. Через пару дней образуется неподвижное красное возвышение над поверхностью кожи, имеющее плотноэластическую консистенцию. При прощупывании наблюдается размягчение в его середине, границы которого со временем увеличиваются. Лечение абсцесса проводится с помощью его вскрытия и иссечения капсулы. Дополнительно врачи назначают антибактериальную терапию.
- Развитие флегмоны. В отличие от абсцесса это скопление гноя не имеет границ в мягких тканях и может распространяться дальше по ходу расположения жировой клетчатки. Флегмона расплавляет близлежащие сосуды и нервы, в результате чего нарушается кровоснабжение важнейших органов и систем. Опасность её заключается в том, что зачастую образование лежит глубоко в тканях, и обнаружить его довольно сложно. Отёк и покраснение могут сформироваться лишь на 4–7 день от начала недуга. Избавиться от флегмоны можно только с помощью хирургического вмешательства и дальнейшего приёма антибактериальных препаратов.
- Заражение крови. Одним из самых опасных осложнений, которого бояться все врачи, является сепсис. При попадании бактерий из области лигатурного свища в системный кровоток происходит формирование каскада патологических воспалительных реакций, в ходе которых микробы попадают во все внутренние органы. В результате этого нарушается их функционирование: больше всего страдают сердце, почки и головной мозг. А также ведущим механизмом такого состояния служит загустение крови — она не может нормально проходить по сосудистому руслу. Лечение этой патологии проводится в отделении реанимации и интенсивной терапии с помощью дезинтоксикационных, антибактериальных и противовоспалительных средств.
- Развитие рубца на месте расположения лигатурного свища. Обычно весь дефект заполняется соединительной тканью, которая имеет отличное от кожи и мышц строение. Шрам может быть довольно грубым и даже мешать осуществлению некоторых действий. С целью профилактики этого состояния медики используют физиопроцедуры и заживляющие мази и гели.
К сожалению, несмотря на все усилия врачей, проблема проникновения инфекции в операционную рану до сих пор остаётся нерешенной. С целью предотвращения этого патологического состояния на ранних ежегодно разрабатываются рекомендации по индивидуальной и групповой профилактике. В рамках последних практикующие профессора медицинских университетов организуют лекции и открытые семинары, посвящённые периоду реабилитации пациентов после оперативного вмешательства. Там любой желающий может получить сведения не только об уходе, но и о восстановительных процедурах.
Во время обучения на кафедре травматологии мне доводилось участвовать в мероприятии, посвящённом проблеме возникновения лигатурного свища в раннем и позднем послеоперационном периоде. Чтобы получить наиболее подробную информацию, доктора представили наглядные случаи из своей практики: подборку пациентов в возрасте от двадцати до восьмидесяти лет, которым не посчастливилось столкнуться с подобным недугом. В ходе исследования всех пострадавших просили заполнить анкеты, содержащие вопросы, касающиеся образа жизни, характера питания и проводимых гигиенических мероприятий по обработке раны. Как выяснилось после анализа полученных данных, около 20% пациентов продолжали злоупотреблять алкоголем и не соблюдали правила приготовления еды, 5% пропускали приём необходимых таблеток, а 40% проводили перевязку в домашних условиях, что повышало риск проникновения инфекции из окружающей среды. Доктора пришли к выводу, что у подавляющей части больных были нарушены правила ведения восстановительного периода: это повлияло на формирование послеоперационного свища. Основываясь на полученных данных, мы разработали универсальные рекомендации по профилактике развития подобного недуга, применение которых помогает снизить риск его возникновения в несколько раз.
Как защитить свой организм от формирования патологии в послеоперационном периоде:
- Ещё задолго до планирования хирургического вмешательства (если оно не является экстренным) необходимо проверить наличие аллергической реакции на компоненты шовного материала. Сделать это можно в той же больнице, где будет проведена операция. Для этого попросите у хирурга образцы предполагаемых нитей и отнесите их в аллергологическую лабораторию. Там доктор с помощью накожных или внутрикожных тестов выявит наличие патологической реакции. При покраснении, отёке и набухании кожи от применения такого вида материала лучше отказаться. В настоящее время существует огромное количество шовных нитей: какая-нибудь из них обязательно вам подойдёт.
Аппликационный тест позволяет обнаружить аллерген
- Старайтесь избегать стрессов и нервно-психических потрясений. В период восстановления организма после операции даже незначительная тревога может вызвать ухудшение состояния. Доказано, что во время напряжения и стресса внутренние железы человека выделяют гормоны, которые замедляют процессы реабилитации и заживления тканей.
- Следите за гигиеной. Большинство условно-патогенных бактерий обитают на кожных покровах даже у здорового человека. В нормальных условиях при ненарушенной целостности тканей они не могут проникнуть в кровоток и вызвать инфекционный процесс. Но в послеоперационный период организм становится особенно уязвимым, а рана — это входные ворота для бактерий. Именно поэтому так важно следить за чистой окружающих её тканей. Рекомендуется носить просторную одежду из натуральных материалов, которая не будет закрывать место послеоперационного разреза или каким-либо образом его травмировать. Утром и вечером необходимо с помощью воды и моющих средств обрабатывать кожу, при этом не задевая повязку.
Гель с антисептиком позволяет удалить микробы с поверхности кожи
- Откажитесь от физических нагрузок. Длительные подъёмы и переносы тяжестей или занятия в спортивном зале могут вызвать прорезывание мягких тканей шовным материалом, в результате чего рана разойдётся. Это не только увеличит риск развития инфекции, но и может послужить поводом для повторной операции. Именно поэтому доктора запрещают заниматься спортом и поднимать грузы более одного килограмма в течение нескольких месяцев после оперативного вмешательства. Как только образуется устойчивый рубец, вы сможете снова вернуться к неограниченным тренировкам.
- В период до операции и после неё старайтесь придерживаться правильного питания. Популярные вегетарианские и веганские диеты с полным отсутствием животного белка снижают скорость заживления мягких тканей и удлиняют восстановительные процессы. В период реабилитации организму необходимо получать жиры и углеводы в больших количествах, а калорийность рациона не должна быть менее 2500–2700 единиц. Доктора рекомендуют отказаться от продуктов быстрого питания, фастфуда, газированных напитков и пакетированных соков, а также от сладостей. Эти продукты замедляют обмен веществ в организме и могут плохо влиять на заживление раны. Отдавайте предпочтение овощам, фруктам, ягодам, нежирному мясу и рыбе, а также кашам и крупам. Восстановить количество белка и кальция в организме можно с помощью молочных продуктов и специальных витаминно-минеральных комплексов.
Молочные продукты необходимы для питания больных в послеоперационный период
Послеоперационный лигатурный свищ — распространённая ситуация в хирургической практике. Если вы обнаружили такой дефект, не стоит лишний раз волноваться и переживать: современная система оказания медицинской помощи давно предусмотрела возникновение такой ситуации. При появлении первых признаков развития недуга не занимайтесь самолечением: гораздо эффективнее и надёжнее будет обратиться к доктору, который проводил операцию. Он сможет точно определить причину возникновения лигатурного свища и предложит действенные способы борьбы с такой проблемой.
источник
 Контраст помогает отследить ход свища и его начало
Контраст помогает отследить ход свища и его начало Аппликационный тест позволяет обнаружить аллерген
Аппликационный тест позволяет обнаружить аллерген Гель с антисептиком позволяет удалить микробы с поверхности кожи
Гель с антисептиком позволяет удалить микробы с поверхности кожи Молочные продукты необходимы для питания больных в послеоперационный период
Молочные продукты необходимы для питания больных в послеоперационный период