Псоит – воспаление подвздошно-поясничной мышцы. Вовлекаются в патологический процесс воспаления малая и большая подвздошная мышца и поясничные мышцы. В основном заболевание вторичной природы. Возникает в случае, если воспаление переходит с позвоночного столба или из окружающей клетчатки органов (например, с почек, желчного пузыря или поджелудочной железы).
Бактериальная инфекция может проникнуть в подвздошно-поясничную мышцу гематогенным или лимфогенным путем. Гематогенным путем, это значит происходит инфицирование из порезов, гнойных ранок, обожженной кожи, инфицированных ссадин, а также при наличии тромбофлебита, осложненных родов. К воспалению может присоединиться гнойный процесс. Например, с соседних больных органов (гнойного аппендицита, паранефрита).
Предрасполагающими факторами могут быть и различные травмы (открытая или закрытая с присоединением инфекций) подвздошно-поясничной мышцы вследствие образования гематом или кровоизлияний. Так происходит после растяжений, сильного перенапряжения мышечных тканей или разрывов. Такое состояние наиболее характерно для пациентов, болеющих гемофилией, имеющих нарушения свертываемости крови.
Более 38% заболеваний, способствующих развитию псоита, остаются не выясненными. Развитию болезни (переходу воспалительного процесса на мышцу) способствует воспалительный процесс таких органов и частей тела:
- область брюшной стенки;
- область нижних конечностей;
- аппендикс;
- остеомиелит костей, таза, нижних грудных или поясничных позвонков;
- воспаление мочеполовых органов (например, аднексит, острый простатит);
- заболевания кишечника;
- рожистое воспаление;
- воспаление в желчном пузыре или поджелудочной железе;
- заболевания органов грудной полости;
- воспалительный процесс в промежности, на ягодицах;
- осложнения паранефрита или параколита;
- сепсис.
Гнойный процесс клетчатки может возникать из-за распространения лимфогенными путями бактериальной инфекции. Такие процессы называют аденофлегмонами.
Псоит подразделяется на:
- гнойный (тяжелое состояние с расплавлением мышцы, возникновением абсцесса);
- серозно-гнойный (в мышцах наблюдается серозно-гнойный выпот);
- серозный (это начальная стадия заболевания).
В толще мышц при серозно-гнойном псоите возможно развитие мелких абсцессов, что чревато различными осложнениями для здоровья пациента. Если своевременно не заняться комплексным лечением, происходит быстрое распространение воспалительного процесса на окружающую клетчатку. Такое заболевание носит название парапсоит.
Гнойный псоит – состояние очень тяжелое. Абсцессы могут быть настолько сильными и мощными, что гнойного выпота может образовываться до 2 литров. Если течение гнойного псоита осложненное, может появиться затек в подвздошную ямку, иногда гной доходит до самой паховой связки. Образуется обширная флегмона. Но на этом процесс не заканчивается, затек продолжается, гной затекает в забрюшинное пространство, малый таз, поясничную область. Далее – на переднюю часть бедра.
Такое состояние характеризуется сильными болями на стороне поражения. Резкая боль начинает усиливаться при малейшей попытке разогнуть бедро, при пальпации поясницы.
Во время осмотра и глубокой пальпации могут отмечаться следующие симптомы и состояния:
- болезненное уплотнение (особенно по ходу подвздошно-поясничной мышцы);
- веретенообразной формы плотный инфильтрат (на поздних стадиях заболевания);
- увеличение инфильтрата до шаровидной формы (в стадии абсцедирования);
- болезненная припухлость передней части бедра;
- болезненное состояние;
- повышение общей температуры тела;
- лихорадка с ознобом;
- боли в поясничной области;
- обильное потоотделение;
- воспалительная контрактура бедра;
- тупая боль в подвздошной ямке.
Уже на ранних сроках заболевания появляется боль при попытке разогнуть ногу. На пораженной мышце появляется припухлость, чуть позже такая припухлость твердеет, приобретая веретенообразную или шаровидную форму. При пальпации малого вертела отмечается боль, которая со временем нарастает и усиливается.
Обязательно необходима дифференциальная диагностика с такими заболеваниями, как:
- остеомиелит подвздошных костей, поясничных и грудных позвонков;
- коксит;
- гнойный паранефрит;
- осумкованный абсцесс брюшной полости;
- туберкулезный спондилит;
- натечный абсцесс (при туберкулезе позвоночного столба);
- деструктивный аппендицит.
Внимание! При запущенном состоянии, если начнутся затеки, увеличиваются симптомы и диагностирование становится более сложным.
При малейших болях, повышении температуры и других характерных симптомах важно своевременное обращение за медицинской помощью.
Под воздействием патологического процесса строение мышцы может меняться, а при длительно сохраняющемся воспалительном процессе мышцы становятся очень слабыми, теряется мышечный тонус, становиться на ногу почти невозможно.
Устанавливается диагноз на основании клинической картины, выраженных признаков и жалоб пациента, лабораторных и инструментальных исследований.
Назначается:
- Общий и биохимический анализ крови (определение уровня СОЭ и лейкоцитов).
- Рентгенография таза, позвоночного столба, брюшной полости.
- Ультразвуковое исследование.
- Измерение общей температуры тела.
- Компьютерная томография.
Зачастую в крови таких больных определяется лейкоцитоз. Лейкоциты имеют токсическую зернистость. СОЭ высокое. Происходит сдвиг лейкоцитарной формулы влево.
При дифференциальной диагностике важно учитывать локализацию гнойника.
Всевозрастающее разрушение фасций приводит к гнойному затеку на бедро. Если происходит прорыв длительно существующих гнойников, гной может попасть в плевральную и брюшинную полости, бронхи, кишки. Это состояние грозит обширным гнойным перитонитом, генерализованным сепсисом.
Метод лечения зависит от стадии заболевания, имеющихся осложнений, общего состояния пациента. При своевременном диагностировании псоита возможно консервативное лечение, в которое должны входить антибиотики, антибактериальные препараты широкого спектра действия, сульфаниламиды, витаминные и минеральные комплексы. Применение высоких доз антибиотиков и противовоспалительных препаратов может способствовать обратному развитию воспаления и устранению прогрессирования псоита.
Если произошло образование гнойного содержимого, гнойник необходимо вскрыть. Проводится хирургическое лечение с удалением гнойного содержимого и самого гнойника, аспирационное (с введением резиновых трубок) дренирование с дальнейшим промыванием пораженного участка. Для этих целей применяют протеолитические растворы с ферментами, антисептические растворы.
Если произошел затек на бедро, производят контрапертуры. При затеке в забрюшинное пространство в поясничной области выполняются дополнительные разрезы. Во время проведения хирургического лечения обязательно устанавливается источник инфекции.
При своевременном хирургическом лечении гнойного или серозно-гнойного псоита исход благоприятный и функциональных нарушений не происходит.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
источник
… является редким заболеванием — встречается у 0,01% общего числа хирургических больных.
Этиология. В основе заболевания, как правило, лежит аденофлегмона — воспаление лимфатических узлов и жировой клетчатки, расположенных в толще musculus iliopsoas (подвздошно-поясничной мышцы). Это происходит при лимфогенном заносе инфекции из гнойных очагов нижней половины тела, реже из отдаленных гнойных очагов. Разрывы и гематомы подвздошно-поясничной мышцы создают благоприятные условия для оседания в ней бактерий из тока крови, т.е. гематогенно. Кроме того, илиопсоит бывает вторичным, когда гнойная инфекция распространяется в толщу подвздошно-поясничной мышцы из пораженных костей таза и позвоночника, из малого таза или брюшной полости.
При проведении бактериологических исследований интраоперационного материала (гной, воспалительный экссудат) установлено, что острый илиопсоит чаще всего вызывается золотистым стафилококком; значительно реже — гемолитическим стрептококком, кишечной палочкой, энтерококком и синегнойной палочкой.
Клиника. Основные клинические симптомы и физикальные признаки острого илиопсоита. Все больные предъявляют жалобы на боль в подвздошной и паховой областях, которая, как правило, иррадиирует в бедро и/или в поясницу, а также иногда в ягодичную область и в колено. Как правило, ходьба усиливает боль, появляется хромота — больной щадил ногу с пораженной стороны. Общие симптомы: повышение температуры тела до 38 — 41 °С, тахикардия. В отличие от заболеваний почек и паранефрита, у большинства больных илиопсоитом имеет место не интермиттирующий, а постоянный тип температурной кривой и ознобы не имеют характер «потрясающих».
Объективно определяется болезненность в проекции подвздошно-поясничной мышцы. Возможно (примерно у половины пациентов) пропальпировать инфильтрат в зоне m. iliopsoas, подвздошной области. Наиболее патогномоничным физикальным признаком заболевания является псоас-симптом: бедро больного на больной стороне приведено к животу и ротировано — сгибательная контрактура бедра при илиопсоите обусловлена рефлекторным сокращением воспаленной мышцы (что уменьшает напряжение – растяжение, подвздошно-поясничной мышцы). Активные и пассивные попытки выпрямления ноги резко усиливают боль. При этом у большинства пациентов подвижность в тазобедренном суставе сохранена. Большинство больных не могут стоять прямо, в вертикальном положении туловище у них сгибается вперед и в больную сторону (по аналогии с псоас-симптомом). На глубокое надавливание рукой на стенку живота в 3 — 4 см сбоку от пупка большинство больных реагируют сгибательным движением в тазобедренном суставе (симптом Л.И. Шулутко).
Диагностика. Решающее значение в диагностике имеют лучевые методы. На обзорном рентгеновском снимке у больных возможно выявление изменения тени m. iliopsoas — резкое её выделение, увеличение и дугообразное искривление или смазанность её контуров вплоть до полного отсутствия тени всей мышцы или части ее (такая рентгенологическая картина характерна при гнойниках большого размера, деструкции и разрушении мышечных волокон, а также при переходе гнойного процесса за пределы мышцы на общее забрюшинное пространство). Экскреторная урография имеет большое значение в дифференциальной диагностике илиопсоита с гнойным паранефритом, при котором, как правило, отмечаются изменения со стороны почек и верхних мочевых путей. Лабораторные исследования выявляют снижение количества эритроцитов, гиперлейкоцитоз, увеличением СОЭ, в ряде случаев выявляют метаболический ацидоз.
Высокоинформативным методом диагностики илиопсоита является УЗИ. Эхо-признаками илиопсоита являются:
- значительное увеличение объема и утолщение пораженной подвздошно-поясничной мышцы;
- дезорганизация и неравномерность структуры m. iliopsoas;
- наличие в мышце гипо- и/или анэхогенных участков, полостных образований.
УЗИ позволяет провести дифференциальную диагностику илиопсоита с другими заболеваниями забрюшинного пространства, исключить опухоль почки, гнойный пиелонефрит и паранефрит. Высокой информативностью в диагностике острого илиопсоита обладают также КТ и МРТ, хотя некоторым недостатком этих методов является трудность их выполнения при госпитализации больного в ночное время. При КТ и МРТ выявляют увеличение и утолщение подвздошно-поясничной мышцы, изменения структуры мышцы, наличие в ней полости гнойника, а также выход процесса за пределы мышцы в окружающую клетчатку, на бедро, тазобедренный сустав.
Лечение. При гнойном илиопсоите абсолютно показано хирургическое лечение. Наиболее предпочтительна открытая внебрюшинная операция с использованием разреза по Пирогову или люмбо-томического доступа, со вскрытием и дренированием подвздошно-поясничной мышцы. Она позволяет добиться выздоровления практически у всех больных с хорошими ближайшими и отдаленными функциональными результатами. В отличие от гнойного паранефрита и флегмоны забрюшинной клетчатки при илиопсоитах пункционный метод хирургического лечения нельзя считать оптимальным. Ведь подвздошно-поясничная мышца расположена очень глубоко, а гнойники в ней часто имеют небольшие размеры, так что даже в ходе «открытой» операции нередко обнаруживаются с трудом. В некоторых случаях серозно-инфильтративная форма острого илиопсоита может быть излечена консервативно (интенсивная антибактериальная терапия).
источник
Псоас-абсцесс — это гнойно-воспалительный процесс, протекающий в толще подвздошно-поясничной мышцы.
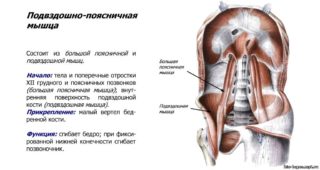
Подвздошно-поясничная мышца (m. iliopsoas) состоит из большой, малой поясничных мышц и подвздошной мышцы, которые соединяют позвоночник и кости таза с бедренной костью, и участвуют в сгибании позвоночника и ног в тазобедренных суставах.
Псоас-абсцесс наиболее часто встречается у лиц моложе 30 лет. По данным ряда авторов самой частой причиной данного заболевания является золотистый стафилококк, реже — синегнойная и кишечная палочка , гемолитический стрептококк.
Псоас-абсцесс возникает в результате распространения инфекции из первичного очага (источника) в мышцу по кровеносным и лимфатическим сосудам.
Источниками инфекции могут быть:
- воспалительный процесс в позвоночнике (спондилодисцит, остеомиелит);
- воспалительный процесс в окружающей жировой клетчатке или в близлежащих органах: почках, поджелудочной железе, аппендикулярном отростке (аппендицит);
- осложнения после медицинских манипуляций на позвоночнике и мягких тканях;
- туберкулез;
- травма мышцы с развитием в ней гематомы, которая затем воспаляется.
Скопление гноя может распространяться в окружающую жировую клетчатку, малый таз.
Симптомы псоас-абсцесса:
- боль в нижней части живота;
- дискомфорт в передней части бедра и паху;
- боль внизу спины;
- разгибание ноги в тазобедренном суставе сопровождается болевым синдромом;
- сгибание в тазобедренном суставе с поворотом кнаружи (так называемый “псоас синдром”);
- лихорадка, озноб.
- часто клиника бывает стертой, особенно на фоне приема НПВС, и пациенты могут длительно наблюдаются у неврологов
Методы диагностики — компьютерная томография (МСКТ), магнитно-резонансная томография (МРТ) и ультразвуковое исследование (УЗИ).
МСКТ позволяет оценить распространенность патологического процесса и взаимоотношение его с окружающими органами и тканями. Недостатком данного метода является лучевая нагрузка на пациента.
МРТ обладает всеми плюсами, характерными для компьютерной томографии, может быть использована для ранней диагностики псоас-абсцесса, так как позволяет выявить начальные воспалительные изменения в мышце еще до перехода их в гнойный процесс. При МР-диагностике отсутствует лучевая нагрузка. Недостатком данного метода является невозможность длительного сохранения неподвижного состояния пациентом с выраженным болевым синдромом, а также наличие ряда противопоказаний.
УЗИ иногда также позволяет выявить псоас-абсцессы, оценить их приблизительный объем, но при этом является менее точным методом. УЗИ всегда позволяет определить источник и распространенность патологического процесса, взаимоотношение его с окружающими органами и тканями.
Лечение псоас-абсцесса – это хирургическое вскрытие гнойника. После удаления гноя полость промывают антисептическими растворами и устанавливают в нее дренажи. В послеоперационном периоде проводится антибиотикотерапия.
источник
Подвздошно-поясничная мышца принадлежит к тазовому аппарату и является одним из самых сильных сгибательных мускулов. В неблагоприятных условиях возможно развитие различных патологий этого отдела. Если знать их основные признаки, можно своевременно обратиться за медицинской помощью и начать лечение на ранних этапах недуга.
Основными признаками несостоятельности мускулатуры подвздошной области являются формирование «плоской спины» или сутулости. Напряжение сзади бедренного сочленения ведет к вытяжению бедер.
Результатом ослабления мышечных волокон является мускульный дисбаланс из-за сильной компенсации тканей и остеохондроз.
- выпячиванием живота;
- выпиранием нижних ребер;
- слабостью ягодичных мускулов;
- невозможностью сесть из положения лежа.
Человек постоянно спотыкается, с трудом поднимает нижние конечности. При укорочении мускула вероятны компрессионно-ирритативные синдромы поражения некоторых нервных волокон: не диагностируемые боли и расстройства чувствительности.
Воспаление лимфоузлов и жировой ткани, находящихся в глубоких слоях мускула, происходит при попадании инфекции через лимфу из гнойников, расположенных в тканях нижней половины тела. При этом в самом мускуле образуется много мелких нарывов.
Симптомы воспаления подвздошно-поясничной мышцы включают болезненную ломоту в районе поясницы, появляющуюся затем в паху либо в нижнеягодичной области. Усиление боли происходит при лежании на животе, ходьбе, разгибании бедренного сочленения, поворотах корпуса.
При высокопатогенной инфекции в глубине мускула формируется одиночный очаг – так называемый псоас-абсцесс – самый тяжелый вариант илеопсоита. Возможно его увеличение до гигантских объемов вплоть до расплавления всего мускула, но благодаря плотной соединительнотканной оболочке гной редко выходит в брюшную полость. Появление псоас-абсцесса всегда сопровождается повышением температуры до 39 – 41 градуса, тахикардией.
- болевой синдром и хруст при движении и прощупывании этой области;
- покраснение и «горение» кожного покрова;
- небольшой локальный отек;
- ограничение ротации сочленения.
Человек ощущает усиление болевого синдрома при попытках подтянуть коленку к груди. При поражении слизистой сумки в паховой зоне ощущается напряжение и припухлость.
Чтобы выяснить, почему возникают боли, пациента направляют на рентгенографию. При проблемах с мускульной тканью на снимках заметно увеличение плотности тени подвздошно-поясничной мышцы слева или справа, искривление позвоночника. Для больших гнойных образований или серьезных разрывов отдельных волокон характерно, что часть тени может не просматриваться вовсе.
Для подтверждения диагноза проводят исследование ультразвуком. При проблемах оно покажет утолщение подвздошно-поясничной мышцы, неравномерность ее структур, наличие гипоэхогенных или анэхогенных зон, жидкостных образований. В сложных случаях, когда нужно выяснить, каковы точные размеры утолщенной мышцы и вышел ли крупный гнойник за пределы мускула, проводят томографические исследования.
Дополнительно, чтобы выявить степень воспаления, назначают расширенный анализ крови. Важно также проверить состояние соседних мускулов, например, подвздошно-реберных – не затронул ли их воспалительный процесс, и не спутать абцессивные образования со злокачественной опухолью – мускульной саркомой.
Комплексное лечение боли в подвздошно-поясничной мышце при мускульных синдромах может включать в себя:
- постизометрическую релаксацию;
- ношение особого бандажа;
- укрепляющую гимнастику.
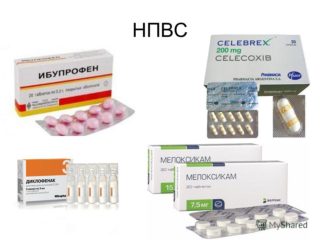
Против боли и воспаления рекомендованы нестероидные фармпрепараты: «Кетарол» «Мовалис», «Диклофенак», «Диклоберл», «Вольтарен», «Мелоксикам» и другие. Если болезненные ощущения нестерпимые, врач может вколоть их внутримышечно или сделать медикаментозные блокады с анальгетиками и кортикостероидами. При спазмах могут помочь спазмолитики, например, «Но-Шпа» и миорелаксанты.
Лечение тендинита чаще всего консервативное, оно включает:
- иммобилизацию больного;
- холодные примочки;
- прием противовоспалительных фармпрепаратов;
- лазерную и магнитотерапию;
- минеральные и грязевые обертывания.
После снятия острых симптомов, разрабатывать и растягивать ослабевшие связки и сухожилия рекомендовано с помощью оздоровительной гимнастики.
Если у больного диагностирована серозно-инфильтративная форма острого илиопсоита, недуг можно вылечить медикаментозными методами. Для этого назначается интенсивный курс антибиотиков.
При других формах заболевания образующиеся гнойнички требуется вскрывать оперативно. При этом эндоскопически или пункционно оперировать не получится: иногда жидкостные образования в подвздошно-поясничной мышце настолько малы, что их трудно выявить даже при открытом вмешательстве. Делать разрез ткани мышцы с последующим вскрытием инфильтратов придется обязательно. Оперативными методами вылечивают больного на любом этапе недуга.
При воспалительных заболеваниях народные лекари советуют пить спиртовую настойку на ядрышках грецких орехов. Принимают ее три раза в день по большой ложке в продолжение трех недель.
Недолеченный тендинит приводит к развитию воспалений в близлежащих органах и тканях – бурситу или артриту.
При синдромных недугах осложнением является развитие остеохондроза, а также давление на область тазобедренного сустава и его последующую деформацию. Это происходит не быстро, только если человек терпит боль год или больше.
Упражнения для подвздошно-поясничной мышцы помогут устранить зажим, укрепить мускул и улучшить общее состояние:
- Лежа на спине, сгибают ногу в бедренной зоне и наклоняют ее в сторону. Голенная часть свободно свисает. Держать конечность в зафиксированном положении надо 20 секунд.
- В этой же позиции приподнимают сразу обе нижние конечности, согнутые в коленках. Повторяют 10 раз.
- Поворачиваются на живот и делают упор на руки. Вытягивают вверх тело до пояса, запрокинув голову. Бедра держат прижатыми к полу. Через 20 вдохов голову опускают, расслабляют тело. Повторяют 5 раз.
Еще одно упражнение, способствующее растяжке мускульных волокон – «Планка». Носками ступней и ладонями упираются в пол. Локти располагаются под плечами, лопатки не сводятся и не разводятся. В этой позиции нужно держать тело 20 секунд.
Тренировки помогают не всегда. При воспалении в острой стадии ситуация только ухудшится, поэтому тренироваться можно лишь с разрешения врача.
Улучшению состояния мышечных волокон способствуют посещение бассейна, занятия йогой, пилатесом, легкий бег трусцой.
Если сильно и долго болит в бедре, спине и пояснице, необходимо пройти медосмотр. Заболевания связочно-мышечного аппарата в этой области в запущенной форме могут привести к потере двигательных возможностей и инвалидности.
источник
Абсцессами вообще называются воспалительные процессы с выделением гноя. Их природа, по большей части, инфекционная. Возбудитель инфекции попадает в толщу ткани, защитные силы организма реагируют на него «отрядами» лейкоцитов. В результате борьбы между этими клетками и чужеродными агентами образуется гной. Фактически эта масса — тела мертвых лейкоцитов и погибших в схватке бактерий и вирусов.
Если схема развития абсцесса схожа во многих случаях, то локации развития этого воспалительного процесса могут быть самыми различными. Соответственно, осложнения, причины воспаления, методы его диагностики и лечения тоже будут различаться. Одной из таких разновидностей и является псоас-абсцесс. Его особенности мы разберем далее.
Псоас-абсцесс — это воспалительный гнойный процесс, который происходит в толще подвздошно-поясничной мышцы. Что это? Данная мышца состоит из нескольких составляющих:
- Большая поясничная мышца.
- Малая поясничная мышца.
- Подвздошная мышца.
Ее прямое предназначение в следующем: соединяет позвоночник и тазовые кости с бедренными. Мышца также участвует в сгибании позвоночника и ног в тазобедренном суставе.
Почему псоас-абсцесс? От латинского названия подвздошно-поясничной мышцы — m. iliopsoas. Соответственно, по определенным причинам в ней будет развиваться воспаление, осложняющееся гнойными выделениями.
В Международном классификаторе болезней данный абсцесс обозначен кодом М60.0 — «Инфекционный миозит». Это заболевание мышц (М60-63), болезнь мягких тканей (М60-79), а также патологии соединительных тканей и костно-мышечной системы (М00-М99).
Псоас-абсцесс в МКБ-10 является разновидностью инфекции глубинны слоев мягких тканей. Помимо него, в группе М60.0 выделяется пиомиозит (острая первичная бактериальная инфекция скелетной мускулатуры). Псоас-абсцесс назван в классификаторе абсцессом большой поясничной мышцы. Также он определяется как инфекция мышечных футляров.
При пиомиозите основной возбудитель — золотистый стафилококк. Но может присутствовать и смешанная микрофлора. Что касается абсцесса поясничной мышцы, тут специфического возбудителя нет.
Есть еще одно важное различие между составляющими группу М60.0 по МКБ-10. Псоас-абсцесс по своей природе выступает вторичной инфекцией. По сути, он будет следствием воспалительного процесса (или воспалившихся гематом) в соседних тканях. Пиомиозит же — это первичный воспалительный процесс, который может развиться в поврежденной мышце.
Можно выделить несколько видов воспалительных процессов:
- Абсцесс забрюшинного переднего пространства. Это панкреатические и околокишечные абсцессы. Первые — следствие деструктивного панкреатита или панкреонекроза. Вторые развиваются при перфорации 12-перстной, ободочной кишки в результате язвы, опухоли или ранения.
- Абсцесс забрюшинного заднего пространства. Это абсцессы околопочечного пространства, что могут развиться при деструктивном аппендиците, пионефрозе, травмах околопочечной клетчатки. Также выделяются поддиафрагмальные абсцессы. Они развиваются при разлитом перитоните, прободении аппендицита, а также открытых и закрытых ранения брюшной полости.
- Псоас-абсцесс. Гнойники в данном случае могут достигать больших размеров и вызывать расплавление большой поясничной мышцы.
Как показывает медицинская статистика, чаще всего такое воспаление развивается у пациентов старше 30 лет. Самая распространенная его причина — золотистый стафилококк. В некоторых случаях возбудителями могут оказаться кишечные и синегнойные палочки, гемолитические стрептококки.
Таковы основные причины псоас-абсцесса. Инфекция в данном случае распространяется из первичного очага-источника в подвздошно-поясничную мышцу. Соответственно, возбудители поступают к ней по лимфатическим и кровеносным сосудам.
Почему нередко развивается псоас-абсцесс после операции? Чтобы ответить на вопрос, представим основные источники инфекции в данном случае:
- Воспалительные процессы, развивающиеся в позвоночнике. В частности, остеомиелит, спондилодисцит.
- Развитие воспаления в окружающей мышцу жировой подкожной клетчатке.
- Воспалительные процессы в ближайших к мышце внутренних органах — поджелудочной железе, почках, аппендикулярном отростке (поэтому псоас-абсцесс нередко является последствием аппендицита).
- Туберкулез.
- Сильная травма самой мышцы, которая привела к образованию в ней гематомы, что в дальнейшем воспалилась.
- Проведение медицинских манипуляций на позвоночнике и окружающих его мягких тканях.
Заболевание дополнительно опасно тем, что скопления гноя не статичны. Они могут распространиться и в окружающую жировую клетчатку, и в органы малого таза.
Мы уже упоминали, что поясничная мышца присоединяет к бедру нижний участок позвоночника. Что позволяет ей участвовать в сгибании позвоночника и бедра. Если рассмотреть анатомический атлас, мы увидим, что данная мышца будет прикрепляться сбоку к позвоночнику, к телам позвонкам и ряду поперечных отростков.
Такое ее расположение и объясняет пути распространения воспалительного процесса. Инфекции позвоночника, которые развиваются в телах позвонков или дисковых промежутках, часто распространяются на соседствующие с ними позвонки. Отсюда гной может истекать вдоль пояснично-повздошной мышцы, вовлекая ее в воспалительный процесс.
Другой путь распространения на мышцу инфекции из брюшной полости. Что касается гноя, он может течь по подвздошно-поясничной мышце уже к паху.
Нельзя не отметить, что псоас-абсцесс может быть вторичным заболеванием, которое развивается после болезни Крона, колоректального рака или же дивертикулеза. Также параспинальный процесс, затрагивающий и поясничную мышцу, может быть следствием остеомиелита.
Как мы уже отмечали, одной из распространенных причин псоас-абсцесса можно назвать и туберкулез. В некоторых случаях воспаление подвздошно-поясничной мышцы будет следствием разрыва, вскрытия абсцесса внутренних органов. Например, почек, поджелудочной железы.
Представим основные симптомы псоас-абсцесса:
- Боль в нижней половине живота.
- Ощущение дискомфорта в области паха, а также передней части бедра.
- Боль в нижней части спины.
- При разгибании ноги в области тазобедренного сустава чувствуется боль.
- Высокая температура тела, озноб, лихорадка.
Человек будет жаловаться на постоянную боль в левой или правой половине нижней части живота. Болевой синдром может ощущаться в них и одновременно. Нередко появляется дискомфорт в передней части бедра. При определенном распространении инфекции он переходит и в область паха. Это ощущается, как напряжение мышцы в зоне бедра. Что касается паха, больной будет отмечать будто бы скопление какого-то вещества.
При ходьбе также может чувствоваться боль, которая отдает уже в область спины. Лихорадка, высокая температура — это общие признаки активного воспалительного процесса в организме.
Состояние опасно тем, что клиническая картина в большинстве случаев является стертой. Особенно на фоне приема пациентом нестероидных противовоспалительных лекарств, которыми человек пытается заглушить боль. Пациент может длительно наблюдаться у невролога, в то время как причина болевого синдрома определена неверно.
Чтобы найти причину болевого синдрома в данном случае, нужно провести не одну диагностическую процедуру. Так, диагностика псоас-абсцесса должна включать в себя следующее:
- МСКТ (компьютерная томография). Данная процедура помогает судить о распространенности воспалительного процесса. А также о его взаимоотношениях с близлежащими тканями и внутренними органами. Однако этот метод имеет и недостаток — дополнительная лучевая нагрузка на обследуемого.
- МРТ (магнитно-резонансная томография). Для этого метода характерны все плюсы, за которые выделяют компьютерную томографию. Собственным достоинством МРТ является то, что с помощью этой методики возможно определить начальные воспалительные процессы в мышце. То есть, той стадии, которая предшествует гнойной. Еще один важный плюс — при этом виде диагностики отсутствует лучевая нагрузка на пациента. Но недостаток МРТ в том, что при данной процедуре пациент должен сохранять в течение длительного времени неподвижное состояние. Что не так просто людям с острым болевым синдромом. Кроме того, к проведению МРТ существует целый ряд противопоказаний.
- УЗИ (ультразвуковое исследование органов брюшной полости). С помощью данной процедуры тоже возможно выявить гнойно-воспалительные процессы, затронувшие подвздошно-поясничную мышцу, а также их объем. Но в сравнении с вышеобозначенными это менее точный метод. Тем не менее звуковое обследование практически всегда позволяет найти источник распространения инфекции, масштабность проистекающего воспалительного процесса, а также оценить, насколько он затронул соседние органы и ткани.
Лечение псоас-абсцессов оперативное. То есть проводится операция по хирургическому вскрытию гнойника. Одно лишь консервативное лечение тут невозможно по той причине, что с его помощью не получится вывести гной, прочистить мышцу и близлежащие к ней ткани и органы от омертвевших клеток.
Полость промывают от гнойной материи, после чего ее обрабатывают специальными препаратами-антисептиками. Устанавливаются специальные дренажи. В случае с псоас-абсцессом реабилитация после операции будет включать в себя прием антибиотиков, выписанных доктором.
Если характеризовать операцию в общем, то это вскрытие и дренирование сформировавшего абсцесса. Его вскрывают двумя способами: лоботомическим или же через брюшную переднюю стенку с правой или левой стороны. Это зависит от локализации воспаления на уровне гребней подвздошных костей. Брюшину отслаивают к средней линии.
Медикаментозное лечение в данном случае продолжает хирургическое. Это специальная антибактериальная терапия, подобранная с учетом типа возбудителя, вызвавшего воспалительный процесс.
Что касается современного медикаментозного лечения псоас-абсцессов, то больному выписываются лекарства со следующими активными веществами:
- Ихтаммол.
- Цефепим.
- Амикацин.
- Тобрамицин.
- Пефлоксацин.
- Ампициллин.
- Ципрофлоксацин.
- Имипенем.
- Цефпиром.
- Ломефлоксацин.
- Тикарциллин.
Если говорить о прогнозах, то тут они в целом положительны. При условии, что было назначено полноценное адекватное лечение, а абсцесс был обнаружен на начальной стадии развития, когда воспаление не распространилось на иные важные органы и системы. В этом случае комплекс из хирургической и консервативной терапии ведет к полному выздоровлению пациента.
Псоас-абсцесс — достаточно тяжелое состояние, при котором воспалительный гнойный процесс развивается в большой поясничной мышце. Он не лечится с помощью лекарств — требуется срочное хирургическое вмешательство, а лишь затем поддерживающая антибактериальная терапия.
источник
ПОДВЗДОШНО-ПОЯСНИЧНАЯ МЫШЦА (m.iliopsoas). Одна из наиболее значимых для костно-мышечной патологии мышца, поражение которой вызывает самые разнообразные симптомы, поражение которой часто рецидивирует, связано и вызывает сочетанную патологию множества ассоциированных мышц (синергистов, антагонистов и поддерживающих осанку в статике и в динамике), иногда с затруднением вычленяется из общей картины заболевания и часто не учитывается при наличии компрессионно-ирритативных поражений в области паха и половых органов. Поскольку направление сокращения мышцы имеет общую тенденцию сближать нижнюю конечность и туловище, что вызывает компрессию дисков поясничного отдела, хроническая или острая патология мышцы может являться причиной дискогенных расстройств поясничной области. Значимость поражения мышцы подчеркивается в большинстве руководствах по мануальной терапии. В связи с этим указывается признак (симптом) Меннеля (появление боли и ограничения движения при разгибании бедра), как обязательный в диагностике поражения поясничного отдела. В то же время следует указать, что для поражения именно поясничного отдела симптом не является специфическим и его значение является относительным. Мышца является основной, которая наклоняет (сгибает) туловище вперед.
Клиника. Синдром подвздошно-поясничной мышцы.
При поражении большой поясничной мышцы появляется боль на стороне поражения преимущественно в пояснице в вертикальном направлении вдоль поясничного отдела от грудного (иногда от межлопаточной области) до крестцово-подвздошной, а иногда до верхневнутренней ягодичной области. Боль в пояснице может также отмечаться при поражении квадратной мышцы поясницы, большой и средней ягодичных мышцах, нижней части прямой мышцы живота, длиннейшей мышце спины, мышцах ротаторах. Боли с горизонтальным распределением поперек поясничного отдела чаще встречаются при двустороннем поражении квадратной мышцы поясницы или нижней части прямой мышцы живота. Поражение подвздошно-поясничной мышцы часто сочетается с поражением прямой мышцы живота и не вызывает болей при кашле или глубоком дыхании в отличие от поражения квадратной мышцы поясницы. Болезненность мышцы часто отмечается на стороне функционального блока крестцово-подвздошного сустава и при поражении тазобедренного сустава. Болевой синдром в нижнем квадранте живота при поражении большой и малой поясничной мышцы часто путают с проявлениями аппендицита, особенно при обнаружении болезненного уплотнения мышцы.
При поражении подвздошной мышцы появляется боль на стороне поражения в пояснице, по передней и передневнутренней поверхности бедра, в области тазобедренного сустава (поражение обеих мышц) и в области паха (в т.ч. мошонке). Боли в бедренной и паховой области могут следствием поражения напрягателя широкой фасции, гребенчатой, широкой промежуточной и приводящих мышц. Для дифференцированного диагноза следует учитывать, что ограничение разгибания в тазобедренном суставе свойственное поражению подвздошно-поясничной мышцы, встречается только при поражении гребенчатой мышцы и напрягателя широкой фасции. Последующая пальпация легко отличает более поверхностную болезненность в двух указанных выше мышцах от более глубокой болезненности в подвздошно-поясничной мышце.
При гипертонусе подвздошно-поясничной мышцы обычно появляется боль в крестцово-подвздошном суставе, при этом обычно отмечается «синдром тазового выжимания» и функциональный блок крестцово-подвздошного сустава на стороне пораженной мышцы. С другой стороны, мышца бывает болезненна на стороне функционального блокирования крестцово-подвздошного и тазобедренного сустава, а также при патологических процессах в брюшной полсти и малом тазе. Часто боль обнаруживается ниже паха, что соответствует месту прикрепления мышцы к малому вертелу. Иногда патология мышцы проявляется только болями в области брюшной полости на стороне поражения. Типичным является ограничение разгибания бедра из-за сильной боли в паху и спине.
По сообщению Иваничева Г.А., особенно часто напряжение этой мышцы обнаруживается при остеохондрозе L4-L5 с синдромом фиксированного гиперлордоза. В таких случаях гиперлордотическую конфигурацию позвоночника формирует резкое напряжение поясничной мышцы, особенно той ее части, которая прикрепляется к верхним поясничным позвонкам.
Такие боли (при поражении обеих мышц) усиливаются при статической нагрузке и во время активности по преодолению силы гравитации, уменьшаются при сгибании ноги в тазобедренном суставе и почти исчезают в положении лежа на спине с ногами, согнутыми в тазобедренных и коленных суставах или лежа на боку в «позе эмбриона». Боли значительно уменьшаются в положении стоя на четвереньках (колено-локтевое расположение), так как в этом положении места прикрепления мышцы сближаются максимально. У пациента отмечаются трудности при вставании с глубокого кресла и они не могут сесть из положения лежа. В наиболее тяжелых случаях подвижность бывает настолько ограничена, что пациенты могут передвигаться только на четвереньках. При одностороннем укорочении мышцы может отмечаться сколиоз поясничного отдела в сторону пораженной мышцы в покое и при ходьбе. Боли, соответствующие симптомам поражения поясничной мышцы с левой стороны, могут возникать при давлении на мышцу плотными каловыми массами при запоре, в то же время, гипертрофированная поясничная мышца может сдавливать толстую кишку.
При поражении мышцы следует проявлять настороженность в отношении возможных кровоизлияний в толщу мышцы, абсцессов, метастазов, первичных опухолевых процессов, лимфомы, различного рода бурситов.
При укорочении мышцы возможны компрессионно-ирритативные синдромы поражения некоторых нервов. Так, при наличии у пациента недиагностируемых болей и расстройств чувствительности в области иннервации одного или нескольких нервов (признаки патологии пояснично-крестцового сплетения) следует учитывать возможное поражение поясничной мышцы. При поражении большой поясничной мышцы может возникать патология подвздошного, подвздошно-чревного и подвздошно-пахового нервов, а также бедренно-полового нерва с болью и парестезией в паху, мошонке или половых губах и проксимальных отделах передней поверхности бедра. Бедренная ветвь бедренно-полового нерва может также подвергаться компрессии мышцей в месте выхода из тазовой полости.
С поражением портняжной и подвздошно-поясничной мышцы часто связывается компрессионная или травматическая невралгия латерального кожного нерва бедра (парестетическая мералгия (боль в бедре с парестезией), мeralgia paresthetica, невралгия Бергардта-Рота) в месте его выхода из полости таза у паховой связки (выше или ниже связки, на расстоянии пяти сантиметров от передней верхней подвздошной ости). Однако нерв (начинается от L2 и L3) может ущемляться в нескольких местах: у позвоночника; в брюшной полости при сдавливании его у костей таза; а также в месте выхода его из полости таза. По мнению Travell J. G. et Simons D.G., если у врача отсутствует установка на этот диагноз, он может ошибочно поставить диагноз радикулопатии. Субклиническая стадия невралгии латерального кожного нерва бедра встречается гораздо чаще, чем ожидалось и во многих случаях остается недиагностированной. В клинике поражения отмечаются жгучие боли и парестезии по ходу нерва, распространяющиеся вниз по передненаружной поверхности бедра. Такие боли усиливаются в вертикальном положении, при ходьбе и при разгибании бедра (натяжение нерва от места компрессии), и исчезают в положении сидя или при сгибании бедра. Обнаруживаются расстройства чувствительности по ходу нерва и болезненность в месте выхода нерва в области паховой связки (такая пальпация может вызвать боли и парестезии по ходу нерва). По сообщению Travell J. G. et Simons D.G., невралгия часто наблюдается при ожирении и вялости мышц брюшной стенки; приношении тесной одежды или тугого ремня; при укорочении противоположной ноги. По сообщению Lewit K., некоторые случаи этой невралгии исчезают при устранении спазма подвздошно-поясничной мышцы, при манипуляциях в области пояснично-грудного соединения, тазобедренного сустава и копчика. Для лечения эффективным оказывается медикаментозной лечение, релаксация и растяжение пораженной мышцы, блокада нерва в области паховой связки, блокада в области позвоночника, резкое снижение массы тела, коррекция избыточного разгибания бедра, а также отказ от ношения тесной одежды, коррекция нарушения длины нижних конечностей.
Патология мышцы, как правило, сочетается с патологией в других мышцах, как синергистах, так и антагонистах: антагонисты (при их слабости или укорочении может развиться гипертонус подвздошно-поясничной мышцы, отмечается точно такое же обратное влияние мышцы на свои синергисты) – прямая мышца живота, квадратная мышца поясницы, прямая мышца бедра, напрягатель широкой фасции, гребенчатая мышца, поясничные околопозвоночные мышцы и контрлатеральная подвздошно-поясничная мышца; антагонисты – большая ягодичная мышцы, экстензоры бедра. Нарушение осанки, вызванное поражением подвздошно-поясничной мышцы вызывает избыточную нагрузку на другие мышцы, чаще всего это экстензоры сгибатели бедра, ягодичные, пояснично-грудные околопозвоночные и задние шейные мышцы.
Поражение мышцы вызывает боль и нарушение движений грудопоясничного перехода. При поражении подвздошной мышцы может появиться нарушение движений L5-S1 подвздошно-двигательного сегмента.
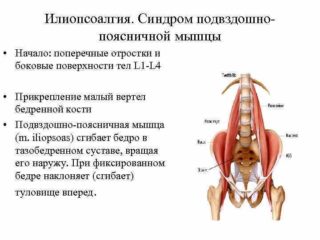
Анатомия. Большая поясничная мышца иннервируется L2-L4 корешками, начинается вдоль боковой поверхности тел и нижним краям поперечных отростков Т12 и L1-L5 позвонков, соответствующих межпозвоночных дисков, проходит рядом, кпереди и внутрь от квадратной мышцы, спереди крестцово-подвздошного сустава, далее вдоль края подвздошной кости, при выходе из полости таза участвует в формировании наружной границы бедренного треугольника, и прикрепляется сухожилием по задневнутренней поверхности бедренной кости к малому вертелу. Иногда встречается непостоянная малая поясничная мышца, которая иннервируется L1 корешком. Мышца присутствует в 60 % случаев и проходит от межпозвоночного диска Т1-L1 позвоночно-двигательного сегмента и прикрепляется сухожилием к дугообразной линии подвздошной кости и к подвздошно-лобковому возвышению (мышца натягивает подвздошную фасцию, увеличивая опору для подвздошно-поясничной мышцы). Подвздошная мышца иннервируется L2 и L3 корешками, начинается от верхних 2\3 внутренней поверхности подвздошной ямки, затем она объединяется с сухожилием большой поясничной мышцы и, кроме того, некоторые ее волокна прикрепляются непосредственно с бедренной кости около малого вертела.
Функция. Сгибание ноги в тазобедренном суставе (основная функция обеих мышц). Мышца является основным сгибателем ноги в тазобедренном суставе. Первоначально включается поясничная мышца, а затем включается подвздошная мышца (после достижения первых 30 градусов сгибания бедра). Сгибание бедра осуществляется совместно с прямой мышцей бедра и гребенчатой мышцей при помощи портняжной, тонкой, приводящих мышц и напрягателя широкой фасции. Участие в наружной ротации. Функция обеих мышц (сокращение подвздошной мышцы вызывает легкую наружную ротацию). Участие в отведении бедра (обе мышцы). Участие в разгибании поясничного отдела позвоночника (усиление поясничного лордоза) в положении стоя и во время ходьбы (большая поясничная мышца), но не в выпрямлении позвоночника. Глубокие пучки поясничной мышцы прикрепляются к задней поверхности Т12 и верхнепоясничных позвонков, обеспечивая при своем сокращении уже не наклон назад, а разгибание-отведение верхнепоясничного отдела кзади и книзу. По сообщению Travell J. G. et Simons D.G. основными мышцами, разгибающими позвоночник на уровне поясницы являются, в порядке значимости, мышца, выпрямляющая позвоночник, мышцы вращатели и квадратная мышца поясницы. Вклад поясничной мышцы составляет около 4% от общего усилия, необходимого для разгибания. Сгибание поясничного отдела при наклоне вперед. Большая поясничная мышца сгибает (наклоняет) туловище при фиксированном бедре, при фиксированном бедре мышца является основной мышцей, сгибающей туловище вперед. Важная роль в поддержании вертикального положения. Поражение мышцы является одной из основных причин сколиоза. Участие при переходе из положения лежа в положении сидя, особенно в последние 60 градусов (совместно с прямой и косых мышц живота). Сокращение мышцы вызывает нагрузку на межпозвоночные мышцы (поясничная мышца). Сгибание между подвздошной костью и крестцом (поясничная мышца), при этом поднимается передняя часть таза на этой же стороне. Сокращение (укорочение) подвздошной мышцы смещает одноименную подвздошную кость во флексию, сокращение (укорочение) большой поясничной мышцы смещает противоположную подвздошную кость во флексию.
Диагностика.
Подвздошно-поясничная мышца – Общий и наружный осмотр. При укорочении мышцы пациенты обычно стоят, перенося массу тела на непораженную ногу (слегка отклоняются в сторону, противоположную пораженной мышце), нога на стороне поражения согнута в коленном суставе для уменьшения напряжения мышцы. По сообщению Travell J. G. et Simons D.G., при попытке наклониться вперед в положении стоя пациенты еще больше наклоняются в непораженную сторону в первые 20 градусов сгибания, а затем, по мере дальнейшего сгибания несколько выравнивают положение. Пациенты сутулятся при ходьбе. У них отмечается гиперлордоз поясничного отдела, расслабление прямых мышц живота и избыточный наклон таза вперед (флексия таза). Все эти факторы, вместе взятые, могут привести к укорочению туловища в вертикальном положении на несколько сантиметров (2,5 и более). Пациенты вынуждены выгибать голову и шею, чтобы увидеть, куда они идут, и могут нуждаться в опоре (палочке или трости) из-за сгорбленной позы и выраженного болевого синдрома. Отмечается специфическая походка, приводящая к разгрузке напряженной подвздошно-поясничной мышцы, при которой нога постоянно согнута и отведена в тазобедренном суставе, а стопа и бедро вывернуты кнаружи (направления, сближающие концы прикрепления мышцы). На стороне вогнутой части сколиоза в большинстве случаев отмечается гипертонус мышцы (однако, хотя и значительно реже, гипертонус мышцы может отмечаться также на стороне выпуклости сколиоза). При укорочении мышцы в положении пациента лежа на спине нога стороне поражения слегка сгибается в коленном суставе и наблюдается усиление поясничного лордоза.
Подвздошно-поясничная мышца — Пальпация – положение лежа на спине. Пациент: лежит на спине. Выполнение: Проводят поиск очаговой болезненности (или болезненного мышечного валика) в трех областях при помощи точечной или скользящей пальпации: 1. Наружная (латеральная) граница бедренного треугольника над малым вертелом при отведенном и слегка согнутом бедре (во избежание компрессии бедренного нерва) — дистальные волокна подвздошной мышцы и мышечно-сухожильный отдел поясничной мышцы. При поражении мышцы во время пальпации появляется боль в пояснице и по передневнутренней поверхности бедра и паха. 2. Внутренний край подвздошной кости позади передней верхней подвздошной ости (на поверхности таза параллельно паховой связке) — самые верхние волокна подвздошной мышцы. При поражении мышцы во время пальпации появляется боль в пояснице и крестцово-подвздошной области, иногда в области передней части бедра. Пациент слегка сгибает ноги для расслабления мышц живота. Врач располагает пальцы на внутренней поверхности гребня подвздошной кости за передней верхней подвздошной остью, прижимает мышцу к кости и продвигается в переднезаднем направлении параллельно гребню подвздошной кости, прижимая пальпируемую массу к кости. Мышца пальпируется через апоневроз наружной косой мышцы живота. 3. Передняя брюшная стенка (прямая пальпация мышцы) — большая поясничная мышца. Пациент слегка сгибает ноги для расслабления мышц живота. Врач располагает кончики вторых-четвертых пальцев обеих рук немного латеральнее наружного края прямой мышцы живота (между прямой мышей живота и апоневрозом косых мышц живота), плавно погружает пальцы ниже уровня прямой мышцы живота несколько медиальнее в сторону позвоночника, прижимая мышцу к позвоночнику (напряженная мышца пальпируется только у худощавых пациентов) и выполняет пальпацию вдоль поясничного отдела позвоночника. Такая пальпация передненаружной поверхности мышцы выполняется несколько раз. При поражении мышцы во время умеренной пальпации появляется болезненность примерно на уровне пупка или чуть ниже с болью преимущественно в области поясницы. Примечание: иногда напряженная мышца определяется как болезненное уплотнение. При недостаточном опыте исследователя обнаруженное уплотнение может быть принято за патологическое образование в органах брюшной полости. Для дифференциального диагноза полезно проведение постизометрической релаксации мышцы. Пальпация мышцы позволяет уточнить состояние торако-люмбального перехода, а также крестцово-подвздошного сустава – при их поражении мышца часто становится болезненной и напряженной.
Подвздошно-поясничная мышца — Дифференциация между поражением мышцы и прямой мышцей бедра — Исследование укорочения мышцы – положение лежа на спине. Пациент: лежит на спине, таз расположен на краю кушетки. Кистями рук, сцепленными в замок прижимает обеими руками здоровую ногу, согнутую в коленном и тазобедренном суставах, для выпрямления спины и стабилизации таза и предупреждения лордоза поясничного отдела. Нога на стороне поражения разогнута в тазобедренном суставе и свободно свисает с кушетки. Оценка результатов тестирования: оценивается разгибание бедра в тазобедренном суставе. При ограничении разгибания бедра, связанного с укорочением подвздошно-поясничной мышцы, остается согнутой в тазобедренном суставе (бедро остается в приподнятом состоянии), нога свисает без разгибания в коленном суставе. При ограничении разгибания бедра, связанного с укорочением прямой мышцы бедра или с одновременным укорочением подвздошно-поясничной мышцы и прямой мышцы бедра, наблюдается избыточное разгибание ноги в коленном суставе. При укорочении мышцы, напрягателя широкой фасции бедра свисающая нога поднимается выше горизонтали со смещением надколенника наружи.
Подвздошно-поясничная мышца — Дифференциация между поражением мышцы и прямой мышцей бедра — Дифференцированная проба по Kendall et McCreary – положение лежа на спине. Пациент: лежит на спине с выпрямленными ногами. Врач: поддерживает выпрямленную ногу пациента несколько выше уровня кушетки. Выполнение: врач выполняет разгибание ноги в тазобедренном суставе, опуская ногу вниз по направлению к полу. При ограничении разгибания бедра, врач выпрямляет ногу в коленном суставе и повторно разгибает ногу. Оценка результатов исследования: если выпрямление ноги в коленном суставе увеличивает объем разгибания бедра, то это свидетельствует о том, что разгибание бедра ограничивается также прямой мышцей бедра. Если при выполнении разгибания колена, разгибание бедра не увеличивается, то прямая мышца не участвует в ограничении разгибания. Примечание: проба не позволяет отличить укорочение мышцы от укорочения напрягателя широкой фасции.
Подвздошно-поясничная мышца — Дифференцированная проба, различающая укорочение мышцы от укорочения напрягателя широкой фасции по Travell J. G. et Simons D.G. – положение лежа на спине. Пациент: лежит на спине с выпрямленными ногами. Врач: поддерживает выпрямленную ногу пациента несколько выше уровня кушетки. Выполнение: врач выполняет разгибание ноги в тазобедренном суставе, опуская ногу вниз по направлению к полу. При ограничении разгибания бедра, врач выпрямляет ногу в коленном суставе вместе с отведением и внутренней ротацией бедра и повторно разгибает ногу. Оценка результатов исследования: если выпрямление ноги в коленном суставе вместе с отведением и внутренней ротацией бедра увеличивает объем разгибания бедра, то это свидетельствует о том, что разгибание бедра ограничивается также или только напрягателем широкой фасции бедра. Если при выполнении таких действий объем разгибания бедра не увеличивается, то укорочение напрягателя широкой фасции отсутствует, а разгибание бедра ограничивается подвздошно-поясничной мышцей.
Подвздошно-поясничная мышца — Дифференцированная проба, различающая укорочение мышцы от укорочения прямой мышцы бедра, напрягателя широкой фасции – положение лежа на спине. Пациент: лежит на спине. Здоровая нога согнута в коленном и тазобедренном суставе, пациент обхватывает эту ногу и притягивает к грудной клетке. Нога на стороне поражения свободно свисает. Оценка результатов исследования: при укорочении подвздошно-поясничной мышцы свисающая нога поднимается выше горизонтали, при укорочении прямой мышцы бедра, свисающая нога поднимается выше горизонтали и выпрямляется в коленном суставе, при укорочении мышцы, напрягателя широкой фасции бедра свисающая нога поднимается выше горизонтали со смещением надколенника наружи.
источник







