Подпеченочный абсцесс – ограниченное острогнойное образование, которое располагается между печенью и петлями кишечного тракта и является осложнением хирургических болезней абдоминальной полости. Медицинскими проявлениями служат боли в правом подреберье, обостряющиеся при вдохе, лихорадочное состояние, отравление, диспепсические расстройства. Диагностирование базируется на подробном исследовании анамнеза, итогах лабораторных исследований и прочей диагностики. Терапия хирургическая, состоит во вскрытии, дренировании и промывании пораженной полости, а также регулярной антибиотикотерапии и дезинтоксикационных мероприятиях.
Более подробно о клинике, диагностике и лечении подпеченочного абсцесса (в МКБ-10 код — К75.0) — дальше.
Абсцесс подпеченочного пространства способен быть как изначальным воспалительным новообразованием, так и последствием осумкования экссудата напрямую под диафрагмой.
Следовательно, отличают два типа данной болезни:
- Первично ограниченный абсцесс: создается на фоне формирования болезненного процесса вблизи расположенных органов.
- Вторично ограниченный абсцесс: болезнетворная флора оказывается в области под печенью, так как это зона с наибольшей резорбцией из области живота, впоследствии же нагноение локализуется из-за появления соединяющей капсулы гнойного характера.
Заболевание считается осложнением холецистита, панкреонекроза, острогнойного воспаления червеобразного отростка, перфорации, различных дефектов полых либо паренхиматозных органов, патологий кровообращения в сосудах брыжейки кишечного тракта при ущемленных грыжах и запорах кишечного тракта, операциях. Кроме того, болезнь может образовываться при гематогенных и криптогенных разлитых перитонитах. Больше всего инфекционным агентом выступает ассоциация микроорганизмов кишечной группы и анаэробных бактерий.
Формированию болезни содействуют пластические свойства брюшины: вследствие дефекта на ее плоскости скапливается фибринозный клейкий экссудат, что и ведет к соединению листков серозной ткани. Затем совершается формирование соединительнотканных спаек, и источник гнойного воспаления изолируется от абдоминальной части. В случае вторичного подпеченочного абсцесса значительную роль в патогенезе играет большая резорбтивная динамичность брюшины в подпеченочном пространстве, что содействует накапливанию экссудата в этой сфере при распространенном перитоните. Имеются и анатомические предпосылки развития болезни — наличие печеночной сумки брюшины.
Медицинская ситуация подпеченочного абсцесса находится в зависимости от серьезности процесса и основной болезни. Более частым показателем считается боль справа под ребром, переходящая в зону спины, лопатки либо плеча, насыщенность которой возрастает при глубоком вдохе. Кроме того, типична гипертермия (лихорадочное состояние имеет интермиттирующий вид), ломота, сильное сердцебиение, повышение давления. В серьезных случаях формируется целая реакция на нагноение вплоть до заражения крови и остановки сердца.
Симптомов подпеченочного абсцесса может и не быть. В подобных случаях заподозрить эту болезнь помогает субфебрильная температура туловища, лейкоцитоз и повышение СОЭ в анализах крови, а также болезнетворность при ощупывании в районе правого подреберья. К признакам подпеченочного абсцесса относятся рвота, вздутие, запор; при крупных размерах гнойника вероятны симптомы непроходимости кишок.
Если возможен вторично обособленный абсцесс, в медицинской картине ему предшествуют особые показатели обширного перитонита. При этом на фоне градационного усовершенствования состояния больного развитие гнойника приводит к увеличению абдоминальной боли и интоксикации.
Прогноз формирования подпеченочного абсцесса способен быть весьма негативным, в случае если не осуществить все возможные мероприятия по его излечению.
Последствия неизлеченного заболевания печени:
- Перитонит, заражение крови, образовавшееся из-за повреждения абсцесса и распространения некротизированных материалов в абдоминальную полость.
- Субдиафрагмальный абсцесс из-за образования заражения под куполом диафрагмы.
- Перикардит, перикардиальная тампонада сердца из-за попадания гноя в околосердечную сумку.
- Асцит.
- Кровоизлияние из-за увеличения повышенного давления в венах.
- Абсцесс головного мозга.
- Септическая закупорка артерий в легких.
- Развитие фистул в легких и в плевре из-за прорыва абсцесса в плевральную полость.
Так как подпеченочный абсцесс трудно дифференцировать от схожих по признакам болезней, немаловажно грамотно дать оценку жалобам больного, его анамнезу. Доктор выясняет характер жалоб, присутствие источников инфекций, операций, травм, серьезных болезней.
Лабораторные изучения при диагностировании абсцесса печени будут такими же, как и при других заболеваниях.
Методы инструментальной диагностики, при которых визуализируется подпеченочный абсцесс, следующие:
- Рентгенография абдоминальной полости обнаруживает симптомы асцита, присутствие в печени полости с жидкостью и гноем.
- Ультразвуковая диагностика гепатобилиарной системы предопределяет размеры и месторасположение полости абсцесса.
- МРТ, МСКТ абдоминальной полости дают оценку расположению, количеству и масштабам абсцессов для уточнения стратегии излечения.
- Радиоизотопное сканирование печени обнаруживает недостатки кровоснабжения печени, локализацию абсцесса.
- Диагностическая лапароскопия – через незначительные разрезы в брюшную полость вводится маленькая видеокамера и приборы, разрешающие дренировать абсцесс.
Важно различать рассматриваемое нами состояние и острогнойный холецистит, плеврит, субдиафрагмальный абсцесс. Отличить подпеченочный абсцесс на УЗИ достаточно легко, если доктор квалифицированный.
Излечением подпеченочного абсцесса занимается врач-хирург, гастроэнтеролог, при потребности — врач-инфекционист. Типовая стратегия включает в себя антибактериальную терапию в комбинировании с малоинвазивными вмешательствами.
Показано дренирование абсцесса, с целью чего в наше время чаще применяют малоинвазивные технологии. Под контролем ультразвукового изучения делают чрескожную пункцию абсцесса, аспирируют гной. В углубление гнойника помещают особую дренажную систему, через которую разрешено неоднократно промывать острогнойную полость и вводить антибактериальные вещества. Процесс малотравматичен и значительно проще переносится пациентами, чем открытое оперативное вмешательство.
В случае если данную технологию использовать нереально, углубление абсцесса вскрывают и дренируют хирургическим методом. Используют как чрезбрюшинный, так и внебрюшинный доступ по Мельникову. Последний метод предпочтительнее, так как дает возможность исключить массивное энтеробактериальное обсеменение абдоминальной полости.
Пациенты советуют вовремя лечить болезни, провоцирующие формирование данной патологии. Не пренебрегать первыми признаками заболевания и немедленно обращаться к доктору.
При своевременном выявлении и соответственном излечении прогноз положительный. Подпеченочный абсцесс способен обостриться прорывом в абдоминальную полость с формированием разлитого перитонита и новых источников гнойного воспаления, сепсиса и полиорганной недостаточности. В подобных случаях прогноз весьма негативный. Предотвращение этой патологии состоит в уместном излечении болезней, которые могут быть фактором абсцесса, а также кропотливом послеоперационном наблюдении больных, которые перенесли перитонит и прочие гнойные поражения органов абдоминальной полости.
источник
Поддиафрагмальный абсцесс — ограниченное скопление гноя между диафрагмой и внутренними органами: желудком, печенью, селезенкой, почками, кишечником.
Поддиафрагмальное пространство ограничено сверху, сзади, с боков диафрагмой, спереди — брюшной стенкой. Печень разделяет его на под- и надпеченочное пространства, а серповидная связка печени — на изолированные правое и левое поддиафрагмальные пространства. Хирургический доступ к поддиафрагмальным абсцессам выбирают с учетом топографии диафрагмы, плевры, легкого, почки.
Венечная связка печени делит надпеченочное пространство на передний и задний отделы. Правое нижнее поддиафрагмальное пространство ограничено сверху нижней поверхностью печени, сзади и снизу — поверхностью правой почки, печеночной кривизной толстой кишки, поперечной ободочной кишкой и ее брыжейкой, слева — круглой связкой печени.
Венечная и левая треугольная связки печени сливаются сзади с диафрагмой. Здесь имеется только одно верхнее поддиафрагмальное пространство. Нижнее поддиафрагмальное пространство расположено под левой долей печени и разделено во фронтальной плоскости печеночно-желудочной связкой (малым сальником), желудком, желудочно-селезеночной связкой на передненижнее (преджелудочное) и задненижнее пространства (сальниковая сумка, которая через сальниковое отверстие сообщается с подпеченочным пространством).
Поддиафрагмальные абсцессы не имеют четких границ, которые формируются в процессе развития воспаления и образования спаек, сращений, но локализацию абсцесса необходимо учитывать при определении выбора хирургического доступа, метода дренирования и т.д.
В связи с особенностями топографии поддифрагмального пространства абсцессы имеют определенную локализацию с характерной клинической и рентгенологической картиной. По анатомическому принципу их можно классифицировать следующим образом.
I. Правосторонние поддиафрагмальные абсцессы:
• передневерхний (кпереди от вершины диафрагмы);
• задневерхний (кзади от вершины диафрагмы до венечной связки);
• задненижний (кзади от венечной связки);
• нижний (подпеченочный).
II. Левосторонние поддиафрагмальные абсцессы:
• верхний (над левой долей печени);
• передненижний (под левой долей печени, абсцесс преджелудочной локализации);
• задненижний (абсцесс сальниковой сумки);
• околоселезеночный абсцесс.
III. Срединные, центральные поддиафрагмальные абсцессы (образуются после резекции желудка):
• левосторонний;
• задний внебрюшинный (центральный), ограниченный листками венечной связки.
IV. Внебрюшинные правосторонние нижние абсцессы.
Абсцессы локализуются под диафрагмой, в забрюшинной клетчатке.
Правосторонние поддиафрагмальные абсцессы встречаются в 6-7 раз чаще левосторонних, причем половина из них приходится на передневерхнюю локализацию. Срединный абсцесс может быть осложнением резекции желудка, когда нарушены нормальные анатомические взаимоотношения органов поддиафрагмального пространства. Пересечение печеночно-желудочной связки открывает гною путь к срединной (центральной) части диафрагмы, которая и определяет верхнюю границу абсцесса. Справа и сзади скопление гноя отграничено левой долей печени, слева — культей желудка, спереди — брюшной стенкой и снизу — поперечной ободочной кишкой и ее брыжейкой.
Основная причина (75 %) поддиафрагмальных абсцессов — хирургические вмешательства: операции на желчных путях, желудке, поджелудочной железе, толстой кишке. Это опасное послеоперационное осложнение с высоким риском развития сепсиса. Среди всех внутри-брюшных абсцессов наиболее часто встречаются поддиафрагмальные, затем абсцесс дугласова пространства и межкишечные абсцессы.
Непосредственной причиной поддиафрагмальных абсцессов, связанных с оперативным вмешательством, является инфицирование поддиафрагмального пространства после операции вследствие попадания кишечного, желудочного содержимого, желчи, гноя при несостоятельности анастомозов, некрозе стенки органа. Возможно инфицирование во время операции, и в дооперационном периоде — распространение инфицированного содержимого брюшной полости при перфорации полого органа, перитоните, разрыве органа при травме, нагноении гематомы. Выпот под диафрагмой вначале может быть стерильным, а затем происходит его инфицирование контактным, гематогенным, лимфогенным путем.
Поддиафрагмальный абсцесс возможен у больных любого возраста и пола, он чаще вызывается стафилококком, Е. coli, стрептококком.
Абсцесс может располагаться в брюшной полости и в забрюшинном пространстве, чаще всего — под правым куполом диафрагмы над печенью, как справа, так и слева от серповидной связки печени, В гнойный процесс может вовлекаться и сальниковая сумка при панкреатите. При гнойнике под левым куполом диафрагмы селезенка, селезеночный изгиб толстой кишки оттесняются книзу.
При забрюшинном расположении поддиафрагмального абсцесса его ограничивают диафрагма, почки, а сам гнойник находится в рыхлой забрюшинной клетчатке. При внутрибрюшинном расположении гнойника, источником инфицирования служит воспалительный процесс, переходящий с соседних органов (желчный пузырь, желудок, печень и пр.). В забрюшинное поддиафрагмальное пространство гной чаще попадает по лимфатическим путям при гнойном воспалении червеобразного отростка, органов малого таза, кишечника.
Контактным путем инфекция попадает в забрюшинное пространство при воспалении поджелудочной железы, почек. Через систему воротной вены инфекция может проникнуть в печень, а затем в поддиафрагмальное пространство. Воспалительный инфильтрат при поддиафрагмальном абсцессе состоит из соседних органов, участка диафрагмы, предлежащих к гнойнику. Воспалительный конгломерат окружен соединительнотканной капсулой с наложениями фибрина и воспалительной лейкоцитарной инфильтрацией.
Постоянные боли локализуются в правом и левом подреберьях, эпигастральной области, иррадиируют в спину, лопатки, шею, усиливаются при движении. Кроме того, беспокоят сухой кашель, слабость, одышка, повышенная утомляемость, икота, отрыжка. Лихорадка гектического типа, температура повышается порой до 40 °С с ознобами. Общее состояние обычно тяжелое, положение в постели вынужденное.
Обращают на себя внимание отставание при дыхании половины грудной клетки с больной стороны, западение эпигастральной области при вдохе и выбухание при выдохе, что связано с параличом диафрагмы. Дыхание учащенное, поверхностное. В нижних отделах грудной клетки с пораженной стороны отмечаются болезненность при пальпации, напряжение мышц живота и болезненность в верхней части. Перкуторно можно выявить высокое стояние и неподвижность диафрагмы. Выслушивают ослабление дыхания в нижних отделах легких с пораженной стороны, шум трения плевры (при вовлечении в процесс плевры), усиление голосового дрожания.
Большую помощь в диагностике оказывают рентгенологический и ультразвуковой методы исследования.
Рентгенологически определяются высокое стояние купола диафрагмы, ее малоподвижность или неподвижность, выпот в плевральной полости на стороне поражения. Газ располагается над уровнем жидкости. При двухмерном ультразвуковом сканировании можно обнаружить полость с содержимым, вокруг которого имеется плотная капсула. Подвижность диафрагмы ограничена.
В крови отмечают лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ.
Поддиафрагмальный абсцесс следует дифференцировать с острыми заболеваниями органов брюшной полости и забрюшинного пространства (холецистит, панкреатит, пиелонефрит и пр.), экссудативным и сухим плевритом, инфекционными заболеваниями (брюшной тиф). Помочь в диагностике могут рентгенологическое исследование и УЗИ, а также пункция, которую лучше производить под рентгенологическим, ультразвуковым или компьютерно-томографическим контролем.
Оперированным больным делают рентгенографию в прямой и боковой проекциях. При поддиафрагмальном абсцессе определяют объемное образование, уровень жидкости, газовый пузырь в поддиафрагмальном пространстве. Косвенные признаки: высокое стояние купола диафрагмы, скопление жидкости в плевре, ателектазы базальных сегментов легкого. При многоосевом исследовании в вертикальном положении больного определяют ограничение подвижности и высокое расположение диафрагмы, иногда газовый пузырь, скопление жидкости в реберно-диафрагмальном синусе. К косвенным признакам относят смещение и нечеткость контуров смежных органов.
УЗИ в раннем послеоперационном периоде можно проводить у постели больного. Метод позволяет определить или исключить ограниченное или распространенное скопление жидкости в брюшной полости.
Сонография может подтвердить абсцесс, но не исключить его, не дифференцирует инфицированные и неинфицированные скопления жидкости в поддиафрагмальном пространстве. К достоинствам метода следует отнести возможность динамического наблюдения в послеоперационном периоде.
КТ имеет преимущества перед УЗИ, но для ее проведения необходима специальная подготовка; при использовании контрастных веществ метод позволяет определить не только локализованные скопления жидкости, но и ее происхождение (гематома, гной, серозная жидкость) по плотности.
Пункция жидкостного образования под ультразвуковым наведением или контролем КТ разрешает многие диагностические сомнения. Она позволяет определить происхождение жидкости, получить материал для бактериологического исследования, удалить гной, промыть полость гнойника раствором антисептика, подвести дренаж для последующей санации. Как диагностический инвазионный метод его используют тогда, когда все другие неинвазивные методы не дали результатов.
В период формирования поддиафрагмального абсцесса можно ограничиться консервативной терапией — антибактериальной, дезинтоксикационной, инфузионной. С помощью пункций можно удалять экссудат и вводить в полость антисептики. Пункционное лечение сформировавшегося поддиафрагмального абсцесса нецелесообразно из-за малой эффективности и большой вероятности осложнений.
Оперативный доступ к гнойнику зависит от его расположения. От правильного установления локализации поддиафрагмального абсцесса и рационального оперативного доступа к нему зависит и успех лечения.
При правосторонних передневерхнем и нижнем (подпеченочном) абсцессах (наиболее частая локализация) основной доступ правосторонний подреберный. Левосторонние (верхний, преджелудочный (передненижний), задненижний (абсцесс сальниковой сумки) вскрывают чрезбрюшинным доступом, используя верхнесрединную лапаротомию. Для вскрытия и дренирования высоких правосторонних абсцессов (верхнепереднего, задневерхнего) и левосторонних — верхнего и околоселезеночного абсцессов, а также забрюшинных поддиафрагмальных абсцессов удовлетворяет внеплеврально-внебрюшинный доступ Мельникова.
Внеплеврально-внебрюшинный подход осуществляют по ходу VIII—IХ ребер сбоку или по ходу XI—XII ребер сзади с их резекцией. Диафрагму обнажают, отслаивая плевральный синус вверх. При таком оперативном доступе инфицирование плевральной и брюшной полостей исключено, что делает его предпочтительным при соответствующей локализации абсцесса.
Поддиафрагмальный абсцесс вскрывают кратчайшим путем, экстраплеврально и экстраперитонеально, обеспечивая адекватные условия для дренирования. Доступ к поддиафрагмальному абсцессу определяется его локализацией, следует учитывать условия для дренирования: разрез производят у нижнего полюса абсцесса.
Передние доступы, особенно при больших гнойниках, не обеспечивают хорошего дренирования, поэтому их дополняют контрапертурой. Внеплевральные доступы удобны для подхода к поддиафрагмальным абсцессам любой локализации, кроме низко расположенных.
Вскрытие срединного (центрального) поддиафрагмального абсцесса и абсцесса прегастральной сумки не представляет трудностей и производится через срединную рану или по рубцу. Не следует разрушать спайки, отграничивающие гнойник от нижнего этажа брюшной полости. Таким же отграничивающим барьером являются поперечная ободочная кишка с ее брыжейкой и спайки, образовавшиеся между этой кишкой, большим сальником и брюшиной передней брюшной стенки. Распустив кожные швы и раскрыв рану, рассекают апоневроз и брюшину, начиная с верхнего конца рубца в надчревной области. Частично раскрывают рану и обследуют гнойник пальцем, удаляют отсосом гной. Рану расширяют на протяжении, достаточном для хорошего дренирования.
Вскрытие переднего или передневерхнего правосторонних поддиафрагмальных абсцессов производят из переднего или бокового доступа. Разрез длиной 10—12 см начинают от наружного края прямой мышцы живота и продолжают кнаружи и книзу параллельно реберной дуге. Боковой доступ проходит параллельно реберной дуге от среднеключичной до средней подмышечной линии. Рассекают наружную и внутреннюю косые мышцы живота до поперечной фасции и предбрюшинной клетчатки.
Отслаивают брюшину тупым путем пальцем или инструментом, используя при необходимости гидравлическую препаровку тканей, проникают в пространство между диафрагмой и фасцией, отслаивают фасцию вместе с брюшиной. Пальцем пальпируют гнойник, вскрывают и аспирируют гной электроотсосом.
Если гнойник не обнаружен, производят пункцию инфильтрата и по игле вскрывают его. Полость абсцесса обследуют пальцем, разделяют перемычки, тяжи, стараясь не разрушать сформировавшуюся капсулу. Если при ревизии оказывается, что полость гнойника большая и занимает не только переднее, но и задневерхнее пространство, расположена высоко под куполом диафрагмы, то ее дренирование из переднего или бокового разреза будет явно недостаточным. В этих случаях необходимо наложить контрапертуру, чтобы обеспечить адекватное дренирование в положении больного на спине.
Через контрапертуру дренируют самую нижнюю точку абсцесса. Если полость гнойника доходит до серповидной связки печени, что определяется котраптером, проведенным по верхней поверхности печени до наружного края серповидной связки, эту связку протыкают или обходят снаружи, корнцанг проводят под XII ребро. Концом инструмента выпячивают и рассекают кожу, корнцанг выводят наружу. Рану расширяют, гнойник опорожняют. Обратным движением корнцанга проводят дренажную трубку, которую фиксируют одним швом к коже.
Подобный метод дренирования применяют при обширных гнойниках, расположенных в задневерхнем надпеченочном пространстве, или тогда, когда абсцесс захватывает одновременно передне- и задневерхние отделы надпеченочного пространства (Литтман П., 1970).
При менее обширных гнойниках, занимающих передневерхнее или боковое пространство, дополнительное дренирование можно выполнить следующим образом. Дополнительный разрез кожи длиной 2-3 см производят на 5-6 см кнаружи от края первого разреза при переднем доступе. По направлению ко второму разрезу из первого внебрюшинно проводят корнцанг и мышцы расслаивают. Разводят края раны, обнажают брюшину и рассекают ее или проходят тупым путем, проникая в полость абсцесса у его нижнего края.
Показанием для подобного дренирования служат абсцессы, распространяющиеся в задневерхний и боковой отделы правого надпеченочного пространства. В таких случаях при исследовании полости гнойника палец или инструмент уходит за купол печени и дренирование через передний или боковой разрезы будет недостаточным.
Из переднего доступа можно вскрыть передневерхний, из бокового — задневерхний абсцесс, чрезбрюшинно вскрывают нижний (подпеченочный) абсцесс.
Вскрытие задненижнего правостороннего поддиафрагмального абсцесса производят из подплеврального трансдиафрагмального доступа. Больного укладывают на левый бок с валиком под нижними ребрами, левая нога согнута в коленном суставе и приведена к животу.
Кожный разрез длиной около 12 см проводят по ходу XII ребра, пересекают широчайшую мышцу спины, обнажают и поднадкостнично резецируют XII ребро. При резекции ребра важно не повредить плевру. Далее меняют направление разреза, который проводят ниже и параллельно краю плеврального синуса по проекционной линии, идущей горизонтально от остистого отростка I поясничного позвонка.
Рассекают нижнюю заднюю зубчатую мышцу, в косом направлении ложе XII ребра и спереди межреберную мышцу. Обнажают нижнезаднюю поверхность диафрагмы, которую пересекают в горизонтальном направлении, а затем пальцем и тупферами отслаивают от диафрагмы париетальный листок брюшины, продвигаясь по направлению вверх и кпереди по задней поверхности почки и печени.
Нащупав указательным пальцем гнойник (если пальпаторно не удается определить положение гнойника, прибегают к пункции), изолируют салфетками окружающие ткани и абсцесс вскрывают. Постепенно с перерывами удаляют гной электроотсосом. Полость гнойника обследуют пальцем, разделяют перемычки и вводят дренажную трубку.
Внеплевральный доступ к поддиафрагмальному пространству по Мельникову применим для вскрытия высоких верхнепередних, задневерхних поддиафрагмальных абсцессов, правого и левого внебрюшинных и околоселезеночного абсцессов. По существу этот доступ к поддиафрагмальным гнойникам является универсальным.
Больного укладывают на левый бок с валиком под левым нижнереберным отделом грудной клетки с согнутой в коленном суставе и приведенной к животу левой ногой и вытянутой правой. Разрез кожи длиной 13-15 см производят по ходу X ребра между передней и задней подмышечными линиями. Рассекают кожу, подкожную клетчатку, поверхностную фасцию, заднюю нижнюю зубчатую мышцу. На протяжении 8-10 см резецируют поднадкостнично IX и X ребра и у нижнего края разреза вскрывают диафрагмальный промежуток, а выше в виде складки плевры определяется плевральный синус, соединенный тяжами с краем ребер.
Преддиафрагмальное пространство расширяют, мобилизовав плевральный синус путем пересечения соединительнотканных тяжей, синус отодвигают тупым путем кверху на 2—3 см в результате отслаивания плевры от грудной стенки и диафрагмы. Для предупреждения разрывов плевры ее отслаивают вместе с фасцией; если плевра повреждена, ее ушивают отдельными швами вместе с прилежащими тканями. А.В. Мельников рекомендовал накладывать швы через плевральный синус и диафрагму.
Диафрагму рассекают по ходу волокон на всю длину разреза и ее края подшивают к мышцам грудной стенки. Внутрибрюшную фасцию отслаивают вместе с париетальной брюшиной; обнаружив абсцесс, его вскрывают, осушают и дренируют трубкой диаметром 10—12 мм. Если гнойник не удается обнаружить, то отслаивают брюшину в сторону от разреза и производят пункцию поддиафрагмального пространства иглой с пустым шприцем. Обнаружив гной, вскрывают абсцесс и дренируют его полость.
Подреберным чрезбрюшинным доступом справа вскрывают подпеченочные абсцессы, а иногда передние надпеченочные, если они становятся случайной находкой во время операции. Верхнесрединный, лапаротомный доступ применяют при левосторонних абсцессах. Это релапаротомии при осложнении гнойно-воспалительным процессом ближайшего послеоперационного периода после вмешательства на желчных путях, желудке, двенадцатиперстной кишке. В подреберье, надчревной области определяются воспалительный инфильтрат и гиперемия кожи. К этому времени, как правило, гнойник в брюшной полости отграничен спайками.
Если при вскрытии брюшной полости в правом подреберье обнаружен передний поддиафрагмальный абсцесс, то определяют его положение, границы и принимают меры, предупреждающие инфицирование брюшной полости. Отдельными узловыми швами подшивают свободный край печени к нижнему краю раны брюшной стенки, к латеральному отделу подводят марлевые тампоны. Изнутри гнойник ограничен серповидной связкой. После этого абсцесс вскрывают и дренируют.
Задненижний левосторонний гюддиафрагмальный абсцесс (абсцесс сальниковой сумки), причиной которого могут быть гнойный панкреатит, перфорация язвы задней стенки желудка, вскрывают чрезбрюшинно и дренируют через окно в желудочно-ободочной связке. Верхнесрединным лапаротомным разрезом вскрывают брюшную полость, желудочно-ободочную связку рассекают, предварительно отграничив от брюшной полости салфетками место вскрытия связки.
Если абсцесс прилежит к связке или гной находится в сальниковой сумке, его удаляют отсосом, осушают полость сумки и края разреза связки подшивают по всей окружности к париетальной брюшине. Если абсцесс в сальниковой сумке сформирован, отграничен спайками, то края рассеченной связки подшивают к париетальной брюшине до вскрытия абсцесса. Через сформированную бурсостому диаметром 5—7 см дренируют сальниковую сумку трубкой и марлевыми тампонами. Рану брюшной стенки ушивают до тампонов. Если имеются затеки гноя к селезенке, к сальниковому отверстию, то гной удаляют через сальниковую сумку и подводят соответственно дополнительные дренажи.
В послеоперационном периоде лечение проводят также, как и при любом другом гнойном заболевании: обеспечивают адекватный отток содержимого, промывают и обрабатывают полости антисептическими растворами, применяют протеолитические ферменты и физические факторы, проводят дезинтоксикационную, инфузионную и антибактериальную терапию.
Поддиафрагмальный абсцесс при несвоевременном, неправильном лечении может привести к сепсису.
При консервативном лечении поддиафрагмального абсцесса прогноз неблагоприятен, при ранней диагностике и своевременном оперативном вмешательстве исходы благоприятные.
источник
ПДА —скопление гноя в пространстве между диафрагмой и нижележащими органами, развитие между диафрагмальным листком брюшины и прилежащими органами по типу перитонита(внутрибрюшинный)и реже внебрюшинно, начинаясь в забрюшинном пространстве по типу флегмоны.
Этиология: стрептококк, стафилококк, киш.палочка, неклостридиальной анаэробной флоры. Источники:
• локальные гнойно-воспалительные процессы- послеоперационный местный или разлитой перитонит, после гастрэктомий, субтотальных резекций желудка, операций по поводу рака п.ж.и левой половины ободочной кишки. Приводят к массивн. операц.травма тканей, кровотечение, несостоятельность анастомозов ,снижение иммунитета на фоне раковой интоксикации, нарушений лейкопоэза, спленэктомии и послеоперационной анемии.
• травмы органов живота—образование гематом, скопления желчи, которые потом нагнаиваются и переходят в абсцессы ПДП.
• Лишь 10% болезни органов верхнего этажа брюшной полости (язвенная болезнь, абсцессы печени).
Правосторонние: передневерхние, верхнезадние, центральные, задненижние.
Левосторонние: верхние, нижнепередние, задненижние, околоселезеночные.
2. нижние внебрюшинные: право- и левосторонние абсцессы.
Клиника :В начале симптомы общие: слабость, потливость, озноб, ремиттирующая или интермиттирующая лихорадка, свойственные и другим абсцессам брюшной полости (межкишечному, аппендикулярному, абсцессу дугласова пространства и др.)
Жалобы: чувства тяжести и болей в подреберье и нижней части грудной клетки с пораженной стороны. Боли от умеренных до острых, усиливаться при активном движении, глубоком дыхании и кашле, иррадиировать в плечо, лопатку и ключицу. икота, одышка, мучительный сухой кашель. Вынужд. полусидячее положение.
Объективно:Дыхание учащенное и поверхностное, грудная клетка на стороне абсцесса отстает при дыхании.
Диагностика : анамнез и осмотр, результаты рентгенологического,УЗИ, лаб.исследований, КТ.
Пальпация: болезненность и мышечное напряжение брюшной стенки в эпигастрии/ в подреберьях. Выявляется сглаженность и расширение межреберных промежутков, выпячивание подреберной области, при правостороннем абсцессе — увеличение печени.
Перкуссия:Если ПДА не содержит газ, перкуссия гр. Кл. — притупление звука выше границы печени, снижение или отсутствие подвижности нижнего края легкого.
При скоплении газа -участки разных тонов («перкуторная радуга»).
При аускультации -изменение дыхания (от ослабленного везикулярного до бронхиального) и внезапное исчезновение дыхательных шумов на границе абсцесса.
Лабораторно: анемию, нейтрофильный лейкоцитоз со сдвигом влево, нарастание СОЭ, наличие СРБ, диспротеинемию.
• рентгенографии и рентгеноскопии грудной клетки: в области ножек диафрагмы, более высокое стояние купола диафрагмы на пораженной стороне и ограничение ее подвижности (от минимальной пассивной подвижности до неподвижности). Скопление гноя при безгазовых поддиафрагмальных абсцессах видно как затемнение над линией диафрагмы, наличие газа – как полоса просветления с нижним горизонтальным уровнем между абсцессом и диафрагмой. Определяется выпот в плевральной полости (реактивный плеврит), снижение воздушности нижних частей легкого.
• МСКТ и УЗИ брюшной полости — наличие жидкости, гноя и газа в брюшной или плевральной полости, изменение положения и состояния прилежащих внутренних органов (например, деформацию желудка, смещение продольной оси сердца и др.).
• Диагностическая пункция абсцесса допустима лишь во время операции
Лечение хирургическое. Операцию производят под наркозом. Абсцесс дренируют и продолжают АБ, общеукрепляющую и дезинтоксикационную терапию. Дренаж ежедневно промывают 2—3 раза в сутки антисептическими растворами и местно подводят антибиотики в соответствии с чувствительностью.Перед удалением дренажа обычно производят фистулографию для определения объема остаточной полости абсцесса. Дренаж подтягивают постепенно, начиная с 4—5-х суток после дренирования, и удаляют только в том случае, если гнойного отделяемого совсем нет, полость почти полностью ликвидирована и вмещает около 3—4 мл жидкости.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
источник
Любая форма воспаления желчного пузыря может перейти в гнойную. При прогрессировании гнойного заболевания часто развивается осложнение.
Абсцесс желчного пузыря – одно из самых серьезных последствий. Большинство абсцессов формируется на фоне протекания таких гнойных воспалений, как эмпиема, флегмона, водянка желчного пузыря. Эти заболевания, в свою очередь, являются осложнением острого холецистита.
Заболевание представляет собой острое воспаление, которое сопровождается большим скоплением гноя внутри желчного пузыря. Образуется непроходимость желчных путей на фоне нарушения оттока желчи. Причинами могут стать камни в желчном пузыре. Развивается эмпиема как осложнение холецистита острой формы при инфицировании бактериями.
Заболевание сопровождается большим риском образования абсцесса и перфорацией больного органа. При таком диагнозе необходимо срочное хирургическое вмешательство и обязательное назначение курса антибиотиков.
Главными причинами, провоцирующими осложнения, являются острые воспалительные заболевания желчного пузыря (холециститы). Образованию эмпиемы способствует инфицирование, которое вызывают бактерии: кишечная палочка, стафилококк, синегнойная палочка и клебсиелла. Развитие воспаления проходит в несколько этапов:
Наши читатели рекомендуют
Наша постоянная читательница порекомендовала действенный метод! Новое открытие! Новосибирские ученые выявили лучшее средство для восстановления желчного пузыря. 5 лет исследований. Самостоятельное лечение в домашних условиях! Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
- появление экссудата в полости пузыря;
- снижение абсорбирующей способности его стенок;
- перекрывается выход или просвет в желчных путях камнями;
- накапливаемая жидкость инфицируется бактериями;
- начинается гнойная стадия заболевания, приводящая к абсцессу, отмиранию стенок и последующему разрыву желчного пузыря.
Воспаление может протекать с различной скоростью и степенью выраженности симптомов.
Главным симптомом проявления эмпиемы считается наличие резкой и очень сильной боли, возникающей в правой подрёберной области. Температура сильно повышена, присутствуют симптомы общей интоксикации: слабость, тошнота и рвота. Также может наблюдаться желтушность склер и слизистых, которая увеличивается со временем.
При обследовании и пальпации, в области проекции желчного пузыря легко определяется воспаленный орган, который увеличен и сильно напряжен. Для постановки точного диагноза назначают ультразвуковое исследование (УЗИ). Также проводят лабораторные обследования.
Назначается курс лечения, направленный на снятие возможных осложнений. Проводится хирургическая операция (холецистэктомия). Инфицированный пузырь удаляют. Перед оперативным вмешательством стабилизируют состояние больного, проводят дезинтоксикацию и назначают внутривенно препараты – антибиотики.
После проведения декомпрессии, антибактериальная терапия продолжается до нормализации анализа крови. Своевременно проведённая терапия приводит к полному выздоровлению и дальнейшей полноценной деятельности.
С развитием (ростом) воспалительного процесса могут охватываться окружающие органы, появляются характерные опухоли околопузырного инфильтрата. Очаг инфицирования образуется на стенках желчного пузыря. При прогрессировании воспаления может развиться околопузырный абсцесс. Независимо от локализации, все абсцессы характеризуются следующими симптомами:
- приступы озноба с выраженной потливостью;
- значительное повышение температуры;
- воспаленный инфильтрат увеличен;
- уровень лейкоцитов в крови сильно повышен;
- болевой синдром выражен умеренно.
Большое значение имеет месторасположения абсцесса, если он расположен около шейки желчного пузыря, внутри инфильтрата, то прорыв гнойника в брюшину маловероятен. Если абсцесс назревает на дне пузыря, он может вскрыться в полость брюшины. Образование гнойника может проходить без явно выраженных симптомов. Данное течение воспаления наблюдается, когда пациенты проходят курс антибактериальной терапии.
Для постановки диагноза назначается УЗИ. Его проводят многократно, для наблюдения динамики воспаления. Также производится визуальный осмотр и пальпация воспаленного органа, назначается лабораторное обследование (общий анализ крови).
Все лечение направлено на снятие гнойного воспаления с помощью антибактериальной терапии. Для снижения болевого синдрома и расширение желчных протоков назначаются препараты – спазмолитики. Также проводят дезинтоксикацию всего организма. Лечение проходит только стационарно. При прогрессировании абсцесса показано хирургическое вмешательство, проводится холецистотомия в различных вариантах.
Ещё одним осложнением острого холецистита может стать флегмона. Она представляет собой гнойное воспаление стенок желчного пузыря. Такое заболевание встречается нечасто.
Заболевание проявляется признаками инфекции в сочетании с общими симптомами воспаления желчного пузыря. Если не проводилось качественное лечение острого холецистита, то к общим признакам воспаления: рвоте, болям в области правого подреберья, головной боли добавляются озноб и резкое повышение температуры. При этом болевые ощущения наступают не при надавливании на живот, а при резком отпускании. Опасность флегмоны заключается в возможном разрыве и дальнейшем развитии перитонита.
Для постановки диагноза достаточно провести общий анализ крови, который покажет наличие инфекций, и ультразвуковое обследование желчного пузыря. Он будет увеличен с измененным характером содержимого. Лечение флегмоны предусматривает только хирургическое вмешательство. Операции могут проводиться разными способами. К одним из наиболее часто выполняемых вмешательств на желчном пузыре относится холецистостомия, которая в основном проводится лапароскопическим способом. После операции пациент остается под наблюдением. Обязательно назначается курс антибактериальной и восстановительной терапии.
Он также является одним из многих осложнений острого холецистита. Формируется в полости брюшины. Располагается между петлями кишечника и нижней поверхностью печени, в районе желчного пузыря. Подпеченочный абсцесс бывает двух видов, первично ограниченный, когда формирование гнойного нарыва происходит одновременно течением основного воспалительного процесса. Вторично ограниченный, когда образование абсцесса наступает позже. Благодаря эластичным свойствам брюшины, место скопления гноя надёжно блокируется от брюшной полости.
Диагностировать абсцесс бывает сложно. Для постановки точного диагноза применяют:
- рентген брюшных органов;
- эхографию и МРТ;
- компьютерную томографию.
- Наряду с этим обязательно проводится лабораторное обследования.
Клинические проявления зависят от степени тяжести воспаления и симптомов основного заболевания (острого холецистита). Самым выраженным признакам может являться острая боль в области правого подреберья, которая отдает в лопатку или плечо и может увеличиваться при вдохе. Также характерны озноб и лихорадка, при осложнении может развиться сепсис.
Лечение проходит при обязательной госпитализации, с помощью хирургической операции. Проводится аспирация абсцесса, дренирование его полости, которую затем тщательно промывают и вводят раствор антибиотиков. Если данный малоинвазивный метод невыполним, применяют открытую операцию. При этом обязательно подключают мероприятия, направленные на снятие общей интоксикации организма. Прописывается курс антибиотиков.
При лечении, проведенном вовремя, наблюдается благоприятный прогноз. Но может развиться осложнение — прорыв в брюшную полость, с дальнейшим развитием новых очагов инфекции.
Методы профилактики всех видов осложнений сводятся к своевременному и качественному медикаментозному лечению острого холецистита, который является главной причиной развития абсцесса. Также важную роль играет наблюдение и восстановление в послеоперационный период.
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство для лечения желчного пузыря существует. Перейдите по ссылке и узнайте что рекомендуют врачи!
источник
Локализованное гнойное формирование, находящееся между нижней стенкой печени и кишечными петлями, называется подпеченочный абсцесс. Заболевание проявляется болями в правой подреберной зоне, усугубляющимися в момент вдоха, лихорадочным состоянием, интоксикацией, диспепсией. Диагноз ставится на основании собранного анамнеза, данных лабораторных анализов, УЗИ, рентгенографии и томографии брюшной полости. Устраняют гнойник хирургическим методом, его вскрывают, дренируют, промывают. После операции проводится терапия антибиотиками, применяются дезинтоксикационные процедуры.
Подпеченочный абсцесс может развиться сам по себе, а может быть следствием скопления под диафрагмой жидкости при воспалении. Исходя их этого, выделяют 2 вида патологии:
- Первичный абсцесс. Его формирование запускают патологические процессы в соседнем органе.
- Вторичный абсцесс. Инфекция проникает в подпеченочную область, характеризующуюся интенсивным всасыванием из брюшной полости. Гнойное формирование отделяется от соседних тканей капсулой, состоящей из соединительной ткани.
Подпеченочный абсцесс бывает следствием:
- панкреонекроза;
- гнойного аппендицита;
- холецистита;
- ущемления грыжи с нарушением циркуляции крови в сосудах брыжейки;
- странгуляционной непроходимости кишечника;
- открытой или закрытой травмы паренхимы печени, селезенки или другого органа;
- хирургического вмешательства.
Реже гнойник формируется при диффузном перитоните гематогенного или криптогенного характера. Провокаторами заболевания обычно являются кишечные бактерии (стафилококки, стрептококки, кишечная палочка, клебсиелла) и анаэробы.
При вторичном абсцессе механизм развития болезни определяется активной всасывающей способностью брюшины в подпеченочной области. В итоге в этой области происходит экссудация при перитоните. Также локализации гнойника способствует анатомическая особенность – присутствие печеночной сумки, окружающей правую долю органа.
Коварство подпеченочного абсцесса заключается в том, что это заболевание способно развиваться без заметных симптомов. Некоторые пациенты жалуются только на повышенную температуру тела и неприятные ощущения при прикосновении к телу в правой подреберной области. Что эти симптомы сигнализируют о развитии патологии, можно подтвердить по клиническому анализу крови: у пациента выявится значительное повышение лейкоцитов и СОЭ.
Но у большинства пациентов заболевание сопровождается выраженными симптомами:
- сильными болями в правой подреберной зоне, отдающими в спину и плечи, обостряющимися при глубоком вдыхании воздуха;
- перемежающейся лихорадкой (температура тела на несколько часов подскакивает до 39 – 40°C, затем на 2 – 3 дня возвращается в норму, после чего снова повышается);
- бледностью и умеренной отечностью кожи;
- ознобом;
- снижением кровяного давления;
- тахикардией;
- тошнотой;
- избыточным газообразованием;
- запором (возможна кишечная непроходимость, если гнойник крупный).
В запущенном случае возникает заражение крови, развивается синдром полиорганной недостаточности – тяжелый патологический процесс, сопровождающийся сбоем или прекращением функционирования определенных систем организма.
При вторичном абсцессе отмечаются симптомы, типичные для тотального перитонита.
По МКБ-10 заболевание имеет код К-75.
Определение подпеченочного гнойника проблематично, особенно когда симптомы невыраженные, пациент почти не имеет жалоб. Врач проводит осмотр, пальпирует, собирает анамнез, после чего предполагает наличие описываемого заболевания. Специалист сразу подозревает подпеченочный абсцесс, если в анамнезе пациента отмечены перенесенные патологии органов брюшной полости, особенно если эти патологии имели инфекционное происхождение и гнойный характер.
Чтобы подтвердить предварительный диагноз, врач отправляет пациента на следующие исследования:
- рентгенографию;
- компьютерную или магнитно-резонансную томографию;
- УЗИ брюшной полости.
На снимках явно визуализируется округлое формирование, заполненное жидким содержимым. Специалист без труда определяет величину, точное место локализации образования, связь гнойного очага с соседними тканями и органами.
Дополнительным диагностическим методом, позволяющим выявить воспалительный процесс в организме, является клинический анализ крови.
Если проведение малоинвазивной хирургической процедуры по каким-либо причинам невозможно, то пациента отправляют на полостную операцию.
На этапе послеоперационной реабилитации назначаются процедуры, позволяющие устранить интоксикацию организма. Также пациент должен пропить курс антибиотиков.
При своевременной и грамотной терапии прогноз положительный. В редких случаях после хирургического вмешательства возникает осложнение: если инфекция устранена не полностью, то она прорывается в брюшную полость, формируя новые гнойные очаги.
Чтобы не столкнуться с подпеченочным абсцессом, необходимо вовремя лечить любое заболевание, затрагивающее органы брюшной полости. Людям, ранее перенесшим тотальный перитонит или иную воспалительную болезнь брюшной полости, важно периодически проходить профилактическое обследование у гастроэнтеролога.
источник
Подпеченочный абсцесс – ограниченное гнойное образование, расположенное между нижней поверхностью печени и петлями кишечника и являющееся осложнением хирургических заболеваний брюшной полости. Клиническими проявлениями подпеченочного абсцесса служат боли в правом подреберье, усиливающиеся при вдохе, лихорадка, интоксикация, диспепсические расстройства. Диагностика основана на детальном изучении анамнеза, результатах лабораторных исследований, рентгенографии, УЗИ и КТ органов брюшной полости. Лечение хирургическое, заключается во вскрытии, дренировании и промывании гнойника, а также системной антибиотикотерапии и дезинтоксикационных мероприятиях.
Подпеченочный абсцесс в гастроэнтерологии и хирургии является типичным вариантом ограниченного перитонита. Формирование гнойника обусловлено свойствами листков брюшины, образованием сращений между ними, брыжейкой кишечника и другими структурами. Место локализации абсцесса может соответствовать первичному гнойному процессу либо быть результатом осумкования экссудата под диафрагмой. Соответственно этому выделяют две формы подпеченочных абсцессов: первично отграниченные (формирование полости происходит параллельно с основным патологическим процессом в близлежащем органе) и вторично отграниченные (микроорганизмы попадают в подпеченочное пространство как в зону максимальной резорбции из брюшной полости, а затем происходит изоляция гнойника путем формирования воспалительной соединительнотканной капсулы).
Подпеченочный абсцесс является осложнением холецистита, панкреонекроза, гнойного воспаления червеобразного отростка (гнойного аппендицита), перфорации, открытых и закрытых повреждений полых или паренхиматозных органов, нарушений кровообращения в сосудах брыжейки кишечника при ущемленных грыжах и странгуляционной кишечной непроходимости, оперативных вмешательств. Также абсцесс может формироваться при гематогенных и криптогенных разлитых перитонитах. Чаще всего инфекционным агентом выступает ассоциация бактерий кишечной группы (E. coli, клебсиеллы, стафилококки, стрептококки) и анаэробных микроорганизмов.
Формированию отграниченного подпеченочного абсцесса способствуют пластические свойства брюшины: в результате повреждения на ее поверхности накапливается фибринозный клейкий экссудат, который и приводит к склеиванию прилежащих листков серозной оболочки. Далее происходит образование соединительнотканных спаек, и очаг гнойного воспаления изолируется от брюшной полости. В случае вторично отграниченного абсцесса важную роль в патогенезе играет высокая резорбтивная активность брюшины в подпеченочном пространстве, что способствует накоплению экссудата в данной области при распространенном перитоните. Есть и анатомические предпосылки формирования подпеченочного абсцесса – наличие печеночной сумки брюшины.
Клиническая картина подпеченочного абсцесса зависит от тяжести процесса и основного заболевания. Наиболее частым признаком является боль в правом подреберье, иррадиирующая в область спины, лопатки или плеча, интенсивность которой увеличивается при глубоком вдохе. Также типична гипертермия (лихорадка имеет интермиттирующий характер), ознобы, тахикардия, возможна артериальная гипотензия. В тяжелых случаях развивается системная реакция на воспаление вплоть до сепсиса и полиорганной недостаточности.
Подпеченочный абсцесс может протекать и без выраженной симптоматики. В таких случаях заподозрить данную патологию позволяет субфебрильная температура тела, лейкоцитоз и увеличение СОЭ в анализах крови, а также болезненность при пальпации в области правого подреберья. К симптомам подпеченочного абсцесса относятся тошнота, метеоризм, запор; при больших размерах гнойника возможны признаки кишечной непроходимости.
Если имеет место вторично отграниченный абсцесс, в клинической картине ему предшествуют признаки разлитого перитонита. При этом на фоне постепенного улучшения состояния пациента формирование гнойника приводит к усилению абдоминальной боли и интоксикации.
Консультация гастроэнтеролога и хирурга позволяет выявить характерные анамнестические данные и симптомы подпеченочного абсцесса. При осмотре пациента может определяться бледность кожных покровов. При пальпации в правом подреберье характерна болезненность. Абсцесс определяется как округлое флюктуирующее образование. В области его проекции кожа пастозна. Диагностика данного заболевания иногда весьма затруднительна, поскольку подпеченочный абсцесс может протекать со скудной симптоматикой, а связь с первичным патологическим процессом не всегда удается выявить. Именно поэтому насторожить врача должен недавно перенесенный перитонит, холецистит и другие деструктивные гнойные заболевания брюшной полости.
В лабораторных анализах выявляются характерные признаки воспаления. В общем анализе крови имеет место лейкоцитоз с нейтрофильным сдвигом, ускоренная СОЭ. При проведении рентгенографии органов брюшной полости визуализируется округлое образование с уровнем жидкости, может быть правосторонний плевральный выпот. Более информативные методы исследования при подозрении на подпеченочный абсцесс – УЗИ органов брюшной полости и компьютерная томография (МСКТ ОБП). Данные диагностические методики позволяют выявить наличие гнойника, определить его размеры и анатомическое взаимоотношение с окружающими органами.
Все пациенты с диагностированным подпеченочным абсцессом подлежат обязательной госпитализации в хирургическое отделение. Основным методом лечения является дренирование полости гнойника. С этой целью в настоящее время чаще применяются малоинвазивные методики. Чрескожная пункция проводится под ультразвуковым контролем; выполняется аспирация содержимого гнойника и дренирование. Через дренаж осуществляется многократное промывание полости абсцесса, введение антибактериальных препаратов. В тяжелых случаях, когда невозможно выполнить малоинвазивное вмешательство, проводится открытая хирургическая операция, предпочтительно из внебрюшинного доступа. Лечение также включает системную антибиотикотерапию, дезинтоксикационные мероприятия.
При своевременном выявлении и адекватном лечении прогноз благоприятный. Подпеченочный абсцесс может осложниться прорывом в брюшную полость с развитием разлитого перитонита и новых очагов гнойного воспаления, сепсисом и полиорганной недостаточностью. В таких случаях прогноз крайне неблагоприятный. Профилактика данной патологии заключается в своевременном лечении заболеваний, которые могут стать причиной абсцесса, а также тщательном послеоперационном наблюдении пациентов, которые перенесли перитонит и другие гнойные поражения органов брюшной полости.
источник
Подпеченочный абсцесс — образование гнойного типа, ограниченное определенным участком, которое возникает вследствие различных заболеваний брюшной полости хронической формы. Располагается между петлями кишечника и нижним отделом печени. Считается типичным проявлением местного перитонита.
Это гнойное образование возникает вследствие особенностей листков брюшной полости, возможными их сращениями, брыжейки кишечника и прочих структур.
Подпеченочный абсцесс может быть как первичным гнойным образованием, так и последствием осумкования экссудата непосредственно под диафрагмой.
Следовател ьно, различают два вида этого заболевания:
- Первично ограниченный абсцесс: формируется на фоне развития патологического процесса в рядом находящемся органе.
- Вторично ограниченный абсцесс: патогенная микрофлора попадает в область под печенью, так как эта область с максимальной резорбцией из полости брюшины, после чего гнойное образование изолируется из-за возникновения соединительнотканной капсулы воспалительного характера.
Наиболее распространенная причина появления этой болезни — это следствие осложнений таких заболеваний, как холецистита, пенетрации язв желудка, панкреонекроза, гнойного аппендицита, странгуляционной кишечной непроходимости.
Также может возникнуть из-за различных оперативных вмешательств, травм паренхиматозных либо полых органов открытого или закрытого типа, нарушенного процесса кровообращения брижейки кишечника вследствие ущемленных грыж.
Еще одна причина развития этого заболевания — гематогенный и криптогенный разлитый перитониты, которые возникают из-за проникновения инфекции.
Пластические особенности брюшной полости также могут спровоцировать появления гнойника. При ее повреждении происходит накопление экссудата, который из-за своей клейкой консистенции вызывает склеивание листков серозной оболочки. Из-за данного процесса возникают соединительные спайки, вследствие чего происходит изоляция воспалительного процесса от полости брюшины.
Если же гнойный абсцесс вторично ограниченный, экссудат накапливается из-за высокой резорбтивной активности брюшной полости.
Опасность этого заболевания заключается в том, что оно может развиваться без ярко выраженных симптомов. Больного может насторожить лишь повышенная температура и болезненные ощущения при пальпации в районе подреберья с правой стороны. Также развитие болезни могут показать результаты анализов, в которых будет ярко выражен лейкоцитоз и увеличенное количество СОЭ.
- Болезненные ощущения, что локализуются в районе подреберья с правой стороны. Боль может отдавать в район спины, лопаток либо плечей. Может усиливаться во время глубоких вдохов.
- Лихорадка интермиттирующего характера.
- Бледность кожи либо пастозность.
- Озноб.
- Тахикардия.
- Артериальная гипотензия.
- Чувство тошноты.
- Повышенный метеоризм.
- Запор либо кишечная непроходимость (когда абсцесс достигает больших размеров).
В случае осложнения, могут развиться сепсис и полиорганная недостаточность.
При вторично ограниченном гнойнике могут проявляться симптомы, которые характерны для разлитого перитонита.
Определить развитие подпеченочного абсцесса довольно сложно, особенно в том случае, если у пациента скудно выраженная симптоматика. Предположить, что у больного именно это заболевание можно после осмотра, пальпации и выслушивания жалоб пациента. Тревожным сигналом для врача того, что может происходить развитие именно подпеченочного абсцесса является наличие у пациента ранее перенесенных заболеваний брюшной полости, особенно гнойного характера.
Для подтверждения диагноза назначается процедура рентгенографии, компьютерной томографии, эхографии либо магниторезонансной томографии брюшной полости. На снимках четко видно флюктирующее образование округлой формы с уровнем жидкости. Также определяется его месторасположение, размер, и с какими органами он связан.
Помимо обследований полости брюшины, показать воспалительный процесс также способен результат анализа крови.
Больные этим заболеванием обязательно должны быть госпитализированы.
Гнойный абсцесс необходимо дренировать и промыть его полость. На данный момент дренаж ставится с помощью чрескожной пункции. После того, как полость гнойника промыли, вводятся лекарственные препараты противовоспалительного и антибактериального действия.
При явных осложнениях может потребоваться открытое хирургическое вмешательство.
Чтобы избежать образования подпеченочного абсцесса, необходимо своевременно лечить любые болезни брюшной полости. Также необходимо тщательно наблюдать за состоянием пациентов, которые страдали от воспаления гнойного характера в полости брюшины либо разлитого перитонита.
источник
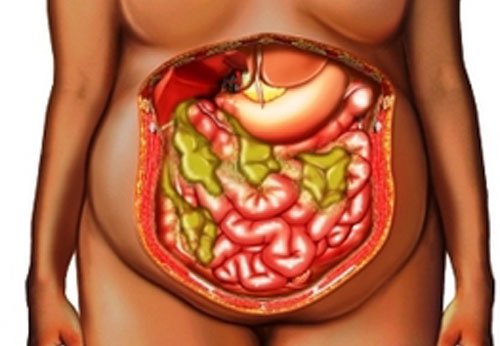
Абсцесс брюшной полости – это неспецифический воспалительный процесс, при котором между внутренними органами формируется полость, заполненная гнойным содержимым. Стенками образования могут выступать анатомические углубления, «карманы», листки сальника или связок. Заболевание обычно сопровождается интоксикацией организма и выраженным болевым синдромом.
Клиническая картина болезни зависит от локализации, вида и давности абсцесса. Характер и интенсивность жалоб также напрямую связаны с общим состоянием организма человека, болевым порогом. Встречаются случаи, когда пациента беспокоят лишь незначительные боли в животе и субфебрильная лихорадка.
-
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
- учащенное сердцебиение (тахикардия) на фоне гипертермии;
- общая интоксикация (головная боль, тошнота, ухудшение аппетита, слабость);
- бледность или мраморность кожных покровов;
- боли в животе различной интенсивности и локализации, которые могут распространяться на грудную клетку, поясничную область;
- локальное напряжение мышц передней брюшной стенки.
Возможно присоединение признаков пареза кишечника: запоры, сильное вздутие живота, рвота. В клиническом анализе крови обнаруживаются изменения, характерные для острого воспалительного процесса: повышенные значения СОЭ, лейкоцитоз с нейтрофилезом.
Особенность клинической картины абсцесса также зависит от его локализации:
- Поддиафрагмальный абсцесс. Чаще всего образуется после оперативных вмешательств на брюшной полости, в результате травм. Типичная локализация – справа, в области печени. При таком расположении боли возникают в правом подреберье и могут иррадиировать в грудную клетку, правое надплечье, усиливаться во время ходьбы, при кашле.
-
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
- Аппендикулярный абсцесс. Появляется на фоне воспалительного инфильтрата вокруг измененного аппендикса. На первых стадиях характерно уменьшение болей в подвздошной области, снижение температуры тела. Спустя 6-7 суток симптомы возвращаются с новой силой, и пальпируется болезненное неплотное образование.
- Абсцесс Дугласова кармана. Характеризуется скоплением гноя в позадиматочном пространстве в результате воспалительных заболеваний матки, яичников, маточных труб или аппендикулярного отростка. Кроме сильных болей внизу живота женщину могут беспокоить частые позывы на мочеиспускание, акт дефекации, чувство распирания в этой области, диарея.
-
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Полости с гноем в области поджелудочной железы, селезенки встречаются реже и имеют сходные признаки с острым воспалением этих органов (деструктивный панкреатит, спленит).
К формированию абсцессов в брюшной полости может привести:
- хирургическое вмешательство с несоблюдением правил антисептики, «забытый» инструментарий, салфетки;
- ножевые, тупые травмы живота, огнестрельные ранения;
- острый холецистит, деструктивный панкреатит, перфоративная язва 12-перстной кишки или желудка;
- острый флегмонозный аппендицит, воспаление придатков матки;
- разлитой перитонит.
В формировании гнойных полостей большую роль играет микробная инфекция, некрозы тканей, несколько меньшую – паразитарные инвазии.
При появлении характерных для гнойного воспаления жалоб следует обратиться к терапевту, который после осмотра и опроса должен перенаправить пациента к соответствующему специалисту. Это может быть врач- хирург или врач-гинеколог. В случае острого развития симптомов или резкого ухудшения состояния, рекомендуется вызвать бригаду скорой медицинской помощи, которая доставит больного в специализированное отделение.
Для подтверждения диагноза, а также для поиска его причины могут быть назначены такие исследования:
-
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
- Компьютерная томография. Исследование назначается в случае малоинформативности УЗИ, для обследования труднодоступных зон. КТ позволяет выявить не только локализацию образования, но и количество абсцессов, их размеры.
- Обзорная рентгенография брюшной полости. Методика позволяет отличить поддиафрагмальный абсцесс от печеночного или межкишечного. Полости с гноем выявляются в виде округлых образований с уровнем жидкости.
-
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
- Диагностическая лапароскопия. Исследование брюшной полости выполняется через прокол в стенке живота с помощью специальной аппаратуры – эндоскопа. При необходимости такая диагностика может закончиться полноценной операцией.
Основной метод лечения сформировавшихся в брюшной полости абсцессов – хирургический. В обязательном порядке назначается один или несколько антибактериальных препаратов с широким спектром воздействия. При необходимости используют антипаразитарные средства, ингибиторы протеолитических ферментов, человеческие иммуноглобулины.
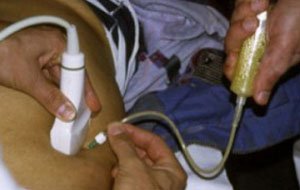
При поддиафрагмальных, подпеченочных и при межкишечных абсцессах дренирование осуществляется через переднюю брюшную стенку под контролем УЗИ. Если гной скопился в малом тазу, то доступ происходит через прямую кишку или позадиматочное пространство.
При неэффективности предыдущего метода, в случае труднодоступного расположения абсцесса выполняется общий доступ путем срединного разреза. В обязательном порядке в брюшной полости оставляют дренажи для дальнейшего оттока гноя, регулярного промывания растворами антисептика.
Ингибиторы протеолиза («Гордокс», «Контрикал») помогают остановить процессы распада ткани, а также улучшают проникновение антибактериальных препаратов в место воспаления. При недостаточном ответе пациента на системную противомикробную терапию к лечению добавляют иммуноглобулины, которые содержат антитела против большого количества микроорганизмов.
При отсутствии должного лечения возрастает риск развития таких осложнений:
- Разлитой перитонит вследствие разрыва капсулы абсцесса. Проявляется острой болью, ухудшением состояния, появлением сильного напряжения мышц брюшного пресса, тахикардией, лихорадкой.
- Сепсис – системная ответная реакция организма на гнойное воспаление. Характеризуется выраженной интоксикацией, образованием некрозов во внутренних органах и полиорганной недостаточностью.
В случае проведения оперативного вмешательства, аспирации гноя и назначения адекватной антибактериальной терапии, прогноз заболевания является благоприятным — возможно полное излечение.
источник




 волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью;
волнообразная лихорадка от 37,5 °C до 39-40 °C с ознобом и потливостью; Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром.
Печеночные абсцессы. Зачастую имеют множественный характер, развиваются на фоне ранений, инфекций желчевыводящих путей. Болезненные ощущения локализуются в области правого подреберья, реже – в эпигастральной области, характерна постоянная тошнота. Быстрая ходьба, резкие наклоны вперед могут усиливать болевой синдром. Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота.
Межкишечные абсцессы. Появляются за счет скопления гноя между петлями тонкой, толстой кишки; чаще всего множественные. Пациента беспокоят постоянные ноющие или острые боли в животе без точной локализации, тошнота, рвота. Парез кишечника сопровождается метеоризмом, запорами, асимметрией живота. Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.).
Ультразвуковая диагностика органов брюшной полости. Методика отлично подходит для поиска осумкованного гноя в области печени, селезенки, под диафрагмой, в Дугласовом пространстве. УЗИ также может помочь определить причину болезни (острый аппендицит или панкреатит, гнойный сальпингоофорит и т.д.). Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.
Клинический, биохимический анализы крови, исследование крови на стерильность. В пользу воспалительного процесса говорит высокий лейкоцитоз с нейтрофильным сдвигом формулы, высокие значения СОЭ, повышение печеночных ферментов, появление С-реактивного белка, прокальцитонина.