Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Кожные заболевания доставляют больному ощутимый дискомфорт и требуют соответствующего лечения. Не исключение и фурункул – гнойничковое воспаление волосяного фолликула, сальной железы и соседних тканей. Провоцирует его развитие золотистый стафилококк (реже – другие условно-патогенные бактерии).
Появлению гнойников способствуют ослабленный иммунитет, повреждения кожных покровов, плохая гигиена, хронические заболевания. Часто гнойный нарыв после созревания вскрывается сам, но иногда он требует хирургического удаления. Что делать, когда чирей лопнул, и в каких случаях требуется помощь специалиста?
Природа чирея такова, что он должен созреть и вскрыться самостоятельно. Гной, который скапливается в волосяной луковичке, со временем прорывается наружу. Больной может только ускорить процесс созревания с помощью лекарственных средств, прогревания и физиотерапевтических процедур. В прошлой статье мы писали как лечить фурункул в домашних условиях быстро, рекомендуем к прочтению.
А вот самостоятельно выдавливать еще не созревший фурункул крайне опасно:
- есть риск развития абсцесса и флегмоны (что это такое узнаете тут);
- может появиться фурункулез – множественные гнойные высыпания;
- не исключена вероятность сепсиса из-за проникновения инфекции в кровоток;
- в открытую рану может попасть инфекция, в результате чего появятся новые гнойные нарывы.
Повторные чирьи образуются, если очаг воспаления в ранке не до конца удален. Если гнойник никак не прорывается, а больной пытается его выдавить, возможно развитие любых осложнений.
Когда корень фурункула расположен глубоко, то если на него давить, гной может выйти не на поверхность, а внутрь. Тогда с кровотоком он будет распространять инфекцию по всему организму.
Очень опасно доверять советам так называемых «умельцев», которые делятся якобы собственным опытом лечения различных болезней. А сегодня таковых в интернете – великое множество. Например, демонстрируются ролики, обучающие тому, как в домашних условиях выдавливать фурункул бутылкой. Суть процедуры такова – горлышко прикладывается к чиряку, затем сильный хлопок по днищу и все, «операция» завершена.
Но такой рискованный способ может помочь только, если фурункул неглубокий и уже практически созревший. И то, успех процедуры вовсе не гарантирован. Особенно опасно пытаться выдавить чирей на лице, это чревато развитием гнойного менингита, менингоэнцефалита, сепсиса. О нюансах лечения фурункула на лице мы рассказывали здесь.
Что нужно делать, если гнойный нарыв вскрылся самостоятельно :
- ранку обрабатывают антисептическим препаратом, аккуратно удаляя остатки гноя;
- необходимо убедиться, что наружу вышел некротический стержень (это плотная субстанция желто-зеленого цвета), иначе разовьется новый воспалительный процесс;
- область поражения мажут мазью с антибактериальным или заживляющим действием (какие именно препараты применять, должен определить лечащий врач);
- накладывают стерильную повязку, которую следует пропитать раствором натрия хлорида;
- область вокруг фурункула обрабатывается зеленкой, фукорцином или спиртом.
Если из ранки не вышел некротический стержень, нужно срочно обратиться за медицинской помощью, чтобы предупредить распространение инфекции внутрь тканей.
О том, как лечить чирей на глазу читайте в нашей статье.
Если вы хотите знать, что делать при нарыве на пальце возле ногтя, переходите по этой ссылке.
Обострением гнойно-воспалительного процесса является абсцедирующий фурункул . Что он собой представляет? Абсцессом называют скопление гноя, образующегося в результате попадания инфекции в подкожную клетчатку.
Абсцесс фурункула вызывают те же патогенные бактерии, жизнедеятельность которых спровоцировала появление самого чирея. А факторами, которые этому способствуют, являются:
-
резкое ослабление иммунитета , когда у организма просто нет сил противостоять негативному воздействию извне. Снижение защитных сил может быть вызвано хроническими болезнями или сильным переутомлением;
- недостаточная личная гигиена , в результате чего образуются не только чирьи, но и их осложнения в виде абсцедирующих фурункулов. Нельзя прикасаться к нарывам немытыми руками, иначе инфицирование практически гарантировано;
- неэффективное и неправильное лечение гнойников . Абсцесс часто провоцируют попытки самостоятельно удалить его выдавливанием или прокалыванием. Часто пациенты пытаются прогреть больное место, если нарыв долго сам не прорывается.
Если фурункул растет и твердеет, а стержень не образуется в положенное время, то больному следует обязательно посетить доктора. Какие еще признаки указывают на абсцедирование чирея:
- значительное повышение температуры тела, часто до 39-40°;
- слабость, потливость, лихорадка;
- сильная боль в очаге воспаления;
- головная боль.
В большинстве случаев лечение абсцедирующего фурункула производится хирургическим путем.
Чиряк может вскочить не только на поверхности кожи. Бывают и подкожные образования – внутренние фурункулы . Они формируются глубоко внутри эпидермиса, затрагивают жировую ткань и слой дермы.
Опасность внутренних чирьев в том, что гнойные массы могут прорываться не наружу, а внутрь, проникая в сосуды и лимфу. А это чревато тромбофлебитом, лимфаденитом, сепсисом, менингитом.
Одним из признаков внутренних чирьев является слишком длительное формирование некротического стержня. Иногда нарыв формируется без головки. Это усложняет лечение и затягивает процесс выздоровления.
Лечить чирей консервативными методами или вскрыть гнойник хирургическим путем – решение зависит от стадии заболевания и тяжести его протекания.
Когда показано обязательное оперативное вмешательство? Чирей вырезают в таких ситуациях:
- если консервативное лечение оказалось не эффективным;
- появились выраженные отеки и покраснения в области, окружающей гнойник;
- при образовании глубоких внутренних фурункулов;
- когда чирьи локализованы в зоне носогубного треугольника, в ухе, в волосистой части головы;
- при появлении нарывов на лице и на голове у маленьких детей;
- если ухудшилось самочувствие – резко повысилась температура, возникли озноб, лихорадка, тошнота (признаки интоксикации);
- в случае образования карбункула, абсцесса, при обширном фурункулезе;
- при угрозе серьезных осложнений – флегмоны, лимфангита, лимфаденита, сепсиса.
Более привычным и традиционным методом удаления фурункула является хирургическое вмешательство. Операция проводится под местной анестезией. Но сегодня возможен и более современный, щадящий способ борьбы с гнойными нарывами – с помощью лазера. Далее – об этих методах более подробно.
Вырезание фурункула проводят только после его полного созревания. Операция длится в среднем не более часа и состоит из нескольких этапов:
-
Обезболивание – используется местная анестезия, лекарство вводится под кожу с нескольких сторон чирья.
- После того, как анестетик подействует, хирург производит разрез верхушки гнойника.
- Затем полость чирья освобождается от гнойных масс, также врач должен полностью удалить некротический стержень.
- Ранка промывается перекисью водорода или другим антисептическим средством.
- В случае необходимости врач устанавливает дренаж, чтобы обеспечить отток оставшихся гнойных масс.
- На рану накладывают антибактериальное средство и закрывают стерильной повязкой, которую фиксируют пластырем.
В хирургии такие операции проводят амбулаторно, после чего пациента отпускают домой. Ему следует ежедневно посещать доктора для осмотра и перевязки. Часто дополнительно назначается курс антибиотиков. О лечении антибиотиками при фурункулах у нас есть отдельная статья.
Вариант госпитализации больного рассматривается в случае локализации чирьев на лице, чтобы предотвратить тяжелые поражения мозга (в частности, гнойный менингит), которые угрожают жизни пациента.
Сегодня в качестве достойной альтернативы хирургическому удалению чирея предлагается использование лазера. Эта методика более новая и прогрессивная, у нее масса преимуществ. А недостаток, пожалуй, только один – цена, которая доступна далеко не всем категориям пациентов.
Лазерное удаление в целом аналогично обычной операции, только вместо скальпеля кожу разрезают лазерным лучом . В чем плюсы этой технологии:
- процедура практически безболезненна, так что анестезия не требуется;
- поверхностный слой кожи и соседние мягкие ткани не повреждаются;
- во время процедуры не бывает кровотечений, так как не повреждаются кровеносные сосуды;
- отсутствует риск рецидивов инфекционного воспалительного процесса;
- регенерация тканей происходит быстро, ускоряя процесс заживления;
- в период после операции не требуются перевязки и дополнительная обработка ран;
- следы на коже в виде едва заметных рубцов быстро рассасываются без применения лекарственных препаратов.
О том, как женщинам избавиться от фурункула на половых губах мы рассказывали в данной публикации.
В следующем материале вы узнаете чем лечить простуду в носу — здесь.
Если операция по удалению фурункула проведена правильно, то заживать ранка будет в среднем от 10 дней до месяца. На процесс восстановления влияют и другие факторы – степень запущенности патологии, наличие осложнений, индивидуальная способность организма к регенерации.
Если ранка после удаления чирья долго не заживает, следует изменить схему лечения и подобрать подходящие препараты. В этом случае без антибиотиков не обойтись. Важно также регулярно обрабатывать рану антисептиками – хлоргексидином, перекисью водорода. После этого на полость накладывается слой мази.
Задача врача – выбрать нужный препарат из довольно широкого списка лекарств:
-
Левомеколь – комбинированное средство, останавливает воспаление, способствует регенерации тканей и укреплению иммунитета.
- Цинковая мазь – безопасное и эффективное средство широкого спектра действия – антисептического, противовоспалительного, ускоряющего регенерацию.
- Ихтиоловая мазь – имеет антисептическое, бактерицидное, обезболивающее действие, ускоряет процесс восстановления тканей.
- Солкосерил – обладает эффектом регенерации тканей и заживления ран, стимуляции обменных процессов, которые важны для восстановления кожи.
Лечить гнойник необходимо комплексно – с помощью антисептиков, антибиотиков, антибактериальных и заживляющих мазей, обезболивающих лекарств в случае необходимости. О применяемых мазях при фурункулах читайте по ссылке.
Также врач может назначить прием иммуностимуляторов для укрепления защитных сил организма. Ослабленный иммунитет может препятствовать процессу заживления и провоцировать развитие повторных фурункулов.
Также важно, чтобы в период послеоперационного восстановления в дырку (ранку) после гнойника не попадала вода. Иначе она будет долго подсыхать. Гигиена в это время особенно важна, как и соблюдение всех предписаний доктора.
Фурункул – не банальный прыщ, который довольно быстро проходит. С гнойными нарывами все намного сложнее – сам процесс созревания протекает дольше и болезненнее, удалять его труднее, и осложнения бывают более серьезными. Поэтому удалять чирей самостоятельно очень рискованно. Чтобы избежать возможных проблем, разумнее всего обратиться за квалифицированной медицинской помощью.
источник
Звоните и записывайтесь! Всегда будем рады помочь Вам!
Флегмона — гнойное воспаление подкожной клетчатки не отграниченное от окружающих тканей.
Причиной флегмоны может стать любая рана, фурункул, другие гнойные процессы мягких тканей.
На фото — флегмона нижней трети голени, развившаяся после укуса кошки.
Консультация хирурга на первичном приеме
* цена зависит от размера гнойника
После заполнения формы доктор Ельшанский Игорь Витальевич свяжется с Вами и подтвердит Вашу запись на прием.
— боль, отек, покраснение без четких границ, наличие инфильтрата (уплотнения) под кожей, повышение температуры тела. Из входных ворот инфекции (раны и т.п.) возможно выделение гноя.
— хирургическое — вскрытие гнойника, иссечение некротизированных тканей (см фото ниже).
На фото — флегмона вскрыта, в дне раны видно ахиллово сухожилие.
После вскрытия гнойника рана очищается, воспалительные явления стихают, начинаются процессы заживления раны.
На фото — рана очистилась, начинает заживать.
В комплексном лечении флегмоны также применяются антибиотики, иммунокорректоры, физиотерапия и др.
На фото ниже — флегмона левого предплечья, развившаяся из фурункула:
На фото ниже — та же флегмона вскрыта, рана очищается:
На фото ниже — та же рана, практически зажила.
На фото ниже — запущенная флегмона бедра. Давность заболевания — 2 недели.
Пациент отказался от госпитализации, поэтому лечение флегмоны пришлось проводить в условиях поликлиники. На фото ниже — та же флегмона через 7 дней после операции — рана очистилась, гранулирует.
После очищения раны наложены вторичные швы (фото ниже).
В отличие от флегмоны, абсцесс — отграниченное от других тканей скопление гноя. По сути абсцесс есть локализовавшаяся флегмона.
На фото — в верхне-наружном квадранте левой ягодичной области — болезненная припухлость с покраснением кожи. 10 дней назад в это место делали уколы — постинъекционный абсцесс левой ягодичной области.
На фото выше — на фоне имеющейся омозолелости возникли боли, покраснение кожи, отек, эпидермис частично отслоен гноем — подмозольный абсцесс.
Разновидность абсцесса — нагноившаяся атерома — видео операции по вскрытию гнойника:
На стадии формирования абсцесса еще есть возможность консервативного лечения (антибиотики, физиотерапия, полуспиртовые повязки), на фоне которого нередко наступает излечение. Если же полость с гноем сформировалась, единственный способ лечения — операция. Под наркозом или под местной анестезией гнойник вскрывают, вытекает гной, после чего производится максимально полное иссечение омертвевших тканей, промывание и дренирование раны. После операции необходимы перевязки (ежедневные или через день). Срок заживления раны — 10 — 20 дней (в зависимости от размеров, глубины и других факторов. При обширных флегмонах может потребоваться кожная пластика.


источник
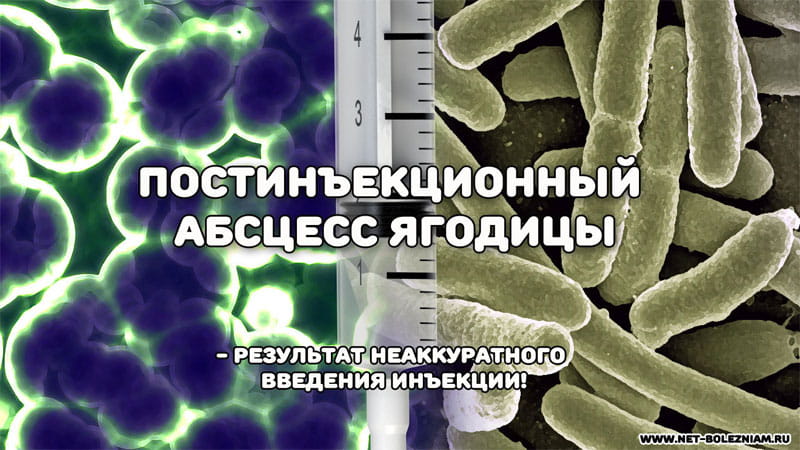
Постинъекционный абсцесс (гнойник) ягодицы — локализованное скопление гноя в этой области тела. Содержимое абсцесса является жидким гноем, возникающего в результате омертвения тканей тела.
Это расстройство — осложнение, появляющееся в результате неаккуратного введения инъекции в ягодицу. Чаще всего возбудителем данного вида абсцесса — стафилококк.
В этой статье описываются технические детали для операции по вскрытию постинъекционного абсцесса ягодицы.
Материал содержит указания по поводу:
- необходимых материалов и инструментов;
- хода операции.
Внимание! Этот материал представляет исключительно информативный характер и предназначен только врачам для лучшего понимания хода операции при этом расстройстве!
Внимание! В зависимости от комплектации больницы, познаний врача и состояния больного, ход этой операции может отличаться в практике от теоретической части. Эта статья не является инструкцией и представляется исключительно в информационных целях.
- шприцы —2—5 и 10 мл;
- 3 иглы для анестезии, одна из них длиной не менее 10 — 15 см;
- 0,25 % раствор новокаина не менее 250—500 мл;
- скальпель;
- ножницы Купера;
- 2 зажима Штилле;
- иглодержатель;
- режущая кругля игла;
- несколько нитей кетгута № 3—4;
- стерильные перчатки;
- раствор перекиси водорода;
- растворы антисептиков;
- спирт;
- йодонат;
- перевязочный материал;
- стерильное белье.
Перед операцией (за 30 мин) обязательно проведение премедикации.
Больной укладывается на здоровый бок. Промежность и половые органы защищаются от затекания гноя подкладной или полотенцем. Производится обработка операционного поля йодонатом. Перед выполнением обезболивания нужно наметить ватной кисточкой, смоченной бриллиантовым зеленым, линию предполагаемого разреза.
С помощью внутрикожной иглы вдали от зоны гиперемии начинают вводить раствор новокаина для образования «лимонной корочки», затем берут более длинную иглу и производят инъекции обезболивающего раствора в подкожную клетчатку и под инфильтрат. Обычно расходуется от 250 до 400 мл 0,25 % раствора новокаина.
Внимание! Основная ошибка при выполнении обезболивания — это анестезия только кожи без введения новокаина под инфильтрат и по бокам его.
Скальпелем производят вскрытие абсцесса на протяжении не менее 5 см. Потом, удалив гной, производят ревизию полости гнойника указательным пальцем, тупо, но без усилий разделяя перемычки и вскрывая имеющиеся карманы. Затем расширяют разрез в ту или иную сторону так, чтобы не было карманов.
Внимание! Нужно помнить, что, чем шире будет вскрыт гнойник, тем скорее наступит выздоровление. Постинъекционный абсцесс должен быть вскрыт так, чтобы разрез несколько заходил за границы инфильтрата.
Иногда одного разреза для полноценного дренирования полости абсцесса бывает недостаточно. Тогда над наиболее удаленным от основного разреза карманом производят дополнительный разрез — делают контрапертуру.
После вскрытия гнойника пальцем и салфетками, смоченными раствором перекиси водорода, удаляют гной и детрит, т. е. распавшиеся ткани. Останавливают имеющееся кровотечение, которое в большинстве случаев бывает незначительным. Венозное кровотечение останавливают прижатием марлевым шариком или тугой тампонадой полости гнойника. Тампоны при этом вводят в рану вертикально. Иногда из кожи или подкожной клетчатки может возникнуть артериальное кровотечение — его останавливают прошиванием кетгутом. Тампоны вводят обычно с гипертоническим раствором или сухие. Накладывается асептическая повязка.
Больной после операции вскрытия абсцесса подлежит наблюдению врача. Это необходимо потому, что в первые 12 ч после операции может внезапно возникнуть кровотечение из раны, которое изредка бывает весьма обильным. При возникновении кровотечения нужно выполнить ревизию раны. Для этого больному внутривенно проводят премедикацию:
- 1 мл 1—2 % раствора промедола или 5 мл баралгина;
- 2 мл 1 % раствора димедрола и 0,5 мл 0,1 % раствора атропина сульфата.
Лекарственные средства разводят в 20 мл изотонического раствора натрия хлорида и медленно вводят внутри венно. Через 2—3 мин можно приступать к ревизии раны.
Для ревизии раны могут потребоваться:
- пластинчатые крючки;
- кровоостанавливающие зажимы;
- иглодержатель;
- режущая игла;
- шовные материалы.
При ревизии осторожно удаляют тампоны из раны; первыми вынимают те из них, которые меньше всего промокли кровью. После удаления всех тампонов внимательно, помогая себе пластинчатыми крючками, осматривают рану. Выявив место кровотечения, его останавливают наложением зажима и прошиванием кетгутом кровоточащего сосуда. Ревизию заканчивают новой тампонадой.
Первая перевязка после вскрытия постинъекционного абсцесса ягодицы производится в первый день после операции. При этом обычно меняют лишь верхний промокший кровью слой повязки. На 2-й день с предварительной премедикацией (внутримышечной) производят смену тампонов с повторной санацией раны растворами перекиси водорода. На этой перевязке можно ввести в рану протеолитические ферменты с антибиотиками. В дальнейшем лечение обычное.
Материалы и инструменты те же, что при операции по поводу карбункула. Премедикация также обязательна. Ход…
Материалы и инструменты те же, что и при операции вскрытия абсцедирующего фурункула. К ним нужно…
Материалы и инструменты: шприц 2—5 мл, 2 иглы, раствор новокаина, 2 стаканчика для растворов, растворы…
Материалы и инструменты: шприцы —5 и 10 мл, 2 иглы для анестезии, одна из них…
Консервативное лечение артроза коленного сустава: медикаменты, ЛФК, диета, физиотерапия, массаж, народные средства. Особенности операции эндопротезирования.
Материалы и инструменты. Для операции по поводу гнойников пальцев стопы и кисти нужно приготовить скальпель,…
источник
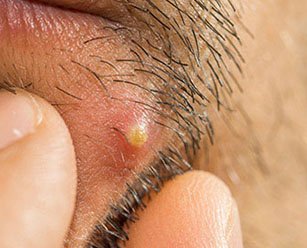
Попытки терапии абсцесса кожи на своих начальных стадиях могут быть произведены в домашних условиях. Но это возможно в том случае, если гнойная полость расположена не на лице или шее. При такой локализации, а также при нарушении общего состояния человека или наличии таких заболеваний, как сахарный диабет или различные виды иммунодефицитов, лечение проводится в хирургическом стационаре.
Чтобы представить себе процессы, которые приводят к заболеванию, рассмотрим строение кожи.
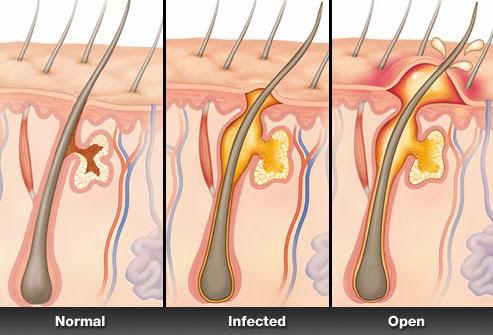
Покровная ткань человека – двухслойный орган. Сверху расположен эпидермис – ряд клеток, которые защищают от микробов, термических и химических повреждений. Нижний пласт – дерма.
В нижнем слое дермы, на границе кожи и подкожной клетчатки, лежат волосяные фолликулы, образованные соединительной тканью и кровеносными капиллярами. Они дают начало волосяным корням, которые проходят через дерму и эпидермис, выступая наружу в виде волосяных стержней. В месте, где корень переходит в стержень, в область между наружной и средней волосяными оболочками впадает 2-3 сальные железы. Рядом с местом выхода волоса на поверхность открывается устье потовой железы. Вся эта железистая ткань работает над образованием на поверхности кожи защитной пленки.
В свете этих знаний, абсцесс кожи – что это? Это гнойное воспаление, развивающееся сразу в большом объеме тканей, которое затрагивает и фолликул, и сальные железы, и близлежащую потовую железу. Подобный процесс развивается поэтапно:
p, blockquote 7,0,0,0,0 —>
- В места, где нарушена целостность кожи, попадает бактериальная флора. Вокруг этого места формируется очаг воспаления, сопровождающийся отеком и покраснением, в результате вокруг фолликула возникает возвышенность.
- В инфицированную область увеличивается приток лимфы и тканевой жидкости. Эти жидкости пытаются очистить очаг от инфекции.
- Активируется иммунная система, которая старается одновременно и убить бактерии, и отграничить очаг воспаления от здоровых тканей. В результате образуется гной – смесь лейкоцитов и других иммунных клеток, погибших бактерий, белков.
- Увеличиваясь в объеме, это содержимое повышает внутритканевое давление, и, когда оно достигает критической величины, гнойник прорывается. На этой стадии могут развиваться осложнения, связанные с попаданием чужеродных белков и инфекции в кровь.
- После вскрытия абсцесса остается кратер, который постепенно затягивается. Если гнойное воспаление проникло в слои, лежащие ниже кожи, в результате заживления образуется шрам.
Абсцесс кожи развивается в результате попадания в кожные ткани патогенных микроорганизмов. Происходит это вследствие травмы, трения или сильного загрязнения кожи. Особенно часто такая ситуация у мужчин происходит при бритье лица, подмышечных областей. У женщин причиной заноса в кожу инфекции является также бритье ног, а также удаление волос или частое трение при совершении гигиенических мероприятий в области гениталий. Вызывать патологию могут нагноившиеся гематомы, кисты. Часто кожные абсцессы появляются на месте выполненных не по правилам внутрикожных (реже), подкожных (чаще) инъекций.
Увеличивают вероятность проникновения инфекции в кожу местные и системные факторы. К местным относятся:
p, blockquote 10,0,0,0,0 —>
- повышенное потоотделение (гипергидроз);
- гиперактивность сальных желез (это характерно для состояний, сопровождающихся повышением содержания мужских половых гормонов в крови);
- врастание волос;
- попадание под кожу инородного предмета.
Системные факторы риска – в основном те, которые вызывают снижение иммунитета:
p, blockquote 11,0,0,0,0 —>
- длительное лечение стероидными гормонами (дексаметазоном, преднизолоном, например, при красной волчанке или ревматоидном артрите);
- сахарный диабет;
- после химиотерапии;
- на фоне проведений сеансов гемодиализа при хронической почечной недостаточности;
- при ВИЧ-инфекции;
- несбалансированное питание;
- переохлаждение;
- болезнь Крона и неспецифический язвенный колит.
Той инфекцией, которая является действительной причиной кожного абсцесса, является та флора, которая находится в воздухе, на коже человека, в секрете потовых или сальных желез, выделениях влагалища или оставшихся на коже частичках физиологических отправлений. Чаще всего это – золотистый стафилококк. Он является самым опасным микробом: склонен быстро распространяться в кровь, а из нее – во внутренние органы, вызывая появление в них абсцессов. Также абсцесс может вызывать:
p, blockquote 12,0,0,0,0 —>
- стрептококк;
- семейство протеев;
- кишечная палочка;
- чаще всего – сочетание стафилококковой, стрептококковой флоры и кишечной палочки.
В своем развитии заболевание проходит несколько стадий, которые отличаются по своим внешним проявлениям.
На первой стадии в месте травмы, укола или бывшей гематомы появляется покраснение, плотное и болезненное. Вначале оно маленькое, но постепенно увеличивается в размерах, достигая даже 3 см. В средине данного инфильтрата (уплотнения) всегда находится волос.
Через 3-4 дня центр уплотнения размягчается и на его месте появляется желтый или белый гнойничок, покраснение вокруг которого уже не распространяется, но все также горячо на ощупь и болезненно. На этой стадии может происходить ухудшение состояния: повышаться температура (иногда – до 40°C), снижаться аппетит, появляться слабость.
Чаще всего абсцесс самопроизвольно вскрывается, из него выделяются гнойные массы. Это сопровождается улучшением состояния как тканей в месте образования (они теряют болезненность), так и снижением температуры, исчезновением симптомов интоксикации. Если на этой стадии развились осложнения, то даже после самопроизвольного вскрытия гнойной полости улучшения не наступает.
Когда произошло отторжение гноя, оставшаяся на этом месте рана заживает. Если воспаление затронуло только кожные слои, после заживления остается небольшое светлое или темное пятно, которое вскоре исчезает. В случае разрушения более глубоких слоев, или если абсцесс был расположен на месте над костью, вследствие заживления остается рубец.
Абсцесс кожи лица возникает очень часто. Это – наиболее частая локализация гнойника, так как кожа лица наиболее богата сальными железами. Чаще всего абсцессы появляются на губе, носу, в области слухового прохода. Расположенные в области носогубного треугольника, они опасны распространением инфекции в полость черепа. Как и абсцесс кожи головы, так и его лицевая локализация часто сопровождается появлением головной боли, повышением температуры, общим недомоганием. Здесь подобные симптомы, в отличие от абсцессов другой локализации, не всегда означают развитие осложнений, но все же требуют проведения осмотра.
Местные симптомы абсцесса кожи на ноге соответствуют описанным выше. В дополнение к ним, часто развивается воспаление лимфоузлов и лимфатических сосудов, по которым от очага инфекции оттекает лимфа.
То, что обнаруженное человеком образование на коже – это кожный абсцесс, хирург, терапевт или дерматолог могут сказать уже при первичном осмотре. Но для назначения правильного лечения врачу нужно будет вскрыть образование и произвести посев его содержимого на различные питательные среды с целью определения возбудителя и его чувствительности к антибиотикам. Просто выполнить пункцию (прокол) гнойника с целью посева нецелесообразно – так можно разнести инфекцию в нижележащие ткани.
При общем нарушении состояния: повышении температуры, появлении кашля, снижении аппетита или уменьшении количества мочи проводится диагностика (ультразвуковая, рентгенологическая и лабораторная) состояния почек, печени, легких.
Зачастую лечение абсцесса кожи возможно в домашних условиях. Для этого рекомендуется вначале провести пробу с препаратом «Димексид», разведя его в четыре раза с кипяченой водой и нанеся на кожу внутренней стороны предплечья. Если через 15 минут там нет видимого покраснения, волдыря или зуда, этот препарат можно использовать для лечения гнойного процесса. Для этого:
p, blockquote 26,0,0,0,0 —>
- Разведите «Димексид» («Диметилсульфоксид») в 3-4 раза кипяченой водой.
- Намочите раствором (он будет горячим) стерильную марлю.
- Приложите марлю к гнойнику, сверху накройте полиэтиленом.
- Зафиксируйте компресс бинтом или марлевой повязкой.
Для улучшения эффекта, и при отсутствии аллергии на антибиотики, можно присыпать марлю «Пенициллином», «Цефтриаксоном», «Гентамицином» или «Ампициллином» до того, как наложить целлофан.
Можно проделать подобные же манипуляции с:
а) солевым раствором: 1 ч.л. соли на стакан кипяченой воды;
в) свежим тертым сырым картофелем;
г) натертым хозяйственным мылом, которое смешивается с 2 частями теплого молока, кипятится в течение 1,5 часов на маленьком огне до консистенции сметаны. После охлаждения его можно применять.
Подобные компрессы, кроме того, что с печеной кожурой лука, используются в течение целого дня, со сменой состава на новый каждые 3-4 часа. Лук прикладывается на 1 час 3 раза в сутки.
Внимание! Компрессы не должны быть теплыми!
Лечение абсцесса кожи врачом-хирургом проводится в случаях, если:
p, blockquote 36,0,0,0,0 —>
- кожный абсцесс появился у больного сахарным диабетом;
- гнойник появился на лице, особенно в области носогубного треугольника;
- фурункул не проходит в течение 3 суток или появилась тенденция к его увеличению;
- повысилась температура тела;
- гнойник не вскрывается;
- появились новые кожные абсцессы;
- локализация гнойника – на позвоночнике, в области ягодиц или вокруг ануса.
В этих ситуациях врач прибегает к вскрытию абсцесса скальпелем, под местной анестезией. Полость абсцесса промывается от гноя антисептиками, но потом не ушивается для профилактики повторного нагноения, а туда вводится кусочек стерильной перчатки, по которой гной будет выходить наружу. После такой небольшой операции назначаются антибиотики в таблетках.
p, blockquote 37,0,0,0,0 —> p, blockquote 38,0,0,0,1 —>
источник
Абсцессом или нарывом называют место скопление гноя, которое может появиться из-за хронической или острой инфекции. Абсцесс развивается, если происходит воспаление кожного покрова или клетчатки после того, как туда попадают бактерии, микробы и микроорганизмы через повреждения на коже.
При нарыве ткани, соседствующие с очагом воспаления, создают защитный барьер в виде стенки-мембраны, который ограничивает проникновение гноя за его пределы. В медицине различают несколько видов этих опасных нарывов:
- Легочный.
- Абсцесс мозга.
- Паратонзилярный.
- Спинальный, эпидуральный.
- Поддиафрагмальный.
- Абсцесс мягких тканей.
- Постинъекционнный.
- Бецольдо.
Также их классифицируют по продолжительности: острый и хронический. Любой из них доставляет сильный дискомфорт и сопровождается болевыми ощущениями. Нарыв может возникать самостоятельно, либо после травм, таких болезней, как ангина или пневмония. Данное заболевание не подлежит самостоятельному лечению, помощь специалиста необходима в обязательном порядке.
Абсцесс может случиться не только на кожных покровах человека, но и на его внутренних органах и тканях.
Первым признаком заболевания является покраснение, припухлость и образование твердого узла, через несколько дней появляется гнойное образование в этой области.
Течение болезни сходно с симптомами любого гнойного воспаления. При данной болезни наблюдается общая слабость, болезненность в области образования гноя, повышение температуры тела, головная боль, нарушение функционирования той частью тела, где он развивается.
При окончательной фазе заболевания может произойти разрыв кожного покрова, что приведет к естественному выходу гноя. При наружной форме заболевания после выхода гноя нарыв теряет свою форму и объемы при полном очищении. Далее происходит формирование рубца.

Если абсцессы кожного покрова легко подлежат диагностированию, то выявить глубокие внутренние формы заболевания сложнее. Для этого необходим анализ крови, в котором увеличенное количество лейкоцитов укажет на воспалительный процесс. В некоторых случаях специалист назначит УЗИ или рентген, пункцию.
Случаи осложнений в ходе лечения абсцессов довольно редки, при своевременной хирургической помощи минимальны. Процесс абсцедирования может произойти при запущенных абсцессах, тогда возможно прогрессирование гнойного воспаления, увеличение зоны поражения, переход его в хроническую форму и на другие органы и ткани организма человека.
Другими осложнениями могут быть нарушение функционирования жизненно важных органов, попадание бактерий в кровь, аррозивные кровотечения, истощение организма из-за распада тканей.
Абсцесс причислен к хирургическим заболеваниям, поэтому не следует пытаться вылечить его самостоятельно в домашних условиях, нужно обратиться к специалисту.
Одной из причин возникновения абсцесса может служить бактериальная инфекция, обычно стафилококк. Этот вид патогенных микроорганизмов способствует ослаблению иммунитета организма, который помогает бороться с заболеванием. Попасть под кожу бактерия может при мелких царапинах и ссадинах.
Другой причиной абсцесса может быть какая-либо медицинская манипуляция, связанная с инъекциями, сделанная в медицинском учреждении без соблюдения правил асептики. Или распространение другого воспалительного гнойного процесса, например фурункула, на соседние ткани и органы, то есть абсцедирование главного очага.

От осложнений после проведения операции никто не застрахован. Развитие абсцесса может произойти практически после любого вида хирургического вмешательства, даже прием антибиотиков не всегда способен остановить воспалительный процесс.
Наиболее распространенными причинами абсцесса послеоперационного рубца могут быть следующие:
- в рану могла попасть инфекция;
- в ходе операции была повреждена подкожная жировая клетчатка, что спровоцировало гематому;
- высокая тканевая реактивность у шовного материала;
- неправильный послеоперационный дренаж.
Также спровоцировать абсцесс в данном случае могут ослабленный иммунитет, хронические болезни и инфекции, аллергия.
Проявляется заболевание не сразу после проведения операции, а через неделю и более, иногда сроки сокращаются. Основными признаками абсцесса послеоперационного рубца служат: повышенная температура тела, которую невозможно сбить жаропонижающими, покраснение и припухлость в области шва, боль при надавливании.
Диагностировать абсцесс в данном случае несложно, специалист спрашивает о симптомах, осматривает и производит пальпацию больного места. В некоторых случаях делается УЗИ и производится биопсия для того, чтобы составить наиболее эффективную схему лечения.
При данном заболевании в качестве лечения обычно назначается курс приема антибиотиков, искусственное снижение температуры тела, постельный режим, физиотерапия, симптоматическая терапия. В том случае, если лечение неэффективно, то шов снова вскрывается, вычищается и зашивается.
Диагностировав заболевание, специалист независимо от места образования нарыва вскрывает его и очищает от гноя. Часто абсцесс требует серьезного хирургического вмешательства, поэтому пациента госпитализируют. Лечение может быть оказано амбулаторно только в случае небольшого наружного воспаления.
При абсцессах внутренних органов, например печени или легких хирургом проводится пункция с целью удаления гноя и последующим введением в освободившуюся полость антибиотиков.
При хроническом течение болезни специалистом-хирургом может быть предложено удаление части органа, подверженного абсцессу.
После того, как гной из раны удаляют, пациенту оказывают такое же лечение, как и при обычных гнойных ранах. Больной должен полноценно питаться, много отдыхать и принимать назначенные врачом препараты. Особая терапия может потребоваться людям, страдающим сахарным диабетом.
Профилактика заболевания заключается в асептической обработке медицинских инструментов, прежде чем приступить к работе с ними, в своевременном обращении заболевшего человека к специалисту, в соблюдении больным схемы и правил назначенной терапии, в хирургическом вмешательстве произведенным вовремя, в правильной обработке ран, ссадин и царапин.
источник
В статье подробно описано, как отличить абсцесс от опухоли. Мы рассмотрим причины возникновения инфекции. Узнаем, какие осложнения могут возникнуть. В результате, вы познакомитесь с препаратами, позволяющими быстро и эффективно справляться с заболеванием. А также узнаете, какие методы для борьбы с заболеванием есть в народной медицине.
Абсцесс — это защитная реакция организма от инфекции. Наш иммунитет создает капсулу, которая заключает гнойное воспаление в одном месте и не даёт ей возможности распространяться дальше на здоровые участки кожи.
К причинам возникновения можно отнести:
- Нарушение целостности кожи (порезы, расчёсы, открытые переломы, ожоги).
- Ранее перенесённые инфекции (воспаление лёгких, туберкулёз).
- Нестерильные медицинские инструменты.
- Некачественная инъекция (укол).
- Хронические заболевания (дерматит, экзема, фарингит).
- Сахарный диабет.
Стоит отметить, что абсцесс — это сложное инфекционное заболевание. Протекает в острой форме, с сильной болью и повышенной температурой. Оно может возникнуть в любом месте на теле человека. Но особенно опасны гнойные воспаления на лице, голове.
Инфекцию можно узнать по характерным внешним симптомам:
- Покраснение поражённого участка.
- Повышение температуры до 39 — 40°С.
- Опухоль.
- Общая слабость.
- Боль на воспаленном участке.
- Снижение аппетита.
Заболевание доставляет больному дискомфорт, острую боль. Поэтому требуется немедленная медицинская помощь.
Медики выделяют несколько видов гнойного воспаления (абсцесса).В зависимости от места локализации различают:
- Инфекцию мягких тканей. Характеризуется отёком, гнойным воспалением и болезненностью течения.
- Паратонзиллярный (около миндальный) вид. Это воспаление клетчатки, которая окружает нёбные миндалины.
- Лёгочный. Неспецифическое воспаление лёгких.
- Постинъекционный. Ограниченное воспаление мягких тканей после уколов.
- Инфекция головного мозга. Скопление гнойной жидкости в черепе, из-за развития инфекции (стафилококк, стрептококк, токсоплазма, кишечная палочка, анаэробная бактерия).
Где бы ни образовался абсцесс, он требует немедленного лечения и хирургического вмешательства.
Диагностировать заболевание не составит большого труда, так как его проявления хорошо видны внешне.
По внешним признакам можно определить стадию развития инфекции:
- Формирование (начальная стадия). Кожа отекает, краснеет, и болит при прикосновении.
- Вторая стадия. Образование начинает желтеть, и становится мягким на ощупь. Появляется боль и повышается температура тела.
Как правило, при абсцессе у больного увеличиваются лимфоузлы, но они безболезненные при прикосновении.
Для подтверждения диагноза рекомендуют сдать следующие анализы:
- Общий анализ крови — при абсцессе показывает неспецифические признаки воспаления (стафилококки и стрептококки в больших количествах).
- Бакпосев — берётся гной на анализ.
Важно! При первых признаках абсцесса (покраснение, боль, повышение температуры) не занимайтесь самолечением. Вскрывать самостоятельно воспалённый участок запрещено. Это чревато непредвиденными последствиями (заражением крови, гнойным расплавлением стенок кровеносного сосуда), вплоть до летального исхода.
Независимо от места образования инфекции производится вскрытие пораженной области. Процедура проводится амбулаторно (когда вы периодически приходите в больницу на лечение и процедуры).
В тяжёлых случаях (абсцессах внутренних органов, головы, лица) больного госпитализируют в стационар.
Хирург очищает вскрытое место от гноя, и обрабатывает рану антисептиком (спиртом 70%).
Если абсцесс затрагивает внутренние органы, например, печень, лёгкие, то проводится пункция. Из органа выкачивается гной, и вводятся антибиотики (“Цефазолин”, “Гентамицин”, “Канамицин”).
Полезно знать! Крайней стадией хирургического вмешательства при хронических абсцессах является удаление органа вместе с нарывом.
После того, как нарыв вскрыт, и очищен от гноя назначается медикаментозное лечение, усиленное питание, переливание крови (при необходимости).
Для лечения и скорейшего заживления раны используйте эффективные средства пероральные препараты или уколы, мази. Рану предварительно обрабатывайте, накладывайте мазь и делайте укол.
Лечение антибиотиками позволяет убить вредные (патогенные) микроорганизмы и способствует быстрому восстановлению организма.
Активно борется со стафилококками и стрептококками. Быстро уничтожает их. Антибиотик 1 поколения. Цена в аптеке — 1,0 гр. флакон 15 рублей.
Результат: Убивает бактерии стафилококка и стрептококка, ускоряет процесс заживления.
Антибактериальный препарат, активен в отношении грамположительных и грамотрицательных микроорганизмов. Цена от 20 рублей.
Результат: Убивает бактерии, стойкие к пенициллину (стафилококк, стрептококк, энтерококк). Способствует скорейшему заживлению раны.
Биостатический антибиотик тетрациклиновой группы. Обладает широким спектром действия, борется с грамположительными и грамотрицательными бактериями (стафилококками, стрептококками). Цена в аптеке от 25 рублей.
Как использовать: После предварительной обработки раны (спиртом 70%), нанесите мазь на марлевую повязку и приложите к больному месту. Меняйте повязку каждые 12 часов. Курс лечения составляет 3 недели.
Результат: Ускоряет процесс регенерации (заживления), убивает болезнетворные микроорганизмы. После первого нанесения вы почувствуете облегчение (боль прекратится). Рана постепенно будет затягиваться, и кожа будет восстанавливаться.
Посмотрев видео с Еленой Малышевой, вы узнаете что нужно знать об антибиотиках, если вам пришлось их принимать. И с чем их нельзя совмещать.
Мы подготовили список недорогих, эффективных мазей, которые способствуют быстрой регенерации (заживление, восстановление) кожи после абсцесса.
Обладает обезболивающим, ранозаживляющим средством. Не является антибиотиком. Цена в аптеке от 180 рублей.
Как использовать: На поврежденную поверхность положите марлевую повязку, пропитанную мазью. Перевяжите. Меняйте повязку один раз в день. Процедуру проделывайте до полного выздоровления. Препарат не имеет противопоказаний и побочных эффектов.
Результат: Снимает отёчность и зуд, предотвращает инфицирование, ускоряет процесс заживления и регенерации (восстановления) кожи.
Противовоспалительная и обезболивающая мазь. Не имеет побочных действий. Цена в аптечных сетях — от 65 рублей.
Как использовать: Нанесите мазь на марлевую повязку, и приложите к больному участку. Меняйте повязку 3 раза в день. Курс лечения 14 дней.
Результат: Снимает воспаление и успокаивает рану. Способствует скорейшему восстановлению и заживлению.
С помощью растворов можно обрабатывать рану после абсцесса. Средства способны снять воспаление и обезболить рану.
Оказывает противовоспалительное и анальгетическое действие. Хорошо обрабатывает рану. Цена в аптечных сетях — 39 рублей.
Как использовать: Обрабатывайте рану 2 — 3 раза в день перед нанесением мази.
Результат: Позволяет снять боль и воспаление, защищает рану от проникновения микроорганизмов (стафилококков, стрептококков). Усиливает восприимчивость кожи к другим лекарственным препаратам.
Мощный антисептик, который быстро убивает стрептококки и стафилококки. Цена в аптеке — от 40 рублей.
Интересно знать! В Советской медицине препарат пользовался большим успехом. Его применяли во всех стационарах гнойной хирургии. Врачи объясняли успех препарата “Диоксидин” высокой эффективность в борьбе с различными микроорганизмами (грамположительными и грамотрицательными).
Как использовать: Обрабатывайте рану 2 — 3 раза в день. Дайте впитаться раствору, затем нанесите антибактериальную мазь (“Тетрациклин”).
Результат: Быстро уничтожает бактерии, оказывает антибактериальное, противовоспалительное действие. Способствует скорейшему заживлению.
В домашних условиях можно бороться с заболеванием (с абсцессом). Народные методы лечения, используемые в комплексе с медицинскими, позволяют быстрее заживать ранам после вскрытия.
Мы подобрали для вас наиболее эффективные народные способы лечения гнойного воспаления.
Физиотерапевтический препарат. Для обработки раны используйте 0,9% раствора, который можно приготовить дома.
Ингредиенты:
- Соль поваренная среднего помола — 9 гр.
- Вода тёплая — 1 литр.
Как приготовить: Насыпьте соль в тёплую воду, перемешайте до полного растворения кристаллов. Должна получиться солоноватая жидкость мутного цвета.
Как использовать: Обрабатывайте раствором больной участок 2 — 3 раза в день перед нанесением мазей. Используйте до полного выздоровления и заживления раны.
Результат: Втягивает в себя гнойные жидкости, а также вытягивает болезнетворные микробы (стафилококки, стрептококки). Способствует скорейшему заживлению раны.
Бактерицидное растение, которое способно уничтожить возбудителя заболевания (золотистый стафилококк). Чтобы достичь максимального эффекта используйте растение правильно.
Как использовать: Промойте лист алоэ, разрежьте его пополам (вдоль листа). Приложите к больному участку. Зафиксируйте пластырем. Чтобы усилить антибактериальный эффект можно на разрезанный лист капнуть каплю йода. Лист меняйте каждые 2 — 3 часа. Используйте до полного заживления.
Результат: Уничтожает бактерии, вытягивает гной из раны. Ускоряет процесс регенерации (заживления) кожи.
Один из мощных природных антибиотиков. Его используют для лечения гнойных ран. Настойкой хрена обрабатывайте гнойные раны, делайте растворы для промывания.
Ингредиенты:
- Измельчённый корень хрена — 1 ст. ложка.
- Вода — 200 мл.
Как приготовить: Залейте корень горячей кипяченной водой. Настаивайте в термосе не более одного часа.
Как использовать: Обрабатывайте рану 3 раза в течение дня. Процедуру проделывайте 14 дней, пока рана полностью не заживёт.
Результат: Способствует скорейшему заживлению инфицированного участка, убивает болезнетворные микробы (стафилококк, стрептококк).
Какие осложнения вызывает абсцесс?
Несвоевременное лечение может привести к таким осложнениям, как лимфадениты (воспалительное поражение лимфоузлов), заражение крови, метастатические абсцессы (чаще возникают в глазу).
Можно ли лечить абсцесс без хирургического вмешательства?
Нет, абсцесс относится к гнойным инфекционным заболеваниям. Поэтому хирургическое вскрытие необходимо.
Что делать при повторном абсцессе?
Пройдите полное обследование, сдайте общий анализ крови, при необходимости бакпосев (гной в лабораторию). Ложитесь в стационар для повторного хирургического вмешательства.
Как отличить абсцесс от опухоли?
По внешним признакам абсцесс напоминает опухоль, он и может развиться из опухоли. Но его содержимое гнойное. Заболевания сопровождается болью, повышением температуры, общим ухудшением состояния.
Почему возникает гнойная инфекция?
Снижение иммунитета, возникновение травм, порезов, ожогов, нестерильные медицинские инструменты, некачественная инъекция (укол) являются причиной возникновения абсцесса. В места скопления патогенных (болезнетворных) микроорганизмов устремляются лейкоциты. Выполнив защитные функции, они погибают, образуя гнойную капсулу вокруг вредных бактерий.
источник
 О том, как лечить чирей на глазу читайте в нашей статье.
О том, как лечить чирей на глазу читайте в нашей статье. резкое ослабление иммунитета , когда у организма просто нет сил противостоять негативному воздействию извне. Снижение защитных сил может быть вызвано хроническими болезнями или сильным переутомлением;
резкое ослабление иммунитета , когда у организма просто нет сил противостоять негативному воздействию извне. Снижение защитных сил может быть вызвано хроническими болезнями или сильным переутомлением; Обезболивание – используется местная анестезия, лекарство вводится под кожу с нескольких сторон чирья.
Обезболивание – используется местная анестезия, лекарство вводится под кожу с нескольких сторон чирья. О том, как женщинам избавиться от фурункула на половых губах мы рассказывали в данной публикации.
О том, как женщинам избавиться от фурункула на половых губах мы рассказывали в данной публикации. Левомеколь – комбинированное средство, останавливает воспаление, способствует регенерации тканей и укреплению иммунитета.
Левомеколь – комбинированное средство, останавливает воспаление, способствует регенерации тканей и укреплению иммунитета.