Абсцесс (мягкой ткани или органа) – это полость, отделенная капсулой, содержимое которой – гной. При накоплении большого объема экссудата капсула может разорваться, что последует за собой выход гноя наружу. Это становится причиной развития воспалительного процесса, который может вызвать сепсис, гнойное расплавление кровеносного сосуда и другие, не менее опасные последствия. Именно поэтому необходимо знать, как лечить абсцесс на ранней стадии.
Не стоит полагаться на самолечение. Любое заболевание, в том числе и дерматологическое, требует своевременной помощи. Начав терапию на начальном этапе развития абсцесса, можно не допустить его прорыв, а также исключить опасные последствия.
На ранней стадии применяют лечение холодом (компрессами), что способствует рассасыванию гнойной массы. При неэффективности такового и отсутствии негативных изменений (например, увеличения полости или выраженного нагноения) используют тепловые компрессы (грелка и др.).
Кроме того, врач назначает прием антибактериальных препаратов, ведь в большинстве случаев абсцессы и нарывы вызваны бактериальной инфекцией. Это может быть системная или местная терапия. При сформированном абсцессе и обширном поражении кожного покрова требуется вскрытие и дренирование полости.
В лечении гнойников используют антибактериальные препараты в форме таблеток, мазей или же в виде уколов в пораженную область. Перед назначением препарата делают посев гнойной массы, что помогает выявить тип патогенного микроорганизма и его чувствительность к препаратам.
В большинстве случаев используют пенициллины. Это может быть Цефалексин, Амоксициллин, которые назначают в суточной дозировке 250–500 мг четырежды в сутки. Примерная продолжительность терапии – 10 дней.
При наличии аллергической реакции к пенициллинам назначают прием макролидов: Эритромицина, Кларитромицина или другого препарата в суточной дозировке 250–500 мг дважды в сутки на протяжении 10 дней.
Интересно! Местная терапия антибиотиками более длительная. Несмотря на это, такое лечение имеет один большой плюс: мазь не всасывается в общий кровоток и действует строго в зоне с воспалительным процессом.
При сопутствующем развитии сахарного диабета, кроме антибиотикотерапии, потребуется прием средств, корректирующих обменные процессы в организме.
В лечении нарывов можно задействовать местные препараты. Например, если абсцесс образовался у ребенка, эффективным лечебным средством будет мазь Бепантен, которая быстро справляется с воспалительным процессом, ускоряет заживление раны.
Для взрослого отлично подойдут такие мази, как Левомеколь, Вишневского, Ихтиоловая. Первая (Левомеколь) обладает мощным противовоспалительным действием, а также антисептическим. Преимущество лекарства – устранение и симптомов абсцесса, и его причины. Побочных эффектов у мази мало.
Мазь Вишневского используют в терапии абсцессов, а также карбункулов и фурункулов, трофических и варикозных язв. Единственное противопоказание – гиперчувствительность к компонентам лекарственного средства. Иные противопоказания отсутствуют, так же, как и побочные эффекты от применения.
Мазь Тридерм – отличное средство в борьбе с патологией грибкового происхождения
В случае присоединения грибковой инфекции назначают использование мазей с противогрибковым эффектом. Это может быть Тридерм, Микозолон и др.
В домашних условиях необходимо придерживаться правильного питания. При развитии любого гнойного процесса в организме, включая гнойники, нарывы и абсцессы, в рацион необходимо включить ту пищу, которая способствует очищению печени и желчного пузыря, лимфы и крови. Так, полезно употребление:
- овощей (свеклы, моркови, бобовых, кукурузы, капусты);
- фруктов (граната, цитрусовых, бананов, винограда, клюквы, авокадо);
- зелени (лука, укропа, петрушки, сельдерея);
- растительных масел;
- нежирного мяса и рыбы;
- печени;
- сухофруктов;
- каши: гречневой, риса, пшена, пшеничной;
- орехов;
- зеленого чая, компота, воды;
- молочной продукции;
- яиц в любом виде, не включая те, которые приготовлены в жареном виде;
- отрубного хлеба.
К запрещенным продуктам относятся:
Важно! При абсцессе внутреннего органа, в частности, расположенного в ЖКТ, исключают из рациона капусту, маринад, соленья, сдобу, жареное и жирное, соусы, острые приправы.
Вылечить абсцесс мягких тканей можно и с помощью народной медицины, но только если патология протекает на начальном этапе. Эффективным будет алоэ – растение, которое используют для проведения компрессов и примочек на пораженную область. В соке алоэ смачивают марлевый отрезок, прикладывают к абсцессу и выдерживают на протяжении суток, после заменяя на новый.
Можно использовать ржаной хлеб, который предварительно распаривают и прикладывают к нарыву. Сверху компресс закрепляют капустным листом и забинтовывают. Выдержать на протяжении суток, после заменив компресс на новый.
Эффективен и репчатый лук, компресс из которого помогает ускорить созревание абсцесса и его прорыв наружу. Свежую луковицу перетирают на терке, кашицу выкладывают на марлевый отрезок, после – на нарыв, выдерживая на протяжении 5 часов. Луковицу можно сварить в молоке, после приложить к ране и забинтовать.
Избавиться от абсцесса можно с помощью мази из меда
Целебными свойствами обладает мазь из прополиса. Приготавливают ее так: растопить животный жир (100 г), добавить измельченный прополис (10 г), потомить еще на протяжении 7 минут. Далее снять с огня, остудить и процедить через марлевый фильтр. Готовое средство использовать в качестве компресса, выдерживая на протяжении 2 часов. Процедуру проводить трижды в день.
Еще один полезный продукт пчеловодства – мед. Из него приготавливают мазь: в одинаковом объеме смешивают с мазью Вишневского и спиртом, чтобы получилась однородная консистенция. Готовое средство выкладывают на марлю, после – на абсцесс, выдерживая до утра. Процедура проводится на ночь.
Если на начальном этапе развития абсцесса еще можно ограничиться консервативными методиками, то лечение сформировавшегося абсцесса не обходится без оперативного вмешательства. Такое терапевтическое мероприятие проводит хирург в операционном кабинете.
Больного могут госпитализировать на неопределенное время в стационарные условия в случае осложненного абсцесса, при рецидиве патологии после проведения операции, при наличии фонового заболевания тяжелой степени, высоком риске возникновения осложнений. Кроме того, человека госпитализируют, если абсцесс располагается возле крупного сосуда или нервного ствола.
Важно! Сколько необходимо лечить абсцесс, зависит от степени тяжести его развития.
Абсцесс можно устранить открытым или закрытым способом. Закрытая операция заключается в проведении небольшого разреза, через который удаляют содержимое новообразования и вставляют специальную трубку для дренирования. После полость промывают с помощью дезинфицирующего препарата и накладывают повязку.
Открытое оперативное вмешательство заключается в удалении экссудата из полости абсцесса, что проводится после широкого рассечения новообразования. Также используют дренирующую трубку и ежедневно меняют повязку.
В том случае, если даже операция не помогла устранить неприятные симптомы, может иметь место генерализация инфекции с развитием сепсиса. В таком случае проводится антибиотикотерапия, симптоматическое лечение, дезинтоксикационная терапия.
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Многие люди на практике сталкивались с особо большими и болезненными прыщами.
Они напоминают шишки и избавиться от них довольно сложно – выдавить невозможно, а обычные средства от прыщей не приносят никакого результата.
В народе такие образования называют чирьи, в медицине – фурункулы.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Не все знают, что такие образования, в отличие от обычных прыщей, более опасны для здоровья человека, поэтому действовать с ними следует осторожно.
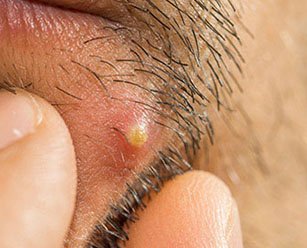
Прыщ-чирей представляет собой гнойник, расположенный в глубоких слоях кожи.
Это воспалительный процесс, который охватывает волосяной фолликул и находящуюся в нем сальную железу.
Причиной чаще всего выступает стафилококковая инфекция. Попав внутрь фолликула, она вызывает воспаление всего мешочка, отчего вокруг него образуется уплотнение, а на поверхности кожи отчетливо заметна красная припухлость.
Фото: формирование гнойного прыща
В полости фолликула образуется гной.
Он не может выйти наружу, потому что из-за сильного отека проток сальной железы плотно сужен. Поэтому полость, заполненная гноем, уходит еще глубже в кожные слои.
Вот почему чирей выдавить невозможно, он слишком глубоко расположен в начальной стадии своего существования.
Причиной очень многих гнойных процессов в организме выступает стафилококковая инфекция.
И фурункул не стал исключением, именно эта бактерия, попадая внутрь волосяного мешочка, приводит к образованию большого гнойника.
Для борьбы с инфекцией активизируется иммунитет, к пораженному бактериями участку направляются лейкоциты, поэтому фолликул постепенно заполняется гноем.
Впоследствии гной прорвется наружу, но случится это только после того, как фурункул созреет.
А происходит это довольно медленно, иногда за 10-14 дней. И все это время человек испытывает боль в воспаленном участке и визуально наблюдает другие симптомы этого образования.
Фото: проявления фурункулеза
С кровотоком инфекция может переноситься на другие участки тела, вызывая множественные гнойники (фурункулез). Воспаление может распространиться и на находящиеся рядом фолликулы.
Такое образование со множеством расположенных рядом глубоких гнойников называют карбункулом.
- Наиболее часто фурункулы образуются на носу и подбородке, на шее со стороны затылочной части и на спине.
- Подвержены таким образованиям и зона подмышек, паховая область, внутренняя и задняя поверхность бедер.
- Нередко чирьи можно обнаружить и на попе.
Основной причиной образования фурункула является золотистый стафилококк.
Фото: возбудитель заболевания — золотистый стафилококк
Он может присутствовать в небольших количествах на коже здорового человека, но при благоприятных условиях начать усиленно размножаться, вызывая гнойные процессы.
Факторами, способствующими активизации стафилококка, могут быть:
- переохлаждение;
- недостаточная гигиена;
- вирусные заболевания (ОРВИ, грипп);
- ссадины на коже;
- дисбаланс кишечной микрофлоры;
- ослабление иммунитета из-за стрессов и неблагоприятных условий внешней среды (экологическая обстановка);
- прием некоторых медикаментозных средств (например, антибиотиков).
Можно заметить, что все факторы, создающие благоприятные условия для развития стафилококка, так или иначе связаны со снижением иммунитета.
Поэтому лечение фурункула должно проводиться в комплексе с укреплением защитных сил организма.
Чирей на попе часто появляется по двум причинам:
- переохлаждение. Достаточно посидеть на холодной поверхности или искупаться в прохладной воде, чтобы через пару дней заметить болезненный бугорок;
- синтетическое белье, которое не дает коже дышать. В результате тот же стафилококк получает благоприятные условия для размножения.
Чирьи на этом участке могут причинить гораздо больший дискомфорт, чем в других зонах.
Сказывается и трение одеждой, и сдавливание во время сидения. Поэтому лечить их следует на ранних стадиях.
У детей фурункулы возникают с той же вероятностью, что и у взрослых.
Не становятся исключением даже младенцы. Больные прыщи могут образоваться на лице, шее, спине, ягодицах, вблизи анального отверстия.
Для детей фурункулы представляют более значимую опасность.
Инфекция быстрее разносится по организму, могут появиться новые очаги фурункулеза, воспалиться лимфатические узлы.
Осложнения могут быть и куда серьезнее.
Фото: фурункул в области носогубного треугольника представляет опасность для здоровья
Поэтому при обнаружении чирья у ребенка, необходимо как можно скорее обратиться к врачу.
Он определит, как лечить это воспаление.
В тяжелых случаях фурункул удаляют хирургическим путем, но в большинстве ситуаций достаточно медикаментозной терапии.
Как определить, что под кожей начинает развиваться фурункул?
Фото: клинические проявления фурункула
Обычно симптомы явно указывают на то, что это не банальный прыщик:
- на коже появляется припухлость, плотная наощупь, центр ее приподнят;
- кожа приобретает красный оттенок, четкой границы покраснение не имеет;
- появляется болезненность не только при прикосновениях, но и как самостоятельный симптом;
- появившийся бугорок может зудеть;
- с каждым днем симптомы нарастают, припухлость увеличивается;
- через неделю гнойное содержимое может проглядываться в вершине образования.
Возникновению фурункула могут сопутствовать и другие проявления:
- упадок сил;
- повышение температуры тела;
- головная боль;
- увеличение лимфатических узлов, в первую очередь тех, которые расположены поблизости от фурункула.
Эти симптомы появляются не всегда, но при их обнаружении желательно обращаться к врачу, речь может идти о распространении инфекции с кровотоком.
Как отличить чирей от прыща, ведь последний также может иметь значительные размеры и признаки воспаления?
Разница между ними в следующем:
- краснота кожи вокруг фурункула выражена намного ярче;
- припухлость вокруг чирья плотная;
Фото: фурункул и карбункул
- прыщ созревает быстро, за два-три дня, созревание фурункула длится до 2х недель;
- фурункул вызывает сильные болевые ощущения, при прыщах их не возникает;
- температура кожи вокруг чирья повышается, прыщи никогда не имеют такого симптома.
Между этими образованиями есть и внутреннее отличие, но без специальных исследований, на глаз, определить его невозможно.
Поэтому в случаях сомнений обращайтесь к врачу. Это нужно затем, что методы лечения чирьев и прыщей абсолютно разные.
Помогает ли пилинг от рубцов после прыщей? Узнайте здесь.
Лечение фурункула должно быть комплексным.
Немногие знают об этом и не обращаются к врачу, предпочитая справляться с проблемой самостоятельно.
Но в некоторых случаях самолечение может обернуться осложнениями:
- если на теле появилось несколько чирьев (три и более);
- если фурункул локализуется в зоне носогубного треугольника.
Тут уже не обойтись без медицинской помощи.
- Часто для лечения тяжелых форм назначают антибиотики и бактериофаги. Но этому должны предшествовать специальные исследования, тем более нельзя принимать эти препараты самостоятельно.
Фото: мазь с антибиотиком уменьшит воспаление
- Эффективны разные мази, которые ускоряют созревание фурункула: Левомеколь, Ихтиоловая, линимент Вишневского.
- Могут быть назначены и лазеротерапия или ультрафиолетовое облучение. Они помогают купировать воспалительный процесс, ускорить созревание чирья и не допустить распространение инфекции.
- Иногда назначается и хирургический способ лечения фурункула, то есть его вскрывают, тщательно удаляют гной, дезинфицируют. Такая мини-операция проводится, если фурункул представляет опасность для здоровья, но после нее остается рубец на коже.
- Параллельно назначаются иммуностимулирующие препараты внутреннего или наружного применения, а также витаминно-минеральные комплексы, оказывающие общеукрепляющее действие на организм.
Как убрать чирей в домашних условиях? Главное, не выдавливайте его.
Даже если вам удастся убрать часть гноя, остальная уйдет еще глубже, что опасно распространением инфекции.
Единственное, что можно сделать – ускорить созревание фурункула.
Для этого воспользуйтесь следующими советами:
Фото: мазь Вишневского или ихтиоловая облегчат выход гнойного содержимого
- делайте компрессы на фурункул из ватного диска с нанесенной на него мазью Вишневского, Ихтиоловой или Левомеколем. Закрепить компресс можно пластырем или повязкой;
- меняйте повязку не реже раза в день;
- дождитесь самопроизвольного выхода гноя наружу. В этот момент можно немного помочь процессу. Чистыми (а лучше продезинфицированными) пальцами слегка надавливайте на припухлость вокруг гнойника. Вы заметите, что гной активнее выходит. Если выделения не кончаются, продолжайте эти действия;
- за один раз все гнойное содержимое не выйдет, поэтому продолжайте делать компрессы;
- через день-два будет выходить новая порция гноя. Обычно цвет его зеленоватый. Помогите ранке очистится тем же способом, что и ранее. После этого продезинфицируйте ее, лучше бесцветным раствором;
- компрессы больше делать не нужно. Ежедневно смазывайте ранку йодом или зеленью бриллиантовой до тех пор, пока она полностью не заживет.
Народная медицина не осталась в стороне от такого распространенного явления, как фурункул, и также предлагает несколько способов борьбы с ним:
- хвойные ванны или компрессы на воспалившийся участок. Достаточно 5 капель любого хвойного масла на литр воды. Такая процедура помогает снять воспаление;
Фото: ванны с морской солью ускорят созревание фурункула
- помогут быстрее избавиться от чирья ванны или компрессы с крепким раствором морской соли;
- ускорить выхождение гноя поможет лист алоэ. Привяжите его кусочек свежим срезом к фурункулу. Меняйте повязку дважды в день;
Фото: алоэ облегчит выход гноя
- сок чеснока обладает противовирусными и противовоспалительными свойствами. Достаточно отрезать от зубчика тонкую пластинку и закрепить ее пластырем на чирье.
Хорошо сочетать все эти методы с назначениями врача.
Фурункулез и даже единичный фурункул значительно снижают качество жизни.
Кроме большого гнойника, который ограничивает подвижность и является косметическим дефектом, ощущается сильная боль, слабость, лихорадка.
Фото: множественные карбункулы
Но это еще мелочи по сравнению с действительно серьезными осложнениями. Среди них:
- тромбозы кровеносных сосудов в месте локализации фурункула;
- появление карбункула – распространение инфекции на находящиеся рядом фолликулы, в результате появляется множество сгруппировавшихся гнойников;
- абсцесс и заражение крови, вызванные прогрессированием стафилококковой инфекции;
- менингит – воспаление оболочки мозга (при локализации фурункулов на лице и шее);
- гломерулонефрит – поражение почек (при расположении чирья на попе и бедрах);
- поражение суставов;
- рубцы и шрамы в месте прорыва гнойника.
Последствия могут быть очень серьезными, поэтому не относитесь легкомысленно к фурункулам.
В медицине их рассматривают как одно из опаснейших заболеваний.
Учитывая опасные последствия фурункулов, необходимо направить максимум усилий на предотвращение их появления:
- ежедневная тщательная гигиена;
- своевременная обработка ссадин и порезов на коже;
- защита от переохлаждений;
- профилактика вирусных заболеваний;
- сбалансированное питание;
Что делать, если прыщ не проходит несколько месяцев? Узнайте тут.
Какие травы помогают от прыщей? Читайте далее.
- своевременное лечение любых очагов инфекции в организме;
- забота о своем здоровье в целом, укрепление естественной защиты.
Фурункул не только причиняет сильный дискомфорт, он может стать причиной серьезных заболеваний.
Поэтому лучше не заниматься самолечением, а своевременно проконсультироваться с врачом.
источник
К чистой и красивой коже лица стремятся все, поэтому появление на ней прыщей всегда расстраивает, приносит стеснение и дискомфорт, ухудшает качество жизни и приводит к развитию комплексов.
Особенно неприятны гнойные образования, которые появляются неожиданно, всегда болят, вырастают до больших размеров и подолгу созревают.
Гнойные прыщи (пустулы) – это гнойное воспаление волосяной фолликулы и прилегающей к ней сальной или потовой железы. Появляются как одиночно, так и как массово на любом участке тела, но чаще всего – на лице.
Визуально в месте их образования видны отек, припухлость и небольшая белая головка. Внутри находится гнойный стержень, что является причиной проявления дискомфорта, зуда, болезненности в течение всего этапа развития. Неприятные симптомы проходят после вскрытия образования и выхода наружу гнойной массы.
Эту манипуляцию врачи так же не рекомендуют проводить по следующим причинам:
- Можно заразиться фурункулезом.
- В ранку с нечистых ногтей и рук могут попасть грязь и пыль, что приведет к инфицированию глубоких слоев кожи и повреждению сальных желез.
- Воспаление может быстро перейти на здоровые участки или вызвать заражение крови.
- Образуются шрамы.
Вскрытие пустулы можно доверять только косметологу. Для самостоятельного лечения сейчас существует масса средств, которые можно свободно купить в аптеке.
Обычно поводом для образования гнойных прыщей является кожное раздражение или закупорка пылью пор. Но «виновата» в этом не только недостаточная гигиена.
Часто многие внутренние и внешние состояния влияют на их появление даже в том случае, если гигиенические процедуры проводятся регулярно и качественно.
В возрасте до 20 лет гнойные высыпания провоцируются гормональной активностью, которая характерна для периода полового созревания. Этому явлению подвержено почти 60% молодых людей.
Факторами возникновения прыщей так же являются:
- нарушение уровня гормонов;
- наследственная предрасположенность;
- низкая половая активность;
- патологии органов пищеварения;
- гиперкератоз – заболевание кожи, которое сопровождается утолщением кожного рогового слоя;
- физическая слабость;
- психоэмоциональное переутомление;
- длительный прием гормонов (анаболиков) или некоторых медицинских препаратов (например, антибиотиков);
- неправильное питание, а также нарушение режима приема пищи;
- раздраженность кожи после ее бритья.
У малышей до полугода неонатальный пустулез считается нормальным явлением, и встречается у каждого второго ребенка. Обычно прыщики располагаются на лице и голове, редко – на шее и ушах.
Точная причина их появления не известна. Но медики рассматривают 2 версии: изменение гормонального фона и адаптацию детского организма в новой для него среде (безводной). Образования никак не беспокоят ребенка, и проходят быстро.
Список причин, по которым появляются высыпания у детей до полутора лет расширяется. В основном это «детские» болезни, хотя не исключены неправильное питание, недостаточная гигиена и низкий иммунитет.
К состояниям, одним из симптомов которых является гнойник, относятся:
- Милия – заболевание кожи, проявляющееся вследствие слабой работы сальных желез.
- Диатез — предрасположенность детского организма к проявлению патологической реакции на внешний раздражитель или является предвестником определенного заболевания.
- Опрелость — кожное заболевание, которое возникает при регулярном нахождении кожи во влажной среде.
У детей детсадовского и младшего школьного возраста сыпь появляется из-за:
- недостаточной гигиены;
- микротравм;
- неправильного питания;
- проблем с пищеварением.
Образование пустул объясняется:
- Неправильным выбором ухаживающей и декоративной косметики или низким ее качеством.
- Гормональной перестройкой в подростковом возрасте, перед месячными, в период вынашивания ребенка и его кормления грудью, вступления в менопаузу.
- Инфицированием кожи.
Своевременное принятие мер по устранению многих из названых причин поможет уменьшить вероятность образования гнойных прыщей.
Медики не перестают повторять, что лучший способ предотвращения болезни — ее профилактика. Это относится и к появлению на лице гнойников.
Для предупреждения их возникновения нужно придерживаться выполнения следующих правил:
- Не использовать просроченную косметику.
- Следить за чистотой и своевременно менять спонжи, пудру, кисточки.
- Смывать всю косметику на ночь.
- Не выдавливать самому прыщи.
- Скорректировать рацион питания, исключив из него или уменьшив «вредные» продукты.
- Регулярно использовать антибактериальные средства по уходу за кожей.
- Вести активный и здоровый образ жизни.
Как использовать гель от прыщей на лице? Подробнее тут.
Лечение гнойников предполагает комплексный подход к проблеме, и кроме устранения внешнего проявления, подразумевает избавление от причины, вызвавшей их появление.
Выбор медикаментозных препаратов обширный, и в их ассортименте без помощи врача можно растеряться. Все средства подбираются индивидуально. Также под каждого пациента в зависимости от причинного фактора, разрабатывается схема лечения.
Обладает сильным заживляющим и регенерирующим эффектами. Принцип ее действия заключается в согревании гнойника и кожного участка, что ускоряет прорыв прыща, вытягивания из ранки гноя.
Используется по схеме:
- Сложить в 4 слоя стерильную марлю.
- Нанести на нее немного мази.
- Наложить компресс на проблемный участок.
- Сверху накрыть полиэтиленом и зафиксировать пластырем.
Мазь используется и для предупреждения образования пустулы: ею нужно смазать участок, который беспокоят боль и зуд, а через 30-40 мин. смыть. Средство не рекомендуется использовать при высокой чувствительности кожи.
Гель купирует размножение бактерий и патогенных микроорганизмов, тем самым устраняет основную причину возникновения прыщей.
Правила нанесения повторяют предыдущее средство с той лишь разницей, что «Базирон АС» наносится массажными движениями 2 раза в день: утром и на ночь.
Кроме названых средств для устранения гнойников можно воспользоваться ихтиоловой, синтомициновой и салициловой мазями. Хорошо подсушивают и заживляют ранку «Метрогил», «Левомеколь», «Зинерит», «Скинорен-гель».
В качестве медицинских препаратов для внутреннего применения назначаются:
- Антибиотики: «Эритромицин», «Левомицетин», «Метронидазол».
- Гормоны в составе противозачаточных таблеток: «Ярина», «Джес».
- Ретиноиды: «Роаккутан», «Ретинола Пальмитат».
- Пробиотики: «Лактофильтрум», Линекс».
- Витаминно-минеральные комплексы.
Результаты применения каждого из средств индивидуальны, и зависят от причины, особенностей организма, иммунитета, а также от тяжести состояния.
В альтернативной медицине существуют рецепты, которые помогают устранить гнойные прыщи на лице. Но их использование возможно только после консультации с врачом и его одобрения.
Хорошо зарекомендовали себя:
- Зверобой. Готовится отвар: 2 ст. л. цветков растения залить 2 ст. воды, проварить на тихом огне 15-20 мин. После остывания процедить и протирать кожу дважды в день.
- Полынь. Для приготовления настоя 2 ст. л. высушенного растения заливаются 500 мл. кипятка, настаиваются 8-9 ч. После средство процеживается и применяется по назначению 4 раза/день.
- Подорожник. Сок растения является сильным антисептиком, и оказывает влияние на заживление ранки. Им можно обрабатывать как воспаленный участок, так и все лицо с профилактической целью 4-6 раз в день.
Для борьбы с гнойными образования можно также взять горчичный порошок, йод, дегтярное мыло, ромашку, овсяные хлопья с соком лимона, календулу, алоэ и др.
Чтобы хоть как-то обезопасить себя от возникновения на лице высыпаний, нельзя:
- игнорировать проведение полноценной гигиены;
- пользоваться чужими кисточками, щеточками и просроченными косметическими средствами;
- прикасаться грязными руками к лицу;
- затягивать с лечением системных заболеваний;
- заниматься самолечением, а также превышать дозировки и курс приема назначенных врачом препаратов;
- питаться «вредной» пищей.
К мерам профилактики образования пустул относится и правильный уход за кожей.
Чтобы поддерживать ее в здоровом и красивом состоянии, вполне достаточно уяснить несколько несложных правил:
- Пить не менее 2-х л. воды каждый день.
- Не забывать перед сном снимать макияж.
- Регулярно увлажнять кожу специальными средствами.
- Проявлять аккуратность и умеренность при нанесении макияжа.
- Использовать косметические средства, подходящие под возраст и тип кожи.
- Защищать кожу от ультрафиолетовых лучей.
- Регулярно проводить ее чистку.
источник
Попытки терапии абсцесса кожи на своих начальных стадиях могут быть произведены в домашних условиях. Но это возможно в том случае, если гнойная полость расположена не на лице или шее. При такой локализации, а также при нарушении общего состояния человека или наличии таких заболеваний, как сахарный диабет или различные виды иммунодефицитов, лечение проводится в хирургическом стационаре.
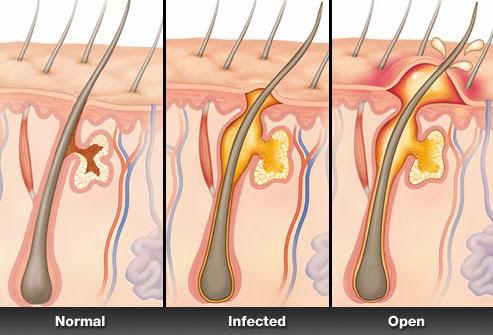
Чтобы представить себе процессы, которые приводят к заболеванию, рассмотрим строение кожи.
Покровная ткань человека – двухслойный орган. Сверху расположен эпидермис – ряд клеток, которые защищают от микробов, термических и химических повреждений. Нижний пласт – дерма.
В нижнем слое дермы, на границе кожи и подкожной клетчатки, лежат волосяные фолликулы, образованные соединительной тканью и кровеносными капиллярами. Они дают начало волосяным корням, которые проходят через дерму и эпидермис, выступая наружу в виде волосяных стержней. В месте, где корень переходит в стержень, в область между наружной и средней волосяными оболочками впадает 2-3 сальные железы. Рядом с местом выхода волоса на поверхность открывается устье потовой железы. Вся эта железистая ткань работает над образованием на поверхности кожи защитной пленки.
В свете этих знаний, абсцесс кожи – что это? Это гнойное воспаление, развивающееся сразу в большом объеме тканей, которое затрагивает и фолликул, и сальные железы, и близлежащую потовую железу. Подобный процесс развивается поэтапно:
p, blockquote 7,0,0,0,0 —>
- В места, где нарушена целостность кожи, попадает бактериальная флора. Вокруг этого места формируется очаг воспаления, сопровождающийся отеком и покраснением, в результате вокруг фолликула возникает возвышенность.
- В инфицированную область увеличивается приток лимфы и тканевой жидкости. Эти жидкости пытаются очистить очаг от инфекции.
- Активируется иммунная система, которая старается одновременно и убить бактерии, и отграничить очаг воспаления от здоровых тканей. В результате образуется гной – смесь лейкоцитов и других иммунных клеток, погибших бактерий, белков.
- Увеличиваясь в объеме, это содержимое повышает внутритканевое давление, и, когда оно достигает критической величины, гнойник прорывается. На этой стадии могут развиваться осложнения, связанные с попаданием чужеродных белков и инфекции в кровь.
- После вскрытия абсцесса остается кратер, который постепенно затягивается. Если гнойное воспаление проникло в слои, лежащие ниже кожи, в результате заживления образуется шрам.
Абсцесс кожи развивается в результате попадания в кожные ткани патогенных микроорганизмов. Происходит это вследствие травмы, трения или сильного загрязнения кожи. Особенно часто такая ситуация у мужчин происходит при бритье лица, подмышечных областей. У женщин причиной заноса в кожу инфекции является также бритье ног, а также удаление волос или частое трение при совершении гигиенических мероприятий в области гениталий. Вызывать патологию могут нагноившиеся гематомы, кисты. Часто кожные абсцессы появляются на месте выполненных не по правилам внутрикожных (реже), подкожных (чаще) инъекций.
Увеличивают вероятность проникновения инфекции в кожу местные и системные факторы. К местным относятся:
p, blockquote 10,0,0,0,0 —>
- повышенное потоотделение (гипергидроз);
- гиперактивность сальных желез (это характерно для состояний, сопровождающихся повышением содержания мужских половых гормонов в крови);
- врастание волос;
- попадание под кожу инородного предмета.
Системные факторы риска – в основном те, которые вызывают снижение иммунитета:
p, blockquote 11,0,0,0,0 —>
- длительное лечение стероидными гормонами (дексаметазоном, преднизолоном, например, при красной волчанке или ревматоидном артрите);
- сахарный диабет;
- после химиотерапии;
- на фоне проведений сеансов гемодиализа при хронической почечной недостаточности;
- при ВИЧ-инфекции;
- несбалансированное питание;
- переохлаждение;
- болезнь Крона и неспецифический язвенный колит.
Той инфекцией, которая является действительной причиной кожного абсцесса, является та флора, которая находится в воздухе, на коже человека, в секрете потовых или сальных желез, выделениях влагалища или оставшихся на коже частичках физиологических отправлений. Чаще всего это – золотистый стафилококк. Он является самым опасным микробом: склонен быстро распространяться в кровь, а из нее – во внутренние органы, вызывая появление в них абсцессов. Также абсцесс может вызывать:
p, blockquote 12,0,0,0,0 —>
- стрептококк;
- семейство протеев;
- кишечная палочка;
- чаще всего – сочетание стафилококковой, стрептококковой флоры и кишечной палочки.
В своем развитии заболевание проходит несколько стадий, которые отличаются по своим внешним проявлениям.
На первой стадии в месте травмы, укола или бывшей гематомы появляется покраснение, плотное и болезненное. Вначале оно маленькое, но постепенно увеличивается в размерах, достигая даже 3 см. В средине данного инфильтрата (уплотнения) всегда находится волос.
Через 3-4 дня центр уплотнения размягчается и на его месте появляется желтый или белый гнойничок, покраснение вокруг которого уже не распространяется, но все также горячо на ощупь и болезненно. На этой стадии может происходить ухудшение состояния: повышаться температура (иногда – до 40°C), снижаться аппетит, появляться слабость.
Чаще всего абсцесс самопроизвольно вскрывается, из него выделяются гнойные массы. Это сопровождается улучшением состояния как тканей в месте образования (они теряют болезненность), так и снижением температуры, исчезновением симптомов интоксикации. Если на этой стадии развились осложнения, то даже после самопроизвольного вскрытия гнойной полости улучшения не наступает.
Когда произошло отторжение гноя, оставшаяся на этом месте рана заживает. Если воспаление затронуло только кожные слои, после заживления остается небольшое светлое или темное пятно, которое вскоре исчезает. В случае разрушения более глубоких слоев, или если абсцесс был расположен на месте над костью, вследствие заживления остается рубец.
Абсцесс кожи лица возникает очень часто. Это – наиболее частая локализация гнойника, так как кожа лица наиболее богата сальными железами. Чаще всего абсцессы появляются на губе, носу, в области слухового прохода. Расположенные в области носогубного треугольника, они опасны распространением инфекции в полость черепа. Как и абсцесс кожи головы, так и его лицевая локализация часто сопровождается появлением головной боли, повышением температуры, общим недомоганием. Здесь подобные симптомы, в отличие от абсцессов другой локализации, не всегда означают развитие осложнений, но все же требуют проведения осмотра.
Местные симптомы абсцесса кожи на ноге соответствуют описанным выше. В дополнение к ним, часто развивается воспаление лимфоузлов и лимфатических сосудов, по которым от очага инфекции оттекает лимфа.
То, что обнаруженное человеком образование на коже – это кожный абсцесс, хирург, терапевт или дерматолог могут сказать уже при первичном осмотре. Но для назначения правильного лечения врачу нужно будет вскрыть образование и произвести посев его содержимого на различные питательные среды с целью определения возбудителя и его чувствительности к антибиотикам. Просто выполнить пункцию (прокол) гнойника с целью посева нецелесообразно – так можно разнести инфекцию в нижележащие ткани.
При общем нарушении состояния: повышении температуры, появлении кашля, снижении аппетита или уменьшении количества мочи проводится диагностика (ультразвуковая, рентгенологическая и лабораторная) состояния почек, печени, легких.
Зачастую лечение абсцесса кожи возможно в домашних условиях. Для этого рекомендуется вначале провести пробу с препаратом «Димексид», разведя его в четыре раза с кипяченой водой и нанеся на кожу внутренней стороны предплечья. Если через 15 минут там нет видимого покраснения, волдыря или зуда, этот препарат можно использовать для лечения гнойного процесса. Для этого:
p, blockquote 26,0,0,0,0 —>
- Разведите «Димексид» («Диметилсульфоксид») в 3-4 раза кипяченой водой.
- Намочите раствором (он будет горячим) стерильную марлю.
- Приложите марлю к гнойнику, сверху накройте полиэтиленом.
- Зафиксируйте компресс бинтом или марлевой повязкой.
Для улучшения эффекта, и при отсутствии аллергии на антибиотики, можно присыпать марлю «Пенициллином», «Цефтриаксоном», «Гентамицином» или «Ампициллином» до того, как наложить целлофан.
Можно проделать подобные же манипуляции с:
а) солевым раствором: 1 ч.л. соли на стакан кипяченой воды;
в) свежим тертым сырым картофелем;
г) натертым хозяйственным мылом, которое смешивается с 2 частями теплого молока, кипятится в течение 1,5 часов на маленьком огне до консистенции сметаны. После охлаждения его можно применять.
Подобные компрессы, кроме того, что с печеной кожурой лука, используются в течение целого дня, со сменой состава на новый каждые 3-4 часа. Лук прикладывается на 1 час 3 раза в сутки.
Внимание! Компрессы не должны быть теплыми!
Лечение абсцесса кожи врачом-хирургом проводится в случаях, если:
p, blockquote 36,0,0,0,0 —>
- кожный абсцесс появился у больного сахарным диабетом;
- гнойник появился на лице, особенно в области носогубного треугольника;
- фурункул не проходит в течение 3 суток или появилась тенденция к его увеличению;
- повысилась температура тела;
- гнойник не вскрывается;
- появились новые кожные абсцессы;
- локализация гнойника – на позвоночнике, в области ягодиц или вокруг ануса.
В этих ситуациях врач прибегает к вскрытию абсцесса скальпелем, под местной анестезией. Полость абсцесса промывается от гноя антисептиками, но потом не ушивается для профилактики повторного нагноения, а туда вводится кусочек стерильной перчатки, по которой гной будет выходить наружу. После такой небольшой операции назначаются антибиотики в таблетках.
p, blockquote 37,0,0,0,0 —> p, blockquote 38,0,0,0,1 —>
источник
В статье подробно описано, как отличить абсцесс от опухоли. Мы рассмотрим причины возникновения инфекции. Узнаем, какие осложнения могут возникнуть. В результате, вы познакомитесь с препаратами, позволяющими быстро и эффективно справляться с заболеванием. А также узнаете, какие методы для борьбы с заболеванием есть в народной медицине.
Абсцесс — это защитная реакция организма от инфекции. Наш иммунитет создает капсулу, которая заключает гнойное воспаление в одном месте и не даёт ей возможности распространяться дальше на здоровые участки кожи.
К причинам возникновения можно отнести:
- Нарушение целостности кожи (порезы, расчёсы, открытые переломы, ожоги).
- Ранее перенесённые инфекции (воспаление лёгких, туберкулёз).
- Нестерильные медицинские инструменты.
- Некачественная инъекция (укол).
- Хронические заболевания (дерматит, экзема, фарингит).
- Сахарный диабет.
Стоит отметить, что абсцесс — это сложное инфекционное заболевание. Протекает в острой форме, с сильной болью и повышенной температурой. Оно может возникнуть в любом месте на теле человека. Но особенно опасны гнойные воспаления на лице, голове.
Инфекцию можно узнать по характерным внешним симптомам:
- Покраснение поражённого участка.
- Повышение температуры до 39 — 40°С.
- Опухоль.
- Общая слабость.
- Боль на воспаленном участке.
- Снижение аппетита.
Заболевание доставляет больному дискомфорт, острую боль. Поэтому требуется немедленная медицинская помощь.
Медики выделяют несколько видов гнойного воспаления (абсцесса).В зависимости от места локализации различают:
- Инфекцию мягких тканей. Характеризуется отёком, гнойным воспалением и болезненностью течения.
- Паратонзиллярный (около миндальный) вид. Это воспаление клетчатки, которая окружает нёбные миндалины.
- Лёгочный. Неспецифическое воспаление лёгких.
- Постинъекционный. Ограниченное воспаление мягких тканей после уколов.
- Инфекция головного мозга. Скопление гнойной жидкости в черепе, из-за развития инфекции (стафилококк, стрептококк, токсоплазма, кишечная палочка, анаэробная бактерия).
Где бы ни образовался абсцесс, он требует немедленного лечения и хирургического вмешательства.
Диагностировать заболевание не составит большого труда, так как его проявления хорошо видны внешне.
По внешним признакам можно определить стадию развития инфекции:
- Формирование (начальная стадия). Кожа отекает, краснеет, и болит при прикосновении.
- Вторая стадия. Образование начинает желтеть, и становится мягким на ощупь. Появляется боль и повышается температура тела.
Как правило, при абсцессе у больного увеличиваются лимфоузлы, но они безболезненные при прикосновении.
Для подтверждения диагноза рекомендуют сдать следующие анализы:
- Общий анализ крови — при абсцессе показывает неспецифические признаки воспаления (стафилококки и стрептококки в больших количествах).
- Бакпосев — берётся гной на анализ.
Важно! При первых признаках абсцесса (покраснение, боль, повышение температуры) не занимайтесь самолечением. Вскрывать самостоятельно воспалённый участок запрещено. Это чревато непредвиденными последствиями (заражением крови, гнойным расплавлением стенок кровеносного сосуда), вплоть до летального исхода.
Независимо от места образования инфекции производится вскрытие пораженной области. Процедура проводится амбулаторно (когда вы периодически приходите в больницу на лечение и процедуры).
В тяжёлых случаях (абсцессах внутренних органов, головы, лица) больного госпитализируют в стационар.
Хирург очищает вскрытое место от гноя, и обрабатывает рану антисептиком (спиртом 70%).
Если абсцесс затрагивает внутренние органы, например, печень, лёгкие, то проводится пункция. Из органа выкачивается гной, и вводятся антибиотики (“Цефазолин”, “Гентамицин”, “Канамицин”).
Полезно знать! Крайней стадией хирургического вмешательства при хронических абсцессах является удаление органа вместе с нарывом.
После того, как нарыв вскрыт, и очищен от гноя назначается медикаментозное лечение, усиленное питание, переливание крови (при необходимости).
Для лечения и скорейшего заживления раны используйте эффективные средства пероральные препараты или уколы, мази. Рану предварительно обрабатывайте, накладывайте мазь и делайте укол.
Лечение антибиотиками позволяет убить вредные (патогенные) микроорганизмы и способствует быстрому восстановлению организма.
Активно борется со стафилококками и стрептококками. Быстро уничтожает их. Антибиотик 1 поколения. Цена в аптеке — 1,0 гр. флакон 15 рублей.
Результат: Убивает бактерии стафилококка и стрептококка, ускоряет процесс заживления.
Антибактериальный препарат, активен в отношении грамположительных и грамотрицательных микроорганизмов. Цена от 20 рублей.
Результат: Убивает бактерии, стойкие к пенициллину (стафилококк, стрептококк, энтерококк). Способствует скорейшему заживлению раны.
Биостатический антибиотик тетрациклиновой группы. Обладает широким спектром действия, борется с грамположительными и грамотрицательными бактериями (стафилококками, стрептококками). Цена в аптеке от 25 рублей.
Как использовать: После предварительной обработки раны (спиртом 70%), нанесите мазь на марлевую повязку и приложите к больному месту. Меняйте повязку каждые 12 часов. Курс лечения составляет 3 недели.
Результат: Ускоряет процесс регенерации (заживления), убивает болезнетворные микроорганизмы. После первого нанесения вы почувствуете облегчение (боль прекратится). Рана постепенно будет затягиваться, и кожа будет восстанавливаться.
Посмотрев видео с Еленой Малышевой, вы узнаете что нужно знать об антибиотиках, если вам пришлось их принимать. И с чем их нельзя совмещать.
Мы подготовили список недорогих, эффективных мазей, которые способствуют быстрой регенерации (заживление, восстановление) кожи после абсцесса.
Обладает обезболивающим, ранозаживляющим средством. Не является антибиотиком. Цена в аптеке от 180 рублей.
Как использовать: На поврежденную поверхность положите марлевую повязку, пропитанную мазью. Перевяжите. Меняйте повязку один раз в день. Процедуру проделывайте до полного выздоровления. Препарат не имеет противопоказаний и побочных эффектов.
Результат: Снимает отёчность и зуд, предотвращает инфицирование, ускоряет процесс заживления и регенерации (восстановления) кожи.
Противовоспалительная и обезболивающая мазь. Не имеет побочных действий. Цена в аптечных сетях — от 65 рублей.
Как использовать: Нанесите мазь на марлевую повязку, и приложите к больному участку. Меняйте повязку 3 раза в день. Курс лечения 14 дней.
Результат: Снимает воспаление и успокаивает рану. Способствует скорейшему восстановлению и заживлению.
С помощью растворов можно обрабатывать рану после абсцесса. Средства способны снять воспаление и обезболить рану.
Оказывает противовоспалительное и анальгетическое действие. Хорошо обрабатывает рану. Цена в аптечных сетях — 39 рублей.
Как использовать: Обрабатывайте рану 2 — 3 раза в день перед нанесением мази.
Результат: Позволяет снять боль и воспаление, защищает рану от проникновения микроорганизмов (стафилококков, стрептококков). Усиливает восприимчивость кожи к другим лекарственным препаратам.
Мощный антисептик, который быстро убивает стрептококки и стафилококки. Цена в аптеке — от 40 рублей.
Интересно знать! В Советской медицине препарат пользовался большим успехом. Его применяли во всех стационарах гнойной хирургии. Врачи объясняли успех препарата “Диоксидин” высокой эффективность в борьбе с различными микроорганизмами (грамположительными и грамотрицательными).
Как использовать: Обрабатывайте рану 2 — 3 раза в день. Дайте впитаться раствору, затем нанесите антибактериальную мазь (“Тетрациклин”).
Результат: Быстро уничтожает бактерии, оказывает антибактериальное, противовоспалительное действие. Способствует скорейшему заживлению.
В домашних условиях можно бороться с заболеванием (с абсцессом). Народные методы лечения, используемые в комплексе с медицинскими, позволяют быстрее заживать ранам после вскрытия.
Мы подобрали для вас наиболее эффективные народные способы лечения гнойного воспаления.
Физиотерапевтический препарат. Для обработки раны используйте 0,9% раствора, который можно приготовить дома.
Ингредиенты:
- Соль поваренная среднего помола — 9 гр.
- Вода тёплая — 1 литр.
Как приготовить: Насыпьте соль в тёплую воду, перемешайте до полного растворения кристаллов. Должна получиться солоноватая жидкость мутного цвета.
Как использовать: Обрабатывайте раствором больной участок 2 — 3 раза в день перед нанесением мазей. Используйте до полного выздоровления и заживления раны.
Результат: Втягивает в себя гнойные жидкости, а также вытягивает болезнетворные микробы (стафилококки, стрептококки). Способствует скорейшему заживлению раны.
Бактерицидное растение, которое способно уничтожить возбудителя заболевания (золотистый стафилококк). Чтобы достичь максимального эффекта используйте растение правильно.
Как использовать: Промойте лист алоэ, разрежьте его пополам (вдоль листа). Приложите к больному участку. Зафиксируйте пластырем. Чтобы усилить антибактериальный эффект можно на разрезанный лист капнуть каплю йода. Лист меняйте каждые 2 — 3 часа. Используйте до полного заживления.
Результат: Уничтожает бактерии, вытягивает гной из раны. Ускоряет процесс регенерации (заживления) кожи.
Один из мощных природных антибиотиков. Его используют для лечения гнойных ран. Настойкой хрена обрабатывайте гнойные раны, делайте растворы для промывания.
Ингредиенты:
- Измельчённый корень хрена — 1 ст. ложка.
- Вода — 200 мл.
Как приготовить: Залейте корень горячей кипяченной водой. Настаивайте в термосе не более одного часа.
Как использовать: Обрабатывайте рану 3 раза в течение дня. Процедуру проделывайте 14 дней, пока рана полностью не заживёт.
Результат: Способствует скорейшему заживлению инфицированного участка, убивает болезнетворные микробы (стафилококк, стрептококк).
Какие осложнения вызывает абсцесс?
Несвоевременное лечение может привести к таким осложнениям, как лимфадениты (воспалительное поражение лимфоузлов), заражение крови, метастатические абсцессы (чаще возникают в глазу).
Можно ли лечить абсцесс без хирургического вмешательства?
Нет, абсцесс относится к гнойным инфекционным заболеваниям. Поэтому хирургическое вскрытие необходимо.
Что делать при повторном абсцессе?
Пройдите полное обследование, сдайте общий анализ крови, при необходимости бакпосев (гной в лабораторию). Ложитесь в стационар для повторного хирургического вмешательства.
Как отличить абсцесс от опухоли?
По внешним признакам абсцесс напоминает опухоль, он и может развиться из опухоли. Но его содержимое гнойное. Заболевания сопровождается болью, повышением температуры, общим ухудшением состояния.
Почему возникает гнойная инфекция?
Снижение иммунитета, возникновение травм, порезов, ожогов, нестерильные медицинские инструменты, некачественная инъекция (укол) являются причиной возникновения абсцесса. В места скопления патогенных (болезнетворных) микроорганизмов устремляются лейкоциты. Выполнив защитные функции, они погибают, образуя гнойную капсулу вокруг вредных бактерий.
источник