Постинъекционный абсцесс (гнойник) ягодицы — локализованное скопление гноя в этой области тела. Содержимое абсцесса является жидким гноем, возникающего в результате омертвения тканей тела.
Это расстройство — осложнение, появляющееся в результате неаккуратного введения инъекции в ягодицу. Чаще всего возбудителем данного вида абсцесса — стафилококк.
В этой статье описываются технические детали для операции по вскрытию постинъекционного абсцесса ягодицы.
Материал содержит указания по поводу:
- необходимых материалов и инструментов;
- хода операции.
Внимание! Этот материал представляет исключительно информативный характер и предназначен только врачам для лучшего понимания хода операции при этом расстройстве!
Внимание! В зависимости от комплектации больницы, познаний врача и состояния больного, ход этой операции может отличаться в практике от теоретической части. Эта статья не является инструкцией и представляется исключительно в информационных целях.
- шприцы —2—5 и 10 мл;
- 3 иглы для анестезии, одна из них длиной не менее 10 — 15 см;
- 0,25 % раствор новокаина не менее 250—500 мл;
- скальпель;
- ножницы Купера;
- 2 зажима Штилле;
- иглодержатель;
- режущая кругля игла;
- несколько нитей кетгута № 3—4;
- стерильные перчатки;
- раствор перекиси водорода;
- растворы антисептиков;
- спирт;
- йодонат;
- перевязочный материал;
- стерильное белье.
Перед операцией (за 30 мин) обязательно проведение премедикации.
Больной укладывается на здоровый бок. Промежность и половые органы защищаются от затекания гноя подкладной или полотенцем. Производится обработка операционного поля йодонатом. Перед выполнением обезболивания нужно наметить ватной кисточкой, смоченной бриллиантовым зеленым, линию предполагаемого разреза.
С помощью внутрикожной иглы вдали от зоны гиперемии начинают вводить раствор новокаина для образования «лимонной корочки», затем берут более длинную иглу и производят инъекции обезболивающего раствора в подкожную клетчатку и под инфильтрат. Обычно расходуется от 250 до 400 мл 0,25 % раствора новокаина.
Внимание! Основная ошибка при выполнении обезболивания — это анестезия только кожи без введения новокаина под инфильтрат и по бокам его.
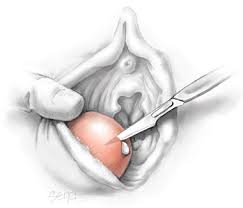
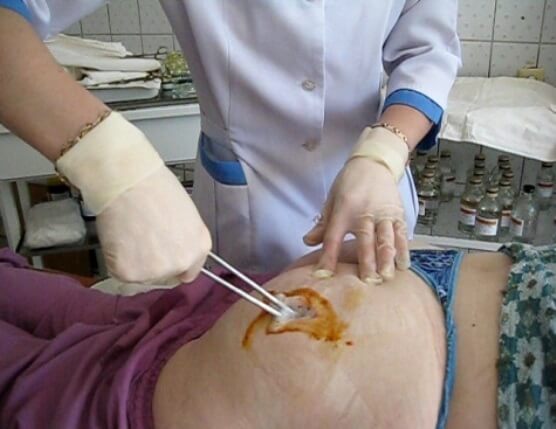
Скальпелем производят вскрытие абсцесса на протяжении не менее 5 см. Потом, удалив гной, производят ревизию полости гнойника указательным пальцем, тупо, но без усилий разделяя перемычки и вскрывая имеющиеся карманы. Затем расширяют разрез в ту или иную сторону так, чтобы не было карманов.
Внимание! Нужно помнить, что, чем шире будет вскрыт гнойник, тем скорее наступит выздоровление. Постинъекционный абсцесс должен быть вскрыт так, чтобы разрез несколько заходил за границы инфильтрата.
Иногда одного разреза для полноценного дренирования полости абсцесса бывает недостаточно. Тогда над наиболее удаленным от основного разреза карманом производят дополнительный разрез — делают контрапертуру.
После вскрытия гнойника пальцем и салфетками, смоченными раствором перекиси водорода, удаляют гной и детрит, т. е. распавшиеся ткани. Останавливают имеющееся кровотечение, которое в большинстве случаев бывает незначительным. Венозное кровотечение останавливают прижатием марлевым шариком или тугой тампонадой полости гнойника. Тампоны при этом вводят в рану вертикально. Иногда из кожи или подкожной клетчатки может возникнуть артериальное кровотечение — его останавливают прошиванием кетгутом. Тампоны вводят обычно с гипертоническим раствором или сухие. Накладывается асептическая повязка.
Больной после операции вскрытия абсцесса подлежит наблюдению врача. Это необходимо потому, что в первые 12 ч после операции может внезапно возникнуть кровотечение из раны, которое изредка бывает весьма обильным. При возникновении кровотечения нужно выполнить ревизию раны. Для этого больному внутривенно проводят премедикацию:
- 1 мл 1—2 % раствора промедола или 5 мл баралгина;
- 2 мл 1 % раствора димедрола и 0,5 мл 0,1 % раствора атропина сульфата.
Лекарственные средства разводят в 20 мл изотонического раствора натрия хлорида и медленно вводят внутри венно. Через 2—3 мин можно приступать к ревизии раны.
Для ревизии раны могут потребоваться:
- пластинчатые крючки;
- кровоостанавливающие зажимы;
- иглодержатель;
- режущая игла;
- шовные материалы.
При ревизии осторожно удаляют тампоны из раны; первыми вынимают те из них, которые меньше всего промокли кровью. После удаления всех тампонов внимательно, помогая себе пластинчатыми крючками, осматривают рану. Выявив место кровотечения, его останавливают наложением зажима и прошиванием кетгутом кровоточащего сосуда. Ревизию заканчивают новой тампонадой.
Первая перевязка после вскрытия постинъекционного абсцесса ягодицы производится в первый день после операции. При этом обычно меняют лишь верхний промокший кровью слой повязки. На 2-й день с предварительной премедикацией (внутримышечной) производят смену тампонов с повторной санацией раны растворами перекиси водорода. На этой перевязке можно ввести в рану протеолитические ферменты с антибиотиками. В дальнейшем лечение обычное.
Материалы и инструменты те же, что при операции по поводу карбункула. Премедикация также обязательна. Ход…
Материалы и инструменты те же, что и при операции вскрытия абсцедирующего фурункула. К ним нужно…
Материалы и инструменты: шприц 2—5 мл, 2 иглы, раствор новокаина, 2 стаканчика для растворов, растворы…
Материалы и инструменты: шприцы —5 и 10 мл, 2 иглы для анестезии, одна из них…
Консервативное лечение артроза коленного сустава: медикаменты, ЛФК, диета, физиотерапия, массаж, народные средства. Особенности операции эндопротезирования.
Материалы и инструменты. Для операции по поводу гнойников пальцев стопы и кисти нужно приготовить скальпель,…
источник
Протекает без особых проблем и эксцессов, само вскрытие происходит минимум на пятый или максимум на седьмой день с момента появления первых симптомов воспаления. Если же само вскрытие не произошло, требуется применить европейский метод лечения, то есть оформить хирургическое вскрытие нагноения с последующей чисткой раны от гноя, стержня и некротических тканей.
Очищения нарыва от гнойных масс – стадия не последняя, лечение на этом не заканчивается. В связи с тем, что после выхода гноя остается открытая полость (рана), очень важно не допустить проникновения в нее инфекции. Если не соблюсти все правила лечения фурункула , то можно спровоцировать дальнейшее развитие недуга или появление осложнений в виде повторного нагноения, возникновения карбункула и так далее.
Если гнойник прорвал, и пациент в это время находится в домашних условиях, необходимо провести манипуляции по полноценной очистке нарыва от гнойных масс. Гной, вытекающий из раны, нужно аккуратно удалять чистой марлевой салфеткой или кусочком стерильного бинта.
В процессе удаления гноя можно слегка надавливать на область вокруг раны, это поможет гнойным массам быстрее выходить. Только не переусердствуйте, никакого агрессивного давления, все нужно делать крайне аккуратно.
Когда гнойные массы покинут рану, чаще всего вместе с ними выходит и стержень. Если этого не произошло, и стержень остался в ране, ему нужно помочь выйти. Для этого применяется любая вытягивающая мазь. Смочите тампон средством и приложите его к открытой ране. Прогрессия начнется не сразу, возможно пройдет несколько часов, прежде чем стержень начнет выходить, рану в это время не стоит открывать. Наложите повязку и оставьте ее на ране (до 10 часов). Важно знать, что в это время могут проявиться болезненные и даже покалывания.
Когда стержень покинет полость нагноения с ним вместе выйдут и остатки гноя. Кроме того, в это время может начаться обильное кровотечение из раны, пугаться этого не стоит, это нормальное явление. Открытую рану нужно тщательно обработать перекисью водорода, заливайте жидкость в полость несколько раз, так вы предотвратите повторное возникновение . Промыв рану, наложите на нее примочку с ихтиолом, эта мазь окончательно обеззаразит область расположение гнойника и ускорит процесс заживления раны.
В период заживления вскрывшегося фурункула важно строго следить за гигиеной тела. По возможности рану нужно обрабатывать обеззараживающими и очищающими препаратами. Узнать список целебных медикаментов можно у своего лечащего врача. Часто медики назначают: Абисил, Алоэ сок, Биопин, Глево, Диоксизол, Оксикорт, Елафоран, Левомицетин и Вулнузан.
В период образования абсцесса применяют местное лечение теплом. Когда наметилась флюктуация, абсцесс можно вскрыть.
Предварительные приготовления. Волосы в области абсцесса сбривают. Хирург подготовляет руки и надевает резиновые стерилизованные или обработанные антисептическими растворами перчатки, чтобы не инфицировать рук гноем. Для местной анестезии применяют хлор-этил (замораживание) или местную анестезию 0,25-0,5% раствором новокаина, В некоторых случаях при глубоких абсцессах может потребоваться наркоз. После операции область абсцесса смазывают йодом.
Техника разреза. Разрез должен быть достаточно широким и идти параллельно складкам кожи, мышцам, сосудам и нервам. Для вскрытия абсцесса употребляют скальпель и ножницы.
Поверхностные абсцессы . Делают послойно разрез кожи, подкожной клетчатки и т. д. и постепенно достигают абсцесса. Если стенка абсцесса тонка, прокалывают ее концом скальпеля почти перпендикулярно, затем отверстие увеличивают (лучше ножницами), чтобы не оставлять невскрытыми карманы. Необходимо оберегать от ранения глубокую стенку абсцесса и не инфицировать здоровые ткани. В полость абсцесса вводят дренаж или выпускник. После вскрытия абсцесса температура обычно падает, общее состояние больного улучшается. Повязку из-за ее промокания меняют вначале ежедневно, а затем — по мере надобности (через день — два). Когда количество отделяемого станет незначительным, дренаж или тампон удаляют. Повышение температуры в период заживления может указывать на задержку гноя. Вялые или очень разросшиеся грануляции смазывают йодом или ляписом.
Осложнения . При вскрытии абсцессов могут быть ранены сосуды. Кровотечение останавливают давящей повязкой, а при ранении более крупных сосудов — перевязкой сосуда. Большого значения ранение мелких ветвей нервов не имеет. Венозное кровотечение при вскрытии абсцессов тоже значения не имеет и останавливается при наложении повязки.
Глубокие абсцессы . Вскрытие глубоких абсцессов производят послойна во избежание ранения важных для жизни органов, сосудов и нервов.
Вскрытие делают так: разрезают кожу, раздвигая зондом ткани; доходят до абсцесса и вскрывают его зондом или же послойно отсепаровывают скальпелем ткани, отодвигая нервы и сосуды, и затем вскрывают абсцесс. Дальше поступают так же, как при поверхностных абсцессах. Вскрытие абсцесса грозит опасностью в следующих областях: 1) шея сзади под затылком; 2) дно орбиты; 3) корень языка; 4) подчелюстная область; 5) боковые части шеи; 6) область щитовидной железы и трахеи; 7) надключичная ямка; 8) глубокая подмышечная область; 9) локтевой сгиб; 10) ладонь; 11) околобрюшинные пространства; 12) подвздошные ямки и тазовая полость; 13) передняя верхняя часть бедра; 14) подколенная впадина; 15) подошва.
При абсцессах в подмышечной области надо иметь в виду сосудисто-нервный пучок, почему разрез делают, отводя руку больного, вдоль наружного края большой грудной мышцы.
Абсцессы в паховой области вскрывают, делая разрез параллельно пупартовой связке или перпендикулярно к ней и параллельно сосудам (бедренной артерии и вене). Вскрытие глубоких абсцессов делает врач.
Образование в коже, слизистых оболочках и мягких тканях полости, наполненной гноем, чревато тяжелыми осложнениями, вплоть до заражения крови и сепсиса. Для их предупреждения хирурги проводят вскрытие абсцесса. Это относительно простая и быстрая процедура, позволяющая удалить гной и предотвратить его распространение на здоровые участки.
Рассматриваемое мероприятие выполняется под местной анестезией, обычно используется 0,25-0,5% раствор Дикаина, Новокаина или другого аналогичного препарата, либо замораживание с помощью хлор-этила.
Техника процедуры зависит от глубины расположения полости с гноем. Так, вскрытие или абсцесса на десне проводится в месте наибольшего выпячивания его стенки. Разрез делается внутрь на расстояние 1-1,5 см, чтобы случайно не повредить нервные пучки и скопления кровеносных сосудов. После выпускания основной массы гноя доктор аккуратно расширяет ранку, разрушая перегородки в абсцессе и проникая во все его отдельные камеры. Это позволяет полностью удалить содержимое патологической полости и предотвратить рецидивы. Аналогично вскрываются любые другие поверхностные абсцессы.
При глубоком скоплении гноя применяется послойная техника с использованием зонда. Такой подход исключает травмирование жизненно важных сосудов, органов и нервных пучков.
После вскрытия абсцесса накладывают повязку с , содержащими антибиотики и ускоряющими заживление раны, например, Левомеколем, Мафенидом, Левосилом. Также устанавливается дренаж, позволяющий полностью удалить возможные остатки гноя в полости.
Антисептическая обработка противомикробными и гипертоническими растворами проводится ежедневно. В это же время проводится смена дренажных приспособлений и повязки.
Как правило, описанная процедура не вызывает никаких осложнений и значительно улучшает самочувствие. В редких случаях возможно повышение температуры тела, что свидетельствует о неполном очищении гнойной полости. При появлении данного симптома, а также боли, покраснения или припухлости кожи вокруг абсцесса, необходимо немедленно обратиться к врачу. Доктор выполнит повторное удаление гноя и антисептическую обработку раны, назначит антибиотики и противовоспалительные препараты.
Абсцесс представляет собой инфекционно-воспалительный процесс, проявляющийся образованием в тканях полости, заполненной гноем. От всех других локальных хирургических инфекций его отличает наличие капсулы, выстилающей полость гнойника изнутри. Эта оболочка, или мембрана, является защитной реакцией организма, изолирующей воспалительный процесс и не позволяющей ему распространяться на окружающие ткани.
Абсцессы могут формироваться практически в любом месте, куда способны проникнуть патогенные микроорганизмы: в коже, подкожной клетчатке, мышцах, а также печени, легких, мозге и других органах. Однако чаще всего воспалительный процесс развивается в мягких тканях.
Основным механизмами, приводящими к развитию абсцесса, являются следующие:
- ссадины, уколы и другие повреждения, приводящие к нарушению целостности кожных покровов;
- воспалительные заболевания кожи и подкожной клетчатки (фурункул , карбункул, гидраденит и др.);
- воздействие на ткани агрессивных химических соединений (концентрированные растворы кислот и щелочей, скипидар), вызывающих омертвение ее участков;
- лечебные инъекции с нарушением правил асептики;
- метастатические процессы, при которых возбудитель заносится током крови из первичного гнойного очага.
Наличие абсцесса предполагает проведение хирургического вмешательства – вскрытия гнойного очага с эвакуацией содержимого и последующим дренированием полости. Вмешательство, осуществляемое различными методиками, призвано обеспечить эффективный отток гнойного отделяемого, что способствует очищению раны.
Оставьте свой номер телефона.
Вам перезвонит администратор клиники.
Различают острые гнойники, проявляющиеся бурной воспалительной реакцией, и хронические, протекающие со стертой клинической картиной.
Для острых абсцессов характерно наличие местных и общих симптомов. Над областью гнойного очага, за исключением глубоких процессов, отмечается припухлость и покраснение кожи, а также боль, усиливающаяся при надавливании в области поражения.
При поверхностных важным признаком сформировавшегося гнойника является наличие симптома флюктуации (ощущение колебания при надавливании), свидетельствующего о наличии жидкости в полости очага воспаления.
Общие симптомы — лихорадка, головная боль, слабость — являются результатом интоксикации, и могут быть выражены в различной степени. Степень выраженности клинических проявлений определяется локализацией гнойника, его размерами, стадией процесса, состоянием иммунной защиты и другими факторами.
Абсцессы внутренних органов проявляются болью в месте образования, изменением общего состояния, нарушением функций пораженного органа. Причинами таких гнойных очагов могут быть локальные инфекционные процессы в этих органах или занос возбудителей из общего кровотока.
Для профилактики абсцессов необходимо своевременное удаление кожных образований. Например, можно с успехом провести в нашей клинике.
Диагностика поверхностного гнойника основывается на наличии типичных симптомов и не представляет особых трудностей. Подтвердить диагноз глубокого поражения помогают ультразвуковое исследование и пункция полости толстой иглой. Высокая квалификация специалистов нашей клиники и наличие современного оборудования позволяют выявлять нарывы любой локализации.
При проведении оперативного лечения применяют, как правило, кратковременный наркоз. Это позволяет полноценно обследовать гнойную полость, провести адекватную эвакуацию содержимого и исключить наличие гнойных затеков. После вскрытия абсцесса проводится лечение гнойной раны по общим принципам. Кроме перевязок, назначают антибактериальное лечение, обезболивающие средства, препараты общеукрепляющего действия.
УСЛУГА ДНЕВНОГО СТАЦИОНАРА
Ничем не отличаются от таковых при других гнойно-воспалительных заболеваниях. Они делятся на местные и общие. К местным осложнениям мягких тканей относятся развитие флегмоны, лимфангита, гнойного лимфаденита.
Несмотря на то, что полость абсцесса отграничена от окружающих тканей капсулой, препятствующей распространению гнойного воспаления, при отсутствии лечения и прогрессировании воспалительного процесса количество экссудата в полости гнойника постепенно увеличивается. Это приводит к разрушению защитной мембраны и проникновению инфекции в окружающие ткани. В этом случае развивается флегмона — острое разлитое гнойное воспаление мягких тканей. Распространение возбудителя из очага поражения по лимфатическим путям ведет к возникновению лимфангита , проявляющегося покраснением и отеком кожи по ходу лимфатических сосудов. Попадание инфекции в регионарные лимфатические узлы грозит развитием гнойного лимфаденита (абсцесса лимфоузлов).
К общим осложнениям относят прогрессирующий тромбофлебит (воспаление вен с образование в них тромбов), сепсис и метастатические воспаления внутренних органов. Эти осложнения крайне редки, но могут привести к серьезным последствиям, вплоть до летального исхода.
Абсцессы внутренних органов опасны разрывом капсулы гнойника с последующим гнойным расплавлением органа или инфицированием соседних образований (эмпиема плевры, гнойный перитонит и др.). Профилактические мероприятия должны быть направлены на обработку повреждений кожи, своевременное лечение кожных инфекций, поддержание иммунной защиты на должном уровне.
Можно ли поверхностный абсцесс вылечить без операции? Он может самостоятельно рассосаться?
Ответ : Иногда на фоне применения антибиотиков удается добиться стихания воспалительных явлений и обратного развития процесса. Без применения антибиотиков риск осложнений значительно выше вероятности спонтанного выздоровления.
Incision and Drainage of a Skin Abscess (Skin Abscess, Incision and Drainage)
Абсцесс кожи — воспаленная и инфицированная полость в коже, наполненная гноем. Его часто называют нарыв или фурункул . Разрез (вскрытие) и дренаж представляет собой процедуру, выполняемую для удаления гноя из абсцесса.
Дренаж абсцесса является предпочтительным методом лечения фурункулов. Процедура часто используется, если абсцесс большой, растущий, инфицированный, причиняет сильную боль, или не прорывает самостоятельно.
Нельзя выдавливать или прокалывать абсцесс самостоятельно. Это может привести к распространению инфекции и усугубить ее.
Возможные осложнения могут включать:
- Боль;
- Кровотечение;
- Формирование шрама в месте операции.
Факторы, которые могут увеличить риск осложнений:
- Курение;
- Диабет или другие заболевания, которые ослабляют иммунную систему.
- Сначала врач осмотрит абсцесс;
- Если абсцесс большой и глубокий, может быть сделано УЗИ или использована другая техника медицинской визуализации. Также могут быть проведены анализы крови, чтобы узнать, насколько серьезна инфекция;
- Обратитесь к врачу по поводу принимаемых лекарств. За неделю до операции вас могут попросить прекратить принимать некоторые лекарства:
- Аспирин или другие противовоспалительные препараты;
- Разжижающие кровь, такие как клопидогрель (Плавикс) или варфарин;
- Врач может убедиться, что пациенту сделана прививка против столбняка .
Применяется местная анестезия, которая обезболивает оперируемую область тела, во время операции пациент находится в сознании. Может быть предоставлена в виде инъекций.
Чаще всего эта процедура может быть проведена в кабинете врача. Большие, глубокие абсцессы, абсцессы в очень чувствительных областях (например, абсцесс ануса), могут потребовать лечения в больнице.
Область проведения процедуры протирается специальной жидкостью для очистки, затем вводится анестезия. На нарыве будет сделан небольшой разрез. Для отвода гноя из абсцесса может быть использован шприц или катетер, также гной может быть выдавлен. Чтобы впитать жидкость, используется марлевый тампон. Место проведения процедуры очищается водным раствором антисептика.
Для изучения в разреза могут быть использованы специальные приборы. С помощью ватного тампона могут быть отобраны образцы бактерий.
Иногда, доктор заполняет полость чистой марлей, чтобы удостовериться, что абсцесс не формируется снова. Если это произойдет, нужно вернуться в больницу через день или два, чтобы удалить или заменить наполнитель. Для закрытия раны накладывается повязка.
Приблизительно 30-40 минут.
Нет, процедура не должна причинить боль. Вы можете почувствовать небольшой укол и жжение при введении местного анестетика.
Когда вы вернетесь домой, выполняйте следующие действия, чтобы обеспечить нормальное восстановление:
- Принимайте все лекарства по назначению. Если вы принимаете антибиотики, пройдите весь курс лечения;
- Меняйте повязку 1-3 раза в день, как указано врачом;
- Очищайте место разреза теплой водой и мягким антибактериальным мылом;
- Используйте для мытья мягкую ткань, после чего аккуратно протирайте насухо область разреза;
- Нужно спросить доктора, когда можно безопасно принимать душ, купаться, или подвергать место операции воздействию воды;
- Возможно, придется ограничить движение пораженного участка на время заживания;
- Посетите врача для осмотра после процедуры.
Кожа должна полностью зажить примерно за 14 дней.
После возвращения домой нужно обратиться к врачу, если появились следующие симптомы:
- Обострение боли;
- Покраснение;
- Опухание;
- Кровотечение;
- Лихорадка и озноб;
- Сыпь или крапивница.
источник
Кожные заболевания доставляют больному ощутимый дискомфорт и требуют соответствующего лечения. Не исключение и фурункул – гнойничковое воспаление волосяного фолликула, сальной железы и соседних тканей. Провоцирует его развитие золотистый стафилококк (реже – другие условно-патогенные бактерии).
Появлению гнойников способствуют ослабленный иммунитет, повреждения кожных покровов, плохая гигиена, хронические заболевания. Часто гнойный нарыв после созревания вскрывается сам, но иногда он требует хирургического удаления. Что делать, когда чирей лопнул, и в каких случаях требуется помощь специалиста?
Природа чирея такова, что он должен созреть и вскрыться самостоятельно. Гной, который скапливается в волосяной луковичке, со временем прорывается наружу. Больной может только ускорить процесс созревания с помощью лекарственных средств, прогревания и физиотерапевтических процедур. В прошлой статье мы писали как лечить фурункул в домашних условиях быстро, рекомендуем к прочтению.
А вот самостоятельно выдавливать еще не созревший фурункул крайне опасно:
- есть риск развития абсцесса и флегмоны (что это такое узнаете тут);
- может появиться фурункулез – множественные гнойные высыпания;
- не исключена вероятность сепсиса из-за проникновения инфекции в кровоток;
- в открытую рану может попасть инфекция, в результате чего появятся новые гнойные нарывы.
Повторные чирьи образуются, если очаг воспаления в ранке не до конца удален. Если гнойник никак не прорывается, а больной пытается его выдавить, возможно развитие любых осложнений.
Когда корень фурункула расположен глубоко, то если на него давить, гной может выйти не на поверхность, а внутрь. Тогда с кровотоком он будет распространять инфекцию по всему организму.
Очень опасно доверять советам так называемых «умельцев», которые делятся якобы собственным опытом лечения различных болезней. А сегодня таковых в интернете – великое множество. Например, демонстрируются ролики, обучающие тому, как в домашних условиях выдавливать фурункул бутылкой. Суть процедуры такова – горлышко прикладывается к чиряку, затем сильный хлопок по днищу и все, «операция» завершена.
Но такой рискованный способ может помочь только, если фурункул неглубокий и уже практически созревший. И то, успех процедуры вовсе не гарантирован. Особенно опасно пытаться выдавить чирей на лице, это чревато развитием гнойного менингита, менингоэнцефалита, сепсиса. О нюансах лечения фурункула на лице мы рассказывали здесь.
Что нужно делать, если гнойный нарыв вскрылся самостоятельно :
- ранку обрабатывают антисептическим препаратом, аккуратно удаляя остатки гноя;
- необходимо убедиться, что наружу вышел некротический стержень (это плотная субстанция желто-зеленого цвета), иначе разовьется новый воспалительный процесс;
- область поражения мажут мазью с антибактериальным или заживляющим действием (какие именно препараты применять, должен определить лечащий врач);
- накладывают стерильную повязку, которую следует пропитать раствором натрия хлорида;
- область вокруг фурункула обрабатывается зеленкой, фукорцином или спиртом.
Если из ранки не вышел некротический стержень, нужно срочно обратиться за медицинской помощью, чтобы предупредить распространение инфекции внутрь тканей.
О том, как лечить чирей на глазу читайте в нашей статье.
Если вы хотите знать, что делать при нарыве на пальце возле ногтя, переходите по этой ссылке.
Обострением гнойно-воспалительного процесса является абсцедирующий фурункул . Что он собой представляет? Абсцессом называют скопление гноя, образующегося в результате попадания инфекции в подкожную клетчатку.
Абсцесс фурункула вызывают те же патогенные бактерии, жизнедеятельность которых спровоцировала появление самого чирея. А факторами, которые этому способствуют, являются:
-
резкое ослабление иммунитета , когда у организма просто нет сил противостоять негативному воздействию извне. Снижение защитных сил может быть вызвано хроническими болезнями или сильным переутомлением;
- недостаточная личная гигиена , в результате чего образуются не только чирьи, но и их осложнения в виде абсцедирующих фурункулов. Нельзя прикасаться к нарывам немытыми руками, иначе инфицирование практически гарантировано;
- неэффективное и неправильное лечение гнойников . Абсцесс часто провоцируют попытки самостоятельно удалить его выдавливанием или прокалыванием. Часто пациенты пытаются прогреть больное место, если нарыв долго сам не прорывается.
Если фурункул растет и твердеет, а стержень не образуется в положенное время, то больному следует обязательно посетить доктора. Какие еще признаки указывают на абсцедирование чирея:
- значительное повышение температуры тела, часто до 39-40°;
- слабость, потливость, лихорадка;
- сильная боль в очаге воспаления;
- головная боль.
В большинстве случаев лечение абсцедирующего фурункула производится хирургическим путем.
Чиряк может вскочить не только на поверхности кожи. Бывают и подкожные образования – внутренние фурункулы . Они формируются глубоко внутри эпидермиса, затрагивают жировую ткань и слой дермы.
Опасность внутренних чирьев в том, что гнойные массы могут прорываться не наружу, а внутрь, проникая в сосуды и лимфу. А это чревато тромбофлебитом, лимфаденитом, сепсисом, менингитом.
Одним из признаков внутренних чирьев является слишком длительное формирование некротического стержня. Иногда нарыв формируется без головки. Это усложняет лечение и затягивает процесс выздоровления.
Лечить чирей консервативными методами или вскрыть гнойник хирургическим путем – решение зависит от стадии заболевания и тяжести его протекания.
Когда показано обязательное оперативное вмешательство? Чирей вырезают в таких ситуациях:
- если консервативное лечение оказалось не эффективным;
- появились выраженные отеки и покраснения в области, окружающей гнойник;
- при образовании глубоких внутренних фурункулов;
- когда чирьи локализованы в зоне носогубного треугольника, в ухе, в волосистой части головы;
- при появлении нарывов на лице и на голове у маленьких детей;
- если ухудшилось самочувствие – резко повысилась температура, возникли озноб, лихорадка, тошнота (признаки интоксикации);
- в случае образования карбункула, абсцесса, при обширном фурункулезе;
- при угрозе серьезных осложнений – флегмоны, лимфангита, лимфаденита, сепсиса.
Более привычным и традиционным методом удаления фурункула является хирургическое вмешательство. Операция проводится под местной анестезией. Но сегодня возможен и более современный, щадящий способ борьбы с гнойными нарывами – с помощью лазера. Далее – об этих методах более подробно.
Вырезание фурункула проводят только после его полного созревания. Операция длится в среднем не более часа и состоит из нескольких этапов:
-
Обезболивание – используется местная анестезия, лекарство вводится под кожу с нескольких сторон чирья.
- После того, как анестетик подействует, хирург производит разрез верхушки гнойника.
- Затем полость чирья освобождается от гнойных масс, также врач должен полностью удалить некротический стержень.
- Ранка промывается перекисью водорода или другим антисептическим средством.
- В случае необходимости врач устанавливает дренаж, чтобы обеспечить отток оставшихся гнойных масс.
- На рану накладывают антибактериальное средство и закрывают стерильной повязкой, которую фиксируют пластырем.
В хирургии такие операции проводят амбулаторно, после чего пациента отпускают домой. Ему следует ежедневно посещать доктора для осмотра и перевязки. Часто дополнительно назначается курс антибиотиков. О лечении антибиотиками при фурункулах у нас есть отдельная статья.
Вариант госпитализации больного рассматривается в случае локализации чирьев на лице, чтобы предотвратить тяжелые поражения мозга (в частности, гнойный менингит), которые угрожают жизни пациента.
Сегодня в качестве достойной альтернативы хирургическому удалению чирея предлагается использование лазера. Эта методика более новая и прогрессивная, у нее масса преимуществ. А недостаток, пожалуй, только один – цена, которая доступна далеко не всем категориям пациентов.
Лазерное удаление в целом аналогично обычной операции, только вместо скальпеля кожу разрезают лазерным лучом . В чем плюсы этой технологии:
- процедура практически безболезненна, так что анестезия не требуется;
- поверхностный слой кожи и соседние мягкие ткани не повреждаются;
- во время процедуры не бывает кровотечений, так как не повреждаются кровеносные сосуды;
- отсутствует риск рецидивов инфекционного воспалительного процесса;
- регенерация тканей происходит быстро, ускоряя процесс заживления;
- в период после операции не требуются перевязки и дополнительная обработка ран;
- следы на коже в виде едва заметных рубцов быстро рассасываются без применения лекарственных препаратов.
О том, как женщинам избавиться от фурункула на половых губах мы рассказывали в данной публикации.
В следующем материале вы узнаете чем лечить простуду в носу — здесь.
Если операция по удалению фурункула проведена правильно, то заживать ранка будет в среднем от 10 дней до месяца. На процесс восстановления влияют и другие факторы – степень запущенности патологии, наличие осложнений, индивидуальная способность организма к регенерации.
Если ранка после удаления чирья долго не заживает, следует изменить схему лечения и подобрать подходящие препараты. В этом случае без антибиотиков не обойтись. Важно также регулярно обрабатывать рану антисептиками – хлоргексидином, перекисью водорода. После этого на полость накладывается слой мази.
Задача врача – выбрать нужный препарат из довольно широкого списка лекарств:
-
Левомеколь – комбинированное средство, останавливает воспаление, способствует регенерации тканей и укреплению иммунитета.
- Цинковая мазь – безопасное и эффективное средство широкого спектра действия – антисептического, противовоспалительного, ускоряющего регенерацию.
- Ихтиоловая мазь – имеет антисептическое, бактерицидное, обезболивающее действие, ускоряет процесс восстановления тканей.
- Солкосерил – обладает эффектом регенерации тканей и заживления ран, стимуляции обменных процессов, которые важны для восстановления кожи.
Лечить гнойник необходимо комплексно – с помощью антисептиков, антибиотиков, антибактериальных и заживляющих мазей, обезболивающих лекарств в случае необходимости. О применяемых мазях при фурункулах читайте по ссылке.
Также врач может назначить прием иммуностимуляторов для укрепления защитных сил организма. Ослабленный иммунитет может препятствовать процессу заживления и провоцировать развитие повторных фурункулов.
Также важно, чтобы в период послеоперационного восстановления в дырку (ранку) после гнойника не попадала вода. Иначе она будет долго подсыхать. Гигиена в это время особенно важна, как и соблюдение всех предписаний доктора.
Фурункул – не банальный прыщ, который довольно быстро проходит. С гнойными нарывами все намного сложнее – сам процесс созревания протекает дольше и болезненнее, удалять его труднее, и осложнения бывают более серьезными. Поэтому удалять чирей самостоятельно очень рискованно. Чтобы избежать возможных проблем, разумнее всего обратиться за квалифицированной медицинской помощью.
источник
Абсцесс ягодицы после укола – основные симптомы:
- Слабость
- Повышенная температура
- Нарушение сна
- Потеря аппетита
- Потливость
- Быстрая утомляемость
- Снижение работоспособности
- Покраснение кожи в месте поражения
- Появление свища на коже
- Повышенная температура в пораженной области
- Отечность в пораженном месте
- Боль при касании к пораженному месту
- Раздражение кожи между ягодицами
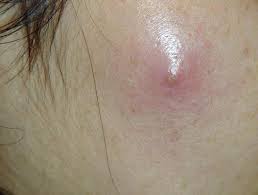
Абсцесс ягодицы после укола (син. постинъекционный абсцесс) — патологическое состояние, на фоне которого отмечается формирование очага воспалительного процесса в области проведенного ранее укола. Отмечается скопление гнойного экссудата и расплавление тканей.
Главная причина развития патологии обуславливается несоблюдением медицинским персоналом правил асептики и антисептики. Образование гнойника может быть спровоцировано протеканием патологических процессов в человеческом организме.
Клинические проявления специфические и множественные, начиная от покраснения кожного покрова в области введения инъекции и заканчивая формированием внутренних или наружных свищей.
Диагностика, как правило, не вызывает проблем у опытного клинициста, отчего правильный диагноз ставят уже на этапе первичного обследования. Лабораторно-инструментальные процедуры носят вспомогательный характер.
Лечение заключается в проведении хирургического вмешательства, направленного на вскрытие абсцесса. Однако при диагностировании проблемы на ранних стадиях терапия может ограничиться консервативными способами.
Согласно международной классификации болезней десятого пересмотра подобному недугу отведено отдельное значение. Код по МКБ-10 будет L02.3.
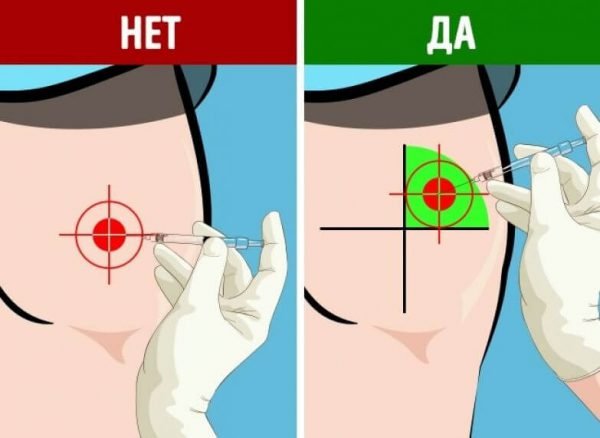
На фото показано, как правильно ставить укол в ягодицу.
Основополагающая причина того, что формируется абсцесс от укола на ягодице, заключается в не соблюдении стерильности медицинскими работниками.
Существует лишь 3 способа проникновения инфекционного агента в мягкие ткани человека:
- необработанные руки персонала;
- расходные медицинские материалы, которыми выступают шприц, вата и лекарственное вещество;
- кожный покров, который не был полноценно обработан как до, так и после инъекционного введения медикамента.
Абсцесс ягодицы после укола имеет такие предрасполагающие факторы:
- ошибка врача при введении препарата;
- нарушение техники осуществления укола;
- введение большого количества лекарства в одну и ту же область — этот источник инфекции отмечается у пациентов, находящихся на длительном инъекционном лечении;
- продолжительное использование веществ, обладающих раздражающим эффектом — сульфат магния и антибиотики;
- большой слой подкожного жира, что отмечается у лиц с лишней массой тела;
- поражение кожи гнойными или инфекционными процессами;
- проникновение иглы в кровеносный сосуд, на фоне чего происходит образование гематомы;
- расчесывание пациентом места укола грязными руками — человек самостоятельно провоцирует формирование гнойника в области ягодицы;
- пролежни у лежачих или обездвиженных больных;
- протекание различных аутоиммунных заболеваний;
- повышенный аллергостатус человека;
- иммунодефицитные состояния;
- чрезмерная толщина кожного покрова;
- протекание сахарного диабета.
Стоит отметить, что часто абсцесс мягких тканей развивается у лиц преклонного возраста, однако это вовсе не означает, что патология не может появиться у людей другой возрастной категории.
На степень выраженности клинических проявлений абсцесса ягодицы после укола влияет глубина воспалительного процесса. Это означает, что чем глубже проблема, тем более интенсивно будут проявляться симптомы.
Для болезни характерно возникновение разной симптоматики: признаки инфекции принято разделять на две группы (местные и общие).
- слабость;
- быстрая утомляемость;
- снижение работоспособности;
- возрастание температурных показателей вплоть до 40 градусов;
- повышенное потоотделение;
- нарушение сна;
- снижение аппетита.
Местные симптомы при абсцессе:
- покраснение кожного покрова в месте инъекции;
- припухлость проблемной области;
- появление болевых ощущений при надавливании или прикосновении к гнойнику;
- повышение местной температуры — кожа на ягодице горячая в сравнении с остальными участками кожных покровов;
- симптом флюктуации;
- раздражение кожи между ягодицами — из-за вытекания гнойного инфильтрата;
- распространение инфекции на соседние ткани — провокатором служит свищ, который может быть наружным или внутренним;
- скопление гнойного инфильтрата — предупредить нагноение можно при помощи своевременного обращения за квалифицированной помощью.
Чем раньше будет начато адекватное лечение шишки после укола, тем ниже вероятность осложнений.
Симптомы абсцесса после укола специфичны и ярко выражены, в результате чего в процессе диагностирования не возникает проблем. Однако с точностью поставить окончательный диагноз невозможно без проведения лабораторно-инструментальных обследований.
В первую очередь клиницист должен самостоятельно выполнить несколько манипуляций:
- изучение истории болезни — для поиска патологического этиологического фактора;
- сбор и анализ жизненного анамнеза;
- пальпация проблемной зоны;
- оценка состояния кожного покрова в пораженной области;
- измерение значений температуры;
- детальный опрос — поможет узнать, как давно появился абсцесс ягодицы после укола и насколько сильно выражены симптомы подобного заболевания.
Наибольшей диагностической информацией обладают следующие лабораторные исследования:
- общеклинический анализ крови;
- биохимия крови;
- бактериальный посев гнойного инфильтрата, выделяемого из гнойника;
- общий анализ мочи.
Для подтверждения или опровержения развития осложнений могут потребоваться такие инструментальные процедуры:
В большинстве ситуаций лечение осуществляется хирургическим путем. Единственное исключение — раннее обращение за медицинской помощью при появлении первых признаков.
Принципы консервативной терапии:
- немедленное прекращение введения лекарств в проблемную зону;
- осуществление физиотерапевтических процедур — влияние динамических токов и лекарственный электрофорез;
- пероральный прием антибиотиков и противовоспалительных веществ.
Не запрещается лечение народными средствами. Несмотря на то, что курс проводится в домашних условиях, такая тактика должна быть полностью согласована с доктором и проконтролирована лечащим врачом.
Методы альтернативной медицины предполагают применение компрессов из таких средств:
- капустный лист;
- хлебный мякиш;
- смесь на основе меда и тертого лука;
- кукурузная мука и горячая вода;
- аспирин, растворенный в спирте.
Если после 4 сеансов физиотерапии не будет положительной динамики, показано хирургическое вскрытие абсцесса.
Подобное лечение выполняется несколькими способами:
- некрэктомия с ферментативным некролизом, что подразумевает формирование первичного шва и вакуумную аспирацию гнойного содержимого через дренажи с последующим проточно-промывным дренированием;
- открытая техника ведения раны — без формирования первичного шва;
- пункция гнойного очага.
Операция по лечению шишки после укола: видео слабонервным не смотреть!
Если не лечить абсцесс, появившийся после инъекции на ягодице, высок риск возникновения осложнений:
- образование флегмоны;
- гнойные затеки;
- вторичное инфицирование;
- переход болезни в хроническую стадию;
- сепсис;
- остеомиелит.
Постинъекционный абсцесс ягодицы после укола имеет специфические причины возникновения, поэтому согласованы профилактические мероприятия, направленные на предупреждение развития патологии.
- контроль медицинского персонала — врачи и медсестры должны пользовался только стерильными средствами для уколов, а перед процедурой тщательно мыть руки и обрабатывать кожу пациента антисептическими растворами;
- соблюдение правил введения лекарств и техники выполнения инъекции;
- недопущение прикосновения грязных рук к месту укола как до, так и после процедуры;
- массаж области инъекции — чтобы лекарственное вещество лучше рассосалось;
- правильное определение точек для введения иглы;
- устранение любого вышеуказанного этиологического фактора, который повышает вероятность развития гнойника;
- исключение введения медикаментов в одну и ту же точку на ягодицах;
- раннее обращение за квалифицированной помощью при возникновении первых признаков.
Прогноз абсцесса ягодицы во многом зависит от провокатора, однако своевременная диагностика и комплексное лечение дают возможность добиться полного выздоровления.
Развитие осложнений не только ухудшает прогноз, но и может стать причиной летального исхода. Тем не менее, постинъекционный абсцесс ягодицы после укола крайне редко приводит к смерти.
Если Вы считаете, что у вас Абсцесс ягодицы после укола и характерные для этого заболевания симптомы, то вам могут помочь врачи: терапевт, хирург.
Понравилась статья? Поделись с друзьями в соц.сетях:
источник
Абсцесс является патологией мягких тканей, когда в них образуется полость, заполненная гноем. Могут поражаться различные участки тела, но очень частой локализацией процесса становится ягодичная область. Почему там появляется абсцесс, какими симптомами характеризуется и чем лечится – с этими аспектами стоит разобраться подробнее.
Гнойное воспаление возникает под влиянием патогенных микробов: стафило — и стрептококков, кишечной или синегнойной палочки и пр. Но они должны каким-то образом проникнуть в мягкие ткани ягодицы. А происходит это по нескольким причинам:
- Медицинские манипуляции (внутримышечные и подкожные инъекции).
- Ранения острыми предметами.
- Осложнение другой патологии (фурункул, пролежни).
Постинъекционные абсцессы случаются при нарушении правил асептики и техники введения лекарств. Недостаточная обработка кожных покровов, использование короткой иглы, случайное повреждение сосуда (с последующей гематомой), длительные и частые уколы раздражающих веществ (например, магния сульфата) – все это становится факторами, способствующими появлению абсцесса на попе.
Воспалительная реакция мягких тканей сначала имеет инфильтративный характер, но вскоре наблюдается образование экссудата. Он скапливается в полости, которая отграничена от здоровых участков грануляционным валом и тонкой фиброзной капсулой. Гнойный процесс гораздо легче развивается у лиц со сниженным иммунитетом, склонностью к аллергическим реакциям, сопутствующими заболеваниями (гематологическими, обменными, аутоиммунными).
Абсцесс ягодицы развивается при занесении в мягкие ткани инфекции извне или как осложнение уже существующего воспалительного процесса.
Клиническая картина абсцесса достаточно характерна. Она складывается из местных и общих признаков воспалительного процесса. К первым относят:
- Покраснение кожных покровов.
- Болезненная припухлость.
- Повышение локальной температуры.
Сначала в ягодичной зоне образуется плотный инфильтрат, а по мере гнойного расплавления тканей появляется симптом флюктуации – при поколачивании пальцами в центре припухлости ощущается колебание скопившегося в полости экссудата. Болевые ощущения сначала беспокоят при надавливании на пораженную область, а потом и в покое (пульсирующие, тянущие, распирающие). Кроме того, воспаление сопровождается общими проявлениями: высокой лихорадкой (до 40 градусов), недомоганием, ломотой в теле и потерей аппетита.
Если вовремя не проведено лечение, то абсцесс на ягодице прорывает наружу с образованием свищей.
Однако гной может распространиться по межфасциальным промежуткам в другие зоны, например, на бедро, или положить начало серьезным осложнениям: флегмоне, остеомиелиту, сепсису.
Нарыв на попе диагностируется по клиническим признакам во время врачебного осмотра. Но в ряде случаев требуются дополнительные исследования, уточняющие характер патологического процесса и состояние организма. Чаще всего пациенту назначают:
- Общий анализ крови (лейкоцитарная формула, СОЭ ).
- Общий анализ мочи (форменные элементы, белок, цилиндры).
- Биохимические показатели крови ( протеинограмма , коагулограмма ).
- Анализ отделяемого (микроскопия, посев).
- УЗИ мягких тканей.
Обязательна консультация хирурга, а в сложных случаях даже проводят магнитно-резонансную томографию. И лишь после подтверждения диагноза переходят к лечебным мероприятиям.
Большое значение отводится ранней диагностике воспалительного процесса в ягодичной зоне, чтобы не допустить дальнейшего развития абсцесса и появления осложнений.
Абсцесс ягодичной области необходимо лечить комплексно. Основным направлением считается хирургическое вскрытие гнойника. Разрез делают в месте наибольшего выбухания кожи, эвакуируют гной и иссекают некротизированные ткани вместе с капсулой. Операционная рана промывается антисептическими растворами, а затем ушивается первичными швами. В процессе лечения осуществляют проточно-промывное дренирование с протеолитическими ферментами (трипсин, химопсин ) и натрия гипохлоритом.
Помимо местной коррекции, необходима системная терапия, объем которой определяется тяжестью состояния пациента. Необходимо введение антибиотиков (с
Если абсцесс еще только формируется, т. е. находится на стадии инфильтрации, то хирургическое лечение проводить нет смысла. В этом случае на фоне системной медикаментозной коррекции рекомендуют физиопроцедуры: электрофорез с протеолитическими ферментами, диадинамические токи, УВЧ .
Чтобы не появился абсцесс на попе, следует соблюдать технику инъекций и правила введения лекарств:
Некоторые медикаменты, предназначенные для внутривенного введения, ни в коем случае нельзя вводить внутримышечно (например, кальция хлорид), поскольку они могут вызвать некроз тканей. Об этом также следует помнить, выполняя внутримышечные инъекции. Кроме того, к профилактическим мерам относят своевременное лечение фурункулов или ранений, которые могут осложниться абсцессом.
Если воспалительный процесс в ягодичной области сопровождается гнойным расплавлением и образованием полости, то речь идет об абсцессе. Подобная ситуация не терпит отлагательства , ведь гной может распространиться на другие участки с развитием опасных состояний. Поэтому при появлении первых симптомов, внушающих тревогу, следует обращаться к врачу.
источник
Бесплатная консультация врача по телефону
ООО «Ваш Врач»
Адреса медицинских центров в Москве (единая справочная) +7 (495) 255-45-59
Хирургические центры в Москве

В последнее время участились случаи возникновения абсцессов на ягодицах из-за неправильной техники проведения медицинских манипуляций. Особенно часто такие осложнения встречаются при проведении лечения в домашних условиях.
Полезная информация по теме:
Вне зависимости от причины развития, абсцесс на ягодице проявляется рядом характерных клинических симптомов. На ранних стадиях развития заболевания возможно провести лечение в домашних условиях. В дальнейшем заниматься устранением гнойного процесса должен хирург в условиях специализированной клиники.
- Первыми признаками, характеризующими абсцесс ягодицы, служат обычно болезненность в месте введения лекарственного препарата или другой травмы мягких тканей.
- В месте инъекции появляется уплотнение, которое сильно болит при прикосновении. Кожа в месте воспаления краснеет, становится горячей, натягивается. Развивается отек пораженного участка мягких тканей.
- Уже спустя сутки повышается температура и появляется резкая боль в месте поражения и выраженный отек.
- Со временем область абсцесса размягчается, в толще мягких тканей появляется капсула, которая заполнена гнойным содержимым.
Лабораторно клинические анализы выявляют в организме признаки воспалительного процесса. У людей ослабленных могут отмечаться признаки общей интоксикации.
Полезная информация о приеме хирурга в клинике:
Развитию абсцесса может способствовать травмированные иглой шприца кровеносных сосудов. Разлившаяся кровь в мягких тканях может нагноиться и привести к абсцессу. Если под кожу попадают раздражающие вещества, например кофеин, глюконат кальция, сульфат магния, это также может привести к нагноению мягких тканей.

Помимо инъекций образованию абсцессов могут способствовать расчесы на коже при укусах насекомых, фурункулез, пролежни у тяжелых больных, длительно вынужденных лежать в постели.
Значительную роль в развитии абсцессов, в том числе в ягодичной области, играет неблагополучный аллергический фон и повышение резистентности патогенной микрофлоры к антибиотикам.
С какими симптомами обращаются к хирургу:
Первые симптомы воспалительного процесса могут быть излечены в амбулаторных условиях и даже домашними средствами. При дальнейшем прогрессировании процесса помощь должен оказывать хирург.
- При обращении в нашу клинку пациент получит консультацию и лечение от самых опытных и квалифицированных специалистов.
- При небольшом объеме абсцесса и неглубоком его расположении возможно провести пунктирование абсцесса с удалением гноя и промыванием полости.
- Если инфильтрат располагается в глубоких слоях ягодичной области, делается разрез и дренирование пораженных тканей.
- После операции на рану накладывается повязка с лекарственными препаратами, способствующими очищению раны и скорейшему заживлению.
- При массивном абсцессе назначаются антибиотики перорально, противовоспалительные препараты, витамины и иммуномодуляторы.
С профилактической целью после постановки инъекции необходимо помассировать место укола и обработать его ватным или марлевым тампоном, смоченным в спирте.
Методы диагностики в хирургии:
источник

Постинъекционный абсцесс ягодицы является одним из наиболее часто встречающихся осложнений после проведения внутримышечных уколов, и может представлять опасность в случае несвоевременного лечения и дальнейшего распространения инфекции. Так как абсцесс появляется не сразу после попадания инфекции, то образование гнойного очага можно предотвратить ещё на стадии образования инфильтрата, если вовремя начать лечение.
Возникновение данного осложнения не является редкостью, так как причин его развития существует множество. Очень часто такие гнойные образования возникают в результате длительного лечения и частого воздействия на ягодичную область.
Кроме того, строение тканей ягодиц таково, что наличие жировой клетчатки является благоприятной средой для распространения инфекции и приводит к возникновению данного осложнения.
Главные причины развития абсцесса это:
- Нарушение правил введения инъекции, несоблюдение норм проведения дезинфекции (попадание инфекции через руки медработника, через расходные материалы, с плохо обработанной кожи в зоне укола);
- Ошибка в выборе вводимого препарата;
- Нарушение техники осуществления инъекции (использование очень короткой иглы, медленное или быстрое введение препарата, прокол иглой кровеносного сосуда);
- Аллергические реакции организма пациента;
- Кожные заболевания, пролежни;
- Ослабленный иммунитет.
Стремительное развитие воспалительного процесса является причиной разрушения мышечной ткани. С целью предотвращения возникновения осложнений проводится диагностика и назначается соответствующее лечение.
Первым симптомом осложнения после укола является образование инфильтрата. Инфильтрат представляет собой уплотнённую ткань, образовавшуюся в результате скопления в месте инъекции крови и лимфы. При ощупывании такого уплотнения у пациента возникают болезненные ощущения. Иногда появление инфильтрата может сопровождаться повышением температуры тела и недомоганием. Если не возникает осложнений, то постепенно происходит рассасывание этого образования.
Однако, нередко осложнение продолжает развиваться и на месте неудачно сделанной инъекции образуется абсцесс. Поражённое место краснеет и опухает, а пациента беспокоят сильные боли.
В отличие от иных видов патогенных образований, гнойный очаг находится внутри инфильтративной капсулы, образованной фиброзными волокнами и клетками грануляционной ткани. Однако, в случае дальнейшего развития гнойно-воспалительного процесса, может наступить прорыв капсулы с проникновением гнойных масс в межмышечное пространство, и привести к формированию обширного очага заражения. Такое развитие событий может привести к развитию сепсиса и других осложнений.
Как правило, проводит лечение и контролирует состояние пациента квалифицированный хирург клиники. Хирургическое лечение – самый эффективный метод ликвидации гнойного очага.
В процессе операции проводится:
-
Иссечение и удаление повреждённых и омертвевших тканей (некрэктомия);
- Удаление гноя путём вакуумной аспирации через дренажные трубки;
- промывание раны с использованием протеолитических ферментов с целью исключения возникновения вторичной инфекции;
- Формирование шва;
- Перевязка.
После проведения операции пациент находится под наблюдением врача в течение 10-14 дней. В случае необходимости могут назначаться лекарственные препараты, для предотвращения повторного развития инфекции, а также физиотерапевтические процедуры.
источник
 О том, как лечить чирей на глазу читайте в нашей статье.
О том, как лечить чирей на глазу читайте в нашей статье. резкое ослабление иммунитета , когда у организма просто нет сил противостоять негативному воздействию извне. Снижение защитных сил может быть вызвано хроническими болезнями или сильным переутомлением;
резкое ослабление иммунитета , когда у организма просто нет сил противостоять негативному воздействию извне. Снижение защитных сил может быть вызвано хроническими болезнями или сильным переутомлением; Обезболивание – используется местная анестезия, лекарство вводится под кожу с нескольких сторон чирья.
Обезболивание – используется местная анестезия, лекарство вводится под кожу с нескольких сторон чирья. О том, как женщинам избавиться от фурункула на половых губах мы рассказывали в данной публикации.
О том, как женщинам избавиться от фурункула на половых губах мы рассказывали в данной публикации. Левомеколь – комбинированное средство, останавливает воспаление, способствует регенерации тканей и укреплению иммунитета.
Левомеколь – комбинированное средство, останавливает воспаление, способствует регенерации тканей и укреплению иммунитета.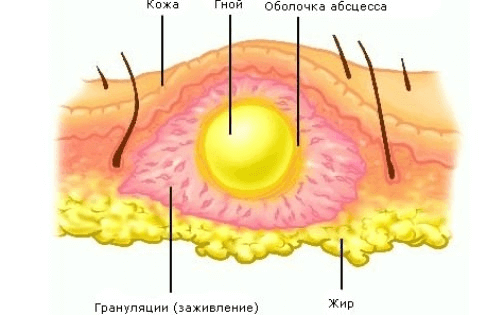

 Иссечение и удаление повреждённых и омертвевших тканей (некрэктомия);
Иссечение и удаление повреждённых и омертвевших тканей (некрэктомия);