К какому врачу обратиться: к проктологу.
Гнойники на промежности могут образоваться как при ранениях и микротравмах, так и при воспалении прямой кишки, предстательной железы и семенных пузырьков, остеомиелите крестца и копчика, повреждении мочеиспускательного канала. Чаще всего в этой области наблюдаются подкожные абсцессы, фурункулы и флегмоны промежности.
Подкожный абсцесс образуется на расстоянии около 3—4 см, а перианальный абсцесс в непосредственной близости от заднего прохода.
При наличии фурункула промежности, так же как и в лечении абсцесса и флегмоны большое значение имеет раннее оперативное вскрытие гнойника и его дренирование.
Возникновение остроконечных кондилом промежности является доброкачественным вирусным поражением кожи. Мелкие в начале папулы розового цвета разрастаются и, слившись в одно образование, напоминают собой цветную капусту.
У больных с запущенными формами туберкулеза внутренних органов может наблюдаться туберкулез кожи промежности. В этом месте появляются небольшие желтовато-красные узелки, которые постепенно превращаются в язвочки, образующие крупные болезненные язвы, покрытые сероватым гноем.
Чистота – залог здоровья
Гнойное воспаление тканей, которые окружают прямую кишку, является парапроктитом. Причинами его возникновения могут стать наличие заболеваний заднего прохода, анальные трещины или геморрой, несоблюдение личной гигиены.
Через расположенные в области заднего прохода протоки желез, инфекция проникает в окружающие ткани. В результате чего, развивается воспаление и происходит формирование гнойника на промежности.
Гной при неблагоприятном развитии может прорваться через мышцу и вызвать флегмону тазовой клетчатки, тем самым обусловливая картину парапроктита. При этом воспалительном процессе наблюдается тахикардия, повышение температуры, и еще ряд других явлений интоксикации.
Размеры и расположение гнойника бывают различные, он может находиться как между мышцами ягодиц и промежности, так и под кожей промежности. При признаках парапроктита женщинам необходима консультация у гинеколога, а мужчинам обратиться к урологу.
Также в области промежности возможно появление различных опухолей, чаще всего встречается липома. Опухоль округлой формы и располагается под кожей промежности.
Любовь Венеры
При венерических заболеваниях, а именно сифилисе, в промежности появляются шанкры красноватого цвета плотной консистенции. Затем на этом месте возникает эрозия или язвочка. Организм борется с наводнившими его микроорганизмами, и наступает скрытый период сифилиса.
Болезнь затаивается на время, вторичный сифилис часто локализуется на промежности в виде папулезного сифилида. И при третичном сифилисе промежности образуются язвы со скудным отделяемым и подрытыми краями. Это заболевание опасно своими последствиями и лечится только у специалистов.
При возникновении гнойников на промежности необходимо срочно обратиться к врачам. Записавшись на консультацию к высококвалифицированным специалистам в Республиканский центр репродукции человека и планирования семьи, Вы пройдете обследование. Выяснив причину возникновения гнойника на промежности и определив характер процесса, врач назначит Вам соответствующее лечение.
В арсенале Центра имеется множество антибактериальных и других препаратов, используемых при лечении заболеваний. Обращайтесь по телефонам, указанным в разделе «Контакты», и получение помощи квалифицированных специалистов – урологов, гинекологов, дерматологов, венерологов, хирургов – Вам обеспечено.
источник
Причины появления фурункулов в интимной зоне у мужчин и женщин — лечение народными и лекарственными средствами
Фурункулез – это гнойное воспаление волосяного фолликула, которое может появиться даже в интимных местах. Заболевание сопровождается сильной болью и дискомфортом, но при этом не каждый осмелится пойти к врачу. Фурункулы на интимных местах, как и другие воспаления, сегодня эффективно лечатся препаратами, мазями, обеспечивающими надежное выздоровление.
Фурункулы – это гнойные прыщики на волосяных мешочках. Воспаления возникают в местах, где находится нежная кожа и создаются условия с постоянной влажностью. Такие образования появляются в подмышках, интимных местах. Воспаление болит, чешется и вызывает чувство дискомфорта. Тогда необходимо срочно обращаться к врачу и разбираться, как бороться с бугорочком. Игнорирование фурункула может привести к осложнениям, например, заражению крови и другим негативным последствиям.
Фурункулы, которые возникли в интимных местах – это не самый простой недуг. Воспаления не появляются сразу же такими, какими их привыкли видеть. Они начинают созревать и постепенно развиваться. Откладывать лечение фурункулов в интимных местах ни в коем случае нельзя. Прыщик может вызвать боль в мышцах, головную боль и даже высокую температуру – до 38 градусов.
В некоторых случаях возникновение воспаления (появление фурункула) провоцирует проблемы с лимфоузлами, что может привести к серьезным последствиям. Все проходит за несколько этапов:
- Сначала на малых половых губах или паху появляется покраснение. Тогда человек ощущает неприятный зуд, уплотнение, дискомфорт.
- На втором этапе начинают происходить более болезненные реакции, к тому же в интимных местах люди особенно чувствительны. В течение развития фурункула он начинает уплотняться, появляется отек и возвышенность. В самом центре нарыва может чувствоваться пульсация. Прыщик вырастает от 1 до 3 см в диаметре. Спустя время начинает проявляться гнойный стержень, покрытый пузырьками.
- На третьем этапе происходит рассасывание либо освобождение наружу кожных покровов от накопившегося гноя. Это стадия созревания, на которой пустула вскрывается.
- Далее идет стадия заживления. В этот момент стоит более тщательно следить за личной гигиеной, чтобы заживление прошло быстрее. Всего период длится 8-12 дней.
Первой причиной размножения бактерий-возбудителей инфекции и развития подкожного гнойника в зоне паха считается ослабленный иммунитет. Для нормального функционирования иммунной системы организму обязательно необходимы витамины B, В1, С, для очищения – клетчатка. При ослабленном иммунитете оправдано применение комплекса витаминных препаратов. Не стоит увлекаться углеводами: их переизбыток может ослабить защитную систему.
К еще одним причинам возникновения гнойника относится несоблюдение правил гигиены или постоянное ношение неудобной, тесной одежды. Она может натирать и раздражать кожу, делая ее более уязвимой для инфекций. Мужчинам особенно не рекомендуется носить одежду, которая может давить, приносить дискомфорт, избыточную влажность, тем самым вызывая воспаление волосяной луковицы в паху. Учитывать эти особенности при выборе одежды, нательного белья надо мужчинам и женщинам.
У женщин может появиться нарыв на половой губе. Одной из причин возникновения прыщика является нарушение правил личной гигиены. На фоне особых условий (влажность, размножение бактерий) чаще заболеванию подвержены те, у кого слабый иммунитет. Женщинам не рекомендуется сидеть на холодных поверхностях или перегревать интимные места. Особенно опасным является фурункул во влагалище. В таком случае необходимо лечение под присмотром врача. Важно получить грамотную помощь: доктор определит, чем лечить фурункул в паху или на слизистой вульвы.
Гнойники на интимных местах могут образоваться у каждого человека. Этот недуг не разделяется только на мужское или женское заболевание. Абсолютно каждый может посидеть на холодном, простудиться. Даже временное снижение иммунитета способно вызвать образование фурункула. Прыщики могут возникнуть, если не придерживаться всех требований по гигиене. У мужчин часто воспаляется фурункул из-за неудобной одежды, которая постоянно натирает кожу.
Во время беременности все силы и запасы иммунитета уходят на ребенка. Организм отдает ценные микроэлементы, «строительные вещества» на развитие здорового плода. Одновременно естественным образом снижается иммунитет. Женщины в положении могут столкнуться с такой проблемой, как фурункул. Игнорировать прыщик нельзя. Это может привести к серьезным последствиям, которые могут коснуться ребенка. Например, может возникнуть карбункул (скопление нескольких нарывов).
Если сразу не лечить прыщик, у женщины может возникнуть фурункулез. Это многократное появление фурункула. Особенности болезни:
- Такая форма недуга приводит к интоксикации, негативно влияет на плод при любом сроке беременности.
- Фурункул, который подвержен постоянному трению, приводит к абсцессу, что позволяет инфекции выйти за пределы инфильтрата, проникать в кровь, преодолевая плацентарный барьер.
Процесс лечения фурункула зависит от стадии заболевания. Если человек не пропустил момент возникновения болезни, почувствовал первые симптомы и сразу же принялся за лечение, то от недуга можно избавиться очень быстро. Используют ихтиоловую мазь, мазь Вишневского. Последняя мазь не очень приятна на запах, тем более придется мазать в области интимных мест, поэтому на первой стадии иногда применяется другой антибактериальный способ лечения: промывку очага болезни салициловым спиртом. Обеззараживать будущее нагноение рекомендуют несколько раз – до исчезновения симптомов.
Самым лучшим лечением будет то, которое назначит врач. Существует большое количество эффективных мазей, таблеток, лекарств, которые помогают быстро вылечить пациента. Врач может назначить как терапевтическое, так и хирургическое лечение:
- При терапевтическом назначаются мази, либо же таблетки – антибиотики.
- Хирургическое вмешательство происходит в случае сильной интоксикации, значительного размера или при созревании нарыва.
При возникновении воспаления люди часто уже знают, как лечить фурункул на интимном месте и какую мазь лучше взять. Используются популярные и эффективные средства, такие как: ихтиоловая, Вишневского, гидрокортизоновая, эритромициновая, левомеколь. Мазь Вишневского имеет специфический запах, поэтому фурункул на лобке чаще мажут ихтиоловой. Эти два средства всегда в наличии в аптеках и часто назначаются врачами в качестве основного терапевтического лечения.
Первые таблетки, которые назначаются при лечении фурункула, – антибиотики. Их используют, если гнойник появляется слишком часто, при диффузных прыщиках. Специальный антибиотик действует на золотистый стафилококк штамма MRSA. Препарат назначается в виде капсулы или таблеток. Чаще других рекомендуют такие лекарства, как:
Отличным средством лечения гнойника будет настой из трав. Чтобы его приготовить, нужно взять мяту, березовые почки, цветочки календулы и зверобоя, спорыш, чистотел. Все ингредиенты в рецепте берутся в равном количестве, помещаются в стакан или другую емкость, и заливаются кипятком. Смесь нужно настоять всю ночь под теплым одеялом или в термосе. Далее делайте компресс для обработки раны на 25 минут.
Еще одним простым, но действенным рецептом будет алоэ. Его эффект проявляется быстро, а тратить время на приготовление лекарства вовсе не придется. Необходимо отрезать часть листа старого алоэ, разрезать его еще раз вдоль на две половины и накладывать на место воспаления. Рекомендуется применять растение, делая перевязки, пока прыщик полностью не исчезнет. Нельзя самостоятельно вскрывать прыщ или выдавливать. С народными средствами, делая повязки, фурункул возможно вылечить или заставить вскрыться в домашних условиях.
Эффективным методом лечения считается примочка из лопуха. Необходимо взять стакан молока (0,2 литра). Расчет идет на 5 ст. ложек листа лопуха. Зелень растения надо отварить в молоке и приготовить из смеси примочки. Перед тем как прикладывать к воспаленным участкам примочки с раствором, их необходимо остудить. При использовании народных средств появление фурункулов может продолжаться, тогда стоит обратиться к специалисту.
Чтобы фурункул не появлялся, стоит обратить внимание на правила гигиены, больше употреблять правильной еды, предохранятся от переохлаждения. Следует следить за мелкими травмами и вовремя применять меры для их заживления, иначе туда могут попасть микробы и другие инфекции. Не стоит забывать о витаминах, помогающих поддерживать иммунную систему в норме. Настоятельно не рекомендуются попытки самолечения (не надо пытаться его выдавить), тем более все условия для хирургического вмешательства должны быть стерильными, чтобы не занести еще одну инфекцию.
источник
Острый парапроктит представляет собой острое воспалительное заболевание, характеризующееся развитием гнойного процесса в подкожно-жировой клетчатке, окружающей прямую кишку. По-простому говоря, острый парапроктит – это гнойник, расположенный в области промежности в непосредственной близости от заднего похода.
Острый парапроктит занимает второе место по частоте возникновения среди всех болезней прямой кишки, уступая первое место лишь геморрою. Острому парапроктиту в основном подвержены как мужчины, так и женщины трудоспособного возраста. Заболевание распространено по всему миру и в целом относится к довольно распространённым.
Существует четыре основных формы острого парапроктита в зависимости от локализации гнойного процесса:
1. Острый подкожный парапроктит – это наиболее часто встречаемая форма заболевания. При подкожном парапроктите гнойник расположен непосредственно под кожей промежности вблизи заднепроходного отверстия.
2. Острый ишиоректальный парапроктит — гнойник располагается в более глубоких слоях подкожно-жировой клетчатки. Анатомической границей его является мышца, поднимающая задний поход, выше которой гнойник никогда не распространяется.
3. Острый пельвиоректальный парапроктит – наиболее тяжелая форма острого парапроктита, при которой гнойник расположен очень глубоко в промежности выше мышцы, поднимающей задний проход и может непосредственно примыкать к нижней границы брюшной полости.
4. Острый подслизистый парапроктит – форма парапроктита, при которой гнойник находится в толще прямой кишки, отслаивая ее слизистую оболочку.
Из всех форм острого парапроктита, подкожный парапроктит встречается наиболее часто.
Основная причина острого подкожного парапроктита – это инфекция, которая проникая внутрь подкожно-жировой клетчатки вызывает сильное воспаление тканей и в течение ближайших двух-трех дней превращается в гной. Существует несколько способов проникновения инфекции в жировую клетчатку промежности. К основным из них относятся следующие:
— криптогенный – при этом способе бактерии попадают в подкожную клетчатку из просвета прямой кишки через воспаленные железы прямой кишки, которые расположены в ее стенке на расстоянии 1-го сантиметра т заднего прохода. Очень часто эти железы травмируются остатками съеденной пищи, нагнаиваются и прорываются за пределы прямой кишки. Этот путь развития острого подкожного парапроктита является самым распространённым.
— контактный — при котором инфекция проникает либо извне, через поврежденные кожные покровы промежности, что обычно случается при травмах и ранениях, а также при переводе инфекции из окружающих прямую кишку органов (острый простатит, острый цистит, острый вагинит, злокачественные опухоли и прочее)
— гематогенный путь – при этом болезнетворные бактерии попадают в околопрямокишечную клетчатку с током крови из отдаленных очагов инфекции, таких как легкие, почки, сердце, поджелудочная железа и другие). Обычно такой путь инфицирования характерен для сепсиса.
Понимание причины острого парапроктита — прямой путь к здоровью.
Подкожный парапроктит характеризуется типичной симптоматикой и ввиду наиболее поверхностного к коже расположения среди всех форм парапроктита как правило не представляет никаких трудностей для диагностики.
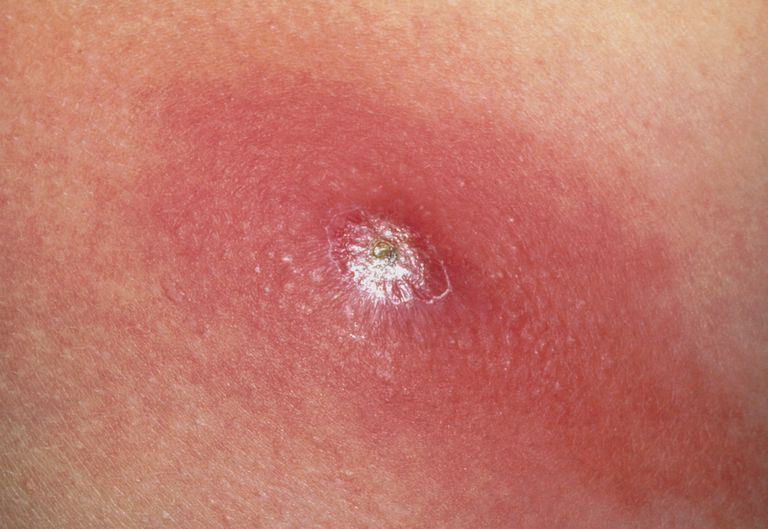
Начало острого подкожного парапроктита почти всегда острое. Заболевание начинается с появлением сильных болей и припухлости в области промежности. Боли носят постоянный и быстро прогрессирующий характер. Если в первые один-два дня они ноющие, изнуряющие, то обычно на третий день принимают характер пульсирующих, не дающих покоя пациенту. Появление пульсирующих болей является верным признаком перехода воспаления в гнойную фазу. Другим характерным признаком болей является их усиление во время акта дефекации.
Практически с первых дней в области болей на промежности появляется болезненное уплотнение, которое вначале имеет небольшие размеры, однако в последующие дни значительно увеличивается. Примерно со второго дня в области уплотнения появляется покраснение и отек кожи, которые также в течение последующих дней увеличиваются в размерах. Кожа при этом становится горячей на ощупь. Промежность становится ассиметричной. Воспалительное уплотнение нередко возвышается над поверхностью кожи и к третьим-четвертым суткам размягчается (по консистенции становится похожим на несильно надутый резиновый мячик). Этот симптом является очень характерным именно для гнойного воспаления.
Кроме болей и появления уплотнения в области промежности почти всегда ухудшается общее состояние больных. С первых дней беспокоит слабость, общее недомогание, разбитость, плохой аппетит, тошнота, сухость во рту, повышение температуры тела. В первые двое суток температура редко превышает 38 градусов. Начиная с третьих – она почти всегда высокая, вплоть до 40 градусов. Бывают случаи, когда больные, несмотря на весь комплекс симптомов все же не обращаются за медицинской помощью. В этом случае может наступить самостоятельное вскрытие гнойника наружу с эвакуацией большого количества гноя. Общее состояние при этом, как правило, значительно улучшается, нормализуется температура тела, местные воспалительные симптомы стихают. Не стоит ожидать такого исхода: очень часто подкожные гнойники распространяются вглубь промежности с развитием ишиоректального и даже пельвиоректального парапроктита. Если что-либо не совсем понятно — попробуйте познакомиться с публикацией парапроктит: симптомы и лечение.
Ни при каких обстоятельствах не стоит пытаться лечиться парапроктит самостоятельно. Запомните, все гнойные процессы в области прямой кишки почти всегда протекают очень агрессивно.
Лечение острого подкожного парапроктита почти всегда хирургическое. Обычно производится два вида операций при этом заболевании:
— вскрытие и дренирование парапроктита – суть операции заключается в том, что гнойник вскрывается через кожу промежности, гной удаляется, а в последующем рана обрабатывается антисептиками до ее полного очищения и заживления. Однако после таких операций довольно часто бывают рецидивы заболевания, то есть их повторное возникновение на том же самом месте, либо переход в хроническую форму, при которой в области послеоперационного рубца формируется гнойный свищ, который течет годами. Для минимализации процента рецидивов острого подкожного парапроктита применяют другой вид операции.
— иссечение парапроктита. При этой операции гнойник иссекается в пределах здоровых тканей, и, что самое главное, удаляется воспаленная железа-крипта, как основная причина возникновения этого заболевания. Как правило, после такой операции больной забывает о своем заболевании навсегда.
Операция выполняется либо под наркозом, либо под спинномозговой анестезией. В редких случаях, при небольших размеров гнойниках и при тяжелом общем состоянии пациента, операция может быть выполнена под местной анестезией.
В дополнение к оперативному лечению назначаются мощные антибактериальные препараты, которые вводятся, как правило, внутримышечно или внутривенно, проводится дезинтоксикационная терапия, обезболивание и пр. Помните, что нарушение режима лечения может привести к осложнению парапроктита после операции.
При своевременном и адекватном лечении длительность лечения около 2-3 недель.
Острый подкожный парапроктит могут симулировать некоторые заболевания, которые также необходимо знать. К ним относятся следующие:
— фурункул промежности – гнойное воспаление волосяного фолликула области промежности. Для фурункула характеры небольшие размеры (до 2-3 сантиметров), наличие гнойно-некротического черного стержня в центре гнойника и гладкое течение. Фурункул оперируется амбулаторно под местным обезболиванием.
— нагноившаяся киста промежности – врожденное заболевание, очень схожее с подкожным парапроктитом, которое, нередко проявляется в зрелом возрасте. В отличие от острого подкожного парапроктита при нагноившейся кисте имеется ограниченный гнойник небольших размеров, который не имеет никакой связи с прямой кишкой. Нередко диагноз нагноившейся кисты промежности устанавливается только во время хирургического вмешательства.
— нагноившийся эпителиальный копчиковый ход – также врожденное заболевание, которое характеризуется появлением гнойника в области копчика. В большинстве случаев нагноившийся эпителиальный копчиковый ход локализуется в области копчика, но при низком расположении гнойника он может иметь сходство с задним подкожным парапроктитом.
В принципе эти различия не настолько принципиальны, поскольку каждое заболевание требует хирургического лечения, а хирургическая операция в любом случае является в какой-то мере диагностическим методом, во время которого окончательно уточняется диагноз и определяется конкретная тактика лечения.
Важно помнить, что при любой форме парапроктита никогда не следует заниматься самолечением, поскольку своевременное обращение за медицинской помощью не только является залогом успешного лечения и минимализации осложнений, но и создает наиболее оптимальные условия для радикального хирургического лечения – иссечения парапроктита, как наиболее эффективной меры окончательного излечивания от этого заболевания и профилактики возникновения рецидива.
источник
Фурункулез – это гнойное заболевание, появляющееся чаще всего на нежной коже в тех местах, где присутствует влажная среда. Заболевание причиняет массу неудобств, особенно если фурункулы появляются на интимных местах, ведь они являются причиной сильных болей. К тому же далеко не все могут обратиться к врачу, если выскочил фурункул на половой губе, например.
Чирей на интимном месте может быть спровоцирован бактерией стафилококк. Она вызывает в луковицах волоса воспаление и, как следствие, ткани вокруг волосяной луковицы также страдают. Фурункул растет, созревает и накапливает в себе гной. Это и является причиной сильных болей. Стафилококк живет практически в каждом из нас.
Так что же влияет на то, что кто-то подвержен фурункулезу постоянно, а кто-то даже и не знает о подобном недуге?
Причин может быть несколько:
- Ослабленный иммунитет и периоды авитаминоза, когда организм не в силах противостоять атаке различных заболеваний;
- Недостаточно комфортные условия проживания, когда дискомфорт вредоносно влияет не только на иммунитет, но и на общее состояние здоровья;
- Некачественная гигиена – это одна из основных причин. Фурункулы в промежности появляются часто в путешествиях либо в таких условиях, где нет возможности часто пользоваться ванной комнатой. Поэтому не стоит пренебрегать гигиеной ни дома, ни в поездках;
- Фурункул в интимной зоне также может появиться при переохлаждении. Людям, подверженным данному заболеванию, следует тщательно избегать не только переохлаждения, но и сквозняков;
- Фурункулы между ног также часто возникают в условиях повышенной потливости. Как мы уже говорили, этот недуг обитает в условиях повышенной влажности, поэтому не забывайте о тщательной гигиене и частых душах в жаркое время года. Различные присыпки и дезодорирующие средства помогут в уходе за кожей в интимном месте как представителям мужского, так и женского пола;
- У женщин фурункул на малых половых губах может появиться при нарушении метаболизма, при порезах в процессе бритья либо при воспалении бартолиновой железы.
Фурункул в интимной зоне неприятен как женщинам, так и мужчинам.
Заболевание в интимном месте имеет несколько стадий развития с характерными для каждого этапа симптомами и лечением:
- На первой стадии больной замечает покраснение в паху либо на больших и малых половых губах. Помимо этого, может появиться припухлость в области вокруг волосков. Что касается ощущений, то больной чувствует неприятный, иногда даже болезненный зуд;
- На второй стадии заболевание уже не выглядит так безобидно, как на первой. Здесь симптомы уже более ощутимые и серьезные, особенно при беременности. Чирей в промежности на этом этапе уже становится более плотным. Второй этап характеризуется появлением возвышенности и отека. В месте воспаления ощущается пульсация.
Сейчас фурункул в интимной зоне выглядит как прыщ размером от одного до трех сантиметров. Затем, спустя какое-то время, на интимном месте созревает гнойный стержень. Поверхность стержня покрыта пузырьками.
Фурункул в интимной зоне может стать причиной повышения температуры до 38 градусов. Могут появиться такие симптомы, как головная боль или боль в мышцах. Некоторые люди отмечают увеличение лимфоузлов при данном недуге. Как вы понимаете, с лечением лучше не затягивать, чтоб до второй стадии заболевание не развилось, так как подобные симптомы лечить будет очень непросто;
- Третий этап развития фурункулеза является одинаково завершающим как для женщин, так и для мужчин. Созревает стержень и накопившийся гной выходит наружу.
- Есть еще и четвертый этап – это постепенное выздоровление. На данной стадии происходит заживление и вам нужно особенно тщательно следить за гигиеной в интимном месте. В основном гнойник в половой области излечивается за период до 12 дней.
Как мы уже говорили, развитие болезни происходит в несколько этапов. Для того, чтобы выбрать соответствующее лечение, вам необходимо четко определиться с тем, на какой стадии находится заболевание. Тщательно изучите свои симптомы и сопоставьте их с симптомами, описанными выше, и только потом принимайте решение, как лечить фурункул на интимном месте.
На какой бы стадии вы ни находились, помните: гнойники ни в коем случае выдавливать нельзя. Это может привести к заражению крови.
К лечению такого неприятного явления, как фурункул в паху либо на малых и больших половых губах, особенно при беременности, необходимо приступать незамедлительно. Причем лечение будет зависеть от стадии заболевания.
Если симптомы недуга появились недавно, скорее всего, что вы на первой стадии. Лечение тут несложное – протрите больное место салициловым спиртом. Такую незамысловатую процедуру желательно повторять несколько раз. Гнойники в интимном месте пройдут, если вы будете прикладывать компрессы с ихтиоловой мазью.
Лечение может быть более продуктивным, если вы будете чередовать ихтиоловую мазь и мазь Вишневского.
Однако, будьте готовы к тому, что мазь Вишневского имеет неприятный специфический запах. Кстати, упомянутые мази эффективно могут лечить как первую, так и вторую стадию недуга.
Если верить бабушкиным рецептам, то продуктивным лечением будет печеный лук, который отлично справляется с функцией вытягивания гноя. В связи с этим вам легко удастся избавиться от гнойника между ног.
Не забывайте и о традиционной медицине. Для проведения корректного лечения вам необходимо своевременно обратиться к врачу.
Врачи советуют два выхода из ситуации:
- Лечение препаратами. Местное воздействие включает в себя согревающие компрессы с мазями и антибактериальными препаратами. В комплексной терапии врач может назначить прием антибиотиков. Это даст более быстрый эффект. Зачастую прописывают диклоксациллин (пенициллиновая группа антибиотиков), реже – эритромицин и тетрациклин;
- Операция. Когда терапевтическое лечение не приносит результатов, врачи прибегают к хирургическому вмешательству. Операцию проводят под местной анестезией, поэтому больной практически не ощущает боли. Это гарантированный, но менее желательный способ избавления от гнойника в интимном месте. Если врач после операции назначит физиотерапию в качестве дополнительного лечения, то это ускорит процесс заживления. С этой же целью может быть назначен электрофорез, УВЧ или дарсонвализация. Если вы решитесь на такую операцию, то имейте в виду, что после нее может остаться небольшой шрам.
Следите за своим здоровьем. Постоянно занимайтесь укреплением иммунной системы, старайтесь не подвергаться переохлаждению, следите за своим метаболизмом и уделяйте максимум внимания гигиене. Это будет лучшая профилактика появления фурункулеза и тогда вам не придется лечить гнойники.
источник
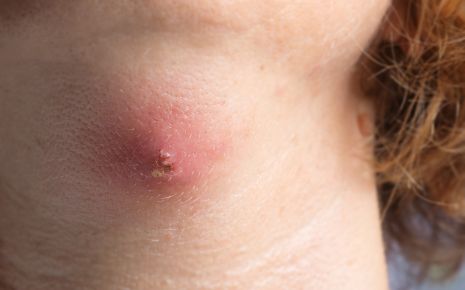
Абсцесс — это заполненная гноем полость в тканях, то есть своего рода гигантский гнойный прыщ, похожий на фурункул. Вокруг этого гнойника тело строит капсулу, которая должна предотвратить дальнейшее распространение воспаления. Аптечными мазями на ранних стадиях абсцесса помочь себе можно, однако при выраженном абсцессе они совершенно неэффективны.
Абсцесс (лат. abscessus — нарыв) — это полость, заполненная гноем, как правило, в результате воспаления кожи или органа.
Абсцесс может возникнуть в любом месте (подкожной клетчатке, мышцах, костях, в органах или между ними), например, частые места локализации абсцессов:
- мягкие ткани головы (затылок, подбородок);
- во рту, горле (паратонзиллярный абсцесс);
- в интимной области (промежности);
- в легких (как следствие туберкулеза легких);
- на ягодице (попе);
- в подмышечной впадине;
- в мозгу (абсцесс головного мозга).
Чаще всего гнойник возникает непосредственно под кожей, вступая сначала в контакт с патогенами (вирусами, бактериями, грибками и проч.). Часто абсцесс образуется также в местах подверженных постоянному трению, например, на внутренней стороне бедер.
Абсцесс прямой кишки, также известный как анальный абсцесс, представляет собой скопление гноя в области заднего прохода (анального отверстия). Чаще абсцесс в этой области возникает в возрасте от 20 до 40 лет, особенно у мужчин.
Причиной анального абсцесса, как правило, является воспаление мелких желез в анальном канале, так называемые проктодиальные железы. Причиной является раздражения слизистой оболочки анального канала частыми походами в туалет или очень жесткой туалетной бумагой, вследствие, бактерии легко проникают через раздраженные участки в организм и вызывают инфекцию проктодиальных желез.
Воспалительный отек засоряет протоки желез, поэтому гной не может стекать. Если давление в проктодиальных железах становиться слишком большим, гной может распространяться в окружающие ткани и вызвать болезненный абсцесс на ягодицах.
В большинстве случаев абсцессы возникает вследствие бактерий, которые проникают в организм через крошечные повреждения на коже и вызывают воспалений процесс.
Ответственные за абсцесс бактерии, как правило, являются:
- Стафилококки (особенно золотистый стафилококк);
- Стрептококки;
- Кишечная палочка.
Как только патогены вторгаются в организм, их встречают лейкоциты (белые кровяные клетки, стражи иммунной системы). Во время защитной реакции образуется гной, состоящий из мертвой ткани, бактерий и лейкоцитов. Затем тело строит вокруг мешка-гноя капсулу соединительной ткани, чтобы предотвратить дальнейшее распространение абсцесса.
Патогены вторгаются в организм:
- через различные ссадины на колене;
- через различные бытовые порезы (например при бритье);
- при бактериальном воспаление зубов (например, при кариесе).
При анальном абсцессе причиной попадания инфекции является раздраженная слизистая оболочка в области анального канала — например, из-за частых походов в туалет или очень жесткой туалетной бумаги.
У женщин, в период лактации также может воспалится молочная железа. Это так называемый пуэрперальный мастит, он как правило безвредный и при соответствующем лечении быстро исчезает. Однако, если воспаление молочной железы продолжает прогрессировать, в самом неблагоприятном случае может образоваться абсцесс груди.
Хорошая новость: болезненный гнойник редко возникает вследствие мелких травм и трещинок. В основном абсцессы возникают только тогда, когда бактерии проникают в организм через серьезные раны и порезы и, кроме того, только тогда, когда бактериям создаются все благоприятные условия.
Факторами, способствующими развитию абсцесса, являются:
- сахарный диабет;
- хронические воспалительные заболевания кишечника (например, язвенный колит и болезнь Крона);
- заболевания, поражающие кожу (псориаз или атопический дерматит);
- необработанные или плохо обработанные раны;
- плотно прилегающая и натирающая одежда;
Если абсцесс рецидивирует, в редких случаях может возникнуть врожденный или приобретенный иммунодефицит. Чаще всего причиной является постоянное ношение плотной прилегающей одежды и отсутствия личной гигиены — особенно при рецидивирующих абсцессах в области гениталий.
Абсцесс может возникнуть и после уколов. Так называемый постинъекционный абсцесс (одно из осложнений уколов, прививок, постановки капельниц, при котором в мягких подкожных тканях происходит нагноение), при несоблюдение правил асептики.
Из-за высоких правил гигиены в медицинских учреждениях и врачебных кабинетах эти абсцессы сегодня практически не встречаются. Данный вид нагноения часто возникают у наркоманов или у спортсменов, которые самостоятельно делают инъекции.
Бактерии не всегда являются причиной абсцесса. Хронические воспалительные заболевания, такие как болезнь Крона или туберкулез, также могут привести к абсцессам. Из этих так называемых «холодных абсцессов» в основном затрагиваются внутренние органы. В отличие от абсцессов, вызванных непосредственно бактериями, «холодные абсцессы» едва ли содержат гной.
Первым признаком поверхностного абсцесса является неопределенное чувство давления и боли под кожей. В дальнейшем, симптомы увеличиваются, и появляются классические признаки воспаления (боль, покраснение кожи, озноб и повышенная температуры тела).
Типичные симптомы поражения мягких участков ткани:
Иногда начальная стадия гнойника может иметь бело-желтоватый цвет, похожей на большой прыщ. Однако, отличительной чертой является гораздо более сильный красноватый окрас, чем у обычных прыщей. Отек и гнойные пустулы также выглядят значительно больше.
Абсцесс также может находиться под кожей. О нагноение можно только предполагать.
В результате воспалений под кожей гнойники, как правило, крайне болезненны – особенно при движениях или прикосновениях. При абсцессе на ягодице, пострадавшим будет очень больно садится. Иногда боль бывает пульсирующей.
В случае распространения возбудителя по лимфатическим узлам, возникает так называемый нокардиоз кожно-лимфатический (воспаление лимфатических сосудов).
Тем не менее, подкожные абсцессы не всегда связаны с болью – в некоторых случаях лихорадка является единственным заметным симптомом.
Если абсцесс находится непосредственно под кожей, длительной диагностики не требуется. Поверхностные абсцессы врач выявляет по типичным признакам воспаления. При поверхностном гнойнике диагностика нужна, чтобы выявить возбудитель воспаления – и, следовательно, абсцесс, для этого проводят исследование гнойного мазка.
Глубокие абсцессы не могут быть распознаны или выявлены при наружном обследовании. Например, если абсцесс образовался в почках или в легких, врач сможет распознать и дифференцировать ее от других заболеваний только с помощью методов визуализационной диагностики. К ним относятся:
- ультразвуковое исследование (УЗИ);
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ).
В дополнение к визуализационной диагностики абсцесса берут общий анализы крови. Врач исследует кровь на наличие признаков воспаления и антител ответственных за воспаление.
Увеличение количества лейкоцитов и повышение эозинофилов, увеличение концентрации С-реактивного белка в крови являются дополнительными признаками абсцесса.
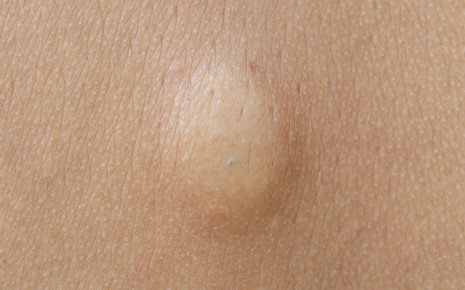
- Абсцесс — представляет собой скопление гноя в органах или тканях, образованных в результате воспалительного процесса. Абсцессы, в отличие от фурункулов, могут возникать у человека в любом месте тела и органа.
- Эмпиема — значительное скопление гноя внутри полого органа, например, в желчном пузыре или печени при воспалении желчного пузыря.
- Фурункул (чирей) — острое гнойно-некротическое воспаление волосяного фолликула. Следовательно, чирей может появляться только на волосатых участках тела, обычно на лице, шее, подмышках и в интимных местах.
- Карбункул — возникает вследствие слияния нескольких фурункулов в большой гнойник.
- Киста — является преимущественно доброкачественной инкапсулированной полостью в органе или ткани, которая может быть заполнена различными веществами, преимущественно, слизистым и водянистым содержимым.
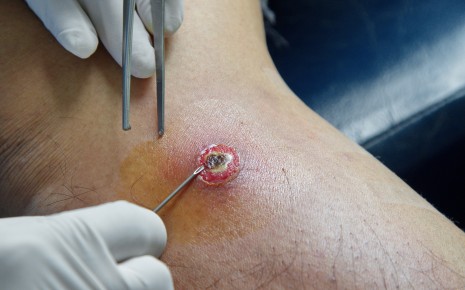
Единственным эффективным методом лечения является удаление гнойника. По этой причине врачи полагаются на хирургическое лечение, причем слово «операция» при поверхностных абсцессах звучит уж слишком дико — хирургу достаточно сделать небольшой разрез, чтобы открыть абсцесс, высосать гной и удалить частички воспаленной ткани.
- Например, если гной находится под кожей, врач сначала локально обезболивает пораженный участок.
- Затем делается небольшой срез участка, где наиболее сильно выступает гнойник.
- Затем, выкачивают гной, удаляется воспаленная ткань и промывается рана.
- Чтобы оставшиеся возбудители не спровоцировали рецидив заболевания, рану не зашивают.
- После лечения необходимо регулярно чистить и менять повязки.
Очень важно: не пытайтесь вырезать или проколоть абсцесс самостоятельно! Если вы слишком сильно надавите на абсцесс, патогены попадут в кровоток и воспаление распространяется. В очень редких случаях такое «врачевание» может привести к опасному для жизни осложнению, как заражение крови (сепсис).
Домашние средства, антибиотики (Цефалексин, Амоксициллин) или мази (Илон К, Тридерм) могут помочь в лучшем случае на ранних стадиях и при очень маленьких гнойниках. Причина: абсцессы инкапсулируются (создают защитную оболочку). В результате активные ингредиенты мазей и прочих средств не проникают в полость абсцесса и не могут бороться с патогеном.
Каким будет прогноз абсцесса, прежде всего зависит от:
- размеров гнойника,
- местоположение;
- лечения.
При неправильном лечении абсцесса существует риск того, что в ране останутся патогены, и абсцесс рецидивирует. Поэтому, чтобы избежать осложнений, не пытайтесь вскрыть абсцесс самостоятельно.
При своевременном лечении врачом прогноз благоприятный, абсцессы заживают без проблем. В зависимости от размера полости абсцесса для полного выздоровления может потребоваться несколько недель.
Важно ежедневно чистить открытую рану и менять повязку. После хирургического удаления анального абсцесса сидячие ванны могут ускорить процесс заживления — особенно следует уделять больше внимания гигиене после акта дефекации.
источник
Причинами образования гнойников промежности является гнойное воспаление предстательной железы, семенных пузырьков, семявыносящих протоков и тазовой части мочеточников. Эти гнойники, прорвавшись через межмышечные и фасциальные щели промежности, могут спуститься к мошонке и корню полового члена. Необходимо помнить об ущемленных грыжах промежности, инфицированных геморроидальных узлах, нагноившихся бульбоуретральных (куперовых) железах, дермоидных кистах, инфицированных мочевых затеках, образовавшихся при разрывах промежностной части мочеиспускательного канала.
Кроме того, при острой гнойно-гнилостной, и особенно анаэробной, инфекции и длительном скоплении гноя в забрюшинном пространстве может наступить расплавление фасций и других тканей диафрагмы таза с выходом гноя на промежность и формированием флегмоны или гнойных свищей. Флегмона мошонки может быть следствием орхита или эпидидимита.
Флегмона мошонки имеет морфологические особенности. В оболочках мошонки при гистологическом исследовании отмечаются картина гнойного воспаления, обилие некротических тканей и микроабсцессов.
Течение заболевания крайне тяжелое: озноб, лихорадка, общее недомогание, повышение температуры тела и лейкоцитоз, сдвиг лейкоцитарной формулы влево. Мошонка увеличена, отек и гиперемия кожи без резких границ переходят на половой член, промежность, переднюю брюшную стенку. Темно-бурые пятна на коже мошонки указывают на ее гангрену. При пальпации ощущается подкожная крепитация, мошонка приобретает деревянистую консистенцию.
Наблюдаются регионарный лимфаденит и лимфангит. Возможно затруднение мочеиспускания вплоть до острой задержки мочи.
Флегмоне мошонки может предшествовать острый орхит или эпидидимит. Острое воспаление яичка начинается бурно, с внезапного повышения температуры тела, появления сильных болей в яичке, которые распространяются в паховый канал, крестец, нижнюю часть живота и поясницу. Объем яичка быстро увеличивается, оно напряжено и резко болезненно. Поверхность яичка гладкая, в оболочках обнаруживается выпот.
Гангрену мошонки (болезнь Фурнье) вызывают микроорганизмы (В. perfringens и др.). Состояние больного тяжелое: отмечаются общая слабость, тахикардия, высокая температура тела и головная боль наряду с сильными болями в области мошонки и внутренней поверхности бедра. Мошонка увеличена и отечна, на ее коже пузыри с серозно-геморрагическим содержимым. На 2—3-й день кожа мошонки становится темно-багровой, и мошонка достигает наибольших размеров.
На месте вскрывшихся волдырей образуются эрозированные участки, начинается отторжение тканей мошонки. Демаркационная линия появляется к 6-7-му дню, к 10- 12-му дню ткань мошонки расплавляется, яички полностью обнажаются и висят на семенных канатиках, которые, как правило, не изменены. Из раны мошонки выделяется грязно-серая жидкость с пузырьками газа и зловонным запахом. После отторжения некротических масс из остатков тканей мошонки довольно быстро развиваются пышные грануляции, яички покрываются рубцовой тканью. В начале выздоровления ткань мошонки ярко-розового цвета, гладкая и блестящая, затем приобретает нормальный вид (Лопаткин Н.А. и др., 1978).
В области промежности встречаются фурункулы, карбункулы, подкожные флегмоны, потертости, опрелости наружных половых органов, парапроктит, нагноение дермоидной кисты, гнойное воспаление геморроидальных узлов, распадающиеся опухоли промежности или заднего прохода, а также инфицированные гематомы, ущемленные грыжи промежности. Из глубины таза в ткани промежности могут проникать гнойники предстательной железы, семенных пузырьков с образованием парауретральных абсцессов. Такое проникновение гноя возможно при нарушении анатомической целости диафрагмы таза или при гнойном (протеолитическом) расплавлении фасции.
У некоторых больных гной проникает из подбрюшинного пространства через щели диафрагмы в ткани промежности. Кроме того, при распространении гноя из промежности в полость таза вследствие расплавления фасции и нарушения анатомической целости диафрагмы таза гнойники в области заднего прохода могут осложниться глубоким гнойным затеком, который идет в седалищно-прямокишечную ямку, проникая затем в подвздошную ямку с формированием забрюшинной флегмоны и свищей.
Флегмоны и гнойники заднего отдела промежности, расположенные в седалищно-прямокишечных ямках, некоторое время остаются изолированными. После проникновения с периферии вглубь они могут захватить парауретральную клетчатку промежности, формируя парауретральные абсцессы. Такое распространение гноя наблюдается при парапроктитах, остеомиелитах копчика, нижнего сегмента крестца, седалищных костей, при нагноении дермоидных кист в крестцово-копчиковой области, атером или гидраденитов промежности; при смешанной форме туберкулеза прямой кишки, сопровождающейся образованием язв слизистой оболочки заднего прохода.
Для профилактики свищей промежности показана сравнительно ранняя операция — до момента образования свищей. Гнойники промежности вскрывают под общим обезболиванием.
Гнойники промежности, расположенные за мочевым пузырем, вскрывают дугообразным разрезом выпуклостью кпереди, проведенным между вершинами седалищных бугров. Обнажив луковичную часть мочеиспускательного канала, пальцем проникают между луковицей полового члена, поперечными мышцами промежности и анально-промежностной частью прямой кишки с прилегающей к ней мышцей, поднимающей задний проход.
При ограниченной флегмоне мошонки показано вскрытие и дренирование гнойника, при разлитой — множественные лампасные разрезы кожи с орошением раневой поверхности раствором перекиси водорода или перманганата калия, особенно при подозрении на анаэробную инфекцию. В последнем случае необходимо ввести поливалентную противогангренозную сыворотку.
При флегмоне вторичного происхождения особое внимание уделяют воздействию на первичный очаг. При затрудненном мочеиспускании или задержке мочи целесообразно произвести эпицистостомию. Флегмону мошонки дренируют после ее вскрытия несколькими дренажными трубками для промывания раны растворами антисептиков.
При больших дефектах кожи мошонки после устранения явлений некроза производят пересадку кожи. При тотальной гангрене рекомендуют перемещать яичко в паховую область (Пытель Ю.А., Золотарев И.И., 1985).
источник
Фурункул – не самое приятное явление, а если проблема возникает в интимной зоне, то болезнь перетекает в разряд деликатных.
Бактериальная инфекция, локализованная вокруг волосяного фолликула, вызывает воспаление, боль, нагноение, может повыситься температура тела.
Главным фактором, вызывающим возникновение фурункула на половых органах, является бактериальное поражение организма.
В норме на коже человека может проживать до 30% стафилококков. Появление фурункула свидетельствует о количественном изменении патогенных микроорганизмов до 80-90%.
Спровоцировать это может ряд факторов:
- Недостаточная гигиена . Интимная зона, будь то паховая область (промежность), гениталии, грудные железы, чаще всего нуждается в гигиенических процедурах. Причина этому – избыточная потливость, наличие складок кожи, выделения из половых органов.
-
Ослабление иммунитета вирусными и бактериальными заболеваниями . Во время простуды все силы направлены на устранение вируса, и человек становится более уязвимым к зловредным микроорганизмам. Часто вместе с насморком и кашлем на теле появляются гнойные воспаления. Они могут, как предшествовать болезни, так и появиться в процессе недуга, после выздоровления.
- Нарушение эндокринных функций . Признанная причина фурункулеза – сахарный диабет. Болезнь может протекать в латентной форме, и нередко именно фурункулы становятся сигналом для контроля уровня сахара в крови. Любые гормональные нарушения, изменение количества биологически активных веществ на фоне менопаузы, подросткового периода могут поспособствовать появлению гнойниковых очагов.
- Недостаток витаминов, скудная или несбалансированная пища . Сопротивляемость бактериальным атакам понижается из-за дефицита витаминов группы B, аскорбиновой кислоты, витаминов A и E. Фаст-фуд, полуфабрикаты не могут полноценно восполнить потребность в витаминах и минеральных веществах.
- Нарушение работы печени . Все «прелести» и тяготы прогрессивного века приходятся на главный фильтр организма. Вирусные заболевания, бактерии, токсины, вредные нитратные соединения – это работа для печени. Если орган нездоров, то неспособен вполне справиться с очисткой крови. Как результат – гнойники на теле.
-
Переохлаждение . Еще наши предки заметили, что чиряк часто появляется после переохлаждения, как местного, так и общего. Современная медицина подтверждает этот факт, и, как и старшее поколение, не рекомендует «сидеть на холодном».
- Онкологические заболевания . Нередко злокачественные опухоли сопровождаются фурункулезом, в том числе и в интимной области. Химиотерапия, борьба с онкологическими клетками существенно влияют на оборонительные функции.
- Травмы кожи, перенесенное операционное вмешательство . Открытый участок кожи, не обработанный дезинфицирующими препаратами, просто зеленый сигнал светофора для стафилококка. Промежная область – зона, часто подвергающаяся травмам во время бритья, полового контакта. В летний период люди часто растирают кожу между ног ввиду излишней потливости, и это место становится пороговым. Операции снижают сопротивляемость организма, разрешая тем самым стафилококку размножаться.
Единичный фурункул – не повод для паники и поиска серьезных патологических недугов.
Частые и множественные воспаления должны стать сигналом для обращения к врачу.
Нарыв чаще всего возникает в местах скопления сальных желез, в областях, требующих более тщательной гигиены. Нередко встречаются фурункулы на половых органах, груди, ягодицах.
Первым проявляется подкожный дискомфорт. Боль и отек на месте будущего фурункула нарастают в течение нескольких суток. Покраснение и жжение сопровождают формирование гнойника.
Особенность фурункулов в интимных местах в значительных болевых ощущениях ввиду наличия множества нервных окончаний. Боль не утихает до момента вскрытия чирея.
Если фурункул единичный, то обычно он не изменяет общего состояния. Однако крупные или множественные гнойники могут вызывать повышение температуры тела, общее недомогание, головную боль.

Для представительниц прекрасного пола чиряк на молочных железах представляет особую опасность.
Если лечение проигнорировано, высока вероятность бактериального заражения других тканей . Последствия – самые неприятные, до летального исхода.
Располагаться воспаление может как на груди, так и под ней, а также на соске. К перечисленным выше причинам появления фурункула присоединяется еще и тесное ненатуральное белье.
Бюстгальтер из красивого кружевного материала – идеальное оружие стафилококка. Текстурная поверхность способна растереть вспотевшую кожу, а плохая гигиена довершит дело.
Среди специфических симптомов фурункула на груди – отек молочной железы, болезненность, распространяющаяся на сосок, всю пораженную грудь.
Молочные протоки при лактации открыты и становятся порогом для инфекции. Кроме того, малыш может травмировать сосочек и спровоцировать заражение.
Болезнетворные бактерии способны проникать в грудное молоко, что особенно опасно для крохи первого года жизни.
Вероятность попадания гноя в кровь в области груди значительно увеличена за счет железистой ткани.
Грудные железы состоят из нежной ткани с минимумом перегородок. Вывести гной должен исключительно доктор-хирург или маммолог.

Неправильное бритье, микротравмы, недостаточная гигиена становятся первичной причиной возникновения фурункулов.
Гнойники на лобке могут привести к отеку близлежащих тканей, лимфоузлов. Особая чувствительность гениталий влечет за собой большую болезненность.
Чирей на лобковой части может служить признаком других заболеваний, в том числе воспалительных процессов органов малого таза, венерических болезней.
Гениталии снабжаются множеством кровеносных сосудов, поэтому вероятность проникновения инфекции в кровь в разы умножена.
Воспалительные процессы возможны как на малых, так и на больших половых губах. Однако фурункулы диагностируются только на последних.
Слизистая оболочка малых половых губ не имеет волосяных фолликулов. Обычно в области преддверия во влагалище диагностируются нарывы.
Дело в том, что эта область – одна из наиболее питаемых кровью, а значит, риск заражения велик.
При появлении первых признаков болезни на половых губах следует как можно быстрее обратиться к доктору.
Гнойники иногда свидетельствует о воспалении бартолиновых желез. Это опасное заболевание, протекающее с гипертермией, сильной болью.
При острых гнойниковых воспалениях интимной зоны рекомендовано воздержаться от близости . Сексуальный акт будет не только болезненным, но и опасным для жизни и здоровья.
Прилив крови к половым органам, сдавливание, трение фурункула – прямая дорога к попаданию инфекции в кровь.
Об особенностях лечения фурункула на половой губе мы рассказывали в данной статье.
Причины заболевания, основные симптомы и методы лечения, а также фото вируса Коксаки у детей представлены в этом материале.
Лечение герпесного стоматита у детей подробно описано в нашей публикации.
Появление гнойника на пенисе провоцируется теми же причинами, что и на других паховых областях. Еще одним фактором для присоединения стафилококковой инфекции становятся микротравмы на нем.
Последние могут появиться при недостаточном количестве природной половой смазки. Воспаленная крайняя плоть, нецелостность ее структуры служит местом для проникновения бактерий.

Так как гениталии у мужчин – наиболее чувствительная зона, то и болезненные ощущения здесь более интенсивные. Они могут передаваться в другие генитальные участки – яйца, мошонку.
У больных наблюдается болезненная эрекция, нередко больно мочиться. Головка члена не подвержена появлению фурункулов ввиду отсутствия волосяных фолликулов.
Чирей на ягодицах – одно из самых неприятных мест локализации. Пациент испытывает болезненность при движении, не может сидеть, лежать на спине.
Воспаление на ягодице связывают с местным переохлаждением, а также плохой санитарией этой зоны. Наиболее опасными становятся внутренние чиреи, которые часто встречаются на ягодицах.
О том, как лечить чирей на попе мы писали тут.
Болезнь протекает в несколько этапов. Идеальный старт для начала лечения – первый период.
Стадия инфильтрата . Появлению гнойника предшествует зуд и покраснение, позже на этом месте возникает ощущение болезненности, покалывания.
Гнойный инфильтрат постепенно охватывает весь волосяной фолликул и прилежащие к нему ткани. На коже можно заметить отек.

Внутри чирея ощущается движение гнойных масс, а на поверхности образовывается свищ.
Стадия разрешения . При вскрытии нарыва выделяется густой гной, иногда с примесью крови.
На дне гнойника можно заметить небольшой зеленоватый стержень. Он отходит после вместе с гноем и кровью.
Стадия заживления . После разрешения фурункула боль уходит. Небольшие нарывы не оставляют язв по вскрытию.
Объемные гнойники после выхода содержимого оставляют язвы с углублением в кожу. Потом на месте заживления раны нередко остается рубец.
Прежде чем назначить терапию фурункула в интимной области, хирург обязан направить женщину на гинекологическое обследование.
Осмотр гинеколога позволит исключить возможную беременность, наличие сопутствующих заболеваний органов малого таза.
При фурункулах на груди может понадобиться дополнительная консультация врача-маммолога.
Медикаментозная терапия назначается в зависимости от стадии развития болезни. Применяют местное лечение, прием антибиотиков в таблетках, физиотерапию и хирургическое вмешательство.
Допустимо подкрепление основной терапии народными средствами . Если фурункулез выявлен у пациента не впервые, назначается дополнительное медицинское обследование, проводится анализ данных анамнеза.

Для скорейшего созревания гнойника накладывают повязку с мазью Вишневского, Левомеколем, Ихтиоловой мазью.
Используют в лечении также Синтомициновую, Гепариновую мазь.
Иногда антибиотик в таблетках заменяют мазями с антибиотиком в составе (Тетрациклиновая мазь и другие).
Если болевые ощущения интенсивны, применяют мази или уколы с анестетиками (Лидокаин, Новокаин).
Более детально о мазях мы рассказывали в данном материале.
Для угнетения очага инфекции внутри организма доктор назначает антибиотики в таблетках. Выбор и доза медикаментов определяется специалистом в зависимости от конкретной клинической ситуации.
Параллельно с антибиотиком назначают средства для оптимизации микрофлоры. Лазерные и магнитолазерные методы лечения фурункулеза становятся все более популярными. Эффективными являются сухое тепло и ультразвук.
Тему применения антибиотиков при заболевании фурункулез мы поднимали в отдельной статье.

Несложная операция проводится с применением местной анестезии. Хирург выполняет крестообразный надрез и позволяет гною покинуть область воспаления.
После обрабатывает язву обеззараживающим раствором и накладывает ранозаживляющую повязку.
Женщинам важно предупредить доктора о наличии менструации, если таковая имеется, так как физиологический процесс может изменить болевой порог и чувствительность к анестезии.
Рекомендуем следующую статью на тему удаления фурункулов.
Дома можно наблюдать фурункул только на начальной стадии. Лечение воспалительных процессов на половых органах у мужчин происходит под контролем специалистов.
Общие способы лечения не отличаются от вышеперечисленных методов для женщин.
Мужчинам рекомендовано воздержаться на время лечения от интенсивных физических нагрузок, тренировок с большим весом, тяжелого труда.
Если вас интересует, как передается ветрянка, каков инкубационный период болезни, возможные осложнения и меры профилактики, прочтите эту статью.
Инструкция и отзывы на крем Скин-Актив с гиалуроновой кислотой представлены в данном материале.
Основная угроза, которую несет гнойник, в распространении инфекции по телу.
Соседство гениталий и лимфоузлов несет опасность лимфаденита, лимфангита.
Размножение инфекции может повлиять на функцию почек (пиелонефрит), суставов (артрит), породить воспаление мозга, легких.
Опасные последствия фурункула нивелируются при корректном и своевременном лечении.

- поддерживать гигиену паховой области, гениталий, груди;
- избегать перегрева или переохлаждения;
- обязательно обрабатывать травмы и микроповреждения кожи;
- употреблять в пищу достаточное количество витаминов.
При рецидивных формах важно своевременно проходить предупреждающую терапию , врач может назначить профилактический курс физиотерапевтических процедур.
Как бы неприятно ни было рассказывать доктору о проблеме в интимной зоне, все же важно перебороть стыдливость ради спасения здоровья.
источник
 Ослабление иммунитета вирусными и бактериальными заболеваниями . Во время простуды все силы направлены на устранение вируса, и человек становится более уязвимым к зловредным микроорганизмам. Часто вместе с насморком и кашлем на теле появляются гнойные воспаления. Они могут, как предшествовать болезни, так и появиться в процессе недуга, после выздоровления.
Ослабление иммунитета вирусными и бактериальными заболеваниями . Во время простуды все силы направлены на устранение вируса, и человек становится более уязвимым к зловредным микроорганизмам. Часто вместе с насморком и кашлем на теле появляются гнойные воспаления. Они могут, как предшествовать болезни, так и появиться в процессе недуга, после выздоровления. Переохлаждение . Еще наши предки заметили, что чиряк часто появляется после переохлаждения, как местного, так и общего. Современная медицина подтверждает этот факт, и, как и старшее поколение, не рекомендует «сидеть на холодном».
Переохлаждение . Еще наши предки заметили, что чиряк часто появляется после переохлаждения, как местного, так и общего. Современная медицина подтверждает этот факт, и, как и старшее поколение, не рекомендует «сидеть на холодном». Причины заболевания, основные симптомы и методы лечения, а также фото вируса Коксаки у детей представлены в этом материале.
Причины заболевания, основные симптомы и методы лечения, а также фото вируса Коксаки у детей представлены в этом материале.







 Если вас интересует, как передается ветрянка, каков инкубационный период болезни, возможные осложнения и меры профилактики, прочтите эту статью.
Если вас интересует, как передается ветрянка, каков инкубационный период болезни, возможные осложнения и меры профилактики, прочтите эту статью.