Диабетическая стопа — это осложнение, толчком к развитию которого является совокупность заболеваний, развивающихся на фоне сахарного диабета. В 90 % случаев, диабетическая стопа проявляется у больных сахарным диабетом 2 типа, которые страдают СД на протяжении от 15 до 20 лет.
В следствии того, что при СД ткани больного, а затем и нижние конечности начинают терять свою чувствительность, любая ранка, трещина на коже, бытовой ожог, остаются незаметными. В таких ранах происходит инфицирование, поражающее все больше кожной, мышечной и костной ткани и в результате — развивается диабетическая стопа.
Патогенез формирования диабетической стопы обусловлен тремя главными причинами:
- Поражением кровеносных сосудов нижних конечностей;
- Диабетической нейропатией – наиболее частым осложнением СД;
- Инфекцией, которая обычно всегда сопутствует первым двум факторам.
Преобладание тех или иных нарушений: то ли клинической картины нейропатии, то ли изменений со стороны периферического кровотока, определяет симптомы диабетической стопы, которые представляют собой 3 формы патологического процесса. Таким образом, выделяют:
- Нейропатический вариант, для которого характерны поражения нервной системы, как соматической, так и вегетативной. Классификация нейропатии при диабете довольно обширна, однако главной движущей силой развития СДС принято считать снижение проводимости нервных импульсов в чувствительных и двигательных периферических нервах, а также нарушение всех видов чувствительности (вибрационная, тактильная, тепловая). Нейропатия, как признак диабетической стопы, может протекать по трем сценариям: диабетической язвы стопы, остеоартропатии с формированием сустава Шарко, нейропатического отека.
- Нейроишемическую или смешанную форму, включающую признаки и нейропатиии, и ишемических поражений, обусловленных патологическими процессами, затрагивающими нервную систему и магистральное сосудистое русло.
- Ишемическую разновидность, развивающуюся вследствие атеросклеротических изменений стенок артериальных сосудов ног и приводящую к нарушению магистрального тока крови.
Изолированные формы, в частности, нейропатическая и ишемическая, встречаются реже, разве что в начале процесса. Как правило, с течением времени формируется смешанная форма: если СДС инициирует ишемия, то без участия нервов не обойдется, и наоборот – нейропатия рано или поздно привлечет к участию сосуды, которые у диабетиков очень быстро и часто поражаются атеросклерозом.
Больные диабетом обязаны контролировать состояние стоп, и вовремя заметить признаки начальной стадии диабетической стопы. Онемение, покалывание, жжение, бегающие «мурашки» — предвестники развития патолгии.
Признаки развития синдрома диабетической стопы на которые необходим обратить внимание и сразу обратится к врачу:
- повреждения кожи, которые долго не заживают, гноятся;
- поражение кожи и ногтей грибковой инфекцией;
- врастание ногтевой пластины в кожу;
- изменение цвета ногтя или потемнение;
- мозоли, раздражение кожи от обуви, натоптыши;
- трещины на коже пяток, мокнущие экземы между пальцев;
- деформация стопы (искривление пальцев, увеличение косточки на большом пальце).
На фото ниже показано, как проявляется заболевание на ногах в начальной и запущенной стадии.
Диабетическая стопа может осложниться:
- Некрозом (отмиранием) тканей – причиной некроза обычно является распространение гноеродной инфекции, однако способствовать развитию данного осложнения может нарушение кровоснабжения и иннервации тканей.
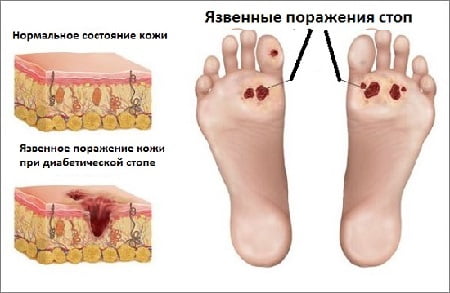
- Образованием язв – их глубина и выраженность поражения мягких тканей может варьировать в значительных пределах.
- Патологическим переломом кости – патологический перелом возникает в результате нарушения нормальной прочности кости, при воздействии нагрузок, обычно не приводящих к каким-либо повреждениям.
- Деформацией стопы – сгибательными контрактурами пальцев (пальцы фиксируются в согнутом, скрюченном положении), мышечной атрофией (уменьшением размеров и силы мышц), деформацией свода стопы с нарушением его амортизирующей функции.
- Остеомиелитом – гнойно-некротическим поражением костной ткани, развивающимся в результате распространения инфекции из имеющихся язв.
- Сепсисом – опасным для жизни состоянием, развивающимся при проникновении гноеродных микроорганизмов и их токсинов в кровоток.
В случае развития диабетической стопы лечение должно быть комплексным, включающим не только устранение клинических проявлений со стороны пораженной конечности, но и коррекцию основного заболевания, ставшего причиной развития данного осложнения (то есть лечение сахарного диабета).
Лечение нейропатической формы диабетической стопы включает:
- нормализацию сахара крови;
- обеспечение покоя стопы;
- хирургическое удаление всех отмерших тканей в области раны;
- антибиотики в виде таблеток или инъекций;
- использование современных перевязочных средств.
Лечение ишемической формы диабетической стопы включает:
- нормализацию сахара и холестерина в крови;
- отказ от курения;
- лечение гипертонии;
- снижение избыточной вязкости крови (аспирин, гепарин);
- хирургическое восстановление проходимости сосудов;
- антибиотики
Ампутация тоже является способом лечения синдрома диабетической стопы. Показания к ампутации – это гнойное расплавление костей стопы, критическое снижение кровоснабжения тканей.
В России чаще всего выполняются высокие ампутации. Операция на уровне средней или верхней трети бедра является одной из самых распространенных. После таких вмешательств пациент считается инвалидом. Обслуживать себя в быту, а тем более полноценно работать становиться крайне затруднительно. Поэтому на первое место в борьбе с синдромом диабетической стопы выходит профилактика.
В мире постоянно исследуются новые методики терапии синдром диабетической стопы. Главными целями исследований является получение более эффективных и быстрых методов заживление ран, которые появляются как результат заболевания. Новые методы значительно снижают необходимость ампутаций конечностей, которая так велика при этом заболевании.
В Германии уже изучены и внедрены в практику целый ряд методов лечения диабетической стопы. На основании различных клинических исследований и апробаций новые методы терапии оценены мировым медицинским сообществом как очень перспективные.
- Метод экстракорпоральной ударно-волновой терапии;
- Терапия факторами роста;
- Лечение с помощью применения стволовых клеток;
- Терапия методом плазменной струи;
- Био-механический способ;
К сожалению, к ампутации прибегают примерно в 15-20% случаев синдрома «диабетической стопы». Хотя в большинстве случаев ампутацию можно предотвратить, если своевременно и правильно начать лечение.
В первую очередь, необходимо осуществлять профилактику образования трофических язв. Если повреждение все же возникло, лечение необходимо начать как можно раньше. Необходимо заранее узнать у своего эндокринолога о работе специализированных кабинетов Диабетической стопы и обратиться туда при возникновении проблем. Высокий риск ампутации представляют собой такие состояния, как остеомиелит (нагноение костной ткани) и язва на фоне критической ишемии конечности (выраженное нарушение притока крови к стопе).
При остеомиелите альтернативой ампутации может быть длительный (1,5-2 месяца) курс антибиотиков, причем применять необходимо высокие дозы и комбинации препаратов. При критической ишемии эффективнее всего использование полухирургического — баллонная ангиопластика, и хирургического – сосудистое шунтирование, методов.
Ношение специальной ортопедической обуви является одним из основных этапов профилактики и лечения диабетической стопы. Объясняется это тем, что обычная обувь изготавливается для здоровых людей, у которых не нарушено кровоснабжение и/или иннервация стоп и голеней. Ношение такой же обуви пациентом с диабетической стопой может стать причиной более быстрого развития язв.
Основными характеристиками ортопедической обуви являются:
- Соответствие стопе пациента. При покупке обычной обуви бывает трудно сразу подобрать необходимый размер. Кроме того, ввиду особенностей строения стопы новые туфли могут «тереть» иди «давить» в области пяточного сухожилия, лодыжек, больших пальцев. У пациентов с диабетической стопой такие явления недопустимы, поэтому изготавливаемая для них обувь должна идеально соответствовать всем формам и деформациям стопы.
- Отсутствие неровностей на внутренней поверхности обуви. На внутренней поверхности туфлей или кроссовок могут иметься швы, выступы тканей или другие дефекты, которые могут травмировать кожу пациента с диабетической стопой. Именно по этой причине внутренняя поверхность ортопедической обуви должна быть идеально ровной и гладкой.
- Рокерная подошва. В нормальных условиях во время ходьбы нагрузка распределяется попеременно на пятку и на стопу, при этом задействуются мышцы свода стопы, уменьшающие нагрузку на отдельные ее части. При диабетической стопе данные мышцы обычно поражаются, в результате чего средняя часть стопы (обычно изогнутая вверх) выпрямляется и теряет свои амортизирующие свойства. Рокерная подошва представляет собой жесткую пластинку, внутренняя (обращенная к стопе) часть которой ровная (обычно она подгоняется под форму стопы пациента), а наружная имеет слегка закругленную поверхность и приподнятый носок. В результате этого во время ходьбы стопа пациента «перекатывается» с пятки на переднюю часть, причем нагрузка на нее снижается в несколько раз.
- Отсутствие жесткого носка. Практически во всех обычных туфлях верхняя часть носка изготавливается из жесткого материала, который во время ходьбы изгибается и давит на верхнюю часть пальцев или стопы. В некоторых случаях это может привести к возникновению мозолей или болезненных ощущений даже у здорового человека, а у больного диабетической стопой такая обувь непременно станет причиной образования язв. Вот почему передняя верхняя часть ортопедической обуви всегда изготавливается из мягких материалов.
Изготавливается ортопедическая обувь индивидуально в каждом конкретном случае, только после оценки и измерения параметров стопы больного.
При диабетической стопе можно выполнять:
- Упражнение 1. Исходное положение — сидя на стуле, ноги опущены вниз и сведены вместе. Поочередно сгибать и разгибать пальцы стоп по 5 – 10 раз вначале на одной ноге, а затем на другой.
- Упражнение 2. Исходное положение такое же. Вначале следует поднять пальцы вверх на 5 – 10 секунд, удерживая пятку прижатой к полу. Затем пальцы следует опустить, а пятку поднять вверх (также на 5 – 10 секунд). Повторить упражнение 3 – 5 раз.
- Упражнение 3. Исходное положение такое же. Поднять одну ногу на 5 – 10 см над полом и начать выполнять круговые движения стопой, вначале в одном направлении (3 – 5 раз), а затем в другом. Повторить упражнение с другой ногой.
- Упражнение 4. Исходное положение такое же. Вначале следует выпрямить одну ногу в колене, а затем согнуть ее в голеностопном суставе, стараясь оттянуть пальцы как можно ниже. Продержать ногу в таком положении 5 – 10 секунд, после чего опустить ее и повторить упражнение со второй ногой.
- Упражнение 5. Исходное положение такое же. Выпрямить ногу в колене, после чего разогнуть ее в голеностопном суставе, стараясь при этом дотянуться пальцами рук до пальцев ноги. Повторить упражнение со второй ногой.
Лечебная физкультура (ЛФК) и специальная гимнастика может оказать определенное положительное действие при диабетической стопе. Целью физических упражнений в данном случае является улучшение кровоснабжения ишемизированных тканей нижней конечности. Однако стоит помнить, что при ишемической форме заболевания механизм поражения заключается в закупорке кровеносных сосудов, по которым кровь поступает к тканям, поэтому чрезмерно большие нагрузки могут привести к усилению болей и развитию осложнений. Вот почему сразу стоит исключить любые упражнения и занятия, связанные с увеличением нагрузки на стопы (ходьбу, бег, езду на велосипеде, поднятие тяжестей, длительное пребывание в положении «стоя» и так далее).
Предотвратить развитие синдрома диабетической стопы гораздо легче, чем вылечить. Диабет – заболевание хроническое, поэтому тщательный уход за ногами должен войти в ежедневную привычку. Существует несколько простых правил, соблюдение которых значительно снижает частоту появления трофических язв.
Главной проблемой для больного диабетом является подбор обуви. Из-за снижения тактильной чувствительности пациенты годами носят тесную, неудобную обувь, вызывающую необратимые повреждения кожи. Есть четкие критерии, по которым больной диабетом должен подбирать обувь.
- Обращаться к врачу при возникновении даже незначительного воспаления. Даже небольшое воспаление может привести к серьезным последствиям.
- Каждый день осматривать ноги, чтобы выявить порезы, царапины, волдыри, трещины и другие повреждения, через которые способна проникнуть инфекция. Подошвы можно осмотреть при помощи зеркала. В случае плохого зрения лучше попросить сделать это кого-либо из членов семьи.
- Мыть ноги необходимо ежедневно, вытирать осторожно, не растирая. Нельзя забывать про межпальцевые промежутки – их тоже необходимо тщательно промывать и просушивать.
- Осматривать обувь ежедневно, для предотвращения мозолей и других повреждений, к которым могут привести посторонние предметы в обуви, мятая стелька, порванная подкладка и т.п.
- Нельзя подвергать ноги действию очень низких или очень высоких температур. Если ноги мерзнут, лучше надеть носки, нельзя пользоваться грелками. Воду в ванной необходимо вначале проверить рукой и убедиться, что она не слишком горячая.
- Обувь должна быть максимально удобной, хорошо сидеть на ноге, нельзя покупать обувь, которую необходимо разнашивать. При значительной деформации стоп потребуется специально изготовленная ортопедическая обувь. Уличную обувь нельзя надевать на босую ногу, сандалии или босоножки, у которых ремешок проходит между пальцами, противопоказаны. Нельзя ходить босиком, особенно по горячим поверхностям.
- Носки или чулки менять каждый день, носить только подходящие по размеру, избегать тугих резинок и заштопанных носков.
- Нельзя травмировать кожу ног. Нельзя пользоваться препаратами и химическими веществами, размягчающими мозоли, удалять мозоли бритвой, скальпелем и другими режущими инструментами. Лучше пользоваться пемзой или пилками для ног.
- При травмах противопоказаны йод, спирт, «марганцовка», «зеленка» — они обладают дубящими свойствами. Лучше обработать ссадины, порезы специальными средствами – мирамистин, хлоргексидин, диоксидин, в крайнем случае, 3%-м раствором перекиси водорода и наложить стерильную повязку.
- При сухости кожи ноги необходимо ежедневно смазывать жирным кремом (с содержанием облепихового, персикового масла), но межпальцевые промежутки смазывать нельзя. Можно также использовать кремы, содержащие мочевину (Бальзамед, Каллюзан и т.п.)
- Обрезать ногти только прямо, не закругляя уголки. Утолщенные ногти не срезать, а подпиливать. Если зрение плохое, лучше воспользоваться помощью членов семьи.
- Отказаться от курения, курение может повысить риск ампутации в 2.5 раза.
На ранних стадиях диабетической стопы в лечении можно использовать следующие народные рецепты:
- Чтобы делать примочки на язвы и промывания, стоит залить 1-2 ст. л. травы тысячелистника стаканом кипятка и оставить на мелком огне 5 минут. Процедить с использованием марли.
- Делать промывания язв и компрессы с использованием отвара плодов черемухи. Для этого приготовления залить 4 ст. л. плодов 500 мл кипятка и продержать 15 минут на водяной бане. Процедить и остудить.
- Водный настой из клевера лугового пригодится для примочек. Для его приготовления 2 ст. л. цветка поместить в термос и залить кипятком. Спустя 2 часа процедить.
- Для особо труднозаживающих язв подойдет настойка золототысячника, для приготовления которого траву нужно залить кипятком в соотношении 1 к 10 и оставить настоятся несколько часов.
- В качестве дезинфицирующего средства используют полевой хвощ, готовя отвар: 1 ст. л. травы заливают стаканом кипятка и ставят на мелкий огонь на 10 минут.
- Для лечения раны подойдет корень аира, из которого готовят настой: 3 ст. л. травы заливают 700 мл кипятка и держат на водяной бане 10 минут. Настаивают около полутора часа и процеживают.
- Раны можно обрабатывать соком крапивы или алоэ, предварительно нанося его на тампон или салфетку.
При лечении диабетической стопы также помогут ванночки, а особенно эффективны медовые. Для их приготовления 2 ст. л. меда растворяют в 1 л теплой кипяченой воды. Такие ванночки можно принимать каждый день, окуная ноги на 15 минут.
Развитие диабетической стопы (и тем более гангрены) очень опасно для здоровья человека. Несложные принципы профилактики, своевременно проводимые пациентами, в большинстве случаев позволяют избежать появления диабетических язв. Сахарный диабет и его последствия, такие как диабетическая стопа — основная причина ампутаций ног.
источник
Симптомы сахарного диабета разнообразны, страдает им каждый двадцатый. Большое количество людей имеет скрытый диабет или генетическую предрасположенность к нему. Поэтому важно хорошо представлять признаки заболевания, чтобы вовремя обратиться к врачу за помощью.
Ранним признаком заболевания может служить ухудшение процесса заживления самых незначительных ранок. Фурункулы и прыщи при сахарном диабете (фото 2) тоже относятся к ранним сигналам неблагополучия с поджелудочной железой.
Кожный зуд при сахарном диабете наблюдается в 80% случаев.
На болезнь также указывают повышенная пигментация складок кожи и появление около них мелких бородавок (акантоз).
А такие высыпания на коже при сахарном диабете (фото в гал), как диабетическая пузырчатка, свидетельствуют о глубоком поражении кожи и требуют хирургического вмешательства.
Дерматозы – пятна на ногах при сахарном диабете (на фото 3) – чаще располагаются на голени, но есть и другие излюбленные места локализации. Белые округлые пятна – витилиго – служат сигналом развития болезни. Уплотнения жёлтого цвета – ксантоматоз – свидетельствуют о повышении сахара в крови.
Высыпания при сахарном диабете (фото в галерее) могут быть и в виде больших синюшно-красных пятен неправильной формы, склонных к увеличению. Такие признаки сахарного диабета у женщин встречаются намного чаще, чем у мужчин. Это, так называемый, липоидный некробиоз.
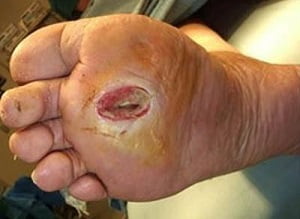
Постепенно на нижних отделах ног кожа становится тонкой, огрубевшей и сухой. При усилении дистрофических процессов возникают язвы на ногах при сахарном диабете (на фото 4). Этому процессу способствует снижение чувствительности – мелкие ссадины и болячки на ногах не настораживают человека.
Основные причины возникновения язвы при сахарном диабете – это предшествующие ушибы, мозоли и микротравмы. Но истинные факторы, вызывающие язвы на ногах, конечно, кроются намного глубже в нарушении кровоснабжения и иннервации нижних конечностей. Язвы инфицируются и распространяются по поверхности ноги.
Кожные высыпания при сахарном диабете (фото 5) принимают разнообразный вид. Из-за нарушения обмена веществ на коже голени появляются округлые безболезненные красно-коричневые узелки 5-12 мм в диаметре.
Угревая сыпь при сахарном диабете возникает вследствие стремления организма к выведению лишней глюкозы через потовые железы кожи. Сниженный иммунитет способствует присоединению бактериальной флоры – образуются гнойнички. Сыпь при диабете встречается у 30-35% больных.
Обычно диабет даёт осложнения на ноги. В них нарушается кровообращение, это приводит к серьёзным последствиям. Ноги при сахарном диабете (на фото 5) постепенно теряют чувствительность к температурным, болевым и тактильным раздражителям.
Стопа при диабете страдает из-за застойных явлений в венозной системе, часто посылает болевые сигналы при ходьбе, а иногда и в состоянии покоя. Но опаснее другое состояние – когда конечность из-за разрушения нервных окончаний теряет чувствительность и на ней развиваются трофические язвы. Покраснение ноги в виде пятен говорит о развитии диабетической стопы. Это поздняя стадия заболевания.
Симптомы заболевания проявляются и в виде деформации пальцев и ногтей. Пальцы ног при диабете утолщаются, деформируются, на них появляются красные или синюшные пятна.
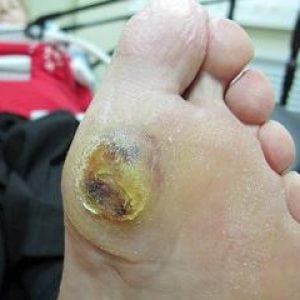
Характерный вид имеют ногти при сахарном диабете (на фото 6): они становятся ломкими, расслаиваются, часто врастают уголками в кожу. Часто в этом повинна присоединившаяся грибковая инфекция. Ломкость капилляров, особенно при тесной обуви, приводит к кровоизлияниям под ногтевой пластинкой, и ногти чернеют.
Изучая вопрос что такое сахарный диабет, нельзя обойти стороной самое серьёзное его осложнение – гангрена при сахарном диабете (на фото 7), создающая опасность для жизни больного. Незаживающие раны на ногах могут существовать в течение нескольких лет. Их исходом бывает влажная или сухая гангрена нижних конечностей. При диабете это случается, увы, нередко при многолетней длительности заболевания. Гангрена требует хирургического вмешательства.
Детально ознакомившись с тем, как выглядит сахарный диабет (фото в гал) на всех стадиях, легче оценить опасность отдельных его симптомов. Выявив признаки сахарного диабета, надо сразу же обращаться к специалисту за помощью. Это даст возможность предотвратить тяжёлые последствия.
источник
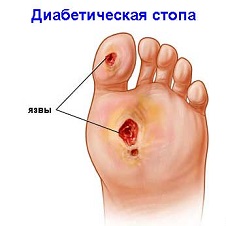
Это непросто симптом, а синдром, сокращенно СДС, затрагивающий различные системы и отделы организма – периферическую нервную систему, суставные и костные ткани стоп, кровеносные сосуды. Патология сопровождается язвенно-некротическими поражениями тканей, то есть развитием гангрены, а это уже состояние угрожает не только здоровью, но и жизни пациента. Причем синдром диабетической стопы диагностируется в среднем у 7% диабетиков.
Это значит, пациентам с сахарным диабетом следует знать о вероятности подобных осложнений, а еще лучше – как не допустить их проявление.
Синдром диабетической стопы является основной причиной ампутаций конечностей при сахарном диабете. Поражены около 8-10 % больных сахарным диабетом, а 40-50 % из них могут быть отнесены в группы риска. В 10 раз чаще синдром диабетической стопы развивается у лиц со вторым типом сахарного диабета. По меньшей мере, у 47 % больных лечение начинается позднее возможного. Результатом являются ампутации конечностей, увеличивающие смертность больных в 2 раза и повышающие дальнейшую стоимость лечения и реабилитации больных в 3 раза. Совершенствование тактики диагностики, диспансеризации, лечения больных позволяют снизить частоту ампутаций у больных на 43-85 %.
Синдром диабетической стопы развивается у большинства больных сахарным диабетом 1 типа к 7-10 годам с начала болезни, у больных сахарным диабетом 2 типа может иметь место с начала заболевания. В 85 % случаев представлен язвами стоп разной тяжести. Выявляется у 4—10 % от общего числа пациентов с сахарным диабетом.
Различают несколько видов диабетической стопы, в зависимости от тех нарушений, которые происходят в организме больного.
- Ишемическая диабетическая стопа . При ишемической диабетической стопе нарушает кровоснабжение пациента. Кровь плохо циркулирует по сосудам ног, в результате чего стопа становится отёчной. Изменяется цвет кожи на ногах, а во время ходьбы пациент испытывает сильные боли. Язвы у такого больного имеют неровные края. Обычно язвы располагаются на пальцах ног, на прикосновение реагируют болезненно, но пульсация отсутствует. Вследствие нарушения кровообращения кожа на стопах у пациентов бледная, а на ощупь они холодные. Язвы не сопровождаются развитием мозолей.
- Нейропатическая диабетическая стопа . Такой вид стопы характеризуется нарушением нервных окончания ног пациента. Тактильная чувствительность ухудшается, кожа начинает трескаться и ссыхаться. Возможно развитие плоскостопие и сопутствующих ортопедических болезней. Язвы у такого больного имеют ровные края. Болезненных ощущений нет, а пульсация нормальная. Чаще всего такие язвы располагаются на подошвах стоп. У пациентов снижается чувствительность, а кровоток усиливается. Цвет видоизменяется в сторону красного, стопа горячая но ощупь.
- Смешанная форма . Характеризуется комбинацией признаков нейропатической и ишемической форм и проявляется поражением и нервов, и сосудов. Ведущие симптомы зависят от того, какое звено патогенеза выражено в большей степени. Эта форма заболевания особенно опасна, поскольку болевой синдром в данном случае выражен слабо или же отсутствует вообще – больные не всегда спешат обращаться за помощью («ведь не болит же») и приходят к врачу лишь тогда, когда язва достигла больших размеров и в тканях развились необратимые, не поддающиеся медикаментозному лечению изменения.
Повышенному риску развития диабетической стопы подвержены:
- Пациенты, имевшие язвы конечностей или ампутации в прошлом. Если у пациента в прошлом имелись язвы в области стоп, это говорит о том, что у него уже имеются определенные нарушения кровоснабжения или иннервации нижних конечностей. При присоединении или прогрессировании сахарного диабета имеющиеся патологии могут обостриться, что ускорит развитие диабетической стопы.
- Пациенты, страдающие периферической полинейропатией. Данным термином обозначается патологическое состояние, характеризующееся поражением различных периферических нервов, чаще нервов верхних и/или нижних конечностей. Причин развития данной патологии может быть множество (травма, интоксикация, хронические воспалительные заболевания), однако все они в конечном итоге приводят к нарушению чувствительных, двигательных и трофических функций в вовлеченных областях. Поражение обычно носит диффузный (распространенный) и симметричный характер, то есть при поражении одной конечности в скором времени можно ожидать поражения другой.
- Пациенты с гипертонией (хроническим повышением артериального давления). Хроническое повышение артериального давления способствует более быстрому поражению кровеносных сосудов атеросклеротическими бляшками, что на фоне сахарного диабета может ускорить процесс развития ангиопатии.
Пациенты с повышенным уровнем холестерина в крови. Повышение уровня «плохого» холестерина в крови является одним из основных факторов, определяющих поражение кровеносных сосудов при сахарном диабете. - Пациенты, злоупотребляющие табаком. Научно доказано, что никотин (входящий в состав сигарет) повышает риск развития атеросклероза, увеличивая концентрацию «плохого» холестерина в крови. В то же время, никотин напрямую повреждает внутренний слой сосудистой стенки, усугубляя течение атеросклероза и сахарного диабета.
- Пациенты в возрасте от 45 до 64 лет. На основании множества исследований были сделаны выводы, что именно в данной возрастной группе диабетическая стопа встречается наиболее часто. Обусловлено это тем, что в более молодом возрасте компенсаторные механизмы предотвращают развитие такого грозного осложнения.
При появлении следующих симптомов диабетической стопы в начальной стадии пациент должен проконсультироваться у специалиста:
- Образование язв, волдырей на ступнях. При диабете нарушение целостности кожных покровов может превратиться в серьезную патологию. Появление мозоли или натоптышей свидетельствует о хроническом повреждении стопы, рана с гнойным отделяемым говорит о присоединении инфекции;
- Покраснение кожи и припухлость. Гиперемия и отечность — симптомы диабетической стопы, которые указывают на присоединение инфекции;
- Утолщение ногтевой пластины. Грибковое поражение ногтей (микозы) свидетельствует о снижении иммунитете, могут спровоцировать присоединение вторичной инфекции;
- Зуд и жжение. Эти симптомы сопровождают микозы свидетельствуют о сухости кожных покровов;
- Трудности во время ходьбы. Состояние развивается при заболевании суставов, серьезных инфекционных поражениях стопы, диабетическом артрите, остеоартропатии Шарко;
- Чувство онемения в стопе. Появление «мурашек» свидетельствует о повреждении нервных волокон;
- Боль. Болевой синдром может возникать при ношении неудобной обуви, повышенных нагрузках на стопу, растяжении связок, инфицировании или возникновении гематом;
- Изменение окраски стопы. Кожа может приобретать синий, красный или черный оттенок. Последнее говорит о некротическом поражении и требует ампутации конечности;
- Отечность. Отек стопы – признак воспалительного или инфекционного процесса, нарушения венозного кровотока;
- Повышение температуры. Если симптом сочетается с язвой на стопе, то может свидетельствовать о тяжелой инфекции. Состояние может быть опасным для жизни. Если температура повышена локально в области ран, то это говорит о воспалении, которое заживает медленно.
Данная форма заболевания встречается более чем в 60% случаев и характеризуется трофическими изменениями нижней конечности, возникающими на фоне поражения нервного аппарата стопы. В данном случае кровоснабжение тканей остается относительно нормальным, однако ввиду нарушения иннервации происходит поражение мышц, кожи, костей и суставов, что и приводит к развитию клинических проявлений заболевания.
На нейропатический характер заболевания может указывать:
- Нормальные цвет и температура кожи. При данной форме заболевания кровоснабжение тканей стопы не нарушено (или нарушено незначительно), вследствие чего цвет и температура кожных покровов остаются нормальными.
- Сухость кожи. В результате поражения вегетативной (автономной) нервной системы происходит нарушение функции потовых желез, в результате чего отмечается сухость кожных покровов.
- Диабетическая остеоартропатия. Специфическая деформация костей и суставов встречается преимущественно при нейропатической форме диабетической стопы, что обусловлено нарушением иннервации данных структур.
- Безболезненные язвы. Образование язв при нейропатической форме заболевания происходит в результате повреждения и разрушения нервов, обеспечивающих трофику кожных покровов. В результате развития патологического процесса также поражаются болевые нервные окончания, вследствие чего нейропатические язвы безболезненны даже при пальпации (прощупывании).
- Нарушение чувствительности. В начальной стадии заболевания больные могут жаловаться на парестезии (ощущение ползания мурашек, легкое покалывание) в области голени и/или стопы, что объясняется функциональным поражением нервных волокон. При дальнейшем прогрессировании заболевания может отмечаться онемение, снижение температурной, болевой и тактильной чувствительности (больной не ощущает прикосновений к коже).
Ишемическая форма заболевания встречается лишь у 5 – 10% больных. В данном случае главной причиной повреждения тканей стопы является нарушение их кровоснабжения вследствие поражения крупных и мелких кровеносных сосудов. Основной отличительной особенностью ишемической диабетической стопы является сильная боль в области голени или стопы. Боль возникает или усиливается во время ходьбы и ослабевает во время отдыха. Механизм возникновения боли в данном случае объясняется развитием тканевой ишемии, то есть недостаточного кровоснабжения тканей. Кроме того, при нарушении микроциркуляции отмечается накопление в тканях побочных продуктов обмена веществ, которые также способствуют развитию болевого синдрома.
Во время увеличения нагрузки (например, при ходьбе) потребность тканей (особенно мышц) в кислороде увеличивается. Обычно данная потребность восполняется за счет усиления кровотока, однако при поражении кровеносных сосудов ног этот компенсаторный механизм неэффективен, в результате чего развивается ишемия и появляется боль. При прекращении нагрузки потребность мышц в кислороде снижается, вследствие чего боль слегка стихает или вовсе исчезает.
Другими проявлениями ишемической диабетической стопы могут быть:
- Бледность кожных покровов. Привычный розоватый оттенок коже придает кровь, находящаяся в мелких кровеносных сосудах (капиллярах). При ишемической форме заболевания приток крови к сосудам стопы снижается, в результате чего кожные покровы будут иметь бледный оттенок.
- Снижение температуры кожи. Причиной снижения местной температуры также является нарушение кровоснабжения стопы (к тканям поступает меньшее количество теплой крови, в результате чего они быстрее охлаждаются).
- Атрофия (истончение) кожи. Происходит в результате недостаточного поступления питательных веществ и кислорода с кровью. Также может отмечаться выпадение волос в области стопы или голени.
- Болезненные язвы. Отличительной особенностью язв при ишемической форме заболевания является выраженная болезненность. Объясняется это тем, что нервные окончания хотя и повреждены, однако все-таки функционируют, в результате чего изъязвление кожи и мягких тканей сопровождается раздражением болевых нервных волокон и появлением болей.
Данная форма заболевания характеризуется одновременным поражением нервного и сосудистого аппарата стопы. В результате этого могут отмечаться симптомы тканевой ишемии (легкая болезненность, бледность и снижение температуры кожи) и нейропатии (сухость кожных покровов, деформация костей и суставов).
Нейроишемическая диабетическая стопа встречается примерно в 20% случаев и характеризуется быстрым, агрессивным течением. Образующиеся при этом поверхностные язвы быстро прогрессируют, что может в короткие сроки привести к поражению более глубоких тканей (мышц, связок, костей) и стать причиной ампутации конечности.
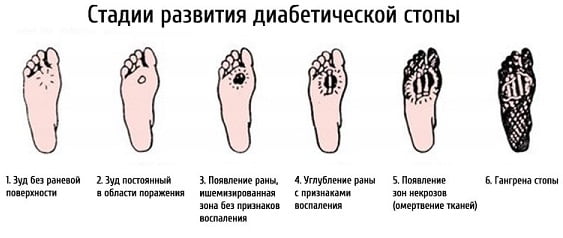
Популярна классификация диабетической стопы по Вагнеру. Она выделяет 5 (на самом деле 6) стадий этого заболевания:
- 0 — костная деформация, предъязвенное поражение;
- 1 — поверхностная язва — повреждена кожа, но подкожная клетчатка и мышцы еще не вовлечены;
- 2 — глубокая язва — в ране видны сухожилия, кости и суставы;
- 3 — остеомиелит — некроз кости, костного мозга и окружающих мягких тканей, с образованием большого количества гноя;
- 4 — гангрена, визуальное почернение небольшого участка стопы;
- 5 — гангрена распространяется по стопе, необходима срочная ампутация для спасения жизни больного.
В диагнозе могут быть еще указаны дополнительные сведения. В частности, полинейропатия — это диабетическое поражение нервных волокон. Из-за потери чувствительности нервов диабетик не замечает травмы и повреждения ног, которые получает при ходьбе. Если раны не обрабатывать, то в них размножаются микробы и скоро дело доходит до гангрены.
В принципе для постановки данного диагноза может быть достаточно осмотра стопы больного сахарным диабетом и обнаружения на ней характерных, описанных выше изменений. Однако для уточнения диагноза больному, как правило, назначают дополнительные методы обследования и консультации узких специалистов.
При постановке диагноза, а также при каждом последующем обследовании, больному назначают:
- определение гликемического профиля и гликозилированного гемоглобина;
- определение уровня липидов в крови (ЛПНП, ЛПВП, холестерин, триглицериды);
- измерение лодыжечно-плечевого индекса;
- консультацию эндокринолога;
- консультацию хирурга (с оценкой неврологического дефицита и измерением порога вибрационной чувствительности);
- консультацию невропатолога;
- консультацию офтальмолога (с обязательным осмотром глазного дня с целью выявления патологии сосудов).
Больным с выраженными деформациями стоп назначают рентгенографию стоп с последующей консультацией ортопеда.
Больным с отсутствием пульса на периферических артериях стоп или клиникой перемежающейся хромоты проводят ультразвуковую допплерографию и цветное дуплексное картирование артерий нижних конечностей с последующей консультацией сосудистого хирурга.
Больным с имеющимися язвами в области стоп проводят посев отделяемого раны с последующим определением чувствительности высеянной культуры к антибиотикам, в случае глубоких язв – рентгенографию стоп.
На этих фото можно увидеть, как выглядят ноги, подверженные синдрому диабетической стопы в начальной стадии.
Основные рекомендации больным содержат ответы на следующие вопросы:
Чего не делать?
- не ходить босиком, особенно на улице, в местах общего пользования;
- не парить ноги, не мыть их горячей водой;
- не пользоваться грелками;
- не делать солевых ванночек;
- не пользоваться мазевыми повязками без назначения врача;
- не применять средства для размягчения мозолей;
- не пользоваться чужими носками, обувью, не посещать общую баню;
- не подходить близко к открытому огню и нагревательным приборам;
- не обрабатывать ноги, не стричь ногти самостоятельно при плохом зрении;
- не заниматься самостоятельным лечением. Самостоятельно не лечить мозоли, потертости, натоптыши, гиперкератозы, трещины.
Когда обращаться к специалисту?
- при развитии вросшего ногтя;
- при ушибах, потертостях, ожогах;
- при потемнении пальцев, появлении болей в икрах при ходьбе и в покое;
- при потере чувствительности стоп;
- при ранах любого размера и любой причины;
- при язвах и нагноениях;
- когда подошел срок, назначенный врачом отделения диабетической стопы, или возникли любые вопросы, касающиеся стоп.
Что делать всегда?
- строго контролировать уровень глюкозы в крови, вовремя консультироваться у своего эндокринолога;
- отказаться от курения;
- носить хлопчатобумажные или шерстяные носки (не синтетические), свободную кожаную обувь;
- ежедневно проводить гимнастику для стоп, ходить не менее 2 часов;
- лечить у дерматолога грибковые поражения ногтей (потемнение, расслоение ногтя);
- не реже 1 раза в год (а при наличии изменений — 1 раз в месяц) обследоваться в отделении диабетической стопы.
Что делать каждым вечером?
- внимательно осмотреть стопы, используя зеркало для осмотра плохо доступных участков (при плохом зрении нужно воспользоваться помощью родных);
- вымыть ноги теплой (ни в коем случае не горячей) водой с детским мылом или слаборозовым раствором перманганата калия;
- тщательно высушить кожу личным полотенцем, особенно межпальцевые промежутки (промокать, а не тереть);
- смазать кожу смягчающим (витаминизированным, бактерицидным) кремом тонким слоем;
- межпальцевые промежутки обработать водкой;
- если нужно, очень аккуратно постричь ногти, оставляя их не очень короткими, состригая ноготь прямо (при плохом зрении самостоятельно стричь ногти запрещено).
Многих симптомов диабетической стопы можно избежать, если воспользоваться правилами выбора обуви при диабете:
- Чтобы правильно выбрать размер обуви, ее следует покупать только в вечернее время суток (ни утром и ни днем), так как именно в это время стопа достигает своего максимального размера, который может увеличиваться или уменьшаться на несколько сантиметров, а при диабетической стопе каждый сантиметр играет роль в комфортном ношении обуви.
- Купленная обувь не должна нуждатся в том, чтобы ее разнашивали. То есть, при примерке в магазине человек должен чувствовать себя в обуви сразу же максимально комфортно.
- Категорически не рекомендуется покупать обувь с заостренным носом — пальцы ног в обуви должны иметь достаточно пространства.
- При покупке обуви, лучше всего, отдавать предпочтения ортопедическим моделям. Они не всегда эстетично выглядят, но зато являются гарантией того, что не будет возникать никаких повреждений ног.
- Нельзя носить босоножки с ремешком между пальцами ног, так как такая деталь может натирать, а мозоли могут легко стать язвами.
- Следует обзавестись несколькими парами обуви, чтобы носить их через день.
- Женщинам нельзя носить чулки и носки с давящей плотной резинкой, так как это ухудшает кровообращение в ногах.
Чем раньше больной сахарным диабетом заметит у себя симптомы поражения нижних конечностей, тем более позитивный ожидается исход терапии. Начальная стадия достаточно легко поддается лечению. При своевременном обращении к квалифицированному врачу возможно полное восстановление функционирования сосудов, нервов и суставов нижних конечностей.
Комплексные меры по лечению диабетической стопы включает в себя:
- хирургическое вмешательство – удаление омертвевших тканей ран, ее дренирование;
- обработку язвенных образований антисептиками, заживляющими мазями, кремами, перевязки;
- разгрузку конечности (рекомендуется меньше ходить, больше покоя, сбросить лишний вес, подобрать удобную обувь);
- прием лекарств (антибиотики, противовирусные, иммуномодулирующие, спазмолитики, разжижающие кровь, контролирующие давление, витаминные и минеральные комплексы и прочие);
- регулярную проверку уровня сахара в крови, сдерживание его в пределах нормы, недопущение скачков, ввод инсулина или пересмотр его дозировки.
Пациенту рекомендуется вести ежедневный самостоятельный уход ногами:
- строгое соблюдение правил гигиены, ножные ванны;
- регулярная санация ран и кожи вокруг противомикробными средствами (мирамистин, хлоргексидин, диоксидин, использование йода и зеленки запрещено);
- менять повязки так часто, чтобы область ранения не успевала намокать;
- соблюдать условия стерильности при перевязке.
Очень важно, чтобы пациент навсегда отказался от вредных привычек. Распитие спиртных напитков сильно усугубляют состояние при сахарном диабете, вызывают резкие скачки уровня глюкозы в крови. А курение оказывает угнетающее воздействие на сосуды, снижая их проходимость, способствует их закупориванию и образованию тромбов.
Наиболее квалифицированную помощь оказывают хирурги в кабинетах и центрах Диабетической стопы. Такие кабинеты образованы во многих крупных поликлиниках и медицинских центрах. Если нет возможности обратиться в специализированный кабинет «диабетической стопы» — необходимо посетить хирурга или эндокринолога. Только своевременное обращение за медицинской помощью поможет предотвратить самые тяжелые формы и исходы осложнений сахарного диабета.
К врачу необходимо обратиться, сразу же, как только вы обнаружили какой-либо дефект на коже стопы. При лечении используют противомикробные средства, не обладающие дубящими свойствами, такие, как хлоргексидин, диоксидин и др. Спирт, йод, «зеленка» и «марганцовка» противопоказаны, так как способны замедлять заживление благодаря дубящим свойствам. Немаловажно применение современных перевязочных средств, не прилипающих к ране в отличие от широко распространенной марли. Обрабатывать раны, удалять нежизнеспособные ткани необходимо регулярно, это должны делать врач или медсестра, чаще всего раз в 3-15 дней. Большую роль играет также защита язвы от нагрузки при ходьбе. С этой целью применяют специальные разгрузочные приспособления (полубашмак, разгрузочный сапожок).
Если причиной язвы или дефекта стало нарушение кровообращения, местное лечение малоэффективно без восстановления кровотока. Для этой цели проводят операции на артериях ног (шунтирование, баллонная ангиопластика).
Лечение диабетической стопы в домашних условиях также может осуществляться. Но для этого должны соблюдаться некоторые условия: обязателен постоянный контроль специалиста, этап развития синдрома ни в коем случае не должен ассоциироваться с осложнениями. Именно в таком случае лечиться народными средствами будет действительно допустимо.
Применяться могут следующие средства и составы:
- Справиться с диабетической стопой также помогут листья лопуха или репейника. Они одинаково эффективны как в свежем, так и высушенном виде. Активные компоненты в составе листьев позволяют получить мощный тонизирующий и ранозаживляющий эффект. Лучше всего делать из них примочки или компрессы – прикладывать к ране лист несколько раз в день. Также можете сделать отвар из 1 чайной ложки сухой смеси на 250 граммов воды. Полученный отвар поможет нормализовать отток лимфы и выведет лишнюю жидкость из организма.
- Черника – уникальная ягода, которая способна быстро привести уровень сахара в крови в норму. Входящие в ее состав антиоксиданты позволяют наладить кровоток и восстановить обмен веществ. Старайтесь каждый день съедать по стакану этой ягоды во время каждого приема пищи. В зимнее время вы можете использовать замороженную ягоду или же заваривать высушенные ее листья.
- Вылечить диабетическую стопу можно и при помощи обычного кефира. В составе этого молочного продукта присутствуют уникальные бактерии, которые проникают внутрь кожи, смягчают ее и ускоряют процесс заживления. Для достижения лучшего эффект рекомендуется посыпать обработанную кефиром поверхность высушенными иголками сосны. Это поможет защитить кожу от грибковых инфекций.
- Гвоздичное масло – уникальное средство, которое является кладезем полезных веществ. Оно помогает быстро заживить раны, убить все патогенные микроорганизмы, а также восстановить естественное кровообращение. Если вы будете регулярно обрабатывать им язвы, они быстро заживут и перестанут доставлять вам какой-либо дискомфорт.
- Отвар из ромашки, крапивы, коры дуба и лопуха поможет восстановить трофику в конечностях. Для его приготовления возьмите все эти компоненты в равных пропорциях и тщательно смешайте. После этого возьмите 3 столовые ложки травы на 1 литр кипятка и оставьте наставиться где-то на 2-3 часа. Из полученного отвара делайте примочки, им вы можете обрабатывать стопы.
Лечебная физкультура (ЛФК) и специальная гимнастика может оказать определенное положительное действие при диабетической стопе. Целью физических упражнений в данном случае является улучшение кровоснабжения ишемизированных тканей нижней конечности. Однако стоит помнить, что при ишемической форме заболевания механизм поражения заключается в закупорке кровеносных сосудов, по которым кровь поступает к тканям, поэтому чрезмерно большие нагрузки могут привести к усилению болей и развитию осложнений. Вот почему сразу стоит исключить любые упражнения и занятия, связанные с увеличением нагрузки на стопы (ходьбу, бег, езду на велосипеде, поднятие тяжестей, длительное пребывание в положении «стоя» и так далее).
При диабетической стопе можно выполнять:
- Упражнение 1. Исходное положение — сидя на стуле, ноги опущены вниз и сведены вместе. Поочередно сгибать и разгибать пальцы стоп по 5 – 10 раз вначале на одной ноге, а затем на другой.
- Упражнение 2. Исходное положение такое же. Вначале следует поднять пальцы вверх на 5 – 10 секунд, удерживая пятку прижатой к полу. Затем пальцы следует опустить, а пятку поднять вверх (также на 5 – 10 секунд). Повторить упражнение 3 – 5 раз.
- Упражнение 3. Исходное положение такое же. Поднять одну ногу на 5 – 10 см над полом и начать выполнять круговые движения стопой, вначале в одном направлении (3 – 5 раз), а затем в другом. Повторить упражнение с другой ногой.
- Упражнение 4. Исходное положение такое же. Вначале следует выпрямить одну ногу в колене, а затем согнуть ее в голеностопном суставе, стараясь оттянуть пальцы как можно ниже. Продержать ногу в таком положении 5 – 10 секунд, после чего опустить ее и повторить упражнение со второй ногой.
- Упражнение 5. Исходное положение такое же. Выпрямить ногу в колене, после чего разогнуть ее в голеностопном суставе, стараясь при этом дотянуться пальцами рук до пальцев ноги. Повторить упражнение со второй ногой.
Чтобы минимизировать риск осложнения диабетической стопы, лечащие врачи рекомендуют придерживаться специальной диеты. Она показана всем, кто страдает от повышенного уровня сахара в крови.
| Нельзя | Можно |
|
|
В первую очередь необходимо отказаться ото всех сладких продуктов, высококалорийных и вредных блюд. Все быстрые углеводы необходимо заменить сложными, которые присутствуют в растительной пище. Если вы без сахара жить не можете, замените его фруктозой.
К сожалению, не всегда при данном недуге может помочь консервативная терапия и нередко виной этому является позднее обращение больного за медицинской помощью или состояние, осложненное другими патологиями.
Лечить СДС хирургическими методами рекомендуется в следующих случаях:
- если возникла необходимость удаления некротических участков, занимающих небольшую площадь;
- когда требуется пластика сосудов, восстанавливающая их стенки и улучшающая их проходимость;
- поврежденные сосуды нуждаются в замене – такое вмешательство называют аутовенозным шунтированием;
- когда требуется установка на сосудах поддерживающих сеточек – стентирование;
- если некротические процессы распространились настолько, что требуется ампутация пораженного фрагмента – одного или нескольких пальцев на ноге;
- в тяжелых случаях гангренозное поражение приводит к необходимости удаления стопы, ее части или же части ноги, но такое решение врач принимает, когда возникают риски для жизни пациента.
Как видно из вышесказанного, в большинстве случаев диабетическая стопа все же лечится, но это длительный процесс, включающий различные мероприятия.
Осложнения диабетической стопы носят преимущественно инфекционный характер, что обусловлено снижением защитных свойств всего организма в целом и мягких тканей пораженной стопы в частности.
Диабетическая стопа может осложниться:
- Образованием язв – их глубина и выраженность поражения мягких тканей может варьировать в значительных пределах.
- Некрозом (отмиранием) тканей – причиной некроза обычно является распространение гноеродной инфекции, однако способствовать развитию данного осложнения может нарушение кровоснабжения и иннервации тканей.
- Остеомиелитом – гнойно-некротическим поражением костной ткани, развивающимся в результате распространения инфекции из имеющихся язв.
- Патологическим переломом кости – патологический перелом возникает в результате нарушения нормальной прочности кости, при воздействии нагрузок, обычно не приводящих к каким-либо повреждениям.
- Деформацией стопы – сгибательными контрактурами пальцев (пальцы фиксируются в согнутом, скрюченном положении), мышечной атрофией (уменьшением размеров и силы мышц), деформацией свода стопы с нарушением его амортизирующей функции.
- Сепсисом – опасным для жизни состоянием, развивающимся при проникновении гноеродных микроорганизмов и их токсинов в кровоток.
Главным принципом в профилактике развития диабетической стопы является своевременное и адекватное лечение сахарного диабета. Поддержание уровня сахара в крови в пределах нормы позволяет предотвратить развитие данного осложнения в течение многих десятилетий, а иногда и на протяжении всей жизни пациента. Если же диабетическая стопа уже развилась, следует соблюдать ряд правил, которые помогут облегчить течение заболевания и предотвратить дальнейшее прогрессирование патологического процесса.
Диабетическая стопа — это результат повышения системного венозного давления. ВД повышается из-за стрессов и открытых АВА + действие гравитации в условиях отсутствия достаточных физических нагрузок. Венозная кровь скапливается в ногах и малом тазу. Разница давлений между артериолами и венулами становится слишком малой (после повреждения вен.клапанов). Застоявшаяся грязная, насыщенная токсинами венозная кровь частично выходит через подошву (получаем вонючие ноги у мужчин), частично тромбируется с двух сторон (мелкие артерии и вены). У женщин, обладающих мягкой растяжимой кожей (по сравнению с мужчинами) значительно расширяются вены, происходит увеличение межклеточной жидкости, набор веса. В конце концов некоторые больные получают диабетическую стопу и прелести 150 заболеваний с «неизвестным»(для докторов) механизмом. Читайте Новую Теорию ССЗ и рака. Всё описано 8 лет назад, но официальная медицина тормозит эту теорию.
источник
Описание синдрома диабетической стопы, почему он возникает у больных сахарным диабетом. Перечислены частые симптомы и причины возникновения заболевания. Наиболее эффективные методы лечения и профилактики.
Диабетическая стопа – патология, развивающаяся на фоне сахарного диабета, считается одним из самых неприятных его осложнений. Проявляется заболевание в поражении кровеносных сосудов, нервных окончаний ног. Чаще всего именно это становится причиной ампутации конечностей.
Сахарный диабет – очень распространенная в последнее время среди жителей России болезнь, проявляющаяся в недостаточном количестве гормона инсулина в крови. В данный момент от нее страдает 7,5% населения, с каждым годом количество заболевших неуклонно растет.
Несмотря на широкое распространение, это достаточно тяжелая патология, которая с течением времени неизменно поражает другие системы человека.
Больному сахарным диабетом крайне важно не только периодически измерять, держать в норме уровень сахара в крови, но и следить за своим здоровьем комплексно. Пренебрежительное отношение к назначенному лечению, игнорирование новых симптомов может значительно приблизить развитие серьезных осложнений.
Этот синдром проявляется в виде патологических изменений состояния нижних конечностей больного сахарным диабетом:
- мокнущие раны,
- гнойники,
- язвы,
- дефекты костей, суставов.
Фото запущенных случаев выглядят очень удручающе. Из-за постоянно высокого уровня сахара в крови страдают мелкие и крупные сосуды, нервы, обеспечивающие чувствительность, питание ног. Нарушается цельность, функционирование кожного покрова, костей, нервных окончаний, сосудов, мышц. Всё это приводит к распространению инфекций.
При диабете ранки любого размера очень долго, сложно заживают, поэтому быстро превращаются в гноящиеся ранки. Если вовремя процесс не остановить, он неизменно приведет к самому страшному – к гангрене.
Как известно она не лечится, удаляется хирургическим путем вместе с пораженной частью ноги, человек навсегда остается инвалидом.
Диагностика и лечение осложняется тем, что чувствительность ног снижена, пациент может не чувствовать боли и не замечать проблемы, пока она не станет масштабной.
Вот почему больным сахарным диабетом врачи настойчиво рекомендуют регулярно проводить тщательный осмотр ног, соблюдать усиленную гигиены, носить только удобную обувь, обрабатывать дезинфицирующими средствами даже самые маленькие ранки. В зоне риска пациенты с диагнозом диабет 2 типа предпенсионного, пенсионного возраста.
Симптомы диабетической стопы внешне выглядят как простые болячки на ногах. Больному сахарным диабетом обязательно нужно обратить внимание на:
- ощущение сухости кожи ног;
- онемение, покалывание, мурашки в области ног;
- незаживающие мелкие раны;
- мозоли, при удалении превращающиеся в незаживающие язвы, удаляются только ношением ортопедической обуви;
- волдыри с жидкостью внутри – результат натирания обуви, со временем внутри начинают развиваться микробы, накапливается гной, необходимо вскрывать – чистить;
- вросшие ногти также являются очагом распространения инфекций, подвергаются хирургическому удалению;
- наросты по обеим сторонам пальцев ног накапливают костную ткань и гноящуюся массу, требуют удаление;
- грибок ногтя легко диагностировать по внешнему виду пальца, неприятному запаху, зуд, жжению, изменения цвета ногтя
- бородавки появляются в результате проникновения через кожу вируса папилломы человека;
- изменение формы пальцев, они могут загибаться внутрь из-за поражения мышц;
Почему у больных сахарным диабетом страдают в первую очередь ноги? Артериям сложнее всего подавать кровь именно к нижним конечностям, к ним приливает меньше кислорода. Кроме того, процесс возвращения отработанных метаболитов также затруднен из-за противодействующий силы тяжести и отдаленности сердца.
Неудовлетворительное кровоснабжение ведет к:
- легкой травматичности кожных покровов ног (даже маленький камешек в ботинках может повредить кожу);
- очень быстрому и незаметному распространению инфекции (все необработанные ранки практически сразу начинают гноиться);
- отсутствию чувствительности кожи (человек не чувствует язвы, пока не увидит ее своими глазами, можно обжечь, обморозить, порезать кожу и не заметить этого);
- плохая регенерация тканей (после ежедневных обработок и полного устранения инфекционного поражения раны она еще долго не покрывается цельным слоем кожи).
Появление синдрома диабетической стопы может быть спровоцировано:
- частыми скачками уровня глюкозы в крови вследствие несоблюдения пациентом рекомендаций своего лечащего врача в отношение рациона питания и образа жизни;
- излишней массой тела;
- ношением некачественной, жесткой или слишком узкой обуви;
- диабетическим стажем более 10 лет;
- вредными привычками (курение приводит к закупориванию сосудов и усугублению состояния вен);
- грибком кожи или ногтей ног;
- иммунодефицитом;
- заболеваниями сердечно-сосудистой системы (варикоз пищевода, ангиит, эндартериит, васкулит);
- патологии костей и суставов (болезнь Бехтерева, артрит, деформация, плоскостопие);
- венозной недостаточностью.
Для составления эффективного плана лечения необходимо для начала определить тип и степень развития заболевания. В зависимости от того, какие именно ткани поражены заболеванием (нервы, сосуды), выделяют три формы диабетической стопы:
- Нейропатическая форма встречается гораздо чаще других, она предполагает истончение и омертвление нервных тканей ног. Сопутствующие ощущения:
- мурашки;
- покалывание;
- жжение;
- онемение;
- холод;
- жар;
- отсутствие чувствительности.
При нейропатическом типе распространения заболевания поверхность кожи постоянно теплая и сухая, теряется способность кожи выделять пот, сало. Язвы быстро начинают гноиться, выделяется много жидкости.
- При ишемической форме постепенно поражаются мелкие и крупные сосуды. Симптомы:
- боли в ногах;
- мышечная слабость;
- хромота при ходьбе;
- деформация суставов, изгиб пальцев внутрь;
- мозоли на лодыжках;
- наросты по обеим сторонам стопы.
Кожа постепенно становится бледной, холодной, цвет неоднородным. Раны сухие, но очень долго не заживают, плохо поддаются лечению, быстро переходят в язвы, гангрены. К счастью, ишемический тип диабетической стопы встречается гораздо реже нейропатического.
Смешанная форма самая опасная, поскольку сочетает в себе симптомы и последствия сразу обеих форм заболевания.
Эффективная диагностика диабетического синдрома стопы требует комплексного подхода и задействования одновременно нескольких врачей: эндокринолога, диабетолога, общего и сосудистого хирурга, невропатолога и подолога.
Примерный план диагностики на наличие синдрома диабетической стопы:
- Внимательное изучение медицинской карты для определения наличия диагноза сахарный диабет, его типа, стажа болезни, назначенного курса лечения, средние значения уровня сахара.
- Устный диалог с пациентом. Необходимо выяснить, как он лечится, соблюдает ли все назначения врача, особенно диету, какой образ жизни ведет, как часто самостоятельно измеряет уровень сахара, бывают ли скачки.
- Визуальный и тактильный осмотр ног. Определение пульса, чувствительности кожи к температуре, прикосновению, повреждению, внешнего вида кожи, глубины ран, степени поражения.
- Исследование выделений из ран, язв на наличие микробов, инфекций, чувствительность к антибиотикам, антисептикам и другим средствам заживления
- Измерение уровня сахара.
- Общий анализ крови.
- Подсчет уровня гемоглобина, жира, холестерина в крови, кетоновых тел, глюкозы, белка в моче.
- Рентгенография ноги для определения деформации костей.
- Для анализа положения сосудов выполняют допплерографию, кт-ангиографию и рентгеноконтрастную ангиографию.
Чем раньше больной сахарным диабетом заметит у себя симптомы поражения нижних конечностей, тем более позитивный ожидается исход терапии.
Начальная стадия достаточно легко поддается лечению.
При своевременном обращении к квалифицированному врачу возможно полное восстановление функционирования сосудов, нервов и суставов нижних конечностей.
Комплексные меры по лечению диабетической стопы включает в себя:
- хирургическое вмешательство – удаление омертвевших тканей ран, ее дренирование;
- обработку язвенных образований антисептиками, заживляющими мазями, кремами, перевязки;
- разгрузку конечности (рекомендуется меньше ходить, больше покоя, сбросить лишний вес, подобрать удобную обувь);
- прием лекарств (антибиотики, противовирусные, иммуномодулирующие, спазмолитики, разжижающие кровь, контролирующие давление, витаминные и минеральные комплексы и прочие);
- регулярную проверку уровня сахара в крови, сдерживание его в пределах нормы, недопущение скачков, ввод инсулина или пересмотр его дозировки.
Пациенту рекомендуется вести ежедневный самостоятельный уход ногами:
- строгое соблюдение правил гигиены, ножные ванны;
- регулярная санация ран и кожи вокруг противомикробными средствами (мирамистин, хлоргексидин, диоксидин, использование йода и зеленки запрещено);
- менять повязки так часто, чтобы область ранения не успевала намокать;
- соблюдать условия стерильности при перевязке.
Очень важно, чтобы пациент навсегда отказался от вредных привычек. Распитие спиртных напитков сильно усугубляют состояние при сахарном диабете, вызывают резкие скачки уровня глюкозы в крови. Курение оказывает угнетающее воздействие на сосуды, снижая проходимость крови, способствует закупориванию и образованию тромбов.
Самостоятельное диагностирование и лечение синдрома диабетической стопы ни в коем случае недопустимо.
Скорее всего, оно приведет к развитию гораздо более тяжелых осложнений. Однако, если обговорить заранее со своим лечащим врачом предполагаемые средства народной медицины, можно добиться общего улучшения состояния ног, снижения тяжести протекания заболевания.
Ягоды черники при употреблении в пищу снижают содержание глюкозы в крови, разгоняют обменный процесс, стимулируют заживление ран и активизируют работы нервных окончаний. Их можно есть в свежем виде, замороженном, варить компоты, кисели. Листья черники тоже обладают множеством благотворных свойств, из них заваривают не только полезный, но и очень ароматный чай.
Листья репейника, масло гвоздики, кефир – высокоэффективные средства для заживления ран. Листья прикладывают к пораженному участку, масло гвоздики и кефир наносят тонким слоем, завязывают бинтом.
Менять такую повязку нужно не менее 2 раз за день.
Для недопущения появления и развития диабетической стопы каждому больному сахарным диабетом следует соблюдать ряд несложных рекомендаций:
- держите уровень сахара и гемоглобина в пределах нормы, не допускайте скачков, потребляя неправильную пищу или алкоголь;
- носите всегда удобную обувь по размеру, которая не натирает и не создает никаких неудобств ногам, желательно кожаную, носки только хлопчатобумажные без синтетических примесей;
- ежедневная гигиена без применения средств, способных травмировать кожу, например, пемзы и пилки, ноги нужно мыть детским мылом, споласкивать слабым раствором марганцовки и вытирать сразу насухо;
- педикюр делайте в условиях, приближенных к стерильным, ногти нужно срезать ровно, без закругленных углов, с ножницами обращайтесь очень осторожно во избежание травм;
- избегайте любой возможности заразиться грибковой инфекцией (общие бани, бассейны, чужая обувь);
- откажитесь от длительных пеших прогулок и ношения тяжестей;
- увлажняйте сухую кожу;
- лечите грибок сразу при обнаружении.
При обнаружении у себя хотя бы одного симптома диабетической стопы, ни в коем случае нельзя тянуть, усугубляя свое положение, затягивая лечение. Своевременно начатая терапия обязательно принесет положительный эффект.
Диабетическая стопа на начальной стадии излечивается полностью, поэтому не запускайте заболевание.
источник