Главная >> Виды прыщей >> Фурункул-Чирей >> Фурункул на лбу – причины, симптомы, особенности и лечение
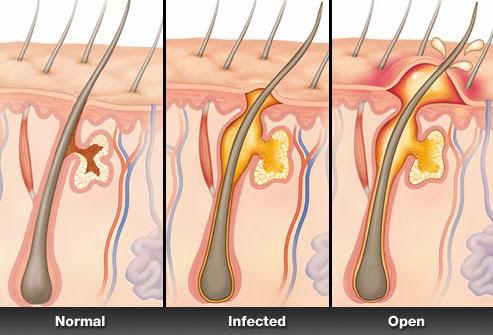
Фурункул на лбу — скопление гнойных масс под кожей в области лба. Может затрагивать луковицы волоса и близлежащие ткани. При обнаружении воспалительного инфильтрата – не беспокойтесь: это поддается лечению. При правильном, профессиональном подходе, можно избавиться от чирея всего за несколько дней.
Чирей на лбу, чаще всего вызван попаданием золотистого стафиллокока внутрь организма человека. Проникая через ранки, порезы, она способна провоцировать образование подкожных инфильтратов в области лба. Возникший нарыв на лбу сопровождается отечностью лица, опухолью глаз, также – отеки могут распространиться на нос.
Чтобы стафилококковая инфекция получила распространение, должны быть провоцирующие факторы из окружающей среды. Основными факторами возникновения являются:
- Сниженные защитные функции организма;
- Авитаминоз;
- Гормональные нарушения;
- Стрессы: внешние и внутренние;
- Повышенная выработка секреции сальных желез.
После того, как кокковая инфекция проникла внутрь организма, характерны такие симптомы как:
- На начальной стадии отсутствует выделения гноя. Фурункул постепенно назревает, собирая все большие массы гноя;
- Область воспаленного покрова кожи, на который попала бактерия, начинает чесаться, краснеть;
- Образуется отечность вокруг пораженной части лба;
- Усиление болевых ощущений;
- Резкое повышение температуры;
- Увеличенные лимфатические узлы;
- Боль при пальпации;
- Когда нарыв уже созрел, можно увидеть небольшую точку в центре – это стержень фурункула.
Существует несколько причин возникновения чирья в области лба. Среди них:
- Несоблюдение правил личной гигиены;
- Низкий иммунитет, вследствие перенесенного заболевания. Использование препаратов, оказывающих угнетающее состояние на защитные функции организма;
- Жизнь в постоянном стрессе, недостаток сна, депрессивное состояние;
- Обделенность организма полезными и питательными веществами, витаминами.
Помните: фурункул и прыщ – не одно и то же. Между ними существует значительная разница. Понятно желание выдавить гнойник. Делать это не рекомендуют. Кстати, и в отношении прыщей – тоже. Для того, чтобы избавиться от чирья, рекомендуется обратиться за помощью к врачу.
Существует несколько способов, как избавиться от чирья на лбу. Применяются методы официальной медицины, а также – рецепты от народа, сформировавшиеся на протяжении многих лет.
Главный момент в лечении фурункула – правильно вскрыть его, как только он созреет.
В традиционной медицине существуют различные способы терапии этого заболевания. Как вылечить чирей профессионально и без осложнений может подсказать только доктор. Посмотрев состояние воспаления назначит соответствующую терапию фурункула на лбу.
Лечение состоит из ряда процедур:
- Обеззараживание области лба, где и возник фурункул. Обработка антисептиками необходима для исключения возможности попадания инфекции в процессе лечения фурункула. средствами помогает предотвратить размножение патогенных организмов, сократить активность имеющихся. На первых стадиях обработка раны раствором фурацилина, йода или календулы дает неплохие результаты. Обработка спиртовыми растворами должна иметь постоянный характер, до полного исчезновения;
- для того, чтобы не допустить распространение инфекции на здоровые области, врачом дерматологом может быть прописана физиотерапия. Количество облучений строго дозируется;
- При лечении больных фурункулезом часто применяются антибиотики анибиотики. В некоторых отдельных случаях назначаются антибиотики с пролонгированным действием;
- Назначение обезболивающих;
- Использование препаратов для усиления, стимулирования иммунной системы;
- При отсутствии результата от вышеперечисленных манипуляций, прибегают к постановке стафилококковой вакцины. Применяется очень редко;
- При вскрытии фурункула – сразу же проводится обработка пораженного участка перекисью водорода, 3%.
На стадии заживления используются мази: они помогают быстро и безболезненно вылечить фурункул после вскрытия. третьей, заживляющей стадии, применяют повязки с мазями, в состав которых входят заживляющие компоненты.
Что делать, когда гнойник не прорывается? В этом случае может быть назначено хирургическое вмешательство. Перед его проведением поражения обкалывают обезболивающим.
Во время беременности и кормления грудью нельзя проводить лечение чирья с помощью антибиотиков. Нежелательно вообще употребление каких-либо медикаментов. В этом случае, врач может порекомендовать обратиться к средствам нетрадиционной медицины.
Также – необходимо сдать кровь на анализ.
Применение народных средств допускается только на начальном этапе развития фурункула. Если чири возникают часто, больше 5 мм и не вызревают сами, поход к врачу обязателен. Ускорить выход гноя и созревание чирья — важный этап лечения. Основные рецепты, приготавливаемые в домашних условиях, сведены в таблице:
Примочки с луком: Запечь репчатый лук, перетереть до состояния кашицы и прикладывать к чирью. Еще один вариант — свежую луковицу протереть, добавить туда пол-ложки чистотела или мелко нарезанные листья щавеля;
Компрессы с каланхоэ: Срезать листик, вымыть, мелко нарезать и прикладыват к пораженной области;
Ромашковый отвар: ложку аптечной ромашки залить кипятком, настаивать 3 часа, смочить настойкой ватный тампон и прикладывать к чирью. Повторять процедуру не меньше 4-х раз в день
Чтобы исключить осложнения, стоит понимать разницу между чирьем и прыщом:
- Мягкое прикосновение к фурункулу вызывает колющую боль;
- Уплотнение возникает постепенно, проходя несколько стадий созревания;
- В случае фурункулеза кожа краснеет, зудит;
- Самостоятельное лечение фурункула чаще всего противопоказано.
Основная мера профилактика – соблюдение личной гигиены. Следующий важный шаг – укрепление, повышение иммунитета. Бывайте чаще на свежем воздухе, занимайтесь спортом. Пересмотрите рацион питания и свой режим дня.
Фурункул на лбу может быть опасен, заболевание, которое способно появляться снова и снова. Помните всегда о профилактике.
источник
Фурункул на лбу вызывает огромный эстетический дискомфорт. Стремясь избавиться от него, многие забывают о том, что фурункулы это не прыщики, а опасное заболевания, грозящее серьезными осложнениями и, даже, риском для жизни. В результате попытки выдавить фурункул на лбу воспаление и нагноение многократно увеличиваются, и дело может закончиться больницей и долгим лечением.
Поэтому давайте попробуем разобраться в том, что же представляет собой фурункул на лбу и каким образом от него можно избавиться.
Не следует полагать, что фурункулы это удел людей низкого социального положения, которые не особо заботиться о гигиене своего тела. Причиной фурункулов является золотистый стафилококк, который присутствует на коже практически каждого человека. При ряде сопутствующих факторов этот возбудитель и вызывает появление фурункула на любом из участков кожного покрова человека и, в том числе, и на лбу.

К факторам вызывающим появление фурункула на лбу относятся как загрязнения кожи, так и ее микротравмы, а, также, общее состояние организма и ослабленный иммунитет.
Для того, чтобы фурункул на лбу не превратился в большую проблему и не дал осложнений, очень важно своевременно распознать его и приступить к лечению.
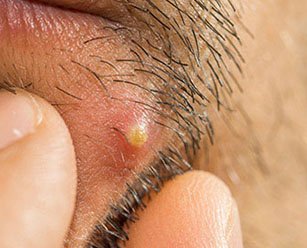
В своей начальной стадии фурункулы очень схожи с обычными прыщиками и отличить их, особенно тем людям, кто ранее не сталкивался с такой проблемой, бывает крайне затруднительно.

Если у вас на лбу вскочил прыщ, то, ни в коем случае, не спешите выдавливать его, а, вначале, внимательно рассмотрите перед зеркалом. Если по центру имеется белая или черная точки, то перед вами именно фурункул, а эта точка является верхушкой его стержня. Также, если слегка прикоснуться до фурункула подушечкой пальцев, то будет чувствоваться жжение, не характерное для прыщей.
Рассмотрите фотографии, чтобы знать угрозу в лицо.
Подход к лечению фурункула на лбу должен быть самым серьезным. Как правило, для него используют медицинские препараты или средства народной медицины, а, в крайних случаях, может понадобиться хирургическая операция.

Целью наносимых мазей и компрессов является заставить фурункул как можно быстрее вызреть и вскрыться так, чтобы из него вышел стержень и весь гной. После этого уже залечивают ранку обычными способами. При этом «помочь» вскрыться фурункулу с помощью выдавливания или подручных средств нельзя – это лишь усугубит проблему.
В случаях, когда фурункул на лбу дал обширное воспаление и нагноение, необходимо срочно обращаться в больницу и, возможно, потребуется операция, так как данная локализация грозит поражением головного мозга.
Также фурункул на лбу может давать отеки на глаза и нос.
Лечение фурункулов на лбу должно состоять из нескольких видов терапии. К ним относятся имунноукрепляющие, антибактериальные и общеукрепляющие препараты.
К классическим методам лечения относится рад мазей и компрессов, а, для того чтобы воспаление не распространялось и болевой синдром был не таким выраженным, может использоваться обкалывание кожи вокруг фурункула специальными препаратами.
В тех случаях, когда воспаление продолжает развиваться, необходимо лечить фурункул на лбу при помощи антибиотиков.
Антибиотики должны назначаться после обследования пациента и изучения врачом результатов анализов, по которым будет понятно, какой именно тип стафилококковой инфекции преобладает у пациента. Наиболее часто назначается Диклоксациллин, который относится к пенициллиновой группе. Лечить фурункул на лбу необходимо только комплексной терапией, вместе с приемом препаратов для поддержки иммунной системы и ряда других.
Лечение фурункула на лбу антибиотиками, как правило, дает очень хороший результат, но гораздо проще справиться с фурункулом на лбу в начальной стадии.
Заниматься лечением фурункула на лбу в домашних условиях можно лишь в том случае если речь идет о единичных фурункулах на начальной стадии. При множественных высыпаниях, которые могут свидетельствовать о хроническом фурункулезе, нужно обязательно обращаться к врачу.
Избавиться от фурункула в домашних условиях можно лишь единственным способом – ускорить его вызревание и выход некротического стержня, вместе с гноем.

Для этого можно использовать такие народные средства, как запеченный и разрезанный пополам репчатый лук или разрезанные листья алоэ. Из них делаются компрессы, которые необходимо сменять несколько раз в день.
Из мазей лучше всего подходят – ихтиоловая мазь и мазь Вишневского. После того как фурункул на лбу вскроется, ранку необходимо прочистить и продезинфицировать, после чего смазывать левомеколем, вплоть до полного заживления.
Лечением фурункулов у маленьких детей и беременных женщин, должны заниматься исключительно опытные специалисты, так как распространение инфекции в данных случаях может иметь самые негативные последствия.

Родителям, в случае появления высыпаний на коже у ребенка, необходимо научиться отличать фурункулы от обычных прыщей.

Я лечил фурункул ихтиоловой мазью, которую сменял компрессами из алоэ, и через неделю фурункул благополучно вскрылся, правда, пришлось попереживать чтобы на лбу не остался шрам от него, но, к счастью, все обошлось.
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Небольшой прыщик на лбу безобидным назвать нельзя.
Это воспаление участка кожи, вызывающее эстетический дискомфорт, может грозить тяжёлыми осложнениями.
Болезнетворные бактерии в состоянии проникнуть в мозг и вызвать серьёзные последствия.
В статье мы рассмотрим варианты борьбы фурункулами и дадим вам несколько советов о том, чтобы они не появлялись вновь. Расскажем о последствиях, которые могут возникнуть, если не заботиться о своем лице.
Что представляет из себя фурункул? Это болезненное воспаление кожного покрова, заполненное гноем. В зависимости от инфекции и стадии воспаления, фурункулы бывают различного размера, но не больше грецкого ореха.
Золотистый стафилококк вызывает воспаление кожного покрова. Начинает накапливаться гной и возникает отёк с зудом. Фурункул отличается от обычного прыща появлением стержня в центре нарыва. Кроме этого, если легко дотронуться до нарыва, то будет ощущаться жжение, которое не характерно для обычных прыщей.
Фурункулы образуются из-за попадания в организм инфекции, которая нарушает микрофлору кожи. Любая царапина или грязное полотенце становятся причиной инфицирования.
Сопутствующие негативные факторы:
- Простудные заболевания.
- Низкий иммунитет.
- Авитаминоз.
- Гормональный сбой.
- Стрессовые ситуации.
- Нарушение работы сальных желез.
Кстати, такая проблема может возникнуть и у здорового человека.
Возникновение фурункула возможно на любом участке кожи человека. Естественно, он чаще образуется на грязной, потной коже или в местах трения. Чирей развивается постепенно, проходя 3 стадии. Данный процесс продолжается около 10 дней.
- Инфильтрация. Эта стадия начинается с покраснения вокруг волосяного фолликула. Воспалительный инфильтрат начинает увеличиваться и уплотняться. Появляется болезненное ощущение и отёк близлежащих тканей. Отёчность сильно выражается, если фурункул проявляется на лице, в частности на лбу.
- Нагноение и последующий некроз. Проявляется на 4 день с момента появления. В этой стадии формируется стержень, выходящий наружу пустулой. В это время у человека может повыситься температура и появиться боль в зоне фурункула. В критической точке созревания покрышка вскрывается. Образуется отверстие, через которое выливается гной и начинает выходить стержень. Затем симптоматика постепенно исчезает и начинается заживление.
- Период заживления. В кратере ранки образуется грануляционная ткань. За несколько дней на этом месте появится рубец. Сначала он синеватого оттенка, но потом бледнеет и даже может быть незаметным.
Иногда чирей не сопровождается некротическим стержнем.
Появлению нежелательных осложнений способствует самостоятельное выдавливание и неадекватная терапия фурункула. По месту локализации осложнения разделяются на местные, отдалённые и общие.
Негативный процесс возникает из-за того, что нарыв содержит инфекцию, которая поражает и другие участки кожи. Иногда происходит слияние, что выражается обширной областью гнойного поражения. Это уже развивается фурункулёз.
Если не обращать внимания на гнойник, то последствия бывают весьма серьёзные. Бактерии проникают в головной мозг и провоцируют развитие менингита.
Поэтому следует незамедлительно обратиться за врачебной помощью. Будет назначен комплекс нужных процедур:
- обработка антисептическими средствами;
- физиотерапия;
- лечение антибиотиками;
- хирургическое вмешательство.
Заключается в обработке воспалённой кожи камфорным спиртом. На сами фурункулы прикладывают повязки, смоченные в антисептическом растворе.
Также используют мази и компрессы:
- Ихтиоловая мазь.
- Мазь Вишневского.
- Натрий хлорид: делается компресс из раствора.
- Мазь Левомеколь, которая купирует воспалительный процесс.
Медикаментозное лечение предполагает комплексную терапию, что наиболее эффективно.
Этим препаратам пациенты чаще всего отдают предпочтение. Они уничтожают все микробы в зоне образования нароста. Но следует правильно подобрать препарат, а для этого необходимо сдать кровь на анализ. Исследование определит вид стафилококковой инфекции.
Обычно для лечения выбирают Диклоксациллин. Препарат из группы пенициллиновых средств отлично справляется с проявлениями стафилококка. Также часто используют антибиотики пролонгированного действия: Тетрациклин или Эритромицин. Но если наблюдается фурункулёз, то назначается комплексное лечение, которое направлено на абсолютное восстановление иммунитета.
Данный метод лечения применяется крайне редко. К радикальному способу прибегают, если отмечается сильное воспаление и фурункул очень долго и болезненно созревает.
Операция проводится по стандартным правилам лечения гнойных нарывов. Поражённый участок обкалывают обезболивающим средством и разрезают чирей. Затем удаляется стержень, а из ранки удаляют гной и мёртвую ткань. Чтобы рана быстро зажила, применяют компрессы и мази.
Следует учесть, что после такого лечения остаются шрамы или глубокие ямки.
Способы нетрадиционной медицины проверены временем. Имеются простые, но весьма эффективные рецепты терапии фурункулов.
- Запекается луковица и растирается в кашицу, которая наносится на воспалённый нарыв.
- Сок алоэ. К фурункулу прикладываются примочки.
- Ромашка. Сушёные цветы заливаются кипятком и настаиваются около 2 часов. Ватный тампон, смоченный в этом отваре, прикладывают к нарыву.
Но следует понимать, что самостоятельное лечение, не заменит визит к доктору. Такое лечение нередко эффективно, но требует осторожности и внимания.
- Не рекомендуется выдавливать гнойный нарыв в области лба. Очень велик риск занесения инфекции. Не нужно пытаться вскрыть фурункул самостоятельно.
- Нельзя нагревать воспалённое место или стараться распарить его. Быстрого прорыва не будет, а вот усугубление ситуации вполне возможно.
- Нельзя смазывать йодом. Это будет мешать дерматологу в процессе диагностики.
- Место прорыва запрещено мочить, это замедлит заживление.
Вероятность появления на лбу фурункула нельзя полностью исключить. Но соблюдая элементарные правила можно минимизировать риск их образования.
- стараться не допускать травм кожного покрова лба, а в случае повреждения сразу обеззараживать этот участок;
- соблюдать личную гигиену;
- принимать витамины для поддержания иммунитета.
Желательно избегать переохлаждения и следить за питанием, исключив жирное и сладкое.
Профилактические меры заключаются в предупреждении распространения инфекции и травмирования нарыва. Самолечение категорически не рекомендуется.
Фурункул в области лба считается опасным образованием, так как возникает около кровеносных сосудов мозга. Но если соблюдать меры предосторожности, то чирей легко вылечить. Главное в лечении, это ускорить прорыв фурункула. Профилактические меры обеспечат чистую кожу без неприятных образований.
источник
Чирей на лице – не только проблема с точки зрения эстетики внешнего вида, но и опасное своими осложнениями заболевание. Высокий уровень кровоснабжения лица позволяет проникшей инфекции распространится как по близлежащим тканям, так и разнестись в потоке крови. Попадание в область головного мозга гнойных бактерий грозит развитием менингита и иных заболеваний, а заражение кровотока – сепсисом.
Как лечить фурункул на лице? Чем вытянуть, как быстро избавиться? Лечение чирьев в районе лица – исключительно задача врачей-дерматологов, самолечение такого вида фурункулеза запрещается.
Почему появляются фурункулы, причины и лечение. Одиночный гнойник, появившийся на лице, не говорит о развитии фурункулеза, но при отсутствии медикаментозной помощи может перерасти в это грозное заболевание. Для предотвращения возникновения новых очагов воспалительных процессов необходимо знать основные факторы, влияющие на их появление:
- Низкий уровень гигиены – повышенное потоотделение, гиперсекреция сальных желез и последующая их закупорка грозит возникновением нарывов.
- Ранее перенесенные простудно-инфекционные болезни, повлекшие за собой резкое снижение функциональности аутоиммунной системы. Ослабленный организм подвержен атаке чужеродных вирусов и бактерий.
- Заболевания эндокринной системы, ведущие к гормональному сбою, нарушенный обмен веществ – вызовут фурункул на лбу.
- Микротравмы поверхности дермы, трещинки, царапины, вросшие под кожу волоски, выдавливание прыщей — в результате может образоваться внутренний фурункул на лице.
- Прерывание назначенного курса антибактериальной терапии, переход инфекции в хронические формы.
- Постоянная физическая, умственная усталость, стабильные эмоциональные потрясения.
- Нарушения в работе ЖКХ.
- Хроническая форма алкоголизма.
Фурункул на лице может появиться под воздействием этих факторов. Любимые места дислокации фурункулов – лоб, нос, носогубный треугольник. Нарыв на лице как и на остальных частях тела, выскакивает по вышеуказанным причинам.
Причиной появления недуга считается золотистый стафилококк. Заболевание не может появляться без причины, исключения из правил нет. Наибольшее количество обращений за помощью происходит в осенне-зимний период.
Что делать, если вскочил фурункул или несколько гнойников? Избавляемся от вредных привычек. Лечение в домашних условиях начинается с ряда рекомендаций:
- постельный режим – отдых поможет избавиться от физической усталости, повысит уровень сопротивляемости организма;
- исключение дополнительного натирания раздраженной области одеждой;
- изменение рациона питания – отказ от вредной пищи, соблюдение нормативного рациона, богатого минеральными веществами и витаминами;
- отказ от алкогольных напитков;
- частая смена постельного и нательного белья;
- запрет на принятие ванн, посещений сауны, бани (опухоль под действием высоких температур начнет увеличиваться в размерах);
- не рекомендуется много разговаривать, использовать жевательную резинку – мышцы лица должны находится в покое.
После выработки норм режима больного переходят к следующим этапам лечения. Как убрать, что помазать, сделать, чтобы больше не выскакивало?
Производится антисептическими средствами, для ограничения зоны заражения:
Лечить чирей на лице рекомендуется изначально, при первом проявлении гиперемии на дерме. Антисептическими препаратами обрабатывается область проникновения стафилококка и рядом расположенные участки кожи.
Раствор йода, бриллиантовый зеленый и метиленовый синий для очищения пораженных участков не подходят – случайное попадание в небольшие ранки вызовет ожоги мягких тканей. Йод не вытягивает гной, а обжигает раны.
Дезинфицируется очаг поражения несколько раз в день, без усилия (нельзя тереть), запрещается прикасаться к больному участку грязными руками (после чего может возникнуть вторичное подзаражение).
Назначаются на всех этапах развития заболевания, способствуют остановке дальнейшего развития воспалительного процесса:
- облучение ультрафиолетовыми лучами – показано для обеззараживания определенных участков, ускоренного протекания вызревания гнойника и повышения регенеративных процессов;
- УВЧ применяется с теми же целями;
- озонотерапия – насыщение структур дермы чистым кислородом стимулирует местный иммунитет и восстанавливает защитный барьер.
Процедуры относятся к безболезненным, подавляющим воспалительные процессы.
Как лечить чирей лица антибиотиками? Лечение медикаментозными препаратами назначается лечащим врачом для предотвращения возникновения возможных осложнений, перехода в хронические формы и условия ускорения процесса вызревания гнойника.
Фармацевтическое средство подбирается специалистом индивидуально, в зависимости от стадии заболевания и общего состояния организма заболевшего.
Препараты назначаются в форме таблетки, при общем истощении организма – инъекции.
Наложение компрессов на пораженную область производится с применением противовоспалительных и антибактериальных мазей (вытягивающие гной медикаменты):
Компрессы используются до вскрытия гнойника, повязка меняется дважды в течение суток.
Удаление фурункула на лице производится хирургом в местной поликлинике. Процедура не требует погружения в наркоз, проводится под поверхностными обезболивающими.
Врач делает разрез (прокол) фурункула, очищает раневую поверхность от гнойного содержимого, удаляет некротический стержень. После процедуры рана промывается антисептическим раствором и поверх нее накладывается повязка с антибактериальной мазью.
Одиночный фурункул на лбу не требует применения иммуномодуляторов, в отличие от хронического варианта фурункулеза. Препараты используются для восстановления функциональности аутоиммунной системы, улучшения общего состояния организма и укрепления защитной функции (барьерной).
Лекарственные средства назначаются лечащим специалистом, самостоятельное применение может привести к угнетению иммунной системы.
Как избавиться от фурункула на лице при помощи аутогемотерапии? Методика используется в профилактических целях для предотвращения возникновения возможных рецидивов.
Метод основан на введении пациенту собственной венозной крови в мышцы, для остановки воспалительных явлений в организме. После процедуры отмечается улучшение метаболизма, стабилизация иммунитета и высокий уровень барьерной функции.
Фурункул на лбу может оставить неэстетичные следы из соединительной ткани, удалить которые лица достаточно проблематично (потребуется шлифовка кожи). При необходимости, врачом будут назначены специальные мази, рассасывающего воздействия:
Их применяют после заживления поверхности ран, оставшихся от фурункулов на лице. Шрамы и рубцы – обычное явление после перенесенного фурункулеза, дефектность появляется в большинстве случаев.
При лечении фурункула на лице в домашних условиях запрещается:
- Расчесывать, протыкать зудящую кожу, желательно к ней вообще не прикасаться. При попадании вторичной инфекции в пораженный участок, область воспаления увеличится и возникнут различные осложнения, не считая огромного рубца на дерме. Инфекция может перейти на глаз, на носогубный треугольник, что вызовет серьезные последствия.
- Накладывание влажных компрессов, постоянное увлажнение поврежденной области может спровоцировать развитие фурункулеза. Инфекция перейдет на рядом расположенные участки дермы, начнется вторичный воспалительный процесс с образованием карбункула.
- Подкожный фурункул и большой отек нельзя прогревать – быстро избавиться от гнойника не удастся, прогревание увеличит скорость кровотока, воспалительные явления, расплавление некротического стержня и вероятность попадания гнойного содержимого непосредственно в кровь (вплоть до попадания в ткани мозга).
Фурункулы на лице требуют незамедлительного обращения в медицинское учреждение. Довольно часто больным требуется госпитализация и последующее стационарное лечение.
Для предотвращения рецидивов и повторных возникновений заболевания, необходимо придерживаться правил:
- соблюдать гигиену тела и личных вещей (одежды, постельного белья);
- не выдавливать прыщи и не расцарапывать места угревой сыпи;
- соблюдать нормативный распорядок дня, чаще гулять на свежем воздухе, укреплять иммунитет;
- заниматься физическими упражнениями, процедурами закаливания;
- своевременно менять постельное и нательное белье;
- проводить антисептическую обработку мелких ранок, расчесов, царапин;
- проводить сезонную витаминотерапию;
- нормализовать рацион питания – сделать акцент на полезные продукты.
Единичное возникновение фурункулов – сигнал организма о снижении защитного барьера. Вовремя восстановленная функциональность аутоиммунной системы позволит избежать повторов заболевания, а явное игнорирование позволит перейти процессу в хронические стадии.
Фурункулы на лице требуют тщательного лечения и постоянного наблюдения медицинского персонала. Этот вариант болезни наиболее подвержен осложнениям, отказ от медикаментозного лечения способен привести к летальному исходу.
источник
Попытки терапии абсцесса кожи на своих начальных стадиях могут быть произведены в домашних условиях. Но это возможно в том случае, если гнойная полость расположена не на лице или шее. При такой локализации, а также при нарушении общего состояния человека или наличии таких заболеваний, как сахарный диабет или различные виды иммунодефицитов, лечение проводится в хирургическом стационаре.
Чтобы представить себе процессы, которые приводят к заболеванию, рассмотрим строение кожи.
Покровная ткань человека – двухслойный орган. Сверху расположен эпидермис – ряд клеток, которые защищают от микробов, термических и химических повреждений. Нижний пласт – дерма.
В нижнем слое дермы, на границе кожи и подкожной клетчатки, лежат волосяные фолликулы, образованные соединительной тканью и кровеносными капиллярами. Они дают начало волосяным корням, которые проходят через дерму и эпидермис, выступая наружу в виде волосяных стержней. В месте, где корень переходит в стержень, в область между наружной и средней волосяными оболочками впадает 2-3 сальные железы. Рядом с местом выхода волоса на поверхность открывается устье потовой железы. Вся эта железистая ткань работает над образованием на поверхности кожи защитной пленки.
В свете этих знаний, абсцесс кожи – что это? Это гнойное воспаление, развивающееся сразу в большом объеме тканей, которое затрагивает и фолликул, и сальные железы, и близлежащую потовую железу. Подобный процесс развивается поэтапно:
p, blockquote 7,0,0,0,0 —>
- В места, где нарушена целостность кожи, попадает бактериальная флора. Вокруг этого места формируется очаг воспаления, сопровождающийся отеком и покраснением, в результате вокруг фолликула возникает возвышенность.
- В инфицированную область увеличивается приток лимфы и тканевой жидкости. Эти жидкости пытаются очистить очаг от инфекции.
- Активируется иммунная система, которая старается одновременно и убить бактерии, и отграничить очаг воспаления от здоровых тканей. В результате образуется гной – смесь лейкоцитов и других иммунных клеток, погибших бактерий, белков.
- Увеличиваясь в объеме, это содержимое повышает внутритканевое давление, и, когда оно достигает критической величины, гнойник прорывается. На этой стадии могут развиваться осложнения, связанные с попаданием чужеродных белков и инфекции в кровь.
- После вскрытия абсцесса остается кратер, который постепенно затягивается. Если гнойное воспаление проникло в слои, лежащие ниже кожи, в результате заживления образуется шрам.
Абсцесс кожи развивается в результате попадания в кожные ткани патогенных микроорганизмов. Происходит это вследствие травмы, трения или сильного загрязнения кожи. Особенно часто такая ситуация у мужчин происходит при бритье лица, подмышечных областей. У женщин причиной заноса в кожу инфекции является также бритье ног, а также удаление волос или частое трение при совершении гигиенических мероприятий в области гениталий. Вызывать патологию могут нагноившиеся гематомы, кисты. Часто кожные абсцессы появляются на месте выполненных не по правилам внутрикожных (реже), подкожных (чаще) инъекций.
Увеличивают вероятность проникновения инфекции в кожу местные и системные факторы. К местным относятся:
p, blockquote 10,0,0,0,0 —>
- повышенное потоотделение (гипергидроз);
- гиперактивность сальных желез (это характерно для состояний, сопровождающихся повышением содержания мужских половых гормонов в крови);
- врастание волос;
- попадание под кожу инородного предмета.
Системные факторы риска – в основном те, которые вызывают снижение иммунитета:
p, blockquote 11,0,0,0,0 —>
- длительное лечение стероидными гормонами (дексаметазоном, преднизолоном, например, при красной волчанке или ревматоидном артрите);
- сахарный диабет;
- после химиотерапии;
- на фоне проведений сеансов гемодиализа при хронической почечной недостаточности;
- при ВИЧ-инфекции;
- несбалансированное питание;
- переохлаждение;
- болезнь Крона и неспецифический язвенный колит.
Той инфекцией, которая является действительной причиной кожного абсцесса, является та флора, которая находится в воздухе, на коже человека, в секрете потовых или сальных желез, выделениях влагалища или оставшихся на коже частичках физиологических отправлений. Чаще всего это – золотистый стафилококк. Он является самым опасным микробом: склонен быстро распространяться в кровь, а из нее – во внутренние органы, вызывая появление в них абсцессов. Также абсцесс может вызывать:
p, blockquote 12,0,0,0,0 —>
- стрептококк;
- семейство протеев;
- кишечная палочка;
- чаще всего – сочетание стафилококковой, стрептококковой флоры и кишечной палочки.
В своем развитии заболевание проходит несколько стадий, которые отличаются по своим внешним проявлениям.
На первой стадии в месте травмы, укола или бывшей гематомы появляется покраснение, плотное и болезненное. Вначале оно маленькое, но постепенно увеличивается в размерах, достигая даже 3 см. В средине данного инфильтрата (уплотнения) всегда находится волос.
Через 3-4 дня центр уплотнения размягчается и на его месте появляется желтый или белый гнойничок, покраснение вокруг которого уже не распространяется, но все также горячо на ощупь и болезненно. На этой стадии может происходить ухудшение состояния: повышаться температура (иногда – до 40°C), снижаться аппетит, появляться слабость.
Чаще всего абсцесс самопроизвольно вскрывается, из него выделяются гнойные массы. Это сопровождается улучшением состояния как тканей в месте образования (они теряют болезненность), так и снижением температуры, исчезновением симптомов интоксикации. Если на этой стадии развились осложнения, то даже после самопроизвольного вскрытия гнойной полости улучшения не наступает.
Когда произошло отторжение гноя, оставшаяся на этом месте рана заживает. Если воспаление затронуло только кожные слои, после заживления остается небольшое светлое или темное пятно, которое вскоре исчезает. В случае разрушения более глубоких слоев, или если абсцесс был расположен на месте над костью, вследствие заживления остается рубец.
Абсцесс кожи лица возникает очень часто. Это – наиболее частая локализация гнойника, так как кожа лица наиболее богата сальными железами. Чаще всего абсцессы появляются на губе, носу, в области слухового прохода. Расположенные в области носогубного треугольника, они опасны распространением инфекции в полость черепа. Как и абсцесс кожи головы, так и его лицевая локализация часто сопровождается появлением головной боли, повышением температуры, общим недомоганием. Здесь подобные симптомы, в отличие от абсцессов другой локализации, не всегда означают развитие осложнений, но все же требуют проведения осмотра.
Местные симптомы абсцесса кожи на ноге соответствуют описанным выше. В дополнение к ним, часто развивается воспаление лимфоузлов и лимфатических сосудов, по которым от очага инфекции оттекает лимфа.
То, что обнаруженное человеком образование на коже – это кожный абсцесс, хирург, терапевт или дерматолог могут сказать уже при первичном осмотре. Но для назначения правильного лечения врачу нужно будет вскрыть образование и произвести посев его содержимого на различные питательные среды с целью определения возбудителя и его чувствительности к антибиотикам. Просто выполнить пункцию (прокол) гнойника с целью посева нецелесообразно – так можно разнести инфекцию в нижележащие ткани.
При общем нарушении состояния: повышении температуры, появлении кашля, снижении аппетита или уменьшении количества мочи проводится диагностика (ультразвуковая, рентгенологическая и лабораторная) состояния почек, печени, легких.
Зачастую лечение абсцесса кожи возможно в домашних условиях. Для этого рекомендуется вначале провести пробу с препаратом «Димексид», разведя его в четыре раза с кипяченой водой и нанеся на кожу внутренней стороны предплечья. Если через 15 минут там нет видимого покраснения, волдыря или зуда, этот препарат можно использовать для лечения гнойного процесса. Для этого:
p, blockquote 26,0,0,0,0 —>
- Разведите «Димексид» («Диметилсульфоксид») в 3-4 раза кипяченой водой.
- Намочите раствором (он будет горячим) стерильную марлю.
- Приложите марлю к гнойнику, сверху накройте полиэтиленом.
- Зафиксируйте компресс бинтом или марлевой повязкой.
Для улучшения эффекта, и при отсутствии аллергии на антибиотики, можно присыпать марлю «Пенициллином», «Цефтриаксоном», «Гентамицином» или «Ампициллином» до того, как наложить целлофан.
Можно проделать подобные же манипуляции с:
а) солевым раствором: 1 ч.л. соли на стакан кипяченой воды;
в) свежим тертым сырым картофелем;
г) натертым хозяйственным мылом, которое смешивается с 2 частями теплого молока, кипятится в течение 1,5 часов на маленьком огне до консистенции сметаны. После охлаждения его можно применять.
Подобные компрессы, кроме того, что с печеной кожурой лука, используются в течение целого дня, со сменой состава на новый каждые 3-4 часа. Лук прикладывается на 1 час 3 раза в сутки.
Внимание! Компрессы не должны быть теплыми!
Лечение абсцесса кожи врачом-хирургом проводится в случаях, если:
p, blockquote 36,0,0,0,0 —>
- кожный абсцесс появился у больного сахарным диабетом;
- гнойник появился на лице, особенно в области носогубного треугольника;
- фурункул не проходит в течение 3 суток или появилась тенденция к его увеличению;
- повысилась температура тела;
- гнойник не вскрывается;
- появились новые кожные абсцессы;
- локализация гнойника – на позвоночнике, в области ягодиц или вокруг ануса.
В этих ситуациях врач прибегает к вскрытию абсцесса скальпелем, под местной анестезией. Полость абсцесса промывается от гноя антисептиками, но потом не ушивается для профилактики повторного нагноения, а туда вводится кусочек стерильной перчатки, по которой гной будет выходить наружу. После такой небольшой операции назначаются антибиотики в таблетках.
p, blockquote 37,0,0,0,0 —> p, blockquote 38,0,0,0,1 —>
источник
Подкожный фурункул на лбу — это нагноение, затрагивающее волосяной фолликул и ткани вокруг него. Чирей требует более трепетного внимания, чем кажется на первый взгляд. Неправильное или несвоевременное лечение фурункула приводит к негативным последствиям.
Чиряк на лбу возникает по причине инфекции, вызванной стафилококковой бактерией, которая при проникновении во внутренние ткани вызывает гнойный процесс. Инфекция попадает через поврежденный участок кожи. Болезнь может начаться даже при незначительном повреждении кожных покровов.
Появление опухоли на лице крайне опасно соблазном самостоятельно выдавить чиряк. Делать этого категорически нельзя, существует высокая вероятность проникновения гноя в кровь, что чревато серьезными последствиями.
Фурункул на лбу может быть вызван следующими способствующими факторами:
- слабая личная гигиена — соблюдение элементарных санитарных нормам предотвращает появления целого ряда патологических состояний, среди которых подкожный чиряк;
- слабая иммунная система человека, обоснованная недавно перенесенным заболеванием;
- частые стрессы и депрессивное состояние;
- недостаток витаминов и микроэлементов в организме.
Золотистый стафилококк, являющийся возбудителем подкожного нарыва, присутствует на поверхности кожи каждого человека, независимо от статуса и степени гигиены. Возникновению сопутствуют определенные условия, однако в зоне риска находятся практически все люди. Ряд сопутствующих факторов может запустить механизм поражения, вследствие чего появляется чирей на лбу.
Фурункул – не прыщ, а заболевание, которое может стать опасным, убирать его в домашних условиях не рекомендуется. Поврежденный лоб вызывает огромный эстетический дискомфорт.
Воспалительный процесс входит в международную классификацию болезней десятого пересмотра МКБ под кодом L02 – абсцесс кожи, фурункул. Чирей проявляется не сразу, а проходит период созревания. Врачи выделяют несколько стадий развития фурункулеза:
- Стадия инфильтрата, на которой происходит развитие воспаления и формирование основы. На первом этапе поврежденные кожные покровы краснеют, появляется уплотнение, которое вызывает болезненные ощущения при надавливании.
- Вторая стадия — распространение воспаления на прилегающие ткани. Поражается весь волосяной фолликул, стержень заканчивает формирование, начинается стадия нагноения. Психосоматика заболевания проявляется более четко: начинается интоксикация организма, появляются головные боли, температура, боль в районе воспаления усиливается, характерен отек.
- На заключительной третьей стадии, фурункул проживает заключительное состояние: гнойник вскрывается, происходит отток гноя. Процесс не требует вмешательства, вскрытие начинается самостоятельно, лишь в крайних случаях требуется хирургическая помощь врача. Избавление от гноя уменьшает болезненные ощущения, а температура тела приходит в норму.
Созревание фурункула на каждой стадии – необходимое мероприятие, позволяющее избежать осложнений и дальнейшего распространения. Исходя из особенности локализации, гнойник на лбу лучше не трогать, а доверить лечение профессионалу.
Старайтесь избегать следующих действий:
- Выдавливать гнойное воспаление. Фурункул должен созреть и самостоятельно вскрыться. На это уйдет время, но здоровье того следует.
- Не следует пытаться ускорить раскрытие гнойника путем распаривания лица. Если болячка не созрела, это только помешает естественному процессу.
- До обращения к врачу не обрабатывать йодом или зеленкой. Красящие препараты мешают диагностированию.
- После прорыва мочить водой рану запрещено.
Исключить риск возникновения фурункулеза нельзя, но можно существенно снизить риск заболевания, соблюдая правила личной гигиены. По возможности необходимо избегать травм кожных покровов.
Не следует откладывать поход к врачу, чем раньше больной обратиться за квалифицированной помощью, тем больше шансов на скорейшее выздоровление.
Метод лечения и комплекс необходимых мер врач определит, исходя из стадии заболевания. Лечение фурункула на лбу состоит из стандартных процедур:
- обеззараживание. Обработка антисептическими средствами помогает предотвратить размножение патогенных организмов, сократить активность имеющихся. На первых стадиях обработка раны раствором фурацилина, йода или календулы дает неплохие результаты. Обработка спиртовыми растворами должна иметь постоянный характер, до полного исчезновения;
- для локализации инфекции при отсутствии противопоказаний врач может назначить физиотерапевтические процедуры. Облучение ультрафиолетовыми лампами должно быть строго дозировано врачом;
- антибиотикотерапия. Курс антибактериальных препаратов назначается при осложнениях;
- назначение препаратов, купирующих боль. Обезболивающие могут быть прописаны при сильном дискомфорте больного;
- курс препаратов, направленных на повышение иммунной системы.
При неэффективном лечении врачи прибегают к специальной стафилококковой вакцине. Средство имеет ряд противопоказаний и побочных эффектов, применяется редко.
Когда фурункул вскрывается, поврежденный участок снова должен быть обработан, для этого используют раствор перекиси водорода. На третьей, заживляющей стадии, применяют повязки с мазями, в состав которых входят заживляющие компоненты.
Если гнойник никак не прорывает и не может самостоятельно перейти из второй стадии в третью, показано хирургическое вмешательство. Опытный врач вскроет и удалит гнойник. Процедура проводится под местной анестезией и не занимает много времени. Они обладают легким успокаивающим, обеззараживающим свойством.
После консультации с врачом можно прибегнуть к народным методам лечения, позволяющим снять отечность, обеззаразить и уменьшить болевые ощущения. Помогут примочки из отвара ромашки аптечной или компрессы из листьев алоэ.
Вообще, к лечению фурункула на лице следует подходить крайне осторожно, неквалифицированные действия способны оставить нелицеприятный шрам, который доставит массу эстетического дискомфорта. Массаж гнойника, утягивающие и давящие повязки запрещены, так как ведут к серьезным осложнениям в виде распространения гноя через лимфу. Горячие компрессы только способствуют распространению инфекции и появлению новых очагов воспаления, в подобном случае, лечение может затянуться на долгое время. При запущенных случаях, требующих госпитализации, больному противопоказана активность мышц лица и частые разговоры.
Отсутствие грамотного лечения или самостоятельные неадекватные действия могут привести к различного рода осложнениям. Последствия могут быть весьма плачевными, особенно в случае с гнойным воспалением, локализованным на лице. В частности, воспаление на лбу может осложниться страшными заболеваниями, ставящими под угрозу жизнь человека. Менингит и арахноидит могут появиться как осложнение простого фурункулеза. Бактерии проникают в головной мозг, чирей начинает абсцедировать. Возможен летальный исход.
Образованию чирея на лбу одинаково подвержен ребенок и взрослый. В случае с детьми все немного сложнее. Активные малыши не способны обуздать интерес к нарыву, постоянно пытаются потрогать гнойник и изучить его. Часто гнойный процесс сопровождается болью и повышением температуры тела, малыш становится капризным и неспокойным.
Во избежание появления осложнений, необходимо четко отличать прыщ от фурункула, ведь методы избавления кардинально разнятся. Отличия следующие:
- При образовании фурункула даже легкое прикосновение к очагу воспаления вызывает болевые ощущения.
- Чирей появляется постепенно, тогда как прыщик «выскакивает» мгновенно.
- При фурункулезе кожные покровы краснеют, появляется зуд и раздражение.
Старайтесь избегать переохлаждения, соблюдать режим питания и придерживаться правильного рациона. Локализация очага гнойного поражения опасна – рядом находятся кровеносные сосуды мозга, что усугубляет положение. При самостоятельном лечении и попытке выдавить нарыв, возможно попадание частиц гноя в кровь, питающую головной мозг. Опасных осложнений не избежать.
При грамотном подходе образовавшийся чирей не доставит большого дискомфорта, вылечить заболевание удастся быстро и без последствий.
источник
 В случаях, когда фурункул на лбу дал обширное воспаление и нагноение, необходимо срочно обращаться в больницу и, возможно, потребуется операция, так как данная локализация грозит поражением головного мозга.
В случаях, когда фурункул на лбу дал обширное воспаление и нагноение, необходимо срочно обращаться в больницу и, возможно, потребуется операция, так как данная локализация грозит поражением головного мозга. Лечение фурункула на лбу антибиотиками, как правило, дает очень хороший результат, но гораздо проще справиться с фурункулом на лбу в начальной стадии.
Лечение фурункула на лбу антибиотиками, как правило, дает очень хороший результат, но гораздо проще справиться с фурункулом на лбу в начальной стадии.