Абсцесс головного мозга — это неврологическое заболевание, для которого характерно скопление гноя в головном мозге. Проявления этой патологии обусловлены ее локализацией в мозге. Однако признаки болезни не являются специфическими, поскольку характерны для самых разных неврологических патологий.
Обнаруживают болезнь с помощью таких диагностических методик, как магнитно-резонансная томография и компьютерная томография головного мозга. Если во время диагностики у больного обнаружено минимальное скопление гноя в головном мозге, врач назначает консервативное лечение. Большие абсцессы, которые провоцируют резкие скачки внутричерепного давления, нуждаются в хирургическом лечении.
Важное место в лечении абсцесса головного мозга занимает его своевременная диагностика, которая предусматривает определение вида заболевания. В неврологии используется обширная классификация заболевания. Зависимо от места скопления гноя в головном мозге выделяют абсцесс мозжечка, височной области, лобной области, затылочной доли и теменной доли. В зависимости от гнойного скопления относительно к оболочкам мозга выделяют такие виды абсцесса, как внутримозговый, субдуральный, эпидуральный и перивентрикулярный.
Зависимо от развития заболевания выделяют четыре его стадии: начальную, скрытую, явную и терминальную. По этиологии заболевания выделяют следующие его формы:
- абсцессы, которые спровоцированы черепно-мозговыми травмами;
- риногенные абсцессы, которые возникли из-за гнойного синусита, фарингита, ринита;
- метастатические абсцессы, вызванные осложнениями различных заболеваний;
- отогенные абсцессы в следствие гнойного отита, мастодонтита;
- абсцессы вследствие нарушения стерильности при введении внутривенно лекарственных препаратов.
Причиной абсцесса головного мозга чаще всего является воспалительный процесс вследствие активности стрептококков. При отогенной природе заболевания его возбудителями являются энтеробактерии. В случае открытой травмы головного мозга спровоцировать скопление гноя могут стафилококки. Более чем в 30% случаев заболевания установить его точную причину невозможно, поскольку лабораторные исследования гноя показывают его стерильность.
Наиболее распространенной причиной заболевания считается воспалительный процесс, который активизируется в органах и тканях. Например, в легких могут возникнуть такие воспаления, как эмпиема плевры, хроническая и острая пневмония. Инфицирование головного мозга происходит из-за попадания в него инфицированного тромба по кровеносным сосудам.
Нередко причиной заболевания становятся открытые или закрытые травмы головного мозга. Инфицирование при этом происходит из-за попадания стафилококков в рану. В редких случаях абсцесс может возникнуть у пациента после перенесенной им тяжелой нейрохирургической операции. В группе риска также находятся больные гнойными формами гайморита, синусита, фронтита, отита. Возбудитель инфекции может в таких случаях проникать в мозг двумя путями: по венам мозга или через твердую его оболочку.
Патогенез абсцесса головного мозга предусматривает четыре стадии его развития:
- Раннее воспаление мозга (1-3 сутки). У пациента наблюдается развитие энцефалита — ограниченного воспаления тканей мозга. Важно то, что на этой стадии обратить заболевание еще вполне реально. Воспалительный процесс может закончиться спонтанно или по окончанию антибактериальной терапии.
- Поздняя стадия (4-9 сутки). Эта стадия наступает в случае ослабленных защитных функций организма больного либо из-за неправильно выбранной тактики лечения. Поэтому воспаление начинает прогрессировать — полость, заполненная гноем, начинает увеличиваться в размерах.
- Ранняя инкапсуляция (10-13 сутки). Для этой стадии воспаления характерен некроз центральной части мозга, а также формирование капсулы, ограничивающей дальнейшее распространение гноя.
- Поздняя инкапсуляция (начиная с 14 дня). Начиная со второй недели после активизации воспалительного процесса у больного диагностируется четкая коллагеновая капсула, заполненная гноем и окруженная зоной глиоза. Дальнейшее развитие воспаления зависит от реактивности организма больного, вирулентности флоры, правильного лечения. Зачастую на этой стадии наблюдается увеличение в объемах гнойного содержания и образование новых очагов воспаления.
Выделяют следующие признаки абсцесса головного мозга: общеинфекционные, общемозговые и очаговые.
К общим проявлениям заболевания относятся повышение температуры, увеличение СОЭ, озноб, лейкоцитоз, а также признаки инфекционного процесса вроде похудения, бледности или слабости.
Общемозговые симптомы возникают из-за резких скачков внутричерепного давления. Самым частым симптомом патологии считается головная боль, сопровождающаяся рвотой. У пациента могут возникнуть проблемы со зрением: нередко на фоне абсцесса развивается неврит зрительного нерва, а на глазном дне появляются застойные диски. В клинической картине болезни также присутствуют психические расстройства, заторможенность мыслительных процессов, вялость, слабость, апатичность. В случае внутричерепной гипертонии могут возникать эпилептические припадки. У большинства пациентов наблюдается также постоянная сонливость, а в наиболее тяжелых случаях может возникнуть кома.
Очаговые признаки заболевания зависят во многом от локализации абсцесса. Например, если гной скапливается в глубине полушарий мозга вне двигательной зоны, болезнь может протекать без специфических симптомов. Если у пациента скопление гноя расположено слишком близко к оболочкам мозга или находится в мозжечке, проявляются менингеальные симптомы.
Что касается течения заболевания, то оно зачастую имеет очень бурное и острое начало, для которого характерны очаговые и гипертензионные проявления. Воспалительный процесс практически всегда развивается на фоне повышенной температуры. В редких случаях начало заболевания может быть менее выраженным и напоминать собой клиническую картину менингита. Однако с минимальными симптомами и нормальной температурой первая стадия заболевания протекает крайне редко.
Через 5-30 дней заболевание переходит в следующую, латентную, стадию, для которой характерно или полное отсутствие каких-либо симптомов, или же минимально выраженные признаки заболевания. Больной может жаловаться на сильную и регулярную головную боль, психическую заторможенность и рвоту. Продолжительность этой стадии вариативная: у одних больных она длится пару дней, тогда как у других — несколько лет. Затем из-за влияния какого-либо фактора (например, инфекции) данная стадия заканчивается и у больного начинают активно прогрессировать симптомы заболевания. Наиболее тяжелым и опасным для жизни последствием абсцесса головного мозга считается его прорыв, который обычно приводит к смерти.
Своевременная комплексная диагностика абсцесса головного мозга имеет важное значение в его дальнейшем лечении. Для постановки диагноза врач-невролог использует данные анамнеза и результаты осмотра пациента, а также сведения, полученные во время инструментальных и лабораторных исследований. Для диагностирования заболевания применяются следующие методики:
- Общий анализ крови. О заболевании обычно свидетельствуют такие результаты анализа, как увеличение СОЭ и выраженный лейкоцитоз. На стадии формирования капсулы вокруг абсцесса в крови пациента наблюдается нормальное или немного повышенное количество лейкоцитов.
- Компьютерная томография. Точность обнаружения абсцесса с помощью этой методики зависит от стадии патологии. На ранних стадиях абсцесс обнаружить весьма сложно. На стадии энцефалита КТ может выявить зону сниженной плотности, имеющую неравномерную форму. На этой стадии контрастное вещество накапливается неравномерно — зачастую только в периферических отделах. Гораздо точнее можно диагностировать болезнь на позднем этапе развития энцефалита.
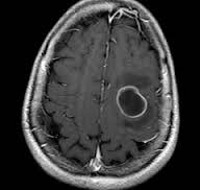
- Магнитно-резонансная томография. Это более точный и эффективный метод диагностирования абсцесса, который позволяет выявить его на ранней стадии. Поскольку методика считается наиболее информативной, по ее результатам могут назначить лечение даже без бактериологических анализов.
- Эхоэнцефалоскопия. Этот диагностический метод обычно назначают, если по каким-то причинам МРТ и КТ выполнить невозможно. С помощью данного исследования можно обнаружить смещение структур мозга, что свидетельствует о сдавливании абсцессом его тканей.
- Бактериологическое исследование. Данная методика предусматривает взятие пункции гноя из абсцесса для его исследования. Детальное исследование гноя помогает установить возбудителя воспаления, что затем позволяет подобрать наиболее подходящую тактику медикаментозной терапии.
- Рентгенография черепа. Эту методику используют для того, чтобы обнаружить очаг инфекции, который спровоцировал абсцесс.
- Краниография. Назначается для обнаружения симптомов внутричерепной гипертензии.
Поскольку симптомы абсцесса головного мозга в своем большинстве не являются специфическими, дифференциальная диагностика играет большую роль. Если у врача появляются сомнения во время постановки диагноза, он может назначить МР- спектроскопию. Данная методика проводится для того, чтобы дифференцировать абсцесс головного мозга от опухолей полушарий мозга. Основана она на разном содержании лактата и аминокислот в опухолях и гнойном скоплении.
Что касается других методик диагностики, то они считаются менее информативными. Например, такие признаки, как увеличение С-реактивного белка в крови, озноб, увеличение СОЭ, лейкоцитоз могут свидетельствовать о самых разных воспалительных процессах. Посевы крови при абсцессе зачастую оказываются стерильными.
Лечение абсцесса головного мозга обычно предусматривает как медикаментозную терапию, так и оперативное вмешательство. Выбор наиболее оптимальной тактики лечения врачи производят на основании результатов диагностики болезни, а также общего состояния здоровья больного. Учитывают также стадию заболевания. Например, на ранних стадиях образования абсцесса можно обойтись консервативным лечением. Если же абсцесс уже сформировался, а вокруг него образовалась плотная капсула, без нейрохирургического вмешательства не обойтись.
Медикаментозное лечение абсцесса головного мозга предусматривает назначение антибиотиков, противоотечных и противосудорожных препаратов. Поскольку воспалительный процесс провоцируют бактерии, терапия заболевания обязательно предусматривает их уничтожение. Наиболее стандартной и часто используемой схемой лечения абсцесса головного мозга в течение десятилетий считалось сочетание пенициллина и хлорамфеникола.
Пенициллин назначали для лечения заболевания, поскольку он способен уничтожать стрептококки и большинство других бактерий, которые могут спровоцировать абсцесс головного мозга. Хлорамфеникол применяли из-за его способности легко растворяться в жировой ткани и уничтожать анаэробные бактерии.
Сегодня данную схему врачи немного корректируют. Например, вместо пенициллина назначают цефотаксим, а вместо хлорамфеникола — метронидазол. Обычно антибактериальную терапию врач назначает за несколько недель до проведения операции. Длительность приема антибиотиков может составлять около 6-8 недель.
Пациентам, у которых абсцесс головного мозга возникает на фоне иммунодефицита, назначают также амфоретицин. Если абсцесс исчез, пациент должен будет пройти курс флуконазола в течение десяти недель. В схеме лечения пациентов с ВИЧ обычно присутствуют такие препараты, как сульфадиазин и пириметамин.
Большое значение в лечении заболевания имеет корректное определение возбудителя инфекции с помощью антибиотикограммы. Однако бывают случаи, когда посев оказывается совершенно стерильным. Поэтому в таких ситуациях назначается эмпирическая антибактериальная терапия.
Помимо антибиотиков назначаются также препараты, которые помогают уменьшить отек. Например, с этой целью применяются глюкокортикоиды. Однако назначение этих препаратов показано только в случае положительного результата от антибактериальной терапии. Они могут уменьшить выраженность абсцесса головного мозга и обратить развитие вокруг него капсулы. Однако возможен и обратный эффект, когда глюкокортикоиды активизируют распространение воспаления за границы очага. Для устранения судорожных проявлений назначают обычно фенитоин.
Если абсцесс головного мозга диагностирован на поздних стадиях, а вокруг него уже успела сформироваться плотная капсула, обойтись без операции невозможно. Для лечения заболевания чаще всего применяют пункционную аспирацию и удаление абсцесса.
Что касается пункционной аспирации, то ее целесообразно назначать на ранних стадиях патологии. При этом одновременно должна проводиться антибактериальная терапия. Показаниями для этой процедуры могут стать также множественные абсцессы, глубокое расположение абсцесса, стадия церебрита и стабильное неврологическое состояние пациента. Для того, чтобы процедура была выполнена максимально точно, врач прибегает к стереотаксической биопсии и интраоперационному УЗИ.
У пункционной аспирации есть один важный недостаток — в большинстве случаев после ее проведения может потребоваться повторная процедура. В сложных случаях назначается полное удаление абсцесса. Эту методику также назначают, если хотят избежать возможного рецидива заболевания. Удалять абсцесс целесообразно при следующих показаниях: если антибактериальная терапия или пункционная аспирации не оказались эффективными, при поверхностном абсцессе и хорошо сформированной вокруг него капсуле.
Если у больного во время диагностики были обнаружены множественные абсцессы, в таком случае для начала нужно дренировать очаг воспаления, чтобы исключить прорыв гноя в желудочковую систему мозга. В случае нарастания неврологических расстройств или отсутствии положительной динамики при МРТ и КТ, может быть назначена повторная операция.
Исход заболевания зависит от того, удалось ли врачу выявить возбудитель абсцесса из посева. Сделать это крайне важно, поскольку тогда можно будет определить чувствительность бактерий к антибиотикам и подобрать наиболее подходящую схему терапии. Прогноз для здоровья больного при абсцессе головного мозга зависит также и от количества гнойных скоплений, состояния здоровья пациента, правильно подобранной тактики лечения.
Риск различных осложнений при абсцессе головного мозга очень высокий. А именно, около 10% всех случаев заболевания заканчиваются смертью, а 50% — инвалидностью. К тому же, у большинства пациентов после окончания лечения может появиться эпилептический синдром — состояние, для которого характерно возникновение эпилептических приступов.
Менее благоприятные прогнозы врачи дают пациентам, у которых была обнаружена субдуральная эмпиема. В этом случае у больного отсутствует четкая граница гнойного очага из-за высокой активности возбудителя инфекции или недостаточной сопротивляемости ему организма. Летальные случаи при субдуральных эмпиемах достигают 50%.
Наиболее опасной формой абсцесса головного мозга считается грибковая эмпиема, которая сопровождается иммунодефицитом. Такое заболевание практически не лечится, а количество смертельных исходов при нем составляет около 95%. В свою очередь эпидуральные эмпиемы имеют более благоприятный прогноз и практически никогда не сопровождаются осложнениями.
Каких-либо действенных методов предотвращения абсцесса головного мозга не существует. Тем не менее, с помощью нескольких профилактических мероприятий можно в разы снизить риск заболевания. В частности, в случае черепно-мозговой травмы больной должен получить адекватную хирургическую помощь.
Предотвратить заболевание поможет также своевременное устранение очагов инфекции (пневмонии, фурункулов), лечение гнойных процессов во внутреннем и среднем ухе, а также придаточных пазухах носа. Большое значение в профилактике абсцесса головного мозга играет также полноценное питание.
источник
Абсцесс головного мозга заболевание потенциально угрожающее жизни, требующее своевременной диагностики и неотложного лечения. К счастью магнитно-резонансной томографии, в большинстве случаев, достаточно для постановки правильного диагноза и разграничения абсцесса от других образований характеризующихся кольцевидным контрастным усилением.
Клинические проявления неспецифичны и в большинстве случаев, убедительных симптомов и признаков воспалительных изменений или сепсиса не имеется. Повышение внутричерепного давления, судороги и очаговый неврологический дефицит — являются наиболее распространенными клиническими симптомами. Прорыв абсцесса в желудочковую систему, приводит к внезапному и резкому ухудшению клинических проявлений и часто предвещает неблагоприятный исход. Могут наблюдаться менингеальные симптомы (при субдуральных процессах, эмпиеме). Эпидуральные абсцессы головного мозга зачастую ассоциируются с остеомиелитом костей черепа.
Выделяют четыре стадии что бы разграничить патологические изменения и радиологические находки:
- ранний церебрит На начальном этапе развивается ограниченное воспаление мозговой ткани — энцефалит (ранний церебрит). На данном этапе воспалительный процесс обратим. Возможно как спонтанное его разрешение, так и под влиянием антибактериальной терапии.
- поздний церебрит В результате недостаточных защитных механизмов или в случае неверного лечения воспалительный процесс прогрессирует, в его центре образуется полость, заполненная гноем.
- ранняя инкапсуляция На следующей стадии вокруг гнойного очага формируется защитная капсула из соединительной ткани, которая препятствует распространению гнойного процесса.
- поздняя инкапсуляция В дальнейшем капсула уплотняется, вокруг нее формируется зона глиоза.
Факторы риска для гематогенного распространения включают [4]:
- сброс крови справа на лево
- врожденные пороки сердца
- легочные АВМ или АВ-фистулы, как проявления наследственной геморрагической телеангиэктазии
- бактериальные эндокардиты
- внутривенное введение наркотиков
- легочные инфекции
- абсцессы легкого
- бронхоэктазы
- эмпиема
- инфекции полостей носа
- абсцесс зуба
- системный сепсис
- стрептококки 35-50% [4]
- особенно S. pneumoniae [5]
- стерильный в 25%
- смешанные: в 10-90% случаев в зависимости от пробы [4]
- золотистый и эпидермальный стафилококк
- Грамм отрицательные посевы более характеры у детей
- листерии у беременных женщин и пожилых мациентов
- стрептококки группы B и E. coli у младенцев
Компьютерная томография и магнитно-резонансная томография демонстрируют схожую картину, в тоже время МРТ имеет больше возможностей в разграничении абсцесса от других патологических процессов с кольцевидным контрастным усилением.
1) ранний церебрит
-может быть не визуализироваться на КТ
-слабо отграниченное кортикальное или субкортикальная гиподенсивная зона с масс-эффектом без или с минимальным контрастным усилением
2) поздний церебрит
-нерегулярное кольцевидное контрастное усиление с гиподенсивным центром, более четко отграниченное чем при раннем церебрите
3) ранней инкапсуляции
-хорошо отграниченное образование с кольцевидным контрастным усилением (признак двойного кольца: наружное кольцо гиподенсивное, внутреннеее гиперинтенсивное) определяется в большинстве случаев
4) поздней инкапсуляции
-образование с гиподенсивной центральной полостью и тонкостенной капсулой с кольцевидным контрастным усилением
У пациентов с подозрением на внутримозговой сепсис, необходимо проведение пре- и постконтрастных МРТ, независимо от результатов компьютерной-томографии.
Типичные проявления включают:
- кольцо изо- или гиподенсной ткани, как правило, равномерной толщины
- центральная зона низкой плотности (жидкость/гной)
- перифиерическая зона низкой плотности (вазогенный отек)
- вентрикулит может проявляться как усиление эпендимы
- обструктивная гидроцефалия проявляется расширением желудочковой системы
МРТ, особенно расширенное/дополненное спектроскопией и диффузионно взвешенными изображениями, более чувствительна к диагностике абсцессов головного мозга.
- в центре сигнал низкой интенсивности (гиперинтенсивный по отношению к ЦСЖ)
- низкая интенсивность по периферии (вазогенный отек)
- кольцевидное контрастное усиление
- могут быть проявления вентрикулита при наличии гидроцефалии
- гиперинтенсивный сигнал в центре (гипоинтенсивный по отношению к ЦСЖ, не подавляющийся на FLAIR)
- гиперинтенсивный сигнал по периферии (вазогенный отек)
- капсула абсцесса может быть визуализирована в виде тонкого кольца, промежуточного и умеренно сниженного сигнала [2]
- повышение МР-сигнала на диффузионно-взвешенных изображениях в центральных отделах [9]
- проявление истинной рестрикции/ограничения диффузии (низкая интенсивность сигнала на ИДК(ADC) обычно
650 +/- 160 x 10-6 mm2/s [10])
кольцевидная зона с МР сигналом низкой интенсивности [7]
- замкнутая в 75%
- с гладкими контурами в 90%
- в большинстве случаев соответствующая зоне контрастного усиления
- признак двойного кольца: гиперинтенсивная линия отграничена cнаружи кольцом низкой интенсивности [7]
- относительный церебральный объем крови (rCBV) снижен в зоне перифокального отека, как в сравнении с белым веществом в норме, так и в зоне перитуморального отека при глиомах высокой степени злокачественности [3]
- поднятие пика сукцината относительно специфично но не абсолютно характерно для всех абсцессов
- могут быть высокие пики лактата, ацетата(продукты анаэробного гликозиа бактерий); аланина, валина, лейцин и изолецитина (в результате протеолиза)
- Cho/Crn и NAA пики снижены [10]
Дифференциальный диагноз абсцесса головного мозга проводится между образованиями характеризующимися кольцевидным контрастным усилением и следовательно дифференциальный ряд включает:
- метастазы или глиома высокой степени злокачественности (например глиобластома)
- абсцессы, как правило, имеют более гладкую внутреннюю стенку [3]
- дополнительные/сателлитные поражения указывают на инфекцию [3]
- абсцессы могут иметь капсулу с низкой интенсивностью/плотностью [2-3]
- относительный церебральный объем крови повышет в глиомах всокой степени злокачественности и снижен в абсцессах [3]
- кольцо низкой интенсивности на SWI при глиобластомах [7]
- незамкнуто и неровное в 85%
- отсутствует признак двойного кольца
- кистозный компонент не имеет ограничения диффузии в отличии от абсцесса
- подострый инфаркт, кровоизлияние или гематома
- демиелинизация
- постлучевой некроз
Когда образование характеризуется кольцевидным усилением и центральным ограничением дифузии, дифференциальный диагноз значительно сужается, в то же время абсцесс головного мозга наиболее характерен, в дифференциальный ряд должны быть включены [6]:
источник
Дифференциально-диагностические Критерии абсцессов головного мозга и внутричерепных эмпием Текст научной статьи по специальности « Медицина и здравоохранение»
Аннотация научной статьи по медицине и здравоохранению, автор научной работы — Кубраков К. М., Выхристенко К. С., Протас Р. Н.
Несмотря на внедрение в нейрохирургическую практику высокоинформативных современных методов исследования (магнитно-резонансная томография, рентгеновская компьютерная томография, церебральная ангиография и др.), а также широкое использование антибактериальных средств последнего поколения, проблема распознавания и лечения внутричерепных абсцессов была и остается одной из сложнейших в медицине[1, 2, 3, 6, 11]. Рост нейротравматизма и появление «выращенных» в стационарах устойчивых к антибиотикам микроорганизмов значительно затруднили решение ряда стратегических и тактических задач в курации больных с гнойно-воспалительными заболеваниями головного мозга и оболочек. Изменилась их клиническая картина и течение. В статье представлен обзор современной литературы и собственного материала. Делается попытка провести дифференциально-диагностическую грань между абсцессами головного мозга и внутричерепными эмпиемами .
Похожие темы научных работ по медицине и здравоохранению , автор научной работы — Кубраков К.М., Выхристенко К.С., Протас Р.Н.,
Despite highly informative modern methods of investigation (magneto resonant tomography, xray computer tomography, cerebral angiography, etc.) as well as wide application of antibacterial drugs of the latest generation in neurosurgery practice, the problem of diagnosing and treatment of intracranial abscesses is still one of the most complicated problems in modern medicine [1,2,3,6,11]. Neurotraumatism increase and appearance of antibiotic-resistant microorganism which have been cultivated in the stationeries hamper significantly the solution of the strategic and tactical problems in supervising the patients with pyo-inflammatory diseases of the brain and membranes. Clinical manifestations and course have also changed. The overview of up-to-date literature as well as own materials have been presented in the article. The attempt is made to distinguish the differential-diagnostic verge between the brain abscess and intracranial empyemas.
Текст научной работы на тему «Дифференциально-диагностические Критерии абсцессов головного мозга и внутричерепных эмпием»
К.М. КУБРАКОВ, К.С. ВЫХРИСТЕНКО, Р.Н. ПРОТАС
ДИФФЕРЕНЦИАЛЬНО-ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ АБСЦЕССОВ ГОЛОВНОГО МОЗГА И ВНУТРИЧЕРЕПНЫХ ЭМПИЕМ
УО «Витебский государственный медицинский университет», Республика Беларусь
Несмотря на внедрение в нейрохирургическую практику высокоинформативных современных методов исследования (магнитно-резонансная томография, рентгеновская компьютерная томография, церебральная ангиография и др.), а также широкое использование антибактериальных средств последнего поколения, проблема распознавания и лечения внутричерепных абсцессов была и остается одной из сложнейших в медицине[1, 2, 3, 6, 11]. Рост нейротравматизма и появление «выращенных» в стационарах устойчивых к антибиотикам микроорганизмов значительно затруднили решение ряда стратегических и тактических задач в курации больных с гнойно-воспалительными заболеваниями головного мозга и оболочек. Изменилась их клиническая картина и течение.
В статье представлен обзор современной литературы и собственного материала. Делается попытка провести дифференциально-диагностическую грань между абсцессами головного мозга и внутричерепными эмпиемами.
Ключевые слова: абсцесс головного мозга, внутричерепные эмпиемы, дифференциальная диагностика.
Despite highly informative modem methods of investigation (magneto resonant tomography, x-ray computer tomography, cerebral angiography, etc.) as well as wide application of antibacterial drugs of the latest generation in neurosurgery practice, the problem of diagnosing and treatment of intracranial abscesses is still one ofthe most complicated problems in modern medicine [1,2,3,6,11]. Neurotraumatism increase and appearance of antibiotic-resistant microorganism which have been cultivated in the stationeries hamper significantly the solution of the strategic and tactical problems in supervising the patients with pyo-inflammatory diseases of the brain and membranes. Clinical manifestations and course have also changed.
The overview of up-to-date literature as well as own materials have been presented in the article. The attempt is made to distinguish the differential-diagnostic verge between the brain abscess and intracranial empyemas.
Keywords: brain abscess, intracranial empyemas, differential diagnostics.
Некоторые авторы к абсцессам головного мозга (АГМ) относят гнойные очаги, локализующиеся в полости черепа — внут-римозговые, субдуральные, эпидуральные. Однако с клинической и топографо-анато-мической точки зрения к АГМ следует относить гнойники, окруженные более или менее плотной капсулой, расположенные
непосредственно в мозговом веществе. Под термином «эмпиема» следует понимать скопление гноя внутри, какой либо полости или полого органа. Естественно, может быть различное сочетание: АГМ и эмпиема (субдуральная и эпидуральная), АГМ и менингоэнцефалит, вентрикулит и др. [1, 2,
В мирное время АГМ составляют 2-3% всех органических заболеваний нервной системы [1, 5, 6, 11]. Однако до применения антибиотиков и сульфаниламидов смертность при них достигала 75-100%. В настоящее время ситуация существенно изменилась, послеоперационная летальность колеблется от 5 до 20% [1, 5, 6]. Это достигнуто благодаря широкому использованию современных высокоинформативных методов исследования (особенно КТ и МРТ), выбора наиболее рационального способа хирургического лечения и адекватной медикаментозной терапии [3, 9, 10, 11].
Среди всех внутричерепных гнойновоспалительных заболеваний субдураль-ные эмпиемы (СЭ) встречаются в 13-23%, эпидуральные эмпиемы (ЭЭ) — в 5-25% [4, 14]. Причинами возникновения АГМ, СЭ и ЭЭ бывают черепно-мозговая травма (ЧМТ), нагноение гематом или гидром, ото-риносинусные заболевания, послеоперационная ятрогения и др.[9, 13, 15, 17]. Пути проникновения инфекции в полость черепа могут быть контактными или метастатическими. Классическая клиническая картина внутричерепных гнойно-воспалительных процессов складывается из общеинфекционных признаков, гипертензионно-гид-роцефальных и очаговых симптомов. В терминальной стадии к ним присоединяется дислокационный синдром [4, 5, 6, 7].
Цель исследования: базируясь на материалах клиники неврологии и нейрохирургии ВГМУ и данных современной литературы, определить дифференциально-диагностические параметры АГМ, СЭ, ЭЭ, наметить схему обследования пациентов и тактику их ведения.
Проведен анализ 157 историй болезни с внутричерепными гнойными образованиями, в том числе 135 — с АГМ, 15 — с СЭ
и 7 — с ЭЭ. Диагноз ставился на основании комплексного обследования: изучения соматического, оториносинусологического статуса; анализов крови, иммунного статуса, состава спинномозговой жидкости, исследования микрофлоры. Выполнялись краниография, эхоэнцефалоскопия, электроэнцефалография, церебральная ангиография, рентгеновская компьютерная томография или магнитно-резонанская томография. Окончательная верификация диагноза достигалась во время операции, а в некоторых случаях — на секции.
СЭ чаще наблюдались у лиц пожилого возраста, страдающих алкоголизмом — 14 случаев. Обычно они располагались по кон-векситальной поверхности полушарий головного мозга и достигали больших размеров — 150-180 см3. Чаще они были односторонними (13), в 2-х наблюдениях — двухсторонними, взаимосвязанными, что потребовало проведения операции на второй стороне.
СЭ более чем в половине случаев были связаны с инфекцией в придаточных пазухах носа, в 5 наблюдениях причиной их служили отиты и мастоидиты. Инфекционный процесс может развиться в субдураль-ной гематоме, гидроме, при тромбофлебите оболочечных и внутричерепных вен [6]. При синуситах гнойник локализовался в лобной области (2), при отитах и мастоидитах — в височной и затылочной областях (3). Классическая картина состояла из триады: синусит, гипертензия, неврологический дефицит; в половине случаев — психопатологические расстройства.
Клиника СЭ напоминала субдураль-ные травматические гематомы. В отличие от ЭЭ они были склонны к хроническому течению. Доминировали внутричерепная гипертензия и пестрая полушарная симп-
томатика, соответствующая области наибольшего скопления гноя. Анизокория при СЭ встречалась реже, чем при ЭЭ. Контралатеральные парезы конечностей обнаруживались в половине случаев, в одной трети — гомолатеральные; при поражении доминантного полушария — афазия, алексия, аграфия.
Симптоматика СЭ также может напоминать опухоль мозга с признаками нарастающей внутричерепной гипертензии и очаговыми симптомами [3,8]. Увеличение объема гнойника может быть обусловлено пропитыванием крови из сосудистого русла в подоболочечное пространство [5,6].
Для распознавания СЭ требуется ангиография, которая может установить симптом «линзы», весьма схожий с подобным при субдуральных гематомах (8). При исследовании спинномозговой жидкости констатировали повышенное ликворное давление, плеоцитоз, увеличение содержания белка. Окончательный топический диагноз позволяют установить КТ иМРТ [19] (рис. 1, 2).
ЭЭ чаще наблюдалась у лиц мужского пола (6). Наиболее частой причиной ЭЭ
являлись ятрогенное вмешательство — краниотомия с повреждением лобных пазух (2), остеомиелит костей черепа (1), операция -пластика дефекта черепа (1), ЧМТ послужила причиной ЭЭ в 4-х случаях.
ЭЭ располагались между твердой мозговой оболочной и костью черепа. Гнезд-ная симптоматика зависела от места расположения патологического процесса. Они локализовались в лобной (2), височно-теменной (3), височно-теменно-затылочной (1), базально-височных (1) областях. ЭЭ образуют «вмятину» в мозговой ткани и вызывают компрессию мозга, что сопровождалось локальной симптоматикой в виде: мидриазой на стороне очага, контралатеральной пирамидной недостаточностью, парциальными или генерализованными эпиприпадками, при поражении доминантного полушария — афатическими нарушениями.
Ликворное давление было повышенным, состав — без существенных изменений.
При нарастании внутричерепной гипертензии констатировалась брадикардия, повышение артериального давления, двух-
сторонняя пирамидная недостаточность, сопорозное или коматозное состояние, нарастание дислокационного синдрома (5).
Внутричерепные гнойно-воспалительные процессы (АГМ, СЭ, ЭЭ) необходимо дифференцировать с рядом органических заболеваний, как-то: ушиб головного мозга, внутримозговая, эпидуральная, субду-ральная гематомы, гидромы, опухоль го-
ловного мозга, менингоэнцефалит, нарушения церебральной гемодинамики, паразитарные заболевания и др. Сделать это легко удается не всегда. В то же время, правильное определение топического и клинического диагноза определяет стратегию и тактику лечения пациентов.
Схематично дифференциально-диагностические симптомы, свойственные АГМ,
Дифференциально-диагностические критерии абсцессов головного мозга и внутричерепных эмпием
Критерии Абсцесс головного мозга Субдуральная эмпиема Эпидуральная эмпиема
Жалобы Головная боль, головокружение, общее недомогание, зрительные расстройства, слабость в конечностях. При поражении доминантного полушария нарушение речи, письма и др. Жалобы аналогичны. Одновременно могут звучать субъективные признаки, обусловленные гнойновоспалительным процессом (фронтит, гайморит, мастоидит и др.) Жалобы обусловленные инфекционнотоксическим и гипер-тензивным синдромом. Часто имеются указания на наличие фокальных или генерализованных эпиприпадков
Возраст Любой Чаще пожилые люди, страдающие алкоголизмом. Молодые пациенты, часто в анамнезе ЧМТ, операции.
Динамика развития симптоматики Медленное нарастание общеинфекционной, общемозговой и очаговой симптоматики. Могут наблюдаться ремиссии Подострое проявление (дни, недели). Течение прогрессирующее, имеется склонность к хроническому течению Острое начало (часы, дни) Течение прогрессирующее
Температура тела Нормальная или суб-фибральная Повышенная Повышенная
Пульс Тенденция к брадикар-дии Т ахикардия, в терминальной стадии бра-дикардия Тахикардия
Соматический статус Общеинфекционные симптомы, свойственные первоисточнику гнойновоспалительного процесса Аналогичные данные Следы перенесенной ЧМТ или нейрохирургического вмешательства
Первоисточник В половине случаев оториносинусные заболевания. Абсцессы могут быть травмавтическими, крипто генными Нагноение субду-ральной гематомы, гидромы, тромбофлебит оболочечных вен. Менингит, отит, мастоидит, синусит Наиболее частой причиной являются ятро-генные вмешательства — краниотомия, пластика дефекта черепа, остеомиелит, перенесенные ЧМТ.
Критерии Абсцесс головного мозга Субдуральная эмпиема Эпидуральная эмпиема
Показатели анализов крови Лейкоцитоз, сдвиг лейкоцитарной формулы влево, ускоренное СОЭ. В «холодном» периоде -без изменений Лейкоцитоз, сдвиг лейкоцитарной формулы влево, ускоренное СОЭ Аналогичные данные
Неврологический статус Доминирует очаговая неврологическая симптоматика, менингеаль-ный синдром. Гипертен-зионно-гидроцефальные знаки могут отсутствовать Выраженная внутричерепная гипертензия. Гнездная симптоматика, порой двусторонняя, зависит от места расположения гнойновоспалительного процесса Внутричерепное давление повышено. Определяются признаки ирритации коры мозга и оболочек. Фокальная симптоматика обусловлена локализацией гнойника.
Нейроофтальмоло-гические данные Часто диплопия, застойные диски зрительных нервов. При поражении височных и затылочных долей — ге-мианопсия Анизокория, мидриаз на стороне очага. Застойные диски зрительных нервов Аналогичные данные
Электроэнцефало- графия Диагностическая ценность незначительная Аналогичные данные Может быть фокальная эпиактивность
Краниография На обзорных краниограммах чаще всего патология не определяется. Исключение составляют ЧМТ, инородные тела. Использование специальных укладок позволяет обнаружить воспаление придаточных пазух и др. Не представляет диагностической ценности за исключением распознавания ЧМТ Следы нейрохирургических вмешательств (трепанация черепа, пластика костей черепа, остеомиелит), перенесенной ЧМТ.
Эхоэнцефалография Смещение М-эхо, признаки внутричерепной гипертензии При срединной локализации процесса смещение М-эхо не выявляется. Определяются симптомы внутричерепной гипертензии Аналогичные данные.
Спинномозговая жидкость Ликворная гипертензия. В зависимости от стадии заболевания — ней-трофильный цитоз, или белково-клеточная диссоциация. При глубоко расположенных «хронических» абсцессах -ликвор не изменен Ликворное давление повышено. Нейтро-фильный цитоз или белково -клеточная диссоциация Ликворная гипертензия. Состав спинномозговой жидкости не изменен.
Бактериологические данные Зеленящие стрептококки, Бп1егоЬас1епасеае+ анаэробные стрептококки S. aureus, Pseudomonas spp. Streptococcus spp. Staphylococcus spp. Enterobacteriaceae
Критерии Абсцесс головного мозга Субдуральная эмпиема Эпидуральная эмпиема
Церебральная ангиография Дислокация церебральных сосудов, симптом «бокала», бессо-судистая зона в месте локализации абсцесса Ангиографическая картина подобна суб-дуральным гематомам, симптом «линзы» Пестрые косвенные признаки объемного эпидурального процесса.
Рентгеновская компьютерная томография Позволяет выявить прямые признаки инкапсулированного гнойника. При введении контрастного вещества происходит депонирование его в капсуле — фигура «кольца».В центре -гиподенсивный очаг Гиподенсивный очаг, симптом «гамака». Компрессия и дислокация желудочков, признаки гидроцефалии Аналогичные данные.
Магнитно- резонансная томография Делает возможным четко определить место расположения абсцесса, его размеры и форму, а также косвенные признаки энцефалита, менингита, компрессии желудочков Аналогичные данные Аналогичные данные.
Объем абсцесса, эмпиемы 100 — 150 см3 200 — 300 см3 50 — 150 см3
Предпочтительный метод хирургического лечения Пункционный, тотальное удаление абсцесса вместе с капсулой Дренирование эмпиемы с последующим промыванием полости растворами антибиотика Удаление остеомие-литического очага, синтетического вещества после пластики черепа, эмпиемы. Промывание полости растворами, антибиотика.
Прогноз Прогноз для жизни неопределенный. Трудовой — чаще всего остается стойкий неврологический дефицит При своевременной диагностике и адекватном лечении прогноз для жизни благоприятный, трудовой — определяется индивидуально Аналогичны, как и при субдуральных эмпиемах.
СЭ и ЭЭ мы попытались представить в виде таблицы 1.
Таким образом, в этиопатогенезе и клинике гнойных внутричерепных объем-
ных процессах — абсцессах головного мозга и эмпиемах — много общего. В то же время, скрупулезное изучение неврологического и соматического статуса, оценка результатов инструментальных методов исследования, динамическое наблюдение за пациентами позволяет в конечном итоге оп-
ределить достоверный топический и клинический диагноз.
1. Аффи, Мехди. Хирургическое лечение абсцессов головного мозга / Мехди Аффи, А. Ф. Смеянович // Здравоохранение. -1996. — №10. — С. 14-16.
2. Благовещенский, С. В. Комплексное лечение внутричерепных абсцессов и эмпием / С. В. Благовещенский, И. А. Качков, А. М. Киселев // III Съезд нейрохирургов России: тез: докл. — С.-Петербург, 2002. -С. 710-711.
3. Кубраков, К. М. Клиника и диагностика внутричерепных эмпием. / К. М. Куб -раков, К. С. Выхристенко, В. В. Качан // Материалы VI Международной научнопрактической конференции. — Витебск -2006. — С.115-117.
4. Кубраков, К. М. Посттравматические абсцессы головного мозга (клиника, диагностика, лечение) / К. М. Кубраков, Р. Н. П-ротас, К. С. Выхристенко // Новости хирургии. — 2006. — Т. 14, №1. — С. 41-46.
5. Лебедев, В. В. Неотложная нейрохирургия // В. В. Лебедев, В. В. Крылов. — М.: «Медицина», 2000. — 567 с.
6. Практическая нейрохирургия / под ред. Б. В. Гайдара. — С.-Петербург: Издательство «Гиппократ», 2002. — 645 с.
7. Протас, Р. Н. // Медицинские новости. -2000. — №1. — С.34-37.
8. Протас, Р. Н. Особенности проявления, клинического течения и диагностики суп-ратенторальных абсцессов головного мозга у детей и пожилых людей / Р. Н. Протас, К. М. Кубраков, К. С. Выхристенко // Вест-никВГМУ — 2006. — Т. 5, № 3. — С. 96-100.
9. Тройников, В. Хирургическое лечение нетравматических абсцессов головного мозга / В. Тройников [и др.] // IY Съезд нейрохирургов России: тез. докл. — Москва, 2GG6. — С. 22б.
1G. Bhand, A. A. Brain abscess — diagnosis and management / A. A. Bhand // J. Coll. Physicians Surg. Pau. — 2GG4. — Vol. 14, N 7. — P. 4G7-41G.
11. Brain abscess: clinical analysis of 53 cases / P. T. Kao [et al.] // J. Microb. Immun. Infect. -2GG3. — Vol. 3б, N 2. — P. 129-13б.
12. Broux, C. [et al.] // Presse. Med. — 199В. -Vol. 27, N 19. — P. 9G9-91G.
13. Epidural intracranial abscess as a complication of frontal sinusitis: case report and review ofthe literature / K. N. Fountas [et al.] / / South Med. J. — 2GG4. — Vol. 97, N 3. -P. 279-2В3.
14. Intracranial abscess and empyemas from E.N.T. origin / C. Page [et al.] // Ann. Otolaryngol. Chir. Cervicofac. — 2GG5. — Vol. 122, N 3. -P. 12G-126.
15. Intracranial complications of sinusitis / S. Albu [et al.] // Acta Otorhinolaryngol. Belg. — 2GG1. -Vol.55, N 4. — P. 2б5-72.
16. Heran, N. S. Conservative neurosurgical management of intracranial epidural abscesses in children / N. S. Heran, P. Steinbok, D. D. Cochrane // Neurosurgery. — 2GG3. -Vol. 53, N 4. — P. В93-В97.
17. Osteomyelitis of the frontal bone (Pott’s puffy tumor). A report of 5 patients / S. Ibarra [et al.] / / Enferm. Infecc. Microbiol. Clin. — 1999. — Vol. 17, N 1G. — P. 4В9-492.
1В. M. Yamamoto [et al.] // Neurol. Med. Chir. Tokyo. — 2GGG. — Vol.4G, N 2. — P. 9B-1G4.
19. Use of diffusion-weighted magnetic resonance imaging in empyema after Cranioplasty / T. Tamaki [et al.] // Br. J. Neurosurg. — 2GG4. — Vol. 1В, N 1. — P. 4G-44.
источник
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые, субдуральные и эпидуральные. Симптомы абсцесса головного мозга зависят от его месторасположения и размеров. Они не являются специфичными и могут составлять клинику любого объемного образования. Диагностируется абсцесс головного мозга по данным КТ или МРТ головного мозга. При абсцессах небольшого размера подлежат консервативному лечению. Абсцессы, расположенные вблизи желудочков головного мозга, а также вызывающие резкий подъем внутричерепного давления, требуют хирургического вмешательства, при невозможности его проведения — стереотаксической пункции абсцесса.
Абсцесс головного мозга — это ограниченное скопление гноя в полости черепа. Различают три вида абсцессов: внутримозговые (скопление гноя в веществе мозга); субдуральные (расположенные под твердой мозговой оболочкой); эпидуральные (локализованные над твердой мозговой оболочкой). Основными путями проникновения инфекции в полость черепа являются: гематогенный; открытая проникающая черепно-мозговая травма; гнойно-воспалительные процессы в придаточных пазухах носа, среднем и внутреннем ухе; инфицирование раны после нейрохирургических вмешательств.
Причиной образования гематогенных абсцессов головного мозга чаще всего являются воспалительные процессы в легких (бронхоэктатическая болезнь, эмпиема плевры, хроническая пневмония, абсцесс легкого). В таких случаях бактериальным эмболом становится фрагмент инфицированного тромба (из сосуда на периферии воспалительного очага), который попадет в большой круг кровообращения и потоком крови разносится в сосуды мозга, где и фиксируется в мелких сосудах (прекапилляре, капилляре или артериоле). Незначительную роль в патогенезе абсцессов могут играть хронический (или острый) бактериальный эндокардит, инфекции ЖКТ и сепсис.
В случае открытой проникающей черепно-мозговой травмы абсцесс мозга развивается вследствие прямого попадания инфекции в полость черепа. В мирное время доля таких абсцессов составляет 15-20%. В условиях боевых действий она возрастает в разы (минно-взрывные ранения, огнестрельные ранения).
При гнойно-воспалительных процессах в придаточных пазухах носа (синусит), среднем и внутреннем ухе возможны два пути распространения инфекции: ретроградный — по синусам твердой мозговой оболочки и мозговым венам; и непосредственное проникновение инфекции через твердую оболочку мозга. Во втором случае отграниченный очаг воспаления первоначально формируется в мозговых оболочках, а затем — в прилежащем отделе мозга.
Абсцессы мозга, формирующиеся на фоне интракраниальных инфекционных осложнений после нейрохирургических вмешательств (вентрикулиты, менингиты), возникают, как правило, у тяжелых, ослабленных больных.
Среди выделенных возбудителей гематогенных абсцессов головного мозга преобладают стрептококки, часто в ассоциации с бактериотидами (Bacteroides spp.). Для гематогенных и отогенных абсцессов характерны Enterobacteriaceae (в том числе Proteus vulgaris). При открытой проникающей черепно-мозговой травме в патогенезе абсцесса мозга преобладают стафилококки (St. aureus), реже Enterobacteriaceae. При различных иммунодефицитных состояниях (иммунодепрессивная терапия после трансплантации органов и тканей, ВИЧ-инфекция) из посева содержимого абсцесса головного мозга выделяют Aspergillus fumigatus. Однако идентифицировать возбудителя инфекции в содержимом абсцесса мозга довольно часто не представляется возможным, так как в 25-30 % случаев посевы содержимого абсцесса оказываются стерильными.
Формирование абсцесса мозга проходит в несколько этапов.
- 1-3 сутки. Развивается ограниченное воспаление мозговой ткани — энцефалит (ранний церебрит). На данном этапе воспалительный процесс обратим. Возможно как спонтанное его разрешение, так и под влиянием антибактериальной терапии.
- 4-9 сутки. В результате недостаточных защитных механизмов или в случае неверного лечения воспалительный процесс прогрессирует, в его центре полость, заполненная гноем, способная к увеличению.
- 10-13 сутки. На этой стадии вокруг гнойного очага формируется защитная капсула из соединительной ткани, которая препятствует распространению гнойного процесса.
- Третья неделя. Капсула окончательно уплотняется, вокруг нее формируется зона глиоза. В дальнейшем развитие ситуации зависит от вирулентности флоры, реактивности организма и адекватности лечебно-диагностических мероприятий. Возможно обратное развитие абсцесса мозга, но чаще увеличение его внутреннего объема или образование новых очагов воспаления по периферии капсулы.
На сегодняшний день патогномоничная симптоматика не выявлена. Клиническая картина при абсцессах головного мозга схожа с клинической картиной объемного образования, когда клинические симптомы могут варьироваться от головной боли до тяжелейших общемозговых симптомов, сопряженных с угнетением сознания и выраженными очаговыми симптомами поражения головного мозга. В некоторых случаях первым проявлением болезни становится эпилептиформный припадок. Могут наблюдаться менингеальные симптомы (при субдуральных процессах, эмпиеме). Эпидуральные абсцессы головного мозга зачастую ассоциируются с остеомиелитом костей черепа. Наблюдается прогредиентное нарастание симптоматики.
Для диагностирования абсцесса головного мозга огромное значение имеет тщательный сбор анамнеза (наличие очагов гнойной инфекции, острое инфекционное начало). Наличие воспалительного процесса, сопряженного с появлением и усугублением неврологических симптомов — основание для дополнительного нейровизуализационного обследования.
Точность диагностирования с помощью КТ головного мозга зависит от стадии формирования абсцесса. На ранних стадиях заболевания диагностика затруднена. На этапе раннего энцефалита (1-3 сутки) КТ определяет зону сниженной плотности неправильной формы. Введенное контрастное вещество накапливается неравномерно, преимущественно периферических отделах очага, реже в центре. На более поздних этапах энцефалита контуры очага приобретают ровные округлые очертания. Контрастное вещество распределяется равномерно, по всей периферии очага; плотность центральной зоны очага при этом не меняется. Однако на повторной КТ (через 30-40 минут) определяется диффузия контраста в центр капсулы, а также наличие его и в периферической зоне, что не характерно для злокачественных новообразований.
Инкапсулированный абсцесс мозга на КТ имеет вид округлого объемного образования с четкими ровными контурами повышенной плотности (фиброзная капсула). В центре капсулы зона пониженной плотности (гной), по периферии видна зона отека. Введенное контрастное вещество накапливается в виде кольца (по контуру фиброзной капсулы) с небольшой прилежащей зоной глиоза. На повторной КТ (через 30-40 минут) контрастное вещество не определяется. При исследовании результатов компьютерной томографии следует учесть, что противовоспалительные препараты (глюкокортикостероиды, салицилаты) в значительной степени влияют на скопление контраста в энцефалитическом очаге.
МРТ головного мозга — более точный метод диагностирования. При проведении МРТ на первых стадиях формирования абсцесса мозга (1-9 сутки) энцефалитический очаг выглядит: на Т1-взвешенных изображениях — гипоинтенсивным, на Т2-взвешенных изображениях — гиперинтенсивным. МРТ на поздней (капсулированной) стадии абсцесса головного мозга: на Т1-взвешенных изображениях абсцесс выглядит, как зона пониженного сигнала в центре и на периферии (в зоне отека), а по контуру капсулы сигнал гиперинтенсивный. На Т2-взвешенных изображениях центр абсцесса изо- или гипоинтенсивный, в периферической зоне (зоне отека) гиперинтенсивный. Контур капсулы четко очерчен.
Дифференциальная диагностика абсцесса головного мозга должна проводиться с первичными глиальными и метастатическими опухолями полушарий мозга. При сомнениях в диагнозе следует проводить МЗ-спектроскопия. В таком случае дифференциация будет основываться на различном содержании аминокислот и лактата в опухолях и абсцессах головного мозга.
Иные способы диагностики и дифференциальной диагностики абсцесса головного мозга малоинформативны. Увеличение СОЭ, повышенное содержание С-реактивного белка в крови, лейкоцитоз, лихорадка — симптомокомплекс практически любых воспалительных процессов, включая внутричерепные. Бакпосевы крови при абсцессах головного мозга в 80-90% стерильны.
На энцефалитической стадии абсцесса (анамнез – до 2 недель), а также в случае небольшого абсцесса головного мозга (до 3 см в диаметре) рекомендовано консервативное лечение, основой которого должна стать эмпирическая антибактериальная терапия. В некоторых случаях возможно проведение стереотаксической биопсии в целях окончательной верификации диагноза и выделения возбудителя.
Абсцессы, вызывающие дислокацию мозга и повышение внутричерепного давления, а также локализованные в зоне желудочковой системы (попадание гноя в желудочковую систему зачастую приводит к летальным исходам) — абсолютные показания к хирургическому вмешательству. Травматические абсцессы головного мозга, расположенные в зоне инородного тела также подлежат хирургическому лечению, так как данный воспалительный процесс не поддается консервативному лечению. Несмотря на неблагоприятный прогноз, грибковые абсцессы также являются абсолютным показанием к хирургическому вмешательству.
Противопоказанием к хирургическому лечению являются абсцессы мозга, расположенные в жизненно важных и глубинных структурах (зрительный бугор, ствол мозга, подкорковые ядра). В таких случаях возможно проведение стереотаксического метода лечения: пункция абсцесса мозга и его опорожнение с последующим промыванием полости и введением антибактериальных препаратов. Возможно как однократное, так и многократное (через установленный на несколько суток катетер) промывание полости.
Тяжелые соматические заболевания не являются абсолютным противопоказанием к проведению хирургического лечения, так как стереотаксическая операция может проводиться и под местной анестезией. Абсолютным противопоказанием к проведению операции может быть только крайне тяжелое состояние пациента (терминальная кома), так как в таких случаях любое оперативное вмешательство противопоказано.
Целью эмпирической (в отсутствии посева или при невозможности выделения возбудителя) антибактериальной терапии является покрытие максимально возможного спектра возбудителей. В случае абсцесса головного мозга без черепно-мозговой травмы или нейрохирургического вмешательства в анамнезе показан следующий алгоритм лечения: ванкомицин; цефалоспорины III поколения (цефотаксим, цефтриаксон, цефиксим); метронидазол. В случае посттравматического абсцесса головного мозга метронидазол заменяют на рифампицин.
Возбудителем абсцесса головного мозга у пациентов с иммунодефицитными состояниями (кроме ВИЧ) чаще всего является Cryptococcus neoformans, реже Сandida spp или Aspergillius spp. Поэтому в данных случаях назначают амфоретицин В или липосомальный амфоретицин В. В случае исчезновение абсцесса (по данным нейровиуализационных исследований) назначают флуконазол в течение 10 недель, впоследствии дозу уменьшают вдвое и оставляют в качестве поддерживающей. У пациентов с ВИЧ возбудителем абсцесса головного мозга чаще всего является Toxoplasma gondii, поэтому эмпирическое лечение таких пациентов должно включать в себя сульфадиазин с пириметамином.
После выделения возбудителя из посева лечение необходимо изменить, учитывая антибиотикограмму. В случае стерильного посева следует продолжить эмпирическую антибактериальную терапию. Продолжительность интенсивной антибактериальной терапии — не менее 6 недель, после этого рекомендуется сменить антибиотики на пероральные и продолжить лечение еще 6 недель.
Назначение глюкокортикоидов оправдано только в случае адекватной антибактериальной терапии, так как только при положительном прогнозе глюкокортикоиды могут вызвать уменьшение выраженности и обратное развитие капсулы абсцесса головного мозга. В иных случаях их применение может вызвать распространение воспалительного процесса за пределы первичного очага.
Основными методами хирургического лечения внутримозговых абсцессов являются простое или приточно-отточное дренирование. Их суть заключается в установке в полость абсцесса катетера, через который осуществляется эвакуация гноя с последующим введением антибактериальных препаратов. Возможна установка второго катетера меньшего диаметра (на несколько суток), через который проводится инфузия раствора для промывания (чаще всего, 0,9 % раствора хлорида натрия). Дренирование абсцесса необходимо сопровождать антибактериальной терапией (сначала эмпирической, далее — с учетом чувствительности к антибиотикам выделенного патогена).
Стереотаксическая аспирация содержимого абсцесса без установки дренажа — альтернативный метод хирургического лечения абсцесса головного мозга. Главные его преимущества — снисходительные требования к квалификации медперсонала (для контроля над функционированием приточно-отточной системы необходимы пристальное внимание и специальные знания) и меньший риск вторичного инфицирования. Однако в 70% использования данного метода возникает необходимость повторных аспираций.
В случае множественных абсцессов головного мозга необходимо в первую очередь дренировать очаг, наиболее опасный в отношении осложнений (прорыв гноя в желудочковую систему, дислокация мозга), а также наиболее значимый в клинической картине. В случае эмпиемы или субдурального абсцесса головного мозга применяют дренирование, не используя приточно-отточную систему.
В прогнозировании абсцессов головного мозга большое значение имеет возможность выделить возбудителя из посева и определить его чувствительность к антибиотикам, только в этом случае возможно проведение адекватной патогенетической терапии. Кроме этого, исход заболевания зависит от количества абсцессов, реактивности организма, адекватности и своевременности лечебных мероприятий. Процент летальных исходов при абсцессах головного мозга — 10%, инвалидизации — 50%. Почти у трети выживших пациентов последствием заболевания становится эпилептический синдром.
При субдуральных эмпиемах прогнозы менее благоприятны из-за отсутствия границ гнойного очага, так это свидетельствует высокой вирулентности возбудителя, либо о минимальной сопротивляемости пациента. Летальность в таких случаях — до 50%. Грибковые эмпиемы в сочетании с иммунодефицитными состояниями в большинстве случаев (до 95%) приводят к летальному исходу. Эпидуральные эмпиемы и абсцессы головного мозга обычно имеют благоприятный прогноз. Проникновение инфекции через неповрежденную твердую мозговую оболочку практически исключено. Санация остеомиелитического очага позволяет устранить эпидуральную эмпиему. Своевременное и адекватное лечение первичных гнойных процессов, а также полноценная первичная обработка ран при ЧМТ позволяют в значительной степени снизить возможность развития абсцесса головного мозга.
источник
Диагностика отогенного абсцесса мозжечка затруднительна в начальной стадии, когда мозжечковые симптомы не выражены, а общее состояние больного и местные воспалительные явления в височной кости маскируют признаки начинающегося отогенного абсцесса мозжечка. Как правило, диагноз отогенного абсцесса мозжечка устанавливают в периоде разгара на основании наличия триады — головокружение, спонтанный нистагм, косоглазие в сочетании с характерными мозжечковыми симптомами.
В настоящее время основными инструментальными методами диагностики абсцесса головного мозга являются МРТ и КТ, которые обладают высокой разрешающей способностью в отношении определения локализации, размеров и структуры абсцесса, например плотности его капсулы или содержимого его полости. При отсутствии этих методов применяют обзорное и томографическое рентгенологическое исследование черепа и головного мозга, рентгенографию височных костей по Шюллеру, Майеру и Стенверсу, а также некоторые аксиальные проекции, позволяющие оценить состояние базальных отделов черепа и головного мозга. Возможно применение и других методов исследования головного мозга, таких как ЭЭГ, УЗ-диагностика, реоэнцефалография, ангиография, вентрикулография, однако с введением в практику МРТ и КТ эти методы сохранили за собой лишь вспомогательные функции.
Дифференциальную диагностику проводят между абсцессом височной доли, лабиринтитом, эмпиемой эндолимфатического мешка (так называемым ретролабиринтным абсцессом и отогенной гидроцефалией:
при лабиринтите отсутствуют признаки повышения внутричерепного давления и изменения в спинно-мозговой жидкости, но присутствуют яркие признаки периферического поражения вестибулярного аппарата (спонтанный нистагм, гармоническое нарушение указательных проб, латеропульсия и т. д.) и улитки (выраженная перцептивная тугоухость или глухота);
ретролабиринтный абсцесс, в сущности, является промежуточной стадией между лабиринтитом и отогенным абсцессом мозжечка, поэтому при нем могут присутствовать и признаки лабиринтита, и начальной стадии отогенного абсцесса мозжечка;
отогенная гидроцефалия характеризуется сочетанием хронического гнойного воспаления среднего уха, как правило, осложненного холестеатомой и кариесом кости, с приступообразными или постоянными сильными головными болями, сопровождающимися выраженными застойными явлениями на глазном дне; от абсцесса мозжечка отогенная гидроцефалия отличается отсутствием вынужденного положения головы (запрокидывание головы), менингеальных симптомов, нарушения сознания, характерных мозжечковых симптомов; при отогенной гидроцефалии наблюдается высокое ликворное давление (до 600 мм вод. ст.), содержание белка в спинно-мозговой жидкости нормальное или слегка понижено (0,33- 0,44 г/л), количество клеток в норме.
Арахноидит — это серозное воспаление паутинной оболочки головного или спинного мозга. Изолированного поражения паутинной оболочки головного или спинного мозга при арахноидите не бывает в связи с отсутствием в ней собственной сосудистой системы. Инфекция при арахноидите головного или спинного мозга переходит с твердой или мягкой мозговой оболочки. Арахноидит головного или спинного мозга можно характеризовать и как серозный менингит.Значительное отличие клиники и течения арахноидита от воспаления мозговых оболочек — менингита позволяет считать правильным выделение этой формы как самостоятельного заболевания.
Очаговые симптомы зависят от локализации арахноидита. Конвекситальные арахноидиты характеризуются большей частью преобладанием явлений раздражения головного мозга над признаками выпадения функций. Одним из ведущих симптомов являются генерализованные и джексоновские эпилептические припадки. При базальном арахноидите наблюдаются общемозговые симптомы и нарушения функций нервов, расположенных на основании черепа. Снижение остроты и изменение полей зрения могут выявляться при оптико-хиазмальном арахноидите. Клинические проявления и картина глазного дна могут напоминать симптомы неврита зрительного нерва. Эти проявления часто сопровождаются симптомами вегетативной дисфункции, резкий дермографизм, усиленный пиломоторный рефлекс, обильное потоотделение, акроцианоз, иногда жажда, усиленное мочеиспускание, гипергликемия, адипозогенитальное ожирение). В некоторых случаях может быть выявлено снижение обоняния. Арахноидит в области ножек мозга характеризуется появлением пирамидных симптомов, признаками поражения глазодвигательных нервов, менингеальными знаками. При арахноидите мостомозжечкового угла возникают головная боль в затылочной области, шум в ухе и приступообразное головокружение, иногда рвота. Больной пошатывается и падает в сторону поражения, особенно при попытке стоять на одной ноге. Отмечаются атактическая походка, горизонтальный нистагм, иногда пирамидные симптомы, расширение вен на глазном дне в результате нарушения венозного оттока.
Лечение: необходимо устранить источник инфекции (отит, синусит и др.). Назначают антибиотики в терапевтических дозах. Показаны десенсибилизирующие и антигистаминные препараты (димедрол, диазолин, супрастин, тавегил, пипольфен, хлорид кальция, гистаглобулин). Патогенетическая терапия рассчитана на длительное курсовое лечение рассасывающими средствами, нормализацию внутричерепного давления, улучшение мозгового кровообращения и метаболизма.
источник