Абсцесс молочной железы — это болезнь, при которой в груди скапливается гной. Патология является первичной или возникает на фоне мастита, кисты, опухоли. Гнойный процесс связан с попаданием микробов в ткани молочной железы. Инфицирование происходит, если на сосках имеются трещины. У некоторых женщин абсцесс связан с лактацией. Гнойник формируется из-за того что грудное молоко застаивается в млечных протоках. Во избежание болезни необходимо сцеживать его.
Абсцесс часто связан с повреждением поверхности сосков. В этом случае инфекция быстро проникает в молочные железы. Если пациентка дотрагивается до груди немытыми руками, она рискует занести инфекцию.
Другие возможные причины.
- Обструктивные процессы в млечных протоках. Патологические реакции приводят к образованию кист, присоединение инфекции ведет к абсцессу.
- Мастит и другие болезни, сопровождающиеся воспалением.
- Абсцесс грудной железы связан с воздействием стафилококков, стрептококков или кишечной палочки.
Частой причиной абсцесса является мастит. При такой болезни воспаляются ткани грудной железы, кожа становится покрасневшей, слегка твердеет. Патология диагностируется у молодых женщин, в редко она настигает пожилых. Причиной мастита может быть гормональный сбой. Болезнь также возникает в период лактации. Редко мастит настигает мужчин. В этом случае патология также связана с гормональным сбоем.
Болезнь проявляется слабостью, лихорадкой, повышением температуры тела. Молочная железа начинает болеть при дотрагивании, из-за этого лактация становится невозможной. Заболевание появляется отеком и покраснением кожи. Через несколько дней после заражения на груди образуется гнойник.
Различают две формы патологии.
- Поверхностная. В этом случае гнойник формируется в подкожной клетчатке, расположенной в области соска.
- Интрамаммарная. Фактор к такой болезни — застойный мастит. Патология характеризуется образованием областей некроза.
Бывает что гнойник прорывает самостоятельно. Вне зависимости от формы абсцесс сопровождается высокой температурой. Лихорадка исчезает после самопроизвольного вскрытия гнойника.
Врач подтверждает абсцесс на основании жалоб пациентки и результатов инструментального обследования. Важна дифференциальная диагностика. Она позволяет отличить гнойник от злокачественных и доброкачественных образований. Для подтверждения абсцесса требуется провести лабораторное исследование. Пациентке назначается биопсия гнойника. Анализ крови позволяет выявить степень воспалительного процесса и уровень лейкоцитов.
Гнойник представляет собой округлую опухоль, наполненную жидким содержимым. При абсцессе молочная железа увеличена. Пациентка ощущает боль при пальпации. Для подтверждения диагноза требуется УЗИ . Процедура помогает определить, где именно находится гнойник и каков его размер. Контрольная пункция позволяет взять содержимое абсцесса для определения типа микроорганизма, который его вызвал. Патология требует хирургического лечения. Вскрытие абсцесса молочной железы не занимает много времени.
Врач проводит операцию после подтверждения диагноза. Пациентка сдает анализы не только до, но и после хирургического вмешательства. Перед тем как вскрыть гнойник, хирург выполняет обезболивание. Анестетик вводят внутривенно.
Ход операции.
- Вначале делается разрез.
- Врач нарушает целостность перегородок, в которых располагается гнойник.
- Происходит дренирование.
- Полость, которая образовалась от абсцесса, промывают специализированными растворами и вводят тампон. Послеоперационные швы не требуются.
Хирургическая процедура может повлечь за собой осложнения, но они появляются крайне редко.
Возможные последствия:
- гематома;
- кровь;
- лактостаз.
Чтобы избежать осложнений, необходимо соблюдать предписания доктора. Если послеоперационный период сопровождается болью, с разрешения доктора следует принимать анальгетики или использовать грелку. Ежедневно нужно менять белье. Рекомендуется отказаться от лактации и физических нагрузок.
Благодаря хирургической процедуре, сохраняется функциональность органа. Если абсцесс является вторичной болезнью (возник не фоне кисты или мастита) врач назначает консервативное лечение этих патологий. Оно обеспечивает профилактику абсцесса. Выписываются антибиотики, специальные растворы, иммуностимуляторы.
Абсцесс груди сопровождается болью. Чтобы устранить этот симптом, доктор рекомендует принимать анальгетики. Самые популярный препарат — Анальгин. Абсцесс молочной железы часто возникает на фоне грудного вскармливания. В период лечения лактация должна быть прекращена. Чтобы улучшить функции железы, необходимо проводить массаж. Полезны физиопроцедуры.
Цель консервативной терапии — улучшить самочувствие пациентки и комплексно восстановить организм после операции. Доктор выписывает аминогликозиды и цефалоспорины.
Препарат назначают при болезнях, вызванных инфекцией, а также патологиях, сопровождающихся воспалительным процессом. Врач может рекомендовать Исепамицин, если у пациентки диагностирован хронический абсцесс молочной железы. Дозы подбираются индивидуально, при этом учитываются: степень тяжести клинической картины, масса тела, состояние почек. Курс терапии длится от 6 до 15 дней.
Врачи стараются не назначать Исопамицин в период беременности, но если возникает крайняя необходимость, препарат может быть выписан. Если лекарственное средство назначается кормящей женщине, ей нужно принять решение прекратить лактацию, так как активные вещества, содержащиеся в лекарстве, попадают в организм ребенка. Медикамент может давать побочные эффекты: слабость, тошноту, нарушение слуховых способностей, изменение состава крови, шум в ушах. В редких случаях у пациенток наблюдается лихорадка. Лекарство не назначают женщинам, у которых гиперчувствительность к изе-памицину и другим средствам-аминогликозидам.
Данный аминогликозид является полусинтетическим антибиотиком. Препарат не подавляет активность анаэробных микроорганизмов. Амикацин назначают при патологиях, которые сопровождаются инфекционными процессами, а также болезнях дыхательных путей. Показанием к приему может быть сепсис, заболевания центральной нервной системы, патологии, затрагивающие мочевыделительную систему.
Дозировки индивидуальны. Если у пациентки болезни, сопровождающиеся нарушением функций почек, врач назначает сниженную дозу лекарства. Амикацин может давать побочные симптомы: слабость, недомогание, нарушение функций ЦНС (головная боль и онемение в конечностей), расстройства со стороны органов дыхания, снижение слуха. Если пациентка превысила дозировку, на коже может появиться сыпь, отечность. Редким и тяжелым осложнением является отек Квинке.
Лекарство выпускается в виде порошка, оно хорошо растворяется в воде. Канамицин назначают в послеоперационный период абсцесса. Медикамент противопоказан беременным и кормящим женщинам. Если препарат был выписан для лечения абсцесса, необходимо прекратить грудное вскармливание, поскольку его активные компоненты влияют на ЖКТ ребенка. Если у пациентки имеется выраженная реакция на аминогликозиды, данное лекарство принимать запрещено. Другие противопоказания: почечная недостаточность, тяжелые патологии кишечника.
Канамицин может давать побочные симптомы. У некоторых пациенток наблюдались судороги, эпилептические приступы, нарушение дыхания, расстройства ЦНС (головная боль). Возможный, но достаточно редкий побочный эффект — нарушение слуха. Если пациентка превышает дозу канамицина, возникает интоксикация, сопровождающаяся рвотой.
Лекарство предназначено для внутривенного или внутримышечного введения. Оно имеет в составе натрий хлорид и воду для инъекций. Активные компоненты Цефазолина быстро проникают в синовиальную оболочку. Лекарство назначают при инфекционных патологиях, среди которых пневмония. Показанием к применению является болезнь мочевыводящих протоков (такое расстройство часто сопровождается инфекционным процессом). Цефазолин позволяет преодолеть инфекцию мягких тканей.
Во избежание побочных эффектов необходимо следовать инструкции и не превышать дозировку, назначенную врачом. Раствор Цефазолина не смешивают в лекарствами-антибиотиками. Длительность лечения зависит от того, насколько тяжело протекает болезнь. Цефазолин может давать побочные симптомы, среди которых аллергия (воспаление кожи), нарушение функций печени, изменение состава крови. Передозировка ведет к интоксикации и расстройствам со стороны ЖКТ. В данном случае часто возникает рвота. Лекарство противопоказано пациенткам, у которых ярко выражена реакция на цефалоспорины. Препарат запрещен в период беременности, также его не назначают грудным детям.
Препарат оказывает обезболивающее воздействие и назначается, если патология сопровождается дискомфортом в молочной железе. Помимо основного свойства (анальгезирующего), лекарство снимает воспаление и жар. Анальгин быстро растворяется, действует через 15 минут после приема внутрь. При правильном употреблении лекарство не влияет на функции ЖКТ. Показанием к применению является боль разного происхождения.
Препарат может вызывать побочные реакции, в связи с этим не рекомендуется принимать его долгое время, тем более без предписания врача. Возможны нарушения со стороны кроветворения. Редким, тяжелым побочным симптомом является анафилактический шок. Лекарство не назначают при спазмах бронхов. Противопоказанием к приему является нарушение кроветворения. Востребована таблетированная форма анальгина. Активные компоненты этого лекарства могут быть включены в состав других анальгезирующих препаратов.
Чтобы избежать болезней молочной железы, нужно соблюдать элементарные профилактические меры:
- личную гигиену;
- сцеживание остатков молока;
- применение теплой воды для обмывания груди;
- гигиеническую смену бюстгальтера;
- правильное кормление грудного ребенка;
- профилактику простудно-вирусных заболеваний;
- своевременное лечение мастита и других патологий, сопровождающихся воспалением желез;
- рациональное питание;
- укрепление иммунитета.
Важно своевременно лечить заболевание, которое стало первопричиной гнойника.
Если пациентка своевременно обращается к врачу, патология дает благоприятный исход. Профессиональная терапия помогает сохранить функциональность железы и избежать серьезных осложнений. Женщина не должна заниматься самолечением, так как оно может привести к тяжелым последствиям. В период заболевания трудоспособность пациентки снижена. Если терапия начата не вовремя, врач вынужден удалять грудь или ее часть.
Тяжелые осложнения патологии:
- рубцы;
- интенсивное поражение тканей;
- свищи, сопровождающиеся гнойными выделениями.
Чтобы не допустить таких последствий, нужно вовремя обращаться к маммологу или гинекологу. Если при надавливании на грудь пациентка обнаружила уплотнения, она должна записаться на прием к лечащему доктору.
источник
Абсцесс молочных желез – это воспаление участка мягкой ткани молочной железы, который наполняется гноем. Один из разновидностей осложнения после первичных заболеваний груди, таких как: мастит, гематома, кисты или прочих гнойно-воспалительных проблем. Заболевание протекает остро, с повышением температуры, и при несвоевременном лечении может привести к критическому состоянию организма.
По международной классификации болезней, или МКБ 10, ему присвоен код O91.1 «Абсцесс молочной железы, связанный с деторождением» и N60-N64» Болезни молочной железы».
Основной группой, страдающей абсцессом, являются женщины, иногда кормящие матери, особенно когда они впервые после родов начинают кормить грудью. Так же подвержены новорожденные, взрослые мужчины и подростки, хотя у последних двух групп это редкое явление.
По классификации абсцесс маммологи делят на следующие разновидности:
- Подкожный абсцесс , определяется проще остальных, так как расположен неглубоко под кожей и виден по гнойным скоплениям. Очаг определяется на ощупь.
- Субареолярный абсцесс находится в районе сосков, встречается у кормящих женщин.
- Интрамаммарный абсцесс находится в глубине желез груди.
- Ретромаммарный абсцесс расположен между жировой клетчаткой и грудными мышцами. Считается опасным видом, так как грозит выходом гноя в грудную полость.
По заражению абсцесс делится на односторонний (встречается чаще), и двухсторонний, когда поражены обе молочные или грудные железы.
По количеству гнойников абсцессы делятся на одиночные и множественные.
Главной причиной абсцесса является инфекция, которая попадает в молочную или грудную железу через трещины на сосках у кормящих матерей, либо при повреждении ткани. Возбудителями абсцесса являются стафилококковая и стрептококковая инфекции. В связи с ослабленным иммунитетом они поражают уязвимые участки. Также встречается появление абсцесса из-за переохлаждения или гормонального нарушения. Воспаление волосяного корня тоже является причиной абсцесса, образуя нарыв. Провоцировать абсцесс могут наличие пирсинга, курение, отказ от кормления грудью и как результат застой молока, ослабленный иммунитет.
Абсцесс грудной железы образуется также наряду с такими болезнями, как:
- галактофорит, или воспаление молочных протоков
- лактостаз, или застой молока в молочных железах
- мастит, или воспаление паренхимы молочных желез
- новообразования в молочных железах.
При травмировании грудной клетки в основном страдают молочные железы. Внутри тканей сосуды лопаются, образовывая гематомы, которые при наличии инфекции в организме, начинают гноиться. При абсцедировании гнойные образования проникают в ткани и вызывают воспаления.
Симптомами абсцесса являются:
- боли в молочной или грудной железе, не снимаемые даже болеутоляющими средствами, носящие распирающий и давящий характер
- поднятие температуры до 38 градусов и озноб
- образование плотности вокруг воспаления
- отеки и покраснения кожных покровов в районе абсцесса
- у кормящих женщин изменение свойств молока: запах, консистенция, цвет
Если абсцесс образовался из-за повреждения молочной железы, тогда его признаки активизируются через три дня и более. Больных также беспокоит боль, особенно усиливающаяся при тряске, ходьбе. При пальпации на ощупь определяется точный очаг заболевания. Возможно вытекания гноя из соска, местами с кровяными выделениями. Лимфоузлы в подмышках на стороне воспаления увеличиваются и приносят болевые ощущения. Воспаление может провоцировать тошноту, рвоту, учащенное сердцебиение и слабость.
Некоторые симптомы появляются в зависимости от вида болезни.
Если при подкожном воспалении образуется уплотнение и покраснение, то при ретромаммарном абсцессе внешних признаков на молочной железе не наблюдается, так как гнойное воспаление находится глубоко в тканях.
Воспаленная молочная железа приподнимается немного вверх. По симптоматике выявляется полная картина абсцесса.
Для лечения и устранения абсцесса необходимо незамедлительно обратиться к врачу. Это заболевание могут наблюдать маммолог, гинеколог или хирург. Сначала проводится внешний осмотр больного места и прощупывание его пальцами. Для диагностики врачу могут потребоваться следующие процедуры:
- Рентген молочной железы (маммография). Помогает определить форму и размеры очага воспаления. На снимке абсцесс имеет вид кольца со светлой серединой. Плюсом является хорошее качество изображения, благодаря чему видны гнойные образования маленьких размеров. А минус рентгена в том, что он не передает полную картину состояния воспаления на фото.
- УЗИ или сонография молочной железы. Делается для изучения гнойников, их количества, размеров и области их нахождения. Показывает стадию воспаления, и есть ли у него капсула. На сонографическом снимке очаг похож на пятно темного цвета, которое в зависимости от стадии абсцесса имеет размытые или четкие границы. Под пятном расположена дорожка, которая говорит о присутствии гнойной жидкости. Минусом УЗИ является слабое разрешение снимка, которое не позволяет наблюдать небольшие гнойники.
- Компьютерная томография. Назначается, если результат не достаточно ясен. Либо выявляет ретромаммарный абсцесс, не определяемый другими видами обследований. Это идеальный способ исследования любых образований в груди, так как предоставляет очень подробную информацию о воспалении. При УЗИ ультразвук не может проникнуть глубоко в толщу ткани, рентген не показывает полное пространство, оно не помещается на снимке. Минусы исследования в том, что оно дорогостоящее и имеет высокий уровень облучения. Томография назначается в экстренных случаях.
- Пункционная биопсия – сбор биоптата (тканей груди, гноя) с помощью длинной иглы и его изучение с помощью микроскопа.
В лабораторных условиях проводят общий анализ крови и бактериологические исследования. По крови определяется количество лейкоцитов, а по гнойным выделениям определяется возбудитель инфекции.
Дифференциальная диагностика данного заболевания проводится при гематомах, фиброаденомах, флегмоной или карциномой молочной железы. В нее входят такие процедуры, как цитограмма выделений из соска, пункция воспалительного очага и биопсия ткани, которая передается на гистологию. Видео проведения исследований при абсцессе можно найти в интернете.
Рассмотрим возможные направления лечения.
Для лечения абсцесса грудной железы требуется хирургическое вмешательство. Во время операции хирурги вскрывают воспаленный участок и проводят дренирование, то есть выводят гной из очага. Перед вскрытием делается несколько разрезов от соска к основанию груди, все гнойные скопления соединяются и высасываются, затем рана обрабатывается антисептическим раствором. Устанавливается дренаж в виде трубки для высасывания остатков гнойной массы. После установки дренажа разрез ушивается не полностью. В течение трех дней дренаж остается в полости. После прекращения выделений железа зашивается окончательно.
В случае одного воспалительного очага возможна пункционная аспирация, то есть высасывание гнойной жидкости с помощью шприца и введение в освободившееся пространство антибиотика. Процедура дает меньшую эффективность, но не оставляет рубцов. Во время процесса заживления проводятся регулярные перевязки и промывание области раны антисептическими препаратами.
Совместно с хирургическими процедурами врач может назначить лечение антибактериальными препаратами. В зависимости от вида возбудителя инфекции антибиотикотерапия может включать в себя пенициллины, фторхинолоны, цефалоспорины. Иногда врач может назначить компресс с димексидом.
Если произошла интоксикация организма и гнойные поражения были достаточно объемными, может использоваться инфузионная терапия. Она используется для выведения из организма токсических веществ.
Нестероидные противовоспалительные препараты применяют в хирургии для облегчения болевых ощущений, снижения воспаления и нормализации температуры. Для этого через капельницу вводятся глюкоза, белок, солевой раствор, электролиты, сыворотка крови.
После длительного медикаментозного лечения необходимо начать прием иммуномодулирующих препаратов. При грудном вскармливании обязательно прекратить кормление воспаленной грудью во время лечения и периода восстановления. После снятия воспалительного процесса показаны массажи и физиопроцедуры.
На самом начальном проявлении абсцесса, когда бактерии еще не расплавили ткань грудной железы, есть возможность избежания оперативного вмешательства. Для этого используют гепариновую мазь. Она снимает воспаление и выполняет антибактериальную функцию. Также помогает разжижать кровь в месте воспаления, чтобы не образовывались сгустки. Совместно с мазью проводится также лечение антибиотиками. Гепариновой мазью нельзя пользоваться во время беременности.
На начальной стадии абсцесса можно воспользоваться в домашних условиях народными средствами:
- Компрессы из лука. Существуют два способа лечения луком. В первом случае свежая луковица натирается на терке для образования кашицы, ее перекладывают на марлю, затем наносят на больную грудь и оставляют на 5 часов. Через время компресс меняется. Для второго способа необходимо запечь луковицу и смешать с хозяйственным мылом, натертым на терке. Также нанести на марлю и приложить к груди на три часа, дважды в день процедура повторяется.
- Мазь из меда. Приготовить смесь из меда, мази Вишневского и 70% этанолового спирта в равных частях. Такой компресс наносится на больное место на 12 часов.
- Компрессы из алое. Нижний лист алоэ измельчить до состояния кашицы, с помощью марлевой повязки наложить на молочную железу на 12 часов.
Для предупреждения и профилактики абсцесса молочной железы необходимо хорошо и правильно питаться, отказаться от курения, не делать пирсинг сосков, своевременно выявлять эндокринные нарушения, укреплять иммунитет, вести здоровый образ жизни.
Для кормящих женщин профилактика абсцесса заключается в полном и своевременном сцеживании молока, постоянной гигиене молочных желез.
Перед кормлением обязательно мыть руки, принимать воздушные ванны груди, беречься от переохлаждения. При образовании трещин сосков необходимо вовремя их лечить и регулярно менять нательное белье.
Для лечения трещин можно использовать масла с ранозаживляющими свойствами (облепиховое, персиковое), мази Пурелан, Бепантен, Ретинол, Декспантенол, витамин А в растворе. Если своевременно обратиться за медицинской помощью и пройти полный курс лечения, то заживление раны пройдет быстро и молочные железы восстановят свои функции.
источник
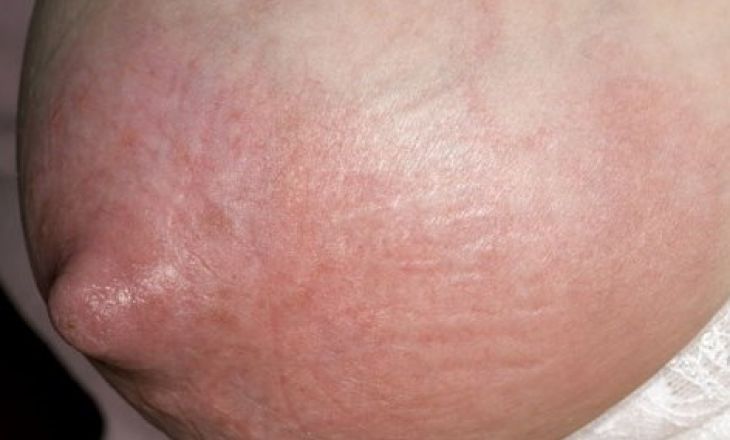
Ограниченный участок скопления гноя в слоях тканей груди называется абсцесс молочной железы.
Это заболевание встречается не так уж часто. Оно, как правило, вторично, и появляется в результате других воспалительных процессов в железе, к примеру, мастита. Тем не менее, несмотря на низкую частоту заболеваемости, знать об этой болезни нужно любой женщине, которой не безразлично собственное здоровье.
O91.1 Абсцесс молочной железы, связанный с деторождением
N60-N64 Болезни молочной железы
Абсцесс молочной железы начинается, как правило, после проникновения микробной инфекции сквозь сосок. Чаще всего это можно наблюдать при трещинах соска и околососковой зоны в первое время после начала лактации. Иногда начало заболевания вызвано неприспособленностью соска к постоянному раздражению, либо застоем молока в груди (когда ребенок недостаточно его отсасывает, либо мать по каким-либо причинам не хочет или не может кормить грудью). Если в сосках есть трещины и раздражения, то инфекцию можно просто занести при несоблюдении гигиенических правил – грязными руками.
Среди других вероятных причин абсцесса молочной железы можно назвать следующие:
- обструкция млечных каналов может спровоцировать появление кист и присоединение инфекции, в данном случае, абсцесса;
- мастит и другие воспалительные заболевания груди может привести к распространению инфекции в подкожную ткань железы.
Возбудителем заболевания чаще всего становятся стафилококки и стрептококки, либо сочетание стафилококковой инфекции с грамотрицательными бактериями – протеем или кишечной палочкой.
Симптомы абсцесса молочной железы чаще всего начинаются с повышения температуры, лихорадящего состояния. Пораженная железа становится крайне болезненной, настолько, что использовать её для кормления становится невозможно. Доли железы, ближайшие к очагу инфекции, уплотняются и увеличиваются.
Понемногу воспалительный процесс распространяется и на другие участки груди. Кожные покровы над ними краснеют, отекают, пока не сформируется видимый гнойник – абсцесс.
Заболевание может протекать в нескольких патологических формах:
- поверхностная форма абсцесса (субареолярная), когда процесс формируется в околососковой области в подкожной клетчатке;
- интрамаммарная форма абсцесса, когда заболевание возникает на фоне застойного мастита. При данной патологии могут формироваться обособленные участки некроза, а в тяжелых случаях гнойник прорывается и гнойное содержимое вытекает наружу;
- ретромаммарная форма абсцесса, когда гнойник формируется на задней части железы. В такой ситуации гной также может выходить наружу, прорывая клетчатку между органом и наружной грудной фасцией.
Практически все стадии воспалительного процесса протекают на фоне высокой температуры: лихорадка может несколько понизиться после прорыва абсцесса.
Диагностика абсцесса молочной железы, как правило, не доставляет проблем. Характерная симптоматика заболевания обычно позволяет установить верный диагноз и назначить верное лечение. Лишь в некоторых случаях, при длительно протекающих, хронических гнойниках можно провести отличительную диагностику абсцесса от злокачественной или доброкачественной опухоли.
Чаще всего диагноз устанавливают на основе характерной симптоматики, лабораторно-инструментальных обследований, диагностических манипуляций (биопсии гнойника).
Анализ крови обычно указывает на наличие стойкого воспалительного процесса: повышение уровня лейкоцитов, ускоренное СОЭ.
Анализ мочи может обозначиться протеинурией и лейкоцитурией.
При бактериологическом посеве выделений из соска можно выявить патогенную микрофлору.
При прощупывании пораженной железы определяют округлое выпуклое образование, флюктуирующее в связи с жидким содержимым гнойника. Пораженная железа увеличена в объеме, напряжена и резко болезненна.
УЗИ молочной железы позволяет обнаружить на фоне отечной железы гипоэхогенный очаг закругленной конфигурации. Благодаря ультразвуку можно точно установить расположение, размер абсцесса, а также провести контрольную пункцию гнойника и взятие содержимого для определения возбудителя.
Лечение острого абсцесса молочной железы – неотложное оперативное. Своевременное безотлагательное вскрытие гнойника, его очистка и установка дренажа гарантируют сохранение полноценной функциональности органа в дальнейшем.
Помимо этого, назначают лечение патологии, послужившей причиной появления абсцесса (мастит, кисты, трещины и пр.), а также принимают меры по предотвращению повторного развития абсцесса. Проводится терапия антибиотиками (назначают цефалоспорины – цефазолин, цефалексин; фторхинолоны – офлоксацин, моксифлоксацин; аминогликозиды – канамицин, тобрамицин, амикацин, изепамицин), внутривенные введения дезинтоксикационных растворов, терапия иммуностимуляторами. Для устранения болевого синдрома назначают анальгетики (безрецептурные: парацетамол, анальгин).
Если абсцесс молочной железы сформировался при грудном кормлении, то вскармливание пораженной грудью прекращается на протяжении всего курса лечения и восстановления.
После устранения острого процесса назначают физиопроцедуры, лечебный массаж.
В целях профилактики абсцесса молочной железы следует тщательным образом соблюдать правила личной гигиены:
- мыть руки под проточной теплой водой с применением мыла, непосредственно перед каждым кормлением или процедурой сцеживания;
- каждый день обмывать железы теплой водой с моющим средством (избегая области сосков) и менять бюстгальтер на чистый;
- каждый день на небольшой период времени следует оставить грудь открытой;
- при появлении трещин можно использовать облепиховое или персиковое масло, раствор витамина A, мази Бепантен или Пурелан;
- при пользовании прокладками для груди необходимо их вовремя менять;
- ребенка необходимо кормить, пока он сам не отпустит грудь, либо отнимать от груди осторожно, помогая мизинцем, приоткрывая его ротик и освобождая грудь;
- не допускать застоя молока, регулярно сцеживать молоко;
- избегать переохлаждения и травм груди;
- своевременно лечить мастит и прочие воспалительные процессы в железе, укреплять иммунитет, правильно питаться.
Своевременное обращение к врачу и лечение заболевания гарантирует благоприятный прогноз для жизни и сохранения функциональности железы. Ограничение трудоспособности наблюдается только в период болезни.
Неправильное и поздно начатое лечение несет в себе опасность вынужденного удаления пораженного органа, так как в запущенных случаях может наблюдаться рубцовое изменение железы, гнойное расплавление тканей и формирование свищей с гнойными и молочными выделениями.
Чтобы не допустить осложнений и вовремя начать лечение, следует обратиться к врачу, если вы почувствовали боль в железе, обнаружили покраснение, уплотнение, если у вас поднялась температура, появились симптомы интоксикации: боль в голове, в мышцах, тошнота и рвота.
Абсцесс молочной железы не так страшен, если меры по его устранению предприняты вовремя.
Абсцесс молочной железы — это процесс нагноения в тканях груди, который характеризуется относительно четкой локализацией и возникает на фоне уже имеющихся патологий. Это болезненное состояние чаще всего встречается в период лактации, но может случиться и независимо от нее.
Абсцесс в женской груди обусловлен присутствием в ее тканях патогенной флоры, вызывающей нагноение. Болезнетворные микробы проникают через трещинки на сосках, раны на коже, вызывая болезненное воспаление.
Обычно абсцесс молочной железы развивается как:
- осложнение острого мастита, которым нередко страдают женщины через месяц-полтора после родов;
- последствие гнойного воспалительного процесса в лимфоузлах, расположенных вблизи молочных желез.
Кроме вышеперечисленных, причиной абсцесса могут стать:
- травмирование молочной железы, в совокупности с инфицированием;
- наличие больших гематом, с последующим их воспалением;
- хирургическое воздействие на область железы с использованием нестерильных инструментов.
Абсцесс, спровоцированный грибками, сифилисом или туберкулезом, может переходить в хроническую форму.
Острое гнойное воспаление молочной железы сопровождается неприятными симптомами, одним из которых является болезненность груди в области локализации процесса. Место скопления инфильтрата зависит от типа абсцесса:
- Субареолярный характеризуется очагом воспаления, расположенным непосредственно под ареолой и соском. Возникает чаще всего в период лактации, и считается относительно легкой формой.
- Интрамаммарный тип отличается тем, что локализация происходит в железистом слое грудной железы.
- Ретромаммарный тип — это концентрация гноя между жировой тканью и мышцами поверхности груди. Встречается редко и считается наиболее опасной разновидностью абсцедирования молочной железы.
Что показывает трепанобиопсия молочных желез и как она проводится — эти вопросы будут разобраны .
Симптомы абсцесса молочной железы ярко выражены и причиняют серьезные беспокойства и дискомфорт:
- начало характеризуется устойчивым повышением температуры до 39 градусов;
- грудь увеличивается, становится отечной и болезненной;
- кожа над очагом воспаления приобретает лилово-красный оттенок; при пальпации ощущается затвердение и нарастающая болезненность;
- из соска появляются выделения, иногда с кровью.
Перечисленные симптомы могут быть характерны не только для абсцесса, но и для других патологий молочной железы. Установить точный диагноз позволяет разносторонняя клиническая диагностика.
Что касается симптоматики гнойного воспаления молочной железы в зависимости от типа, то:
- при субареолярном абсцессе отекает и увеличивается в размерах сосок с прилегающей к нему поверхностью кожи. При пальпации этой зоны заметно уплотнение;
- при интрамаммарном абсцессе внешние проявления зависят от глубины его расположения. При поверхностной локализации покраснение и затвердение заметны, а при глубокой — могут наблюдаться лишь косвенные признаки;
- ретромаммарный абсцесс имеет особый признак — молочная железа становится похожей на приподнятую полусферу. Прощупывание верхней ее части позволяет обнаружить участок подвижной припухлости, которая представляет собой капсулу с инфильтратом, вытесненную вверх отяжелевшей железой.
Болевые ощущения, гиперемия и отечность молочной железы наблюдаются и при мастите. Но если эти симптомы не исчезают через 4 дня, есть основания полагать, что начался процесс абсцедирования.
Диагностика абсцедирования молочной железы обычно не представляет сложности. В дополнение к визуальному осмотру и пальпации, врач-маммолог может назначить:
- анализы крови и мочи, результаты которых должны подтвердить стойкий воспалительный процесс в организме;
- биопсию участка нагноившейся ткани молочной железы, чтобы уточнить этиологию процесса (убедиться, что это инфекционное воспаление, а не опухоль);
- бакпосев отделяемого из соска на флору, чтобы выявить возбудителя и назначить нужный антибиотик;
- ультразвуковое сканирование молочной железы, чтобы уточнить локализацию очага и его размеры.

С этой целью производится разрез, гнойник вычищается, а в место его локализации устанавливается дренаж для оттока оставшегося инфильтрата.
Дальнейшее лечение предусматривает:
- курс антибактериальных препаратов;
- прием иммуномодуляторов;
- симптоматическое лечение для купирования болевого синдрома.
По окончании приема медикаментов возможно лечение физиотерапевтическими методами. Если женщина является кормящей матерью, то на период лечения кормление грудью запрещается.
Важной частью терапии является устранение первичной патологии, на фоне которой произошло абсцедирование.
Для профилактики гнойных заболеваний молочных желез большое значение имеет соблюдение мер гигиены, которые говорят о том, что:
- прикосновение к груди допускается только руками, предварительно вымытыми с мылом;
- бюстгальтер, как и другое нижнее белье, необходимо менять каждый день;
- грудь должна «дышать», для этого необходимо хотя бы на полчаса в день оставлять ее открытой, чтобы восстановить кровоток и лимфоток после ношения стесняющей одежды;
- трещинки и ранки на коже надо обрабатывать медицинским антисептиком, а затем облепиховым маслом. Можно применять препараты ретинол и декспантенол, или аналогичные средства из аптеки;
- необходимо беречь грудь от травм и переохлаждения.
Не менее важно поддерживать иммунитет на должном уровне, а для этого — правильно и сбалансированно питаться, заниматься спортом и вести здоровый образ жизни.
Особое значение имеет уход за грудью в период вскармливания ребенка. Помимо перечисленных мер профилактики, мамы должны знать, что:
- Покормив ребенка, нельзя резко отрывать его от груди. Надо подождать, пока он отпустит сам, либо аккуратными движениями, исключающими травмирование соска, освободить грудь.
- Если используются прокладки для груди, менять их надо вовремя. Как часто это делать — написано на упаковке.
- Нельзя допускать застоя молока. Если после кормления малыша грудь все еще наполнена, молоко надо сцеживать.
- При ощущении переизбытка молока, его надо сцеживать и в период между кормлениями.
Важно следить за состоянием молочных желез и своевременно лечить мастит.
Замечено, что до 11% случаев мастита дают абсцедирование тканей грудной железы.

Терапия острого состояния предполагает кратковременную нетрудоспособность.
После хирургического удаления очага нагноения и купирования воспалительного процесса, инфекционное заражение снимается, область дренирования заживает, а функциональность молочной железы сохраняется в полном объеме.
При позднем обращении к врачу и несвоевременно начатой терапии лечение может проходить дольше, а также иметь осложнения в виде:
- мастэктомии, когда единственно возможным способом сохранения жизни и здоровья женщины является полное удаление молочной железы или ее части;
- рубцевания тканей;
- возникновения гнойных свищей.
Те же последствия может иметь и неправильное самолечение.
- покраснение кожи и образование участков болезненных уплотнений в области молочной железы;
- повышение температуры тела;
- мышечные и головные боли;
- тошнота с позывами ко рвоте.
Совокупность этих признаков должна стать поводом немедленного обращения к маммологу.
Это патология, сопровождающаяся нагноением тканей груди. Заболевание характеризуется течением воспалительного процесса, из-за чего возникают болезненные ощущения разной степени интенсивности. Развитие патологии сопровождается повышением температуры тела и выделениями гнойного экссудата из сосков. Лечение абсцесса комплексное, предполагающее хирургическое вмешательство и прием антибиотиков.
Абсцесс молочной железы (код по МКБ 10 — №60-64) развивается преимущественно у женщин. В редких случаях нагноение тканей груди происходит у мужчин и детей. У новорожденных патология возникает в первый месяц жизни.
Развитию заболевания способствует инфицирование молочной железы патогенными микроорганизмами. Чаще это происходит после заражения:
- стафилококками;
- протеем;
- стрептококками;
- кишечной палочкой.
Также не исключена вероятность развития абсцесса после инфицирования:
- туберкулезом;
- синегнойной палочкой;
- пневмококками;
- сифилисом;
- патогенными грибками (актиномицетами);
- бруцеллой и другими микроорганизмами.
Инфицирование не всегда вызывает нагноение молочных желез. К развитию абсцесса приводят сопутствующие патологии:
- Заболевание возникает на фоне , из-за чего воспаляются местные ткани и снижается локальный иммунитет. Это способствует присоединению вторичной инфекции.
- Травмы. Из-за механических повреждений в проблемной зоне формируются гематомы, которые со временем нагнаиваются.
- Галактофорит. Заболевание характеризуется воспалением млечных протоков. В основном галактофорит возникает после травм груди.
- Доброкачественные новообразования (включая кисты). Опухоли сдавливают млечные протоки, провоцируя застой жидкости в груди.
- Гормональный дисбаланс. Из-за этого нарушения лимфатическая жидкость и кровь застаиваются в молочной груди, вследствие чего активизируются патогенные микроорганизмы. Гормональный дисбаланс возникает на фоне беременности, эндокринных и ряда других патологий.
К абсцессу груди также приводят другие заболевания и новообразования, развитие которых сопровождается нагноением тканей:
- карбункул;
- фурункулез;
- лимфаденит, локализованный в подмышках;
- пиодермия.
При указанных патологиях патогенные агенты распространяются по организму вместе с током крови и локализуются в молочных железах, провоцируя воспаление и нагноение.
Инфицированию груди способствуют трещины в сосках, ослабление иммунной системы, курение. Также заражение происходит из-за отсутствия антисептической обработки молочных желез в ходе малоинвазивных процедур.
Чаще инфицирование груди происходит через поврежденный сосок или ареолу. Реже патогенные микроорганизмы проникают в молочную железу через кровеносную систему.
Бактерии, попадая в млечные протоки, активно размножаются. В процессе развития патогенной микрофлоры появляются множественные продукты распада, из-за чего у пациента возникают симптомы острой интоксикации организма. Иммунная система в ответ на проникновение инфекции продуцирует антитела, воздействие которых на проблемные зоны ведет к образованию отека. Из-за этого нарушается микроциркуляция жидкостей в молочных железах.
По мере развития воспалительного процесса расплавляются местные ткани. Результатом описанных процессов становится появление плотной капсулы, которая ограничивает зону поражения от здоровых участков. В этом новообразовании скапливается гной.
В зависимости от локализации патологического процесса, характера поражения и других факторов выделяют следующие виды абсцесса молочной железы:
- Подкожный. Абсцесс развивается в поверхностных слоях эпидермиса, благодаря чему диагностируется без затруднений.
- Субареолярный. Локализуется около соска и ареолы. Возникает в основном у женщин в период лактации.
- Интрамаммарный. Патологический процесс протекает внутри железистой ткани.
- Ретромаммарный. Воспаление локализуется между жировой клетчаткой и мышечным слоем. Ретромаммарный абсцесс считается наиболее опасной формой болезни, так как чаще сопровождается расплавлением тканей и распространением гноя в полость груди.
Также патология классифицируется в зависимости от зоны поражения. По этому признаку выделяют одно- и двусторонний абсцесс (поражаются соответственно одна или две молочные железы). Кроме того, принято выделять одиночные и множественные формы.
Абсцесс отличается стремительным развитием. Первым симптомом, указывающим на поражение молочных желез, является подъем температуры тела до 38 градусов. Одновременно с этим отмечаются болезненные ощущения и покраснения в зоне локализации гнойного процесса. Интенсивность симптома усиливается при пальпации или во время движения.
Со временем отекает проблемная железа. Возможно выделение гнойного экссудата с кровяными примесями из соска. Лимфатические узлы, расположенные со стороны проблемной молочной железы, увеличиваются в размерах.
Из-за активности патогенных микроорганизмов возникают симптомы интоксикации:
- приступы тошноты в сочетании с рвотой;
- общая слабость;
- тахикардия;
- снижение аппетита.
Характер клинической картины определяется локализацией патологического процесса. Субареолярный абсцесс вызывает отек соска и ареолы, из-за чего последние увеличиваются в размерах. При интрамаммарной форме диагностируется уплотнение в молочной железе. Развитие ретромаммарного абсцесса сопровождается менее выраженной симптоматикой. При такой форме патологии молочная железа приобретает вид полусферы, но патологический очаг не прощупывается.
Без адекватного лечения поверхностный абсцесс провоцирует появление свищей в железе. Не исключена вероятность прорыва гнойника, из-за чего экссудат попадает в молоко и кровь, и образования флегмоны.
Наиболее опасным осложнением патологии считается сепсис, при котором гной распространяется по организму вместе с током крови.
При подозрении на абсцесс молочной железы обследованием пациента занимаются маммолог либо хирург . Предварительный диагноз ставится посредством сбора информации о состоянии пациентки и выявления взаимосвязи между развитием патологии и воздействием провоцирующих факторов.
Более полную картину дают результаты инструментального обследования. Для этого назначаются:
- Анализы крови и мочи. Показывают наличие воспалительных процессов в организме.
- Бактериологический посев грудного секрета. Позволяет определить тип патогенных микроорганизмов, поразивших молочные железы. Забор секрета производится с помощью пункции.
- УЗИ. Помогает определить точную локализацию, размеры и количество гнойников.
- Маммография. Дает аналогичные результаты, что и УЗИ. С помощью маммографии абсцесс дифференцируется с другими патологиями невоспалительного характера.
- КТ. Метод применяется, когда на УЗИ невозможно определить тип новообразования. КТ обязательна при ретромаммарном абсцессе.
Прежде чем приступать к лечению, необходимо дифференцировать нагноение тканей с новообразованиями в молочной железе: некроз, карцинома, флегмона, фиброаденома. Для этого назначаются цитограмма и биопсия.
При абсцессе показано только хирургическое иссечение проблемных тканей, которое проводится сразу после обнаружения патологии. Лечение народными средствами в данном случае не проводится. Особенно опасно при нагноении прогревание груди. Это способствует активности патогенных микроорганизмов.
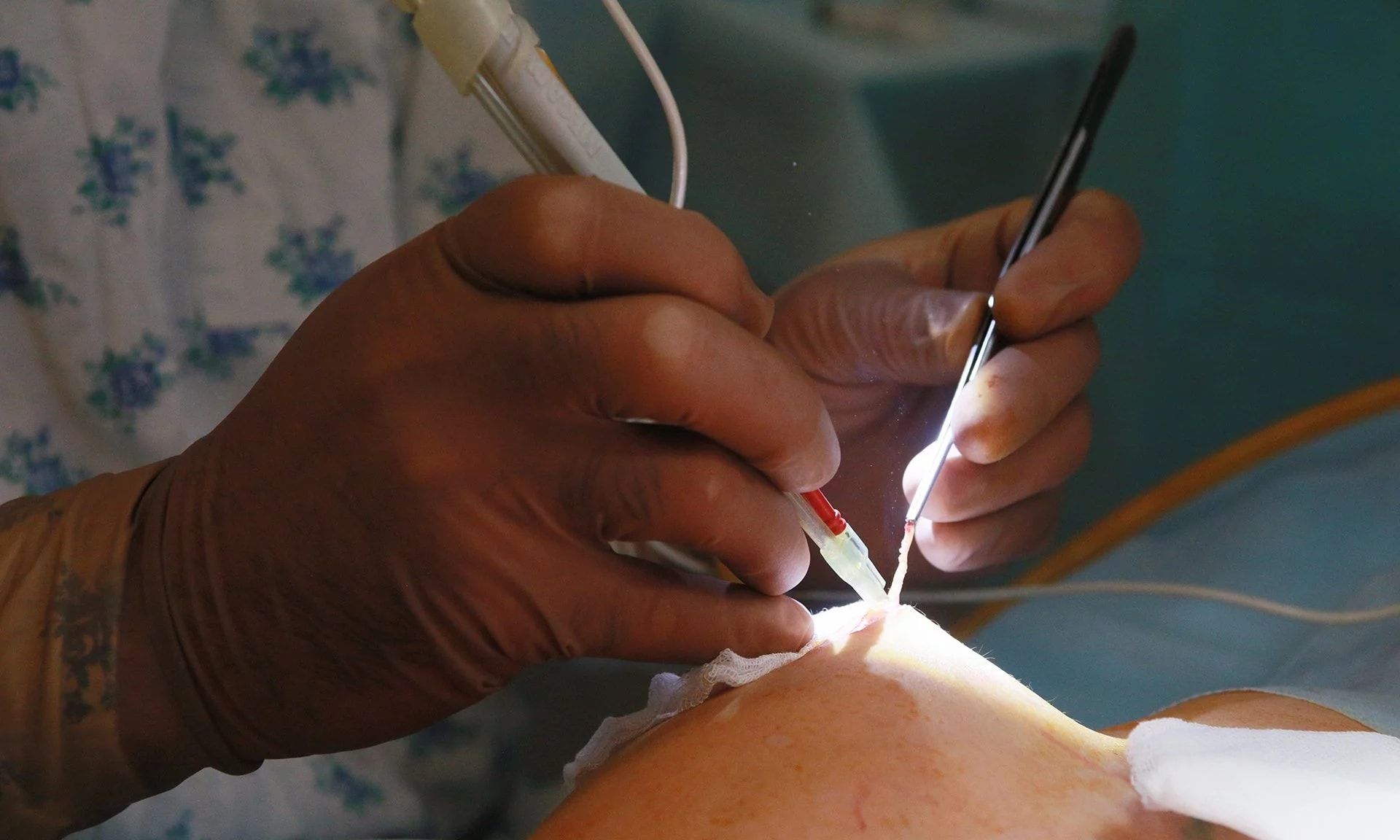
В ходе хирургической операции проводится вскрытие абсцесса с последующим дренированием сформированной полости . После удаления гноя рана обрабатывается антисептическим раствором. По окончании манипуляций в грудь вставляется дренаж, а иссеченные ткани частично ушиваются. Через 3-4 дня трубка удаляется.

Важным условием для успешного восстановления пациента является прием антибиотиков. Активность патогенных микроорганизмов подавляется с помощью препаратов цефалоспоринового, пенициллинового ряда либо фторхинолами. Купировать болевой синдром, снизить температуру помогают нестероидные противовоспалительные препараты. Вместе с указанными медикаментами рекомендован прием иммуномодуляторов для стимуляции иммунной системы и повышения сопротивляемости организма воздействию патогенных бактерий.
При условии своевременного выявления абсцесса груди и удаления гнойника прогноз при этом заболевании благоприятный. После операции функции молочной железы полностью восстанавливаются. По окончании манипуляций на проблемной груди остается небольшой рубец.
Проводимое лечение не исключает вероятность рецидива абсцесса в будущем. Поэтому важно проводить профилактику заболевания. Для этого необходимо в период лактации регулярно сцеживать молоко и промывать грудь . Также рекомендуется вовремя устранять трещины на сосках, соблюдать принципы правильного питания и принимать витаминные комплексы.
Во избежание рецидива абсцесса следует лечить эндокринные патологии, отказаться от вредных привычек и не делать пирсинг.
Такое заболевание, как абсцесс грудной железы не возникает самостоятельно. Оно является осложнением мастита, кисты или опухоли груди. Может абсцесс возникать и у мужчин – вследствие патологий, при которых у них сильно меняется баланс половых гормонов.
Заболевание представляет собой появление в молочной железе полости, заполненной гноем; вокруг нее находятся здоровые молочные дольки и жировая ткань. В 90% случаев она возникает в период грудного вскармливания, в течение первых двух месяцев после родов. Абсцесс молочной железы может сформироваться после ее травмы, когда в результате ушиба тканей органа образуется гематома.
Диагностика заболевания не требует каких-то дорогостоящих или длительно выполняемых видов исследования: абсцесс груди выявляется уже при осмотре хирурга или маммолога, а подтверждается с помощью . Лечение патологии – только хирургическое. Оно заключается во вскрытии и очистке гнойной полости от содержимого. После операции нужно пройти курс лечения антибиотиками.
Заболевание возникает, когда внутрь ткани грудной железы попадают бактерии. В основном, это стафилококк, стрептококк или их сочетание, но может быть и комплекс из золотистого стафилококка и протея или кишечной палочки.
Возбудитель проникает внутрь органа обычно через сосок. Так абсцесс при ГВ возникает при неверном прикладывании ребенка к груди; при неправильной форме соска, когда малыш вынужденно травмирует сосок деснами, что приводит к образованию ; при чрезмерном трении околососковой зоны мочалкой или удалении около ареолы волос.
Последние две причины могут послужить удобным местом для проникновения инфекции и вне периода лактации, когда в открытые ранки на коже груди попадает грязь с рук, белья.
В послеродовом периоде абсцессу «удобно» развиваться в той области, где произошел застой молока, или вследствие закупорки млечных протоков образовались кисты их более глубжележащих отделов.
Причинами этому становятся отказ от грудного вскармливания, ситуации, когда женщина не опорожняет млечные синусы и протоки (не сцеживает оттуда молоко), а также недоразвитие сосков и заболевания самого ребенка, из-за чего малыш сосет совсем немного молока. Способствовать формированию гнойной полости будет большой объем грудной железы, когда ее нижние отделы сильно опускаются вниз, и молоко из них выводится плохо.
В остальное время, в том числе во время беременности, отличным субстратом является гематома (даже минимальных размеров), образованная в глубине тканей железы в результате травмы. , а за ним и абсцесс груди, развиваются, если бактерии проникают в мягкие ткани груди из внутренних органов, пораженных бактериальной инфекцией – агрессивной и не получающей адекватного лечения.
Абсцесс развивается чаще, если инфекция попала в грудную железу на фоне таких состояний, как:
- снижение общего иммунитета: после родов, вследствие переносимой вирусной инфекции или приема препаратов, которые угнетают иммунитет;
- переохлаждение мягких тканей грудной клетки;
- сильный стресс;
- обострение остеохондроза или острое заболевание позвоночника в грудном отделе, из-за чего молочная железа не получает достаточной нервной регуляции;
- опухоли груди и злокачественного течения;
- гормональные нарушения.
У мужчин абсцессы грудных желез возникают вследствие травмы, попадания в железу бактерий из инфицированных органов, а также нарушения гормонального баланса, из-за чего эстрогенов в организме мужчины становится больше, чем мужских гормонов.
Последняя ситуация может возникнуть по причине заболеваний надпочечников, яичек, гипофиза или гипоталамуса. Но она может быть обусловлена накоплением жировой ткани – источника эстрогенов – вследствие употребления большого количества спиртных напитков, приема препаратов типа «Ранитидин», «Фамотидин», «Каптоприл», питья анаболических стероидов без достаточной физической тренировки. Ложная гинекомастия, то есть увеличение груди у мужчины за счет жировой ткани, может возникнуть вследствие ожирения или сахарного диабета.
Заподозрить наличие у себя этого заболевания можно в случае, если женщина недавно родила и кормит ребенка, или у нее (или у мужчины) 3-5 суток назад произошла травма грудной железы. И на этом фоне возникли такие симптомы абсцесса молочной железы:
- повышенная чувствительность груди, которая постепенно сменяется сильной болью в железе;
- повышение температуры тела – со временем до все более высоких цифр;
- молочная железа увеличивается в объеме;
- ее больно ощупывать, при этом можно найти эпицентр болевых ощущений. Со временем кожа над ним становится более горячей, краснеет (это невозможно, если гнойная полость формируется в глубоких слоях органа);
- боль в грудной железе усиливается при ходьбе, прыжках, тряске в транспорте. Кормить ребенка невозможно из-за сильнейших болевых ощущений;
- в подмышечной области (обычно – с этой же стороны) можно прощупать увеличенные, болезненные и подвижные лимфоузлы;
- не всегда, но зачастую появляются выделения из соска, которые носят гнойный характер (желтоватые, сероватые или зеленоватые);
- с первого дня возникают симптомы интоксикации: утомляемость, слабость, исчезновение аппетита, тошнота, редко – рвота. Учащается сердцебиение, могут быть нарушения ритма.
Если силы иммунитета достаточны, и он сам частично справляется с бактериальной инфекцией, формируется вялотекущий воспалительный процесс – хронический абсцесс молочной железы. В этом случае симптомы патологии менее выражены: температура – до 38 градусов, боль постоянная, колющая или дергающая, но не мешающая спать, аппетит – сниженный, но выраженной тошноты и рвоты нет.
Если не произвести вскрытие абсцесса, который уже сформировался, давление гноя в полости все больше увеличивается, и он может прорваться внутрь железы или, если гнойник находится в задних отделах органа, в грудную полость. Чтобы этого не случилось, нужна своевременная диагностика заболевания.
Диагноз «Абсцесс молочной железы» ставит хирург или маммолог. Иногда специалисту для этого достаточно визуального осмотра и ощупывания молочной железы, но зачастую назначаются дополнительные исследования. Так, абсцесс хорошо виден на УЗИ, где определяется как гипоэхогенный очаг круглой формы, определяющийся на фоне отечной ткани.
Для того же, чтобы правильно подобрать антибиотики, применяется бактериологический посев отделяемого из соска, а иногда – посев материала, полученного при пункции гнойной полости.
Если вдруг при анализе патогенной микрофлоры не выявлено (что бывает, если посев провести уже после начала антибактериальной терапии или в случае, когда полость абсцесса не сообщается с млечными протоками), причина заболевания остается неизвестной. Диагноз в этой ситуации звучит как «Абсцесс неуточненной этиологии», а лечение патологии проводится антибиотиками широкого спектра.
Основное лечение абсцесса молочной железы – неотложное хирургическое вмешательство. Проводить его нужно в хирургическом стационаре, после госпитализации. Заключается операция в том, что под общей анестезией проводится вскрытие гнойной полости, очищение ее от содержимого, промывание антисептиками.
Хирурги делают разрез, идущий от соска к периферии железы, по ее радиусу. Они осматривают пораженную железу, отслеживают возможные сообщения для гноя. Далее нужно соединить естественные и патологические ходы в одну полость, разрушив перемычки между ними тупым инструментом. Тщательно прижигают и перевязывают все кровоточащие сосуды, чтобы избежать образования гематомы в послеоперационном периоде.
Заканчивается операция дренированием полости и накладыванием не тугих швов, которые не будут стягивать отечные ткани железы, тем самым усиливая воспаление. Женщину оставляют под наблюдением на 1-3 суток, в течение которых хирург осматривает железу, промывает очищенную от гноя полость антисептиками – во избежание рецидивирования инфекции.
Только когда отек спадет, а по дренажу перестанет выделяться любое содержимое, операционную рану ушивают «наглухо», и могут выписать пациентку домой. Перевязки нужно будет выполнять ежедневно, тогда уже через 3-4 недели наступит выздоровление. В течение этого периода нельзя греть грудь, выполнять физические нагрузки, кормить ребенка.
После того, как удаление абсцесса было выполнено, назначается антибактериальная терапия. Она включает антибиотики широкого спектра: Цефтазидим, Цефтриаксон, Гентамицин, Цефуроксим.
Абсцесс груди формируется не один день, но вскрывать его нужно, только когда он полностью «созрел». Тогда можно будет очистить ткани от гноя, который будет виден визуально. Если не вскрыть несформированный абсцесс груди (когда гноеродные микробы уже колонизировали жировую клетчатку железы, но еще не вызвали ее расплавления), а начать применение комплекса из рациональной антибактериальной и местной терапии, можно избежать операции.
Для местного лечения рекомендуется гепариновая мазь. Она разжижает кровь в месте нанесения, благодаря чему улучшится питание пораженного участка железы и очищение его от гноеродной флоры (обязательно – на фоне длительной антибактериальной терапии). Кроме того, мазь обладает противомикробной и противовоспалительной активностью, способствуя дополнительному воздействию на гноеродные микроорганизмы. Один минус: ее нельзя применять при беременности.
В период ожидания ребенка, в дополнение к антибактериальной терапии и хирургическому вмешательству может проводиться лечение народными средствами (его возможность согласовывается с лечащим хирургом).
Могут применяться такие рецепты:
- Компресс из лука. Существует 2 основных способа применения этого растения. В первом – натрите свежую сочную луковицу на мелкой терке, прикладывайте кашицу к больному месту, держа ее там по 5 часов и заменяя новой. Второй рецепт – это использование запеченной луковицы. Для этого лук запекают, растирают в кашицу, после чего смешивают с равным количеством тертого хозяйственного мыла. Такой компресс прикладывается на 3 часа, дважды в сутки.
- Медовая мазь. Ее готовят из равных частей меда, 70% спирта и мази Вишневского. Сразу после смешивания мазь готова к нанесению ее на кожу на 12 часов. После этого грудь моют и накладывают на болезненный участок новую порцию медовой мази.
- Компресс из сока алоэ. Возьмите один из нижних листьев растения, вымойте его с мылом, измельчите в кашицу. Ее нужно прикладывать к гнойнику, фиксируя марлевой повязкой. Менять компресс – каждые 12 часов.
После стихания острого воспаления (на стадии заживления), обязателен правильный массаж железы и курс физиопроцедур, которые ускорят регенерацию тканей.
Если вовремя, при появлении первых же симптомов, обратиться к врачу, а затем тщательно выполнять все его рекомендации, возможно полностью вылечить абсцесс и сохранить внешний вид и функциональность молочной железы.
Примерно 90% женщин знают, что такое абсцесс молочной железы; из них 23% женщин – уже перенесли это заболевание. Что оно собой представляет – в грудной железе образуются гнойники, которые поражают молочную железу. Заболевание считается по своей природе редким, поскольку в чистой форме проявляется лишь у 2% женщин. Остальные имеют приобретенную форму, которая развилась из другой болезни, например, мастит, мастопатия или инфекция.
Данная патология не страшна, как доброкачественная опухоль, однако тяжело подобрать лечение, которое способно быстро и легко избавить женщину от мучений. Протекает болезнь тяжело – сначала появляются такие симптомы, как воспаление соска из-за проникшей внутрь инфекции. Попадает она через отверстие в соске, поражает ткани железы и только потом охватывает молочные протоки. Поскольку болезнь протекает без особых осложнений, она быстро развивается, и может преобразоваться в более серьезное заболевание.
Основные симптомы и признаки абсцесса – микроб. Он проникает через имеющиеся в соске трещины – обычно это свойственно девушкам, которые недавно стали мамами. Поврежденный сосок, который редко проходит процедуру обработки, становится «мишенью» для развития микробных инфекций.
Обойтись мытьем с мылом невозможно, поскольку это запрещено делать в первые 2 недели после родов, чтобы не вызвать сухость кожи соска. К тому же ребенок может перестать брать грудь из-за сухости кожи.
Другие причины появления трещин могут быть связаны с банальным раздражением кожи соска при первых разах прикладывания к груди младенца. Неподготовленная кожа травмируется во время сосания, от чего появляются трещины, которые могут покрыться корками. Зачастую появляются ранки, которые кровоточат. Они и представляют собой «проход» к молочным протокам железы.
Также сюда относят и болезнь грязных рук, но путем косвенного попадания микроба через прикосновения к груди. Если женщина носит несвежую одежду, пользуется туалетной водой или духами, при этом касается груди – это может спровоцировать попадание микроба внутрь молочной железы.

Второстепенными причинами могут стать:
- развитие мастита или воспаления молочной железы;
- обструкция (отек) молочных протоков;
- наличие кисты в молочной железе;
- приобретенные инфекции ранее (до начала кормления).
Основными возбудителями данного заболевания считаются стафилококки и стрептококки. Реже ими становится стафилококки, соединенные с грамотрицательными видами бактерий (протеи и кишечные палочки).
Абсцесс молочной железы наступает с первыми признаками. Поэтому распознать болезнь очень легко:
Не путать повышенную температуру с той, которая проявляется при мастите. Мастит – это застой молока, и температура при данном заболевании проявляется на 4-5 сутки.
Если вовремя не принять меры (визит к врачу), может развиться патологическая форма. Ее симптомы характеризуются следующими признаками:
- появление гноя в области соска;
- отмирание (некроз) частей железы при интрамаммарной форме;
- прорыв гноя внутрь железы при ретромаммарной форме.
Если во втором случае гной вытекает наружу, то в последней – он остается внутри железы. Это чревато разрывом клетчатки между молочной фасцией и задней стенкой молочной железы. Гной частично выходит наружу. Пока гной не вытечет наружу, у женщины температура не спадет. При прорыве гнойника, температура спадает на 1-2 градуса до 37,5-38,0 градусов.

При повторном посещении врача назначают лабораторно-инструментальные исследования железы, биопсию гнойного участка кожи и анализ крови. Если результат анализа крови показывает высокий уровень содержания лейкоцитов, повышенное содержание СОЭ, то диагностируют застой и воспаление железы. Дополнительно сдают мочу на общий анализ, где выявляют протеинурию и лейкоцитурию. Далее проводится бактериологическое исследование выделений (если таковые имеются) из соска. При обнаружении патогенной микрофлоры, выявляют по симптоматике и анализам корень возбудителя.
Врач может провести пальпацию, даже если она очень болезненна для пациента. Это необходимо, чтобы выявить наличие круглого тела, флюктуирующего с жидким содержимым гнойника. В конце исследования проводят заключительную диагностику посредством УЗИ. Выявляют гипоэхогенный очаг круглой формы, который содержит микробную флору. При помощи УЗИ также наблюдают расположение гнойника, чтобы его можно было удалить. Дополнительно получают сведения о его расположении, локализации и размерах. Далее назначается лечение и, при необходимости, проводится пункция.
Лечение невозможно без хирургического (оперативного) вмешательства, так как при прорыве гнойника все содержимое попадет в чистые ткани.
Не стоит бояться операции, поскольку именно она поможет сохранить всю функцию молочной железы.

- цефалоспорины (цефазолин, цефалексин);
- фторхинолоны;
- аминогликозиды (амикацин, тобрамицин, канамицин, изепамицин).
Находясь в стационаре, женщина получает внутривенно дезинтоксикационные растворы, также назначают лечение иммуностимуляторами. Для обезболивания прописывают лекарства из группы анальгетиков (анальгин, темпалгин, парацетамол). Кормящая мать на время лечения должна полностью прекратить грудное вскармливание. После выздоровления женщина проходит физиотерапевтическое восстановление и лечебный массаж пораженной зоны.
источник