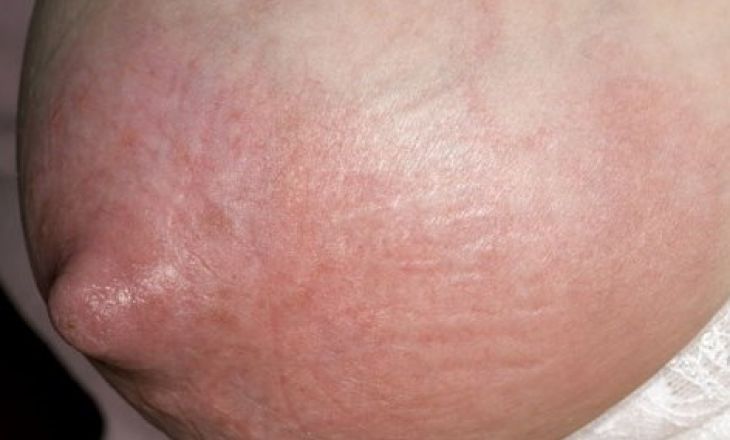
Мастит – скопление в протоке молочной железы инфицированного молока.
- острая боль в мягкой груди
- повышенная температура тела
- желтые выделения из соска
- покраснение кожи молочной железы
Если у Вас боль в молочной железе, покраснение и температура выше 37 гр. не проходит в течение суток, то необходимо проконсультироваться с врачом! УПЛОТНЕНИЯ на начальной стадии мастита НЕТ!
Врач сможет определить мастит это или лактостаз с помощью сцеживания. При мастите из одного из протоков, как правило, выделяется желтая густая масса. При раннем обращении и эффективном сцеживании мастит можно вылечить без назначения антибиотиков.
Современные методики лечения лактационного мастита.
Для того чтобы мастит не перешел в стадию абсцесса, необходимо получить своевременную профессиональную помощь. На начальной стадии зачастую достаточно одного – двух процедур эффективного сцеживания. Адекватное сцеживание позволяет опорожнить проток от инфицированного молока, что возможность выделяться чистому молоку. После сцеживания доктор решает вопрос о целесообразности приема антибиотиков совместимых с грудным вскармливанием.
Основной подход в лечении лактационного мастита – минимальное вмешательство и сохранение грудного вскармливания.
Когда надо обращаться к врачу?
— температура не спадает в течение суток
— нарастает покраснение на молочной железе
— остается уплотнение или отек
Опасно! Чего делать не стоит!
- Разогревающие компрессы – прогревание приводит к активному размножению бактерий и распространению гнойного процесса.
- Физиотерапия. При наличии инфекционного процесса в молочной железе физиотерапевтические процедуры противопаказаны!
- Давить на уплотнения молочной железы округлой формы – нарушение стенки абсцесса может привести к серьезным осложнениям.
- Подавлять лактацию препаратами достинекс, бромокриптин. Подавление лактации не влияет на воспалительный процесс.
Если в молочной железе определяется уплотнение, которое не уходит в течение суток- двое, необходимо обратиться к врачу. В первую очередь Вам предложат ультразвуковое исследование молочных желез для определения природы уплотнения и при необходимости выполнят пункцию – прокол тонкой иглой.
- округлое образование или уплотнение в молочной железе
- отсутствие температуры
Абсцесс – это последняя стадия мастита, при котором формируется гнойная полость, стенками которого, как правило, являются стенки протока. Он может представлять собой как болезненное уплотнение с отеком окружающей ткани и покраснением, так и ограниченной сферой без признаков воспаления. Важно отметить, что при гнойном мастите, когда абсцесс уже сформировался, чаще всего температура бывает в пределах нормы!
Для подтверждения диагноза необходимо выполнить ультразвуковую диагностику и пункцию образования.
При обнаружении ограниченного образования в молочной железе не следует сцеживать и давить на сформировавшуюся полость, т.к. выход в проток закрыт. По этой же причине кормление грудью не прекращается.
- УЗИ молочных желез
- Пункция образования
- Антибактериальная терапия
- Продолжать кормить
- Холод
Лечение абсцесса
Что касается лечения абсцесса, то в настоящее время калечащие операции уходят в прошлое. Современные методики лечения гнойного мастита подразумевают щадящее ведение больных без госпитализации в стационары. Для лечения абсцесса достаточно нескольких приемов в клинике.
ВОЗ предлагает два варианта удаления гноя из абсцесса.
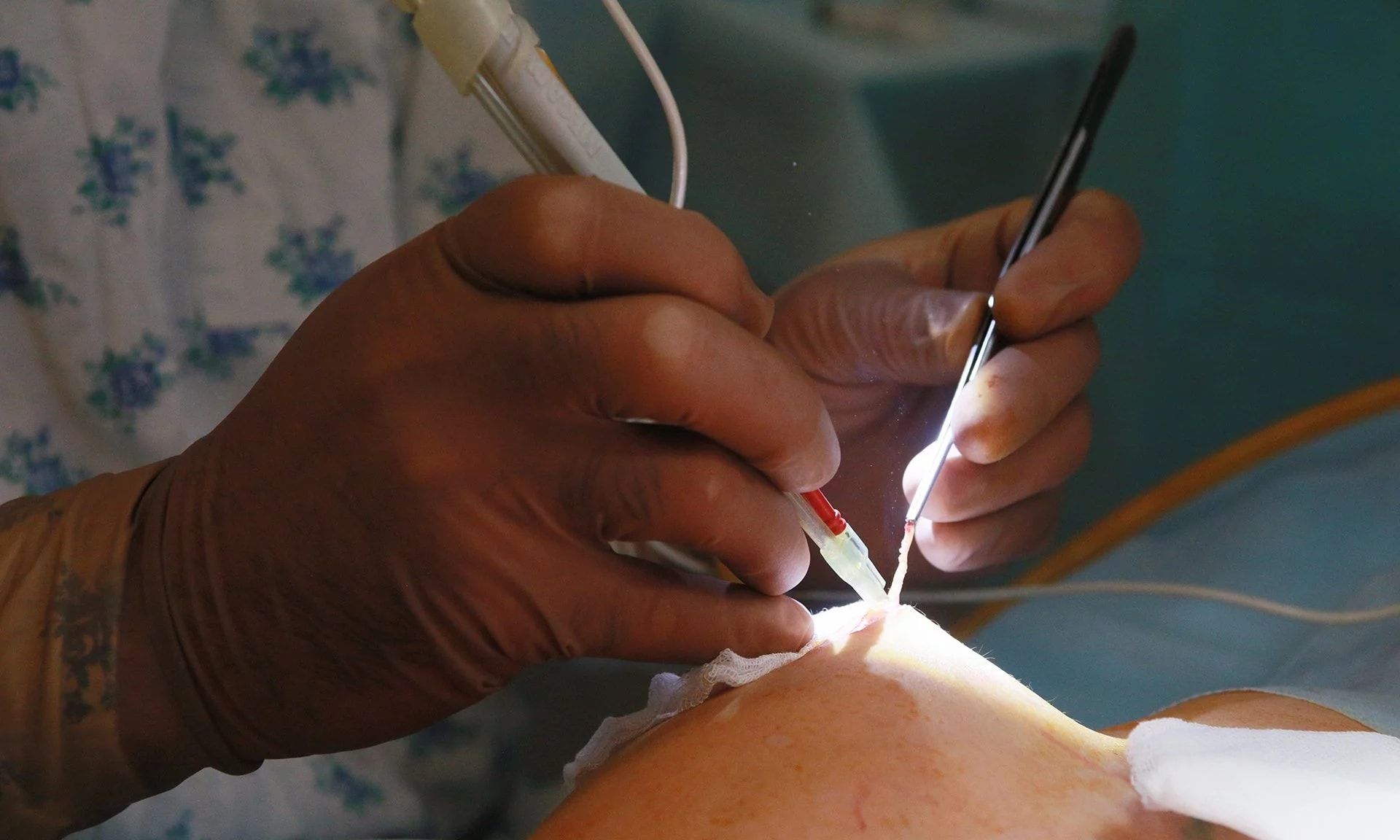
1. Аспирация – способ удаление гноя из абсцессов небольших размеров с помощью иглы. Под контролем УЗИ в полость вводится игла и активной аспирацией удаляется гнойная масса. После 2-3 процедур пунктирования с промыванием хлоргексидином или р-ром цефазолина полость уходит бесследно.
2. Дренирование – вскрытие абсцесса с помощью небольшого разреза.
В 5-8% случаев, когда из абсцесса не получается полностью удалить гной с помощью иглы, в амбулаторных условиях под местной анестезией делается разрез около 1 см. Полость промывается хлоргексидином, в нее вводится левомеколь и резиновый дренаж. После прекращения выделений через 3-5 дней дренаж удаляется и на его месте остается незаметный рубец.
Преимущества щадящих методов лечения абсцесса:
1. Отсутствие уродующих рубцов на молочной железе.
Эстетические преимущества здесь неоспоримы. Некоторые хирурги считают необходимым удалить плотный инфильтрат вокруг гнойной полости, как нежизнеспособные ткани, иссекая порой до ¼ груди. Эти плотные ткани действительно могут оставаться после излечения мастита до 2-х недель. В этой ситуации помогает лимфодренажный массаж и физиотерапия лазером.
2. Сохранение грудного вскармливания.
99% пациенток продолжают кормить в процессе лечения.
А в хирургических отделениях, напротив, обычно рекомендуют прекращение лактации с помощью лекарств.
Не стоит забывать, что женщина, которая перенесла операцию на молочной железе, попадает в группу риска по раку молочной железы. Аккуратный разрез практически не затрагивает ткани молочных желез, не говоря уже о пункции.
Для лечения пункциями нет необходимости в госпитализации. Как вы знаете, кормящих мам госпитализируют в отделения гнойной хирургии, где, как правило, лежат асоциальные личности.
Другой отрицательной стороной госпитализации является отлучение малыша от груди. Перевод ребенка на бутылку часто приводит к отказу ребенка от груди. Ребенка, привыкшего к пустышке и бутылке, зачастую сложно правильно приложить к груди.
источник
Абсцесс молочной железы – ограниченный воспалительный очаг в толще мягких тканей грудной железы, представляющий собой инкапсулированную гнойную полость. Заболевание развивается и протекает остро, со значительным повышением температуры и явлениями интоксикации, интенсивной болью, покраснением и отеком груди, гнойным отделяемым из соска. В диагностике важны данные анамнеза и жалобы, объективный осмотр и дополнительные методы исследования (УЗИ молочной железы, рентгенография, бактериологический посев отделяемого из груди). Лечение абсцесса грудной железы только хирургическое (вскрытие гнойника) с параллельным назначением антибиотиков.
Абсцесс молочной железы – это всегда вторичная патология, являющаяся осложнением ранее возникшей болезни грудной железы (гематомы, мастита и других гнойно-воспалительных процессов). Заболевание чаще встречается у женщин, в 2% случаев развивается у кормящих матерей, но также может поражать мужчин, подростков и новорожденных. Абсцесс груди, ассоциированный с лактацией, возникает на протяжении первых шести недель после родов. У новорожденных гнойные образования молочных желез развиваются в возрасте 1-1,5 месяцев. Гнойник, как правило, формируется с одной стороны, двусторонние абсцессы диагностируются крайне редко, обычно у младенцев.
Заболевание обусловлено проникновением в ткань молочной железы патогенных бактерий (стафилококки, стрептококки, протей, кишечная палочка или их ассоциации). Расплавление ткани железы с формированием осумкованного гнойника происходит вследствие следующих заболеваний:
- Мастит. Возникает в результате застоя молока в груди. Воспаление молочной железы приводит к активному размножению бактерий в ее тканях, что в 6–11% заканчивается абсцедированием.
- Травма груди. Ушиб молочной железы нередко сопровождается формированием гематомы. При отсутствии лечения гематома нагнаивается и инкапсулируется.
- Галактофорит. Это воспаление млечных протоков, наиболее частой причиной которого является травма молочной железы. Заболевание относится к нелактационным маститам.
- Киста или доброкачественная опухоль. Новообразования сдавливают молочные протоки, вызывая их закупорку. В результате присоединения вторичной инфекции происходит формирование осумкованного гнойного образования.
- Гормональный сбой. Гормональные расстройства провоцируют застой лимфы и крови в молочных железах, что активизирует размножение патогенной микрофлоры. Дисбаланс гормонов наблюдается при мастопатиях, в период новорожденности и при различных эндокринных патологиях.
- Гнойно-воспалительные заболевания. Причиной абсцесса груди могут быть следующие заболевания: фурункулез, подмышечный лимфаденит, пиодермия, карбункул. Патогенные микробы гематогенным путем проникают в ткани грудных желез, вызывают в них воспалительный процесс с последующим формированием абсцесса.
Существует ряд предрасполагающих факторов, наличие которых повышает риск развития заболевания. К ним относятся ослабление иммунитета, лактостаз, трещины сосков молочной железы, курение, эндокринные заболевания. Проведение инвазивных медицинских манипуляции (дуктография, малые оперативные вмешательства на груди), пирсинга соска с несоблюдением условий асептики может поспособствовать проникновению инфекции.
Входными воротами для инфекции чаще служит сосок или его поврежденная ареола. В некоторых случаях инфекционные агенты попадают в молочную железу с током крови из других гнойных образований. Бактерии по молочным протокам распространяются в тканях железы, начинают активно размножаться, выделяя токсины и продукты распада, что приводит к развитию интоксикационного синдрома. Воспалительный отек, возникающий в стенках молочных ходов, является результатом иммунного ответа на действие антигенов бактерий и вызывает расстройство микроциркуляции. Проницаемость сосудистой стенки увеличивается, межклеточная жидкость выходит в просвет молочных протоков, возникает их закупорка. Лактостаз усугубляет воспалительный процесс в молочных ходах, который распространяется и на окружающие ткани. В дальнейшем происходит расплавление воспаленных тканей, отграничение их от здоровых плотной капсулой и формирование полости, содержащей гной.
В маммологии используют общепринятую классификацию абсцессов груди. Систематизация гнойных образований молочной железы проводится по их локализации, количеству гнойников, поражению одной или обеих желез. В зависимости от расположения выделяют:
- Подкожный абсцесс. Находится поверхностно, легко диагностируется ввиду просвечивания гноя.
- Субареолярный абсцесс. Располагается под соском и его ареолой. Чаще встречается у лактирующих женщин.
- Интрамаммарный абсцесс. Располагается в толще железистой ткани груди.
- Ретромаммарный абсцесс. Находится между ретромаммарной жировой клетчаткой и грудными мышцами. Самая опасная форма заболевания, представляющая высокий риск гнойного расплавления мышц и прорыва абсцесса в грудную полость.
В зависимости от вовлечения в патологический процесс одной или обеих молочных желез различают односторонний и двусторонний абсцессы. По количеству гнойников в одной железе абсцессы подразделяются на одиночные и множественные.
Заболевание начинается остро, с подъема температуры до 38–39°С. В случае предшествующей травмы груди признаки сформировавшегося гнойного образования появляются на 3–5 сутки. Больных беспокоит резкая, пульсирующая боль в молочной железе, покраснение кожи над гнойным очагом, его болезненность при пальпации. Боль в железе усиливается при тряске в автомобиле, ходьбе и прыжках. При ощупывании железы можно точно выявить эпицентр боли. Молочная железа отекает, из соска возможно появление гнойного отделяемого, нередко с кровяными сгустками. Подмышечные лимфоузлы со стороны поражения увеличены в размерах и болезненны при пальпации. К местным симптомам добавляются общие признаки интоксикации: тошнота и рвота, слабость, адинамия, отсутствие аппетита, учащение сердцебиения.
Ведущие симптомы зависят от локализации абсцесса. При субареолярном расположении гнойного образования имеют место увеличение соска и его ареолы за счет отека. Под околососковой зоной пальпируется плотное и болезненное образование. При расположении интраммамарного абсцесса на незначительной глубине в месте его локализации имеется плотный и гиперемированный участок. В случае глубокого залегания гнойника внешние изменения молочной железы отсутствуют. Если сформировался ретромаммарный абсцесс, то железа приподнимается и приобретает вид полусферы, направленной вперед и вверх.
Отсутствие своевременного лечения приводит к прорыву абсцесса и развитию осложнений. При поверхностном расположении гнойного образования высока вероятность формирования свища. Также возможно развитие флегмоны молочной железы, прорыв гнойника в млечные ходы с последующим выделением молока с примесью гноя и кровяных сгустков. Длительно существующее гнойное воспаление в млечных протоках разрушает их стенки и вызывает метаплазию (перерождение) эпителиальных клеток, что чревато формированием злокачественных процессов. Самым опасным осложнением абсцесса груди является развитие сепсиса, при котором бактерии с током крови разносятся по всему организму, что приводит к образованию новых множественных гнойных очагов в разных органах и тканях.
Диагностикой абсцесса груди занимается маммолог или хирург. Врач выясняет анамнез, уточняет связь заболевания с лактацией, снижением иммунитета или травмой, проводит осмотр молочной железы и выявляет характерные признаки гнойного образования: гиперемия кожи, болезненность и флюктуация определенного участка железы, увеличенные подмышечные лимфоузлы. Также в диагностике абсцессов груди применяются лабораторные и инструментальные методы исследования:
- Клинические анализы. В периферической крови выявляется лейкоцитоз со сдвигом влево, ускорение СОЭ (признаки воспаления), в моче возможны протеинурия и лейкоцитурия.
- Бактериологический посев секрета груди. Исследуется отделяемое из соска или содержимое абсцесса, полученное с помощью пункции, определяется возбудитель и его чувствительность к антибиотикам.
- УЗИ молочной железы. Уточняется локализация, размеры, глубина нахождения и количества гнойников, их сообщение с молочными протоками и друг с другом.
- Маммография. Помогает определить форму и размеры гнойного образования, его примерную локализацию и провести дифференциальную диагностику с невоспалительными болезнями груди.
- КТ молочной железы. Незаменима при неудовлетворительных результатах маммографии и УЗИ, при наличии ретромаммарного абсцесса и при проведении дифференциальной диагностики гнойного образования с другими патологиями молочной железы.
Дифференциальную диагностику абсцесса груди проводят с флегмоной, гематомой, фиброаденомой, карциномой молочной железы, с жировым некрозом и рядом других заболеваний. С этой целью выполняется цитограмма отделяемого из соска, пункция образования и анализ пунктата, биопсия подозрительного участка с последующим гистологическим исследованием.
В основе лечения сформировавшегося гнойника лежит экстренное хирургическое вмешательство – вскрытие абсцесса и его дренирование. Разрезы производятся от центра (ареолы соска) к периферии (основанию железы). В некоторых ситуациях целесообразней производить разрез в складке под молочной железой. Рану осматривают, вскрывают все обнаруженные гнойники и соединяют их в одну полость, гной удаляют и промывают рану раствором антисептика. Затем устанавливают дренаж и рану частично ушивают. Дренаж оставляют в ране на 3 – 4 дня, до прекращения отделяемого, после чего рану ушивают наглухо. Возможна пункционная аспирация гноя из абсцесса и введение в его полость раствора антибиотика. Подобное вмешательство малотравматично и не оставляет рубца после заживления, но недостаточно эффективно. Пункция выполняется только при наличии небольшого единичного абсцесса.
Параллельно с хирургическим вмешательством назначаются антибиотики соответственно чувствительности выделенных возбудителей (пенициллины, цефалоспорины, фторхинолоны), с целью дезинтоксикации проводится инфузионная терапия. Также показан прием НПВС, которые устраняют болевой синдром, снижают температуру и уменьшают признаки воспаления. С целью стимуляции иммунитета рекомендован прием иммуномодуляторов.
При своевременном обращении к врачу и проведении адекватного лечения прогноз благоприятный. Функция молочной железы восстанавливается полностью, последствия, кроме рубца, отсутствуют. Профилактика абсцесса груди в период лактации заключается в соблюдении правил грудного вскармливания: полноценное сцеживание молочных желез, прием воздушных ванн для груди, обмывание желез до и после кормления, предупреждение и своевременнее лечение трещин сосков, ежедневная смена бюстгальтера. К мерам общей профилактики относятся здоровое питание, соблюдение режима дня и отдыха, выявление и коррекция эндокринных нарушений, отказ от вредных привычек и пирсинга соска, укрепление иммунитета.
источник
Абсцесс молочных желез – это воспаление участка мягкой ткани молочной железы, который наполняется гноем. Один из разновидностей осложнения после первичных заболеваний груди, таких как: мастит, гематома, кисты или прочих гнойно-воспалительных проблем. Заболевание протекает остро, с повышением температуры, и при несвоевременном лечении может привести к критическому состоянию организма.
По международной классификации болезней, или МКБ 10, ему присвоен код O91.1 «Абсцесс молочной железы, связанный с деторождением» и N60-N64» Болезни молочной железы».
Основной группой, страдающей абсцессом, являются женщины, иногда кормящие матери, особенно когда они впервые после родов начинают кормить грудью. Так же подвержены новорожденные, взрослые мужчины и подростки, хотя у последних двух групп это редкое явление.
По классификации абсцесс маммологи делят на следующие разновидности:
- Подкожный абсцесс , определяется проще остальных, так как расположен неглубоко под кожей и виден по гнойным скоплениям. Очаг определяется на ощупь.
- Субареолярный абсцесс находится в районе сосков, встречается у кормящих женщин.
- Интрамаммарный абсцесс находится в глубине желез груди.
- Ретромаммарный абсцесс расположен между жировой клетчаткой и грудными мышцами. Считается опасным видом, так как грозит выходом гноя в грудную полость.
По заражению абсцесс делится на односторонний (встречается чаще), и двухсторонний, когда поражены обе молочные или грудные железы.
По количеству гнойников абсцессы делятся на одиночные и множественные.
Главной причиной абсцесса является инфекция, которая попадает в молочную или грудную железу через трещины на сосках у кормящих матерей, либо при повреждении ткани. Возбудителями абсцесса являются стафилококковая и стрептококковая инфекции. В связи с ослабленным иммунитетом они поражают уязвимые участки. Также встречается появление абсцесса из-за переохлаждения или гормонального нарушения. Воспаление волосяного корня тоже является причиной абсцесса, образуя нарыв. Провоцировать абсцесс могут наличие пирсинга, курение, отказ от кормления грудью и как результат застой молока, ослабленный иммунитет.
Абсцесс грудной железы образуется также наряду с такими болезнями, как:
- галактофорит, или воспаление молочных протоков
- лактостаз, или застой молока в молочных железах
- мастит, или воспаление паренхимы молочных желез
- новообразования в молочных железах.
При травмировании грудной клетки в основном страдают молочные железы. Внутри тканей сосуды лопаются, образовывая гематомы, которые при наличии инфекции в организме, начинают гноиться. При абсцедировании гнойные образования проникают в ткани и вызывают воспаления.
Симптомами абсцесса являются:
- боли в молочной или грудной железе, не снимаемые даже болеутоляющими средствами, носящие распирающий и давящий характер
- поднятие температуры до 38 градусов и озноб
- образование плотности вокруг воспаления
- отеки и покраснения кожных покровов в районе абсцесса
- у кормящих женщин изменение свойств молока: запах, консистенция, цвет
Если абсцесс образовался из-за повреждения молочной железы, тогда его признаки активизируются через три дня и более. Больных также беспокоит боль, особенно усиливающаяся при тряске, ходьбе. При пальпации на ощупь определяется точный очаг заболевания. Возможно вытекания гноя из соска, местами с кровяными выделениями. Лимфоузлы в подмышках на стороне воспаления увеличиваются и приносят болевые ощущения. Воспаление может провоцировать тошноту, рвоту, учащенное сердцебиение и слабость.
Некоторые симптомы появляются в зависимости от вида болезни.
Если при подкожном воспалении образуется уплотнение и покраснение, то при ретромаммарном абсцессе внешних признаков на молочной железе не наблюдается, так как гнойное воспаление находится глубоко в тканях.
Воспаленная молочная железа приподнимается немного вверх. По симптоматике выявляется полная картина абсцесса.
Для лечения и устранения абсцесса необходимо незамедлительно обратиться к врачу. Это заболевание могут наблюдать маммолог, гинеколог или хирург. Сначала проводится внешний осмотр больного места и прощупывание его пальцами. Для диагностики врачу могут потребоваться следующие процедуры:
- Рентген молочной железы (маммография). Помогает определить форму и размеры очага воспаления. На снимке абсцесс имеет вид кольца со светлой серединой. Плюсом является хорошее качество изображения, благодаря чему видны гнойные образования маленьких размеров. А минус рентгена в том, что он не передает полную картину состояния воспаления на фото.
- УЗИ или сонография молочной железы. Делается для изучения гнойников, их количества, размеров и области их нахождения. Показывает стадию воспаления, и есть ли у него капсула. На сонографическом снимке очаг похож на пятно темного цвета, которое в зависимости от стадии абсцесса имеет размытые или четкие границы. Под пятном расположена дорожка, которая говорит о присутствии гнойной жидкости. Минусом УЗИ является слабое разрешение снимка, которое не позволяет наблюдать небольшие гнойники.
- Компьютерная томография. Назначается, если результат не достаточно ясен. Либо выявляет ретромаммарный абсцесс, не определяемый другими видами обследований. Это идеальный способ исследования любых образований в груди, так как предоставляет очень подробную информацию о воспалении. При УЗИ ультразвук не может проникнуть глубоко в толщу ткани, рентген не показывает полное пространство, оно не помещается на снимке. Минусы исследования в том, что оно дорогостоящее и имеет высокий уровень облучения. Томография назначается в экстренных случаях.
- Пункционная биопсия – сбор биоптата (тканей груди, гноя) с помощью длинной иглы и его изучение с помощью микроскопа.
В лабораторных условиях проводят общий анализ крови и бактериологические исследования. По крови определяется количество лейкоцитов, а по гнойным выделениям определяется возбудитель инфекции.
Дифференциальная диагностика данного заболевания проводится при гематомах, фиброаденомах, флегмоной или карциномой молочной железы. В нее входят такие процедуры, как цитограмма выделений из соска, пункция воспалительного очага и биопсия ткани, которая передается на гистологию. Видео проведения исследований при абсцессе можно найти в интернете.
Рассмотрим возможные направления лечения.
Для лечения абсцесса грудной железы требуется хирургическое вмешательство. Во время операции хирурги вскрывают воспаленный участок и проводят дренирование, то есть выводят гной из очага. Перед вскрытием делается несколько разрезов от соска к основанию груди, все гнойные скопления соединяются и высасываются, затем рана обрабатывается антисептическим раствором. Устанавливается дренаж в виде трубки для высасывания остатков гнойной массы. После установки дренажа разрез ушивается не полностью. В течение трех дней дренаж остается в полости. После прекращения выделений железа зашивается окончательно.
В случае одного воспалительного очага возможна пункционная аспирация, то есть высасывание гнойной жидкости с помощью шприца и введение в освободившееся пространство антибиотика. Процедура дает меньшую эффективность, но не оставляет рубцов. Во время процесса заживления проводятся регулярные перевязки и промывание области раны антисептическими препаратами.
Совместно с хирургическими процедурами врач может назначить лечение антибактериальными препаратами. В зависимости от вида возбудителя инфекции антибиотикотерапия может включать в себя пенициллины, фторхинолоны, цефалоспорины. Иногда врач может назначить компресс с димексидом.
Если произошла интоксикация организма и гнойные поражения были достаточно объемными, может использоваться инфузионная терапия. Она используется для выведения из организма токсических веществ.
Нестероидные противовоспалительные препараты применяют в хирургии для облегчения болевых ощущений, снижения воспаления и нормализации температуры. Для этого через капельницу вводятся глюкоза, белок, солевой раствор, электролиты, сыворотка крови.
После длительного медикаментозного лечения необходимо начать прием иммуномодулирующих препаратов. При грудном вскармливании обязательно прекратить кормление воспаленной грудью во время лечения и периода восстановления. После снятия воспалительного процесса показаны массажи и физиопроцедуры.
На самом начальном проявлении абсцесса, когда бактерии еще не расплавили ткань грудной железы, есть возможность избежания оперативного вмешательства. Для этого используют гепариновую мазь. Она снимает воспаление и выполняет антибактериальную функцию. Также помогает разжижать кровь в месте воспаления, чтобы не образовывались сгустки. Совместно с мазью проводится также лечение антибиотиками. Гепариновой мазью нельзя пользоваться во время беременности.
На начальной стадии абсцесса можно воспользоваться в домашних условиях народными средствами:
- Компрессы из лука. Существуют два способа лечения луком. В первом случае свежая луковица натирается на терке для образования кашицы, ее перекладывают на марлю, затем наносят на больную грудь и оставляют на 5 часов. Через время компресс меняется. Для второго способа необходимо запечь луковицу и смешать с хозяйственным мылом, натертым на терке. Также нанести на марлю и приложить к груди на три часа, дважды в день процедура повторяется.
- Мазь из меда. Приготовить смесь из меда, мази Вишневского и 70% этанолового спирта в равных частях. Такой компресс наносится на больное место на 12 часов.
- Компрессы из алое. Нижний лист алоэ измельчить до состояния кашицы, с помощью марлевой повязки наложить на молочную железу на 12 часов.
Для предупреждения и профилактики абсцесса молочной железы необходимо хорошо и правильно питаться, отказаться от курения, не делать пирсинг сосков, своевременно выявлять эндокринные нарушения, укреплять иммунитет, вести здоровый образ жизни.
Для кормящих женщин профилактика абсцесса заключается в полном и своевременном сцеживании молока, постоянной гигиене молочных желез.
Перед кормлением обязательно мыть руки, принимать воздушные ванны груди, беречься от переохлаждения. При образовании трещин сосков необходимо вовремя их лечить и регулярно менять нательное белье.
Для лечения трещин можно использовать масла с ранозаживляющими свойствами (облепиховое, персиковое), мази Пурелан, Бепантен, Ретинол, Декспантенол, витамин А в растворе. Если своевременно обратиться за медицинской помощью и пройти полный курс лечения, то заживление раны пройдет быстро и молочные железы восстановят свои функции.
источник
Абсцесс молочной железы — это болезнь, при которой в груди скапливается гной. Патология является первичной или возникает на фоне мастита, кисты, опухоли. Гнойный процесс связан с попаданием микробов в ткани молочной железы. Инфицирование происходит, если на сосках имеются трещины. У некоторых женщин абсцесс связан с лактацией. Гнойник формируется из-за того что грудное молоко застаивается в млечных протоках. Во избежание болезни необходимо сцеживать его.
Абсцесс часто связан с повреждением поверхности сосков. В этом случае инфекция быстро проникает в молочные железы. Если пациентка дотрагивается до груди немытыми руками, она рискует занести инфекцию.
Другие возможные причины.
- Обструктивные процессы в млечных протоках. Патологические реакции приводят к образованию кист, присоединение инфекции ведет к абсцессу.
- Мастит и другие болезни, сопровождающиеся воспалением.
- Абсцесс грудной железы связан с воздействием стафилококков, стрептококков или кишечной палочки.
Частой причиной абсцесса является мастит. При такой болезни воспаляются ткани грудной железы, кожа становится покрасневшей, слегка твердеет. Патология диагностируется у молодых женщин, в редко она настигает пожилых. Причиной мастита может быть гормональный сбой. Болезнь также возникает в период лактации. Редко мастит настигает мужчин. В этом случае патология также связана с гормональным сбоем.
Болезнь проявляется слабостью, лихорадкой, повышением температуры тела. Молочная железа начинает болеть при дотрагивании, из-за этого лактация становится невозможной. Заболевание появляется отеком и покраснением кожи. Через несколько дней после заражения на груди образуется гнойник.
Различают две формы патологии.
- Поверхностная. В этом случае гнойник формируется в подкожной клетчатке, расположенной в области соска.
- Интрамаммарная. Фактор к такой болезни — застойный мастит. Патология характеризуется образованием областей некроза.
Бывает что гнойник прорывает самостоятельно. Вне зависимости от формы абсцесс сопровождается высокой температурой. Лихорадка исчезает после самопроизвольного вскрытия гнойника.
Врач подтверждает абсцесс на основании жалоб пациентки и результатов инструментального обследования. Важна дифференциальная диагностика. Она позволяет отличить гнойник от злокачественных и доброкачественных образований. Для подтверждения абсцесса требуется провести лабораторное исследование. Пациентке назначается биопсия гнойника. Анализ крови позволяет выявить степень воспалительного процесса и уровень лейкоцитов.
Гнойник представляет собой округлую опухоль, наполненную жидким содержимым. При абсцессе молочная железа увеличена. Пациентка ощущает боль при пальпации. Для подтверждения диагноза требуется УЗИ . Процедура помогает определить, где именно находится гнойник и каков его размер. Контрольная пункция позволяет взять содержимое абсцесса для определения типа микроорганизма, который его вызвал. Патология требует хирургического лечения. Вскрытие абсцесса молочной железы не занимает много времени.
Врач проводит операцию после подтверждения диагноза. Пациентка сдает анализы не только до, но и после хирургического вмешательства. Перед тем как вскрыть гнойник, хирург выполняет обезболивание. Анестетик вводят внутривенно.
Ход операции.
- Вначале делается разрез.
- Врач нарушает целостность перегородок, в которых располагается гнойник.
- Происходит дренирование.
- Полость, которая образовалась от абсцесса, промывают специализированными растворами и вводят тампон. Послеоперационные швы не требуются.
Хирургическая процедура может повлечь за собой осложнения, но они появляются крайне редко.
Возможные последствия:
- гематома;
- кровь;
- лактостаз.
Чтобы избежать осложнений, необходимо соблюдать предписания доктора. Если послеоперационный период сопровождается болью, с разрешения доктора следует принимать анальгетики или использовать грелку. Ежедневно нужно менять белье. Рекомендуется отказаться от лактации и физических нагрузок.
Благодаря хирургической процедуре, сохраняется функциональность органа. Если абсцесс является вторичной болезнью (возник не фоне кисты или мастита) врач назначает консервативное лечение этих патологий. Оно обеспечивает профилактику абсцесса. Выписываются антибиотики, специальные растворы, иммуностимуляторы.
Абсцесс груди сопровождается болью. Чтобы устранить этот симптом, доктор рекомендует принимать анальгетики. Самые популярный препарат — Анальгин. Абсцесс молочной железы часто возникает на фоне грудного вскармливания. В период лечения лактация должна быть прекращена. Чтобы улучшить функции железы, необходимо проводить массаж. Полезны физиопроцедуры.
Цель консервативной терапии — улучшить самочувствие пациентки и комплексно восстановить организм после операции. Доктор выписывает аминогликозиды и цефалоспорины.
Препарат назначают при болезнях, вызванных инфекцией, а также патологиях, сопровождающихся воспалительным процессом. Врач может рекомендовать Исепамицин, если у пациентки диагностирован хронический абсцесс молочной железы. Дозы подбираются индивидуально, при этом учитываются: степень тяжести клинической картины, масса тела, состояние почек. Курс терапии длится от 6 до 15 дней.
Врачи стараются не назначать Исопамицин в период беременности, но если возникает крайняя необходимость, препарат может быть выписан. Если лекарственное средство назначается кормящей женщине, ей нужно принять решение прекратить лактацию, так как активные вещества, содержащиеся в лекарстве, попадают в организм ребенка. Медикамент может давать побочные эффекты: слабость, тошноту, нарушение слуховых способностей, изменение состава крови, шум в ушах. В редких случаях у пациенток наблюдается лихорадка. Лекарство не назначают женщинам, у которых гиперчувствительность к изе-памицину и другим средствам-аминогликозидам.
Данный аминогликозид является полусинтетическим антибиотиком. Препарат не подавляет активность анаэробных микроорганизмов. Амикацин назначают при патологиях, которые сопровождаются инфекционными процессами, а также болезнях дыхательных путей. Показанием к приему может быть сепсис, заболевания центральной нервной системы, патологии, затрагивающие мочевыделительную систему.
Дозировки индивидуальны. Если у пациентки болезни, сопровождающиеся нарушением функций почек, врач назначает сниженную дозу лекарства. Амикацин может давать побочные симптомы: слабость, недомогание, нарушение функций ЦНС (головная боль и онемение в конечностей), расстройства со стороны органов дыхания, снижение слуха. Если пациентка превысила дозировку, на коже может появиться сыпь, отечность. Редким и тяжелым осложнением является отек Квинке.
Лекарство выпускается в виде порошка, оно хорошо растворяется в воде. Канамицин назначают в послеоперационный период абсцесса. Медикамент противопоказан беременным и кормящим женщинам. Если препарат был выписан для лечения абсцесса, необходимо прекратить грудное вскармливание, поскольку его активные компоненты влияют на ЖКТ ребенка. Если у пациентки имеется выраженная реакция на аминогликозиды, данное лекарство принимать запрещено. Другие противопоказания: почечная недостаточность, тяжелые патологии кишечника.
Канамицин может давать побочные симптомы. У некоторых пациенток наблюдались судороги, эпилептические приступы, нарушение дыхания, расстройства ЦНС (головная боль). Возможный, но достаточно редкий побочный эффект — нарушение слуха. Если пациентка превышает дозу канамицина, возникает интоксикация, сопровождающаяся рвотой.
Лекарство предназначено для внутривенного или внутримышечного введения. Оно имеет в составе натрий хлорид и воду для инъекций. Активные компоненты Цефазолина быстро проникают в синовиальную оболочку. Лекарство назначают при инфекционных патологиях, среди которых пневмония. Показанием к применению является болезнь мочевыводящих протоков (такое расстройство часто сопровождается инфекционным процессом). Цефазолин позволяет преодолеть инфекцию мягких тканей.
Во избежание побочных эффектов необходимо следовать инструкции и не превышать дозировку, назначенную врачом. Раствор Цефазолина не смешивают в лекарствами-антибиотиками. Длительность лечения зависит от того, насколько тяжело протекает болезнь. Цефазолин может давать побочные симптомы, среди которых аллергия (воспаление кожи), нарушение функций печени, изменение состава крови. Передозировка ведет к интоксикации и расстройствам со стороны ЖКТ. В данном случае часто возникает рвота. Лекарство противопоказано пациенткам, у которых ярко выражена реакция на цефалоспорины. Препарат запрещен в период беременности, также его не назначают грудным детям.
Препарат оказывает обезболивающее воздействие и назначается, если патология сопровождается дискомфортом в молочной железе. Помимо основного свойства (анальгезирующего), лекарство снимает воспаление и жар. Анальгин быстро растворяется, действует через 15 минут после приема внутрь. При правильном употреблении лекарство не влияет на функции ЖКТ. Показанием к применению является боль разного происхождения.
Препарат может вызывать побочные реакции, в связи с этим не рекомендуется принимать его долгое время, тем более без предписания врача. Возможны нарушения со стороны кроветворения. Редким, тяжелым побочным симптомом является анафилактический шок. Лекарство не назначают при спазмах бронхов. Противопоказанием к приему является нарушение кроветворения. Востребована таблетированная форма анальгина. Активные компоненты этого лекарства могут быть включены в состав других анальгезирующих препаратов.
Чтобы избежать болезней молочной железы, нужно соблюдать элементарные профилактические меры:
- личную гигиену;
- сцеживание остатков молока;
- применение теплой воды для обмывания груди;
- гигиеническую смену бюстгальтера;
- правильное кормление грудного ребенка;
- профилактику простудно-вирусных заболеваний;
- своевременное лечение мастита и других патологий, сопровождающихся воспалением желез;
- рациональное питание;
- укрепление иммунитета.
Важно своевременно лечить заболевание, которое стало первопричиной гнойника.
Если пациентка своевременно обращается к врачу, патология дает благоприятный исход. Профессиональная терапия помогает сохранить функциональность железы и избежать серьезных осложнений. Женщина не должна заниматься самолечением, так как оно может привести к тяжелым последствиям. В период заболевания трудоспособность пациентки снижена. Если терапия начата не вовремя, врач вынужден удалять грудь или ее часть.
Тяжелые осложнения патологии:
- рубцы;
- интенсивное поражение тканей;
- свищи, сопровождающиеся гнойными выделениями.
Чтобы не допустить таких последствий, нужно вовремя обращаться к маммологу или гинекологу. Если при надавливании на грудь пациентка обнаружила уплотнения, она должна записаться на прием к лечащему доктору.
источник
Абсцесс молочной железы – ограниченный воспалительный очаг в толще мягких тканей грудной железы, представляющий собой инкапсулированную гнойную полость. Заболевание развивается и протекает остро, со значительным повышением температуры и явлениями интоксикации, интенсивной болью, покраснением и отеком груди, гнойным отделяемым из соска. В диагностике важны данные анамнеза и жалобы, объективный осмотр и дополнительные методы исследования (УЗИ молочной железы, рентгенография, бактериологический посев отделяемого из груди). Лечение абсцесса грудной железы только хирургическое (вскрытие гнойника) с параллельным назначением антибиотиков.
Абсцесс молочной железы – это всегда вторичная патология, являющаяся осложнением ранее возникшей болезни грудной железы (гематомы, мастита и других гнойно-воспалительных процессов). Заболевание чаще встречается у женщин, в 2% случаев развивается у кормящих матерей, но также может поражать мужчин, подростков и новорожденных. Абсцесс груди, ассоциированный с лактацией, возникает на протяжении первых шести недель после родов. У новорожденных гнойные образования молочных желез развиваются в возрасте 1-1,5 месяцев. Гнойник, как правило, формируется с одной стороны, двусторонние абсцессы диагностируются крайне редко, обычно у младенцев.
Заболевание обусловлено проникновением в ткань молочной железы патогенных бактерий (стафилококки, стрептококки, протей, кишечная палочка или их ассоциации). Расплавление ткани железы с формированием осумкованного гнойника происходит вследствие следующих заболеваний:
- Мастит. Возникает в результате застоя молока в груди. Воспаление молочной железы приводит к активному размножению бактерий в ее тканях, что в 6–11% заканчивается абсцедированием.
- Травма груди. Ушиб молочной железы нередко сопровождается формированием гематомы. При отсутствии лечения гематома нагнаивается и инкапсулируется.
- Галактофорит. Это воспаление млечных протоков, наиболее частой причиной которого является травма молочной железы. Заболевание относится к нелактационным маститам.
- Киста или доброкачественная опухоль. Новообразования сдавливают молочные протоки, вызывая их закупорку. В результате присоединения вторичной инфекции происходит формирование осумкованного гнойного образования.
- Гормональный сбой. Гормональные расстройства провоцируют застой лимфы и крови в молочных железах, что активизирует размножение патогенной микрофлоры. Дисбаланс гормонов наблюдается при мастопатиях, в период новорожденности и при различных эндокринных патологиях.
- Гнойно-воспалительные заболевания. Причиной абсцесса груди могут быть следующие заболевания: фурункулез, подмышечный лимфаденит, пиодермия, карбункул. Патогенные микробы гематогенным путем проникают в ткани грудных желез, вызывают в них воспалительный процесс с последующим формированием абсцесса.
Существует ряд предрасполагающих факторов, наличие которых повышает риск развития заболевания. К ним относятся ослабление иммунитета, лактостаз, трещины сосков молочной железы, курение, эндокринные заболевания. Проведение инвазивных медицинских манипуляции (дуктография, малые оперативные вмешательства на груди), пирсинга соска с несоблюдением условий асептики может поспособствовать проникновению инфекции.
Входными воротами для инфекции чаще служит сосок или его поврежденная ареола. В некоторых случаях инфекционные агенты попадают в молочную железу с током крови из других гнойных образований. Бактерии по молочным протокам распространяются в тканях железы, начинают активно размножаться, выделяя токсины и продукты распада, что приводит к развитию интоксикационного синдрома. Воспалительный отек, возникающий в стенках молочных ходов, является результатом иммунного ответа на действие антигенов бактерий и вызывает расстройство микроциркуляции. Проницаемость сосудистой стенки увеличивается, межклеточная жидкость выходит в просвет молочных протоков, возникает их закупорка. Лактостаз усугубляет воспалительный процесс в молочных ходах, который распространяется и на окружающие ткани. В дальнейшем происходит расплавление воспаленных тканей, отграничение их от здоровых плотной капсулой и формирование полости, содержащей гной.
В маммологии используют общепринятую классификацию абсцессов груди. Систематизация гнойных образований молочной железы проводится по их локализации, количеству гнойников, поражению одной или обеих желез. В зависимости от расположения выделяют:
- Подкожный абсцесс. Находится поверхностно, легко диагностируется ввиду просвечивания гноя.
- Субареолярный абсцесс. Располагается под соском и его ареолой. Чаще встречается у лактирующих женщин.
- Интрамаммарный абсцесс. Располагается в толще железистой ткани груди.
- Ретромаммарный абсцесс. Находится между ретромаммарной жировой клетчаткой и грудными мышцами. Самая опасная форма заболевания, представляющая высокий риск гнойного расплавления мышц и прорыва абсцесса в грудную полость.
В зависимости от вовлечения в патологический процесс одной или обеих молочных желез различают односторонний и двусторонний абсцессы. По количеству гнойников в одной железе абсцессы подразделяются на одиночные и множественные.
Заболевание начинается остро, с подъема температуры до 38–39°С. В случае предшествующей травмы груди признаки сформировавшегося гнойного образования появляются на 3–5 сутки. Больных беспокоит резкая, пульсирующая боль в молочной железе, покраснение кожи над гнойным очагом, его болезненность при пальпации. Боль в железе усиливается при тряске в автомобиле, ходьбе и прыжках. При ощупывании железы можно точно выявить эпицентр боли. Молочная железа отекает, из соска возможно появление гнойного отделяемого, нередко с кровяными сгустками. Подмышечные лимфоузлы со стороны поражения увеличены в размерах и болезненны при пальпации. К местным симптомам добавляются общие признаки интоксикации: тошнота и рвота, слабость, адинамия, отсутствие аппетита, учащение сердцебиения.
Ведущие симптомы зависят от локализации абсцесса. При субареолярном расположении гнойного образования имеют место увеличение соска и его ареолы за счет отека. Под околососковой зоной пальпируется плотное и болезненное образование. При расположении интраммамарного абсцесса на незначительной глубине в месте его локализации имеется плотный и гиперемированный участок. В случае глубокого залегания гнойника внешние изменения молочной железы отсутствуют. Если сформировался ретромаммарный абсцесс, то железа приподнимается и приобретает вид полусферы, направленной вперед и вверх.
Отсутствие своевременного лечения приводит к прорыву абсцесса и развитию осложнений. При поверхностном расположении гнойного образования высока вероятность формирования свища. Также возможно развитие флегмоны молочной железы, прорыв гнойника в млечные ходы с последующим выделением молока с примесью гноя и кровяных сгустков. Длительно существующее гнойное воспаление в млечных протоках разрушает их стенки и вызывает метаплазию (перерождение) эпителиальных клеток, что чревато формированием злокачественных процессов. Самым опасным осложнением абсцесса груди является развитие сепсиса, при котором бактерии с током крови разносятся по всему организму, что приводит к образованию новых множественных гнойных очагов в разных органах и тканях.
Диагностикой абсцесса груди занимается маммолог или хирург. Врач выясняет анамнез, уточняет связь заболевания с лактацией, снижением иммунитета или травмой, проводит осмотр молочной железы и выявляет характерные признаки гнойного образования: гиперемия кожи, болезненность и флюктуация определенного участка железы, увеличенные подмышечные лимфоузлы. Также в диагностике абсцессов груди применяются лабораторные и инструментальные методы исследования:
- Клинические анализы. В периферической крови выявляется лейкоцитоз со сдвигом влево, ускорение СОЭ (признаки воспаления), в моче возможны протеинурия и лейкоцитурия.
- Бактериологический посев секрета груди. Исследуется отделяемое из соска или содержимое абсцесса, полученное с помощью пункции, определяется возбудитель и его чувствительность к антибиотикам.
- УЗИ молочной железы. Уточняется локализация, размеры, глубина нахождения и количества гнойников, их сообщение с молочными протоками и друг с другом.
- Маммография. Помогает определить форму и размеры гнойного образования, его примерную локализацию и провести дифференциальную диагностику с невоспалительными болезнями груди.
- КТ молочной железы. Незаменима при неудовлетворительных результатах маммографии и УЗИ, при наличии ретромаммарного абсцесса и при проведении дифференциальной диагностики гнойного образования с другими патологиями молочной железы.
Дифференциальную диагностику абсцесса груди проводят с флегмоной, гематомой, фиброаденомой, карциномой молочной железы, с жировым некрозом и рядом других заболеваний. С этой целью выполняется цитограмма отделяемого из соска, пункция образования и анализ пунктата, биопсия подозрительного участка с последующим гистологическим исследованием.
В основе лечения сформировавшегося гнойника лежит экстренное хирургическое вмешательство – вскрытие абсцесса и его дренирование. Разрезы производятся от центра (ареолы соска) к периферии (основанию железы). В некоторых ситуациях целесообразней производить разрез в складке под молочной железой. Рану осматривают, вскрывают все обнаруженные гнойники и соединяют их в одну полость, гной удаляют и промывают рану раствором антисептика. Затем устанавливают дренаж и рану частично ушивают. Дренаж оставляют в ране на 3 – 4 дня, до прекращения отделяемого, после чего рану ушивают наглухо. Возможна пункционная аспирация гноя из абсцесса и введение в его полость раствора антибиотика. Подобное вмешательство малотравматично и не оставляет рубца после заживления, но недостаточно эффективно. Пункция выполняется только при наличии небольшого единичного абсцесса.
Параллельно с хирургическим вмешательством назначаются антибиотики соответственно чувствительности выделенных возбудителей (пенициллины, цефалоспорины, фторхинолоны), с целью дезинтоксикации проводится инфузионная терапия. Также показан прием НПВС, которые устраняют болевой синдром, снижают температуру и уменьшают признаки воспаления. С целью стимуляции иммунитета рекомендован прием иммуномодуляторов.
При своевременном обращении к врачу и проведении адекватного лечения прогноз благоприятный. Функция молочной железы восстанавливается полностью, последствия, кроме рубца, отсутствуют. Профилактика абсцесса груди в период лактации заключается в соблюдении правил грудного вскармливания: полноценное сцеживание молочных желез, прием воздушных ванн для груди, обмывание желез до и после кормления, предупреждение и своевременнее лечение трещин сосков, ежедневная смена бюстгальтера. К мерам общей профилактики относятся здоровое питание, соблюдение режима дня и отдыха, выявление и коррекция эндокринных нарушений, отказ от вредных привычек и пирсинга соска, укрепление иммунитета.
источник
Ограниченный участок скопления гноя в слоях тканей груди называется абсцесс молочной железы.
Это заболевание встречается не так уж часто. Оно, как правило, вторично, и появляется в результате других воспалительных процессов в железе, к примеру, мастита. Тем не менее, несмотря на низкую частоту заболеваемости, знать об этой болезни нужно любой женщине, которой не безразлично собственное здоровье.
Абсцесс молочной железы начинается, как правило, после проникновения микробной инфекции сквозь сосок. Чаще всего это можно наблюдать при трещинах соска и околососковой зоны в первое время после начала лактации. Иногда начало заболевания вызвано неприспособленностью соска к постоянному раздражению, либо застоем молока в груди (когда ребенок недостаточно его отсасывает, либо мать по каким-либо причинам не хочет или не может кормить грудью). Если в сосках есть трещины и раздражения, то инфекцию можно просто занести при несоблюдении гигиенических правил – грязными руками.
Среди других вероятных причин абсцесса молочной железы можно назвать следующие:
- обструкция млечных каналов может спровоцировать появление кист и присоединение инфекции, в данном случае, абсцесса; мастит и другие воспалительные заболевания груди может привести к распространению инфекции в подкожную ткань железы.
Возбудителем заболевания чаще всего становятся стафилококки и стрептококки, либо сочетание стафилококковой инфекции с грамотрицательными бактериями – протеем или кишечной палочкой.
Симптомы абсцесса молочной железы чаще всего начинаются с повышения температуры, лихорадящего состояния. Пораженная железа становится крайне болезненной, настолько, что использовать её для кормления становится невозможно. Доли железы, ближайшие к очагу инфекции, уплотняются и увеличиваются.
Понемногу воспалительный процесс распространяется и на другие участки груди. Кожные покровы над ними краснеют, отекают, пока не сформируется видимый гнойник – абсцесс.
Заболевание может протекать в нескольких патологических формах:
- поверхностная форма абсцесса (субареолярная), когда процесс формируется в околососковой области в подкожной клетчатке; интрамаммарная форма абсцесса, когда заболевание возникает на фоне застойного мастита. При данной патологии могут формироваться обособленные участки некроза, а в тяжелых случаях гнойник прорывается и гнойное содержимое вытекает наружу; ретромаммарная форма абсцесса, когда гнойник формируется на задней части железы. В такой ситуации гной также может выходить наружу, прорывая клетчатку между органом и наружной грудной фасцией.
Практически все стадии воспалительного процесса протекают на фоне высокой температуры: лихорадка может несколько понизиться после прорыва абсцесса.
Диагностика абсцесса молочной железы, как правило, не доставляет проблем. Характерная симптоматика заболевания обычно позволяет установить верный диагноз и назначить верное лечение. Лишь в некоторых случаях, при длительно протекающих, хронических гнойниках можно провести отличительную диагностику абсцесса от злокачественной или доброкачественной опухоли.
Чаще всего диагноз устанавливают на основе характерной симптоматики, лабораторно-инструментальных обследований, диагностических манипуляций (биопсии гнойника).
Анализ крови обычно указывает на наличие стойкого воспалительного процесса: повышение уровня лейкоцитов, ускоренное СОЭ.
Анализ мочи может обозначиться протеинурией и лейкоцитурией.
При бактериологическом посеве выделений из соска можно выявить патогенную микрофлору.
При прощупывании пораженной железы определяют округлое выпуклое образование, флюктуирующее в связи с жидким содержимым гнойника. Пораженная железа увеличена в объеме, напряжена и резко болезненна.
УЗИ молочной железы позволяет обнаружить на фоне отечной железы гипоэхогенный очаг закругленной конфигурации. Благодаря ультразвуку можно точно установить расположение, размер абсцесса, а также провести контрольную пункцию гнойника и взятие содержимого для определения возбудителя.
Пункция молочной железы — это инвазивная диагностическая процедура, суть которой заключается в заборе образца тканей при помощи специальной иглы. В дальнейшем полученный материал может использоваться для цитологического и гистологического исследования. В большинстве случаев пункция молочной железы используется для дифференциальной диагностики между кистозными образованиями, абсцессами, доброкачественными и злокачественными опухолями. В современных условиях эта процедура проводится под УЗИ-контролем, а ее длительность не превышает 10 минут.
Найдено 69 цен на пункцию молочной железы в Москве. Минимальная цена — 400 рублей, максимальная — 9 500 рублей. Максимальный рейтинг клиники, оказывающей данную услугу составляет 98% — это клиника Медицинский центр «Prima Medica» (Калужская). На Медкомпас вы можете выбрать подходящую цену и записаться на процедуру онлайн.
Москва, Каширское шоссе, дом 24, строение 8
Каширская — 100 м., Варшавская — 1.55 км., Кантемировская — 2.24 км.,
99% пациентов рекомендуют это медучреждение
Москва, Кутузовский проспект, дом 5/3
Киевская — 650 м., Смоленская — 1.08 км., Краснопресненская — 1.31 км.,
100% пациентов рекомендуют это медучреждение
Москва, Большая Дорогомиловская улица, дом 9, корпус 2
Студенческая — 800 м., Киевская — 850 м., Выставочная — 1 км.,
96% пациентов рекомендуют это медучреждение
Биопсия молочной железы, которая выполняется с помощью пункции (прокола) специальными иглами, дает возможность точно диагностировать большинство заболеваний этого органа. Это исследование практически безопасно и не вызывает серьезных осложнений. После манипуляции не происходит деформации органа, поэтому она используется у большинства пациенток с болезнями груди, особенно при подозрении на злокачественную опухоль.
Чем отличается пункция от биопсии?
Пункция – это разновидность биопсии, наряду с эксцизионной, которая проводится путем разреза ткани железы. Также под этим понятием понимают саму процедуру взятия материала (прокол), а под биопсией – диагностический метод, то есть биопсия – более широкое понятие.
Для получения материала используются разные виды пункционной биопсии молочной железы:
- тонкоигольная аспирационная – применяется для получения взвеси клеток с их последующим цитологическим исследованием; кор-биопсия иглой большего диаметра с помощью биопсийного пистолета либо вакуумной биопсийной системы (такие методы позволяют получить «столбик» тканей и исследовать их гистологическое строение).
Эксцизионная биопсия подразумевает удаление хирургом с помощью скальпеля подозрительного участка ткани молочной железы. По сравнению с этим методом диагностическая пункция имеет ряд преимуществ:
- отсутствует необходимость посещать хирурга перед вмешательством и для контрольного осмотра, таким образом, время, необходимое для диагностики, сокращается; поскольку до 80% биопсий выполняется по поводу доброкачественных процессов молочной железы, удаление большего объема тканей нецелесообразно и может привести к ее деформации; образующиеся после хирургической (эксцизионной) биопсии рубцы в дальнейшем могут быть приняты за патологические образования на маммограмме и приведут к необходимости повторного исследования; исследование материала, полученного хирургическим путем, занимает больше времени, что вызывает дополнительный стресс у пациентки; стоимость исследования примерно в 2 раза ниже; пункция фиброаденомы молочной железы или другого доброкачественного образования нередко дает возможность избежать хирургического вмешательства.
При каких размерах опухоли делают пункцию молочной железы?
Как только образование становится заметным на маммограмме или УЗИ, уже можно решать вопрос о проведении манипуляции. Кисту обычно пунктируют при ее размере от 1 до 1,5 см.
Может ли пункция спровоцировать рак?
Нет, не может, механическое удаление части тканей не приводит к злокачественному перерождению окружающих клеток. Если же игла попала в злокачественную опухоль, то существует минимальная вероятность того, что раковые клетки «протянутся» вслед за ней. Клинического значения это не имеет.
Что показывает данный анализ?
Он назначается при подозрении на кисту, доброкачественную опухоль или злокачественное новообразование и необходим для определения тактики лечения и объема необходимого хирургического вмешательства.
Взятие пункции молочной железы
- наличие в ткани железы образования, обнаруженного при маммографии или УЗИ; множественные очаги поражения; нарушение внутренней структуры органа; обнаружение микрокальцинатов; выделения из соска вне периода лактации; деформация области соска или поверхности кожного покрова органа.
Любой объемный очаг у женщин старше 25 лет требует проведения биопсии. Если при этом обнаружена кальцинированная фиброаденома, липома, жировой некроз или рубец после хирургического вмешательства, дальнейшая диагностика не назначается.
- у более молодых женщин, если при УЗИ обнаружен очаг без явных признаков, подтверждающих его доброкачественность; в случаях, когда на маммограмме видно подозрительное образование, а на УЗИ оно не обнаруживается.
Искажения нормального строения протоков и железистой ткани могут быть первыми признаками рака. Они связаны со злокачественным процессом в 10-40% случаев. Многие из таких нарушений плохо видны при УЗИ, поэтому требуют пункции под рентген-контролем. Если в результате будут получены клетки с атипией, в дальнейшем необходима хирургическая биопсия. При структурных нарушениях для оценки состояния железы требуется как минимум 10 образцов ткани.
Это небольшие участки обызвествленной ткани, имеющие на маммограмме очень высокую плотность и ярко выделяющиеся на фоне окружающих структур. Все они требуют проведения исследования под рентген-контролем, но тонкоигольная биопсия в этом случае не показана. Может применяться вакуумная аспирация с отсасыванием подозрительного участка.
Для удаления простых кист, вызывающих у пациентки неприятные ощущения, показана тонкоигольная пункция под контролем УЗИ. Бессимптомные кисты не требуют удаления, если только они не сопровождаются патологическими УЗИ-признаками.
К этим признакам относятся:
- утолщенные стенка или внутренние перегородки; пристеночные отложения; неоднородная внутренняя структура; отсутствие усиления акустической тени.
Вакуумная биопсийная система для кор-биопсии молочной железы
Пункционная биопсия информативна не у всех пациенток. Ее не назначают в таких случаях:
- явная доброкачественность образования, которая требует только регулярной маммографии; очаги, расположенные в глубине железы, близко к грудной стенке или в области подмышечной впадины; размер поражения менее 5 мм, при этом очаг во время исследования может быть полностью удален, и если окажется, что это рак, дальнейшее определение места локализации опухоли будет затруднено; такое исследование возможно только при наличии современного стереотаксического оборудования, причем место удаления узелка маркируется металлической скобкой.
Другие заболевания и состояния:
- невозможность сохранять неподвижность в течение 30-60 минут; сильная боль в шее, плечах или спине, вызванная любыми причинами; болезнь Паркинсона; нарушения свертывания крови; проведение во время месячных; острые инфекционные заболевания.
Если пациентка принимает антикоагулянты или антиагреганты, например, Аспирин или Варфарин, может возникнуть необходимость заранее постепенно снизить дозу препарата и затем на время отменить его. Перед этим необходимо проконсультироваться со специалистом, назначившим лекарство, и сдать анализ крови на свертываемость (коагулограмму).
Нежелательно проводить манипуляцию в первые 5 дней цикла (во время месячных). Необходимо вымыть и просушить молочные железы, снять украшения. Специальной диеты соблюдать не нужно, с утра можно позавтракать.
Выбор метода исследования во многом зависит от оборудования, имеющегося в лечебном учреждении.
Стереотаксическая пункция (кор-биопсия)
Устройство работает по принципу триангуляции. Расположение очага определяется с помощью серии рентгеновских снимков, делающихся под разными углами. Далее путем компьютерной обработки вычисляется точное положение образования, а биопсийное устройство под контролем рентгена помещается в нужную точку на коже.
Во время процедуры пациентка может находиться в двух положениях:
- лежа на животе, с грудью, опущенной в специальное отверстие на рентгенологическом столе; сидя, как во время маммографии.
Положение выбирают в зависимости от локализации опухоли и физических возможностей пациентки.
Процедура выполняется тонкой иглой малого диаметра, что менее болезненно и более безопасно, особенно для женщин с нарушениями свертывания крови. Основные недостатки – меньшая диагностическая точность. Ошибочные заключения об отсутствии рака встречаются в 1-30% случаев. С другой стороны, при тонкоигольной биопсии фиброаденомы или липомы результат может быть ложноположительным. Пункция кисты молочной железы используется при обнаружении на маммограмме или при УЗИ полости, заполненной жидким содержимым.
Пациентка находится в положении лежа на спине с поднятыми руками или на боку, при этом руки заводятся за голову.
В любом случае при несоответствии данных исследования и маммографии требуется выполнение кор-биопсии или хирургического вмешательства.
Процедура проводится без анестезии, реже требуется введение в ткань небольшого количества анестезирующего препарата либо поверхностное обезболивание с помощью анестезирующего крема. Пункцию проводит либо один врач, либо ему помогает ассистент, например, для проведения УЗИ-контроля.
Участок прокола ограничивают стерильными салфетками, кожу обеззараживают и вводят иглу, присоединенную к шприцу 10-20 мл, либо используют биопсийный аппарат. При стереотаксической биопсии весь этот процесс проходит при одновременном сканировании рентгеновскими лучами, а если выполняется пункция молочной железы под контролем УЗИ, врач прикладывает датчик, показывающий прохождение иглы. Число проколов зависит от поставленной цели, количества и размеров очагов поражения. Врачи стараются по возможности делать меньше проколов, чтобы снизить вероятность осложнений.
После процедуры место прокола обрабатывается спиртом, накладывается стерильная марлевая салфетка. Через 2-3 дня отверстие после прокола полностью заживает. До этого момента желательно постоянно носить поддерживающий бюстгальтер, можно делать охлаждающие компрессы.
Опасна ли пункция молочной железы?
Серьезные осложнения после кор-биопсии наблюдаются лишь у 2 женщин из 1000. К ним относятся гематомы (кровоизлияния в ткани) и воспаление. В крайне редких случаях возможно кровотечение из места прокола. Примерно у 5% пациенток возникает головокружение и обморочная реакция, которые быстро устраняются.
Более легкие последствия пункции молочной железы развиваются у 30-50% пациенток:
- боль, которая длится до 2 недель после процедуры; заметный кровоподтек на коже; эмоциональный стресс.
В случае, когда после пункции присутствует боль в молочной железе, допустимо применение обычных обезболивающих препаратов. Если такие ощущения сохраняются в течение более 2 недель, необходимо обратиться к врачу.
Есть единичное наблюдение осложнения, в котором при проведении кор-биопсии у кормящей женщины образовался молочный свищ, который зажил в течение 2 недель. Также описан случай развития большой гематомы у пациентки с нарушением свертывания крови. Такое кровоизлияние «замаскировало» область биопсии, в которой была диагностирована раковая опухоль. Через 3 месяца гематома рассосалась, и появилась возможность сделать операцию. Также описаны случаи прокола грудной стенки с образованием пневмоторакса – в 1 из 10 тысяч наблюдений.
Больно ли делать пункцию молочной железы?
Биопсия с помощью тонкой иглы практически не вызывает неприятных ощущений или каких-либо осложнений. При кор-биопсии может использоваться местная анестезия.
Точность результатов зависит от аккуратности выполнения манипуляции, тщательного гистологического анализа и совпадения их с результатами маммографии или УЗИ.
Вероятность точной диагностики при кор-биопсии:
Зачем назначают повторную пункцию?
Проблемой являются случаи несовпадения результатов биопсии и маммографии. Если при рентгенографии есть все основания подозревать злокачественную опухоль, а пункция дает «доброкачественный» результат, необходимо либо повторить кор-биопсию, либо выполнить хирургическое вмешательство. При несовпадении результатов в 47% случаев у пациенток в итоге оказывается злокачественная опухоль.
Кроме того, бывают случаи, когда в очаге поражения сопутствуют раковые клетки и доброкачественные поражения. Иногда при анализе выявляется лишь доброкачественная составляющая. Поэтому есть группы риска, у которых необходима либо регулярная пункция, либо хирургическая биопсия:
- атипичная протоковая гиперплазия или протоковая атипия, которая часто соседствует со злокачественной опухолью или перерождается в нее; радиальные рубцы в ткани железы; фиброэпителиальные новообразования, когда затруднена дифференциальная диагностика между фиброаденомой и листовидной опухолью; лобулярная карцинома in situ; случаи, когда после проведения пункции молочной железы размер опухоли увеличился.
Нормальная ткань молочной железы содержит:
- клетки и волокна соединительной ткани; жировые дольки; эпителий, выстилающий млечные протоки.
Жировая ткань преобладает над соединительной, атипичные (то есть потенциально злокачественные) клетки отсутствуют. Норма в заключении кор-биопсии на 97% исключает какие-либо заболевания.
При доброкачественных процессах патолог обнаружит в биоптате большое количество соединительной ткани, эпителия с дегенеративными изменениями, других клеток, нетипичных для нормальной картины. При этом он может дать заключение о возможном наличии таких заболеваний:
- кистозный фиброаденоматоз (то, что раньше называли диффузной мастопатией); фиброаденома (доброкачественная опухоль); интрадуктальная папиллома (подобие полипа в протоке); жировой некроз; дуктоэктазия, плазмоцитарный мастит (расширение протоков).
При проколе кисты также оценивается цвет полученного содержимого. Если в норме цвет тканей биоптата розовый, то для кисты характерна белая, кровянистая или даже зеленая жидкость. При подозрении на развитие инфекционного процесса можно сделать посев полученного содержимого и выявить вызвавшие нагноение микроорганизмы.
Наличие эритроцитов в пункции молочной железы не являются признаком злокачественной опухоли. Они могут попасть в материал при повреждении сосуда или, например, стенки кисты или аденомы.
Если в пробе обнаружены атипичные клетки, клетки с признаками злокачественности, то патолог может предположить такой диагноз:
При подозрении на злокачественную опухоль молочной железы ее ткань исследуют на наличие рецепторов к эстрогенам (ER) и прогестерону (PR). Это важно для определения дальнейшей лечебной тактики.
Все зависит от его сложности и вида манипуляции. Обычно это занимает от 3 до 5 дней. При исследовании на ER и PR, а также при BRCA-тестировании срок выполнения анализа может составить от 7 до 10 дней.
Расшифровка результатов проводится маммологом с учетом всех остальных данных. Не стоит самостоятельно интерпретировать полученное заключение.
источник