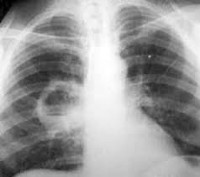
Абсцесс легкого – воспаление участка ткани самого органа, образованное из-за гнойного расплавления. В нем образуется заполненная этой жидкостью полость. При появлении первых признаков заболевания требуется срочный вызов терапевта на дом.
В роли возбудителя заболевания обычно выступают болезнетворные бактерии, особо часто — золотистый стафилококк. Заболевание может развиться на фоне общего снижения иммунитета и слабости организма в результате попадания в дыхательные пути и легкие различных инородных тел. В состоянии сильного опьянения или без сознания рвотные массы, слизь и другие вещества могут проникнуть в легкие, провоцируя развитие абсцесса. На фоне хронических заболеваний и инфекций, при длительном курсе приема антидепрессантов или глюкокортикоидов, при нарушении дренажа бронхов абсцесс легких развивается достаточно часто. Еще один способ заражения – гематогенный. В этом случае инфекция проникает в легкие при сепсисе. Такой путь заражения крайне редок. Вторичное инфицирование может произойти на фоне инфаркта легкого. Еще одна довольно часто встречающаяся причина заболевания – ранение в область груди.
Первый этап абсцесса отличается инфильтрацией ткани легкого на ограниченном участке. Потом гнойник расплавляется, постепенно образуя полость. На следующем этапе болезни инфильтрация по краям полости пропадает. Полость в это время покрывается грануляционной тканью. Если болезнь проходит в легкой форме, полость закрывается, а на ней образуется участок пневмосклероза. Если полость имеет фиброзные стенки, то внутри процессы образования гноя склонны к самоподдерживанию. В этом случае развивается хронический абсцесс легкого. Такой этап болезни более свойственен мужчинам, чем женщинам. При этом почти половина заболевших употребляли алкоголь в больших дозах.
2. Попадание какого-либо инородного тела в легкие или бронхи.
3. Инфекция миндалин и придаточных пазух.
4. Многочисленные абсцессы в анамнезе, возникающие на фоне септикопиемии.
5. Эмболы, проникающие в легкие из различных очагов заболеваний: простатита, онита; а при лимфогенном способе – из инфицированной полости рта, фурункулов с губ.
6. Распад раковой опухоли в легком или осложнение инфаркта легкого.
Признаки абсцесса легкого, как правило, не заставляют себя долго ждать. Заболевание развивается стремительно – больной чувствует боль в грудине, у него повышена температура, появляется озноб. Мокрота при абсцессе легкого выделяется через ротовую полость после прорыва бронха. Мокрота неприятно пахнет, могут быть вкрапления крови. При прослушивании ясно, что дыхание ослаблено, после прорыва оно становится бронхиальным с сопутствующими влажными хрипами. Образование тонкостенной кисты или пневмосклероза – подход к благоприятному завершению болезни. Его следует ждать примерно через 2 месяца после инфицирования. Может возникнуть хронический абсцесс легкого, причины этого кроются в неправильном лечении или его отсутствии.
Первый этап болезни длится около недели. Начало болезни может затянуться и до трех недель. Бывает, что гнойной полости на развитие нужно только 2 дня, такое начало заболевания считают стремительно быстрым.
Второй этап абсцесса характеризуется разрывом полости и ее гнойного содержимого. Развивается лихорадка, сухой кашель уступает место влажному отхаркивающему. Больной постоянно кашляет и отхаркивает гной в больших количествах. Количество гноя варьируется в зависимости от объема полости и может достигать 1 и более литра.
Завершающий этап заболевания характеризуется снижением симптомов интоксикации и лихорадки. Больной чувствует себя значительно лучше. Анализы крови, взятые на этом этапе, указывают на отступление инфекции.
Сложность состоит в том, что этапы заболевания четко разграничить возможно не всегда. В случае маленького размера дренирующего бронха мокрота не будет отходить большими объемами, как это должно быть. Хотя если собранная мокрота будет стоять какое-то время в стеклянной емкости, она расслоится. Верхний слой станет пенистым, средний – жидким, а нижний – густым и серым.
При привлечении плевры либо ее области к течению болезни могут возникнуть осложнения абсцесса. Осложнения болезни протекают на фоне гнойного плеврита. Легочное кровотечение может возникнуть в случае гнойного расплавления сосудистых стенок. Инфекция может беспроблемно распространиться на здоровые участки легкого, образуя многочисленные гнойные очаги. Возможен переход инфекции и на соседнее здоровое легкое. Если распространение инфекции происходит гематогенным способом, очаги абсцесса могут возникнуть на других органах, что может вызвать бактериемический шок и распространение болезни по всему организму. Абсцесс легкого приводит к летальному исходу в пяти процентах случаев из ста.
При первых признаках такого заболевания, как абсцесс легкого, диагностика проводится в полном объеме, необходимо сдать все анализы: кровь, мочу. В анализе крови врач увидит выраженный лейкоцитоз, повышение допустимого уровня СОЭ, токсичную зернистость нейтрофилов. Анализируемая кровь улучшается к началу второго этапа абсцесса. Когда болезнь переходит к хронической форме, заметно понижается уровень гемоглобина в крови. Изменяется биохимия крови: количество серомукоида, гаптоглобинов, фибрина растет, а количество альбумина в крови падает.
Анализ мочи покажет, как изменяются показатели альбуминурия и микрогематурия.
Для правильной постановки диагноза обязательно проводят анализ отделяемой мокроты. Ее проверяют на наличие жирных кислот, атипичных клеток, эластичных волокон, а также на наличие туберкулезных бактерий.
Возбудитель заболевания выявляется с помощью бактериоскопии мокроты. Затем выявляется чувствительность и реакция на антибиотики.
Самый верный и быстрый способ постановки данного диагноза – проведение рентгеноскопии легких. При затруднении диагностики выполняют МРТ легких, КТ легких, бронхоскопию и другие процедуры, предписанные врачом. При подозрении на плеврит обязательна пункция плевры.
Если по результатам анализов подтвердился абсцесс легкого, лечение производится незамедлительно. В зависимости от степени тяжести абсцесса врач назначает целесообразную терапию. Возможен консервативный либо хирургический путь лечения. Оба способа терапии ведутся в стационаре под наблюдением специалистов-пульмонологов.
Чтобы победить абсцесс легкого, лечение заболевания проводят консервативно, что подразумевает обязательный дренаж мокроты, т.е. больной несколько раз в сутки должен принимать положение, удобное для отхода мокроты. Соблюдение постельного режима необходимо для благоприятного исхода болезни. Как только лаборантом определена чувствительность микроорганизмов, врач назначает лечение антибиотиками. Назначается переливание необходимых компонентов донорской крови. В отдельных случаях пациенту переливается его собственная кровь, взятая заблаговременно. Данные процедуры назначаются с целью восстановления функций иммунной системы. Также лечащий врач принимает решение о целесообразности назначения больному глобулинов.
В отдельных случаях, когда естественный дренаж незначительно улучшает состояние больного и отход мокроты, ему назначается бронхоскопия с аспирацией полостей. Во время данной процедуры полость промывается и антисептически обрабатывается. В трудных случаях антибиотик вводится непосредственно в гнойную полость. Гнойный абсцесс легкого в 75-80 процентах случаев бывает одиночным и локализуется в сегментах правого легкого.
При отсутствии результатов консервативного лечения или возникновении опасных для жизни осложнений прибегают к хирургическому пути решения проблемы: врач удаляет часть больного легкого под наркозом.
Абсцесс и гангрена легкого являются наиболее частыми острыми нагноительными заболеваниями легких.
Профилактические меры в случае данного заболевания не всегда эффективны. Но следует знать о некоторых правилах:
— нужно вовремя лечить пневмонию, бронхит и другие заболевания органов дыхания;
— предупреждение попадания инородных тел в легкие и бронхи;
-своевременное лечение гнойных заболеваний, фурункулов на теле и особенно абсцессов в полости рта;
— не злоупотреблять алкогольными напитками.
Прогноз этого заболевания при правильном и своевременном лечении благоприятный. Часто абсцесс легкого со времен проходит: инфильтрация вокруг полости истончается. Со временем полость уже не определяется. В течение 8 недель заболевание проходит (если не затягивается или не переходит в хроническую форму).
В случае отсутствия должного лечения острый абсцесс легкого станет хроническим с соответствующими обострениями и ремиссиями. Данная нозологическая форма отличается формированием в пораженном органе некой полости, а вокруг нее происходит необратимый процесс изменения паренхимы и бронхиального дерева. Данные метаморфозы приобретают форму деформирующего бронхита, пролиферации соединительной ткани, а в будущем они могут перетечь в бронхоэктазы. Переход острой формы абсцесса легкого в хроническую наблюдается в 2,5–8% случаев.
Если подтверждается хронический абсцесс легкого, история болезни пациента начинается еще задолго до него. Хронические абсцессы возникают из-за тех же возбудителей, которые провоцируют острые нагноения в легких. К ним можно причислить стафилококк с преобладанием штаммов, имеющих устойчивость к большинству антибиотиков, самых современных в том числе. Есть также подобные, в плане устойчивости к медицинскому воздействию, микроорганизмы со значительной ролью в этиологии хронических абсцессов легких. Это такие грамотрицательные палочки, как протея, эшерихий, псевдомонад и пр. Микологическое исследование, имеющее четкую направленность, выявляет у большей доли больных наличие возбудителей глубоких микозов, которые выделяются из мокроты. Причем только выявив серологические маркеры активной грибковой инфекции, получается доказать их этиологическое значение. Данные условия делают этиотропную терапию хронических абсцессов нелегкой задачей.
Переход от острой формы легочного абсцесса к хронической обусловлен следующими основными факторами:
- в легком находится либо слишком большая деструкция (больше 5 см), либо их слишком много;
- процесс дренирования полости деструкции был неэффективен или прошел неадекватно, в связи с чем в окружающей паренхиме развилась соединительная ткань, а также сформировалась фиброзная капсула, которая впоследствии будет препятствовать уменьшению размеров полости;
- в полости абсцесса есть секвестры, которые загораживают устья дренирующих бронхов, а также постоянно поддерживают нагноение внутри полости и воспаление вокруг нее;
- консервативное лечение острого абсцесса легкого спровоцировало образование сухой остаточной полости, а также ее эпителизацию из устьев дренирующих легких;
- неспецифический характер резистентности организма и скомпрометированный иммунитет;
- в пораженных абсцессом сегментах легких образовались плевральные сращения, из-за чего не происходит ранний спад и облитерация полости.
Из-за хронической гипоксии и гнойной интоксикации, из-за дефицита негазообменных легочных функций и из-за сбоя в работе эндокринной, нервной и других регуляционных систем организма длительному хроническому нагноительному процессу сопутствуют разнообразные нарушения:
- компенсаторные и резервные возможности кровообращения снижаются;
- наблюдается легочная гипертензия;
- микроциркуляция в органах и тканях нарушается;
- приобретается вторичный иммунодефицит;
- происходят изменения в энергетическом и белковом обмене.
Хронический абсцесс легкого симптомы имеет следующие:
- постоянный кашель;
- боли в грудной клетке;
- длительное ощущение нехватки воздуха;
- хроническая гнойная интоксикация;
- возможны осложнения со стороны других органов и систем организма.
Сложно точно определить хронический абсцесс легкого, симптомы могут быть выражены в любой степени, это зависит от тяжести или стадии заболевания, фазы его течения (ремиссия или обострение), характера изменений легочной ткани, степени нарушения бронхиальной дренирующей функции. Примечательно, что за последние 20 лет методы лечения острых легочных нагноений усовершенствовались настолько, что частота переходов в хроническую форму существенно снизилась, к тому же их клинические проявления стали гораздо слабее.
Чаще всего хронический абсцесс легкого сопровождаются следующими осложнениями:
- легочное кровотечение;
- вторичные бронхоэктазии;
- сепсис.
Они в большинстве случаев проявляются при обострении болезни или ее длительном лечении. За последнее время амилоидоз паренхиматозных органов стал встречаться значительно реже.
Если диагностирован хронический абсцесс легкого, лечение происходит только путем хирургического вмешательства.
Консервативный метод лечения львиной доли больных состоит в предоперационной подготовке. Эти мероприятия могут стать даже единственным возможным путем лечения, если оперативное вмешательство невозможно по каким-либо причинам. Этому методу характерны следующие мероприятия:
- санация трахеобронхиального дерева и полости деструкции;
- купирование обострения гнойной деструкции;
- коррекция нарушенных функций организма для повышения его резервных возможностей, которые помогут противостоять хирургической агрессии.
Очень сложным и трудоемким является послеоперационное лечение людей, которые перенесли хронический абсцесс легкого. Такие больные требуют особого внимания, так как может возникнуть целая цепь взаимообусловленных осложнений после оперативного вмешательства. Послеоперационные осложнения у данной категории больных могут быть всевозможными:
- Общими: декомпенсация кровообращения, осложнения тромбоэмболического характера.
- Легочными и бронхоплевральными, такими как пневмония, плевральная эмпиема, бронхиальные свищи, несостоятельность культи бронха.
- Общехирургического характера: инфицирование послеоперационной раны, послеоперационное кровотечение.
В послеоперационный период, длящийся сутки–двое, главным образом необходимо обеспечить все условия для восстановления и поддержания главных жизнеобеспечивающих систем организма, ослабленных перенесенной болезнью и оперативным вмешательством. К ним относятся дыхательная система и система кровообращения. Когда дыхательный процесс стабилизировался, наладилась гемодинамика, пора переключать интенсивную терапию на профилактику инфекционных осложнений. Она должна сопровождаться терапией корригирующего и поддерживающего характера. Ранняя стадия послеоперационного периода считается удачно завершенной, если оперированное легкое расправилось, показатели крови нормализовались, а больной уже легко встает и ходит. Через большее время после операции, после проведения симптоматической терапии приступают к местному лечению и устранению осложнений, которые не удалось ликвидировать ранее. Вместе с этим дыхательная и кровеносная системы стабилизируются, а обменные процессы приходят в норму.
Хирургическое вмешательство у пациентов с хроническими абсцессами легких за последние несколько десятков лет стало показывать гораздо лучшие результаты. Но даже успешное хирургическое лечение легких не исключает летальных исходов. К сожалению, процент смертности пациентов данной категории по-прежнему высок и достигает 15%. Чаще всего больные гибнут из-за кровотечений, сердечной и дыхательной недостаточности, а также в связи с эмпиемой плевры. Анализируя статистику летальных исходов пациентов с хроническими абсцессами легких после резекций, можно сделать вывод о методах улучшения результатов лечения. Для этого нужно максимально тщательно готовить пациентов к операции, сделать технику оперативного вмешательства более совершенной, а также своевременно предупреждать и лечить развивающиеся послеоперационные осложнения.
источник
Абсцессом называется воспаление тканей легкого с их расплавлением и образованием в полости гнойных масс. Данная патология возникает из-за распространения патогенных микроорганизмов. Читатели уже узнали, что такое абсцесс легкого. Как проявляется и как лечить — читайте ниже.
Наиболее часто абсцесс возникает у следующих групп людей:
- Лица с онкологическими заболеваниями, туберкулезом легких и пневмонией. Обострение этих болезней наиболее часто вызывает возникновение абсцесса.
- Люди преклонного возраста, страдающие от диабета.
- Те, кто имеет сердечно-сосудистые заболевания и вредные для здоровья привычки.
- Аспирация рвотой во время сна. Возникает у людей, находящихся в состоянии алкогольного опьянения. Попадание рвотных масс в дыхательные пути способствует быстрому размножению микроорганизмов.
- Осложнение воспалительных процессов лор-органов является одним из основных факторов развития болезни легких и их абсцесса.
- Попадание чужеродного тела в дыхательные пути. Проглатывание ребенком небольших бусинок или игрушек также может спровоцировать возникновение данной патологии, но следует отметить, что в этом случае заболевание развивается у ребенка дошкольного возраста.
- Перенесенный инфаркт.
- Тромбоз крупных сосудов легкого.
- Сепсис (инфекционное заболевание, характеризующееся попаданием в кровь возбудителей инфекции).
- Снижение иммунных сил организма, переохлаждение.
- Травмы легкого.
- Полученные травмы дыхательного органа в момент проведения хирургического вмешательства, повреждение тканей, механический ушиб органа.
Все перечисление причины абсцесса легкого могут способствовать возникновению данного недуга. Единственной мерой профилактики в этом случае является ежегодный контроль своего состояния и прохождение всех необходимых аппаратных обследований.
Симптоматика в случае абсцесса легкого имеет прямую зависимость от стадии заболевания. Этим обусловлены отличия признаков патологии и степень их выраженности. На начальной стадии заболевания, когда гнойный абсцесс только формируется в тканях легкого, симптомы имеют нарастающий характер и очень часто схожи с признаками легочной пневмонии. Для этого периода развития абсцесса наиболее характерны:
- повышенная температура тела;
- кашель, характеризуется как сухой, учащается одышка;
- развивается лихорадочное состояние как симптом интоксикации организма;
- усиливающиеся при резком кашле и глубоком дыхании болевые ощущения в области грудной клетки.
Чем далее развивается абсцесс, тем вышеуказанные симптомы интоксикации усугубляются:
- появляются головные боли;
- больной жалуется на отсутствие аппетита, тошноту;
- общую слабость.
При прослушивании пациента можно увидеть, что грудь при вдохе поднимается асимметрично. Кроме того, интенсивность симптоматики зависит от размера и количества сформировавшихся абсцессов, а также от вида возбудителя полученной инфекции. Развитие абсцесса легкого не имеет четких сроков и может проходить стремительно от 2 дней либо может затянуться до 2 недель.
Наступление второй стадии заболевания, а именно вскрытие абсцесса с одновременным оттоком содержимого через бронхи, характеризуется резким обострением состояния больного. Главным симптомом, который свидетельствует о данной стадии, является появление внезапного влажного кашля с интенсивным отхождением мокроты (объем мокроты зависит от размера имеющихся абсцессов и может достигать 1 литра).
С освобождением легких от гнойного содержимого симптоматика начинает постепенно уменьшаться:
- снижается температура;
- нормализуется аппетит.
В некоторых случаях, например при локализации абсцесса в нижней части легкого (что затрудняет отхождение инфильтрата) либо из-за неправильно подобного лечения, заболевание принимает хроническую форму и имеет следующую симптоматику:
- истощение;
- общая слабость;
- кашель с периодическим отхождением мокроты;
- периоды обострения сменяются периодами улучшения и наоборот.
Абсцесс легкого – заболевание достаточно скоротечное. Его развитие можно разделить на три основных стадии:
- формирование и нагноение;
- вскрытие (прорыв);
- выздоровление.
Формирование гнойного абсцесса легкого, в зависимости от типа патологии, может происходить в течение от двух до десяти дней. В тяжелых формах затягивается до месяца. В это время происходит сильная интоксикация и проявляются такие симптомы, как температура, боли за грудиной в месте воспаления, одышка, кашель, слабость и потеря аппетита.
Затем наступает стадия вскрытия. Гной прорывает пленку и начинает выходить через дыхательные пути. В этот момент самочувствие становится очень тяжелым, появляется сильный кашель с активным выделением гнойной и зловонной мокроты, объем которой может достигать одного литра и даже больше.
После абсцесса легкого, минующего эту стадию, больной начинает чувствовать себя лучше. Снижается одышка и кашель, спадает температура и возвращается аппетит. Срок полного восстановления зависит от качества дренажа и общей тяжести самого абсцесса. В самых сложных случаях при неправильной или неэффективной терапии болезнь может развиться до стадии, когда потребуется удаление поврежденной доли легкого.
При проведении диагностики абсцесса легкого (дифференциальной) врач-хирург тщательно изучает анамнез пациента и наличие данных о воспалительном процессе, а также механизмах его развития. Также специалист применяет следующие методы для получения всех необходимых сведений об этиологии нарушения:
- Анализ характера жалоб пациента.
- Проведение рентгена при абсцессе легкого. Данный способ обследования является классическим аппаратным типом дифференциальной диагностики данного состояний от смежных. На полученных снимках четко видны границы и структуру легкого, что позволяет четко определить степень развития абсцесса тканей и место его локализации. В момент проведения процедуры пациенту необходимо соблюдать все инструкции врача-лаборанта для получения качественных снимков.
- Полимеразная цепная реакция на туберкулез. Для проведения обследования у больного берется кровь, далее исследуется на наличие клеток патогенных микроорганизмов в образцах биологического материала. Эффективность этого метода заключается в возможности ранней диагностики заболеваний, а именно до начала появления симптомов недуга.
- Производится сбор гнойных масс. Проводится бронхоскопия. Это аппаратный метод воздействия, который заключается в введении бронхофиброскопа в ротовую полость и горло для более тщательного исследования. Применяется в тех случаях, когда абсцесс легкого вызван попаданием инородного тела в дыхательные пути человека. Процедура проводится натощак. После проведения специалистом дифференциальной диагностики подбираются все необходимые методы лечебного воздействия для устранения абсцесса легочных тканей.
Его нужно начинать как можно раньше, только в этом случае есть возможность благополучно выздороветь, иначе он перейдет в хронический абсцесс легкого. Главная проблема состоит в том, что обнаружить патологию на начальных стадиях проблематично.
Проводить лечение можно несколькими способами:
- прием медицинских препаратов;
- применение консервативных методов;
- хирургическое вмешательство.
Чтобы добиться более устойчивого результата, можно сочетать несколько направлений в лечении, самое главное, чтобы организм больного был готов к такому воздействию. Медикаментозное лечение предполагает использование антибиотиков. Медикаменты данного типа необходимы для того, чтобы бороться с бактериями, из-за которых болезнь и начала прогрессировать.
Чаще всего больному назначают препараты для приема внутрь, но в некоторых случаях это могут быть инъекции, которые вводятся внутривенно или внутримышечно. Если у больного наблюдается тяжелая стадия заболевания, пациенту назначают инъекционный курс антибиотикотерапии. Таблетированные препараты редко используются при острой стадии заболевания, чаще всего их назначают на этапе выздоровления.
В среднем лечение абсцесса легкого длится около 4 недель, все зависит от тяжести болезни и общего состояния больного. Дополнительно могут применяться следующие разновидности препаратов:
- антисептики;
- отхаркивающие лекарства;
- кислородотерапия;
- дезинтоксикационные медикаменты;
- иммуномодуляторы.
Антисептики помогают бороться с различными бактериями и микробами. Отхаркивающие лекарства очищают легкие и помогают больному почувствовать себя лучше, быстрее восстановить дыхательную функцию.
Иммуномодуляторы повышают иммунитет, слабый организм становится сильнее и эффективнее противостоит болезни. Дезинтоксикационные препараты помогают снизить уровень интоксикации организма после длительного приема препаратов, которые способствуют накоплению токсинов в организме.
Быстро помогает восстановиться организму кислородотерапия, она же положительно влияет на организм и непосредственно во время лечения. В ходе процедуры организм насыщается кислородом. Терапия может проводиться с ингаляциями или без них. В первом случае, используя специальные маски, трубы или носовые катетеры, легкие пациента насыщают специальными газовыми смесями. Во втором случае процедура проводится подкожным и надкожным способом. Применяется в профилактических и общеукрепляющих целях.
Главная задача консервативного лечения абсцесса легкого (что такое абсцесс легкого, вы уже знаете) – удаление гнойной мокроты из органа. Кроме отхаркивающих средств, больному могут назначить следующие виды физиотерапии:
- дыхательная гимнастика;
- массаж грудной клетки с помощью вибрационного воздействия;
- бронхоскопия;
- постуральный дренаж.
Дополнительно пациенту может быть назначено переливание крови, которое ускорит восстановление организма. Белковые и стероидные анаболические препараты помогают клеткам пораженного органа быстрее регенерироваться.
Самыми эффективными препаратами данного типа являются «Калия оротат» и «Альбумин». Внутривенно может вводиться хлорид кальция. При наличии полостей с бронхиальным просветом очищение легких от гнойной мокроты проводится с помощью постурального дренажа. После проведения данной процедуры в зоне поражения обязательно проводят антибактериальную терапию.
Если перечисленное выше лечение не дало положительного результата, помочь больному можно только с помощью хирургического вмешательства. Стоит учитывать и тот факт, что при больших абсцессах проведение физиотерапевтических процедур неприемлемо (велика вероятность разрыва плевры). Подобные процессы только усугубят ситуацию, ведь инфекция может перейти на здоровое легкое или другие органы, располагающиеся рядом. Лучше не рисковать здоровьем пациента и незамедлительно переходить к операции.
Если больной чувствует сильную слабость или у него наблюдается дыхательная недостаточность, специалисты проводят отсасывание секрета и трахеостомию. Сложность лечения состоит в том, что у больного может наблюдаться устойчивость к антибактериальной терапии, вследствие чего абсцесс будет стремительно прогрессировать.
Если пациенту показано хирургическое вмешательство, то спасти человека можно, только удалив часть легкого. Сегментарная резекция проводится в том случае, если поражение органа незначительное. Если на легком наблюдаются обширные поражения, имеется устойчивость к антибактериальному лечению, необходимо удалять орган полностью.
Мы узнали, что такое абсцесс легкого. При таком заболевании важно соблюдать диету, которая укрепляет организм, помогает быстрее восстановиться и добиться положительной динамики. На протяжении всего лечения важно придерживаться следующих правил:
- Нужно забыть об употреблении соли или свести ежедневное ее количество к минимуму. Соль увеличивает нагрузку на сердце, а этого нужно избегать на протяжении всего лечения.
- Ни в коем случае не допускается прием алкогольных напитков, которые только усугубляют стояние больного.
- В ежедневном рационе питания обязательно должна присутствовать белковая пища животного происхождения.
- Кроме этого, нужно каждый день употреблять продукты, богатые кальцием, например молоко, кефир, йогурт, творог, сыр и прочее.
- Необходимо есть как можно больше свежих овощей и фруктов, особенно тех, которые содержат витамины А и В.
- Дрожи также должны входить в рацион питания, именно они содержат витамин В, фолиевую кислоту, жиры и различные минеральные вещества, которые помогают бороться с гнойными заболеваниями.
Что такое абсцесс легкого – теперь понятно. Данное заболевание может затронуть плевру и плевральную полость, в результате чего разовьется пиопневмоторакс и плеврит. Подобное осложнение может стать причиной расплавления под воздействием гноя стенок сосудов, вызовет кровотечение в легких. Кроме того, может быть инфекционное поражение соседнего легкого и развитие абсцесса в нем.
Поскольку кровоток затрагивает все системы организма, то распространение инфекции без лечения может стать делом времени. Сепсис и пневмоперикардит находятся в списке основных осложнений абсцесса легкого. Самое сильное осложнение, которое может быть, – смерть (фиксируется в 5-10 % случаев).
источник
Абсцесс (нарыв, гнойник) – это гнойное воспаление, сопровождающееся расплавлением тканей и образованием заполненной гноем полости. Он может образовываться в мышцах, подкожной клетчатке, костях, во внутренних органах или в окружающей их клетчатке.
Причиной абсцесса является гноеродная микрофлора, которая проникает в организм пациента через повреждения слизистых оболочек или кожных покровов, или же заносится с током крови из другого первичного очага воспаления (гематогенный путь).
Возбудителем в большинстве случаев становится смешанная микробная флора, в которой преобладают стафилококки и стрептококки в сочетании с различными видами палочек, например, кишечной палочкой. В последние годы значительно возросла роль анаэробов (клостридий и бактероидов), а также ассоциации анаэробных и аэробных микроорганизмов в развитии абсцессов.
Иногда бывают ситуации, когда полученный при вскрытии абсцесса гной при посеве на традиционные питательные среды не дает роста микрофлоры. Это свидетельствует о том, что в данных случаях заболевание вызывается нехарактерными возбудителями, обнаружить которые обычными диагностическими приемами невозможно. В определенной мере это объясняет случаи абсцессов с атипичным течением.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
При развитии гнойного воспаления защитная система организма стремится локализовать его, что и приводит к образованию ограничивающей капсулы.
В зависимости от места расположения:
- поддиафрагмальный абсцесс;
- заглоточный;
- паратонзиллярный;
- окологлоточный;
- мягких тканей;
- легкого;
- головного мозга;
- предстательной железы;
- пародонтальный;
- кишечника;
- поджелудочной железы;
- мошонки;
- дугласова пространства;
- аппендикулярный;
- печени и подпеченочный; и др.
Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением.
По особенностям клинического течения выделяют следующие формы абсцесса:
- Горячий, или острый. Сопровождается выраженной местной воспалительной реакцией, а также нарушением общего состояния.
- Холодный. Отличается от обычного абсцесса отсутствием общих и местных признаков воспалительного процесса (повышение температуры тела, покраснение кожи, боль). Данная форма заболевания характерна для определенных стадий актиномикоза и костно-суставного туберкулеза.
- Натечный. Образование участка скопления гноя не приводит к развитию острой воспалительной реакции. Образование абсцесса происходит на протяжении длительного времени (до нескольких месяцев). Развивается на фоне костно-суставной формы туберкулеза.
Клиническая картина заболевания определяется многими факторами и, прежде всего, местом локализации гнойного процесса, причиной абсцесса, его размерами, стадией формирования.
Симптомами абсцесса, локализованного в поверхностных мягких тканях, являются:
- отечность;
- покраснение;
- резкая болезненность;
- повышение местной, а в некоторых случаях и общей температуры;
- нарушение функции;
- флюктуация.
Абсцессы брюшной полости проявляются следующими признаками:
- перемежающаяся (интермиттирующая) лихорадка с гектическим типом температурной кривой, т. е. подверженной значительным колебаниям в течение суток;
- сильные ознобы;
- тахикардия;
- головная боль, мышечно-суставные боли;
- отсутствие аппетита;
- резкая слабость;
- тошнота и рвота;
- задержка отхождения газов и стула;
- напряжение мышц брюшной стенки.
При локализации абсцесса в поддиафрагмальной области пациентов могут беспокоить одышка, кашель, боль в верхней половине живота, усиливающаяся в момент вдоха и иррадиирующая в лопатку и плечо.
При тазовых абсцессах происходит рефлекторное раздражение прямой кишки и мочевого пузыря, что сопровождается появлением тенезмов (ложных позывов на дефекацию), поноса, учащенного мочеиспускания.
Забрюшинные абсцессы сопровождаются болью в нижних отделах спины, интенсивность которых усиливается при сгибании ног в тазобедренных суставах.
Симптомы абсцесса головного мозга схожи с симптомами любого другого объемного образования (кисты, опухоли, гематомы) и могут варьировать в очень широком пределе, начиная от незначительной головной боли и заканчивая тяжелой общемозговой симптоматикой.
Для абсцесса легкого характерно значительное повышение температуры тела, сопровождаемое выраженным ознобом. Пациенты жалуются на боли в области грудной клетки, усиливающиеся при попытке глубокого вдоха, одышку и сухой кашель. После вскрытия абсцесса в бронх возникает сильный кашель с обильным отхождением мокроты, после чего состояние больного начинает быстро улучшаться.
Абсцессы в области ротоглотки (заглоточный, паратонзиллярный, окологлоточный) в большинстве случаях развиваются как осложнение гнойной ангины. Для них характерны следующие симптомы:
- сильная боль, отдающая в зубы или ухо;
- ощущение инородного тела в горле;
- спазм мышц, препятствующий открыванию рта;
- болезненность и припухлость регионарных лимфатических узлов;
- повышение температуры тела;
- бессонница;
- слабость;
- гнусавость голоса;
- появление изо рта неприятного гнилостного запаха.
Поверхностно расположенные абсцессы мягких тканей затруднений в диагностике не вызывают. При более глубоком расположении может возникнуть необходимость в выполнении УЗИ и/или диагностической пункции. Полученный во время пункции материал отправляют на бактериологическое исследование, позволяющее выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
Абсцессы ротоглотки выявляют во время проведения отоларингологического осмотра.
Абсцессы могут возникать как самостоятельное заболевание, но чаще являются осложнением какой-либо другой патологии. Например, пневмония может осложниться абсцессом легкого, а гнойная ангина – паратонзиллярным абсцессом.
Значительно сложнее диагностика абсцессов головного мозга, брюшной полости, легких. В этом случае проводится инструментальное обследование, которое может включать:
- УЗИ органов брюшной полости и малого таза;
- магниторезонансную или компьютерную томографию;
- рентгенографию.
В общем анализе крови при любой локализации абсцесса определяют признаки, характерные для острого воспалительного процесса (повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, увеличение СОЭ).
В начальной стадии развития абсцесса поверхностных мягких тканей назначается противовоспалительная терапия. После созревания гнойника производится его вскрытие, обычно в амбулаторных условиях. Госпитализация показана только при тяжелом общем состоянии пациента, анаэробном характере инфекционного процесса.
В качестве вспомогательного средства при лечении, а так же для профилактики осложнений абсцессов подкожно-жировой клетчатки, рекомендуется использовать мазь Илон. Мазь следует наносить на пораженный участок под стерильную марлевую повязку или пластырь. В зависимости от степени нагноения, менять повязку необходимо один или два раза в день. Срок лечения зависит от тяжести воспалительного процесса, но, в среднем, для получения удовлетворительного результата нужно применять мазь не менее пяти дней. Мазь Илон К продается в аптеках.
Лечение абсцесса легкого начинается с назначения антибиотиков широкого спектра действия. После получения антибиотикограммы проводят коррекцию антибиотикотерапии с учетом чувствительности возбудителя. При наличии показаний с целью улучшения оттока гнойного содержимого выполняют бронхоальвеолярный лаваж. Неэффективность консервативного лечения абсцесса является показанием к хирургическому вмешательству – резекции (удалению) пораженного участка легкого.
Лечение абсцессов головного мозга в большинстве случаев хирургическое, так как они могут привести к дислокации мозга и стать причиной летального исхода. Противопоказанием к удалению абсцессов является их локализация в глубинных и жизненно важных структурах (подкорковые ядра, ствол мозга, зрительный бугор). В таком случае прибегают к пункции полости абсцесса, удалению гнойного содержимого аспирационным способом с последующим промыванием полости раствором антисептика. Если требуется многократное промывание, катетер, через который оно проводится, оставляют в полости на некоторое время.
При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Абсцессы брюшной полости удаляют хирургическим путем.
Абсцессы при несвоевременном лечении могут приводить к тяжелым осложнениям:
- неврит;
- остеомиелит;
- флегмона;
- гнойное расплавление стенки кровеносного сосуда с возникновением угрожающего жизни кровотечения;
- гнойный менингит;
- эмпиема плевры;
- перитонит;
- сепсис.
Прогноз зависит от локализации абсцесса, своевременности и адекватности проводимого лечения. Абсцессы подкожной клетчатки обычно заканчиваются полным выздоровлением. При абсцессах головного мозга прогноз всегда очень серьезный, летальный исход наблюдается в 10% случаев, а у 50% пациентов развивается стойкая утрата трудоспособности.
Профилактика развития абсцессов направлена на предупреждение попадания патогенной гноеродной микрофлоры в организм пациента и включает следующие мероприятия:
- тщательное соблюдение асептики и антисептики при проведении медицинских вмешательств, сопровождающихся повреждением кожных покровов;
- своевременное проведение первичной хирургической обработки ран;
- активная санация очагов хронической инфекции;
- повышение защитных сил организма.
Видео с YouTube по теме статьи:
Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
источник
Нагноительные процессы в лёгких бывают острыми и хроническими. Абсцесс лёгкого (abscessuspulmonum) – это гнойное воспаление лёгочной ткани с расплавлением её в виде ограниченного очага, окружённого воспалительным валиком. Вызывается оно гноеродной флорой, главным образом, кокковой. Развивается абсцесс либо как исход пневмонии, либо при бронхоэктазах в условиях образования обтурационного или компрессионного ателектаза участка лёгких. Кроме того, абсцесс лёгкого может развиться при распространении инфекции лимфогенным путём с других органов при наличии в них гнойного воспаления, или при гематогенном заносе инфекции при септическом состоянии. Возможно образование абсцесс лёгкого при паразитарных заболеваниях (эхинококк, актиномикоз), при травматических поражениях лёгкого, а также при аспирации инородных тел. Расплавление лёгочной ткани может быть без и участия гноеродной флоры, например, при инфаркте лёгкого, при распадающейся раковой опухоли. Гнойный процесс при этих состояниях присоединяется, обычно, позднее. С.И. Спасокукоцкий разделил лёгочные нагноения на 6 групп: эмболические, обтурационные, аспирационные, метапневмонические, паразитарные и травматические.
Клинические признаки абсцесса зависят от стадии его развития (инфильтрат, полость, рубец), локализации (верхушечный, краевой, прикорневой) и размеров (маленький и большой). В своём развитии острый абсцесс лёгкого проходит 2 клинические стадии – до вскрытия абсцесса и после его вскрытия.
Первый период развития абсцесса имеет различную длительность, в среднем – 10 – 12 дней. При этом больные жалуются на озноб, высокую лихорадку, в начале ремиттирующую, а затем и гектическую, проливные поты, быстро нарастающую слабость. Даже при небольших абсцессах появляется смешанная одышка. Часто больных беспокоит сухой кашель. Даже до вскрытия абсцесса может появиться тяжёлый гнилостный запах изо рта.
При осмотре больного выявляется отставание поражённой половины грудной клетки в акте дыхания.
Пальпаторно над поверхностно расположенным абсцессом определяется усиление голосового дрожания. Иногда пальпируя по ходу рёбер или межреберных промежутков можно выявить болезненность в зоне абсцесса. При глубоко расположенным небольшим абсцессом голосовое дрожание может быть и не изменено.
При перкуссии над областью поверхностно расположенного абсцесса определяется притупленный или даже тупой звук. Аускультативно над поверхностно расположенным абсцессом выслушивается бронхиальное дыхание, которое по мере развития некроза становится ослабленным, мелкопузырчатые влажные звонкие хрипы. При глубоком расположении абсцесса аускультативная картина может быть не изменена или определяется ослабленное везикулярное дыхание и бронхиальным оттенком. У некоторых больных определяются жёсткое дыхание и сухие рассеянные хрипы.
Важным диагностическим критерием на этой стадии развития болезни является высокий нейтрофильный лейкоцитоз со сдвигом влево, иногда да миелоцитов, значительно ускоренная СОЭ. В моче появляется небольшое количество белка. В анализах мокроты до вскрытия абсцесса специфических изменений нет. Рентгенологическая картина на этом этапе развития заболевания выявляет крупноочаговое уплотнение лёгочной ткани с неровными краями и нечёткими контурами. Перед развитием второго периода заболевания вся клиническая картина может резко усиливаться, ещё больше повышается температура тела.
Второй период развития абсцесса начинается со вскрытия абсцесса. При прорыве абсцесса в бронх кашель становится очень сильным. При этом начинает выделяться гнойная зелёная мокрота. Она быстро становится жидкой, буро – грязного цвета, чрезвычайно зловонной и может выделяться в огромных количествах – до 0,5 – 1 литра в сутки. Характерно отхождение мокроты «полным ртом». При стоянии эта мокрота разделяется на 2 – 3 слоя – слизистый, серозный и гнойный. При лабораторном исследовании этой мокроты обнаруживают огромное количество лейкоцитов, эритроцитов, кристаллы холестерина и жирных кислот, эластические волокна и так называемые жировые шары Дитриха, или пробки Дитриха. Они представляют собой жироперерождённый лёгочный эпителий. О прекращении распада лёгочной ткани судят по исчезновению в мокроте эластических волокон.
В зависимости от локализации абсцесса, а точнее бронхиального свища по отношению к полости, мокрота легче выделяется в каком-то определённом положении тела больного (положение по Квинке).
Температура тела постепенно начинает снижаться, но ещё долго сохраняется на субфебрильных цифрах. Если по каким-то причинам отхождение гноя из полости задерживается, температура тела вновь может повыситься.
При образовании полости в лёгочной ткани заметно меняется физикальная картина заболевания. При вовлечении в процесс плевры отчётливо выявляется отставание поражённой половины грудной клетки в акте дыхания. При перкуссии над большими поверхностно расположенными полостями появляется тимпанит. Если полость абсцесса большая и соединена с крупным бронхом, то во время перкуссии больного перкуторный тон будет меняться, если перкутировать при открытом рте больного. При этом появляется более высокий тимпанит. Называется это явление симптомом Винтриха. Аускультативно дыхание может быть жёстким, бронхо – везикулярным или бронхиальным. Над крупными полостями с наличием отводящего бронха выслушивается очень характерное амфорическое дыхание. Над ограниченными участками лёгкого при этом появляются средне – и крупнопузырчатые влажные звонкие хрипы.
Рентгенологически после опорожнения полости определяется полость в лёгочной ткани с характерным уровнем жидкости, меняющемся в зависимости от положения тела больного. Если дренажный бронх располагается в нижней части абсцесса, то уровень жидкости не определяется.
Течение заболевания длительное – два – три месяца. Обычно абсцесс завершается формированием рубца. Если рубцевание задерживается и полость в лёгочной ткани сохраняется более 3 месяцев, то речь идёт о хроническом абсцессе. Затяжному течению заболевания способствуют хронические заболевания бронхолёгочной системы, ослабленность организма, например у больных алкоголизмом.
Заболевание может сопровождаться развитием различных осложнений: прорыв абсцесса в плевральную полость с развитием пневмоторакса, лёгочное кровотечение, возникновение новых абсцессов, метастазы абсцессов в головной мозг, в печень, в селезёнку и другие органы. Длительное существование гнойного процесса может приводить к развитию амилоидоза. В тех случаях, когда наступает выход гноеродной флоры за пределы капсулы абсцесса у больных со сниженным иммунитетом и распространение её на лёгочную ткань, может развиться чрезвычайно грозное осложнение – гангрена лёгкого. Это осложнение может развиться у больных сахарным диабетом, алкоголизмом.
источник
Опросите больного с абсцессом легких и выявите жалобына кашель со скудной мокротой слизисто-гнойного характера, озноб, лихорадку, вначале ремитирующую, затем гектическую с большими колебаниями температуры в течение суток, общую слабость, смешанную одышку, иногда боль в грудной клетке (при поверхностном расположении абсцесса), характерные для Iстадии абсцесса до его вскрытия. Выявите жалобы на сильный кашель с отделением большого количества («полным ртом») гнойной мокроты, некоторое уменьшение симптомов интоксикации (лихорадка, озноб и др.), что характерно для IIстадии абсцесса после его вскрытия.
Соберите анамнез у больного с абсцессом легких:развитие гнойного процесса в легких наблюдается как осложнение пневмонии или бронхоэктазов, а также при ранениях грудной клетки, аспирации инородных тел, операциях на дыхательных путях. Возможно развитие абсцесса гематогенным или лимфогенным путем вследствие заноса инфекции в легкие из отдаленного гнойного очага в организме. Синдром полости наблюдается также при туберкулезе легких, поликистозе легких, СКВ с преимущественным поражением легких. В развитии абсцесса легких выделяют два периода: начальный (Iстадия) — до вскрытия абсцесса, когда полость, окруженная зоной перифокального воспаления, заполнена гноем и второй период (IIстадия) — после вскрытия, кори имеется воздушная полость (может быть частично заполнена гноем), сообщающаяся с бронхом.
Проведите общий осмотр больного:у больных абсцессом легких определяется febrisremittens, затем febrishectica; наблюдается лицо лихорадящего больного; цианоз; во IIстадии заболевания иногда появляется бледность кожных покровов из-за развития железодефицитной анемии. Может отмечаться истощение больного, вынужденное положение на больном боку, а также симптом «барабанных палочек» и «часовых стекол» (при хроническом абсцессе легких).
Проведите исследование органов дыхания.Для выявления синдрома полости объективными методами должны иметь место следующие данные:
1) полость в легких должна иметь размер не менее 5 см в диаметре;
2) полость должна быть расположена вблизи грудной стенки не глубже 7 см от поверхности;
3) окружающая полость легочная ткань должна быть уплотненной;
4) стенки полости должны быть тонкими;
5) полость должна сообщаться с бронхом и содержать воздух.
• При осмотре грудной клетки выявляется отставание пораженной стороны в акте дыхания.
• При пальпации грудной клетки может выявляться болезненность по межреберьям на больной стороне при поверхностном расположении абсцесса вследствие вовлечения в воспалительный процесс остальной плевры. Голосовое дрожание в Iстадии абсцесса при его больших размерах и поверхностном расположении ослаблено, а при наличии выраженного, перифокального воспаления может быть усилено, при глубоком расположении — не изменено. После вскрытия абсцесса голосовое дрожание усилено.
• При перкуссии грудной клетки определяется тупой или притупленный звук (до вскрытия абсцесса), тимпанический звук или его разновидности (звук треснувшего горшка, металлический звук) — после вскрытия абсцесса.
• Аускулыпативно в Iстадии абсцесса выслушивается ослабленное везикулярное дыхание (при большом поверхностно расположенном абсцессе), жесткое дыхание (при выраженном перифокальном воспалении)или неизмененное везикулярное дыхание при глубоком расположении абсцесса. После вскрытия абсцесса выслушивается амфорическое (бронхиальное) дыхание, большое количество влажных звонких средне- и крупнопузырчатых хрипов на ограниченном участке. При наличии в полости воздуха и жидкости можно определить шум плеска Гиппократа и шум падающей капли. Бронхофония будет изменяться аналогично голосовому дрожанию.
При лабораторном исследовании:
В крови выявляется нейтрофильный лейкоцитоз 15-25х109 /л со сдвигом влево, резкое ускорение СОЭ до 50-60 мм/час, токсическая зернистость нейтрофилов. Во IIстадии абсцесса при тяжелом течении заболевания развивается железодефицитная анемия (снижение гемоглобина, эритроцитов, цветового показателя, микроцитоз, гипохромия, анизоцитоз, пойкилоцитоз и др.).
Мокрота имеет гнойный характер, трехслойная, при микроскопическом исследовании выявляется большое количество лейкоцитов, эритроциты, эластические волокна, кристаллы жирных кислот, гематоидина, холестерина, пробки Дитриха.
В анализе мочи может наблюдаться умеренная протеинурия до 0,33 %.
Рентгенологическая картинаабсцесса в первом периоде до его вскрытия ничем не отличается от обычной пневмонии и характеризуется крупноочаговыми затемнениями с неровными краями и нечеткими контурами. Рентгенологическое исследование после опорожнения абсцесса дает картину просветления (нередко с горизонтальным уровнем жидкости), на фоне затемнения (пневмоническая инфильтрация) с нечеткими наружными контурами.
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник