Одной из важных систем организма является дыхательная. Человек не может прожить без воздуха. Основным его бесплатным богатством является кислород. Пока человек дышит, он живет. Если вспомнить строение организма, то можно вспомнить, что в обмене газов внутри активное участие принимают легкие.
Именно об их здоровье следует заботиться в первую очередь. Именно их болезни могут привести к инвалидности или неблагоприятным последствиям в виде смерти. Одной из таких опасных болезней является легочный абсцесс. О нем и будем говорить в данной статье.
Что это такое – абсцесс легких? Это распад и воспаление легочной ткани и образование ограниченных полостей, заполненных гноем. Возбудителями заболевания являются микроорганизмы (бактерии). Однако нередкими факторами заболевания являются рвотные массы, слизь, которая попадает в легкие, чужеродные тела.
Расплавленная легочная ткань превращается в гнойную массу, которая ограничена капсулой от остальных участков легкого. Когда капсула прорывается, гной поступает в бронхи, что провоцирует откашливание. Область пораженного участка спадает и образовывается рубец или уплотнение легочной ткани.
По факторам возникновения выделяют:
- Первичный – развивается в результате физических повреждений после ушибов, проникающих внутрь ран;
- Вторичный – развивается на фоне имеющихся отклонений в дыхательных каналах: пневмония, закупоривание в бронхах опухолями или инородными телами.
По расположению гнойник делят на:
- Центральный;
- Периферический – находится на краю.
По продолжительности развития и течения делят на:
- Острый (около 6 недель), который завершается выздоровлением;
- Хронический (больше 6 недель), который характеризуется периодическими улучшениями и обострениями заболевания.
По характеру течения гнойник различают:
- Легкий, при котором клиническая картина выражена не резко;
- Среднетяжелый, при котором симптомы умеренно выражены;
- Тяжелый, при котором ярко выражены все симптомы и предусмотрены осложнения.
перейти наверх
Абсцесс легких характеризуется двумя стадиями:
- Формирование (до прорыва) абсцесса, которое длится от 7 дней до 3 недель;
- Вскрытие гнойной полости.
Гнойная полость в районе грудной клетки вызывает определенный болевой дискомфорт (чувство распирания). Основными симптомами первой стадии заболевания являются:
- Кашель сухой;
- Температура (до 40ºС);
- Лихорадка;
- Одышка;
- Озноб;
- Потеря аппетита;
- Потливость;
- Слабость;
- Тошнота;
- Головная боль;
- Отставание в движении пораженного легкого;
- Ассиметричное движение грудной клетки при двустороннем абсцессе.
На второй стадии симптомы усиливаются или меняются:
- Кашель влажный;
- Мокрота (гной) выводится «полным ртом»;
- Мокрота темного цвета и неприятного запаха;
- Понижение температуры;
- Улучшение самочувствия.
перейти наверх
Инфекционная природа абсцесса легких характеризуется причинами своего происхождения – бактерии или грибки: бактероиды, стрептококк, пневмококк, золотистый стафилококк, грибки, синегнойная палочка, клебсиелла или смешанная флора.
Воспалительный процесс начинается с попадания в легкие инфекции через бронхи или кровь. Основными факторами, способствующими снижению защитных функций и образованию нарыва легких, являются: злоупотребление алкоголя, переохлаждение, курение, слабость иммунитета, нарушение кровообращения в легочном участке, который воспалился, закупорка бронха, что не позволяет вывести гнойные образования, наличие гриппа или хронических болезней.
Часто заболевание развивается:
- при попадании содержимого желудка в дыхательные каналы;
- при прогрессировании пневмонии;
- при закупорке в бронхах или возникновении непроходимости, что приводит к застаиванию слизи и происхождению инфекции;
- на фоне сепсиса – воспалительные процессы гнойного характера в различных органах, при котором микроорганизмы попадают в кровь.
перейти наверх
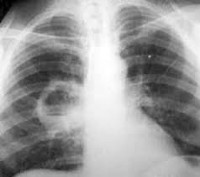
Если у больного наблюдаются симптомы, как при пневмонии, при этом по неизвестным причинам он находится в бессознательном состоянии, злоупотребляет лекарствами или алкоголем, тогда следует пойти к врачу. Проводится рентгенологический анализ и компьютерная томография. При рентгенографии наблюдается массивное затемнение в легких.
- Анализ мокроты, чтобы выявить микроорганизм, вызвавший заболевание;
- Физикальное обследование;
- Анамнез и сбор жалоб;
- Бронхоскопия для исключения злокачественного образования;
- Анализ крови, мочи;
- Спирография;
- Фибробронхоскопия – метод осмотра изнутри грудной клетки при помощи аппарата, который вводится в дыхательные пути.
перейти наверх
Профилактика абсцесса легких не проводится, поскольку лечение назначается для устранения инфекций, пневмонии, предупреждения аспираций после травм или операций. Также проводится активная борьба с алкоголизмом.
Поскольку пациенты обращаются к врачам уже тогда, когда не могут сами справиться с симптомами болезни, что приводит к позднему обнаружению заболевания легких, лечение становится продолжительным и тяжелым. Как лечить абсцесс?
- Гигиена дыхательной системы:
- Постуральное дренирование в определенном положении тела, что способствует лучшему выведению мокроты;
- Дыхательная гимнастика и постоянные откашливания, чтобы облегчить отток гноя;
- Вибрационный массаж;
- Санационная бронхоскопия, чтобы устранить непроходимость через удаление мокроты путем введения антибиотиков, антисептиков и муколитиков.
- Медикаментозные процедуры:
- Антибиотики вводятся внутримышечно, внутривенно или вовнутрь в течение нескольких месяцев;
- Антисептики;
- Муколитики для разжижения слизи;
- Отхаркивающие лекарства для выведения мокроты;
- Дезинтоксикационные препараты с целью устранения интоксикации и восстановления работы внутренних органов;
- Иммуномодуляторы для повышения иммунной системы;
- Кислородотерапия – ингаляционные процедуры введения кислорода через аппарат.
- Хирургическая терапия:
- Пункция – прокалывание нарыва иглой с целью удаления гноя и очищения антисептиками, введение антибиотиков;
- Дренирование и торакоцентез – трубку вводят через грудную клетку в легкие и отсасывают гной;
- Удаление доли либо всего легкого в случае невозможности вылечить болезнь;
- Отсасывание секреции и трахеостомия;
- Пульмонэктомия.
перейти наверх
Какие выделяют осложнения абсцесса легких?
- Недостаток кислорода;
- Переход в хроническую стадию;
- Прорыв гнойника, скопление воздуха и гноя;
- Гнойное воспаление оболочки легких;
- Переход гнойного воспаления на здоровые участки;
- Кровотечение внутри легких;
- Деформация бронхиального дерева с образованием в нем гнойного воспаления;
- Проникновение инфекции в кровь с распространением по всем органам.
Профилактикой абсцесса легких может стать своевременное и правильное лечение дыхательной системы, отказ от алкоголя и курения, а также отсутствие переохлаждения.
Абсцесс легких является излечимой болезнью, если приступить к устранению всех причин заболевания вовремя и правильно. Выздоровление обычно наступает спустя 6-8 недель.
Прогноз жизни может быть радостным, если постоянно проходить лечение у врача. Сколько живут? Есть пациенты, которые живут много лет, если постоянно проходят лечение, делают профилактику болезни и выполняют дыхательную гимнастику.
Если же болезнь не лечить, тогда возможен летальный результат. Все зависит от того, как будет развиваться болезнь и произойдет ли прорыв гноя в легочную полость.
Поражение здоровых участков органа приводит к кислородному голоданию. Все эти признаки не способствуют здоровому существованию. Летальные исходы составляют 5-10% из всех заболевших. В 20% абсцесс хронизируется.
источник
Абсцесс легкого — тяжелая патология, которая сопровождается образованием в тканях гноя с дальнейшим его скоплением в некротических полостях. При отсутствии своевременного лечения недуг может закончиться тяжелыми осложнениями вплоть до смерти пациента. Именно поэтому ни в коем случае нельзя игнорировать симптомы заболевания.
Конечно, многие люди интересуются дополнительными вопросами. Почему возникает абсцесс в тканях легкого? На какие нарушения стоит обратить внимание? Какие методы лечения предлагает современная медицина? Ответы на эти вопросы важны.
Порой на фоне инфекционного поражения легкого в тканях органа формируется очаг воспаления. Патологический процесс сопровождается распадом легочных тканей и образованием гнойным масс, которые накапливаются в образованной на фоне воспаления полости — так формируется абсцесс. Иногда образование подобного гнойника закупоривает просвет бронха, что ведет к нарушению естественного отхождения мокроты, а это лишь ухудшает состояние пациента.
Причиной воспалительного процесса является активность патогенной микрофлоры. В роли возбудителя могут выступать стрептококки и стафилококки (наиболее опасным считается золотистый стафилококк), аэробные и анаэробные бактерии, а также грибковые микроорганизмы. Кроме того, абсцесс порой развивается на фоне проникновения в организм паразитов, например, некоторых видов амеб, а также эхинококков.
Патогенные микроорганизмы могут проникать в органы дыхательной системы разными путями.
- Инфекция может попадать в дыхательные пути из ротовой полости. К группе риска относятся пациенты с пародонтозами, тонзиллитами и гингивитами. Риск развития недуга возрастает в том случае, если человек не соблюдает правила гигиены рта.
- Причиной может быть и некротизирующая пневмония.
- Абсцесс легких нередко развивается на фоне гнойной тромбоэмболии, а также при внутривенном введении наркотических препаратов.
- Инфекция попадает в легкие и гематогенным путем — патогенные микроорганизмы распространяются вместе с током крови, причем первичный очаг воспаления может располагаться в любой системе органов.
- Бактерии и грибки нередко попадают в органы грудной клетки во время ранений и травм.
- Абсцесс может развиваться на фоне системного поражения организма (сепсиса).
- Подобная патология может быть результатом рака легких.
- Возможна аспирация дыхательных путей рвотными массами.
Во время диагностики очень важно определить причину заражения и природу возбудителя — от этого зависит схема терапии.
Мы уже рассмотрели причины абсцесса легкого. Но стоит отметить, что существуют факторы риска, наличие или воздействие которых повышает вероятность формирование гнойников. Их список включает в себя:
- курение;
- локальное или системное переохлаждение организма;
- злоупотребление спиртными напитками;
- снижение активности иммунной системы (организм не может справляться с инфекцией);
- грипп, простудные заболевания;
- сахарный диабет;
- наличие хронических патологий дыхательной системы (например, потенциально опасным является хронический бронхит, особенно если пациенту не была оказана надлежащая помощь).
Многие люди интересуются информацией о подобной патологии. Признаки абсцесса легкого на начальных стадиях могут быть смазанными. Сначала повышается температура тела. Пациенты жалуются на озноб, слабость, ломоту в теле, постоянную сонливость и усталость. Наблюдается повышенная потливость и головные боли.
По мере прогрессирования болезни возникают более специфические симптомы абсцесса легкого. Больные страдают от одышки, которая появляется даже в состоянии покоя. Дыхание пациента затруднено, нет возможности сделать глубокий вдох.
В дальнейшем наблюдается сухой кашель. Во время приступов кашля человек отмечает боли в груди, ощущение распирания с пораженной стороны.
Из-за дыхательной недостаточности ткани не получают достаточного количества кислорода — кожа приобретает бледный, а затем и синюшный оттенок. Артериальное давление значительно снижается, пульс становится слишком частым и аритмичным.
Если абсцесс прорывается самостоятельно, то кашель становится влажным и сопровождается выделением гнойной, желтовато-зеленой мокроты.
В современной медицине используется несколько систем, позволяющих классифицировать подобную патологию.
Если принимать во внимание причины образования абсцесса, то можно выделить две группы.
- Первичная форма заболевания развивается в том случае, если инфекция попадает непосредственно в грудную клетку, например, во время проникающего ранения или открытой травмы.
- Вторичный абсцесс проявляется на фоне уже имеющегося заболевания дыхательной системы (например, при тяжелых формах пневмонии).
Во внимание берут и место расположения абсцесса. Например, он может быть центральным или периферическим (в том случае, если гнойник располагается ближе к краю легкого).
В зависимости от течения недуга выделяют следующие типы:
- абсцесс легкой формы, при которыми симптомы выражены не слишком резко (у пациента имеется одышка, кашель, лихорадка, но в умеренной форме);
- среднетяжелое течение — симптомы более выражены, но недуг хорошо поддается медикаментозной терапии;
- тяжелая форма патологии — нарушения в работе дыхательной системы ярко выражены, состояние пациента тяжелое, высок риск развития осложнений.
Стоит обращать внимание и на длительность развития недуга:
- острый абсцесс — патология появляется внезапно, симптомы быстро усиливаются, но недуг длится не более 6 недель и заканчивается полным выздоровлением;
- хроническая форма патологии характеризуется вялым течением, при котором периоды ремиссий сменяются рецидивами (длится более шести недель и плохо поддается терапии).
В современной медицинской практике выделяют две стадии абсцесса легкого.
- Первая стадия — это, собственно, образование абсцесса. Данный этап сопровождается повышением температуры, болями в груди при кашле, одышкой и прочими вышеперечисленными симптомами.
- На второй стадии происходит прорыв абсцесса легкого. На этой фазе наблюдается кратковременное ухудшение неприятных ощущений, после чего появляется кашель. Приступ сопровождается выделением большого количества мокроты. Выделения гнойные, с весьма неприятным запахом. Объем мокроты, как правило, составляет 100–150 мл. В дальнейшем состояние пациента улучшается, правда, лишь на время.
Хронический абсцесс легкого гораздо труднее лечить и даже диагностировать, так как симптомы недуга смазаны. Болезнь характеризуется периодически возникающими обострениями, которые сопровождаются примерно теми же нарушениями, что и острая форма воспаления. А вот во время ремиссии клиническая картина весьма нечеткая.
- Периодически возникает одышка, чувство нехватки воздуха.
- Пациенты страдают от постоянного кашля, который нередко сопровождается выделением мокроты.
- Иногда во время приступов кашля появляются боли в груди.
- Хронический воспалительный процесс приводит к повышенной потливости. Пациенты жалуются на постоянную усталость, быструю утомляемость, снижение аппетита. Это, в свою очередь, сопровождается уменьшением веса тела, постепенным истощением организма.
- Постепенно грудная клетка деформируется, а пальцы рук приобретают весьма характерную форму барабанных палочек, что свидетельствует о затяжном нарушении работы дыхательной системы.
Хроническая форма недуга нередко развивается на фоне отсутствия терапии при остром абсцессе легкого. Переход болезни в данную стадию может быть связан с резким ослаблением иммунной системы.
Как свидетельствует статистика, правильно проведенная терапия в большинстве случаев действительно помогает избавиться от недуга. Тем не менее, последствий избежать удается не всегда. Осложнения абсцесса легкого могут быть очень опасными. С их списком нужно обязательно ознакомиться.
- Достаточно часто острое воспаление переходит в хроническую форму, которую лечить гораздо труднее.
- Иногда патологический процесс переходит на другое, здоровое легкое.
- Из-за изменения структуры легких возможно развитие дыхательной недостаточности — организм не получает необходимого объема кислорода, что сказывается на работе всех систем органов.
- Существует вероятность развития пиопневмоторакса. Абсцесс прорывается в плевральную полость — в ней накапливаются воздух и гнойные массы.
- К перечню возможных осложнений относят и эмпиему плевры. Патология сопровождается воспалением плевральных листов и скоплением в плевральной полости гнойных масс.
- У некоторых пациентов на фоне абсцесса легкого появляется легочное кровотечение.
- В тканях пораженного легкого порой образуются различные деформации (бронхоэктазы), которые становятся очагами хронического, гнойного воспаления.
- К числу наиболее опасных осложнений относят септикопиемию. Инфекция из гнойных очагов в легких проникает в кровь и разносится по всему организму, поражая печень, головной мозг и прочие системы органов.
Диагностика абсцесса легкого — сложный процесс, во время которого нужно не только подтвердить наличие гнойников, но также выяснить причину их образования, степень распространения.
- Для начала проводится сбор анамнеза. Врач также обязательно интересуется наличием у пациентов тех или иных симптомов.
- Во время общего осмотра специалист прослушивает легкие с помощью фонендоскопа — возможно появление характерных хрипов. Кроме того, врач осматривает кожные покровы (кислородное голодание сопровождается бледностью, синюшностью) и грудную клетку (возможны ее деформации).
- Обязательно проводится общий анализ крови. Увеличение количества лейкоцитов и повышение СОЭ указывает на наличие в организме воспалительного процесса.
- Дополнительно проводится биохимический анализ крови.
- Исследование мокроты при абсцессе легкого обязательно. Ее образцы используют для микроскопического исследования, а также проведения бактериологического посева. Такие процедуры дают возможность определить разновидность возбудителя, проверить его чувствительность к воздействию того или иного препарата.
- Пациента наплавляют на рентгенографию органов грудной клетки. На снимке врач сможет увидеть имеющиеся абсцессы.
- Проводится и фибробронхоскопия. С помощью бронхоскопа врач тщательно осматривает бронхи изнутри, проверяет на наличие патологических новообразований.
- В спорных случаях дополнительно проводится компьютерная томография, которая дает больше информации о структуре и происхождении патологических структур в тканях легкого.
На основе полученных результатов врач составляет схему лечения абсцесса легкого.
Ни в коем случае нельзя игнорировать симптомы недуга или отказываться от терапии. Лечение абсцесса легких обязательно должно быть комплексным, так как здесь многое зависит от причин возникновения патологии и общего состояния пациента. Иногда абсцесс необходимо дренировать, удалить гнойное содержимое, после чего обработать антисептиками. Кроме того, проводится медикаментозная терапия.
- В первую очередь пациентам назначают антибиотики. Лекарства подбирают в зависимости от штамма возбудителей. Наиболее часто используются такие средства, как «Ампициллин», «Цефтриаксон», «Амоксициллин», «Метронидазол». Врач подбирает дозу и режим приема индивидуально.
- Проводится и санационная бронхоскопия. Во время процедуры врач с помощью специального оборудования удаляет из бронхов слизь и гной, обрабатывает стенки антисептиками и антибактериальными средствами.
- Применяются также отхаркивающие средства и муколитики. Такие препараты разжижают мокроту, усиливают активность ресничек эпителия, облегчают отхождение выделений и слизи из бронхов.
- Проводится и симптоматическая терапия. Например, пациентам назначают противовоспалительные и жаропонижающие средства, а также препараты, позволяющие снять признаки интоксикации.
- Порой врач назначает пациенту прием иммуномодуляторов, которые повышают резистентность организма к разного рода инфекциям, а также ускоряют процесс восстановления дыхательной системы.
- Иногда проводится кислородотерапия, которая помогает предотвратить развитие тяжелой формы кислородного голодания.
- Во время ремиссии пациентам рекомендуют специальный вибрационный массаж грудной клетки (облегчает отхождение мокроты) и регулярные сеансы дыхательной гимнастики (можно проводить в домашних условиях).
Порой абсцесс легкого требует хирургического вмешательства. Уровень сложности процедуры напрямую зависит от состояния пациента и стадии развития недуга.
- Многим пациентам назначают пункция. Это довольно простая процедура, во время которой абсцесс прокалывают с помощью иглы, после чего извлекают гнойное содержимое, промывают полость антисептическими растворами, а далее обрабатывают антибактериальными средствами. Такую процедуру проводят в том случае, если абсцесс расположен в краевых участках легкого, а отток гнойных масс из полости нарушен. Подобная методика эффективна лишь в том случае, если новообразование имеет небольшие размеры (диаметр не превышает 5 см).
- Иногда пациенту необходим разрез грудной клетки (торакоцентез). Во время процедуры сквозь разрез в полость абсцесса вводится специальная трубка, которая обеспечивает дренаж. Подобная операция проводится в том случае, если в легких образовались гнойники большого диаметра (больше 5 см) или же пациент находится в тяжелом состоянии.
- К сожалению, иногда единственным способом избавиться от патологии является частичное или полное удаление пораженного легкого. Чаще всего подобная методика применяется для лечения хронической формы абсцесса.
Прогнозы напрямую зависят от того, на какой именно стадии был диагностирован абсцесс легкого. Если речь идет о легкой форме недуга, то правильно проведенная терапия помогает организму пациента восстановиться — последние симптомы заболевания исчезают примерно спустя 6–8 недель после начала лечения. Если же речь идет об осложненных формах, то предугадать исход заболевания сложно. Как свидетельствует статистика, острая форма недуга даже при проведении правильного лечения в 20 % случаев переходит в хроническое воспаление.
К сожалению, специфической профилактики (например, вакцин) на сегодняшний день не существует. Врачи рекомендуют лишь придерживаться принципов здорового образа жизнь, поддерживать хорошую физическую форму, правильно питаться, словом, укреплять иммунную систему. Очень важно отказаться от курения и употребления спиртных напитков, так как это повышает вероятность формирования абсцесса, да и значительно усложняет его течение.
Все заболевания легких (например, бронхит, пневмония) должны вовремя поддаваться терапии. При появлении любых нарушений нужно обращаться к врачу — игнорировать тревожные симптомы нельзя.
источник
Легкие – жизненно важный орган в человеческом организме. В них происходит обмен кислорода с углекислым газом. В конце концов, мы душим легкими! Если человек оказывается на медицинской кушетке по какому-либо заболеванию, либо только что оперированный, то ему необходим правильный уход. Как правильно ухаживать за пациентом?
В первую очередь, проветривание палаты, дезинфекция поверхностей, передвижение больного, правильное кормление, если тяжелобольной пациент. Но, в силу тех или иных обстоятельств, правильный уход может быть нарушен. Именно тогда может появиться абсцесс легких. Что это такое? Абсцесс легких – нагноительный процесс двух долей легкого и ткани.
Чем вызван данный процесс? Процесс может быть вызван аэробными бактериями. Как известно, аэробы – бактерии, которые развиваются в условиях присутствия воздуха, отсюда и заболевание легких. Анаэробы присущи гангрене. Каковы же, клинические признаки абсцесса? Симптомы заболевания: кашель с гнойной мокротой, неприятный запах изо рта, озноб, пот, лихорадка, хрипы. Какие же симптомы присущи абсцессу? Ответы вы найдете на сайте: bolit.info
Коварное заболевание, еще более серьезное по тяжести процесса. Гангрена легкого – омертвление всей ткани легкого. Вызвана данная болезнь анаэробными бактериями, которые, как было сказано выше, развиваются в условиях отсутствия воздуха.
Клиника гангрены напоминает картину абсцесса, только мокрота серого цвета с неприятным запахом. Что происходит с легкими при гангрене? Представить страшно. Гангрена любого органа – малоприятный процесс, как на вид, так и клинически. Скорее всего, гангрена представляет собой конечную точку абсцесса, то есть как результат воспаления и нагноения ткани легкого.
Абсцесс и гангрена легкого у взрослого человека – это более сложный и тяжелый процесс, чем у детей. Чаще происходят рецидивы, абсцесс в гангрену и так далее. Бывает, что болезнь плавно переходит в хроническую стадию. Тогда уже вылечить практически невозможно. Это зависит от состояния организма, иммунной реакции, микрофлоры легких. Ведь микрофлора – показатель стойкости иммунитета. Если она нарушена, значит, человек ослаблен, у него все шансы вместе с пневмонией, допустим, заполучить абсцесс. В любом случае, заболевание лечится, главное правильно подобранное лечение, включающее антибиотики. Но одними антибиотиками не обойдется! Лечение должно быть комплексным.
Антибиотики разрушают защитные силы организм, они воздействуют на бактерии, которые имеют чувствительность к ним. Препараты: стрептомицин, пенициллин, левомицетин, группа сульфаниламидов. Обязательно добавляют витамины: А, В, С. Важным составляющим лечения являются отхаркивающие вещества, а также полноценное питание.
Дети, к счастью, заболевают абсцессом реже, нежели взрослые. У детей, скорее всего иммунитет еще ни чем не испорчен, крепче, чем у взрослого человека. Да и абсцесс – осложнение какого-либо заболевания. Пневмония – абсцесс – гангрена. Примерная последовательность в процессах заболевания. Хотя детки заболевают пневмонией тоже.
Если же ребенок заболел абсцессом легких, то это лечится антибиотиками, вводится сыворотка противогангренозная и конечно, общеукрепляющая терапия. Симптомы такие же, как у взрослых людей.
Прежде всего, акцент делается на рентгенографии. При абсцессе легкого заметно затемнение, а если же произошло разрешение процесса, то на снимке высвечивается определенное количество жидкости с просветлением.
Обязательно проводятся лабораторные исследования, а именно, кровь берется на анализ. В картине крови – лейкоцитоз, воспалительный процесс с высоким содержанием СОЭ. Бактериологические исследования с анализом мокроты, при которых обнаруживается цвет и консистенция мокроты. Проводится перкуссия, при которой, выслушиваются хрипы и обнаруживаются притупления. Более показательна – рентгенография, так как по снимку можно с легкостью определить степень абсцесса.
При абсцессе и гангрене легких профилактика направлена на своевременное и правильное лечение, для начала, воспаления легких. Если принять во внимание пожилых, тяжелобольных пациентов, то – правильный уход. Недаром говорят, что легче предупредить, чем вылечить. И, конечно же, противопоказано заниматься самолечением, это чревато последствиями.
Мало кто сейчас доверяет медикам, многие пытаются вылечиться сами, самостоятельно ставя себе диагнозы. Правильнее определить воспаление или пневмонию, полагаясь на медицину. Профилактику проводить вовремя, соблюдая все условия в стационаре. Это касается медицинских работников, в том числе. Ведь кто кроме вас!
Сложно делать прогнозы особенно на ранних стадиях воспаления. Ни факт, что воспаление не перейдет в пневмонию, а пневмония в абсцесс. Не дай Бог конечно. Но, какие-либо прогнозы может делать только опытный медицинский работник.
Если пожилой человек в просторной палате, его правильно кормят, убирают слизь со рта, обрабатывают и осуществляют гигиену, то беспокоиться не о чем. Можно прогнозировать выздоровление. А если же наоборот, то осложнение.
Как было сказано выше, исход заболевания зависит от своевременности лечения, а также состояния иммунной системы. У истощенных людей чаще бывают осложнения. Правильное питание, надлежащий уход, профилактика – все это важные составляющие в победе над любым заболеванием, даже таким серьезным, как абсцесс.
Если абсцесс и гангрену не удалось вылечить в течение небольшого промежутка времени, три месяца, то человеку показана операция. Удаление абсцесса производят оперативным путем. Это, безусловно, влияет на продолжительность жизни.
Представьте ситуацию, пациент с абсцессом более 3 месяцев, отказывающийся от операции. Естественно, в таком случае, человек сам укорачивает себе жизнь. И наоборот, пациент, который согласился на оперативное вмешательство – продлил себе жизнь!
источник

Одним из наиболее опасных воспалений является абсцесс легкого, имеющий яркую клиническую картину и быстро ухудшающий общее состояние пациента.
Абсцесс легкого характеризуется гнойно-деструктивными проявлениями. В ходе воспалительного процесса образуется один или несколько внутренних нарывов (полостей) в легких (в паренхиме) с гноем. Воспаление сопровождается интоксикацией и лихорадкой.
По статистике чаще всего патология диагностируется у мужчин работоспособного возраста. Причем большинство (2/3) заболевших злоупотребляли алкоголем. Это информация к размышлению.
С точки зрения медицины, принято говорить, что тот самый нарыв образуется путем расплавления ткани. Образуется полость, ограниченная как бы пленкой (пиогенная мембрана). И внутри этой полости собирается гной.
Абсцессы могут встречаться во всех паренхиматозных органах, а также в коже, подкожной клетчатке и других мягких тканях. Возникают они вследствие проникновения в ткани гноеродных микроорганизмов и только при условии сохранного иммунитета.
Абсцесс легкого – это ситуация, при которой бактерии проникают в паренхиму органа.
Происходит это тремя путями – через бронхи, с током крови или с током лимфы. Оказываясь в ткани легкого, микроорганизмы провоцируют возникновение воспаления и разрушают паренхиму.
Абсцесс легкого – это воспаление, при котором образуется полость, заполненная гноем, которая может опорожняться (дренироваться) самостоятельно через рядом лежащий бронх.
Для некоторых абсцессов характерно рецидивирующее заполнение гноем после опорожнения.
Этиологическими факторами абсцесса могут быть гноеродные бактерии, грибы или, реже, простейшие. К числу последних относится 
Причины возникновения абсцесса легкого могут быть следующими:
- пневмонии и пневмониты;
- бронхоэктатическая болезнь;
- туберкулезный процесс ;
- инфаркт и гангрена легкого;
- гнойные заболевания зубочелюстного аппарата, например, кариес;
- аспирация содержимого желудка во время рвоты;
- сепсис в стадии септикопиемии.
Очень редко возникают первичные абсцессы, когда микроорганизмы попадают в легкие из окружающей среды и воспаление сразу идет по пути образования абсцесса.
Попасть в паренхиму легкого микроорганизмы могут тремя путями:
- Бронхогенный. В этом случае возбудитель либо изначально проникает в организм через бронхи, либо находится в ротовой полости, откуда вместе с воздухом проникает в легкое.
- Лимфогенный. Этот путь осуществляется в том случае, если очаг инфекции находится в легких или близлежащих тканях и микроорганизмы перемещаются оком лимфы.
- Гематогенный. Процесс распространения возбудителя током кровью получил название сепсис. В случае, если возникают гнойные очаги в разных органах из-за перемещения микроорганизмов по кровеносным сосудам, говорят о септикопиемии.

Респираторный синдром проявляется кашлем с отделением мокроты. Продуктивный кашель – свидетельство того, что абсцесс дренируется через бронх. Количество мокроты зависит от величины абсцесса и диаметра бронха, с которым он связан.
Возможно развитие и других симптомов, но встречаются они реже и только в том случае, если выполняются определенные условия. Боль в грудной клетке выраженной интенсивности, связанная с актом дыхания, возникает в том случае, если абсцесс расположен близко к плевре.
Сухой кашель еще до прорыва содержимого в бронх может возникнуть, если крупный абсцесс сдавливает бронхиальное дерево.
Стоит учитывать, что общеинфекционный синдром хорошо выражен в первую фазу заболевания, когда абсцесс закрыт. Во вторую фазу, когда происходит отток гноя, интоксикация значительно уменьшается, температура тела постепенно нормализуется.
Абсцесс в своем развитии проходит несколько фаз – от формирования воспаления до его разрешения, от заполнения полости, до ее опорожнения и заживления.
Под действием этиологического фактора постепенно воспаление распространяется от центра к периферии. Погибшие нейтрофильные лейкоциты вместе с фрагментами некротизированного легкого и погибшими бактериями образуют гной.
Таким образом образуется полость, стенками которой являются несколько рядов плотно расположенных друг к другу иммунных клеток, а содержимым – гнойный экссудат.
Со временем абсцесс может прорвать стенку бронха, вследствие чего содержимое его полости выйдет наружу. Дренированные абсцессы постепенно опорожняются, а затем либо заживают, либо переходят в хроническую форму.
Фибробласты – это клетки, синтезирующие коллаген – основной элемент соединительной ткани, они в стенке абсцесса легкого есть всегда. Если полость опорожняется и в ней больше нет воспаления, она заживает.
В случае, если абсцесс легкого полностью не санирован и пиогенная мембрана продолжает вырабатывать гной, соединительная ткань начинает разрастаться по периферии абсцесса. Таким образом в стенке полости возникает самый наружный ее слой – фиброзный. Так возникает хронический абсцесс.
По течению абсцессы разделяются на два вида:
- Острый – возникший менее двух месяцев назад, имеющий тонкую пиогенную мембрану, вскрывшийся или не вскрывшийся в бронх;
- Хронический – существующий более двух месяцев, имеющий толстую капсулу с разрастанием соединительной ткани по периферии, как правило периодически дренируется бронхом.
Пиогенная мембрана постепенно рассасывается, на месте абсцесса формируется участок соединительной ткани. Если полость была небольшого диаметра, после ее заживления, никакие остаточные явления могут быть не видны. Если полость была большой, остается участок фиброза.
Хронический абсцесс легкого более опасен, он имеет затяжное течение и может существовать десятилетиями.
Каждое обострение сопровождается теми же симптомами, что характерны для острого абсцесса. При этом вокруг патологического очага постепенно разрастается соединительная ткань, образуя грубые фиброзные тяжи.
Длительно существующий патологический очаг в легком приводит к нарушению функционирования бронхо-легочной системы. Развиваются такие симптомы, как: постоянная одышка, непереносимость физической нагрузки, синюшность кожных покровов. Со временем начинает страдать и сердечно-сосудистая система, что может привести к сердечной недостаточности.
Наличие длительное время существующей полости в легком создает опасность повреждения плевры. Любая травма грудной клетки может привести к разрыву стенки абсцесса и образованию пневмоторакса, лечить который придется оперативным путем.
Диагноз абсцесс легкого можно поставить с помощью следующих методов исследования:
- Физикальные. В том случае, если абсцесс имеет маленький диаметр и находится достаточно глубоко в легком, обнаружить его с помощью физикальных методов исследования невозможно. Большие и поверхностные абсцессы можно выявить с помощью аускультации и перкуссии. Аускультативно над не дренированным абсцессом выслушивается ослабленное бронхиальное дыхание, над дренированным – амфорическое дыхание. Перкуторно над заполненным абсцессом определяется притупление звука, над опустошенным – коробочный его оттенок.
- Лабораторные. Общий анализ крови не позволяет подтвердить или опровергнуть наличие абсцесса, но позволяет увидеть воспалительные изменения в крови. При этом наблюдается повышение нейтрофильных лейкоцитов и сдвиг лейкоцитарной формулы до юных форм. В тяжелых случаях возможно развитие анемии.
- Обзорная рентгенография органов грудной клетки. Рентгенографическая картина зависит от стадии патологического процесса. Не дренированный абсцесс выглядит как округлое затемнение с четкими ровными контурами. Дренированный абсцесс выглядит как полость с горизонтальным уровнем жидкости. Если полость тонкостенная – абсцесс острый, если ее стенки толстые – хронический. По мере развития заболевания, вокруг или внутри абсцесса появляются признаки фиброзных изменений.
- Компьютерная или магнитно-резонансная томография. Являются такими же методами визуализации легких, как и рентген. Однако КТ и МРТ позволяют послойно рассмотреть ткань легких и создать их трехмерную проекцию. Это необходимо для определения точной локализации и размеров абсцесса.
- Анализ мокроты. Проводится в специальной лаборатории после сбора мокроты в стерильный контейнер. С помощью микроскопии удается обнаружить в мокроте большое количество нейтрофильных лейкоцитов и бактерии. Кроме того, проводят бактериологическое исследование для выявления вида возбудителя и его чувствительности к антибиотикам.
- Бронхоскопия. Этот вид исследования выполняют очень редко. Он необходим в тех случаях, когда необходимо ускорить процесс дренирования абсцесса или провести дифференциальную диагностику с заболеваниями бронхов.
Абсцесс легкого лечат консервативно или с помощью хирургических методов.

Острый дренированный абсцесс легкого можно лечить консервативно. Прежде всего используют этиотропную терапию, воздействуя на возбудителя инфекции. Для этого применяют антибиотики сначала широкого спектра действия, а затем – по результатам антибиотикограммы.
Дополнительно назначают нестероидные противовоспалительные препараты, например, ибупрофен. Они позволяют снизить температуру и ускорить процесс заживления.
Важным условием выздоровления является полный покой пациента и калорийное питание, богатое белковыми продуктами и витаминами.
Дренировать абсцесс можно через бронхиальное дерево. Для этого дренаж проводят с помощью бронхоскопа и отсасывают содержимое полости. Затем ее можно санировать путем введения в полость антибактериальных препаратов.
Хронические абсцессы необходимо удалять. Как правило, вычленить их самостоятельно не представляется возможным. Для этого проводят сегментэктомию – удаление сегмента легкого или лобэктомию – удаление доли.
В случае, если в патологический процесс вовлекается больше одной доли, проводится пульмонэктомия – удаление легкого. Последняя из перечисленных операций при абсцессе проводится крайне редко.
Возможно полное выздоровление или возникновение незначительных остаточных явлений. При хроническом абсцессе прогноз сомнительный, поскольку лечить его достаточно сложно, и он представляет опасность для здоровья. Если развились необратимые осложнения заболевания, прогноз неблагоприятный.
Профилактикой абсцесса легкого, прежде всего, является лечение первичных очагов эндогенной инфекции. Для этого важное значение имеет своевременное обращение к врачу при ухудшении самочувствия и возникновении общеинфекционных проявлений.
источник
Абсцесс легкого – это неспецифическое воспаление легочной ткани, в результате которого происходит расплавление с образованием гнойно-некротических полостей. В период формирования гнойника отмечается лихорадка, торакалгии, сухой кашель, интоксикация; в период вскрытия абсцесса — кашель с обильным отхождением гнойной мокроты. Диагноз выставляется на основании совокупности клинических, лабораторных данных, рентгенологической картины. Лечение подразумевает проведение массивной противомикробной терапии, инфузионно-трансфузионной терапии, серии санационных бронхоскопий. Хирургическая тактика может включать дренирование абсцесса или резекцию легких.
Абсцесс легкого входит в группу «инфекционных деструкций легких», или «деструктивных пневмонитов». Среди всех нагноительных процессов в легких на долю абсцесса приходится 25-40%. Абсцессы легочной ткани в 3-4 раза чаще регистрируются у мужчин. Типичный портрет пациента — мужчина среднего возраста (40-50 лет), социально неустроенный, злоупотребляющий алкоголем, с длительным стажем курильщика. Более половины абсцессов образуется в верхней доле правого легкого. Актуальность проблематики в современной пульмонологии обусловлена высокой частотой неудовлетворительных исходов.
Возбудители проникают в полость легкого бронхогенным путем. Золотистый стафилококк, грамотрицательные аэробные бактерии и неспорообразующие анаэробные микроорганизмы являются наиболее распространенной причиной абсцесса легких. При наличии воспалительных процессов в полости рта и носоглотке (пародонтоз, тонзиллит, гингивит и др.) вероятность инфицирования легочной ткани возрастает. Аспирация рвотными массами, например, в бессознательном состоянии или в состоянии алкогольного опьянения, аспирация инородными телами тоже может стать причиной абсцесса легких.
Варианты заражения гематогенным путем, когда инфекция попадает в легочные капилляры при бактериемии (сепсисе) встречаются редко. Вторичное бронхогенное инфицирование возможно при инфаркте легкого, который происходит из-за эмболии одной из ветвей легочной артерии. Во время военных действий и террористических актов абсцесс легкого может образоваться вследствие прямого повреждения или ранения грудной клетки.
В группу риска входят люди с заболеваниями, при которых возрастает вероятность гнойного воспаления, например больные сахарным диабетом. При бронхоэктатической болезни появляется вероятность аспирации зараженной мокротой. При хроническом алкоголизме возможна аспирация рвотными массами, химически-агрессивная среда которых так же может спровоцировать абсцесс легкого.
Начальная стадия характеризуется ограниченной воспалительной инфильтрацией легочной ткани. Затем происходит гнойное расплавление инфильтрата от центра к периферии, в результате чего и возникает полость. Постепенно инфильтрация вокруг полости исчезает, а сама полость выстилается грануляционной тканью, в случае благоприятного течения абсцесса легкого происходит облитерация полости с образованием участка пневмосклероза. Если же в результате инфекционного процесса формируется полость с фиброзными стенками, то в ней гнойный процесс может самоподдерживаться неопределенно длительный период времени (хронический абсцесс легкого).
По этиологии абсцессы легких классифицируют в зависимости от возбудителя на пневмококковые, стафилококковые, коллибациллярные, анаэробные и пр. Патогенетическая классификация основана на том, каким образом произошло заражение (бронхогенным, гематогенным, травматическим и другими путями). По расположению в легочной ткани абсцессы бывают центральными и периферическими, кроме того они могут быть единичными и множественными, располагаться в одном легком или быть двусторонним. Некоторые авторы придерживаются мнения, что гангрена легкого — это следующая стадия абсцесса. По происхождению выделяют:
- Первичные абсцессы. Развиваются при отсутствии фоновой патологии у ранее здоровых лиц.
- Вторичные абсцессы. Формируются у лиц с иммуносупрессией (ВИЧ-инфицированных, перенесших трансплантацию органов).
Болезнь протекает в два периода: период формирования абсцесса и период вскрытия гнойной полости. В период образования гнойной полости отмечаются боли в области грудной клетки, усиливающиеся при дыхании и кашле, лихорадка, порой гектического типа, сухой кашель, одышка, подъем температуры. Но в некоторых случаях клинические проявления могут быть слабо выраженными, например, при алкоголизме болей практически не наблюдается, а температура редко поднимается до субфебрильной. С развитием болезни нарастают симптомы интоксикации: головная боль, потеря аппетита, тошнота, общая слабость. Первый период абсцесса легкого в среднем продолжается 7-10 дней, но возможно затяжное течение до 2-3 недель или же наоборот, развитие гнойной полости носит стремительный характер и тогда через 2-3 дня начинается второй период болезни.
Во время второго периода абсцесса легкого происходит вскрытие полости и отток гнойного содержимого через бронх. Внезапно, на фоне лихорадки, кашель становится влажным, и откашливание мокроты происходит «полным ртом». За сутки отходит до 1 литра и более гнойной мокроты, количество которой зависит от объема полости. Симптомы лихорадки и интоксикации после отхождения мокроты начинают снижаться, самочувствие пациента улучшается, анализы крови так же подтверждают угасание инфекционного процесса. Но четкое разделение между периодами наблюдается не всегда, если дренирующий бронх небольшого диаметра, то отхождение мокроты может быть умеренным.
Если причиной абсцесса легкого является гнилостная микрофлора, то из-за зловонного запаха мокроты, пребывание пациента в общей палате невозможно. После длительного стояния в емкости происходит расслоение мокроты: нижний густой и плотный слой сероватого цвета с крошковидным тканевым детритом, средний слой состоит из жидкой гнойной мокроты и содержит большое количество слюны, а в верхних слоях находится пенистая серозная жидкость.
Если в процесс вовлекается плевральная полость и плевра, то абсцесс осложняется гнойным плевритом и пиопневмотораксом, при гнойном расплавлении стенок сосудов возникает легочное кровотечение. Также возможно распространение инфекции, с поражением здорового легкого и с образованием множественных абсцессов, а в случае распространения инфекции гематогенным путем – образование абсцессов в других органах и тканях, то есть генерализация инфекции и бактериемический шок. Примерно в 20% случаев острый гнойный процесс трансформируется в хронический.
При визуальном осмотре, часть грудной клетки с пораженным легким отстает во время дыхания, или же, если абсцесс легких носит двусторонний характер, движение грудной клетки асимметрично. В крови ярко выраженный лейкоцитоз, палочкоядерный сдвиг лейкоцитарной формулы, токсичная зернистость нейтрофилов, повышенный уровень СОЭ. Во второй фазе абсцесса легкого анализы крови постепенно улучшаются. Если процесс хронизируется, то в уровень СОЭ увеличивается, но остается относительно стабильным, так же присутствуют признаки анемии. Биохимические показатели крови изменяются – увеличивается количество сиаловых кислот, фибрина, серомукоида, гаптоглобинов и α2- и у-глобулинов; о хронизации процесса говорит снижение альбуминов в крови. В общем анализе мочи – цилиндрурия, микрогематурия и альбуминурия, степень выраженности изменений зависит от тяжести течения абсцесса легкого.
Проводят общий анализ мокроты на присутствие эластических волокон, атипичных клеток, микобактерий туберкулеза, гематоидина и жирных кислот. Бактериоскопию с последующим бакпосевом мокроты выполняют для выявления возбудителя и определения его чувствительности к антибактериальным препаратам. Рентгенография легких является наиболее достоверным исследованием для постановки диагноза, а так же для дифференциации абсцесса от других бронхолегочных заболеваний. В сложных диагностических случаях проводят КТ или МРТ легких. ЭКГ, спирография и бронхоскопия назначаются для подтверждения или исключения осложнений абсцесса легкого. При подозрении на развитие плеврита осуществляется плевральная пункция.
Тяжесть течения заболевания определяет тактику его терапии. Возможно как хирургическое, так и консервативное лечение. В любом случае оно проводится в стационаре, в условиях специализированного отделения пульмонологии. Консервативная терапия включает в себя соблюдение постельного режима, придание пациенту дренирующего положения несколько раз в день на 10-30 минут для улучшения оттока мокроты. Антибактериальная терапия назначается незамедлительно, после определения чувствительности микроорганизмов возможна коррекция антибиотикотерапии. Для реактивации иммунной системы проводят аутогемотрансфузию и переливание компонентов крови. Антистафилакокковый и гамма-глобулин назначается по показаниям.
Если естественного дренирования не достаточно, то проводят бронхоскопию с активной аспирацией полостей и с промыванием их растворами антисептиков (бронхоальвеолярный лаваж). Возможно также введение антибиотиков непосредственно в полость абсцесса легкого. Если абсцесс расположен периферически и имеет большой размер, то прибегают к трансторакальной пункции. Когда же консервативное лечение абсцесса легкого малоэффективно, а также в случаях осложнений показана резекция легкого.
Благоприятное течение абсцесса легкого идет с постепенным рассасыванием инфильтрации вокруг гнойной полости; полость теряет свои правильные округлые очертания и перестает определяться. Если процесс не принимает затяжной или осложненный характер, то выздоровление наступает через 6-8 недель. Летальность при абсцессе легкого достаточно высока и на сегодняшний день составляет 5-10%. Специфической профилактики абсцесса легкого нет. Неспецифической профилактикой является своевременное лечение пневмоний и бронхитов, санация очагов хронической инфекции и предупреждение аспирации дыхательных путей. Так же важным аспектом в снижении уровня заболеваемости является борьба с алкоголизмом.
источник
Абсцесс лёгкого – ограниченная от незаражённой ткани полость деструкции в легком. Проще говоря, абсцесс представляет собой полость, заполненную гноем, полость окружена капсулой (пиогенная капсула), которая не даёт гноеродным микроорганизмам воздействовать на другие незаражённые участки лёгкого. Более тяжёлый воспалительный процесс – гангрена лёгкого. Гангрена не имеет капсулы и поэтому склонна к дальнейшему распространению и расплавлению лёгочной ткани.
Несмотря на относительно небольшие размеры абсцессов, они наносят значительный урон организму. Самостоятельно в домашних условиях это заболевание не лечится!
Возникновение абсцессов связано с нарушением различных механизмов в лёгких. Одним из главных составляющих для начала этого процесса является наличие микроорганизмов в самом органе. Конечно, не всегда и не у каждого человека будет развиваться абсцесс лёгкого, даже при наличии микробов. Для этого нужны определённые условия.
Выделим самые частые причины и механизмы, которые с большей вероятностью приведут к абсцессу лёгкого.
В этом случае появление абсцессов связано со снижением иммунитета после болезни, наличием микроорганизмов в лёгком, снижением вентиляции лёгочной ткани, ухудшением микроциркуляции крови в органе. На первое место можно поставить абсцессы после пневмоний, вызванных стафилококком.
Обусловлена различными иммунодефицитными состояниями, хроническими заболеваниями, затяжным течением бактериальных и вирусных болезней.