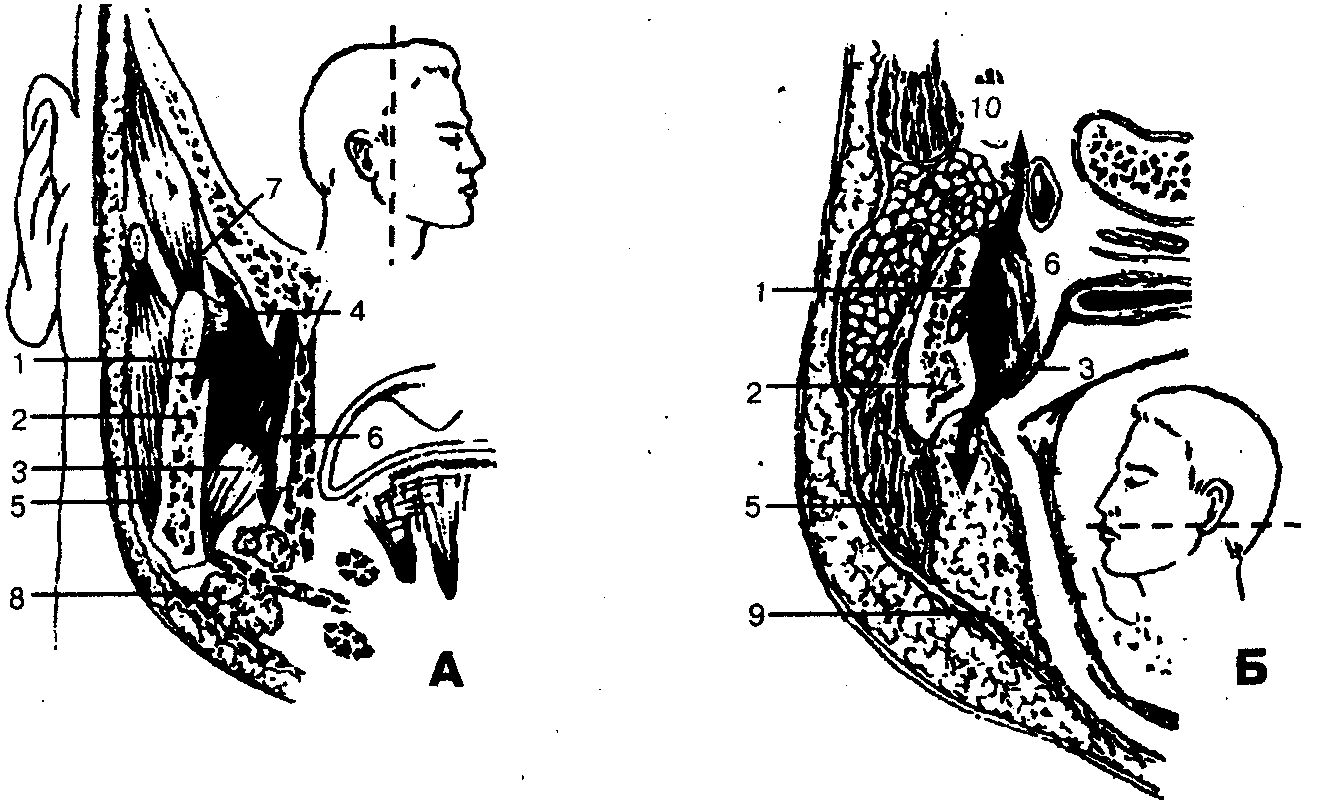
Границы. Крыловидно-челюстное пространство расположено между внутренней поверхностью ветви нижней челюсти и крыловидными мышцами (рис. 67). Оно имеет следующие границы: верхняя — латеральная крыловидная мышца (m. pterygoideus lateralis) и межкрыловидная фасция, нижняя — верхняя линия прикрепления сухожилия внутренней крыловидной мышцы к ветви нижней челюсти (m. pterygoideus medialis), наружная — внутренняя поверхность ветви нижней челюсти (ramus mandibulae), внутренняя — задняя и наружная поверхность медиальной крыловидной мышцы, передняя — щечно-глоточный шов (raphe buccopharyngea).
По направлению кверху крыловидно-челюстное пространство непосредственно соединяется с межкрыловидным промежутком (между наружной и внутренней крыловидными мышцами), а затем продолжается в височно-крыловидный промежуток, находящийся между наружной поверхностью латеральной крыловидной мышцы и конечным отделом височной мышцы (у места прикрепления ее к венечному отростку нижней челюсти). Вдоль внутренней поверхности височной мышцы височно-крыловидный промежуток сообщается с глубоким (подмышечным) пространством височной области, с подвисочным клетчаточным пространством. По направлению кпереди клетчатка крыловидно-челюстного пространства соприкасается с жировым комком щеки (corpus adiposum buccae), отделяясь от последнего сравнительно тонкой фасциальной пластинкой. Таким образом, крыловидно-челюстное пространство не имеет замкнутых границ в задневерхнем и переднем отделах.
Через височно-крыловидный и межкрыловидный промежутки проходят верхнечелюстная артерия (a. maxillaris), и ее ветви (в частности, нижняя альвеолярная артерия — a. alveolaris inferior, которая проходит в нижнюю челюсть через canalis mandibulae), ветви нижнечелюстного нерва (n. alveolaris inferior и n. lingualis) и многочисленные вены, из которых формируется крыловидное венозное сплетение (plexus pterygoideus).
Основные источники и пути проникновения инфекции
Очаги одонтогенной инфекции в области нижних третьих моляров, в частности, при затрудненном прорезывании этих зубов, осложненном развитии перикоронарита, а также инфицирование во время выполнения проводниковой мандибулярной, торусальной анестезии (по М.М. Вейсбрему).
Характерные местные признаки абсцессов и флегмон крыловидно-челюстного пространства
Жалобы на боль в горле, усиливающуюся при открывании рта, жевании, глотании; ограничение открывания рта. Объективно. Лицо симметричное, кожные покровы обычной окраски. Открывание рта резко ограничено из-за воспалительной контрактуры внутренней крыловидной мышцы, может наблюдаться уменьшение амплитуды бокового перемещения нижней челюсти в «здоровую» сторону. Слизистая оболочка в области крыловидно-челюстной складки (plica pterygomandibularis) отечна, гиперемирована. Пальпация этой зоны вызывает боль.
Пути дальнейшего распространения инфекции
Окологлоточное, позадичелюстное пространства, щечная, поднижнечелюстная области, подвисочная и височная ямки (рис. 67).
Методика операции вскрытия абсцесса крыловидно-челюстного пространства внутриротовым доступом
При абсцессе крыловидно-челюстного пространства, нередко возникающего после проводниковой анестезии нижнего луночкового нерва вследствие нагноения гематомы, вскрытие гнойно-воспалительного очага обычно осуществляют внутриротовым доступом.
1. Обезболивание — местная инфильтрационная анестезия в области крыловидно-челюстной складки в сочетании с проводниковой анестезией по Берше-Дубову, В.М.Уварову на фоне премедикации.
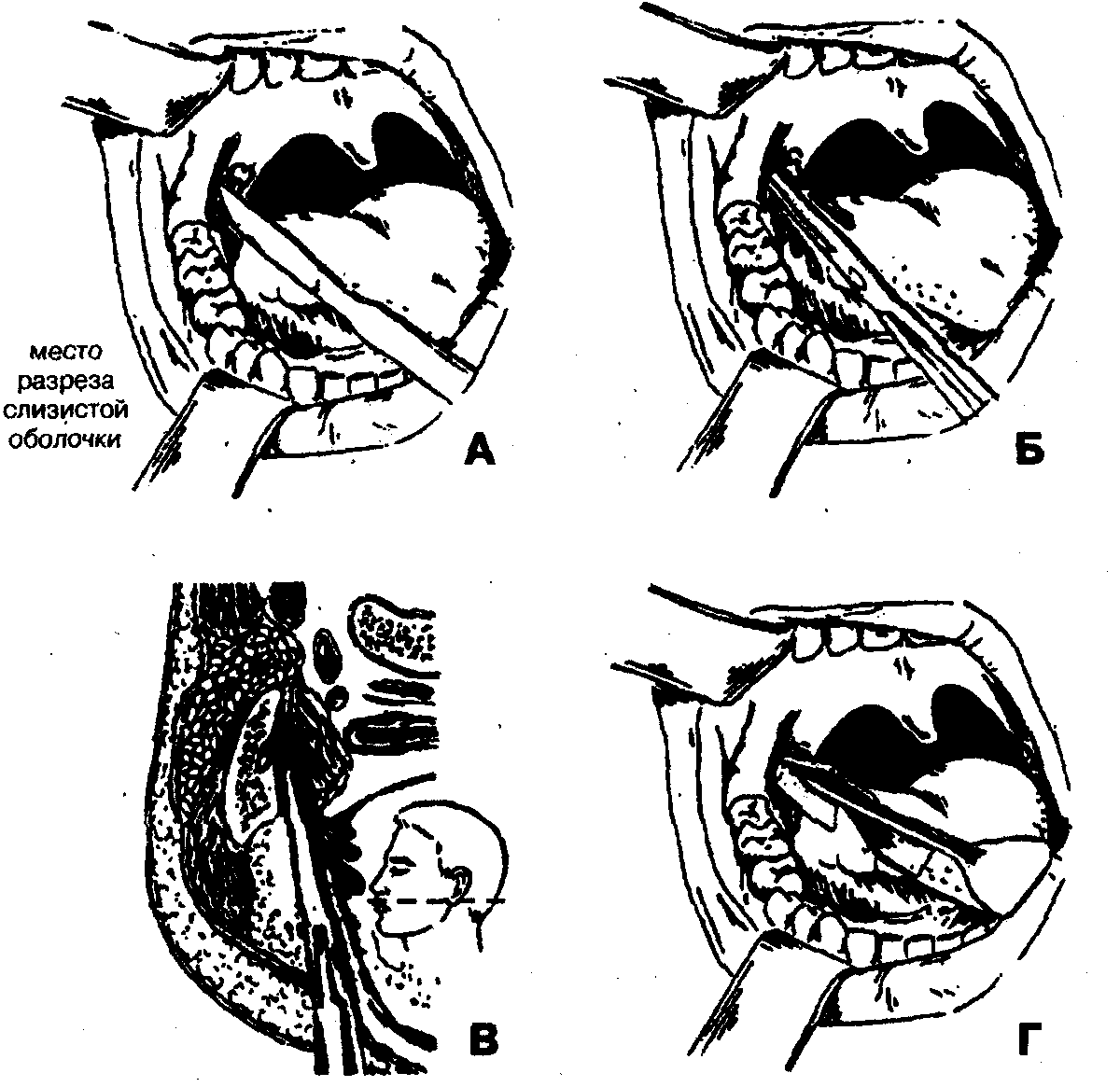
3. Разведение краев раны с расслоением подслизистого слоя клетчатки и межкрыловидной фасции при помощи кровоостанавливающего зажима (рис. 68, Б, В).
4. Вскрытие гнойного очага путем расслоения клетчатки крыловидно-челюстного пространства вдоль внутренней поверхности ветви нижней челюсти с помощью кровоостанавливающего зажима.
5. Введение через операционную рану ленточного дренажа из перчаточной резины или полиэтиленовой пленки в крыловидно-челюстное пространство (рис. 68, Г). Для предупреждения смещения дренажа вглубь операционной раны его можно фиксировать швом к краю раны.
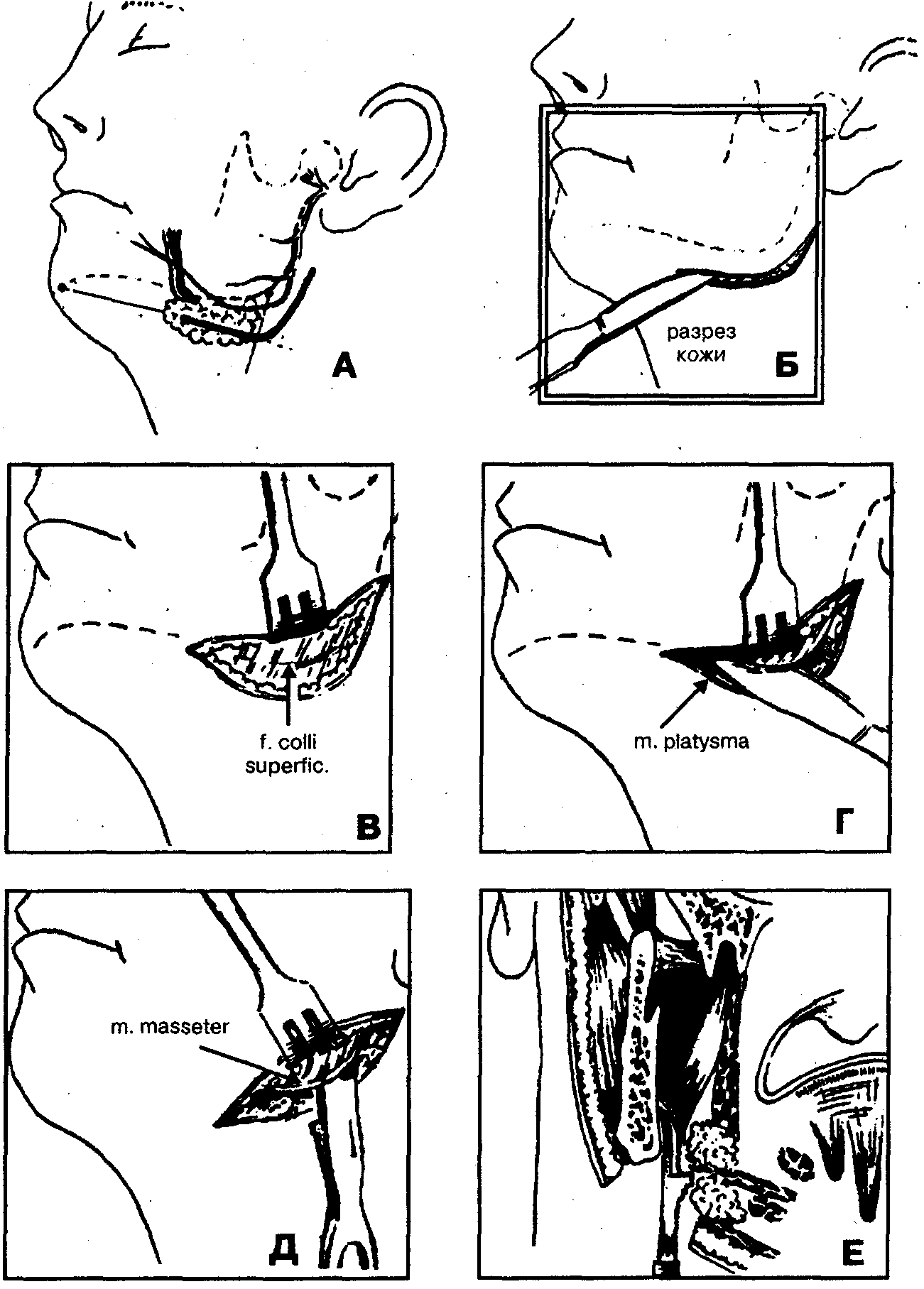
1. Обезболивание — наркоз (внутривенный, ингаляционный) или местная инфильтрационная анестезия в сочетании с проводниковой анестезией по Берше-Дубову, Уварову, А.В. Вишневскому на фоне премедикации.
2. Разрез кожи и подкожной клетчатки, окаймляющий угол нижней челюсти, отступя на 1,5-2 см книзу и кзади от края челюсти с целью предупреждения повреждения краевой ветви лицевого нерва (r. marginalis mandibulae) (рис. 69, А, Б).
3. Отслойка верхнего края раны от подкожной мышцы (m. platysma) и покрывающей ее поверхностной фасции шеи (fascia colli superficialis) с помощью куперовских ножниц, марлевого тампона до появления в ране угла нижней челюсти (рис. 69, В). При этом вместе с подкожно-жировой клетчаткой смещается вверх и краевая ветвь лицевого нерва.
Рис. 69. Основные этапы операции вскрытия флегмоны крыловидно-челюстного пространства наружным поднижнечелюстным доступом
4. Пересечение скальпелем подкожной мышцы шеи (m. platysma) в месте прикрепления ее к углу челюсти и части сухожилия внутренней крыловидной мышцы (m. pterygoideus medialis) в месте его прикрепления к нижней челюсти (рис. 69, Г). Гемостаз.
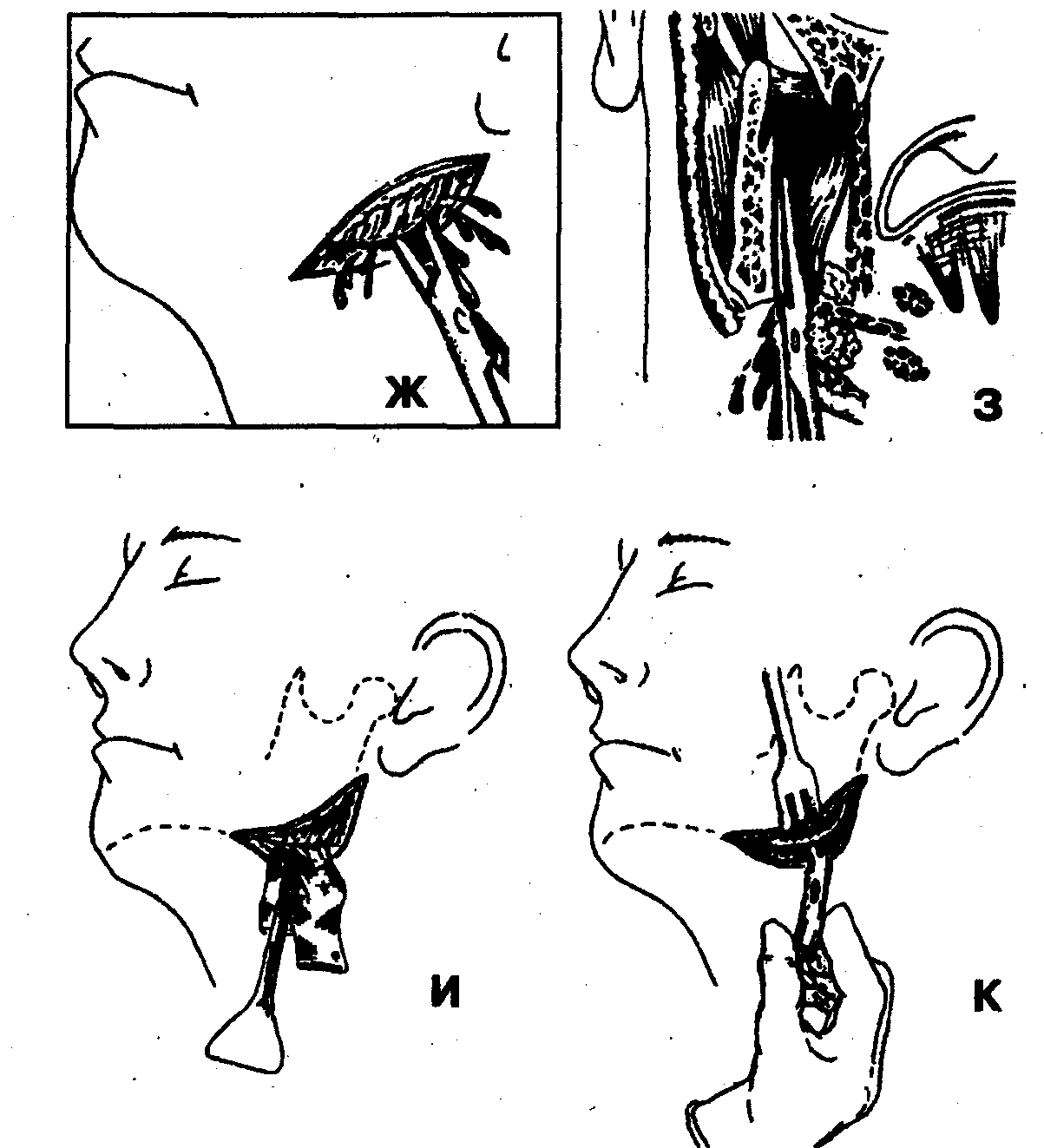
6. Вскрытие гнойного очага расслоением клетчатки крыловидно-челюстного пространства с помощью кровоостанавливающего зажима (рис. 69, Ж, З). Окончательный гемостаз.
7. Введение через операционную рану в крыловидно-челюстное пространство ленточного или трубчатого дренажа (рис. 69, И, К).
8. Наложение асептической ватно-марлевой повязки с гипертоническим раствором, антисептиками, а при использовании трубчатого дренажа — подключение аппаратуры (системы), обеспечивающей возможность проведения диализа и вакуумного дренирования раны без снятия повязки.
источник
Абсцесс и флегмона крыловидно-челюстного пространства
Относительно часто причиной гнойного поражения этого пространства являются воспалительные процессы в области нижних больших коренных зубов. Намного реже воспалительные заболевания крыловидно-челюстного пространства, верхнего его отдела возникают в результате распространения гноя от области верхних моляров. Иногда гнойный процесс проникает в крыловидно-челюстное пространство при абсцессе заднего отдела подъязычной области (из челюстно-язычного желобка), а также при прогрессирующей флегмоне подъязычной области, подчелюстного треугольника, дна полости рта.
Крыловидно-челюстное пространство ограничено снаружи ветвью нижней челюсти, изнутри — медиальной крыловидной мышцей, сверху — латеральной крыловидной мышцей, спереди — щечной мышцей, прикрепляющейся к hapbe pterygomandibularis. Сзади это пространство частично прикрыто околоушной слюнной железой.
Рыхлая клетчатка, выполняющая крыловидно-челюстное пространство, в различных местах сообщается с прилежащими клетчаточными промежутками: через щель вдоль заднего края медиальной крыловидной мышцы — с ретромандибулярным (позадинижнечелюстным) и передним отделами окологлоточного пространства, вверху — с височной, подвисочной и крылонебной ямками, внизу — с подчелюстной областью. Спереди в верхний отдел крыловидно-челюстного пространства, в промежутке между верхней челюстью и передним краем ветви нижней челюсти, проникает жировой комок щеки.
Картина заболевания при гнойном воспалительном процессе, локализующемся в крыловидно-челюстном пространстве, различна в зависимости от быстроты нарастания воспалительных явлений в объеме вовлеченных в процесс тканей. Иногда, особенно при абсцессе, все явления развиваются медленно и постепенно, на протяжении многих дней, ограничиваясь пределами крыловидно-челюстного пространства. Нередко гнойный процесс в течение 2—3 дней не только распространяется по всей клетчатке этого пространства, но и проникает в соседние области.
Местными признаками развивающегося заболевания являются прогрессирующее ограничение открывания рта, усиливающиеся болевые ощущения при глотании, увеличение и болезненность лимфатических узлов под углом нижней челюсти. В последующие
дни наряду с нарастанием перечисленных явлений вырисовываются небольшая отечность и болезненный инфильтрат под углом нижней челюсти. Находящиеся здесь лимфатические узлы как бы спаиваются друг с другом и окружающими тканями и прощупываются менее отчетливо. Может появиться и припухлость в нижнем отделе височной области.
При вялом течении процесса (а это иногда бывает в результате длительного применения антибиотиков) гнойный очаг как бы спускается книзу; при этом нам приходилось наблюдать появление ограниченного участка размягчения мягких тканей у угла нижней челюсти или несколько кнутри от него.
В преддверии рта при воспалительных процессах крыловидно-челюстного пространства изменений не обнаруживается. После медленного отведения нижней челюсти инструментом удается осмотреть, часто лишь с помощью лобного рефлектора, задние отделы полости рта. Здесь имеются гиперемия и отечность слизистой оболочки в области крыловидно-челюстной складки (plica pteriygomandibularis), а также передней дужки мягкого неба.
Хирургическое вмешательство при гнойных воспалительных заболеваниях крыловидно-челюстного пространства проводят со стороны рта или через кожу. Первый путь не позволяет широко вскрыть крыловидно-челюстное пространство и показан лишь при медленно развивающихся ограниченных гнойных очагах. Разрез длиной около 2 см проводят параллельно крыловидно-челюстной складке, несколько кнаружи от нее, через слизистую оболочку, проникая скальпелем на глубину 0,5—0,75 см. Если при этом не появляется гной, то в разрез вводят желобоватый зонд и, проникая им в крыловидно-челюстное пространство (придерживаясь того же направления, что и при проводниковом обезболивании у нижнечелюстного отверстия), раздвигают ткани, вскрывая гнойный очаг.
При флегмоне крыловидно-челюстного пространства, особенно в случаях бурного развития заболевания, показан разрез снаружи, в области угла нижней челюсти, как при флегмонах околоушно-жевательной области, но, достигнув скальпелем кости в области угла и основания нижней челюсти, отделяют нижний отдел медиальной крыловидной мышцы от кости и проникают тупым путем кверху на внутреннюю поверхность ветви нижней челюсти к участку скопления гноя.
источник
Границы. Крыловидно-челюстное пространство расположено между внутренней поверхностью ветви нижней челюсти и крыловидными мышцами (рис. 67).
Оно имеет следующие границы: верхняя — латеральная крыловидная мышца (m. pterygoideus lateralis) и межкрыловидная фасция, нижняя — верхняя линия прикрепления сухожилия внутренней крыловидной мышцы к ветви нижней челюсти (m. pterygoideus medialis), наружная — внутренняя поверхность ветви нижней челюсти (ramus mandibulae), внутренняя — задняя и наружная поверхность медиальной крыловидной мышцы, передняя — щечно-глоточный шов (raphe buccopharyngea). По направлению кверху крыловидно-челюстное пространство непосредственно соединяется с межкрыловидным промежутком (между наружной и внутренней крыло-видными мышцами), а затем продолжается в височно-крыловидный промежуток, находящийся между наружной поверхностью латеральной крыловидной мышцы и конечным отделом височной мышцы (у места прикрепления ее к венечному отростку нижней челюсти). Вдоль внутренней поверхности височной мышцы височно-крыловидный промежуток сообщается с глубоким (подмышечным) пространством височной области, с подвисочным клетчаточным пространством. По направлению кпереди клетчатка крыловидно-челюстного пространства соприкасается с жировым комком щеки (corpus adiposum buccae), отделяясь от последнего сравнительно тонкой фасциальной пластинкой. Таким образом, крыловидно-челюстное пространство не имеет замкнутых границ в задневерхнем и переднем отделах. Через височно-крыловидный и межкрыловидный промежутки проходят верхнечелюстная артерия (a. maxillaris), и ее ветви (в частности, нижняя альвеолярная артерия — a. alveolaris inferior, которая проходит в нижнюю челюсть через canalis mandibulae), ветви нижнечелюстного нерва (n. alveolaris inferior и n. lingualis) и многочисленные вены, из которых формируется крыловидное венозное сплетение (plexus pterygoideus).
Очаги одонтогенной инфекции в области нижних третьих моляров, в частности, при затрудненном прорезывании этих зубов, осложненном развитии перикоронарита, а также инфицирование во время выполнения проводниковой мандибулярной, торусальной анестезии (по М.М. Вейсбрему).
Жалобы на боль в горле, усиливающуюся при открывании рта, жевании, глотании; ограничение открывания рта.
Объективно. Лицо симметричное, кожные покровы обычной окраски. Открывание рта резко ограничено из-за воспалительной контрактуры внутренней крыловидной мышцы, может наблюдаться уменьшение амплитуды бокового перемещения нижней челюсти в «здоровую» сторону. Слизистая оболочка в области крыловидно-челюстной складки (plica pterygomandibularis) отечна, гиперемирована. Пальпация этой зоны вызывает боль.
Окологлоточное, позадичелюстное пространства, щечная, поднижнечелюстная области, подвисочная и височная ямки (рис. 67).
При абсцессе крыловидно-челюстного пространства, нередко возникающего после проводниковой анестезии нижнего луночкового нерва вследствие нагноения гематомы, вскрытие гнойно-воспалительного очага обычно осуществляют внутриротовым доступом.
1. Обезболивание — местная инфильтрационная анестезия в области крыловидно-челюстной складки в сочетании с проводниковой анестезией по Берше-Дубову, В.М.Уварову на фоне премедикации.
2. Разрез слизистой оболочки вдоль наружного края крыловидно-челюстной складки длиной около 2,5-3 см (рис. 68, А).
3. Разведение краев раны с расслоением подслизистого слоя клетчатки и межкрыловидной фасции при помощи кровоостанавливающего зажима (рис. 68, Б, В).
4. Вскрытие гнойного очага путем расслоения клетчатки крыловидно-челюстного пространства вдоль внутренней поверхности ветви нижней челюсти с помощью кровоостанавливающего зажима.
5. Введение через операционную рану ленточного дренажа из перчаточной резины или полиэтиленовой пленки в крыловидночелюстное пространство (рис. 68, Г). Для предупреждения смещения дренажа вглубь операционной раны его можно фиксировать швом к краю раны.
Методика операции вскрытия флегмоны крыловидно-челюстного пространства наружным поднижнечелюстным доступом
1. Обезболивание — наркоз (внутривенный, ингаляционный) или местная инфильтрационная анестезия в сочетании с проводниковой анестезией по Берше-Дубову, Уварову, А.В. Вишневскому на фоне премедикации.
2. Разрез кожи и подкожной клетчатки, окаймляющий угол нижней челюсти, отступя на 1,5-2 см книзу и кзади от края челюсти с целью предупреждения повреждения краевой ветви лицевого нерва (r. marginalis mandibulae) (рис. 69, А, Б).
3. Отслойка верхнего края раны от подкожной мышцы (m. platysma) и покрывающей ее поверхностной фасции шеи (fascia colli superficialis) с помощью куперовских ножниц, марлевого тампона до появления в ране угла нижней челюсти (рис. 69, В). При этом вместе с подкожно-жировой клетчаткой смещается вверх и краевая ветвь лицевого нерва.
4. Пересечение скальпелем подкожной мышцы шеи (m. platysma) в месте прикрепления ее к углу челюсти и части сухожилия внутренней крыловидной мышцы (m. pterygoideus medialis) в месте его прикрепления к нижней челюсти (рис. 69, Г). Гемостаз.
5. Отслойка распатором сухожилия внутренней крыловидной мышцы (m. pterygoideus medialis) от внутренней поверхности нижней челюсти (рис. 69, Д, Е).
6. Вскрытие гнойного очага расслоением клетчатки крыловидно-челюстного пространства с помощью кровоостанавливающего зажима (рис. 69, Ж, З). Окончательный гемостаз.
7. Введение через операционную рану в крыловидно-челюстное пространство ленточного или трубчатого дренажа (рис. 69, И, К).
8. Наложение асептической ватно-марлевой повязки с гипертоническим раствором, антисептиками, а при использовании трубчатого дренажа — подключение аппаратуры (системы), обеспечивающей возможность проведения диализа и вакуумного дренирования раны без снятия повязки.
источник
Вариант записи местных изменений:
Жалобы на болезненное и затрудненное глотание, ограничение открывания рта, затрудненное пережевывание пищи, повышенную температуру тела, слабость, нарушение сна и аппетита.
История заболевания. Четыре дня назад появилась боль при накусывании на ранее неоднократно леченый 47. Врач, к которому обратилась больная, обработал каналы зуба и рекомендовал полоскание полости рта теплым содовым раствором. Однако, боль нарастала. На 2-й день появилось затрудненное открывание рта, а на следующий день больная не смогла ввести в рот столовую ложку. Температура тела повысилась до 38,8°С, появилась боль при глотании, стало трудно проглатывать не только жесткую, но и размягченную пищу. При повторном обращении к стоматологу больная была госпитализирована в челюстно-лицевое отделение.
Перенесенные заболевания: хронический гастрит.
Местные изменения. При внешнем осмотре определяется невыраженный отек мягких тканей под углом нижней челюсти справа. Пальпация позади ветви нижней челюсти в направлении ее внутренней поверхности, а также со стороны внутренней поверхности угла нижней челюсти резко болезненная. Кожа над припухлостью уплотнена, в цвете не изменена. Поднижнечелюстные лимфатические узлы справа увеличены, слегка болезненные при пальпации. Рот открывается на 0,5 см между резцами. При попытке открыть рот шире отмечается резкая болезненность в области угла нижней челюсти справа. Сместить нижнюю челюсть в здоровую сторону не удается. Эта попытка также сопровождается болью. Слизистая оболочка преддверия рта не изменена. Ткани крыловидно-нижнечелюстной складки, передней небной дужки, челюстно-язычного желобка отечны, слизистая оболочка этих областей гиперемирована. Пальпация крыловидно-нижнечелюстной складки резко болезненна. 47 частично разрушен, имеется глубокая кариозная полость, сообщающаяся с полостью зуба, перкуссия зуба безболезненная. Зубная формула: (указать).
Диагноз: «Флегмона крыловидно-нижнечелюстного пространства справа».
Вариант записи операции вскрытия флегмоны
крыловидно-нижиечелюстного пространства:
Под общим обезболиванием произведен разрез длиной 8 см в заднем отделе поднижнечелюстного треугольника отступя на 2 см книзу от основания нижней челюсти и параллельно ему. Рассечена кожа, подкожно-жировая клетчатка, поверхностная фасция шеи, подкожная мышца. Выделено основание угла нижней челюсти, по внутренней поверхности которого рассечена медиальная крыловидная мышца (вдоль нижнего края ее). Затем она отслоена распатором от внутренней поверхности угла нижней челюсти. Кровоостанавливающим зажимом прошли между внутренней поверхностью медиальной крыловидной мышцы в крыловидно-нижнечелюстное пространство. Рана тупым путем расширена, получен гной. Рана дренирована резиновыми выпускниками. Наложена повязка с гипертоническим раствором (или другим медикаментозным средством — указать, каким). Назначена медикаментозная терапия (указать, какая).
Вариант записи ведения дневника после операции вскрытия флегмоны крыловидио-иижнечелюстного пространства:
Состояние удовлетворительное (средней тяжести, тяжелое). Жалуется на (указать жалобы). После удаления повязки и дренажей из раны получено небольшое количество гноя. Рана промыта 3% раствором перекиси водорода (или другим антисептиком — указать, каким) и дренирована резиновыми выпускниками. Наложена асептическая повязка. Ранее назначенное медикаментозное лечение продолжать.
Пример № 35. Флегмона окологлоточного
Пространства
Вариант записи местных изменений:
Жалобы на плохое открывание рта, резкую боль при глотании, невозможность приема пищи, повышение температуры тела, слабость, плохой сон и аппетит, одышку.
История заболевания. Неделю назад больному по поводу перикоронита в области 48 был рассечен капюшон. Однако воспалительные явления прогрессировали: усилилась боль при глотании, глотание стало затрудненным. Нарушился сон и аппетит, температура тела поднялась до 38,9°С. После повторного обращения к врачу больной был госпитализирован в челюстно-лицевое отделение.
Перенесенные и сопутствующие заболевания: почечно-каменная болезнь, сахарный диабет.
Местные изменения. При внешнем осмотре определяется небольшая припухлость мягких тканей в заднем отделе поднижнечелюстной и нижнем отделе височной областей справа. Кожа над припухлостью в цвете не изменена, собирается в складку. Пальпация позади ветви и по внутренней поверхности угла нижней челюсти справа резко болезненная. Поднижнечелюстные лимфатические узлы увеличены и болезненны. Открывание рта в пределах 0,5 см между центральными резцами. Насильственное открывание рта сопровождается появлением боли в области ветви справа. Слизистая оболочка ретромолярной области, крыловидно- нижнечелюстной складки, передней небной дужки, боковой стенки глотки гиперемирована, отечна. Язычок мягкого неба отечен, увеличен в размере, смещен в здоровую сторону (симптом «нарушение симметрии зева»). Боковая стенка глотки справа выбухает, пальпация ее резко болезненная. В области капюшона, над не полностью прорезавшимся 48 имеется резаная рана, покрытая фибринозным налетом.
Зубная формула: (указать).
Диагноз: «Флегмона окологлоточного пространства
Вариант записи операции вскрытия флегмоны окологлоточного пространства:
Под общим обезболиванием произведен разрез длиной 6 см в заднем отделе поднижнечелюстной области справа отступя 2 см книзу от основания тела нижней челюсти и параллельно ему. Рассечена кожа, подкожножировая клетчатка, поверхностная фасция шеи, подкожная мышца. Выделено основание угла нижней челюсти, определен нижний полюс медиальной крыловидной мышцы. Пальцем пройдено по внутренней поверхности этой мышцы вверх до шиловидного отростка. Кровоостанавливающим зажимом рана расширена, получен гной. Рана промыта антисептическим раствором (указать, каким) и дренирована резиновыми трубками. На рану наложена асептическая повязка с гипертоническим раствором (или другим медикаментозным веществом — указать, каким). Назначена медикаментозная терапия (указать, какая).
Вариант записи ведения дневника после операции вскрытия флегмоны окологлоточного пространства:
Состояние удовлетворительное (средней тяжести, тяжелое). Жалуется на (указать жалобы). После
удаления повязки и дренажей из раны получено небольшое количество гноя. Рана промыта 3% раствором перекиси водорода (или другим антисептиком — указать, каким) и дренирована резиновыми выпускниками. Наложена асептическая повязка. Ранее назначенное медикаментозное лечение продолжать.
Пример № 36.Флегмона дна полости рта
Вариант записи местных изменений:
Жалобы на боль и припухлость мягких тканей в области нижней челюсти, затрудненное открывание рта и глотание, плохой сон и аппетит, слабость, плохое общее самочувствие, повышенную температуру тела.
История заболевания. Неделю назад был удален 43 по поводу абсцедирующего пародонтита. Через сутки в подподбородочной области и под языком появилась припухлость мягких тканей. Была боль в области лунки удаленного зуба. Прием анальгетиков, согревающие компрессы не принесли облегчения, припухлость нарастала, и больная вновь обратилась к стоматологу. Был сделан внутриротовой разрез в подъязычной области, назначена противовоспалительная медикаментозная терапия. Однако воспалительные явления нарастали, глотание стало болезненным, речь невнятной, боль усилилась, отметила ограничение открывания рта и появилась припухлость в поднижнечелюстных областях — сначала справа, а затем и слева. Движения языком стали болезненны, дыхание — затрудненным. Температура тела повысилась до 39°С, пропали сон и аппетит. Больная вызвала скорую помощь и была госпитализирована в челюстно-лицевое отделение.
Перенесенные заболевания: ревматизм, частые простудные заболевания.
Местные изменения. Конфигурация лица изменена за счет припухлости в поднижнечелюстных и подподбородочных областях. Кожа над припухлостью гиперемирована, в складку не собирается, при пальпации определяется плотный и болезненный инфильтрат в подподбородочной и поднижнечелюстных областях. В области переднего отдела шеи определяется плотный и болезненный инфильтрат в области корня языка. Рот открывается на 1,5 см между резцами. Определяется значительно увеличенный за счет отека и инфильтрации мягких тканей язык, который «не умещается» в полости рта. Подъязычные валики приподняты оболочка подъязычной области гиперемирована, отечна, при пальпации здесь определяется болезненный инфильтрат.
Зубная формула: (указать).
Диагноз: «Флегмона дна полости рта».
Вариант записи операции вскрытия флегмоны дна
полости рта:
Под наркозом произведен воротникообразный разрез в поднижнечелюстных и подподбородочных областях отступя на 2 см вниз от основания тела нижней челюсти и параллельно ему. Послойно рассечены кожа, подкожно-жировая клетчатка, поверхностная фасция шеи, платизма, наружный листок собственно фасции шеи. Поочередно выделены и перевязаны лицевая вена и артерия с двух сторон, после чего рассечены ткани вдоль верхнего полюса поднижнечелюстной слюнной железы. Последняя отведена книзу. Проведена ревизия верхнего отдела поднижнечелюстного треугольника слева и справа, получен гной. Выделены передние брюшки двубрюшной мышцы, после чего они пересечены. Рассечена челюстно-подъязычная мышца слева и справа и произведена ревизия подъязычного пространства, получен гной. Рассечена челюстно-подъязычная мышца по средней линии. Кровоостанавливающим зажимом прошли между левой и правой подбородочно-подъязычными мышцами вверх, а затем между подбородочно-язычной и подъязычно-язычной мышцами слева и справа, получен гной. Раны дренированы резиновыми выпускниками. Наложена асептическая повязка с гипертоническим раствором (или другими медикаментами — указать, какими).
Вариант записи ведения дневника после операции
вскрытия флегмоны дна полости рта:
Состояние удовлетворительное (средней тяжести, тяжелое). Жалуется на (указать жалобы). После удаления повязки и дренажей из ран получено небольшое (большое) количество гноя. Рана промыта 3% раствором перекиси водорода (или другим антисептиком — указать, каким) и дренирована резиновыми выпускниками. Наложена асептическая повязка. Ранее назначенное медикаментозное лечение продолжать.
Пример № 37.Флегмона подвисочной
И крыловидно-небной ямок
Вариант записи местных изменений:
Жалобы на боль в области верхней челюсти справа, припухлость щечной области справа, повышение температуры тела до 38,5°С, затрудненное и болезненное открывание рта, плохой сон и аппетит.
История заболевания. Три дня назад был удален 18 по поводу обострения хронического периодонтита. На следующий день после удаления зуба появилось затрудненное открывание рта, боль в области верхней челюсти справа, повысилась температура тела до 38,9°С, несколько позднее появилась припухлость в щечной области, невыраженная болезненность при глотании. Госпитализирована в отделение по наряду скорой помощи.
Перенесенные заболевания: аллергическая реакция на антибиотики пенициллинового ряда.
Местные изменения. При внешнем осмотре определяется припухлость в щечной и височной областях справа, распространяющаяся на околоушно-жевательную область и нижнее веко справа. Кожа над припухлостью в цвете не изменена, в складку собирается хорошо. При пальпации припухлость безболезненная. Глубокая пальпация височной области справа безболезненная. Надавливание на глазное яблоко справа слегка болезненно. Открывание рта ограничено до 1 см между резцами, болезненное. Слизистая оболочка полости рта по переходной складке в области 18, 17 и щечной области справа отечна, гиперемирована с вестибулярной стороны альвеолярного отростка. Лунка 18 частично заполнена распавшимся кровяным сгустком. Пальпация за бугром верхней челюсти справа резко болезненная.
Зубная формула: (указать).
Диагноз: «Флегмона подвисочной и крыловидно-небной ямок справа».
Вариант записи операции вскрытия флегмоны подвисочной и крыловидно-небной ямок:
Под общим обезболиванием и премедикацией произведен разрез по переходной складке в области 18, 17, 16, 15. Желобоватым зондом пройдено в подвисочную и крыловидно-небную ямки. Кровоостанавливающим зажимом типа «Бильрот» рана расширена за бугром верхней челюсти. Получен гной. Рана дренирована резиновой полутрубкой. Назначена медикаментозная терапия (указать, какая).
Вариант записи ведения дневника после операции вскрытия флегмоны подвисочной и крыловидно- небной ямок:
Состояние удовлетворительное (средней тяжести, тяжелое). Жалуется на (указать жалобы). После удаления повязки и дренажей из раны получено небольшое количество гноя. Рана промыта3% раствором перекиси водорода (или другим антисептиком — указать, каким) и дренирована резиновыми выпускниками. Наложена асептическая повязка. Ранее назначенное медикаментозное лечение продолжать.
Пример № 38.Флегмона глазницы, подвисочной
И крыловидно-небной ямок
Вариант записи местных изменений:
Жалобы на боль в области верхней челюсти справа, припухлость щечной области, верхнего и нижнего века, повышение температуры тела до 39°С, двоение в глазах, боль за глазным яблоком справа, усиливающуюся при его смещении.
История заболевания. Четыре дня назад был удален 18 по поводу обострения хронического периодонтита. На следующий день появилось затрудненное открывание рта, припухлость мягких тканей в щечной области, повысилась температура тела. Через 2 дня появилась припухлость в области верхнего и нижнего века, боль в области правого глаза, двоение в глазах. После обращения к стоматологу была госпитализирована в челюстно-лицевое отделение по наряду скорой помощи.
Перенесенные заболевания: частые ангины, пиелонефрит.
Местные изменения. При внешнем осмотре определяется припухлость верхнего и нижнего века справа, щечной и височной области справа. Кожа над припухлостью в цвете не изменена, в области щеки и виска в складку собирается хорошо, в области верхнего и нижнего века с трудом. В глубине щечной области определяется болезненное уплотнение. Глубокая пальпация височной области болезненная. При осмотре глазного яблока определяется его выпячивание и хемоз. Надавливание на правое глазное яблоко резко болезненное. Открывание рта затруднено и болезненно. Слизистая оболочка по переходной складке и в области щеки отечна и гиперемирована. Переходная складка в области 18, 17 сглажена. Пальпация за бугром верхней челюсти справа резко болезненная.
Зубная формула: (указать).
Диагноз: «Флегмона глазницы, абсцесс подвисочной и крыловидно-небной ямок».
Вариант записи операции вскрытия флегмоны
глазницы, подвисочной и крыловидио-небной ямок:
Под внутривенным наркозом произведен разрез по переходной складке от 18 до 12. Вскрыт гнойник в подвисочной и крыловидно-небной ямках справа (образец написания см. выше), получен гной. Распатором скелетирована передняя стенка верхней челюсти. С помощью долота и костных кусачек удалена передненаружная стенка верхнечелюстного синуса. Сформировано сообщение синуса с нижним носовым ходом. С помощью кровоостанавливающего зажима типа «Бильрот» сформировано костное окно в верхней стенке синуса (за глазным яблоком), через которое прошли в клетчатку орбиты на глубину 1 см, получен гной. Рана в орбите дренирована резиновой полоской. Верхнечелюстная пазуха рыхло затампонирована марлевым тампоном, пропитанным бактериофагом (или другим лекарственным веществом — указать, каким). Рана за бугром верхней челюсти дренирована резиновой полоской. Назначена медикаментозная терапия (указать, какая).
Пример № 39. Абсцесс клыковой ямки
Вариант записи местных изменений:
Жалобы на боль и припухлость в области верхней челюсти слева, затрудненное пережевывание пищи, повышение температуры тела, общее плохое самочувствие.
История заболевания. Четыре дня назад заболел 23, больной принимал анальгин. Боль при накусывании не уменьшилась, и на следующий день обратился к стоматологу, который раскрыл канал 23, провел его медикаментозную обработку и рекомендовал полоскать рот теплым содовым раствором. Однако, к вечеру пациент отметил боль в подглазничной области слева, появилась небольшая припухлость тканей в области верхней челюсти. На утро припухлость увеличилась, из-за отека века глаз «закрылся». Больной продолжал полоскать рот, принимать болеутоляющие средства. Состояние не улучшалось. На следующий день боль в подглазничной области стала дергающей, припухлость в размере не уменьшалась, появилось покраснение кожи над припухлостью, больной обратился к врачу в поликлинику и был направлен в челюстно-лицевой стационар.
Перенесенные заболевания: хронический нефрит, частые острые респираторные заболевания.
Местные изменения. При внешнем осмотре определяется нарушение конфигурации лица за счет припухлости мягких тканей в левой подглазничной области, распространяющейся на щеку, нижнее веко и верхнюю губу. Кожа над припухлостью в пределах подглазничной области гиперемирована, в складку не собирается. При пальпации определяется плотный болезненный инфильтрат с четкими контурами, расположенный на передней поверхности верхней челюсти в проекции клыковой ямки. Регионарные поднижнечелюстные лимфатические узлы слева увеличены, слегка болезненные при пальпации, подвижные. Открывание рта ограничено до З см между резцами из-за болей, возникающих в области щеки и верхней губы. В полости рта отмечается отек и сглаженность слизистой оболочки по переходной складке в области II, 12, 13, 14. Пальпация по переходной складке безболезненная. Однако, при надавливании выше переходной складки в сторону клыковой ямки отмечается резкая болезненность. Коронка 13 разрушена, имеется глубокая кариозная полость, сообщающаяся с полостью зуба, перкуссия 13 болезненная, зуб слегка подвижен.
Зубная формула: (указать).
Диагноз: «Абсцесс клыковой ямки слева».
Вариант записи операции вскрытия абсцесса клыковой ямки:
Под инфраорбитальной и инфильтрационной анестезиями (указать анестетик) произведен разрез по переходной складке до кости в области 11, 12, 13, 14 длиной 4 см. Зажимом типа «Бильрот» прошли вверх в ткани над клыковой ямкой. Рана расширена разведением щечек зажима. Получен жидкий гной, выделившийся в рану во рту. Рана промыта раствором антисептика и дренирована резиновой полоской. Наложена вазелиновая повязка на подглазничную область слева. Назначена медикаментозная терапия (указать, какая).
Вариант записи ведения дневника после операции
вскрытия абсцесса клыковой ямки:
Состояние удовлетворительное (средней тяжести, тяжелое). Жалуется на (указать жалобы). После удаления повязки и дренажей из раны получено небольшое количество гноя. Рана промыта 3% раствором перекиси водорода (или другим антисептиком — указать, каким) и дренирована резиновыми выпускниками. Наложена асептическая повязка. Ранее назначенное медикаментозное лечение продолжать. зажима типа «Бильрот» прошли мыщцу мышечными пучками в подглазничной области. Рана расширена в глубине инфильтрата, получен гной. Введен дренаж из резиновой трубки. Повязки с гипертоническим раствором (или с другим медикаментозным веществом — указать, каким).
Под инфильтрационной (инфраорбитальной) анестезией (указать анестетик) произведен разрез по переходной складке верхней челюсти в области 21., 22, 23, 24, 25 до кости. Распатором и кровоостанавливающим зажимом типа «Бильрот» сформирован раневой канал в тканях подглазничной области. Рана расширена раздвиганием бранш зажима, получен гной. Рана дренирована резиновой полутрубкой. Назначена медикаментозная терапия (указать, какая).
Вариант записи ведения дневника после операции
вскрытия флегмоны подглазничной области:
Состояние удовлетворительное (средней тяжести, тяжелое). Жалуется на (указать жалобы). После
удаления повязки и дренажей из раны получено небольшое (большое) количество гноя. Рана, промыта 3% раствором перекиси водорода (или другим антисептиком — указать, каким) и дренирована резиновыми выпускниками. Наложена асептическая повязка. Ранее назначенное медикаментозное лечение продолжать.
Пример № 41 .Хронический одонтогенный
Верхнечелюстной синусит
Вариант записи местных изменений:
Жалобы на попадание жидкой пищи изо рта в нос, чувство распирания в области верхней челюсти слева, затрудненное носовое дыхание, периодически появляющееся отделяемое из носа, быструю утомляемость, периодическое повышение температуры тела до 37,2-37,3°С.
История заболевания. Считает себя больной в течение 3 месяцев, когда появилась боль в области верхней челюсти слева, по поводу чего был удален в поликлинике ранее неоднократно леченый 26. После удаления зуба врач обнаружил сообщение полости рта с верхнечелюстной пазухой через лунку переднего щечного корня. Попытка устранить это сообщение тампонадой лунки йодоформной турундой оказалась неэффективной: после удаления турунды было обнаружено, что жидкая пища попадает в нос. Обратилась к врачу и была направлена в челюстно-лицевое отделение.
Перенесенные заболевания: острый отит, хронический бронхит.
Местные изменения. При внешнем осмотре изменений тканей лица не определяется. Пальпация передней стенки верхнечелюстной пазухи слева чувствительна, перкуссия скуловой кости слева и справа безболезненная. Пальпируются увеличенные, умеренно болезненные лимфатические узлы в поднижнечелюстной области слева. Дыхание левой половиной носа затруднено. Рот открывает свободно. Слизистая оболочка преддверия полости рта в цвете не изменена. Пальпация передненаружной и задненаружной стенок верхнечелюстной пазухи слева умеренно болезненная. В области лунки удаленого 26 определяется полип, выступающий из верхнечелюстной пазухи. При попытке сделать выдох через зажатый пальцами нос воздух со свистом проходит через лунку 26. Зонд погружается через лунку этого зуба в верхнечелюстную пазуху более чем
на 3 см. На рентгенограмме придаточных пазух носа определяется диффузное затемнение верхнечелюстной пазухи слева. Костные границы ее четко прослеживаются.
Зубная формула: (указать).
Диагноз: «Хронический одонтогенный (перфоративный) верхнечелюстной синусит слева».
Вариант записи операции:
Радикальная операция гайморотомии по Калдвеллу-Люку
по поводу хронического верхнечелюстного синусита слева
с пластикой свищевого хода в области удаленного 26.
Под туберальной (у большого небного и резцового отверстий) и инфильтрационной анестезиями (указать анестетик), а также аппликационной — в области слизистой оболочки дна носа и латеральной стенки (указать анестетик) выкроен трапециевидной формы лоскут слизистой оболочки преддверия полости рта, основанием обращенный к переходной складке верхней челюсти, а вершиной — к лунке удаленного 26. Далее разрез продлен вдоль переходной складки на 0,5 см ниже ее кпереди до 22 и кзади до 27. Слизистая оболочка по периметру лунки 26 экономно иссечена. Отсепарован слизисто-надкостничный лоскут. Обнажена переднелатеральная стенка верхнечелюстной пазухи. С помощью долота и костных кусачек сформировано и расширено костное окно в области проекции клыковой ямки. Произведена ревизия пазухи, обнаружена полипозно измененная слизистая оболочка. Полипозно измененная оболочка пазухи удалена, сформировано костное окно диаметром около 1,5 см в нижнем отделе медиальной стенки пазухи, по периметру его иссечена слизистая оболочка носа — сформировано искусственное соустье верхнечелюстной пазухи с нижним носовым ходом. Пазуха промыта раствором антисептика (указать, каким) и заполнена йодоформным тампоном, конец которого выведен через искусственное соустье в нос. Трапециевидный лоскут со щеки мобилизован и перемещен до соприкосновения со слизистой оболочкой твердого неба. На рану наложены узловые швы кетгутом. Линия швов прикрыта йодоформной марлей, на верхнюю челюсть надета заранее изготовленная защитная пластинка из быстротвердеющей пластмассы. Наложена давящая повязка на ткани щеки слева. Назначена медикаментозная терапия (указать, какая).
Вариант записи ведения дневника после радикальной операции гайморотомии по Калдвеллу-Люку по поводу хронического верхнечелюстного синусита слева:
Состояние удовлетворительное (средней тяжести, тяжелое). Жалуется на_____________________________________________________________ (указать жалобы). В подглазничной области определяется незначительный отек мягких тканей. Из пазухи через нос удален йодоформный тампон. В полости рта: швы хорошо фиксируют рану. Область швов туширована 1% настойкой йода. Ранее назначенное медикаментозное лечение продолжать.
Пример № 42.Слюннокаменная болезнь
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
источник
Исследование жалоб больного при поступлении на лечение. Рассмотрение анамнеза жизни и заболевания. Анализ особенностей функционирования дыхательной и сердечно-сосудистой систем. Составление дифференциального диагноза. Изучение основ лечения больного.
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
История болезни: Одонтогенная крылочелюстная флегмона справа
дыхательный диагноз заболевание
Госпитализация: в экстренном порядке по «Скорой помощи»
Диагноз направления: острый подчелюстной лимфаденит
Клинический диагноз: одонтогенная крылочелюстная флегмона справа
Сопутствующие заболевания: хронический двусторонний пиелонефрит, фаза обострения.
Анамнез развития заболевания
При поступлении больная предъявляла следующие жалобы:
* неинтенсивные боли в подчелюстной, околоушной, щечной области справа
* боли в горле, усиливающиеся при глотании
* нарушение жевания, глотания
* отечность и гиперемия мягких тканей в области лица справа
* температура 38,5°С в течении недели
В течении последних нескольких лет больная отмечает нерегулярные зубные боли в нижней челюсти справа. Со слов пациентки, о наличии кариозных зубов она знала, но к стоматологу не обращалась. Настоящее заболевание началось остро 18 апреля с повышения температуры до 38°С, слабости, недомогания, неинтенсивных болей в области лица справа и в горле. В течении недели температура не снижалась, боли в области лица усилились, появилась отечность и гиперемия мягких тканей вначале в подчелюстной области, а затем на лице справа. Одновременно больная стала отмечать затруднения при глотании, жевании и открывании рта, которые нарастали. К врачу в течении недели больная не обращалась, лечилась дома самостоятельно. Принимала парацетамол, прикладывала к больному зубу анальгин. 23 апреля пациентка обратилась к участковому врачу и в порядке экстренной помощи была направлена в отделение челюстно-лицевой хирургии гор.больницы №3 с диагнозом острый подчелюстной лимфаденит.
Родилась 20 марта 1983г. первым ребенком в полной семье. Росла и развивалась соответственно возрасту. Какими из детских инфекций переболела, не помнит. С трехлетнего возраста поставлен диагноз хронического пиелонефрита. Со слов больной, у нее имеется врожденная двусторонняя аномалия почек, какая — больная не уточняет. Окончила среднюю школу, в 2002 году окончила техникум по специальности «менеджмент». В 2003г. вышла замуж, детей не имеет. Проживает с мужем в поселке Светлом в частном благоустроенном доме. Не курит, чрезмерное употребление алкоголя, психоактивных веществ отрицает. Аллергические реакции на продукты, лекарства, растения отрицает.
Родители погибли, об их заболеваниях больная ничего не знает. О заболеваниях бабушек и дедушек больная не знает. Муж и младший брат здоровы. Наличие у близких родственников случаев сифилиса, туберкулеза, нервных, психических, обменных и других наследственных болезней отрицает.
Тип телосложения: нормостенический
Положение больного: активное
Выражение лица: осмысленное
Кожа, слизистые оболочки: Кожа розового цвета, сухая, тургор не снижен, сыпи, расчесов нет. Оволосение по женсскому типу, равномерное. Ногти нормальной формы, признаков деформации, грибковых поражений нет. Видимые слизистые розового цвета, чистые, влажные, желтушного прокрашивания уздечки языка и склер нет. Подкожно-жировой слой: выражен умеренно, распределен равномерно. Признаков отеков нет.
Лимфатические узлы: при общем осмотре и пальпации увеличения отдельных лимфатических узлов не наблюдается.
Шея: шейные лимфоузлы пальпаторно неувеличены, сосуды шеи без видимой пульсации, не набухшие. Щитовидная железа определяется пальпаторно, неувеличена, при пальпации безболезненна, умеренно подвижная, консистенция эластичная.
Череп правильной формы, без аномалий развития. Позвоночник: физиологические изгибы сохранены, патологических деформаций нет. Грудная клетка нормостенического типа. Рёберные промежутки не расширены, ход ребер косой, над- и подключичные ямки выражены умеренно, эпигастральный угол около 90 градусов. Кости верхних и нижних конечностей не деформированы, признаков периостита нет. Мышцы развиты удовлетворительно, симметрично, тонус не снижен, болезненности при прощупывании нет, гипертрофии\атрофии отдельных групп мышц нет. Суставы верхних и нижних конечностей симметричны, подвижны, объем движений полный.
Осмотр: грудная клетка нормостенического типа, симметричная, обе половины равномерно участвуют в дыхательных движениях. Над- и подключичные ямки умеренно выражены, одинаковы с правой и левой стороны. Ход ребер косой, выпячиваний и ундуляции межреберных промежутков нет. Лопатки плотно прилегают к грудной клетке. Дыхание глубокое, ритмичное, тип дыхания смешанный. Частота дыхания 16\мин.
Пальпация: грудная клетка при пальпации безболезненна, эластичная. Голосовое дрожание над передней и боковой поверхностями грудной клетки на симметричных участках проводится одинаково, не изменено.
Перкуссия: при сравнительной перкуссии по передней, боковой и задней поверхностям грудной клетки над легкими определяется легочной перкуторный звук, одинаковый на симметричных участках.
Гамма звучности над передними и задними отделами легких сохранена. Высота стояния верхушек легких спереди справа и слева составляет 3см. Высота стояния верхушек легких сзади на 1,5см. ниже VII шейного позвонка. Ширина полей Кренига справа и слева составляет 6см. Подвижность нижнего края легкого на вдохе составляет 3см. (второй метод).
Линия Правое легкое Левое легкое
l.parasternalis V межреберье
l.medioclavicularis VI ребро
l.axillaris anterior VII ребро VII ребро
l.axillaris media VIII ребро VIII ребро
l.axillaris posterior IX ребро IX ребро
l. scapularis X ребро X ребро
l.paravertebralis Остистый отросток XI грудного позвонка Остистый отросток XI грудного позвонка
Аускультация: над легкими выслушивается везикулярное дыхание, побочных дыхательных шумов нет. При бронхофонии над периферическими отделами легких выслушивается неразборчивый звук, что соответстует норме.
Осмотр: при осмотре выпячиваний, видимой пульсации в области сердца не выявлено, эпигастральной пульсации нет, видимой пульсации сосудов и аорты нет.
Пальпация: при пальпации верхушки сердца верхушечный толчок определяется в V межреберье по l.mediaclavicularis, не разлитой, не усилен, положительного характера, диаметром 2см. При пальпации основания сердца патологической пульсации не обнаружено. Толчок правого желудочка пальпаторно не определяется.
Топографическая перкуссия границ сердца
Граница Относительной тупости Абсолютной тупости
Правая IV межреберье на 1,5см кнаружи от правого края грудины Левый край грудины
Верхняя III ребро IV ребро
Левая на l.mediaclavicularis на l.mediaclavicularis
Ширина сосудистого пучка составляет 6см.
Аускультация: при аускультации сердца выслушивается нормальный ритм.
Аускультативно шумы на крупных сосудах не выслушиваются.
Пульс: одинаков на обеих руках, удовлетворительного наполнения, твердый, форма пульсовой волны правильная, пульс ритмичный 72 уд\мин (не учащен), стенка сосуда эластичная.
Живот округлой формы, симметричный, брюшная стенка участвует в акте дыхания. Скопление жидкости и газов не определяется.
Пальпация: при поверхностной пальпации живот мягкий, безболезненный. Глубокая пальпация:
* слепая кишка — расположена правильно (в средней трети расстояния от пупка до гребня подвздошной кости), диаметром 2см, эластичная, стенка гладкая, ровная, подвижность достаточная, при пальпации безболезненна, урчание не определяется.
* сигмовидная кишка расположена правильно (на границе нижней и средней трети расстояния от пупка до гребня подвздошной кости), диаметром 3см, эластичная, стенка гладкая, ровная, подвижность достаточная, при пальпации безболезненна, определяется урчание.
* поперечная ободочная кишка расположена правильно, на 2 см выше пупка, диаметром 3см, эластичная, стенка гладкая, ровная, подвижность достаточная, при пальпации безболезненна, урчание не определяется.
* восходящая, нисходящая ободочная кишка — диаметром 2см, эластичная, стенка гладкая, ровная, подвижность достаточная, при пальпации безболезненна, урчание не определяется.
При пальпации край печени не выходит за пределы реберной дуги, закругленный, эластичный, ровный, безболезненный. Желчный пузырь пальпаторно не определяется. Симптомы желчного пузыря отрицательные. Пальпация в проекции поджелудочной железы безболезненная.
Граница Относительная тупость Абсолютная тупость
нижняя На границе верхней и средней ? расстояния от пупка до основания мечевидного отростка
левая Не выходит за левую l.parasternalis
Размеры печени по Курлову:
1. От верхней границы абсолютной тупости до нижней границы — 11см.
2. От основания мечевидного отростка до нижней границы — 9см.
3. От основания мечевидного отростка до левой границы — 8см.
Пальпаторно селезенка не определяется.
Область поясницы не изменена. Симптом поколачивания слабоположителен с обоих сторон. Пальпаторно почки не определяются, что соответствует норме.
Область лица ассиметрична за счет умеренной отечности мягких тканей справа, кожа над ней не гиперемирована, при пальпации умеренно болезненна. Очаги флюктуации не определяются. В области дна полости рта и справа под ветвью нижней челюсти имеется 2 разреза длиной 4-5 см, края ран отечные, умеренно гиперемированы, болезненны. В ранах резиновые выпускники, имеется незначительное гнойное отделяемое. Слизистые полости рта умеренно гиперемированы, преимущественно справа, чистые, влажные. Десна розовые, влажные, на нижней челюсти справа выраженная гиперемия. Рот открывается неполностью (3-4 см) в связи с болевыми ощущениями. Миндалины обычной величины и консистенции, не выходят за пределы небных дужек. Язык обычных размеров, розовый, влажный, сосочки умеренно выражены, налета нет. Зубы с участками кариозной пигментации, зубным камнем. Регионарные лимфатические узлы неувеличены, безболезненны.
8 7 6 5 4 3 2 1 1 2 3 4 5 6 7 8
8 7 6 5 4 3 2 1 1 2 3 4 5 6 7 8
Данные лабораторных исследований
1. Общий анализ крови (от 23.04.2016г.)
Показатель Полученные данные Нормальные величины
Эритроциты, 1012/л 0,9 0,85-1,05
Цветной показатель 8,7 4,78-7.68
Заключение: повышение СОЭ, лейкоцитоз.
2. Общий анализ мочи (от 23.04.2016г.)
Показатель Полученные данные
Микроскопия осадка Плоский эпителий 10-12 в поле зрения. Лейкоциты и эритроциты в большом количестве
Заключение: лейкоцитурия, гематурия, протеинурия.
1. Острый подчелюстной лимфаденит
Сходство: острое начало заболевания, характерны жалобы на боль, затруднения при жевании, глотании, припухлость мягких тканей, температуру. В анализах — признаки воспалительной реакции (увеличение СОЭ, лейкоцитоз, острофазные белки)
Отличие: острое воспаление подчелюстных лимфоузлов, как правило, начинается с ощущения неловкости движения головой, тупых болей в проекции лимфоузла в течении нескольких предшествующих дней, чего пациентка не отмечает. Заболеванию обычно предшествует острая зубная боль, либо другой воспалительный процесс в полости рта, чего у больной также не наблюдается. При объективном обследовании пальпаторно определяются увеличенные регионарные лимфоузлы, чего при поступлении у больной отмечено небыло. Процесс как правило протекает нетяжело, явления интоксикации присоединяются только при гнойном лимфадените и расплавлении лимфоузла. Зона поражения при лимфаденита обычно ограничена локализацией лимфоузла и редко выходит в крылонебное пространство.
2. Острый поднижнечелюстной сиаладенит
Сходство: острое начало заболевания, характерны жалобы на боль, затруднения при глотании, припухлость мягких тканей в подчелюстной области, температуру. Процесс преимущественно односторонний. В анализах — признаки воспалительной реакции (увеличение СОЭ, лейкоцитоз, острофазные белки).
Отличие: Болезнь не связана с заболеванием зуба. Боли локализуются преимущественно в области корня языка со стороны поражения, усиливаются при глотании. Боль возникает также при виде пищи в связи с рефлекторным отделением слюны и затруднением ее оттока. Подчелюстная слюнная железа при этом увеличивается в размерах и становится болезненна при пальпации. Подъязычный валик по ходу протока гиперемирован и инфильтрирован. Припухлость мягких тканей определяется только в поднижнечелюстной области и не переходит на лицо. Из протока слюнной железы при пальпации отделяется слизисто-гнойная слюна, либо при закупорке протока секрет вообще не отделяется. Пальпация протока резко болезненна.
Клинический диагноз и его обоснование
1. Основное заболевание: одонтогенная крылочелюстная флегмона справа
2. Осложнения основного заболевания: —————————
3. Сопутствующее заболевание: хронические пиелонефрит, стадия обострения
Диагноз одонтогенной крылочелюстной флегмоны справа ставится на основании:
1. Жалоб больной при поступлении на:
* неинтенсивные боли в подчелюстной, околоушной, щечной области справа
* боли в горле, усиливающиеся при глотании
* нарушение жевания, глотания
* отечность и гиперемия мягких тканей в области лица справа
* температура 38,5°С в течении недели
Настоящее заболевание началось остро 18 апреля с повышения температуры до 38°С, слабости, недомогания, неинтенсивных болей в области лица справа и в горле. В течении недели температура не снижалась, боли в области лица усилились, появилась отечность и гиперемия мягких тканей вначале в подчелюстной области, а затем на лице справа. Одновременно больная стала отмечать затруднения при глотании, жевании и открывании рта, которые нарастали. К врачу в течении недели больная не обращалась, лечилась дома самостоятельно. Принимала парацетамол, прикладывала к больному зубу анальгин. 23 апреля пациентка обратилась к участковому врачу и в порядке экстренной помощи была направлена в отделение челюстно-лицевой хирургии гор.больницы №3 с диагнозом острый подчелюстной лимфаденит.
3. Данных объективного обследования:
Область лица ассиметрична за счет умеренной отечности мягких тканей справа, кожа над ней не гиперемирована, при пальпации умеренно болезненна. Очаги флюктуации не определяются. В области дна полости рта и справа под ветвью нижней челюсти имеется 2 разреза длиной 4-5 см, края ран отечные, умеренно гиперемированы, болезненны. В ранах резиновые выпускники, имеется незначительное гнойное отделяемое. Слизистые полости рта умеренно гиперемированы, преимущественно справа, чистые, влажные. Десна розовые, влажные, на нижней челюсти справа выраженная гиперемия. Рот открывается неполностью (3-4 см) в связи с болевыми ощущениями. Миндалины обычной величины и консистенции, не выходят за пределы небных дужек. Язык обычных размеров, розовый, влажный, сосочки умеренно выражены, налета нет. Зубы с участками кариозной пигментации, зубным камнем. Регионарные лимфатические узлы неувеличены, безболезненны.
8 7 6 5 4 3 2 1 1 2 3 4 5 6 7 8
8 7 6 5 4 3 2 1 1 2 3 4 5 6 7 8
2. Данных лабораторных и инструментальных исследований:
В общем анализе крови — повышение СОЭ до 30 мм\ч, лейкоцитоз до 8,7Ч 109/л
Диагноз хронического пиелонефрита в стадии обострения ставится на основании:
Со слов больной, хроническим пиелонефритом страдает с раннего детского возраста. Имеется двусторонняя аномалия развития почек.
2. Данных объективного обследования:
Симптом Пастернацкого слабоположителен с обоих сторон
3. Данных лабораторных и инструментальных исследований:
В общем анализе мочи — лейкоцитурия, гематурия, протеинурия до 0,24 г\л.
Флегмона челюстно-лицевой области — гнойное разлитое воспаление подкожной, подслизистой и межфасциальной клетчатки челюстно-лицевой области.
Этиология: стрептококки, стафилококки, зубная спирохета, анаэробы. Патогенез связан с состоянием лимфооттока и венозного русла тканей, попаданием в глубокие слои мягких тканей инфекции и состоянием аллергической и неспецифической реактивности организма. По источнику инфекции флегмоны разделяют на одонтогенные (кариес, остеомиелит, периодонтит, перикоронариит) и неодонтогенные, по характеру воспаления — специфические и неспецифические. Возможны гематогенный и лимфогенный пути заноса инфекции при снижении реактивности организма.
* смешанные флегмоны при захватывании нескольких клетчаточных пространств
* поражение всех клетчаточных пространств челюстно-лицевой области
Больные жалуются на боль при глотании, разговоре, общее недомогание. Дыхание часто затруднено. Больные при этом принимают характерную вынужденную позу: сидят, наклонив голову вперед, руками опираясь о край кровати или стула и полуоткрыв рот. Резко выражены симптомы интоксикации; Температура тела может повышаться до 40° С, число лейкоцитов — до 12-15Ч109/л и более, СОЭ резко возрастает. Отмечается выраженный сдвиг биохимических и иммунолотческих показателей, свидетельствующий о снижении неспецифической резистентности организма к инфекции и тяжелых метаболических расстройствах, в частности о развитии метаболического и дыхательного ацидоза. Местные проявления воспалительного процесса зависят от того, какие отделы вовлечены в патологический процесс.
При поражении нижних отделов дна полости рта (ниже челюстпо-подъязычной мышцы) резко выражена разлитая припухлость тканей подбородочной и поднижнечелюстных областей с двух стороп. Кожа над ней напряжена, гиперемирована. Пальпация вызывает боль.
При поражении верхнего отдела дна полости рта в связи с резким отеком тканей подъязычной области и языка больной держит рот полуоткрытым. Увеличенный подъязычный валик выступает над нижним зубным рядом. Покрывающая его слизистая оболочка гиперемироваиа. Изо рта исходит гнилостный запах, вытекает слюна, которую больной не может проглотить. Речь невнятная. Часто наблюдается нарушение внешнего дыхания по смешанному стенотически-дислокационному типу. Дальнейшее распространение инфекционно-воспалителъного процесса при флегмоне дна полости рта возможно в следующих направлениях:
1) окологлоточное пространство>средостение;
2) позадичелюстное пространство;
3) влагалище сосудисто-нервного пучка шеи>cредостение.
4) клетчаточные просторанства лица>глазничные вены>кавернозный синус
* распространение воспалительного процесса на близлежащие органы и ткани
* тромбофлебит вен лица с развитием тромбоза кавернозного синуса и менингита
Лечение данного заболевания
Лечение флегмон челюстно-лицевой области преимущественно хирургическое. Консервативное лечение показано только при ранних признаках воспаления в челюстно-лицевой области до возникновения инфильтрата и при удовлетворительном состоянии больного. Назначают сухое тепло, полоскание полости рта антимикробными растворами, антибиотикотерапию.
Выбор оперативного доступа при флегмоне челюстно-лицевой области зависит от локализации инфекционно-воспалительного процесса. При одностороннем поражении клетчатки поднижнечелюстной и подъязычной областей производят разрез кожи длиной 6-7 см в поднижнечелюстной области и раскрывают клетчаточное пространство поднижнечелюстного треугольника. Для обеспечения дренирования подъ-язычного клетчаточного пространства волокна челюстно-подъязычной мышцы пересекают на протяжении 1,5-2 см. Операцию заканчивают введением в это пространство трубчатого дренажа.
При двустороннем поражении верхнего отдела дна полости рта предпочтение следует отдать доступу со стороны кожных покровов, так как он обеспечивает лучшие условия для дренирования инфекционного очага и предупреждает дальнейшее распространение инфекционно-воспалительного процесса в клетчатке нижнего отдела дна полости рта. Для этого поднижнечелюстным доступом с пересечением части челюстно-подъязычной мышцы вскрывают клетчаточное пространство поднижнечелюстной и подъязычной области с одной, а затем с другой стороны.
При двустороннем поражении нижнего отдела дна полости рта с вовлечением клетчатки подподбородочной области применяют один из вариантов так называемого воротникообразного разреза. При этом вскрывают клетчаточные пространства поднижнечелюстной и подподбородочной областей. Операцию заканчивают введением дренажей. При применении воротникообразных разрезов может наблюдаться подворачввание краев раны с формированием грубого рубца. Для предупреждения этого после очищения раны от некротизированвой ткани и появления в ней грануляций целесообразно наложить вторичные швы.
При разлитом поражении тканей дна полости рта применяют те же воротникообразные разрезы, из которых осуществляется ревизия подподбородочной, поднижнечелюстной и подъязычной областей (с пересечением части челюстно-подъязычной мышцы), а также ревизия смежных пространств и областей — окологлоточного, позадичелюстного, корня языка.
Распространение инфекционного процесса в позадичелюстную область и вдоль сосудисто-нервного пучка шеи сопровождается появлением болезненного инфильтрата в позадичелюстной облансти и на шее, либо просто болезненностью при пальпации сосудисто-нервного пучка шеи. При появлении этих признаков необходимо широко вскрыть влагалище сосудисто-нервного пучка из разреза по переднему краю грудинно-ключично-сосцевидной мышцы.
Назначают большие дозы антибиотиков широкого спектра действия, сульфаниламиды, гемодез, раствор глюкозы, антистрептококковую сыворотку, гамма-глобулин, полиглюкин, раствор Рингера. При гнилостном процессе — противогангренозная поливалентная сыворотка (вводят по Безредке); при флегмонах шеи, дна полости рта, окологлоточной при выраженных нарушениях дыхания показана трахеостомия. Показано промывание полости рта антисептическими растворами. Назначают специальную высококалорийную, богатую белками и витаминами диету, преимущественно жидкую гомогенную негорячую пищу.
При поступлении больной было проведено оперативное вскрытие флегмоны под общим наркозом.
Наркоз: АД 120\80, пульс 76 уд\мин, ЧД 18\мин. Премедикация: Sol. Atropini 0,1%-0,5 ml, Sol.Promedoli 2%-1,0 ml внутривенно. Наркоз: Sol.Thiopentali natrii 1%-60,0 ml внутривенно.
Ход операции: Разрезы в подчелюстной области справа. Подход тупым путем к корню 6 зуба справа. Поступил гной. Отделяемое взято на посев. Установлены дренажи, повязка с гипертоническим раствором. Удален корень 6 зуба справа снизу.
1. Антибиотикотерапия (Sol. Gentamycini 0,4% — 2ml. внутримышечно)
2. Полоскание полости рта с антисептическими растворами
4. Обезболивающая и десенсебилизирующая терапия (Sol.Analgini 25%-2ml + Sol. Dimedroli 1%-1ml)
Знакомство с больной. На момент обследования пациентка предъявляет жалобы на умеренные болевые ощущения в области лица справа. Повязка сухая, чистая. Состояние удовлетворительное, положение активное. Кожа нормального цвета, сухая. Видимые слизистые чистые, влажные. Аппетит нормальный. Физиологические отправления в норме
Sol. Gentamycini 0,4% — 2ml. внутримышечно 3 раза в день
Sol.Analgini 25%-2ml + Sol. Dimedroli 1%-1ml
Жалоб нет. Состояние удовлетворительное, положение активное. Кожа нормального цвета, сухая. Видимые слизистые чистые, влажные. Аппетит нормальный. Дыхание везикулярное. Тоны сердца четкие, ритмичные. Живот мягкий, безболезненный. Физиологические отправления в норме. В области дна полости рта и справа под ветвью нижней челюсти имеется 2 разреза длиной 4-5 см, края ран отечные, умеренно гиперемированы, болезненны. В ранах резиновые выпускники, имеется незначительное гнойное отделяемое.
Жалоб нет. Состояние удовлетворительное, положение активное. Кожа нормального цвета, сухая. Видимые слизистые чистые, влажные. Аппетит нормальный. Дыхание везикулярное. Тоны сердца четкие, ритмичные. Живот мягкий, безболезненный. Физиологические отправления в норме.
1983г.р. поступила в отделение челюстно-лицевой хирургии гор. больницы №3 23 апреля 2005г. в порядке экстренной помощи с диагнозом : острый подчелюстной лимфаденит? При поступлении пациентка предъявляла жалобы на:
* неинтенсивные боли в подчелюстной, околоушной, щечной области справа
* боли в горле, усиливающиеся при глотании
* нарушение жевания, глотания
* отечность и гиперемия мягких тканей в области лица справа
* температура 38,5°С в течении недели
Из анамнеза установлено, что настоящее заболевание началось остро 18 апреля с повышения температуры до 38°С, слабости, недомогания, неинтенсивных болей в области лица справа и в горле. В течении недели температура не снижалась, боли в области лица усилились, появилась отечность и гиперемия мягких тканей вначале в подчелюстной области, а затем на лице справа. Одновременно больная стала отмечать затруднения при глотании, жевании и открывании рта, которые нарастали. К врачу в течении недели больная не обращалась, лечилась дома самостоятельно. Принимала парацетамол, прикладывала к больному зубу анальгин. 23 апреля пациентка обратилась к участковому врачу и в порядке экстренной помощи была направлена в отделение челюстно-лицевой хирургии гор.больницы №3 с диагнозом острый подчелюстной лимфаденит.
При осмотре дежурным хирургом: припухлость лица справа за счет отека, при пальпации под- и за челюстью справа резкая болезненность. Определяются очаги флюктуации. Больной были проведены лабораторные исследования: ОАК ( увеличение СОЭ до 30 мм\ч, лейкоцитоз 7,8 Ч 109/л), ОАМ (протеинурия, гематурия, лейкоцитурия). На основании жалоб, анамнеза, данных объективного обследования, лабораторных данных поставлен клинический диагноз:
1. Основное заболевание — одонтогенная крылочелюстная флегмона справа
2. Сопутствующее заболевание — хронический пиелонефрит, стадия обострения
Больная была взята в операционную для вскрытия флегмоны. Общий наркоз (Премедикация: Sol. Atropini 0,1%-0,5 ml, Sol.Promedoli 2%-1,0 ml внутривенно. Наркоз: Sol.Thiopentali natrii 1%-60,0 ml внутривенно). Разрезы в подчелюстной области справа. Подход тупым путем к корню 6 зуба справа. Поступил гной. Отделяемое взято на посев. Установлены дренажи, повязка с гипертоническим раствором. Удален корень 6 зуба справа снизу.
В данный момент больная находится в отделении челюстно-лицевой хирургии, состояние удовлетворительное. Пациентка получает следующее лечение:
* Антибиотикотерапия (Sol. Gentamycini 0,4% — 2ml. внутримышечно)
* Полоскание полости рта с антисептическими растворами
* Обезболивающая и десенсебилизирующая терапия (Sol.Analgini 25%-2ml + Sol. Dimedroli 1%-1ml
После выписки больной рекомендуется провести полную санацию полости рта и лечение хронического пиелонефрита (хронический очаг инфекции) у терапевта. Прогноз для жизни и здоровья благоприятный.
Жалобы больного при поступлении в лечебное учреждение. Обзор состояния костно-суставной, сердечно-сосудистой и мочевыделительной систем. Постановка дифференциального диагноза. Составление плана обследования. Лечение и профилактика ревматоидного артрита.
презентация [131,4 K], добавлен 09.11.2017
Анамнез жизни и жалобы больного. Состояние дыхательной, сердечно-сосудистой, пищеварительной и нервной системы больного. Клинические исследования и постановка диагноза: сосудистый паркинсонизм, ригидно-дрожательная форма. Методика лечения заболевания.
история болезни [31,3 K], добавлен 04.09.2011
Жалобы больного при поступлении в стационар и исследование семейного анамнеза и анамнеза жизни. Постановка диагноза «псориаз» на основании наружного осмотра и результатов лабораторного исследования. Назначение лечения, прогноз и профилактика заболевания.
история болезни [25,1 K], добавлен 28.12.2011
Результаты общего осмотра и состояние дыхательной, сердечно-сосудистой и пищеварительной систем больного. Постановка предварительного диагноза на основании жалоб больного и результатов лабораторных исследований, клинический диагноз и дневник курации.
история болезни [26,0 K], добавлен 21.10.2015
Анамнез больного. Исследование сердечно-сосудистой, мочевыделительной, дыхательной систем, брюшной полости, нервно-психического состояния. Обоснование диагноза острого панкреатита в фазе отека на основании лабораторных анализов и назначение лечения.
история болезни [20,0 K], добавлен 04.12.2010
Общее состояние больного, его жалобы. Характеристика эпидемиологического анамнеза. Исследование сердечно-сосудистой, дыхательной, мочеполовой, пищеварительной систем. Клиническое подтверждение диагноза: опоясывающий герпес, герпетический коньюктивит.
история болезни [30,6 K], добавлен 01.12.2010
План осмотра больного при поступлении. Анамнез заболевания, общее состояние больного. Состояние лимфатической, нервной, сердечно-сосудистой, эндокринной системы, органов дыхания и пищеварения. Предоперационный эпикриз, протокол операции, план лечения.
история болезни [48,0 K], добавлен 06.10.2009
Характеристика анамнеза заболевания и основных жалоб пациента. Осмотр сердечно-сосудистой, пищеварительной, мочевыделительной, эндокринной системы. Постановка дифференциального диагноза: хроническое обструктивное заболевание легких и методы лечения.
история болезни [28,8 K], добавлен 08.04.2011
Описание паспортных данных больного. Рассмотрение анамнеза жизни и заболевания. Изучение особенностей перелома нижней челюсти, осложненного нагноением костной раны. Постановление диагноза, составление плана лечения. Выполнение операции, удаление зуба.
история болезни [27,6 K], добавлен 29.04.2015
Паспортные данные больного. Рассмотрение жалоб при поступлении на высыпания и зуд по всему телу, бессонницу и раздражительность; анамнеза жизни и болезни. Обследование органов и систем. Ключевые особенности лечения хронической идеопатической крапивницы.
история болезни [80,1 K], добавлен 23.06.2015
Работы в архивах красиво оформлены согласно требованиям ВУЗов и содержат рисунки, диаграммы, формулы и т.д.
PPT, PPTX и PDF-файлы представлены только в архивах.
Рекомендуем скачать работу.
источник