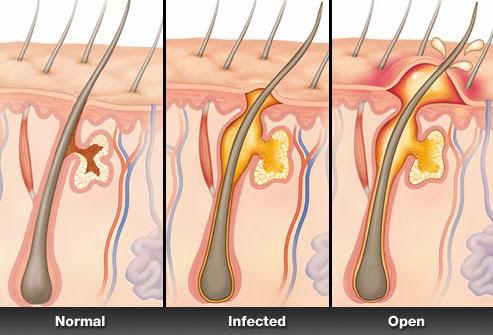
Неправильная обработка ран приводит к развитию серьезных осложнений. Одно из наиболее распространенных – абсцесс кожи. Патологический процесс настолько опасен, что при несвоевременно оказанной помощи может привести к летальному исходу.
Острое гнойное воспаление может поражать кожные покровы на любом участке тела. Как правило, это ограниченная полость, окруженная мембраной. Изначально такая оболочка надежно защищает остальные участки тела от распространения инфекции. Однако по мере накопления гнойных масс риск заражения крови увеличивается. Абсцесс под кожей – патологический процесс, который не должен оставаться без внимания. Терапию следует проводить в медицинском учреждении или дома по согласованию с врачом.
Абсцесс кожи (по МКБ-10 L 02.0) – это неприятный процесс, свидетельствующий о значительном снижении защитных сил организма. В большинстве случаев необходимо устранять не только сам очаг инфекции, но также проводить общеукрепляющую терапию.
Чаще всего в роли возбудителей патологического процесса выступают стафилококки и стрептококки. Гнойное воспаление кожи могут спровоцировать также и другие патогенные бактерии. Как правило, инфекция начинает стремительно размножаться при неправильной обработке раневой поверхности. Бактерии также проникают в глубокие слои эпидермиса через микротрещины. Риск развития заболевания увеличивается, если защитные силы организма снижены. К факторам, способствующим развитию абсцесса кожи, относят также сахарный диабет, ВИЧ, эндокринные заболевания, хронические патологии.
После попадания патогенных бактерий в глубокие слои эпидермиса начинается их стремительное размножение. Создается благотворная микрофлора для обитания болезнетворных микроорганизмов. Иммунная система практически сразу начинает реагировать на изменение состояния организма. Изначально увеличиваются кровеносные сосуды, на коже появляется отек и покраснение. Но бактерии стремительно размножаются, образуются гнойные массы.
Это наиболее распространенная разновидность абсцесса кожи. Воспалительный процесс начинает развиваться в волосяном фолликуле, проходит три стадии. Изначально в зоне поражения появляется красный участок, небольшой отек. Болезненность при этом выражена незначительно. Воспаленный элемент становится твердым на ощупь. Если своевременно не начать терапию, фурункул начинает расширяться в диаметре. Через 3-4 дня абсцесс кожи может достигать 5 см. Воспаляется уже не только волосяной фолликул, но и окружающие ткани.
Из-за накопления гноя фурункул постепенно начинает возвышаться над поверхностью кожи. Эпидермис становится гладким, приобретает синюшный оттенок. В центре воспаленного участка может появиться свищ (отверстие, через которое сочится гной).
Как только экссудат станет выходить на поверхность, начинается третья стадия развития заболевания. В центре фурункула образуется «кратер», который постепенно заполняется соединительной тканью. При правильном лечении через несколько дней происходит рубцевание. Острые болевые ощущения проходят практически сразу после высвобождения гнойных масс. Весь процесс развития абсцесса кожи занимает до 10 дней. Стадии воспалительного процесса могут быть более продолжительными при значительно ослабленном иммунитете.
При этой форме патологического процесса гнойный абсцесс кожи будет иметь более выраженный симптом. Бактериальная микрофлора начинает стремительно размножаться одновременно сразу в нескольких волосяных фолликулах. Чаще всего от патологического процесса страдают мужчины молодого возраста. Карбункулы, как правило, локализуются на задней поверхности шеи. Абсцесс кожи при этом может достигать внушительных размеров (до 15 см в диаметре).
Созревание карбункула начинается с образования на поверхности эпидермиса сразу нескольких пустул. В дальнейшем гнойные массы выделяются через 2-3 отверстия. Экссудат может иметь примеси крови. Карбункул в запущенной стадии вылечить с помощью одних лишь медикаментов не удастся. Чаще всего приходится прибегать к хирургическому вмешательству. Гнойный абсцесс кожи сопровождается значительным ухудшением самочувствия. Температура тела повышается до 40 градусов. При этом значительно возрастает риск летального исхода. Проводить терапию в домашних условиях ни в коем случае нельзя.
В большинстве случаев пациенты обращаются за помощью тогда, когда воспалительный процесс уже запущен. Абсцесс кожи (фурункул и карбункул) удается легко выявить при обычном визуальном осмотре. В процессе обследования врач выявляет очаг воспалительного процесса, проверяет региональные лимфатические узлы. Резкое их увеличение может свидетельствовать о начальной стадии развития лимфаденита.
Обязательно выполняется микробиологическое обследование гноя. Такая методика позволяет определить, с каким именно патогенным микроорганизмом пришлось столкнуться. Такие мероприятия нужны для того, чтобы правильно подобрать антибиотик с учетом чувствительности болезнетворной микрофлоры. Однако качественное микробиологическое исследование требует нескольких дней. Поэтому изначально всегда назначаются препараты широкого спектра действия.
Если пациент своевременно обращается за помощью, справиться с воспалением удается с помощью таблеток и противовоспалительных мазей. Антибиотики могут быть назначены также в форме инъекций. Широко применяются такие средства, как «Линкомицин», «Ампициллин», «Лиоцин» и т. д.
При фурункулах и карбункулах следует правильно проводить наружную обработку пораженной поверхности. Абсцесс кожи (МКБ-10 относит патологию к разделу L02, как уже было сказано) невозможно вылечить без применения антибиотиков. Поэтому, помимо антисептиков, используются также специальные противомикробные препараты. Хорошие результаты показывает средство «Левомеколь». В роли действующего компонента выступает хлорамфеникол. Это вещество подавляет деятельность бактериальной микрофлоры, ускоряет процесс регенерации поврежденной ткани. Мазь наносят на предварительно обработанную антисептиком раневую поверхность два раза в сутки.
Терапия гнойного заболевания кожи (абсцесса, карбункула, фурункула) может проводится с использованием «Мази Вишневского», «Ихтиоловой мази». Но любые медикаменты стоит применять строго по согласованию с врачом. Когда воспалительный процесс удается купировать, дополнительно могут быть назначены физиотерапевтические процедуры. Ускорить процесс регенерации поврежденных тканей помогает УВЧ.
При обширном воспалении кожи и значительном ухудшении самочувствия пациента не обойтись без хирургического вмешательства. Операция проводится после того, как гнойник полностью сформируется. Удаление небольшого карбункула или фурункула – манипуляция, которая занимает не более 20 минут. У взрослых пациентов вмешательство проводится при местном обезболивании. Общая анестезия показана для пациентов младше 10 лет.
С помощью операции удается быстро устранить абсцесс кожи. Антибиотик после хирургического вмешательства назначается в качестве профилактики. Таким образом, удается препятствовать развитию бактериальной микрофлоры после вскрытия гнойника. Как правило, уже через несколько часов после удаления гноя и обработки раневой поверхности больной может отправляться домой. Если пациент чувствует себя плохо, поднимается температура тела, еще несколько дней необходимо находиться в условиях медицинского учреждения.
Гнойник на коже – заболевание, которое удастся быстро вылечить, если своевременно обратиться за помощью. А вот самолечение может привести к развитию опасных осложнений, угрожающих жизни. На фоне фурункулеза нередко развивается региональный лимфаденит – воспаление лимфатических узлов. У больного резко повышается температура тела, появляется отек в месте поражения. Патологический процесс может сопровождаться учащенным сердцебиением, сильными болевыми ощущениями. Такие симптомы – повод немедленно обратиться к врачу.
Сепсис – еще одно опасное осложнение абсцесса кожи. Это тяжелое состояние, при котором к кровь и все системы организма попадает патогенная микрофлора. Летальный исход может наступить за считанные дни. Только с помощью массивной антибактериальной терапии удается побороть заболевание. Но в 40 % случаев спасти человека не удается.
Косметические дефекты – еще одна неприятность, с которой приходится столкнуться после абсцесса кожи. Как правило, на теле остаются непривлекательные шрамы.
При своевременном обращении к врачу и правильно назначенном лечении справиться с заболеванием полностью удается за 7-10 дней. Уже через несколько часов после начала антибактериальной терапии состояние пациента значительно улучшается – снижается температура тела, стихает боль.
Профилактика абсцессов кожи заключается в правильной обработке раневой поверхности антисептическими средствами, укреплении защитных сил организма.
источник
Абсцессом кожи называется гнойно-некротическое воспаление, которое характеризуется отграничением от здоровых тканей. Среди всех локализаций абсцесс кожи является наиболее благоприятным вариантом патологии.
Гнойная полость в подкожной клетчатке формируется из-за проникновения туда инфекции бактериального происхождения. Причиной формирования патологии может стать даже микроскопическая травма, которая открыла доступ бактериям к мягким тканям. Однако чаще всего под кожей абсцесс формируется в качестве осложнения дерматологического заболевания, например, фурункула или карбункула. Воспалительные процессы в потовых железах также приводят к образованию полости, наполненной гноем.
Среди медиков наиболее распространенной причиной развития абсцесса кожы считается инъекция. Формирование патологического процесса в данном случае обусловлено следующими факторами:
- 1. Несоблюдением правил асептики и антисептики;
- 2. Слишком быстрым введением препарата;
- 3. Введением лекарства мимо вены;
- 4. Переохлаждением инъекционного участка;
- 5. Нарушением кровообращения у пациента (повышенная вязкость крови);
- 6. Наличием у пациента сахарного диабета;
- 7. Введением определенных препаратов (хлорид кальция вводится исключительно внутривенно, так как вызывает некроз мягких тканей).
При абсцессе кожи важное значение имеет локализация патологического процесса, которая зачастую обусловлена этиологией. Например, ятрогенные абсцессы формируются на ягодицах, предплечье, плече, в области живота. При поражении потовых желез страдают подмышечная и паховая области.
Кожные болезни, такие как абсцесс поражают все тело человека, однако наибольшую опасность представляют нарывы шеи и лица.
Такую болезнь как абсцесс кожи лечат незамедлительно после установки точного диагноза. Следует понимать, что в большинстве случаев болезнь является осложнением воспалительного процесса, поэтому пациент должен обратиться в больницу еще до его формирования.
- на кожном покрове появляется отграниченное плотное образование, вокруг которого наблюдает гиперемия и отек;
- когда у пациента абсцесс кожи, его тревожит болевой синдром пульсирующего характера;
- при поверхностном расположении абсцесса может произойти его спонтанное вскрытие с истечением гнойного содержимого (однако полностью скопление экссудата выходит редко, поэтому спонтанное выздоровление для процесса практически не характерно);
- нарушается общее состояние больного с повышением температуры (иногда скачкообразно, что является неблагоприятным признаком), потерей аппетита, слабостью.
При наличии перечисленных симптомов нужно срочно обратиться к врачу для лечения абсцесса кожи.
Терапевтические мероприятия при абсцессе кожи направлены на вскрытие образовавшей полости, избавление ее от гноя с дальнейшим дренированием.
Консервативное лечение кожного абсцесса применяется редко и практически не приносит успеха. В запущенных случаях проводят не вскрытие полостного образования, а полное его иссечение.
Лечением болезни занимается хирург, который затем назначает антибактериальные средства для профилактики рецидива и осложнений и противовоспалительные препараты. Перевязки также желательно доверить врачу, который не нарушит правила асептики и не занесет в рану инфекцию.
Игнорирование абсцесса кожи в редких случаях может закончиться самостоятельным вскрытием полости и ее замещением соединительной тканью. Однако в таком случае высок риск рецидива или развития осложнений, одним из которых является распространение инфекции по всему организму.
Нашли ошибку? Выделите ее и нажмите Ctrl + Enter
источник
Знание причины образования абсцесса кожи и способов, с помощью которых можно свести к минимуму отрицательное воздействие патологии на здоровье больного помогает вовремя принять меры по устранению последствий. Абсцесс проявляется следующим образом: на коже появляется образование по причине проникновения гноеродной инфекции. Он выглядит как капсула, в которой находится гной. Постепенно капсула растет в объеме и выступает над кожей. Воспаление может начаться на здоровых кожных участках. Площадь капсулы имеет выраженные грани, ее пленка довольно плотная.
Симптомы одинаковы у представителей мужского и женского пола, но из-за увеличенной чувствительности кожных покровов дети и женщины будут чувствовать боль сильнее. Основные проявления патологии: чрезмерная чувствительность всего пораженного участка и покраснение. Заболеванию по МКБ присвоен код L02.0.
В детстве патология появляется не так часто, как во взрослом возрасте. Этот факт можно объяснить низкой активностью гормональной системы в этот период и недостаточным развитием сальных и потовых желез. Абсцесс у подростков проявляется часто из-за гормональных изменений, чрезмерной восприимчивости к инфекциям, которые проникают в организм при любых повреждениях кожи.
Покровная ткань человека представляет собой двухслойный орган. Верхний слой – эпидермис. Состоит из клеток, обеспечивающих защиту от повреждений различного характера, микробов. Нижний пласт представляет собой дерму. В ее нижнем слое находятся волосяные фолликулы, которые сделаны из кровеносных капилляров и соединительной ткани. Из них образовываются корни волоса, проходящего сквозь эпидермис и дерму. Снаружи они появляются как волосяные стержни.
В месте перехода корня в стержень, в область между средней и наружной оболочки волоса проникает две-три сальные железы. Возле области выхода волоса происходит открытие устья потовой железы. Железистая ткань принимает участие в формировании защитной пленки на кожной поверхности.
Исходя из этого, абсцесс на коже представляет собой гнойное воспаление, которое образовывается в значительном объеме тканей. Происходит затрагивание потовой и сальной железы, фолликула.
- В области нарушения целостности кожи проникает бактериальная флора. Возле нее образовывается очаг воспаления, появляется отечность и покраснения. Из-за этого наблюдается возвышение;
- Приток лимфы и тканевой жидкости растет, так как происходят попытки устранения инфекции;
- Происходит активация иммунитета. Она выражается в одновременном устранении бактерий и ограничении участка воспалительного процесса от здоровых тканей. Из-за этого появляется гной, в котором смешаны белки, лейкоциты и остальные иммунные клетки, погибшие микроорганизмы;
- Гноя становится больше, растет внутритканевое давление. Достижение пика выражается в прорыве гнойника. На этом этапе могут появиться осложнения, так как в кровь проникает инфекция и инородные белки;
- После этого процесса образовывается медленно затягивающийся кратер. Если гной попал в нижние слои, остается шрам.
Образование абсцесса кожи происходит из-за проникновения в ткани патогенных микробов. Это может быть следствием получения травмы, попадания грязи на кожу, интенсивного трения. У представителей мужского пола развитие происходит при бритье подмышек и лица, у женщин – бритье ног или эпиляции и интенсивного трения при гигиенических процедурах в зоне гениталий.
Заболевание можно развиться из-за кист и нагноившихся гематом. Также вызывать его могут неправильное введение подкожных и внутрикожных инъекций.
Риск занесения инфекций возрастает по следующим местным причинам:
- Чрезмерное потоотделение;
- Гиперактивность сальных желез (обычно причиной является увеличение мужских гормонов);
- Проникновение под кожу предмета;
- Вросшие волоски.
Системные причины провоцируют ослабление иммунной системы:
- Долгая терапия стероидами;
- Сахарный диабет;
- Процедуры химиотерапии;
- Гемодиализ при лечении ХПН;
- ВИЧ-инфицирование;
- Неправильный рацион;
- Заболевание Крона;
- Переохлаждение;
- Неспецифический язвенный колит.
Основная причина абсцесса – это флора, имеющаяся в сальных и потовых железах, на коже, частицах отравлений, находящихся на коже, в воздухе, выделениях из влагалища. Обычно ею является золотистый стафилококк. Это очень опасный микроорганизм, он с высокой скоростью проникает в кровь, а после в органы, из-за чего и образовываются абсцессы. Абсцесс вызывает также кишечная палочка, стрептококк и семейство протеев. Наиболее часто ее развитие провоцируют стрептококк, стафилококк и кишечная палочка вместе.
Рассмотрим, как проявляются стадии абсцесса:
- Образовывается покраснение плотной формы, которое вызывает болевые ощущения. Сначала оно небольших размеров, после растет. Оно может увеличиться даже до 3 см. В центре имеется волос;
- Спустя 3-4 суток происходит размягчение образования, появляется гнойник белого или желтого цвета. Вокруг него нет покраснения, но боль остается. У больного может начаться жар (температура до 40 градусов), пропасть аппетит и появиться слабость;
- Обычно происходит самостоятельно вскрытие абсцесса, выходит гной. Боль уходит, температура падает, симптоматика интоксикации пропадает. При наличии осложнений улучшение не наблюдается;
- Происходит заживление раны. Если были задеты исключительно кожные слои, появляется маленькое пятно светлых или темных оттенков, после оно пропадает. В случае, когда разрушены глубокие слои или образование было локализовано в области над костью, на заживающем участке появляется шрам.
Выбор способа напрямую зависит от стадии абсцесса и восприимчивости пациента. На начальной стадии обычно нет серьезных симптомов, поэтому достаточно терапевтического воздействия. Если абсцесс кожи растет и активизируется, требуется употребление лекарств и вмешательство хирурга. Благодаря этому снижается риск попадания гноя в здоровые ткани через лимфу.
- Терапевтический способ. Приложение согревающих компрессов на образование при его возникновении. Это помогает абсцессу созреть быстрее. Гной скорее выйдет наружу, что освободит глубокие слои кожи и воспалительного процесса внутри не начнется;
- Применение лекарств. Антибактериальные средства, которые используются наружно. Например, «Пенициллин» и «Димексид». Эти лекарства накладывают в виде компресса на пораженный участок. Они останавливают рост абсцесса, развитие воспаления;
- Хирургическое вмешательство. С его помощью удаляется гной, очищается полость с гноем с целью предотвращения воспалительного процесса. Операцию применяют в основном при значительном поражении кожи. Пациента госпитализируют, используют местную анестезию;
- Лечение в домашних условиях народными методами. Можно приложить компрессы из растертой картошки в свежем виде, раствора соли (1 ч. л. на 250 мл воды), очисток запеченного лука (его прикладывать на час 3 раза в день). Остальные компрессы прикладываются на протяжении всего дня, состав меняется каждые 3-4 часа.
Для сведения к минимуму возникновения заболевания следует дезинфицировать участки в области механических повреждений. Это поможет предотвратить начало воспаления в эпидермисе. Обрабатывать необходимо и прилежащие ткани. Также важно проводить меры по укреплению иммунитета.
На последних стадиях абсцесса гной изливается на здоровые ткани, которые находятся рядом. Это может послужить причиной отрицательных последствий, которые также появляются из-за разнесения гнойного содержимого лимфатической системой.
Абсцесс практически всегда удается устранить с помощью перечисленных методов лечения. Процент выживаемости пациентов – 85-98%. Если случай очень запущенный, организм ослаблен, и терапия отсутствует, есть риск смертельного исхода.
источник
Образование гнойников может быть на любом участке кожного покрова, в том числе, волосяном. Абсцесс отличается наличием полости, в которой скапливается гной. Стенки капсулы предотвращают распространение инфекции по организму. Однако не исключены случаи попадания возбудителей воспаления в кровь. В результате недуг переходит в более тяжелую форму: лимфаденит; лимфангит; метастатические образования, поражающие внутренние органы. Самыми опасными считаются участки тела, с множеством сосудов. К примеру, гнойник на носогубном треугольнике может дать осложнение на гайморовы или лобные пазухи. Зафиксировано немало случаев попадания инфекции и развитие воспаления в головном мозге, заболевание менингитом.
Наиболее часто возникают фурункулы на шее, ногах, подмышках, в области ануса, на ягодицах, на больших половых губах у женщин.
Если поражается кожа на шее или лице, даже при легкой форме нельзя производить самолечение.
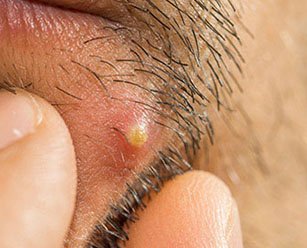
Фурункул в стадии созревания:
Фурункул в стадии созревания
Процесс нагноения провоцирует попадание бактерий, способных нарушить целостность кожи. Формирование абсцесса сопряжено отеком, гиперемией, на месте фолликулы образуется возвышение в форме полушария или заостренного бугорка. Увеличение пораженного места происходит за счет притока жидкости из тканей и лимфы, направленного на устранение заражения. Иммунная система подключается к процессу уничтожения бактерий, что сопровождается повышением температуры тела. В капсуле образуется нагноение – смесь продуктов распада лейкоцитов, белков, иммунных клеток и уничтоженных болезнетворных микроорганизмов.
Нарыв развивается, увеличивается в объеме, давление внутри доходит до критической точки, ткань разрывается, и гной выходит наружу. Этот этап опасен проникновением бактерий в кровь. При легком течении болезни, пораженное место заживает, затягивается и не оставляет следа. При распространении очага инфекции в более глубокие слои кожи, может остаться шрам.
По МКБ 10 классифицируется абсцесс кожи по кодам:
- LO2 – абсцесс, фурункул и карбункул.
- 0 – на лице.
- 1 – на шее.
- 2 – на туловище.
По формам развития заболевание делится на:
- Острую, которая длится не более 2-х месяцев.
- Хроническую – свыше 2-х месяцев.
По степени тяжести нагноения подразделяются:
По характеру течения болезни:
- Холодный абсцесс – безболезненное созревание, самопроизвольное вскрытие, проходит бесследно.
- Горячий – относятся к острой форме, протекает воспаление тяжело, чревато осложнениями, представляющими опасность для жизни.
В соответствии с названием возбудителя:
- Стрептостафилодермия.
- Стрептодермия.
- Стафилодермия.
Главными причинами появления фурункулов являются:
- Травмы, разрушающие кожный покров.
- Физическое воздействие путем трения.
- Несоблюдение личной гигиены.
Наиболее частые случаи занесения бактерий под кожу – бритье подбородка, подмышек, области вокруг гениталий.
Если в организме имеются кисты или гематомы, они могут спровоцировать воспалительный процесс. Внутримышечные и подкожные инъекции, произведенные без соблюдения правил антисептики, также могут стать вызвать заболевания.
Инфекция может попасть под кожу вместе с занозой.
Существует ряд причин, связанных с особенностями человеческого организма:
- Гипергидроз (чрезмерная потливость).
- Гормональная дисфункция, приводящая к повышенной активизации сальных желез.
- Вросший волос.
Недостаточная активность иммунной системы порождает факторы, способствующие образованию гнойников. К группе риска относятся люди с крайне слабой защитной функцией организма. Их иммунитет находится на предельно низком уровне, это происходит по таким причинам:
- Прием стериодных гормонов (преднизолон, дексаметазон) на протяжении длительного времени.
- Диабет сахарный.
- Последствия химиотерапии.
- Гемодиализ.
- Наличие ВИЧ-инфекции.
- Нерациональное питание.
- Сильное переохлаждение.
- Язвенный колит и болезнь Крона.
Самым распространенным возбудителем недуга является золотистый стафилококк, благодаря стремительной активности и способности мгновенно попадать в кровь. Инфекция может находиться на поверхности кожи, в воздушной атмосфере, в секрете сальных и потовых желез, различных выделениях и физиологических отправлениях.
Кожные нагноения могут спровоцировать и такие возбудители:
- Семейство протеев.
- Палочка кишечная.
- Стрептококк.
Нередко происходит заражение одновременно несколькими видами инфекции.
На каждом этапе развития заболевания наблюдаются различные симптомы.
Вначале появляется покраснение, затем оно уплотняется, пораженное место растет в размерах диаметром до 3 см, появляется болезненность. В центре может находиться пронизывающий волосок.
Спустя 3 дня, бугорок становится более мягким, кончик приобретает белый или желтый цвет. Вокруг остается красный ободок, при прикосновении можно ощутить повышенную температуру. Организм испытывает изменения в виде сильного жара (до 40 градусов), пациент отказывается от пищи, физически слабеет.
На фото гнойник в пике воспалительного процесса:
Гнойник в пике воспалительного процесса
При стандартной ситуации вызревший гнойник самопроизвольно вскрывается, гной выходит, и человек сразу приходит в себя: стабилизируется температура тела, проходит болезненность пораженного места.
Если пациент не испытывает облегчения после вскрытия, значит, болезнетворные микроорганизмы попали в кровь. Этот факт свидетельствует о серьезных осложнениях:
- Флегмона – разлитое заражение гнойниковой инфекцией.
- Сепсис – заражение крови патогенной микрофлорой и гнойными массами.
Первоначально проводится осмотр хирурга, дерматолога или терапевта, после чего специалист может установить наличие абсцесса. Однако этого недостаточно при отягощенном состоянии пациента. Необходимо сделать посев содержимого гнойника. Пункцию делает только медработник, чтобы не допустить распространение инфекции в более глубокие слои тканей.
В результате опроса пациента, доктор определяет причину возникновения нагноения.
Далее больного направляют на сдачу анализов крови, мочи. При необходимости проводится рентгенологическая и ультразвуковая диагностика, чтобы проверить состояние внутренних органов.
Проведя аналитику полученной информации, врач устанавливает окончательный диагноз.
В зависимости от тяжести воспалительного процесса, проводится соответствующая терапия. При легких формах можно проводить лечение самостоятельно, но основой должны быть врачебные рекомендации, полученные во время осмотра.
Применение Димексида допускается после проведения пробы на чувствительность. Если не будет негативной реакции (покраснения) на препарат, можно приступать к действию:
— Развести раствор с водой кипяченой (1:3).
— Смочить стерильную марлю в полученной жидкости.
— Приложить к больному месту.
— Накрыть полиэтиленовой пленкой.
— Наложить слой сухой марли.
— Зафиксировать компресс пластырем.
Подобного рода процедуры проводятся с применением народных средств:
- Раствора соли (1 ч. ложка на 200 мл кипятка).
- Запеченный ломтик лука.
- Кашица из сырой картошки.
- Хозяйственное мыло и молоко (1:2) прокипятить полтора часа, довести до густоты сметаны. Охладить и использовать для компрессов.
- Мазь Вишневского, спирт и мед в прямой пропорции смешать, делать на ночь повязки.
Более тяжелая форма заболевания требует хирургического вмешательства. Для этого существуют показания:
- Гнойник образовался у диабетика.
- Нагноение локализуется на носогубном треугольнике.
- Фурункул продолжает увеличиваться в объеме и не проходит, спустя три дня.
- Слишком высокая температура тела (свыше 40 градусов).
- Задерживается созревание, и гнойник не вскрывается.
- Возникновение нескольких гнойных воспалений.
- Появление абсцесса на ягодицах, вокруг заднего прохода, в области позвоночника.
Хирург проводит вскрытие при помощи скальпеля с местным обезболиванием. После удаления гноя ранка обрабатывается антисептическими средствами. Разрез не зашивается, чтобы исключить повторное скопление гноя. В разрез вставляется стерильный тампон, дренажная трубка или кусочек медицинской перчатки (в зависимости от размеров ранки). После хирургической операции пациенту прописывают таблетированные антибактериальные препараты.
На фото производится вскрытие нарыва хирургическим путем:
Вскрытие нарыва хирургическим путем
Гнойные воспаления на коже могут возникнуть у новорожденных в первые годы жизни и у детей постарше. Главная причина – слабый иммунитет, особенно часто это случается после перенесения тяжелой запущенной болезни.
У грудничка распознаются нарывы по внешним признакам – гиперемия тканей и отеки. Намного сложнее заметить глубокий нарыв, ведь новорожденный не в состоянии указать на болезненное место. Он лишь подает единственный сигнал – сильный плач и беспокойное поведение.
В возрасте от 2-х лет ребенок может пожаловаться на головную боль и сильный жар.
Чтобы точно определить причину недомогания ребенка, проводится клиническое обследование: анализ крови и мочи, УЗИ, МРТ. Берется проба содержимого гнойника для микроскопического изучения, чтобы правильно подобрать антибактериальные препараты.
Очень важно вовремя провести необходимую терапию, чтобы не допустить сепсиса — критическое состояние, несущее смертельную опасность.
К первичным мерам предупреждения заболевания относятся традиционные рекомендации:
- Соблюдение требований общей и личной гигиены.
- Следование правилам асептики при проведении инъекций, косметических или врачебных процедур.
- Укрепление иммунитета.
- Витаминизированное диетическое питание с соблюдением режима.
- Проявление осторожности, чтобы избежать травм.
- Изолирование инфицированных от здоровых.
- Проведение периодической диспансеризации людей с частыми гнойными кожными заболеваниями.
- Осуществление противорецидивной терапии: санация пораженных участков хроническими воспалениями.
Что касается прогнозов, в основном, они благоприятны. Исключение – больные сахарным диабетом или люди с ослабленным иммунитетом.
Не так опасен сам абсцесс, как негативные последствия после вторичного инфицирования. Осложнения могут поставить под угрозу не только здоровье, но и жизнь.
Все материалы сайта написаны специально для данного веб-ресурса и являются интеллектуальной собственностью администратора сайта. Публикация материалов сайта на Вашем сайте возможна только при указании полной активной ссылки на источник. Обращаем ваше внимание, что информация, представленная на сайте, носит ознакомительный и просветительский характер и не предназначена для самодиагностики и самолечения. Выбор и назначение лекарственных препаратов, методов лечения, а также контроль за их применением может осуществлять только лечащий врач. Обязательно проконсультируйтесь со специалистом.
источник
Современная медицина предлагает самые действенные методы лечения многих заболеваний кожи, и в случае возникновения абсцесса кожи, который проявляется как гнойное поражение верхнего слоя эпидермиса, существует возможность быстрого устранения проявлений данного заболевания. Симптоматика абсцесса весьма характерная, ее проявлений позволяют обнаружить начало гнойного процесса на самых ранних стадиях, что позволяет начать лечебное воздействие.
Существует несколько методик воздействия на пораженную кожу, которые наносят минимальный вред кожным покровам и обеспечивают скорейшее заживление раневой поверхности. Понимание причины возникновения абсцесса кожи и способов, которые позволят минимизировать негативное воздействие данного состояние на здоровье человека, позволяют принимать своевременные меры по устранению вероятных последствий абсцесса.
Проявления абсцесса кожи можно считать характерными: на поверхности кожи возникает вследствие проникновения в нее гноеродной инфекции образование, представляющее собой капсулу, наполненную гнойным содержимым. Абсцесс затягивает в себя прилежащий волосяной фолликул, потовые железы. Постепенно увеличивая в объеме, капсула с содержимым выступает над поверхностью кожи, может возникать воспалительный процесс на прилегающих участках здоровой кожи. При этом капсула имеет четко ограниченную площадь, содержимое ее заключено в достаточно плотную пленку.
Проявления абсцесса кожи у мужчин и женщин примерно схожи, однако за счет большей чувствительности кожи у женщин и детей данное состояние у них сопровождается большей болезненностью. Покраснение прилегающей кожи, повышенная чувствительность всей области поражения — наиболее характерные проявления абсцесса.
В детском возрасте частота появления абсцесса кожи несколько ниже, чем у взрослого человека. Это может объясняться низкой активностью как гормональной системы ребенка, так и неокончательным развитием потовых и сальных желез кожи. Наибольшая частота данного процесса отмечается в подростковом возрасте, когда начинается гормональная перестройка организма и имеется повышенная восприимчивость ко всем видам инфекций, проникающих в организм при любых повреждениях кожных покровов.
Классифицировать абсцесс кожных покровов можно по месту его локализации и степени развития.
Так, в зависимости от расположения очага воспаления, которое переходит в гнойный абсцесс, он может возникать на таких участках тела человека, как:
- шея,
- область лица и передней части головы,
- в области потовых желез,
- реже — в области нижних конечностей и спины.
Об абсцессах кожи расскажет врач в этом видео:
По стадиям развития патологического процесс абсцесс подразделяется:
- Первая стадия, когда происходит проникновение инфекции или постороннего предмета под кожу. Причиной начала развития абсцесса может стать также вросший волос, повышенное потоотделение и недостаточность гигиенических процедур. При этом отмечается повышение температуры кожи, в области которой произошло проникновение, повышается ее чувствительность.
- Вторая стадия развития абсцесса характеризуется образованием гнойного содержимого. Капсула, в которой начинает скапливаться гной, обретает определенные очертания, объем ее постепенно увеличивается за счет активности патогенного процесса. При этом цвет меняется: от белого на стадии начала образования гноя, который представляет собой продукция сальных желез с продуктами распада тканей, до желтоватого, когда отмечается окончательно созревание абсцесс.
- На третьей стадии абсцесс при отсутствии необходимого лечения самопроизвольно вскрывается, при этом гнойное содержимое выливается на прилежащие ткани. И хотя такой исход может считаться благоприятным, однако именно при изливании гноя на здоровую кожи отмечается наиболее частое возникновение негативных последствий данного состояния. Потому медиками рекомендуется начать лечебное воздействие на место поражения уже на начальных стадиях его развития.
Стадии развития абсцесса кожи позволяют определить, какое лечение будет наиболее действенным. И как при лечебном воздействии при любом кожном заболевании, абсцесс в лучшей степени поддается излечению при выявлении его на наиболее ранней стадии развития.
К наиболее частым причинам развития такого неприятного состояния, как абсцесс кожи, следует отнести:
- чрезмерное потоотделение с недостаточностью применяемых гигиенических процедур;
- перестройка гормональной системы с преобладанием мужских половых гормонов в крови;
- попадание постороннего предмета под кожу; врастание волоса, что наиболее часто происходит при проведении эпиляции.
Сочетание перечисленных причин также может спровоцировать образование абсцесса, который вызывает серьезное повреждение кожных покровов и может стать причиной возникновения негативных последствий.
К наиболее характерным проявлениям данного патологического процесса на начальных стадиях развития абсцесса следует отнести:
- возникновение повышенной чувствительности пораженного кожного покрова,
- покраснение его,
- отек тканей, вследствие чего пораженная поверхность несколько возвышается над здоровой кожей.
При дальнейшем развитии отмечается появление головки: наполненной гнойным содержимым капсулы, которая по мере ее роста увеличивается в размерах, но при этом имеет вполне четкие очертания. Обычно в процесс завлекаются сальные и потовые железы, которые расположены рядом с местом поражения, а также волосяной фолликул.
Проведение диагностики заключается в анализе внешних проявлений и субъективных ощущениях человека.
При развитии данного процесса также повышается температура кожи в области ее поражения, затем, при развитии абсцесса, начинает повышаться общая температура тела, ухудшается общее состояние: появляется вялость, повышенная утомляемость. Это объясняется проникновением гнойного содержимого в прилежащие ткани и разнесение его по всему организму через лимфатическую систему.
Методика лечения абсцесса кожи зависит как стадии текущего процесса, так и от восприимчивости больного к выбранному лечебному воздействию. Начальный стадии обычно не вызывают серьезных негативных проявлений в здоровье больного. И в этот период обычно используется терапевтическое воздействие.
При дальнейшей активизации и росте абсцесса применяется лекарственное либо хирургическое лечение, которое предотвращает вероятность проникновения гноеродного содержимого в соседние здоровые ткани через лимфатическую систему.
Терапевтическое лечение при возникновении абсцесса заключается в накладывании согревающих компрессов, что позволяет ускорить процесс созревания абсцесса. Гнойное содержимое скорее выходит наружу, освобождая более глубокие слои кожи и предотвращая воспаление внутри эпидемиса.
К методам медикаментозного лечения следует отнести использование антибактериальных средств в виде наружного применения: компрессов, накладывания слоем на пораженную кожу.
Например, такие лекарственные препараты, как Димексид и Пенициллин, которые в виде компресса накладываются на пораженную кожу. Благодаря их воздействию абсцесс не увеличивается в размерах, воспалительные процессы в нем не активизируются, при благоприятном исходе затухают.
Также результативным методом лечения следует считать проведение хирургического вмешательства. Оно позволяет удалить имеющееся гнойное содержимое, полностью очистить полость с гноем для предотвращения дальнейшего воспаления.
Обычно хирургическое вмешательство показано при поздних стадиях развития абсцесса, а также при обширном поражении кожи. Операция проводится в условиях госпитализации больного под местным наркозом.
Вскрытие абсцесса на спине показано в этом видео:
- К профилактическим мерам можно отнести обязательную дезинфекцию мест механических повреждений кожи, что позволяет исключить возможность воспалительного процесса в эпидермисе. Обработка производится также прилежащих тканей.
- Также в качестве профилактики данного заболевания можно назвать стимулирование работы иммунной системы организма для предотвращения вероятности распространения воспалительных процессов.
При поздней стадии абсцесса кожи происходит изливание гнойного содержимого на здоровые прилегающие ткани. Это может стать причиной негативных последствий, которые также провоцируются разнесением гноя лимфатической системой.
Обычно абсцесс кожи полностью излечиваются одним из трех пересиленных методов либо их комбинацией. Выживаемость в данном случае составляет порядка 85-98%. В наиболее запущенных случаях, при общей ослабленности организма и при отсутствии лечения имеется вероятность летального исхода.
Абсцесс кожи, фурункулы и карбункулы — неприятные проблемы, но при своевременном лечении вы сможете избавится от них с минимальными потерями.
Про народные методы лечения абсцессов расскажет видеоролик ниже:
источник
Попытки терапии абсцесса кожи на своих начальных стадиях могут быть произведены в домашних условиях. Но это возможно в том случае, если гнойная полость расположена не на лице или шее. При такой локализации, а также при нарушении общего состояния человека или наличии таких заболеваний, как сахарный диабет или различные виды иммунодефицитов, лечение проводится в хирургическом стационаре.
Чтобы представить себе процессы, которые приводят к заболеванию, рассмотрим строение кожи.
Покровная ткань человека – двухслойный орган. Сверху расположен эпидермис – ряд клеток, которые защищают от микробов, термических и химических повреждений. Нижний пласт – дерма.
В нижнем слое дермы, на границе кожи и подкожной клетчатки, лежат волосяные фолликулы, образованные соединительной тканью и кровеносными капиллярами. Они дают начало волосяным корням, которые проходят через дерму и эпидермис, выступая наружу в виде волосяных стержней. В месте, где корень переходит в стержень, в область между наружной и средней волосяными оболочками впадает 2-3 сальные железы. Рядом с местом выхода волоса на поверхность открывается устье потовой железы. Вся эта железистая ткань работает над образованием на поверхности кожи защитной пленки.
В свете этих знаний, абсцесс кожи – что это? Это гнойное воспаление, развивающееся сразу в большом объеме тканей, которое затрагивает и фолликул, и сальные железы, и близлежащую потовую железу. Подобный процесс развивается поэтапно:
p, blockquote 7,0,0,0,0 —>
- В места, где нарушена целостность кожи, попадает бактериальная флора. Вокруг этого места формируется очаг воспаления, сопровождающийся отеком и покраснением, в результате вокруг фолликула возникает возвышенность.
- В инфицированную область увеличивается приток лимфы и тканевой жидкости. Эти жидкости пытаются очистить очаг от инфекции.
- Активируется иммунная система, которая старается одновременно и убить бактерии, и отграничить очаг воспаления от здоровых тканей. В результате образуется гной – смесь лейкоцитов и других иммунных клеток, погибших бактерий, белков.
- Увеличиваясь в объеме, это содержимое повышает внутритканевое давление, и, когда оно достигает критической величины, гнойник прорывается. На этой стадии могут развиваться осложнения, связанные с попаданием чужеродных белков и инфекции в кровь.
- После вскрытия абсцесса остается кратер, который постепенно затягивается. Если гнойное воспаление проникло в слои, лежащие ниже кожи, в результате заживления образуется шрам.
Абсцесс кожи развивается в результате попадания в кожные ткани патогенных микроорганизмов. Происходит это вследствие травмы, трения или сильного загрязнения кожи. Особенно часто такая ситуация у мужчин происходит при бритье лица, подмышечных областей. У женщин причиной заноса в кожу инфекции является также бритье ног, а также удаление волос или частое трение при совершении гигиенических мероприятий в области гениталий. Вызывать патологию могут нагноившиеся гематомы, кисты. Часто кожные абсцессы появляются на месте выполненных не по правилам внутрикожных (реже), подкожных (чаще) инъекций.
Увеличивают вероятность проникновения инфекции в кожу местные и системные факторы. К местным относятся:
p, blockquote 10,0,0,0,0 —>
- повышенное потоотделение (гипергидроз);
- гиперактивность сальных желез (это характерно для состояний, сопровождающихся повышением содержания мужских половых гормонов в крови);
- врастание волос;
- попадание под кожу инородного предмета.
Системные факторы риска – в основном те, которые вызывают снижение иммунитета:
p, blockquote 11,0,0,0,0 —>
- длительное лечение стероидными гормонами (дексаметазоном, преднизолоном, например, при красной волчанке или ревматоидном артрите);
- сахарный диабет;
- после химиотерапии;
- на фоне проведений сеансов гемодиализа при хронической почечной недостаточности;
- при ВИЧ-инфекции;
- несбалансированное питание;
- переохлаждение;
- болезнь Крона и неспецифический язвенный колит.
Той инфекцией, которая является действительной причиной кожного абсцесса, является та флора, которая находится в воздухе, на коже человека, в секрете потовых или сальных желез, выделениях влагалища или оставшихся на коже частичках физиологических отправлений. Чаще всего это – золотистый стафилококк. Он является самым опасным микробом: склонен быстро распространяться в кровь, а из нее – во внутренние органы, вызывая появление в них абсцессов. Также абсцесс может вызывать:
p, blockquote 12,0,0,0,0 —>
- стрептококк;
- семейство протеев;
- кишечная палочка;
- чаще всего – сочетание стафилококковой, стрептококковой флоры и кишечной палочки.
В своем развитии заболевание проходит несколько стадий, которые отличаются по своим внешним проявлениям.
На первой стадии в месте травмы, укола или бывшей гематомы появляется покраснение, плотное и болезненное. Вначале оно маленькое, но постепенно увеличивается в размерах, достигая даже 3 см. В средине данного инфильтрата (уплотнения) всегда находится волос.
Через 3-4 дня центр уплотнения размягчается и на его месте появляется желтый или белый гнойничок, покраснение вокруг которого уже не распространяется, но все также горячо на ощупь и болезненно. На этой стадии может происходить ухудшение состояния: повышаться температура (иногда – до 40°C), снижаться аппетит, появляться слабость.
Чаще всего абсцесс самопроизвольно вскрывается, из него выделяются гнойные массы. Это сопровождается улучшением состояния как тканей в месте образования (они теряют болезненность), так и снижением температуры, исчезновением симптомов интоксикации. Если на этой стадии развились осложнения, то даже после самопроизвольного вскрытия гнойной полости улучшения не наступает.
Когда произошло отторжение гноя, оставшаяся на этом месте рана заживает. Если воспаление затронуло только кожные слои, после заживления остается небольшое светлое или темное пятно, которое вскоре исчезает. В случае разрушения более глубоких слоев, или если абсцесс был расположен на месте над костью, вследствие заживления остается рубец.
Абсцесс кожи лица возникает очень часто. Это – наиболее частая локализация гнойника, так как кожа лица наиболее богата сальными железами. Чаще всего абсцессы появляются на губе, носу, в области слухового прохода. Расположенные в области носогубного треугольника, они опасны распространением инфекции в полость черепа. Как и абсцесс кожи головы, так и его лицевая локализация часто сопровождается появлением головной боли, повышением температуры, общим недомоганием. Здесь подобные симптомы, в отличие от абсцессов другой локализации, не всегда означают развитие осложнений, но все же требуют проведения осмотра.
Местные симптомы абсцесса кожи на ноге соответствуют описанным выше. В дополнение к ним, часто развивается воспаление лимфоузлов и лимфатических сосудов, по которым от очага инфекции оттекает лимфа.
То, что обнаруженное человеком образование на коже – это кожный абсцесс, хирург, терапевт или дерматолог могут сказать уже при первичном осмотре. Но для назначения правильного лечения врачу нужно будет вскрыть образование и произвести посев его содержимого на различные питательные среды с целью определения возбудителя и его чувствительности к антибиотикам. Просто выполнить пункцию (прокол) гнойника с целью посева нецелесообразно – так можно разнести инфекцию в нижележащие ткани.
При общем нарушении состояния: повышении температуры, появлении кашля, снижении аппетита или уменьшении количества мочи проводится диагностика (ультразвуковая, рентгенологическая и лабораторная) состояния почек, печени, легких.
Зачастую лечение абсцесса кожи возможно в домашних условиях. Для этого рекомендуется вначале провести пробу с препаратом «Димексид», разведя его в четыре раза с кипяченой водой и нанеся на кожу внутренней стороны предплечья. Если через 15 минут там нет видимого покраснения, волдыря или зуда, этот препарат можно использовать для лечения гнойного процесса. Для этого:
p, blockquote 26,0,0,0,0 —>
- Разведите «Димексид» («Диметилсульфоксид») в 3-4 раза кипяченой водой.
- Намочите раствором (он будет горячим) стерильную марлю.
- Приложите марлю к гнойнику, сверху накройте полиэтиленом.
- Зафиксируйте компресс бинтом или марлевой повязкой.
Для улучшения эффекта, и при отсутствии аллергии на антибиотики, можно присыпать марлю «Пенициллином», «Цефтриаксоном», «Гентамицином» или «Ампициллином» до того, как наложить целлофан.
Можно проделать подобные же манипуляции с:
а) солевым раствором: 1 ч.л. соли на стакан кипяченой воды;
в) свежим тертым сырым картофелем;
г) натертым хозяйственным мылом, которое смешивается с 2 частями теплого молока, кипятится в течение 1,5 часов на маленьком огне до консистенции сметаны. После охлаждения его можно применять.
Подобные компрессы, кроме того, что с печеной кожурой лука, используются в течение целого дня, со сменой состава на новый каждые 3-4 часа. Лук прикладывается на 1 час 3 раза в сутки.
Внимание! Компрессы не должны быть теплыми!
Лечение абсцесса кожи врачом-хирургом проводится в случаях, если:
p, blockquote 36,0,0,0,0 —>
- кожный абсцесс появился у больного сахарным диабетом;
- гнойник появился на лице, особенно в области носогубного треугольника;
- фурункул не проходит в течение 3 суток или появилась тенденция к его увеличению;
- повысилась температура тела;
- гнойник не вскрывается;
- появились новые кожные абсцессы;
- локализация гнойника – на позвоночнике, в области ягодиц или вокруг ануса.
В этих ситуациях врач прибегает к вскрытию абсцесса скальпелем, под местной анестезией. Полость абсцесса промывается от гноя антисептиками, но потом не ушивается для профилактики повторного нагноения, а туда вводится кусочек стерильной перчатки, по которой гной будет выходить наружу. После такой небольшой операции назначаются антибиотики в таблетках.
p, blockquote 37,0,0,0,0 —> p, blockquote 38,0,0,0,1 —>
источник
Абсцесс — гнойный воспалительный процесс на коже. Определить, как он выглядит, не сложно: он сопровождается образованием полости с гнойным скоплением, вызванный локальной инфекцией в острой или хронической форме. Появляется он либо самостоятельно, либо после травм или осложнений. В этом материале мы расскажем о видах и формах абсцесса, определим симптоматику, расскажем о том, как его диагностировать и лечить.
Чаще причинами абсцесса являются бактерии и вирусы, попадающие в организм через пораженную кожу или слизистую. Беспричинно абсцесс может образоваться во внутренних органах, поскольку в человеческом организме в пассивной форме существуют разные микроорганизмы. Когда из-за негативных обстоятельств ослабляется иммунитет, происходит активизация бактерий с вирусами, их размножение и последующий вред здоровью.
В каком-то смысле абсцесс играет роль защитника организма от заражения инфекциями. Он скапливает инфекцию на определенном участке кожи, защищая еще не пораженные ткани от воспаления, в результате этого образуется нарыв.
Факторы, способствующие развитию:
- травмирование кожи при работе с землей, химическими веществами;
- перегрев кожи;
- переохлаждение;
- длительное нахождение в воде;
- несоблюдение правил личной гигиены;
- первичные и вторичные иммунодефициты;
- несбалансированное питание;
- нарушение работы эндокринных желез.
По особенностям течения выделяют натечную, горячую и холодную форму болезни.
Натечное течение абсцесса — образование абсцесса не ведёт к развитию воспаления в острой стадии. Гнойное скопление происходит долгое время (обычно несколько месяцев). Свое развитие получает при туберкулезе.
Горячее (острое) развитие абсцесса — протекает с ухудшением общего состояния и воспалительным процессом.
Холодный абсцесс сопровождается отсутствием таких признаков, как повышенная температура, болевые ощущения, покраснение. Свое развитие получает при актиномикозе и туберкулезе.
По локализации выделяют следующие формы:
- заглоточный;
- поджелудочной железы;
- печени (встречается этот абсцесс после операции);
- зуба (парадонтальный);
- ягодицы;
- мошонки;
- абсцесс Броди;
- легкого;
- фурункула;
- брюшной полости;
- десны;
- мягких тканей;
- окологлоточный;
- поддиафрагмальный;
- головного мозга;
- кишечника;
Абсцесс разделяют на две категории: по месту и по длительности течения (острый и хронический).
Классификация по месторасположению области:
- Паратонзиллярный абсцесс — локализуется у небной миндалины. Образуется после осложнения флегмонозной ангины.
- Постинъекционный абсцесс — образуется из-за осложнения после введения лекарственных средств путем внутривенного или внутримышечного укола.
- Абсцесс бартолиновой железы — болезнь, при которой происходит воспалительный процесс большой железы в преддверии влагалища.
- Абсцесс горла (Ретрофарингеальный) — нагноение лимфоузлов и клетчатки заглототочном пространстве.
- Заглоточный абсцесс — гнойный воспалительный процесс в заглоточном пространстве — между задней стенкой глотки и позвоночника, а сбоку ограничена артериями. Является последствием перенесенной инфекции или воспаления. Может возникнуть при травме, ангине, эндоскопических процедур. Часто встречается данный абсцесс у детей.
- Пародонтальный абсцесс — гнойное воспаление, образующееся на десне из-за инфекции.
- Поддиафрагмальный абсцесс — гнойная аккумуляция, расположенная под диафрагмой.
- Тубоовариальный абсцесс — заболевание гнойного и инфекционного характера органов малого таза.
- Абсцесс после укола – см. Постинъекционный абсцесс.
Определить абсцесс можно по возникновению небольшого узла на коже, окруженного покраснением. Спустя определенный период (от двух суток до двух недель) на этом месте образуется капсула с гнойным содержанием.
Этот абсцесс виден невооруженным глазом, поскольку он находится в мышце или в клетчатке под кожным покровом.
Сложнее диагностике поддается абсцесс, образующийся во внутренних органах, тем не менее для успешного лечения обследование обязательно.
Существуют следующие симптомы абсцесса:
- ощущение слабости;
- отсутствие аппетита;
- отеки, опухлости;
- ощущение слабости;
- высокую температуру;
- покраснения на коже;
- болезненные ощущения на месте воспалительного процесса.
При обнаружении симптомов следует как можно скорее обратиться ко врачу. Нельзя пытаться вскрыть абсцесс своими усилиями, поскольку велика вероятность заработать осложнения.
При вскрытии абсцесса за опорожнившейся полостью необходим правильный уход, после чего начинается рубцевание. Если опорожнения не произошло, то воспаление станет хроническим.
Не допускайте прорыва заболевания в закрытые полости, иначе это приведет к образованию гнойных процессов: плеврит, менингит, перикардит и другие.
Внутренний абсцесс очень тяжело поддается диагностике, в то время как внешний (поверхностный) любой специалист обнаружит легко. Для его диагностирования назначают ультразвуковое исследование, компьютерную или магнитно-резонансную томографию, общий анализ крови или пункцию (после неё полученный материал отправляют в лабораторию для выявления возбудителя болезни и реакции на антибиотики).
Первым делом происходит диагностика, после диагностирования специалист назначает операцию абсцесса. Хирург проводит вскрытие абсцесса, его опорожнение и дренирование. Амбулаторно вскрытие проводят в том случае, если он находится на поверхности кожи. После этой процедуры назначают необходимую диету, основанную на витаминах, антибиотики и проводят дезинтоксикационное лечение.
При внутреннем абсцессе и поражении внутренний органов назначают экстренную госпитализацию. С помощью пункции лечат абсцесс печени и легкого с извлечением гнойного содержимого и вводом в полость антибиотиков и лекарственных средств с пищеварительными ферментами в составе. Антибиотик при абсцессе легких тканей включает в себя лекарственные средства группы макролидов. При получении антибиотикограммы делают коррекцию лечебного процесса, исходя из чувствительности возбудителя. При отсутствии результата консервативной терапии при абсцессе легкого происходит хирургическое удаление пораженной области.
Антибиотики при абсцессе назначаются после диагностирования и определения инфекционного возбудителя.
Абсцесс головного мозга лечится с помощью хирургического вмешательства, в противном случае заболевание приведет к смещению структуры головного мозга и смерти пациента. Нахождение абсцесса в стволе мозга или подкорке является противопоказанием к его резекции (удалении). В этой ситуации проводят пункцию с последующим удалением гноя и промыванием антисептиком. При неоднократном промывании катетер остаётся на определенный период.
Лечение абсцесса брюшной полости поддается только хирургическому вмешательству.
Народные методы лечения эффективны лишь при легких формах заболевания. Хотя нельзя однозначно сказать, например, поможет ли пластырь тейп при абсцессе. Поэтому прежде понять, как лечить абсцесс в домашних условиях самостоятельно, следует проконсультироваться у враче-специалиста, обычно дерматолога или хирурга.
Сок алоэ. Сок из листьев алоэ обладает антибактериальными свойствами, способствует заживлению раны. Кашицу из листьев или марлю, вымоченную в соке алоэ, накладывают на пораженный участок на ночь под повязку. Процедуру проводят до отторжения некротических масс и заживления пораженных тканей.
Репчатый лук. Наложение запеченной луковицы на ночь под повязку ускоряет созревание и прорыв абсцесса.
Мед, спирт 96% и мазь от абсцесса (Вишневского) смешивают в равных пропорциях. Полученную смесь накладывают на воспаленное место на ночь. Процедура позволяет ускорить рассасывание абсцесса.
Ржаной хлеб. Хлеб распаривают, накладывают на место повреждения, сверху прикрывают капустными листьями и оставляют на сутки.
При затягивании процесса диагностики абсцесса и последующего лечения велик риск получить тяжелое осложнение:
- нарушение функциональности жизненно важных органов;
- неврит;
- менингит;
- истощение;
- бактериемия;
- размножение инфекции по организму;
- прорыв абсцесса;
- переход абсцесса в хроническую стадию;
- угрожающие жизни кровотечения, образующиеся из-за разрушения целостности стенки сосуда.
Прогноз лечения абсцесса зависит от разных факторов:
- месторасположение абсцесса;
- своевременность терапии;
- правильность терапии.
В большинстве абсцесс подкожной клетчатки поддается успешному лечению и восстановлению. А вот прогнозы при абсцессе головного мозга плохие. У половины пациентов наблюдается потеря трудоспособности, а в 10% лечение заканчивается смертью.
В профилактику абсцесса входит правильная гигиена, повышение иммунитета, своевременная обработка ссадин и ран, использование противогнилостных препаратов (антисептики) и ряд мероприятий для предупреждения нагноения (асептики) во время медицинских вмешательств.
источник