Согласно статическим данным, такое заболевание, как абсцесс Броди, встречается в современной медицинской практике сравнительно редко. Тем не менее подобные случаи время от времени все же фиксируются, поэтому знать о том, что представляет собой заболевание, стоит. Так какими симптомами сопровождается недуг и кто относится к группе риска?
Абсцесс Броди представляет собой форму гематогенного остеомиелита. Для данного недуга характерно наличие резко ограниченной области костного поражения. На фоне заболевания наблюдается скопление гноя в костных тканях человека, которое является результатом предшествующего некроза.
Стоит сразу же сказать, что недуг намного чаще диагностируется у представителей мужского пола в возрасте от 14 до 24 лет. Абсцесс Броди у детей младшего или дошкольного возраста также возможен, но подобные случаи фиксируются крайне редко.
Недуг, как правило, поражает длинные трубчатые кости, а именно их мета-эпифизарный отдел. Возникновение абсцесса в диафизе встречается редко. Согласно статистическим данным, наиболее часто у пациентов диагностируется абсцесс Броди большеберцовой кости. Иногда нагноение наблюдается в дистальном эпифизе лучевых костей. А вот в других частях опорного аппарата воспалительный процесс и нагноение наблюдаются лишь в отдельных случаях.
Абсцесс Броди — недуг бактериального происхождения. В большинстве случаев причиной воспалительного процесса является стафилококковая инфекция, хотя нередко в гнойных массах определяют наличие и других микроорганизмов, включая кишечную палочку. В большинстве случаев формирование абсцесса является результатом остеомиелита.
Патогенные бактерии могут проникать в костные ткани по-разному. Например, микроорганизмы нередко попадают в ткани с током крови из другого очага воспаления, поэтому к факторам риска можно отнести наличие у пациента гнойных инфекционных недугов. Также бактерии могут проникать в эпифиз из полости кисты или фурункула. С другой стороны, патогенные микроорганизмы нередко внедряются из внешней среды при повреждении кожного покрова, введении лекарств внутривенно или подкожно (если не были соблюдены гигиенические нормы). Иногда абсцесс развивается в послеоперационный период. Кстати, практически всегда развитие инфекции в той или иной мере связано с ослаблением иммунной защиты.
Абсцесс Броди имеет весьма выраженные особенности. На фоне некротического процесса в тканях кости образуется замкнутая полость овальной или шаровидной формы, причем стенки ее довольно стойкие и гладкие. Именно внутри этой полости и скапливаются густые гнойные массы. В редких случаях можно обнаружить внутри абсцесса тягучую прозрачную жидкость. Кстати, диаметр полости, как правило, составляет 2–5 см.
Если речь идет о старом образовании, то стенка полости нередко выстелена фиброзными тканями. Вокруг гнойника образуется концентрическая зона костного склероза, а в надкостнице появляются периостальные разрастания.
Абсцесс Броди — заболевание хроническое. Нередко оно развивается годами и даже десятилетиями, не вызывая никаких серьезных симптомов (по крайней мере признаки выражены настолько слабо, что пациент попросту не обращает на них внимания).
Недуг протекает вяло, и периоды относительного благополучия сменяются кратковременным обострением, которое сопровождается более выраженными симптомами. Например, пациенты нередко отмечают повышение температуры и общую слабость. Ткани вокруг пораженного участка кости отекают, кожа краснеет. При надавливании человек чувствует боль, и кожа на ощупь горячая.
Клиническая картина во время периода «спокойствия» смазанная. Пациенты отмечают некоторый дискомфорт только при повышенных физических нагрузках. По мере роста абсцесса капсулу можно почувствовать на ощупь. Нередко наблюдается снижение подвижности конечности, а также изменение чувствительности тканей.
Разумеется, в данном случае крайне важна правильная диагностика, так как от этого зависит схема лечения и успех терапии. После ознакомления с симптомами, на которые жалуются пациенты, а также пальпации пораженной области, врач назначает дополнительное исследование.
Один из самых информативных тестов — рентгенография. На снимке врач может увидеть наличие полого образования в ткани пораженной кости. Размеры абсцесса небольшие, а стенки его ровные.
Разумеется, есть и другие исследования, помогающие диагностировать такое заболевание, как абсцесс Броди. МРТ (магнитно-резонансная томография), например, дает более точную информацию, а также демонстрирует, что полость новообразования заполнена гнойными массами.
Дифференциальная диагностика в данном случае просто необходима, так как симптомы данного заболевания немного напоминают клиническую картину при туберкулезном остите. Образование в костных тканях может быть эозинофильной гранулемой или остеоидной остеомой, поэтому дополнительные исследования просто необходимы.
Например, при туберкулезных поражения костей четкого очага поражения нет — это и является отличительным признаком. Кисты же, в отличие от абсцесса, имеют ячеистую структуру. Порой для постановки точного диагноза проводится реакция Вассермана на сифилис, ведь эта болезнь сопровождается образованием в костях пациента так называемых гумм.
Разумеется, заболевание намного легче излечить на начальных стадиях — пациентам, как правило, достаточно консервативной терапии. Для начала нужно ограничить подвижность конечности с помощью гипсовой повязки — в таком состоянии пациент должен провести около 4 недель. На протяжении этого времени внутримышечно вводятся антибиотики, которые подбирает только врач, руководствуясь чувствительностью специфических патогенных микроорганизмов.
Если имеет место обострение воспалительного процесса, пациентам назначают и прием противовоспалительных препаратов. В более тяжелых случаях показано выскабливание полости абсцесса с дальнейшей обработкой антисептическими средствами и введением пенициллина (или другого антибиотика) непосредственно внутрь костного образования.
Обязательным элементом является и физиотерапия — наиболее эффективным считается УВЧ-лечение. Естественно, больному человеку необходимо соблюдать покой, ограничить физическую активность, правильно питаться, делать все для того, чтобы активировать работу иммунной системы.
Оперативное вмешательство показано в тех случаях, когда лечение с помощью медикаментов не дает ожидаемых результатов. Во время процедуры врач удаляет абсцесс Броди. Иногда приходится удалить и часть костных тканей — в таких случаях их заменяют имплантатом. При правильном подходе данное заболевание лечится без серьезных осложнений.
источник
а) Определение:
• Локализованный очаг инфекции в паренхиме головного мозга, обычно бактериального характера; грибковый или паразитарный характер встречается реже
• Выделяют четыре стадии развития абсцесса: ранний церебрит, поздний церебрит, ранняя инкапсуляция, поздняя инкапсуляция
1. Общие характеристики абсцесса головного мозга:
• Лучший диагностический критерий:
о Визуализационная картина меняется в зависимости от стадии развития абсцесса
о Ранняя инкапсуляция: четко определяемое образование, накопление контраста по типу тонкого ободка:
— Образованнее кольцевым характером накопления контраста: высокая интенсивность сигнала на ДВИ, низкие значения ИКД
— Гипоинтенсивный ободок на Т2-ВИ с перифокальным отеком
• Локализация:
о Обычно супратенториальная; до 14% образований имеют инфратенториальную локализацию
о В лобной доле (при синусите, одонтогенной инфекции), височной доле (при отомастоидите)
о Обычно на границе серого и белого вещества (при гематогенном инфицировании)
о Множественные поражения могут представлять собой септические эмболы
• Размеры:
о От 5 мм до нескольких см
• Морфология:
о Тонкостенное четко определяемое объемное образование с кольцевым характером контрастирования, имеющее внешние признаки кисты
2. КТ признаки абсцесса головного мозга:
• Бесконтрастная КТ:
о Ранний церебрит: плохо определяемое гиподенсное субкортикальное образование с масс-эффектом; КТ-картина на ранних стадиях заболевания может оставаться нормальной
о Поздний церебрит: центральная зона низкой плотности; перифокальный отек, более выраженный масс-эффект
о Ранняя инкапсуляция: гиподенсное объемное образование с умеренным вазогенным отеком и масс-эффектом
о Поздняя инкапсуляция: уменьшение выраженности отека и масс-эффекта
о Абсцесс, содержащий газ, наблюдается редко
• КТ с контрастированием:
о Ранний церебрит: ± низкоинтенсивное фрагментарное накопление контрастного вещества
о Поздний церебрит: накопление контрастного вещества по типу неравномерно выраженного ободка
о Ранняя инкапсуляция: центральная зона низкой плотности с отчетливым тонким контрастируемым ободком:
— Стенка капсулы имеет наименьшую толщину в медиальных отделах или на стороне, обращенной к желудочкам, наибольшую — вблизи коры головного мозга
о Поздняя инкапсуляция: спадение полости абсцесса, уплотнение капсулы:
— Возможно наличие «дочерних» абсцессов
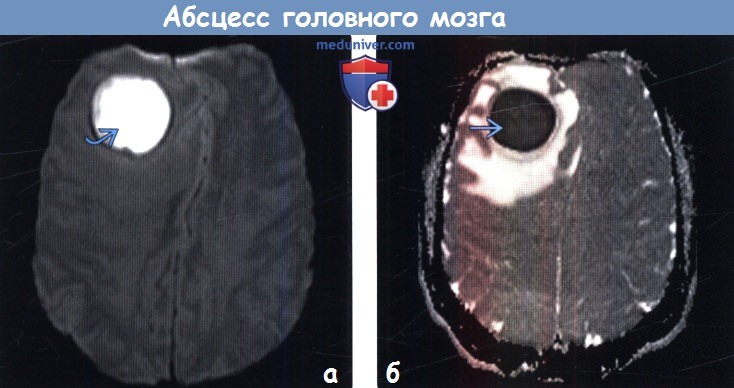
(б) ИКД-карта, аксиальный срез: у того же пациента определяются очень низкие значения ИКД. Ограничение мобильности протонов, входящих в состав молекул воды, в полости абсцесса обусловлено присутствием некротического детрита, макромолекул, вязкостью гноя. Результаты исследований указывают на то, что стойкое или перемежающееся снижение значений ИКД в полости абсцесса после проведенной терапии является признаком реактивации инфекции или неудачного лечения.
3. МРТ признаки абсцесса головного мозга:
• Т1-ВИ:
о Ранний церебрит: плохо отграниченное от окружающих тканей объемное образование со смешанным гипо-/изоинтенсивным сигналом
о Поздний церебрит: гипоинтенсивные центральные отделы, изо-/слегка гиперинтенсивный ободок
о Ранняя инкапсуляция: край образования изо-/гиперинтенсивен по отношению к белому веществу (БВ); центральная часть гиперинтенсивна по отношению к СМЖ
о Поздняя инкапсуляция: спадение полости абсцесса, уплотнение капсулы
• Т2-ВИ:
о Ранний церебрит: плохо определяемое гиперинтенсивное объемное образование
о Поздний церебрит: гиперинтенсивная центральная часть, гипоинтенсивный край; гиперинтенсивная область перифокального отека
о Ранняя инкапсуляция: низкая интенсивность сигнала от ободка (обусловлено наличием коллагена, геморрагического компонента или парамагнитных свободных радикалов)
о Поздняя инкапсуляция: уменьшение выраженности отека и масс-эффекта
• Т2* GRE:
о Симптом двойного ободка на SWI (внешний гипоинтенсивный, внутренний гиперинтенсивный) полезен в дифференциальной диагностике с другими поражениями с кольцевым характером накопления контраста
• ДВИ:
о Увеличение интенсивности сигнала в области церебрита и абсцесса
о ИКД-карта: выраженное снижение интенсивности сигнала (низкий ИКД) в центральных отделах абсцесса
о Увеличение фракционной анизотропии (ФА) в полости абсцесса
• Постконтрастное Т1-ВИ:
о Ранний церебрит: фрагментарный характер накопления контрастного вещества
о Поздний церебрит: интенсивный характер накопления контраста по типу неравномерно выраженного ободка
о Ранняя инкапсуляция: четко определяемое образование, накопление контраста по типу тонкого ободка
о Поздняя инкапсуляция: спадение полости абсцесса, уплотнение капсулы:
— Капсула достигает наименьшей толщины на стороне, обращенной к желудочкам
• МР-спектроскопия:
о В некротическом ядре могут определяться пики аминокислот (0,9 ppm), лактата (1,3 ppm), ацетата (1,9 ppm), сукцината (2,4 ppm)
• ПВИ: более низкие значения rCBV в капсуле абсцесса по отношению к таковым в контрастируемых ободках опухолей
• Разрешающийся абсцесс: исчезновение гипоинтенсивного на Т2-ВИ ободка, повышение значений ИКД в центральной части абсцесса, исчезновение контрастирования (наступает в последнюю очередь):
о Мелкий участок кольцевого/очагового контрастирования может сохраняться на протяжении месяцев
4. Радионуклидная диагностика:
• ПЭТ: в абсцессе головного мозга-повышенный захват ФДГ и метионина, меченного изотопом углерода-11
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ с контрастным усилением
• Советы по протоколу исследования:
о Мультипланарная МРТ ± с контрастным усилением, с получением ДВИ, ± МР-спектроскопия, ПВИ
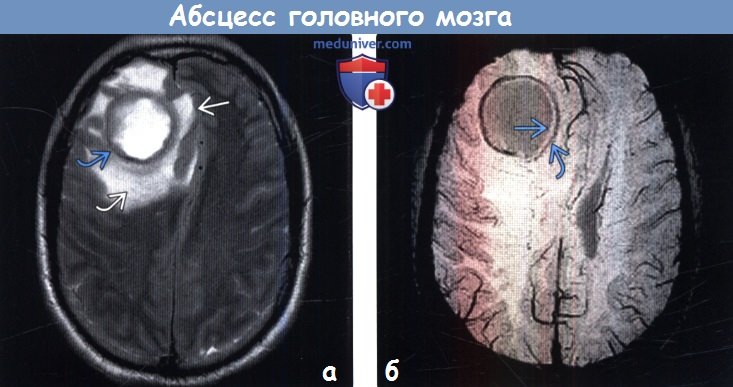
(б) MPT, SWI, аксиальный срез: у этого же пациента определяется симптом двойного ободка, характерный для абсцесса. Абсцесс ограничен двумя ободками, внешний из которых характеризуется гипоинтенсивным, а внутренний — гиперинтенсивным сигналом по отношению к содержимому полости.
в) Дифференциальная диагностика абсцесса головного мозга:
1. Глиобластома:
• Толстая стенка с узлом
• Низкая интенсивность сигнала на ДВИ (редко высокая, что имитирует абсцесс)
• Часто наблюдается геморрагический компонент
• Другие кистозные первичные новообразования также могут имитировать абсцесс
2. Метастатическое поражение паренхимы головного мозга:
• Объемное образование столстой стенкой, центральным некрозом с выраженным перифокальным отеком, часто множественное поражение
• Может быть представлено одиночным образованием с кольцевым характером накопления контраста
• Может имитировать абсцесс за счет ограничения диффузии на ДВИ
3. Демиелинизирующее заболевание:
• Рассеянный склероз, ОДЭМ
• Часто наблюдается контрастирование очагов по типу незамкнутого кольца («подковы»)
• Характерные очаги встречаются по всему объему головного мозга
• Выраженность масс-эффекта низкая по сравнению с ожидаемой при данных размерах поражений
4. Разрешающаяся внутримозговая гематома:
• Наличие травмы или сосудистого поражения в анамнезе
• Обнаружение продуктов распада крови при МРТ
5. Подострый инфаркт головного мозга:
• Наличие инсульта, сосудистого распределения в анамнезе
• Гириформный >> кольцевой характер накопления контраста
1. Общие характеристики абсцесса головного мозга:
• Этиология:
о Гематогенное распространение инфекции из очага экстракраниальной локализации (инфекции легких, мочевыводящих путей, эндокардит)
о Прямое распространение из очагов инфекции, локализованных в костях черепа или мозговых оболочках:
— В околоносовых пазухах, среднем ухе, зубах (через бесклапанные вены-выпускники)
о Послеоперационная инфекция
о Проникающая травма (фрагменты кости, металл)
о Шунтирование крови справа налево (врожденные пороки сердца, артериовенозные легочные фистулы)
о В неонатальном периоде: 2/3 случаев связаны с менингитом:
— «Квадратный абсцесс» связан с цитробактерным менингитом
о В 20-30% случаев не удается установить источник инфекции (криптогенный абсцесс)
— Часто развитие связано с несколькими агентами (стрептококки, стафилококки, анаэробные бактерии)
2. Макроскопические и хирургические особенности:
• Ранний церебрит (3-5 дней):
о Фокальная, но не локализованная инфекция
о Неинкапсулированное объемное образование, состоящее из полиморфноядерных лейкоцитов, отека, рассеянных очагов некроза, петехиальных кровоизлияний
• Поздний церебрит (от 4-5 дней до 2 недель):
о Слияние очагов некроза
о Ободок из воспалительных клеток, макрофагов, грануляционной ткани и фибробластов окружает некротическое ядро
о Пролиферация сосудов, перифокальный вазогенный отек
• Ранняя инкапсуляция (начинается через 2 недели):
о Коллагеновая капсула, хорошо отграниченная от окружающих тканей
о Расплавленное некротическое ядро, перифокальный глиоз
• Поздняя инкапсуляция (от нескольких недель до нескольких месяцев):
о Спадение центральной полости абсцесса
о Толстая стенка (коллаген, грануляционная ткань, макрофаги, глиоз)
3. Микроскопия:
• Ранний церебрит: гиперемированная ткань, содержащая полиморфноядерные лейкоциты, некротизированные кровеносные сосуды, микроорганизмы
• Поздний церебрит: прогрессирование некротического процесса, воспалительные клетки, фибробласты вырабатывают ранние ретикулиновые волокна по периферии абсцесса
• Ранняя инкапсуляция: пролиферация грануляционной ткани вокруг некротического ядра
• Поздняя инкапсуляция: множественные слои коллагена и фибробластов
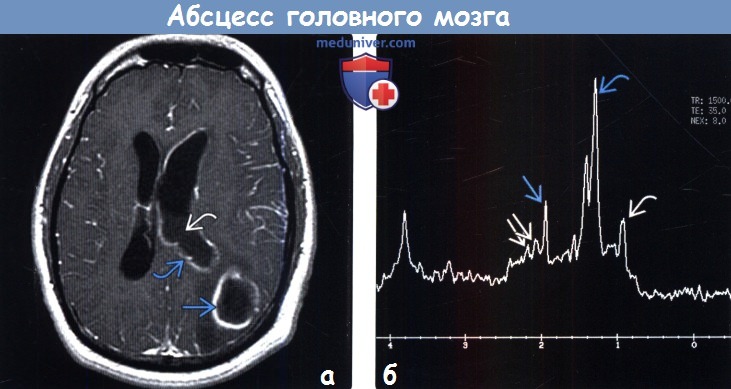
(б) МР-спектроскопия (TR1500, ТЕЗ5): определяется спектр, характерный для бактериального абсцесса головного мозга. Присутствует высокий пик лактата на 1,3 ppm, ацетата на 1,9 ppm, аминокислот (валин, лейцин, изолейцин) на 0,9 ppm и сукцината на 2,4 ppm.
1. Проявления абсцесса головного мозга:
• Наиболее частые признаки/симптомы:
о Головная боль (до 90% случаев); возможны судорожные приступы, изменение психического состояния, очаговая неврологическая симптоматика, тошнота, рвота
о Лихорадка наблюдается лишь в 50% случаев
• Другие признаки/симптомы:
о Увеличение СОЭ (75%) и числа лейкоцитов (50%), отсутствие лейкоцитоза не является основанием для исключения абсцесса
2. Демография:
• Возраст:
о Наиболее часто встречается на 3-м и 4-м десятилетии жизни; в 25% случаев — у пациентов
Редактор: Искандер Милевски. Дата публикации: 12.4.2019
источник
Под абсцессом понимают воспалительный процесс, ограниченный капсулой и развивающийся в результате попадания инфекции в органы или ткани. Абсцессы могут локализоваться в любой области организма, но чаще всего они располагаются в головном мозге и печени. Рассмотрим данные виды абсцессов.
Как правило, абсцесс головного мозга является осложнением основного заболевания. Так, инфекция может попасть в головной мозг при открытой черепно-мозговой травме, гнойном синусите или отите, фурункулах носогубного треугольника, менингите, сепсисе (заражении крови) или инфицировании раны после операции.
Выделяют три вида абсцессов в зависимости от их локализации:
- внутримозговые (в случае скопления гноя в веществе мозга);
- субдуральные (при скоплении гноя под твердой мозговой оболочкой);
- эпидуральные (в случае локализации гноя над твердой мозговой оболочкой).
Клиническая картина абсцесса головного мозга разнообразна: высокая температура, интенсивные головные боли, связанные с повышением внутричерепного давления. В тяжелых случаях может развиться спутанность сознания, которая выражается в неразборчивости или бессмысленности речи, а также жизнеугрожающие судороги, парезы или параличи (слабость и затруднение движения) рук и ног.
Подтвердит или опровергнет диагноз абсцесса головного мозга МРТ-диагностика. Магнитно-резонансная томография показывает изменения в веществе головного мозга на ранней стадии развития воспалительного процесса (церебрите). Данная стадия длится всего 3-5 дней, и за этот промежуток времени капсула абсцесса не успевает сформироваться.
На поздней стадии церебрита (от 5 до 14 дней) на фоне перифокального* отека головного мозга формируется участок некроза (полость, заполненная гноем). В ходе МРТ хорошо виден центральный некроз и сопровождающая его зона отека.
После 14-го дня формируется капсула абсцесса с обширной зоной отека вокруг него. МР-томография хорошо дифференцирует сам абсцесс, его капсулу и сопровождающий перифокальный отек. Чаще всего абсцессы головного мозга приходится дифференцировать с метастазами кистозного типа: основой в дифференциальной МРТ-диагностике этих состояний являются диффузионно-взвешенные изображения.
При МРТ отсутствует ионизирующее излучение, свойственное КТ и рентгенографии, поэтому МР-томография является абсолютно безопасной для здоровья человека процедурой. На этапе контроля лечения абсцесса МРТ может использоваться так часто, как этого требует здоровье пациента.
Абсцессы печени могут быть пиогенными* или обусловленными амебиазом (инфекцией, поражающей толстую кишку с образованиями язв на ее оболочке) и микозом (грибковой инфекцией). При абсцессе печени пациент испытывает боли в правом боку, а в некоторых случаях болевые ощущения сопровождаются лихорадкой.
Абсцессы печени проходят три стадии развития, и МР-картина варьируется в зависимости от них. В первые 10 дней возникает некроз с мелкими участками разжижения. К 10-15-му дню некротический детрит рассасывается (на его месте теперь преобладает жидкость). После 15 дней еще сохраняется небольшое количество детрита, окруженного толстой фиброзной стенкой. МРТ дает возможность визуализировать заболевание на всех этапах.
Магнитно-резонансная томография позволяет идентифицировать абсцесс, локализовать его и определить размеры. Специальный режим диффузионно-взвешенных изображений придает абсцессу яркий МР-сигнал, а на ИКД-картах* — низкий.
Кроме того, МРТ позволяет оценивать динамику процесса в ходе лечения, ведь даже при своевременной терапии для излечения больших абсцессов могут потребоваться месяцы.
Нередко абсцессы сопровождаются тромбозом печеночных вен или воспалением желчного пузыря. По этой причине при абсцессе печени важно исключить его взаимодействие с желчными путями. Комплексное исследование органов брюшной полости и забрюшинного пространства позволит лечащему врачу оценить состояние не только печени, но и окружающих тканей.
источник
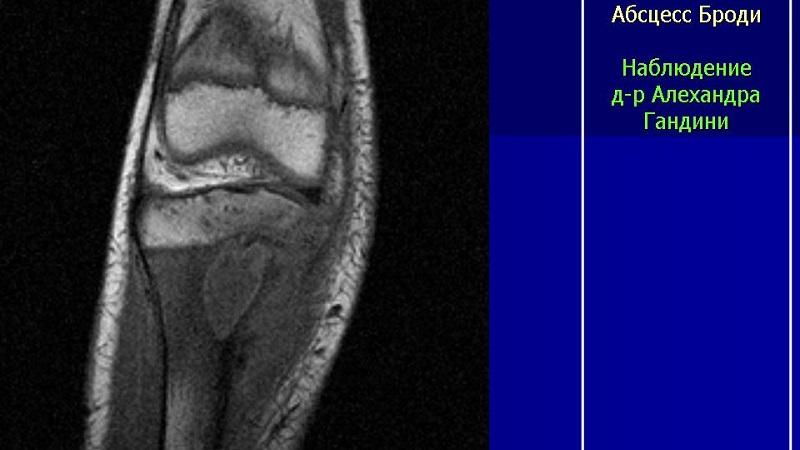
Большому количеству заболеваний подвержен человеческий организм. Болезнь может повредить внутренние органы, кожу и кости. Таким недугом, который доставляет огромные неприятности людям, является абсцесс Броди. Встречается он довольно редко, но знать о нем стоит. Абсцесс представляет собой форму гематогенного остеомиелита. Для данного недуга характерно наличие резко ограниченной области костного поражения. На фоне заболевания наблюдается скопление гноя в костных тканях человека, которое является результатом предшествующего некроза.
Далее, детально рассмотрим какие причины и симптомы заболевание, что назначают в качествен диагностики: рентген, КТ или МРТ, а также что из методов лечения наиболее эффективный.
Абсцесс Броди – это одна из форм гематогенного остеомиелита с локализацией ограниченного очага воспаления в эпиметафизарных отделах длинных трубчатых костей. Впервые описан Броди в 1830 г. Заболевание возникает в подростковом и юношеском возрасте, чаще у лиц мужского пола. Возбудителями являются различные штаммы стафилококков. Очаги всегда одиночные.
Встретить такую патологию костной ткани как абсцесс Броди, можно нечасто. Возникает он в кости и характеризуется ограниченным скоплением гноя на фоне предшествовавшего некроза. Наиболее часто процесс локализован в концах кости, но описаны случаи его расположения в средних отделах. Наиболее часто поражает процесс молодых мужчин в возрасте от 14 до 24 лет. Заболевание само по себе длится хронически, с периодами обострения или без них. Описаны случаи течения абсцесса Броди на протяжении 20 и более лет и за весь этот период микроорганизмы не потеряли своей активности.
Абсцесс Броди (внутрикостный) – отграниченный некроз губчатого вещества кости, при котором происходит последующее ее расплавление и образование полости. Преимущественная локализация – проксимальный отдел болыпеберцовой кости. Возбудитель, как правило, стафилококк.
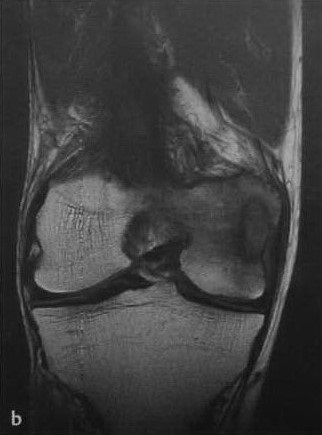
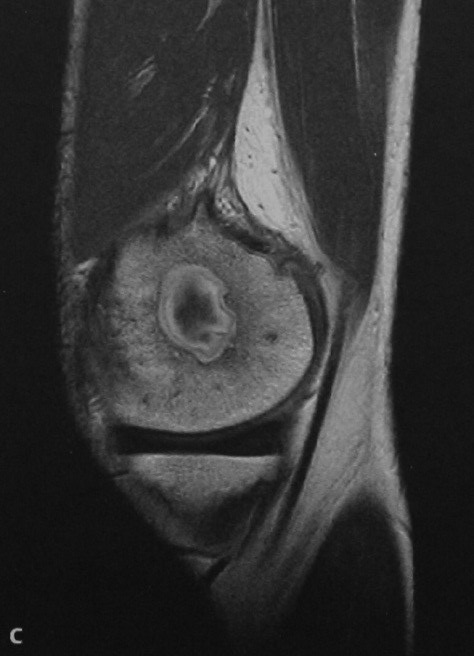
Абсцесс Броди имеет довольно выраженные особенности. На фоне некротического процесса в тканях кости образуется замкнутая полость овальной или шаровидной формы, причем стенки ее достаточно устойчивые и гладкие. Именно внутри этой полости и скапливаются густые гнойные массы. В редких случаях можно обнаружить внутри абсцесса тягучую прозрачную жидкость. Кстати, диаметр полости, как правило, составляет 2-5 см.
Если речь идет о старом образовании , то стенка полости нередко стелется фиброзными тканями. Вокруг гнойника образуется концентрическая зона костного склероза, а в надкостнице появляются периостальние разрастания.
Очаговая бактериальная инфекция. Чаще всего, стафилококковая. Организм ослабевает, снижается иммунитет. Он уже не может бороться с недугами и они начинают его «атаковать». Обычно, абсцессу Броди предшествует остеомиелит.
Пути проникновения микробов в организм:
- повреждение кожного покрова;
- скопление большого количества крови;
- кисты;
- фурункулы;
- инфекции гнойные.
Попадание химических веществ под кожу при:
- введении высококонцентрированных лекарственных веществ;
- подкожных инъекциях и капельницах.
Проникновение может произойти только в том случае , если не соблюдаются асептические правила. Встречались случаи, когда через двадцать лет после начала болезни, в гнойных выделениях были обнаружены вирулентные бактерии.
Абсцесс Броди — заболевание хроническое. Нередко оно развивается годами и даже десятилетиями, не вызывая никаких серьезных симптомов (по крайней мере признаки выражены настолько слабо, что пациент попросту не обращает на них внимания).
Недуг протекает вяло, и периоды относительного благополучия сменяются кратковременным обострением, которое сопровождается более выраженными симптомами. Например, пациенты нередко отмечают:
- повышение температуры и общую слабость.
- Ткани вокруг пораженного участка кости отекают, кожа краснеет.
- При надавливании человек чувствует боль, и кожа на ощупь горячая.
Абсцесс Броди большеберцовой кости
Клиническая картина во время периода «спокойствия» смазанная. Пациенты отмечают некоторый дискомфорт только при повышенных физических нагрузках. По мере роста абсцесса капсулу можно почувствовать на ощупь. Нередко наблюдается снижение подвижности конечности, а также изменение чувствительности тканей.
Основными начальными симптомами являются:
- твердый узел;
- кожа в этом месте краснеет;
- припухлость.
Через какое-то время начинает образовываться капсула, внутри которой скапливается гной.
Начальная стадия развития абсцесса Броди может на протяжении многих лет не давать о себе знать. Отсутствие проявлений приводит к позднему обращению пациента за помощью. В период обострения отмечаются следующие признаки:
- повышение температуры тела;
- слабость, недомогание, ломота в мышцах и другие симптомы интоксикации;
- гиперемия кожного покрова над областью воспаления и локальный отек;
- при надавливании пациент отмечает болезненность;
- усиление болевого синдрома после длительной ходьбы, выполнения упражнений или другого вида физической нагрузки;
- ухудшение состояния в ночное время;
- пальпаторно можно определить твердое узловое образование.
Абсцесс Броди следует отличать от таких заболеваний, как:
- хронический остеомиелит;
- метатифозный и люэтический процесс;
- туберкулезное поражение кости;
- костная киста.
Диагностируется абсцесс Броди при помощи рентгена. Именно этот способ является решающим при определении заболевания и назначении лечения. На снимках, полученных во время процедуры, специалист видит, что в губчатой части большеберцовой кости появилась полость. Ее диаметр составляет от двух до двух с половиной сантиметров и окружена она зоной склероза. Сама полость наполнена гноем, серозной или кровянистой жидкостью. При более тщательном просмотре можно увидеть в ней детрит тканевый.
Что покажут снимки КТ костей при абсцессе Броди:
- Визуализация очага газа, секвестра, свищевого хода
- Метод выбора для выявления деструкции кости и проведения прицельной биопсии.
Что покажут снимки МРТ костей при абсцесс Броди:
- Лучшая визуализация распространенности процесса (поражение ростковой пластинки)
- Определение повторной активации процесса
- Ограниченное поражение с гипоинтенсивным центром на Т1-взвешенном изображении и гиперинтенсивное на
- Т2-взвешенном изображении и в последовательности STIR
- Внутренняя стенка абсцесса кости изоинтенсивная по отношению к мышцам на Т1-взвешенном изображении
- Наружная стенка абсцесса обычно относительно широкая и гипоинтенсивная во всех последовательностях
- Редко наблюдается признак периферического ореола (гипоинтенсивный на Т1-взвешенном изображении)
- После введения контрастного вещества отсутствует его накопление в центре поражения (представлен некрозом), при этом наблюдается интенсивное накопление контрастного вещества стенкой абсцесса
- В костном мозге может наблюдаться периферический отек костного мозга и мягких тканей рядом с пораженной костью
- Распространение коррелирует с остротой инфекционного процесса.
Абсцесс Броди кости на рентгене
Дифференциальный диагноз нужен для того, чтобы исключить или подтвердить наличие таких заболеваний как:
- остеоидную остеому;
- туберкулезный остит;
- эозинофильную гранулему.
Часто считают, что данное заболевание является суставным. Только, используя дифференциальную рентгенодиагностику, можно опровергнуть это мнение. На рентгенограммах видно, что воспалением охвачены метафизарные части костей.
Проведя два этапа диагностирования , получив необходимые результаты, можно констатировать, что у пациента, скорее всего, абсцесс Броди.
На ранних этапах заболевания предпочтение отдается консервативным методикам. Первоначально конечность иммобилизуется при помощи гипса на срок от 3 до 4 недель. Внутримышечно вводятся антибиотики, подобранные с учетом чувствительности микроорганизмов из полости абсцесса. Назначается физиотерапия, в этом аспекте предпочтение отдается УВЧ.
Если консервативные методики оказываются бессильными, то показано оперативное лечение, направленное на полное удаление абсцесса в пределах здоровой ткани и последующее замещение дефекта кости трансплантатом.
Операции бояться не стоит, она всегда имеет благоприятный исход .
В качестве физиолечения используют ультравысокочастотную терапию (УВЧ). Воздействием электромагнитных полей ультравысокой частоты на поврежденный участок возможно добиться:
- уменьшения воспалительного процесса;
- купирования болевого синдрома;
- заживления ран.
Во время проведения процедуры происходит нагревание тканей, что способствует расширению сосудов и улучшению кровообращения. Вокруг пораженного участка образуются окольные сосуды. Поступающая в область воздействия кровь питает пораженную ткань и ускоряет процесс регенерации.
Подострый остеомиелит трудно диагностировать, но после выявления шансы на выздоровление составляют 99%. Норвежские ученые сообщил о своих результатах в лечении 44 пациентов, из которых 24 принимали только антибиотики, а 20 – проходили хирургическое лечение, а затем принимали антибиотики. За исключением одного пациента, который получил неправильную антибактериальную терапию, все пациенты хорошо реагировали, независимо от того, было ли лечение консервативным или хирургическим. При среднем наблюдении в течение 18 месяцев не сообщалось о рецидивах.
Гнойник в большинстве случаев рекомендовано удалить с помощью операции. Рекомендуется вовремя обращаться к врачу и подробно сообщать обо всех возможных симптомах.
источник
- Абсцесс Броди — редкая форма подострого или первично хронического бактериального остеомиелита
- В 40% случаев манифестирует во 2-м десятилетии жизни
- 3-5% от всех случаев остеомиелита
- Обычно возникает у детей и подростков
- Мальчики поражаются чаще, чем девочки.
- Подострая форма остеомиелита с ограниченным очагом
- Обычно вызван гематогенным распространением стафилококковой инфекции – атипичная форма гематогенного остеомиелита
- Основной рентген симптом абсцесса Броди — ограниченный дефект в метафизе длинной трубчатой кости с четкой границей, за счет утолщения кортикального слоя
- Край с реактивным склерозом
- Секвестры обнаруживаются редко (20%)
- Могут определяться типичные рентгенопрозрачные свищевые ходы от абсцесса до пластинки эпифиза
- В 40-50% случаев наблюдается контакт поражения с надкостницей и утолщение кортикального слоя
- Поражение может быть одиночным или множественным
- Может пересекать ростковую пластинку
- Обычно имеет размер 1-5 см
- Наиболее частая локализация: метафиз большеберцовой кости, следующая по частоте — метафиз бедренной кости
- Нарушение эпифиза встречается редко (возникает преимущественно у детей младшего возраста)
- Поражение диафиза встречается редко.
- Визуализация очага газа, секвестра, свищевого хода
- Метод выбора для выявления деструкции кости и проведения прицельной биопсии.
- Лучшая визуализация распространенности процесса (поражение ростковой пластинки)
- Определение повторной активации процесса
- Ограниченное поражение с гипоинтенсивным центром на Т1-взвешенном изображении и гиперинтенсивное на Т2-взвешенном изображении и в последовательности STIR
- Внутренняя стенка абсцесса кости изоинтенсивная по отношению к мышцам на Т1-взвешенном изображении
- Наружная стенка абсцесса обычно относительно широкая и гипоинтенсивная во всех последовательностях
- Редко наблюдается признак периферического ореола (гипоинтенсивный на Т1-взвешенном изображении)
- После введения контрастного вещества отсутствует его накопление в центре поражения (представлен некрозом), при этом наблюдается интенсивное накопление контрастного вещества стенкой абсцесса
- В костном мозге может наблюдаться периферический отек костного мозга и мягких тканей рядом с пораженной костью
- Распространение коррелирует с остротой инфекционного процесса.

a) Рентгенологическое исследование демонстрирует остеолитическую деструкцию метафиза с окружающим склерозом и реакцией надкостницы;
b)МРТ во фронтальной плоскости, Т1-взвешенное изображение. Сливающиеся участки, типичные для абсцесса:
c) Сагиттальная МРТ, постконтрастное Т1-взвешенное изображение. Кольцевидное накопление контрастного вещества и перифокальный отек
- Начало заболевания часто скрытое
- Генерализованные признаки или симптомы часто выражены минимально или отсутствуют
- Часто ограниченная припухлость, чувствительная при пальпации
- Лабораторные показатели в пределах нормы (в отличие от острого остеомиелита).
- Количество очагов поражения (одиночное или множественное поражение)
- Расположение и распространенность абсцесса кости
- Сообщение с эпифизом.
Эозинофильная гранулема
— Часто отсутствует окружающий склеротический процесс
— Отсутствие сливающихся участков
Остеоид-остеома
Травматическое поражение
Аневризматическая киста кости
— Менее распространенный склеротический процесс в окружающих тканях
— Постепенное увеличение в размерах
Другие опухоли кости
Ошибочная интерпретация остеолитического поражения как опухоли.
Звоните нам по телефону 7 (812) 241-10-64 с 7:00 до 00:00 или оставьте заявку на сайте в любое удобное время
источник
Гематогенпый остеомиелит — гнойное заболевание костей, вызываемое чаще всею золотистым стафилококком, стрептококком, протеем. В длинных трубчатых костях поражается метафиз и диафиз. У детей до 1 года поражается эпифиз, так как до 1 года сосуды из метафиза проникают через ростковую зону в эпифиз. После облитерации сосудов ростковая пластинка обеспечивает барьер для проникновения инфекции в эпифиз и в сочетании с медленным турбулентным током крови в метафизе обуславливает более частую локализацию остеомиелита у детей в данной зоне.
После закрытия ростковой пластинки кровоснабжение между метафизом и эпифизом восстанавливается, что способствует развитию вторичных инфекционных артритов в зрелом возрасте. Рентгенологические признаки остеомиелита проявляются на 12-16 дней позже начала клинических проявлений.
Самый ранний рентгенологический признак остеомиелита — отек мягких тканей с утратой четко определяемых в норме жировых слоев. Для диагностики на ранних стадиях заболевания эффективно трехфазное сканирование костей с технецием-99. Такой же чувствительностью обладает МРТ, позволяющая выявить абсцесс мягких тканей. На рентгенограммах на 7-19-й день от начата инфекционного процесса проявляются нечетко отграниченные участки повышенной прозрачности в области метадиафиза трубчатой кости и нежные периостальные образования новой кости, которая становится очевидной на третьей неделе.
С нарушением кровоснабжения подлежащей кости формируется «секвестр» — мертвый фрагмент кости в зоне остеомиелита. Новая ткань надкостницы вокруг секвестра называется «капсулой», а отверстие, соединяющее капсулу и костномозговой канал, — «клоака», через нее секвестр и грануляционная ткань могут по свищевым ходам выходить под кожу. В разгар заболевания рентгенологически определяется очаг деструкции неправильной формы с неровными нечеткими контурами и периостит. После завершения патологического процесса плотность кости нормализуется. При переходе процесса в хроническую форму происходит образование компактных секвестров. У детей секвестры чаще тотальные, процесс может распространяться через ростковую зону.
Абсцесс Броди. Особый вид первично хронического остеомиелита. Размеры гнойника могут быть разными, локализуются они в метафизах длинных трубчатых костей, чаще поражается большеберцовая кость. Как правило, заболевание вызывается маловирулентным микробом. При рентгеновском исследовании в метаэпифизе определяется полость с четкими контурами, окруженная склеротическим ободком. Секвестры и периостальная реакция отсутствуют.
Остеомиелит Гарре. Это также первично хроническая форма остеомиелита. Он характеризуется вялой воспалительной реакцией с преобладанием пролиферативных процессов, развитием гииерпластического гиперостоза в виде веретена.
Поражается средняя треть диафиза длинной трубчатой кости (чаще большеберцовой) на протяжении 8-12 см. При рентгенологическом исследовании отмечается утолщение кости за счет мощных периостальных наслоений с четкими волнистыми контурами, выраженным склерозом на данном уровне и сужением костномозгового канала.
Кортикальный остеомиелит (кортикалит) — промежуточная форма между обычным остеомиелитом и склерозирующим остеомиелитом Гарре. В основе кортикалита лежит изолированный корковый абсцесс диафиза большой трубчатой кости.
Процесс локализуется в толще компактного вещества вблизи надкостницы, что вызывает локальный склероз и гиперостоз кости. Постепенно формируется небольшой компактный секвестр. При рентгенологическом исследовании определяется локальное утолщение, склерозирование коркового слоя большой трубчатой кости, на фоне которого видна небольшая полость с четкими контурами, содержащая небольшой плотный секвестр.
Она возможна в виде двух вариантов — периостита и периостоза.
Периостит — воспаление надкостницы, сопровождающееся продуцированием остеоидной ткани. На рентгенограмме периостит выглядит по-разному, что зависит от причины его возникновения.
Асептический периостит — развивается вследствие травмы, физических перегрузок. Он бывает простым и верифицирующим. При простом периостите рентгенологических изменений не отмечается, при оссифицирующем периостите па месте ушиба по наружной поверхности коркового слоя на расстоянии 1-2 см от поверхности кости определяется узкая полоска затемнения с гладкими или шероховатыми, волнистыми контурами. Если полоска больших размеров, то ее приходится дифференцировать с остеогенной саркомой.
Инфекционный периостит — развивается при специфических и неспецифических процессах (туберкулез, остеомиелит, ревматизм и др.). Рентгенологически каждый из них имеет свои особенности, важные для диагностики. При третичном сифилисе определяется ограниченное утолщение кости, чаще большеберцовой, в виде «полувсретена» с наличием мелких гумм. При позднем врожденном сифилисе имеется «кружевной периостит».
При остеомиелите па рентгенограмме на 10-14-й день от начала заболевания появляется полоска затемнения вдоль длинника кости, отделенная от нес полоской просветления, т. е. имеется линейный периостит. При хроническом остеомиелите отмечается оссификация периостальных наслоений, увеличение объема кости, сужение костномозгового каната (воспитательный гиперостоз).
При ревматизме развивается небольшой слоистый периостит, исчезающий при выздоровлении, Туберкулезный периостит имеет черты плотной тени, охватывающей кость но типу веретена. Периостит часто сопровождает варикозное расширение вен, язвы голени.
По рентгенологической картине выделяют периоститы: линейные, слоистые, бахромчатые, кружевные, гребневидные. По характеру распространения различают периостит местный, множественный, генерализованный.
Периостоз — это невоспалительное изменение надкостницы, проявляющейся усилением костсобразовапия камбиального слоя надкостницы в ответ на изменения в других органах и системах, это гиперпластическая реакция периоста, при которой происходит наслоение остеоидной ткани на корковое вещество диафиза с последующим обызвествлением.
В зависимости от причин возникновения выделяют следующие варианты периостоза:
• ирритативно-токсический периостоз, его причины — опухоль, воспаление, эмпиема плевры, болезни сердца, желудочно-кишечного тракта;
• функционально-адаптационный периостоз, возникающий при перегрузке, кости;
• оссифицирующий периостоз как исход периостита.
Рентгенологические проявления периостоза сходны с проявлениями периостита. После слияния периостальных наслоений с костью контуры его становятся ровными. Но периостозы могут быть и слоистыми, лучистыми, козырьковыми, линейными, игольчатыми.
Примером периостоза может быть болезнь Пьер-Мари—Бамбергера — системный оссифицирующий периостов.
Наблюдается он при хронических заболеваниях легких и при опухолях. В разгар заболевания отмечаются периостальные наслоения диафизов трубчатых костей. Изменения исчезают при излечении основного заболевания.
Плюригландулярный синдром Морганьи — это гиперостоз у женщин в период менопаузы, он развивается наряду с другими эндокринными расстройствами. При рентгенологическом исследовании можно обнаружить костные разрастания по внутренней пластинке лобной, реже теменной кости и у основания черепа, Подобные изменения могут наблюдаться при фиброзной дисплазии. Существуют также редкие варианты гиперостоза в виде генерализованного гиперостоза — болезни Камурати-Энгельмапна и наследственного гиперостоза Ban Бюхеля.
Помимо периостита и периостоза рентгенологически можно обнаружить признаки паростоза — утолщение кости в результате метаплазии переходных опорных тканей — фиброзных пластинок сухожилий и мышц в местах их прикрепления к кости. Утолщения охватывают чаще одну из сторон кости в виде «нашлепки», «наплыва». На макропрепарате между наслоением и костью имеется щель. Паростозы усиливают кость — это проявление приспособления кости к длительной нагрузке. Их выявляют на плюсневых костях, в области большого вертела, бедренной кости по передненаружной ее поверхности у места прикрепления малой ягодичной мышцы.
И.А. Реуцкий, В.Ф. Маринин, А.В. Глотов
источник
Абсцесс Броди – заболевание бактериального происхождения, протекающее без ярко выраженных клинических признаков, что значительно затрудняет лечение патологии консервативным путем. Что способствует развитию очага воспаления? Кто попадает в группу риска? Как своевременно определить болезнь и возможно ли избежать операции? Ответы на эти и другие вопросы вы найдете в этой статье.
Абсцесс Броди представляет собой форму гнойного воспаления кости (остеомиелита), вызываемого различными штаммами стафилококка. Основная локализация воспалительного процесса – эпиметафизарные отделы длинных трубчатых костей. Практически в 80% случаев диагностируется абсцесс Броди большеберцовой кости. Скоплению гнойного экссудата или серозной жидкости всегда предшествует некроз. Очаги воспаления всегда одиночные.
На величину и форму влияет продолжительность болезни. На ранней стадии воспалительного процесса гнойный очаг имеет каплевидную форму и варьируется в размерах 1,5-2 см. При запущенном течении диаметр очага достигает 4-5 см и приобретает шаровидную форму. Вокруг очага всегда наблюдается повышение плотности костной структуры за счет избыточного образования костной ткани.
Заболеванию свойственно хроническое течение, редко — обострение. Зачастую протекает без видимых внешних признаков. Код по МКБ 10 – М86.8 (другой остеомиелит).
Справка. Заболеванию чаще подвержены лица мужского пола в подростковом и юношеском возрасте. Клинические проявления болезни возникают в возрасте 20-30 лет, что говорит о хроническом течении патологии.
Патологический процесс возникает из-за проникновения бактериальной инфекции, чаще стафилококковой. Иногда в гнойных массах обнаруживают и другие микроорганизмы – кишечную палочку, диплококк. В подавляющем большинстве случаев абсцесс Броди возникает на фоне остеомиелита.
Проникновение патогенных бактерий возможно:
- гематогенным путем (через кровь);
- путем септического метастазирования (переноса гнойной инфекции) из других очагов;
- через поврежденный кожный покров, фурункул;
- через открытые переломы.
Внутрикостный абсцесс Броди также развивается вследствие хирургического лечения переломов, эндопротезирования.
Для абсцесса Броди характерны скудные клинические проявления, нередко очаги поражения никак себя не проявляют. Острое начало болезни протекает с повышением температуры до пиретических показателей (39-41°С), которые сохраняются на протяжении нескольких суток. В течение этого времени, или спустя 7-10 дней, пациент ощущает ноющий болевой синдром вблизи сустава.
Обострение болезни может сопровождаться ограниченной припухлостью или гиперемией кожи. При спокойном течении патологии пациент испытывает местную слабовыраженную боль, которая усиливается после повышенной нагрузки или при пальпации в месте воспаления.
Справка. Близость локализации гнойного очага к суставу может провоцировать суставные явления, которые в клинической картине будут выходить на передний план. Симптоматика схожа с невралгией, что зачастую приводит к ошибочному диагнозу.
Из клинических особенностей абсцесса Броди наиболее характерной является чрезвычайно длительное течение (до двух и трех десятилетий), боли в кости, обычно усиливающиеся по ночам и после движения или упражнений.
Отличительный признак абсцесса Броди – это четкая изолированная полость без секвестра (участка омертвевшей ткани), правильной округлой формы. Диагностируется при рентгенологическом исследовании.
Рентген и МРТ – единственные методы диагностики, полностью визуализирующие картину заболевания.
Абсцесс Броди следует отличать от таких заболеваний, как:
- хронический остеомиелит;
- метатифозный и люэтический процесс;
- туберкулезное поражение кости;
- костная киста.
Окончательный диагноз ставят при однозначных показателях рентгена.
На ранней стадии лечение абсцесса Броди в основном консервативное. Назначают антибиотики внутримышечно с учетом чувствительности патогенной флоры. Поврежденный участок фиксируют гипсовой лонгетой.
В стадии обострения оправдано использование противовоспалительной рентгенотерапии, кюретаж (очищение гнойной полости специальным медицинским инструментом – кюреткой), введение пенициллина в инфекционный очаг.
Операция при абсцессе Броди показана при неэффективности консервативного лечения. Производят трепанацию полости, выскабливают внутреннюю стенку. Рану зашивают наглухо. Часть костных тканей заменяют имплантатом. При больших полостях применяют мышечную пластику.
В качестве физиолечения используют ультравысокочастотную терапию (УВЧ). Воздействием электромагнитных полей ультравысокой частоты на поврежденный участок возможно добиться:
- уменьшения воспалительного процесса;
- купирования болевого синдрома;
- заживления ран.
Во время проведения процедуры происходит нагревание тканей, что способствует расширению сосудов и улучшению кровообращения. Вокруг пораженного участка образуются окольные сосуды. Поступающая в область воздействия кровь питает пораженную ткань и ускоряет процесс регенерации.
Скрытое течение заболевания в большинстве случаев приводит к поздней диагностике, когда единственным вариантом лечения становится операция. Не стоит бояться хирургического вмешательства – исход всегда благоприятный.
источник
БРОДИ АБСЦЕСС (B. С. Brodie, 1783—1862, англ. хирург) — одна из форм гематогенного остеомиелита с локализацией ограниченного очага воспаления в эпиметафизарных отделах длинных трубчатых костей. Впервые описан Броди в 1830 г. Заболевание возникает в подростковом и юношеском возрасте, чаще у лиц мужского пола. Возбудителями являются различные штаммы стафилококков. Очаги всегда одиночные. Величина и форма их зависят от продолжительности заболевания. В ранних стадиях они продолговатой или каплевидной формы, величина их. в среднем 1,5—2 см. При длительных сроках заболевания они имеют шаровидную форму и достигают 4—5 см в диаметре. Очаг всегда окружен выраженной зоной остеосклероза (см.). Надкостница над очагом утолщена, гиперемирована (см. Периостит). Полость выстлана пиогенной оболочкой, содержимым абсцесса является грануляционная ткань различной степени зрелости, гной или серозная жидкость.
Для заболевания характерно хрон, течение после острого начала с повышением температуры до 39—40° в течение 2—3 дней. Одновременно или спустя 7—10 дней появляется локальная боль вблизи сустава ноющего характера, усиливающаяся при физической нагрузке, а позднее и по ночам. Имеется небольшая припухлость мягких тканей над очагом поражения, местное повышение температуры, более четко выражена сосудистая сеть. Возможны обострения, которые протекают без повышения температуры тела и проявляются болями. Свищи никогда не образуются. Из-за близости очага к суставу нередко в картине заболевания на первый план могут выступать суставные явления. Протекает Б. а. доброкачественно. Диагноз устанавливается только после рентгенологического исследования.
На рентгенограммах Б. а. представляется в виде изолированной округлой или овальной полости в губчатом костном веществе метафиза или метаэпифиза (рис., 1 и 2) диаметром 2—3 см. Обычно расположен поверхностно под корковым слоем кости. Поражает чаще всего большеберцовую, реже бедренную и значительно реже плечевую, лучевую, локтевую и другие длинные трубчатые кости. Наибольший размер полости совпадает с длинником кости. В полости, как правило, не выявляется секвестров, внутренние контуры ее ровные, вокруг нее вырисовывается узкая полоска склерозированного губчатого вещества, к-рая постепенно переходит в нормальную костную ткань.
При небольших размерах абсцесса периостальной реакции обычно не наблюдается. По мере увеличения полости и обострения воспалительного процесса развивается ограниченный оссифицирующий периостит. Вследствие этого возникает цилиндрическое или веретенообразное утолщение кости на уровне полости.
Б. а. необходимо дифференцировать с хроническим остеомиелитом, метатифозным и люэтическим процессом, туберкулезным поражением кости, костной кистой. Для хронического остеомиелита характерны несколько очагов разрушения с секвестрами и периостальными наслоениями. Метатифозный абсцесс чаще располагается интракортикально и содержит секвестр. Сифилитические гуммы обычно множественны, расположены у поверхности кости и вызывают отчетливую периостальную реакцию. Туберкулезный очаг не имеет такой правильной круглой формы и четких контуров, как абсцесс, и локализуется преимущественно в эпифизе. Костная киста представляет собой полость, часто с множеством ячеек, приводит к резкому истончению кортикального слоя и вздутию кости. В ряде случаев Б. а. приходится дифференцировать с такими патологическими процессами, как остеоид-остеома, эозинофильная гранулема, солитарная форма фиброзной остеодисплазии, асептический некроз эпифиза.
Лечение на ранних этапах консервативное: иммобилизация гипсовой лонгетой на 3—4 нед., внутримышечное введение антибиотиков с учетом чувствительности бактериальной флоры, УВЧ-терапия. При безуспешности консервативного лечения показана операция — удаление абсцесса в пределах здоровых тканей. Исход операции всегда благоприятный.
Библиография: Волков М. В. Болезни костей у детей, М., 1974; Крюк А. С., Григорьев Л. Я. и Костюк В. П. Клиника и лечение внутрикост-ных абсцессов гематогенного происхождения, Здравоохр.Белоруссии, № 3, с. 64, 1967; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, т. 1, с. 317, М., 1964; P у б а ш e в а А. Е. Частная рентгенодиагностика заболеваний костей и суставов, с. 32, Киев, 1967; Шевченко В. А. Рентгенологическая картина гематогенного остеомиелита с поражением эпифизов и метафизов у детей, Ортоп, и травмат., № 9, с. 13, 1969, библиогр.; В г о d i e В. G. On trephining the tibia, Lond. med. Gaz., v. 2, p. 70, 1928; Cane P. a. SgobbiS. Le pulizia chirurgica associata al borraggio nel trattamento dell’ abscesso di Brodie, Minerva ortop., v. 14, p. 116, 1963, bibliogr.
источник
Абсцесс Броди встречается довольно редко, имеет, однако, немалое практическое значение. Знакомство с этим заболеванием для рентгенолога обязательно, так как точное распознавание, за которым должно следовать радикальное хирургическое вмешательство, возможно только при помощи рентгеновых лучей.
Особенностью гнойника Броди является локализация в губчатом костном веществе, причем практически почти никогда не поражаются мелкие или плоские кости, а исключительно большие трубчатые кости, а именно метафизарные концы. На первом месте по частоте заболевания стоят суставные концы костей, образующих коленный, голеностопный и локтевой суставы. Самым типичным и излюбленным местом локализации гнойника является большеберцовая кость, на долю которой выпадает 80% всех случаев, причем проксимальный метафиз поражается чаще, чем дистальный. Гнойник предпочтительно располагается поверхностно, под корковым слоем кости.
Абсцесс возникает в метафизарном губчатом веществе в детском или юношеском возрасте, до исчезновения эпифизарного хрящевого диска. Процесс с самого начала остается локализованным. Ограниченный участок губчатого вещества некротизируется и медленно рассасывается. Ранний и резко выраженный реактивный процесс вокруг гнойного очага ведет к образованию плотной пиогенной оболочки и остеосклерозу стенок гнойника. Поэтому дальнейший рост полости происходит крайне медленно — в течение годов и даже десятков лет, и вовсе прекращается, когда стенки достигают твердого, неподатливого компактного слоя. После обызвествления росткового хряща гнойник из метафиза несколько продвигается в эпифиз.
Форма полости — всегда правильная шаровидная или овальная с длинным диаметром, совпадающим с длинником кости. Величина различна, чаще всего полость имеет диаметр в 2—3 см. Изнутри полость выстлана плотной кожистой гноеродной пленкой (membrana pyogenica). Количество гноя различно. Редко он заполняет полость под давлением, иногда имеет характер застарелых полувысохших крошковатых масс. В некоторых случаях гной стерилен, в других же, через два и три десятилетия после начала заболевания, гной еще содержит вирулентные стафилококки.
Рис. 208. Хронический костный абсцесс Броди в верхнем метафизе большеберцовой кости.
Рис. 207. Хронический костный абсцесс Броди у 22-летнего больного. Болен 7 лет, периодически боли в коленном суставе и „симпатический” перемежающийся экссудативный гонит. Оперативное и гистологическое подтверждение диагноза.
Характерен для абсцесса Броди значительный остеосклероз губчатого вещества, окружающего полость, и лишь очень редко гнойник лежит среди нормальной спонгиозной ткани. На поверхности кости периостальные наслоения очень незначительны, так что если вообще имеется цилиндрическое или, скорее, веретенообразное утолщение метафиза на уровне гнойника, то только в самой умеренной степени. Как правило, секвестрации не бывает. До прорыва наружу или в полость соседнего сустава, несмотря на его близость, дело доходит лишь в редчайших случаях.
Из клинических особенностей абсцесса Броди наиболее характерными являются чрезвычайно длительное течение — до двух и трех десятилетий, боли в кости, обычно усиливающиеся по ночам и после движения или упражнения, а также временное припухание мягких тканей. Мужчины во много раз чаще заболевают, чем женщины. Заболевание начинается в большинстве случаев остро, но может иметь и первично-хроническое течение. Ввиду близости гнойника к суставу во многих случаях на первый план выступают суставные явления, которые настолько доминируют во всей картине заболевания, что мысль о первичном заболевании кости и не приходит в голову ни больному, ни врачу. Эти экссудативные синовиты, или, как их принято называть, содружественные, „симпатические воспаления суставов”, имеют перемежающееся течение. Иногда на протяжении длительных периодов в несколько лет все симптомы совершенно затихают, чтобы вдруг вновь появиться. Температура остается нормальной, картина крови не меняется заметным образом.
Рентгенологическое исследование имеет решающее диагностическое значение. Все детали патологоанатомической картины абсцесса Броди передаются в точности и на рентгеновских снимках (рис. 207 и 208). Изолированная, правильной округлой формы полость, без секвестра, с резко ограниченными гладкими внутренними контурами, расположенная среди склерозированного губчатого вещества, на типичном месте — в метафизарном конце большой трубчатой кости, слегка утолщенной благодаря периостальным наслоениям, — эта рентгенологическая картина при поддержке клинических симптомов разрешает диагностическую задачу. При этом следует учесть, что между, так сказать, классическим типичным абсцессом Броди и другими формами хронического остеомиелита бывают и переходные формы — и по местоположению, размерам, форме, характеру реактивных изменений в окружности, секвестрации и т. д. Это ведь в природе вещей: классификация показывает всегда несколько условно типичное, жизнь преподносит многообразие, не укладывающееся в строгую жесткую схему. Никоим образом не следует злоупотреблять диагнозом абсцесса Броди и ставить его расширительно, чуть ли не во всех случаях более или менее ясно выраженной полости при обычном хроническом остеомиелите: абсцесс Броди — это совершенно определенное клинико-рентгено-анатомическое понятие, это четкая нозологическая единица, и диагноз оправдан лишь в тех случаях, когда рентгенологическая картина удовлетворяет всем вышеперечисленным критериям.
Дифференцировать рентгенологически костный абсцесс приходится главным образом с банальным хроническим остеомиелитом, с метатифозным оститом, с туберкулезным очагом, гуммой и костной кистой.
Обыкновенный вульгарный остеомиелит отличается более пестрой картиной, большим распространением, пышным грубым периоститом, наличием в полости типичного секвестра. Вместо равномерного ободка остеосклероза, окружающего полость абсцесса Броди, при остеомиелите имеется пестрая алгебраическая сумма остеопороза и остеосклероза.
Метатифозный гнойник не достигает таких больших размеров, как хронический абсцесс Броди. Кроме того, он в длинных костях никогда не гнездится в губчатом веществе и часто содержит секвестр.
Туберкулезный остит, даже при длительном доброкачественном течении, приближающем его к течению гнойника, не имеет правильной, шаровидной пли яйцевидной формы, не достигает таких больших размеров, ограничивается негладкими внутренними контурами, содержит типичный губчатый секвестр, обычно скоро прорывается наружу или в сустав и т. д.
Изолированная центральная гумма также не достигает таких больших размеров, как гнойник. При гуммозном дефекте отсутствует пиогенная оболочка, и внутренние контуры не так гладки. Кроме того, лишь в редчайших случаях крупный гуммозный очаг остается одиночным, изолированным и ограниченным в одном месте кости, тем более в губчатом веществе метафиза.
Костную изолированную кисту исключить легко. Киста имеет большие размеры, чем полость гнойника Броди, она дает характерный многокамерный рисунок с перекладинами и перегородками, чего никогда не наблюдается при гнойнике. Соседняя костная ткань нормальна в противовес остеосклерозу при абсцессе. При обоих заболеваниях кость может быть правильно цилиндрически или веретенообразно утолщена, но вместо утолщения коркового слоя и периостита при гнойнике рентгенограммы при фиброзной остеодистрофии обнаруживают его резкое истончение. Еще легче исключить в отличительном распознавании с абсцессом Броди иногда солитарное округлое просветление в костной структуре при фиброзной остеодисплазии.
Ошибка совершается также, когда абсцессом Броди обозначаются мелкие соли-тарные, тем более множественные асептические некротические кисты травматического, постгеморрагического и жирового характера.
В большинстве случаев абсцесса Броди, впрочем, с клинической стороны предполагается не костное, а суставное заболевание. Здесь дифференциальная рентгенодиагностика сразу разрешает сомнения, лишь бы на рентгенограммах были захвачены метафизарные концы костей.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник