Мойсов Адонис Александрович
Хирург-ортопед, врач высшей категории
Москва, ул. Коктебельская 2, корп. 1, метро «Бульвар Дмитрия Донского»
Москва, ул. Арцимовича, 9 корп. 1, метро «Коньково»
Москва, ул. Берзарина 17 корп. 2, метро «Октябрьское поле»
Образование:
В 2009 году окончил Ярославскую Государственную Медицинскую Академию по специальности «лечебное дело».
С 2009 по 2011 г. проходил клиническую ординатуру по травматологии и ортопедии на базе клинической больницы скорой медицинской помощи им. Н.В. Соловьева в г. Ярославле.
С 2011 по 2012 г. работал врачом травматологом-ортопедом в больнице скорой помощи №2 г. Ростова-на-Дону.
В настоящее время работает в клинике г. Москва.
2012 год – обучающий курс по Хирургии стопы, Париж (Франция). Коррекция деформаций переднего отдела стопы, миниинвазивные операции при подошвенном фасциите (пяточной шпоре).
13 -14 февраля 2014г. г. Москва – II конгресс травматологов и ортопедов. «Травматология и ортопедия столицы. Настоящее и будущее».
Ноябрь 2014г. — Повышение квалификации «Применение артроскопии в травматологии и ортопедии»
14-15 мая 2015г. г. Москва — Научно-практическая конференция с международным участием. «Современная травматология, ортопедия и хирурги катастроф».
2015 г. г. Москва – Ежегодная международная конференция «Артромост» .
Научные и практические интересы: хирургия стопы и хирургия кисти .
Флегмона кисти — это острое гнойное воспаление глубоких или поверхностных тканей кисти без тенденции к ограничению распространения патологического процесса. Является результатом реакции на инфицирование раны кисти или внедрение инородного материала.
Существует два типа флегмоны:
- Гнойные. Происходят вследствие непосредственного занесения в рану бактериальной флоры, что в свою очередь ведёт к незамедлительно ответной реакции организма – воспаление.
- Асептические. Происходят ввиду аутоиммунного ответа организма. Асептические флегмоны могут возникать в любой части тела. В таком случае не происходит грозного воспаления, только скромное отделяемое (лимфа).
Изначально, как активизируется иммунная система организма:
• Резко увеличивается приток крови к поврежденной зоне.
• В следствие чего повышается местная температура.
• Происходит выход жидкой части крови и белых кровяных клеток из капилляров в межклеточное пространство для борьбы с чужеродным агентом (бактериями).
• Гиперемия в области повреждения (покраснение).
• Отек мягких тканей вызывает нетерпимую боль.
Эти четыре признака знака флегмоны руки – повышение температуры, отек, покраснение, и боль-характеризуют воспаление.
По мере развития воспаления кисти, в тканях начинается образование гноя. Гнойный процесс при флегмона распространяется довольно быстро по клетчаточным и фасциальным пространствами. Находя путь наименьшего сопротивления и в буквальном смысле, расплавляя мягкие ткани.
Вот почему нужна экстренная операция. И никакими антибиотиками и противовоспалительным средствами не заглушить этот уже начавшийся процесс.
Начинается выраженная интоксикации организма, повышается температура тела, появляется озноб.
Асептические флегмоны протекают мягче, без образования гноя. Но из сосудистого русла в огромном количестве выделяется лимфа, которая вызывает резкое повышение давления в межфасциальных пространствах, что влечёт за собой нетерпимую боль, сдавление сосудов, нервов, вплоть до некроза пальцев.
В таких случаях так же необходима экстренная операция по декомпрессии клетчаточным и фасциальных пространств – фасциотомия.
Много различных агентов (микроорганизмов) вызывают флегмоны. Наиболее распространенными являются пиогенные (гноеобразующих) бактерии, таких как Staphylococcus aureus (золотистый стафилококк), почти всегда является причиной флегмон, абсцессов. Реже гнойные процессы вызывает Streptococcus (стрептококк), синегнойные палочки. Это непосредственные возбудители данной патологии, но пути занесения разные. Наиболее частые приведены ниже:
- Укусы животного
- Любая рана кисти глубже кожи
- Ожоги
- Отморожения
Главные признаки воспаления — повышение температуры, отек, покраснение и боль – поэтому достаточно легко идентифицировать флегмоны кисти. Если симптомы еще не явные и заболевание только начинается, врач, возможно, назначит некоторые анализы и дополнительные исследования, для уточнения диагноза. Такие как: общий анализ крови, УЗИ области воспаления.
Поскольку кожа очень устойчива к распространению инфекции, она действует как барьер, часто не позволяя гною выйти наружу, заставляя его распространяться вглубь кисти. В таком случае, гною необходимо дать отток, выполнив операцию фасциотомию.
Производится разрез кожи в определённых местах, соответствующих месту воспаления, эвакуируется гной, скромное отделяемое. Рана обильно промывается растворами антисептиков, устанавливается дренаж, для того чтобы рана не успела зажить до того момента пока полностью не очистится и воспаление не стихнет.
Также очень важно выполнять фасциотомные разрезы в определённых местах и очень аккуратно, профессионально, во избежание повреждения важнейших структур кисти:
После выполнения фасциотомия пациенту сразу становится легче, боль заметно уменьшается, постепенно проходят симптомы интоксикации флегмоны руки.
Далее производятся ежедневные перевязки с промыванием ран до их полного заживления.
Назначаются антибиотики, сосудистые препараты улучшающие питание тканей, противовоспалительные препараты.
В случае асептический флегмоны выполняется фасциотомия для уменьшения внутрифасциального давления, а именно для того чтобы дать отток лимфа.
При этом назначаются не антибиотики, а антигистаминные и противовоспалительные (чаще гормональные) препараты.
Так же производятся ежедневные перевязки до прекращения обильного отделения серозной жидкости и спадения отека. Раны зашивают, для того чтобы они быстрее зажили и не осталось больших рубцов (шрамов).
После того, как флегмоны правильно вскрыли и дренировали, прогноз выздоровления без последствий оценивается как отличный. При обнаружении симптомов флегмоны кисти необходимо незамедлительно обратиться к специалисту по хирургии кисти. Чем раньше начнётся лечение, тем меньше риска для серьёзных иногда необратимых последствий.
С каждым часом прогрессирования процесса увеличивается риск некроза пальцев или вовсе кисти. Так же запущенный процесс может привести к сепсису (заражения крови) вплоть до детального исхода.
Но благодаря природе, которая создала защитные механизмы организма, такие как боль на какое-либо повреждение, воспаление, пациент не в состоянии терпеть подобную боль, что вынуждает его в подавляющем большинстве случаев, обратиться к специалисту до некроза пальцев.
Ни в коем случае нельзя нагревать участок воспаления, это может ускорить и усилить процесс, перевести к его диссимиляции (распространению).
Не занимайтесь самолечением!
Определиться с диагнозом и назначить правильное лечение может только врач. Если у Вас возникли вопросы, можете позвонить по телефону или задать вопрос по электронной почте.
источник
Симптомы диффузного гнойного поражения клетчаточных пространств кисти зависят от локализации. К местным признакам воспалительного процесса относятся отек и гиперемия тканей, нарушение функции кисти, повышение местной температуры, болезненность при пальпации.
Сопровождаются резким отеком тенара и лучевого края тыльной поверхности кисти. Резкая боль при пальпации, напряжение тканей, заметное ограничение подвижности I пальца, сглаженность ладонной кожной складки указывают на воспаление жировой клетчатки этой зоны.
Гнойный экссудат нередко распространяется по краю первой межкостной мышцы на дорсальную поверхность кисти. В некоторых случаях наблюдается гнойное расплавление соединительной перегородки, разделяющей щель тенара и срединное ладонное пространство, с инфицированием последнего и образованием гнойно-некротического процесса в срединной ладонной впадине.
Локализуется в дистальной части ладони. Входными воротами инфекции являются трещины грубой, омозолелой кожи в области пястно-фаланговых сочленений ладони (другое название таких флегмон — мозольный абсцесс, намин). Воспалительный очаг формируется, как правило, в комиссуральных пространствах II—IV пальцев.
Флегмоны сопровождаются значительными болями и отеком дистальной части обеих поверхностей кисти. Пальцы по соседству с гнойным очагом несколько разведены и согнуты в межфаланговых суставах, разгибание болезненно из-за натяжения воспаленного ладонного апоневроза Возможно непосредственное распространение гноя через овальные щели апоневроза с ладонной на тыльную поверхность кисти.
Кроме того, возможно вовлечение сухожилия глубокого сгибателя пальца, находящегося в непосредственной близости от гнойно-некротического очага. Инфекция может распространяться и в проксимальном направлении по каналам червеобразных мышц.
Клинически очень трудно дифференцировать подапоневротическую и подсухожильную флегмоны. О локализации и распространении гнойного экссудата можно правильно судить лишь во время оперативного вмешательства, поэтому целесообразно называть гнойно-воспалительные очаги в центральной части ладони флегмонами срединного ладонного пространства. При этом центральная часть ладони выбухает. Кожа со сглаженной складчатостью напряжена, флюктуацию определить не удается.
При пальпации очага воспаления возникает сильная боль. Значительно выражен отек тыла кисти; II-V пальцы несколько согнуты в межфаланговых суставах. Попытка их активного или пассивного разгибания приводит к усилению болей. Запоздалое и нерациональное лечение флегмоны срединного ладонного пространства осложняется прорывом гноя в щель тенара, на предплечье, на тыл кисти. Эти осложнения усугубляют и без того довольно тяжелое течение флегмоны срединного ладонного пространства.
Является наиболее тяжелой формой гнойного воспаления кисти. Это совместное поражение локтевой и лучевой синовиальных сумок. Заболевание является следствием гнойного тендовагинита I или V пальца. При способствующих инфекции условиях происходит распространение гнойного экссудата на синовиальную сумку лучевой или локтевой стороны кисти. Прорыв и быстрое распространение гноя облегчаются в случаях прямого сообщения сумок в пястном канале. Клинические наблюдения показывают, что чаще причиной перекрестных флегмон служит лучевой тенобурсит.
U-образные флегмоны сопровождаются выраженной интоксикацией. Кисть отечна, сине-багрового цвета, ее пальпация крайне болезненна. Пальцы несколько приведены к ладони, активные движения в них отсутствуют, попытка к пассивному разгибанию значительно усиливает боль. Пальпаторная болезненность наиболее выражена в зоне проекции сухожилий сгибателей I и V пальцев и в проксимальной части кисти, т.е. в месте расположения слепых концов локтевой и лучевой синовиальных сумок. При прорыве гноя в пространство Пирогова появляются разлитая болезненность и отек в дистальной части предплечья.
Опасность U-образных флегмон заключается и в том, что гнойно-воспалительный процесс может поражать все фасциально-клетчаточные пространства кисти: срединное ладонное пространство при прорыве гноя из локтевой или лучевой синовиальных сумок, щель тенара или гипотенара при гнойных тенобурситах I или V пальца.
В последующем гной по каналам червеобразных мышц переходит на тыльную поверхность кисти, образуя здесь обширный гнойно-некротический очаг.
Даже при самом благоприятном течении U-образных флегмон в отдаленном послеоперационном периоде функция кисти оказывается значительно сниженной, поэтому крайне важны радикальное раннее оперативное вмешательство и рациональное ведение послеоперационного периода с включением физиотерапевтических процедур и средств, направленных на предупреждение тугоподвижности пальцев.
Подкожная флегмона тыльной поверхности кисти относится к более легким формам гнойного воспаления кисти. Отек и гиперемия тканей разлитые, границы гнойного очага установить трудно. Путем тщательной пальпации тканей можно получить представление об очаге гнойного размягчения клетчатки.
Подапоневротические флегмоны тыльной поверхности кисти возникают в результате попадания инфекции глубоко под апоневроз при колотых ранах. В сравнении с предыдущим видом воспаления проявления подапоневротической флегмоны более четкие. Определяется плотный инфильтрат с отеком и гиперемией тыльной поверхности кисти. Подкожная и подапоневротическая флегмоны, как правило, развиваются после повреждения и инфицирования кожных покровов тыла кисти. Реже наблюдают вторичную флегмону — распространение процесса с ладонной поверхности кисти.
источник
Кожный (мозольный) абсцесс появляется на ладонной поверхности чаще всего в области головок пястных костей. Больных беспокоят умеренная боль, припухлость, а при осмотре виден гной, просвечивающий через отслоенный эпидермис.
Поверхностная флегмона ладонной поверхности кости, включая и межиальцевую флегмону, проявляется болью пульсирующих) характера, отеком, гиперемией, резкой болезненностью при пальпации, сгибании и разгибании пальцев. На поздней стадии может определяться флюктуация.
Глубокая флегмона характеризуется интоксикацией организма, интенсивной болезненностью, отеком и нарушением функции кисти. При воспалении тенора или гипотенора нарушается преимущественно функция I или Л пальца, при срединной флегмоне — II, III и IV пальцев. Из-за вовлечения в процесс червячных мышц кисть приобретает типичное положение, когда пальцы разведены в пястно-фаланговых сочленениях и согнуты в межфа-ланговых (положение когтистой лапы).
Воспаление синовиальных сумок пу-образиая флегмона чаще всего развиваются как следствие запущенного сухожильного панариция I, V пальцев и их прямой контаминации. Заболевание характеризуется тяжелой интоксикацией организма, проявляется интенсивными болями, выраженным отеком, гиперемией и нарушением функции кисти. Пальпация вызывает резкую болезненность по ходу соответствующей воспаленной синовиальной сумки. При у-образной флегмоне отмечаются полусогнутое положение I и V пальцев, их выраженный отек, переходящий на ладонь и предплечье, резкая болезненность при пальпации, пассивных и активных движениях.
Лечение воспалительных заболеваний кисти зависит от стадии воспаления. При серозно-инфильтративной стадии показано консервативное лечение. Оно включает в себя адекватную иммобилизацию пальца или всей кисти, ащибиотикотерапию в виде приема антибиотиков per os, внутримышечно, внутривенно, регионарной застойной перфузии, в показанных случаях местно короткий новоканновый блок с антибиотиками, полуспирто-вые компрессы, ванночки с антисептиками (калия пермангаиатом, димек-сидом, фураципином и др.), физиолечение.
При гнойно-некротической стадии в силу неэффективности консервативной терапии или поступления больного в поздние сроки с уже развившимся гнойным процессом проводится оперативное лечение. При панариции, особенно подкожном, первая бессонная ночь из-за боли является показанием к операции.
ГЛАВА XIV. ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
При лечении панариция рекомендуется соблюдать правило грех «О», г е. соответствующих обезболивания, обескровливания и обстановки. В целях обезболивания при панариции с локализацией очага на дней плюй и средней фалангах пользуются полупроводниковой анестезией по Обер-сту-Лукашевнчу (рис. 23), при тяжелых формах панариция и флегмонах кисти предпочтительнее общее обезболивание.
| Рис. 23. Проводниковая анестезия по Обсрсту-Луклисвнчу |
Успех операции во многом зависит от качества ее исполнения и в отличие от существующей практики вскрытия панариция наряду с этим необходимы тщательные некрэктомия и дренирование, обеспечивающие хороший отток воспалительного экссудата и адекватный доступ антибиотиков и антисептиков. Эта задача успешно выполнима при обескровливании, что достигается наложением жгута на основание пальца и использовании специального инструментария для этой цели. При отсутствии такого инструментария могут использоваться инструменты, которые применяются в глазной практике. Для исполнения операции необходима соответствующая обстановка. Больной должен находиться в горизонтальном положении, что является профилактикой возможного коллапса и вследствие )того получения им дополнительной травмы, рука располагается на специальной подставке, должны быть удобные стулья для хирурга и его ассистента
Характер операции зависит ог формы и расположения тонного очага.
При кожном панариции иссекается отслоенный гноем эпидермис, при подногтевом — клиновидно или частично резецируется ногтевая пластинка либо осуществляется перфорация или полное удаление при тотальной отслойке ее гноем, при пароипхии — частично резецируется вместе с гнойными грануляциями околоногтевой валик, а также резецируется ногтевая пластинка в случае ее отслойки гноем в пределах поражения, при подкожном
ГЛАВА \1\ \ПР> РП1ЧЕСКАЯ ИНФЕКЦИЯ
панариции — чвумч Роковыми разрезами вскрывается гнойный очаг (рис. 24) и выполняется некрэктомия, при сухожильном — двумя поперечными разрезами вскрывается синовиальное влагалище для сквозного дренирования на всем его протяжении, при костном- выполняется секвестр-некрэктомия, при суставном — производятся контрлатеральные разрезы со сквозным дренированием сустава, при пандактнлпте — чаще ампутируется палец или его часть, при мозольном абсцессе — иссекается эпидермис, при
| Рис. 24 ЛинеГшо-боковыс разрезы по Клаппу в ooiacTH средней и основной фаланг пальцев. Одно- и двусторонний клюшкообразный рачрез на ногтевых фалангах |
межпальцевоп флегмоне — проводятся контрлатеральные продольные разрезы на ладонной и тыльной поверхностях (рис. 25) с сохранением кожной перемычки в межпальцевом промежутке, при флегмонах тенора (рис. 26) и гипотенора — выполняются дугообразные разрезы параллельно их возвышению, причем при вскрытии флегмоны тенора целесообразно рассечь кожу и подкожную клетчатку, а абсцесс вскрыть тупо с помощью кровоостанавливающего зажима, как это делаегса при иаратите в целях профилактики повреждения нерва, обеспечивающего отведение I пальца, при флегмоне срединного пространства- производятся разрезы по ходу межост-иых промежутков, при У-образ-пой флегмоне — делаются множественные продольные разрезы по
ходу синовиальных влагалищ, на тыльной поверхности оперативное лечение фурункула, карбункула и флегмоны осуществляется согласно правилам, принятым для лечения этих заболевании.
Оперативное лечение должно включать санацию гнойных ран, дренирование полостей резиновыми полосками пли перфорированными ирригаторами, с помощью которых осуществляют фракционный или постоянный лаважраны антисептиками При гнойных заболеваниях кисти необходимо
ГЛАВА XIV ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
Рис. 25. Вскрытие флегмон кисти: а — проекция срединного ладонного пространства; в — разрезы по Излену (/) и Пику (2); в — разрезы по Канавелу
Рис. 26. Вскрытие флегмон возвышения большого пальца: а- разрезы на ладонной поверхности по Излену (/) и Канавелу (7); 6-тыльный» разрез
ГПАВА XIV. ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
применять п Другие компоненты комплексного лечения, принятого для лечения гнойных процессов (иммобилизация, антибиошкотерапия, физиолечение и др.).
8. ХИРУРГИЧЕСКАЯ ИНФЕКЩ1Я СИНОВИАЛЬНЫХ ОБОЛОЧЕК И КОСТЕЙ
Среди хирургических заболеваний синовиальных оболочек ключевые позиции занимают бурсит и артрит, а серозных оболочек — плеврит и перитонит. Для синовиальных и серозных оболочек характерно экссудатнвное воспаление. В зависимости от характера экссудат может быть серозным и гнойным. Гнойное воспаление синовиальных и серозных полостей часто называется эмпиемой. Эмпиема — это скопление гноя в естественной полости.
Бурсит — это воспаление синовиальной сумки. Чаще вызвается кокковой флорой. Контаминация синовиальной сумки обычно наступает в результате открытых и закрытых травм, реже лпмфо- или гематогенно (рис. 27). Наиболее часто в клинической практике наблюдаются препател-лярный, локтевой (рис. 28) и плечевой бурситы.
| Рис. 27. Локализация более важных в клиническом отношении слизистых сумок (схема Р.С. Топннского): а — верхняя конечность, б — нижняя конечность |
Острый серозный бурсит клинически проявляется появлением умеренных болей и припухлости в области бурсы, некоторым ограничением подвижности в суставе, где располагается бурса. Кожа при серозном бурсите не воспалена и не спаяна с бурсой. Определяется положительный симптом флюктуации. В случае гнойного бурсита отмечается интоксикация организма с высокой температурой, лейкоцитозом и другими проявлениями. Больной жалуется на интенсивные распирающие боли, ограничение дви-
ГЛАВА XIV. ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
| Рис. 29. Разрезы и дренаж при гнойном препателлярном бурсите |
жений в суставе, пальпация резко болезненна, кожа над бурсой гиперемп-рована, инфильтрирована вследствие перехода воспаления на окружающие ткани.
Лечение серозного бурсита заключается в иммобилизации конечности, назначении антисептиков и антибиотиков, месгно применяются компрессы с антисептиками, физиолечение. При отсутствии эффекта в течение 3-5 дней выполняется пункция бурсы с удалением экссудата, введением антибиотиков и гидрокортизона с наложением давящей повязки. Для купирования воспаления иногда необходимо от 3 до 5 пункций с интервалом 1-2 дня между ними.
| Рис 30 Тотальное удаление сумки при локтевом бурсите |
При гнойном бурсите, а также хроническом рецидивирующем серозном бурсите показано оперативное лечение — в первом случае вскрытие
бурсита (рис. 29), енновэкгомия и открытое ведение раны, во втором -бур-сэктомия (рис. 30) с наложением первичного шва.
ГЛАВ \ \1\ . ХИРУРГИЧЕСКАЯ ИНФЕКЦИЯ
\pmpum -это воспаление сустава
Воспаления суставов Moiyi быть обуслов ieiibi асептическими причинами, в частности гравмой (>шпбом, закрытым переломом костей с вовлечением суставов и др.), микробным и друшми факторами.
В ответ на травму, инфекцию или другой какой-либо фактор в первую очередь реашрует синовиальная оболочка образованием выпота. Инфекция в сустав может проникнуть прямым путем (открытая травма, огнестрельное ранение), гематогенно и лнмфогенио. По лимфатическим путям инфекция может распространяться из соседних с суставом области, исходя либо из пораженных костей (метафизарный остеомиелит и др.), либо из соседних с суством абсцессов и ф югмон.
В ряде случаев синовиальная оболочка суставов является местом мета-стазирования гемато1енной инфекции. Наиболее частыми возбудителями являются стафилококки и стрептококки, однако могут встречаться тифозные и паратифозные возбудители, гоно-, менингококки и др.
Главным местом, где разыгрывается воспаление в суставе, является синовиальная оболочка. Лишенный сосудов суставной хрящ подвергается воспалению вследствие непосредственного внедрения бактерий. Следует отметить, что синовиальная жидкость сустава не обладает антибактериальной активностью, а наоборот, служит хорошей питательной средой для микробов из-за чего суставы практически беззащитны, даже по отношению к маловпр>лентной инфекции В зависпмосш oi глубины поражения тканей различают сипоеи ит -воспалена только синовиа тьная оболочка, артрит —в процесс дополнительно вовлечена фиброзная капсула сустава, панарт-рит — поражены все ткани сустава, остеоартрит — в процесс вовлечены кости, образующие сустав, артрит с периартикулярной флегмоной, когда также поражена околосуставная клетчшка и другие ткани
По клиническому течению выделяют острый и хронический артрит
Клинически осфый серозный сиповиит проявляется болью, повышением температуры, значительным увеличением сустава в объеме.
Гиперемия кожи и повышение температуры отмечаются, ко!да воспаление выходит за пределы синовиальной оболочки. При осмотре легко установив, что увеличение объема сустава вызвано за счет скопления жидкости. Контуры сустава сглажены, определяется флюктуация, для коленного сустава характерен симптом баллотированыч надколенника. Движения в суставе умеренно ограничены и болезненны. При диагностической пунк-
ГЛАВА XIV. XI1РУ1ТНЧЕПСЛЯ ППФПКЦИЧ
дни получают желтоватую, слегка мутную жидкость с примесью лейкоцитов и фибрина.
Острый гнойный артрит, или эмпиема сустава, протекает с выряженным инфекционным токсикозом, беспокоят сильные боли н суставе ряспм рающего характера, резко ограничены движения и суставе из-за болей, сустав увеличен в объеме, пальпация, активные и пассивные движения резко болезненны, кожа гииеремпрована с инфильтрацией подкожной клетчатки В случае развития парааршкулярпой флегмоны появляются очаги размягчения, определяется флюктуация. При рентгенологическом исследовании выявляются расширение суставной щели, нередко отслойка хрящей, а при остеоартрозе — деструкция костей, образующих сустав (рис. 31).
Острый серозный сшюаиит подлежит консервативному лечению, которое напоминает лечение бурсита: обеспечивают покой и иммобилизацию пораженной конечности, назначают антибиотики и антисептики, непарно тические анальгетики и др.), физиопроцедуры (электрофорез, парафин, озокерит, УВЧ и др.).
При выраженном спиовиите и отсутствии эффекта от проводимою лечения прибегают к пункции сустава (рис. 32), эвакуации экссудата, введению антисептиков и антибиотиков в сочетании с кортпкостероидамн. Пункции производят 1-2 раза в неделю. Определенное значение имеет Эластическое бинтование сустава в целях уменьшения экссудации.
| Рис. 31. Схема эмпиемы коленного сустава Стрелками указаны возможные пути распространения гноя по- |
В большинстве случаев серозный синовнит не дает осложнений. Однако п ряде случаев на синовиальной оболочке могут появиться ворсинчатые образования, поддерживающие воспаление с переходом в хронический синовиит. Постоянное перерастяжение суставной капсулы н связочпо-ю аппарата синовиальной жидкостью ведет к образованию «разболтанного сустава» и подвывихам. Вына-
Денне фибрина из экссудата приводит слс прорыв* капсулы
ГЛАВ V \I\ . \ИР> РП1ЧГСКАЯ ИНФЕКЦИЯ
Рис. 32. Пункция суставов: а -тазобедренного; и — коленного; в — голеностопного; г — плечевого; д — локтевого
1 ЛАВАXIV. ХИ1’У1Т11ЧС
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Сдача сессии и защита диплома — страшная бессонница, которая потом кажется страшным сном. 8493 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Гнойный процесс при флегмонах кисти развивается в рыхлой клетчатке и фасциально-клетчаточных пространствах кисти и иногда распространяется на клетчатку предплечья. Флегмона кисти относится к нередким и опасным гнойным заболеваниям.
Наиболее часто встречаются флегмоны ладонной поверхности кисти. По отношению к ладонному апоневрозу различают поверхностные и глубокие флегмоны. При поверхностных флегмонах гной располагается над апоневрозом, т. е. в подкожной клетчатке (подкожная, или надапоневротическая, флегмона кисти), а при глубоких флегмонах — под апоневрозом, в клетчаточных пространствах кисти (подапоневротическая флегмона кисти).
Очень частой формой флегмоны кисти является межпальцевая флегмона, которую также называют «мозольным абсцессом», или «намином». При межпальцевой флегмоне гной может иногда располагаться в два этажа или в виде «запонки»: один гнойник по типу кожного абсцесса, а другой — в подкожной клетчатке, причем они сообщаются друг с другом через узкий ход в толстой коже ладони.
Флегмона кисти причины. Причины флегмон кисти те же, что и при панарициях и флегмонах вообще . Следует лишь добавить, что нередкой причиной флегмон кисти являются нагноившиеся мозоли ладонной поверхности кисти, а самым частым источником флегмон кисти — гнойные заболевания пальцев. Причиной частых межпальцевых флегмон являются: трещины мозолей, расположенных на ладони у основания пальцев, уколы, ссадины, занозы и другие повреждения этого отдела кисти.
Флегмона кисти признаки и симптомы. Симптомы флегмоны кисти общие для всех флегмон , следует лишь помнить, что при наиболее важных и опасных глубоких ладонных флегмонах краснота и отечность на ладони, как правило, отсутствуют, а вместо этого наблюдается реактивная отечность (иногда весьма значительная) тыла кисти, где, однако, никакого гноя нет. Кроме того, отмечается увеличение кисти в объеме, сглаженность ладонной впадины: пальцы могут быть слегка согнуты, движения их (особенно разгибание) резко болезненны. Ощупывание ладони вызывает резкую боль. Имеются и общие явления, например повышение температуры. Для межпальцевой флегмоны характерно го, что соседние пальцы бывают заметно раздвинуты.
Флегмона кисти осложнения: распространение воспалительного процесса на клетчатку предплечья и прежде всего в клетчаточное пространство Пирогова-Парона, а также на тыл кисти, в лучезапястный сустав и др. В запущенных случаях возможно возникновение сепсиса.
Флегмона кисти первая помощь — как при флегмонах.
Средний медработник может лечить больных лишь с поверхностными флегмонами кисти. Все больные с глубокими флегмонами кисти подлежат немедленному направлению в хирургический стационар. Остановимся на неотложной помощи при поверхностных флегмонах, которая заключается в оперативном вскрытии гнойного скопления.
Оперативное вмешательство производится при положении больного на спине с отведенной рукой, которая ладонью кверху укладывается на специальный столик. На плечо или предплечье (На границе средней и верхней трети) накладываются жгут или, лучше, резиновый бинт. Обезболивание — местное. При поверхностной (подкожной) или надапоневротической флегмоне разрез проводят через вершину флюктуирующего скопления гноя, причем рассекают лишь кожу и подкожную клетчатку.
Флегмоны тыла кисти вскрывают разрезами, проходящими через центр гнойного очага. Разрезы проводят в продольном направлении в промежутках между пястными костями, параллельно сухожилиям разгибателей. Рассекают кожу, подкожную клетчатку и поверхностную тыльную фасцию. Отслоенный эпидермис тщательно срезают по краям, разрезы дренируют полосками резины.
Послеоперационное лечение флегмоны кисти, как при панарициях.
источник
39. Острые гнойные заболевания пальцев и кисти (панариций, тендовагинит, абсцесс и флегмона кисти). Этиология, клиника, диагностика, лечение.
Классификация воспалительных заболеваний кисти.
В основу классификации воспалительных заболеваний кисти положен анатомический принцип.
1). При поражении пальца выделяют следующие виды панариция: кожный, подкожный, паранихия, подногтевой, сухожильный, суставной, костный, пандактилит.
2). На ладонной поверхности кисти можно выделить: кожный (мозольный) абсцесс, поверхностная (надапоневротическая) флегмона, межпальцевая флегмона, глубокая (подапоневротическая) флегмона тенора, срединного пространства, гипотенора, лучевой синовиальной сумки, локтевой синовиальной сумки, U-образная флегмона.
3) На тыльной поверхности — кожный абсцесс, фурункул и карбункул, поверхностная флегмона.
Возбудителями воспалительных заболеваний кисти почти всегда являются стафилококки, стрептококки, смешанная флора.
Кожный панариций состоит из гнойного пузырька, приподнимающего эпидермис с гиперемией и отеком кожи вокруг. В ряде случаев под кожный панариций может маскироваться по типу запонки, когда гной с глубжележащих тканей в результате прорыва в кожу отслаивает эпидермис. После удаления отслоенного эпидермиса можно заметить свищевой ход, через который при надавливании на пораженную фалангу появляется капля гноя.
Подногтевой панариций — характеризуется скоплением гноя под ногтевой пластинкой и ее отслоением от ложа. Беспокоят интенсивные боли, отек ногтевой фаланги, через ногтевую пластинку просвечивает гной.
Паранихий — проявляется отеком, гиперемией и болезненностью околоногтевого валика, появлением гнойных грануляций. Заболевание часто приобретает хроническое течение с краевой отслойкой ногтевой пластинки в ростковой зоне с формированием гнойного кармана, поддерживающего воспалительный процесс.
Подкожный панариций — наиболее часто встречающаяся форма, при которой на месте микротравмы появляется отек, умеренная гиперемия, резко болезненный инфильтрат. Чаще всего поражается ногтевая фаланга. Из-за особенности строения клетчатки инфекция легче распространяется в глубину, подкожный панариций поэтому нередко предшествует костному, сухожильному или суставному панарицию.
Симптом флюктуации для подкожного панариция не характерен и появляется лишь на поздней стадии, в связи с чем ориентация на него при определении сроков операции является тактической ошибкой. Большое значение для определения точной топики воспаления и его размеров имеет точечная пальпация пуговчатым зондом фаланги, а о переходе серозно-инфильтративной стадии в гнойно-некротическую может свидетельствовать усиление болей пульсирующего характера, не дающее больному покоя ни днем ни ночью. Принято считать, что первая бессонная ночь свидетельствует о нагноении панариция и является сигналом к применению хирургического способа лечения. Своевременная и адекватная операция во многих случаях является профилактикой развития более тяжелых форм панариция.
Сухожильный панариций или гнойный тендовогинит развивается при проникновении инфекции в сухожильное влагалище. Больных беспокоят интенсивные боли во всем пальце, выраженный отек и колбасовидное его утолщение. Палец находится в вынужденном полусогнутом положении, попытка пассивных и активных движений в суставах пальца вызывает резкую болезненность. При пальпации пуговчатым зондом выявляется болезненность по ладонной поверхности пальца по ходу сухожилия. Ранняя диагностика сухожильного панариция и своевременное оперативное лечение имеют исключительно важное значение для купирования воспаления и профилактики гибели сухожилия. В противном случае из-за резкого увеличения гипертензии в сухожильном влагалище из-за воспаления сдавливаются сосуды, питающие сухожилие и оно некротизируется.
Артрит чаще наблюдается в зоне среднего сустава пальца. Больные жалуются на боли и увеличение сустава в объеме, отмечается резкая болезненность при активных и пассивных движениях, веретенообразное утолщение в области сустава, резкое усиление болей при осевой компрессионной нагрузке на палец. Рентгенологически отмечается расширение суставной щели по сравнению с непораженными суставами.
Костный панариций или остеомиелит довольно часто является следствием неадекватного лечения подкожного и других форм панариция, чаще всего наблюдается в области ногтевой фаланги и характеризуется булавовидным утолщением пальца, наличием гнойной раны со свищевым ходом, ведущим к кости. Рентгенологически выявляется деструкция кости с наличием костного секвестра.
Пандактилит — наиболее тяжелое поражение пальца, когда в воспалительный процесс вовлечены практически все ткани его образующие и клинически характеризуется в ряде случаев тяжелым состоянием больного, болями разной интенсивности, наличием множественных гнойно-некротических ран с гнойным отделяемым деструкцией кости, некрозом сухожилий, секвестрацией целых костных фаланг. Ему сопутствует лимфангит, лимфаденит.
Кожный (мозольный) абсцесс появляется на ладонной поверхности, чаще всего в области головок пястных костей. Больных беспокоят умеренная боль, припухлость, а при осмотре виден гной, просвечивающий через отслоенный эпидермис.
Поверхностная флегмона ладонной поверхности кости, включая и межпальцевую флегмону, проявляется болью пульсирующего характера, отеком, гиперемией, резкой болезненностью при пальпации, сгибании и разгибании пальцев. На поздней стадии может определяться флюктуация.
Глубокая флегмона характеризуется интоксикацией организма, интенсивной болезненностью, отеком и нарушением функции кисти. При воспалении тенора или гипотенора нарушается преимущественно функция I или V пальца, при срединной флегмоне — 2, 3 и 4 пальцев. Из-за вовлечения в процесс червячных мышц кисть приобретает типичное положение, когда пальцы разведены в пястно-фаланговых сочленениях и согнуты в межфаланговых сочленениях (положение когтистой лапы).
Воспаление синовиальных сумок и у-образная флегмона, чаще всего развивается как следствие запущенного сухожильного панариция I, V пальцев и как следствие их прямой контаминации. Заболевание характеризуется тяжелой интоксикацией организма, проявляется интенсивными болями, выраженным отеком, гиперемией и нарушением функции кисти. Пальпация вызывает резкую болезненность по ходу соответствующей воспаленной синовиальной сумки. При у-образной флегмоне полусогнутое положение I и V пальцев, их выраженный отек, переходящий на ладонь и предплечье, резкая болезненность при их пальпации, пассивных и активных движениях.
Лечение воспалительных заболеваний кисти
При серозно-инфильтративной стадии показано консервативное лечение. Оно включает в себя адекватную иммобилизацию пальца или всей кисти, антибиотикотерапию в виде приема антибиотиков per os, в/м, в/в, регионарной застойной перфузии, в показанный случаях местно короткий новокаиновый блок с антибиотиками, полуспиртовые компрессы, ванночки с антисептиками (перманганатом калия, димексидом, фурацилином и др.), физиолечение.
При гнойно-некротической стадии в силу неэффективности консервативной терапии или поступления больного в поздние сроки с уже развившимся гнойным процессом показано оперативное лечение. При панариции, особенно подкожном, первая бессонная ночь из-за боли является показанием к операции.
источник
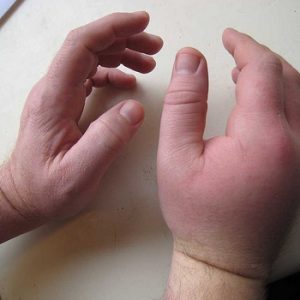
Возбудитель болезни – чаще всего золотистый стафилококк. Он может проникнуть в мягкие ткани извне (первичная форма патологии) или с током крови/лимфы из уже имеющихся в организме инфекционных очагов.
Заболевание проявляется не только местными симптомами, но и признаками нарушения общего состояния организма. Интоксикация может быть чрезвычайно выраженной и привести к более серьезным последствиям, чем местные изменения тканей при флегмоне. Поэтому таких пациентов всегда госпитализируют.
Лечение – хирургическое, дополненное консервативными назначениями, в основе которых лежит антибактериальная терапия.
Флегмона кисти – одно из самых частых заболеваний, с которым сталкиваются в гнойной хирургии. По разным данным, на нее выпадает от 15 до 25% (в зависимости от региона) всех гнойных патологий кисти.
Данная болезнь может развиться в любом возрасте. Чаще всего страдает трудоспособный контингент, так как это заболевание в основном связано с повреждениями тканей кисти во время выполнения каких-либо манипуляций. Мужчины болеют чаще, чем женщины – по той причине, что они чаще берутся за работу, в ходе которой кожные покровы кисти травмируются, благодаря чему патогенная микрофлора попадает в мягкие ткани кисти и запускает в них гнойный процесс.
В большинстве клинических случаев причиной развития флегмоны кисти является проникновение патогенной микрофлоры в ткани кисти через ее поврежденные кожные покровы, реже – при глубоком нарушении целостности ногтевой пластины какого-либо пальца.
Но также возбудители способны проникнуть в мягкие ткани кисти из уже имеющихся в организме очагов инфекции. Такие очаги могут быть:
- острыми – абсцесс (ограниченный гнойник), фурункул (гнойное воспаление волосяного мешочка), карбункул (гнойное воспаление нескольких волосяных мешочков и сальных желез со втягиванием в патологический процесс окружающих тканей);
- хроническими – тонзиллит (воспалительное поражение небных миндалин), кариес (разрушение твердых тканей зуба, сопровождающееся развитием инфекции).
Возможно и контактное распространение патологического процесса – при прорыве абсцесса, фурункула или карбункула.
Описаны случаи, когда флегмону кисти вызвало попадание в ее ткани ряда химических веществ – бензина, скипидара, керосина и других.
Из инфекционных возбудителей в максимальном большинстве случаев при флегмоне кисти выявляются:
Также могут обнаруживаться:
Другие возбудители выявляются реже, их разновидность зависит от обстоятельств, в связи с которыми развилась флегмона кисти. Это могут быть:
-
гемофильная палочка – провоцирует развитие флегмоны кисти у детей младшего возраста;
- пастеурелла мультоцида – этот возбудитель проникает в мягкие ткани кисти при укусе кошки или собаки, вызывая развитие флегмоны через 4-24 часа после инфицирования;
- возбудитель под названием Erysipelothrix rhusiopathiae – он причастен к развитию флегмоны кисти после контакта с домашней птицей, свиньями, морскими рыбами или моллюсками.
Данная патология может развиваться при наличии в тканях анаэробной инфекции – возбудителей, которые для размножения и развития нуждаются в бескислородной среде. Такие флегмоны возникают реже, чем при инфицировании другой патогенной микрофлорой, но они более тяжелые. Это могут быть анаэробы:
- неспорообразующие (к ним относятся бактероиды, пептострептококки, пептококки);
- спорообразующие анаэробы (клостридии).
Хроническую форму флегмоны кисти (ее еще называют деревянистой флегмоной) способны вызвать:
и некоторые другие возбудители.
Выявлено, что при наличии некоторых факторов флегмона кисти возникает чаще и прогрессирует быстрее. К таким способствующим факторам относятся:
- нарушение защитных сил организма – врожденные и приобретенные иммунодефициты;
- эндокринные заболевания – чаще всего это сахарный диабет (нарушение метаболизма углеводов из-за отсутствия инсулина), на фоне которого флегмона кисти протекает особенно тяжело;
- патологии крови;
- хронические заболевания сердечно-сосудистой, дыхательной, пищевой и других систем;
- истощение организма – в основном после перенесенных тяжелых травм и состояний (ком), длительных операций;
- заболевания, сопровождающиеся хронической интоксикацией (алкоголизм, наркомания).
Флегмона кисти может быть:
- первичная – при непосредственном внедрении возбудителя в ткани кисти;
- вторичная – при его распространении с уже пораженных тканей.
По течению эта патология бывает:
По вовлечению тканей флегмону кисти разделяют на:
По развитию патологического процесса она разделяется на две формы:
По локализации выделены следующие формы флегмоны кисти:
- межмышечная флегмона тенара (ладонного возвышения большого пальца);
- межмышечная флегмона гипотенара (ладонного возвышения мизинца);
- комиссуральная флегмона (гной при этом распространяется между перемычками подкожной жировой клетчатки кисти);
- флегмона срединного ладонного пространства (ее, в свою очередь, разделяют на над- и подсухожильную, а также на над- и подапоневротическую);
- подкожная (надапоневротическая) флегмона тыла кисти;
- подапоневротическая флегмона тыла кисти.
В зависимости от характера поражения тканей выделены следующие формы флегмоны кисти:
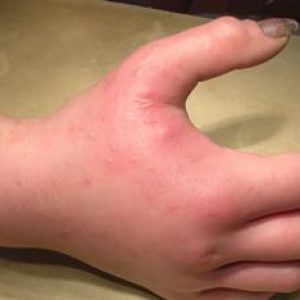
Гнойная флегмона сопровождается более серьезными нарушениями – ткани расплавляются (процесс называется гистолизом), образуется гной. Из-за такого расплавления возникают язвы и свищи (патологические ходы), и процесс беспрепятственно распространяется на соседние ткани – мышцы, кости и сухожилия. Гной при этом перемещается по подфасциальным пространствам и сухожильным влагалищам.
При гнилостной форме флегмоны структуры кисти разрушаются с образованием газов, которые имеют неприятный запах. У тканей – характерный вид:
- по консистенции – скользкие и рыхлые, а далее и вовсе трансформируются в полужидкую массу;
- по окраске – грязно-коричневые или темно-зеленые.
Гнилостная форма флегмоны приводит к развитию особо тяжелой формы интоксикации.
При некротической флегмоне формируются очаги некроза (омертвения) – далее они могут подвергаться гнойному расплавлению или отторгаются (при этом образуется характерная раневая поверхность). Это единственная форма флегмоны, при которой патологический процесс может частично отграничиваться и не распространяться на здоровые ткани. В этом случае в тканях на месте флегмоны образуются абсцессы, которые могут вскрыться самостоятельно.
При анаэробной флегмоне наблюдаются специфические изменения в тканях – развивается серозный воспалительный процесс, образуются обширные участки некроза, а из тканей выделяются пузырьки газа. Сами ткани имеют характерные особенности:
- по окраске – темно-серые;
- по запаху – зловонные;
- при пальпации (прощупывании) определяется крепитация (похрустывание).
Тканевые массивы вокруг зоны воспаления становятся похожими на «вареные», но гиперемии (покраснения) нет.
Острые формы флегмоны кисти имеют злокачественный характер – быстро (иногда молниеносно) распространяются на обширные участки подкожной жировой клетчатки, втягивая в патологический процесс здоровые ткани. Из-за массивного выделения в кровь продуктов тканевого распада наступает общая интоксикация организма.
Развитие хронической формы флегмоны кисти более благоприятное, но в любой момент она может трансформироваться в острую. Хроническая флегмона развивается при:
- проникновении в ткани кисти инфекционного агента с низкой степенью вирулентности (возможности вызывать патологический процесс);
- хороших резистентных (защитных) возможностях организма.
Тип и особенности развития флегмоны кисти во многом зависят от жизнедеятельности инфекционного агента, который спровоцировал патогенный процесс:
- гнойное поражение возникает при стрептококковой и стафилококковой инфекции;
- гнилостная флегмона развивается при поражении гнилостным стрептококком, вульгарным протеем и кишечной палочкой.
Клиническая картина флегмоны кисти проявляется признаками:
- местными – они более характерны для поверхностной флегмоны кисти;
- общими – в основном проявляются при глубоких формах данного заболевания.
Местными симптомами являются:
-
боли;
- отек;
- гиперемия (покраснение) кожных покровов;
- нарушение функции кисти;
- местное повышение температуры.
Характеристики болей:
- по локализации – в области гнойного очага;
- по распространению – могут иррадиировать в соседние с очагом ткани;
- по характеру – вначале ноющие, затем дергающие, пульсирующие;
- по интенсивности – сперва незначительные, далее сильные;
- по возникновению – возникают с самого начала патологического процесса, развиваются по нарастающей, усиливаются при любых движениях кисти.
При прогрессировании флегмоны кисть увеличивается в объеме, может стать похожей на мяч.
Нюансы клинической картины зависят от формы флегмоны кисти.
При флегмоне возвышения первого пальца (тенара) определяются:
- резкая отечность тенара и лучевого края тыльной поверхности кисти;
- резкие боли;
- существенное ограничение подвижности тканей тенара;
- сглаженность ладонной кожной складки.
Особенности флегмоны возвышения мизинца (гипотенара) следующие:
- умеренная отечность;
- невыраженная гиперемия кожных покровов;
- болезненность в области гипотенара, которая усиливается при движениях пятого пальца.
При флегмоне срединного ладонного пространства клиническая картина следующая:
- сильные боли в центральной части кисти – как с ладонной, так и тыльной стороны;
- сильный отек кисти с выбуханием центральной части ладони;
- напряжение кожи;
- сглаженность складок;
- согнутое состояние второго-пятого пальцев, усиление болей при попытке их разогнуть;
- флюктуацию («колебательные» движения жидкости) выявить не представляется возможным;
- выраженные проявления интоксикации – повышение температуры тела, головные боли.
При подкожной флегмоне тыльной поверхности кисти особенности следующие:
- отек тканей и гиперемия кожных покровов носят разлитой характер;
- границы гнойного очага установить затруднительно.
При подапоневротических флегмонах тыльной поверхности кисти определяются:
- плотный инфильтрат с тыльной стороны;
- отек и гиперемия в той же локализации.
Общая симптоматика возникает на фоне интоксикационного синдрома. Проявлениями являются:
- гипертермия – повышение температуры тела. Достигает 39-40 градусов по Цельсию;
- озноб. Одновременно проявляющиеся озноб и гипертермия называются лихорадкой;
- резкая слабость;
- головные боли;
- жажда.
Для глубоких флегмонах кисти общее состояние ухудшается еще больше, появляются другие признаки:
- одышка;
- снижение артериального давления;
- частый слабый пульс;
- уменьшение мочеотделения;
- нередко – желтушность и синюшность кожных покровов.
При хронической флегмоне ткани имеют характерный вид – они на ощупь очень плотные, буквально деревянистые, кожа над ними красная с синюшным отливом. Общие признаки при таком виде заболевания не проявляются.
Диагноз флегмоны кисти несложно поставить по характерным жалобам пациента, анамнезу (истории) болезни и результатам физикального обследования. Инструментальные и лабораторные методы являются вспомогательными в диагностике данной болезни.
При физикальном обследовании выявляется следующее:
-
при осмотре – зависит от вида и стадии заболевания, но главными признаками являются буквально «вздутие» кисти, потеря ее контуров, при прорыве гноя видно отверстие свищевого хода. Очень часто пациент заходит в кабинет врача, поддерживая пораженную кисть здоровой рукой – буквально неся ее;
- при пальпации – определяется резко болезненное, горячее на ощупь образование без четких границ, при существенном размягчении выявляется флюктуация. Кожные покровы над гнойным очагом при пальпации горячие.
Из инструментальных методов диагностики информативной является пункция – прокол очага с забором содержимого и его последующим изучением под микроскопом.
Лабораторные методы исследования, применяемые в диагностике флегмоны кисти, это:
-
общий анализ крови – в нем выявляется резкое увеличение количества лейкоцитов (со сдвигом лейкоцитарной формулы влево) и СОЭ;
- бактериоскопическое исследование – пунктат изучают под микроскопом, в нем выявляют большое количество лейкоцитов, идентифицируют возбудителя;
- бактериологическое исследование – делают посев пунктата на питательные среды, по выросшим колониям определяют возбудителя, а также выявляют его чувствительность к антибактериальным препаратам.
Вид кисти при данной патологии характерный, поэтому необходимости проводить дифференциальную диагностику с другими болезнями нет. Ее проводят между разными формами описываемой патологии – так, важно знать, является флегмона кисти над- или подапоневротической.
Развитие осложнений флегмоны кисти зависит от того, как распространяется возбудитель.
При распространении гнойного процесса на соседние ткани возникают воспалительные осложнения с гнойным компонентом:
- артрит – патологический процесс в структурах суставов кисти;
- остеомиелит – разрушение костной ткани с формированием свищей (патологических ходов);
- тендовагинит – поражение сухожилий и их влагалищ;
- артериит – воспалительное поражение стенок артерии с их последующим расплавлением и профузным (выраженным) артериальным кровотечением. Это одно из самых опасных осложнений флегмоны кисти;
- вторичные гнойные затеки – гной затекает по естественным пространствам кисти к соседним тканям.
При распространении инфекции по лимфатическим и кровеносным сосудам возникают следующие осложнения:
- тромбофлебит – воспалительное поражение венозных стенок с формированием тромбов в просвете сосудов;
- лимфангит – воспаление лимфатических сосудов;
- лимфаденит – воспаление лимфатических узлов;
- рожистое воспаление – воспалительный процесс, который развивается в верхних слоях кожи;
- сепсис – генерализованное (обширное) распространение инфекции с током крови и/или лимфы по всему организму с возможным образованием вторичных гнойных очагов в органах и тканях.
Флегмону кисти рассматривают как тяжелое заболевание, которое может оказаться опасным для здоровья и жизни в силу быстрого развития и ухудшения общего состояния организма. Поэтому пациентов с таким диагнозом госпитализируют в хирургическое отделение клиники (в больших медицинских заведениях – в отделение гнойной хирургии).
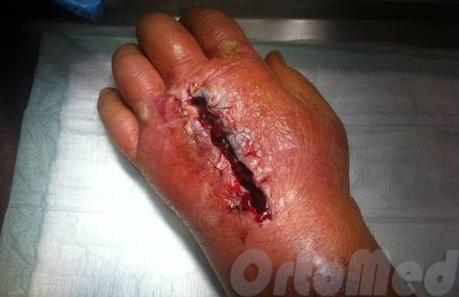
В основе лечения лежит хирургическое вмешательство.
Любые консервативные местные назначения до удаления гноя категорически запрещены – компрессы, примочки, тепловые процедуры, ванночки и так далее. Гной должен быть удален оперативным методом в кратчайшие сроки.
Пи начальной стадии формирования флегмоны кисти тактика несколько иная – операцию до формирования инфильтрата не проводят. В этом случае назначаются:
- антибиотики;
- противовоспалительные средства;
- физиотерапевтические процедуры – УВЧ, соллюкс.
Оперативное вмешательство проводят под наркозом. При этом хирурги не «экономят» на разрезах – широкий доступ необходим для максимальной эвакуации гноя. В процессе операции проводятся следующие манипуляции:
- делают ревизию тканей для выявления «карманов» с гноем;
- перемычки между полостями разрушают для максимального оттока гноя;
- нежизнеспособные или некротические ткани высекают;
- полость промывают большим количеством антисептических растворов;
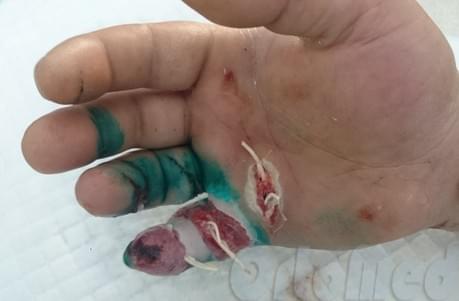
- с целью выведения гноя рану дренируют – в нее вводят полихлорвиниловые трубки, другие концы которых выводят наружу;
- послеоперационную рану не ушивают, на нее накладывают асептическую повязку с гипертоническим раствором. Иногда при больших разрезах и дефектах накладывают несколько швов, которые только слегка сводят края раны.
В послеоперационном периоде делают ежедневные перевязки с промыванием антисептиками. Для более быстрого полного очищения раны от гнойного и некротического содержимого могут применять мази с протеолитическими компонентами (способными «расплавлять» ткани).
После более быстрого заживления раны накладывают повязки с мазями, которые имеют регенерирующий эффект – благодаря им рана быстрее выполнится грануляционной тканью.
Если образовались обширные дефекты, проводят пластическую операцию.
Если флегмона кисти прогрессирует, но гной не образовался, оперативное вмешательство тоже могут проводить – оно заключается в разрезах тканей в зоне поражения и проводится для того, чтобы:
- ослабить напряжение тканей;
- улучшить отток серозного содержимого;
- при анаэробной инфекции создать доступ кислорода к ней.
Консервативная терапия при флегмоне кисти также проводится. В ее основе – следующие назначения:
-
постельный режим;
- возвышенное расположение кисти;
- антибактериальные инъекционные препараты – до определения чувствительности возбудителя применяются антибиотики широкого спектра действия, далее в зависимости от чувствительности возбудителя;
- инфузионная терапия – с дезинтоксикационной целью внутривенно капельно водятся солевые препараты, электролиты, глюкоза, сыворотка крови и так далее;
- обезболивающие препараты – при выраженном болевом синдроме;
- при анаэробных флегмонах вводятся противогангренозные сыворотки;
- витаминные комплексы либо витамины в инъекциях – для стимуляции регенерирующих свойств тканей.
В основе профилактики флегмоны кисти – следующие мероприятия и действия:
-
избегание травмирования кисти, а если его избежать не удалось – правильная обработка раны;
- своевременные выявление и лечение гнойно-воспалительных процессов в организме;
- своевременные выявление и ликвидация хронических очагов инфекции в организме;
- укрепление иммунитета.
Прогноз при флегмоне кисти разный. Заболевание развивается быстро, поэтому назначения должны быть своевременными. Но при грамотном лечении флегмона кисти ликвидируется, наступает полное выздоровление.
Прогноз ухудшается при таких обстоятельствах, как:
- позднее обращение в клинику;
- самолечение;
- развитие осложнений.
При выраженной интоксикации может наступить летальный исход.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
13,750 просмотров всего, 3 просмотров сегодня
источник
 гемофильная палочка – провоцирует развитие флегмоны кисти у детей младшего возраста;
гемофильная палочка – провоцирует развитие флегмоны кисти у детей младшего возраста;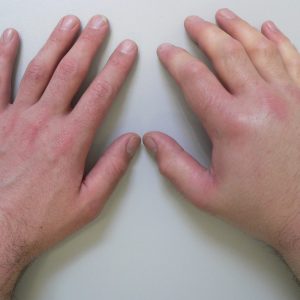 боли;
боли;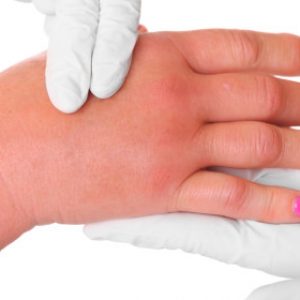 при осмотре – зависит от вида и стадии заболевания, но главными признаками являются буквально «вздутие» кисти, потеря ее контуров, при прорыве гноя видно отверстие свищевого хода. Очень часто пациент заходит в кабинет врача, поддерживая пораженную кисть здоровой рукой – буквально неся ее;
при осмотре – зависит от вида и стадии заболевания, но главными признаками являются буквально «вздутие» кисти, потеря ее контуров, при прорыве гноя видно отверстие свищевого хода. Очень часто пациент заходит в кабинет врача, поддерживая пораженную кисть здоровой рукой – буквально неся ее; общий анализ крови – в нем выявляется резкое увеличение количества лейкоцитов (со сдвигом лейкоцитарной формулы влево) и СОЭ;
общий анализ крови – в нем выявляется резкое увеличение количества лейкоцитов (со сдвигом лейкоцитарной формулы влево) и СОЭ; постельный режим;
постельный режим; избегание травмирования кисти, а если его избежать не удалось – правильная обработка раны;
избегание травмирования кисти, а если его избежать не удалось – правильная обработка раны;